Волгоградский государственный Кафедра медицинский патологической университет






























ЛЕКЦИЯ-ОПУХ(сокр).ppt
- Количество слайдов: 44
 Волгоградский государственный Кафедра медицинский патологической университет анатомии Общая морфология опухолевого процесса.
Волгоградский государственный Кафедра медицинский патологической университет анатомии Общая морфология опухолевого процесса.
 Определение сущности опухолевого роста, эпидемиология. Опухоль, новообразование, бластома - патологический процесс, характеризующийся безудержным размножением (ростом) клеток; при этом нарушения роста и дифференцировки клеток обусловлены изменениями их генетического аппарата.
Определение сущности опухолевого роста, эпидемиология. Опухоль, новообразование, бластома - патологический процесс, характеризующийся безудержным размножением (ростом) клеток; при этом нарушения роста и дифференцировки клеток обусловлены изменениями их генетического аппарата.
 Этиология и патогенез опухолей. Современные теории опухолевого роста. Все многообразие взглядов на этнологию может быть сведено к четырем основным теориям: 1) вирусно-генетической, 2) физико-химической, 3) дизонтогенетической, 4) полиэтиологической.
Этиология и патогенез опухолей. Современные теории опухолевого роста. Все многообразие взглядов на этнологию может быть сведено к четырем основным теориям: 1) вирусно-генетической, 2) физико-химической, 3) дизонтогенетической, 4) полиэтиологической.
 n Вирусно-генетическая теория отводит решающую роль в развитии неоплазм онкогенным вирусам. Сущность - в интеграции геномов вируса и нормальной клетки, т. е. в объединении нуклеиновой кислоты вируса с генетическим аппаратом клетки, которая превратится в опухолевую. Примеры: африканская лимфома Беркитта (ДНК-вирус Эпстайна—Барр), назофарингеальная карцинома (вирус Эпстайна—Барр), папиллома и рак кожи гениталий (ДНК-вирус папилломы человека), некоторые виды Т-клеточных лейкозов и лимфом (РНК-вирус HLTV I) и др. Онкогенные вирусы могут быть ДНК- и РНК-содержашими (онкорна-вирусы).
n Вирусно-генетическая теория отводит решающую роль в развитии неоплазм онкогенным вирусам. Сущность - в интеграции геномов вируса и нормальной клетки, т. е. в объединении нуклеиновой кислоты вируса с генетическим аппаратом клетки, которая превратится в опухолевую. Примеры: африканская лимфома Беркитта (ДНК-вирус Эпстайна—Барр), назофарингеальная карцинома (вирус Эпстайна—Барр), папиллома и рак кожи гениталий (ДНК-вирус папилломы человека), некоторые виды Т-клеточных лейкозов и лимфом (РНК-вирус HLTV I) и др. Онкогенные вирусы могут быть ДНК- и РНК-содержашими (онкорна-вирусы).
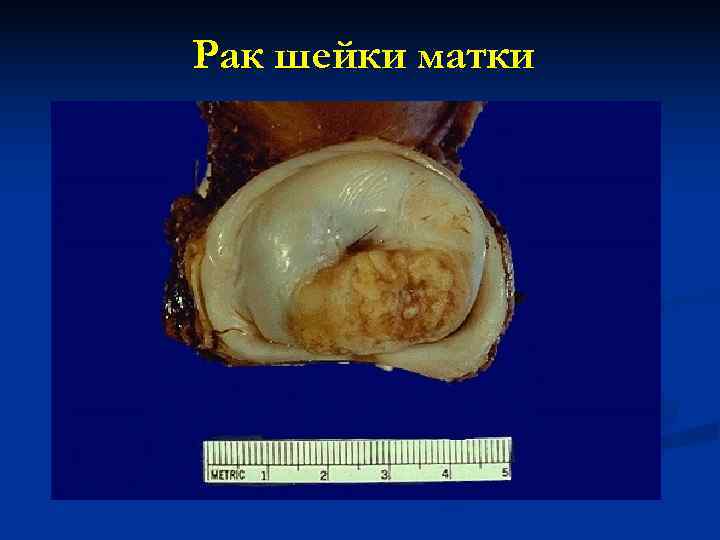
 Рак шейки матки
Рак шейки матки
 n Физико-химическая теория сводит причину возникновения опухоли к воздействию различных физических и химических веществ. К физическим канцерогенам относятся: солнечная, космическая и ультрафиолетовая радиация; ионизирующая радиация и радиоактивные вещества. В настоящее время известна большая группа опухолей, относящихся к так называемому профессиональному раку. n Дизонтогенетичсская теория. Согласно этой теории, опухоли возникают из эмбриональных клеточно-тканевых смещений и порочно развитых тканей при действии ряда провоцирующих факторов. Этой теорией можно объяснить возникновение небольшого числа опухолей.
n Физико-химическая теория сводит причину возникновения опухоли к воздействию различных физических и химических веществ. К физическим канцерогенам относятся: солнечная, космическая и ультрафиолетовая радиация; ионизирующая радиация и радиоактивные вещества. В настоящее время известна большая группа опухолей, относящихся к так называемому профессиональному раку. n Дизонтогенетичсская теория. Согласно этой теории, опухоли возникают из эмбриональных клеточно-тканевых смещений и порочно развитых тканей при действии ряда провоцирующих факторов. Этой теорией можно объяснить возникновение небольшого числа опухолей.
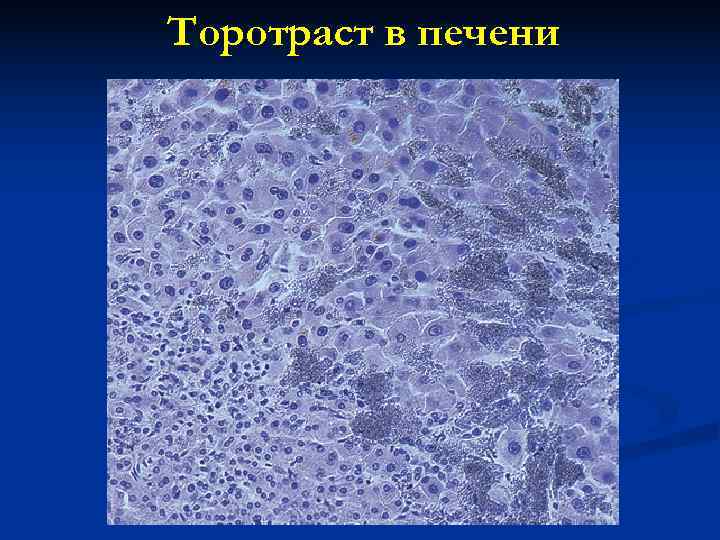
 Торотраст в печени
Торотраст в печени
 n Роль наследственности. Злокачественные новообразования встречаются с различной частотой среди разных этнических групп, проживающих на одной территории. n Полиэтиологическая теория подчеркивает значение разнообразных факторов (химических, физических, вирусных, паразитарных, дисгормональных и др. ) в возникновении опухолей, согласно ей, комплекс этих факторов может вести к появлению клонов опухолевых клеток. Полиэтиологическая теория как бы объединяет все перечисленные теории происхождения опухолей.
n Роль наследственности. Злокачественные новообразования встречаются с различной частотой среди разных этнических групп, проживающих на одной территории. n Полиэтиологическая теория подчеркивает значение разнообразных факторов (химических, физических, вирусных, паразитарных, дисгормональных и др. ) в возникновении опухолей, согласно ей, комплекс этих факторов может вести к появлению клонов опухолевых клеток. Полиэтиологическая теория как бы объединяет все перечисленные теории происхождения опухолей.
 Молекулярные основы канцерогенеза. n четыре класса генов являются мишенями канцерогенных агентов: n протоонкогены — регуляторы пролиферации и дифференцировки клеток; n гены — супрессоры опухолей (антионкогенов), ингибирующие пролиферацию клеток. Наиболее изученными антионкогенами являются р53 и Rb (retinoblastoma gene); n гены, участвующие в гибели клеток путем апоптоза; n гены, отвечающие за процессы репарации ДНК.
Молекулярные основы канцерогенеза. n четыре класса генов являются мишенями канцерогенных агентов: n протоонкогены — регуляторы пролиферации и дифференцировки клеток; n гены — супрессоры опухолей (антионкогенов), ингибирующие пролиферацию клеток. Наиболее изученными антионкогенами являются р53 и Rb (retinoblastoma gene); n гены, участвующие в гибели клеток путем апоптоза; n гены, отвечающие за процессы репарации ДНК.
 Основные свойства опухолей. n Автономный, или бесконтрольный, — рост характеризуется отсутствием контроля за пролиферацией и дифференцировкой клеток со стороны организма- опухоленосителя. Клетки опухолей переходят на аутокринный или паракринный механизм регулирования своего роста. n Способность к прогрессии и метастазиров
Основные свойства опухолей. n Автономный, или бесконтрольный, — рост характеризуется отсутствием контроля за пролиферацией и дифференцировкой клеток со стороны организма- опухоленосителя. Клетки опухолей переходят на аутокринный или паракринный механизм регулирования своего роста. n Способность к прогрессии и метастазиров
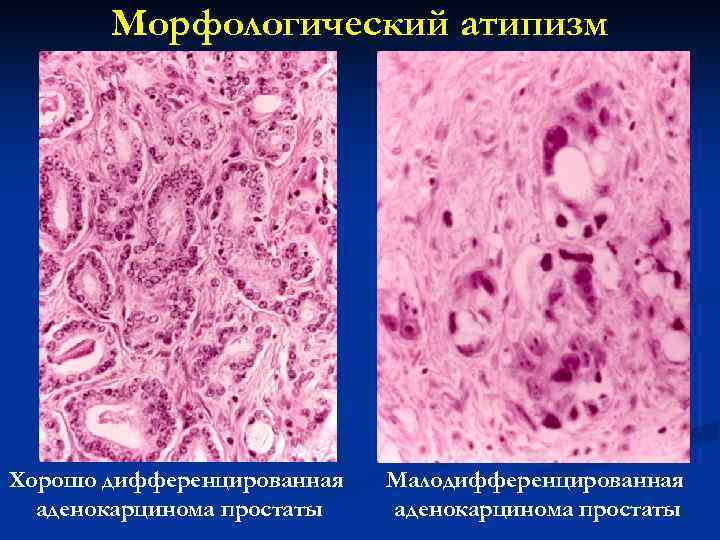
 n Атипизм опухоли. (греч. аtypicus - отклонение от нормы). Морфологический атипизм выражается в том, что ткань опухоли не повторяет строение аналогичной зрелой ткани, и клетки опухоли могут быть не похожи на зрелые клетки того же происхождения. n Морфологический атипизм представлен двумя вариантами: тканевым и клеточным.
n Атипизм опухоли. (греч. аtypicus - отклонение от нормы). Морфологический атипизм выражается в том, что ткань опухоли не повторяет строение аналогичной зрелой ткани, и клетки опухоли могут быть не похожи на зрелые клетки того же происхождения. n Морфологический атипизм представлен двумя вариантами: тканевым и клеточным.
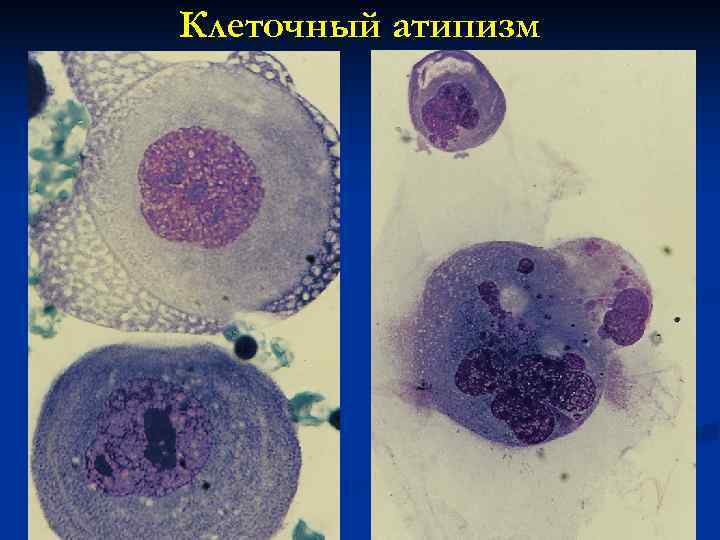
 n Тканевой атипизм выражается в изменении соотношения между паренхимой и стромой опухоли, чаще с преобладанием паренхимы, изменением величины и формы тканевых структур с появлением уродливых тканевых образований различной величины. Наиболее характерен для зрелых, доброкачественных опухолей. n Клеточный атипизм светооптическом уровне выражается на в полиморфизме или, напротив, мономорфизме клеток, ядер и ядрышек, гиперхромии ядер, полиплоидии, изменениях ядерно-цитоплазматического индекса в пользу ядер в связи с их укрупнением, появлении множества митозов. n Атипизм ультраструктур , выявляемый при ЭМ исследовании, выражается в увеличении числа рибосом, связанных не только с мембранами эндоплазматической сети, но и лежащих свободно в виде розеток и цепочек, в изменении формы, величины и расположении митохондрий, появлении аномальных митохондрий.
n Тканевой атипизм выражается в изменении соотношения между паренхимой и стромой опухоли, чаще с преобладанием паренхимы, изменением величины и формы тканевых структур с появлением уродливых тканевых образований различной величины. Наиболее характерен для зрелых, доброкачественных опухолей. n Клеточный атипизм светооптическом уровне выражается на в полиморфизме или, напротив, мономорфизме клеток, ядер и ядрышек, гиперхромии ядер, полиплоидии, изменениях ядерно-цитоплазматического индекса в пользу ядер в связи с их укрупнением, появлении множества митозов. n Атипизм ультраструктур , выявляемый при ЭМ исследовании, выражается в увеличении числа рибосом, связанных не только с мембранами эндоплазматической сети, но и лежащих свободно в виде розеток и цепочек, в изменении формы, величины и расположении митохондрий, появлении аномальных митохондрий.
 Морфологический атипизм Хорошо дифференцированная Малодифференцированная аденокарцинома простаты
Морфологический атипизм Хорошо дифференцированная Малодифференцированная аденокарцинома простаты
 Клеточный атипизм
Клеточный атипизм
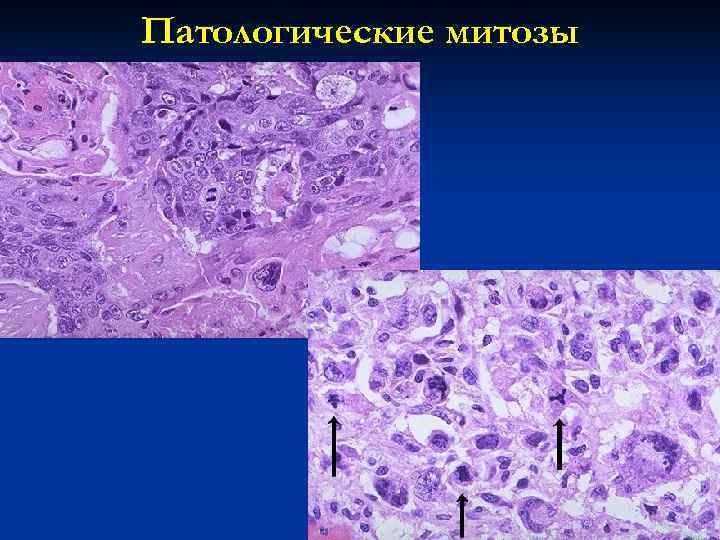
 Патологические митозы
Патологические митозы
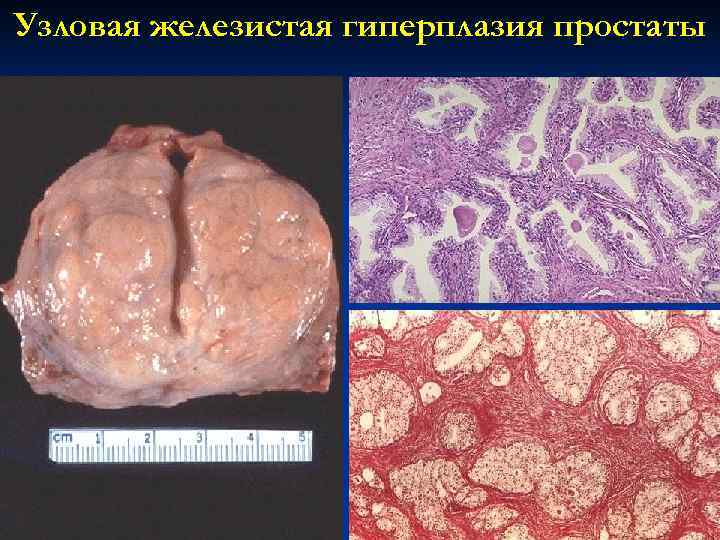
 Узловая железистая гиперплазия простаты
Узловая железистая гиперплазия простаты
 n Биохимический атипизм проявляется в метаболических изменениях в опухолевой ткани. Все перестройки метаболизма в опухоли направлены на обеспечение ее роста и приспособление к относительному дефициту кислорода, который возникает при быстром росте неоплазмы. n Антигенный атипизм опухоли проявляется наличием опухолеспецифических антигенов, онкофетальных антигенов, а также утратой некоторыми опухолями антигенов гистосовместимости, тканеспецифических антигенов, что приводит к развитию антигенонегативных опухолей и формированию к ним толерантности. n Функциональный атипизм характеризуется утратой опухолевыми клетками специализированных функций, присущих аналогичным зрелым клеткам, и/или появлением новой функции, не свойственной клеткам данного типа.
n Биохимический атипизм проявляется в метаболических изменениях в опухолевой ткани. Все перестройки метаболизма в опухоли направлены на обеспечение ее роста и приспособление к относительному дефициту кислорода, который возникает при быстром росте неоплазмы. n Антигенный атипизм опухоли проявляется наличием опухолеспецифических антигенов, онкофетальных антигенов, а также утратой некоторыми опухолями антигенов гистосовместимости, тканеспецифических антигенов, что приводит к развитию антигенонегативных опухолей и формированию к ним толерантности. n Функциональный атипизм характеризуется утратой опухолевыми клетками специализированных функций, присущих аналогичным зрелым клеткам, и/или появлением новой функции, не свойственной клеткам данного типа.
 Прогрессия и морфогенез опухоли. n Прогрессия опухоли. Теория прогрессии опухолей разработана L. Foulds в 1969 г. на основе данных экспериментальной онкологии. Согласно теории об опухолевой прогрессии происходит постоянный стадийный прогрессирующий рост опухоли с прохождением ею ряда качественно отличных стадий. Стадии морфогенеза злокачественных опухолей: n 1) стадию предопухоли — гиперплазии и предопухолевой дисплазии; n 2) стадию неинвазивной опухоли (рак на месте); n 3) стадию инвазивного роста опухоли; n 4) стадию метастазирования.
Прогрессия и морфогенез опухоли. n Прогрессия опухоли. Теория прогрессии опухолей разработана L. Foulds в 1969 г. на основе данных экспериментальной онкологии. Согласно теории об опухолевой прогрессии происходит постоянный стадийный прогрессирующий рост опухоли с прохождением ею ряда качественно отличных стадий. Стадии морфогенеза злокачественных опухолей: n 1) стадию предопухоли — гиперплазии и предопухолевой дисплазии; n 2) стадию неинвазивной опухоли (рак на месте); n 3) стадию инвазивного роста опухоли; n 4) стадию метастазирования.
 Прогрессия и морфогенез опухоли. n Предопухолевые изменения в подавляющем большинство случаев предшествуют развитию опухоли, однако допускается и возможность развития злокачественной опухоли, без предшествующих предопухолевых изменений. n Среди предопухолевых изменений морфологи выделяют т. н. фоновые изменения, проявляющиеся дистрофией, атрофией, и склерозом, гиперплазией, метаплазией и дисплазией. Очаги гиперплазии, метаплазии и дисплазии рассматриваются как собственно предопухолевые. Наибольшее значение среди них в последнее время придают дисплазии.
Прогрессия и морфогенез опухоли. n Предопухолевые изменения в подавляющем большинство случаев предшествуют развитию опухоли, однако допускается и возможность развития злокачественной опухоли, без предшествующих предопухолевых изменений. n Среди предопухолевых изменений морфологи выделяют т. н. фоновые изменения, проявляющиеся дистрофией, атрофией, и склерозом, гиперплазией, метаплазией и дисплазией. Очаги гиперплазии, метаплазии и дисплазии рассматриваются как собственно предопухолевые. Наибольшее значение среди них в последнее время придают дисплазии.
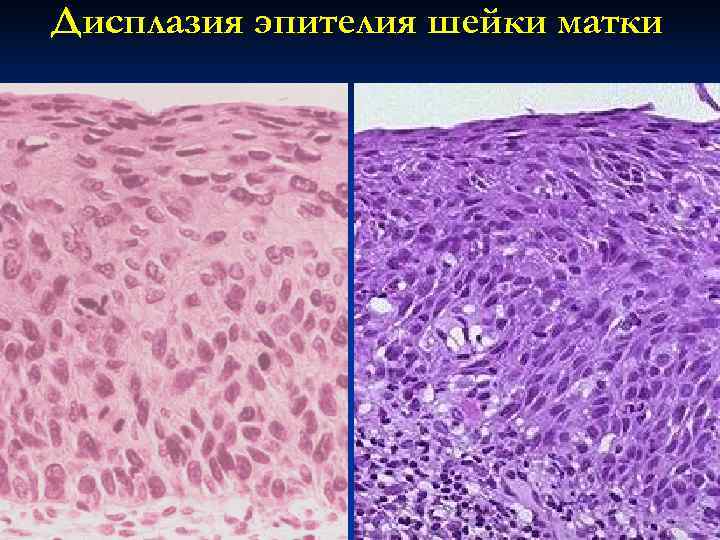
 Дисплазия эпителия шейки матки
Дисплазия эпителия шейки матки
 n Предраковые состояния делят на облигатный и факультативный предрак. n Облигатный предрак. т. е. предрак, почти всегда завершающийся развитием рака, чаще связан с наследственным предрасположением. n К факультативному предраку относят гиперпластически-диспластические процессы, а также некоторые дисэмбриоплазии. Кроме того, выделяют т. н. латентный период рака, т. е. период существования предрака до развития рака. Для опухолей разной локализации он различен и исчисляется иногда многими годами (до 30 -40 лет).
n Предраковые состояния делят на облигатный и факультативный предрак. n Облигатный предрак. т. е. предрак, почти всегда завершающийся развитием рака, чаще связан с наследственным предрасположением. n К факультативному предраку относят гиперпластически-диспластические процессы, а также некоторые дисэмбриоплазии. Кроме того, выделяют т. н. латентный период рака, т. е. период существования предрака до развития рака. Для опухолей разной локализации он различен и исчисляется иногда многими годами (до 30 -40 лет).
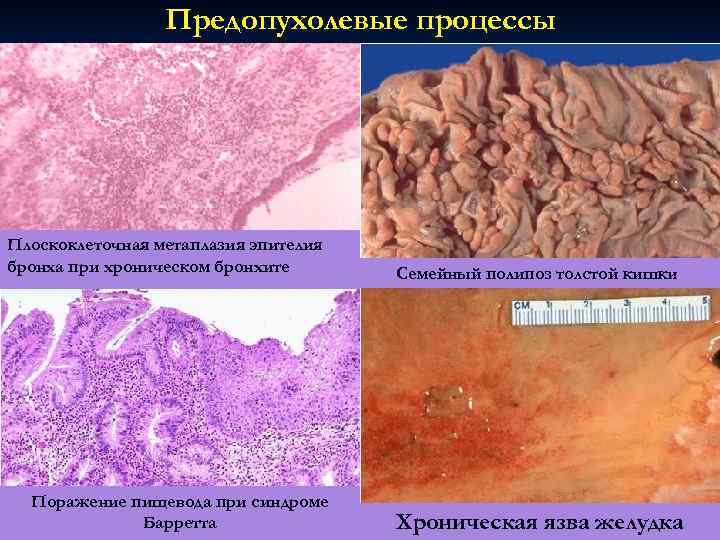
 Предопухолевые процессы Плоскоклеточная метаплазия эпителия бронха при хроническом бронхите Семейный полипоз толстой кишки Поражение пищевода при синдроме Барретта Хроническая язва желудка
Предопухолевые процессы Плоскоклеточная метаплазия эпителия бронха при хроническом бронхите Семейный полипоз толстой кишки Поражение пищевода при синдроме Барретта Хроническая язва желудка
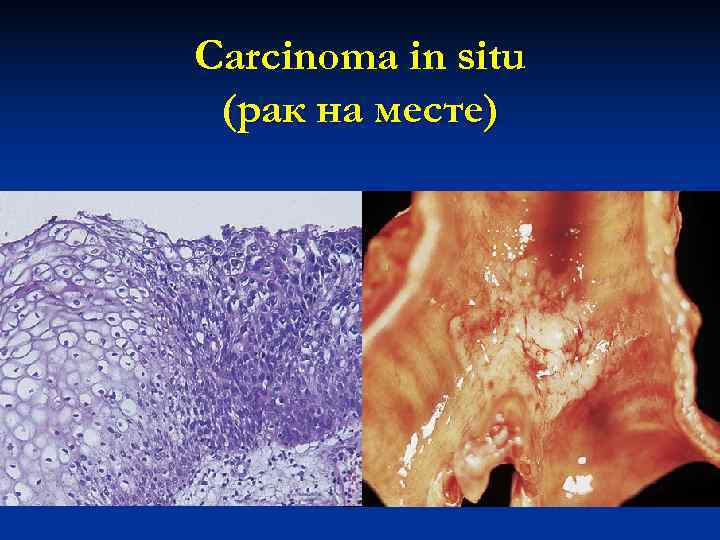
 Carcinoma in situ (рак на месте)
Carcinoma in situ (рак на месте)
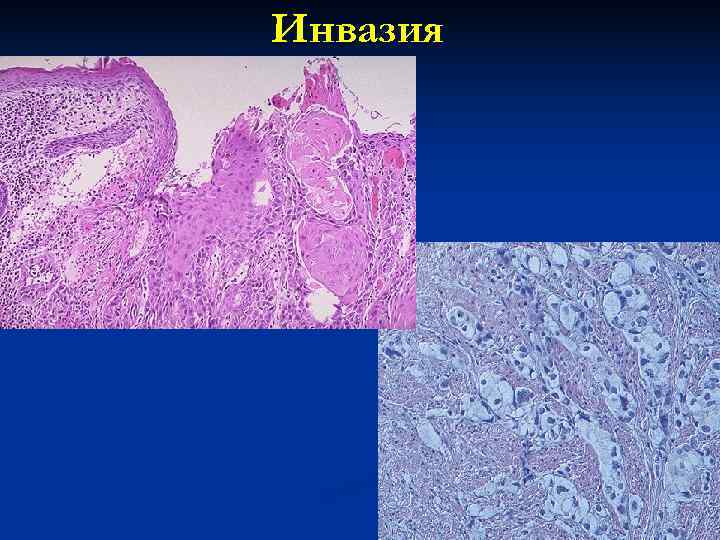
 Инвазия
Инвазия
 Метастазирование. n Распространение опухолевых клеток из первичной опухоли в другие органы с образованием вторичных опухолевых узлов — метастазов. n Осуществляется различными путями: n 1) лифгенно; n 2) гематогенно; n 3) имплантационно (по серозным оболочкам при прорастании опухоли в серозные полости); n 4) периневрально (в ЦНС по току цереброспинальной жидкости).
Метастазирование. n Распространение опухолевых клеток из первичной опухоли в другие органы с образованием вторичных опухолевых узлов — метастазов. n Осуществляется различными путями: n 1) лифгенно; n 2) гематогенно; n 3) имплантационно (по серозным оболочкам при прорастании опухоли в серозные полости); n 4) периневрально (в ЦНС по току цереброспинальной жидкости).
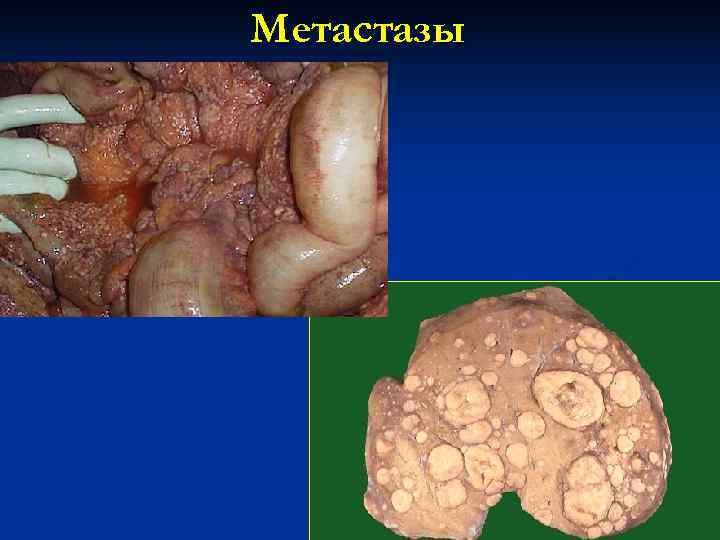
 Метастазы
Метастазы
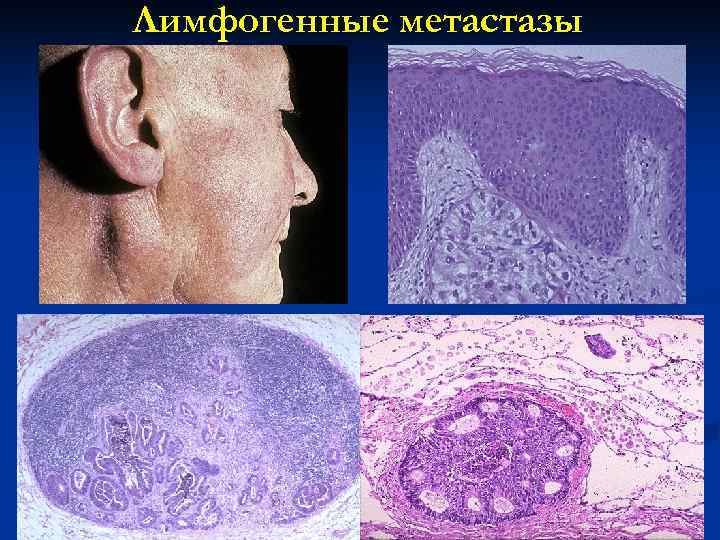
 Лимфогенные метастазы
Лимфогенные метастазы
 Метастатический каскад представлен: n а) ростом и васкуляризацией первичной опухоли (опухоли менее 0, 1 — 0, 2 см собственных сосудов не имеют), появлением опухолевого субклона, способного к метастазированию; n б) инвазией в просвет сосуда (интравазация); n в) циркуляцией и выживанием опухолевого эмбола в кровотоке (лимфотоке); n г) прикреплением к стенке сосуда на новом месте и выходом в ткани (экстравазация); осуществляется с помощью рецепторных механизмов; n д) преодолением тканевых защитных механизмов и формированием вторичной опухоли.
Метастатический каскад представлен: n а) ростом и васкуляризацией первичной опухоли (опухоли менее 0, 1 — 0, 2 см собственных сосудов не имеют), появлением опухолевого субклона, способного к метастазированию; n б) инвазией в просвет сосуда (интравазация); n в) циркуляцией и выживанием опухолевого эмбола в кровотоке (лимфотоке); n г) прикреплением к стенке сосуда на новом месте и выходом в ткани (экстравазация); осуществляется с помощью рецепторных механизмов; n д) преодолением тканевых защитных механизмов и формированием вторичной опухоли.
 Гистогенез и цитогенез опухолей. Гистогенез опухоли установление ее тканевого - это происхождения. n 1. Трансформации может подвергаться только пролиферирующая соматические клетки — т. е. поли- или унипотентные клетки-предшественницы. n 2. Опухолевая клетка способна повторять в извращенной форме признаки дифференцировки (то есть фенотип), заложенные в клетке-предшественнице из которой она возникла. n 3. В опухолевых клетках извращение дифференцировки связано с наличием блока дифференцировки. n 4. Дифференцировка опухолевых клеток зависит как от уровнямалигнизации клетки-предшественницы, так и от уровня блокадифференцировки.
Гистогенез и цитогенез опухолей. Гистогенез опухоли установление ее тканевого - это происхождения. n 1. Трансформации может подвергаться только пролиферирующая соматические клетки — т. е. поли- или унипотентные клетки-предшественницы. n 2. Опухолевая клетка способна повторять в извращенной форме признаки дифференцировки (то есть фенотип), заложенные в клетке-предшественнице из которой она возникла. n 3. В опухолевых клетках извращение дифференцировки связано с наличием блока дифференцировки. n 4. Дифференцировка опухолевых клеток зависит как от уровнямалигнизации клетки-предшественницы, так и от уровня блокадифференцировки.
 Морфология опухолей Внешний вид опухоли разнообразен. Форма: узла, шляпки гриба или напоминать цветную капусту. Поверхность бывает гладкой, бугристой или сосочковой. Может быть расположена в толще органа или на его поверхности. В одних случаях - диффузно пронизывает орган и тогда границы ее не определяются, в других - расположена на поверхности органа в виде полипа. В компактных органах опухоль может выступать над поверхностью, прорастать и разрушать капсулу, аррозировать (разъедать) сосуды, вследствие чего возникает внутреннее кровотечение. Размеры опухоли различные, что зависит от скорости и продолжительности ее роста, происхождения и расположения; консистенция зависит от преобладания в опухоли паренхимы или стромы: в первом случае она мягкая, во втором - плотная.
Морфология опухолей Внешний вид опухоли разнообразен. Форма: узла, шляпки гриба или напоминать цветную капусту. Поверхность бывает гладкой, бугристой или сосочковой. Может быть расположена в толще органа или на его поверхности. В одних случаях - диффузно пронизывает орган и тогда границы ее не определяются, в других - расположена на поверхности органа в виде полипа. В компактных органах опухоль может выступать над поверхностью, прорастать и разрушать капсулу, аррозировать (разъедать) сосуды, вследствие чего возникает внутреннее кровотечение. Размеры опухоли различные, что зависит от скорости и продолжительности ее роста, происхождения и расположения; консистенция зависит от преобладания в опухоли паренхимы или стромы: в первом случае она мягкая, во втором - плотная.
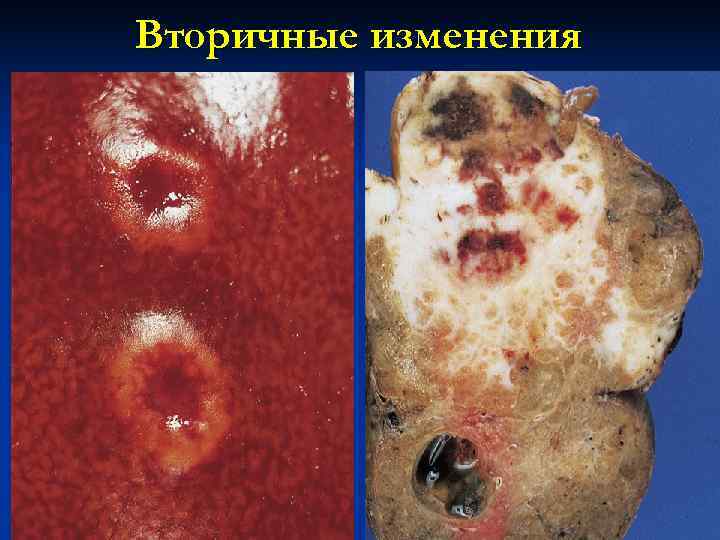
 Вторичные изменения в опухолях представлены очагами некроза и кровоизлияний, воспалением, ослизнением и отложением извести. Все опухоли имеют некоторые общие черты строения: опухоль состоит из паренхимы и стромы, соотношения которых могут сильно варьировать. Особенности паренхимы во многом определяют характер стромы. Большинство опухолей по строению напоминают орган, т. е. имеют паренхиму и выраженную в той или иной степени строму (органоидные опухоли ). В некоторых, особенно недифференцированных, опухолях преобладает паренхима, строма развита слабо и состоит лишь из тонкостенных сосудов и капилляров (гистиоидные опухоли Они обычно быстро растут и рано ). . ) подвергаются некрозу. В ряде случаев в опухоли преобладает строма, клеток паренхимы крайне мало. Примером может служить фиброзный рак, или скирр.
Вторичные изменения в опухолях представлены очагами некроза и кровоизлияний, воспалением, ослизнением и отложением извести. Все опухоли имеют некоторые общие черты строения: опухоль состоит из паренхимы и стромы, соотношения которых могут сильно варьировать. Особенности паренхимы во многом определяют характер стромы. Большинство опухолей по строению напоминают орган, т. е. имеют паренхиму и выраженную в той или иной степени строму (органоидные опухоли ). В некоторых, особенно недифференцированных, опухолях преобладает паренхима, строма развита слабо и состоит лишь из тонкостенных сосудов и капилляров (гистиоидные опухоли Они обычно быстро растут и рано ). . ) подвергаются некрозу. В ряде случаев в опухоли преобладает строма, клеток паренхимы крайне мало. Примером может служить фиброзный рак, или скирр.
 Опухоли, строение которых соответствует строению органа, в котором они развиваются, называют гомологичными. Когда клеточное строение опухолей отличается от строения органа, в котором они возникают, говорят о гетерологичных опухолях. Гомологичные опухоли - зрелые, дифференцированные, гетерологичные - незрелые, мало - или недифференцированные. Опухоли, возникающие в результате гетеротоний, т. е. эмбриональных смещений, называют гетеротопическими.
Опухоли, строение которых соответствует строению органа, в котором они развиваются, называют гомологичными. Когда клеточное строение опухолей отличается от строения органа, в котором они возникают, говорят о гетерологичных опухолях. Гомологичные опухоли - зрелые, дифференцированные, гетерологичные - незрелые, мало - или недифференцированные. Опухоли, возникающие в результате гетеротоний, т. е. эмбриональных смещений, называют гетеротопическими.
 Характер роста опухолей по отношению к окружающим тканям n бывает экспансивным с формированием соединительнотканной капсулы и оттеснением прилежащих сохранных тканей, а также инфильтрирующим и инвазивным с прорастание прилежащих тканей. n В полых органах выделяют также два типа роста в зависимости от отношения опухоли к их просвету: экзофитный при росте опухоли в просвет и эндофитный при росте опухоли в стенку органа. n В зависимости от количества узлов первичной опухоли неоплазмы могут обладать уницентрическим или мультицентрическим характером роста.
Характер роста опухолей по отношению к окружающим тканям n бывает экспансивным с формированием соединительнотканной капсулы и оттеснением прилежащих сохранных тканей, а также инфильтрирующим и инвазивным с прорастание прилежащих тканей. n В полых органах выделяют также два типа роста в зависимости от отношения опухоли к их просвету: экзофитный при росте опухоли в просвет и эндофитный при росте опухоли в стенку органа. n В зависимости от количества узлов первичной опухоли неоплазмы могут обладать уницентрическим или мультицентрическим характером роста.
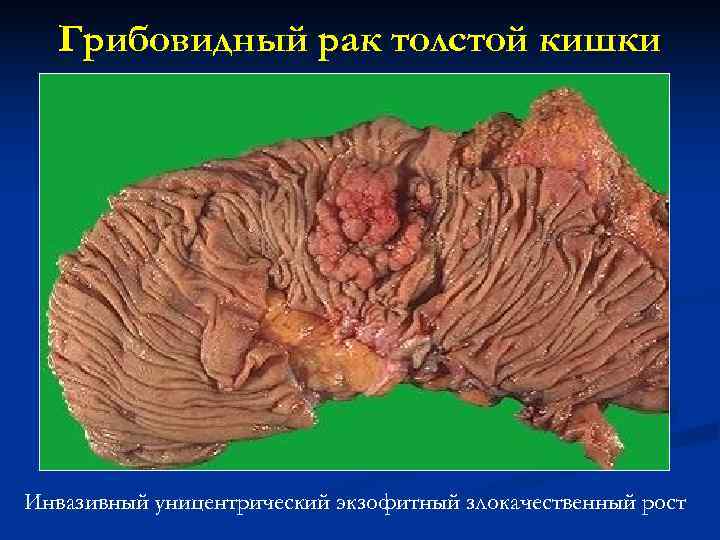
 Грибовидный рак толстой кишки Инвазивный уницентрический экзофитный злокачественный рост
Грибовидный рак толстой кишки Инвазивный уницентрический экзофитный злокачественный рост
 Доброкачественные опухоли. n Растут преимущественно экспансивно в виде узла, окруженного соединительнотканной капсулой. n Характеризуются медленным ростом. n Обладают признаками тканевого атипизма. n Клеточный атипизм, как правило, отсутствует: клетки зрелые, очень похожи на клетки нормальной ткани: n Не метастазируют. n Не рецидивируют. n Вторичные изменения возникают редко, обычно в больших опухолях и чаще представлены петрификацией, ослизнением. n Клинические проявления по отношению к общему числу опухолей возникают относительно редко, чаще на поздних стадиях.
Доброкачественные опухоли. n Растут преимущественно экспансивно в виде узла, окруженного соединительнотканной капсулой. n Характеризуются медленным ростом. n Обладают признаками тканевого атипизма. n Клеточный атипизм, как правило, отсутствует: клетки зрелые, очень похожи на клетки нормальной ткани: n Не метастазируют. n Не рецидивируют. n Вторичные изменения возникают редко, обычно в больших опухолях и чаще представлены петрификацией, ослизнением. n Клинические проявления по отношению к общему числу опухолей возникают относительно редко, чаще на поздних стадиях.
 1) Местные проявления доброкачественных опухолей. n Сдавление прилежащих тканей n Обструкция n Изъязвление и кровотечение из опухоли n Перекрут ножки опухоли с развитием некроза. n Разрыв кистозных. n Малигнизация (озлокачествление) опухоли. 2) Общие проявления доброкачественных опухолей связаны с продукцией гормонов опухолями эндокринных органов и APUD-системы и развитием соответствующих эндокринных синдромов (например, акромегалия при соматотропной аденоме гипофиза). n Исход, как правило, благоприятный.
1) Местные проявления доброкачественных опухолей. n Сдавление прилежащих тканей n Обструкция n Изъязвление и кровотечение из опухоли n Перекрут ножки опухоли с развитием некроза. n Разрыв кистозных. n Малигнизация (озлокачествление) опухоли. 2) Общие проявления доброкачественных опухолей связаны с продукцией гормонов опухолями эндокринных органов и APUD-системы и развитием соответствующих эндокринных синдромов (например, акромегалия при соматотропной аденоме гипофиза). n Исход, как правило, благоприятный.
 Аденома печени . Экспансивный уницентрический доброкачественный рост
Аденома печени . Экспансивный уницентрический доброкачественный рост
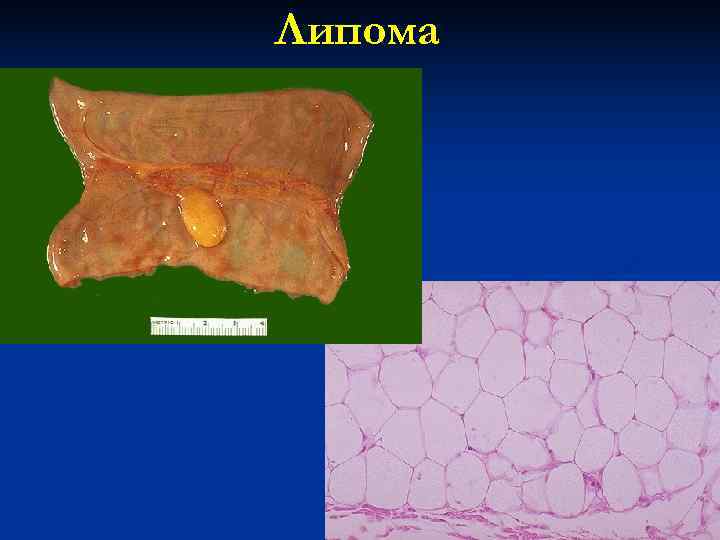
 Липома
Липома
 Злокачественные опухоли. n Обладают преимущественно инфильтрирующим ростом. n Растут быстро. n Имеют признаки как тканевого, так и клеточного атипизма. n Степень дифференцировки клеток может быть различной (высокой, умеренной и низкой), но клетки не достигают полной зрелости. n Метастазируют. n Рецидивируют (после хирургического удаления, лучевого или какого-либо другого лечения); источником опухоли являются оставшиеся опухолевые клетки либо расположенные вблизи лимфатические узлы с метастазами. n Обычно выражены вторичные опухолевые изменения: некроз, кровоизлияния. n Клинические проявления, как правило, возникают рано и связаны: n 1) с местным действием первичной опухоли или метастазов (сдавление, деструкция окружающих тканей и органов с развитием их недостаточности, распадом, изъязвлением, сопровождающимся кровотечением, воспалением, обструкцией и пр. );
Злокачественные опухоли. n Обладают преимущественно инфильтрирующим ростом. n Растут быстро. n Имеют признаки как тканевого, так и клеточного атипизма. n Степень дифференцировки клеток может быть различной (высокой, умеренной и низкой), но клетки не достигают полной зрелости. n Метастазируют. n Рецидивируют (после хирургического удаления, лучевого или какого-либо другого лечения); источником опухоли являются оставшиеся опухолевые клетки либо расположенные вблизи лимфатические узлы с метастазами. n Обычно выражены вторичные опухолевые изменения: некроз, кровоизлияния. n Клинические проявления, как правило, возникают рано и связаны: n 1) с местным действием первичной опухоли или метастазов (сдавление, деструкция окружающих тканей и органов с развитием их недостаточности, распадом, изъязвлением, сопровождающимся кровотечением, воспалением, обструкцией и пр. );
 n 2) с общим действием опухоли на организм; возникают: n кахексия (одним из медиаторов кахексии является ФНО-альфа, выделяемый макрофагами и усиливающий катаболизм жировой ткани); n паранеопластический синдром: а) эндокринопатии — связаны с продукцией опухолью того или иного гормона, часто не свойственного данной ткани (синдром Иценко —Кушинга при мелкоклеточном раке легкого, продуцирующем АКТГ); б) неврологические проявления: церебральные изменения с развитием деменции, периферические невропатии и пр. ; n в) кожные проявления: acanthosis nigricans (чаще при карциномах — гиперпигментация подмышечных впадин, шеи, анальной области, паха; дерматомиозит и др. n г) гематологические проявления: повышение свертываемости крови : флеботромбоз (часто мигрирующий — феномен Труссо), чаще связан с карциномой поджелудочной железы; небактериальный тромбоэндокгуэдит; ДВС-синдром (при раке предстательной железы, легкого, желудка, поджелудочной железы); могут развиваться подострые и хронические формы; 2) прочие проявления: анемия; тромбоцитопения; полицитемия (при почечноклеточном раке);
n 2) с общим действием опухоли на организм; возникают: n кахексия (одним из медиаторов кахексии является ФНО-альфа, выделяемый макрофагами и усиливающий катаболизм жировой ткани); n паранеопластический синдром: а) эндокринопатии — связаны с продукцией опухолью того или иного гормона, часто не свойственного данной ткани (синдром Иценко —Кушинга при мелкоклеточном раке легкого, продуцирующем АКТГ); б) неврологические проявления: церебральные изменения с развитием деменции, периферические невропатии и пр. ; n в) кожные проявления: acanthosis nigricans (чаще при карциномах — гиперпигментация подмышечных впадин, шеи, анальной области, паха; дерматомиозит и др. n г) гематологические проявления: повышение свертываемости крови : флеботромбоз (часто мигрирующий — феномен Труссо), чаще связан с карциномой поджелудочной железы; небактериальный тромбоэндокгуэдит; ДВС-синдром (при раке предстательной железы, легкого, желудка, поджелудочной железы); могут развиваться подострые и хронические формы; 2) прочие проявления: анемия; тромбоцитопения; полицитемия (при почечноклеточном раке);
 Вторичные изменения
Вторичные изменения
 Классификация ВОЗ предусматривает выделение 7 групп опухолей. n 1. Эпителиальные опухоли без специфической локализа ции (органонеспецифические). n 2. Опухоли экзо- и эндокринных желез, а также эпители альных покровов (органоспецифические). n 3. Мезенхимальные опухоли. n 4. Опухоли меланинобразующей ткани. n 5. Опухоли нервной системы и оболочек мозга. n 6. Опухоли системы крови. n 7. Тератомы. n • На основе мезенхимальных опухолей создана группа мягкотканных опухолей. n • Разделение эпителиальных опухолей, согласно класси фикации, на органоспецифические и органонеспецифи-ческие в настоящее время не оправдано, так как для большинства эпителиальных опухолей найдены органо специфические маркеры.
Классификация ВОЗ предусматривает выделение 7 групп опухолей. n 1. Эпителиальные опухоли без специфической локализа ции (органонеспецифические). n 2. Опухоли экзо- и эндокринных желез, а также эпители альных покровов (органоспецифические). n 3. Мезенхимальные опухоли. n 4. Опухоли меланинобразующей ткани. n 5. Опухоли нервной системы и оболочек мозга. n 6. Опухоли системы крови. n 7. Тератомы. n • На основе мезенхимальных опухолей создана группа мягкотканных опухолей. n • Разделение эпителиальных опухолей, согласно класси фикации, на органоспецифические и органонеспецифи-ческие в настоящее время не оправдано, так как для большинства эпителиальных опухолей найдены органо специфические маркеры.
 n Для определения стадии большинства опухолей используется классификация TNM (от латинских слов: tumor — опухоль, nodulus — лимфатический узел, methastases — метастазы), которая учитывает размеры и распространение опухоли (Т), наличие метастазов в регионарных лимфатических узлах (N), отдаленные метастазы (М). n а. Тх — первичная опухоль не может быть оценена; ТО — нет признаков первичной опухоли; Tis — карцинома in situ; Tl — Т 4 — соответственно увеличение размеров опухоли и/или местное распространение первичного узла в органе и окружающих тканях. n б. Nx — наличие метастазов в регионарных лимфатических узлах неясно, N 0 — метастазы в регионарные лимфатические узлы отсутствуют, N 1—N 2—N 3 — выраженность регионарного метастазирования. n в. Мх — наличие отдаленных метастазов неясно; МО — отдаленные метастазы отсутствуют, Ml — имеются отдаленные метастазы.
n Для определения стадии большинства опухолей используется классификация TNM (от латинских слов: tumor — опухоль, nodulus — лимфатический узел, methastases — метастазы), которая учитывает размеры и распространение опухоли (Т), наличие метастазов в регионарных лимфатических узлах (N), отдаленные метастазы (М). n а. Тх — первичная опухоль не может быть оценена; ТО — нет признаков первичной опухоли; Tis — карцинома in situ; Tl — Т 4 — соответственно увеличение размеров опухоли и/или местное распространение первичного узла в органе и окружающих тканях. n б. Nx — наличие метастазов в регионарных лимфатических узлах неясно, N 0 — метастазы в регионарные лимфатические узлы отсутствуют, N 1—N 2—N 3 — выраженность регионарного метастазирования. n в. Мх — наличие отдаленных метастазов неясно; МО — отдаленные метастазы отсутствуют, Ml — имеются отдаленные метастазы.
 СПАСИБО ЗА ВНИМАНИЕ!
СПАСИБО ЗА ВНИМАНИЕ!

