ПРОБЛЕМЫ СОВРЕМЕННОГО ЛЕЧЕНИЯ МИОКАРДИТОВ Гладышева.pptx
- Количество слайдов: 41

ВОЕННО-МЕДИЦИНСКАЯ АКАДЕМИЯ КАФЕДРА ВОЕННО-МОРСКОЙ ТЕРАПИИ ПРОБЛЕМЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ МИОКАРДИТОВ У ВОЕННОСЛУЖАЩИХ
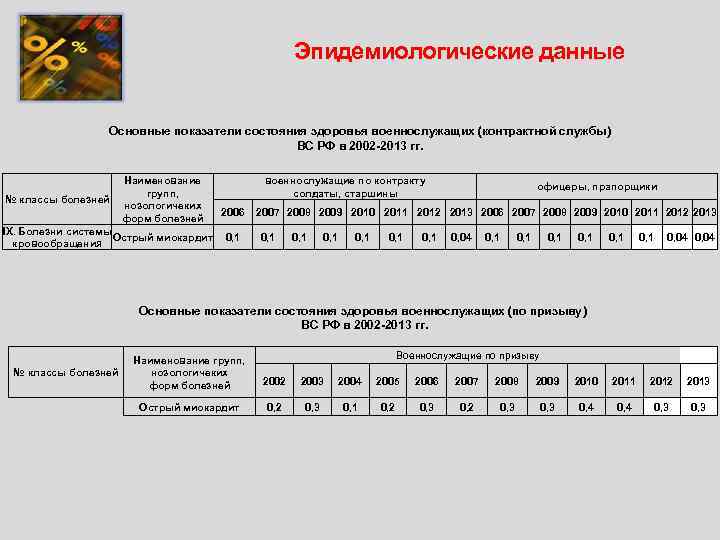
Эпидемиологические данные Основные показатели состояния здоровья военнослужащих (контрактной службы) ВС РФ в 2002 -2013 гг. № классы болезней Наименование групп, нозологичеких форм болезней IX. Болезни системы Острый миокардит кровообращения военнослужащие по контракту солдаты, старшины 2006 0, 1 офицеры, прапорщики 2007 2008 2009 2010 2011 2012 2013 2006 2007 2008 2009 2010 2011 2012 2013 0, 1 0, 1 0, 1 0, 04 Основные показатели состояния здоровья военнослужащих (по призыву) ВС РФ в 2002 -2013 гг. № классы болезней Военнослужащие по призыву Наименование групп, нозологичеких форм болезней 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 Острый миокардит 0, 2 0, 3 0, 1 0, 2 0, 3 0, 4 0, 3

Актуальность и сложности диагностики миокардита Миокардит - самостоятельная нозологическая единица, характеризующаяся широким спектром симптомов. Выраженные различия клинической картины болезни делают вопросы дефиниции, классификации и лечения миокардита крайне сложными; Планирование популяционных исследований и анализ уже выполненных затруднены, так как нет единой классификации болезни и четких критериев диагностики; К настоящему моменту нет ни зарубежных ни отечественных рекомендаций по диагностике и лечению миокардитов; Заболевание может протекать латентно или с минимальными клиническими признаками; Несмотря на то, что миокардит был выделен в качестве самостоятельного заболевания более 200 лет назад, до сих не решены вопросы этиологии, патогенеза, клинической диагностики и специфического лечения этого заболевания;

Актуальность и сложности диагностики миокардита В популяции перенесших острый миокардит в течении 12 лет после заболевания сохраняется достоверно большой риск летального исхода или трансплантации сердца; Клиническая картина основных форм некоронарогенных заболеваний миокарда - миокардит, ДКМП, аритмогенная дисплазия капилляров сердца, миокардитический кардиосклероз и т. д. является идентичной, что только затрудняет выход на диагноз миокардит; Патологоанатомические исследования не могут дать истинного представления о заболеваемости миокардитом в общей популяции. Встречаемость миокардитов в кардиологических стационарах 0 -0, 6%, в то же время по данным аутопсии она составляет 3 -9%);

Актуальность и сложности диагностики миокардита Субъективная трактовка патологии миокарда вследствие объективных сложностей диагностики: - врач проявляет настороженность в плане диагностики миокардита при острых симптомах и очевидной связи с инфекционным заболеванием, в терапевтический же стационар, как правило, госпитализируются пациенты в период, когда связь с инфекционным заболеванием становится не очевидной; - для окончательного подтверждения диагноза миокардит необходима эндомиокардинальная биопсия, особенно в случаях, когда уточнение генеза СН и угрожающих жизни нарушений ритма становится первоочередной задачей; - данные, полученные при радиоизотопном сканировании миокарда, МРТ, Эхо. КГ и биохимических исследованиях позволяют только предполагать наличие миокардита;

European Heart Journal (2013) 34, 2636– 2648 doi: 10. 1093/eurheartj/eht 210 Alida L. P. Caforio et al. Current state of knowledge on aetiology, diagnosis, management, and therapy of myocarditis: a position statement of the European Society of Cardiology Working Group on Myocardial and Pericardial Diseases Современный уровень знаний об этиологии, диагностике, ведению и терапии миокардита: заявленное положение Рабочей группы по болезням миокарда и перикарда Европейского кардиологического общества

ДИАГНОСТИКА И ЛЕЧЕНИЕ МИОКАРДИТОВ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ РАЗРАБОТАНЫ ПО ПОРУЧЕНИЮ МИНЗДРАВА РОССИИ, УТВЕРЖДЕНЫ ОБЩЕСТВОМ СПЕЦИАЛИСТОВ ПО НЕОТЛОЖНОЙ КАРДИОЛОГИИ И ПРОФИЛЬНОЙ КОМИССИЕЙ ПО КАРДИОЛОГИИ 2013 Г. Рабочая группа по подготовке рекомендаций проф. Терещенко С. Н. (г. Москва), проф. Арутюнов Г. П. (г. Москва), проф. Гиляревский С. Р. (г. Москва), д. м. н Жиров И. В. (г. Москва), д. м. н. Зыков К. А. (г. Москва), проф. Масенко В. П. (г. Москва), к. м. н. Нарусов О. Ю. (г. Москва), к. м. н. Насонова С. Н. (Москва), проф. Наумов В. Г. , к. м. н. Осмоловская Ю. Ф. (г. Москва), проф. Самко А. Н. (г. Москва), к. м. н. Стукалова О. В. (Москва), к. м. н. Сычёв А. В. (Москва), д. м. н. Шария М. А. (г. Москва).

Дефиниция миокардита Миокардит поражение сердечной мышцы преимущественно воспалительного характера, обусловленное непосредственным или опосредованным через иммунные механизмы воздействием инфекции, паразитарной и протозойной инвазии, химических и физических факторов, а также поражение, возникающее при аллергических и аутоиммунных заболеваниях Н. Р. Палеев, М. А. Гуревич, Ф. Н. Палеев, 2002 Поражение сердца воспалительной природы, вызванное инфильтрацией иммунокомпетентными клетками. В процесс могут быть вовлечены кардиомиоциты, проводящая система, соединительная ткань, сосуды и перикард. Этиологическими факторами могут быть: прямое или опосредованное действие инфекционных патогенов, токсические, химические или физические агенты, реакции аллергии, гиперчувствительности или инфильтрация миокарда в рамках системных заболеваний. Knowlton K. U. , Savjoa A, Oxman MN Chapter 81 - Myocarditis and Pericarditis, in: Mandell, Douglas and Bennett’s Principles and Practice of infectious disease, 7 th Edition, 2009

European Heart Journal (2013) 34, 2636– 2648 doi: 10. 1093/eurheartj/eht 210

Патоморфологическое определение Процесс, сопровождающийся воспалительной инфильтрацией миокарда с некрозом и дегенерацией кардиомиоцитов, не характерной для ишемического повреждения, связанного с коронарной болезнью сердца Dallas, 1987

В 90 -2010 г. г. пришло понимание того, что термин миокардит стал общим термином для обозначения этиологически совершенно разных воспалительных изменений миокарда: очаговое или диффузное воспаление миокарда, развивающееся в результате различных инфекций, воздействия токсинов, лекарственных препаратов или иммунологических реакций, приводящее к повреждению кардиомиоцитов и развитию дисфункции миокарда. Фундамент определения - воспалительное поражение миокарда. Это базовое понятие дополнено идентификацией агентов, вызывающих воспаление и локализацией этого воспаления.

Эпидемиологические данные Установлено, что острый миокардит достоверно чаще поражает молодых (средний возраст - 31 год). Анализ причин внезапной смерти показал, что миокардит встречался в 12% случаев у лиц моложе 40 лет, что достоверно чаще, чем в старших возрастных группах. Выявлено некоторое превалирование мужчин, заболевших острым миокардитом, над женщинами. Миокардит остается ведущей причиной летального исхода (внезапная смерть) у детей.


Таким образом, ведущими этиологическими причинами миокардитов считают: - вирусную инвазию (основная ведущая причина болезни); - бактериальное прямое и опосредованное воздействие; - прямое токсическое и опосредованное, через аллергические реакции, воздействие медикаментов; - аутоиммунные реакции у лиц страдающих системными заболеваниями соединительной ткани, ревматоидным артритом, неспецифическим язвенным колитом. К числу редких причин относят идиопатический гигантоклеточный миокардит и некротизирующий эозинофильный миокардит.

Все медиаторы воспаления играют двойную роль в развитии вирусного миокардита: 1. фактор некроза опухоли - α - с одной стороны снижает выраженность вирусной нагрузки, с другой стороны повышает выраженность иммунного ответа и вероятность летального исхода; 2. оксид азота - с одной стороны, подавляет репликацию вируса, с другой стороны, способствует развитию клинического манифеста кардиомиопатии, усиливая повреждения кардиомиоцитов; 3. Toll-like рецепторы - (а так же фактор дифференциации миелоида My. D 88) минимизируют возможность репликации вируса в миокарде, с другой стороны, способствуют развитию воспаления в миокарде; 4. комплемент не только усиливает иммунный ответ, но и регламентирует переход в делатационную кардиомиопатию.
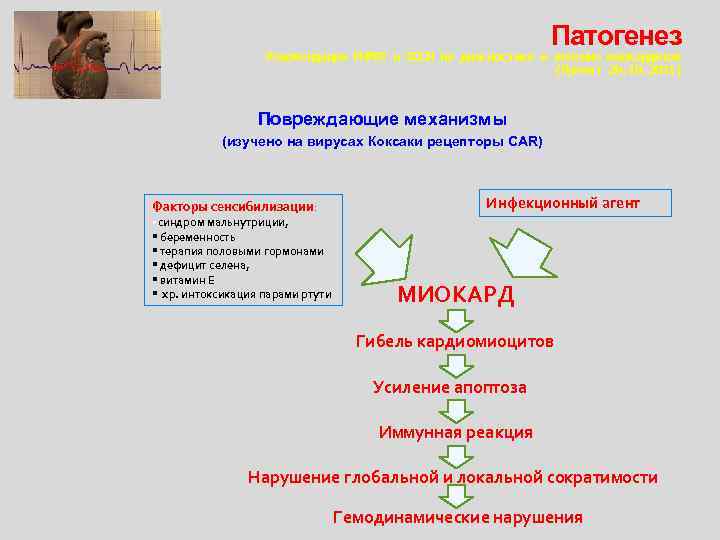
Патогенез Рекомендации РНМОТ и ОССН по диагностике и лечению миокардитов (Проект 20. 10. 2011) Повреждающие механизмы (изучено на вирусах Коксаки рецепторы САR) Факторы сенсибилизации: Инфекционный агент синдром мальнутриции, беременность терапия половыми гормонами дефицит селена, витамин Е хр. интоксикация парами ртути МИОКАРД Гибель кардиомиоцитов Усиление апоптоза Иммунная реакция Нарушение глобальной и локальной сократимости Гемодинамические нарушения
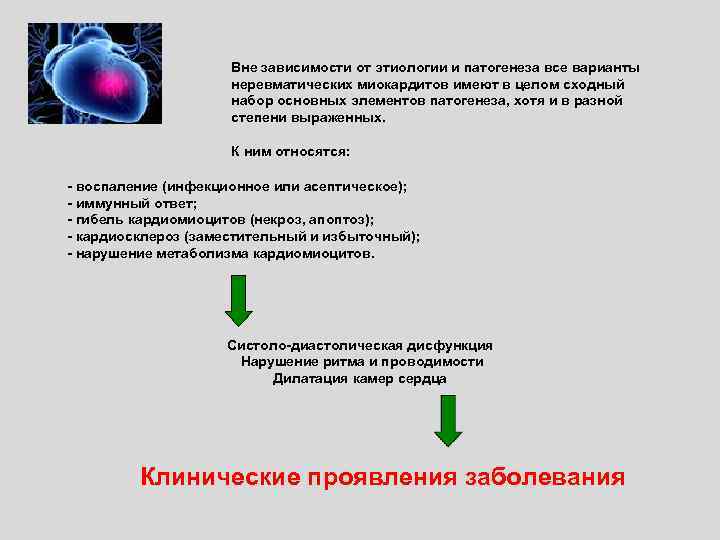
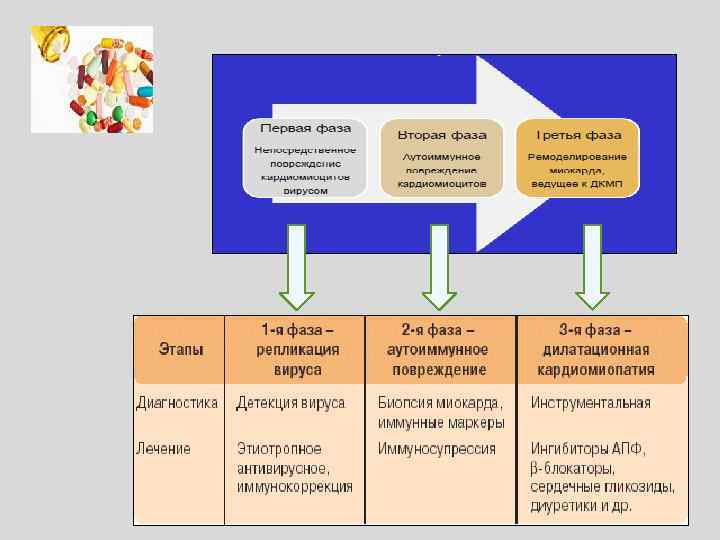
Вне зависимости от этиологии и патогенеза все варианты неревматических миокардитов имеют в целом сходный набор основных элементов патогенеза, хотя и в разной степени выраженных. К ним относятся: - воспаление (инфекционное или асептическое); - иммунный ответ; - гибель кардиомиоцитов (некроз, апоптоз); - кардиосклероз (заместительный и избыточный); - нарушение метаболизма кардиомиоцитов. Систоло-диастолическая дисфункция Нарушение ритма и проводимости Дилатация камер сердца Клинические проявления заболевания
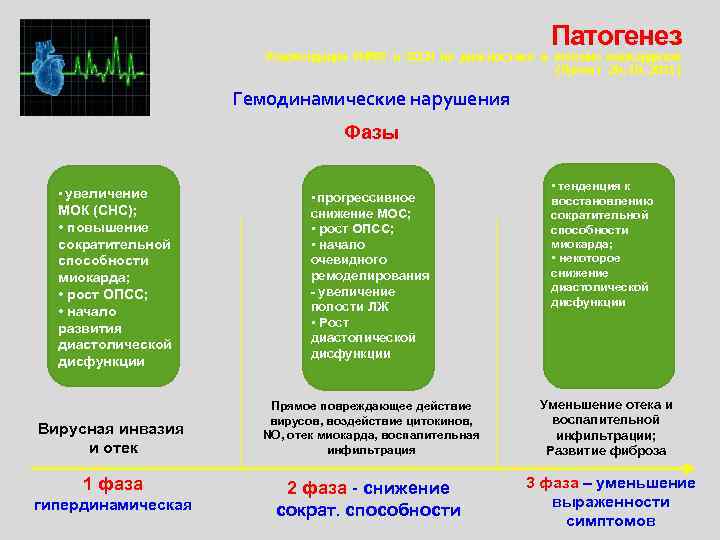
Патогенез Рекомендации РНМОТ и ОССН по диагностике и лечению миокардитов (Проект 20. 10. 2011) Гемодинамические нарушения Фазы • увеличение МОК (СНС); • повышение сократительной способности миокарда; • рост ОПСС; • начало развития диастолической дисфункции Вирусная инвазия и отек 1 фаза гипердинамическая • прогрессивное снижение МОС; • рост ОПСС; • начало очевидного ремоделирования - увеличение полости ЛЖ • Рост диастолической дисфункции Прямое повреждающее действие вирусов, воздействие цитокинов, NO, отек миокарда, воспалительная инфильтрация 2 фаза - снижение сократ. способности • тенденция к восстановлению сократительной способности миокарда; • некоторое снижение диастолической дисфункции Уменьшение отека и воспалительной инфильтрации; Развитие фиброза 3 фаза – уменьшение выраженности симптомов


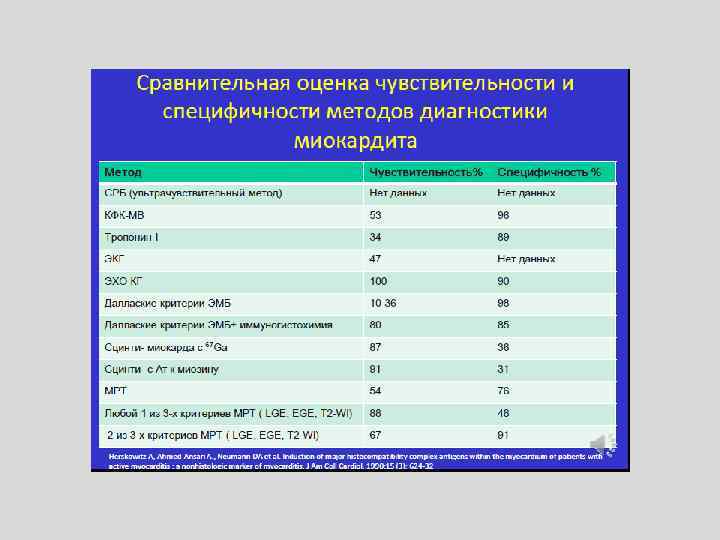
Алгоритм диагностики острого миокардита (NYHA 1964, 1973, 1980) I. Связь с перенесенной инфекцией или токсическим воздействием , доказанная клиническими и лабораторными данными (выделение возбудителя, результаты р-ций нейтрализации, реакции связывания комплемента, реакции гемагглютинации, ускорение СОЭ, увеличение концентрации СРБ диспротеинемия, определение АТ) II. Большие признаки поражения миокарда: 1. патологические изменения на ЭКГ (нарушения реполяризации, ритма и проводимости); 2. повышение кардиоселективных ферментов и белков (КФК, КФК-МВ, ЛДГ, тропонин Т) 3. увеличение размеров сердца по данным Эхо. КГ и рентгена 4. застойная сердечная недостаточность 5. кардиогенный шок; 6. Изменение иммунологических показателей: увеличение соотношения CD 4/CD 8 и количества CD 22, ЦИК, положительная реакция ТМЛ. III. Малые признаки: тахикардия (иногда брадикардия), ослабление первого тона, ритм галопа

European Heart Journal (2013) 34, 2636– 2648 doi: 10. 1093/eurheartj/eht 210
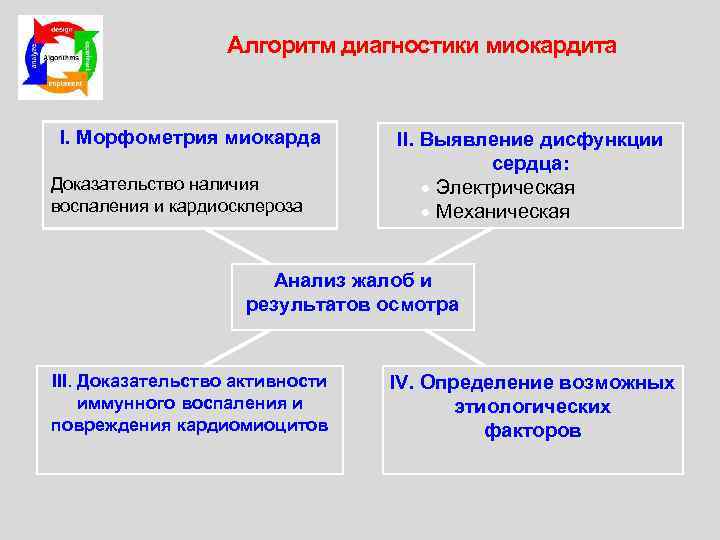
Алгоритм диагностики миокардита I. Морфометрия миокарда Доказательство наличия воспаления и кардиосклероза II. Выявление дисфункции сердца: · Электрическая · Механическая Анализ жалоб и результатов осмотра III. Доказательство активности иммунного воспаления и повреждения кардиомиоцитов IV. Определение возможных этиологических факторов


При появлении после недавно перенесенных респираторных, вирусных и бактериальных инфекций слабости, одышки, потливости, субфебрилитета в первую очередь необходимо исключить миокардит

Главные цели лечения Единых подходов к лечению больных миокардитом нет (декларированы только принципы) 1. Добиться санации инфекции из миокарда и очагов хронической инфекции – этиологическая терапия 2. Добиться устранения воспаления в миокарде – противовоспалительная терапия 3. Не допустить прогрессирование кардиосклероза (? ) 4. Лечение клинических проявлений миокардита – терапия НК, антиаритмическая терапия, метаболическая терапия, симптоматическая терапия

Нерешенные вопросы лечения Как проводить этиологическую терапию? - Если нет результатов серологического и микробиологического обследования - Если нет интоксикационного синдрома (или он очень умеренный) Как проводить противовоспалительную терапию? - Если биохимические маркеры воспаления повышены до 15% - АТМ, как правило, не определяют Как проводить цитопротективную и метаболическую терапию? - Если не известны их роль и точки приложения

Даже установленный диагноз миокардита не позволяет врачу получить однозначный ответ на вопросы: 1. Чем лечить? особенно остро стоят вопросы применения антибиотиков, гормональных препаратов, нестероидных противовоспалительных препаратов. 2. Как долго лечить? 3. Что является критерием успешного лечения?

Результаты рандомизированных исследований MTT – 1991 -1995 (Myocarditis Treatment Trial) 111 больных миокардитом, рандомизированных на 2 группы, получающих стандартную терапию и сочетание преднизолона и азатиоприна; IMAC – 1999 (Intervention in Myocarditis and Acute Cardiomyopathy): без учета этиологии лечили противовирусными иммуноглобулинами 2 мг/кг; ESETCID – 1995 (European Study on the Epidemiology and Treatment of Cardiac Inflammatory Disease): - при выявлении энтеровируса назначали α – интерферон - цитомегаловирус и аденовирус - иммуноглобулины - аутоиммунный миокардит – преднизолон и азатиоприн

Лечение ДИАГНОСТИКА И ЛЕЧЕНИЕ МИОКАРДИТОВ Клинические рекомендации Разработаны по поручению Минздрава России, утверждены Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии от 2013 г. Режим нагрузок (данные лишь одного экспериментального исследования) исключение аэробных и интенсивных нагрузок нагрузка не должна вызывать усиление симптомов недостаточности кровообращения (чувство комфорта) При сохранении на ЭХО-КГ дисфункции ЛЖ - исключается прежний уровень нагрузок Возможная роль дыхательных упражнений 20. Физическая активность должна быть ограничена в период острой фазы миокардита и не менее чем в течение 6 месяцев после нее как у спортсменов, так и у людей без спортивной подготовки. Эта рекомендация основана на мнении экспертов данной рабочей группы. European Heart Journal (2013) 34, 2636– 2648 doi: 10. 1093/eurheartj/eht 210

Лечение ДИАГНОСТИКА И ЛЕЧЕНИЕ МИОКАРДИТОВ Клинические рекомендации Разработаны по поручению Минздрава России, утверждены Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии от 2013 г. Препараты, направленные на поддержку гемодинамики : инотропные препараты и периферических вазодилятаторы; применение дигоксина возможно только в минимальных дозах мониторинг ритма обязателен В остром периоде при развитии угрожающие жизни нарушениях ритма, возможно имплантировать кардиовертер-дифибрилятор. Если миокардит не обусловлен воспалительной инфильтрацией миокарда гигантоклеточными инфильтратами, то целесообразно подождать несколько недель, поскольку вероятность спонтанного восстановления ритма остается высокой 17. Терапия желудочковой дисфункции должна осуществляться в соответствии с существующими рекомендациями Европейского Общества Кардиологов по сердечной недостаточности. 18. Имплантация кардиовертера-дефибриллятора следует отложить до разрешения острого периода течения болезни. 19. Лечение аритмии после острого периода должно осуществляться в соответствии с существующими рекомендациями Европейского Общества Кардиологов по аритмии и имплантации устройства. European Heart Journal (2013) 34, 2636– 2648 doi: 10. 1093/eurheartj/eht 210

Лечение ДИАГНОСТИКА И ЛЕЧЕНИЕ МИОКАРДИТОВ Клинические рекомендации Разработаны по поручению Минздрава России, утверждены Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии от 2013 г. Базовое применение препаратов, используемы в лечении ХСН: Механизм и. АПФ достоверно замедляют ремоделирование сердца при миокардитах, что позволяет рекомендовать применять и. АПФ у пациентов с острым миокардитом для контроля над процессом ремоделирования, с осторожностью под контролем АД. Уровень доказательности I B В экспериментальных работах выявлен негативный эффект β 1 Нет доказательной клинической -АБ метапролола с моделью вирусного миокардита. базы Применение карведилола было эффективно Уровень С По мнению экспертов в случаях с сохраненной гемодинамикой применение карведилола с осторожностью 1. Спиронолактоны 2. Антагонисты рецепторов ангиотензина 3. Диуретики 1. Нет доказательной базы. По мнению экспертов применение Спиронолактонов в дозе 25 мг может рекомендоваться. Уровень С. 2. При непереносимости и. АПФ 3. Симптоматически (преимущество торосемиду. Уровень С

Лечение ДИАГНОСТИКА И ЛЕЧЕНИЕ МИОКАРДИТОВ Клинические рекомендации Разработаны по поручению Минздрава России, утверждены Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии от 2013 г. Нестероидные противовоспалительные средства Механизм В современных обзорах, посвященных тактике ведения больных миокардитом, НПВС не упоминаются как средства для лечения вирусных миокардитов, кроме этого их даже рекомендуют не применять для лечения Уровень доказательности

Лечение ДИАГНОСТИКА И ЛЕЧЕНИЕ МИОКАРДИТОВ Клинические рекомендации Разработаны по поручению Минздрава России, утверждены Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии от 2013 г. Статины Механизм Результаты ККИ (n=74) позволяют предполагать, что добавление аторвастатина в дозе 20 мг к терапии миокардитов снижает выраженность воспалительной реакции и замедляет ремоделирование миокарда Уровень доказательности Уровень С

Лечение ДИАГНОСТИКА И ЛЕЧЕНИЕ МИОКАРДИТОВ Клинические рекомендации Разработаны по поручению Минздрава России, утверждены Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии от 2013 г. Иммуносупрессивная терапия Механизм • терапия преднизолоном не привела к снижению смертности • Нет доказательств эффективности преднизолона при вирусных миокардитах • принято считать, что иммуносупрессивная терапия эффективна при лечении миокардитов, развившихся при аутоиммунных заболеваниях, коллагенозах, у больных гигантоклеточным миокардитом и у больных с хронически протекающими вирус-негативными воспалительными кардиомиопатиями Уровень доказательности Myocarditis Treatment Trial (n=111) Уровень доказательности С
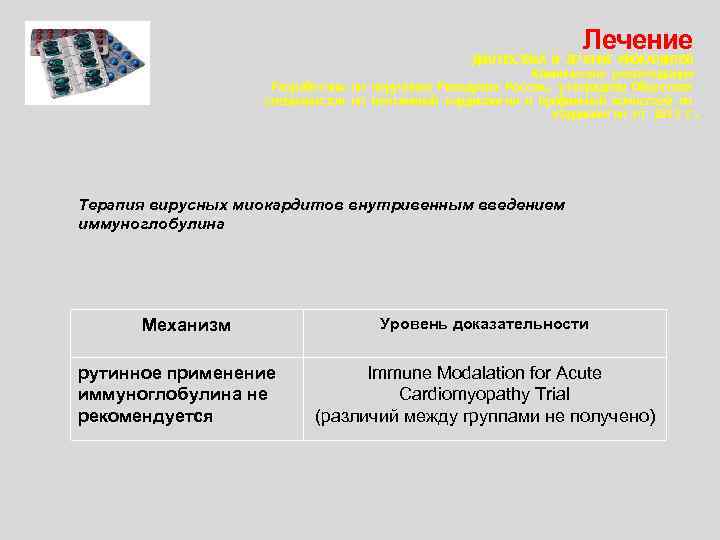
Лечение ДИАГНОСТИКА И ЛЕЧЕНИЕ МИОКАРДИТОВ Клинические рекомендации Разработаны по поручению Минздрава России, утверждены Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии от 2013 г. Терапия вирусных миокардитов внутривенным введением иммуноглобулина Механизм рутинное применение иммуноглобулина не рекомендуется Уровень доказательности Immune Modalation for Acute Cardiomyopathy Trial (различий между группами не получено)

Лечение ДИАГНОСТИКА И ЛЕЧЕНИЕ МИОКАРДИТОВ Клинические рекомендации Разработаны по поручению Минздрава России, утверждены Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии от 2013 г. Терапия интерферонами Механизм Уровень доказательности применение интерферона α по 3. 000 ЕД /м 2 х3 р/неделю у лиц с доказательным вирусным миокардитом приводит через 2 года к увеличению ФВ и большей продолжительности выполнения нагрузки по сравнению с этими же показателями в группе базовой терапии С

Лечение ДИАГНОСТИКА И ЛЕЧЕНИЕ МИОКАРДИТОВ Клинические рекомендации Разработаны по поручению Минздрава России, утверждены Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии от 2013 г. Терапия миокардитов препаратами, не имеющими доказательной базы Механизм Уровень доказательности Неотон, Рибоксин, Мексикор, Глюкозоинсулиновая смесь, Триметазидин, Милдронат, Цитохром-С, Витамин Е, не удалось обнаружить исследования в которых эффект этих препаратов был бы доказан. Нет доказательной базы


Спасибо за внимание!
ПРОБЛЕМЫ СОВРЕМЕННОГО ЛЕЧЕНИЯ МИОКАРДИТОВ Гладышева.pptx