Лучевая диагностика патологии почек_03.ppt
- Количество слайдов: 118
 Военно-медицинская академия Кафедра рентгенологии и радиологии МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ ПОЧЕК И МОЧЕТОЧНИКОВ преподаватель к. м. н. Мищенко Андрей Владимирович
Военно-медицинская академия Кафедра рентгенологии и радиологии МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ ПОЧЕК И МОЧЕТОЧНИКОВ преподаватель к. м. н. Мищенко Андрей Владимирович
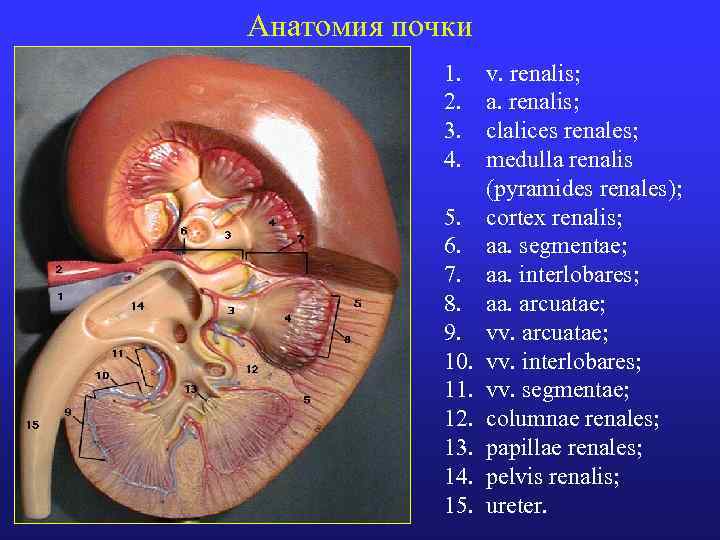 Анатомия почки 1. v. renalis; 2. a. renalis; 3. clalices renales; 4. medulla renalis (pyramides renales); 5. cortex renalis; 6. aa. segmentae; 7. aa. interlobares; 8. aa. arcuatae; 9. vv. arcuatae; 10. vv. interlobares; 11. vv. segmentae; 12. columnae renales; 13. papillae renales; 14. pelvis renalis; 15. ureter.
Анатомия почки 1. v. renalis; 2. a. renalis; 3. clalices renales; 4. medulla renalis (pyramides renales); 5. cortex renalis; 6. aa. segmentae; 7. aa. interlobares; 8. aa. arcuatae; 9. vv. arcuatae; 10. vv. interlobares; 11. vv. segmentae; 12. columnae renales; 13. papillae renales; 14. pelvis renalis; 15. ureter.
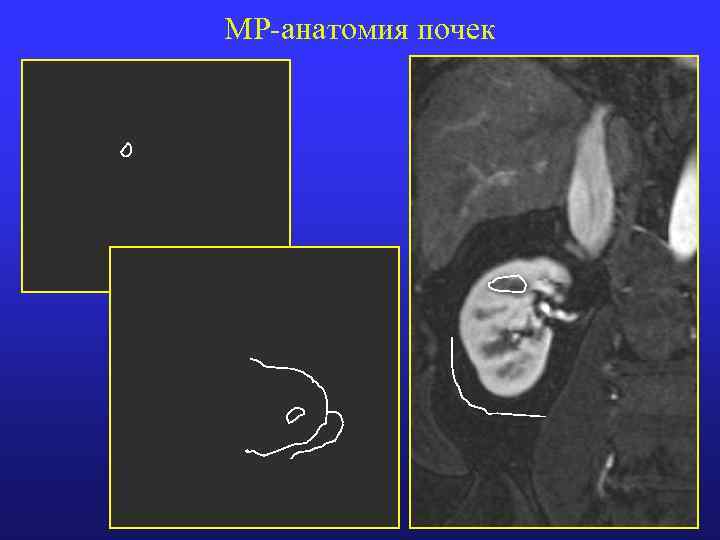 МР-анатомия почек
МР-анатомия почек
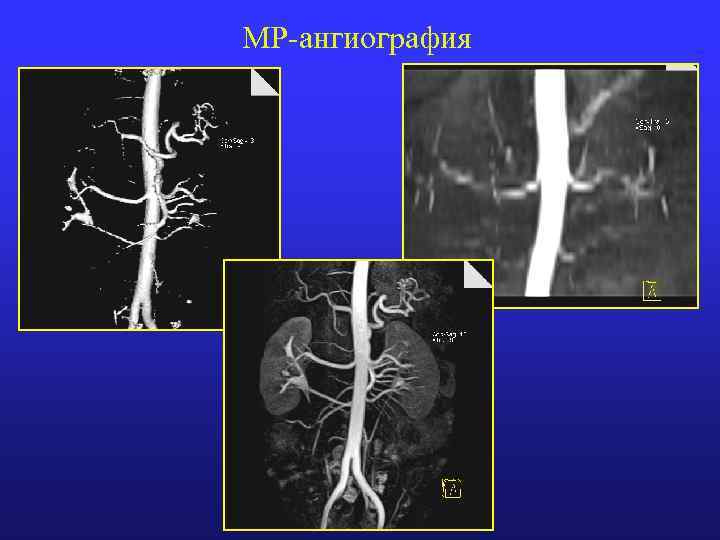 МР-ангиография
МР-ангиография
 Аномалии и варианты развития почек (аплазия/агенезия, гипоплазия, локальная гипертрофия, срощенная почка, дистопия почки, поликистоз, удвоение) 2
Аномалии и варианты развития почек (аплазия/агенезия, гипоплазия, локальная гипертрофия, срощенная почка, дистопия почки, поликистоз, удвоение) 2
 Аплазия • Достоверная верификация только по данным КТ или МРТ (груди, живота и таза) – в ложе почки фиброзный зачаток почки • Отсутствие данных дистопии почки • Отсутствие почечных сосудов • Викарная гипертрофия
Аплазия • Достоверная верификация только по данным КТ или МРТ (груди, живота и таза) – в ложе почки фиброзный зачаток почки • Отсутствие данных дистопии почки • Отсутствие почечных сосудов • Викарная гипертрофия
 Агенезия • Достоверная верификация только по данным КТ или МРТ (груди, живота и таза) – в ложе почки нет зачатков почки • Отсутствие данных дистопии почки • Отсутствие почечных сосудов • Викарная гипертрофия
Агенезия • Достоверная верификация только по данным КТ или МРТ (груди, живота и таза) – в ложе почки нет зачатков почки • Отсутствие данных дистопии почки • Отсутствие почечных сосудов • Викарная гипертрофия
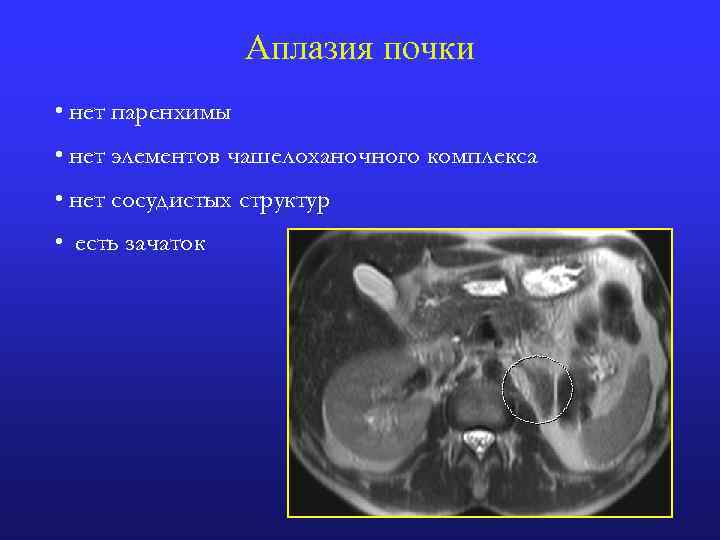 Аплазия почки • нет паренхимы • нет элементов чашелоханочного комплекса • нет сосудистых структур • есть зачаток
Аплазия почки • нет паренхимы • нет элементов чашелоханочного комплекса • нет сосудистых структур • есть зачаток
 Дольковый дисморфизм (гиперплазия Бертина) • Локальное утолщение паренхимы за счет входящей в почечный синус центральной колонны • Деформация ЧЛК почки на уровне ворот • Расхождение или атипичное деление верхней и нижней частей ЧЛК • Локализация: между верхней и средней группой чашек, чаще в левой почке • В 18% случаев выявляется с обеих сторон
Дольковый дисморфизм (гиперплазия Бертина) • Локальное утолщение паренхимы за счет входящей в почечный синус центральной колонны • Деформация ЧЛК почки на уровне ворот • Расхождение или атипичное деление верхней и нижней частей ЧЛК • Локализация: между верхней и средней группой чашек, чаще в левой почке • В 18% случаев выявляется с обеих сторон
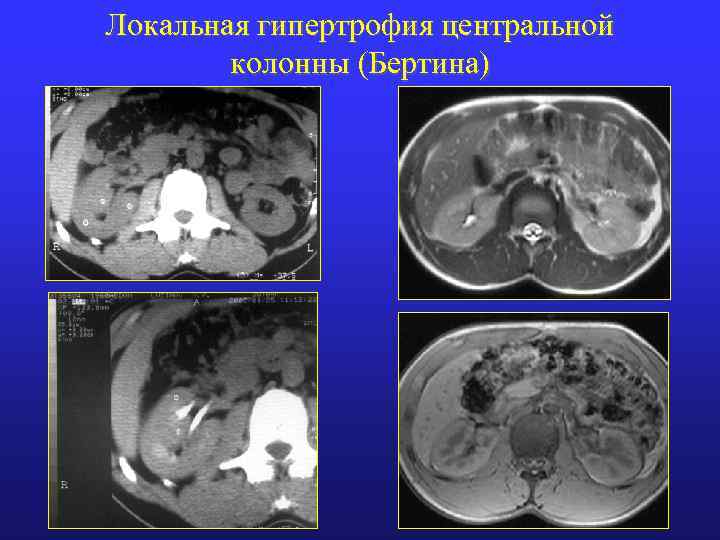 Локальная гипертрофия центральной колонны (Бертина)
Локальная гипертрофия центральной колонны (Бертина)
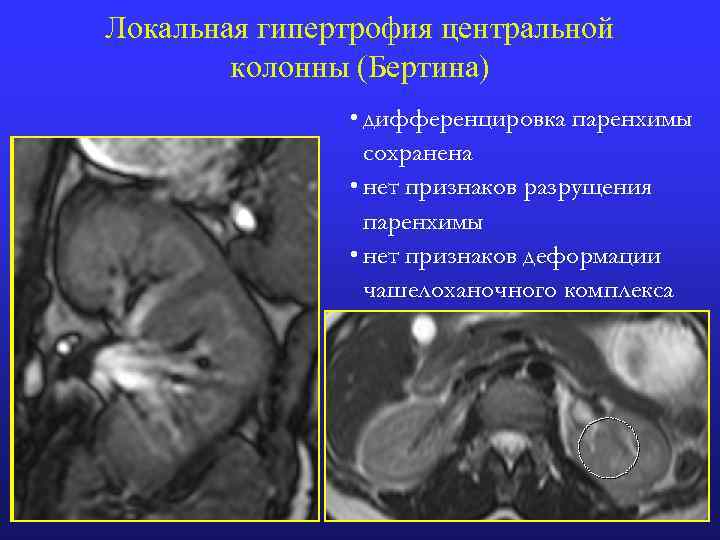 Локальная гипертрофия центральной колонны (Бертина) • дифференцировка паренхимы сохранена • нет признаков разрущения паренхимы • нет признаков деформации чашелоханочного комплекса
Локальная гипертрофия центральной колонны (Бертина) • дифференцировка паренхимы сохранена • нет признаков разрущения паренхимы • нет признаков деформации чашелоханочного комплекса
 Подковообразная почка • 1/400 человек • Закрытая травма живота: тяжелое повреждение почки • Часто обструкция пиелоуретерального сегмента • Рецидивирующие инфекции мочевыводящих путей: в связи с везикоуретеральным рефлюксом и обструкцией лоханочно-мочеточникового сегмента • Мочекаменная болезнь: в 75% случаев метаболические конкременты, в 25% - струвиты • Опухоль Вильмса в 2 -8 раз чаще • Повышен риск развития почечно-клеточного рака • Часто причина артериальной гипертензии
Подковообразная почка • 1/400 человек • Закрытая травма живота: тяжелое повреждение почки • Часто обструкция пиелоуретерального сегмента • Рецидивирующие инфекции мочевыводящих путей: в связи с везикоуретеральным рефлюксом и обструкцией лоханочно-мочеточникового сегмента • Мочекаменная болезнь: в 75% случаев метаболические конкременты, в 25% - струвиты • Опухоль Вильмса в 2 -8 раз чаще • Повышен риск развития почечно-клеточного рака • Часто причина артериальной гипертензии
 Подковообразная почка • • Типичная вертикальная локализация почек Поясничная (или другая) дистопия Перешеек чаще кпереди от аорты и нижней полой вены Реже перешеек кзади от аорты и кпереди от нижней полой вены 95% нижнее сращение; 5% - верхнее 90% сращение по срединной линии (симметричный тип) Латеральное сращение (асимметричный тип) Перешеек сращения паренхиматозный или фиброзный
Подковообразная почка • • Типичная вертикальная локализация почек Поясничная (или другая) дистопия Перешеек чаще кпереди от аорты и нижней полой вены Реже перешеек кзади от аорты и кпереди от нижней полой вены 95% нижнее сращение; 5% - верхнее 90% сращение по срединной линии (симметричный тип) Латеральное сращение (асимметричный тип) Перешеек сращения паренхиматозный или фиброзный
 МРТ: подковообразная почка • Особенности строения почки: • • • Тип сращения: срединный или латеральный Степень мальротации сращенных почек Изменения почечной паренхимы (кистозная трансформация, рубцы) • Особенности строения ЧЛК (удвоение, гидронефроз) • Структура перешейка (паренхима или фиброзная ткань) • МРА особенности кровоснабжения почки: • Увеличение числа и двустороннее расположение почечных артерий • Нижняя брыжеечная артерия всегда над перешейком подковообразной почки • Почечные артерии от аорты, общей, наружной или внутренней подвздошной артерий, либо нижней брыжеечной артерии
МРТ: подковообразная почка • Особенности строения почки: • • • Тип сращения: срединный или латеральный Степень мальротации сращенных почек Изменения почечной паренхимы (кистозная трансформация, рубцы) • Особенности строения ЧЛК (удвоение, гидронефроз) • Структура перешейка (паренхима или фиброзная ткань) • МРА особенности кровоснабжения почки: • Увеличение числа и двустороннее расположение почечных артерий • Нижняя брыжеечная артерия всегда над перешейком подковообразной почки • Почечные артерии от аорты, общей, наружной или внутренней подвздошной артерий, либо нижней брыжеечной артерии
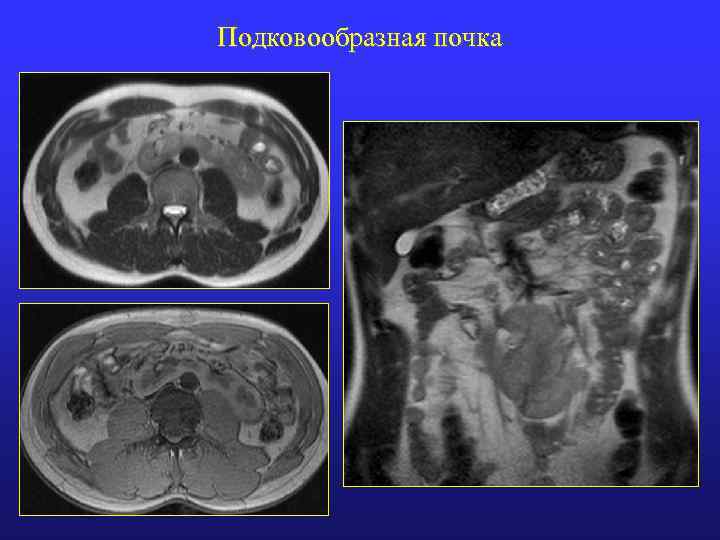 Подковообразная почка
Подковообразная почка
 Аномалии положения (дистопия, эктопия) • Изменение вертикального и латерального положения почки • Изменение ротационного положения почки • Изменение длины и положения мочеточника • Изменение положения устья почечной артерии • Увеличение числа почечных артерий • Изменение строения почки (эмбриональная дольчатость; изменение строения ЧЛК)
Аномалии положения (дистопия, эктопия) • Изменение вертикального и латерального положения почки • Изменение ротационного положения почки • Изменение длины и положения мочеточника • Изменение положения устья почечной артерии • Увеличение числа почечных артерий • Изменение строения почки (эмбриональная дольчатость; изменение строения ЧЛК)
 Аномалии положения (дистопия, эктопия) • • Поясничная Подвздошная Тазовая Торакальная n n Односторонняя Двусторонняя Ипси-(гомо)латеральная n Контра-(гетеро)латеральная (перекрестная) n
Аномалии положения (дистопия, эктопия) • • Поясничная Подвздошная Тазовая Торакальная n n Односторонняя Двусторонняя Ипси-(гомо)латеральная n Контра-(гетеро)латеральная (перекрестная) n
 Аномалии положения (дистопия, эктопия) • Чем ниже дистопия, тем больше вероятность функциональных нарушений • Чем ниже дистопия, тем больше вероятность дополнительных артерий • Чем ниже дистопия, тем больше ротация почки • Дистопированная почка чаще ниже и медиальнее основной (при перекрестной дистопии) • Мочеточник при дистопии всегда впадает на своей стороне • Часто сочетается с другими аномалиями мочеполовых органов и других систем
Аномалии положения (дистопия, эктопия) • Чем ниже дистопия, тем больше вероятность функциональных нарушений • Чем ниже дистопия, тем больше вероятность дополнительных артерий • Чем ниже дистопия, тем больше ротация почки • Дистопированная почка чаще ниже и медиальнее основной (при перекрестной дистопии) • Мочеточник при дистопии всегда впадает на своей стороне • Часто сочетается с другими аномалиями мочеполовых органов и других систем
 Аномалии положения (эпидемиология) • Торакальная дистопия: при аутопсии 1/15 000 • Поясничная или подвздошная дистопия: при экскреторной урографии 1/600 • Тазовая дистопия: при экскреторной урографии 1/725 • Перекрестная дистопия : от 1 /1300 до 1/7600
Аномалии положения (эпидемиология) • Торакальная дистопия: при аутопсии 1/15 000 • Поясничная или подвздошная дистопия: при экскреторной урографии 1/600 • Тазовая дистопия: при экскреторной урографии 1/725 • Перекрестная дистопия : от 1 /1300 до 1/7600
 Нативная МРТ: дистопия • Почки в типичном месте нет • Мягкотканное образование, по форме напоминающего почку, атипичного расположения • Мальпозиция других органов (поперечноободочной кишки, двенадцатиперстной кишки, петель тонкой кишки, селезенки и хвоста поджелудочной железы ) • Мальпозиция надпочечника • Изменение формы надпочечника (линейная форма) • Синдром «объемного образования» нижнего средостения, полости таза
Нативная МРТ: дистопия • Почки в типичном месте нет • Мягкотканное образование, по форме напоминающего почку, атипичного расположения • Мальпозиция других органов (поперечноободочной кишки, двенадцатиперстной кишки, петель тонкой кишки, селезенки и хвоста поджелудочной железы ) • Мальпозиция надпочечника • Изменение формы надпочечника (линейная форма) • Синдром «объемного образования» нижнего средостения, полости таза
 МРТ: поясничная дистопия • Ворота почки на уровне L 4 • Аномальная ротация (неполная, обратная или отсутствие ротации) • Смещение латерально • Смещение мочеточника латеральнее • Лоханка экстраренальная • ЧЛК иногда атипичного строения • Размер почки чаще уменьшен • Мочеточник укорочен • Устье почечной артерии на уровне L 2 -L 3
МРТ: поясничная дистопия • Ворота почки на уровне L 4 • Аномальная ротация (неполная, обратная или отсутствие ротации) • Смещение латерально • Смещение мочеточника латеральнее • Лоханка экстраренальная • ЧЛК иногда атипичного строения • Размер почки чаще уменьшен • Мочеточник укорочен • Устье почечной артерии на уровне L 2 -L 3
 МРТ: подвздошная дистопия • • Почка в подвздошной ямке Ворота на уровне L 5 -S 1 Большая ротация (чашки медиальнее лоханки и места отхождения мочеточника) Лоханка экстраренальная ЧЛК атипичного строения Мочеточник смещен более латерально Мочеточник укорочен Устья почечных артерий на уровне дистальной части аорты и бифуркации
МРТ: подвздошная дистопия • • Почка в подвздошной ямке Ворота на уровне L 5 -S 1 Большая ротация (чашки медиальнее лоханки и места отхождения мочеточника) Лоханка экстраренальная ЧЛК атипичного строения Мочеточник смещен более латерально Мочеточник укорочен Устья почечных артерий на уровне дистальной части аорты и бифуркации
 МРТ: тазовая дистопия • Почка в полости малого таза (ниже пограничной линии) - в 70% слева • Форма неправильная • Строение ЧЛК неправильное, экстраренальная лоханка • Высокое отхождение мочеточника от лоханки • Возможна эктопия мочеточника, дивертикулы чашек • Чашки расширены • Мочеточник укорочен • Устья почечных артерий на уровне дистальной части аорты и бифуркации или от общей подвздошной артерии и тазовых артерий
МРТ: тазовая дистопия • Почка в полости малого таза (ниже пограничной линии) - в 70% слева • Форма неправильная • Строение ЧЛК неправильное, экстраренальная лоханка • Высокое отхождение мочеточника от лоханки • Возможна эктопия мочеточника, дивертикулы чашек • Чашки расширены • Мочеточник укорочен • Устья почечных артерий на уровне дистальной части аорты и бифуркации или от общей подвздошной артерии и тазовых артерий
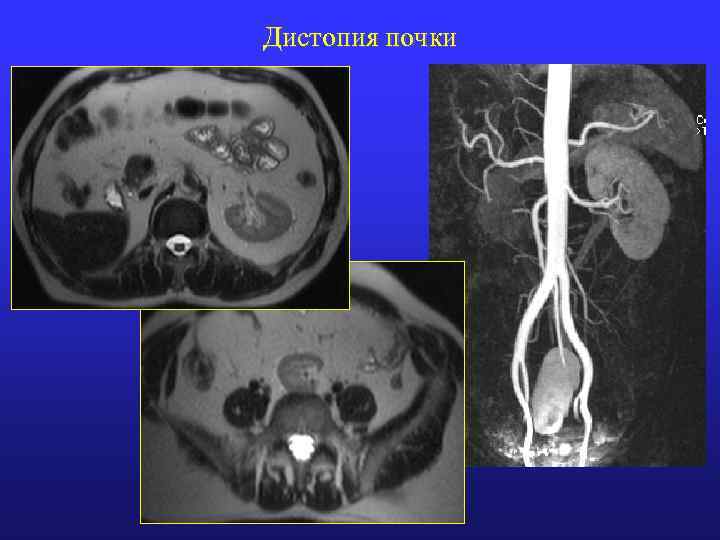 Дистопия почки
Дистопия почки
 Перекрестная дистопия • Верхний тип: дистопированная почка с противоположной стороны над обычной почкой • Сигмовидный (S-) тип: дистопированная почка с противоположной стороны под обычной почкой • Галетообразный тип: сращение обеих почек на всем протяжении с формированием единого конгломерата неправильной формы • L-образный тип: дистопированная почка ниже обычной и перпендикулярно ей • Дисковидный тип: сращение почек медиальными (вогнутыми) краями • Нижняя дистопия (I-образная): дистопированная почка ниже сохраненной, ворота открыты в одну сторону
Перекрестная дистопия • Верхний тип: дистопированная почка с противоположной стороны над обычной почкой • Сигмовидный (S-) тип: дистопированная почка с противоположной стороны под обычной почкой • Галетообразный тип: сращение обеих почек на всем протяжении с формированием единого конгломерата неправильной формы • L-образный тип: дистопированная почка ниже обычной и перпендикулярно ей • Дисковидный тип: сращение почек медиальными (вогнутыми) краями • Нижняя дистопия (I-образная): дистопированная почка ниже сохраненной, ворота открыты в одну сторону
 Мультикистоз почек Сегментарный тип n В верхнем или нижнем сегментах Тотальный тип n Почка не визуализируется (в ее ложе кистозное образование) Двусторонний (летальный) тип n Причина перинатальной смерти
Мультикистоз почек Сегментарный тип n В верхнем или нижнем сегментах Тотальный тип n Почка не визуализируется (в ее ложе кистозное образование) Двусторонний (летальный) тип n Причина перинатальной смерти
 МУЛЬТИКИСТОЗ ПОЧКИ (Поттер II) Окклюзия эмбрионального мочеточника в сроки до 8 -10 недель беременности, чаще одностороннее или сегментарное поражение МР-признаки • Симптом «грозди винограда» : 10 и 20 кист до 4 см • Кальцификация стенок кист • Викарная гипертрофия контрлатеральной почки • Аномалии контрлатеральной почки 40% случаев (неполная ротация или стеноз лоханочномочеточникового перехода) • Отсутствие контрастного усиления почечной паренхимы (немая почка)
МУЛЬТИКИСТОЗ ПОЧКИ (Поттер II) Окклюзия эмбрионального мочеточника в сроки до 8 -10 недель беременности, чаще одностороннее или сегментарное поражение МР-признаки • Симптом «грозди винограда» : 10 и 20 кист до 4 см • Кальцификация стенок кист • Викарная гипертрофия контрлатеральной почки • Аномалии контрлатеральной почки 40% случаев (неполная ротация или стеноз лоханочномочеточникового перехода) • Отсутствие контрастного усиления почечной паренхимы (немая почка)
 ПОЛИКИСТОЗНАЯ БОЛЕЗНЬ Детская форма (Поттер-I) Размеры и Диффузно существенно форма увеличены, но сохраняют свою форму Взрослая форма (Поттер-III) увеличиваются и диффузно (до 2530 лет) поражаются кистами различного размера (симптом «Швейцарского сыра» ) Паренхима Нефрокальциноз мозгового Трудно различима, вещества, При контрастировании: тонкие При контрастировании: полоски между кистами и слабая радиальная элементами ЧЛК исчерченность, Нет кортикомедуллярной дифференцировки ЧЛК Расширенние ЧЛК, Выраженная деформация (симптом Множественные «паутины» ) конкременты Кисты Множественные кисты до Число и размер кист увеличивается 1 -2 мм в течение заболевания, вплоть до причудливой деформации почек, занимающих всю полость живота. Кровоизлияния, воспаления и кальцификации кист
ПОЛИКИСТОЗНАЯ БОЛЕЗНЬ Детская форма (Поттер-I) Размеры и Диффузно существенно форма увеличены, но сохраняют свою форму Взрослая форма (Поттер-III) увеличиваются и диффузно (до 2530 лет) поражаются кистами различного размера (симптом «Швейцарского сыра» ) Паренхима Нефрокальциноз мозгового Трудно различима, вещества, При контрастировании: тонкие При контрастировании: полоски между кистами и слабая радиальная элементами ЧЛК исчерченность, Нет кортикомедуллярной дифференцировки ЧЛК Расширенние ЧЛК, Выраженная деформация (симптом Множественные «паутины» ) конкременты Кисты Множественные кисты до Число и размер кист увеличивается 1 -2 мм в течение заболевания, вплоть до причудливой деформации почек, занимающих всю полость живота. Кровоизлияния, воспаления и кальцификации кист
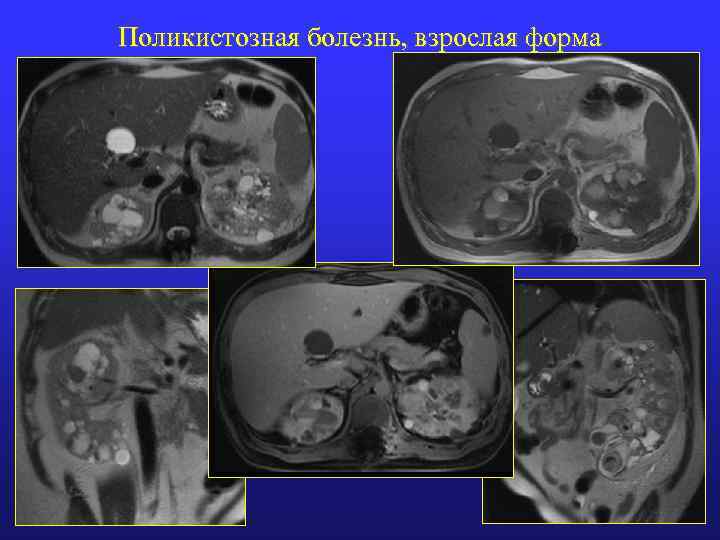 Поликистозная болезнь, взрослая форма
Поликистозная болезнь, взрослая форма
 Удвоение почки • • Полное Неполное - «Удвоение лоханки (ЧЛК)» n n Одностороннее Двустороннее
Удвоение почки • • Полное Неполное - «Удвоение лоханки (ЧЛК)» n n Одностороннее Двустороннее
 Общие принципы: верхняя половина удвоенной почки • Меньше нижней по размерам • Функциональные показатели ниже • Сосудистая сеть недоразвита (неравномерна; общая васкуляризация снижена) • ЧЛК недоразвит (малая лоханка; малое число чашек) • Типично развитие гидро(уретеро)нефроза
Общие принципы: верхняя половина удвоенной почки • Меньше нижней по размерам • Функциональные показатели ниже • Сосудистая сеть недоразвита (неравномерна; общая васкуляризация снижена) • ЧЛК недоразвит (малая лоханка; малое число чашек) • Типично развитие гидро(уретеро)нефроза
 Полное удвоение • Удвоение лоханки (чаще с мочеточниками) • Удвоение сосудов • Чаще увеличение длины почки • Эмбриональная дольчатость • Поперечная борозда по наружному контуру почки (разная степень выраженности)
Полное удвоение • Удвоение лоханки (чаще с мочеточниками) • Удвоение сосудов • Чаще увеличение длины почки • Эмбриональная дольчатость • Поперечная борозда по наружному контуру почки (разная степень выраженности)
 Неполное удвоение почки • Нет удвоения лоханки • Удвоение сосудов • Чаще увеличение длины почки • Эмбриональная дольчатость • Поперечная борозда по наружному контуру почки (разная степень выраженности)
Неполное удвоение почки • Нет удвоения лоханки • Удвоение сосудов • Чаще увеличение длины почки • Эмбриональная дольчатость • Поперечная борозда по наружному контуру почки (разная степень выраженности)
 Неполное удвоение: удвоение лоханки • Удвоение лоханки (чаще с мочеточниками) • Единая сосудистая сеть • Чаще увеличение длины почки • Эмбриональная дольчатость • Поперечная борозда по наружному контуру почки (разная степень выраженности)
Неполное удвоение: удвоение лоханки • Удвоение лоханки (чаще с мочеточниками) • Единая сосудистая сеть • Чаще увеличение длины почки • Эмбриональная дольчатость • Поперечная борозда по наружному контуру почки (разная степень выраженности)
 Добавочная (третья) почка • Наличие двух основных почек • Расположение в подвздошной или тазовой областях • Обособленные: сосудистая сеть, ЧЛК, мочеточник (полное – третье отверстие; неполное – сливается с одним из основных) • Размеры уменьшены • Функциональные характеристики снижены
Добавочная (третья) почка • Наличие двух основных почек • Расположение в подвздошной или тазовой областях • Обособленные: сосудистая сеть, ЧЛК, мочеточник (полное – третье отверстие; неполное – сливается с одним из основных) • Размеры уменьшены • Функциональные характеристики снижены
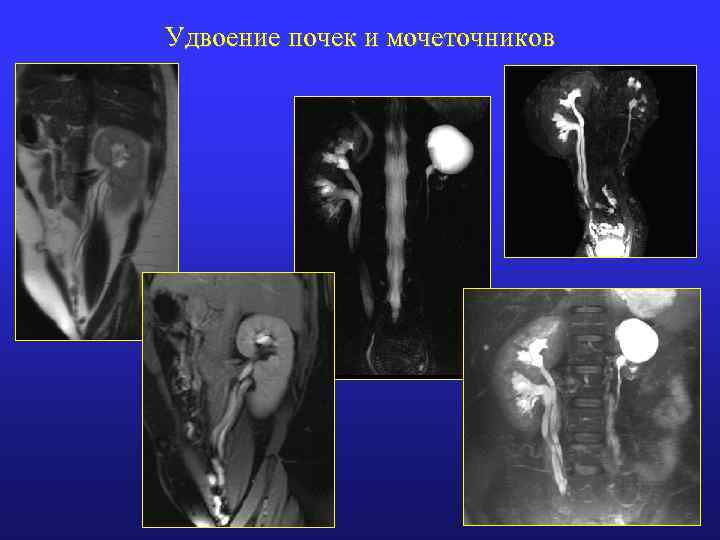 Удвоение почек и мочеточников
Удвоение почек и мочеточников
 Воспалительные и паразитарные заболевания почек (нефрит, абсцесс, эхинококк) 2
Воспалительные и паразитарные заболевания почек (нефрит, абсцесс, эхинококк) 2
 ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ: МР-признаки • Уменьшение размеров почки • Атрофия паренхимы: фокальная (чаще в области верхнего полюса) или диффузная • Рубцовые изменения коркового вещества: очаговые, сегментарные, диффузные; поражение одной или обеих почек • Утрата кортико-медуллярной дифференцировки почечной паренхимы и снижение степени контрастирования паренхимы • При одностороннем поражении нередко наблюдается компенсаторная гипертрофия противоположной почки • Каликэктазия • «Псевдоопухоли» → контрастирование нормальное! • Утолщение почечной фасции (Героты) • Периренальный отек
ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ: МР-признаки • Уменьшение размеров почки • Атрофия паренхимы: фокальная (чаще в области верхнего полюса) или диффузная • Рубцовые изменения коркового вещества: очаговые, сегментарные, диффузные; поражение одной или обеих почек • Утрата кортико-медуллярной дифференцировки почечной паренхимы и снижение степени контрастирования паренхимы • При одностороннем поражении нередко наблюдается компенсаторная гипертрофия противоположной почки • Каликэктазия • «Псевдоопухоли» → контрастирование нормальное! • Утолщение почечной фасции (Героты) • Периренальный отек
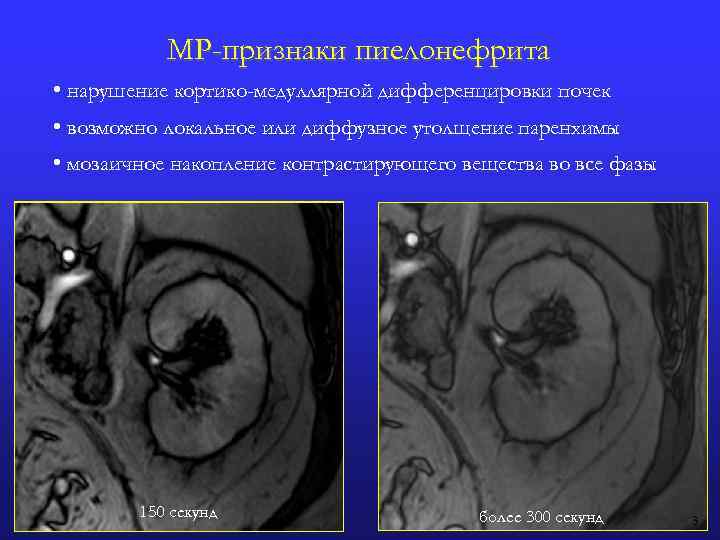 МР-признаки пиелонефрита • нарушение кортико-медуллярной дифференцировки почек • возможно локальное или диффузное утолщение паренхимы • мозаичное накопление контрастирующего вещества во все фазы 150 секунд более 300 секунд 3
МР-признаки пиелонефрита • нарушение кортико-медуллярной дифференцировки почек • возможно локальное или диффузное утолщение паренхимы • мозаичное накопление контрастирующего вещества во все фазы 150 секунд более 300 секунд 3
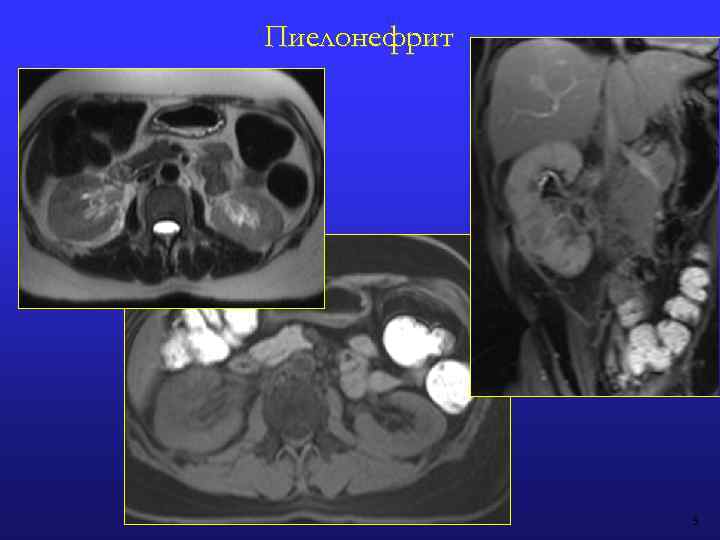 Пиелонефрит 3
Пиелонефрит 3
 Вторично сморщенная почка VS гипо/дисплазия почки • Связь с воспалительным заболеванием почек • Лабораторная картина (протеин-, эритроцит-, цилиндр- и др. урия) • Снижение функции почек • Смещение (вертикальное, отсутствие подвижности) • Деформация почки (неравномерное истончение паренхимы) • Неравномерность накопления РКС паренхимой почки • Деформация ЧЛК при сохранении числа элементов
Вторично сморщенная почка VS гипо/дисплазия почки • Связь с воспалительным заболеванием почек • Лабораторная картина (протеин-, эритроцит-, цилиндр- и др. урия) • Снижение функции почек • Смещение (вертикальное, отсутствие подвижности) • Деформация почки (неравномерное истончение паренхимы) • Неравномерность накопления РКС паренхимой почки • Деформация ЧЛК при сохранении числа элементов
 АБСЦЕСС : МР-признаки n МРТ без контрастного усиления: Одиночные (чаще) или множественными; одно- или двусторонние округлые n Ровные контуры n Повышенная гидрофильность n Неоднородная МР-структура n n МРТ с контрастным усилением: Увеличение размеров почки с наличием в ней гиповаскулярного очага (острый период) n Симптом «кольца» : накопление КВ стенкой абсцесса (подострая или хроническая стадия) n Отсутствие контрастного усиления в центральных отделах образования на фоне накопления контрастирующего препарата неизмененной паренхимой почки n Облитерация почечного синуса или сдавление чашек n Утолщение стенок и умеренное расширение лоханки и мочеточника n Реакция периренальной клетчатки или периренальное распространение абсцесса: n Смещение почки, размытость ее контура n Отек или облитерация жировой капсулы почки n Утолщение фасции Героты и соединительнотканных перегородок в клетчаточных пространствах n
АБСЦЕСС : МР-признаки n МРТ без контрастного усиления: Одиночные (чаще) или множественными; одно- или двусторонние округлые n Ровные контуры n Повышенная гидрофильность n Неоднородная МР-структура n n МРТ с контрастным усилением: Увеличение размеров почки с наличием в ней гиповаскулярного очага (острый период) n Симптом «кольца» : накопление КВ стенкой абсцесса (подострая или хроническая стадия) n Отсутствие контрастного усиления в центральных отделах образования на фоне накопления контрастирующего препарата неизмененной паренхимой почки n Облитерация почечного синуса или сдавление чашек n Утолщение стенок и умеренное расширение лоханки и мочеточника n Реакция периренальной клетчатки или периренальное распространение абсцесса: n Смещение почки, размытость ее контура n Отек или облитерация жировой капсулы почки n Утолщение фасции Героты и соединительнотканных перегородок в клетчаточных пространствах n
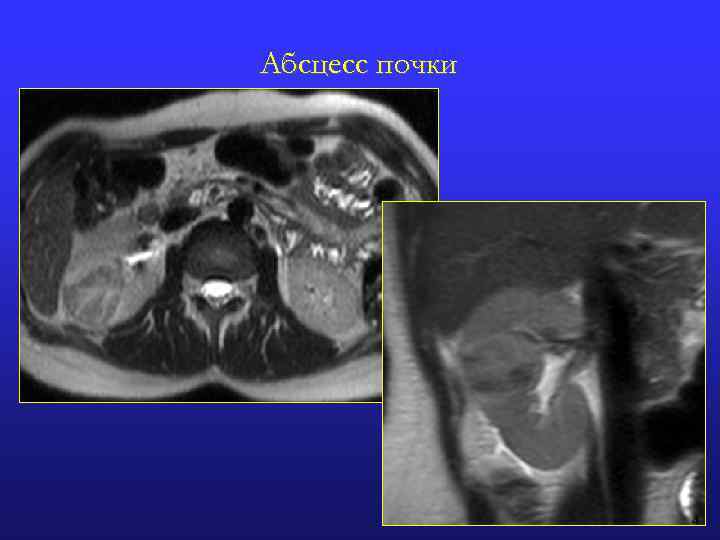 Абсцесс почки 4
Абсцесс почки 4
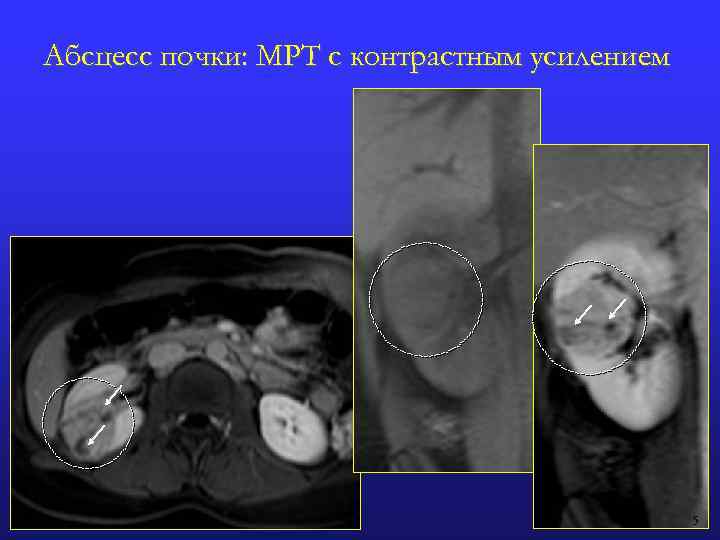 Абсцесс почки: МРТ с контрастным усилением 5
Абсцесс почки: МРТ с контрастным усилением 5
 ЭХИНОКОКК ПОЧЕК • Округлая форма • Четкие и ровные контуры • Кальцификация стенки кисты в 30% • Перегородки (дочерние кисты) внутри материнской • Стенка кист и перегородки накапливают КВ • Разница накопления материнской и дочерних кист • Могут содержать тканевой компонент (интенсивным накоплением) • Гидатидные кисты других органов
ЭХИНОКОКК ПОЧЕК • Округлая форма • Четкие и ровные контуры • Кальцификация стенки кисты в 30% • Перегородки (дочерние кисты) внутри материнской • Стенка кист и перегородки накапливают КВ • Разница накопления материнской и дочерних кист • Могут содержать тканевой компонент (интенсивным накоплением) • Гидатидные кисты других органов
 Мочекаменная болезнь (уро-, нефролитиаз) 6
Мочекаменная болезнь (уро-, нефролитиаз) 6
 Уролитиаз: МР-признаки n МРТ без контрастного усиления: Мелкие конкременты трудно визуализируются, крупные (>3 мм) гиопинтенсиные на Т 1 -ВИ и Т 2 -ВИ n Гидро(уретеро)нефроз n n МРТ с контрастным усилением: Мелкие трудно визуализируются n Крупные (>3 мм) в виде деффекта наполнения n Почечная колика (ипсилатеральные изменения) n Конкремент в лоханочно-мочеточниковом переходе (мочеточнике) n М. б. сгусток крови в просвете мочеточника n Гидро(уретеро)нефроз n Отек стенки мочеточника n Отек парауретеральной клетчатки и жировой капсулы почки n Утолщение почечной фасции (Героты) n Увеличение размеров ипсилатеральной почки (отек коркового вещества) n Снижение экскреторной функции и контрастирования коркового вещества) n
Уролитиаз: МР-признаки n МРТ без контрастного усиления: Мелкие конкременты трудно визуализируются, крупные (>3 мм) гиопинтенсиные на Т 1 -ВИ и Т 2 -ВИ n Гидро(уретеро)нефроз n n МРТ с контрастным усилением: Мелкие трудно визуализируются n Крупные (>3 мм) в виде деффекта наполнения n Почечная колика (ипсилатеральные изменения) n Конкремент в лоханочно-мочеточниковом переходе (мочеточнике) n М. б. сгусток крови в просвете мочеточника n Гидро(уретеро)нефроз n Отек стенки мочеточника n Отек парауретеральной клетчатки и жировой капсулы почки n Утолщение почечной фасции (Героты) n Увеличение размеров ипсилатеральной почки (отек коркового вещества) n Снижение экскреторной функции и контрастирования коркового вещества) n
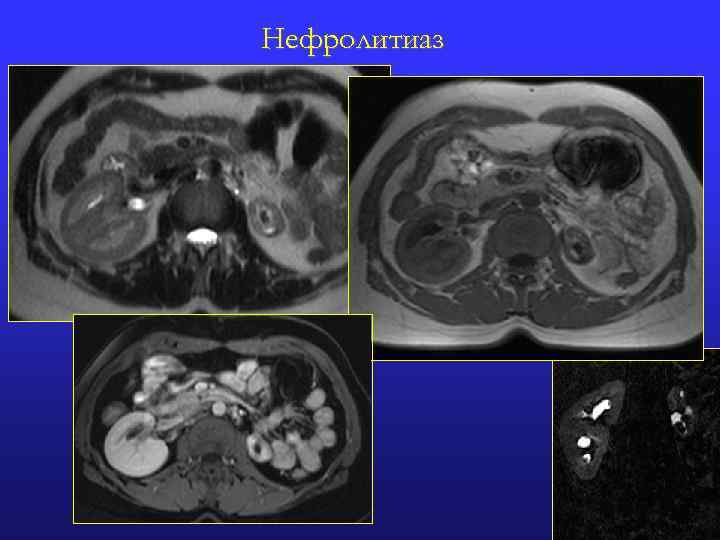 Нефролитиаз 5
Нефролитиаз 5
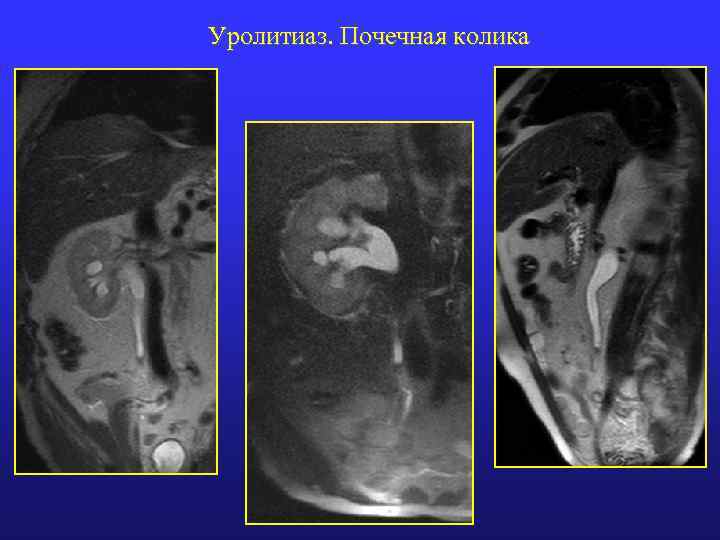 Уролитиаз. Почечная колика
Уролитиаз. Почечная колика
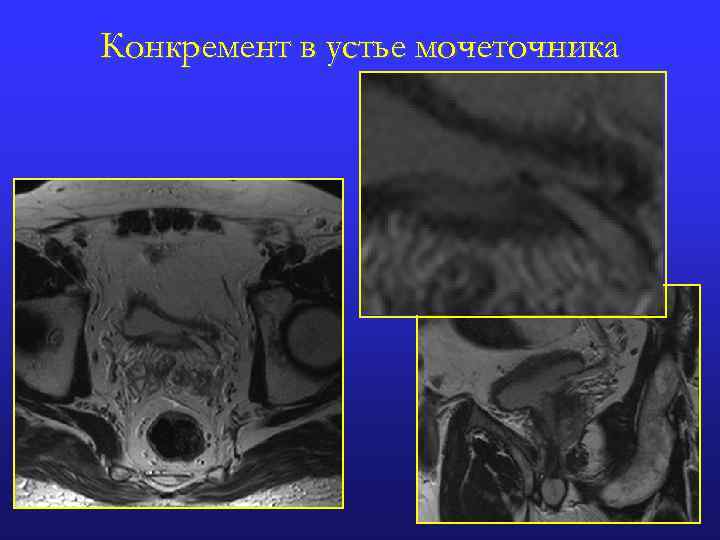 Конкремент в устье мочеточника
Конкремент в устье мочеточника
 Сосудистые заболевания (стеноз почечной артерии, инфаркт почки) 6
Сосудистые заболевания (стеноз почечной артерии, инфаркт почки) 6
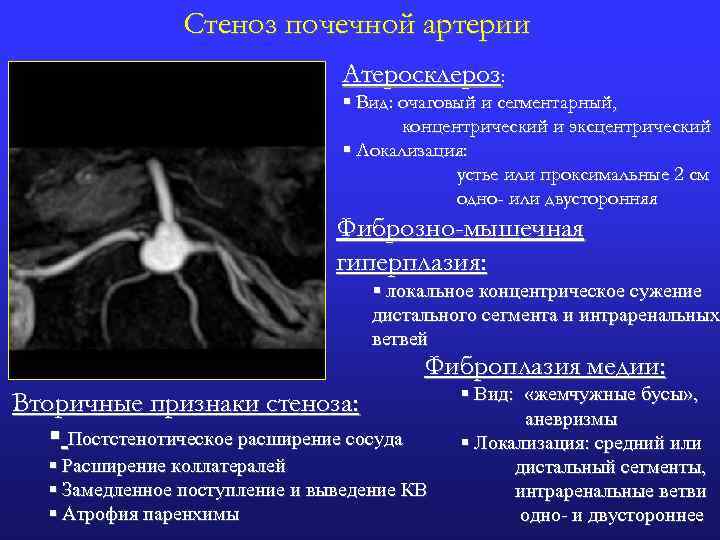 Стеноз почечной артерии Атеросклероз: § Вид: очаговый и сегментарный, концентрический и эксцентрический § Локализация: устье или проксимальные 2 см одно- или двусторонняя Фиброзно-мышечная гиперплазия: § локальное концентрическое сужение дистального сегмента и интраренальных ветвей Фиброплазия медии: Вторичные признаки стеноза: § Постстенотическое расширение сосуда § Расширение коллатералей § Замедленное поступление и выведение КВ § Атрофия паренхимы § Вид: «жемчужные бусы» , аневризмы § Локализация: средний или дистальный сегменты, интраренальные ветви одно- и двустороннее 5
Стеноз почечной артерии Атеросклероз: § Вид: очаговый и сегментарный, концентрический и эксцентрический § Локализация: устье или проксимальные 2 см одно- или двусторонняя Фиброзно-мышечная гиперплазия: § локальное концентрическое сужение дистального сегмента и интраренальных ветвей Фиброплазия медии: Вторичные признаки стеноза: § Постстенотическое расширение сосуда § Расширение коллатералей § Замедленное поступление и выведение КВ § Атрофия паренхимы § Вид: «жемчужные бусы» , аневризмы § Локализация: средний или дистальный сегменты, интраренальные ветви одно- и двустороннее 5
 ИНФАРКТ ПОЧКИ Источники эмболов: сердце (фибрилляция предсердий, дефект митрального клапана) или в аневризмы аорты Клинические признаки – гематурия и внезапная боль в боку МР-признаки Субсегментарный инфаркт: • Небольшой клиновидный участок паренхимы почки с резкими контурами • Пониженное накопление КВ • Верхушка клина направлена к воротам почки, а основание – к капсуле Сегментарный инфаркт: • Понижение контрастирование одного (нескольких) из 5 сегментов почки • Наличие четкой линии демаркации между нормальной и пораженной паренхимой Тотальный инфаркт почки: • Отсутствие контрастирования паренхимы почки + отсутствие экскреции + отсутствие периренальной гематомы (тромбоз почечной артерии). Контуры почки не изменены • Отсутствие контрастирования паренхимы почки + крупная периренальная гематома (отрыв почечной артерии) • В мозговом веществе радиальные полосы накопления контрастирующего препарата (симптом «колеса на спицах» ) - коллатеральный кровоток
ИНФАРКТ ПОЧКИ Источники эмболов: сердце (фибрилляция предсердий, дефект митрального клапана) или в аневризмы аорты Клинические признаки – гематурия и внезапная боль в боку МР-признаки Субсегментарный инфаркт: • Небольшой клиновидный участок паренхимы почки с резкими контурами • Пониженное накопление КВ • Верхушка клина направлена к воротам почки, а основание – к капсуле Сегментарный инфаркт: • Понижение контрастирование одного (нескольких) из 5 сегментов почки • Наличие четкой линии демаркации между нормальной и пораженной паренхимой Тотальный инфаркт почки: • Отсутствие контрастирования паренхимы почки + отсутствие экскреции + отсутствие периренальной гематомы (тромбоз почечной артерии). Контуры почки не изменены • Отсутствие контрастирования паренхимы почки + крупная периренальная гематома (отрыв почечной артерии) • В мозговом веществе радиальные полосы накопления контрастирующего препарата (симптом «колеса на спицах» ) - коллатеральный кровоток
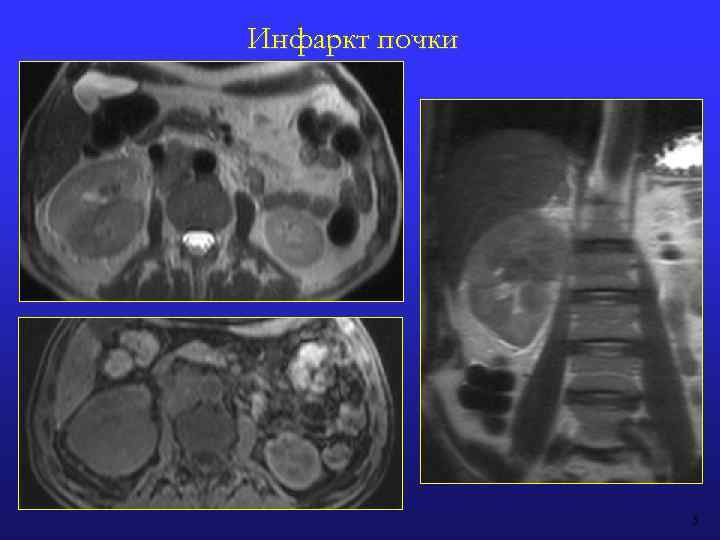 Инфаркт почки 5
Инфаркт почки 5
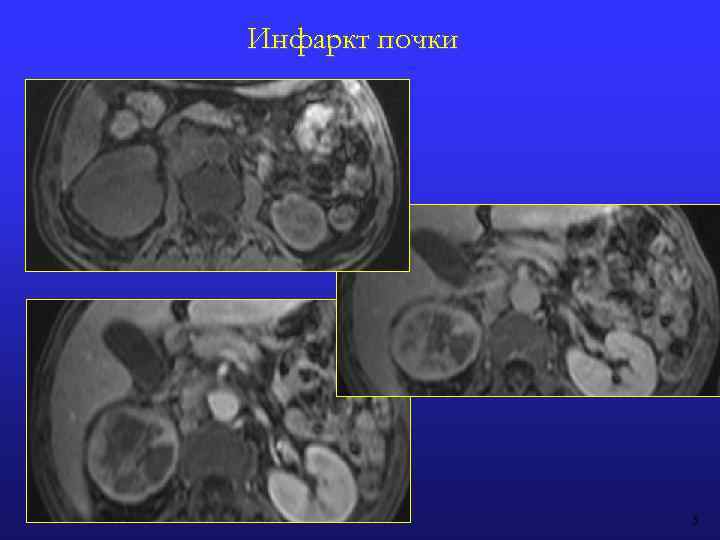 Инфаркт почки 5
Инфаркт почки 5
 ТРОМБОЗ ПОЧЕЧНОЙ ВЕНЫ Причины: опухоль, инфекция, коагулопатия, гемолиз, шок, дисметаболизм (нефротический синдром) Нативная МРТ • Расширение вены более 1, 5 см • «Тканевые» дефекты наполнения в просвете • Расширение яичниковых (яичковых), капсулярных и мочеточниковых вен • Изменение МР-структуры паренхимы почек (отек, кроизлияния, отсутствие КМ-дифференцировки)
ТРОМБОЗ ПОЧЕЧНОЙ ВЕНЫ Причины: опухоль, инфекция, коагулопатия, гемолиз, шок, дисметаболизм (нефротический синдром) Нативная МРТ • Расширение вены более 1, 5 см • «Тканевые» дефекты наполнения в просвете • Расширение яичниковых (яичковых), капсулярных и мочеточниковых вен • Изменение МР-структуры паренхимы почек (отек, кроизлияния, отсутствие КМ-дифференцировки)
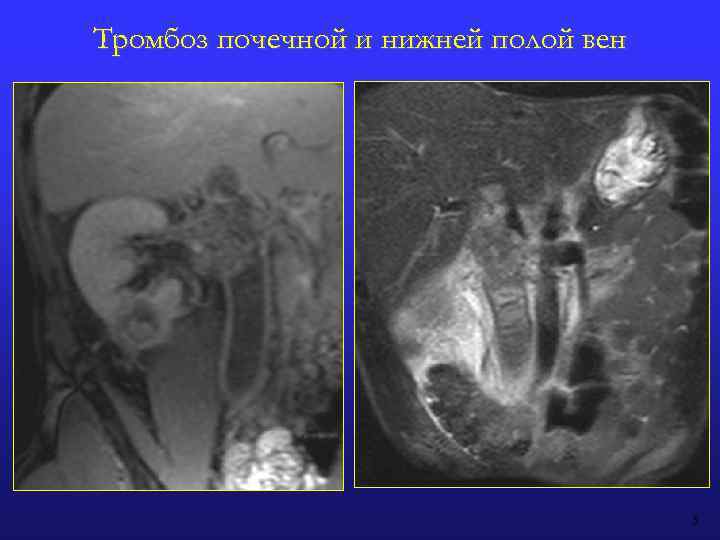 Тромбоз почечной и нижней полой вен 5
Тромбоз почечной и нижней полой вен 5
 Травматические изменения почек (гематома, ушиб) 6
Травматические изменения почек (гематома, ушиб) 6
 Шкала AAST (Moore, 1989) Патанатомия Микро- и макрогематурия I Подкапсульные ограниченные гематомы Повреждения паренхимы нет Урологические исследования нормальные Подкапсульные ограниченные гематомы II Повреждения паренхимы до 1 см в корковом веществе Нет экстравазации мочи Повреждения паренхимы более 1 см в корковом веществе III Нет повреждения ЧЛК и экстравазации мочи Разрыв паренхимы через корковое, мозговое вещество и IV ЧЛК Повреждение магистральны почечных сосудов с кровоизлияниями по их ходу Разрыв паренхимы через корковое, мозговое вещество и V ЧЛК Отрыв почечной ножки, нет кровоснабжения почки
Шкала AAST (Moore, 1989) Патанатомия Микро- и макрогематурия I Подкапсульные ограниченные гематомы Повреждения паренхимы нет Урологические исследования нормальные Подкапсульные ограниченные гематомы II Повреждения паренхимы до 1 см в корковом веществе Нет экстравазации мочи Повреждения паренхимы более 1 см в корковом веществе III Нет повреждения ЧЛК и экстравазации мочи Разрыв паренхимы через корковое, мозговое вещество и IV ЧЛК Повреждение магистральны почечных сосудов с кровоизлияниями по их ходу Разрыв паренхимы через корковое, мозговое вещество и V ЧЛК Отрыв почечной ножки, нет кровоснабжения почки
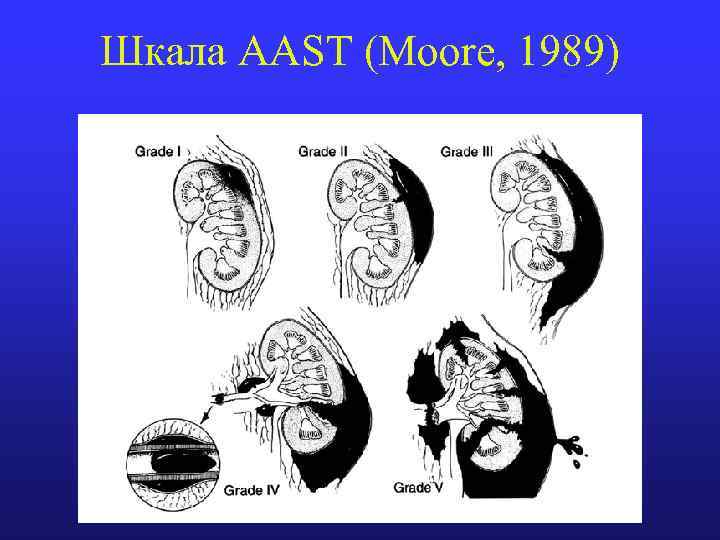 Шкала AAST (Moore, 1989)
Шкала AAST (Moore, 1989)
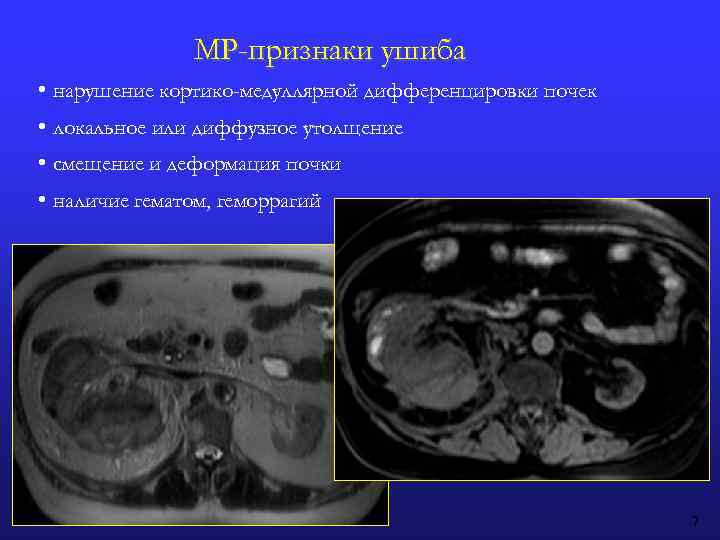 МР-признаки ушиба • нарушение кортико-медуллярной дифференцировки почек • локальное или диффузное утолщение • смещение и деформация почки • наличие гематом, геморрагий 7
МР-признаки ушиба • нарушение кортико-медуллярной дифференцировки почек • локальное или диффузное утолщение • смещение и деформация почки • наличие гематом, геморрагий 7
 МР-признаки ушиба (AAST-II) • локальное или диффузное снижение накопления • четкий контур паренхимы (при разрыве его нарушение) • отсутствие накопления геморрагией • деформация паренхимы 8
МР-признаки ушиба (AAST-II) • локальное или диффузное снижение накопления • четкий контур паренхимы (при разрыве его нарушение) • отсутствие накопления геморрагией • деформация паренхимы 8
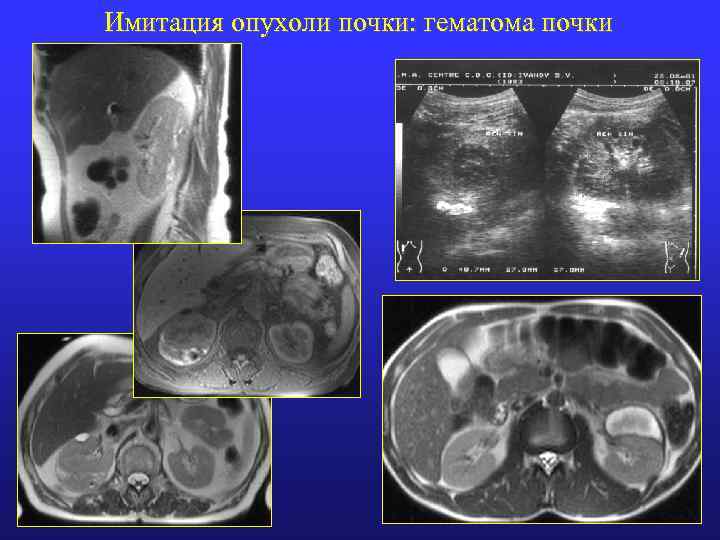
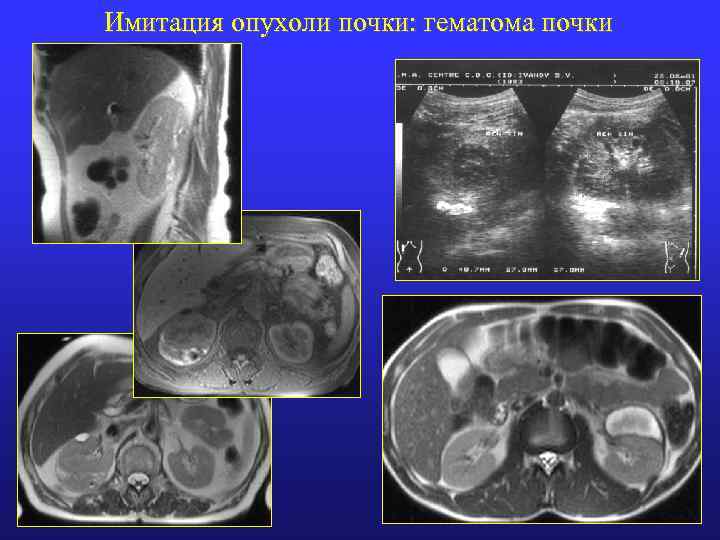 Имитация опухоли почки: гематома почки
Имитация опухоли почки: гематома почки
 Образования паренхимы почек (доброкачественные опухоли паренхимы, злокачественные опухоли паренхимы, метастатическое поражение, атипичные кисты, рецидив опухоли) 9
Образования паренхимы почек (доброкачественные опухоли паренхимы, злокачественные опухоли паренхимы, метастатическое поражение, атипичные кисты, рецидив опухоли) 9
 I. • • II. • • • ПСЕВДООПУХОЛИ Врожденные Гипертрофированные почечные столбы (Бертина) Врожденная дольчатость почки Вторичные Поствоспалительная, Посттравматическая Постинфарктная узловая гипертрофия МР-признаки • Четкая связь участков с корковым веществом • При контрастировании сохранение кортикомедуллярной дифференцировки паренхимы
I. • • II. • • • ПСЕВДООПУХОЛИ Врожденные Гипертрофированные почечные столбы (Бертина) Врожденная дольчатость почки Вторичные Поствоспалительная, Посттравматическая Постинфарктная узловая гипертрофия МР-признаки • Четкая связь участков с корковым веществом • При контрастировании сохранение кортикомедуллярной дифференцировки паренхимы
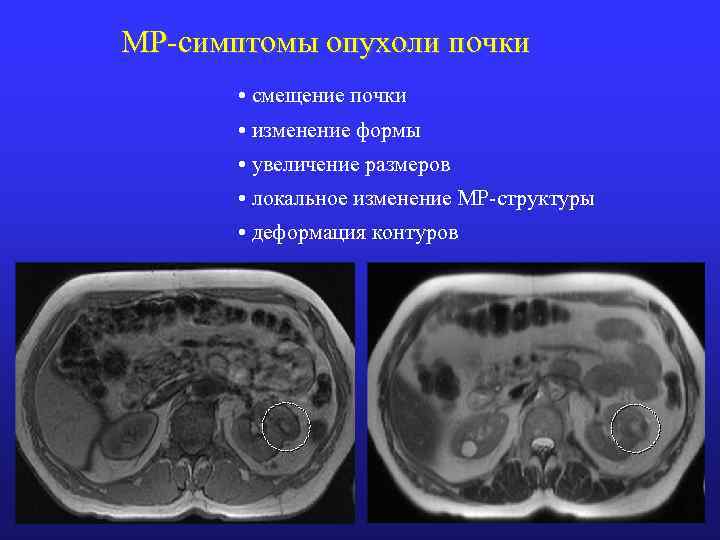 МР-симптомы опухоли почки • смещение почки • изменение формы • увеличение размеров • локальное изменение МР-структуры • деформация контуров
МР-симптомы опухоли почки • смещение почки • изменение формы • увеличение размеров • локальное изменение МР-структуры • деформация контуров
 МР-признаки ангиомиолипомы • округлая форма • ровные контуры • гиперинтенсивный МР-сигнал на Т 1 - и Т 2 -ВИ (соответствует МР-сигналу жировой клетчатки) • МР-структура зависит от выраженности тканевых компонентов опухоли (наличие кровоизлияний) • однородное снижение интенсивности МР-сигнала при жироподавлении 10
МР-признаки ангиомиолипомы • округлая форма • ровные контуры • гиперинтенсивный МР-сигнал на Т 1 - и Т 2 -ВИ (соответствует МР-сигналу жировой клетчатки) • МР-структура зависит от выраженности тканевых компонентов опухоли (наличие кровоизлияний) • однородное снижение интенсивности МР-сигнала при жироподавлении 10
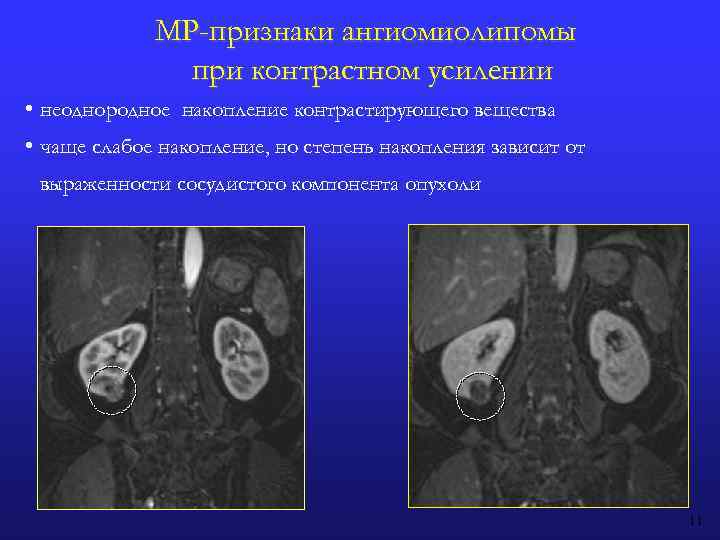 МР-признаки ангиомиолипомы при контрастном усилении • неоднородное накопление контрастирующего вещества • чаще слабое накопление, но степень накопления зависит от выраженности сосудистого компонента опухоли 11
МР-признаки ангиомиолипомы при контрастном усилении • неоднородное накопление контрастирующего вещества • чаще слабое накопление, но степень накопления зависит от выраженности сосудистого компонента опухоли 11
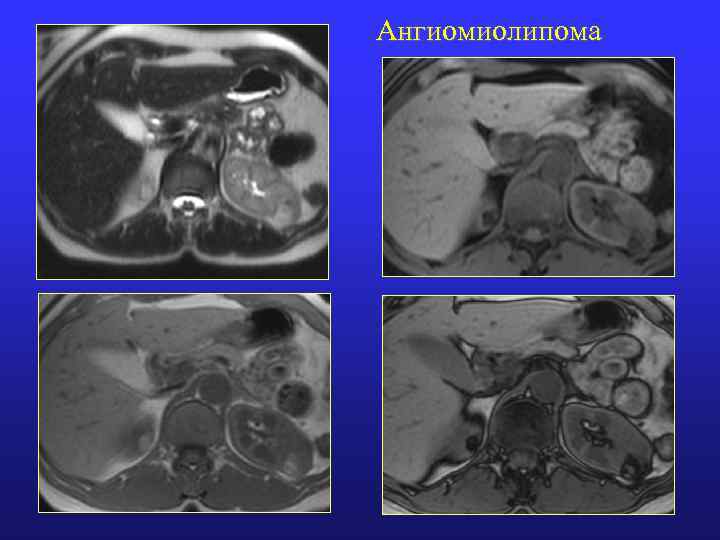 Ангиомиолипома
Ангиомиолипома
 ЦИСТАДЕНОМА ПОЧЕК (опухоль Перельмана) Почечная цистаденома (мультилокулярная кистозная нефрома) доброкачественная внутрикапсульная опухоль в виде множественных миксоматозных кист. Мальчики (<4 лет) и пожилые женщины (50 -70 лет) МР-признаки МРТ без контрастного усиления: • Инкапсулированное многокамерное кистозное образование • Размеры от 3 до 30 см • Миксоматозная жидкость (белковая жидкость) • Толстые фиброзные перегородки МРТ с контрастированием: • Капсула опухоли чаще накапливает КВ • Тонкие перегородки чаще умеренно накапливают КВ • Просвет кист не сообщается с ЧЛК почки • Иногда деформирует ЧЛК с обструкцией
ЦИСТАДЕНОМА ПОЧЕК (опухоль Перельмана) Почечная цистаденома (мультилокулярная кистозная нефрома) доброкачественная внутрикапсульная опухоль в виде множественных миксоматозных кист. Мальчики (<4 лет) и пожилые женщины (50 -70 лет) МР-признаки МРТ без контрастного усиления: • Инкапсулированное многокамерное кистозное образование • Размеры от 3 до 30 см • Миксоматозная жидкость (белковая жидкость) • Толстые фиброзные перегородки МРТ с контрастированием: • Капсула опухоли чаще накапливает КВ • Тонкие перегородки чаще умеренно накапливают КВ • Просвет кист не сообщается с ЧЛК почки • Иногда деформирует ЧЛК с обструкцией
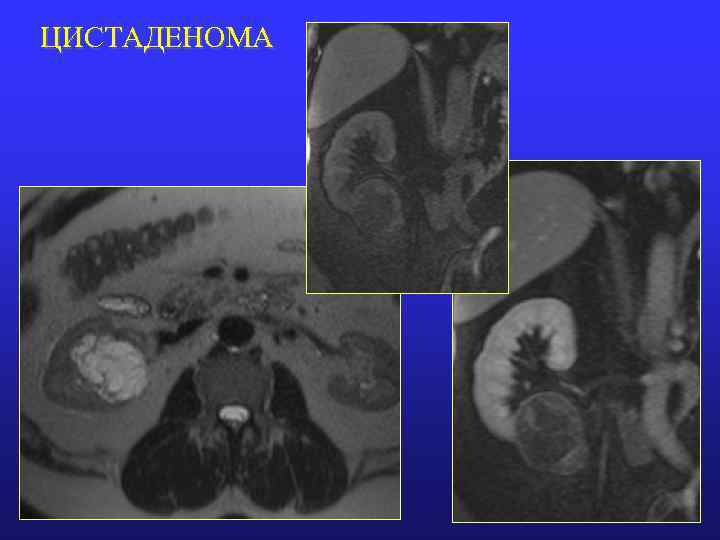 ЦИСТАДЕНОМА
ЦИСТАДЕНОМА
 Актуальность ü По данным ВОЗ почти 400 тысяч человек ежегодно погибают вследствие опухолевых заболеваний мочеполовой системы. Только за 2001 год смертность среди них выросла на 22 тысячи. ü В России рост числа больных онкоурологическими заболеваниями за три года (1993 -1996) составил 14, 4%. При этом число умерших от рака мочевых органов за последние годы ХХ века (1980 -1996) увеличилось на 84%. üСреднегодовой темп прироста больных злокачественными заболеваниями почек составляет 7, 0% у мужчин и 6, 7% у женщин.
Актуальность ü По данным ВОЗ почти 400 тысяч человек ежегодно погибают вследствие опухолевых заболеваний мочеполовой системы. Только за 2001 год смертность среди них выросла на 22 тысячи. ü В России рост числа больных онкоурологическими заболеваниями за три года (1993 -1996) составил 14, 4%. При этом число умерших от рака мочевых органов за последние годы ХХ века (1980 -1996) увеличилось на 84%. üСреднегодовой темп прироста больных злокачественными заболеваниями почек составляет 7, 0% у мужчин и 6, 7% у женщин.
 Эпидемиологические факты ü Злокачественные опухоли почек составляют 2 -3% от всех злокачественных опухолей. ü Почечно-клеточный рак – 80 -85% от всех злокачественных опухолей почек и переходно-клеточный рак – 15 -20%. ü Средний возраст пациентов с раком почки составляет около 60 лет (примерно 59 лет – у мужчин и 61 - у женщин). ü Мужчины чаще заболевают раком почки (в России соотношение мужчины/женщины 8, 3 и 4, 3 на 100 тысяч населения).
Эпидемиологические факты ü Злокачественные опухоли почек составляют 2 -3% от всех злокачественных опухолей. ü Почечно-клеточный рак – 80 -85% от всех злокачественных опухолей почек и переходно-клеточный рак – 15 -20%. ü Средний возраст пациентов с раком почки составляет около 60 лет (примерно 59 лет – у мужчин и 61 - у женщин). ü Мужчины чаще заболевают раком почки (в России соотношение мужчины/женщины 8, 3 и 4, 3 на 100 тысяч населения).
 Исторические факты ü 1826 год - патологоанатом J. König впервые в медицинской литературе описал опухоль почки, обнаруженную при вскрытии. ü 1869 год - хирург G. Simon опубликовал сообщение о проведении первой в мире нефрэктомии по поводу клинически установленной опухоли. ü 1884 год - P. Gravits описание первой теории этиопатогенеза опухолей почки (теория эмбрионального заноса клеток надпочечника в паренхиму почек).
Исторические факты ü 1826 год - патологоанатом J. König впервые в медицинской литературе описал опухоль почки, обнаруженную при вскрытии. ü 1869 год - хирург G. Simon опубликовал сообщение о проведении первой в мире нефрэктомии по поводу клинически установленной опухоли. ü 1884 год - P. Gravits описание первой теории этиопатогенеза опухолей почки (теория эмбрионального заноса клеток надпочечника в паренхиму почек).
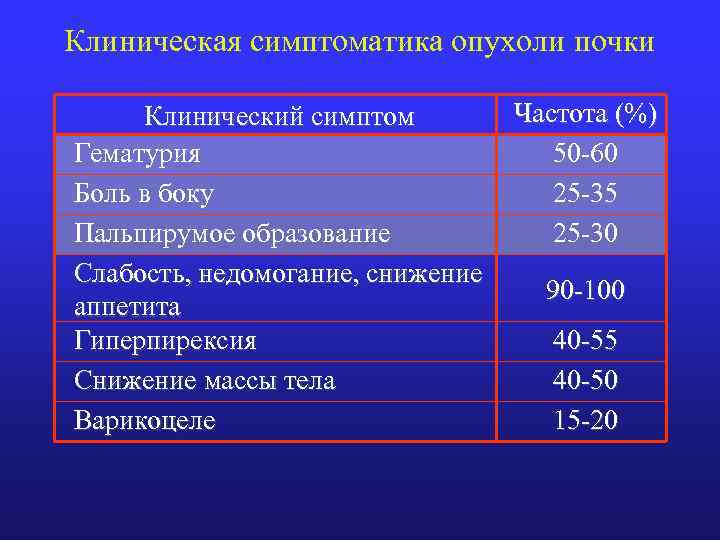 Клиническая симптоматика опухоли почки Частота (%) Клинический симптом Гематурия 50 -60 Боль в боку 25 -35 Пальпирумое образование 25 -30 Слабость, недомогание, снижение 90 -100 аппетита Гиперпирексия 40 -55 Снижение массы тела 40 -50 Варикоцеле 15 -20
Клиническая симптоматика опухоли почки Частота (%) Клинический симптом Гематурия 50 -60 Боль в боку 25 -35 Пальпирумое образование 25 -30 Слабость, недомогание, снижение 90 -100 аппетита Гиперпирексия 40 -55 Снижение массы тела 40 -50 Варикоцеле 15 -20
 Основные вопросы при диагностике опухоли почки 1. Размер и локализация опухоли; 2. Связь с чашелоханочным комплексом или паренхимой; 3. Вовлечение капсулы почки, надпочечников; 4. Вовлечение фасции Героты (почечной фасции); 5. Выявление инфильтрации клетчаточных пространств; 6. Анатомия почечных вен и артерий; 7. Выявление количества и размеров лимфатических узлов; 8. Выявление отдаленных метастазов.
Основные вопросы при диагностике опухоли почки 1. Размер и локализация опухоли; 2. Связь с чашелоханочным комплексом или паренхимой; 3. Вовлечение капсулы почки, надпочечников; 4. Вовлечение фасции Героты (почечной фасции); 5. Выявление инфильтрации клетчаточных пространств; 6. Анатомия почечных вен и артерий; 7. Выявление количества и размеров лимфатических узлов; 8. Выявление отдаленных метастазов.
 Классификация почечно-клеточного рака (Международный противораковый союз, 5 -е издание, 2004 год) Первичная опухоль (Т): Тх – первичная опухоль не оценена Т 0 – нет доказательств первичной опухоли Т 1 – опухоль ≤ 7 см max. , ограничена почкой Т 1 а – ≤ 4 см max. ; Т 1 b - max. > 4 см , но ≤ 7 см; Т 2 – опухоль 7 см max. , ограниченная почкой Т 3 – инвазия опухоли в крупные вены, надпочечник паранефрий, но под фасцией Героты (f. renalis) Т 3 а – инвазия тканей (надпочечник, почечная клетчатка) пределах фасцией Героты (f. renalis) Т 3 b – распространение опухоли в вены ниже диафрагмы Т 3 с – то же выше диафрагмы Т 4 – инвазия опухоли за пределы фасцией Героты Региональные лимфатические узлы (N): N 1 - поражен один лимфатический узел N 2 - поражены более одного лимфатического узла Отдаленные метастазы (М): Мх; М 0; М 1.
Классификация почечно-клеточного рака (Международный противораковый союз, 5 -е издание, 2004 год) Первичная опухоль (Т): Тх – первичная опухоль не оценена Т 0 – нет доказательств первичной опухоли Т 1 – опухоль ≤ 7 см max. , ограничена почкой Т 1 а – ≤ 4 см max. ; Т 1 b - max. > 4 см , но ≤ 7 см; Т 2 – опухоль 7 см max. , ограниченная почкой Т 3 – инвазия опухоли в крупные вены, надпочечник паранефрий, но под фасцией Героты (f. renalis) Т 3 а – инвазия тканей (надпочечник, почечная клетчатка) пределах фасцией Героты (f. renalis) Т 3 b – распространение опухоли в вены ниже диафрагмы Т 3 с – то же выше диафрагмы Т 4 – инвазия опухоли за пределы фасцией Героты Региональные лимфатические узлы (N): N 1 - поражен один лимфатический узел N 2 - поражены более одного лимфатического узла Отдаленные метастазы (М): Мх; М 0; М 1.
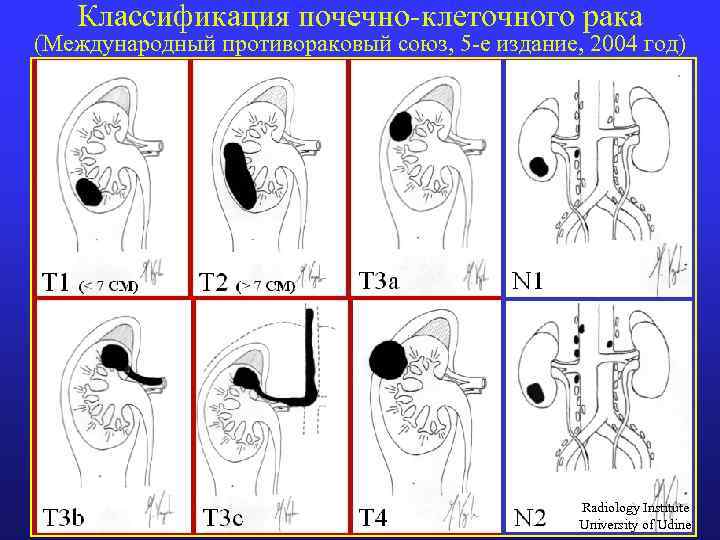 Классификация почечно-клеточного рака (Международный противораковый союз, 5 -е издание, 2004 год) Radiology Institute University of Udine
Классификация почечно-клеточного рака (Международный противораковый союз, 5 -е издание, 2004 год) Radiology Institute University of Udine
 Классификация злокачественных опухолей почек (Robson C. J. , 1969) I стадия: Опухоль ограничена почечной капсулой II стадия: Инвазия в пределах фасции Героты (f. renalis) III стадия: А: Опухоль распространяется в вены В: Поражение лимфатических узлов С: Поражение и вен и лимфоузлов IV стадия: А: Инвазия опухоли за пределы фасции Героты (f. renalis) В: Отдаленные метастазы
Классификация злокачественных опухолей почек (Robson C. J. , 1969) I стадия: Опухоль ограничена почечной капсулой II стадия: Инвазия в пределах фасции Героты (f. renalis) III стадия: А: Опухоль распространяется в вены В: Поражение лимфатических узлов С: Поражение и вен и лимфоузлов IV стадия: А: Инвазия опухоли за пределы фасции Героты (f. renalis) В: Отдаленные метастазы
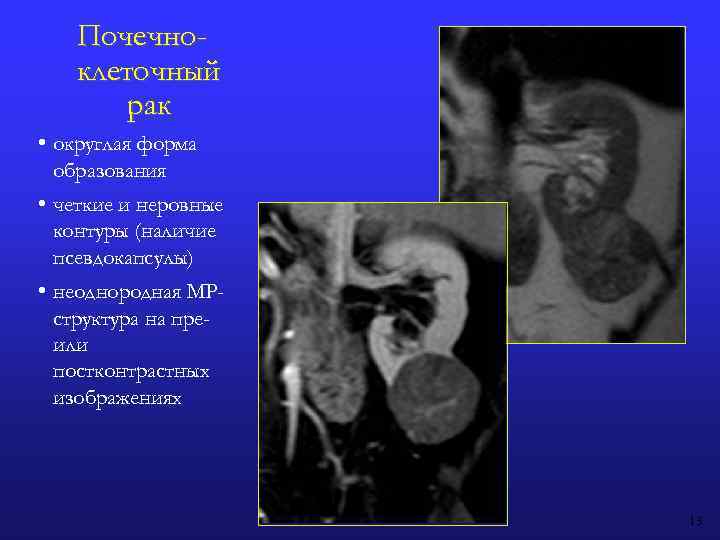 Почечноклеточный рак • округлая форма образования • четкие и неровные контуры (наличие псевдокапсулы) • неоднородная МРструктура на преили постконтрастных изображениях 13
Почечноклеточный рак • округлая форма образования • четкие и неровные контуры (наличие псевдокапсулы) • неоднородная МРструктура на преили постконтрастных изображениях 13
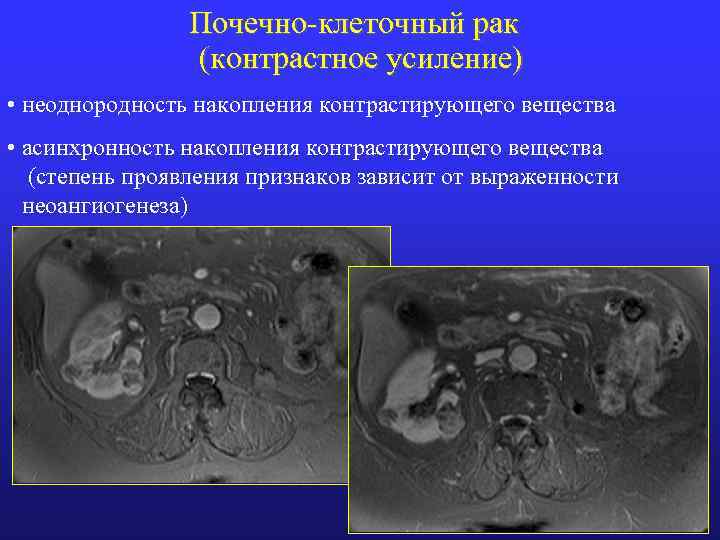 Почечно-клеточный рак (контрастное усиление) • неоднородность накопления контрастирующего вещества • асинхронность накопления контрастирующего вещества (степень проявления признаков зависит от выраженности неоангиогенеза)
Почечно-клеточный рак (контрастное усиление) • неоднородность накопления контрастирующего вещества • асинхронность накопления контрастирующего вещества (степень проявления признаков зависит от выраженности неоангиогенеза)
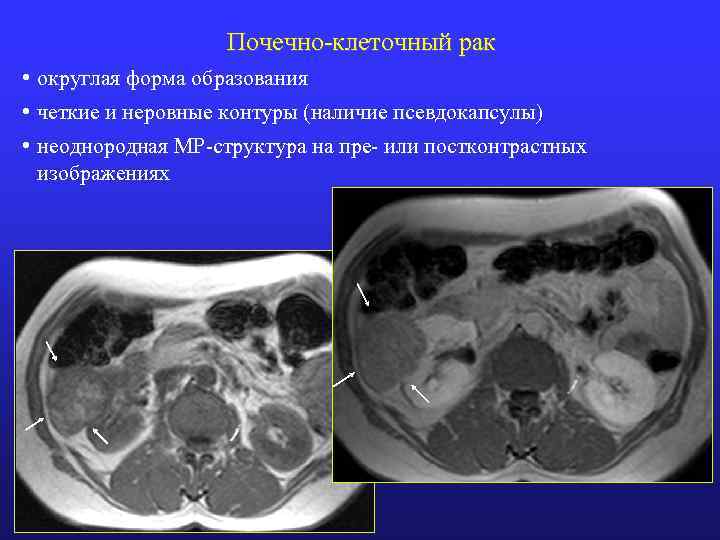 Почечно-клеточный рак • округлая форма образования • четкие и неровные контуры (наличие псевдокапсулы) • неоднородная МР-структура на пре- или постконтрастных изображениях
Почечно-клеточный рак • округлая форма образования • четкие и неровные контуры (наличие псевдокапсулы) • неоднородная МР-структура на пре- или постконтрастных изображениях
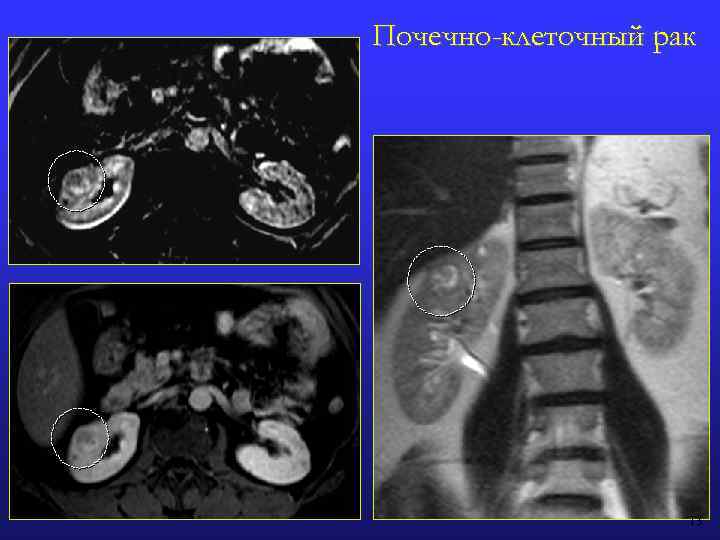 Почечно-клеточный рак 13
Почечно-клеточный рак 13
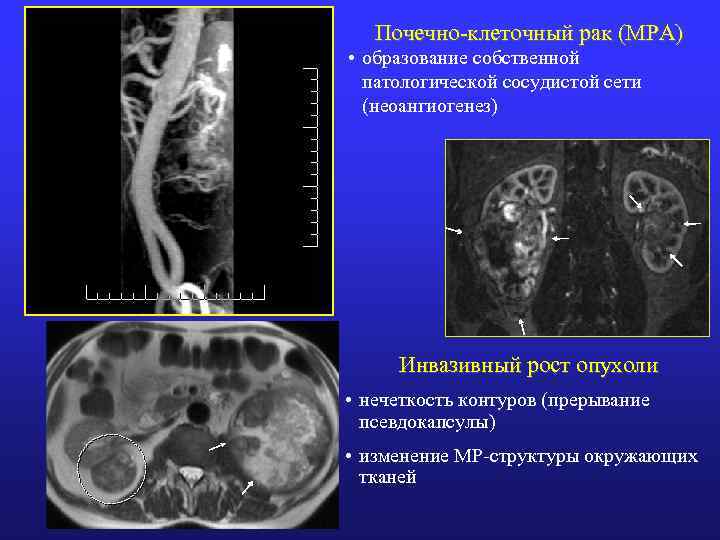 Почечно-клеточный рак (МРА) • образование собственной патологической сосудистой сети (неоангиогенез) Инвазивный рост опухоли • нечеткость контуров (прерывание псевдокапсулы) • изменение МР-структуры окружающих тканей
Почечно-клеточный рак (МРА) • образование собственной патологической сосудистой сети (неоангиогенез) Инвазивный рост опухоли • нечеткость контуров (прерывание псевдокапсулы) • изменение МР-структуры окружающих тканей
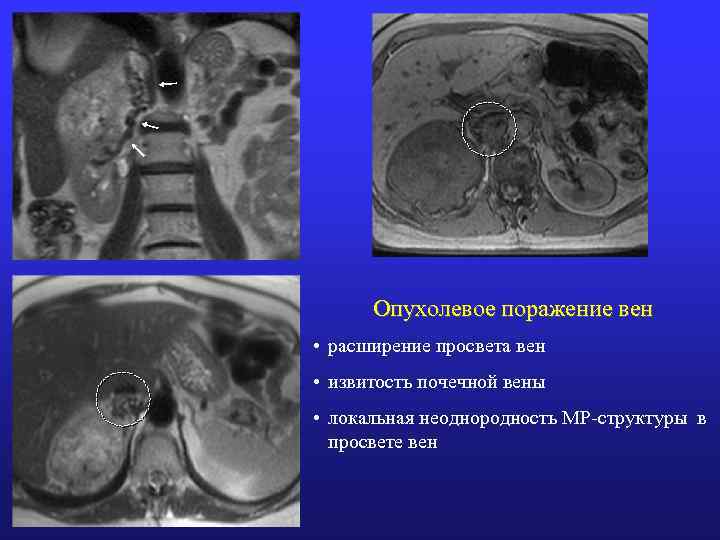 Опухолевое поражение вен • расширение просвета вен • извитость почечной вены • локальная неоднородность МР-структуры в просвете вен
Опухолевое поражение вен • расширение просвета вен • извитость почечной вены • локальная неоднородность МР-структуры в просвете вен
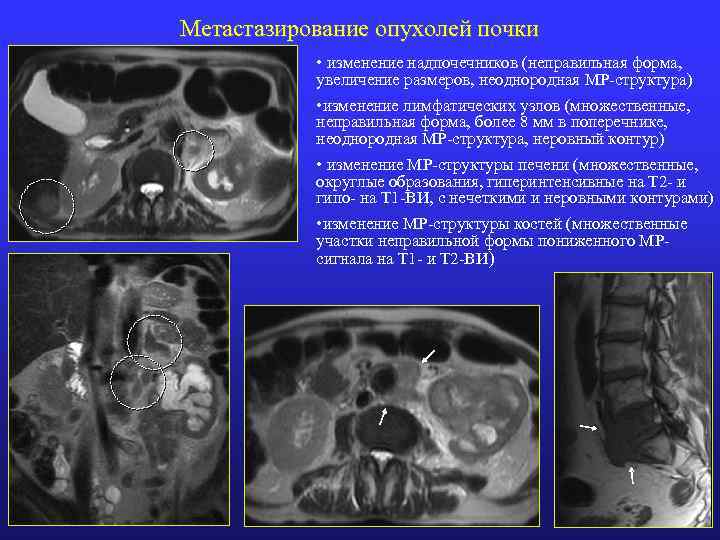 Метастазирование опухолей почки • изменение надпочечников (неправильная форма, увеличение размеров, неоднородная МР-структура) • изменение лимфатических узлов (множественные, неправильная форма, более 8 мм в поперечнике, неоднородная МР-структура, неровный контур) • изменение МР-структуры печени (множественные, округлые образования, гиперинтенсивные на Т 2 - и гипо- на Т 1 -ВИ, с нечеткими и неровными контурами) • изменение МР-структуры костей (множественные участки неправильной формы пониженного МРсигнала на Т 1 - и Т 2 -ВИ)
Метастазирование опухолей почки • изменение надпочечников (неправильная форма, увеличение размеров, неоднородная МР-структура) • изменение лимфатических узлов (множественные, неправильная форма, более 8 мм в поперечнике, неоднородная МР-структура, неровный контур) • изменение МР-структуры печени (множественные, округлые образования, гиперинтенсивные на Т 2 - и гипо- на Т 1 -ВИ, с нечеткими и неровными контурами) • изменение МР-структуры костей (множественные участки неправильной формы пониженного МРсигнала на Т 1 - и Т 2 -ВИ)
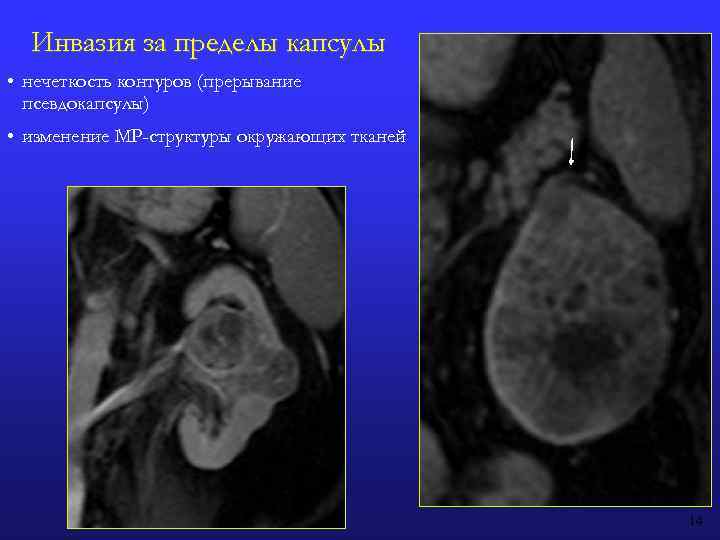 Инвазия за пределы капсулы • нечеткость контуров (прерывание псевдокапсулы) • изменение МР-структуры окружающих тканей 14
Инвазия за пределы капсулы • нечеткость контуров (прерывание псевдокапсулы) • изменение МР-структуры окружающих тканей 14
 МЕТАСТАЗЫ В ПОЧКИ Наиболее частые источники: бронхоклеточный рак, опухоли молочных желез, толстой кишки, желудка, шейки матки, яичников, поджелудочной железы, простаты, кожи и контрлатеральной почки. Почки занимают пятое место по частоте метастатического поражения Двусторонние метастазы в 50% случаев МР-признаки • Множественные мелкие (единственный крупный узел) • Иногда клиновидной формы • Типично интрапаренхиматозно • Редко деформируют контур почки • Гидрофильная МР-структура • Сниженное накопление КВ (исключение: меланома). • Инфильтративный рост в почечную капсулу, периренальное пространство • Поражение других органов
МЕТАСТАЗЫ В ПОЧКИ Наиболее частые источники: бронхоклеточный рак, опухоли молочных желез, толстой кишки, желудка, шейки матки, яичников, поджелудочной железы, простаты, кожи и контрлатеральной почки. Почки занимают пятое место по частоте метастатического поражения Двусторонние метастазы в 50% случаев МР-признаки • Множественные мелкие (единственный крупный узел) • Иногда клиновидной формы • Типично интрапаренхиматозно • Редко деформируют контур почки • Гидрофильная МР-структура • Сниженное накопление КВ (исключение: меланома). • Инфильтративный рост в почечную капсулу, периренальное пространство • Поражение других органов
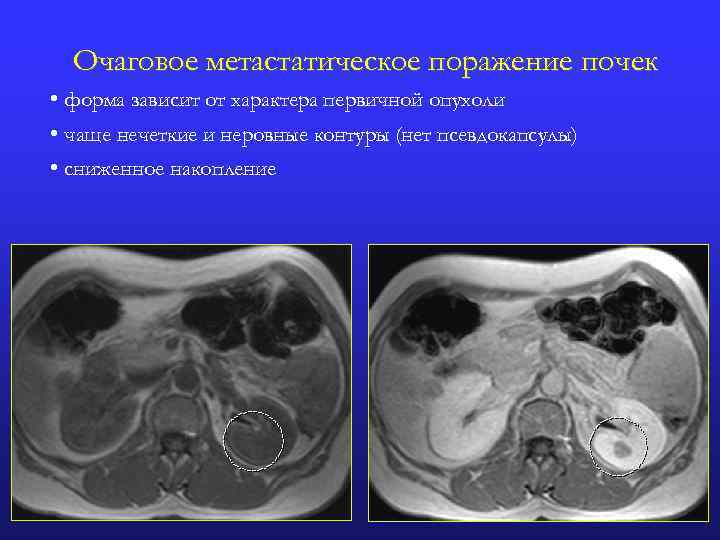 Очаговое метастатическое поражение почек • форма зависит от характера первичной опухоли • чаще нечеткие и неровные контуры (нет псевдокапсулы) • сниженное накопление
Очаговое метастатическое поражение почек • форма зависит от характера первичной опухоли • чаще нечеткие и неровные контуры (нет псевдокапсулы) • сниженное накопление
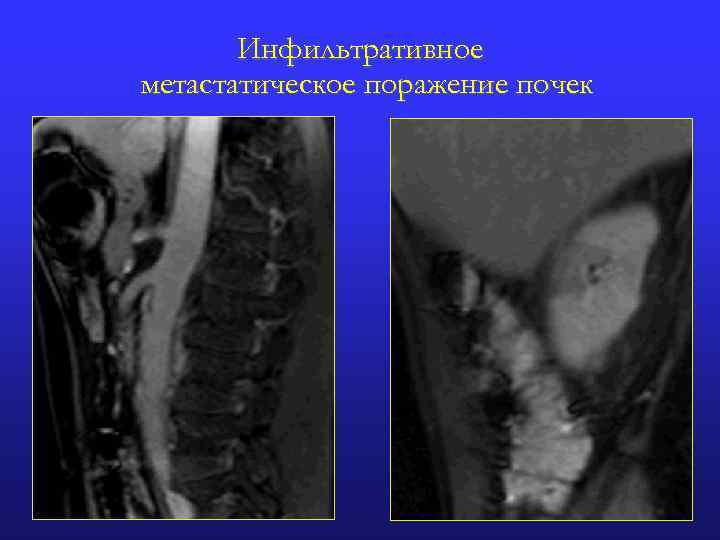 Инфильтративное метастатическое поражение почек
Инфильтративное метастатическое поражение почек
 ЛИМФОМА ПОЧЕК Вторичное поражение почек Неходжкинской лимфомой относительно часто (30 -50%). 1. Двусторонняя многоузловая форма 40 -60% : множественные плохо отграниченные образования (1, 5 см) визуализируемые только после контрастного усиления; почки обычно увеличены. 2. Одиночная узловая форма (15%): четко очерченное гиповаскулярное образование, которое может деформировать контур почки и может инфильтрировать перинефральное пространство. 3. Забрюшинная форма (25%): Обширные массы, которые распространяются на почечный синус или всю почку и охватывающие мочеточник. 4. Диффузное увеличение почки (10%): нет четко очерченных образований, сниженное накопление КВ (паренхиматозная фаза) и снижение экскреции.
ЛИМФОМА ПОЧЕК Вторичное поражение почек Неходжкинской лимфомой относительно часто (30 -50%). 1. Двусторонняя многоузловая форма 40 -60% : множественные плохо отграниченные образования (1, 5 см) визуализируемые только после контрастного усиления; почки обычно увеличены. 2. Одиночная узловая форма (15%): четко очерченное гиповаскулярное образование, которое может деформировать контур почки и может инфильтрировать перинефральное пространство. 3. Забрюшинная форма (25%): Обширные массы, которые распространяются на почечный синус или всю почку и охватывающие мочеточник. 4. Диффузное увеличение почки (10%): нет четко очерченных образований, сниженное накопление КВ (паренхиматозная фаза) и снижение экскреции.
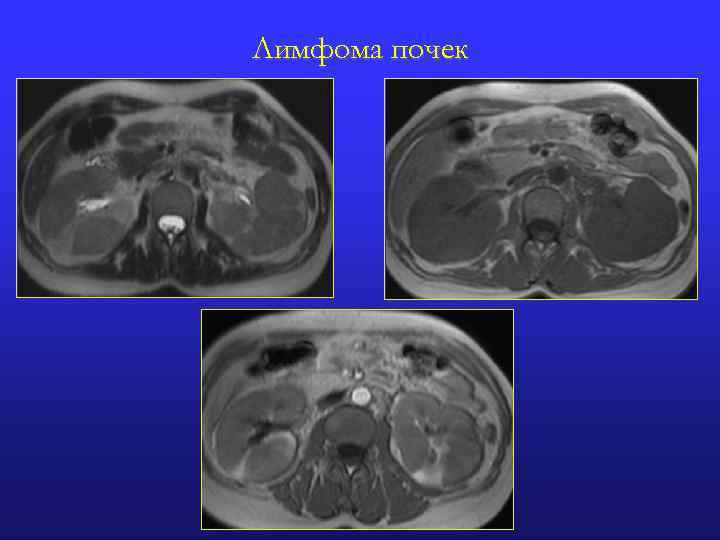 Лимфома почек
Лимфома почек
 Атипичные кистоподобные образования (Bosniak М. А. , 1986 г. ) 1. 2. 3. 4. 5. 6. Bosniak-I (простая доброкачественная киста): Чаще единичная; Округлая; Нет утолщений, кальцификации стенки и нет накопления контрастирующего препарата ею; Водосодержащая; Четкий и ровный контур, прилежащий к паренхиме; Не требуют наблюдения. Bosniak-II (минимально сложная киста): 1. Одна или две перегородки; 2. Тонкостенная (до 1 мм); 3. Мелкоочаговая кальцификация стенок или перегородок; 4. Нет накопления контрастирующего препарата; 5. Белковое или геморрагическое содержимое; 6. Требуют периодического контроля. 17
Атипичные кистоподобные образования (Bosniak М. А. , 1986 г. ) 1. 2. 3. 4. 5. 6. Bosniak-I (простая доброкачественная киста): Чаще единичная; Округлая; Нет утолщений, кальцификации стенки и нет накопления контрастирующего препарата ею; Водосодержащая; Четкий и ровный контур, прилежащий к паренхиме; Не требуют наблюдения. Bosniak-II (минимально сложная киста): 1. Одна или две перегородки; 2. Тонкостенная (до 1 мм); 3. Мелкоочаговая кальцификация стенок или перегородок; 4. Нет накопления контрастирующего препарата; 5. Белковое или геморрагическое содержимое; 6. Требуют периодического контроля. 17
 Атипичные кистоподобные образования (Bosniak М. А. , 1986 г. ) 5. 6. Bosniak-III (сомнительные кисты): Однородно утолщенная стенка; Неравномерная по толщине или распространенности кальцификация; Многокамерность; Множественные перегородки, накапливающие контрастирующее вещество; Белковое или геморрагическое содержимое; Требуют комплексной хирургической оценки. 1. 2. 3. 4. Bosniak-IV (явно злокачественная киста): Неравномерные или накапливающие толстые стенки; Накапливающий или большой узел в стенке; Явный тканевой компонент в кисте; Показание для хирургического лечения. 1. 2. 3. 4. 18
Атипичные кистоподобные образования (Bosniak М. А. , 1986 г. ) 5. 6. Bosniak-III (сомнительные кисты): Однородно утолщенная стенка; Неравномерная по толщине или распространенности кальцификация; Многокамерность; Множественные перегородки, накапливающие контрастирующее вещество; Белковое или геморрагическое содержимое; Требуют комплексной хирургической оценки. 1. 2. 3. 4. Bosniak-IV (явно злокачественная киста): Неравномерные или накапливающие толстые стенки; Накапливающий или большой узел в стенке; Явный тканевой компонент в кисте; Показание для хирургического лечения. 1. 2. 3. 4. 18
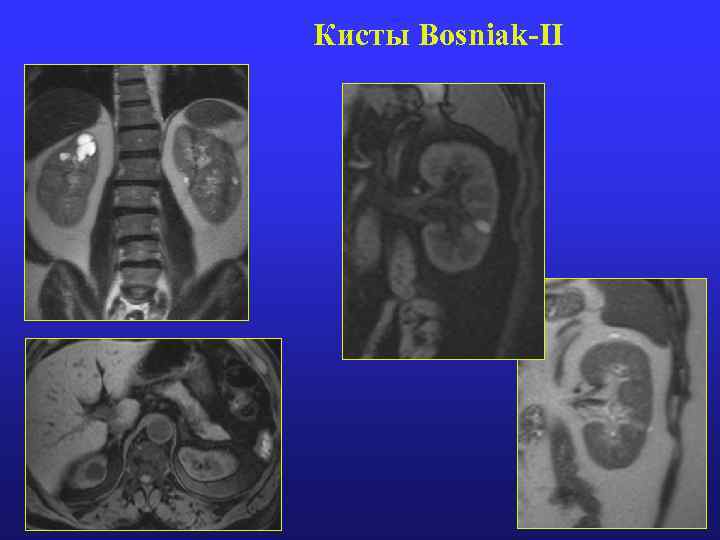 Кисты Bosniak-II 19
Кисты Bosniak-II 19
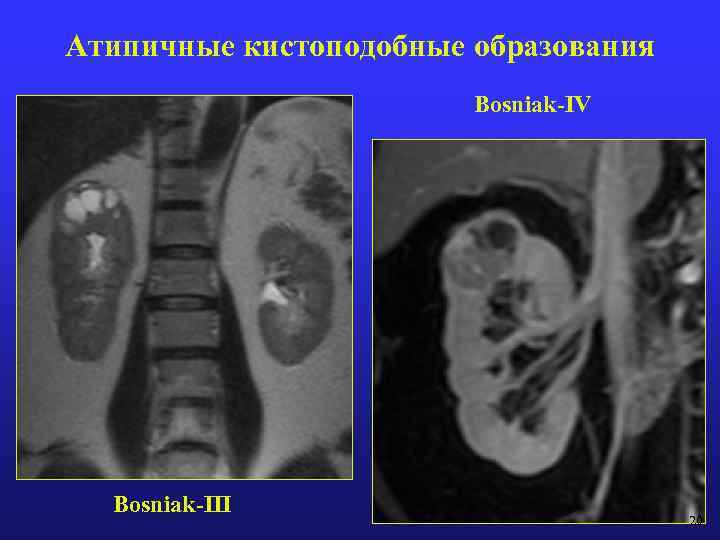 Атипичные кистоподобные образования Bosniak-IV Bosniak-III 20
Атипичные кистоподобные образования Bosniak-IV Bosniak-III 20
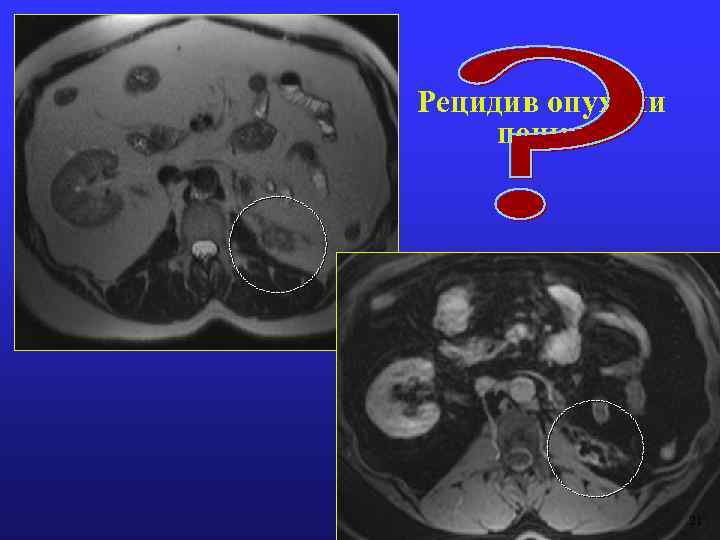 Рецидив опухоли почки 21
Рецидив опухоли почки 21
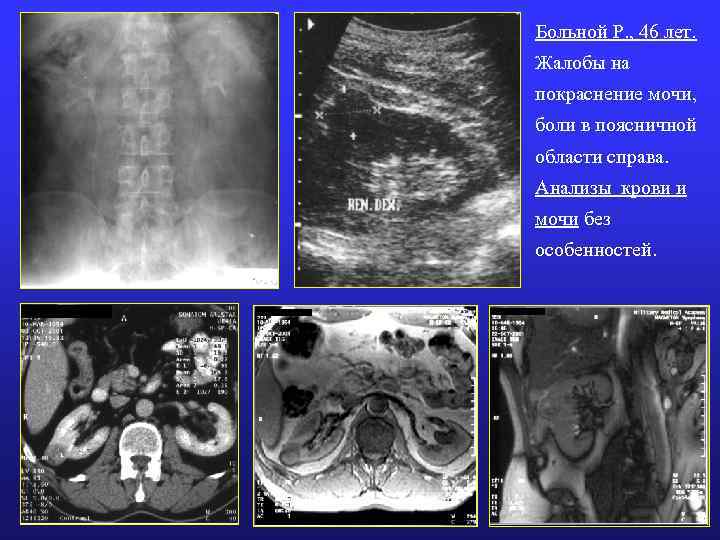 Больной Р. , 46 лет. Жалобы на покраснение мочи, боли в поясничной области справа. Анализы крови и мочи без особенностей.
Больной Р. , 46 лет. Жалобы на покраснение мочи, боли в поясничной области справа. Анализы крови и мочи без особенностей.
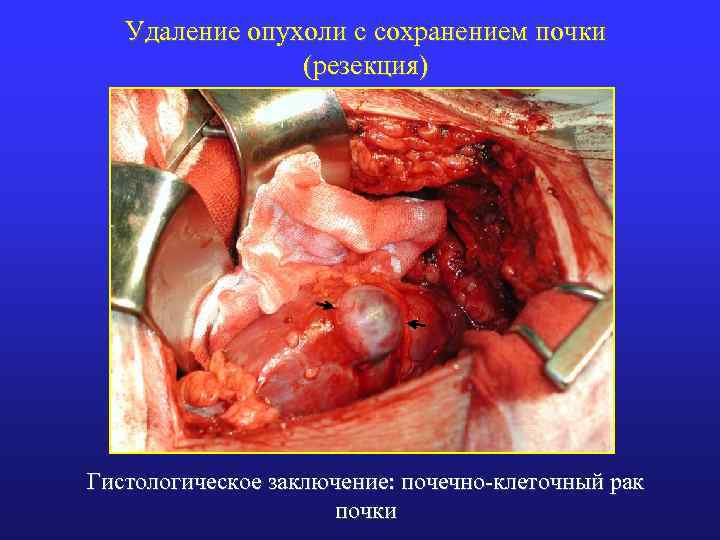 Удаление опухоли с сохранением почки (резекция) Гистологическое заключение: почечно-клеточный рак почки
Удаление опухоли с сохранением почки (резекция) Гистологическое заключение: почечно-клеточный рак почки
 Образования чашелоханочного комплекса почек (опухоли, кисты, конкременты) 9
Образования чашелоханочного комплекса почек (опухоли, кисты, конкременты) 9
 ПЕРЕХОДНО-КЛЕТОЧНЫЙ РАК • Переходно-клеточный рак до 10% от всех опухолей почек • Ороговевающий рак (около 10%) и железистый рак (примерно 1%). • Клинические симптомы опухолей ЧЛК: гематурия, . гидронефроз и боль в боку. • Множественные (от почечных чашек до уретры) до 50% случаев. • Соотношение заболеваемости мужчины/женщины (4: 1) • Более 50% пациентов старше 60 лет. • Хроническая интоксикация предрасполагает к заболеванию (краски, химикаты, курение) с латентным периодом 20 и более лет.
ПЕРЕХОДНО-КЛЕТОЧНЫЙ РАК • Переходно-клеточный рак до 10% от всех опухолей почек • Ороговевающий рак (около 10%) и железистый рак (примерно 1%). • Клинические симптомы опухолей ЧЛК: гематурия, . гидронефроз и боль в боку. • Множественные (от почечных чашек до уретры) до 50% случаев. • Соотношение заболеваемости мужчины/женщины (4: 1) • Более 50% пациентов старше 60 лет. • Хроническая интоксикация предрасполагает к заболеванию (краски, химикаты, курение) с латентным периодом 20 и более лет.
 ПЕРЕХОДНО-КЛЕТОЧНЫЙ РАК МР-признаки • Изменение контура почечной лоханки: 1. узловой тип (папиллярная опухоль) 2. инфильтративный тип (инфильтративная опухоль) 3. бляшковидный тип (утолщение стенки лоханки) • Гидронефроз или обструкция чашечных групп • Кровяные сгустки в полости ЧЛК и мочеточника: 1. ровный контур 2. МР-структура зависит от срока 3. нет накопления КВ • Обструктивная нефрограмма (задержка паренхиматозной фазы) • Утолщение стенки мочеточника с гидроуретером • Внемочеточниковый мягкотканный компонент • Две трети всех опухолей - в дистальной трети мочеточника
ПЕРЕХОДНО-КЛЕТОЧНЫЙ РАК МР-признаки • Изменение контура почечной лоханки: 1. узловой тип (папиллярная опухоль) 2. инфильтративный тип (инфильтративная опухоль) 3. бляшковидный тип (утолщение стенки лоханки) • Гидронефроз или обструкция чашечных групп • Кровяные сгустки в полости ЧЛК и мочеточника: 1. ровный контур 2. МР-структура зависит от срока 3. нет накопления КВ • Обструктивная нефрограмма (задержка паренхиматозной фазы) • Утолщение стенки мочеточника с гидроуретером • Внемочеточниковый мягкотканный компонент • Две трети всех опухолей - в дистальной трети мочеточника
 Классификация переходно-клеточного рака (Международный противораковый союз, 5 -е издание, 2004 год) Первичная опухоль (Т): Тх; Т 0 Та; Тis – неинвазивные карциномы Т 1 – инвазия опухоли в подслизистую оболочку Т 2 – инвазия опухоли в мышечную оболочку Т 3 – (почечная лоханка) инвазия опухоли в перилоханочную клетчатку, паренхиму почки – (мочеточник) инвазия опухоли в периуретеральную клетчатку Т 4 – инвазия опухоли в соседние органы или через паренхиму в перинефральную клетчатку Региональные лимфатические узлы (N): Nx; N 0; N 1 – поражен один лимфатический узел до 2 см N 2 – поражен один лимфатический узел более 2 см, но меньше 5 см – множественные лимфатические узлы менее 5 см N 3 (лимфатический узел более 5 см) Отдаленные метастазы (М): Мх; М 0; М 1
Классификация переходно-клеточного рака (Международный противораковый союз, 5 -е издание, 2004 год) Первичная опухоль (Т): Тх; Т 0 Та; Тis – неинвазивные карциномы Т 1 – инвазия опухоли в подслизистую оболочку Т 2 – инвазия опухоли в мышечную оболочку Т 3 – (почечная лоханка) инвазия опухоли в перилоханочную клетчатку, паренхиму почки – (мочеточник) инвазия опухоли в периуретеральную клетчатку Т 4 – инвазия опухоли в соседние органы или через паренхиму в перинефральную клетчатку Региональные лимфатические узлы (N): Nx; N 0; N 1 – поражен один лимфатический узел до 2 см N 2 – поражен один лимфатический узел более 2 см, но меньше 5 см – множественные лимфатические узлы менее 5 см N 3 (лимфатический узел более 5 см) Отдаленные метастазы (М): Мх; М 0; М 1
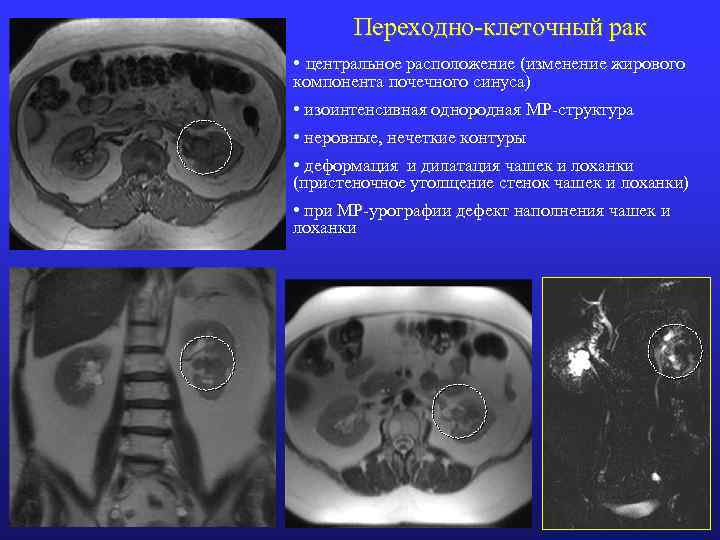 Переходно-клеточный рак • центральное расположение (изменение жирового компонента почечного синуса) • изоинтенсивная однородная МР-структура • неровные, нечеткие контуры • деформация и дилатация чашек и лоханки (пристеночное утолщение стенок чашек и лоханки) • при МР-урографии дефект наполнения чашек и лоханки
Переходно-клеточный рак • центральное расположение (изменение жирового компонента почечного синуса) • изоинтенсивная однородная МР-структура • неровные, нечеткие контуры • деформация и дилатация чашек и лоханки (пристеночное утолщение стенок чашек и лоханки) • при МР-урографии дефект наполнения чашек и лоханки
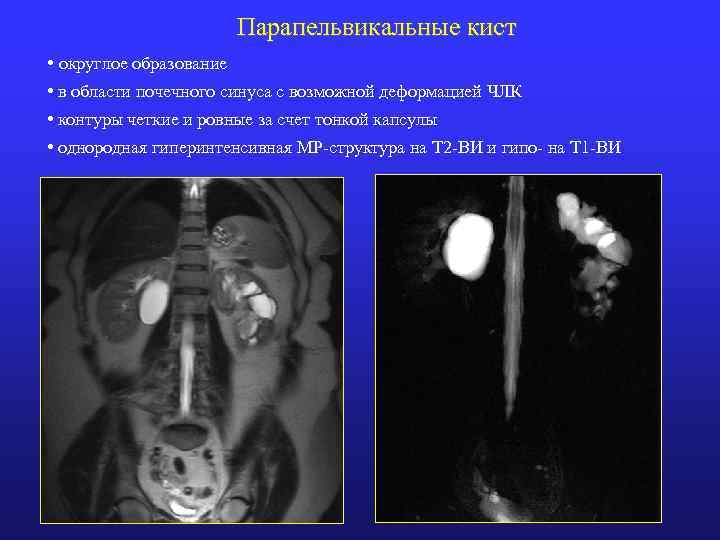 Парапельвикальные кист • округлое образование • в области почечного синуса с возможной деформацией ЧЛК • контуры четкие и ровные за счет тонкой капсулы • однородная гиперинтенсивная МР-структура на Т 2 -ВИ и гипо- на Т 1 -ВИ
Парапельвикальные кист • округлое образование • в области почечного синуса с возможной деформацией ЧЛК • контуры четкие и ровные за счет тонкой капсулы • однородная гиперинтенсивная МР-структура на Т 2 -ВИ и гипо- на Т 1 -ВИ
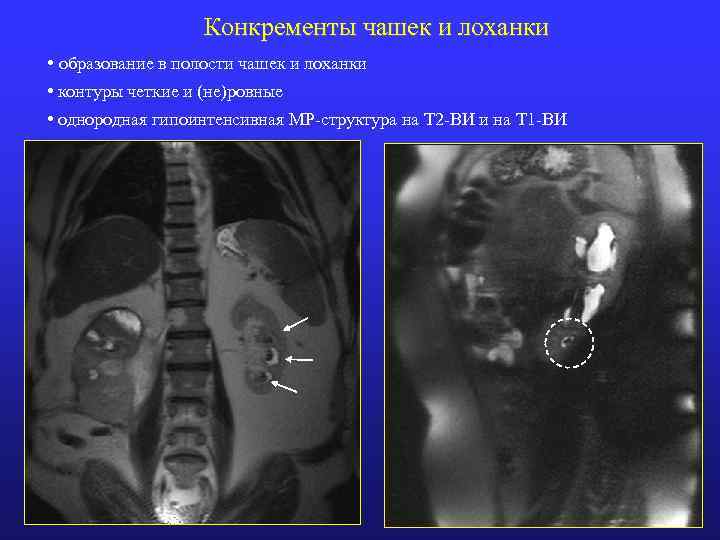 Конкременты чашек и лоханки • образование в полости чашек и лоханки • контуры четкие и (не)ровные • однородная гипоинтенсивная МР-структура на Т 2 -ВИ и на Т 1 -ВИ
Конкременты чашек и лоханки • образование в полости чашек и лоханки • контуры четкие и (не)ровные • однородная гипоинтенсивная МР-структура на Т 2 -ВИ и на Т 1 -ВИ
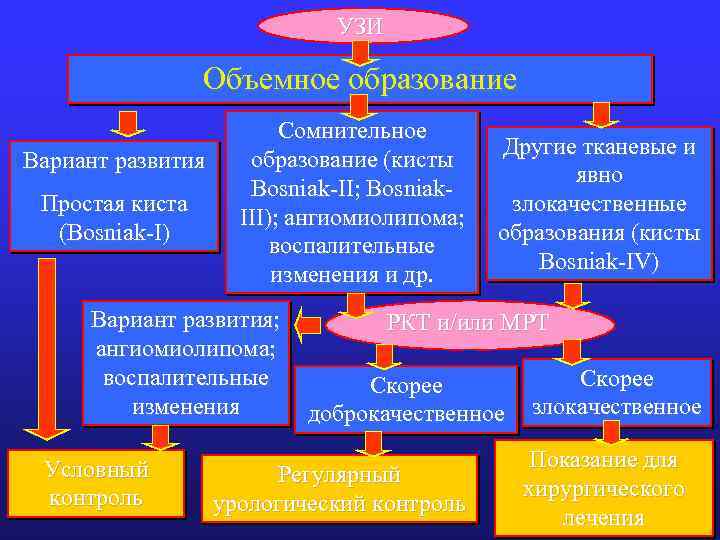 УЗИ Объемное образование Вариант развития Простая киста (Bosniak-I) Сомнительное образование (кисты Bosniak-II; Bosniak. III); ангиомиолипома; воспалительные изменения и др. Вариант развития; ангиомиолипома; воспалительные изменения Условный контроль Другие тканевые и явно злокачественные образования (кисты Bosniak-IV) РКТ и/или МРТ Скорее доброкачественное Регулярный урологический контроль Скорее злокачественное Показание для хирургического лечения
УЗИ Объемное образование Вариант развития Простая киста (Bosniak-I) Сомнительное образование (кисты Bosniak-II; Bosniak. III); ангиомиолипома; воспалительные изменения и др. Вариант развития; ангиомиолипома; воспалительные изменения Условный контроль Другие тканевые и явно злокачественные образования (кисты Bosniak-IV) РКТ и/или МРТ Скорее доброкачественное Регулярный урологический контроль Скорее злокачественное Показание для хирургического лечения
 Образования мочеточника (переходно-клеточный рак, конкременты) 16
Образования мочеточника (переходно-клеточный рак, конкременты) 16
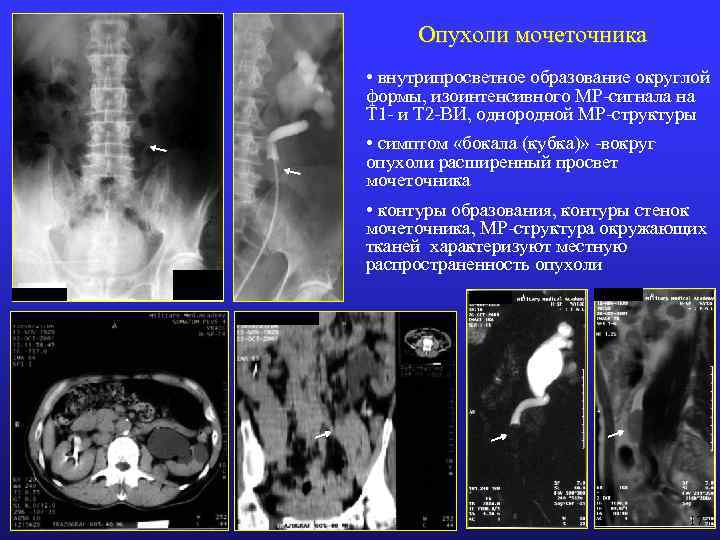 Опухоли мочеточника • внутрипросветное образование округлой формы, изоинтенсивного МР-сигнала на Т 1 - и Т 2 -ВИ, однородной МР-структуры • симптом «бокала (кубка)» -вокруг опухоли расширенный просвет мочеточника • контуры образования, контуры стенок мочеточника, МР-структура окружающих тканей характеризуют местную распространенность опухоли 17
Опухоли мочеточника • внутрипросветное образование округлой формы, изоинтенсивного МР-сигнала на Т 1 - и Т 2 -ВИ, однородной МР-структуры • симптом «бокала (кубка)» -вокруг опухоли расширенный просвет мочеточника • контуры образования, контуры стенок мочеточника, МР-структура окружающих тканей характеризуют местную распространенность опухоли 17
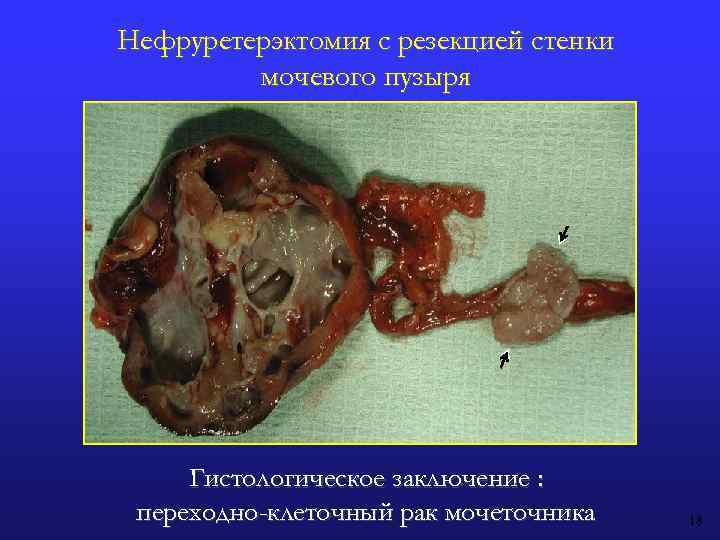 Нефруретерэктомия с резекцией стенки мочевого пузыря Гистологическое заключение : переходно-клеточный рак мочеточника 18
Нефруретерэктомия с резекцией стенки мочевого пузыря Гистологическое заключение : переходно-клеточный рак мочеточника 18
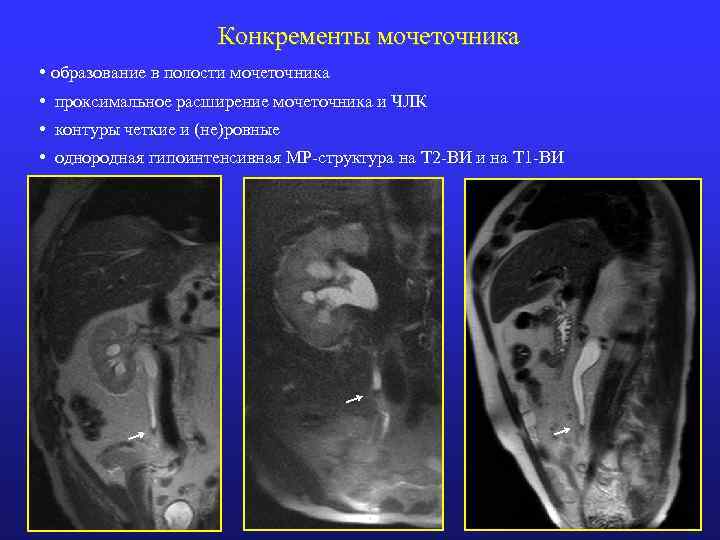 Конкременты мочеточника • образование в полости мочеточника • проксимальное расширение мочеточника и ЧЛК • контуры четкие и (не)ровные • однородная гипоинтенсивная МР-структура на Т 2 -ВИ и на Т 1 -ВИ
Конкременты мочеточника • образование в полости мочеточника • проксимальное расширение мочеточника и ЧЛК • контуры четкие и (не)ровные • однородная гипоинтенсивная МР-структура на Т 2 -ВИ и на Т 1 -ВИ
 Any Question? Спасибо за внимание!
Any Question? Спасибо за внимание!

 Имитация опухоли почки: гематома почки
Имитация опухоли почки: гематома почки
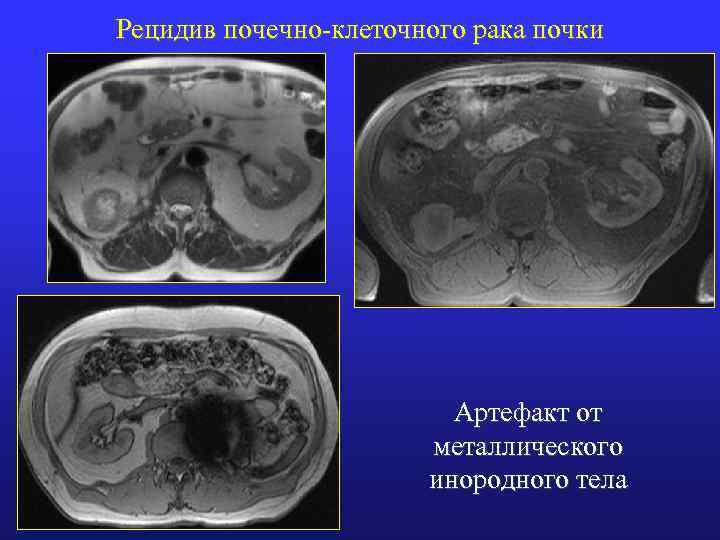 Рецидив почечно-клеточного рака почки Артефакт от металлического инородного тела
Рецидив почечно-клеточного рака почки Артефакт от металлического инородного тела
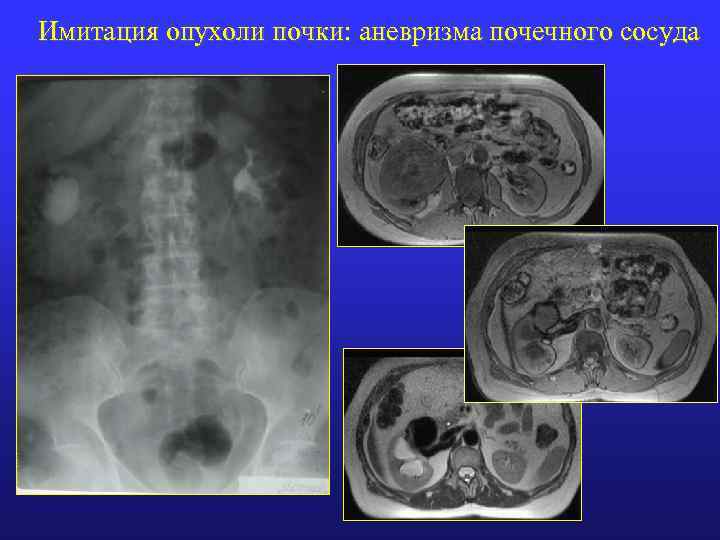 Имитация опухоли почки: аневризма почечного сосуда
Имитация опухоли почки: аневризма почечного сосуда
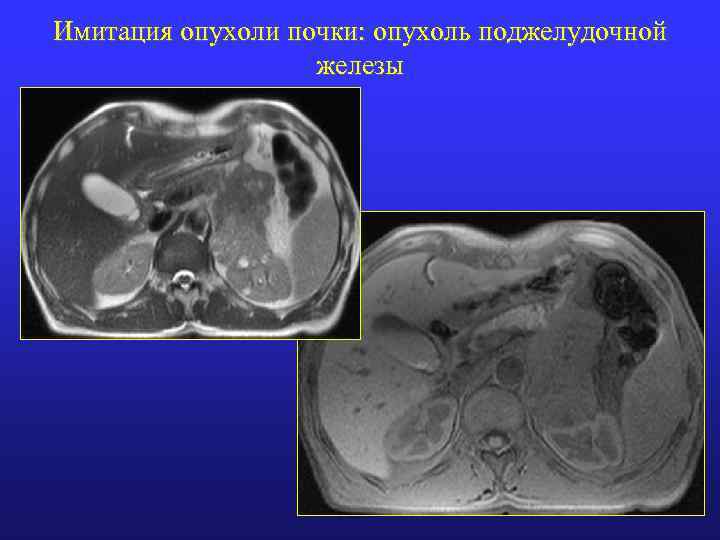 Имитация опухоли почки: опухоль поджелудочной железы
Имитация опухоли почки: опухоль поджелудочной железы
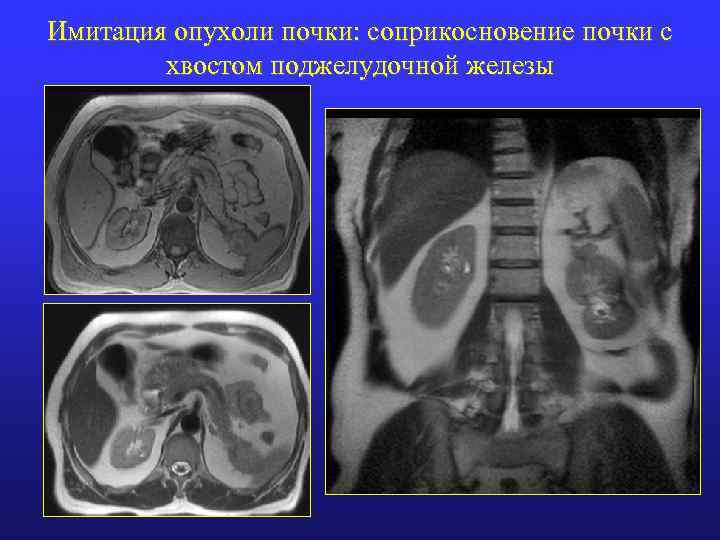 Имитация опухоли почки: соприкосновение почки с хвостом поджелудочной железы
Имитация опухоли почки: соприкосновение почки с хвостом поджелудочной железы


