КЛИНИЧЕСКИЙ РАЗБОР.ppt
- Количество слайдов: 75

Внутриутробные инфекции Гипердиагностика или реальность? СОВРЕМЕННЫЕ ПРЕДСТАВЛЕНИЯ Профессор И. И. Львова Пермь 2005

Хорошо то, что в сознании врачей укрепилось мнение, что патология периода новорожденности имеет большее отношение к инфекции, чем к травме, нарушениям плацентарного кровообращения или генетическим нарушениям В. Ф. Учайкин – главный педиатринфекционист МЗ РФ

Причиной невынашивания беременности и различной патологии плода являются острые или медленно протекающие инфекции: краснуха, цитомегалия, энтеровирусная, хламидийная и многие другие Решенные и нерешенные проблемы инфенкционной патологии у детей, 2003

В условиях меняющейся экологии, снижения иммунологической защиты и сексуальной революции теоретически любая инфекционная болезнь матери представляет опасность для плода

Среди сложных проблем ВУИ наибольшее значение имеют случаи с медленным течением и манифестацией не в периоде новорожденности, а в более старшем возрасте

У большинства детей, умерших до 14 лет от различных причин, фоновым заболеванием была внутриутробная инфекция и связанное с ней иммунодефицитное состояние В. Ф. Учайкин, 2003

Кроме уже достаточно хорошо изученных тяжелых форм ВУИ, все большее внимание педиатров начинают привлекать варианты, характеризующиеся хроническим рецидивирующим или латентным течением, приводящим к разнообразной соматической и неврологической патологии

По данным НИИ акушерства и гинекологии РАМН Санкт-Петербурга (2001) У инфицированных хламидиями детей с отсутствием клинических проявлений в раннем неонатальном периоде активация возникала на первом году жизни или позже, когда связь с внутриутробным инфицированием терялась из вида К 9 -илетнему возрасту находились под наблюдением • • • невролога - 82, 3% кардиолога и гастроэнтеролога - 29, 4% аллерголога - 17, 6%

В последние годы структуре инфекционной патологии увеличивается доля персистирующих инфекций (вызванных вирусом простого герпеса, цитомегалии, токсоплазмами, хламидиями, микоплазмами и другими внутриклеточными паразитами), связь которых отчетливо прослеживается с внутриутробным периодом Последнее является следствием искажения первого экологического пространства ребенка – организма иммунокомпрометированной матери, подвергавшейся различным видам массивного, чаще всего, вирусного инфицирования

Это позволяет рассматривать внутриутробное инфицирование как персистирующую оппортунистическую инфекцию Самсыгина Г. Л. , 1997; Лозовская Л. Г. , 1998

Краткий терминологический словарь Внутриутробные инфекции инфекционные заболевания, при которых инфицирование плода произошло в анте или интранатальный период Внутриутробное инфицирование – инфекционное заражение плода в анте – или интранатальный период Врожденные инфекционновоспалительные заболевания – проявившиеся в первые трое суток жизни

Персистенция (постоянство) – пожизненное инфицирование • Латентная инфекция – бессимптомная персистенция, при которой может происходить активация с репродукцией возбудителя и выделением его во внешнюю среду • Хроническая инфекция – персистенция с наличием одного или нескольких симптомов заболевания в течение длительного времени, имеющая периоды обострения (реактивации) и ремиссии • Медленная инфекция – персистенция с развитием специфического патологического процесса в одном органе или тканевой системе с многомесячным или многолетним инкубационным периодом, после которого медленно развиваются симптомы заболевания, заканчивающегося летально

Оппортунистические инфекции – заболевания, клинические проявления которых манифестируют на фоне иммунной недостаточности Вторичная иммунная недостаточность – вторичная дисфункция иммунной системы, формирующаяся под действием окружающей среды на уровне фенотипа у контингентов с исходно нормальной иммунной системой (часто индуцируется латентными вирусными инфекциями). Главным критерием является хронический воспалительный процесс любой локализации Плацентарная недостаточность – комплекс неспецифических изменений, приводящих к нарушению кровообращения (часто связана с инфекционными поражениями)

Адаптация – совокупность реакций, обеспечивающих приспособление организма к изменению окружающих условий Иммунокоррекция (иммуномодуляция) – исправление дефектного функционирования иммунной системы, проявляющееся в усилении ослабленного или торможении стимулированного звена иммунитета • Иммунотерапия – использование иммуномодуляторов в комплексе с этиотропными препаратами (антибиотиками, противовирусными и др. ) • Иммунореабилитация – процесс, при котором под воздействием лечебных факторов (медикаментозных и не медикаментозных) иммунная система восстанавливает свои функциональные способности, что проявляется в нормализации параметров и выздоровлении больного (при остром течении болезни) или достижении стойкой ремиссии с исчезновением или минимализацией рецидивов

Комплекс внутриутробных инфекций TORCH (Nahmeas A. S. , 1971 г. ) T О R С H – токсоплазмоз – other – другие инфекции – rubeola – краснуха – цитомегаловирусная инфекция (ЦМВИ) – герпетическая инфекция (ВПГ) Всего более 20 видов возбудителей внутриутробных инфекций В антенатальном периоде-чаще герпесвирусные инфекции, в интранатальном - вирусы и бактерии Доля смешанных инфекций - 25 -66% При сочетании нескольких инфекций наиболее часто определяется ВПГ

Other – другие инфекции Вирусные инфекции ВГВ, ВГС, ВГД Энтеровирусные инфекции (Коксаки и ECHO) Респираторные вирусные инфекции Ветряная оспа Инфекционная эритема (парвовирус В-19) Корь, паротитная инфекция ВИЧ Микоплазмозы Хламидиозы Бактериальные инфекции Листериоз Сифилис, гонококковая инфекция Боррелиоз Интранатальные инфекции (синдром инфицированного амниона) стрептококки B, D кишечные палочки, анаэробы Грибковые инфекции

TORCH- синдром Cовокупность наиболее типичных симптомов внутриутробных инфекций различной этиологии, характеризующих неспецифическое системное воспаление, выявляемых в раннем неонатальном периоде или при динамическом наблюдении за новорожденным

TORCH-синдром • • • Задержка внутриутробного развития (гипотрофия) Пороки развития или стигмы дизэмбриогенеза Микро- или гидроцефалия Неиммунная водянка плода Экзантема Ранняя и/или длительная желтуха Лихорадка в первые сутки жизни Неврологические расстройства Интерстициальная пневмония Миокардит или кардит Кератоконъюнктивит; катаракта или глаукома Изменения показателей периферической крови: тромбоцитопения, анемия, увеличение СОЭ, лейкопения, лимфоцитоз, моноцитоз, эритробластоз • Характерные изменения на нейросонограмме: кисты; рассеянные и перивентрикулярные кальцификаты мозга

Общие закономерности для всех ВУИ • поражение плаценты: фетоплацентарная недостаточность, приводящая к гипоксии, ЗВУР, невынашиванию • чем раньше инфицирование, тем тяжелее последствия: истинные пороки развития, тератогенный эффект, аборты, выкидыши, мертворождения • чем позже инфицирование, тем острее неспецифический инфекционный процесс

• формообразовательный период для мозга продолжается всю беременность – пороки развития (гидро-, микроцефалия, порэнцефалия, глиоз и др. ) могут возникнуть на любом сроке • до 10% анте- и интранатально инфицированных детей дают манифестные формы заболеваний в неонатальном периоде • внутриутробное инфицирование в большинстве случаев протекает бессимптомно. Возможен «отсроченный синдром» и поздние осложнения

Только около 12 % женщин не инфицируют ребенка во время беременности, или инфекция не диссеминирует послед, оставаясь на уровне первичного очага В. А. Цинзерлинг, В. Ф. Мельникова, 2002

Плацента не является серьезным барьером для вирусов и других внутриклеточных инфектов (хламидий, микоплазм), поэтому их вертикальный перенос от матери к плоду является скорее правилом, чем исключением Т. Г. Тареева, 2000

Инфицированность женщин фертильного возраста герпетической, цитомегаловирусной, Коксаки-вирусной инфекцией достигает 80 -90% В. М. Сидельникова, А. В. Ледина, 2000

Инфицированность новорожденных представителями материнской микрофлоры – не исключение, а правило Распространенность неонатальных ВУИ – 2 -10% (стационарные новорожденные) Попадание большинства видов условнопатогенной микрофлоры от матери к плоду или новорожденному и развитие собственно болезни ребенка – не одно и то же
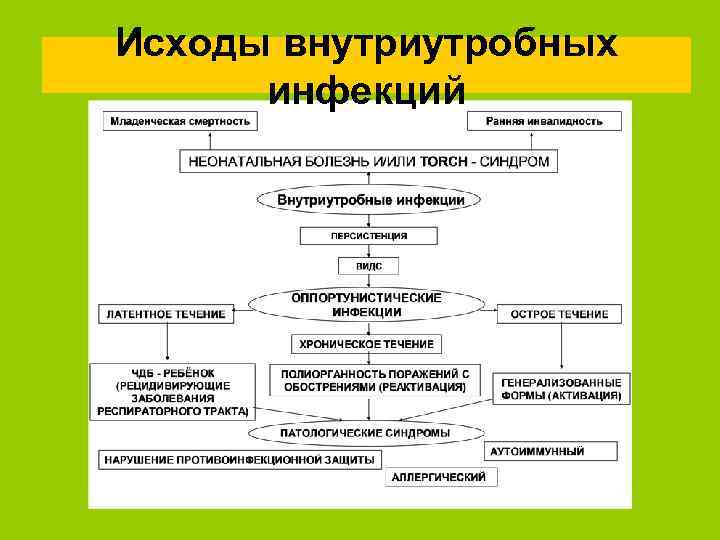
Исходы внутриутробных инфекций

У здоровых новорожденных наиболее значимые антенатальные факторы риска внутриутробного инфицирования (мертворождение, угроза прерывания беременности, болезни мочеполовой системы) зарегистрированы в 66, 8% - 70% выписок из акушерских стационаров

У здоровых новорожденных Минимальные проявления TORCHсиндрома ( «незрелость к сроку рождения» , геморрагическая сыпь, затяжная желтуха, повышение температуры в первые дни жизни и др. ) имелись в 33, 6% первичных документов

У здоровых новорожденных Серопозитивность в отношении цитомегаловирусов (Ig. G в титрах выше материнских) от матерей с отягощенным анамнезом составила 40% Это показатель «реализации риска» в отношении латентных или хронических форм цитомегалии

У заболевших детей первых трех месяцев жизни, госпитализированных по поводу среднетяжелых форм ОРВИ Факторы риска внутриутробного инфицирования имелись в 90% 98, 4% случаев Проявления TORCH-синдрома регистрировались в 98, 4% Серопозитивность в отношении цитомегаловирусов (Ig. G в титрах выше материнских) составила 50%

У заболевших детей первых трех месяцев жизни, госпитализированных по поводу среднетяжелых форм ОРВИ Учитывая, что этиология ОРВИ не была расшифрована, это показатель «реализации риска» в отношении острых форм цитомегалии При отсутствии адекватной диагностики и терапии у «здоровых» и реконвалесцентов в катамнезе трафаретный «диагноз» «часто болеющий ребенок» с полиорганной патологией

ВУИ - гипердиагностика или реальность? Реальность, требующая своевременной диагностики с этиологической расшифровкой, адекватной иммунотерапии и иммунореабилитации или неспецифической иммунопрофилактики

ВУИ - гипердиагностика или реальность? Реальность, требующая стратегии риска, дающая возможность прогноза и целенаправленной профилактики вторичной иммунной недостаточности и активации персистирующей внутриутробной флоры

Рекомендации по наблюдению детей с инфекциями, вызванными вирусами цитомегалии (ЦМВИ), простого герпеса (ВПГ), хламидиями и токсоплазмой в детской поликлинике 1. В выписке новорожденного на педиатрический участок должны быть указаны факторы риска внутриутробного инфицирования: анамнестические – предшествующее мертворождение, рождение ребенка с уродствами, патология настоящей беременности – угроза прерывания, лихорадочные состояния, герпетические высыпания, обострения хронических урогенитальных заболеваний, мононуклеозоподобный синдром; аутоиммунные заболевания; рецидивирующая герпетическая инфекция у близких родственников; результаты обследования беременной на ВУИ

А также наличие TORCH-синдрома при рождении ребенка – аномалии массы, желтуха, экзантемы, гепатомегалия, поражение ЦНС, лихорадка и др. и/или неонатальной болезни. При недостаточной информативности выписки должен быть собран анамнез Аналогичный анализ анамнестических данных так же необходим у детей более старшего возраста, которые могли быть инфицированы как экзогенно, так и внутриутробно

2. Диагноз ставится на основании: TORCH-синдрома и/или неонатальной болезни, эпиданамнеза и доступного лабораторного подтверждения – Ig. M или Ig. G анти-ЦМВ и ВПГ а титрах выше материнских у детей первых 4 месяцев

Клинической картины соответствующего инфекционного заболевания и/или полиорганности поражений, соответствующего анамнеза и выявления Ig. M и Ig. G или Ig. G в высоких титрах (1: 300 и выше), а так же сероконверсии в динамике у детей более старшего возраста дополнительно может быть использовано определение авидности антител к ЦМВ и ВПГ в динамике; «диагностический» титр антител против хламидий в РПГА – 1/40– 1/80; при наличии симптомов инфекции ЦМВ или ВПГ значимым является титр Ig. G в ИФА даже 1: 100 (особенно, при сероконверсии и отсутствии маркеров других внутриутробных инфекций)

3. Показания для госпитализации: Острые заболевания у детей раннего возраста Среднетяжелые и тяжелые формы болезней Смешанные и /или осложненные инфекции 4. Регистрация выявленного заболевания осуществляется записью в журнале инфекционных заболеваний и подачей талона статистического учета

5. Учет и анализ заболеваемости, контроль за качеством и эффективностью лечебнодиагностических мероприятий осуществляется врачоминфекционистом КПИЗ поликлиники

6. Динамическое наблюдение проводится участковым педиатром в обычные сроки с контролем титров антител в ИФА через 1, 2, 3 месяца; 12 месяцев и, по показаниям, в соответствии с протоколом Учитывая широкое распространение «скрытого» синдрома (не менее 30%), наблюдению подлежат так же практически здоровые дети первого года жизни, имеющие риск ВУИ

7. Особенности динамического наблюдения: • Обязательная регистрация размеров печени; • ОАК с определением тромбоцитов; • При острых инфекционных заболеваниях – ИФА на Ig. M и Ig. G с контролем в динамике 8. Профилактические прививки с вакцинопротекцией под контролем иммунолога:

9. Иммунопрофилактика и иммунореабилитация: • для детей раннего возраста препарат выбора – виферон-1 в сочетании с ИРС-19; • после 7 лет – виферон-2 по индивидуальной схеме; индукторы интерферона (циклоферон) и неспецифические иммуномодуляторы широкого спектра действия в сочетании с немедикаментозными методами (закаливание, массаж, ЛФК); бактериальные лизаты с вакциноподобным местным действием – ИРС 19 и имудон (препарат выбора при рецидивирующем остром герпетическом стоматите)



Предложения по оптимизации диагностики ВУИ • 100% скрининг больных новорожденных на ВУИ с контролем эффективности в 4 месяца • Этиологическая расшифровка острых респираторных инфекций детей первых 6 месяцев жизни из группы риска ВУИ • Указание в выписке новорожденного из акушерского стационара данных лабораторного обследования матери на ВУИ • Создание единой городской иммунологической лаборатории для обследования новорожденных, матерей и беременных

Оздоева Изабелла 1 мес 13 дней Родилась 15 августа 2005 года Умерла 3 октября

Диагноз клинический ВУИ (ЦМВИ, ВПГ) с поражением кожи, ЦНС, легких, почек Сепсис, септикопиемия Менингоэнцефалит Отек мозга, легких Двусторонняя бронхопневмония, ДН 4 степени

Диагноз патологоанатомический Генерализованный герпес преинтранатального генеза Распрстраненный некротический менингоэнцефалит Язвенно-некротический эзофагит Везикулярная сыпь и эрозии в коже Сепсис, вызванный полимикробной флорой Септическая гиперплазия селезёнки Очаговый миокардит Массивные ателектазы в лёгких Распространенные кровоизлияния в мозг Киста талямуса слева Акцидентальная инволюция тимуса Венозное полнокровие Дистрофия внутренних органов Сопутствующий диагноз: фетопатия

Антенатальный период Ребёнок от 1 беременности на фоне анемии, кольпита, гестоза, хронического пиелонефрита, угрозы прерывания Высокий риск ВУИ

Ранний неонатальный период Роды срочные масса 3810 г длина 55 см По Апгар 7/9 б Выписана домой без обследования

Манифестация ВУИ Ухудшение состояния через 2 недели: гнойное отделяемое из левого глаза Трижды приступы клонических судорог по геми типу справа без потери сознания и нарушения дыхания

3. 09. 05 госпитализирована в ОРИТ ГДБ г. Чусового, где на фоне проводимой противосудорожной, антибактериальной, инфузионной гормональной терапии состояние оставалось крайне тяжёлым, сохранялся судорожный синдром 5. 09. 05 переведёна в РО ПОДКБ

Во время нахождения в РО состояние было тяжёлым за счёт неврологической симптоматики (гипотония, гипорефлексия, клонические судороги справа) На фоне противосудорожной, иммунозаместительной, ацикловиро и антибактериальной терапии судороги купированы к 7. 09. 2005

10. 09. 05 г. Ухудшение состояния Нарушения дыхания, апноэ Ребёнок интубирован, начата аппаратная ИВЛ u Кома 2 -3. на осмотр реакции нет, арефлексия, атония, зрачки широкие, на свет реакции нет, энтеральное питание не усваивает u

20. 09. 05 г. (через 1 месяц) Появилась везикулезная сыпь в области шеи, спины, груди, верхних конечностей ВПГ - инфекция кожная распространенная

Состояние крайне тяжёлое, стабильное Данные КЩР в пределах нормы Окружность головы 40 см (+4 см от рождения), б/р 4*4 см не выбухает, расхождение саггитального шва до 5 -8 мм. Дыхание ослаблено в нижних отделах, единичные крепитирующие хрипы Тоны сердца приглушены Питание почти не усваивает Стул самостоятельный, без примесей Мочится по катетеру, диурез достаточный

28. 09. 05 г. 25 сутки острого заболевания Перевод в РО ГДИБ Нарастают явления ССН, ДН, комы (арефлексия) Гемодинамика нестабильная Из дыхательных путей аспирировалось слизисто-гнойное отделяемое Новых элементов сыпи нет Печень + 6 см. селезенка +1 см

28. 09. 05 г. Через 1, 5 месяца на фоне грубой неврологической симптоматики ИФА ВПГ Ig. G++++ Ig. M отр ЦМВ Ig. G ++++ Ig. M отр Не обследована на маркеры других ВУИ

Результаты обследования u u ОАК - анемия (эр. 2. 74; НВ 90 г/л); в начале заболевания лейкоцитоз до 18 тыс. с палочкоядерным сдвигом, затем лейкопения до 3 тыс. ; увеличение СОЭ до 20 мм/час ОАМ: протеинурия, лейкоцитурия, гематурия, цилиндрурия, слизь, ураты, бактерии, жировое перерождение плоского эпителия, цилиндроиды

u u Биохимический анализ крови в начале заболевания без патологии, затем стойкая гипопротеинемия, снижение уровня гематокрита, повышение уровня К и мочевины Ликвор: умеренный цитоз (до 144/3) В течение заболевания пункция «сухая» , в дальнейшем не показана из-за опасности вклинения

В мазках с кожи: E. Coli, St. epidermidis, Ent. faecium, C. albicans u В моче: St. epidermidis, Ent. faecium u В крови: Ps. aeruginosa u В мокроте из трахеи: St. epidermidis, Ps. aeruginosa, C. albicans u Оппортунистическая генерализованная смешанная вирусно-бактериальногрибковая инфекция

За время болезни было проведено лечение Респираторная терапия u Инфузионная терапия u Частичное парентеральное питание: инфезол, липофундин u Антибактериальная терапия: цефтриаксон, амикацин, меронем, амоксиклав, тиенам u

u Дифлюкан, флюкостат Ацикловир u Виферон u Иммуновенин, интраглобин, пентаглобин u Диакарб, лазикс u Депакин, реланиум u Кортексин u Аспаркам u Лактобактерин u

Несмотря на проводимую терапию 3. 10. 05 г. была констатирована биологическая смерть

Оздоева Изабелла 1, 5 мес, страдавшая ВУИ (ВПГ, ЦМВИ), осложнённой сепсисом, умерла при прогрессировании полиорганной недостаточности

Выводы u u Дети с риском ВУИ нуждаются в скрининге при рождении Вопрос о ВПГИ у родителей является обязательным При невозможности обследования ребенка и матери – виферонопрофилактика у детей из групп высокого риска При острых заболеваниях госпитализация и обследование

Андреев Никита Родился 23. 08. 2004 г 1 год 4 месяца С 1 года 1 месяца признан инвалидом

Антенатальный период Беременность первая ВСД по смешанному типу Риска ВУИ нет Плохо собран анамнез?

Ранний неонатальный период Роды срочные в 40 недель Апгар 8 / 8 баллов Вес при рождении 3715 г, рост 53 см На 4 -е сутки: синдром дезадаптации горизонтальный нистагм желтуха (билирубин 229, 3 мкмоль/л) В ПИТе 2 суток – интенсивная терапия

Выписан через 2 недели Билирубин 178, 0 мкмоль/л Прибавка в массе 175, 0 - 5% Не вакцинирован Неонатальная болезнь – ВУИ неустановленной этиологии острое течение с поражением ЦНС, печени, потребовавшая интенсивной терапии Диагноз не установлен Обследование на TORCH группу не проводилось

2 недели Осмотр невролога на дому Диагноз: ПЭП, легкая форма, СДД, РВП форма Недооценка тяжести заболевания?

Через 2 недели с 1 месяца до 4 месяцев 7 дней был госпитализирован в следующие ЛПУ г Перми Дата 24. 09 – 29. 09 04 Больницы Диагноз ДКБ 3 ОРВИ, гнойный коньюнктивит Энтероколит 29. 09 – 7. 10 04 Отделение реанимации ДГИБ 10 7. 10 – 18. 10. 04 ПИТ ДБ 20 ОКИ (ротавирусная) Токсикоз с эксикозом 2 ОКИ. Контакт по ветряной оспе

18. 10 – 7. 12. 04 ОРИТ Внутриутробный сепсис (str. epidermidis с ДГИБ 10 гемолизирующими свойствами, генерализованный кандидоз), септикопиемия: энтероколит, гнойный коньюктивит, нефрит, кардит, перикардит. Осложнения: Абсцесс щечной области справа. ДВС 1 – 2 ст. Тромб в левом желудочке. НМК по ишемическому типу. Сопутствующий диагноз: Инфекционный гастроэнтероколит, ротавирусный, тяжелый, токсикоз с эксикозом 1 – 2 ст. ВУИ. Анемия 3 ст. Нефропатия. ПЭП, РВП, гидроцефальный синдром. Спастический тетрапарез. Парциальные сомато – моторные припадки. Дистрофия по типу гипотрофии. ИДС

Результаты обследования на ВУИ Ig. G октябрь 2004 2 мес (ДГИБ № 10) февраль 2005 4, 5 мес (КПИЗ) а-ЦМВ 1: 100 1: 800 а-ВПГ 1: 200 Отр а-токсоплазма Отр Не обследован Сероконверсия, ВУИ (ЦМВИ, ВПГИ) свидетельствующая об генерализованная форма с активации ЦМВИ поражением ЦНС, ВИН. Триггеры потреблении ВПГ ? ВИН и микробно-грибкового Есть показания для сепсиса? повторного обследования на токсоплазмоз и на хламидиозы

24. 10. 04 1 год 1 месяц Признан инвалидом • • • Спастический тетрапарез Эпилептический синдром Задержка психомоторного развития Клиническая картина, характерная для герпетических и токсоплазмозных поражений мозга Специфическое (этиотропное) лечение не проводилось

20. 10. 05 1 год 2 месяца Острый герпетический стоматит Несомненное клиническое подтверждение предположительного диагноза При рациональной терапии ВУИ был бы возможен более благоприятный прогноз
КЛИНИЧЕСКИЙ РАЗБОР.ppt