Lec_37_ДИ.ppt
- Количество слайдов: 69

Внутриутробные инфекции Доцент ГАЙВОРОНСКИХ Дмитрий Иванович

ВНУТРИУТРОБНЫЕ ИНФЕКЦИИ – инфекционные заболевания и процессы, вызываемые возбудителями, проникающими к плоду от инфицированной матери. Февраль 18 ВМед. А 2
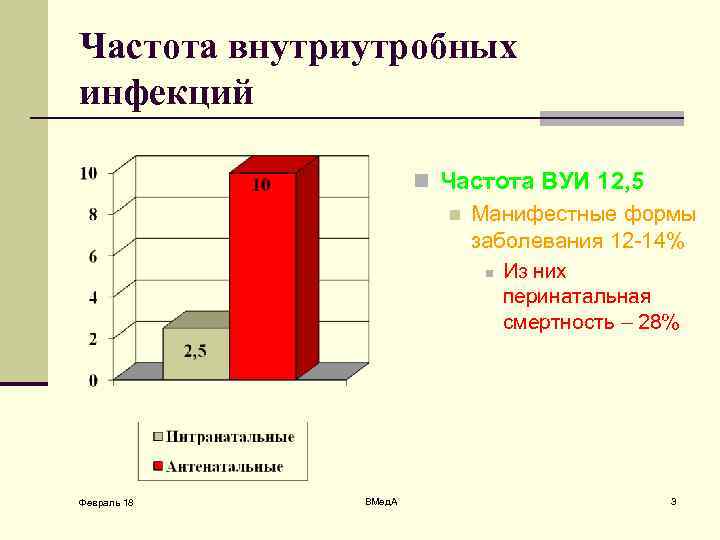
Частота внутриутробных инфекций n Частота ВУИ 12, 5 n Манифестные формы заболевания 12 -14% n Из них перинатальная смертность – 28% Февраль 18 ВМед. А 3
Этиология n Вирусы n Простого герпеса 1 и 2 типа n Цитомегаловирус n Краснухи n Гепатита В n ВИЧ Февраль 18 ВМед. А 4
Этиология n Бактерии n Гонококки n Хламидии n Микоплазмы n Трепонемы n Грибы n Candida alb. n Простейшие n Трихомонады n Токсоплазма Февраль 18 ВМед. А 5

TORCH - инфекция n Toxoplasma – n n токсоплазма O (Other) – другие Rubela – краснуха Cytomegalovirus – цитомегаловирус Herpes – герпес O – сифилис, хламидиоз, энтеровирусная инфекция, гепатит А, В, гонококковая инфекция, листериоз Февраль 18 ВМед. А 6

Исходы инфицирования для плода n Потеря беременности, n Фетоплацентарная n n недостаточность, Задержки внутриутробного развития Мертворождения. Аномалии развития, Инфекционные заболевания, Февраль 18 ВМед. А 7

Группы риска развития ВУИ Источником инфекции для плода всегда является его мать n Неблагоприятный акушерский анамнез n Патологическое течение настоящей беременности и родов n Заболевания мочеполовой системы Февраль 18 ВМед. А 8

Группы риска развития ВУИ n Инфекционные заболевания, n n Февраль 18 проявившиеся во время беременности (в том числе ОРВЗ) Иммунодефицитные состояния (в том числе СПИД) Повторные гемотрансфузии Состояния после трансплантации Использование иммуносупрессивной терапии ВМед. А 9

Патогенез n Пути инфицирования n n восходящий, из влагалища и шейки матки; нисходящий из брюшной полости через маточные трубы; трансмуральный от эндометрия в децидуальную оболочку (по соприкосновению); трансплацентарный, с током крови; Февраль 18 ВМед. А 10
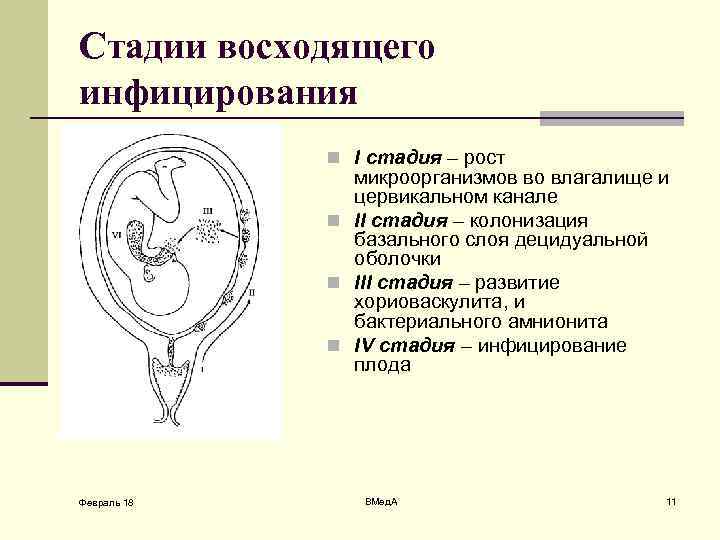
Стадии восходящего инфицирования n I стадия – рост микроорганизмов во влагалище и цервикальном канале n II стадия – колонизация базального слоя децидуальной оболочки n III стадия – развитие хориоваскулита, и бактериального амнионита n IV стадия – инфицирование плода Февраль 18 ВМед. А 11

Инфекционно-воспалительные заболевания плаценты n Базальный децидуит (поражение децидуальной оболочки n Плацентит (поражение всей плаценты) n Хориоамнионит (поражение плаценты и оболочек) Плацентарная недостаточность Февраль 18 ВМед. А 12
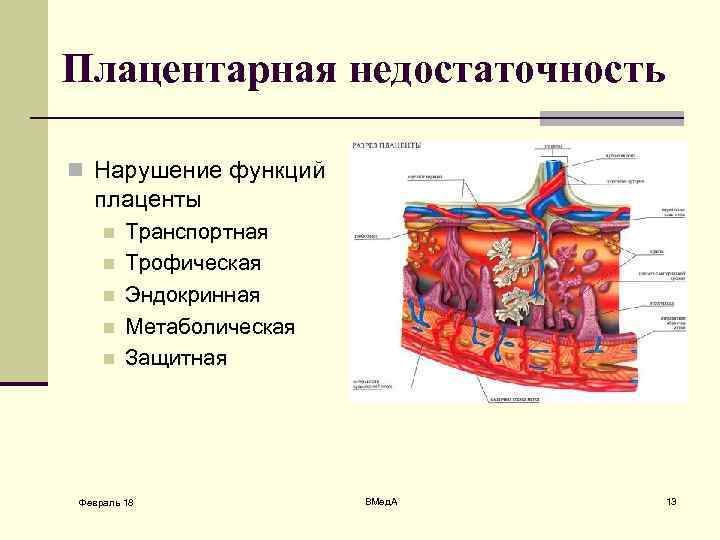
Плацентарная недостаточность n Нарушение функций плаценты n n n Транспортная Трофическая Эндокринная Метаболическая Защитная Февраль 18 ВМед. А 13
Плацентарная недостаточность n Гипотрофия плода n Гипоксия плода Плацентарная недостаточность – одна из основных причин перинатальной заболеваемости и смертности Февраль 18 ВМед. А 14

Клинические проявления ВУИ n Частота манифестации зависит от: n вида вируса или микроорганизма n пути и сроков инфицирования n Тяжесть и характер зависят от: n пути и сроков инфицирования n вида вируса или микроорганизма Февраль 18 ВМед. А 16
Клинические проявления в эмбриональном периоде n Выкидыши (при бактериальной инфекции) n Эмбриопатии (при вирусной инфекции) Февраль 18 ВМед. А 17
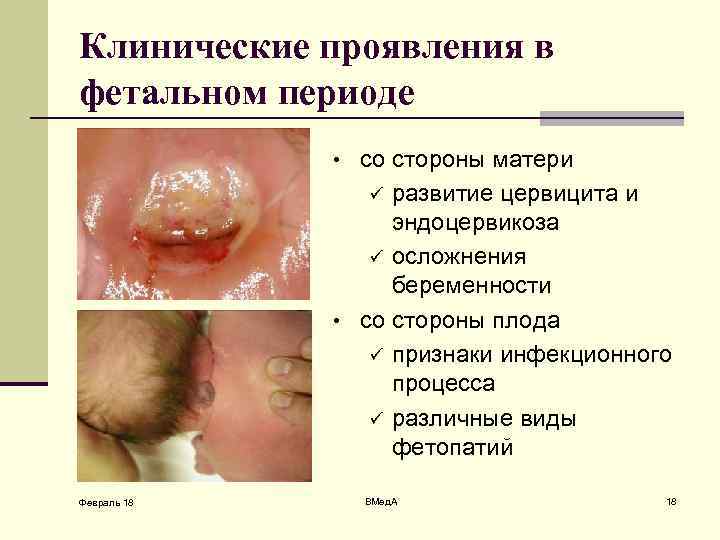
Клинические проявления в фетальном периоде • со стороны матери развитие цервицита и эндоцервикоза ü осложнения беременности • со стороны плода ü признаки инфекционного процесса ü различные виды фетопатий ü Февраль 18 ВМед. А 18

Формы ВУИ при беременности n генерализованная инфекция плода и плаценты, n локальная инфекция плода, n латентная инфекция плода с клиническими проявлениями в постнатальном периоде Февраль 18 ВМед. А 19

Инфекционный синдром плода и новорожденного n Гепато- спленомегалия желтуха Внутриутробная гипотрофия Патология ЦНС Кожные высыпания Пневмонии Синдром дыхательных расстройств Патология сердечно-сосудистой системы n n n n Февраль 18 ВМед. А 20

Диагностика ВУИ Этапы проведения 1. Во внутриутробном периоде. 2. В момент рождения ребенка. 3. При проявлении клинических признаков. Февраль 18 ВМед. А 21
Диагностика (косвенные методы) n Бактериологические n Вирусологические n определение возбудителя n Серологические n выявление специфических антител (Ig G и Ig. M) Февраль 18 ВМед. А 22
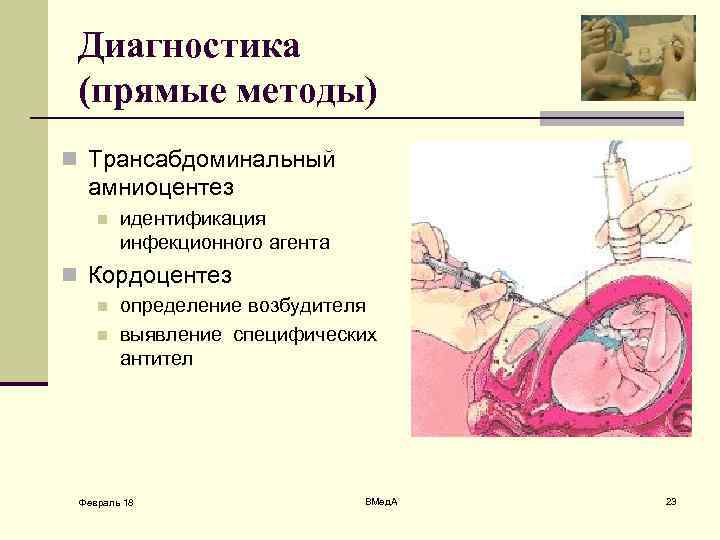
Диагностика (прямые методы) n Трансабдоминальный амниоцентез n идентификация инфекционного агента n Кордоцентез n n определение возбудителя выявление специфических антител Февраль 18 ВМед. А 23

Лабораторная диагностика n Иммуноферментный метод исследования. n Метод полимеразной цепной реакции (ПЦР). n ПЦР в режиме реального времени. Февраль 18 ВМед. А 24
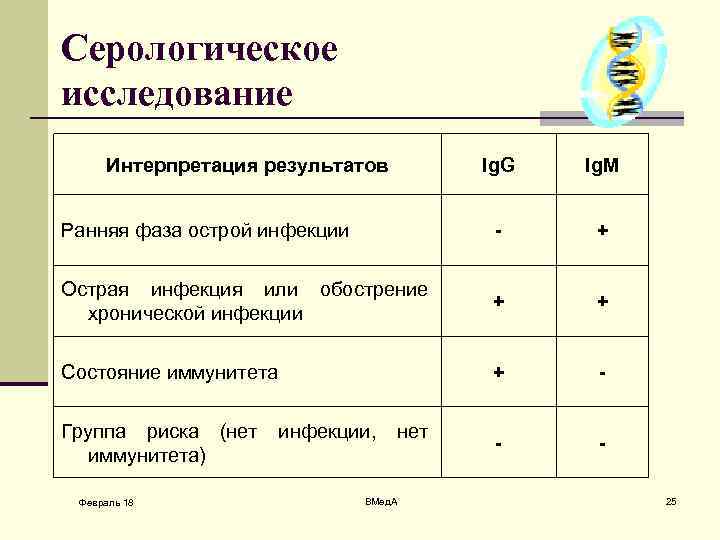
Серологическое исследование Интерпретация результатов Ig. G Ig. M Ранняя фаза острой инфекции - + Острая инфекция или обострение хронической инфекции + + Состояние иммунитета + - - - Группа риска (нет иммунитета) Февраль 18 инфекции, нет ВМед. А 25
Ультразвуковая диагностика n Синдром задержки роста плода. n Аномальное количество околоплодных вод. n Нарушение структуры плаценты (варикозное расширение сосудов, преждевременное или запоздалое созревание). n Увеличение размеров живота плода n Расширение чашечно-лоханочной системы почек плода. Февраль 18 ВМед. А 26
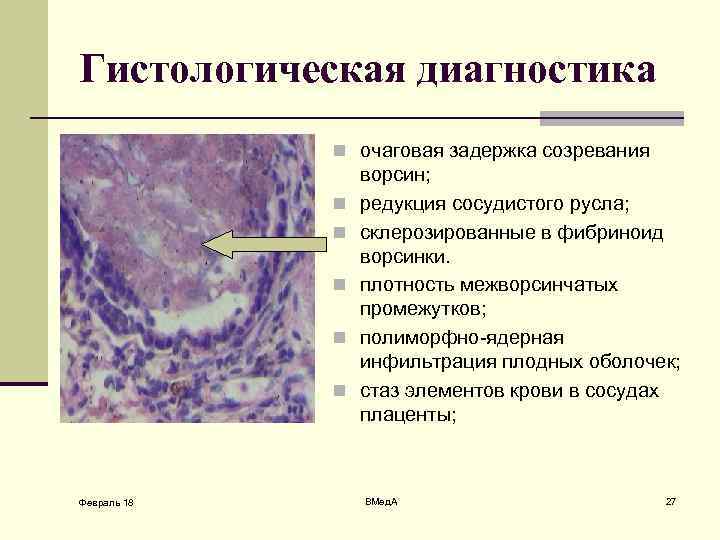
Гистологическая диагностика n очаговая задержка созревания n n n Февраль 18 ворсин; редукция сосудистого русла; склерозированные в фибриноид ворсинки. плотность межворсинчатых промежутков; полиморфно-ядерная инфильтрация плодных оболочек; стаз элементов крови в сосудах плаценты; ВМед. А 27
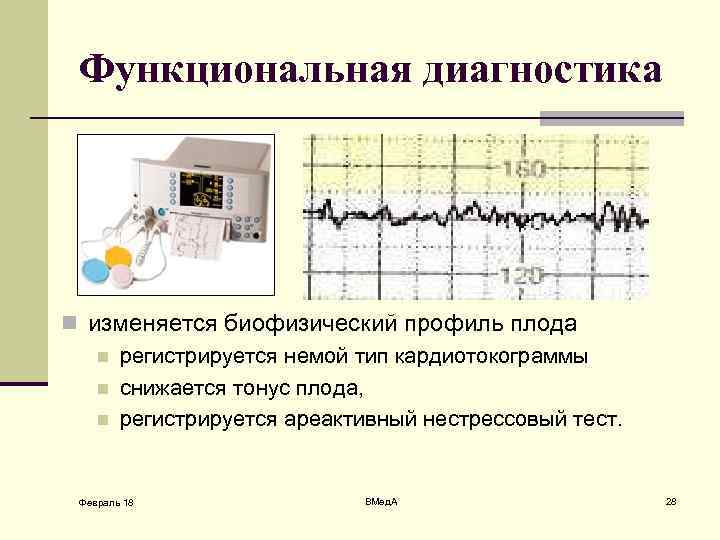
Функциональная диагностика n изменяется биофизический профиль плода n регистрируется немой тип кардиотокограммы n снижается тонус плода, n регистрируется ареактивный нестрессовый тест. Февраль 18 ВМед. А 28
Принципы лечения 1. антибиотикотерапия 2. десенсибилизирующая терапия 3. общеукрепляющая терапия 4. иммунностимулирующая терапия 5. дезинтоксикационная терапия 6. профилактика осложнений Февраль 18 ВМед. А 29

Цитомегаловирусная инфекция n Инфицирование женщины n Половым путем n При переливании инфицированной крови n Инфицирование плода n Трансплацентарно n Интранатально Февраль 18 ВМед. А 30
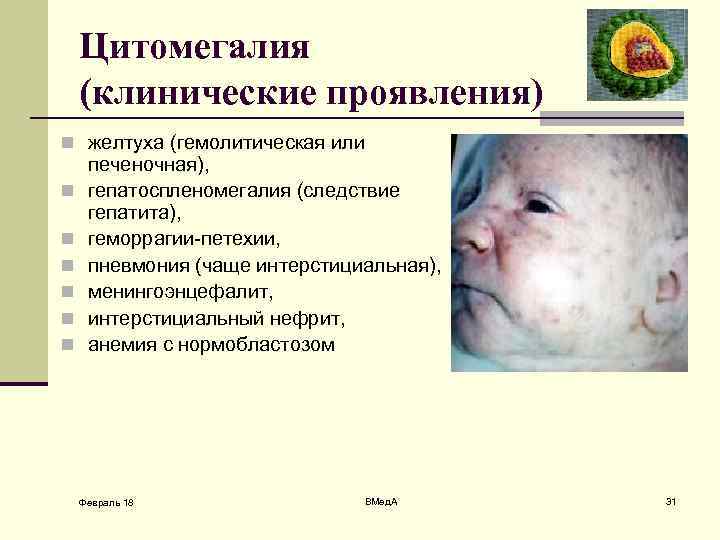
Цитомегалия (клинические проявления) n желтуха (гемолитическая или n n n печеночная), гепатоспленомегалия (следствие гепатита), геморрагии-петехии, пневмония (чаще интерстициальная), менингоэнцефалит, интерстициальный нефрит, анемия с нормобластозом Февраль 18 ВМед. А 31
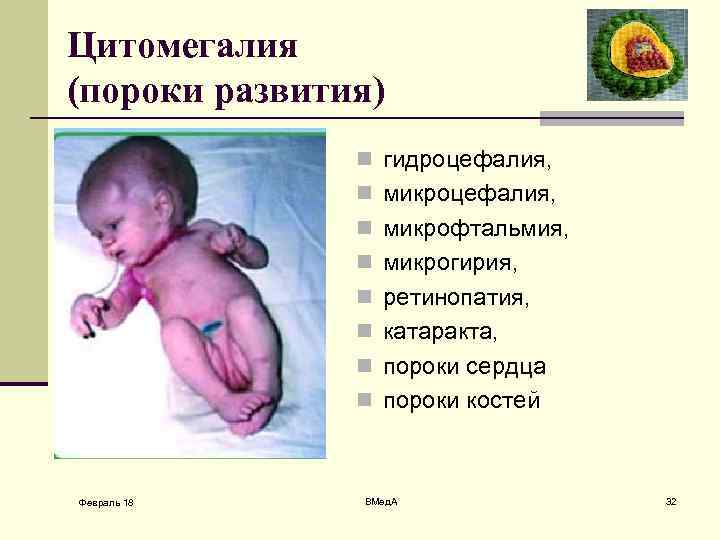
Цитомегалия (пороки развития) n гидроцефалия, n микрофтальмия, n микрогирия, n ретинопатия, n катаракта, n пороки сердца n пороки костей Февраль 18 ВМед. А 32
Цитомегаловирусная инфекция (диагностика) n Клинических проявлений у беременной нет n Лабораторная диагностика n n n Культуральный метод, ДНК-диагностика, ПЦР, Серологические методы Цитологические методы Февраль 18 ВМед. А 33

Цитомегаловирусная инфекция (лечение) n Противовирусная терапия n Цитотект, Интраглобин n Иммунотерапия n человеческий иммуноглобулин и виферон n Метаболическая терапия n Февраль 18 кокарбоксилаза, рибофлавин, липоевая кислота, витамины и др. ВМед. А 34

Краснуха n Риск инфицирования плода n n В I триместре до 60% В III триместре до 20% n Инфицирование плода n Трансплацентарно Февраль 18 ВМед. А 35
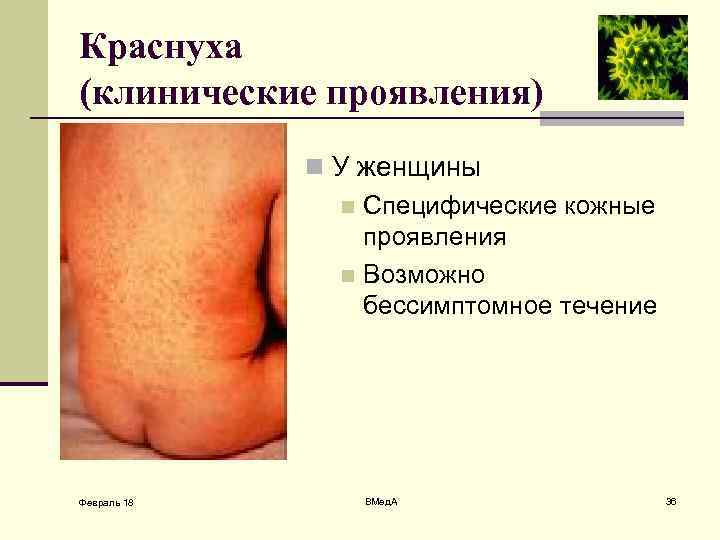
Краснуха (клинические проявления) n У женщины n Специфические кожные проявления n Возможно бессимптомное течение Февраль 18 ВМед. А 36
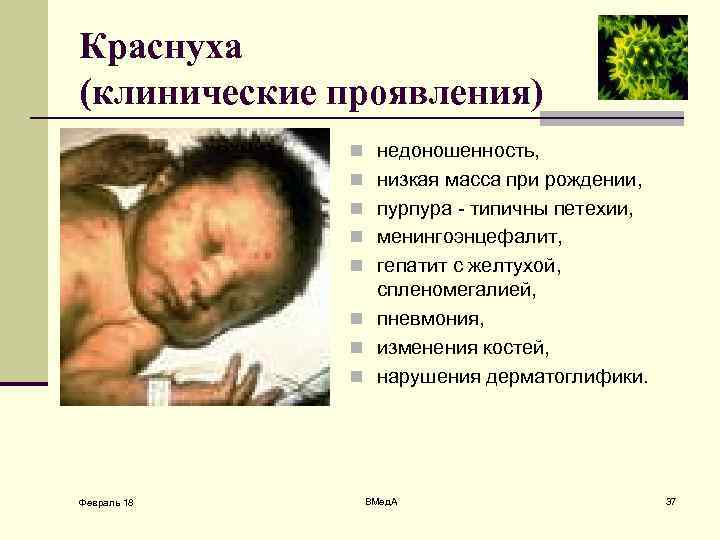
Краснуха (клинические проявления) n недоношенность, n низкая масса при рождении, n пурпура - типичны петехии, n менингоэнцефалит, n гепатит с желтухой, спленомегалией, n пневмония, n изменения костей, n нарушения дерматоглифики. Февраль 18 ВМед. А 37

Краснуха (пороки развития) Триада ГРЕГА: n Пороки развития глаз (катаракта). n Пороки сердца. n Глухота. Февраль 18 ВМед. А 38

Краснуха (диагностика) n иммуноферментный анализ n латекс-аглютинация n метод фиксации Ig. M-антител n непрямой радиоиммунный анализ Февраль 18 ВМед. А 39

Краснуха (терапия) n Симптоматическое лечение n Прерывание беременности на любом сроке! Февраль 18 ВМед. А 40

Краснуха (пассивная профилактика) n Возможна при беременности n Проводится до появления высыпаний n Человеческий иммуноглобулин n 25 мл в 100 мл 5% глюкозы в/в 3 -5 раз Полностью не предотвращает возможность аномалий развития Февраль 18 ВМед. А 41

Герпес (HVS) n Невынашивание беременности n Инфицирование плода n Трансплацентарно n Интранатально Февраль 18 ВМед. А 42
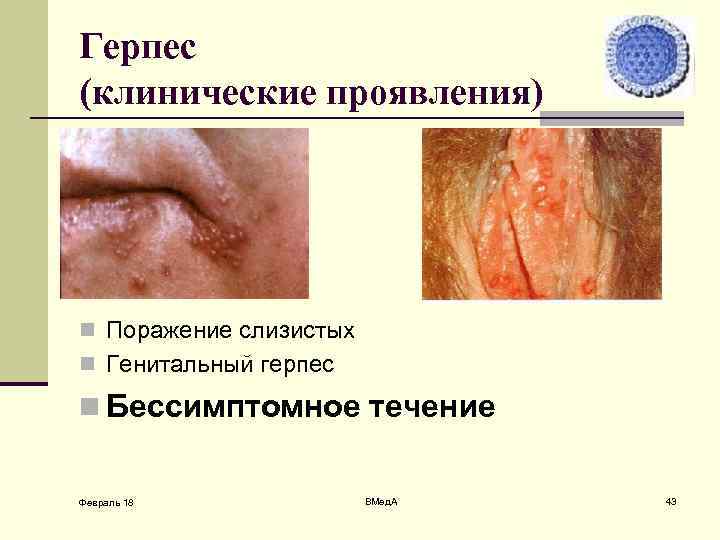
Герпес (клинические проявления) n Поражение слизистых n Генитальный герпес n Бессимптомное течение Февраль 18 ВМед. А 43
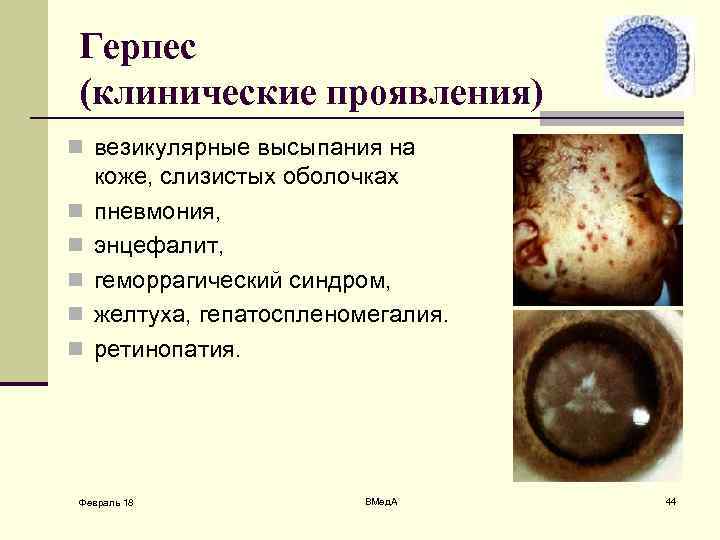
Герпес (клинические проявления) n везикулярные высыпания на n n n коже, слизистых оболочках пневмония, энцефалит, геморрагический синдром, желтуха, гепатоспленомегалия. ретинопатия. Февраль 18 ВМед. А 44

Герпес (пороки развития) n Гипоплазия конечностей (фокомелия) n Микроцефалия (гидроцефалия) Февраль 18 ВМед. А 45
Герпес (диагностика) n Клиническая n Лабораторная диагностика n n n Февраль 18 Культуральный метод, ДНК-диагностика, ПЦР, Серологические методы Цитологические методы ВМед. А 46

Герпес (лечение) n Противовирусная терапия (местная и общая) n Цитотект, Ацикловир n Иммунотерапия n n человеческий иммуноглобулин виферон n Метаболическая терапия n кокарбоксилаза, рибофлавин, липоевая кислота, витамины и др. Февраль 18 ВМед. А 47
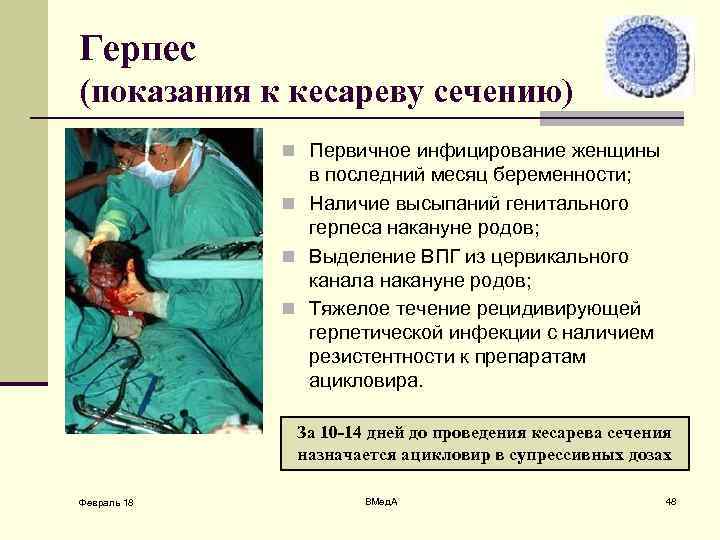
Герпес (показания к кесареву сечению) n Первичное инфицирование женщины в последний месяц беременности; n Наличие высыпаний генитального герпеса накануне родов; n Выделение ВПГ из цервикального канала накануне родов; n Тяжелое течение рецидивирующей герпетической инфекции с наличием резистентности к препаратам ацикловира. За 10 -14 дней до проведения кесарева сечения назначается ацикловир в супрессивных дозах Февраль 18 ВМед. А 48
Бактериальная инфекция в 80% полиэтиологичная Февраль 18 ВМед. А 49
Бактериальный вагиноз n Распространенность n Частота у беременных – 20% n Влияние на беременность n Хориоамнионит n Плацентит n Послеродовые ГВЗ Февраль 18 ВМед. А 50

Бактериальный вагиноз (диагностика) n Клиническая n Выделения, n Аминный тест n р. Н > 4, 5 n Лабораторная n Ключевые клетки Февраль 18 ВМед. А 51

Бактериальный вагиноз (лечение при беременности) n Местная терапия (I-III триместры) Антисептики далее n Эубиотики n Общее лечение (II-III триместры) n Антибиотики n Иммунокоррекция (II-III триместры) n иммуномодуляторы) n Контроль «ключевых клеток» через 2 нед. Февраль 18 ВМед. А 52

Урогенитальный хламидиоз n Возбудитель n Chlamidia tracyomatis n Распространенность n Инфицировано 5% беременных n Путь передачи – вертикальный n Антенатально n Интранатально Внутриклеточные включения Chlamidia tracyomatis Февраль 18 n Влияние на беременность n Хориоамнионит n Преждевременные роды ВМед. А 53

Хламидиоз (диагностика) n Клиническая n Цервицит n Лабораторная n Культуральная n ПЦР n Серологическая Февраль 18 ВМед. А 54
Хламидиоз (влияние на плод) n СЗВУ плода – 35% n Конъюнктивит – 50% n Пневмония – 20% Февраль 18 ВМед. А 55

Хламидиоз (лечение во II и III триместре) n Антибактериальная терапия – 14 дн. n Иммунокоррекция n Местная терапия n Антисептики Контроль цервикального соскоба ПЦР и ПИФ через 4 нед. Февраль 18 ВМед. А 56

Микоплазменная инфекция n Возбудитель: M. genitalium, M. hominis, Ureaplasma urealiticum Распространенность: n Инфицированы 15 -40% беременных Путь передачи: n Половой, вертикальный (преимущественно интранатально) Клиника у беременной: n Бессимптомное течение, n Цервицит Диагностика: n ПЦР n Культурлиная n n n Февраль 18 ВМед. А 57
Микоплазменная инфекция n Влияние на плод: n Выявляются в ассоциации с другими патогенными или условнопатогенными микроорганизмами Февраль 18 ВМед. А 58

Микоплазменная инфекция n Лечение проводят n n n при концентрации микоплазм более 1× 104 КОЕ в исследуемом материале; при клинических проявлениях инфекционно-воспалительных процессов мочеполовых и других органов; при беременности у женщин с отягощенным акушерским анамнезом и фетоплацентарной недостаточностью во время данной беременности. Схемы и принципы терапии такие же, как и при хламидиозе. Февраль 18 ВМед. А 59

Кандидоз n Возбудитель С. albicans, С. tropicalis, С. krusei, С. parapsilosus, С. globrata. n Риск у беременных: n 30 % беременных колонизированы n Клиника у беременной: n Кандидозный вульвовагинит, n кандидоз полости рта, ЖКТ, кожи n Диагностика: n Микроскопия, n Культуральный метод n Февраль 18 ВМед. А 60
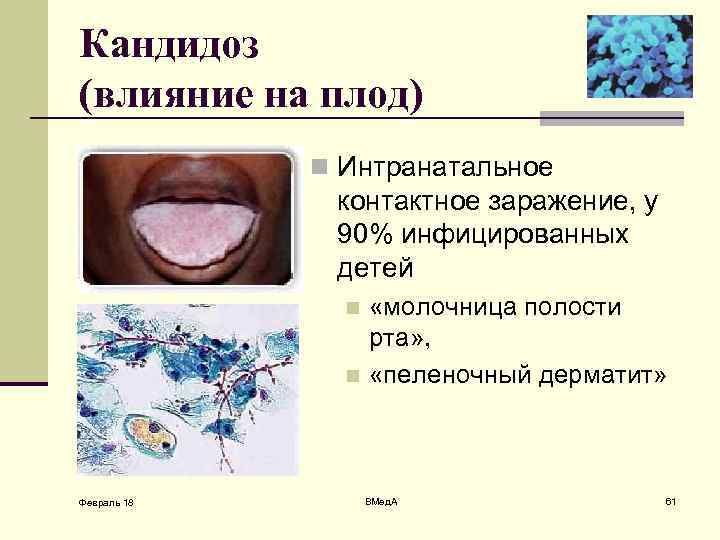
Кандидоз (влияние на плод) n Интранатальное контактное заражение, у 90% инфицированных детей «молочница полости рта» , n «пеленочный дерматит» n Февраль 18 ВМед. А 61

Кандидоз (лечение) n Местная терапия: n противомикотическая затем n эубиотики (после санации!!!) n Общая терапия: n антимикотики n Иммунокоррекция (во II-III триместрах) Контроль: через 2 недели – мазок на флору, микробиологический посев Февраль 18 ВМед. А 62

Токсоплазмоз n Инфицировано до 40% беременных n Путь передачи – трансплацентарный n Риск инфекции для плода n 25% в первом триместре n 65% во втором триместре n 50% в третьем триместре Февраль 18 ВМед. А 63

Токсоплазмоз (клинические проявления) n Манифестная форма 16, 7 % инфицированных n Манифестный токсоплазмоз у беременных n Постепенное начало n Увеличение и умеренная болезненность периферических лимфатических узлов. n Повышение температуры тела до субфебрильных цифр, в течение 3 -5 дней. n Мезаденит, в половине случаев сочетающийся с увеличением селезенки. n Миалгии и артралгии. Февраль 18 ВМед. А 64

Токсоплазмоз у новорожденного (клинические проявления) n Острый n желтуха, n субфебрилитет, n гепатоспленомегалия, n пневмония, n миокардит, n нефрит. n Подострый n Энцефалит n Хронический n кальцификаты в мозгу, n хориоретинит, n атрофия зрительных нервов. Февраль 18 ВМед. А 65
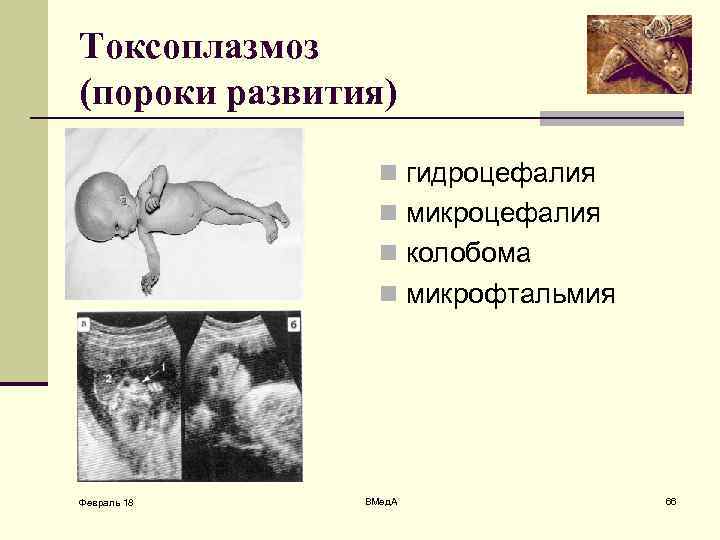
Токсоплазмоз (пороки развития) n гидроцефалия n микроцефалия n колобома n микрофтальмия Февраль 18 ВМед. А 66

Токсоплазмоз (диагностика) n ИФА (модификации ELISA с определением специфического Ig E) n ПЦР (выявление антигенов T. gondii в амниотической жидкости) n ВКП с токсоплазмином (учет нарастания активности антител) Февраль 18 ВМед. А 67
Токсоплазмоз (лечение) n Этиотропное (после 12 нед. беременности) n n Февраль 18 антибиотики сульфаниламидные препараты ВМед. А 68

Профилактика ВУИ n Лечение инфекционных экстрагенитальных заболеваний матери. n Лечение заболевания мочеполовой сферы n Соблюдение личной гигиены, гигиены половой жизни n Санация очагов инфекции n Бережное ведение родов n Органичение контакта с животными n Соблюдение санитарно-гигиенического режима в родильном доме. Февраль 18 ВМед. А 69

Февраль 18 ВМед. А 70
Lec_37_ДИ.ppt