ВНУТРИУТРОБНАЯ ГИПОКСИЯ ПЛОДА. ПЛАЦЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ


ВНУТРИУТРОБНАЯ ГИПОКСИЯ ПЛОДА. ПЛАЦЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ

• Внутриутробная гипоксия плода представляет собой результат недо статочного снабжения кислородом тканей плода или неадекватная его утилизация. • Достаточно часто используется термин «Дистресс плода» (от distress страдание), который объединяет все нарушения функционального состояния плода. • Частота внутриутробной гипоксии составляет 4— 10%.

• Классификация. По механизму развития различают 5 типов кислородного голодания организма плода (Айламазян Э. К. , 1985).

По течению выделяют: острую, подострую и хроническую гипоксию. • К острой относят гипоксию, возникающую в следствии чрезмерного сжатия головки плода, прижатия пуповины, преждевременной отслойки плаценты и т. д. • Подострая гипоксия обычно развивается за 1 — 2 дня до родов и характеризуется снижением адаптационных возможностей плода. • Хроническая гипоксия вызывается длительным недостаточным снабжением его кислородом, питательными веществами и нередко при водит к задержке развития плода.

• Этиология и патогенез. Развитию гипоксии плода способствует ряд факторов, которые можно объединить в три группы: • а) заболевания и патологические состояния матери (сердечно сосудистые заболевания, анемия, интоксикации, синдром сдавления нижней полой вены, кровопотеря и т. д. ); • б) факторы, приводящие к нарушению фето плацентарного кровотока (гестоз, перенашивание беременности, преждевременная отслойка плаценты, ано малии родовой деятельности);

• в) заболевания плода (гемолитическая болезнь, врожденные пороки развития, инфицирование и т. д. ). • Обвитие пуповины вокруг шеи и других частей плода — наиболее частая патология, осложняющая течение родов и являющаяся при чиной внутриутробного страдания плода. Обвитие пуповины может быть тугое и нетугое. Частота КС в случае обвития пуповины достигает 56%. При двух , трехкратном обвитии пуповины и обвитии по типу портупеи риск развития у новорожденного дистресс синдром увеличивается до 51%.

• Недостаточное снабжение кислородом тканей и органов плода или неадекватную утилизацию ими кислорода, приводит к накоплению недоокисленных продуктов обмена веществ, развитию патологического ацидоза, нарушению обменных процессов и функций жизненно важных органов.

• Независимо от причины гипоксия вызывает изменения, одни из которых носят компенсаторный, другие — патологический характер. • Последствием недостатка кислорода является тахикардия, сужение сосудов кожи, скелетной мускулатуры, легких, повышение АД и усиление кровоснабжения печени, и сердца, и мозга.

• Более значительная степень кислородной недостаточности – к угнетению жизненно важных центров, урежению сердечных сокращений и падению АД. Тяжелая гипоксия сопровождается выраженным снижением АД, скоплением крови в системе воротной вены, нарушением функций мозговых центров. Под влиянием гипоксии нарушается микроциркуляция в органах и тканях, особенно в головном мозге.

• Оценка состояния плода основывается на клинических признаках и данных клнико инструментальных исследований. К первым относятся симптомы, выражающиеся в нарушении сердечной и двигательной активности плода, появлении в околоплодных водах мекония. Ко вторым относятся данные, полученные при кардиотокографии, ультразвуковом исследовании, допплерометрии, амниоскопии, определении КОС плода и др.

• При страдании плода отмечается усиление или ослабление двигательной активности плода, пониженная его общая двигательная активность, характерна для наиболее выраженном тяжелом нарушении его состояния.

• ). В комплексной оценке состояния плода используется тест движений плода. Тест регистрирует сама женщина ежедневно с 28 нед беременности до родов. Число шевелений плода менее 10 в течение 12 часов и менее 3 в течение часа (подсчет числа движений плода 1 час 3 раза в день) требует кардиомонитор ного наблюдения (Приказ МЗ РФ № 50 от 2003 г. ).

• Аускультация сердцебиений плода предполагает определение с помощью акушерского стетоскопа частоты, ритма и тембра сердечных тонов. В норме частота сердечных сокращений (ЧСС) колеблется от 120 до 160 уд/мин.

• В начальной стадии гипоксии обычно происходит учащение сердцебиений, что является признаком компенсаторной реакции сердечно сосудистой системы плода. При прогрессировании гипоксии развивается брадикардия. • При тяжелой форме гипоксии характерно стойкое урежение сердцебиения (меньше 100 уд/мин), аритмия, глухость тонов.

• В первом периоде родов при физиологическом их течении аускультация сердечных тонов плода должна проводиться каждые 30– 60 мин (Левинсон Л. Л. , 1979). Во втором периоде родов сердцебиение плода выслушивается после каждой потуги.

• Выраженными признаками гипоксии плода во втором периоде родов являются: выраженная брадикардия до 80 уд/мин или тахикардия более 180 уд/мин, в ответ на потугу отмечается уменьшение ЧСС до 50 уд/мин как при головном, так и тазовом предлежании плода (Филиппов О. С. , 2009).

• Кардиотокография (КТГ) — в основу метода положена непрерывная регистрация ЧСС плода с одновременной записью сокращений матки. При кардиотокографии сердечная деятельность плода регистрируется с помощью ультразвука по частотному сдвигу отраженной от пульсирующего сердца волны (эффект Допплера).

• Сократительная деятельность матки регистрируется путем определения напряжения стенки матки, с помощью датчика в виде плоского диска, на рабочей поверхности которого находится прогибающаяся пластинка. • Во время схватки происходит вдавление пластинки внутрь датчика; величина смещения преобразуется единицы давления (мм рт. ст. ), которые и регистрируются кардиотокографом.

• При внутренней токографии сердечная деятельность плода и сокращения матки регистрируются путем отведения сигналов непосредственно от плода и из полости матки.

• Размах колебаний базального ритма, не выходящий за пределы нормы, составляет от 120 до 160 в мин. При ЧСП от 160 и выше говорят о тахикардии, . ЧСП ниже 120 свидетельствует о брадикардии. При анализе КТГ оценивают вариабильность базального ритма по частоте (количество осциляций за 1 минуту) и амлитуде осциляций (величина отклонения от базального ритма).

• Акцелерации (учащения) — это кратковременные (в течение не менее 10 с) увеличении ЧСС примерно на 10— 15 в мин по сравнению с базальной частотой. Децелерации (урежения) — это кратковременные уменьшения ЧСС на 15 в мин.

• Г. М. Савельева с соавт. (2000) приводят критерии, которые характерны для нормальной КТГ: а) базальный ритм в диапазоне 120– 160 уд/мин; б) амплитуда осциляций – 5 25 уд/мин; в) децелерации отсутсвует; г) акцелерации 2 и более за 10 минут. • С целью унификации оценки данных антенатальной КТГ предложена бальная система (W. Fischer et аl. , 1973; Г. М. Савельева с соавт. , 1984).

• Среди функциональных проб в настоящее время наибольшее практическое значение имеет нестрессовый тест (НСТ). При ПН сокращаются резервные возможности плаценты и плода, следовательно, во время проведения ФП нарушается снабжение плода кислородом, что отражается на ЧСС.

• НСТ представляет собой изменение частоты сердцебиений плода на его шевеление (миокардиальный рефлекс). • Частота сердцебиения плода в норме увеличивается при его шевелении на 15 – 35 уд/мин и продолжительностью более 10 с. За 30 мин записи должно быть зарегистрировано не менее 6 эпизодов шевеления плода (Полянин А. А. с соавт. , 2002). • С. А. Воскресенский (2004) считает тест реактивным, если за 20 мин записи отмечено не менее 4 шевелений плода

• Под биофизическим профилем плода (БПП) понимают формализованную шкалу биофизической активности плода и факторов его обитания. В настоящее время наиболее распространенной шкалой оценки биофизического профиля плода является шкала, предложенная F. A. Manning et al. (1980) и в последующем модифицированная (1985).
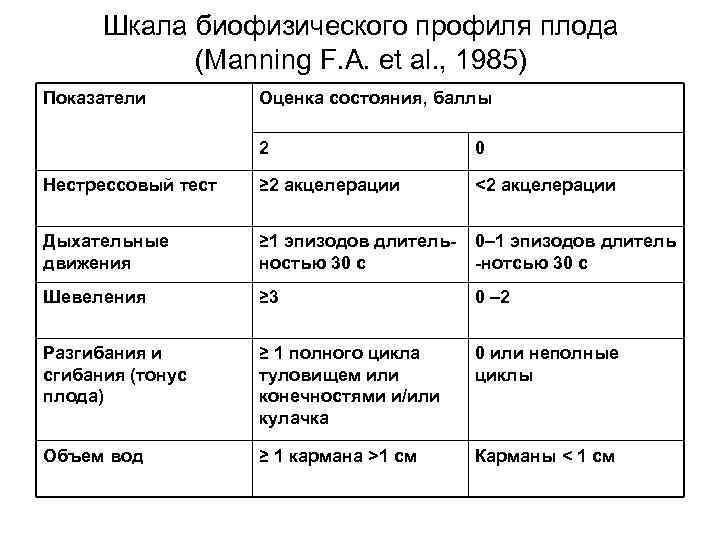
Шкала биофизического профиля плода (Manning F. A. et аl. , 1985) Показатели Оценка состояния, баллы 2 0 Нестрессовый тест ≥ 2 акцелерации <2 акцелерации Дыхательные ≥ 1 эпизодов длитель- 0– 1 эпизодов длитель движения ностью 30 с -нотсью 30 с Шевеления ≥ 3 0 – 2 Разгибания и ≥ 1 полного цикла 0 или неполные сгибания (тонус туловищем или циклы плода) конечностями и/или кулачка Объем вод ≥ 1 кармана >1 см Карманы < 1 см

• Оценка 10 – 8 баллов свидетельствует об удовлетворительном состоянии плода с низким риском хронической гипоксии плода; • оценка 6– 4 балла – сомнительное состояние плода; • оценка 0– 2 балла – неудовлетворительное состояние, дистресс (гипоксия). В данном случае независимо от срока беременности необходимо родоразрешение (Boehem F. H. e. a. , 1986).

• Оценка результатов КТГ в родах. Основным параметром, характеризующим состояние внутриутробного плода в родах, является реакция его сердечно сосудистой системы на схватки. Важное клиническое значение имеет урежение сердцебиения плода относительно сокращений матки.

• Ранние децелерации (Dip I) начинаются с момента начала схватки и прекращаются сразу после ее завершения. Ранние децелерации представляют собой рефлекторную реакцию сердечно сосудистой системы плода на кратковременную ишемию головного мозга плода вследствие сдавления его головки. Поэтому они не рассматриваются как признаки гипоксии.

• Поздние децелерации (Dip II) – их начало запаздывает по отношению к началу сокращения матки и завершается после окончания схватки. Поздние децелерации являются признаком нарушения состояния внутриутробного плода. Различают вариабельные децелерации характеризующиеся различным временем возникновения относительно сокращений матки и различной продолжительностью.

• Кислотно основное состояние крови плода (КОС). Определение КОС имеет значение для диагностики патологического ацидоза, который со путствует гипоксии. • В норме р. Н от 7, 35 до 7, 45. Величина р. Н от 7, 25 до 7, 35 указывает на легкий ацидоз, и требуется повторное исследование; р. Н 7, 15 7, 25 свидетельствует об ацидозе средней тяжести (гипо ксии плода); Н ниже 7, 15 р характерен для тяжелого ацидоза (выраженное страдание плода).

• Впервые понятие о фето плацентарной недостаточности появилось в современном акушерстве с 1973 года благодаря Первому международному симпозиуму, посвященному этой проблеме. Частота достаточно велика и выявляется у 3– 4% здоровых женщин с неосложненным течением беременности, а при различной патологии — ее частота колеблется от 24 до 46% (Чуб В. В. с соавт. . 2003). ПН одинаково часто встречается как при акушерской, так и экстрагенитальной патологии у беременных. (Кулаков В. И. с соавт. , 2005).

• ПН занимает второе место среди всех осложнений беременности и встречается при угрозе прерывания беременности практически во всех случаях, при гестозе — в 30 32 %, при сочетании беременности с экстрагенитальной патологией — в 25 45 %, у беременных, перенесших вирусную и бактериальную инфекцию ‒ более чем в 60%, при миоме – 45% случаев.

• В национальном руководстве по акушерству (2007) дано следующее определение. ПН – синдром, обусловленный морфофункциональ ными изменениями в плаценте, при прогрессировании которых развивается ЗРП, нередко сочетающаяся с гипоксией.

• К эндогенным факторам относятся нарушения формирования плаценты. При этом первично может развиться сосудистая и ферментная недостаточность, обусловленная нарушениями гормональной функции яичников, изменениями в миометрии и эндометрии, влиянием курения и других вредных факторов окружающей среды, а также заболеваниями женщины, особенно в ранние сроки беременности.

• Экзогенные факторы, как правило, приводят к нарушениям маточно плацентарного кровообращения. К ним относятся артериальная гипотония беременных и синдром сдавления нижней полой вены, гипертония беременных, длительные сокращения матки и отечный синдром (затруднение венозного оттока), возникновение инфарктов, отслойки части плаценты, ее отека, нарушение созревания ворсин, внутриутробное инфицирование, действие тератогенных факторов, изменение реологических и коагуляционных свойств крови матери и плода.

Классификации ПН Виды плацентарной недостаточности по времени и механизму возникновения. • Первичная возникает до 16 нед беременности и связана с нарушениями процессов имплантации и плацентации. • Вторичная развивается на фоне уже сформированной плаценты (после 16 й нед беременности) под влиянием экзогенных факторов.

Виды ПН по клиническому течению: • Острая чаще всего связана с отслойкой нормально или низко расположенной плаценты, возникает преимущественно в родах. • Хроническая — может возникать в различные сроки беременности. • Компенсированная — нарушены метаболические процессы в плаценте, отсутствуют нарушения маточно плацентарного и плодово плацентарного кровообращения (по данным допплерометрического исследования в артериях функциональной системы мать плацента плод). • Декомпенсированная — определяются нарушения маточно плацентарного и/или плодово плацентарного кровообращения.

• Клиническими проявлениями плацентарной недостаточности являются задержка внутриутробного развития плода и хроническая внутриутробная гипоксия различной степени тяжести. Для объективной оценки состояния плода и ПН используется алгоритм комплексной УЗ диагностики, включающий в себя: • а) ультразвуковую фетометрию, плацентографию и оценку количества околоплодных вод; • б) допплерометрическое исследование маточно плацентарного, внутриплацентарного и плодового кровотока; • в) кардиотокографическое исследование с выполнением нестрессового теста.

А. Н. Стрижаков и И. В. Игнатко (2000) гемодинамические нарушения классифи-цируют следующим образом: • при 1 ст. гемодинамические нарушения отмечается только в маточных артериях или артериях пуповины; • при 2 ст. отмечаются нарушения как маточ-ного, так и плодового кровотока, не достига-ющие критических значений; • при 3 ст. тяжести гемодинамических нарушений характеризуется нулевым или отрицательным диастолическим кровото-ком в артерии пуповины.

Степень ЗРП определяют путем сопоставления фетометрических показателей с таковыми в норме соответственного срока беременности. Различают три степени (Стрижаков с соавт. , 1986; Серов В. Н. с соавт, 1989 и др. ): • при Ι степени наблюдается отставание на 2 нед; • при ΙΙ степени – на 2– 4 нед; • при ΙΙΙ степени – на 5 и более нед.

* Различают симметричную и асимметричную формы задержки роста.

* Симметричная задержка роста, при которой отмечается пропорциональное уменьшение размеров плода, встречается в 10 30% случаев. Эта форма нарушения роста плода развивается в ранние сроки беремен ности (II триместр).

* Асимметричная задержка роста плода, для которой характерно отставание размеров туловища при нормальных размерах головки, наблюдается в 70— 90% случаев.

* Чаще асимметричная форма развивается в более поздние сроки (как правило, в III триместре) и обусловлена заболеваниями матери и осложнениями беременности (ГБ, бронхиальная астма, коллагенозы, гестоз, многоплодная беременность, длительная угроза прерывания и т. д. ).

* Компенсированная плацентарная недостаточность характеризуется задержкой развития плода 1 степени, гемодинамическими нарушениями в системе мать плацента плод 1 степени и отсутствием признаков гипоксии плода по данным КТГ.

* При субкомпенсированной плацентарной недостаточности выявляется задержка развития плода I– II степени, нарушения маточно плацентарно плодовой гемодинамики II степени и начальные признаки гипоксии плода (по данным КТГ).

* При декомпенсированной ПН отмечается задержка развития плода III степени; нарушения гемодинамики III степени и выраженные кардиотокографические признаки гипоксии плода.

Примеры формулировки диагноза • Преждевременная отслойка нормально располо женной плаценты. Острая плацентарная недостаточность. Гипоксия плода. • Хроническая компенсированная плацентарная недостаточность. ЗРП или гипотрофия плода. • Хроническая декомпенсированная плацентарная недостаточность. I степень гемодинамических нарушений. • Хроническая декомпенсированная плацентарная недостаточность. Критическое нарушение плодово плацентарного кровотока. ЗРП или гипотрофия плода.

* При компенсированной форме ПН возможно проведение консервативной терапии на фоне динамического наблюдения. Контрольное ультразвуковое обследование должно проводиться с интервалом в 10— 14 дней. При отсутствии необходимости в срочном прерывании беременности указанная терапия должна продолжаться в течение длительного времени (4– 6 недель).

• При субкомпенсированной форме ПН контрольное ультразвуковое исследование необходимо проводить с интервалом в 5 – 7 дней. При отсутствии эффекта от комплексной терапии хронической гипоксии плода или ухудшении показателей при сроках беременности 28– 32 нед и более необходимо родоразрешение. • В данной ситуации предпочтение отдают кесареву сечению.

* При декомпенсированной ПН лечение – неэффективно. Досрочное родоразрешение через естественные родовые пути при критическом состоянии плодово плацентарной гемодинамики сопровож дается высокими показателями перинатальной смертности. Поэтому, показано срочное родоразрешение путем операции кесарева сечения.

• При I ст. гемодинамических нарушений возможно пролонгирование беременности до срока родов. • При II ст. гемодинамических нарушений лечение под контролем КТГ и допплеро метрии (1 раз в 2 3 дня). Отсутствие эффекта от терапии в течение 5 7 дней гипотрофии 2 ст. и II ст. гемодинамических нарушений показано досрочное родоразрешение. • При критическом нарушении кровотока + гипотрофии плода III ст. показано досрочное родоразрешение (Павлова Н. Г. с соавт. , 2007).

Фармакотерапия ХФПН включает в себя следующие группы препаратов: • препараты, способствующие расслаблению мускулатуры матки (b-адреномиметики, спазмолитики); • препараты, улучшающие микроциркуляцию и реологические свойства крови (антиагреганты, ангиопротекторы, антикоагулянты); • препараты, корригирующие обменные нарушения (смеси аминокислот, белки); • препараты, повышающие устойчивость головного мозга и тканей плода к гипоксии (антигипоксанты, нейропротекторы).

* В свое время была предложена и апробирована на кафедре акушерства и гинекологии ЛПМИ схема, которая рекомендуется после перенесения женщиной гриппа, ангины, ОРВИ, и других инфекционных заболеваний, а также внутриутробной гипоксии плода (Кобозева Н. В. , Гуркин Ю. А. , 1986).

* В схему включены метионин 0, 25 3 раза в день, аскорутин по 1 таб 3 раза в день, фолиевая кислота 2 мг в сутки 10 дней, витамин Е 100 мг в течение 15 дней, глюкоза 20% 20 мл внутривенно с 3 мл аскорбиновой кислоты, в течение 7 10 дней. Из физических факторов включалась абдоминальная декомпрессия 10 сеансов (1 раз в день по 15 минут). * Дополнительно, после 30 недель назначается кальция глицерофосфат 0, 1 3 раза в день в течение 14 дней, витамин В 12 по 50 мкг внутримышечно в течение 10 дней и сигетин 1% 2 мл в/м в течение 15 дней или 0, 1 2 раза в день.

• Из других препаратов наиболее часто применяются: • а) эуфиллин 10 мл 2, 4% раствора одномоментно в/в медленно или в 250 мл 5% раствора глюкозы или физиологичес кого раствора ежедневно в течение 3– 5 дней; • б) эссенциале форте 2 капсулы 3 раза в день, ампулированный препарат по 10 мл внутривенно в 200 мл 5% раствора глюкозы в течение 5 – 10 дней с переходом на прием капсул;

* в) дезагреганты – курантил 25 мг 3– 4 раза в день в течение 3– 4 недель или трентал 5 мл 25% раствора в 500 мл физиологического раствора, возможно также его применение per os 0, 1 2– 3 раза в день или аспирин 0, 125 г внутрь 2 раза в день в течение 10 дней (Шабалов Н. П. , Цвелев Ю. В. , 2002). О. Н Аржанова с соавт. (2000) указывают на возможность применения курантила вплоть до родоразрешения; и отсутствие опасности передозировки препарата и развития кровотечений.

* Для улучшения трофической функции ПЛ используют актовегин 4 – 5 мл (160– 240 мг) в 500 мл 5 % раствора глюкозы. Курс лечения 10 дней (Громыко Г. Л. , 1997; Аржанова О. Н. с соавт. , 2000). В. И. Кулаков с соавт. (2005) рекомендуют курс – 14 дней. * При гестозе эффективно в/в введение актовегина + верапамила 2, 5 мг в одном инфузионном растворе. При хронической ПН инфузия актовегина в чередовании с интестиноном по 3 – 5 процедур в/в (Рогачевский О. В. с соавт. , 1999).

• другие используемые сочетания и препараты – трентал 0, 1 2– 3 раза в день + пирацетам 0, 4 2– 3 раза в день 4 нед; кокарбоксилаза 100 мг в/м или в/ в растворе глюкозы; рибоксин 2% раствор 10, 0 в 400 мл физиологического раствора в/в капельно через день 3– 5 дней. И. В. Сиротина (1992) рекомендует пирацетам для лечения ПН в последнем триместре беременности

* В. И. Кулаков с соавт. (2005) в «Рациональной фармакотерапии в акушерстве и гинекологии» включают в лечение ПН препаратов нормали зующих функцию ЦНС: экстракт пустырника и валерианы; настойка пиона 5 мл 3 раза в день; диазепам 0, 01 г 2 р в/сут и др.

* милдронат – аналог карнитина и его биологического предшественника гамма бутеробетаина. Препарат улучшает метаболические процессы. Способствует перераспределению кровотока в ишемизированные зоны. Применяют по 5 мл в/в кап. Курсами по 5 инъекций с переходом на табл. форму по 250 мг 3 раза в день (Павлова Н. Г. с соавт. , 2007).

• Вместе с тем, существуют и иные подходы. • В 1999 г. Европейской ассоциацией акушеров гинекологов был определен важный постулат современной перинатологии: отсутствие ожидаемого эффекта от антенатальных мероприятий по улучшению состояния плода вследствие их запаздывания

• Необходимо учитывать, что контролируемыми рандомизированными исследованиями не доказана эффективность использования для профилактики и лечения угрожаю щего состояния плода во время родов таких лекарственных средств, как пирацетам, сигетин, раствор глюкозы и аскорбиновой кислоты, атропин, унитиол, кокарбоксилаза, рибоксин, спазмолитики (Cochrane Database of Systematic Reviews, 2006). Сюда относят, аспирин и дипиридамол, эстрогены, кислород, глюкоза, витамины, метаболиты, токолитики, блокаторы кальциевых каналов, увеличение объёма циркулирующей крови, эссенциале, актовигин.

В. А. Потаповым (2009) предлагаются следующие мероприятия неотложной помощи при дистрессе плода во время беременности и в родах: • избегать положения роженицы на спине; • прекратить введение окситоцина, если он был ранее назначен; • если причиной патологической частоты сердцебиения плода является состояние матери, необходимо провести соответствую щее лечение; • если дистресс плода продолжается, необходи мое безотлагательное родоразрешение.
акуш лек 10 внутриутроб гипоксия.ppt
- Количество слайдов: 65

