Внематочная беременность.ppt
- Количество слайдов: 101

ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ

ЭПИДЕМИОЛОГИЯ l l l Частота ВБ за последние тридцать лет увеличилась с 0, 5% до 1 2% от общего числа беременностей и имеет тенденцию к увеличению: в Великобритании и во Франции частота увеличилась в 2 раза (15 случаев на 1000 беременностей), в США в 5 раз (19, 7 случаев на 1000 беременностей). В странах Центральной Европы частота ВБ колеблется от 11 до 19 случаев на 1000 беременностей. ВБ остается основной причиной материнской смертности в I триместре беременности: на ее долю приходится от 10 до 15% всей материнской смертности. Материнская летальность, связанная с ВБ в 10 раз выше, чем при родах, и в 50 раз выше, чем при искусственном аборте. Около 75% случаев смертности от ВБ являются предотвратимыми. По данным США, летальность при ВБ за последние 25 лет снизилась на 90%: с 35, 5 до 3, 4 случаев на 10 000 ВБ.
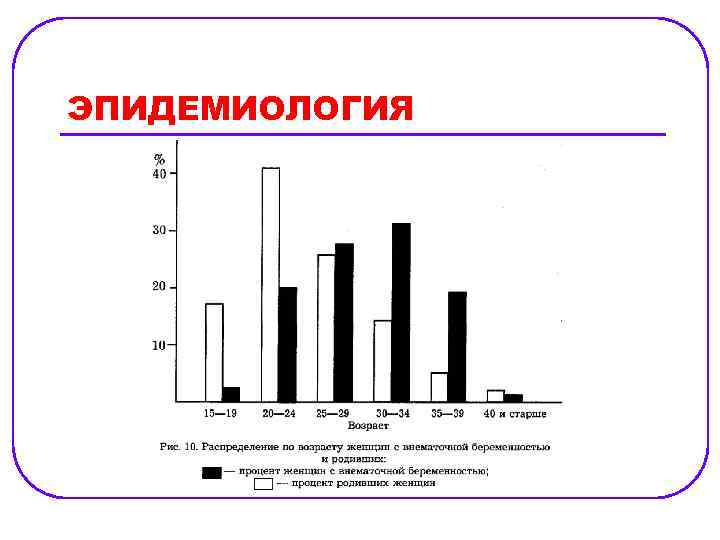
ЭПИДЕМИОЛОГИЯ

ЭТИОЛОГИЯ l l l Изменение маточных труб в результате операции или инфекции повреждение слизистой просвета одной или обеих маточных труб. Врожденное нарушение проходимости маточных труб при их атрезии. Повреждение слизистой маточных труб и бахромок (половина внематочных беременностей). Дивертикулы маточных труб. Внематочная беременность может наступить в маточной трубе, не сообщающейся с маткой. Яйцеклетки и сперматозоиды должны пройти через другую маточную трубу и брюшную полость.

ЭТИОЛОГИЯ l l Гормональными влияниями на перистальтику маточных труб объясняется высокий риск внематочной беременности после индукции овуляции, при неэффективности посткоитальной гормональной контрацепции, мини пилей и ВМК, содержащих прогестагены. Повышение частоты внематочных беременностей в возрасте 35— 44 лет объясняют возрастным угнетением перистальтики маточных труб. При внематочной беременности яйцеклетка чаще, чем при маточной, оказывается неполноценной, хотя частота хромосомных аномалий при внематочной беременности не повышается. Экстракорпоральное оплодотворение

ФАКТОРЫ РИСКА l l Острый сальпингит в анамнезе: риск ВБ увеличивается в 4 6 раз. Важными являются следующие обстоятельства: Количество эпизодов заболевания: после первого эпизода частота ВБ составляет 6%, после второго 12%, после третьего 22%. Начало лечения сальпингита в пределах двух суток от начала заболевания. Возбудитель заболевания: хламидийный сальпингит чаще остаётся незамеченным или поздно диагностируется, лечение запаздывает или неэффективно.

ФАКТОРЫ РИСКА l l l l l Операции на маточных трубах Женщины с ВБ, которым проведено консервативное хирургическое лечение, имеют повышенный риск последующей ВБ: после одного эпизода 10 15%, после двух до 25%. После сальпингостомии риск ВБ составляет 15 20%. Возможно наличие ВБ после трубной стерилизации, особенно выполненной путем электрокоагуляциии биполярным электродом ( «утечка» спермы через отверстие в трубе). Треть беременностей, наступивших после операции на маточных трубах с целью стерилизации, будут внематочными. Внематочная беременность после перевязки маточных труб обычно наступает не сразу, а через два и более лет после операции. Среди беременностей, наступивших в первый год после стерилизации, 6% будут внематочными, а среди наступивших через 2 3 года более половины. Риск ВБ после хирургической стерилизации в 3, 7 раз выше, чем при использовании КОК, и в 2, 8 раз выше, чем при использовании барьерных методов контрацепции. Операции на органах брюшной полости или малого таза, не затрагивающие маточные трубы, не повышают риск ВБ.

ФАКТОРЫ РИСКА l l l Бесплодие вследствие спаечного процесса в малом тазу: эндометриоз, острый аппендицит, инфекционные осложнения после родов или аборта. Метод контрацепции: Риск ВБ снижается при использовании всех методов контрацепции за исключением ВМС, содержащих прогестерон. Применение современных ВМС, содержащих медь, не увеличивает риск ВБ, но снижает его: на 50 90% в сравнении пациентами, не использующими контра цепцию. Увеличение содержания меди в ВМС снижает риск ВБ. Увеличение длительности применения ВМС не увеличивает риск ВБ. При наступлении беременности на фоне ВМС она с большей вероятностью (3 4%) будет внематочной.
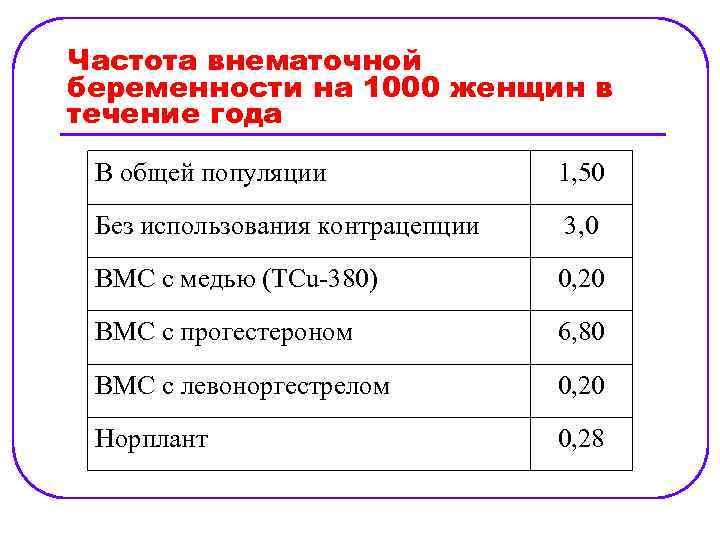
Частота внематочной беременности на 1000 женщин в течение года В общей популяции 1, 50 Без использования контрацепции 3, 0 ВМС с медью (ТCu-380) 0, 20 ВМС с прогестероном 6, 80 ВМС с левоноргестрелом 0, 20 Норплант 0, 28

ФАКТОРЫ РИСКА l l l Частая смена сексуальных партнеров: увеличивается риск сальпингита (ИППП). Аномалии развития маточных труб — дивертикулы, гипоплазия. Искусственное оплодотворение • • Риск ВБ при ЭКО, переносе гамет в маточные трубы составляет 1%. Риск ВБ при стимуляции овуляции увеличивается в 4 раза (3 4%). При заборе ооцитов из яичников для ЭКО стимуляция овуляции не увеличивает риск. ВБ. Факторы, повышающие риск ВБ: высокий уровень гормонов, множество созревающих ооцитов, обратная миграция эмбриона. Курение: 30 или более сигарет в день увеличивают риск ВБ в 4 раза, в целом риск ВБ увеличивается у курильщиц в 2 раза. Спринцевание влагалища увеличивает риск ВБ в 2 раза. Возраст менее 25 лет увеличивает риск ВБ в 3 раза.

Следует отметить l l Наиболее часто ВБ встречается у женщин, которые имели более одной беременности в анамнезе: только 10% 15% женщин с ВБ никогда не имели беременности. Рост частоты ВБ не полностью соответствует росту ИППП. ВБ встречается у женщин с совершенно нормальными маточными трубами. Большинство женщин с ВБ не имеют известных факторов риска.

Относительный риск внематочной беременности ФАКТОР РИСКА ОТНОСИТЕЛЬНЫЙ РИСК Операции на маточных трубах 20, 0 Анамнез ВБ 10, 0 Анамнез сальпингита 4, 0 Лечение бесплодия 4, 0 Возраст менее 25 лет 3, 0 Анамнез бесплодия 2, 5 Курение 2, 5 Спринцевание влагалища 2, 5
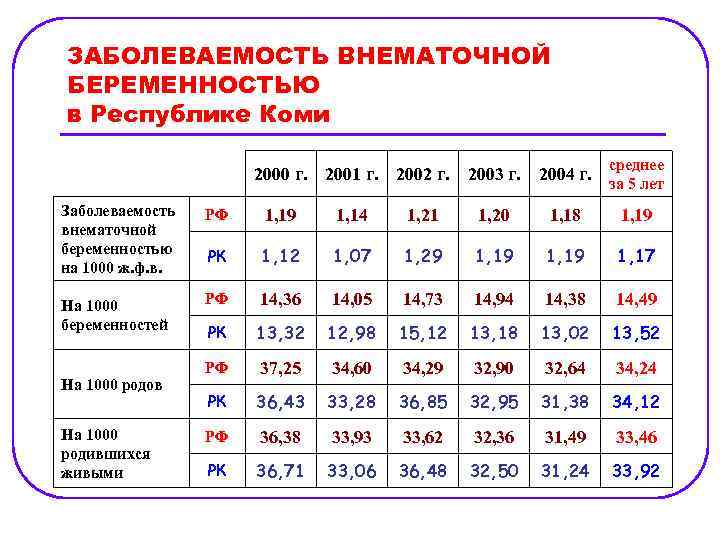
ЗАБОЛЕВАЕМОСТЬ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТЬЮ в Республике Коми 2000 г. 2001 г. 2002 г. среднее 2003 г. 2004 г. за 5 лет Заболеваемость внематочной беременностью на 1000 ж. ф. в. РФ 1, 19 1, 14 1, 21 1, 20 1, 18 1, 19 РК 1, 12 1, 07 1, 29 1, 19 1, 17 На 1000 беременностей РФ 14, 36 14, 05 14, 73 14, 94 14, 38 14, 49 РК 13, 32 12, 98 15, 12 13, 18 13, 02 13, 52 РФ 37, 25 34, 60 34, 29 32, 90 32, 64 34, 24 РК 36, 43 33, 28 36, 85 32, 95 31, 38 34, 12 РФ 36, 38 33, 93 33, 62 32, 36 31, 49 33, 46 РК 36, 71 33, 06 36, 48 32, 50 31, 24 33, 92 На 1000 родов На 1000 родившихся живыми

ЛОКАЛИЗАЦИЯ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТИ l l Ампулярная беременность составляет 80% случаев ВБ. Беременность может прогрессировать до 12 недель, так как ампула маточной трубы является самой широкой частью. Чаще происходит разрыв маточной трубы, реже прерывание ВБ происходит по типу трубного аборта. Истмическая беременность составляет около 12% случаев ВБ. Беременность заканчивается разрывом маточной трубы, который происходит достаточно рано, так как перешеек является самой узкой частью трубы. Интерстициальная беременность составляет около 2% случаев ВБ. Прерывание происходит по типу разрыва плодовместилища, что сопровождается сильным кровотечением. Фимбриальная беременность составляет около 5% случаев ВБ.

ЛОКАЛИЗАЦИЯ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТИ l l Яичниковая беременность составляет менее 0, 2 % случаев ВБ и развивается при оплодотворении яйцеклетки в полости фолликула. Существует мнение, что в яичник имплантируется уже оплодотворенная яйцеклетка. Шеечная беременность развивается при имплантации оплодотворенной яйцеклетки в цервикальном канале. Частота ее составляет около 0, 2%. Брюшная беременность (ББ) составляет около 1, 4%. Выделяют первичную и вторичную брюшную беременность. Под первичной ББ понимают имплантацию оплодотворенной яйцеклетки в брюшную полость. Вторичная ББ формируется, когда плодное яйцо оказывается в брюшной полости после трубного аборта. Одновременное наличие ВБ и маточной беременности встречается с частотой один случай на 10 000 30 000 беременностей.


ДИАГНОСТИКА АНАМНЕЗ l Патогномоничного симптома внематочной беременности нет. l Классическая триада: наблюдается только у 50% больных. Она характерна для прервавшейся внематочной беременности боль в животе, задержка менструации или не похожие на нормальную менструацию кровянистые выделения после ее задержки, кровянистые выделения из половых органов. l l Наиболее эффективный подход к диагностике ВБ: постоянно помнить о её возможности и быстро переходить к объективным методам ранней диагностики заболевания (количественное определение β субъединицы хорионического гонадотропина и ультразвуковое исследование). При невозможности точно поставить диагноз указанными методами необходимо проведение лапароскопии.
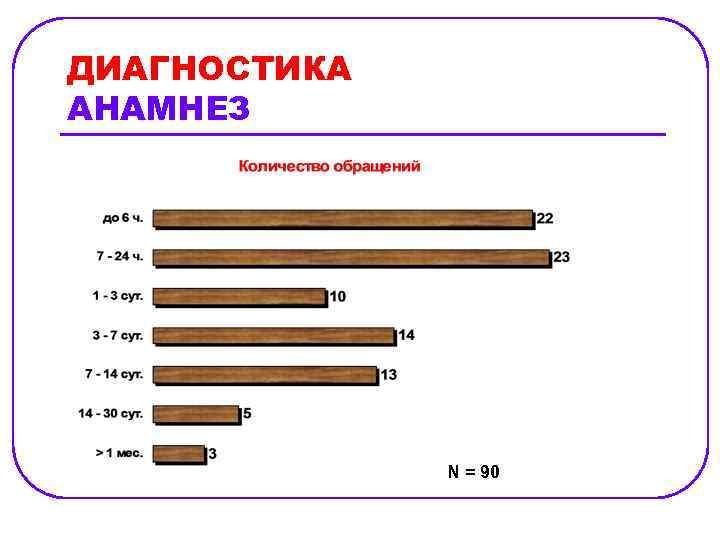
ДИАГНОСТИКА АНАМНЕЗ N = 90

ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ: А) разрыв плодовместилища обращен в сторону стенки трубы (разрыв маточной трубы), Б) Разрыв плодовместилища обращен в просвет трубы (трубный аборт).

Диагностика ВБ с разрывом маточной трубы (31%) l l l l Чаще всего ВБ прерывается в 6 10 недель. При выраженном кровотечении в брюшную полость наблюдается клиника острого живота. Около 9% женщин не отмечают наличия боли даже при выраженном гемоперитонеуме. В 15% случаев наблюдается боль в плече или ключице за счет раздражения диафрагмального нерва излившейся кровью (френикус симптом). Нередко развивается геморрагический шок (обморок, головокружение, тахикардия, падение АД и т. д. ) – около 11%. Разрыв маточной трубы может быть самопроизвольным, но иногда является следствием грубо проведенного бимануального исследования. При бимануальном исследовании определяется нависание заднего свода влагалища вследствие скопления крови в прямокишечно маточном углублении, и резкая болезненность при движении за шейку матки.

Диагностика ВБ без разрыва маточной трубы (51 %) l l l Задержка менструации от нескольких суток до нескольких недель наблюдается в 90 % случаев. Боль в животе наблюдается в 95% случаев. Однако боль при ВБ не считается информативным признаком при дифференциальной диагностике. Кровянистые выделения из влагалища встречаются в 50 80 % случаев, вариабельны: от скудных до менструальноподобных, могут содержать фрагменты отторгнутой децидуальной оболочки, что затрудняет дифференциальную диагностику с неполным абортом. Болезненность живота при пальпации различной степени выраженности отмечается в 80 90% случаев. Болезненность придатков матки при бимануальном исследовании – частый симптом, который может сочетаться с болезненностью шейки матки при смещении, но в трети случаев отсутствует. Объемное образование в малом тазу в области придатков матки или в прямокишечно маточном углублении пальпируется при бимануальном исследовании в 50% случаев. Однако в половине случаев оно представляет собой кисту желтого тела и локализуется с противоположной стороны от плодного яйца. Увеличение матки при бимануальном исследовании отмечается в 25% случаев, но размеры матки меньше предполагаемого срока беременности.

Следует отметить l l l анамнез, факторы риска и клинические данные не позволяют надежно подтвердить или исключить наличие прогрессирующей ВБ, и не являются достаточным основанием для постановки диагноза. При прервавшейся ВБ с разрывом маточной трубы показано экстренное хирургическое вмешательство. Если операция производится до развития геморрагического шока, летальный исход маловероятен. При запоздалом хирургическом вмешательстве летальность составляет 16 30%. Благодаря широкому использованию современных методов диагностики в настоящее время в 80% случаев ВБ диагноз ставится до разрыва маточной трубы.

Лабораторная диагностика l l Уровень β субъединицы ХГ в сыворотке. Достоверно информативен только отрицательный результат, поскольку он позволяет исключить беременность. Уровни прогестерона и эстрадиола при внематочной беременности нарастают медленнее, чем при нормально развивающейся маточной беременности, но клинической значимости методика не имеет. Уровень α фетопротеина в сыворотке при внематочной беременности выше, чем при маточной, однако чувствительность этого метода исследования для диагностики внематочной беременности не изучена. С реактивный белок относится к белкам острой фазы воспаления. Его уровень в сыворотке повышается при повреждении тканей и воспалении. При внематочной беременности он ниже, чем при остром сальпингоофорите, что позволяет использовать этот метод исследования для исключения ВЗМП

Уровень β-субъединицы ХГ в сыворотке l l l l l Секретируется синцитиотрофобластом, достигая наивысшего в крови уровня в 50 100 тысяч МЕ/л к 8 10 неделям беременности. При наличии беременности в день ожидаемой менструации уровень β ХГ в крови составляет примерно 100 МЕ/л. Практически все (но не все!) небеременные пациенты с подозрением на ВБ будут иметь отрицательные пробы на наличие β ХГ в крови. При концентрации в крови β ХГ менее 5 МЕ/л беременность исключается. При нормальной беременности уровень β ХГ удваивается каждые 2 дня в её первые 6 недель, пока его концентрация в крови не превысит 10 000 МЕ/л. При ВБ уровень β ХГ растёт значительно медленнее и не имеет подобной линейной зависимости со сроком беременности. В редких случаях ВБ (до 13%) рост концентрации β ХГ в крови некоторое время может быть нормальным. В редких случаях нормальной беременности (10%) рост концентрации β ХГ в крови может быть замедлен. При сомнительной клинической картине окончательный диагноз ставится при помощи лапароскопии.

Уровень β-субъединицы ХГ в моче l l l При помощи современных экспресс методов удается обнаружить β ХГ при концентрации её в сыворотке крови от 50 до 200 МЕ /л. Оптимальным считается использование тестов, позволяющих обнаруживать β ХГ при его концентрации в крови от 15 до 50 МЕ/л ко дню ожидаемой менструации или к 10 дню после оплодотворения. При положительном тесте показано УЗИ и определение β ХГ в сыворотке крови.

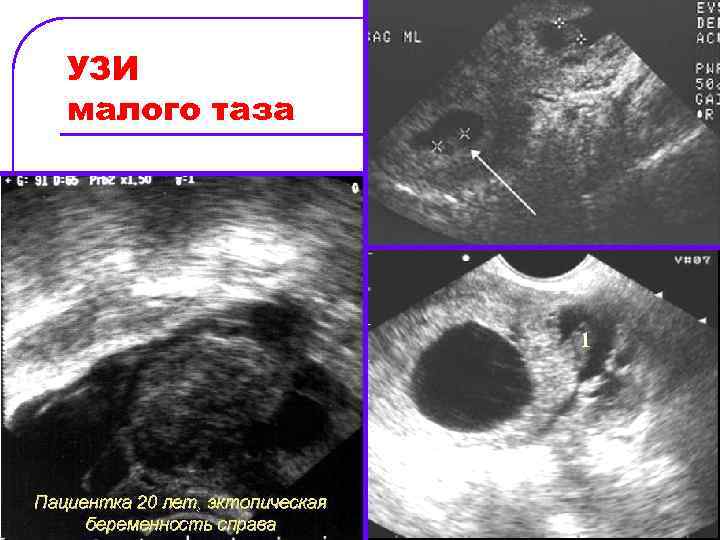
УЗИ малого таза l l Абсолютным эхографическим признаком, позволяющие практически в 100% случаев поставить правильный диагноз, является выявление эктопически расположенного плодного яйца с живым эмбрионом. Однако эта картина обнаруживается не так часто (5 12, 5% от всех случаев внематочной беременности), так как большинство пациенток направляется на ультразвуковое исследование уже с клиническими симптомами нарушенной внематочной беременности.

Ультразвуковые признаки прервавшейся внематочной беременности l l l умеренное увеличение размеров матки (20 30%), гравидарная гиперплазия эндометрия (12 20 мм, имеет схожую картину, наблюдаемую при гиперплазии, встречается в 14 20% случаев), ложное плодное яйцо в полости матки (8 29%), свободная жидкость в позадиматочном пространстве (5 76%), придатковое образование. Диагностическая ценность каждого из этих признаков в отдельности невелика. Поэтому необходимо учитывать совокупность всех эхографических критериев.
УЗИ малого таза
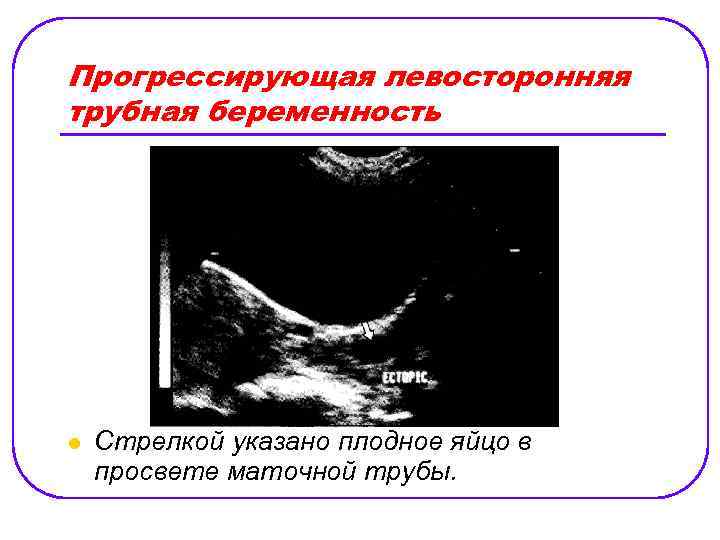
Прогрессирующая левосторонняя трубная беременность l Стрелкой указано плодное яйцо в просвете маточной трубы.
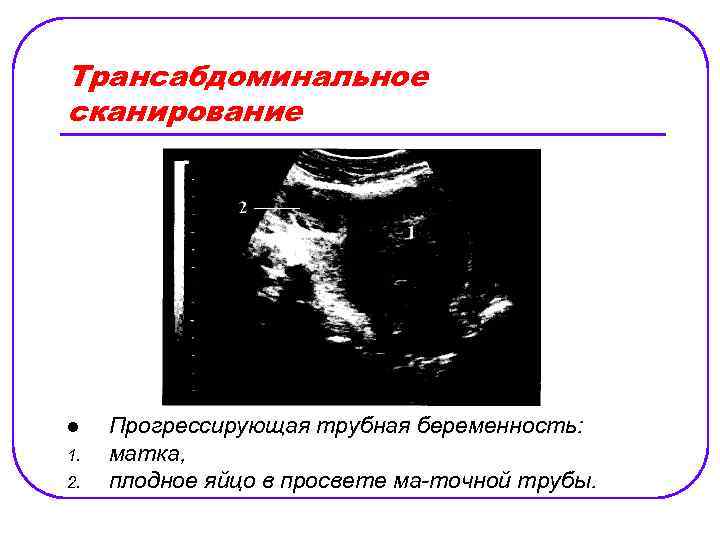
Трансабдоминальное сканирование l 1. 2. Прогрессирующая трубная беременность: матка, плодное яйцо в просвете ма точной трубы.
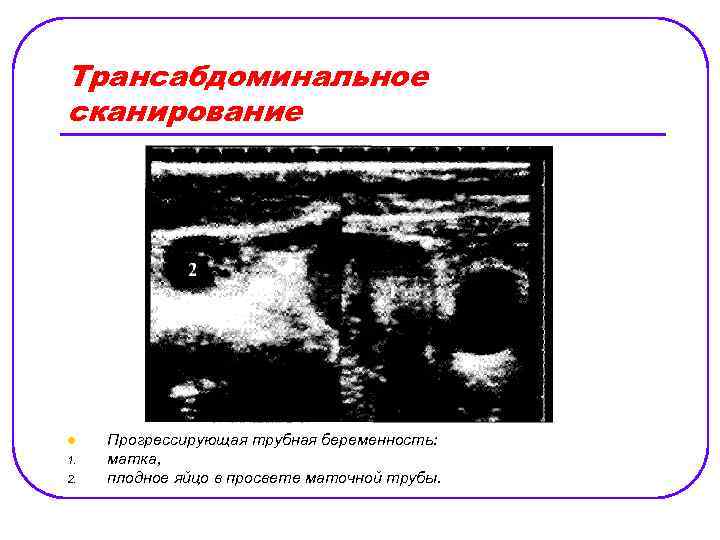
Трансабдоминальное сканирование l 1. 2. Прогрессирующая трубная беременность: матка, плодное яйцо в просвете маточной трубы.

Трансабдоминальное сканирование l 1. 2. Видно объемное придатковое образование при трубной беременности: матка, придатковое образование.
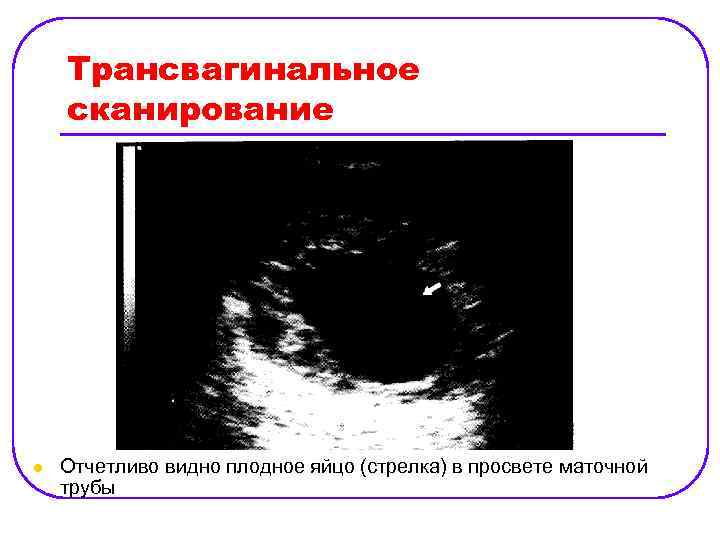
Трансвагинальное сканирование l Отчетливо видно плодное яйцо (стрелка) в просвете маточной трубы

Трансвагинальное сканирование l Прогрессирующая левосторонняя трубная беременность. Стрелкой указано плодное яйцо с эмбрионом в просвете маточной трубы.

Трансвагинальное сканирование l Регистрация сердечной деятельности эмбриона в 7 нед при прогрессирующей трубной беременности.

Трансвагинальное сканирование l В полости матки видно ложное плодное яйцо (стрелка) при трубной беременности.

Допплеровское картирование l Кривые скоростей трофобластического кровотока в стенке правой маточной трубы, полученные при трансвагинальном сканировании в случае трубной беременности 7 нед 4 дня. Индекс резистентности составляет 0, 21. Цветовое допплеровское картирование может также применяться для дифференциальной диагностики истинного и ложного плодного яйца. Для ложного плодного яйца характерна скорость кровотока вокруг него менее 21 см/с, что может быть использовано для исключения маточной беремен ности малого срока с чувствительностью 84%
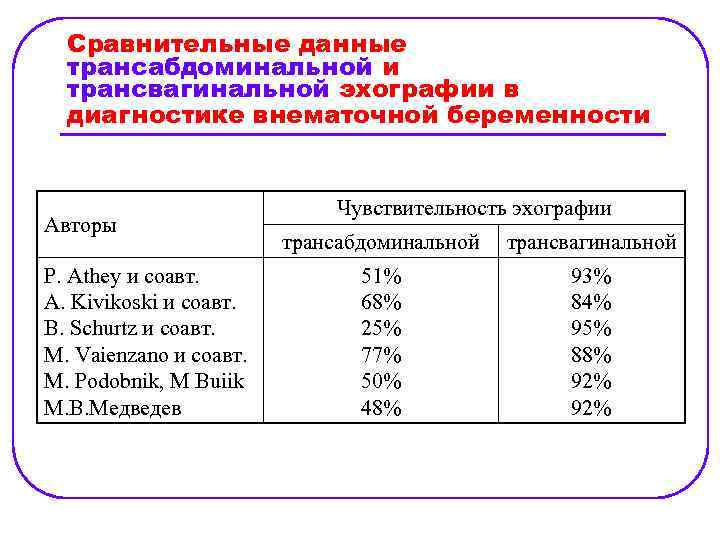
Сравнительные данные трансабдоминальной и трансвагинальной эхографии в диагностике внематочной беременности Авторы P. Athey и соавт. A. Kivikoski и соавт. В. Schurtz и соавт. М. Vaienzano и coaвт. М. Podobnik, M Buiik М. В. Медведев Чувствительность эхографии трансабдоминальной трансвагинальной 51% 68% 25% 77% 50% 48% 93% 84% 95% 88% 92%

Эхографические критерии ложного и истинного плодного яйца Ложное плодное яйцо – скопление жидкой крови и сгустков в полости матки, наблюдается в 8— 29% случаев внематочной беременности. l Ложное плодное яйцо обычно расположено в центре полости матки, причем сгустки крови могут напоминать эмбрион. Важнейшим отличием истинного плодного яйца от ложного является двойная стенка, то есть при УЗИ истинное плодное яйцо выглядит как два вписанных одно в другое гиперэхогенных кольца, разделенных гипоэхогенным пространством. Несмотря на это, вероятность маточной беременности при выявлении плодного яйца с двойной стенкой составляет только 64— 95%, так как двойная стенка может определяться и у ложного плодного яйца, а при прервавшейся маточной беременности может возникать ложное плодное яйцо. l Более специфичным признаком маточной беременности является выявление желточного мешка. При УЗИ малого таза абдоминальным датчиком желточный мешок определяется, когда диаметр плодного яйца достигает 2 см, а при влагалищном — когда он составляет 0, 6— 0, 8 см. Отсутствие двойной стенки или желточного мешка в более крупном плодном яйце свидетельствует в пользу прервавшейся маточной или внематочной беременности. l При размере плодного яйца менее 1 см при УЗИ абдоминальным датчиком и менее 0, 6 см влагалищным определить, истинное оно или ложное, невозможно. l
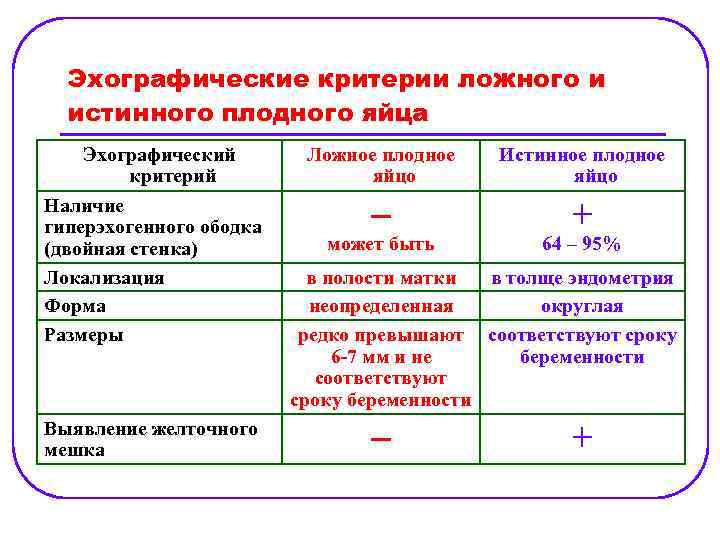
Эхографические критерии ложного и истинного плодного яйца Эхографический критерий Наличие гиперэхогенного ободка (двойная стенка) Локализация Форма Размеры Выявление желточного мешка Ложное плодное яйцо Истинное плодное яйцо + может быть 64 – 95% в полости матки в толще эндометрия неопределенная округлая редко превышают соответствуют сроку 6 -7 мм и не беременности соответствуют сроку беременности +
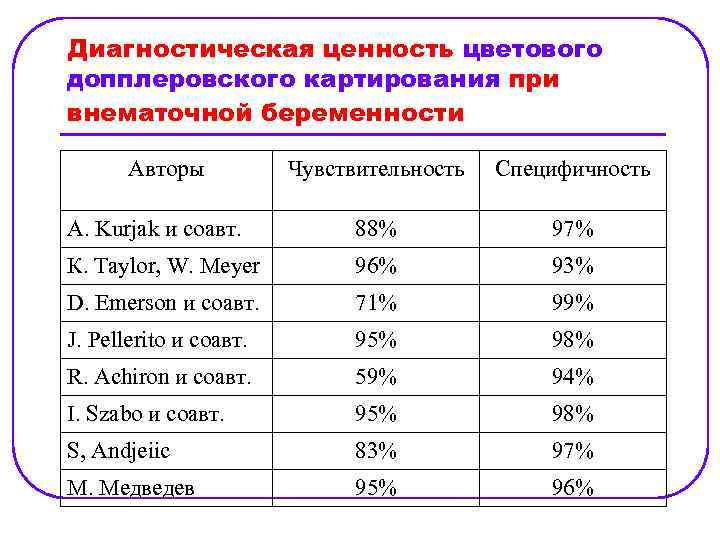
Диагностическая ценность цветового допплеровского картирования при внематочной беременности Авторы Чувствительность Специфичность A. Kurjak и соавт. 88% 97% К. Taylor, W. Meyer 96% 93% D. Emerson и соавт. 71% 99% J. Pellerito и соавт. 95% 98% R. Achiron и соавт. 59% 94% I. Szabo и соавт. 95% 98% S, Andjeiic 83% 97% M. Медведев 95% 96%

Уровень β-субъединицы ХГ в сыворотке и УЗИ l l l Отсутствие плодного яйца в матке при уровне ХГ ниже 6500 МЕ/мл наблюдается в следующих случаях. Нормальная маточная беременность в сроке, когда плодное яйцо не определяется при УЗИ абдоминальным датчиком. Патологическая маточная беременность. Недавний аборт. Внематочная беременность. Некоторые опухоли.

Следует запомнить! l l l l Задержка менструации может составлять от нескольких дней до 2— 3 мес. Задержка менструации может отсутствовать, менструация может наступить в срок, но проявляется необычно; При разрыве маточной трубы боли обычно приступообразные (от нескольких минут до нескольких часов); Кровяные выделения напоминают «кофейную гущу» , они или совпадает с первым болевым приступом, или появляется после него. имеет характерную иррадиацию, нередко возникают тенезмы и жидкий стул. При бимануальном осмотре обнаруживают: • незначительное увеличение и размягчение тела матки, не соответствующее сроку задержки менструации, чрезмерную подвижность матки (симптом «плавающей матки» ), Признаки маточной беременности (симптомы Горвица—Гегара, Пискачека, Гентера) чаще всего не выявляются; • резкую болезненность при смещениях шейки матки, сглаживание и/или нависание и выраженную болезненность заднего свода влагалища ( «крик Дугласа» ); • пастозность и болезненность придатков матки, в области придатков матки иногда определяется образование веретенообразной конфигурации, мягкой или эластической консистенции, болезненное при пальпации. Однако при небольшом сроке беременности маточная труба увеличена незначительно. Отсутствие плодного яйца в матке при положительном тесте на ХГ в моче. Оптимальным считается использование тестов, позволяющих обнаруживать β-ХГ при его концентрации в крови от 15 до 50 МЕ/л ко дню ожидаемой менструации или к 10 дню после оплодотворения. При положительном тесте показано УЗИ и определение β-ХГ в сыворотке крови Наличие при УЗИ свободной жидкости в позадиматочном пространстве

Кульдоцентез (пункция заднего свода влагалища) ü ü Положительный результат кульдоцентеза — получение жидкой крови из брюшной полости. Жидкую кровь при кульдоцентезе получают у 70— 90% больных с внематочной беременностью, а разрыв маточной трубы обнаруживается только у 50% из них. Более того, у 6% женщин с положительным результатом кульдоцентеза при лапаротомии диагноз внематочной беременности не подтверждается. У 10— 20% женщин с внематочной беременностью кульдоцентез оказывается неинформативным. Наличие крови в маточно прямокишечном пространстве не обязательно указывает на прервавшуюся ВБ.
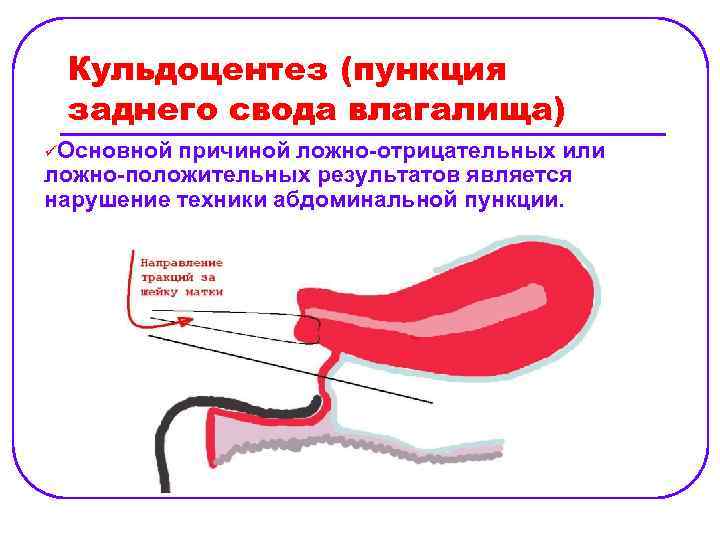
Кульдоцентез (пункция заднего свода влагалища) üОсновной причиной ложно отрицательных или ложно положительных результатов является нарушение техники абдоминальной пункции.

Рекомендации по технике пункции заднего свода влагалища: l l l Зеркало должно быть установлено на 2/3 глубины влагалища; Захват шейки матки пулевыми щипцами производится за заднюю губу, тракции производятся не «на себя» , а вверх, перпендикулярно зеркалу, в этом случае задний свод нависает над зеркалом; Предварительно проверить пункционную иглу на проходимость введением физ. раствора; Пункция производится на середине расстояния между зеркалом и шейкой матки на глубину 1, 5 – 2, 0 см. ; При правильно выполненной пункции игла свободно подвижна, физ. раствор вводится легко; При отсутствии отделяемого из иглы вводится стерильный физ. раствор до тех пор, пока не будет получен обратно по из иглы.
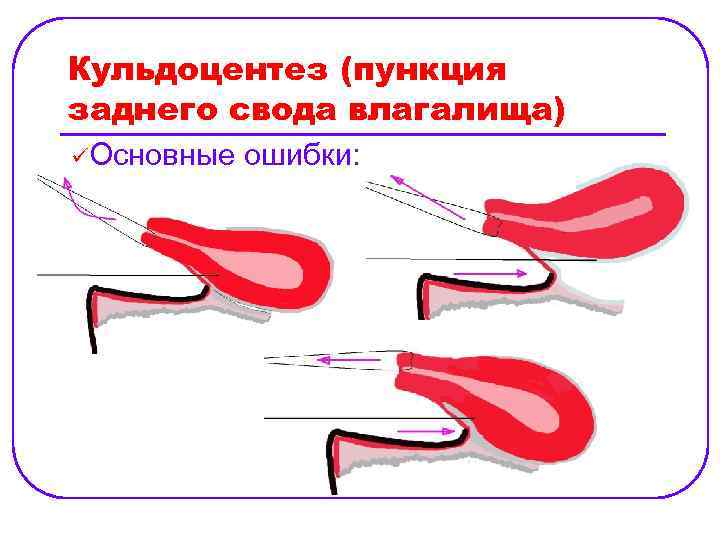
Кульдоцентез (пункция заднего свода влагалища) üОсновные ошибки:

Маточный кюретаж l l l Целью является выяснение наличия или отсутствия ворсин хориона, чтобы исключить погибшую маточную беременность. При полном самопроизвольном аборте при наличии маточной беременности ворсины хориона могут отсутствовать. Кюретаж полезен при концентрации прогестерона в крови менее 5 нг/мл и неизменном уровне В ХГ при его содержании менее 1000 МЕ/л. Исследование соскоба может предупредить применение необоснованной лапароскопии в случае самопроизвольного выкидыша. Плавающие в физиологическом растворе части соскоба обычно указывают на наличие в нём ворсин хориона: ошибки составляют 6, 6% при ВБ и 11, 3% при маточной. Для точного диагноза необходимо гистологическое исследование соскоба и последующее определение В ХГ (при ВБ после кюретажа уровень ХГ будет постоянным или повышаться).
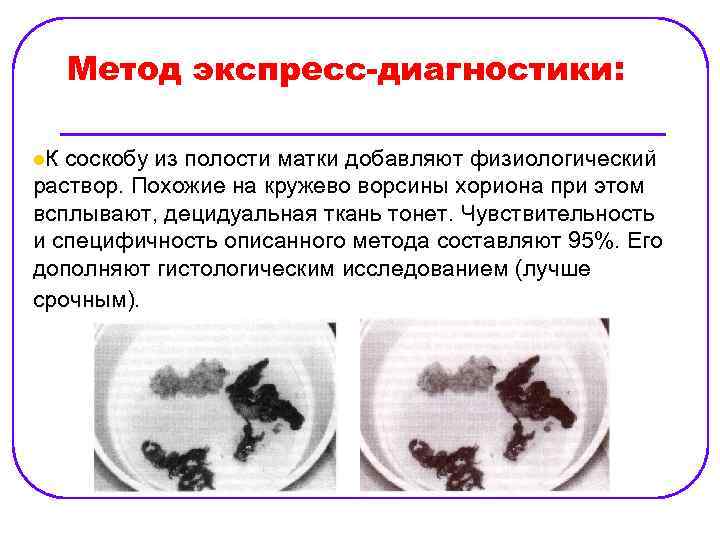
Метод экспресс-диагностики: l. К соскобу из полости матки добавляют физиологический раствор. Похожие на кружево ворсины хориона при этом всплывают, децидуальная ткань тонет. Чувствительность и специфичность описанного метода составляют 95%. Его дополняют гистологическим исследованием (лучше срочным).

Лапароскопия - эталонный метод диагностики внематочной беременности l Диагноз ставится на основании изменения формы и цвета маточной трубы. ü Примерно 3— 4% внематочных беременностей при лапароскопии не диагностируются из за слишком маленьких размеров плодного яйца. Затрудняют осмотр предшествующие операции на маточных трубах и спаечный процесс. Увеличение маточной трубы или изменение ее окраски, обусловленное другими причинами, может приводить к ошибочному диагнозу внематочной беременности. При нарушениях гемодинамики показана экстренная лапаротомия. ü ü ü

Лапароскопия - эталонный метод диагностики внематочной беременности
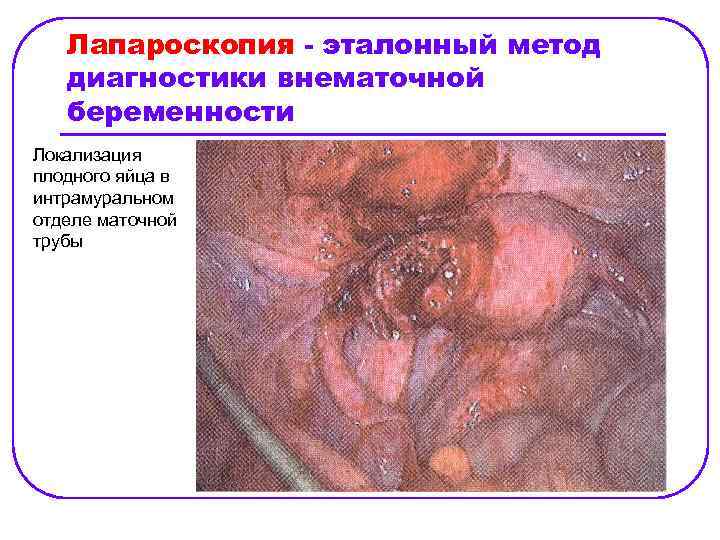
Лапароскопия - эталонный метод диагностики внематочной беременности Локализация плодного яйца в интрамуральном отделе маточной трубы
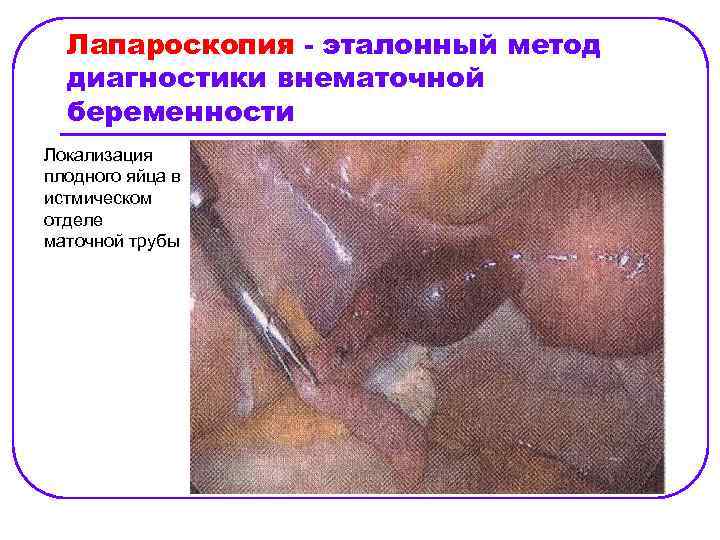
Лапароскопия - эталонный метод диагностики внематочной беременности Локализация плодного яйца в истмическом отделе маточной трубы
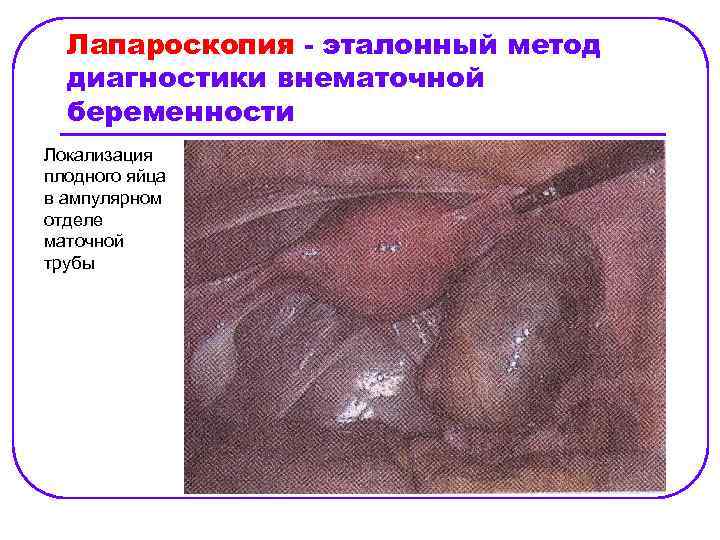
Лапароскопия - эталонный метод диагностики внематочной беременности Локализация плодного яйца в ампулярном отделе маточной трубы
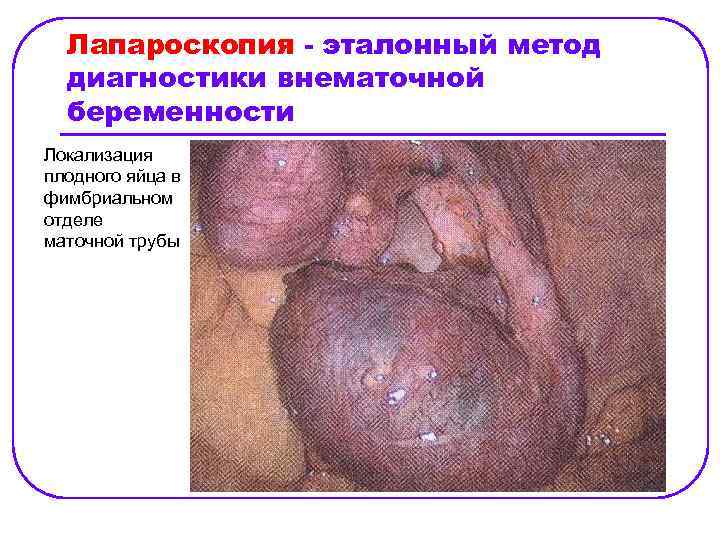
Лапароскопия - эталонный метод диагностики внематочной беременности Локализация плодного яйца в фимбриальном отделе маточной трубы
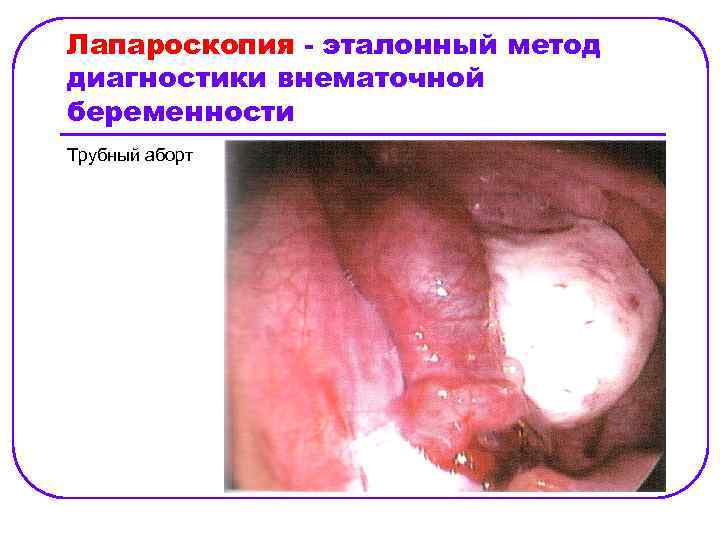
Лапароскопия - эталонный метод диагностики внематочной беременности Трубный аборт

АЛГОРИТМ ДИАГНОСТИКИ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТИ

Дифференциальная диагностика с: l l l l Нормальной маточной беременностью, Разрывом кисты яичника, Кровотечением из жёлтого тела, Самопроизвольным выкидышем, Трофобластической болезнью, Острым воспалительным заболеванием органов малого таза, Аппендицитом, Перекрутом придатков матки, Эндометриозом, Дивертикулитом, Дисфункциональным маточным кровотечением, Инфекцией мочевыводящих путей, Почечной коликой.

ЗАБОЛЕВАЕМОСТЬ ПАТОЛОГИЕЙ, ТРЕБУЮЩЕЙ ПРОВЕДЕНИЯ ДИФФЕРЕНЦИАЛЬНОГО ДИАГНОЗА ПО Республике Коми НМЦ (на 1 тыс. ж. ф. в. ) 32, 2 Сальпингооофорит (на 1 тыс. ж. ф. в. ) 15, 4 МКБ (на 1 тыс. взрослого населения) 5, 92 Эндометриоз (на 1 тыс. ж. ф. в. ) 2, 96 Острый аппендицит (на 1 тыс. взр. нас. ) 2, 2 Острый холецистит (на 1 тыс. взр. нас. ) 1, 21 Внематочная беременность (на 1 тыс. ж. ф. в. ) 1, 17 ОКН (на 1 тыс. взр. нас. ) 0, 39

Следует отметить % у всех женщин репродуктивного возраста при боли внизу живота на фоне задержки менструации в первую очередь исключают ВБ!!!

Лечение. Хирургическое: l ü ü ü Объем операции: сальпинготомия, сальпингоэктоми, механическое выдавливание, резекция маточной трубы. При наблюдении женщин, перенесших сальпингэктомию и сальпинготомию, было отмечено, что частота беременностей после обеих операций одинакова (продолжительность наблюдения — 3— 12, 5 года). Сальпингэктомия несколько снижает риск повторной внематочной беременности. Механическое удаление (выдавливание) плодного яй ца из маточной трубы с целью вызвать трубный аборт эффективно при фимбриальной трубной беременности. При ампулярной трубной беременности повторная внематочная беременность после этого вмешательства наступает в 2 раза чаше, чем после сальпинготомии.

Хирургическое лечение (продолжение) l l l Оперативный доступ. абдоминальный и лапароскопический. Выбор оперативного доступа зависит от состояния гемодинамики, размера и локализации плодного яйца и опыта хирурга. Детородная функция. Детородную функцию после внематочной беременности оценивают на основании данных гистеросальпингографии, а также по частоте наступления маточной и внематочной беременности. Вероятность беременности после лапароскопических и абдоминальных операций примерно одинакова. После лапароскопической сальпинготомии маточная труба на стороне поражения проходима примерно в 84% случаев.

Сальпингэктомия в сравнении с сальпинготомией l l Результаты лечения ВБ сальпинготомией и сальпингэктомией существенно не различаются. При консервативной хирургии у женщин с ВБ и одной маточной трубой последующая беременность в 54 % случаев была маточной, но в 20, 5% случаев вне маточной. Органосохраняющие операции при ВБ безусловно целесообразны только в случаях, когда имеется одна маточная труба, и когда пациент знает о возможном риске повторной ВБ (категория В). Альтернативой органосохраняющим операциям на маточных трубах при ВБ может быть сальпингэктомия с последующим ЭКО.
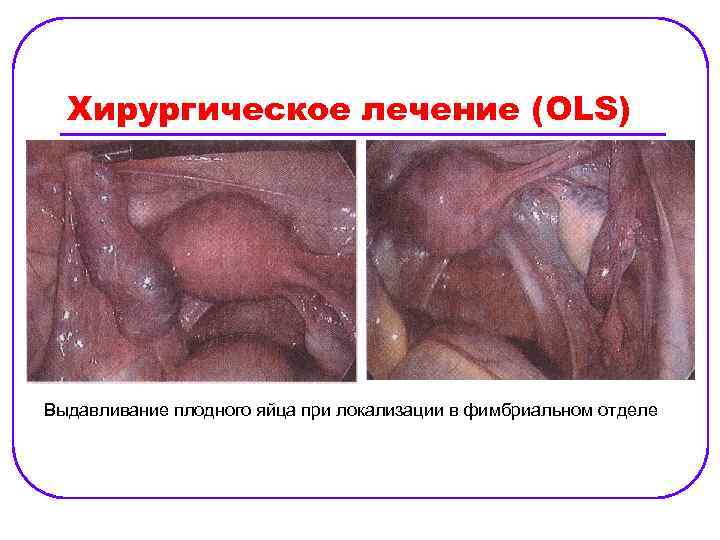
Хирургическое лечение (OLS) Выдавливание плодного яйца при локализации в фимбриальном отделе
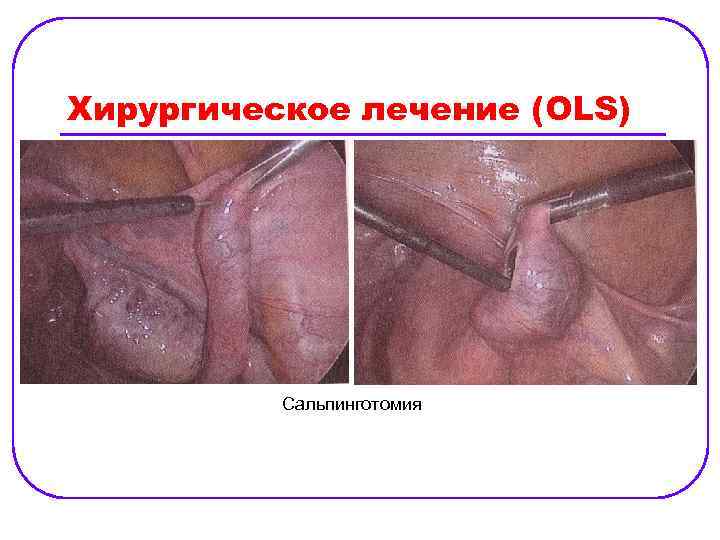
Хирургическое лечение (OLS) Сальпинготомия
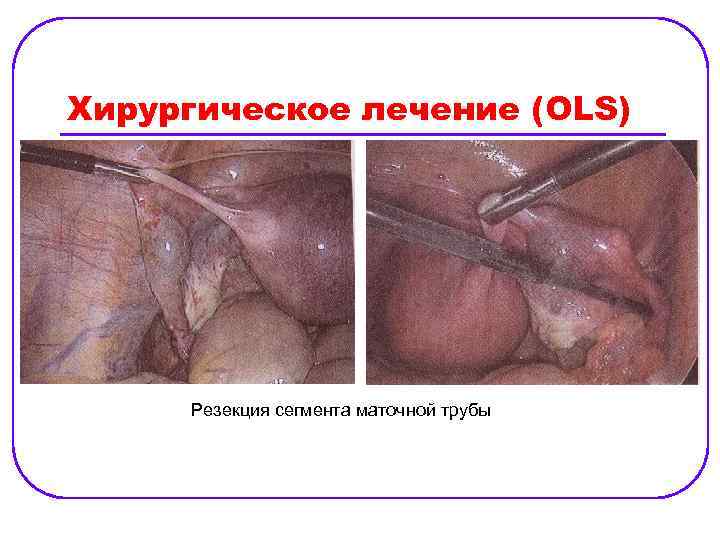
Хирургическое лечение (OLS) Резекция сегмента маточной трубы
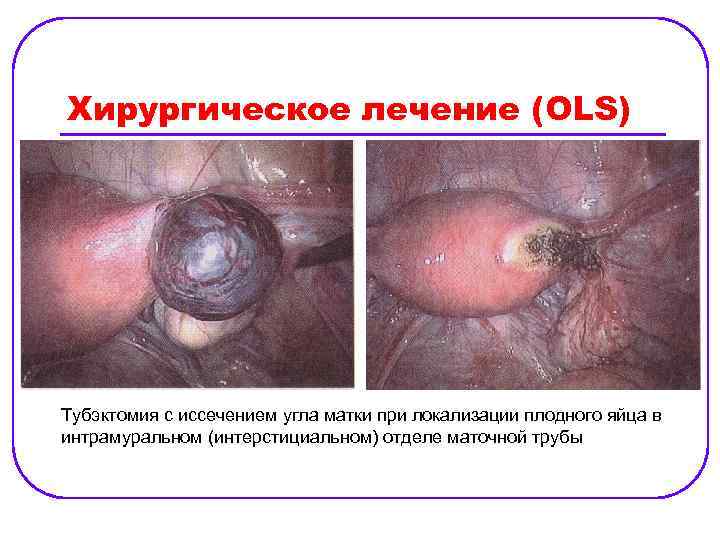
Хирургическое лечение (OLS) Тубэктомия с иссечением угла матки при локализации плодного яйца в интрамуральном (интерстициальном) отделе маточной трубы

Объем кровопотери при внематочной беременности l Величина кровопотери при внематочной беременности с благоприятным ее исходом составляет в среднем 277 мл, в том числе: • • • l l l до 300 мл — у 68, 4%, 301 -700 мл — у 4, 4%, свыше 800 мл — у 9% больных. • • до 300 мл — 60%, 301 -700 мл — 28% • • • до 300 мл — 38, 7%, 301 -700 мл — 22, 5%, 800 мл и более — 29%), причем у каждой 6 -й пациентки этой группы кровопотеря составила 1000 -2000 мл. При нарушении внематочной беременности по типу разрыва трубы (19% женщин) — в среднем 597 мл, при этом у каждой третьей больной кровопотеря превышает 1000 мл (при трубном аборте средняя кровопотеря составляет 245 мл). При лапароскопии средняя кровопотеря 246 мл: При лапаротомии средняя кровопотеря 567 мл

Cледует помнить: l l у 50% пациентов нарушена функция противоположной трубы, так как сальпингит, часто предшествующий ВБ, оказывает воздействие на обе маточные трубы, сальпингэктомия не уменьшает риск повторных ВБ, при наличии двух ВБ риск последующей ВБ возрастает в 10 раз, поэтому целесообразно обсудить возможность ЭКО для уменьшения риска третей ВБ, способ лечения ВБ всегда должен соответствовать индивидуальным особенностям пациентки.
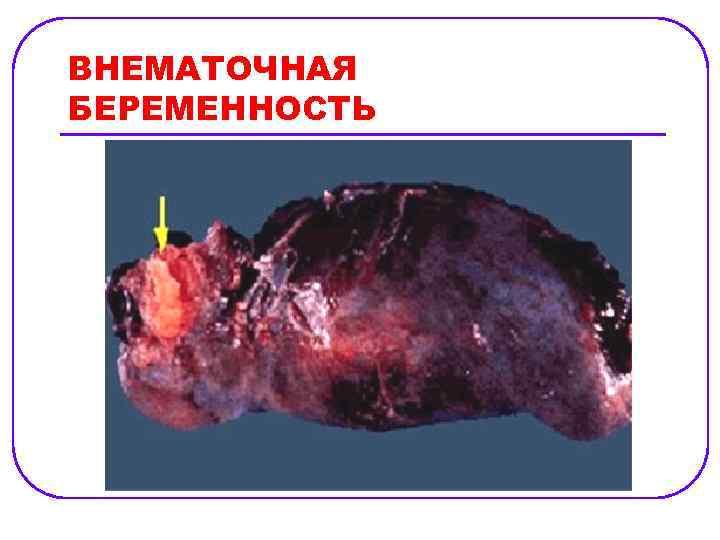
ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ
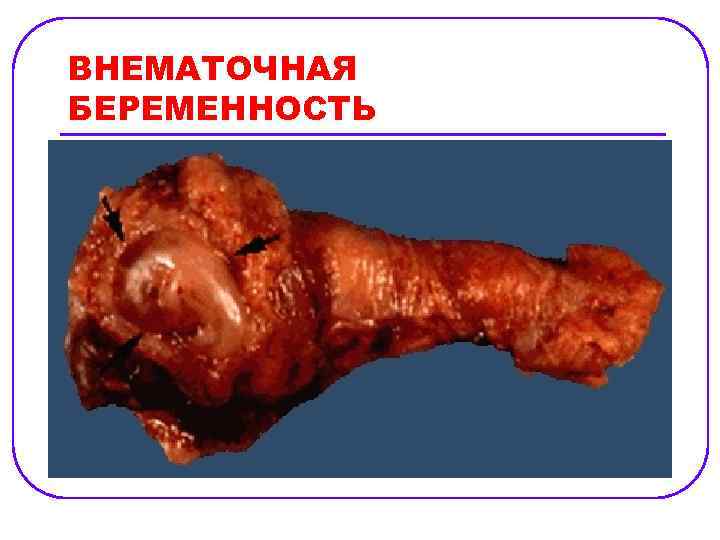
ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ
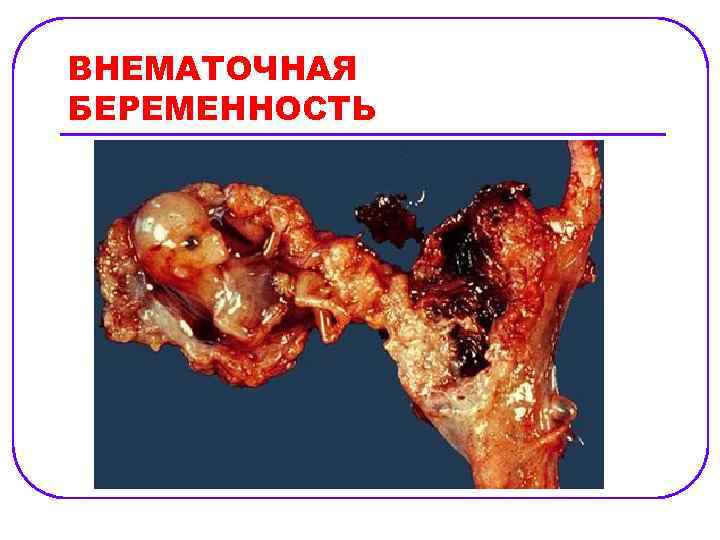
ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ
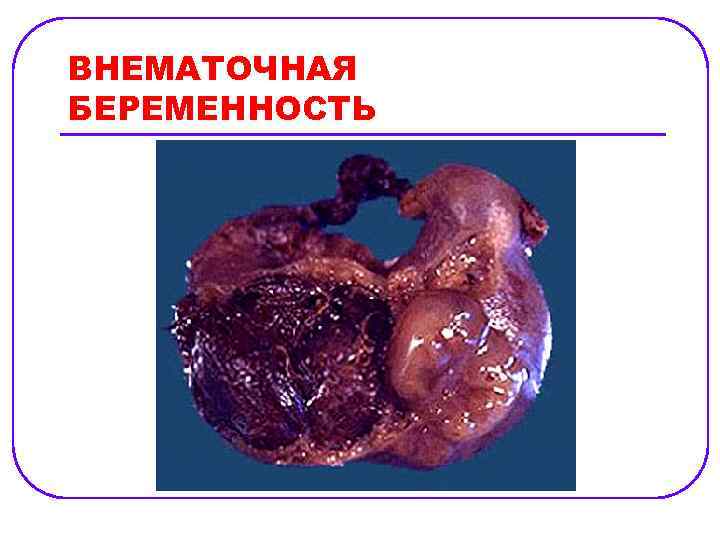
ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ
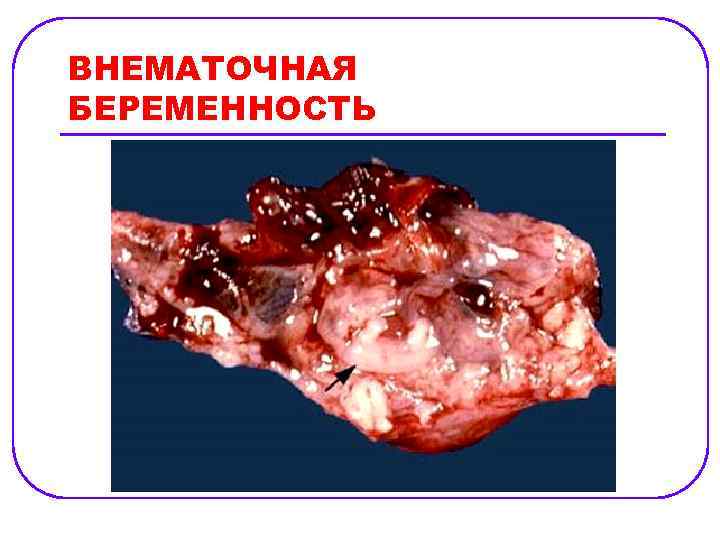
ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ
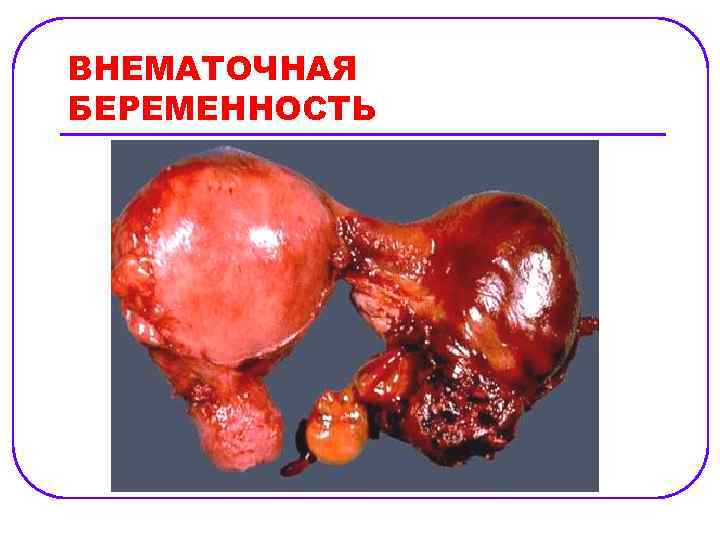
ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ

Варианты течения и редкие формы внематочной беременности ü ü ü Самопроизвольное выздоровление – частота не известна. Персистирующая внематочная беременность наблюдается после органосохраняющих операций на маточных трубах (сальпинготомии и искусственного трубного аборта). Эмбрион отсутствует, а в мышечной оболочке обнаруживаются ворсины хориона. При персистирующей внематочной беременности проводят как хирургическое (повторная сальпинготомия или, чаще, сальпингэктомия), так и консервативное лечение (применение метотрексата). При нарушениях гемодинамики показана операция. Хроническая внематочная беременность — это состояние, когда плодное яйцо после гибели не полностью организуется и в маточной трубе остаются жизнеспособные ворсины хориона. Наиболее информативный метод диагностики хронической внематочной беременности УЗИ. Уровень β субъединицы ХГ в сыворотке низкий или нормальный. Показана сальпингэктомия. Сопутствующее асептическое воспаление приводит к спаечному процессу, в связи с этим вместе с маточной трубой нередко приходится удалять и яичник.

Шеечная беременность l l l l l Частота шеечной беременности от 1 на 2400 до 1 на 50 000 беременностей Риск повышают предшествующие искусственный аборт или кесарево сечение, синдром Ашермана, прием матерью женщины во время беременности диэтилстильбэстрола, миома матки, встречается более часто при ЭКО. Диагностические критерии шеечной беременности: При бимануальном исследовании в области шейки матки обнаруживают шаровидное образование. При УЗИ матка имеет форму песочных часов. В ранние сроки плодное яйцо визуализируется ниже уровня маточных артерий. Первым проявлением шеечной беременности обычно является кровотечение, чаще возникающее до 20 й недели беременности. При изгнании плодного яйца через наружный зев клиническая картина напоминает неполный аборт, но при этом наружный зев открыт, а внутренний закрыт. Шеечную беременность обычно диагностируют во II триместре. Дифференцируют с миомой и раком шейки матки, выпадением субмукозной миомы на ножке, трофобластической опухолью, предлежанием и низким расположением плаценты.

Ультразвуковые признаки шеечной беременности l l l l Отсутствие плодного яйца в матке или ложное плодное яйцо Гиперэхогенность эндометрия (децидуальная ткань) Неоднородность миометрия Матка в виде песочных часов Расширение канала шейки матки Плодное яйцо в канале шейки матки Плацентарная ткань в канале шейки матки Закрытый внутренний маточный зев

ЛЕЧЕНИЕ. ü ü Хирургическое – экстирпация матки. Консервативное – метотрексат. l Для остановки кровотечения при выскабливании в зависимости от его интенсивности используют: l тугую тампонаду влагалища, прошивание боковых сводов влагалища, наложение кругового шва на шейку матки, введение в канал шейки матки катетера Фоли и раздувание манжетки. эмболизацию кровоточащих сосудов, перевязку маточных или внутренних подвздошных артерий l l l При неэффективности всех перечисленных мероприятий производят экстирпацию матки.

Яичниковая беременность ü ü ü Частота от 1 на 7000 до 1 на 40 000 родов, 0, 5— 1% всех внематочных беременностей и занимает второе место по частоте после трубной. Единственный фактор риска этого варианта внематочной беременности — ВМК. По клинической картине яичниковая беременность напоминает трубную. В 75% случаев яичниковой беременности ошибочно ставят диагноз апоплексии яичника. УЗИ иногда дает возможность поставить диагноз до операции. Раньше при яичниковой беременности производили овариэктомию, сейчас, как правило, ограничиваются резекцией яичника. Возможна лапароскопическая операция.

Диагностические признаки яичниковой беременности: Ú Ú l Маточная труба на пораженной стороне не изменена. Плодное яйцо располагается в проекции яичника. Плодное яйцо соединено с маткой собственной связкой яичника. Среди плодных оболочек обнаруживается ткань яичника. Лечение хирургическое и сводится к удалению плодного яйца с клиновидной резекцией яичника. В редких случаях может быть необходима овариэктомия. Яичниковая беременность не является фактором риска повторной ВБ.

Брюшная беременность первичная и вторичная. l. При первичной ББ имплантация оплодотворенной яйцеклетки изначально происходит в брюшной полости. l. При вторичной ББ плодное яйцо оказывается в брюшной полости после трубного аборта. Редко брюшная беременность развивается до больших сроков. При этом возможны тяжелые осложнения массивное кровоте чениеиз за отслойки плаценты или повреждение внутренних органов. l. Частота от 1 на 372 до 1 на 9714 новорожденных. l. Брюшная беременность сопровождается высоким риском осложнений и смерти. Материнская смертность при брюшной беременности в 7— 8 раз выше, чем при трубной, и в 90 раз выше, чем при маточной. l. Встречаются сообщения о доношенной брюшной беременности.

Брюшная беременность l Ú Ú Ú Брюшную беременность можно заподозрить: если в ранние сроки беременности женщину беспокоили боли внизу живота и кровянистые выделения из половых путей, которые самостоятельно прекратились, при физикальном исследовании легко пальпируются мелкие части плода и расположенная отдельно матка небольших размеров (не более 8 нед), при УЗИ плод визуализируется отдельно от матки.

Тактика l l l В связи с риском массивного кровотечения показано немедленное прерывание беременности сразу после установки диагноза. При сохранении беременности плод оказывается жизнеспособным менее чем в 20% случаев. Перед операцией проводят гемодилюцию. Необходимо заранее определить группу крови, Rh фактор и иметь в запасе не менее 2000 мл эритроцитарной массы. При отделении плаценты может возникнуть профузное кровотечение и повреждение внутренних органов, связанных с трофобластом. Её отделение производят только тогда, когда удается перевязать питающие ее сосуды. Возможна эмболизация артерий, кровоснабжающих плаценту. Если выделить эти сосуды вообще не удается, перевязывают и отсекают пуповину, а плаценту оставляют. Оставленная на месте плацента в большинстве случаев рассасывается. В послеоперационном периоде ее состояние оценивают с помощью УЗИ и исследования уровня β субъединицы ХГ. При этом высок риск кишечной непроходимости, свищей, сепсиса. Возможны инфекционные осложнения, образование спаек, кишечная непроходимость и сепсис.

Интерстициальная трубная беременность ü ü ü Менее 2% внематочных беременностей. Обращаются к врачу позже, чем с ампулярной и истмической. Часто осложняется разрывом матки. Лечение хирургическое. Производят сальпингэктомию и клиновидную резекцию матки. Операция может быть как абдоминальной, так и лапароскопической. Интерстициальная или истмическая беременность культи удаленной маточной трубы

БЕРЕМЕННОСТЬ В РУДИМЕНТАРНОМ РОГЕ

Сочетание маточной и внематочной беременности l l ü ü ü l Частота от 1 на 100 до 1 на 30 000 беременностей. Выше после индукции овуляции. В большинстве случаев производят операцию по поводу внематочной беременности и не прерывают маточную. Многоплодная внематочная беременность Встречается еще реже, чем сочетание маточной и внематочной беременности. В большинстве случаев это ампулярные или истмические трубные беременности, однако описаны также яичниковая, интерстициальная трубная и брюшная беременности. Внематочные беременности двойней и тройней возможны после резекции маточной трубы и экстракорпорального оплодотворения. Лечение такое же, как при одноплодной внематочной беременности.

Беременность после экстирпации матки ü ü Самый редкий вид внематочной беременности. Имплантация эмбриона в маточной трубе происходит незадолго до или в первые сутки после операции. Внематочная беременность возможна также в любые сроки после операции при наличии сообщения брюшной полости с культей шейки матки или влагалища.

Клинические примеры

Клинические примеры: Больная «В» , 23 лет. Впервые обратилась за медицинской помощью 13. 07. 2000 года в связи с длительно беспокоящими болями внизу живота. Была осмотрена врачом акушеромгинекологом медицинского мобильного отряда. l В связи с несоответствием размеров матки срокам гестации врач проводит ультразвуковое исследование, плод соответствует 14 -15 неделям. Запись УЗИ не соответствует утвержденному протоколу. l Беременной рекомендована в плановом порядке явка в женскую консультацию ЦРБ с целью обследования для прерывания беременности по социальным показаниям. l 15. 07. 2000 г. в 5. 50 (через 2 дня после осмотра врача) к женщине родственниками была вызвана акушерка ФАЛ в связи с резкими болями в животе, рвотой, которые беспокоили женщину с 1 час. 10 мин. При осмотре акушеркой сознание отсутствовало, состояние было критическим, артериальное давление 60/30 мм рт. ст. l В 6 час. 05 мин. появились судорожные подергивания, сердцебиение единичные удары. В 6 час. 10 мин. констатирована смерть. l Клинический диагноз: нарушенная внематочная беременность в сроке 15 -16 недель, массивное внутрибрюшное кровотечение, геморрагический шок. l На секции - разрыв стенки маточной трубы при сроке беременности 15 -16 недель, осложнившийся массивным в/брюшным кровотечение (более 2, 5 литров). О. малокровие. Геморрагический шок. l

Клинические примеры: Больная «С» , 37 лет. 23. 02. 2001 года на СМП трижды зарегистрирован вызов к больной: в 5 час. 35 мин. , в 16 час. 05 мин. и в 16 час. 10 мин. Все вызова обслужены. В первом случае вызовом СМП послужила слабость, головокружение, предобморочное состояние, озноб. Ввиду отказа женщины от осмотра, фельдшер СМП вернулась на станцию. l Вызов СМП во втором случае был обусловлен ухудшением состояния, присоединением рвоты, болей в правом подреберье. Состояние было связано с принятием женщины накануне большого количества спиртного. l Женщина была осмотрена: умеренная гипотония, тахикардия до 136 в мин, , при определении болезненности живота перитонеальные симптомы не были выявлены. Выставлен предварительный диагноз: Алкогольное отравление. Печеночная колика. Болевой синдром. От госпитализации в стационар женщина вновь отказалась. l Фельдшер, уехав обслуживать следующий вызов, сменила маршрут ввиду очередного вызова и возвратилась к женщине, которая в 16 час. 20 мин. была доставлена на носилках в приемный покой горбольницы. О поступлении тяжелой больной медсестрой приемного покоя было сообщено дежурному врачу по телефону, которым были даны рекомендации об обеспечении в/в доступа у больной и об отправке машины СМП за лаборантом. Через 10 мин. от поступления в приемный покой у больной резко ухудшилось состояние: потеря сознания, артериальное давление, пульс не определялись. Фельдшером СМП и медсестрой приемного покоя проводились реанимационные мероприятия: непрямой массаж сердца, дыхание "рот в рот", которые эффекта не дали. l В 16 час. 55 мин. констатирована смерть больной в приемном покое. l Клинический диагноз: алкогольное отравление, печеночная колика, болевой синдром. l Судебно-медицинский диагноз: нарушенная трубная беременность с массивным кро вотечением в брюшную полость (2, 8 литра). Геморрагический шок. Отек мозга, отек легких l

Клинические примеры: Больная «Т» , 37 лет. При первичном осмотре в приемном отделении ЦРБ в 22. 15 07. 11. 2005 г. дежурным врачом жалобы и анамнез собираются очень кратко, гинекологический анамнез не собирается. • Данные первичного осмотра малоинформативные. Status praesens более чем краток. • Диагноз Пищевое отравление выставлен под знаком вопроса, женщина с неясным диагнозом и болями в животе не хирургом, не гинекологом не осматривается. • В последующем динамическое наблюдение за диагностической больной не осуществляется анализ крови не заказывается. • При падении АД до 60/40 мм. рт. ст. в 640, в первую очередь осматривается реаниматологом, которым и вызывается акушер-гинеколог. • При осмотре гинекологом имеются указания на последнюю нормальную менструацию с 19 по 23. 10. 2005 г. (прим. – на момент начала заболевания 19 -й день овариально-менструального цикла). • На момент осмотра гинекологом нет данных, указывающих на наличие внематочной беременности: 19 -й день овариально-менструального цикла, острое начало заболевания, указание на контрацепцию скорее свидетельствуют в пользу геморрагической формы апоплексии яичника. • Операция с 0830 до 0940 08. 11. 2005 г. • Выставляется диагноз: Внематочная беременность. Внутреннее кровотечение. Геморрагический шок II – III. •

Клинические примеры: Больная «Р» , 39 лет. Вызов 19. 04. 2004 г. в 21. 40 мин. ургентному фельдшеру ВА. l Осмотрена в 22. 45. : l Жалобы на постоянные боли внизу живота, больше слева, которые появились 18. 04. 2004 г. около 12 часов дня. Последняя менструация с 06. 04. по 14. 04. 2004 г. в срок, обильная. l При осмотре состояние больной расценено как удовлетворительное (АД - 140/90, ЧСС - 76 уд. в 1 мин. ). Живот мягкий, болезненный внизу живота, синдрома раздражения брюшины не отмечено. l Выставляется диагноз: Острый сальпингоофорит, исключить острый живот. Принимается решение о транспортировке женщины в ЦРБ в 22. 45 ч. . Перед транспортировкой вводится в/м баралгин 5, 0, папаверин 2% - 2, 0. l Через 5 км. пути в 23. 10 ч. происходит резкое ухудшение состояния, выражающиеся в появлении слабости, чувства нехватки воздуха, тошноты, падения АД до 80/50 мм. рт. ст. , возбуждение женщины. Экстренная помощь оказывается в машине СП введением преднизолона 30 мг. , адреналина 0, 01% -0, 5 мг. на физ. растворе 0, 9% - 20 мл. l Фельдшер приняв решение о нетранспортабельности женщины, возвращается с больной «Р» домой по настойчивой просьбе мужа. На дому приступают к проведению инфузионной терапии физ. раствором в/в струйно, вводится преднизолон 90 мг. l

Клинические примеры: Больная «Р» , 39 лет. 24. 00. отмечается падение АД до - 60/40, тахикардия ЧСС - 124 ударов в 1 мин. , обеспечивается доступ во вторую вену, продолжается инфузионная терапия, повторяется неоднократное введение преднизолона. l 00. 25. Фельдшер дозванивается до дежурного врача ЦРБ и ставит в известность о тяжелой женщине с нестабильной гемодинамикой, болями внизу живота приступообразного характера с признаками внутреннего кровотечения и предлагает вызов реанимационной бригады на себя. l 00. 30. дежурный по ЦРБ врач-реаниматолог вызывает на дежурство в место себя хирурга и принимает решение о выезде на место, предварительно дав рекомендации фельдшеру о продолжении инфузионной терапии струйно в 3 вены и отправке машины на берег реки к переправе и l 01. 00. выезжает из ЦРБ, прибытие к больной в 01. 50 мин. : состояние оценивается очень тяжелым, сознание на уровне сопора с периодическим психомоторным возбуждением. При осмотре: слизистые сухие, АД 80/50, ЧСС - 140 в 1 мин. , ЧД - 30. Конечности холодные, отсутствие пульса на лучевых артериях. Тоны сердца приглушены, ритмичные, в легких без хрипов. Живот вздут, напряжен, болезненный во всех отделах. Перистальтика не выслушивалась. l Реаниматологом сразу проведена пункция наружной яремной вены справа и переферической вены стопы справа. Продолжена инфузионная терапия: Хаес 10% 1500 мл. и кристаллоиды в общей сложности до 2000 мл. l

Клинические примеры: Больная «Р» , 39 лет. Введен мочевой катетер, получено 200 мл. светлой остаточной мочи. С целью купирования болевого синдрома неоднократно вводится анальгин 50% -12 мл. , сибазон 0, 5% - 4, 0 мл. , а также вводится этамзилат натрия 12, 5% - 8 мл. , викасол 1% в дозе 4 мл. l 02. 10. отмечалась некоторая стабилизация гемодинамики - АД = 100 -110/60, PS - 80 -90 ударов 1 мин. l 02. 10. реаниматолог по телефону информирует дежурного врача хирурга о женщине с внутрибрюшным кровотечением. Сообщает о нетранспортабельности больной и необходимости оперативного вмешательства. l 02. 20. Врач-хирург ставит в известность главного врача ЦРБ, которая дает рекомендации о вызове через санавиацию городских специалистов, т. к. расстояние до Сыктывкара ближе на 25 км. к месту оказания помощи. l 04. 15. выезжает бригада ЦРБ l 04. 40 выезжает бригада из Сыктывкара. l 05. 55. операционная бригада ЦРБ прибывает к месту и сразу приступает к оказанию медицинской помощи. Операционная бригада с г. Сыктывкара прибывает на 20 мин. позже. l 6. 00. больная переводится «на стол» , проводится премедикация, интубация и начало операции. Гемодинамика после перевода на ИВЛ нестабильная, проводится инфузия в 3 вены. Попытка катетеризации подключичной вены слева не удалась. l 06. 30. клиническая смерть, проведены реанимационные мероприятия. l 07. 55. констатирована биологическая смерть. l

Клинические примеры: Больная «Р» , 39 лет. Патологоанатомический диагноз: l Основной: l Нарушенная левосторонняя трубная беременность. l Осложнения. l Массивное внутрибрюшное кровотечение (около 4000 мл. ). Острое малокровие. Геморрагический шок. Выраженные расстройства микроциркуляции. Зернистая дистрофия миокарда, печени, почек. Фрагментация миокарда. Отек мозга, дислокация ствола мозга. l Допущенные дефекты на этапе ФАП: ü отсутствие настороженности, несвоевременная диагностика меющегося внутрибрюшного кровотечения; ü транспортировка больной не согласована с дежурным врачом ЦРБ; l потеря времени оказания медицинской помощи составила 2 часа 45 мин. l Ошибки, допущенные врачом - реаниматологом: ü единоличное принятие решения о выезде к тяжёлой больной с предполагаемым внутрибрюшным кровотечением без информирования администрации ЦРБ и организации мероприятий по сбору и организации выезда операционной бригады на место; l потеря времени составила 2 часа 55 мин. l Ошибки, допущенные хирургом ЦРБ: ü несвоевременное информирование о создавшейся ситуации администрации ЦРБ; ü несвоевременный сбор операционной бригады; l Дефекты, допущенные главным врачом ЦРБ: ü отсутствие в ЦРБ должной организации оказания экстренной хирургической помощи; ü отсутствие личного контроля над выполнением отданных распоряжений. l

Клинические примеры: Больная «К» , 32 года. 04. 05 г. – срочные роды. l В послеродовом периоде осуществлено две явки в женскую консультацию: l 23. 05 г. от внутриматочной контрацепции женщина отказалась. l 21. 09. 05 диагноз: Хронический эндометрит, Нарушение менструального цикла. l 18 декабря 2005 года: l 15. 40 – вызов БСП; l 16. 01 – больная осмотрена на дому дежурным фельдшером Скорой помощи: l Жалобы: на сильные схваткообразные боли внизу живота, тошнота, чувство страха, нехватки воздуха. l Анамнестические данные: l Со слов больной: Сегодня днем началась менструация (Дату предыдущей не помнит. В течение двух месяцев грудью не кормит. После родов менструация уже была). Днем выпила две таблетки обезболивающего препарата в зеленой оболочке (возможно – темпалгин). l Со слов мужа: Около 14. 30 женщина пожаловалась на недомогание. Однократно – жидкий стул, после посещения туалета женщина самостоятельно дойти до кровати уже не смогла. l Данные осмотра: Больная находится в состоянии психомоторного воздуждения, кричит. Выраженный цианоз губ, холодный липкий пот. АД 70/40 мм. рт. ст. ЧСС 120 в 1 мин. Живот мягкий, болезненный в нижних отделах. Перитонеальные симптомы отсутствуют. l Состояние расценено как крайне тяжелое. l Проведенные лечебные мероприятия: 1. Внутривенная инфузия 0, 9 % раствора хлорида натрия 500, 0 мл. (2 пакета по 250 мл. ) + допамин 200 мг. 2. В связи с усилением болей во время осмотра – анальгин 50% 4, 0 мл. внутривенно, струйно; 3. Дексаметазон 16 мг. внутривенно струйно. l

Клинические примеры: Больная «К» , 32 года. Для проведения интенсивной терапии и решения вопроса о транспортировке вызван «на себя» дежурный терапевт. l 16. 20 – больная осмотрена на дому дежурным терапевтом: l Жалобы: На ощущение нехватки воздуха. l Из анамнеза боли в животе появились остро около 15. 30 час, затем один раз стул, одышка, общая слабость. Акушерско-гинекологическую патологию, травмы отравления отрицает (в том числе и родственники). l При осмотре: Состояние крайне тяжелое. АД 70/50 мм. рт. ст. , пульс 120 в 1 мин. , частота дыхания 24 в 1 мин. , мечется, ЭКГ снять не удалось из-за психомоторного возбуждения. Кожа бледная, цианоз губ, зрачки расширены, в сознании, возбуждена, мечется в постели, отталкивает руками при осмотре. Стул самопроизвольный, без патологий, до трех раз. Диуреза и выделений нет (прокладка чистая). В легких дыхание жесткое, в нижних отделах ослабленное, единичные сухие хрипы, тоны сердца глухие, ритмичные, систолический шум. Живот мягкий, незначительно вздут, болезненный при поверхностной пальпации по всей поверхности. l Предварительный диагноз: Острый коронарный синдром (острый инфаркт миокарда, абдоминальная форма)? l Конкурирующий диагноз: расслаивающая аневризма брюшной аорты (внутреннее кровотечение)? l Лечебные мероприятия: 4. Ускорена инфузия физ. раствора до струйной (из за спадения вен и мышечной реакции инфузия проходила только капельно), 5. Преднизолон 120 мг. внутривенно; 6. Перед транспортировкой добавлен допамин 5. 0 в капельницу. 7. Морфина гидрохлорид 1, 0 внутривенно, струйно. l Больная расценена как нетранспортабельная. l

Клинические примеры: Больная «К» , 32 года. 16. 35 – кожные покровы менее бледные, психомоторное возбуждение меньше, АД 100/70. Больная подготовлена к тренспортировке. l 16. 40 – транспортировка в ЦРБ с внутривенным доступом; l 16. 42 – во время транспортировки – потеря сознания, отсутствие сердцебиения, пульсации на сонных артериях, АД 0/0 – сердечно-легочная реанимация с временным эффектом: спонтанное дыхание, пульсация на сонных артериях. Продолжена транспортировка в ЦРБ. l 16. 50 – вновь зарегистрирована остановка кровообращения. l 16. 55 – катетеризация подключичной вены и интубация трахеи, струйная инфузия и ИВЛ мешком Амбу. l 17. 00 – 4 -х кратно дефибрилляция – без эффекта. Медикаментозная терапия: 8. Адреналин 1, 0 мл. внутривенно каждые пять минут, 9. В 17. 00 и 17. 15 – атропин 1, 0 мл. , 10. В 17. 05 и 17. 10 – лидокоин 120 мг. l 17. 45 – в связи с отсутствием эффекта СЛР прекращена, зафиксирована биологическая смерть. l Труп направлен на вскрытие с предварительным диагнозом: острая сердечная недостаточность (абдоминальная форма острого инфаркта миокарды)? Внутреннее кровотечение неуточненного генеза (расслаивающая аневризма брюшной аорты? ) l Паталого-анатомический диагноз: l Основной: Нарушенная правосторонняя внематочная трубная беременность - разрыв стенки маточной трубы. l Осложнения: Массивное внутреннее внутрибрюшное кровотечение – 2, 5 л. Острое малокровие. Геморрагический шок. Выраженное малокровие внутренних органов. ДВС – синдром. Расстройства микроциркуляции. Дистрофия паренхиматозных органов. Очаговая фрагментация миокарда. Отек легких. Отек головного мозга. l Сопутствующий: Хронический поверхностный гастрит. l

Клинические примеры: Больная «К» , 32 года. l Выявленные недостатки в оказании экстренной медицинской помощи: Задержка выезда фельдшера по данному вызову; l Вызов врача-терапевта фельдшером на «себя» повлек за собой дальнейшую необоснованную отсрочку в оказании медицинской помощи; l Недостатки диагностики, приведшие к ошибке в верификации диагноза у больной 32 -х лет с недостаточным риском по сердечно-сосудистой патологии: l • • игнорирование терапевтом анамнеза, собранного фельдшером, отсутствие элекрокардиограммы (на всех этапах); Неадекватная терапия критического состояния; l Задержка транспортировки больной в ЦРБ при очевидных показаниях к госпитализации; l Неукомплектованность Скорой помощи инфузионными средами, как в количественном, так и в качественном выражении (кристаллоиды, коллоиды), что приводит к невозможности оказания адекватной противошоковой терапии. l

СПАСИБО ЗА ВНИМАНИЕ !
Внематочная беременность.ppt