ВЛТ и ВИЧ лекция (2009).ppt
- Количество слайдов: 138

внелегочные формы туберкулеза ВИЧ-ассоциированный туберкулез кафедра фтизиопульмонологии БГМУ

План лекции • Эпидемиология внелегочного туберкулеза (ВЛТ) • Патогенез, различных форм ВЛТ • Клиника, диагностика, диф. диагностика абдоминального туберкулеза • Клиника, диагностика, диф. диагностика туберкулеза периферических лимфатических узлов • БЦЖ-оститы • ВИЧ-ассоциированный туберкулез


Динамика заболеваемости туберкулезом и внелегочным туберкулезом населения Республики Беларусь(1975 -2009 гг. ) 49, 9 44, 7 47, 5 46, 6 50, 6 28, 2 46, 8 45, 0 38, 8 38, 9 42, 5 29, 7 51, 1 49, 8 41, 8 38, 3 34, 2 31, 4 30, 2 19, 1 9, 7 9, 8 6, 7 5, 9 6, 0 5, 7 5, 8 5, 6 6, 1 6, 2 4. 7 5, 2 5, 0 4, 2 4, 4 4, 2 4, 3 3, 7 3, 6 4. 5 3, 2
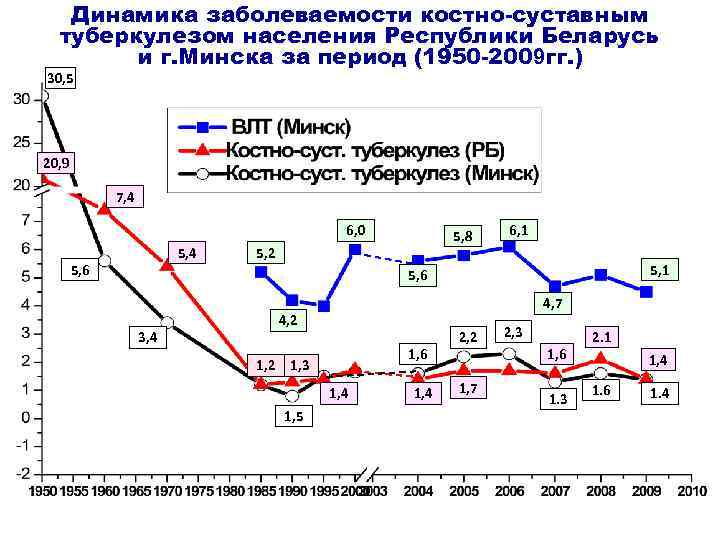
Динамика заболеваемости костно-суставным туберкулезом населения Республики Беларусь и г. Минска за период (1950 -2009 гг. ) 30, 5 20, 9 7, 4 6, 0 5, 4 5, 6 5, 8 5, 2 6, 1 5, 6 3, 4 4, 7 4, 2 1, 6 1, 2 1, 3 1, 4 1, 5 1, 4 2, 2 1, 7 2, 3 1, 6 1. 3 2. 1 1, 4 1. 6 1. 4

Заболеваемость внелегочными формами туберкулеза (2005 -2009 гг. ) З А Б О Л Е В А Е М О С Т Ь на 100 тысяч населения

Заболеваемость внелегочными формами туберкулеза в РБ (2005 -2009 гг. ) на 100 тыс. населения 2009 г. : всего внелегочные формы, (302 чел. ) в том числе: костносуставной 45, 0% мочеполовой (28, 5%) глаз (8, 3%) Периферимозговых ческих лимоболочек и фоузлов ЦНС (1, 0%) (13, 9%)

Удельный вес различных локализаций в структуре впервые заболевших внелегочным туберкулезом РБ (%) 1975 2000 1990 1985 2009 Костно-суст. Мочеполовой Глазной ЦНС Лимф. узлов
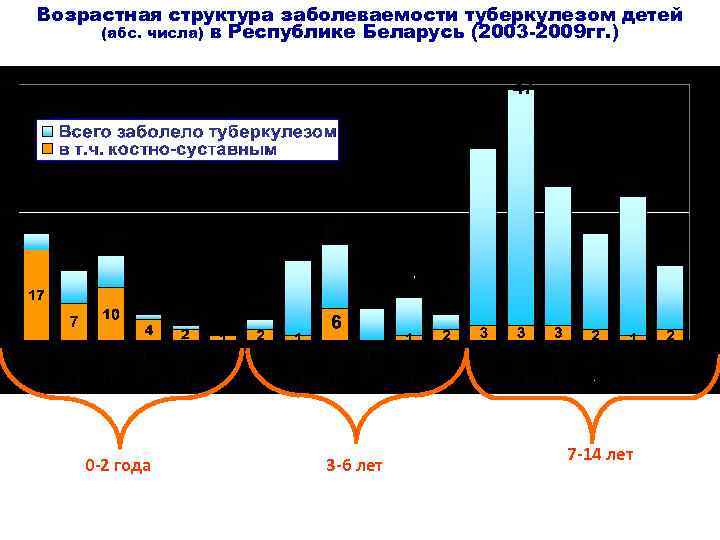
Возрастная структура заболеваемости туберкулезом детей (абс. числа) в Республике Беларусь (2003 -2009 гг. ) 0 -2 года 3 -6 лет 7 -14 лет
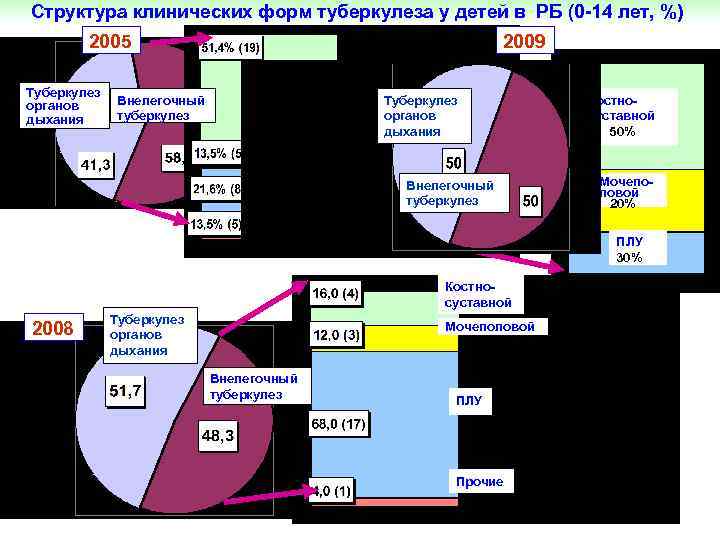
Структура клинических форм туберкулеза у детей в РБ (0 -14 лет, %) 2005 Туберкулез органов дыхания Внелегочный туберкулез 2009 Костносуставной Мочеполовой ПЛУ Туберкулез органов дыхания Внелегочный туберкулез Прочие Костносуставной 50% Мочепоповой 20% ПЛУ 30% Костносуставной 2008 Туберкулез органов дыхания Мочеполовой Внелегочный туберкулез ПЛУ Прочие

ВЛТ У ДЕТЕЙ: ГРУППЫ РИСКА - ДЕТИ С ВИРАЖОМ ТУБЕРКУЛИНОВОЙ ПРОБЫ; - ДЕТИ С ГИПЕРЕРГИЧЕСКОЙ РЕАКЦИЕЙЯ НА ПРОБУ МАНТУ 2 ТЕ; - КОНТАКТИРУЮЩИЕ С БОЛЬНЫМ ТУБЕРКУЛЕЗОМ ЧЕЛОВЕКОМ, ЖИВОТНЫМ; - ПРОЖИВАЮЩИЕ НА ТЕРРИТОРИИ ХОЗЯЙСТВ, НЕБЛАГОПОЛУЧНЫХ ПО ЗАБОЛЕВАНИЮ ТБ СКОТА; - ИМЕЮЩИЕ АКТИВНЫЙ ИЛИ НЕАКТИВНЫЙ ТУБЕРКУЛЕЗ ОРГАНОВ ДЫХАНИЯ; - ПРИНИМАЮЩИЕ ЦИТОСТАТИЧЕСКИЕ ПРЕПАРАТЫ, КОРТИКОСТЕРОИДНЫЕ ГОРМОНЫ; - СТРАДАЮЩИЕ САХАРНЫМ ДИАБЕТОМ; - ВИЧ-ИНФИЦИРОВАННЫЕ.

• • • Вегетация МБТ в очагах внелегочной локализации происходит в условиях повышенного ацидоза и анаэробиоза, поэтому: жизнеспособность и ферментативная активность МБТ значительно снижена лекарственная устойчивость МБТ наблюдается реже при ВЛТ, как и при легочном, МБТ чаще всего устойчивы к стрептомицину, изониазиду, рифампицину МЛУ МБТ составляет до 27%. бактериологическое подтверждение диагноза ВЛТ не превышает 40%.

Патогенез ВЛТ • Источником инфекции является человек, животные, птицы (туберкулез не только антропонозная, но и зоонозная инфекция). Из организма животных, птиц возбудитель выделяется с молоком, фекалиями, мочой, истечениями из носа. • Наиболее опасно заражение в раннем детском возрасте (могут развиваться генерализованные формы). • 7 -13 -летние дети реже заболевают ВЛТ. • В 14 -16 лет у инфицированных ранее подростков может происходить реактивация первичной инфекции и ВЛТ протекает более тяжело. Восприимчивость зависит от генетических факторов, резистентности организма, сочетания внешних и внутренних факторов.

Патогенез ВЛТ • ВЛТ развивается в результате первичной лимфогематогенной диссеминации МБТ с образованием очагов туберкулезного воспаления в легких, внутригрудных ЛУ и в различных органах. • У детей старшего возраста возможна поздняя генерализация (обострение процесса в старых очагах в легких или ЛУ). • Первичный внелегочный очаг возникает на фоне общей туберкулезной диссеминации и представляет собой туберкулезный бугорок (на месте заноса МБТ образуется скопление специфических клеточных элементов, вокруг зона неспецифической грануляционной ткани).

Патогенез ВЛТ • Для возникновения внелегочного очага (в период облигатной бактериемии) необходимы определенные условия микроциркуляции: - обширность микроциркуляторного бассейна, - замедленный кровоток, -тесный контакт кровеносного русла с тканями. • Эти условия имеются только в немногочисленных анатомических зонах. Поэтому каждой локализации ВЛТ свойственно свое строго определенное место расположения первоначальных туберкулезных очагов. • ВЛТ начинается с бугорковых поражений органов в следующих анатомических зонах:

Расположение первоначальных туберкулезных очаговых поражений при ВЛТ - Кости, суставы: миелоидный костный мозг (тела позвонков, эпиметафизы трубчатых костей); - Почки: кортикальный слой почечной паренхимы; - Мужские половые органы: гроздевидное или лозообразное сплетение; - Женские половые органы: (ампулярная часть маточнойтрубы); - Глаза: увеальный тракт, хориодея; - Кожа: капилярный, субэпидермальный слой.
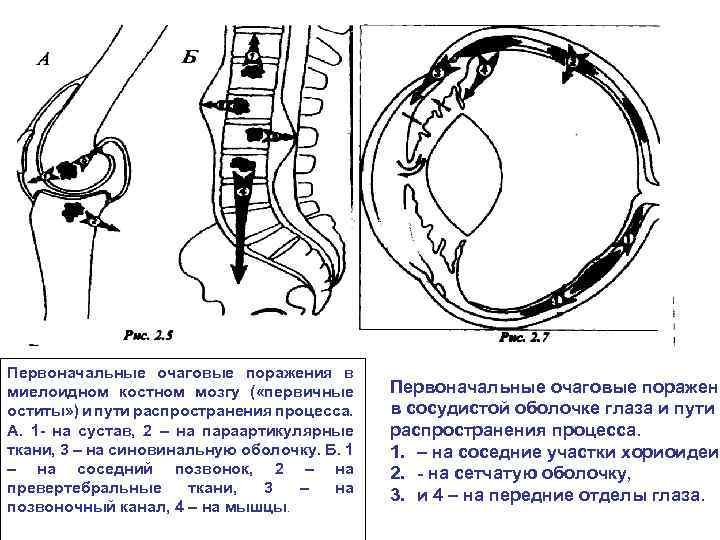
Первоначальные очаговые поражения в миелоидном костном мозгу ( «первичные оститы» ) и пути распространения процесса. А. 1 - на сустав, 2 – на параартикулярные ткани, 3 – на синовинальную оболочку. Б. 1 – на соседний позвонок, 2 – на превертебральные ткани, 3 – на позвоночный канал, 4 – на мышцы. Первоначальные очаговые поражени в сосудистой оболочке глаза и пути распространения процесса. 1. – на соседние участки хориоидеи, 2. - на сетчатую оболочку, 3. и 4 – на передние отделы глаза.
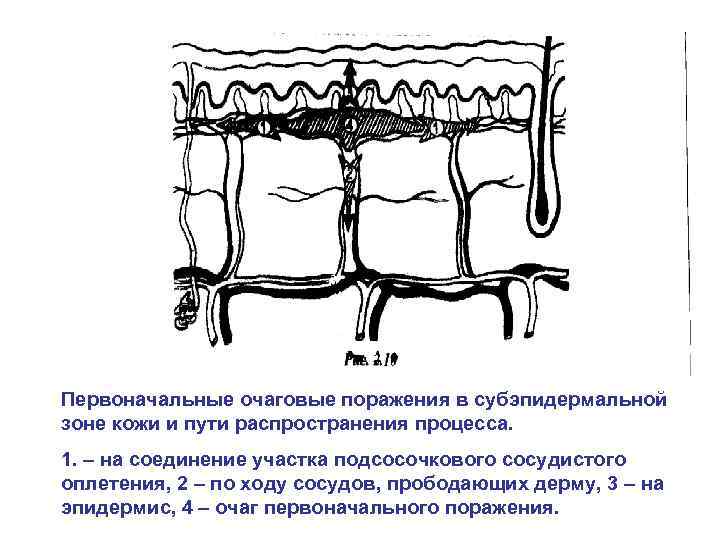
Первоначальные очаговые поражения в субэпидермальной зоне кожи и пути распространения процесса. 1. – на соединение участка подсосочкового сосудистого оплетения, 2 – по ходу сосудов, прободающих дерму, 3 – на эпидермис, 4 – очаг первоначального поражения.
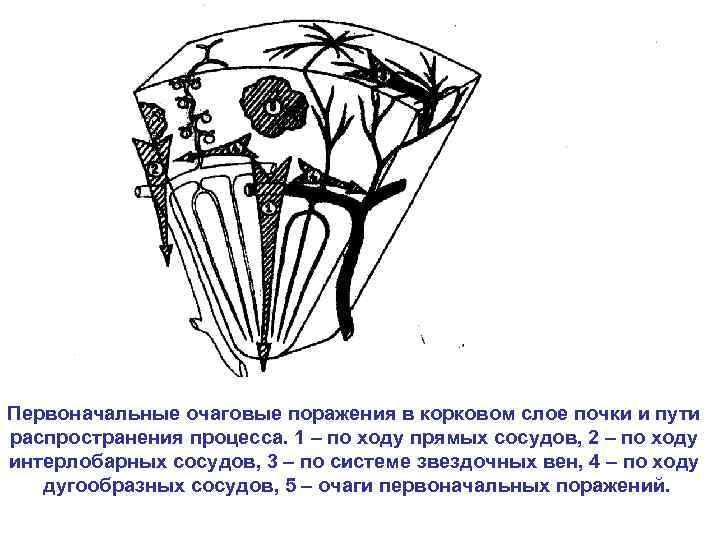
Первоначальные очаговые поражения в корковом слое почки и пути распространения процесса. 1 – по ходу прямых сосудов, 2 – по ходу интерлобарных сосудов, 3 – по системе звездочных вен, 4 – по ходу дугообразных сосудов, 5 – очаги первоначальных поражений.
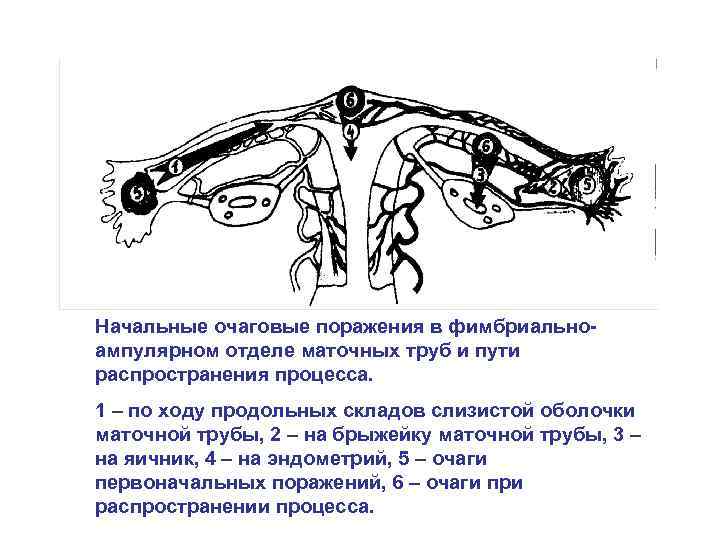
Начальные очаговые поражения в фимбриальноампулярном отделе маточных труб и пути распространения процесса. 1 – по ходу продольных складов слизистой оболочки маточной трубы, 2 – на брыжейку маточной трубы, 3 – на яичник, 4 – на эндометрий, 5 – очаги первоначальных поражений, 6 – очаги при распространении процесса.

ВАРИАНТЫ РАЗВИТИЯ ПЕРВОНАЧАЛЬНЫХ ТУБЕРКУЛЕЗНЫХ ОЧАГОВ ПОРАЖЕНИЙ ОРГАНОВ 1. бессимптомное полное рассасывание бугорков (чаще всего); 2. частичное рассасывание с рубцеванием; 3. частичная или полная инкапсуляция казеозного очага с сохранением в них МБТ; 4. развитие тяжелых, в том числе полиорганных форм заболевания.

ПАРАСПЕЦИФИЧЕСКИЕ РЕАКЦИИ -КОЖНЫЕ (УЗЛОВАТАЯ ЭРИТЕМА) -КЕРАТОКОНЪЮТИВИТЫ; -СУСТАВНОЙ СИНДРОМ; -ПОЛИСЕРОЗИТЫ (ПЛЕВРИТ, ПЕРИКАРДИТ, ПЕРИТОНИТ); -НЕФРОПАТИИ; -ПОРАЖЕНИЯ МИОКАРДА (НЕСПЕЦИФИЧ. МИОКАРДИТ); - ГЕМАТОЛОГИЧЕСКИЕ СИНДРОМЫ.


Туберкулез поясничного отдела позвоночника (L 1 -L 2)

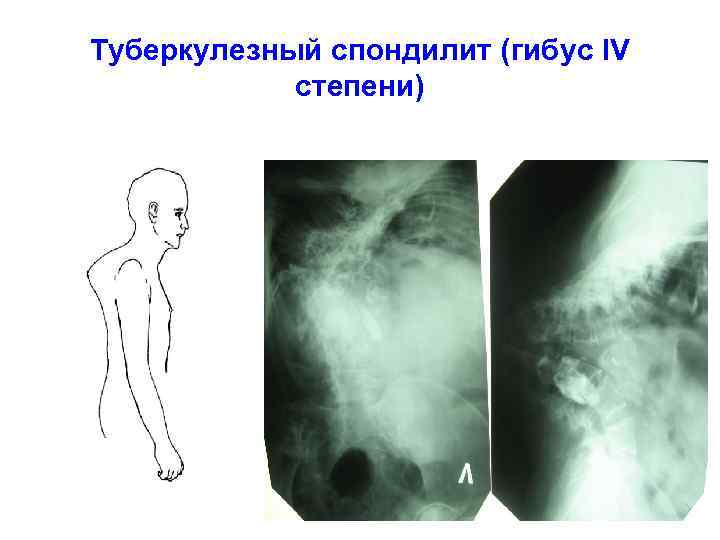
Туберкулезный спондилит (гибус IV степени)
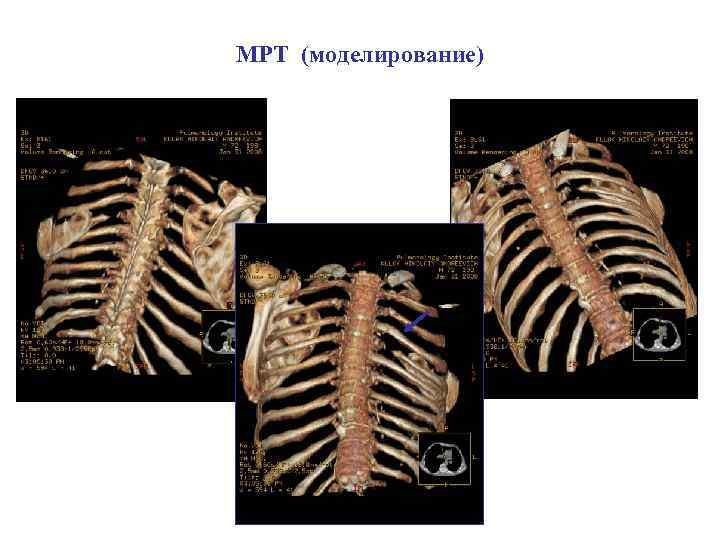
МРТ (моделирование)

Структура заболеваемости туберкулезом детей в РБ (2004 -2009 гг. , абс. числа)
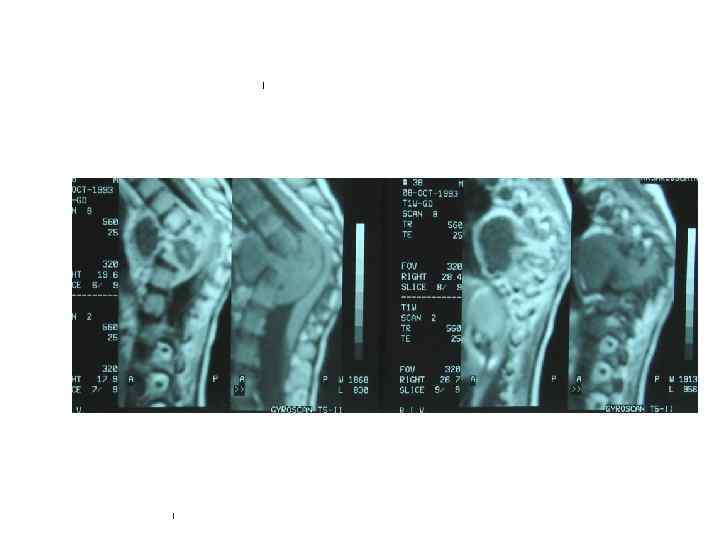
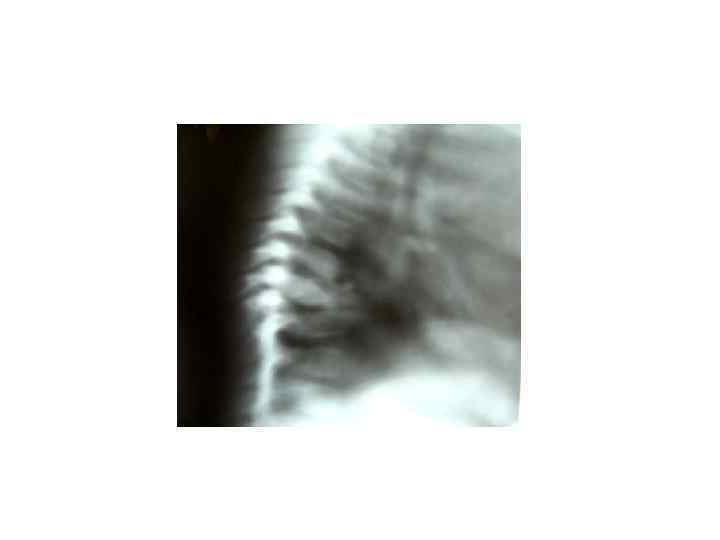
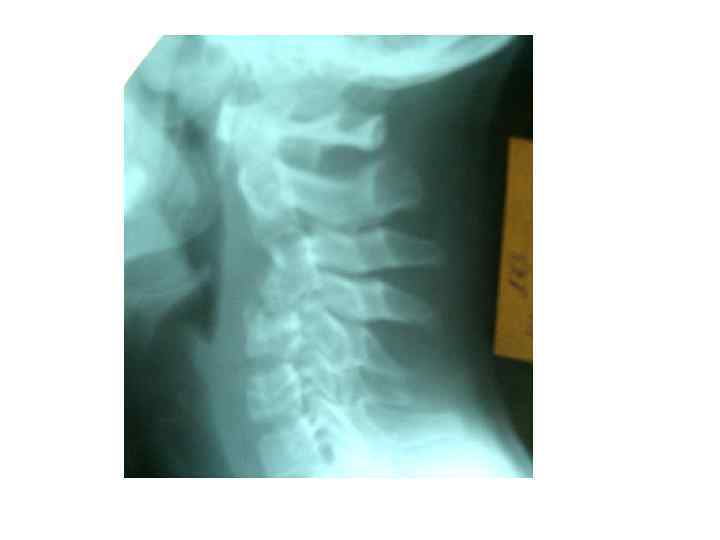

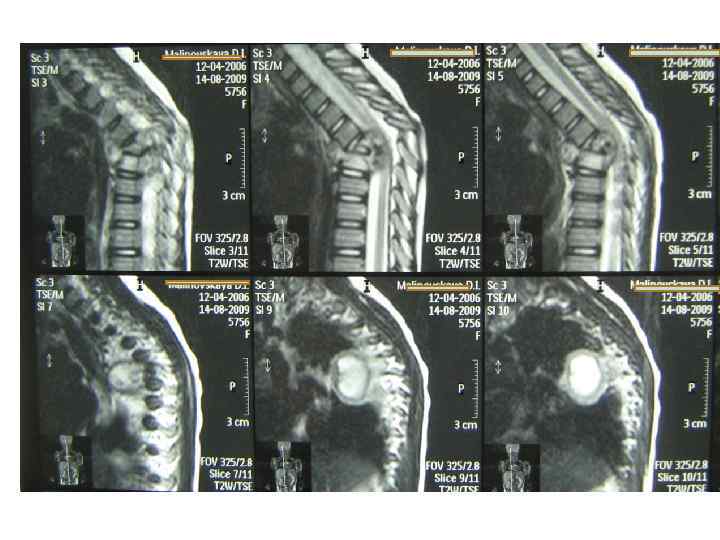
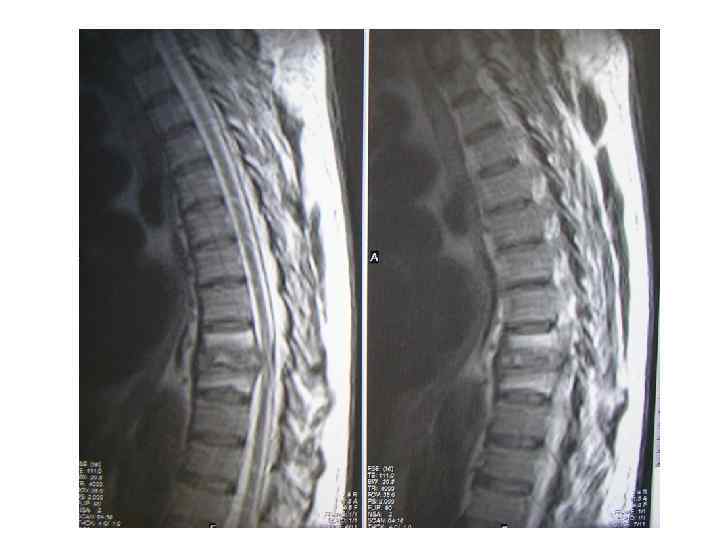
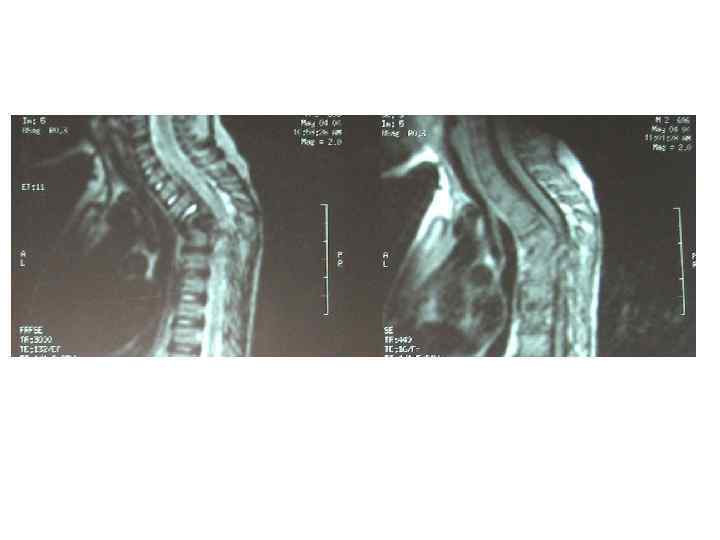
Последствия туберкулезного спондилита, перенесенного в детстве (МРТ)
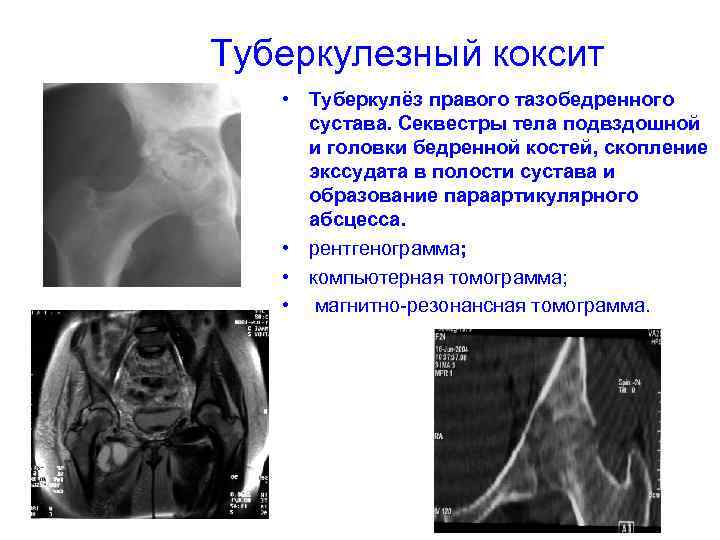
Туберкулезный коксит • Туберкулёз правого тазобедренного сустава. Секвестры тела подвздошной и головки бедренной костей, скопление экссудата в полости сустава и образование параартикулярного абсцесса. • рентгенограмма; • компьютерная томограмма; • магнитно-резонансная томограмма.

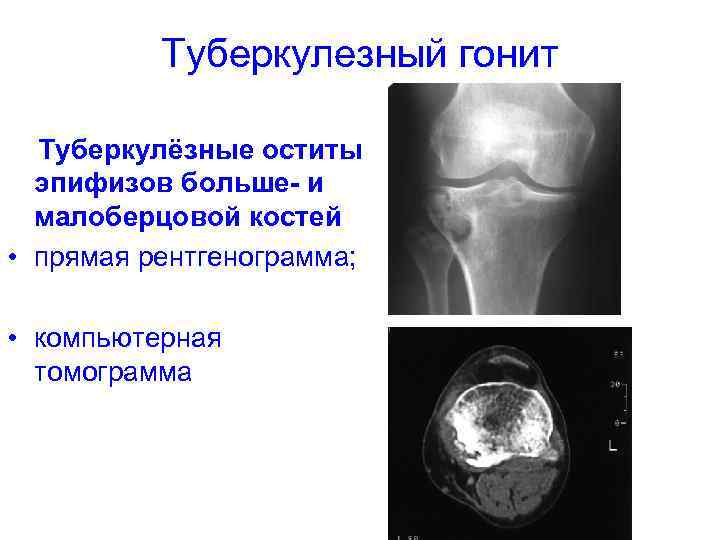
Туберкулезный гонит Туберкулёзные оститы эпифизов больше- и малоберцовой костей • прямая рентгенограмма; • компьютерная томограмма


Симптомокомплекс БЦЖ-остита у детей - Возраст до 3 -х лет Вакцинация БЦЖ в анамнезе Отрицание контакта с ТВ R 0 – обширная деструкция кости Незначительные местные изменения Хорошее общее состояние ребенка Малая диагностическая ценность туберкулиносеро- и иммунодиагностики.

Диаскинтест (аллерген туберкулезный рекомбинантный) • Создан на базе двух рекомбинантных белков ESAT-6 и CFP-10. Содержит два антигена, присутствующие в вирулентных штаммах микобактерий туберкулеза и отсутствующие в вакцинном штамме БЦЖ. • Новый реагент для кожного теста, предназначенный для скрининговой диагностики туберкулезной инфекции, разработан в НИИ молекулярной медицины ММА им. И. М. Сеченова. • Вводится внутрикожно в дозе 0, 2 мкг в 0, 1 мл. Техника постановки и учет проводится аналогично пробе Манту с 2 ТЕ. • У детей предназначен для дифференциальной диагностики туберкулеза и осложнений БЦЖвакцинации
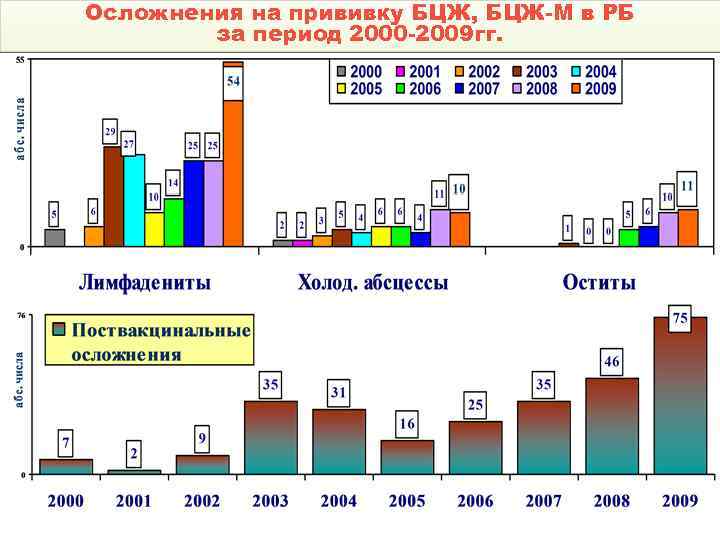
Осложнения на прививку БЦЖ, БЦЖ-М в РБ за период 2000 -2009 гг.
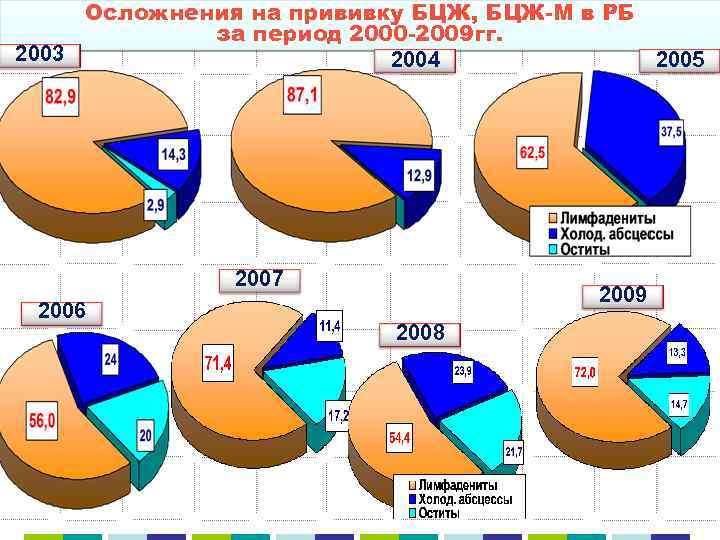
Осложнения на прививку БЦЖ, БЦЖ-М в РБ за период 2000 -2009 гг. 2003 2004 2005 2007 2006 2009 2008
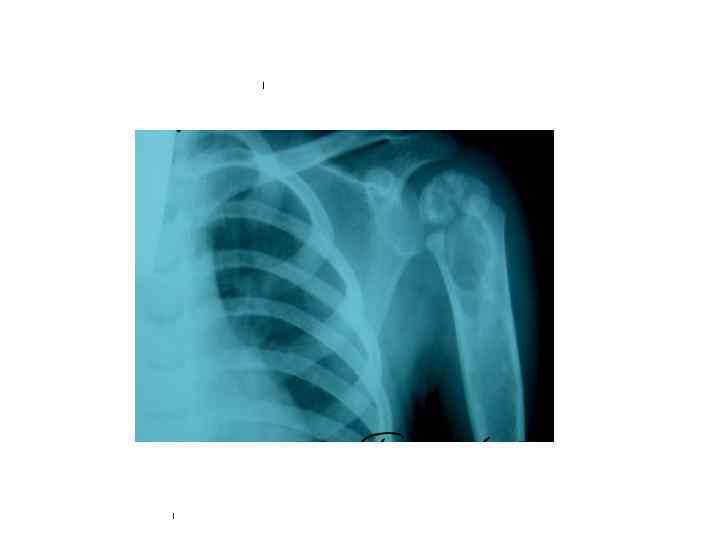
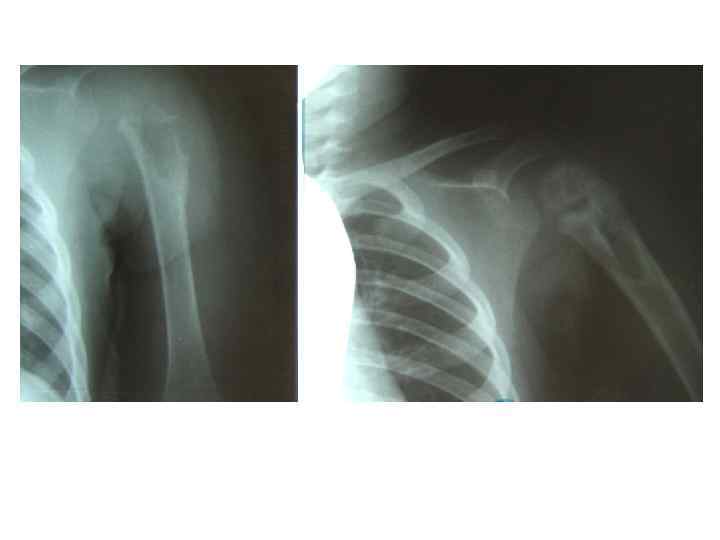
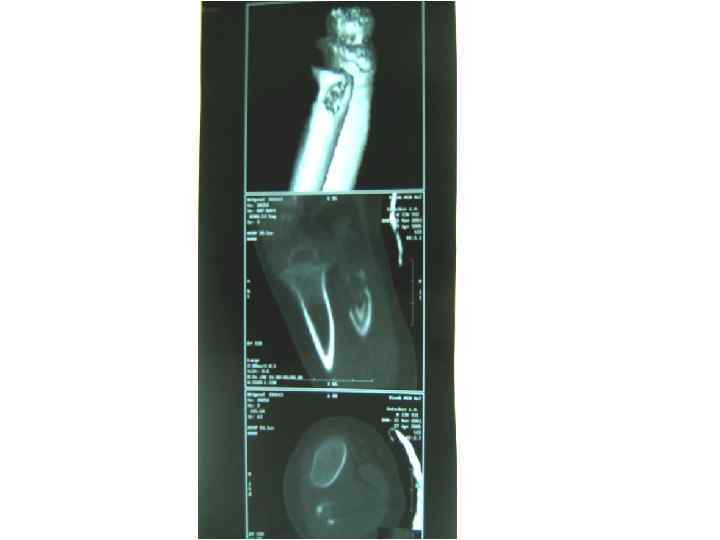
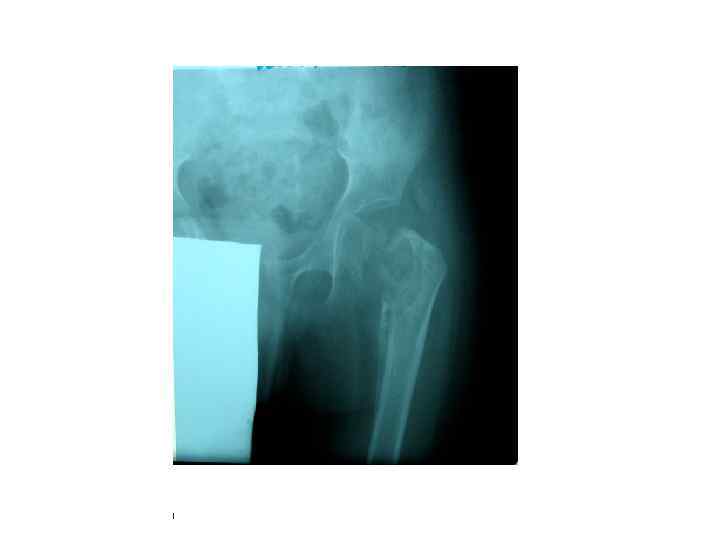
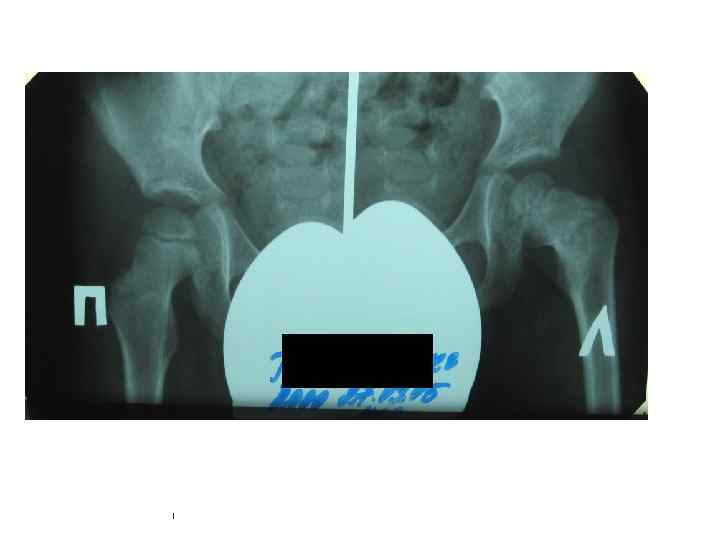
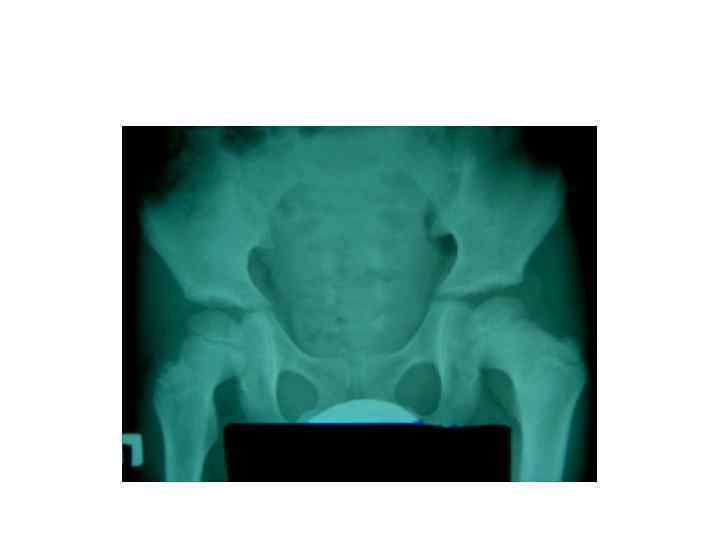

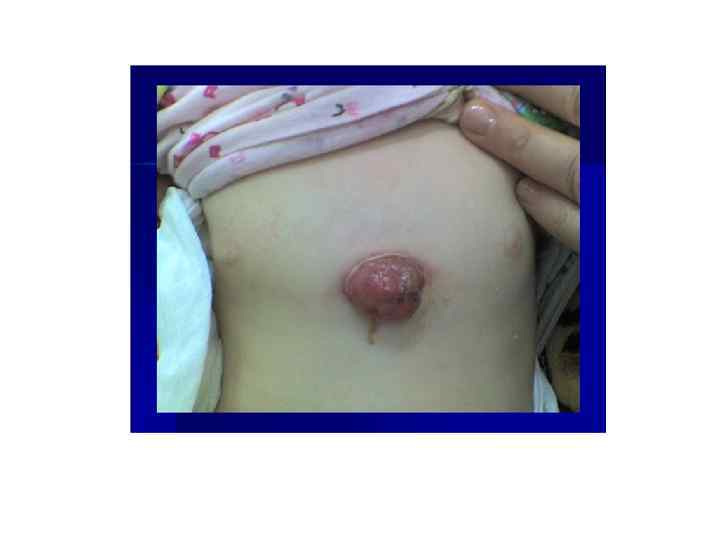
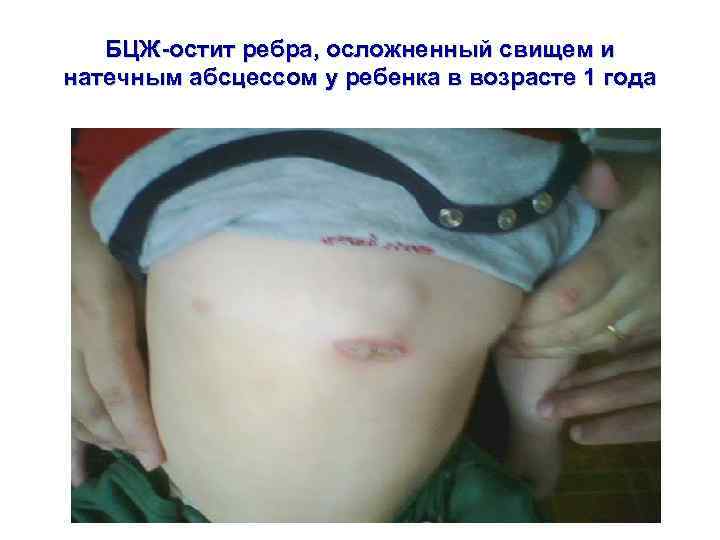
БЦЖ-остит ребра, осложненный свищем и натечным абсцессом у ребенка в возрасте 1 года
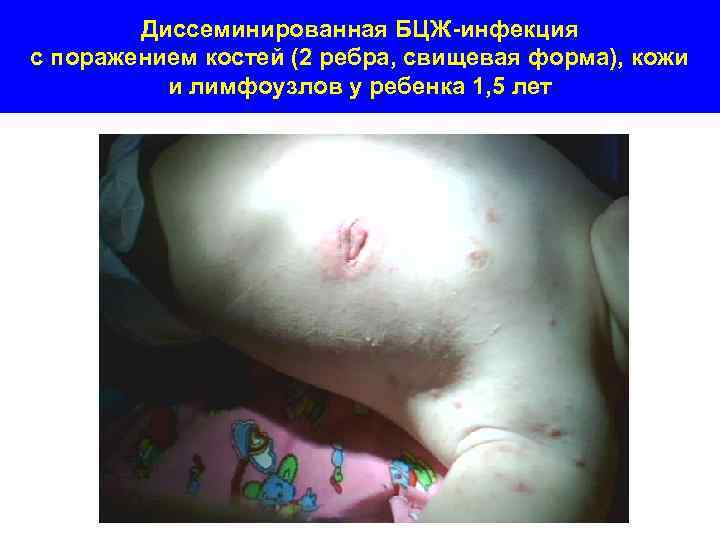
Диссеминированная БЦЖ-инфекция с поражением костей (2 ребра, свищевая форма), кожи и лимфоузлов у ребенка 1, 5 лет
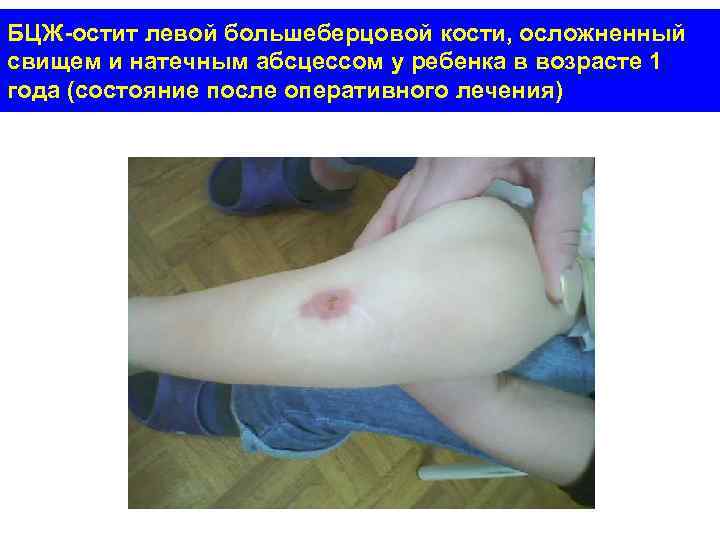
БЦЖ-остит левой большеберцовой кости, осложненный свищем и натечным абсцессом у ребенка в возрасте 1 года (состояние после оперативного лечения)

ТУБЕРКУЛЕЗ ОРГАНА ЗРЕНИЯ • Частота туберкулёзных поражений среди всех заболеваний глаз колеблется от 1, 3 до 5%. • Доля туберкулёза глаз значительно возрастает в группе воспалительных заболеваний сосудистой оболочки (увеитов)- ОТ 6, 8% до 63%. • В конце прошлого столетия заболеваемость туберкулёзом глаз снизилась более чем на 50% • в структуре внелёгочного туберкулёза туберкулёзные поражения глаз занимают 4 -е место.

Туберкулез органа зрения (один из вариантов развития процесса) Для детей характерно параспецифическое (туберкулёзно-аллергическое) поражения глаз. Характеризуется неспецифическими морфологическими проявлениями из- за гиперсенсибилизацией тканей глазного яблока продуктами распада МБТ исходят из очага специфического воспаления в другом органе.

• Туберкулёз глаз — местное проявление гематогенной диссеминации МБТ, начинающейся с образования бугорков в тканях глазного яблока, чаще — в сосудистой оболочке глаза (хориоидеи). • После формирования «первичных» туберкулёзных очагов (бугорков) может быть : • Полное рассасывание бугорков, (возможна лишь деструкция пигментного эпителия сетчатки без формирования полноценного рубца). • Частичное рассасывание бугорка с образованием рубца сетчатки и хориоидеи (возможны неблагоприятные последствия со снижением зрительных функций, повышением или снижением внутриглазного давления, помутнений оптических сред

• Частичная или полная инкапсуляция казеознонекротических туберкулёзных очагов с сохранением в поражённых тканях глаза персистирующих МБТ. Имеет наибольшее клиническое значение. • Прогрессирующее развитие в оболочках глаза туберкулёзного процесса в результате непосредственного распространения из «первичного» очага (чаще у детей и подростков).
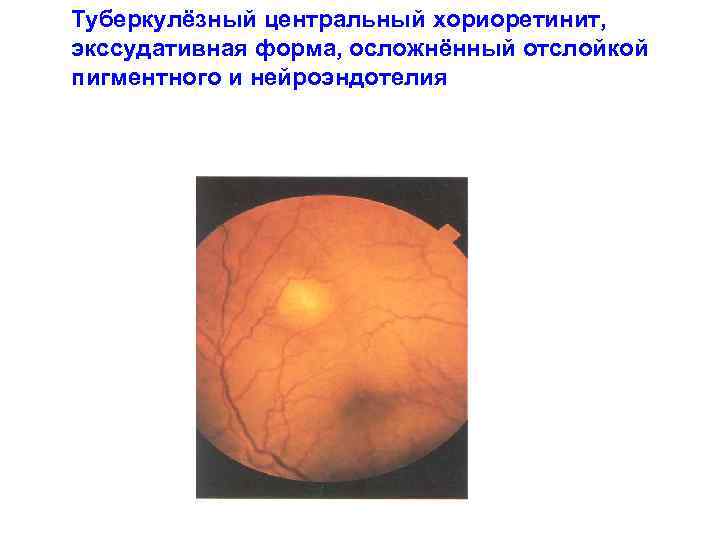
Туберкулёзный центральный хориоретинит, экссудативная форма, осложнённый отслойкой пигментного и нейроэндотелия
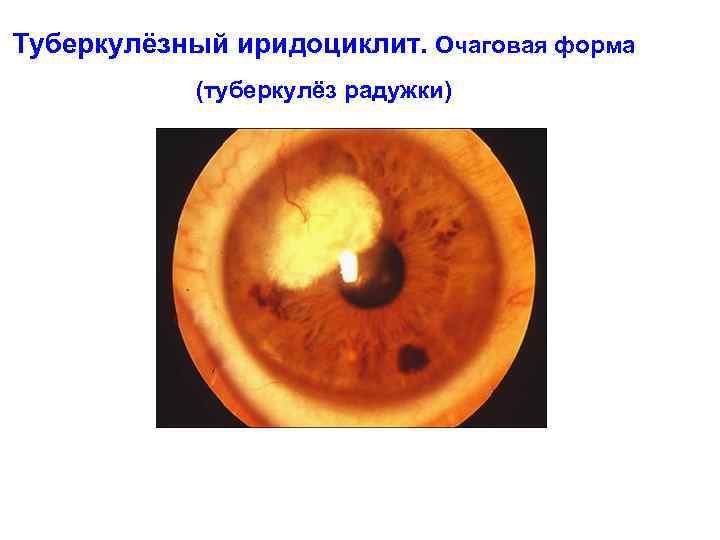
Туберкулёзный иридоциклит. Очаговая форма (туберкулёз радужки)
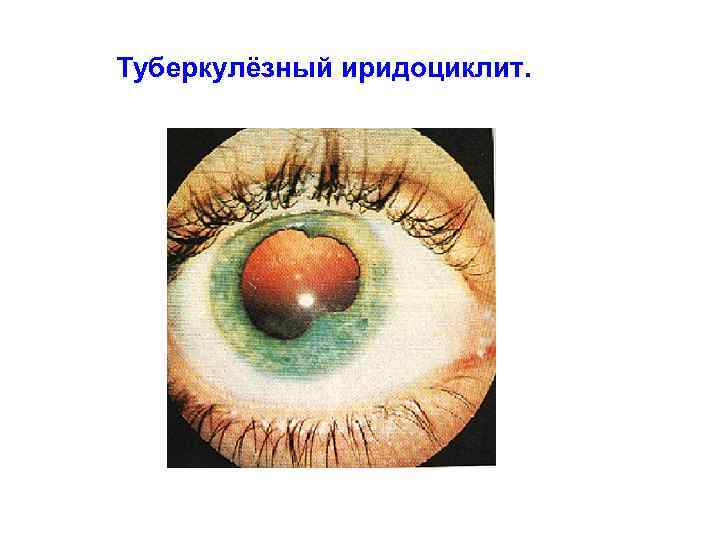
Туберкулёзный иридоциклит.

Туберкулез кожи Поражения кожи, вызванные МБТ, представляют собой заболевания, различающихся по клиническим и морфологическим проявлениям и исходу. В очагах кожного туберкулеза наиболее часто обнаруживают МБТ человеческого типа, реже - бычьего и крайне редко - птичьего. Ø Человеческий ((typ. humanus)) – 94 -95% Ø Бычий (typ. bovinus) – 4 -5% Ø Птичий (typ. avium)– менее 1%

Патогенез Туберкулез кожи возникает вследствии: -нарушения различных физиологических функций кожи, - снижения иммунитета, - развития сенсибилизации. МБТ попадают в кожу чаще всего гематогенным или лимфогенным путем из туберкулезного очага во внутренних органах или per continuitatem с подлежащих органов и тканей, пораженных туберкулезом.

Классификация 1. Локализованные формы § туберкулезная волчанка § коликвативный туберкулез (скрофулодерма) бородавчатый туберкулез язвенный туберкулез кожи и слизистых индуративная эритема Базена § § § 2. Диссеминированные § § § милиарный туберкулез лишай золотушных папулонекротический туберкулез кожи

Туберкулезная волчанка • Наиболее частая форма туберкулеза кожи, характеризуется хроническим, медленным, прогрессирующим течением и наклонностью к расплавлению тканей. Заболевание обычно начинается в детстве и тянется годами, иногда в течение всей жизни. Редко бывает у взрослых. • Локализуется чаще всего на лице, особенно на носу (80% случаев), щеках, верхней губе, реже на шее, туловище, конечностях, нередко на слизистых оболочках (почти 70% больных). •
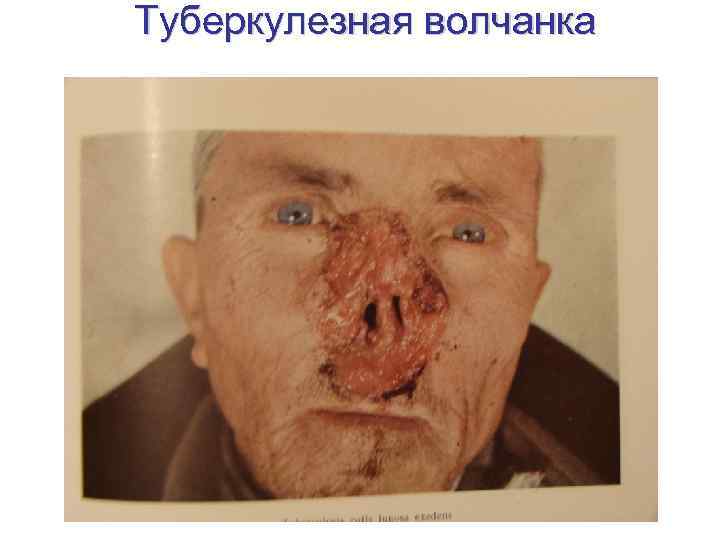
Туберкулезная волчанка
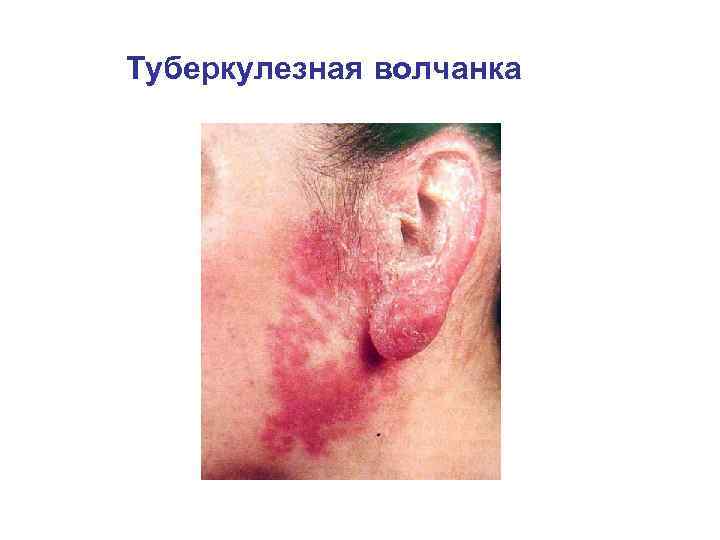
Туберкулезная волчанка
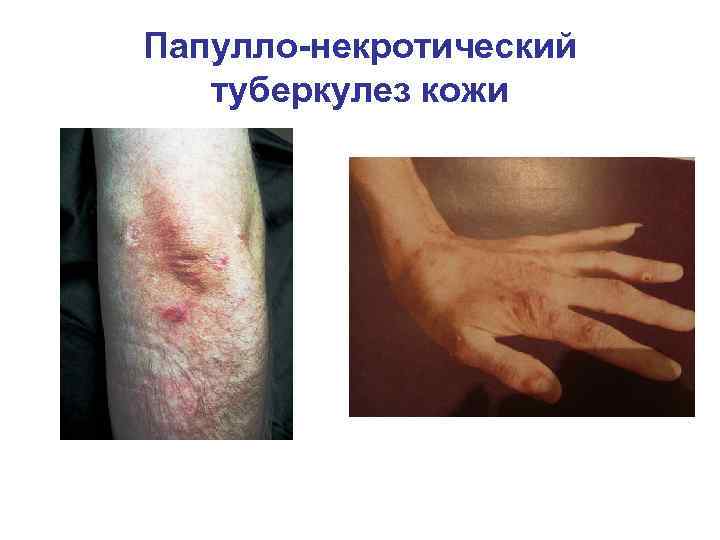
Папулло-некротический туберкулез кожи
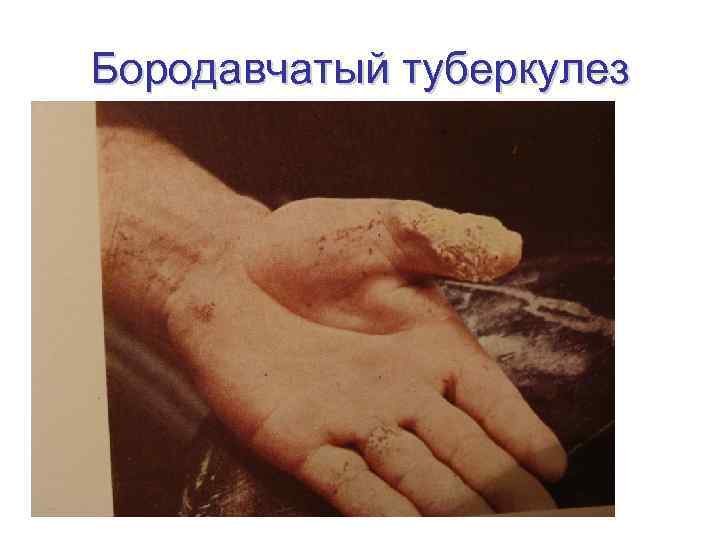
Бородавчатый туберкулез
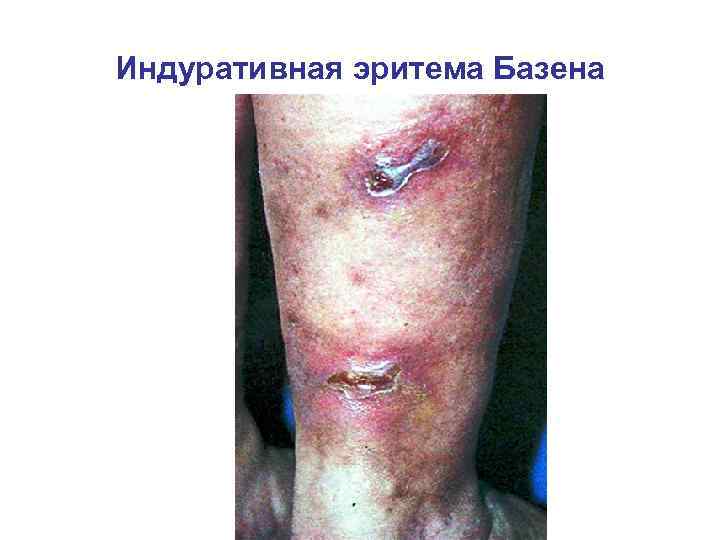
Индуративная эритема Базена
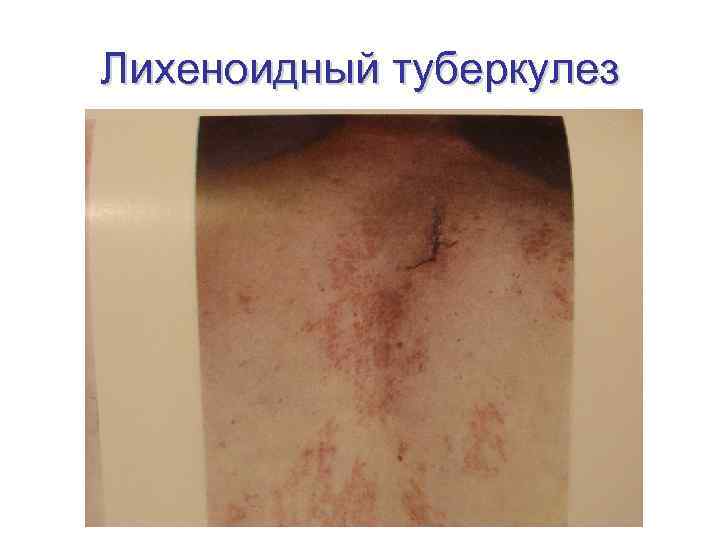
Лихеноидный туберкулез
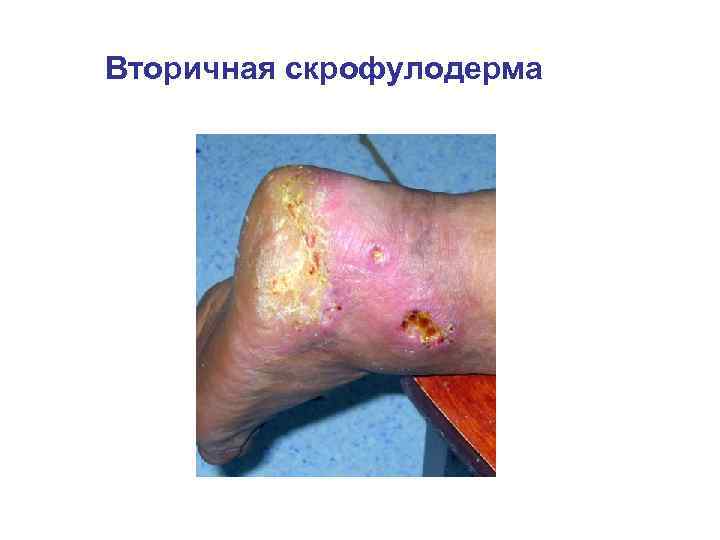
Вторичная скрофулодерма
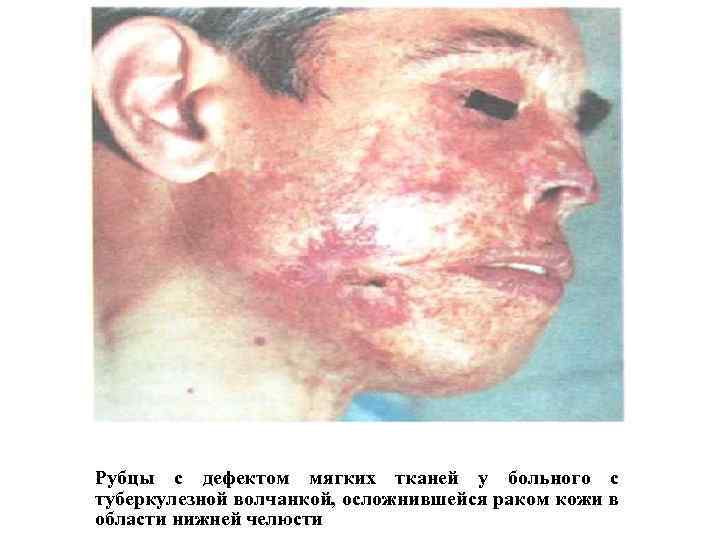
Рубцы с дефектом мягких тканей у больного с туберкулезной волчанкой, осложнившейся раком кожи в области нижней челюсти

Туберкулез почек Экскреторная урограмма. • множественный туберкулёзный папиллит левой почки • поликавернозный туберкулёз левой почки, туберкулёз левого мочеточника с множественными стриктурами.

Туберкулез левой почки и мочеточника Экскреторная урограмма. • Поликавернозный туберкулёз левой почки, туберкулёз левого мочеточника с множественными стриктурами.
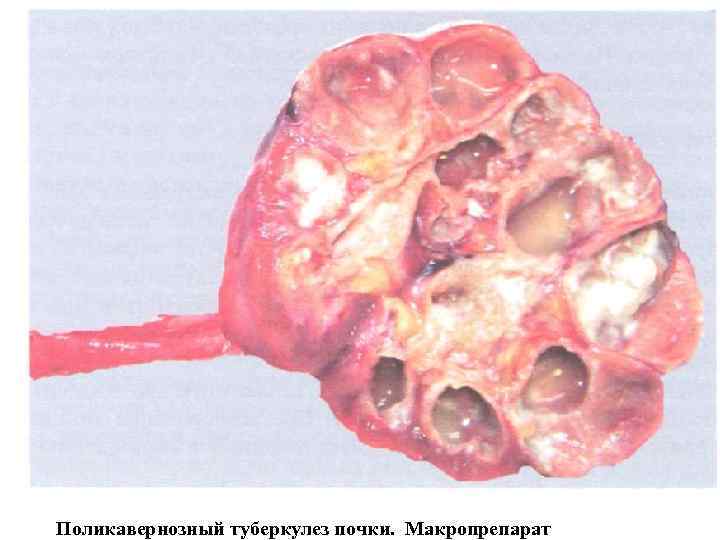
Поликавернозный туберкулез почки. Макропрепарат

Туберкулез мочевого пузыря Эндофотограмма. туберкулёзные бугорки на слизистой оболочке мочевого пузыря

ТУБЕРКУЛЁЗ МУЖСКИХ ПОЛОВЫХ ОРГАНОВ • Заболевают мужчины в период наибольшей половой активности, т. е. в возрасте от 21 до 50 лет. • Туберкулёз половой системы у детей практически не встречается, редко бывает у юношей до достижения половой зрелости. • 30% случаев - изолированное поражение придатков яичек, семявыносящих протоков; • 15, 0% - предстательной железы, семенных пузырьков; • сочетанное поражение – 55, 0% случаев. • Наиболее часто туберкулёз половых органов сочетается с туберкулёзом мочевыделительной системы - 35% и туберкулёзом лёгких -14, 0%
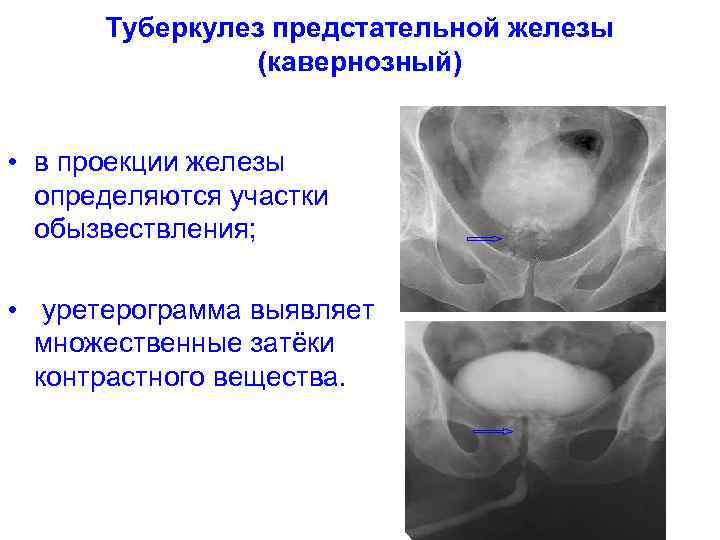
Туберкулез предстательной железы (кавернозный) • в проекции железы определяются участки обызвествления; • уретерограмма выявляет множественные затёки контрастного вещества.
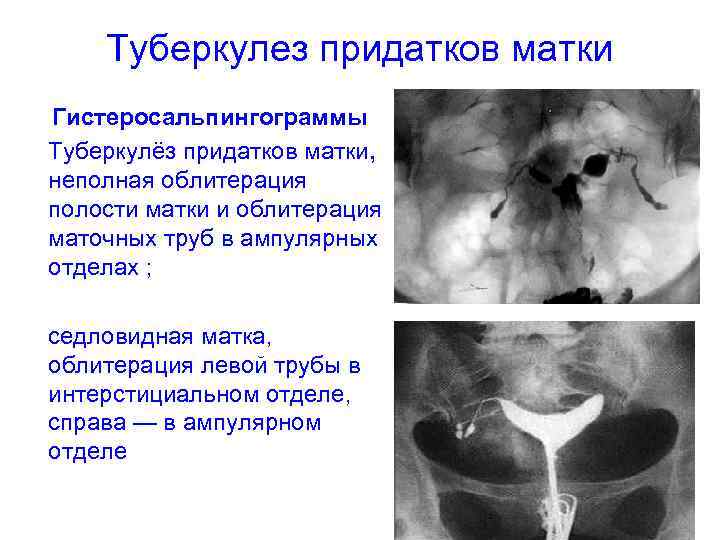
Туберкулез придатков матки Гистеросальпингограммы Туберкулёз придатков матки, неполная облитерация полости матки и облитерация маточных труб в ампулярных отделах ; седловидная матка, облитерация левой трубы в интерстициальном отделе, справа — в ампулярном отделе

АБДОМИНАЛЬНЫЕ ФОРМЫ ТУБЕРКУЛЁЗА туберкулёзный мезаденит, туберкулёзный перитонит, туберкулёз кишечника. • В кишечнике туберкулёзные бугорки и инфильтраты формируются в подслизистой оболочке подвздошной и слепой кишок с последующим распадом и рубцеванием. • Достоверные R-признаки при мезадените– обызвествлённые лимфатические узлы на снимках брюшной полости или при рентгеноскопии. • Менее достоверные симптомы туберкулезного мезаденита - нарушения моторики кишечника, динамическая непроходимость, опущение желудка и поперечно-ободочной кишки. • Существенное значение имеют: данные МРТ и КТ (визуализируются пакеты внутрибрюшных лимфатических узлов, в т. ч обызвествленные)

Туберкулезный мезаденит Формы: - инфильтративная - фиброзно-кавернозная Течение: - острое - хроническое Симптомы: - Штенберга - Клинна - Мак-Фендена R 0 - Кальцинаты брюшной полости (через 1, 5 -2 г. ) Осложнения: - перитонит, спаечная болезнь, холодные абсцессы.
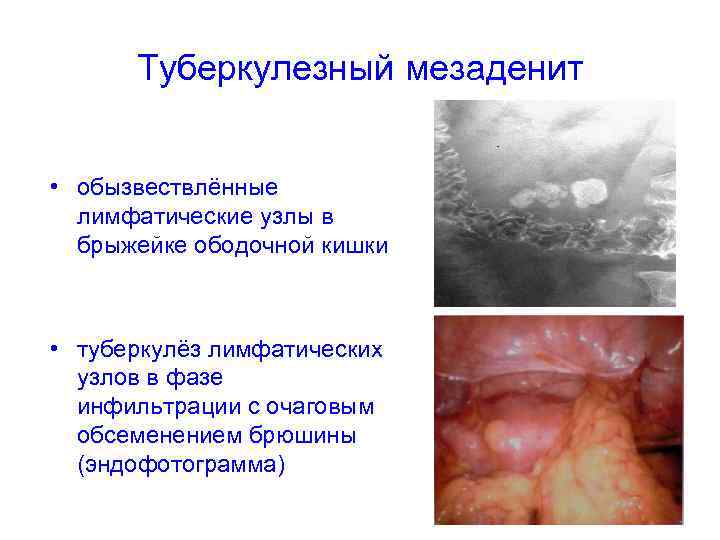
Туберкулезный мезаденит • обызвествлённые лимфатические узлы в брыжейке ободочной кишки • туберкулёз лимфатических узлов в фазе инфильтрации с очаговым обсеменением брюшины (эндофотограмма)

Туберкулез кишечника • Патогномоничных симптомов нет. • Диагноз ставится на основании комплекса клиникорентгенологических данных. • R - ирригоскопия, рентгеноскопия желудка и кишечника с пероральным контрастированием. Выявляется: ригидность стенок, зубчатость контуров пораженных отделов кишечника, изъязвления, рубцы и деформация стенок кишок, сужения просвета, патологические изгибы, нарушения моторики ЖКТ. • Стёртые формы заболевания могут проявляться рентгенологически лишь функциональными нарушениями.

Туберкулез периферических лимфатических узлов (ЛУ) Чаще всего поражаются регионарные к входным воротам инфекции ЛУ: подчелюстной области и шеи — 61, 0 -95, 0% подмышечные — 7, 0 -15, 0% паховые — 3, 0%-7, 0% локтевые —до 1% множественные поражения составляют — 7– 8%. В структуре внелегочных форм у детей и подростков составляет от 20 до 70%.

ТУБЕРКУЛЕЗ ПЕРИФЕРИЧЕСКИХ Л/УЗЛОВ КЛИНИЧЕСКИЕ ФОРМЫ: 1. ИНФИЛЬТРАТИВНАЯ 2. КАЗЕОЗНАЯ 3. ИНДУРАТИВНАЯ (ФИБРОЗНАЯ) ТЕЧЕНИЕ: 1. ОСТРОЕ 2. ПОДОСТРОЕ 3. БЕССИМПТОМНОЕ ДИФ. ДИАГНОСТИКА: БЦЖ- ЛИМФАДЕНИТ, ОСТРЫЙ НЕСПЕЦИФИЧЕСКИЙ ЛИМФАДЕНИТ, ТОКСОПЛАЗМОЗ, ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ, ФЕЛИНОЗ, ЛИМФОГРАНУЛЕМАТОЗ, САРКОИДОЗ, ЛИМФОЛЕЙКОЗ, ПОРОКИ РАЗВИТИЯ.
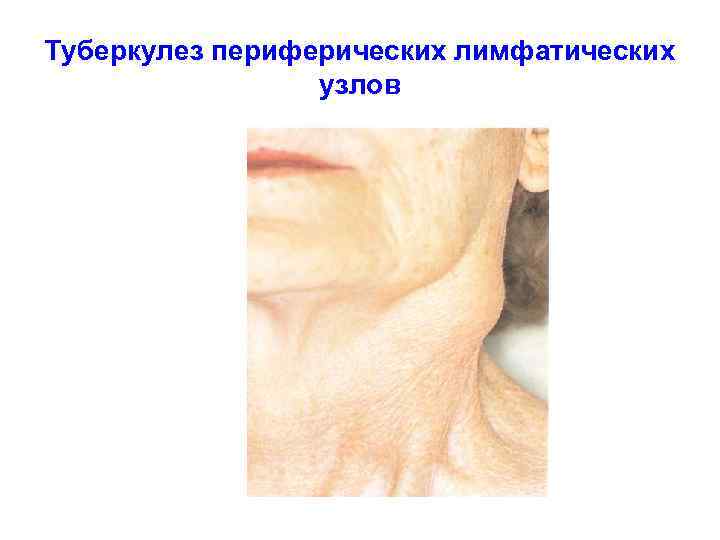
Туберкулез периферических лимфатических узлов


Инфекционный мононуклеоз • Возбудитель – вирус Эпштейна. Бара (лимфотропный из семейства герпесвирусов). • Характерно – атипичные мононуклеары в крови. • Чаще болеют в возрасте от 15 до 20 лет, заражение Электронная микроскопия вируса происходит через слюну больных или вирусоносителей

Инфекционный мононуклеоз Атипичные мононуклеары: мазок крови
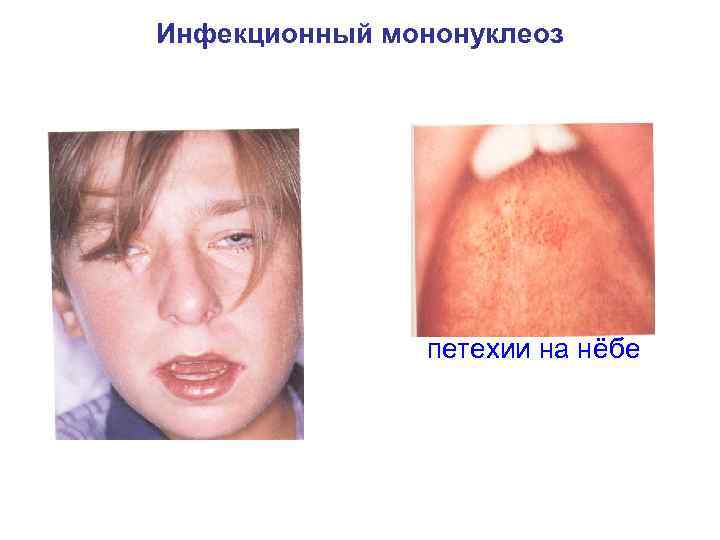
Инфекционный мононуклеоз петехии на нёбе
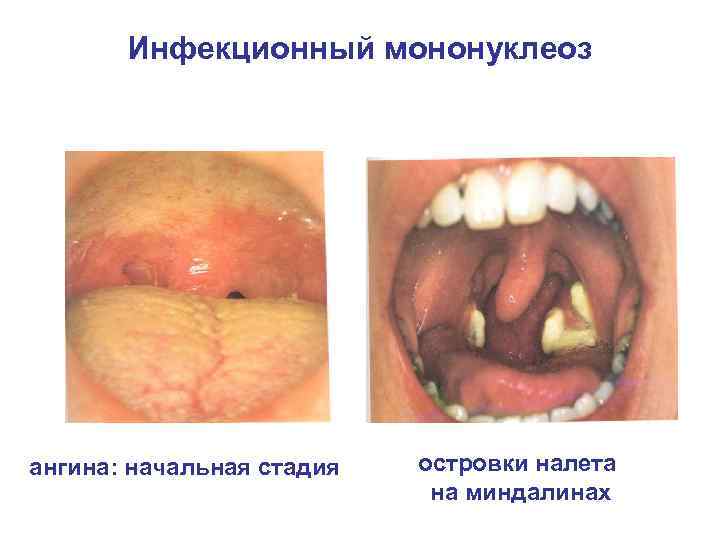
Инфекционный мононуклеоз ангина: начальная стадия островки налета на миндалинах
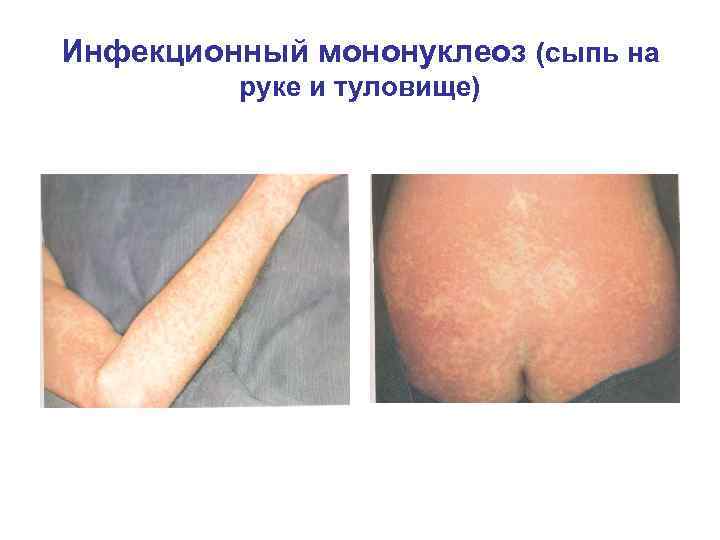
Инфекционный мононуклеоз (сыпь на руке и туловище)
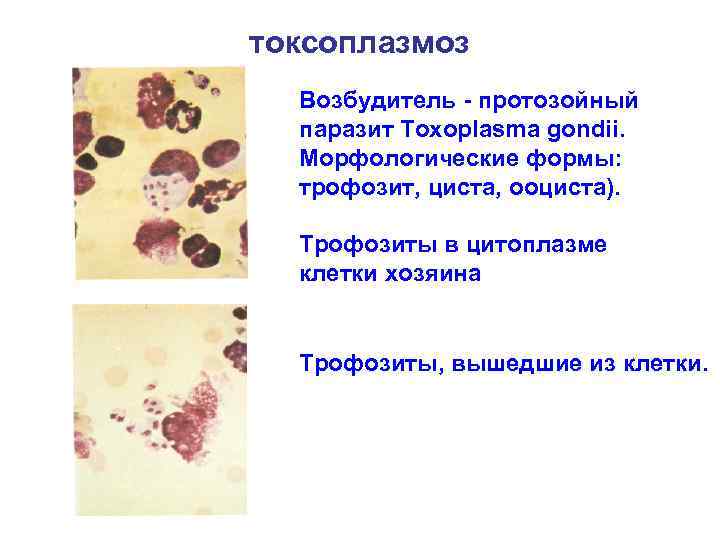
токсоплазмоз Возбудитель - протозойный паразит Toxoplasma gondii. Морфологические формы: трофозит, циста, ооциста). Трофозиты в цитоплазме клетки хозяина Трофозиты, вышедшие из клетки.
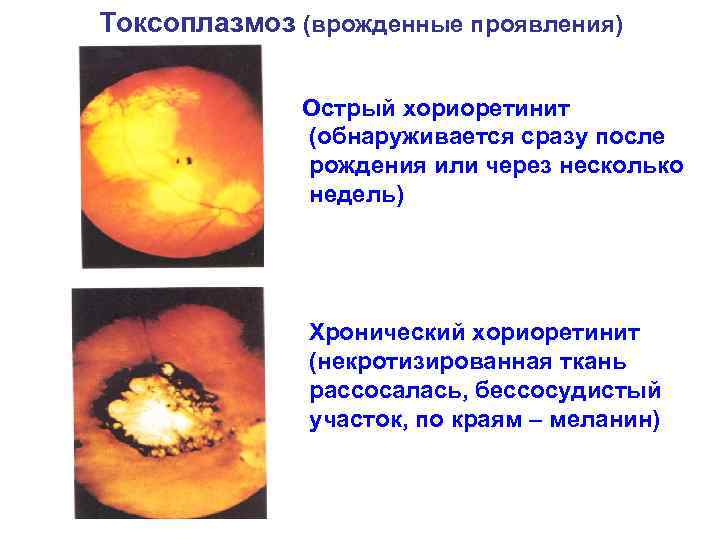
Токсоплазмоз (врожденные проявления) Острый хориоретинит (обнаруживается сразу после рождения или через несколько недель) Хронический хориоретинит (некротизированная ткань рассосалась, бессосудистый участок, по краям – меланин)
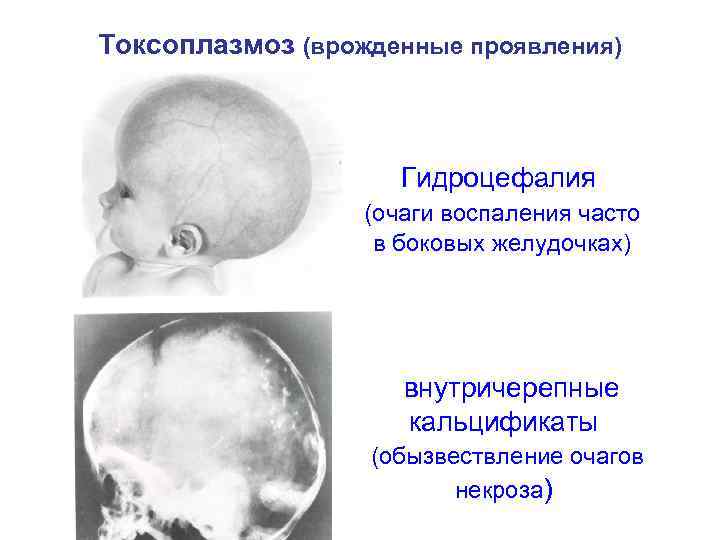
Токсоплазмоз (врожденные проявления) Гидроцефалия (очаги воспаления часто в боковых желудочках) внутричерепные кальцификаты (обызвествление очагов некроза)
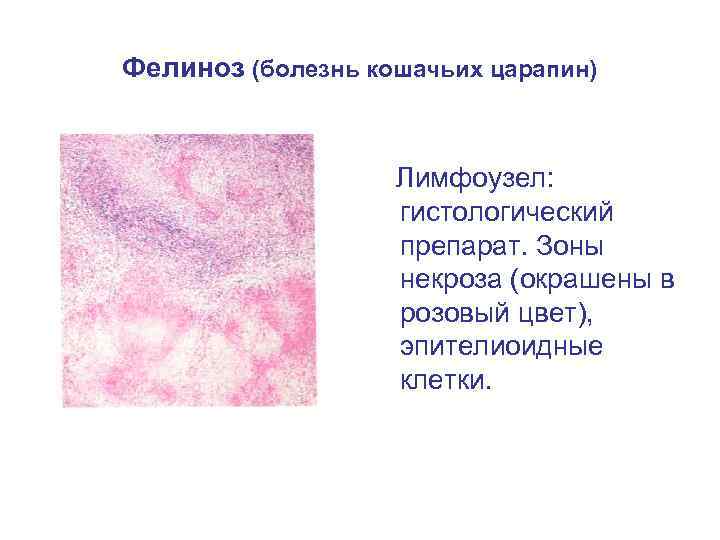
Фелиноз (болезнь кошачьих царапин) Лимфоузел: гистологический препарат. Зоны некроза (окрашены в розовый цвет), эпителиоидные клетки.
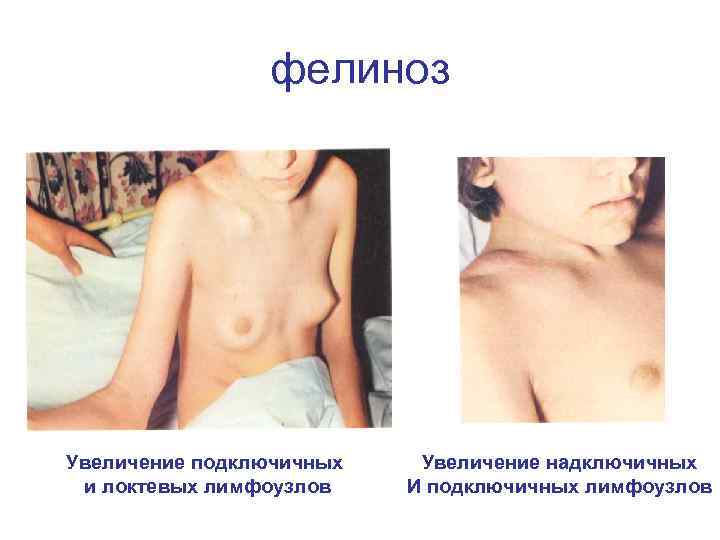
фелиноз Увеличение подключичных и локтевых лимфоузлов Увеличение надключичных И подключичных лимфоузлов

Диагностика достигла таких успехов, что здоровых людей практически не осталось. Бертран Рассел

Глобальные оценки по ВИЧ/СПИДу на 2007 -2008 гг. Число людей, живущих с ВИЧ/СПИДом: Всего 40 млн. Взрослое население 38, 0 млн. Женщины 17, 5 млн. Дети до 15 лет 2, 3 млн. Люди, впервые инфицированные ВИЧ в 2007 г. : Всего 4, 9 млн. Взрослое население 4, 2 млн. Дети до 15 лет 700 000 Число случаев смерти от СПИДа в 2007 г. : Всего 3, 1 млн. Взрослое население 2, 6 млн. Дети до 15 лет 570 000

Расчетное число взрослых и детей с ВИЧ/СПИДом • • • Африка к югу от Сахары – 25, 8 млн. Южная и Юго-Восточная Азия – 7, 4 млн. Латинская Америка - 1, 8 млн. Восточная Европа и Центральная Азия – 1, 6 млн. Восточная Азия и Тихоокеанский регион – 1, 1 млн. Северная Америка – 1, 2 млн. Западная Европа – 610 000 Северная Африка и Ближний Восток- 510 000 Карибский бассейн – 300 000 Австралия и Новая Зеландия – 35 000 Всего: 40, 3 (35, 9 – 44, 3) миллиона

ВИЧ у матери и ребенка • Описаны культурные, социальные и биологические факторы передачи ВИЧ-инфекции от матери к ребенку. • Ребенок может инфицироваться до родов внутриутробно, во время родов и после них. Инфицирование плода и ребенка зависит от: • стадии ВИЧ-инфекции у матери и вирусной нагрузки, • течения беременности и родов, профилактики ВИЧ. • При повторных беременностях инфицированность выше, чем при первой. • Дети, рожденные до 34 недель беременности, заражаются в 4 раза чаще, чем родившиеся после этого срока. • Ожидается увеличение числа детей, рожденных от ВИЧ -инфицированных матерей.

Прогнозы… К 2015 году в 60 странах, наиболее пострадавших от СПИДа, общая численность населения будет на 115 миллионов человек меньше, чем это было бы в отсутствии СПИДа

Уровень CD 4 • Нормальные диапазоны: 500 – 1400 в 1 мкл На уровень CD 4 влияют: • Время года, время суток (мин. – 12. 30, макс. – 20. 30) • Терапия кортикостероидами • Ко-инфекция лимфотропными вирусами Не влияют: • пол, возраст, физическое и эмоциональное перенапряжение, беременность, категория риска

ВИЧ-инфекция и риск заболевания туберкулезом. ВИЧ-инфекция повышает восприимчивость человека к туберкулезной инфекции. ВИЧ-статус Риск развития ТБ в течении жизни Отрицательный 5 -10% Положительный 50%

Эпидемии ВИЧ и ТБ оказывают мощное влияние друг на друга: • ВИЧ угнетает иммунную систему и повышает вероятность нового туберкулезного инфицирования; • ВИЧ способствует прогрессированию латентной ТБинфекции и развитию активного ТБ и рецидивов у пролеченных пациентов; • ТБ– это одна из ведущих причин смерти людей, живущих с ВИЧ; • У ВИЧ-инфицированных ТБ возникает раньше, чем другие оппортунистические инфекции; • ТБ – это единственная из оппортунистических инфекций характерных для СПИДа, которая представляет угрозу для ВИЧ-отрицательных людей.

• В 2007 г. в Европейском регионе ВОЗ было зарегистрировано почти 17 000 случаев коинфекции ТБ-ВИЧ (5% от всех новых случаев туберкулеза среди взрослых). • В Западной Европе самый высокий уровень ВИЧинфекции отмечен среди пациентов с ТБ, т. е. и ВИЧ и ТБ концентрируются в одних и тех же группах населения. • Самая высокая в Европе распространенность ВИЧ среди больных ТБ в Испании (16%); Италии (13%), Португалии (11%) и Франции (11%). • Среди стран Восточной Европы - в Украине (8%), Эстонии(7%) и РФ (6%). • Туберкулез является основным клиническим проявлением СПИДа в 22% всех случаев в Западной Европе, 24% – в Центральной Европе и 52% случаев – в восточной части.
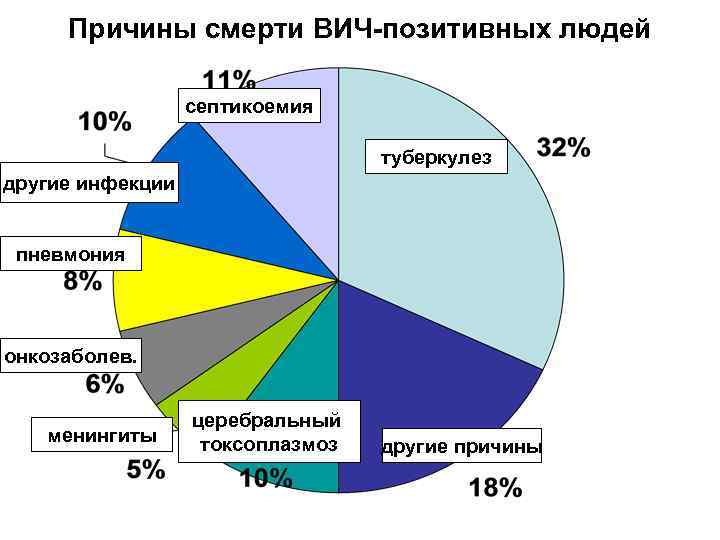
Причины смерти ВИЧ-позитивных людей септикоемия туберкулез другие инфекции пневмония онкозаболев. менингиты церебральный токсоплазмоз другие причины

ВИЧ+ТВС в России • Учет случаев ВИЧ-ассоциированного туберкулеза ведется с 1999 г. • около 4 тыс. больных ТВС+ВИЧ ежегодно. Возраст – чаще всего от 21 до 30 лет. • Женщины заражаются ВИЧ путем гетеросексуальных контактов и/или в/в введения наркотиков. • В России более 110. 000 ВИЧ-инфицированных женщин (60% в возрасте 20 -30 лет), уд. вес за 5 лет увеличился в 1, 8 раза. • Зарегистрировано более 30. 000 родов у ВИЧинфицированных женщин. • 90% детской ВИЧ-инфекции – результат перинатальной трансмиссии. • Ежегодно в РФ регистрируется 16 -20 случаев ВИЧ+ТВС у детей.

• У большинства ВИЧ-инфицированных детей локальный ТБ развивается во время контакта с больным ТБ взрослым. • Наиболее тяжелые формы ТБ наблюдаются у ВИЧ- инфицированных детей младшего возраста. • Частая причина генерализации ТБ у детей – отсутствие химиопрофилактики.

Особенности туберкулеза у ВИЧинфицированных больных • ВИЧ-инфекция повышает в 100 раз риск заболеть туберкулезом. • Активный туберкулез приводит к повышению вирусной нагрузки и прогрессированию ВИЧ. • У больных с низким уровнем СД 4+ симптомы ТБ становятся атипичными (поражаются нижние и средняя доли легких, часто внелегочные формы туберкулеза)
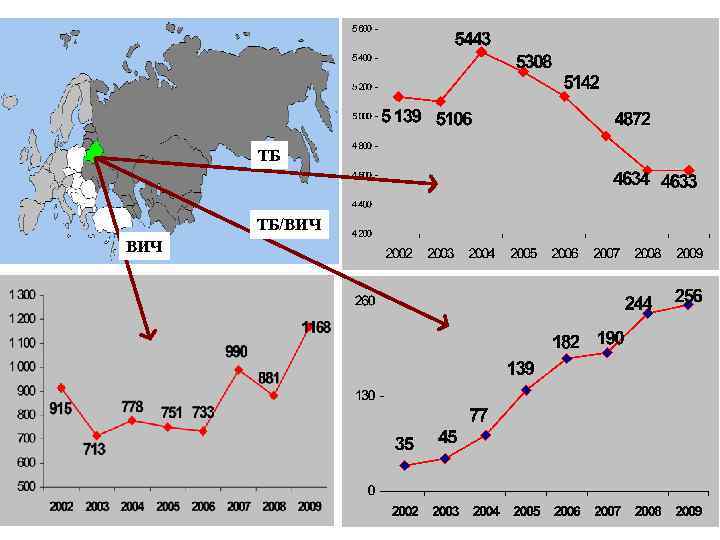
ТБ ТБ/ВИЧ
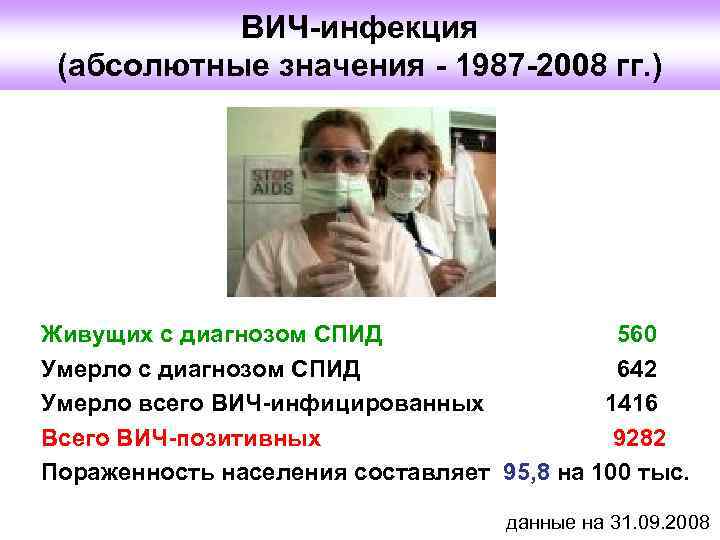
ВИЧ-инфекция (абсолютные значения - 1987 -2008 гг. ) Живущих с диагнозом СПИД 560 Умерло с диагнозом СПИД 642 Умерло всего ВИЧ-инфицированных 1416 Всего ВИЧ-позитивных 9282 Пораженность населения составляет 95, 8 на 100 тыс. данные на 31. 09. 2008
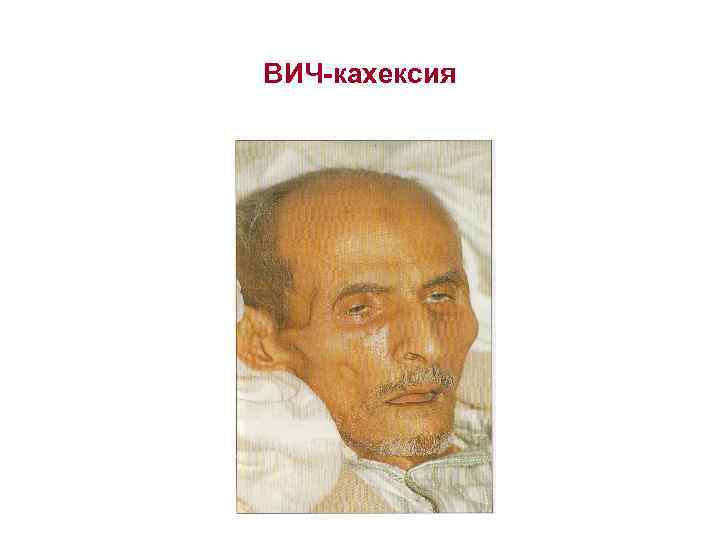
ВИЧ-кахексия
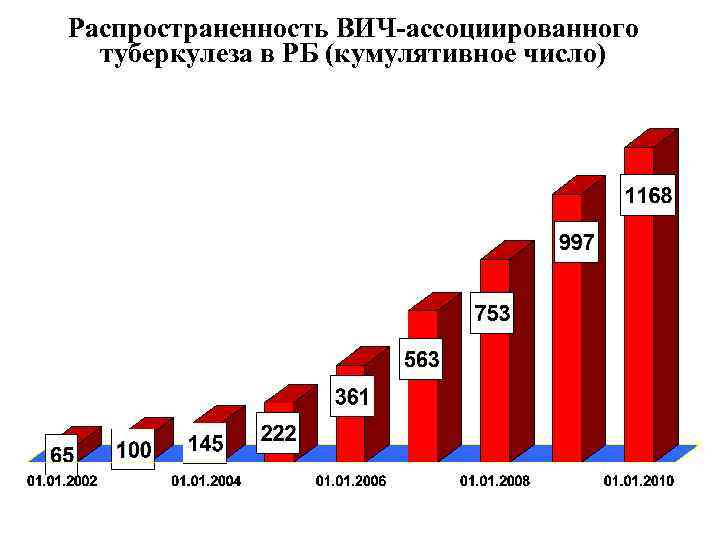
Распространенность ВИЧ-ассоциированного туберкулеза в РБ (кумулятивное число)

ВИЧ+ТБ в РБ Социальная структура: 76 -90% - наркозависимые; 71% - безработные; 33% - вышедшие из ИТУ; Возрастно-половой состав: мужчины – 74%; женщины – 26%. дети – 0, 3% возраст 76% больных – 21 -40 лет. ; сопутствующая патология: гепатиты В, С (77%) Группы риска развития ВИЧ-ассоциированного туберкулеза: - инъекционные наркоманы; - мигранты; - заключенные ПУ; - стационарные больные ЛПУ.
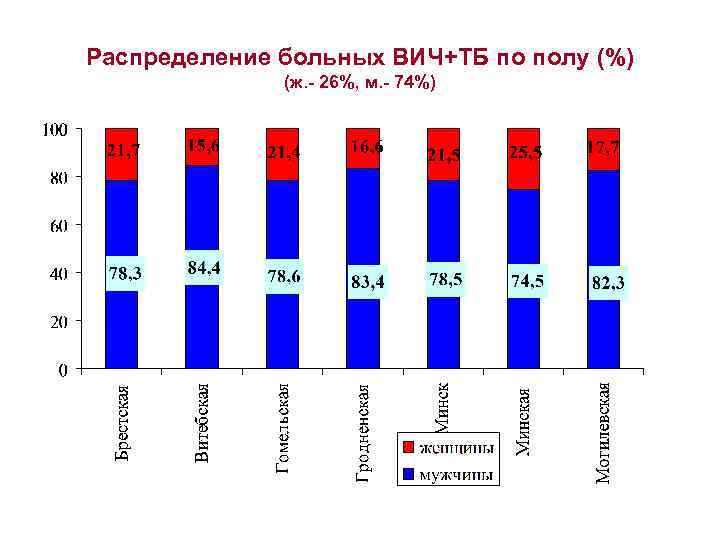
Распределение больных ВИЧ+ТБ по полу (%) (ж. - 26%, м. - 74%)
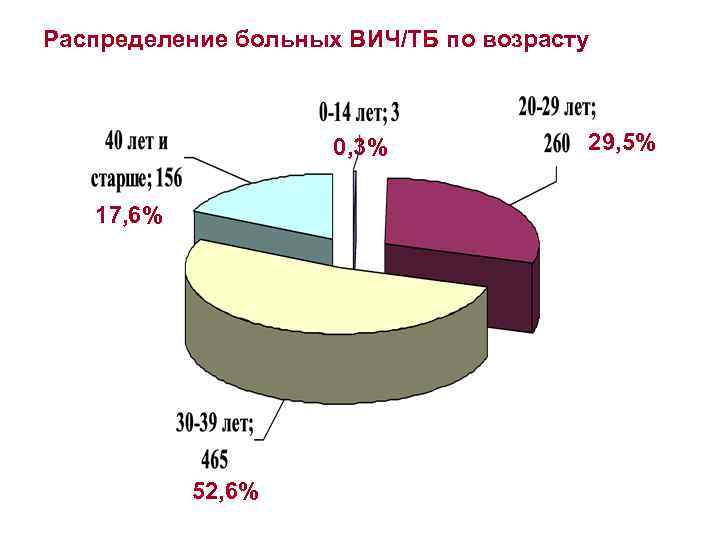
Распределение больных ВИЧ/ТБ по возрасту 0, 3% 17, 6% 52, 6% 29, 5%
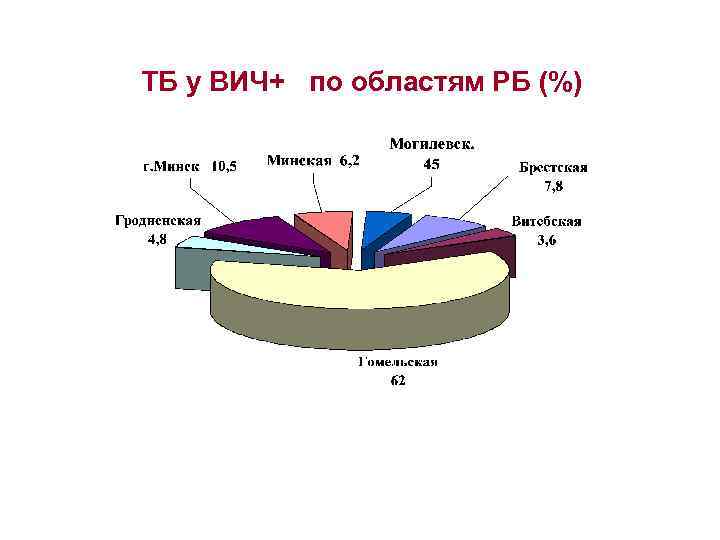
ТБ у ВИЧ+ по областям РБ (%)
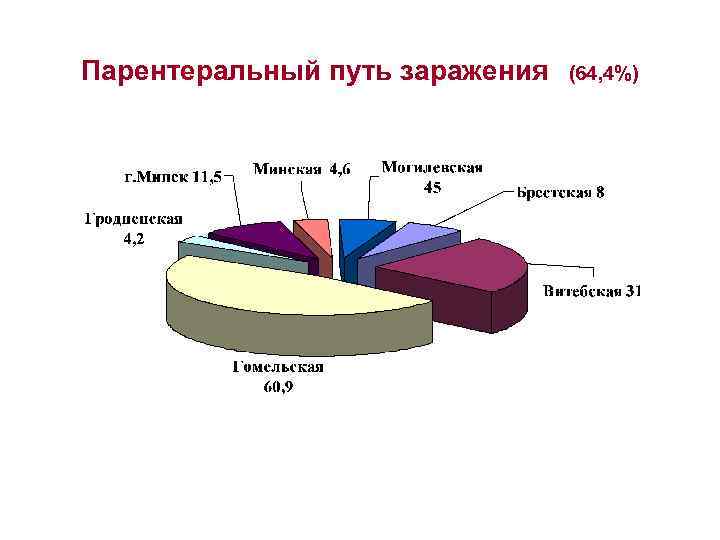
Парентеральный путь заражения (64, 4%)

Половой путь заражения (35, 6%)

ВЫЯВЛЕНИЕ ТБ У ВИЧ-ИНФИЦИРОВАННЫХ И БОЛЬНЫХ СПИДом • 1 раз в год плановое R-флюорограф. обследование. • 2 раза в год - у лиц с отягощающими факторами (осужденные, освободившиеся из ИТУ в течение 3 -х лет, мигранты, в/в наркоманы, контактные по ТБ, больные сахарным диабетом, алкоголизмом, психическими заболеваниями и др. ). • 3 -х кратное исследование мокроты на МБТ (бактериоскопия, посев). • При подозрении на ТБ органов дыхания - внеплановое обследование (R-фл. , бактериоскопия, посев мокроты). • При подозрении на внелегочную форму ТБ- внеплановое обследование. (Бактериоскопическое, бактериологическое, молекулярно генетическое (ПЦР) и морфологическое исследование крови, спинно-мозговой жидкости, мочи, различных биоптатов; эндоскопическая-, УЗИ-, КТ-диагностика).

Диагностические критерии туберкулеза у ВИЧ-инфицированных 1. Достоверные критерии: - МБТ в биологическом материале (мокроте, биологических жидкостях и др. ) - характерные для ТБ морфологические (гистологические) изменения в органах и тканях. 2. Относительно достоверные: - положительная клинико-R динамика на фоне противотуберкулезной тест-терапии (3 -4 препаратами в течение 2 -3 месяцев).

Выявление ТБ у ВИЧ-инфицированных детей • Проба Манту с 2 ТЕ у ВИЧ-инфицированных детей имеет ограниченное значение , часто наблюдается анергия ( при падении числа СD 4+ Т-лимфоцитов в 1 мкл до 200 клеток) или низкая чувствительность к туберкулину, что связано с изменением иммунопатогенеза ТБ. • Высокочувствительными являются амплификационные тесты (анализ ДНК с помощью биологических микрочипов, ПЦР). • Серологические тесты – низкочувствительны.

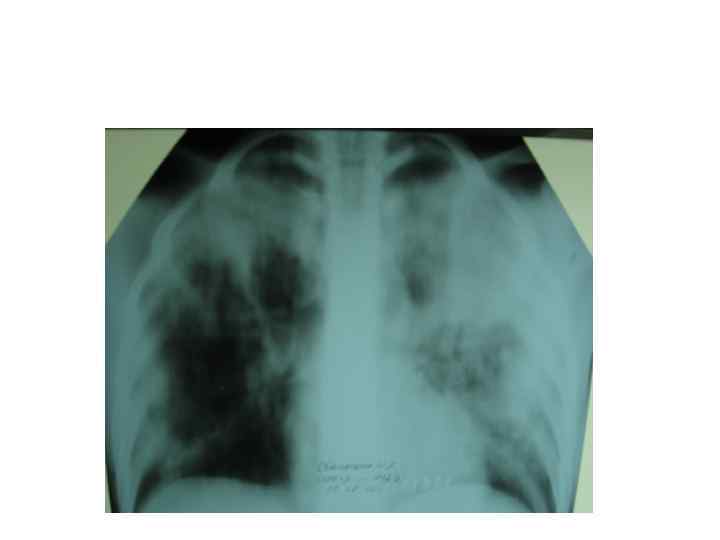
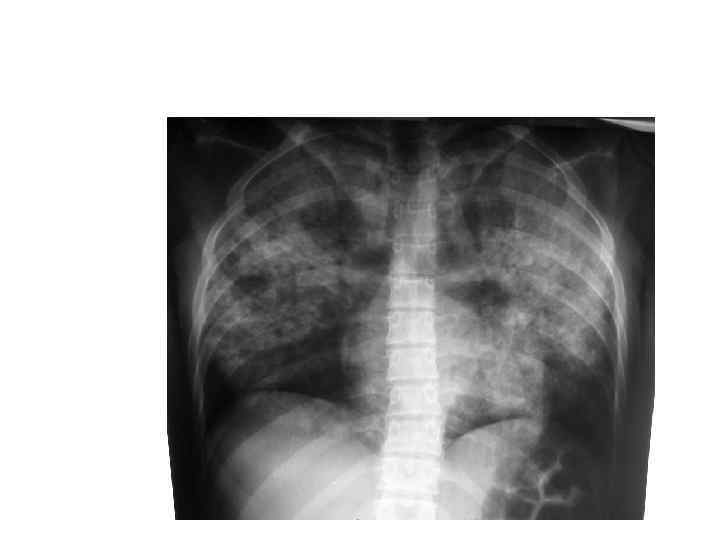
Течение туберкула у ВИЧ-инфицированных в зависимости от содержания СД 4+ Т-лимфоцитов Количество СД 4+ Т -лимфоцитов Проявление туберкулезной инфекции До 500 в 1 мкл Латентное течение туберкулезной инфекции Около 300 в 1 мкл Активный туберкулез легких Около 200 в 1 мкл Наряду с легочным (или вместо них) – внелегочные локализации ТБ (поражение почек, печени, поджелудочной железы, сердца, костей). Около 100 в 1 мкл Милиарный туберкулез, менингит, генерализация процесса

Особенности клинического течения туберкулеза у ВИЧ-инфицированных: - остропрогрессирующее течение; - диссеминированный или милиарный ТБ с вовлечением лимфатической системы, серозных и мозговых оболочек, ЖКТ; - высокий уд. вес внелегочных форм (в зависимости от выраженности иммунодефицита - от 20 до 70%); - низкая туберкулиновая чувствительность; - высокий уд. вес лекарственно-устойчивых форм туберкулеза (60% и более); - высокая контагиозность больных.
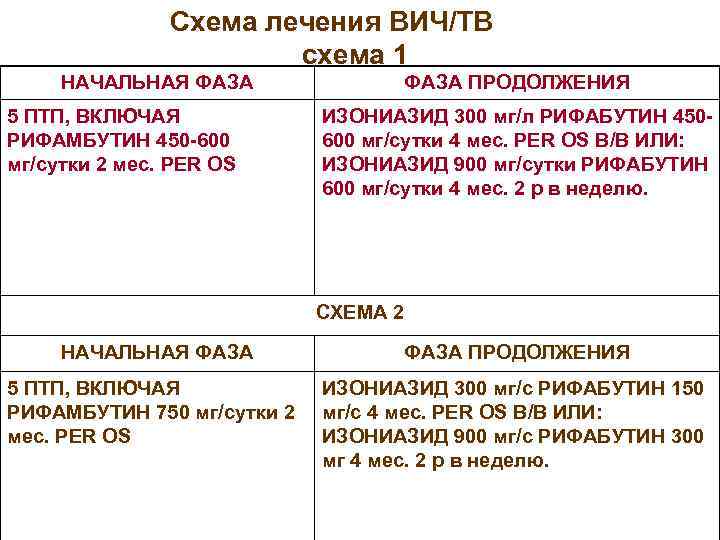
Схема лечения ВИЧ/ТВ схема 1 НАЧАЛЬНАЯ ФАЗА 5 ПТП, ВКЛЮЧАЯ РИФАМБУТИН 450 -600 мг/сутки 2 мес. PER OS ФАЗА ПРОДОЛЖЕНИЯ ИЗОНИАЗИД 300 мг/л РИФАБУТИН 450600 мг/сутки 4 мес. PER OS В/В ИЛИ: ИЗОНИАЗИД 900 мг/сутки РИФАБУТИН 600 мг/сутки 4 мес. 2 р в неделю. СХЕМА 2 НАЧАЛЬНАЯ ФАЗА ПРОДОЛЖЕНИЯ 5 ПТП, ВКЛЮЧАЯ РИФАМБУТИН 750 мг/сутки 2 мес. PER OS ИЗОНИАЗИД 300 мг/с РИФАБУТИН 150 мг/с 4 мес. PER OS В/В ИЛИ: ИЗОНИАЗИД 900 мг/с РИФАБУТИН 300 мг 4 мес. 2 р в неделю.

При выявлении активной формы туберкулеза у ВИЧ-инфицированного следует: незамедлительно начинать лечение ТБ. При выявлении латентной неактивной туберкулезной инфекции следует назначать профилактическую терапию изониазидом, обеспечивая полное соблюдение назначенного режима лечения.

Химиопрофилактика туберкулеза у ВИЧинфицированных пациентов. Проводится всем ВИЧ-инфицированным, длительность 6 -12 месяцев. Режим стандартный: изониазид 300 мг/сутки (взрослым), 10 мг/кг (детям) ежедневно или через день. В отдельных случаях: рифампицин 600 мг/сутки (взрослые), 15 мг/кг (детям) или индивидуальные схемы.
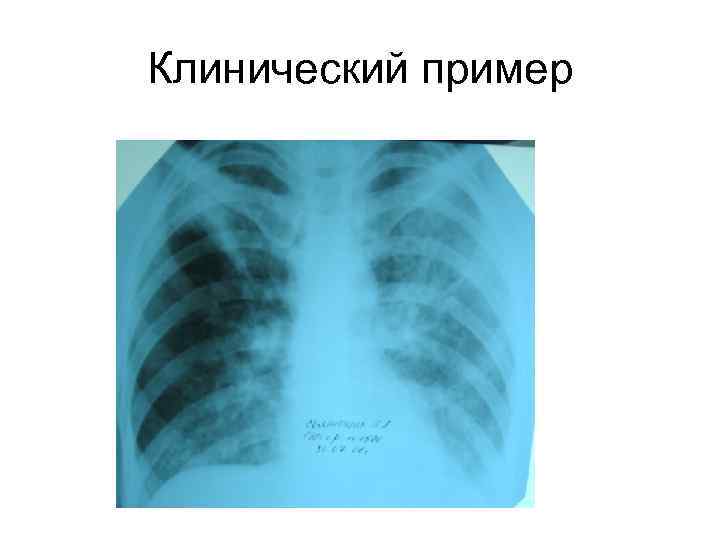
Клинический пример

«Семья — моя защита от ВИЧ»

СПАСИБО ЗА ВНИМАНИЕ
ВЛТ и ВИЧ лекция (2009).ppt