VLTpl_men_lekts_2012_dlya_lech.ppt
- Количество слайдов: 170

внелегочные формы туберкулеза туберкулезный менингит туберкулезный плеврит кафедра фтизиопульмонологии БГМУ, 2012

План лекции • Эпидемиология внелегочного туберкулеза (ВЛТ) • Патогенез различных форм ВЛТ • Клиника, диагностика, диф. диагностика абдоминального туберкулеза • Клиника, диагностика, диф. диагностика туберкулеза периферических лимфатических узлов • БЦЖ-оститы • Туберкулезный менингит • Туберкулезный плеврит

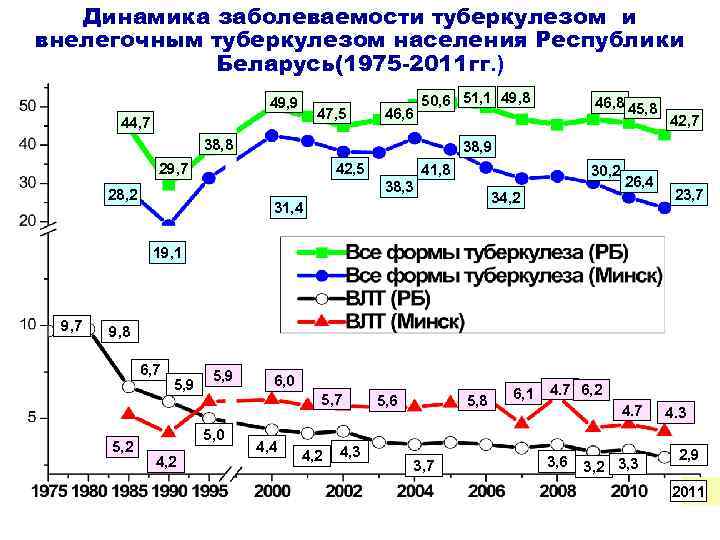
Динамика заболеваемости туберкулезом и внелегочным туберкулезом населения Республики Беларусь(1975 -2011 гг. ) 49, 9 47, 5 44, 7 46, 6 50, 6 51, 1 49, 8 38, 8 42, 7 38, 9 42, 5 29, 7 41, 8 30, 2 38, 3 28, 2 46, 8 45, 8 34, 2 31, 4 26, 4 23, 7 19, 1 9, 7 9, 8 6, 7 5, 2 5, 9 5, 7 5, 0 4, 2 6, 0 4, 4 4, 2 4, 3 5, 8 5, 6 3, 7 6, 1 4. 7 6, 2 4. 7 3, 6 3, 2 3, 3 4. 3 2, 9 2011
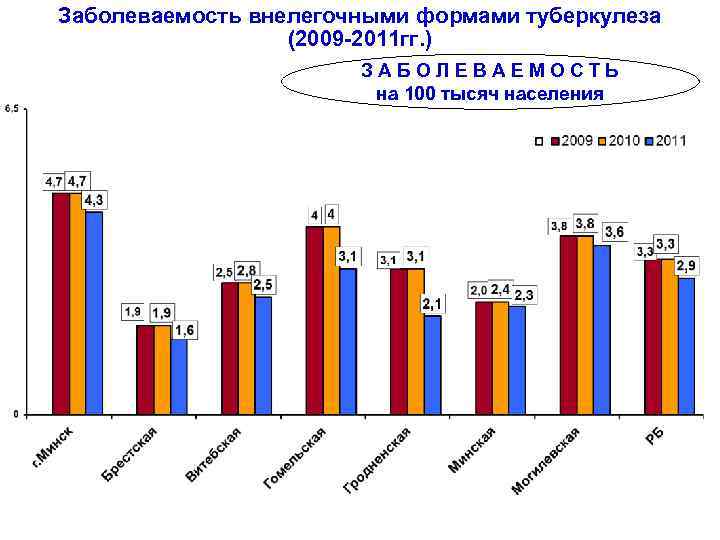
Заболеваемость внелегочными формами туберкулеза (2009 -2011 гг. ) ЗАБОЛЕВАЕМОСТЬ на 100 тысяч населения

Заболеваемость внелегочными формами туберкулеза в РБ (2008 -2011 гг. ) на 100 тыс. населения 2011 г. : всего внелегочные формы, (274 чел. ) в том числе: костносуставной 64, 6% мочеполовой (19, 0%) глаз (5, 5%) Периферических лимфоузлов (7, 3%) мозговых оболочек и ЦНС (0, 4%)
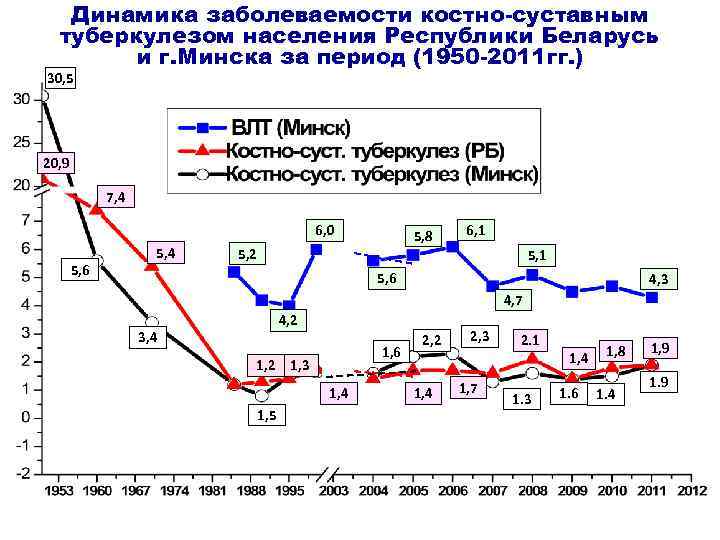
Динамика заболеваемости костно-суставным туберкулезом населения Республики Беларусь и г. Минска за период (1950 -2011 гг. ) 30, 5 20, 9 7, 4 6, 0 5, 6 5, 4 5, 8 5, 2 6, 1 5, 6 4, 3 4, 7 4, 2 3, 4 1, 6 1, 2 1, 3 1, 4 1, 5 2, 2 1, 4 2, 3 1, 7 2. 1 1. 3 1, 4 1. 6 1, 8 1. 4 1, 9 1. 9
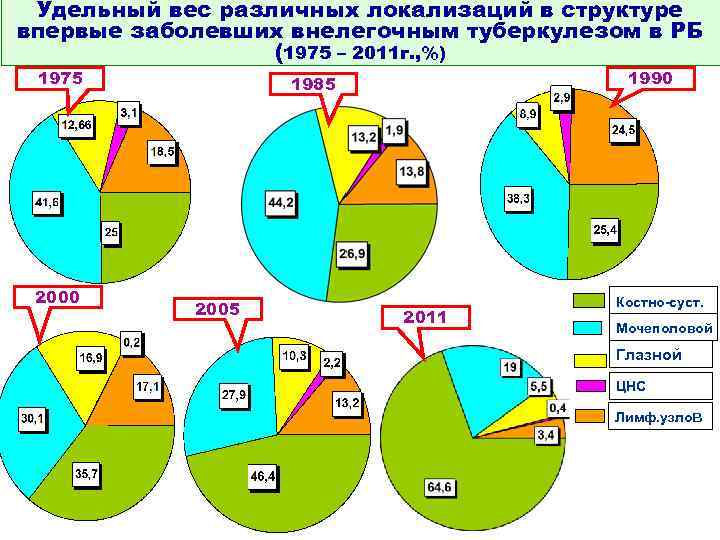
Удельный вес различных локализаций в структуре впервые заболевших внелегочным туберкулезом в РБ (1975 – 2011 г. , %) 1975 2000 1990 1985 2005 2011 Костно-суст. Мочеполовой Глазной ЦНС Лимф. узлов
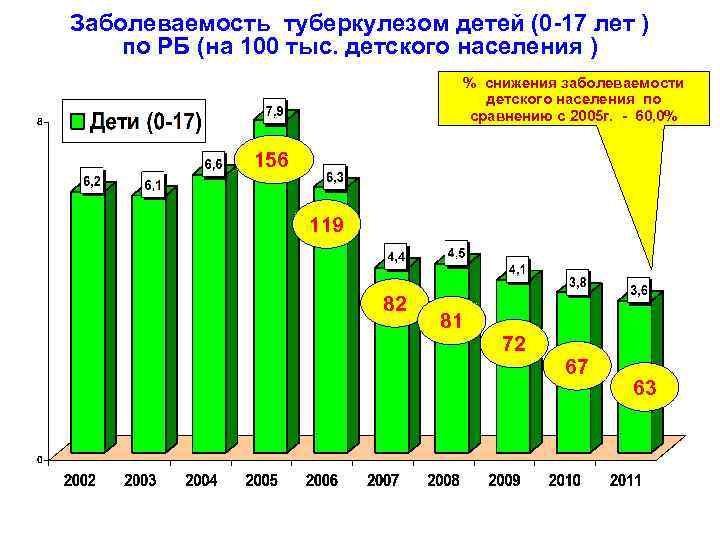
Заболеваемость туберкулезом детей (0 -17 лет ) по РБ (на 100 тыс. детского населения ) % снижения заболеваемости детского населения по сравнению с 2005 г. - 60, 0% 156 119 82 81 72 67 63
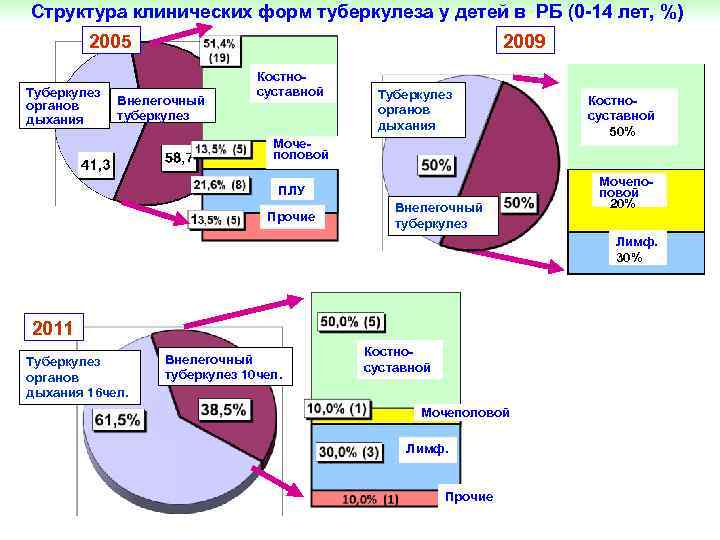
Структура клинических форм туберкулеза у детей в РБ (0 -14 лет, %) 2005 Туберкулез органов дыхания 2009 Внелегочный туберкулез Костносуставной Туберкулез органов дыхания Мочеполовой ПЛУ Прочие Внелегочный туберкулез Костносуставной 50% Мочепоповой 20% Лимф. 30% 2011 Туберкулез органов дыхания 16 чел. Внелегочный туберкулез 10 чел. Костносуставной Мочеполовой Лимф. Прочие
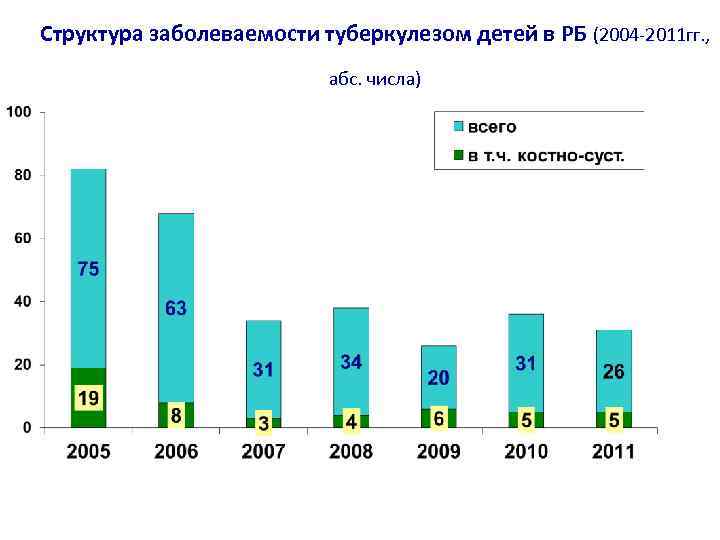
Структура заболеваемости туберкулезом детей в РБ (2004 -2011 гг. , абс. числа)
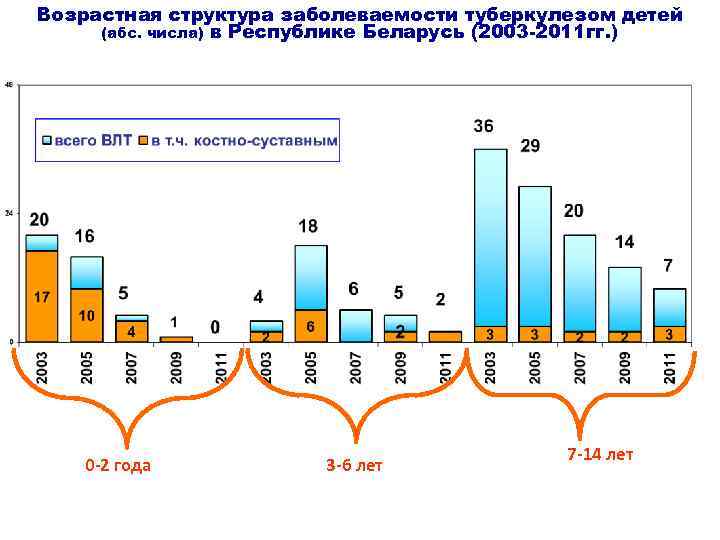
Возрастная структура заболеваемости туберкулезом детей (абс. числа) в Республике Беларусь (2003 -2011 гг. ) 0 -2 года 3 -6 лет 7 -14 лет

ВЛТ У ДЕТЕЙ: ГРУППЫ РИСКА - ДЕТИ С ВИРАЖОМ ТУБЕРКУЛИНОВОЙ ПРОБЫ; - ДЕТИ С ГИПЕРЕРГИЧЕСКОЙ РЕАКЦИЕЙЯ НА ПРОБУ МАНТУ 2 ТЕ; - КОНТАКТИРУЮЩИЕ С БОЛЬНЫМ ТУБЕРКУЛЕЗОМ ЧЕЛОВЕКОМ, ЖИВОТНЫМ; - ПРОЖИВАЮЩИЕ НА ТЕРРИТОРИИ ХОЗЯЙСТВ, НЕБЛАГОПОЛУЧНЫХ ПО ЗАБОЛЕВАНИЮ ТБ СКОТА; - ИМЕЮЩИЕ АКТИВНЫЙ ИЛИ НЕАКТИВНЫЙ ТУБЕРКУЛЕЗ ОРГАНОВ ДЫХАНИЯ; - ПРИНИМАЮЩИЕ ЦИТОСТАТИЧЕСКИЕ ПРЕПАРАТЫ, КОРТИКОСТЕРОИДНЫЕ ГОРМОНЫ; - СТРАДАЮЩИЕ САХАРНЫМ ДИАБЕТОМ; - ВИЧ-ИНФИЦИРОВАННЫЕ.

ГРУППЫ РИСКА по внелегочному туберкулезу - ИМЕЮЩИЕ АКТИВНЫЙ ИЛИ НЕАКТИВНЫЙ ТУБЕРКУЛЕЗ ОРГАНОВ ДЫХАНИЯ; - ПРОЖИВАЮЩИЕ НА ТЕРРИТОРИИ ХОЗЯЙСТВ, НЕБЛАГОПОЛУЧНЫХ ПО ЗАБОЛЕВАНИЮ ТБ СКОТА; - ПРИНИМАЮЩИЕ ЦИТОСТАТИЧЕСКИЕ ПРЕПАРАТЫ, КОРТИКОСТЕРОИДНЫЕ ГОРМОНЫ; - СТРАДАЮЩИЕ САХАРНЫМ ДИАБЕТОМ; КОНТАКТИРУЮЩИЕ С БОЛЬНЫМ ТУБЕРКУЛЕЗОМ ЧЕЛОВЕКОМ, ЖИВОТНЫМ; - ВИЧ-ИНФИЦИРОВАННЫЕ.

• • • Вегетация МБТ в очагах внелегочной локализации происходит в условиях повышенного ацидоза и анаэробиоза, поэтому: жизнеспособность и ферментативная активность МБТ значительно снижена лекарственная устойчивость МБТ наблюдается реже при ВЛТ, как и при легочном, МБТ чаще всего устойчивы к стрептомицину, изониазиду, рифампицину МЛУ МБТ составляет до 27%. бактериологическое подтверждение диагноза ВЛТ не превышает 40%.

Патогенез ВЛТ • Источником инфекции является человек, животные, птицы (туберкулез не только антропонозная, но и зоонозная инфекция). Из организма животных, птиц возбудитель выделяется с молоком, фекалиями, мочой, истечениями из носа. • Наиболее опасно заражение в раннем детском возрасте (могут развиваться генерализованные формы). • 7 -13 -летние дети реже заболевают ВЛТ. • В 14 -16 лет у инфицированных ранее подростков может происходить реактивация первичной инфекции и ВЛТ протекает более тяжело. Восприимчивость зависит от генетических факторов, резистентности организма, сочетания внешних и внутренних факторов.

Патогенез ВЛТ • ВЛТ развивается в результате первичной лимфогематогенной диссеминации МБТ с образованием очагов туберкулезного воспаления в легких, внутригрудных ЛУ и в различных органах. • У детей старшего возраста возможна поздняя генерализация (обострение процесса в старых очагах в легких или ЛУ). • Первичный внелегочный очаг возникает на фоне общей туберкулезной диссеминации и представляет собой туберкулезный бугорок (на месте заноса МБТ образуется скопление специфических клеточных элементов, вокруг зона неспецифической грануляционной ткани).

Патогенез ВЛТ • Для возникновения внелегочного очага (в период облигатной бактериемии) необходимы определенные условия микроциркуляции: - обширность микроциркуляторного бассейна, - замедленный кровоток, -тесный контакт кровеносного русла с тканями. • Эти условия имеются только в немногочисленных анатомических зонах. Поэтому каждой локализации ВЛТ свойственно свое строго определенное место расположения первоначальных туберкулезных очагов. • ВЛТ начинается с бугорковых поражений органов в следующих анатомических зонах:

Расположение первоначальных туберкулезных очаговых поражений при ВЛТ - Кости, суставы: миелоидный костный мозг (тела позвонков, эпиметафизы трубчатых костей); - Почки: кортикальный слой почечной паренхимы; - Мужские половые органы: гроздевидное или лозообразное сплетение; - Женские половые органы: (ампулярная часть маточнойтрубы); - Глаза: увеальный тракт, хориодея; - Кожа: капилярный, субэпидермальный слой.

Первоначальные очаговые поражения в миелоидном костном мозгу ( «первичные оститы» ) и пути распространения процесса. А. 1 - на сустав, 2 – на параартикулярные ткани, 3 – на синовинальную оболочку. Б. 1 – на соседний позвонок, 2 – на превертебральные ткани, 3 – на позвоночный канал, 4 – на мышцы. Первоначальные очаговые поражени в сосудистой оболочке глаза и пути распространения процесса. 1. – на соседние участки хориоидеи, 2. - на сетчатую оболочку, 3. и 4 – на передние отделы глаза.
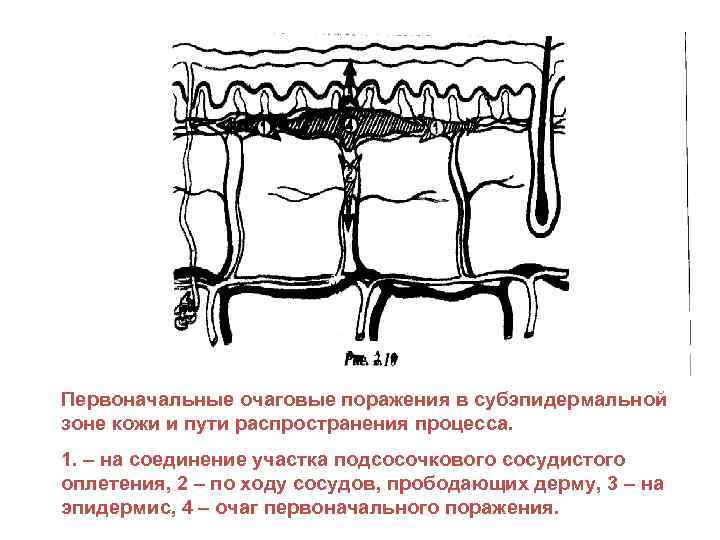
Первоначальные очаговые поражения в субэпидермальной зоне кожи и пути распространения процесса. 1. – на соединение участка подсосочкового сосудистого оплетения, 2 – по ходу сосудов, прободающих дерму, 3 – на эпидермис, 4 – очаг первоначального поражения.
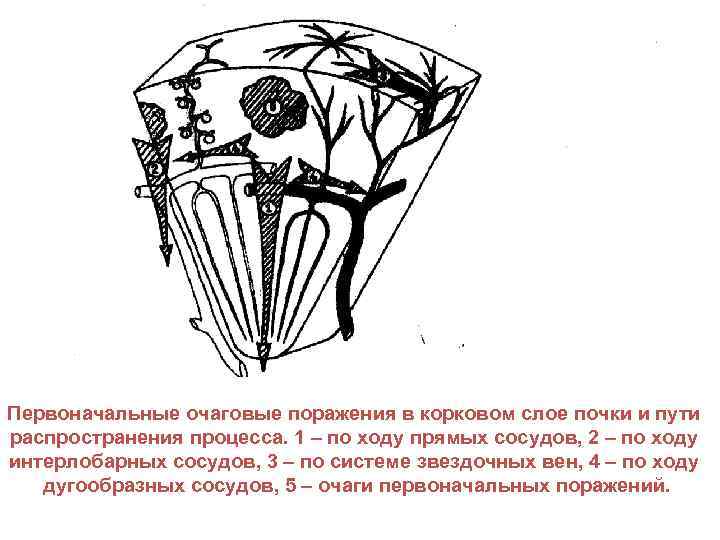
Первоначальные очаговые поражения в корковом слое почки и пути распространения процесса. 1 – по ходу прямых сосудов, 2 – по ходу интерлобарных сосудов, 3 – по системе звездочных вен, 4 – по ходу дугообразных сосудов, 5 – очаги первоначальных поражений.
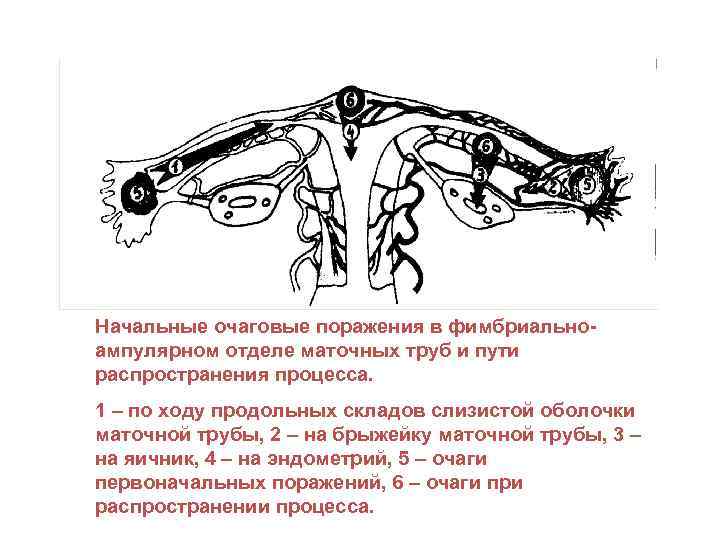
Начальные очаговые поражения в фимбриальноампулярном отделе маточных труб и пути распространения процесса. 1 – по ходу продольных складов слизистой оболочки маточной трубы, 2 – на брыжейку маточной трубы, 3 – на яичник, 4 – на эндометрий, 5 – очаги первоначальных поражений, 6 – очаги при распространении процесса.

ВАРИАНТЫ РАЗВИТИЯ ПЕРВОНАЧАЛЬНЫХ ТУБЕРКУЛЕЗНЫХ ОЧАГОВ ПОРАЖЕНИЙ ОРГАНОВ 1. бессимптомное полное рассасывание бугорков (чаще всего); 2. частичное рассасывание с рубцеванием; 3. частичная или полная инкапсуляция казеозного очага с сохранением в них МБТ; 4. развитие тяжелых, в том числе полиорганных форм заболевания.

ПАРАСПЕЦИФИЧЕСКИЕ РЕАКЦИИ -КОЖНЫЕ (УЗЛОВАТАЯ ЭРИТЕМА) -КЕРАТОКОНЪЮТИВИТЫ; -СУСТАВНОЙ СИНДРОМ; -ПОЛИСЕРОЗИТЫ (ПЛЕВРИТ, ПЕРИКАРДИТ, ПЕРИТОНИТ); -НЕФРОПАТИИ; -ПОРАЖЕНИЯ МИОКАРДА (НЕСПЕЦИФИЧ. МИОКАРДИТ); - ГЕМАТОЛОГИЧЕСКИЕ СИНДРОМЫ.
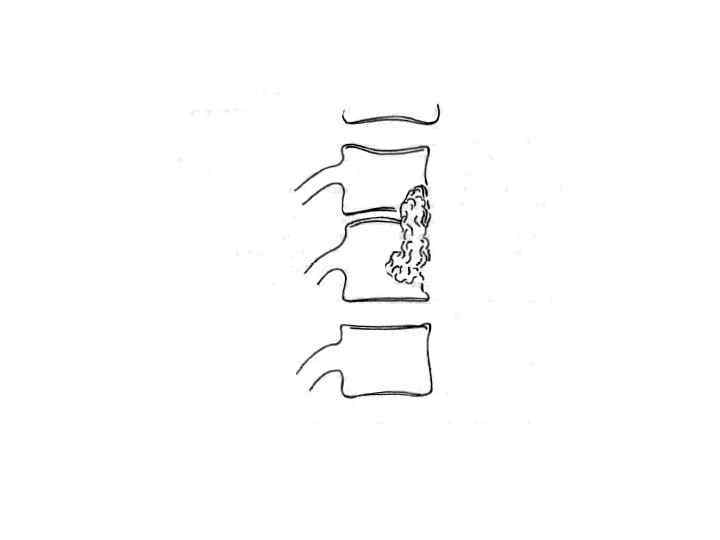
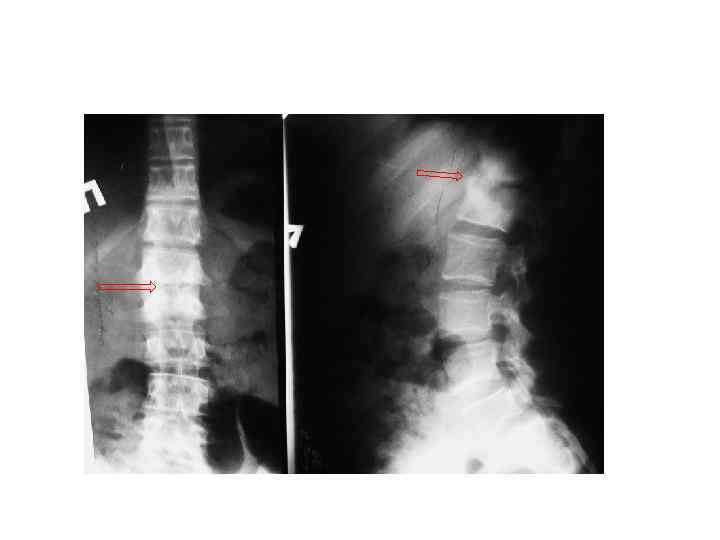
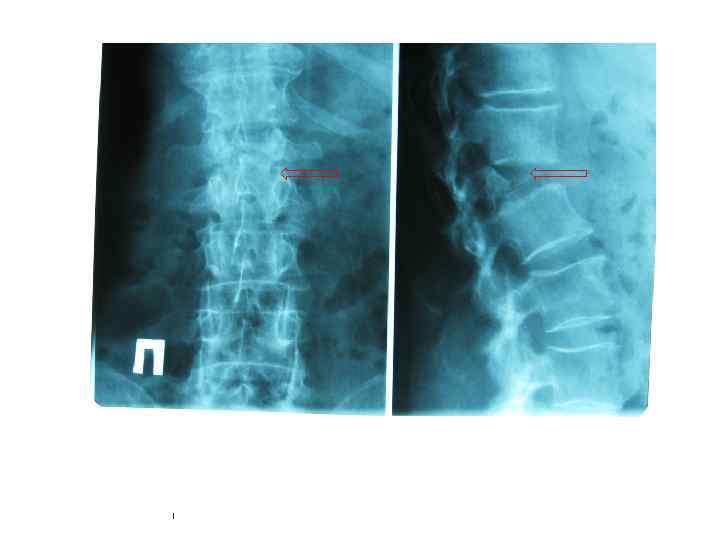
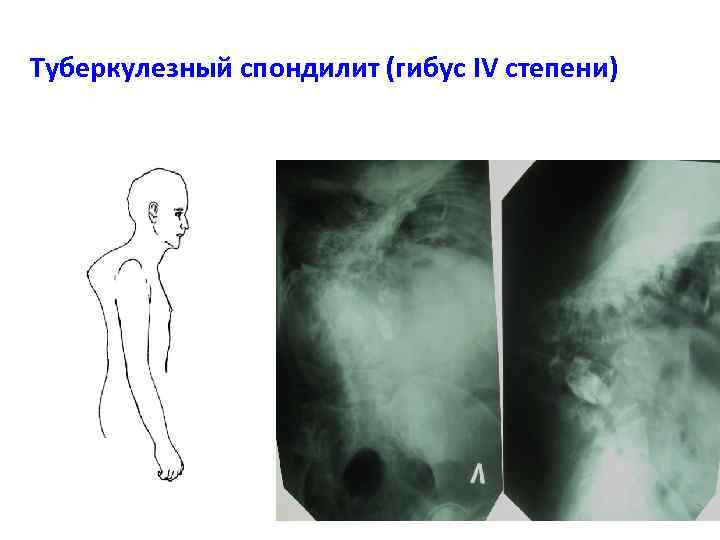
Туберкулезный спондилит (гибус IV степени)
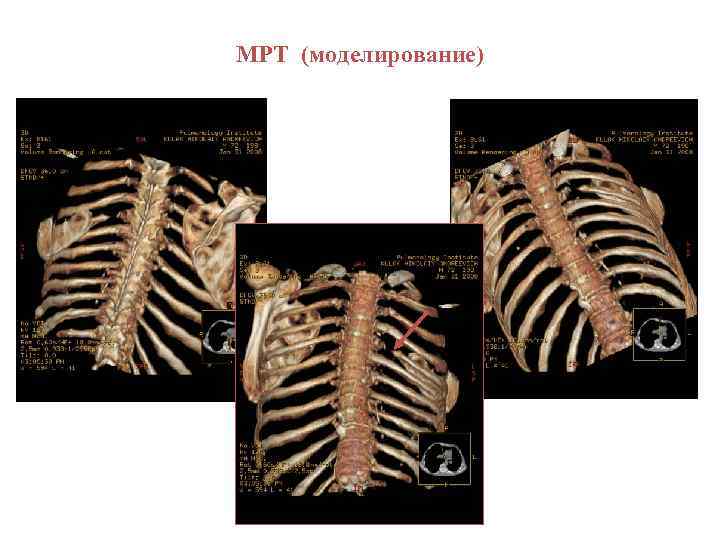
МРТ (моделирование)
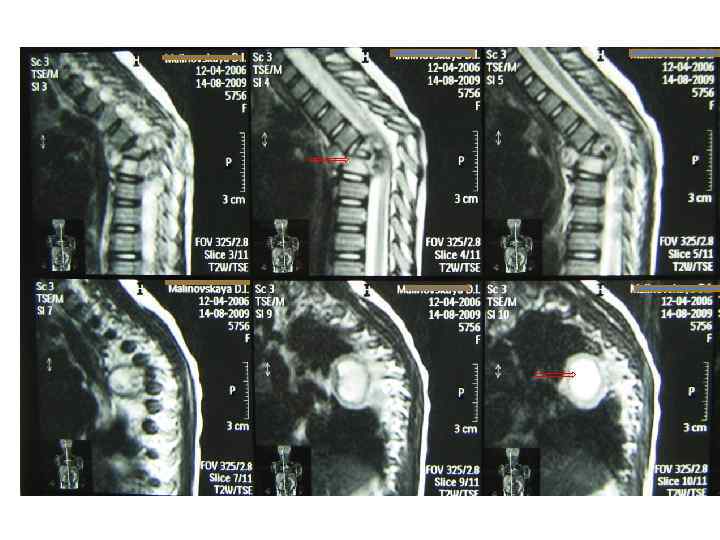
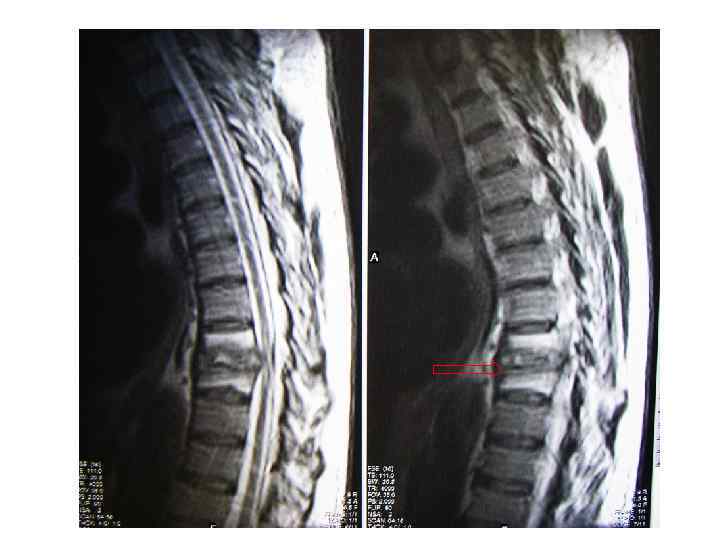
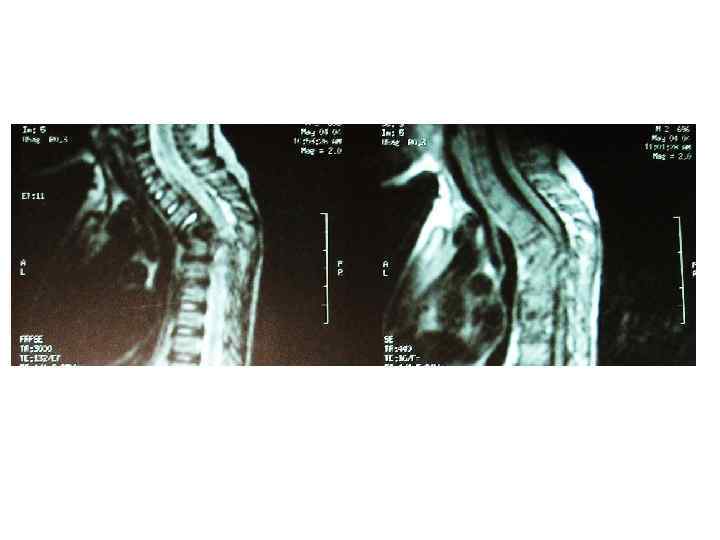
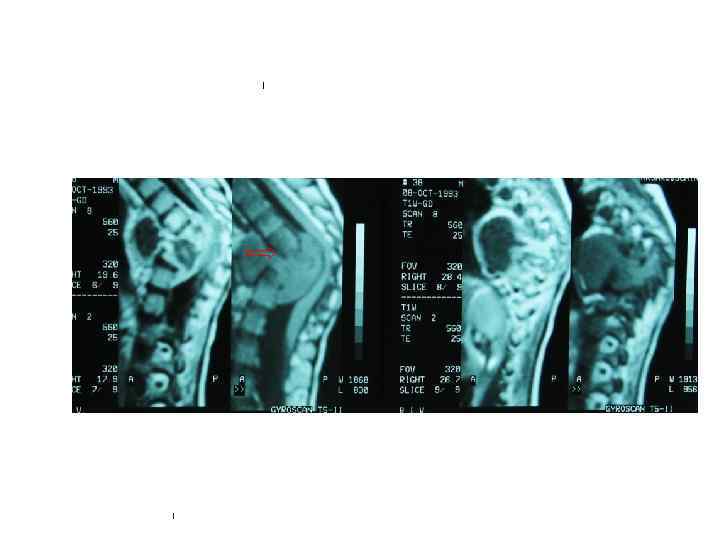
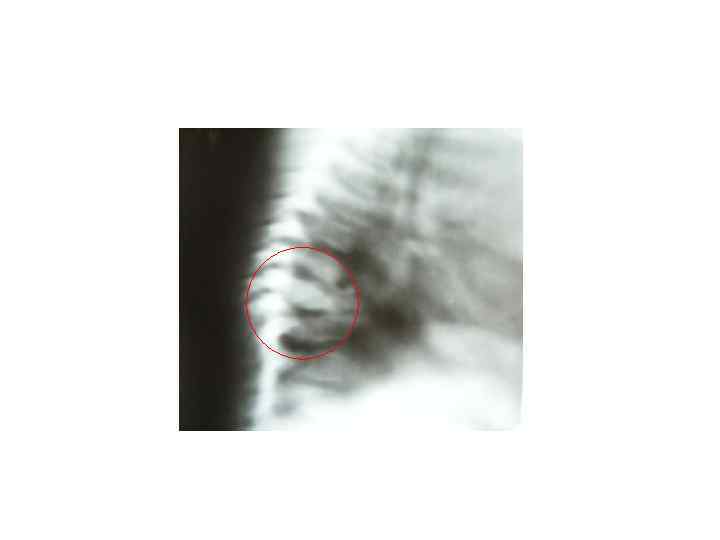
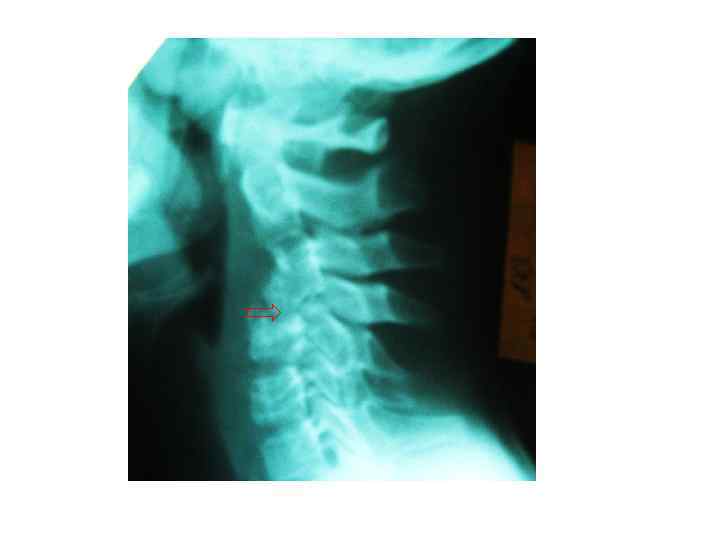

Последствия туберкулезного спондилита, перенесенного в детстве (МРТ)
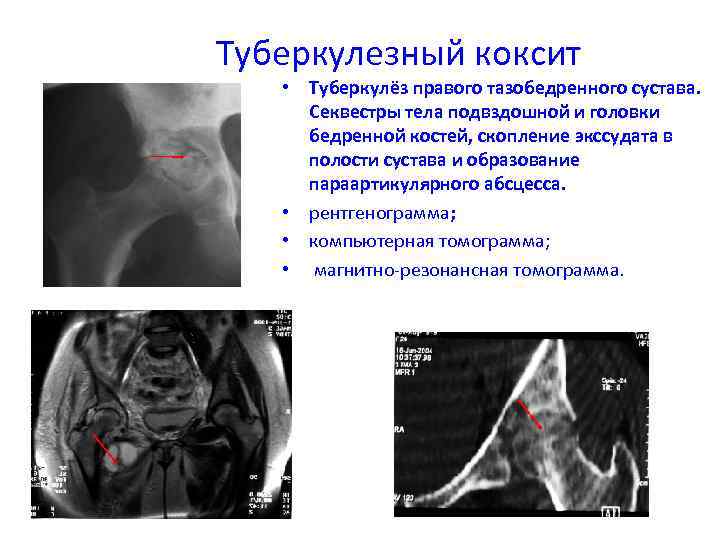
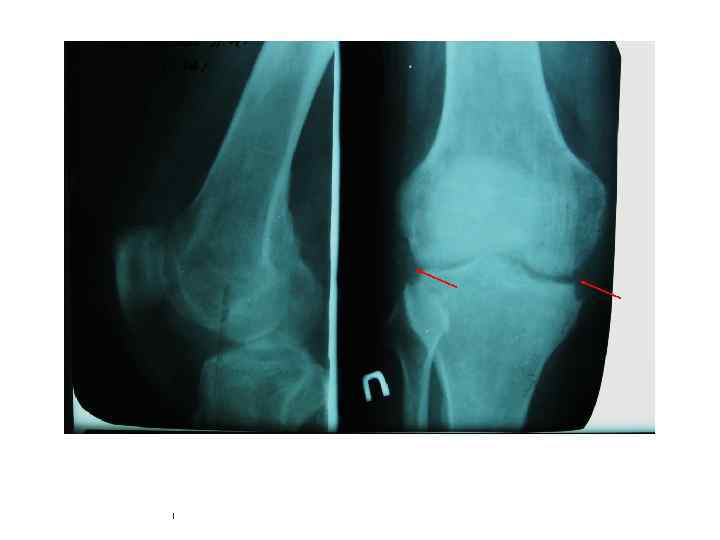
Туберкулезный коксит • Туберкулёз правого тазобедренного сустава. Секвестры тела подвздошной и головки бедренной костей, скопление экссудата в полости сустава и образование параартикулярного абсцесса. • рентгенограмма; • компьютерная томограмма; • магнитно-резонансная томограмма.
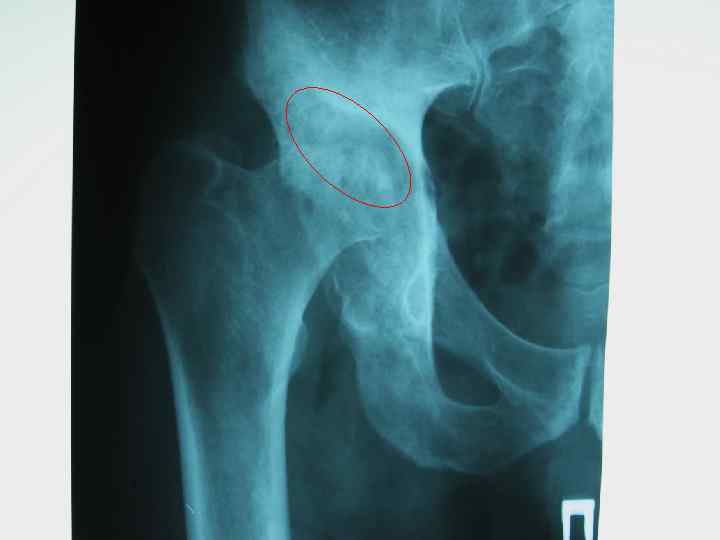
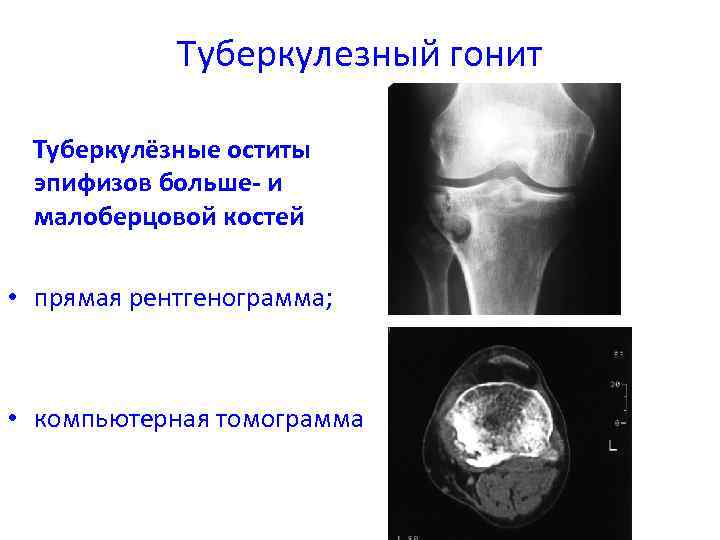
Туберкулезный гонит Туберкулёзные оститы эпифизов больше- и малоберцовой костей • прямая рентгенограмма; • компьютерная томограмма

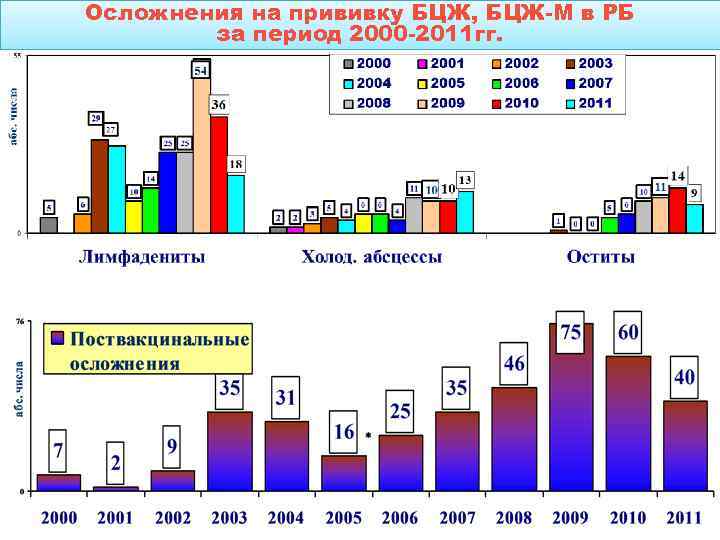
Осложнения на прививку БЦЖ, БЦЖ-М в РБ за период 2000 -2011 гг.
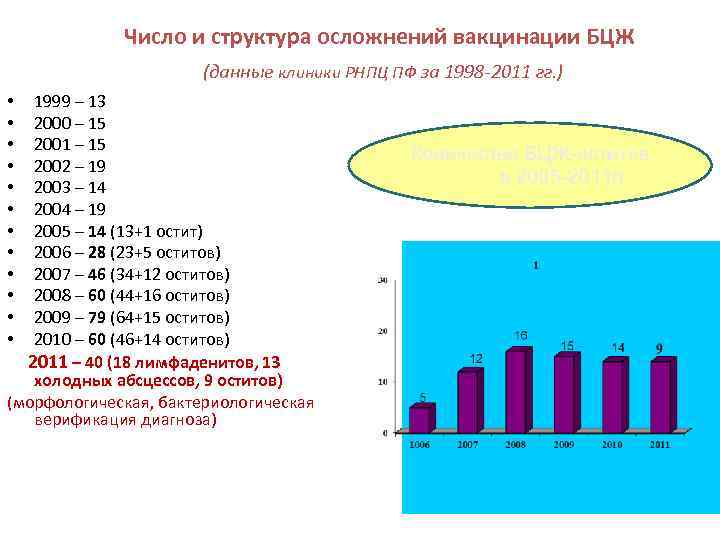
Число и структура осложнений вакцинации БЦЖ (данные клиники РНПЦ ПФ за 1998 -2011 гг. ) • 1999 – 13 • 2000 – 15 • 2001 – 15 • 2002 – 19 • 2003 – 14 • 2004 – 19 • 2005 – 14 (13+1 остит) • 2006 – 28 (23+5 оститов) • 2007 – 46 (34+12 оститов) • 2008 – 60 (44+16 оститов) • 2009 – 79 (64+15 оститов) • 2010 – 60 (46+14 оститов) 2011 – 40 (18 лимфаденитов, 13 холодных абсцессов, 9 оститов) (морфологическая, бактериологическая верификация диагноза) Количество БЦЖ-оститов в 2005 -2011 гг.

Симптомокомплекс БЦЖ-остита у детей - Возраст до 3 -х лет (с момента вакцинации) Вакцинация БЦЖ в анамнезе Отрицание контакта с ТВ R 0 – обширная деструкция кости Поздно проявляющиеся местные изменения Хорошее общее состояние ребенка Малая диагностическая ценность туберкулино-серо- и иммунодиагностики.

Диаскинтест (аллерген туберкулезный рекомбинантный) • Создан на базе двух рекомбинантных белков ESAT-6 и CFP-10. Содержит два антигена, присутствующие в вирулентных штаммах микобактерий туберкулеза и отсутствующие в вакцинном штамме БЦЖ. • Новый реагент для кожного теста, предназначенный для скрининговой диагностики туберкулезной инфекции, разработан в НИИ молекулярной медицины ММА им. И. М. Сеченова. • Вводится внутрикожно в дозе 0, 2 мкг в 0, 1 мл. Техника постановки и учет проводится аналогично пробе Манту с 2 ТЕ. • У детей предназначен для дифференциальной диагностики туберкулеза и осложнений БЦЖ-вакцинации
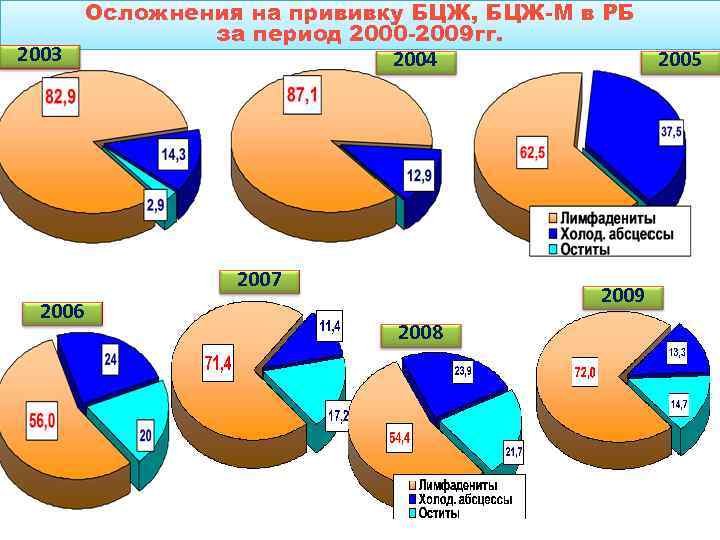
2003 Осложнения на прививку БЦЖ, БЦЖ-М в РБ за период 2000 -2009 гг. 2004 2007 2006 2009 2008 2005
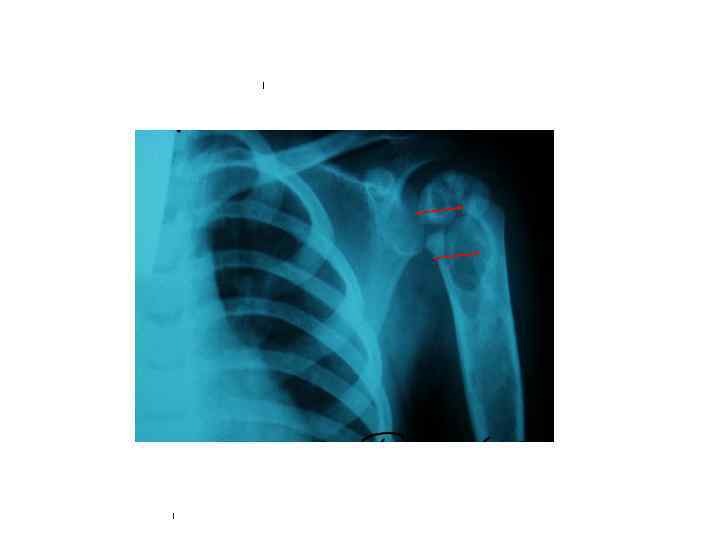
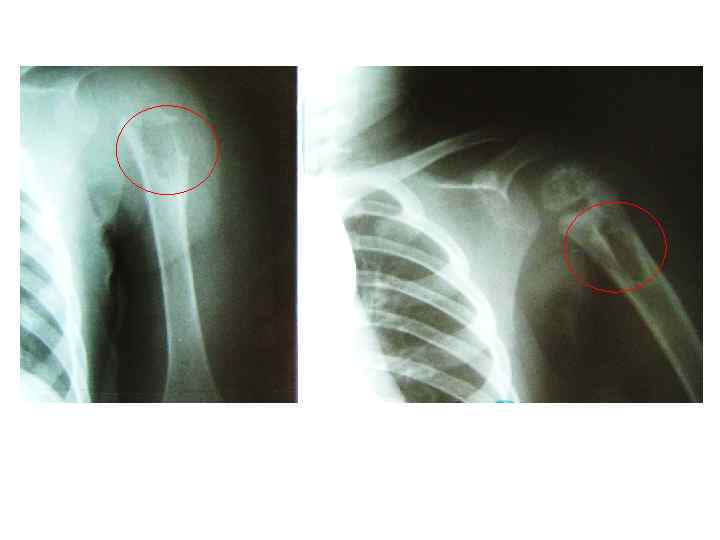
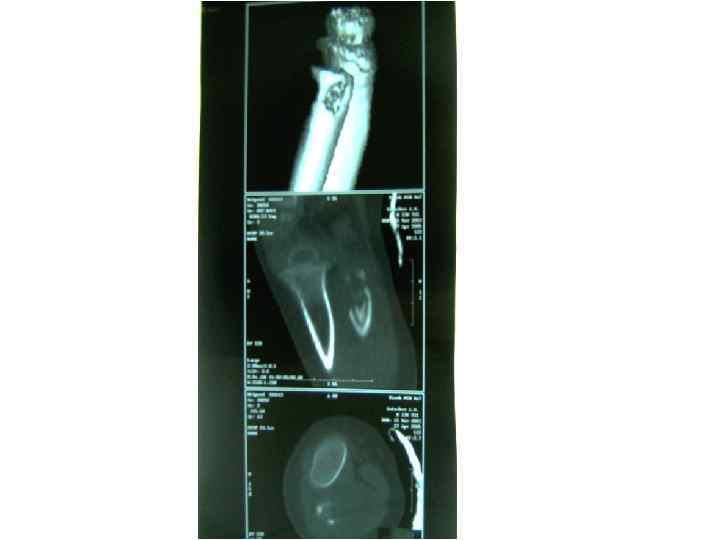
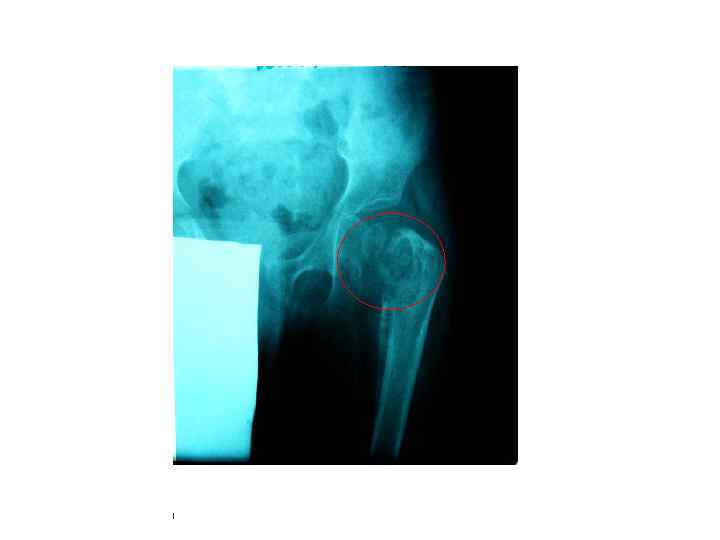
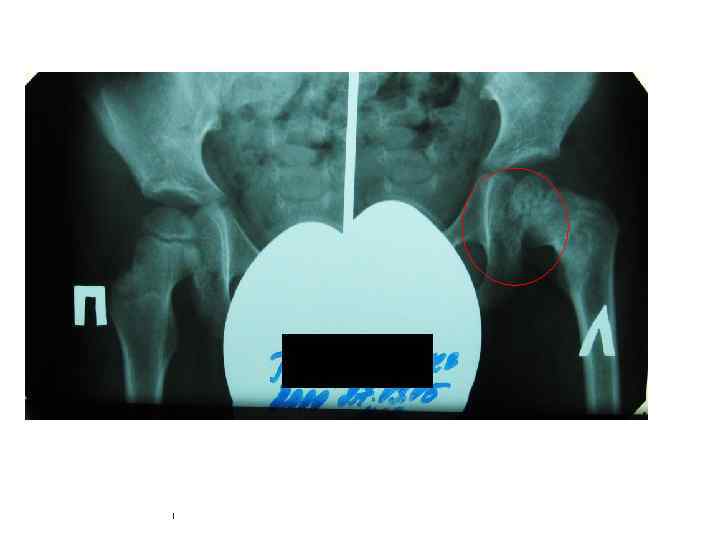
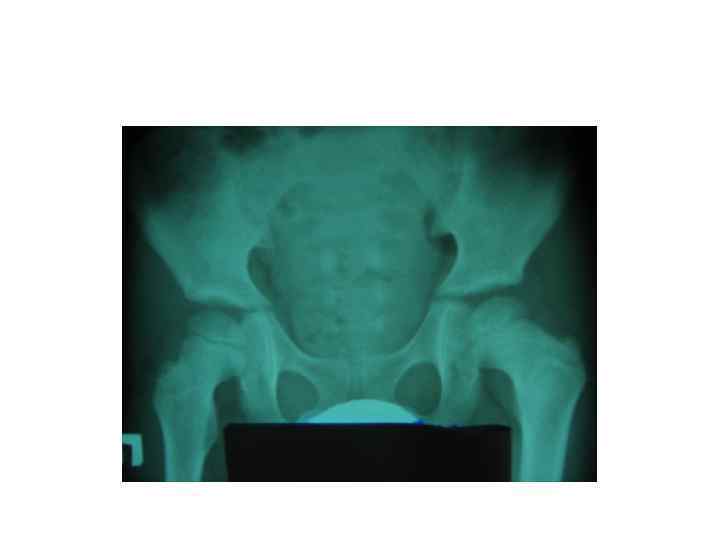
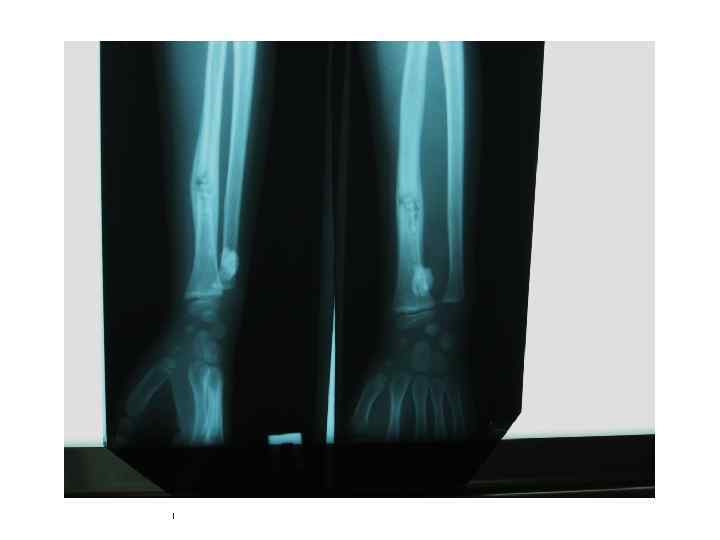
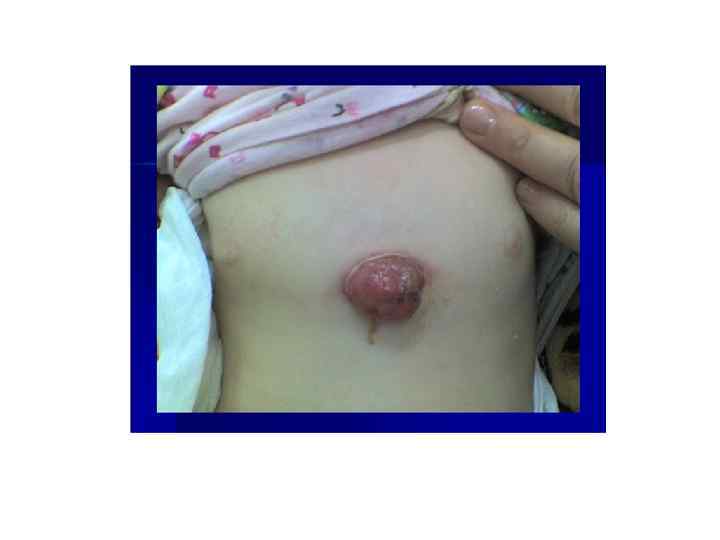
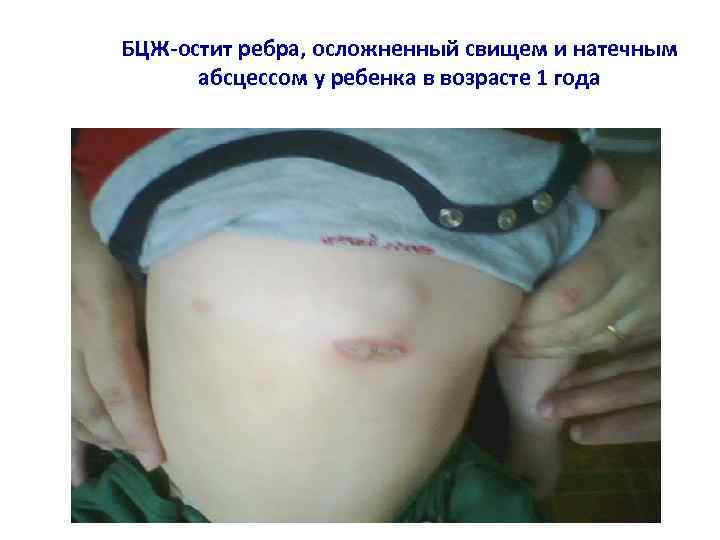
БЦЖ-остит ребра, осложненный свищем и натечным абсцессом у ребенка в возрасте 1 года
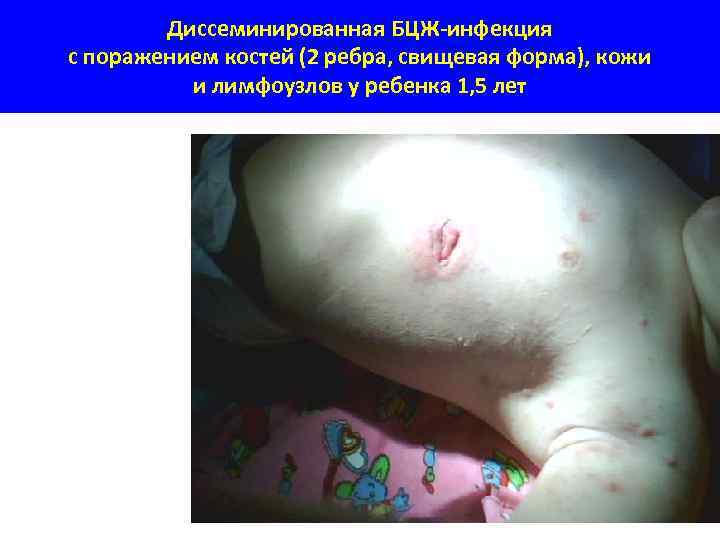
Диссеминированная БЦЖ-инфекция с поражением костей (2 ребра, свищевая форма), кожи и лимфоузлов у ребенка 1, 5 лет
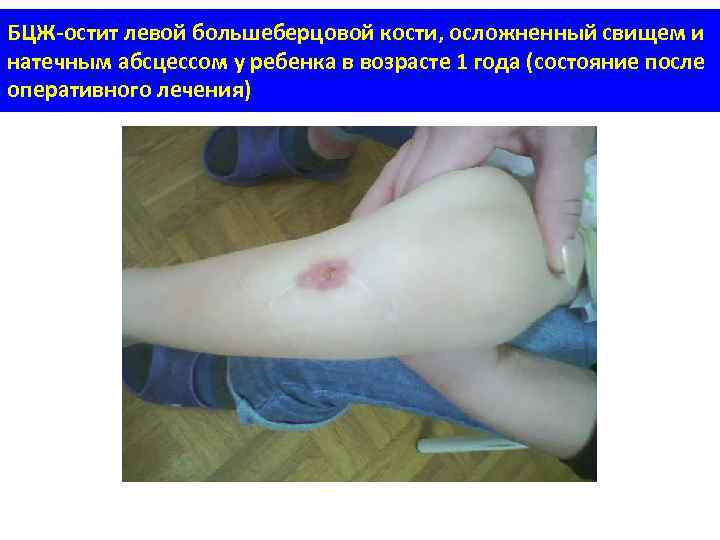
БЦЖ-остит левой большеберцовой кости, осложненный свищем и натечным абсцессом у ребенка в возрасте 1 года (состояние после оперативного лечения)

ТУБЕРКУЛЕЗ ОРГАНА ЗРЕНИЯ • Частота туберкулёзных поражений среди всех заболеваний глаз колеблется от 1, 3 до 5%. • Доля туберкулёза глаз значительно возрастает в группе воспалительных заболеваний сосудистой оболочки (увеитов)- ОТ 6, 8% до 63%. • В конце прошлого столетия заболеваемость туберкулёзом глаз снизилась более чем на 50% • в структуре внелёгочного туберкулёза туберкулёзные поражения глаз занимают 4 -е место.

Туберкулез органа зрения (один из вариантов развития процесса) Для детей характерно параспецифическое (туберкулёзно -аллергическое) поражения глаз. Характеризуется неспецифическими морфологическими проявлениями из- за гиперсенсибилизацией тканей глазного яблока продуктами распада МБТ исходят из очага специфического воспаления в другом органе.

• Туберкулёз глаз — местное проявление гематогенной диссеминации МБТ, начинающейся с образования бугорков в тканях глазного яблока, чаще — в сосудистой оболочке глаза (хориоидеи). • После формирования «первичных» туберкулёзных очагов (бугорков) может быть : • Полное рассасывание бугорков, (возможна лишь деструкция пигментного эпителия сетчатки без формирования полноценного рубца). • Частичное рассасывание бугорка с образованием рубца сетчатки и хориоидеи (возможны неблагоприятные последствия со снижением зрительных функций, повышением или снижением внутриглазного давления, помутнений оптических сред

• Частичная или полная инкапсуляция казеознонекротических туберкулёзных очагов с сохранением в поражённых тканях глаза персистирующих МБТ. Имеет наибольшее клиническое значение. • Прогрессирующее развитие в оболочках глаза туберкулёзного процесса в результате непосредственного распространения из «первичного» очага (чаще у детей и подростков).
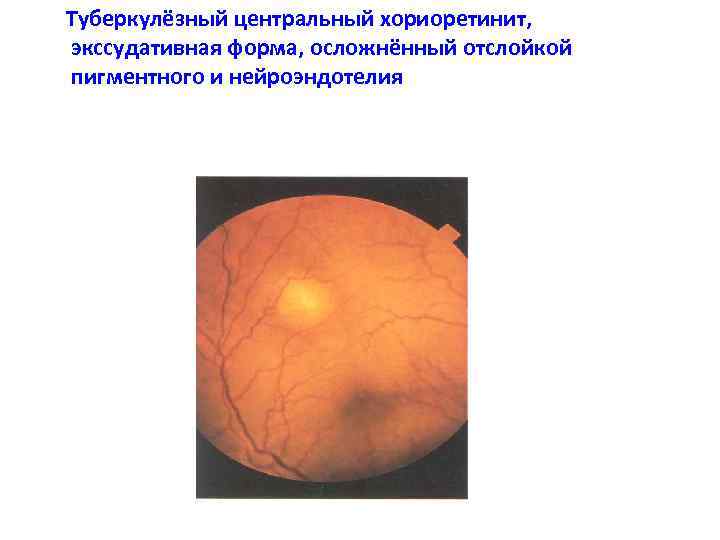
Туберкулёзный центральный хориоретинит, экссудативная форма, осложнённый отслойкой пигментного и нейроэндотелия

Туберкулёзный иридоциклит. Очаговая форма (туберкулёз радужки)
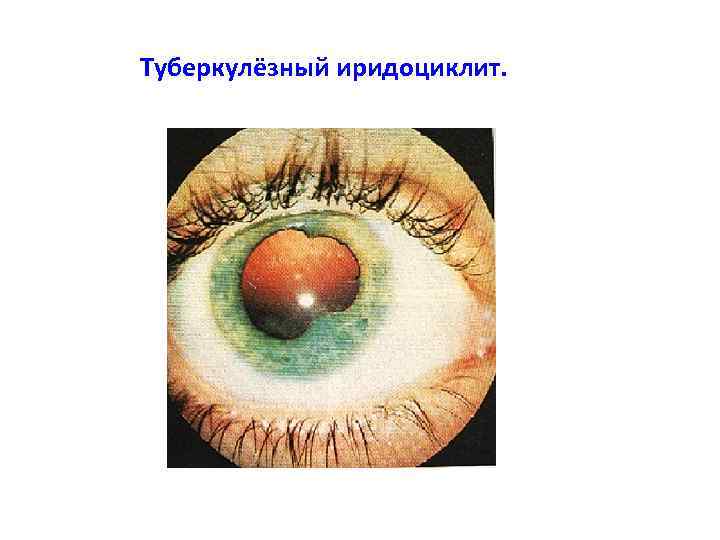
Туберкулёзный иридоциклит.

Туберкулез кожи Поражения кожи, вызванные МБТ, представляют собой заболевания, различающихся по клиническим и морфологическим проявлениям и исходу. В очагах кожного туберкулеза наиболее часто обнаруживают МБТ человеческого типа, реже - бычьего и крайне редко - птичьего. Ø Человеческий ((typ. humanus)) – 94 -95% Ø Бычий (typ. bovinus) – 4 -5% Ø Птичий (typ. avium)– менее 1%

Патогенез Туберкулез кожи возникает вследствии: -нарушения различных физиологических функций кожи, - снижения иммунитета, - развития сенсибилизации. МБТ попадают в кожу чаще всего гематогенным или лимфогенным путем из туберкулезного очага во внутренних органах или per continuitatem с подлежащих органов и тканей, пораженных туберкулезом.

Классификация 1. Локализованные формы § § § туберкулезная волчанка коликвативный туберкулез кожи (скрофулодерма) бородавчатый туберкулез язвенный туберкулез кожи и слизистых индуративная эритема Базена 2. Диссеминированные § § § милиарный туберкулез лишай золотушных папулонекротический туберкулез

Туберкулезная волчанка • Наиболее частая форма туберкулеза кожи, характеризуется хроническим, медленным, прогрессирующим течением и наклонностью к расплавлению тканей. Заболевание обычно начинается в детстве и тянется годами, иногда в течение всей жизни. Редко бывает у взрослых. • Локализуется чаще всего на лице, особенно на носу (80% случаев), щеках, верхней губе, реже на шее, туловище, конечностях, нередко на слизистых оболочках (почти 70% больных). •
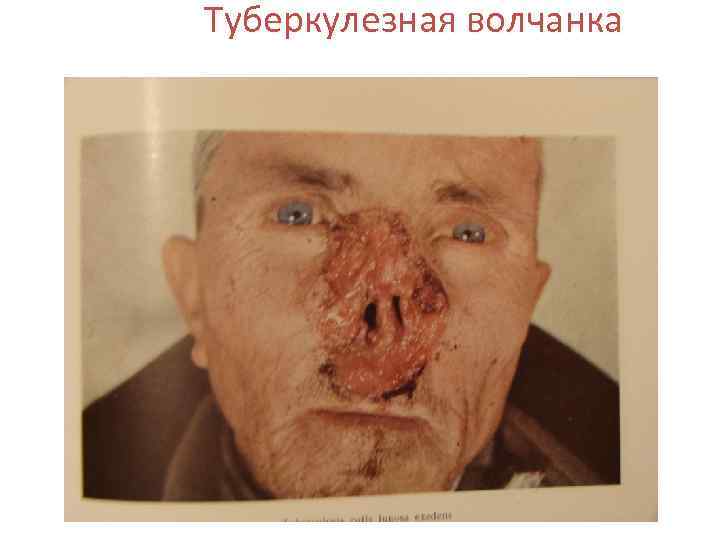
Туберкулезная волчанка
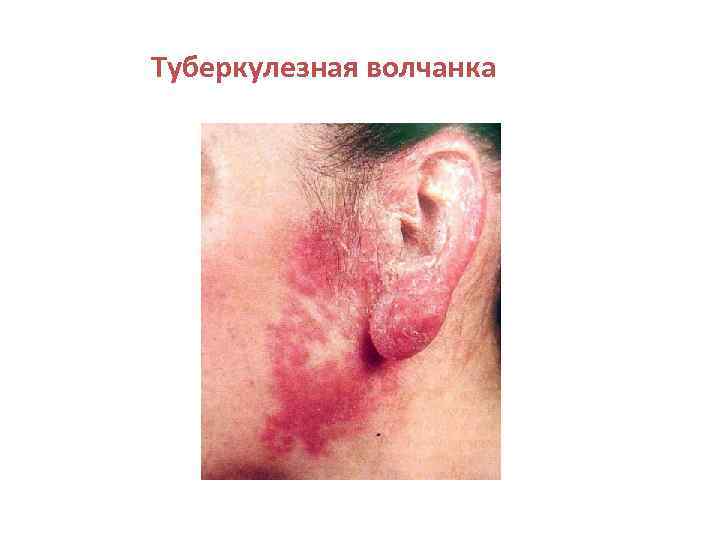
Туберкулезная волчанка
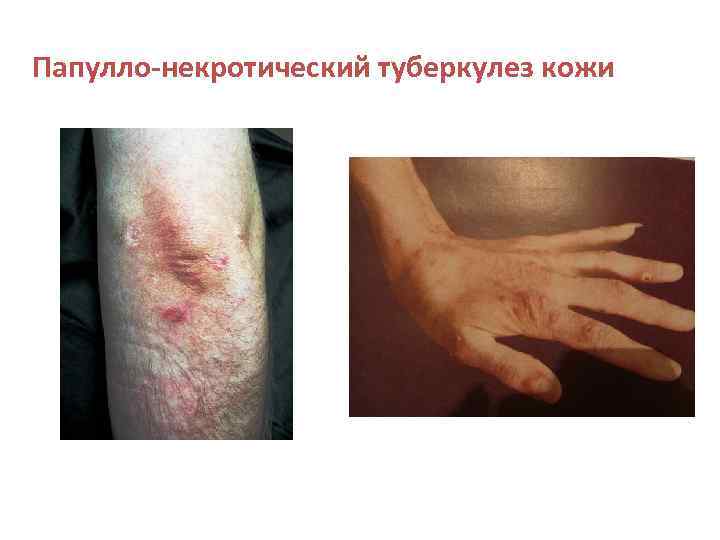
Папулло-некротический туберкулез кожи
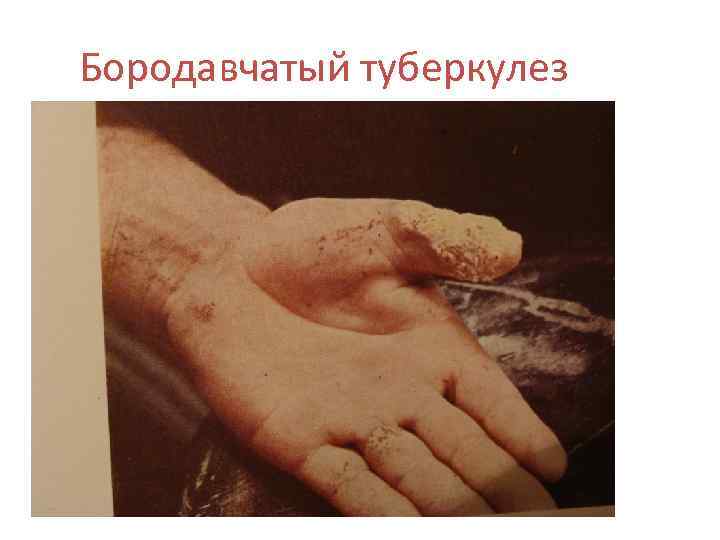
Бородавчатый туберкулез
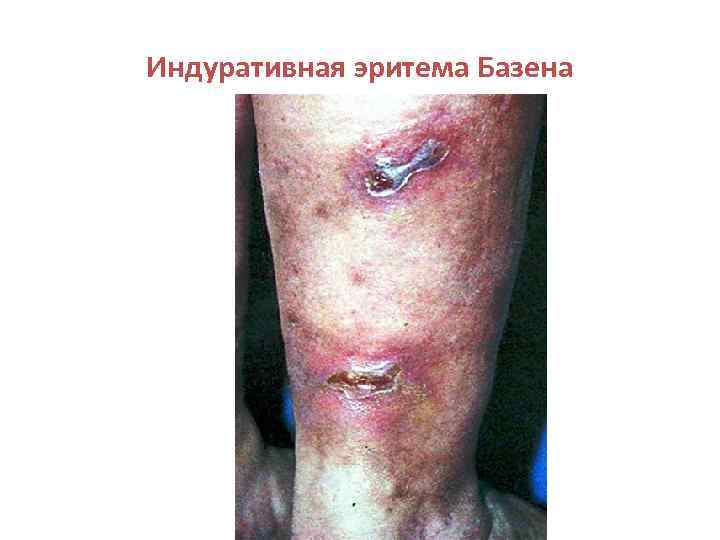
Индуративная эритема Базена
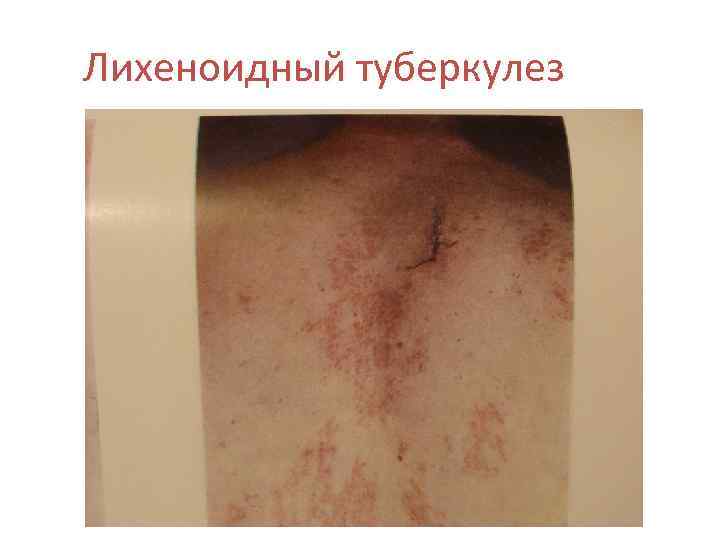
Лихеноидный туберкулез
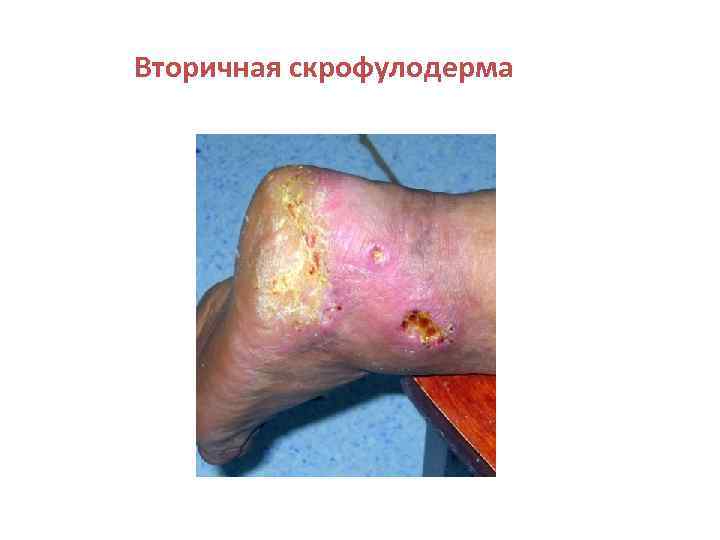
Вторичная скрофулодерма
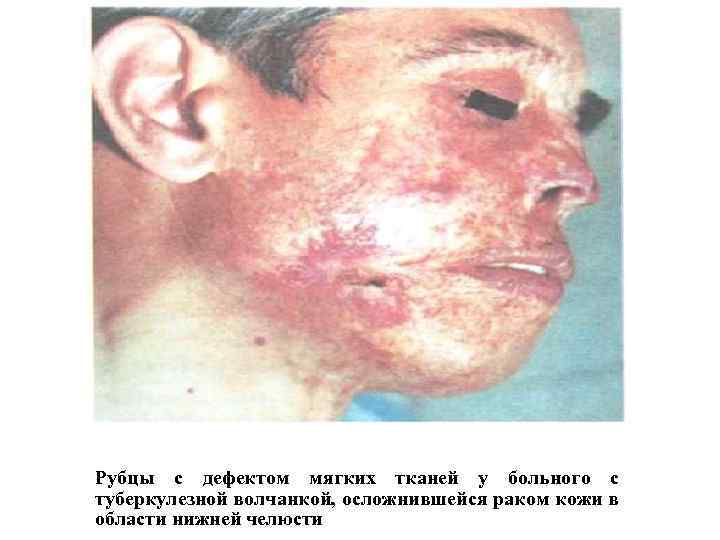
Рубцы с дефектом мягких тканей у больного с туберкулезной волчанкой, осложнившейся раком кожи в области нижней челюсти

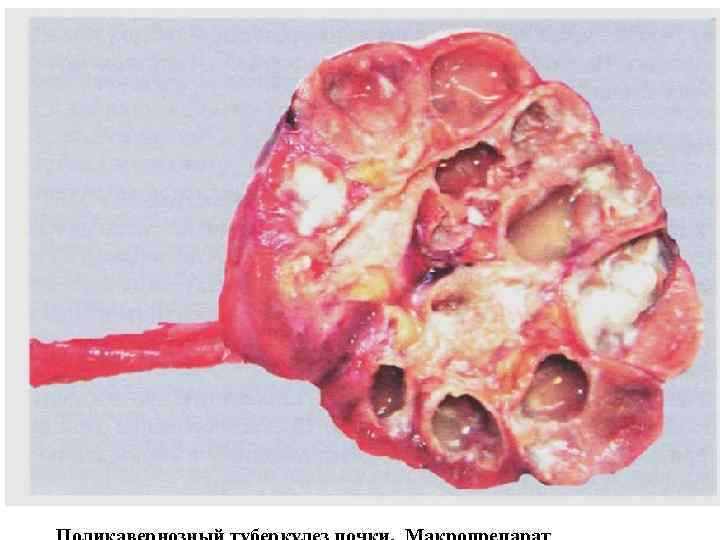
Туберкулез почек Экскреторная урограмма. • множественный туберкулёзный папиллит левой почки • поликавернозный туберкулёз левой почки, туберкулёз левого мочеточника с множественными стриктурами.
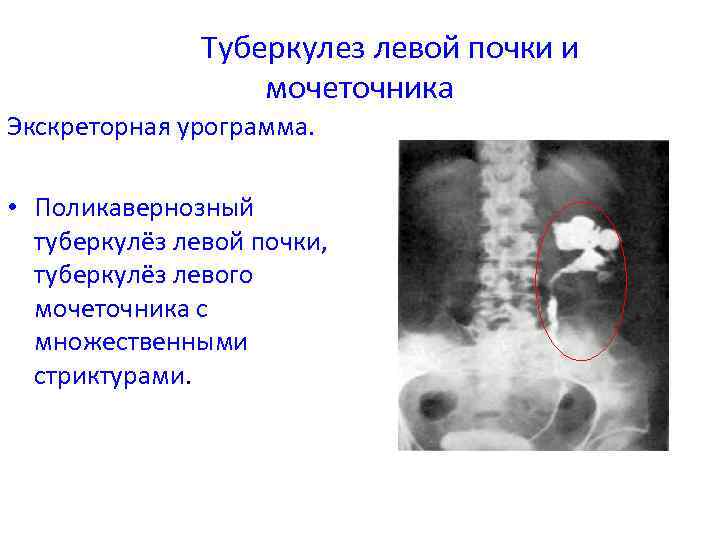
Туберкулез левой почки и мочеточника Экскреторная урограмма. • Поликавернозный туберкулёз левой почки, туберкулёз левого мочеточника с множественными стриктурами.
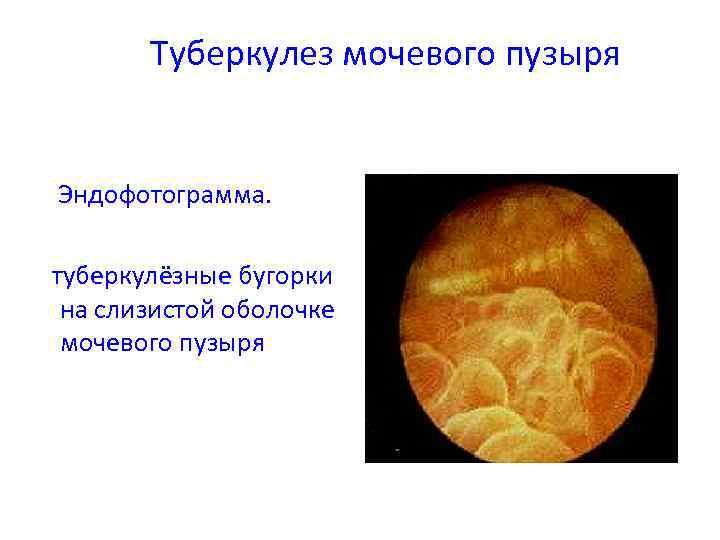
Туберкулез мочевого пузыря Эндофотограмма. туберкулёзные бугорки на слизистой оболочке мочевого пузыря

ТУБЕРКУЛЁЗ МУЖСКИХ ПОЛОВЫХ ОРГАНОВ • Заболевают мужчины в период наибольшей половой активности, т. е. в возрасте от 21 до 50 лет. • Туберкулёз половой системы у детей практически не встречается, редко бывает у юношей до достижения половой зрелости. • 30% случаев - изолированное поражение придатков яичек, семявыносящих протоков; • 15, 0% - предстательной железы, семенных пузырьков; • сочетанное поражение – 55, 0% случаев. • Наиболее часто туберкулёз половых органов сочетается с туберкулёзом мочевыделительной системы - 35% и туберкулёзом лёгких -14, 0%
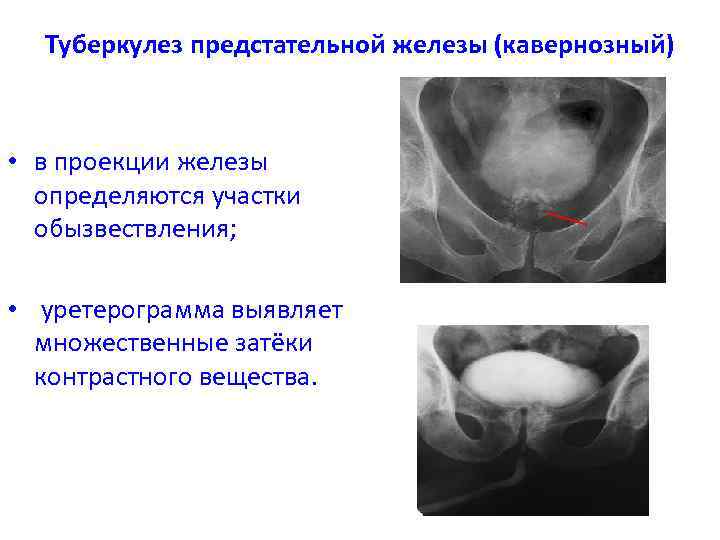
Туберкулез предстательной железы (кавернозный) • в проекции железы определяются участки обызвествления; • уретерограмма выявляет множественные затёки контрастного вещества.
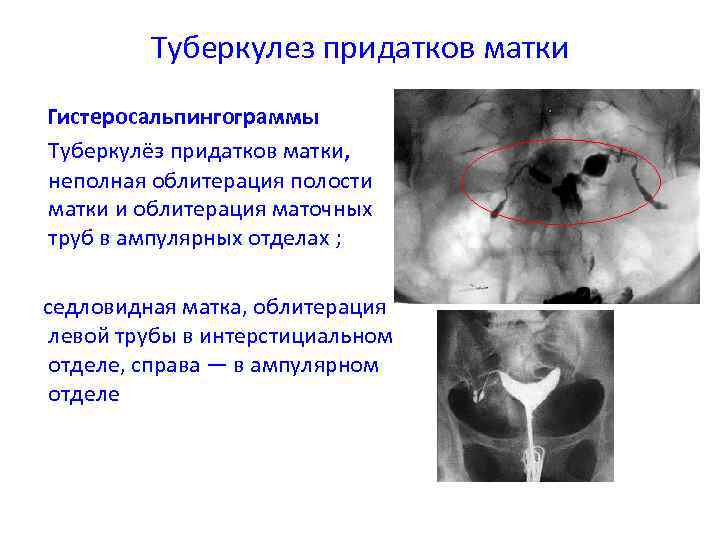
Туберкулез придатков матки Гистеросальпингограммы Туберкулёз придатков матки, неполная облитерация полости матки и облитерация маточных труб в ампулярных отделах ; седловидная матка, облитерация левой трубы в интерстициальном отделе, справа — в ампулярном отделе

АБДОМИНАЛЬНЫЕ ФОРМЫ ТУБЕРКУЛЁЗА: туберкулёзный мезаденит, туберкулёзный перитонит, туберкулёз кишечника. • В кишечнике туберкулёзные бугорки и инфильтраты формируются в подслизистой оболочке подвздошной и слепой кишок с последующим распадом и рубцеванием. • Достоверные R-признаки при мезадените– обызвествлённые лимфатические узлы на снимках брюшной полости или при рентгеноскопии. • Менее достоверные симптомы туберкулезного мезаденита - нарушения моторики кишечника, динамическая непроходимость, опущение желудка и поперечноободочной кишки. • Существенное значение имеют: данные МРТ и КТ (визуализируются пакеты внутрибрюшных лимфатических узлов, в т. ч обызвествленные)

Туберкулезный мезаденит - инфильтративная Формы: - фиброзная - фиброзно-кавернозная - острое - хроническое Течение: Симптомы: - Штенберга - Клинна - Мак-Фендена УЗИ, R 0 - Кальцинаты брюшной полости (через 1, 5 -2 г. ) Осложнения: - перитонит, спаечная болезнь, холодные абсцессы Ведущий метод диагностики – морфологический (биопсия)
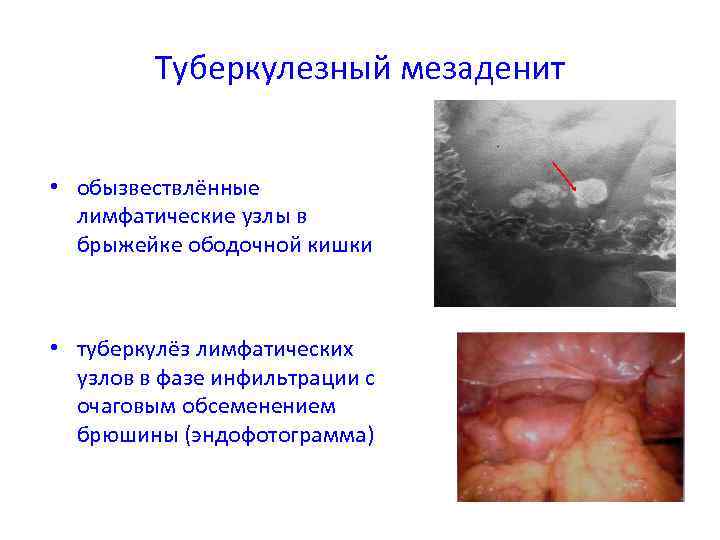
Туберкулезный мезаденит • обызвествлённые лимфатические узлы в брыжейке ободочной кишки • туберкулёз лимфатических узлов в фазе инфильтрации с очаговым обсеменением брюшины (эндофотограмма)

Туберкулез кишечника • Патогномоничных симптомов нет. • Диагноз ставится на основании комплекса клиникорентгенологических данных. • R - ирригоскопия, рентгеноскопия желудка и кишечника с пероральным контрастированием. Выявляется: ригидность стенок, зубчатость контуров пораженных отделов кишечника, изъязвления, рубцы и деформация стенок кишок, сужения просвета, патологические изгибы, нарушения моторики ЖКТ. • Стёртые формы заболевания могут проявляться рентгенологически лишь функциональными нарушениями.

Туберкулез периферических лимфатических узлов (ЛУ) Чаще всего поражаются регионарные к входным воротам инфекции ЛУ: подчелюстной области и шеи — 61, 0 -95, 0% подмышечные — 7, 0 -15, 0% паховые — 3, 0%-7, 0% локтевые —до 1% множественные поражения составляют — 7 -8%. В структуре внелегочных форм у детей и подростков составляет от 20 до 70%.

ТУБЕРКУЛЕЗ ПЕРИФЕРИЧЕСКИХ Л/УЗЛОВ КЛИНИЧЕСКИЕ ФОРМЫ: 1. ИНФИЛЬТРАТИВНАЯ 2. КАЗЕОЗНАЯ 3. ИНДУРАТИВНАЯ (ФИБРОЗНАЯ) ТЕЧЕНИЕ: 1. ОСТРОЕ 2. ПОДОСТРОЕ 3. БЕССИМПТОМНОЕ ДИФ. ДИАГНОСТИКА: БЦЖ- ЛИМФАДЕНИТ, ОСТРЫЙ НЕСПЕЦИФИЧЕСКИЙ ЛИМФАДЕНИТ, ТОКСОПЛАЗМОЗ, ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ, ФЕЛИНОЗ, ЛИМФОГРАНУЛЕМАТОЗ, САРКОИДОЗ, ЛИМФОЛЕЙКОЗ, ПОРОКИ РАЗВИТИЯ.
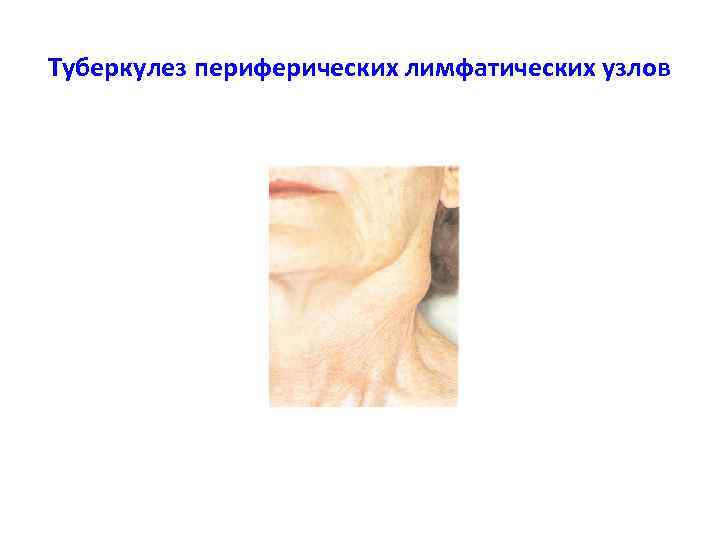
Туберкулез периферических лимфатических узлов

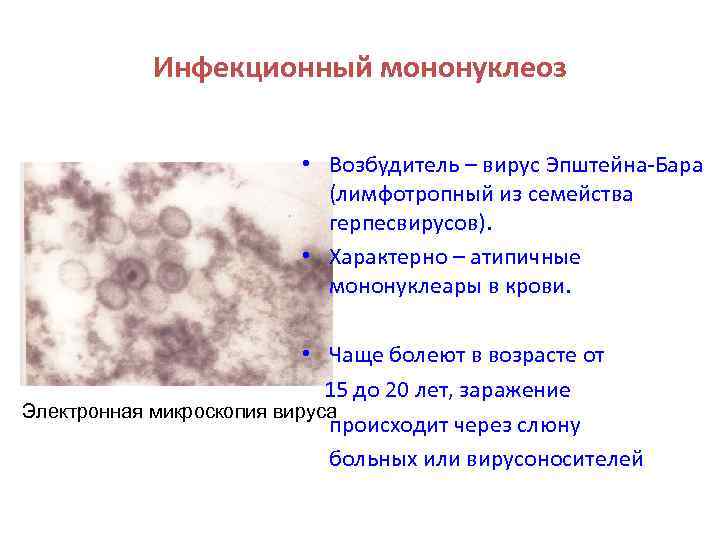
Инфекционный мононуклеоз • Возбудитель – вирус Эпштейна-Бара (лимфотропный из семейства герпесвирусов). • Характерно – атипичные мононуклеары в крови. • Чаще болеют в возрасте от 15 до 20 лет, заражение Электронная микроскопия вируса происходит через слюну больных или вирусоносителей
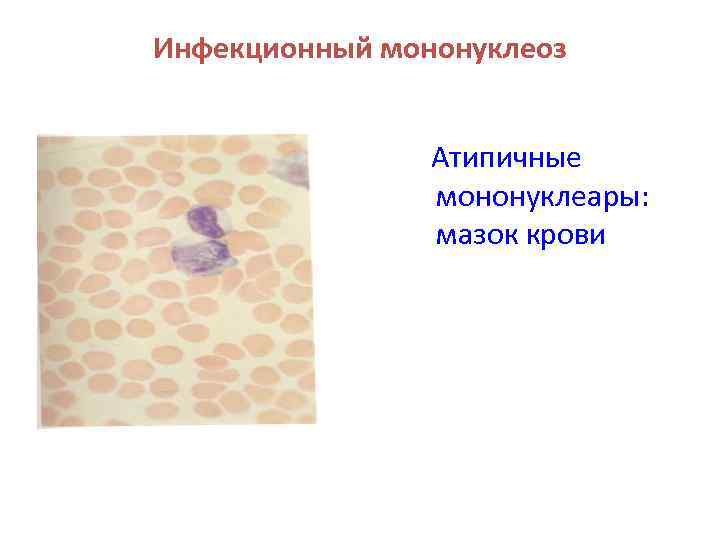
Инфекционный мононуклеоз Атипичные мононуклеары: мазок крови
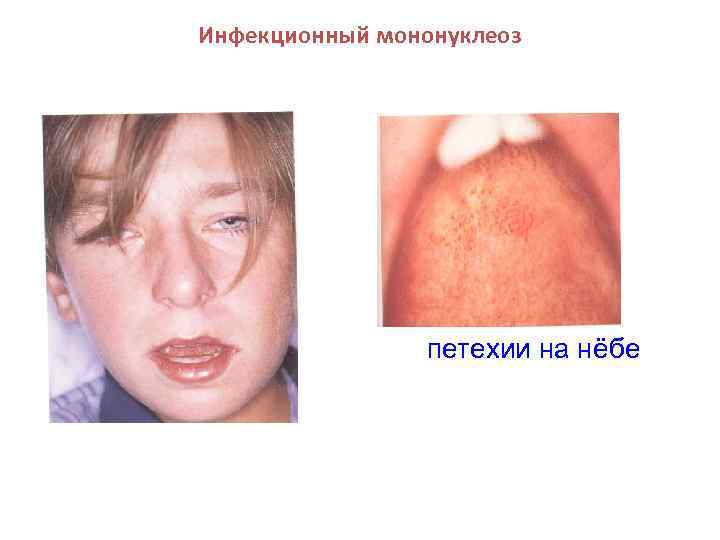
Инфекционный мононуклеоз петехии на нёбе
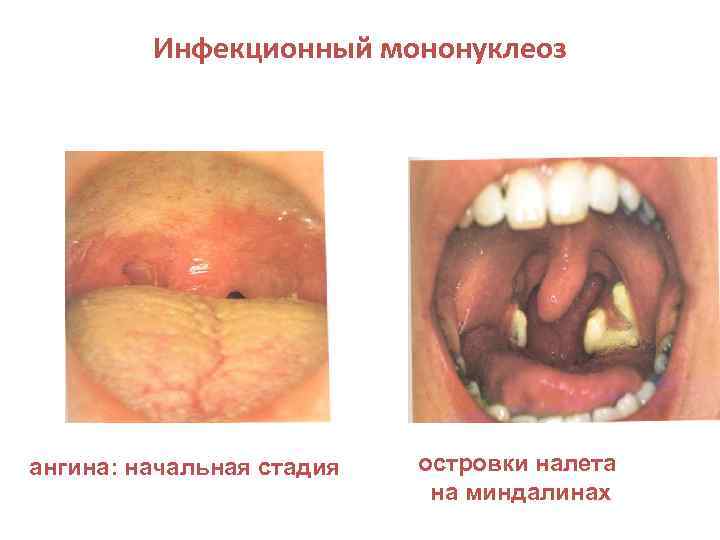
Инфекционный мононуклеоз ангина: начальная стадия островки налета на миндалинах
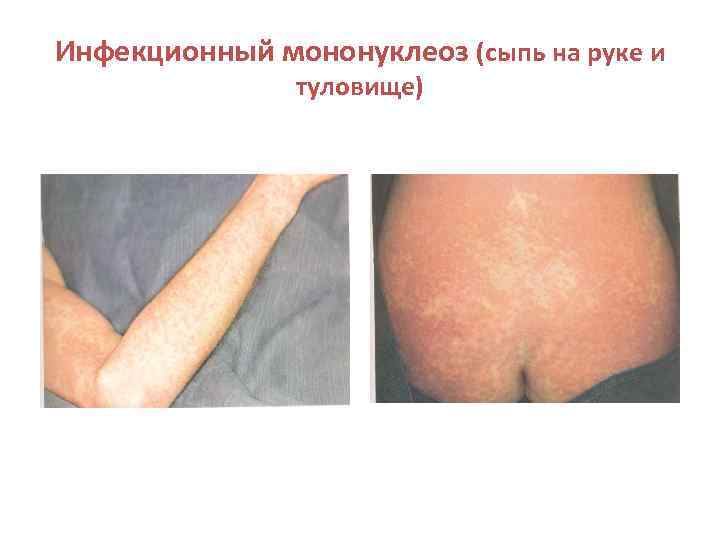
Инфекционный мононуклеоз (сыпь на руке и туловище)
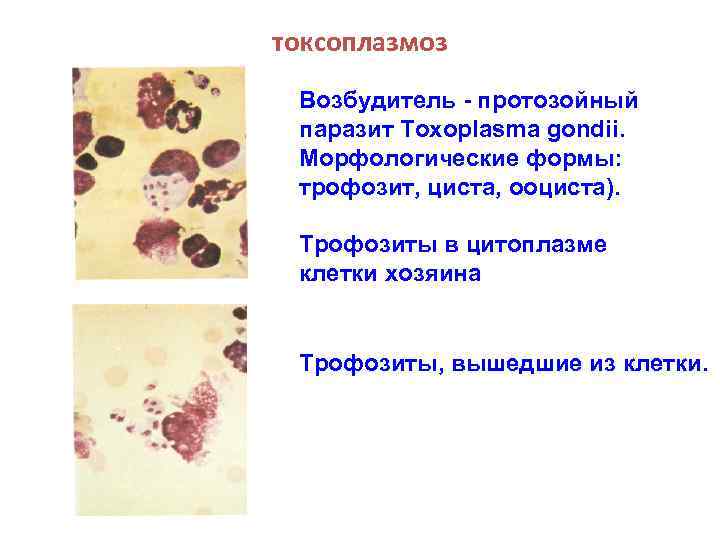
токсоплазмоз Возбудитель - протозойный паразит Toxoplasma gondii. Морфологические формы: трофозит, циста, ооциста). Трофозиты в цитоплазме клетки хозяина Трофозиты, вышедшие из клетки.
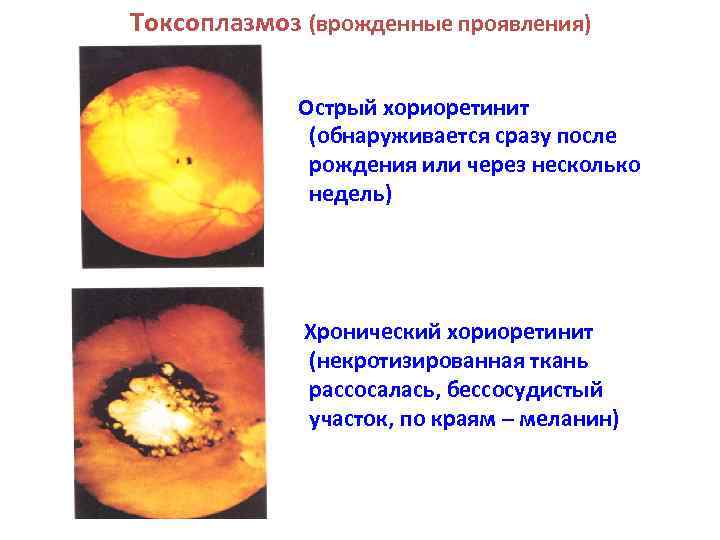
Токсоплазмоз (врожденные проявления) Острый хориоретинит (обнаруживается сразу после рождения или через несколько недель) Хронический хориоретинит (некротизированная ткань рассосалась, бессосудистый участок, по краям – меланин)
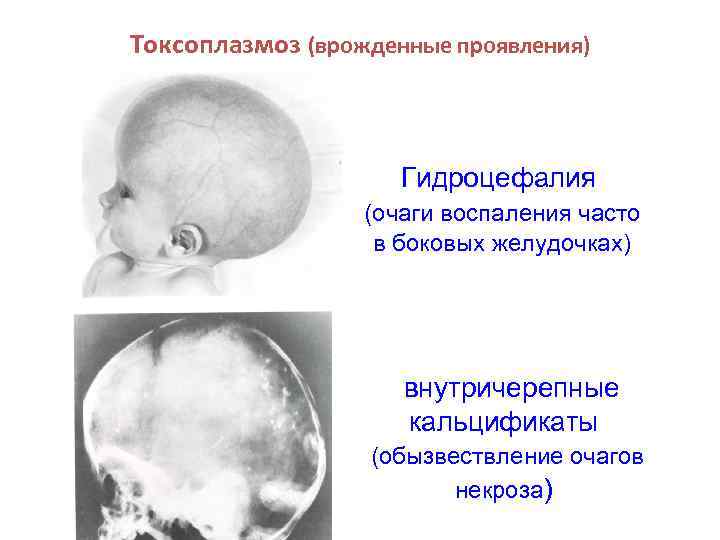
Токсоплазмоз (врожденные проявления) Гидроцефалия (очаги воспаления часто в боковых желудочках) внутричерепные кальцификаты (обызвествление очагов некроза)
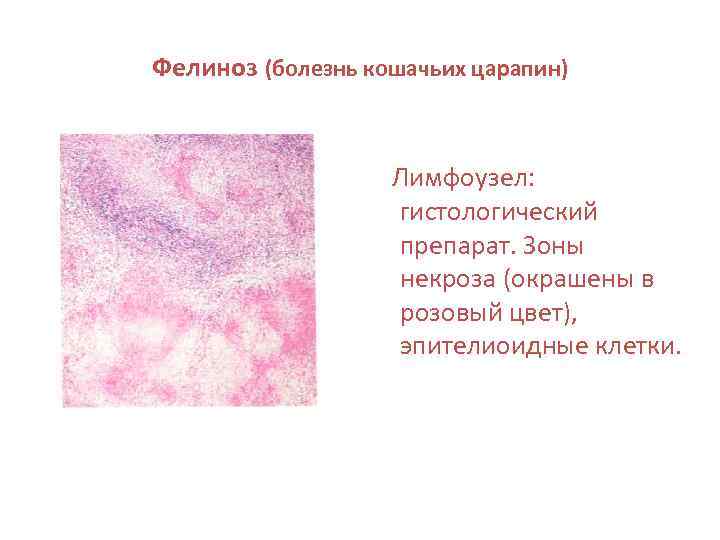
Фелиноз (болезнь кошачьих царапин) Лимфоузел: гистологический препарат. Зоны некроза (окрашены в розовый цвет), эпителиоидные клетки.
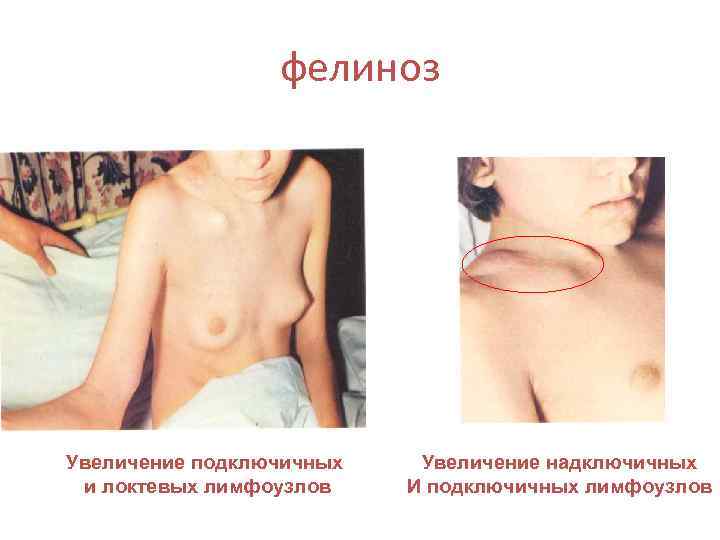
фелиноз Увеличение подключичных и локтевых лимфоузлов Увеличение надключичных И подключичных лимфоузлов

Диагностика достигла таких успехов, что здоровых людей практически не осталось. Бертран Рассел

Туберкулез нервной системы • Туберкулезный менингит (воспаление мягких мозговых оболочек); • Туберкулемы мозга. Туберкулезное воспаление мозговых оболочек – наиболее тяжелая форма туберкулеза. Летальность 16 -55%.

• Квинке (Quinke) в 1890 г. впервые внедрил в практику люмбальную пункцию; • Лихтгейм (Lichtheim) в 1893 г. обнаружил в ликворе МБТ; • Рокитанский (Rokitansky) в 1844 г. установил вторичный характер туберкулезного менингита

Особенности патогенеза туберкулезного менингита 1. Заболевание вторичное; 2. Локализуется на основании мозга; 3. Развивается в 2 этапа. На первом - на фоне бактериемии поражается сосудистое ложе. На втором – инфицирование мягкой мозговой оболочки из сосудистых сплетений. МБТ играют роль разрешающего фактора. На фоне имеющейся сенсибилизации сосудов возникает резкая аллергическая реакция (менингеальный синдром). 4. Гематогенно-ликворогенный путь развития болезни

ПАТОМОРФОЛОГИЯ ТУБЕРКУЛЕЗНОГО МЕНИНГИТА 1. Разлитой характер поражения на основании мозга; 2. Серозно-фибринозное воспаление мягкой мозговой оболочки, с диапазоном изменений от серозного до гнойного; 3. Высыпание бугорков различной интенсивности; 4. Альтеративное поражение мозговых сосудов; 5. Переход воспаления на вещество мозга; 6. Выраженная гидроцефалия.

Туберкулезный менингит Клинические формы: 1. серозный менингит 2. базилярный менингит 3. менингоэнцефалит 4. спинальный менингит (лептопахименингит)

Туберкулезный менингит Периоды клинического течения: 1. продромальный (3 - 10 день) 2. период раздражения ЦНС ( с 10 дня) 3. терминальный период (с 21 дня).

Менингиальный синдром Головная боль – интенсивная до чувства непереносимости. Усиливается под влиянием шума, резкого света или движения. Рвота – (мозговая), без предварительной тошноты, «фонтаном» . Мышечные контрактуры – повышение тонуса мышц затылка, туловища и живота. В клинике проявляется: положением тела у маленьких детей, ригидность мышц затылка, положительные симптомы Кернига, Брудзинского. Лихорадка- фебрильная температура тела

Семиотика туберкулезного менингита • лихорадка • брадикардия • диссоциация между частотой пульса и температурой тела • нарушение ритма дыхания • вазомоторные расстройства ( «пятна Труссо» ) • секреторные расстройства (повышенное пото- и слюноотделение) • общая гиперестезия (непереносимость яркого света, шума - «симптом одеяла» ) • нарушение психической сферы (заторможенность, спутанность сознания, реже – психомоторное возбуждение).

Поражение черепно-мозговых нервов при туберкулезном менингите Глазодвигательный (III пара): птоз, мидриаз, анизокория, диплопия расходящееся косоглазие; Отводящий (VI пара): сходящееся косоглазие, диплопия; Лицевой нерв: (VII пара) сглаженность носогубной складки, опущение угла рта, расширение глазной щели Подъязычный (XII): девиация кончика языка

Поражение черепно-мозговых нервов при туберкулезном менингите Слуховой (VIII): шум в ушах, снижение слуха или его полная потеря, головокружение ощущение падения; Языкоглоточный (IX): нарушение глотания, икота, поперхивание, нарушение речи; Блуждающий (Х): расстройство ритма дыхания и пульса. Зрительный : снижение зрения или его потеря
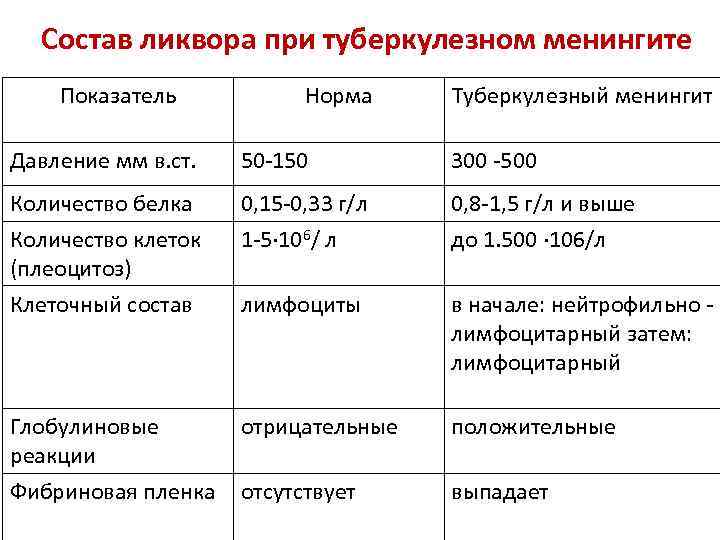
Состав ликвора при туберкулезном менингите Показатель Норма Туберкулезный менингит Давление мм в. ст. 50 -150 300 -500 Количество белка Количество клеток (плеоцитоз) Клеточный состав 0, 15 -0, 33 г/л 1 -5· 106/ л 0, 8 -1, 5 г/л и выше до 1. 500 · 106/л лимфоциты в начале: нейтрофильно лимфоцитарный затем: лимфоцитарный Глобулиновые реакции Фибриновая пленка отрицательные положительные отсутствует выпадает

Состав ликвора при туберкулезном менингите Показатель Норма Количество глюкозы 2, 2 -3, 9 ммоль/л Резко снижается Количество хлоридов 120 -130 ммоль/л умеренно снижается МБТ отсутствуют Туберкулезный менингит обнаруживаются в 2030%

Характерные изменения ликвора: 1. белково-клеточная диссоциация; 2. выпадение фибриновой пленки; 3. положительные осадочные реакции Панди, Нонне-Апельта; 4. лимфоцитарный плеоцитоз; 5. резкое снижение содержания глюкозы и хлоридов; 6. наличие МБТ (20% - посевом, 26% - ПЦР. Антитела методом ИФА в 36% ; 7. медленная регрессия изменений в ликворе (дольше, чем клинические проявления).

Туберкулезный плеврит – клиническая форма туберкулеза органов дыхания, характеризующаяся воспалением плевры и накоплением экссудата в плевральной полости. Удельный вес плевритов – 6 -8% среди всех форм туберкулеза. Среди впервые выявленных больных туберкулезом органов дыхания плевриты составляют 5 – 25% Встречаются плевриты чаще у лиц молодого возраста.

Классификация плевритов А. по патогенетическому механизму развития: 1. аллергический 2. перифокальный 3. лимфо-гематогенный 4. туберкулез плевры Б. по клиническому течению: В. по локализации: 1. верхушечный 2. костальный 3. междолевой 1. фибринозный (сухой) 2. экссудативный 4. медиастинальный 5. диафрагмальный 6. панплеврит Г. по характеру экссудата: 1. серозный 2. серозно-гнойный 3. серозно-гемморагический 4. гнойный (эмпиема плевры) 5. хилезный 6. смешанный

Семиотика плеврита (гидроторакса) 1. односторонние боли в области грудной клетки на фоне катаральных симптомов 2. снижение дыхательной экскурсии гемиторакса 3. укорочение перкуторного звука 4. ослабление дыхания 5. опущение плеча 6. пациент лежит на пораженной стороне

Диагностика плевритов 1. жалобы, молодой возраст, анамнез (тубконтакт, группа детей СОП), 2. данные физикального исследования (осмотр, пальпация, перкуссия, аускультация) 3. результаты УЗИ и лучевой диагностики: рентгенограмма в прямой и боковой проекциях, КТ ОГК, рентгеноскопия 4. плевральная пункция с исследованием экссудата (клиническими, биохимическими, иммунологическими, бактериологическими) 5. туберкулинодиагностика 6. пункционная биопсия или плевроскопия (ВАТС) с биопсией плевры (морфологическая верификация)

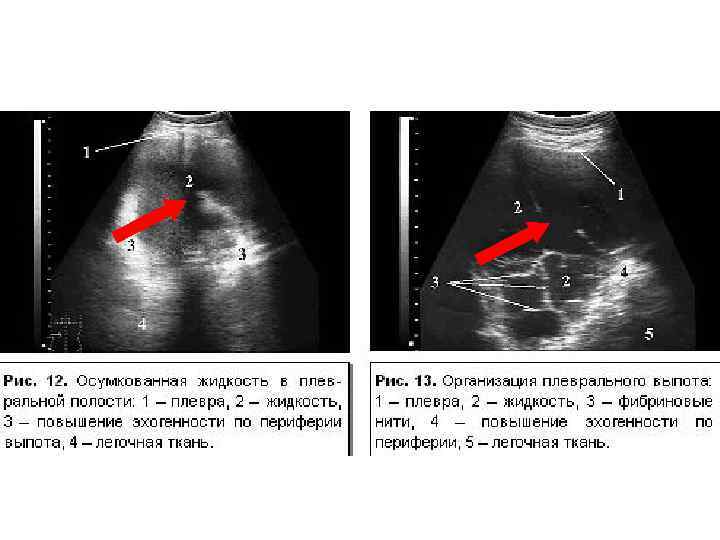
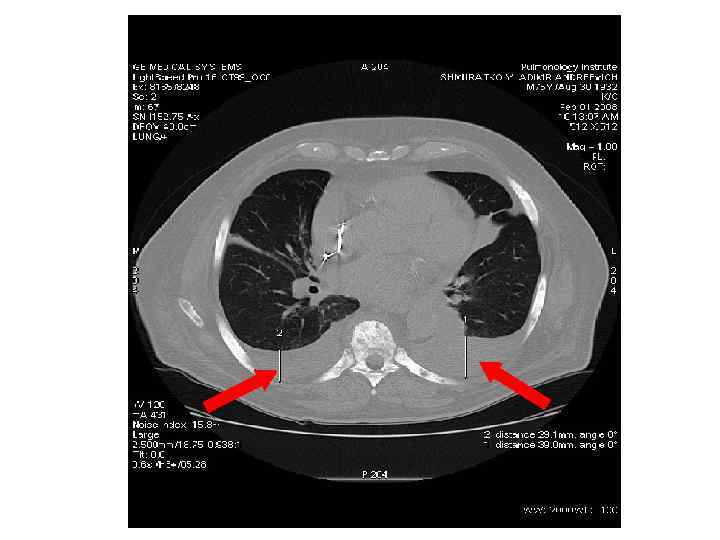
Плевральные изменения

Состав транссудата Удельный вес – менее 1015 -1020 Белок – менее 30 г/л Глюкоза – как в сыворотке крови ЛДГ (лактатдегидрогеназа) – менее 200 ед/л • ЛДГ пл. жид. / ЛДГ сыв. крови – менее 0, 6 • •

Характер экссудата - удельный вес более 1015 - содержание белка в плевральном выпоте 30 г/л и более - соотношение общего белка плеврального выпота к общему количеству белка сыворотки крови > 0, 5 - соотношение ЛДГ плеврального выпота к ЛДГ сыворотки крови > 0, 6 - содержание ЛДГ в плевральном выпоте> 0, 45 от верхней границы нормы ЛДГ сыворотки крови - содержание холестерина в плевральном выпоте >450 мг/л - уровень АДА (аденозиндеаминаза) в плевральном выпоте и сыворотке крови повышен
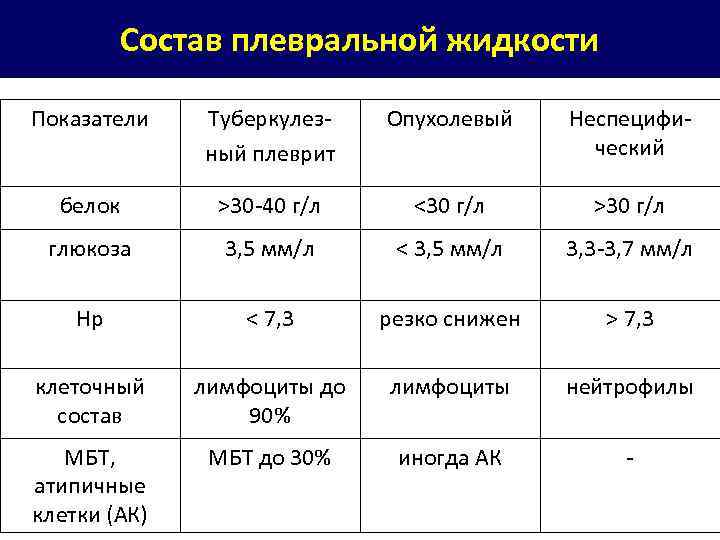
Состав плевральной жидкости Показатели Туберкулезный плеврит Опухолевый Неспецифический белок >30 -40 г/л <30 г/л >30 г/л глюкоза 3, 5 мм/л < 3, 5 мм/л 3, 3 -3, 7 мм/л Нр < 7, 3 резко снижен > 7, 3 клеточный состав лимфоциты до 90% лимфоциты нейтрофилы МБТ, атипичные клетки (АК) МБТ до 30% иногда АК -

Диагностика туберкулезного плеврита 1. Лучевая диагностика (R-графия, КТ), УЗИ (в динамике) 2. Бактериологическая диагностика (микроскопия мазка, посев плевральной жидкости, BACTEC, ПЦР, заражение лабораторных животных) 3. Биохимические исследования экссудата (белок, ЛДГ, глюкоза, АДА, клеточный состав и Ph) 4. Туберкулинодиагностика (проба Манту с 2 ТЕ ППД-Л, проба Коха с 50 -100 ТЕ) 5. Иммунодиагностика (ИФА определение ПТАТ в крови и экссудате, концентрация -интерферона) 6. Биопсия плевры (пункционная, игловая, торакоскопическая, открытая биопсия плевры) 7. Гистологическое и бактериологическое исследование биоптата 8. Диагностика ex jvantibus (Эффект от лечения )

Исходы туберкулезного плеврита - полное рассасывание - образование плевродиафрагмальных и плеврокардиальных спаек (ПДС, ПКС) - слипчивый (адгезивный плеврит) - наложения на плевре, обызвествление листков плевры (инкрустация плевры) - плевропневмофиброз легкого - эмпиема плевры

Исходы туберкулезного плеврита - полное рассасывание - образование плевродиафрагмальных и плеврокардиальных спаек (ПДС, ПКС) - слипчивый (адгезивный плеврит) - наложения на плевре, обызвествление листков плевры (инкрустация плевры) - плевропневмофиброз легкого - эмпиема плевры
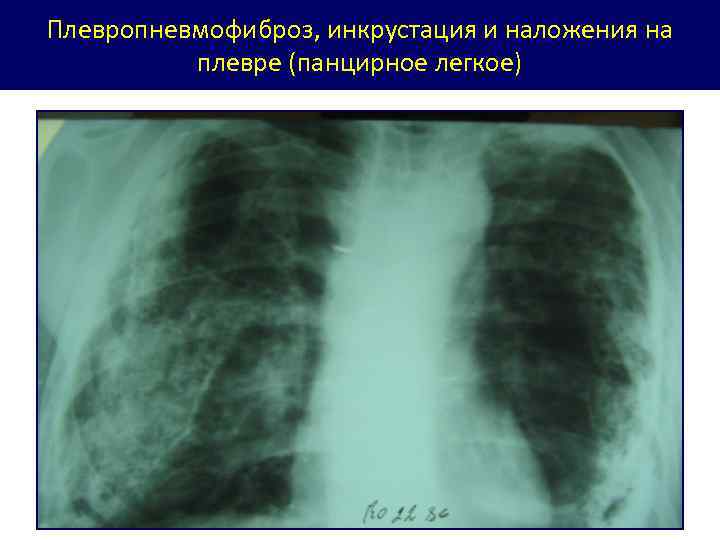
Плевропневмофиброз, инкрустация и наложения на плевре (панцирное легкое)

СПАСИБО ЗА ВНИМАНИЕ

Глобальные оценки по ВИЧ/СПИДу на 20072008 гг. Число людей, живущих с ВИЧ/СПИДом: Всего 40 млн. Взрослое население 38, 0 млн. Женщины 17, 5 млн. Дети до 15 лет 2, 3 млн. Люди, впервые инфицированные ВИЧ в 2007 г. : Всего 4, 9 млн. Взрослое население 4, 2 млн. Дети до 15 лет 700 000 Число случаев смерти от СПИДа в 2007 г. : Всего 3, 1 млн. Взрослое население 2, 6 млн. Дети до 15 лет 570 000

Расчетное число взрослых и детей с ВИЧ/СПИДом • • • Африка к югу от Сахары – 25, 8 млн. Южная и Юго-Восточная Азия – 7, 4 млн. Латинская Америка - 1, 8 млн. Восточная Европа и Центральная Азия – 1, 6 млн. Восточная Азия и Тихоокеанский регион – 1, 1 млн. Северная Америка – 1, 2 млн. Западная Европа – 610 000 Северная Африка и Ближний Восток- 510 000 Карибский бассейн – 300 000 Австралия и Новая Зеландия – 35 000 Всего: 40, 3 (35, 9 – 44, 3) миллиона

ВИЧ у матери и ребенка • Описаны культурные, социальные и биологические факторы передачи ВИЧ-инфекции от матери к ребенку. • Ребенок может инфицироваться до родов внутриутробно, во время родов и после них. Инфицирование плода и ребенка зависит от: • стадии ВИЧ-инфекции у матери и вирусной нагрузки, • течения беременности и родов, профилактики ВИЧ. • При повторных беременностях инфицированность выше, чем при первой. • Дети, рожденные до 34 недель беременности, заражаются в 4 раза чаще, чем родившиеся после этого срока. • Ожидается увеличение числа детей, рожденных от ВИЧинфицированных матерей.

Прогнозы… К 2015 году в 60 странах, наиболее пострадавших от СПИДа, общая численность населения будет на 115 миллионов человек меньше, чем это было бы в отсутствии СПИДа

Уровень CD 4 • Нормальные диапазоны: 500 – 1400 в 1 мкл На уровень CD 4 влияют: • Время года, время суток (мин. – 12. 30, макс. – 20. 30) • Терапия кортикостероидами • Ко-инфекция лимфотропными вирусами Не влияют: • пол, возраст, физическое и эмоциональное перенапряжение, беременность, категория риска

ВИЧ-инфекция и риск заболевания туберкулезом. ВИЧ-инфекция повышает восприимчивость человека к туберкулезной инфекции. ВИЧ-статус Риск развития ТБ в течении жизни Отрицательный 5 -10% Положительный 50%

Эпидемии ВИЧ и ТБ оказывают мощное влияние друг на друга: • ВИЧ угнетает иммунную систему и повышает вероятность нового туберкулезного инфицирования; • ВИЧ способствует прогрессированию латентной ТБ-инфекции и развитию активного ТБ и рецидивов у пролеченных пациентов; • ТБ– это одна из ведущих причин смерти людей, живущих с ВИЧ; • У ВИЧ-инфицированных ТБ возникает раньше, чем другие оппортунистические инфекции; • ТБ – это единственная из оппортунистических инфекций, характерных для СПИДа, которая представляет угрозу для ВИЧотрицательных людей.

• В 2007 г. в Европейском регионе ВОЗ было зарегистрировано почти 17 000 случаев коинфекции ТБ-ВИЧ (5% от всех новых случаев туберкулеза среди взрослых). • В Западной Европе самый высокий уровень ВИЧ-инфекции отмечен среди пациентов с ТБ, т. е. и ВИЧ и ТБ концентрируются в одних и тех же группах населения. • Самая высокая в Европе распространенность ВИЧ среди больных ТБ в Испании (16%); Италии (13%), Португалии (11%) и Франции (11%). • Среди стран Восточной Европы - в Украине (8%), Эстонии(7%) и РФ (6%). • Туберкулез является основным клиническим проявлением СПИДа в 22% всех случаев в Западной Европе, 24% – в Центральной Европе и 52% случаев – в восточной части.
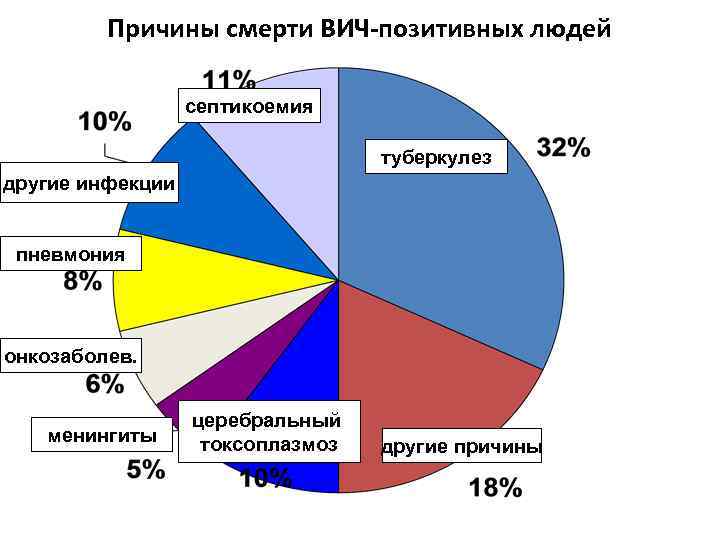
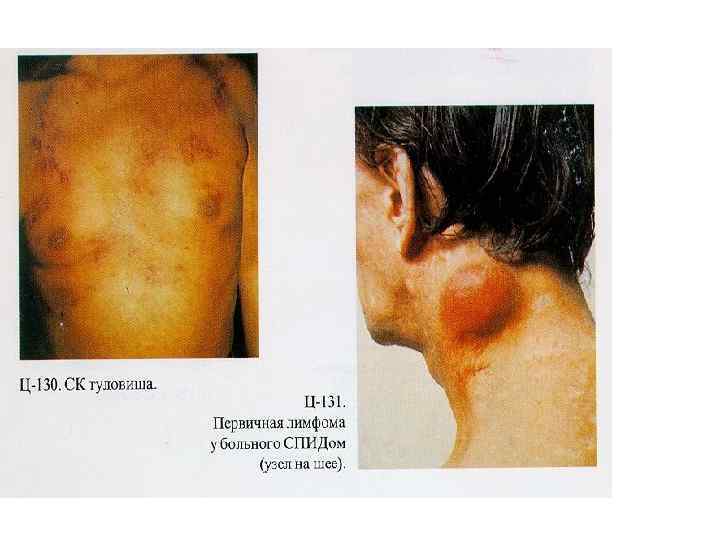
Причины смерти ВИЧ-позитивных людей септикоемия туберкулез другие инфекции пневмония онкозаболев. менингиты церебральный токсоплазмоз другие причины

ВИЧ-инфекция (абсолютные значения - 1987 -2008 гг. ) Живущих с диагнозом СПИД 560 Умерло с диагнозом СПИД 642 Умерло всего ВИЧ-инфицированных 1416 Всего ВИЧ-позитивных 9282 Пораженность населения составляет 95, 8 на 100 тыс. данные на 31. 09. 2008

ВИЧ+ТВС в России • Учет случаев ВИЧ-ассоциированного туберкулеза ведется с 1999 г. • около 4 тыс. больных ТВС+ВИЧ ежегодно. Возраст – чаще всего от 21 до 30 лет. • Женщины заражаются ВИЧ путем гетеросексуальных контактов и/или в/в введения наркотиков. • В России более 110. 000 ВИЧ-инфицированных женщин (60% в возрасте 20 -30 лет), уд. вес за 5 лет увеличился в 1, 8 раза. • Зарегистрировано более 30. 000 родов у ВИЧинфицированных женщин. • 90% детской ВИЧ-инфекции – результат перинатальной трансмиссии. • Ежегодно в РФ регистрируется 16 -20 случаев ВИЧ+ТВС у детей.

• У большинства ВИЧ-инфицированных детей локальный ТБ развивается во время контакта с больным ТБ взрослым. • Наиболее тяжелые формы ТБ наблюдаются у ВИЧ- инфицированных детей младшего возраста. • Частая причина генерализации ТБ у детей – отсутствие химиопрофилактики.

Особенности туберкулеза у ВИЧинфицированных больных • ВИЧ-инфекция повышает в 100 раз риск заболеть туберкулезом. • Активный туберкулез приводит к повышению вирусной нагрузки и прогрессированию ВИЧ. • У больных с низким уровнем СД 4+ симптомы ТБ становятся атипичными (поражаются нижние и средняя доли легких, часто внелегочные формы туберкулеза)

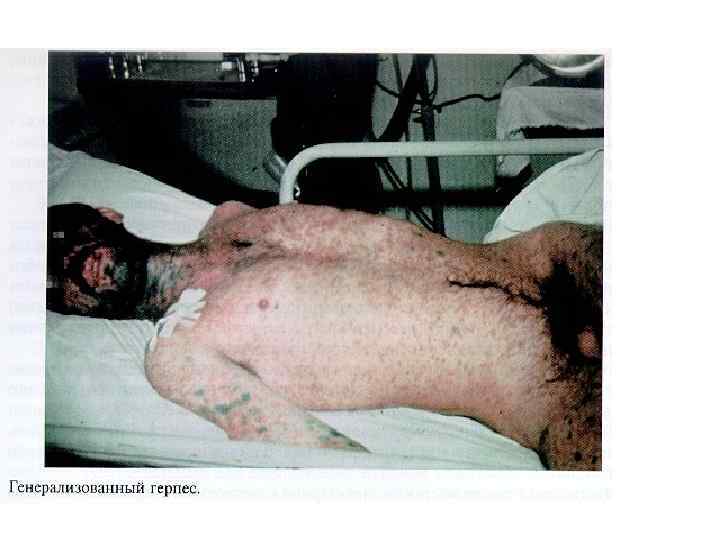
ВИЧ-кахексия
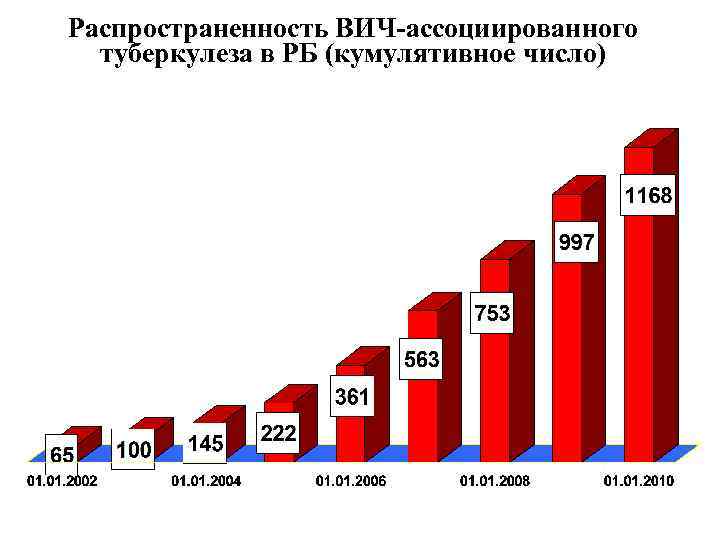
Распространенность ВИЧ-ассоциированного туберкулеза в РБ (кумулятивное число)

ВИЧ+ТБ в РБ Социальная структура: 76 -90% - наркозависимые; 71% - безработные; 33% - вышедшие из ИТУ; Возрастно-половой состав: мужчины – 74%; женщины – 26%. дети – 0, 3% возраст 76% больных – 21 -40 лет. ; сопутствующая патология: гепатиты В, С (77%) Группы риска развития ВИЧ-ассоциированного туберкулеза: инъекционные наркоманы; мигранты; заключенные ПУ; стационарные больные ЛПУ.
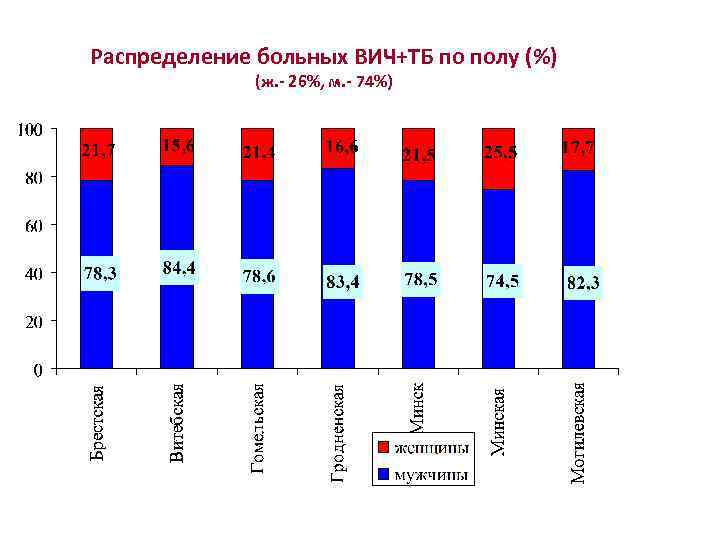
Распределение больных ВИЧ+ТБ по полу (%) (ж. - 26%, м. - 74%)
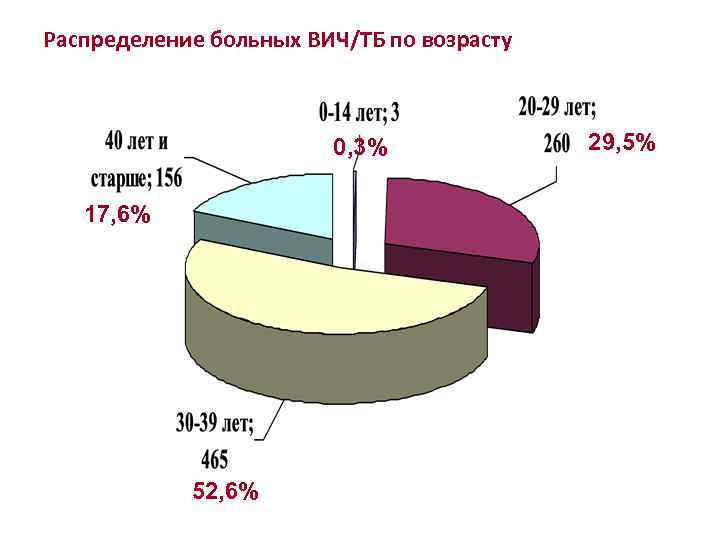
Распределение больных ВИЧ/ТБ по возрасту 0, 3% 17, 6% 52, 6% 29, 5%
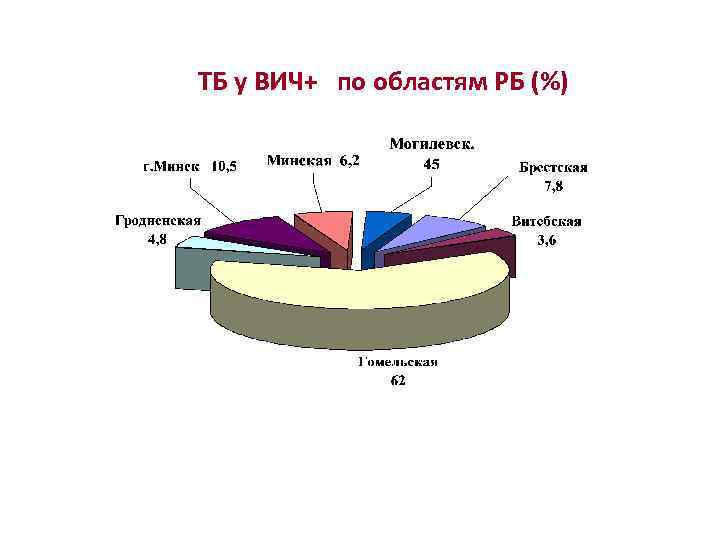
ТБ у ВИЧ+ по областям РБ (%)
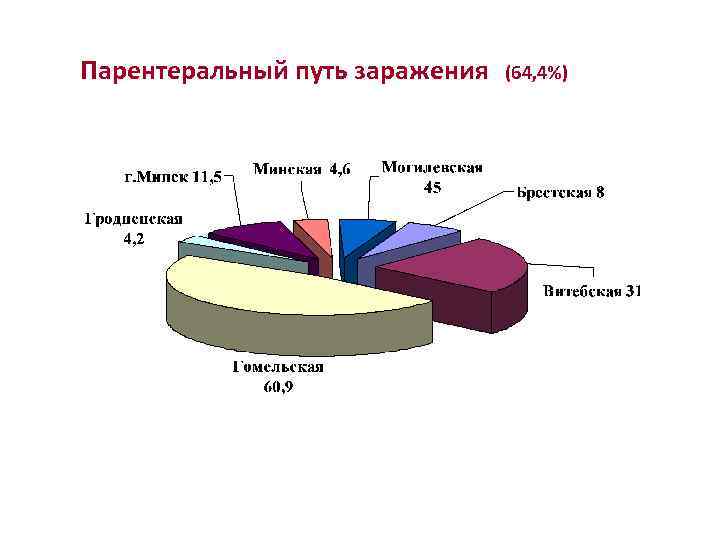
Парентеральный путь заражения (64, 4%)
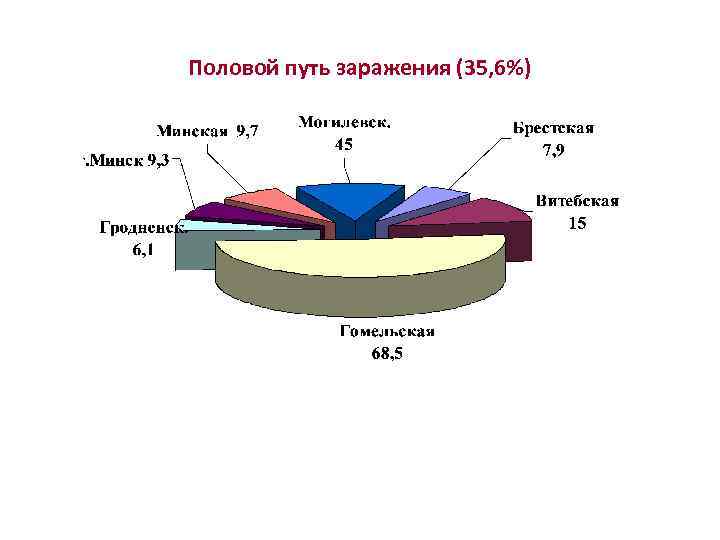
Половой путь заражения (35, 6%)

ВЫЯВЛЕНИЕ ТБ У ВИЧ-ИНФИЦИРОВАННЫХ И БОЛЬНЫХ СПИДом • 1 раз в год плановое R-флюорограф. обследование. • 2 раза в год - у лиц с отягощающими факторами (осужденные, освободившиеся из ИТУ в течение 3 -х лет, мигранты, в/в наркоманы, контактные по ТБ, больные сахарным диабетом, алкоголизмом, психическими заболеваниями и др. ). • 3 -х кратное исследование мокроты на МБТ (бактериоскопия, посев). • При подозрении на ТБ органов дыхания - внеплановое обследование (R-фл. , бактериоскопия, посев мокроты). • При подозрении на внелегочную форму ТБ- внеплановое обследование. (Бактериоскопическое, бактериологическое, молекулярно генетическое (ПЦР) и морфологическое исследование крови, спинно-мозговой жидкости, мочи, различных биоптатов; эндоскопическая-, УЗИ-, КТ-диагностика).

Диагностические критерии туберкулеза у ВИЧ-инфицированных 1. Достоверные критерии: - МБТ в биологическом материале (мокроте, биологических жидкостях и др. ) - характерные для ТБ морфологические (гистологические) изменения в органах и тканях. 2. Относительно достоверные: - положительная клинико-R динамика на фоне противотуберкулезной тест-терапии (3 -4 препаратами в течение 2 -3 месяцев).

Выявление ТБ у ВИЧ-инфицированных детей • Проба Манту с 2 ТЕ у ВИЧ-инфицированных детей имеет ограниченное значение , часто наблюдается анергия ( при падении числа СD 4+ Т-лимфоцитов в 1 мкл до 200 клеток) или низкая чувствительность к туберкулину, что связано с изменением иммунопатогенеза ТБ. • Высокочувствительными являются амплификационные тесты (анализ ДНК с помощью биологических микрочипов, ПЦР). • Серологические тесты – низкочувствительны.

Течение туберкула у ВИЧ-инфицированных в зависимости от содержания СД 4+ Т-лимфоцитов Количество СД 4+ -лимфоцитов Т Проявление туберкулезной инфекции До 500 в 1 мкл Латентное течение туберкулезной инфекции Около 300 в 1 мкл Активный туберкулез легких Около 200 в 1 мкл Наряду с легочным (или вместо них) – внелегочные локализации ТБ (поражение почек, печени, поджелудочной железы, сердца, костей). Около 100 в 1 мкл Милиарный туберкулез, менингит, генерализация процесса

Особенности клинического течения туберкулеза у ВИЧинфицированных: - остропрогрессирующее течение; - диссеминированный или милиарный ТБ с вовлечением лимфатической системы, серозных и мозговых оболочек, ЖКТ; - высокий уд. вес внелегочных форм (в зависимости от выраженности иммунодефицита - от 20 до 70%); - низкая туберкулиновая чувствительность; - высокий уд. вес лекарственно-устойчивых форм туберкулеза (60% и более); - высокая контагиозность больных.
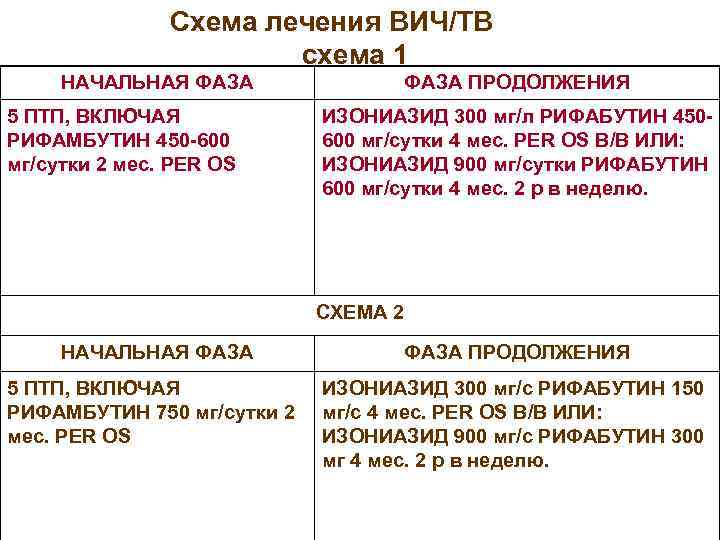
Схема лечения ВИЧ/ТВ схема 1 НАЧАЛЬНАЯ ФАЗА 5 ПТП, ВКЛЮЧАЯ РИФАМБУТИН 450 -600 мг/сутки 2 мес. PER OS ФАЗА ПРОДОЛЖЕНИЯ ИЗОНИАЗИД 300 мг/л РИФАБУТИН 450600 мг/сутки 4 мес. PER OS В/В ИЛИ: ИЗОНИАЗИД 900 мг/сутки РИФАБУТИН 600 мг/сутки 4 мес. 2 р в неделю. СХЕМА 2 НАЧАЛЬНАЯ ФАЗА 5 ПТП, ВКЛЮЧАЯ РИФАМБУТИН 750 мг/сутки 2 мес. PER OS ФАЗА ПРОДОЛЖЕНИЯ ИЗОНИАЗИД 300 мг/с РИФАБУТИН 150 мг/с 4 мес. PER OS В/В ИЛИ: ИЗОНИАЗИД 900 мг/с РИФАБУТИН 300 мг 4 мес. 2 р в неделю.

При выявлении активной формы туберкулеза у ВИЧ-инфицированного следует: незамедлительно начинать лечение ТБ. При выявлении латентной неактивной туберкулезной инфекции следует назначать профилактическую терапию изониазидом, обеспечивая полное соблюдение назначенного режима лечения.

Химиопрофилактика туберкулеза у ВИЧинфицированных пациентов. Проводится всем ВИЧ-инфицированным, длительность 6 -12 месяцев. Режим стандартный: изониазид 300 мг/сутки (взрослым), 10 мг/кг (детям) ежедневно или через день. В отдельных случаях: рифампицин 600 мг/сутки (взрослые), 15 мг/кг (детям) или индивидуальные схемы.
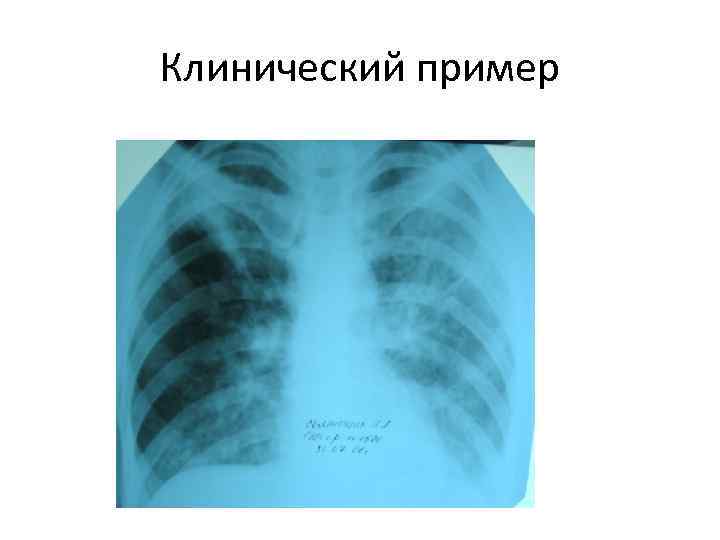
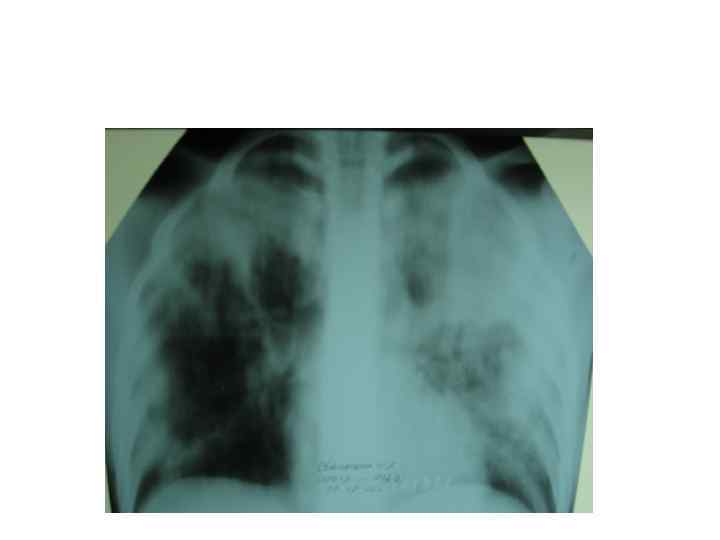
Клинический пример


«Семья — моя защита от ВИЧ»

VLTpl_men_lekts_2012_dlya_lech.ppt