Внебольничная пневмония.ppt
- Количество слайдов: 113

Внебольничные пневмонии

§ Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных воспалительных заболеваний легких, характеризующихся очаговым поражением респираторных отделов с обязательным наличием внутриальвеолярной экссудации

Классификация Внебольничная пневмония 1. Типичная (у пациентов с отсутствием выраженных нарушений иммунитета): а. бактериальная; б. вирусная; в. грибковая; г. микобактериальная; д. паразитарная. 2. У пациентов с выраженными нарушениями иммунитета: а. синдром приобретенного иммунодефицита (СПИД); б. прочие заболевания/патологические состояния. 3. Аспирационная пневмония/абсцесс легкого. Нозокомиальная пневмония 1. Собственно нозокомиальная пневмония. П. Вентилятороассоциированная пневмония. Ш. Нозокомиальная пневмония у пациентов с выраженными нарушениями иммунитета: а. у реципиентов донорских органов; б. у пациентов, получающих цитостатическую терапию. Пневмония связанная с оказанием медицинской помощи 1. Пневмония у обитателей домов престарелых. П. Прочие категории пациентов: а. антибактериальная терапия в предшествующие 3 мес; б. госпитализация (по любому поводу) в течение >2 суток в предшествующие 90 дней; в. пребывание в других учреждениях длительного ухода; г. Хронический диализ в течение >30 суток; д. обработка раневой поверхности в домашних условиях; е. иммунодефицитные состояния /заболевания.

§ По тяжести: § нетяжелая (в диагнозе можно не указывать) § тяжелая

Комоненты формулировки диагноза § § 1. Условия развития 2. По локализации и протяженности воспалительного процесса § 3. Этиология § 4. По тяжести заболевания § 5. По течению пневмонии

Внебольничная пневмония § Острое заболевание, возникшее во внебольничных условиях – то есть вне стационара или позднее 4 недель после выписки из него, или диагностированное в первые 48 ч от момента госпитализации, или развившееся у пациента, не находящегося в домах сестринского ухода/отделениях длительного медицинского наблюдения >14 суток, сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, возможно гнойной, боль в грудной клетке, одышка) и рентгенологическими признаками «свежих» очагов инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.

В развитии пневмонии играют роль: § Инфекция воздушных путей § Снижение механизма защиты легких

Можно выделить четыре патогенетических механизма, попадания инфекции в дыхательные пути: § • аспирация секрета ротоглотки; § • вдыхание аэрозоля, содержащего микроорганизмы; § • гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит с поражением трикуспидального клапана, септический тромбофлебит); § • непосредственное распространение инфекции из соседних пораженных органов (например, при абсцессе печени) или в результате инфицирования при проникающих ранениях грудной клетки.

Факторы риска возникновения пневмонии § § § § § Переохлаждение Эпидемии респираторно-вирусных инфекций Возраст (старше 60 лет и дети) Хронические заболеваний легких, сердца, почек, печени Нарушения сознания, энцефалопатии на фоне алкогольной интоксикации, мозговой травмы, наркоза, передозировки снотворных и наркотических средств Аспирация содержимого ротоглотки и желудка Послеоперационный период, ИВЛ Иммунодефицитные состояния Путешествия Контакт с птицами, грызунами и др. животными

Основные ВОЗБУДИТЕЛИ внебольничной пневмонии §S. pneumoniae 50 – 70% §M. pneumoniae на 1 ом месте у лиц до 30 лет (14 20%) §C. pneumoniae 4 22% §H. Influenzae 6 10% §Legionella spp. 6 8% § Грам ( ) энтеробактерии 6 8% § S. aureus 0, 1 3%

Этиология внебольничных пневмоний В очень редких случаях в качестве этиологических агентов могут быть § Pseudomonas aeruginosa (у больных с муковисцидозом, бронхоэктазами) § Pneumocystis jiroveci (прежнее название Pneumocystis carinii) (у ВИЧ инфицированных лиц, пациентов с другими формами иммунодефицита) В 20 30% (до 50%) этиология пневмоний не устанавливается 11

Микроорганизмы для которых нехарактерно развитие бронхолегочного воспаления. § Streptococcus viridans § Staphylococcus epidermidis и другие коагулазанегативные стафилококки § Enterococcus spp. § Neisseria spp. § Candida spp.

Клиническая диагностика § лихорадка § кашель § отделение мокроты § одышка § боли в грудной клетке. Ø Больные, переносящие пневмонию, часто жалуются на немотивированную слабость, утомляемость, сильное потоотделение по ночам.

Особенности пневмонии у пожилых § у 25% пациентов старше 65 лет отсутствует лихорадка, а лейкоцитоз отмечается лишь у 50 70%, а клиническая симптоматика может быть представлена утомляемостью, слабостью, тошнотой, анорексией, болями в животе, нарушением сознания. § Нередко ВП “дебютирует” симптомами декомпенсации сопутствующих заболеваний.

Объективные признаки пневмонии Признаки Характерные Фактические «модифицированные» Перкуторный тон Укорочен Асимметричен с неравномерным коробочным оттенком Дыхательные шумы Бронхиальное дыхание Локальное ослабление вдоха, резкий характер выдоха там же Хрипы Звучные мелкопузырчатые, крепитация на вдохе Очаговые: стойкие или возобновляющиеся после покашливания, влажные, нежные сухие, глухие разнокалиберные, только над ограниченной зоной Бронхофония, голосовое дрожание Местно изменены: усилены или ослаблены, неоднородны, асимметричны Усилены 15

Лучевая диагностика «характеризующееся очаговым поражением респираторных отделов с обязательным наличием внутриальвеолярной экссудации»

Лучевые признаки пневмонии Снижение воздушности легочной ткани ü затенение при рентгенографии ü повышение плотности при КТ ü повышение эхо сигнала при УЗИ ü повышение интенсивности сигнала при МРТ ü дефект перфузии при сцинтиграфии

Лучевые признаки пневмонии Снижение воздушности легочной ткани ü затенение при рентгенографии ü повышение плотности при КТ ü повышение эхо сигнала при УЗИ ü повышение интенсивности сигнала при МРТ ü дефект перфузии при сцинтиграфии § § Не связано с обтурацией (стенозом) крупного бронха Изменения: локальные>>>диффузные Изменения: односторонние>>>двухсторонние Деструкция легочной ткани нет или как осложнение

Типы пневмонических инфильтратов § § § Плевропневмония Бронхопневмония Интерстициальная пневмония

Плевропневмония § Аспирация микробов в альвеолы § Фокус воспалительного экссудата § Растекание «микробного отека» o до висцеральной плевры o вглубь легочной ткани к корню легких § Формирование сегментарного или долевого инфильтрата
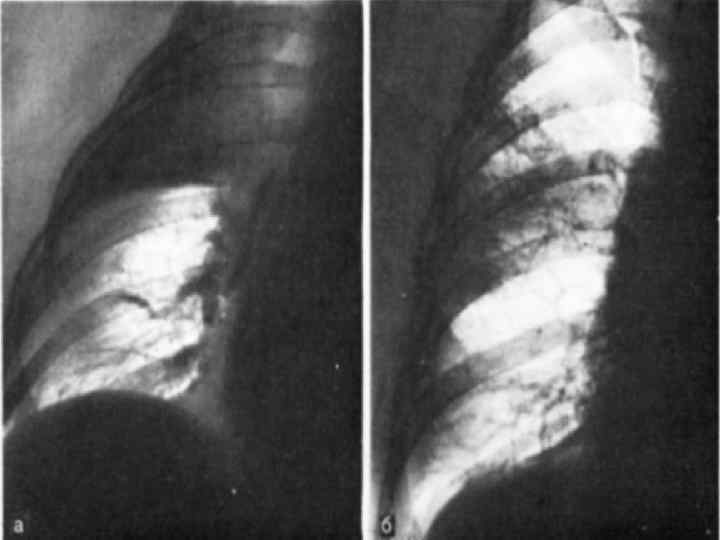
21
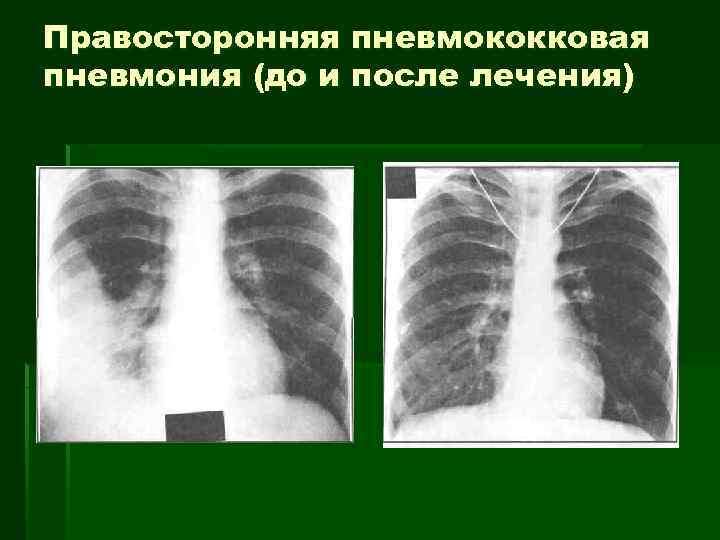
Правосторонняя пневмококковая пневмония (до и после лечения)

Дифференциальный диагноз проводится с § ТЭЛА § нарушением бронхиальной проводимости (при центральном раке, доброкачественных опухолях, посттуберкулезных структурах) § обычными «инфекционными» процессами, (абсцесс легкого, туберкулезные инфильтраты)



Бронхопневмония § Нисходящая инфекция: ↓ Дистальный бронхит ↓ Бронхиолит ↓ Пневмония § Обычно в нижних долях § Неоднородная структура инфильтрации – Очаги и/или небольшие инфильтраты – Перибронхиальная локализация

Дифференциальная диагностика Пневмония Туберкулез § § § Стертая клиника, нет острого начала и катаральных явлений § Чаще в верхних долях (С 1 2) § Могут быть каверны и очаги отсева в нижних долях § М. б. увеличение лимфоузлов § § Острое воспаление Обычно проявление бронхита Чаще нижние и средняя доли Нет полостей распада и очагов отсева Нет увеличения лимфоузлов Динамика
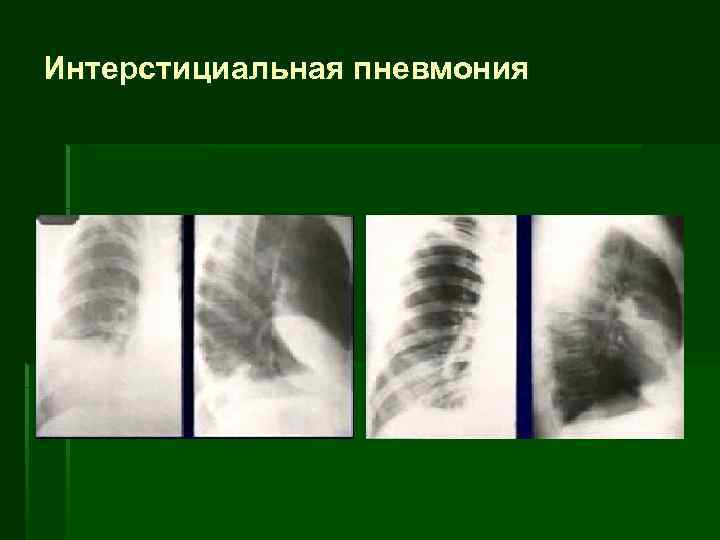
Интерстициальная пневмония

Симптом матового стекла § Умеренно выраженное повышение плотности легочной ткани § Видимость сосудов и стенок бронхов в зоне уплотнения § Исследование на высоте вдоха § Чаще выявляются при КТ


Трудности диагностики интерстициальной пневмонии § § o o Нет убедительной физикальной симптоматики Рентгенография: изменения могут вообще отсутствовать чаще как локальное усиление легочного рисунка Выявление: КТ>>>рентген в определенных клинических случаях КТ может быть методом выбора (напр. : лихорадка +иммунодефицит)

Дифференциальная диагностика Пневмония Отек интерстиция при ОРВИ § Симптом «матового стекла» § Локальность изменений § Обычно односторонние § Кортикальные отделы легких § Ретикулярные изменения § Диффузные изменения § Обычно двухсторонние § Прикорневая локализация

Дифференциальная диагностика Пневмония § Симптом «матового стекла» § Локальность изменений § Обычно односторонние § Кортикальные отделы легких Идиопатический легочный фиброз § Субплевральное распределение изменений § Нарастание изменений от верхушек по направлению к диафрагме

УЗИ диагностика


Показания к применению КТ § 1. У пациента с очевидной клинической симптоматикой пневмонии изменения в легких на рентгенограмме отсутствуют или имеют косвенный характер (усиление легочного рисунка); § 2. При рентгенологическом исследовании больного с предполагаемой пневмонией выявлены нетипичные для данного заболевания изменения (обтурационный ателектаз, инфаркт легкого на почве тромбоэмболии легочной артерии и др. ); § 3. Рецидивирующая пневмония, при которой инфильтративные изменения возникают в той же доле (сегменте), что и в предыдущем эпизоде заболевания, § 4. Затяжная пневмония, при которой длительность существования инфильтративных изменений в легочной ткани превышает 1 мес.

Затяжная пневмония – дифференциальная диагностика Нарушения бронхиальной проводимости § Центральный рак § Доброкачественные опухоли § Посттуберкулезный бронхостеноз § Сдавление бронхов извне Локальные инфильтративные изменения § Инфильтративный туберкулез § Хронический (в т. ч. блокированный) абсцесс § Криптогенная организующаяся пневмония § ТЭЛА и инфаркт легкого § Бронхо альвеолярный рак

§ § § Выявление Динамика Выявление осложнений § Затяжная пневмония Рентгенография УЗИ, КТ КТ/Бронхоскопия

Критерии диагноза Диагноз внебольничной пневмонии является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и по крайней мере двух клинических признаков: а) острая лихорадка в начале заболевания (t >38°С); б) кашель с мокротой; в) физические признаки очагового легочного процесса; г) лейкоцитоз (>10 х109/л) и/или палочкоядерный сдвиг (>10%). 40

Рентгендиагностика пневмоний – пределы метода § Рентгенологическая и КТ картина пневмонии не позволяет определять: § Тяжесть течения заболевания, клиническую ее картину § Прогноз развития воспаления легких: o осложнения o затяжное течение o исход (разрешение vs пневмосклероз) § Этиологию воспалительного процесса

Лабораторная диагностика и дополнительные методы исследования

Клинический анализ крови § Лейкоцитоз более 10 12× 109/л указывает на высокую вероятность бактериальной инфекции; § Лейкопения ниже 3× 109/л или лейкоцитоз выше 25× 109/л являются неблагоприятными прогностическими признаками.

Биохимические анализы крови § функциональные тесты печени, почек, гликемия и др. ) не дают какой либо специфической информации, но обнаруживаемые отклонения могут указывать: § на поражение ряда органов/систем, что имеет прогностическое значение § оказывает влияние на выбор лекарственного средства и/или режимов их применения

Газовый состав крови Определяется у пациентов: § с явлениями ДН, обусловленной распространенной пневмонической инфильтрацией, массивным плевральным выпотом, § развитием ВП на фоне ХОБЛ, § при сатурации крови кислородом менее 90% Гипоксемия со снижением уровня р. О 2 ниже 60 мм рт. ст. является прогностически неблагоприятным признаком.

Микробиологическая диагностика

§ Качественная и количественная оценка мазка мокроты, окрашенного по Граму * – 3 5 и > микроорганизмов в большинстве полей зрения препарата § Количественное бактериологическое исследование мокроты – 106 и > колоний микроорганизмов в 1 мл мокроты * * лейкоцитов не менее 25 в п/з, плоский эпителий не более 10 в п/з

Серологическая диагностика инфекций, вызванных M. pneumoniae, С. pneumoniae и Legionella spp. § Не рассматривается в ряду обязательных методов исследования, поскольку, с учетом повторного взятия сыворотки крови в остром периоде заболевания и в периоде реконвалесценции (через несколько недель от начала заболевания), это не клинический, а эпидемиологический уровень диагностики.

Полимеразная цепная реакция (ПЦР). § Этот метод является перспективным для диагностики таких возбудителей как C. pneumoniae и M. pneumoniae, L. pneumophila. § Однако место ПЦР в этиологической диагностике ВП еще не определено и этот метод в настоящее время не рекомендуется для широкого использования.

Экспресс диагностика § Быстро выполнимый (<15 мин. ) § Простой в исполнении § Достаточно специфичный у взрослых § Информативен даже после начала антибиотикотерапии § У ВИЧ неинфицированных больных специфичность 94% чувствительность – 74%

Экспресс диагностика § Быстро выполнимый (<15 мин. ) § Простой в исполнении § Специфичен только в отношении Legionella pneumophila серогруппа I § Cпецифичность 99% Чувствительность – 70 90% § Тест становится положительным с первого дня заболевания § Тест остается положительным на протяжении нескольких недель

Недостатки экспресс тестов § Возможность ложноположительных результатов при высокой распространённости назофарингеального носительства пневмококков в популяции, § Более высокую стоимость по сравнению со стандартным культуральным исследованием.

Клинические особенности Пневмококковая (крупозная) ü Острейшее начало (больной может назвать час, когда он заболел) üВыраженный озноб üT ≥ 40° üПлевральные боли ü «Ржавая» мокрота ü Синдром оплотнения легкого ü Крепитация üГерпес у 40 50% больных üФибринозный плеврит ü Лейкоцитоз > 15*109/л, со сдвигом влево

Клинические особенности Микоплазма (M. pneumoniae) üЧаще страдают дети и люди молодого возраста (до 30 лет), частота микоплазменной пневмонии у лиц до 30 лет составляет не менее 30 % üЭпидемические вспышки в закрытых коллективах (детские сады, школы, интернаты, казармы) üПуть заражения – воздушно капельный (от больного человека) üВыражены симптомы общей интоксикации (озноб, гол. боль, боли в мышцах, потливость) üЯвления фарингита, трахеита, ринита, реже отита üВыраженный астенический синдром üСтойкая тахикардия, наклонность к гипотонии üСухой надсадный мучительный кашель üСкудные физикальные данные (локальные влажные мелкопузырчатые хрипы при отсутствии укорочения перкуторного звука)

Клинические особенности Микоплазма (M. pneumoniae) ü Лимфоаденопатия ü Полиморфные кожные сыпи ü Миалгии ü Увеличение печени, селезенки ü Характерна диссоциация некоторых клинических признаков: сочетание высокой лихорадки с N лейкоцитарной формулой, либо субфебрильной t с проливным потом и тяжелой астенией ü ОАК – от умеренного лейкоцитоза до лейкопении

Легионеллез § 1976 г – США, Филадельфия, 4000 участников съезда, 220 заболело, 34 умерло § 1995 г. – 21 эпидемическая вспышка в Европе § 2000 г. – Голландия, аукцион тюльпанов, 200 человек заболело, 20 умерло § 2007 г. – РФ, г. Верхняя Пышма, 195 заболело (16 детей), 4 летальных исхода

Клинические особенности Легионелла ü Эпиданамнез: земляные, строительные работы, проживание вблизи водоемов, наличие систем кондиционирования и увлажнения воздуха üМужчины среднего и пожилого возраста üКурильщики, алкоголики üВыраженная интоксикация üЧастое начало с диарреи, предшествующей лихорадке üt 39 40 üСиндром оплотнения легкого üПрогрессирующие пневмонии (многодолевые, двухсторонние) üПоражение ЦНС (у 50% больных) üПоражение печени (у 30%), почек üПоражение ЖКТ üПоражение сердца (миокардиты, перикардиты) üНаклонность к брадикардии, гипотонии üЛетальность 15 20 %, на отягощенном преморбидном фоне до 50 80%

Клинические особенности Г( ) энтеробактерии (Kl. pneumoniae) üЧаще мужчины üФакторы риска: курение, алкоголь, ХОБЛ üКровохарканье (липкая, равномерно окрашенная кровью мокрота с запахом горелого мяса) üПетехии на коже туловища, нижних конечностей üВерхняя доля правого легкого и S 6 нижней доли üСиндром оплотнения легкого üМочевой синдром üРанняя деструкция (большие абсцессы)

Клинические особенности стафилококковой пневмонии ü Пневмония возникает на фоне эпидемии гриппа üВозраст (дети, пожилой возраст) üТяжелая сопутствующая патология (СД, СН, хронический пиелонефрит и др. ) üОДН (одышка, цианоз) üTоксическое поражение сердечно сосудистой системы (гипотония, глухие тоны, инфекционно токсический шок) üЧаще односторонний характер поражения üБольшие абсцессы не характерны

Клинические особенности Стрептококк (β гемолитический стрептококк) üПостепенное начало üЧасто на фоне хронического бронхита, аденовирусной инфекции ü Ангины, синуситы, фарингиты (эпидемические вспышки в тесно взаимодействующих коллективах) üАртралгии

Клинические особенности Синегнойная палочка (P. aeruginosa) ü Часто нозокомиальная пневмония üИВЛ, так как синегнойная палочка тропна к полимерам üПредшествующая антибактериальная терапия üВП – у больных с муковисцидозом, при наличии бронхоэктазов

Эпидемиология и факторы риска развития ВП известной этиологии

Биомаркеры пневмонии § § § § Прокальцитонин (PCT) С реактивный белок Предсердный натрийуретический пептид* Вазопрессин* Проадреномедуллин Проэндотелин 1 D димер *…. и их предшественники Anevfavis. Bouros. Expert Opin Pharmacother 2010; 11: 361

Лечение ВП

Лечение пневмоний Факторы риска летального исхода при пневмониях. 1. НЕВЕРНЫЙ выбор антибиотика 2. НЕАДЕКВАТНАЯ антибактериальная терапия (по спектру действия и дозе) 3. ОТСРОЧЕННАЯ антибактериальная терапия (назначение АБ в течение 1 го часа – выживаемость 90%, через 4 5 часов – выживаемость 50%, через 9 10 часов смертность 90% 4. Резистентность возбудителей ИДП к антибиотикам (в РФ актуально для нозокомиальных инфекций) 5. Низкое качество генерических препаратов

Этиотропное лечение § § § S. pneumoniae C. pneumoniae M. pneumoniae L. pneumophila H. influenzae S. aureus § Kl. pneumoniae

Лечение Пневмококковая (крупозная) ü Острейшее начало (часы) üT ≥ 40° üПлевральные боли ü «Ржавая» мокрота ü Синдром оплотнения легкого ü Крепитация ü Лейкоцитоз > 15*10 9/л ü П > 15% üR гомогенное интенсивное затемнение β лактамы – бензилпенициллин, аминопенициллины (амоксициллин – внутрь, ампициллин –парентерально), в том числе ингибиторозащищенные (амоксициллин/клавуланат и др. ) Цефалоспорины III поколения (цефотаксим, цефтриаксон). Макролидные антибиотики являются препаратами выбора или альтернативы при аллергии на β лактамы. Респираторные фторхинолоны (левофлоксацин, моксифлоксацин), ванкомицин и линезолид. Отмена на 3 4 день нормальной температуры

Лечение Микоплазма (M. pneumoniae) Хламидия (С. Pneumoniae) üВыраженный астенический синдром üСтойкая тахикардия, наклонность к гипотониям üЛимфоаденопатия üПолиморфные кожные сыпи üМиалгии üУвеличение печени, селезенки üВыраженная гемолитическая анемия üПоражение нервной системы (менингит, мозжечковая атаксия, менингоэнцефалит) üМожет быть двухсторонний процесс üСухой надсадный мучительный кашель Макролиды, Респираторные фторхинолоны Тетрациклины (доксициклин) При тяжелом течении 2 хступенчатая терапия (3 4 дня внутривенно, затем per os 14 дней (отмена антибиотиков на 5 7 день нормальной температуры).

Лечение Легионелла ü Эпиданамнез: земляные, строительные работы, проживание вблизи водоемов, наличие систем кондиционирования и увлажнения воздуха üМужчины среднего и пожилого возраста üСредний и пожилой возраст üКурильщики, алкоголики üВыраженная интоксикация üЧастое начало с диарреи, предшествующей лихорадке üt 39 40 üСиндром оплотнения легкого üДлительно сохраняющаяся крепитация üПрогрессирующие пневмонии (многодолевые, двухсторонние) üЭкссудативные плевриты, деструкция üПоражение ЦНС (у 50% больных) üПоражение печени (у 30%), почек üПоражение ЖКТ üПоражение сердца üНаклонность к брадикардии, гипотонии üСОЭ 60 80 мм/час, лимфопения Макролиды в/в (эритромицин, ровамицин) Респираторные фторхинолоны в/в (моксифлоксацин авелокс, левофлоксацин таваник) Длительность терапии 14 день

Лечение Гемофильная палочка (H. Influenzae) Аминопенициллины (амоксициллин – внутрь, ампициллин парентерально), амоксициллин/клавуланат (активен в отношении штаммов, продуцирующих β лактамазы), Цефалоспорины II III поколения, фторхинолоны (ципрофлоксацин, левофлоксацин, моксифлоксацин).

Лечение Г( ) энтеробактерии, в т. ч (Kl. pneumoniae) üЧаще мужчины üФакторы риска: курение, алкоголь, ХОБЛ üКровохарканье (липкая, равномерно окрашенная кровью мокрота с запахом горелого мяса) üПетехии на коже туловища, нижних конечностей üВерхняя доля правого легкого и S 6 нижней доли üСиндром оплотнения легкого üR гомогенное интенсивное затемнение ü Очаги отсева в непораженные участки легкого ü Мочевой синдром ü Тошнота, диаррея üРанняя деструкция (большие абсцессы) Защищенные аминопенициллины амоксициллин/клавуланат, Цефалоспорины III IV Карбапенемы, Фторхинолоны Длительность терапии 14 дней, но, как правило, определяется индивидуально
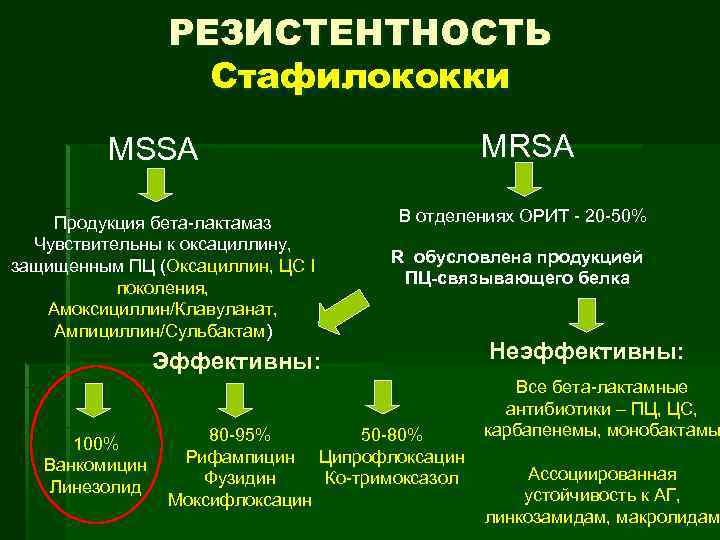
РЕЗИСТЕНТНОСТЬ Стафилококки MRSA MSSA Продукция бета лактамаз Чувствительны к оксациллину, защищенным ПЦ (Оксациллин, ЦС I поколения, Амоксициллин/Клавуланат, Ампициллин/Сульбактам) В отделениях ОРИТ 20 50% R обусловлена продукцией ПЦ связывающего белка Эффективны: 100% Ванкомицин Линезолид 80 95% 50 80% Рифампицин Ципрофлоксацин Фузидин Ко тримоксазол Моксифлоксацин Неэффективны: Все бета лактамные антибиотики – ПЦ, ЦС, карбапенемы, монобактамы Ассоциированная устойчивость к АГ, линкозамидам, макролидам

Лечение Стафилококк ü Эпидемия гриппа üВозраст (дети, пожилой возраст) üТяжелая сопутствующая патология (СД, СН, хронический пиелонефрит и др. ) üОДН (одышка, цианоз) üTоксическое поражение сердечно сосудистой системы (гипотония, глухие тоны) üR – полиморфные очаговые тени, буллы, мелкие абсцессы Длительность терапии 14 дней в максимально высоких допустимых дозах

Лечение Стрептококк (β гемолитический стрептококк) üЧасто на фоне хронического бронхита, аденовирусной инфекции ü Ангины, синуситы, фарингиты (эпидемические вспышки в тесно взаимодействующих коллективах) üАртралгии üСкарлатиноподобная сыпь üможет быть двухсторонний характер поражения üРанние парапневмонические экссудативные плевриты (на 3 5 день болезни у 50 70% больных) Бензилпенициллин, Ампициллин в дозах, больших, чем при пневмококковой пневмонии Длительность терапии 10 дней

РЕЗИСТЕНТНОСТЬ Синегнойная палочка § § Самый умный микроб Имеет 7 механизмов защиты от антибиотиков Фенотип устойчивости не предсказуем Быстро развивается устойчивость к антибиотикам в процессе лечения § Самый вирулентный микроорганизм § Необходимо назначать эффективные антипсевдомонадные антибиотики (всего 6) в максимальной дозе в сочетании с амикацином: 1. Цефтазидим 2. Цефоперазон 3. Цефепим + Амикацин 4. Меропенем 5. Имипенем 6. Ципрофлоксацин § Длительность терапии индивидуальна

Выбор места лечения
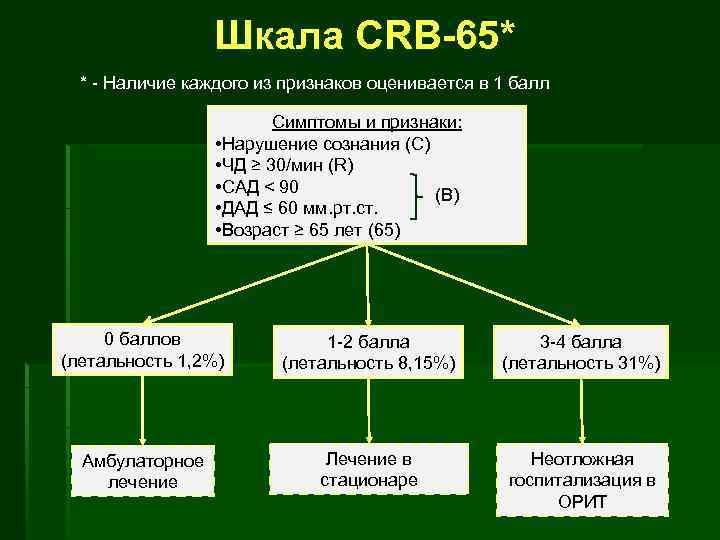
Шкала CRB 65* * Наличие каждого из признаков оценивается в 1 балл Симптомы и признаки: • Нарушение сознания (С) • ЧД ≥ 30/мин (R) • САД < 90 (В) • ДАД ≤ 60 мм. рт. ст. • Возраст ≥ 65 лет (65) 0 баллов (летальность 1, 2%) 1 2 балла (летальность 8, 15%) 3 4 балла (летальность 31%) Амбулаторное лечение Лечение в стационаре Неотложная госпитализация в ОРИТ

Госпитализация показана при: § тяжелом течение пневмонии § невозможности адекватного ухода и выполнения всех врачебных предписаний в домашних условиях.

Критерии тяжелого течения пневмонии Появление острой дыхательной недостаточности § § § (обязательная госпитализация) Частота дыхания > 30 в минуту SA O 2 <92% (по данным пульсоксиметрии) § Гипотензия § § § § ЧСС ≥ 125 ударов в 1 минуту T тела <35ºС или ≥ 40º С Нарушения сознания Билатеральное или многодолевое поражение легких Наличие полости распада, плевральный выпот Быстрое прогрессирование очаговых инфильтративных изменений в легких Явления острой почечной недостаточности: олигоанурия, креатинин в крови > 0, 18 ммоль/л, мочевина >10 ммоль/л Количество лейкоцитов в периферической крови < 4*109/л или > 25*109/л Гемоглобин <90 г/л, гематокрит < 30% Внелегочные очаги инфекции (менингит, перикардит и др) § § § Систолическое АД < 90 мм. рт. ст. Диастолическое АД ≤ 60 мм. рт. ст.

Основные факторы риска тяжелого течения пневмонии Ø Алкоголизм Ø Возраст старше 65 лет Ø Тяжелая сопутствующая патология (СД, СН, ХОБЛ III IV стадия, ХПН, цирроз печени) Ø Нейтропения Ø Аспирация – анаэробы, Г( ) энтеробактерии

Госпитализация предпочтительна при: § 1. Возраст старше 60 лет. § 2. Наличие сопутствующих заболеваний (хронический бронхит/ХОБЛ, бронхоэктазы, злокачественные новообразования, сахарный диабет, хроническая почечная § недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания). § 3. Неэффективность стартовой антибактериальной терапии. § 4. Желание пациента и/или членов его семьи. § 5. Беременность

Рекомендации по лечению амбулаторных пациентов

Критерии для амбулаторного лечения внебольничных пневмоний § § § Возраст менее 60 лет Частота дыхания менее 30 в мин Систолическое АД > 90 мм рт ст T тела не выше 40 градусов Отсутствие сопутствующей патологии Сохраненный интеллектуально – мнестический статус

Диагностический минимум обследования § § § Сбор анамнеза и физическое обследование Рентгенография органов грудной клетки в двух проекциях; Общий анализ крови. § Диагноз ВП может быть установлен только на основании клинической картины заболевания и данных физического обследования без проведения рентгенологического исследования. § Рутинная микробиологическая диагностика ВП в амбулаторной практике недостаточно информативна и не оказывает существенного влияния на выбор антибактериального препарата

Основные группы антибиотиков при внебольничных ИДП β ЛАКТАМЫ МАКРОЛИДЫ «РЕСПИРАТОРНЫЕ» ФТОРХИНОЛОНЫ

Антибактериальная терапия внебольничной пневмонии у амбулаторных больных

Антибактериальная терапия внебольничной пневмонии у амбулаторных больных

Антибактериальна терапия ВП у госпитализирован ных больных

ЛЕЧЕНИЕ ТЯЖЕЛЫХ ПНЕВМОНИЙ § Дезинтоксикационная терапия (1000 2000 мл/сутки) § O 2 терапия (ОДН) § Гепарин (20 тыс. ЕД/сутки), свежезамороженная плазма – 300 600 мл/сутки § Ингибиторы протеаз § Прессорные амины и/или преднизолон в/в (острая сосудистая недостаточность)

Дозировки пероральных антибактериальных препаратов для лечения внебольничной пневмонии Препарат ß лактамы амоксициллин/клавуланат Макролиды азитромицин кларитромицин спирамицин эритромицин Фторхинолоны левофлоксацин моксифлоксацин Дозы 0, 5 г внутрь каждые 8 ч 0, 625 г внутрь каждые 8 ч; 1, 0 г каждые 12 ч 3 дня: 0, 5 г внутрь каждые 24 ч 5 дней: 0, 5 г внутрь в первый день, затем по 0, 25 г каждые 24 ч 0, 5 г внутрь каждые 12 ч (таблетки с замедленным высвобождением каждые 24 ч) 2 3 млн. МЕ каждые 8 12 ч 0, 5 г внутрь каждые 6 ч 0, 5 г внутрь каждые 24 ч 0, 4 г внутрь каждые 24 ч 90

Критерии эффективности антибактериальной терапии § Первоначальная оценка эффективности должна проводится через 48 72 часа после начала лечения. § Основными критериями эффективности в эти сроки являются: § снижение температуры тела, § интоксикации § дыхательной недостаточности.
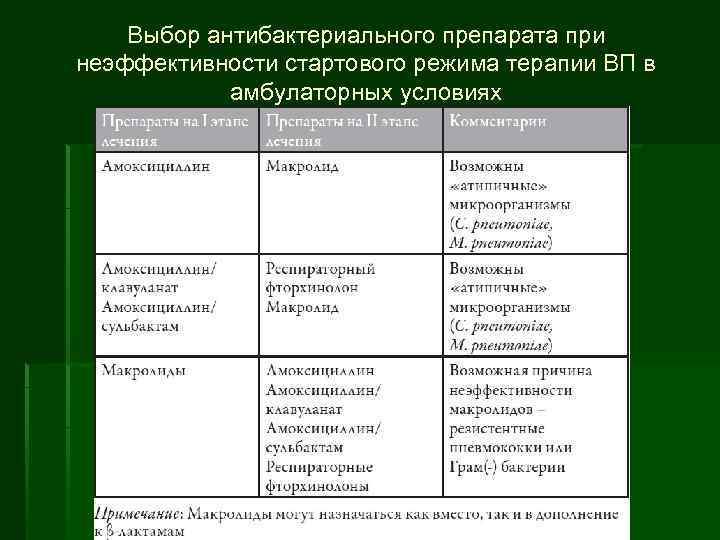
Выбор антибактериального препарата при неэффективности стартового режима терапии ВП в амбулаторных условиях

Основные причины неэффективности антибактериальной терапии пневмонии § § Неправильный диагноз Наличие невыявленных осложнений Неадекватный первоначальный антибиотик Неадекватная доза препарата и режим дозирования § Тяжелая сопутствующая и фоновая патология § Бронхолегочная суперинфекция (временный эффект с последующим ухудшением

Продолжительность антибактериальной терапии § При нетяжелой ВП антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела в течение 3 4 дней. При таком подходе длительность лечения обычно составляет 7 10 дней. § При тяжелой ВП неуточненной этиологии рекомендован 10 дневный курс антибактериальной терапии. § Более длительная терапия показана при ВП стафилококковой этиологии или ВП, вызванной грамотрицательными энтеробактериями – не менее 14 дней § При легионеллезной пневмонии длительность антибактериальной терапии составляет 7 14 дней

Клинические признаки и состояния не являющиеся показанием для продолжения антибактериальной терапии или замены АМП

Ступенчатая терапия Для ступенчатой терапии используют следующие антибиотики: амоксициллин/клавуланат, § кларитромицин, азитромицин, эритромицин, спирамицин, § левофлоксацин, моксифлоксацин, Для некоторых антибиотиков, не имеющих ЛФ для перорального применения, возможна замена на близкие по антимикробному спектру препараты § (например, ампициллин → амоксициллин, цефотаксим, цефтриаксон → амоксициллин/клавуланат). 96

Критерии перехода с парентерального введения антибиотика на прием внутрь § § § § § Отсутствие факторов риска неблагоприятного прогноза пневмонии Отсутствие лихорадки ( t < 37, 5*С) Уменьшение выраженности респираторных симптомов на фоне парентеральной терапии Улучшение лабораторных показателей Стабильность состояния пациента (гемодинамика, дыхание) Возможность приема лекарства внутрь Отсутствие гастроинтестинальных нарушений Согласие больного на прием препарата внутрь Наличие лекарственного препарата для приема внутрь, отвечающего условиям адекватной замены 97 97

Наиболее распространенные ошибки антибактериальной терапии ВП у взрослых

Наиболее распространенные ошибки антибактериальной терапии ВП у взрослых

Наиболее распространенные ошибки антибактериальной терапии ВП у взрослых

Осложнение § § § § а) плевральный выпот (неосложненный и осложненный); б) эмпиема плевры; в) деструкция/абсцедирование легочной ткани; г) острый респираторный дистресс синдром; д) острая дыхательная недостаточность; е) септический шок; ж) вторичная бактериемия, сепсис, гематогенный очаги очаг отсева; § з) перикардит, миокардит; § и) нефрит и др.
Профилактика

Профилактика

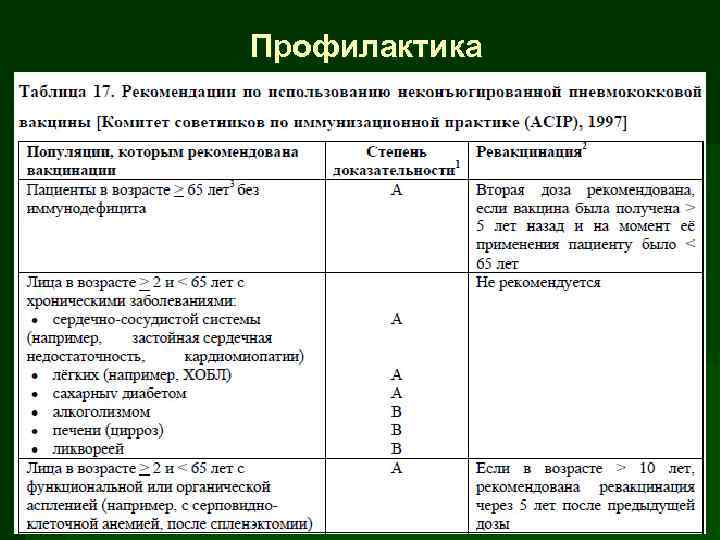
Профилактика Выделяют следующие целевые группы для проведения вакцинации: § • Лица старше 50 лет; § • Лица, проживающие в домах длительного ухода для престарелых; § • Пациенты с хроническими бронхолегочными (включая бронхиальную астму) и сердечно сосудистыми заболеваниями; § • Взрослые, подлежащие постоянному медицинскому наблюдению и находившиеся на стационарном лечении в предшествующем году по поводу метаболических расстройств (включая сахарный диабет), заболеваний почек, гемоглобинопатии, иммунодефицитного состояния (включая ВИЧ инфекцию);

Профилактика Выделяют следующие целевые группы для проведения вакцинации: § • Женщины во II и III триместрах беременности. § Врачи, медсестры и другой персонал больниц и амбулаторных учреждений § • Сотрудники отделений длительного ухода § • Члены семей (включая и детей) лиц, входящих в группы риска § Оптимальное время для проведения вакцинации это октябрь первая половина ноября. Вакцинация проводиться ежегодно, так как уровень защитных антител снижается в течение года (категория доказательств А).

Физиотерапевтические методы

Пневмонии § Дециметроволновая терапия на легкие. Включается в комплексное лечение со второго дня после нормализации температуры тела больного, при исключении таких осложнений пневмонии, как абсцедирование, выпотной плеврит, что приблизительно соответствует 7 8 дню от начала заболевания. Курс лечения 10 процедур. § Импульсная УВЧ терапия на легкие. Курс лечения 8 10 процедур.

При пневмониях с затяжным течением с 15 20 го дня назначают: § Низкоинтенсивная магнитотерапия аппаратом *Поли маг 01» с целью оказать иммуномодулирующее воздей ствие на организм больного. Курс лечения 10 12 процедур. § Электрофорез гепарина на область воспалительного ин фильтрата. Курс лечения 10 процедур. § Индуктотермия грудной клетки над областью воспали тельного инфильтрата. Курс лечения 6 8 процедур. § Ультрафиолетовое облучение грудной клетки. Проводится через клеенчатый перфорированный локализатор по 2 биодозы ежедневно. Курс лечения 10 12 процедур. § Массаж грудной клетки с включением разнообразных приемов вибрации. Курс лечения 10 процедур.

Пневмонии у беременных

Общие принципы лечения пневмонии у беременных § Наблюдение в стационаре! § Контроль газов крови: поддержание Ра. О 2 >60 70 мм рт. ст. при наименьшем возможном уровне Fi. O 2 § Мониторинг состояния плода § Ограничение лучевой нагрузки и медикаментозного назначения.

Согласно FDA зарегистрированные в России противомикробные ЛС относятся к следующим категориям Категория Препарат В Аминопенициллины Эритромицин и азитромицин Цефалоспорины Ванкомицин Меропенем Метронидазол (кроме I триместра) Клиндамицин Амфотерицин В С Кларитромицин Фторхинолоны Имипенем/циластатин Сульфонамиды Триметоприм/сульфаметоксазол Амантадин, римантадин, осельтамивир, занамивир Изониазид, рифампицин D Аминогликозиды Тетрациклины

Токсическое действие антибактериальных препаратов зависит от срока беременности: § В период имплантации – по закону «все или ничего» , т. е. либо вызывают гибель эмбриона в первые 3 нед. , либо в последующем происходит полное восстановление повреждений § В период раннего органогенеза (3 8 нед. ) – наибольшую опасность представляют тетрациклины, противотуберкулезные препараты, фторхинолоны. § В фетальном периоде – изониазид (онкогенное действие), сульфаниламиды (катаракта), тетрациклины (разрушение эмали зубов) и аминогликозиды (нефротоксичность) § В поздние сроки беременностии незадолго до родов – сульфаниламиды (гемолитическая желтуха), аминогликозиды (ототоксичность), левомицетин –

Препаратами выбора при лечении пневмонии у беременных являются: § При нетяжелых бактериальный пневмониях – пенициллины (амоксициллин); § При атипичных пневмониях – макролиды (спирамицин) § При пневмониях тяжелого течения или при наличии факторов риска – защищенные пенициллины, ЦС третьего поколения, ванкомицин, меропенем.
Внебольничная пневмония.ppt