Пневмонии ДГ.ppt
- Количество слайдов: 66

Внебольничные (домашние) пневмонии: диагностика и лечение с позиций доказательной медицины

Пневмония. Определение. • Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации (А. Г. Чучалин, 2004)

Клиническая классификация ОП 1. Внебольничная (приобретенная вне лечебного учреждения) пневмония (син. : домашняя, амбулаторная). 2. Нозокомиальная (приобретенная в лечебном учреждении) пневмония (син. : госпитальная, внутрибольничная). 3. Аспирационная пневмония. 4. Пневмония у лиц с тяжелыми дефектами иммунитета (врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия).

Внебольничная (домашняя) пневмония. Определение. • ВП – острое заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (лихорадка, кашель, отделение мокроты, возможно гнойной, боли в груди, одышка) и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии диагностической альтернативы.

Этиология ВП 1. Типичные возбудители: Streptococcus 2. 3. pneumoniae (30– 50% случаев); Haemophilus influenzae (1– 3%). Атипичные возбудители (8 -25% случаев): Chlamydophila pneumoniae; Mycoplasma pneumoniae; Legionella pneumophila. Редкие возбудители (1 -3% случаев): Staphylococcus pneumoniae; энтеробактерии; Pseudomonas aeruginosa (у больных муковисцидозом, бронхоэктазами); Pneumocystis jiroveci (ранее Pneumocystis carinii) - у ВИЧ-инфицированных, пациентов с другими формами иммунодефицита.

Группы пациентов с ВП и вероятные ее возбудители № Характеристика пациентов Вероятные возбудители 1 Амбулаторные пациенты ВП нетяжелого течения у лиц моложе 60 лет без сопутствующей патологии S. Pneumoniae; M. pneumoniae; C. pneumoniae; H. influenzae 2 Амбулаторные пациенты ВП нетяжелого течения у лиц старше 60 лет и/или с сопутствующей патологией S. pneumoniae; H. influenzae; S. aureus; Enterobacteriaceae 3 Госпитализированные пациенты (отделение общего профиля) ВП нетяжелого течения S. pneumoniae; H. influenzae; C. Pneumoniae; S. aureus; Enterobacteriaceae 4 Госпитализированные пациенты (ОРИТ) ВП тяжелого течения S. pneumoniae; Legionella spp. ; S. aureus; Enterobacteriaceae

Патогенетические механизмы ВП • аспирация секрета ротоглотки; • вдыхание аэрозоля, содержащего микроорганизмы; • гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит трикуспидального клапана, септический тромбофлебит вен таза); • непосредственное распространение инфекции из соседних пораженных очагов (например, абсцесс печени) или в результате инфицирования при проникающих ранениях грудной клетки.

Аспирация содержимого ротоглотки – основной путь инфицирования респираторных отделов легких, а значит, и основной патогенетический механизм развития ВП. В нормальных условиях ряд микроорганизмов, например S. pneumoniae, может колонизировать ротоглотку, но нижние дыхательные пути при этом остаются стерильными. Микроаспирация секрета ротоглотки – физиологический феномен, наблюдающийся у 70% здоровых лиц, преимущественно во время сна.

Диагноз ВП: «золотой стандарт» • • • Лихорадка Кашель с мокротой Боль в груди Лейкоцитоз Рентгенологически выявляемый инфильтрат
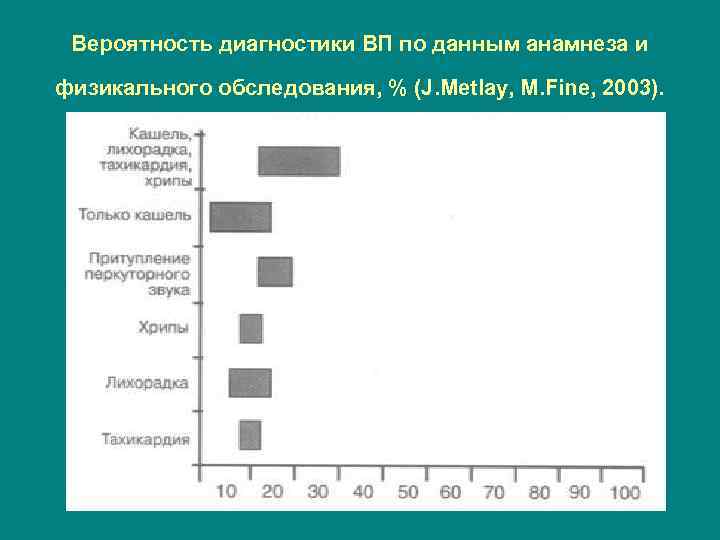
Вероятность диагностики ВП по данным анамнеза и физикального обследования, % (J. Metlay, M. Fine, 2003).

Наиболее важным диагностическим исследованием является рентгенография органов грудной клетки. Диагностика ВП предполагает обнаружение очаговоинфильтративных изменений в легких в сочетании с соответствующей симптоматикой инфекции нижних дыхательных путей. Изменения на рентгенограмме (распространенность инфильтрации, наличие или отсутствие плеврального выпота, полости деструкции) соответствуют степени тяжести заболевания и могут служить «проводником» в выборе антибактериальной терапии.

Анализ клиникорентгенологической картины заболевания обычно не позволяет установить вероятную этиологию ВП. Разделение ВП на «типичную» (например, пневмококковую) и «атипичную» (микоплазменную или хламидийную) не имеет клинической значимости (В).

Диагноз ВП • Отсутствие или недоступность рентгенологического подтверждения очаговой инфильтрации в легких (рентгенографии или крупнокадровой флюорографии органов грудной клетки) делают диагноз ВП неточным/неопределенным (А)

Диагноз ВП • Если при обследовании больного с лихорадкой, жалобами на кашель, одышку, отделение мокроты и/или боли в груди рентгенологическое исследование органов грудной клетки оказывается недоступным и отсутствует соответствующая локальная симптоматика (укорочение/тупость перкуторного звука над пораженным участком легкого, локально выслушиваемое бронхиальное дыхание, фокус звучных мелкопузырчатых хрипов или инспираторной крепитации, усиление бронхофонии и голосового дрожания), то предположение о ВП становится маловероятным (А)

Новые подходы к антибактериальной терапии (АБТ) внебольничных пневмоний (ВП) • • • Где лечить? Чем лечить? Когда начинать лечение? Путь введения антибиотиков? Как долго лечить?

Эпидемиология и факторы риска развития ВП Условия возникновения Вероятные возбудители Алкоголизм S. pneumoniae, анаэробы, аэробные грамотрицательные бактерии (чаще K. pneumoniae) Хронический бронхит/курение S. pneumoniae, H. influenzae, M. catarrhalis, Legionella spp. Декомпенсированный сахарный диабет S. pneumoniae, S. aureus Пребывание в домах престарелых S. pneumoniae, представители семейства Enterobacteriaceae, H. influenzae, S. aureus, C. pneumoniae, анаэробы Несанированная полость рта Анаэробы Эпидемия гриппа S. pneumoniae, S. aureus, S. pyogenes, H. influenzae Предполагаемая массивная аспирация Анаэробы Развитие ВП на фоне бронхоэктазов, муковисцидоза P. aeruginosa, B. cepacia, S. aureus Внутривенные наркоманы S. aureus, анаэробы Локальная бронхиальная обструкция (например, бронхогенная карцинома) Анаэробы Контакты с кондиционерами, увлажнителями воздуха, системами охлаждения воды L. pneumophila Вспышка заболевания в тесно взаимодействующем коллективе (например, школьники, военнослужащие) S. pneumoniae, M. pneumoniae, C. pneumoniae

ВП: диагностический минимум обследования в амбулаторных условиях 1. Сбор анамнеза; 2. Физикальное обследование (пальпация, перкуссия, определение бронхофонии и голосового дрожания, аускультация; 3. Термометрия; 4. ЭКГ

Рутинная микробиологическая диагностика ВП в амбулаторной практике недостаточно информативна и не оказывает существенного влияния на выбор антибактериального препарата (В)

Стратификация пациентов с ВП • Легкое течение: лечение в амбулаторных условиях • Среднетяжелое течение: лечение в терапевтическом отделении стационара • Тяжелое течение: лечение в отделении интенсивной терапии

ВП: абсолютные показания для госпитализации 1. 2. 3. Данные физикального обследования: ЧДД >30/мин; ДАД<60 мм. рт. ст. ; САД <90 мм рт. ст. ; ЧСС>125/мин; t <35, 5°C или >40, 0°C; нарушения сознания. Лабораторные и рентгенологические данные: L<4, 0 х109/л или >25, 0 х109/л; Sa. O 2<92%, Pa. O 2<60 мм рт. ст. и/или Pa. CO 2>50 мм рт. ст. при дыхании комнатным воздухом; креатинин сыворотки крови >176, 7 мкмоль/л; пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации >50% в течение ближайших 2 сут. ); Ht <30% или Hb <90 г/л; внелегочные очаги инфекции (менингит, септический артрит и др. ); сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом (p. H<7, 35), коагулопатией. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях.

ВП: относительные показания для госпитализации 1. 2. 3. 4. Возраст старше 60 лет. Наличие сопутствующих заболеваний (хронический бронхит/ХОБЛ, бронхоэктазия, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания). Неэффективность стартовой антибактериальной терапии. Желание пациента и/или членов его семьи.

Критерии тяжелой ВП (1) • Большие критерии (абсолютные показания для госпитализации в ОРИТ) – Искусственная вентиляция легких (ИВЛ) с интубацией трахеи – Септический шок + потребность во введении вазопрессоров Mandell L. A. , et al. Clin. Infect. Dis. 2007; 44 (Suppl. 2): S 27–S 72.

Критерии тяжелой ВП (2) • Малые критерии (госпитализация в ОРИТ при наличии 3 критериев) Число дыханий 30 в мин Sa. O 2 90% Мультилобарная инфильтрация Спутанность сознания/дезориентация Уремия (азот мочевины 20 мг/дл Лейкопения как результат инфекции (число лейкоцитов < 4, 0 x 109/л) – Тромбоцитопения (< 100 х109/л) – Гипотермия (температура тела < 36 С) – Гипотензия + потребность в энергичном возмещении жидкости – – – Mandell L. A. , et al. Clin. Infect. Dis. 2007; 44 (Suppl. 2): S 27–S 72.

Показания для госпитализации пациента с ВП в ОИТ Клинические 1 Лабораторные 1 • Острая дыхательная недостаточность: – частота дыхания >30 в 1 мин • Гипотензия: – систолическое АД<90 мм рт. ст. – диастолическое АД<60 мм рт. ст. • Двух- или многодолевое поражение • Нарушение сознания • Внелегочный очаг инфекции (менингит, перикардит и др. ) Гипотермия • Лейкопения (<4 х109/л) • Гипоксемия: – Sa. O 2<90% – PO 2<60 мм рт. ст. • Гемоглобин <100 г/л • Гематокрит <30% • Острая почечная недостаточность (анурия, креатинин крови >176, 7 мкмоль/л, азот мочевины > 7, 0 ммоль/л) Примечание 1. При наличии хотя бы одного критерия ВП расценивается как тяжелая, что обуславливает необходимость ИТ.

Лечение ВП в амбулаторных условиях: стратификация пациентов 1. ВП у пациентов в возрасте до 60 лет без сопутствующих заболеваний 2. ВП у пациентов в возрасте 60 лет и старше и/или с сопутствующими заболеваниями

«Если неправильно застегнуть первую пуговицу, то и остальные будут застегнуты неправильно» Японская пословица

Лечение ВП в амбулаторных условиях: возбудители и препараты выбора № Наиболее частые возбудители Препараты выбора Альтернативные препараты 1. S. pneumoniae M. pneumoniae C. pneumoniae H. influenzae Амоксициллин внутрь или макролиды (азитромицин, кларитромицин) внутрь Респираторные фторхинолоны (левофлоксацин, моксифлоксацин) внутрь. 2. S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae Амоксициллин/ клавуланат внутрь или РФ(левофлоксацин, моксифлоксацин) внутрь Цефалоспорины 3 -4 поколений

Защищенные аминопенициллины • Амоксициллинклавулановая кислота 875125 мг 2 рсут. • Амоксициллин 500 -1000 мг 3 рсут

Макролиды • Азитромицин (Сумамед, Азитрокс, Азивок и т. д) 500 мгсут 3 дня Кларитромицин (Клацид, Фромилид, Клабакс) 500 мг1 рсут

Респираторные фторхинолоны • Левофлоксацин (Таваник) 500 мг 2 рсут Моксифлоксацин (Авелокс) 400 мг 1 рсут

Nota bene! • Не получено клинических доказательств, демонстрирующих преимущества фторхинолонов и макролидов перед аминопенициллинами при нетяжелой ВП (А)

Макролидам следует отдавать предпочтение в первую очередь при непереносимости ßлактамных антибиотиков или подозрении на атипичную этиологию заболевания (микоплазма, хламидии). Клинические признаки атипичных возбудителей: постепенное (в течение 3– 7 дней) начало ВП, дебют заболевания с симптоматикой поражения верхних дыхательных путей, непродуктивный кашель, внелегочная симптоматика – миалгии, артралгии, головная боль, диарея (D). В качестве альтернативных препаратов рекомендуются респираторные фторхинолоны.

КОГДА? Доказано: • Назначение антибиотиков в первые 4 часа от момента постановки диагноза уменьшает смертность и снижает количество осложнений. • При легком течении ВП у госпитализированных больных допускается сразу назначение антибиотиков внутрь (B). • При тяжелой ВП назначение антибактериальных препаратов должно быть неотложным; отсрочка в назначении антибиотика уже на 8 ч существенно ухудшает прогноз (B).

СКОЛЬКО ВРЕМЕНИ! Продолжительность антибактериальной терапии ВП • При нетяжелой ВП антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела (в течение 3– 4 дней). При таком подходе длительность лечения обычно составляет 7– 10 дней. • При тяжелой ВП неуточненной этиологии рекомендован 10 -дневный курс антибактериальной терапии (С) • В случае наличия клинических и/или эпидемиологических данных о микоплазменной или хламидийной этиологии ВП продолжительность терапии должна составлять 14 дней (С) • При ВП стафилококковой этиологии или ВП, вызванной грамотрицательными энтеробактериями курс антибактериальной терапии составляет от 14 до 21 дня (С) • При указании на легионеллезную пневмонию длительность антибактериальной терапии составляет 21 день (С)

Критерии достаточности антибактериальной терапии ВП: • Температура тела <37, 5°C • Отсутствие интоксикации • Отсутствие дыхательной недостаточности (частота дыхания <20 в минуту) • Отсутствие гнойной мокроты • Количество лейкоцитов в крови <10 х109/л, нейтрофилов <80%, юных форм <6% • Отсутствие отрицательной динамики на рентгенограмме.

Nota bene! • Сохранение отдельных клинических, лабораторных или рентгенологических признаков ВП не является абсолютным показанием к продолжению антибактериальной терапии

Nota bene! • Длительно сохраняющийся субфебрилитет не является признаком бактериальной инфекции, а, скорее всего, является проявлением постинфекционной астении.

Nota bene! • Рентгенологическая динамика медленнее, по сравнению с клинической, поэтому контрольная рентгенография грудной клетки не может служить критерием для определения длительности антибактериальной терапии.

Факторы риска затянувшегося течения ВП: а) возраст старше 55 лет; б) хронический алкоголизм; в) наличие сопутствующих инвалидизирующих заболеваний внутренних органов (ХОБЛ, застойная сердечная недостаточность, почечная недостаточность, злокачественные новообразования, сахарный диабет и др. ); г) тяжелое течение ВП; д) многодолевая распространенность пневмонической инфильтрации; е) вирулентные возбудители заболевания (L. pneumophila, S. aureus, грамотрицательные энтеробактерии); ж) курение; з) клиническая неэффективность проводимой терапии (сохраняющиеся лейкоцитоз и лихорадка); и) вторичная бактериемия.

Наиболее распространенные ошибки антибактериальной терапии ВП у взрослых Назначение Комментарий Гентамицин Аминогликозиды не активны в отношении пневмококка и атипичных возбудителей Ампициллин внутрь Низкая биодоступность препарата (40%) по сравнению амоксициллином (75– 93%) Ко-тримоксазол Высокая резистентность в России S. pneumoniae и H. influenzae, наличие более безопасных препаратов Антибиотики + нистатин Нет доказательств эффективности нистатина у пациентов без иммунодефицита, необоснованные экономические затраты Частая смена антибиотиков в процессе лечения, “объясняемая” опасностью развития резистентности Показания для замены антибиотика: клиническая неэффективность, о которой можно судить через 48– 72 ч терапии; развитие серьезных нежелательных явлений, требующих отмены антибиотика; высокая потенциальная токсичность антибиотика, ограничивающая длительность его применения Продолжение антибиотикотерапии до полного исчезновения всех клиниколабораторных показателей Сохранение отдельных лабораторных и/или рентгенологических изменений не является показанием к продолжению антибиотикотерапии

Осложнения ВП: а) плевральный выпот (неосложненный и осложненный); б) эмпиема плевры; в) деструкция/абсцедирование легочной ткани; г) острый респираторный дистресс-синдром; д) острая дыхательная недостаточность; е) септический шок; ж) вторичная бактериемия, сепсис, гематогенный очаг отсева; з) перикардит, миокардит; и) нефрит к) другие осложнения

Осложнения ВП: а) плевральный выпот (неосложненный и осложненный); б) эмпиема плевры; в) деструкция/абсцедирование легочной ткани; г) острый респираторный дистресс-синдром; д) острая дыхательная недостаточность; е) септический шок; ж) вторичная бактериемия, сепсис, гематогенный очаг отсева; з) перикардит, миокардит; и) нефрит к) другие осложнения

Клинические проявления ОРДСВ • Гипоксемия • Некардиогенный отек легких.
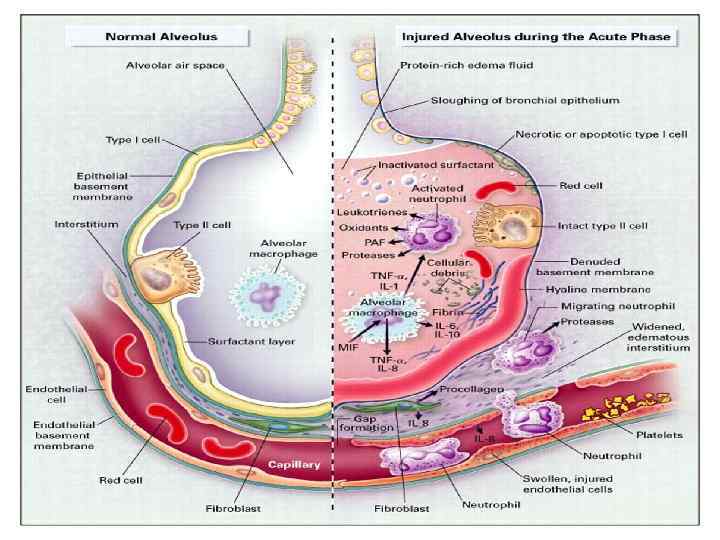
РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ (синдром влажных легких) • • • Остро возникающая тяжелая ДН Отек легочного интерстиция и альвеол Выраженная гипоксемия Некардиогенное происхождение Резкое увеличение проницаемости альвеолярно-каппилярных мембран Клиническая картина: некардиогенный отек легких с массой разнокалиберных влажных хрипов
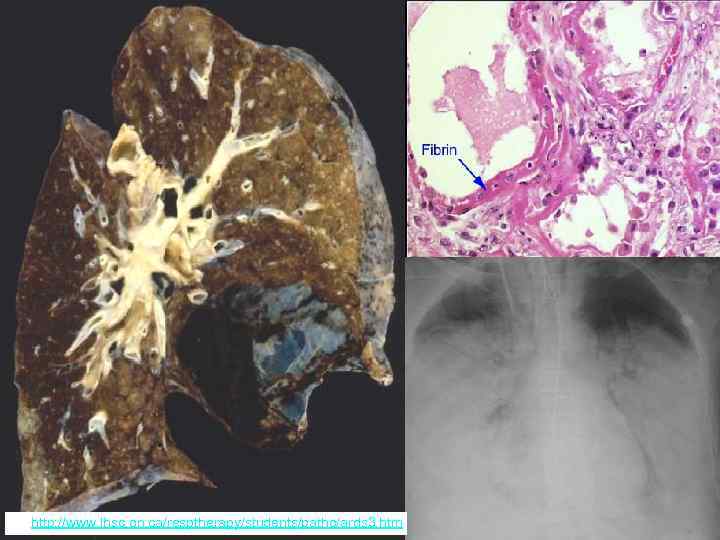
Мурманск, 2005 По: http: //www. lhsc. on. ca/resptherapy/students/patho/ards 3. htm 45

Патофизиология FНарушение диффузии газов FНесоответствие доставки и потребления кислорода FСердечно-легочные взаимодействия FВовлечение других органов 46

Нарушение газообмена LГипоксемия: признак РДСВ LПовышение капиллярной проницаемости FИнтерстициальный и альвеолярный отек FПовреждение сурфактанта FСнижение ФОЕ FНарушение диффузии и шунтирование справа налево 47

Летальность L 40 -60% LСмерть вследствие: L Полиорганной недостаточности L Сепсиса KНекоторое снижение летальности в последние годы вследствие: K Оптимизации респираторной терапии K Ранней диагностики и лечения 48

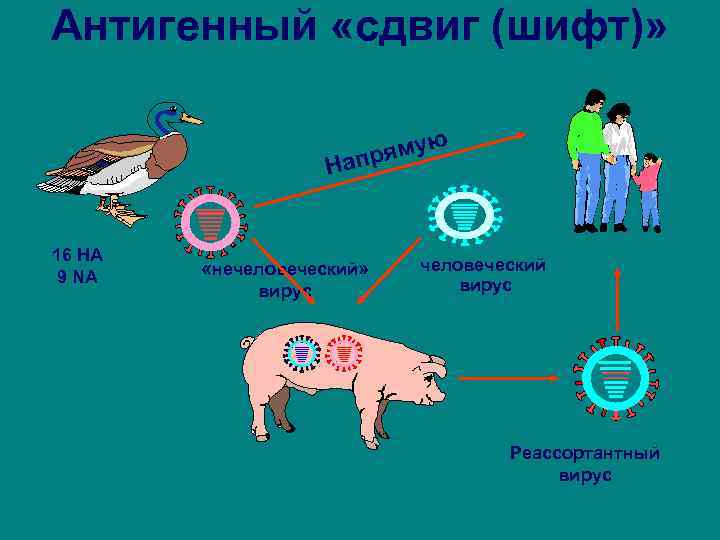
Антигенный «сдвиг (шифт)» ямую апр Н 16 HA 9 NA «нечеловеческий» вирус человеческий вирус Реассортантный вирус
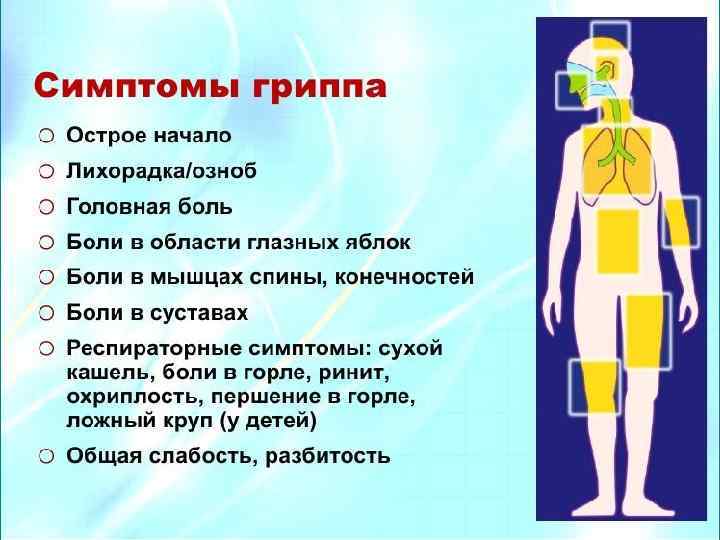
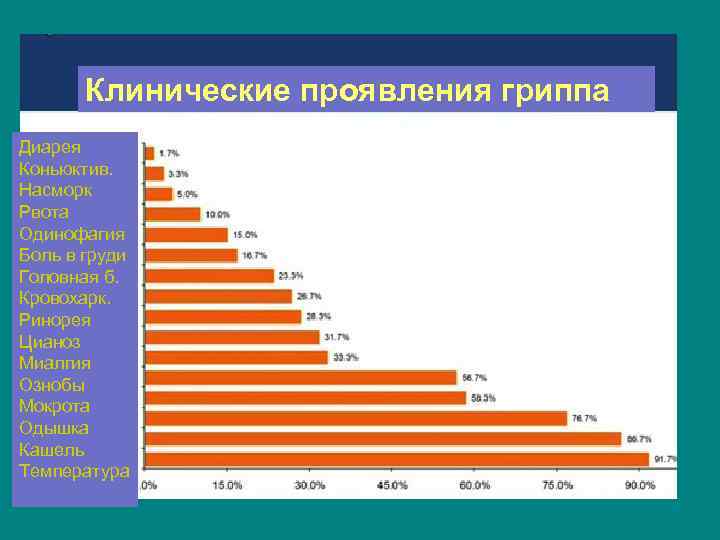
Клинические проявления гриппа Диарея Коньюктив. Насморк Рвота Одинофагия Боль в груди Головная б. Кровохарк. Ринорея Цианоз Миалгия Ознобы Мокрота Одышка Кашель Температура

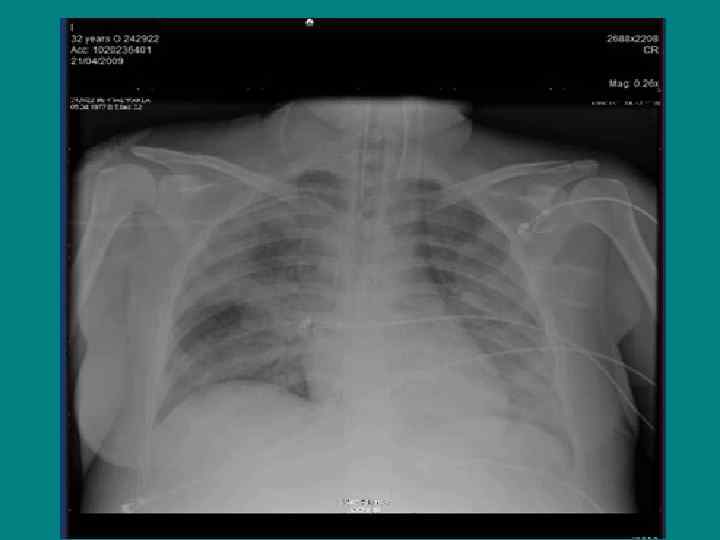
Клинические особенности пандемического гриппа А / H 1 N 1 начало заболевания с кашля; непродуктивный приступообразный кашель; поражение нижних отделов дыхательных путей (до бронхиол); раннее развитие дыхательной недостаточности (усиление цианоза при кашле, ЧД > 30 в мин, Sa. O 2<90%; Pa. O 2<60 мм. рт. ст. ); высокий риск развития ОРДС; высокая частота ранних пневмоний; деструктивный и некротический процесс в лёгких, возникающий при ранних пневмониях; диарея.

Сигналы опасности Приступы непродуктивного кашля. Появление одышки. Чувство нехватки воздуха. Цианоз кожи и слизистых. Появление прожилок крови в мокроте. Боль в грудной клетке. Адинамия или возбуждение. Снижение цифр АД. Высокая температура тела более 3 суток.
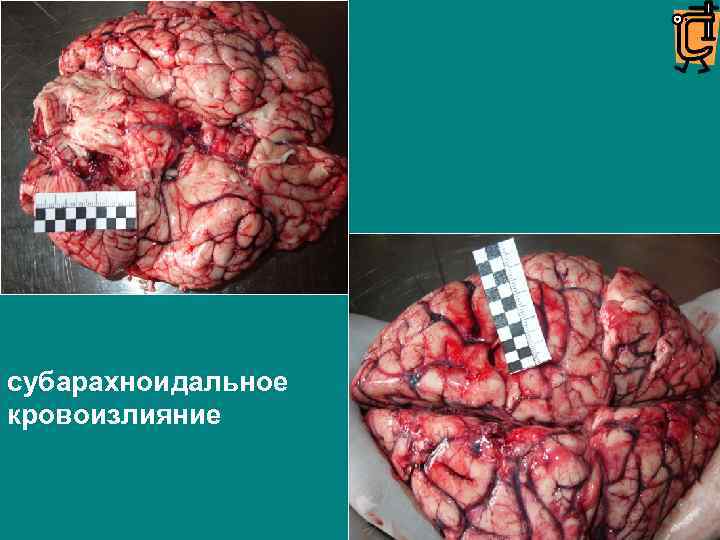
субарахноидальное кровоизлияние
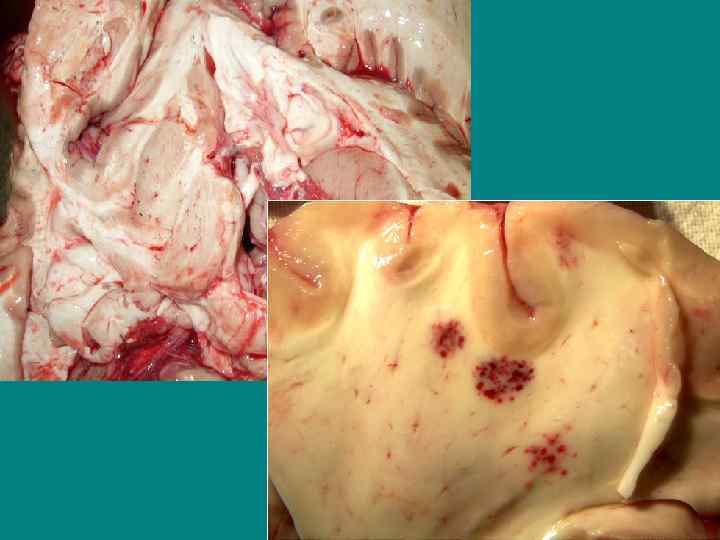

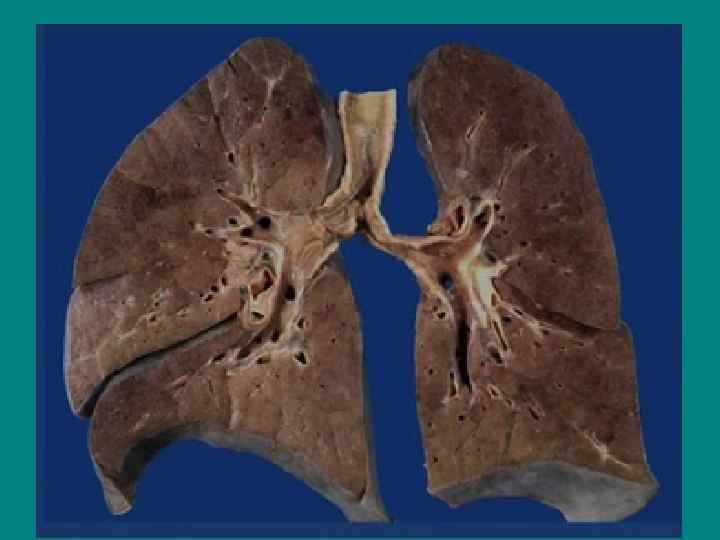
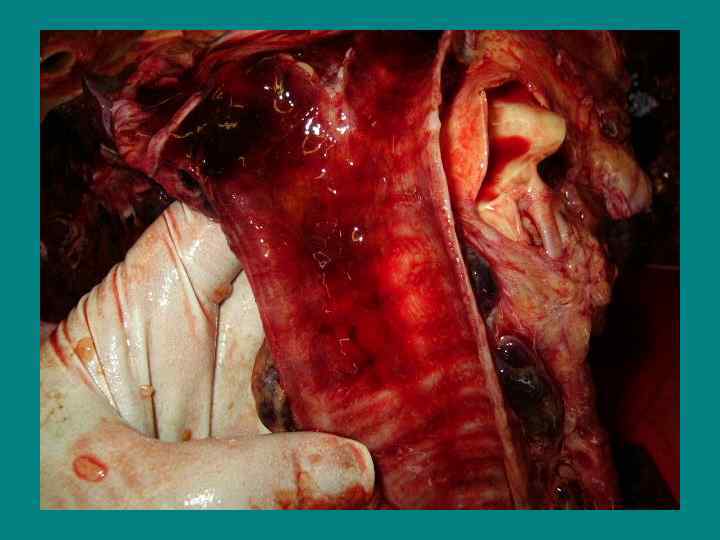
Гриппозная пневмония (первичная) • 1 – ый тип. Пневмония первых двух дней заболевания. • Этиология вирусная (H 1 N 1) (противовирусная терапия!)

Первичная вирусная пневмония • Первые два дня острого респираторного заболевания. • Этиология вируса H 1 N 1 подтверждена молекулярными методами (RT-PCR) • Отсутствуют доказательства бактериальной природы • Опасификация альвеол в базальных отделах легких • Острая дыхательная недостаточность

Гриппозная пневмония (вторичная) • 2 – ой тип. Пневмония конца первой и начала второй недели от начала заболевания – вирусно – бактериальной этиологии (Str. pneumonia и др. возбудители, часто St. aureus)(цефалоспорины 3 -4 пок+макролиды или РФХ 3 -4 пок)

Гриппозная пневмония (третичная) • 3 -ий тип. Пневмония после 14 дня от начала заболевания; возбудители -грамотрицательная флора. (карбопенемы, ванкомицин)

Лечебная схема • • Озельтамивир (Тамифлю) 75 мг*2 р/д 5 дней или Занамивир (Реленза) 2 инг(2*5 мг)*2 р/с 5 дней или Ингавирин 90 мг 1 р/сут 5 -7 дней или Арбидол 200 мг 4 р/сут 5 дней или Кагоцел + Арбидол Кагоцел 72 мг 1 -2 сутки, 36 мг 3 -4 сутки+арбидол 800 мг/сутки-7 -10 дней

Экстренная профилактика • • • Тамифлю 75 мг 1 рс 10 дней или Реленза 2 инг 1 р/с 10 дней или Ингавирин 90 мг 1 рс 7 дней или Арбидол 200 мг ежед 10 -14 дней или Кагоцел 24 мг/с в 1 -2 сут, перерыв 7 дней, 24 мг/сут в 10 -11 сутки

Спасибо за внимание Мурманск, 2005 66
Пневмонии ДГ.ppt