внебольничная пневмония.ppt
- Количество слайдов: 57

Внебольничная пневмония Лечебно-диагностический протокол, возможные ошибки и пути их преодоления Копылов Евгений Николаевич к. м. н. , доцент, кафедра детские педиатрического факультета болезни зав. отделением инфекционно-боксированным для острой бронхолегочной патологии МУЗ ДГБ № 9 г. Хабаровска
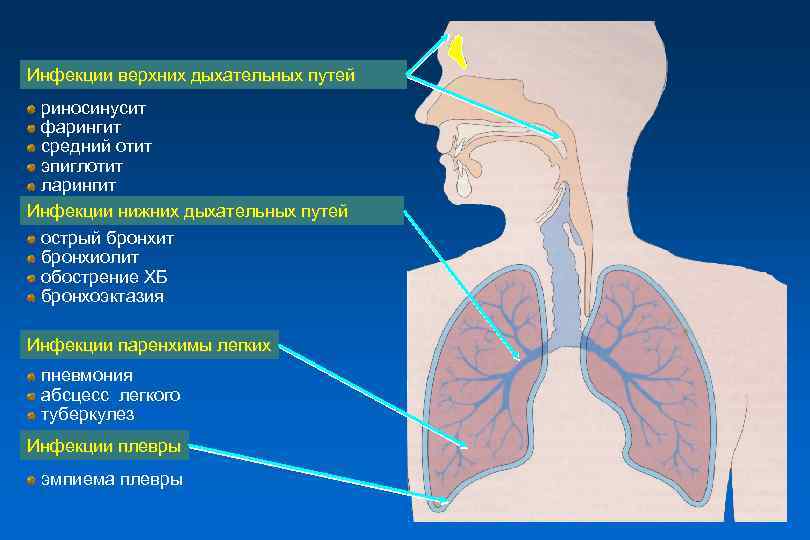
Инфекции верхних дыхательных путей риносинусит фарингит средний отит эпиглотит ларингит Инфекции нижних дыхательных путей острый бронхит бронхиолит обострение ХБ бронхоэктазия Инфекции паренхимы легких пневмония абсцесс легкого туберкулез Инфекции плевры эмпиема плевры

Внебольничная пневмония определение • Острое заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (лихорадка, кашель, экспекторация мокроты, возможно гнойной, одышка, боли в груди) и рентгенологическими свидетельствами «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы

Актуальность проблемы • • • Пневмония диагностируется: 20 : 1000 детей первого года жизни, 40 : 1000 в дошкольном возрасте , 10 : 1000 детей в школьном и подростковом возрасте Летальность при внебольничной пневмонии среди детей раннего возраста составляет 11, 3 на 100000, родившихся живыми При госпитальных пневмониях летальность достигает 40 -50% Частота ошибок в диагностике более 20% Несвоевременная постановка диагноза более 38% Самсыгина Г. А. , 2002, Таточенко В. К. , 2003, Малахов А. Б. , 2003

Пневмония качество медицинской помощи • Своевременно верифицированный диагноз 4% (1 из 25) • Причины поздней диагностики: – Поздняя обращаемость за медицинской помощью – 72, 4% – Недооценка клинических данных – 27, 6% по материалам ДГП, 2001

Внебольничная пневмония: ошибки диагностики • Недооценка/переоценка клинических данных (NB! Дифференциация бактериальной пневмонии и вирусных поражений легких) • Переоценка рентгенологических данных • Синдромологический диагноз пневмонии – клиникорентгенологический диагноз !!! • Ошибки микробиологической диагностики • Необходимость дифференциации собственно пневмонии и синдромосходных заболеваний Российское респираторное общество, 2003

Пневмония: классификация по месту возникновения • Внебольничная • Внутрибольничная • Перинатальная • При иммунодефиците

Этиология пневмоний у иммунокомпроментированных детей • Больные нейтропенией • Больные первичным Грамнегативныеэнтеробактерии, грибы рода Сandida Пневмоцисты, грибы рода Сandida клеточным ИД • Больные первичным гуморальным ИД • Больные СПИДом Пневмококки, стафилококки, энетеробактерии Пневмоцисты, цитомегаловирусы, микобактерии туберкулеза, грибы рода Сandida

Пневмония: классификация клинико-морфологические формы очаговая очагово-сливная сегментарная интерстициальная

Пневмония: классификация осложнения • Легочные – – – легочная деструкция абсцесс легкого пневмоторакс пиопневмоторакс синпневмонический плеврит – метапневмонический плеврит • Внелегочные – инфекционно-токсический шок – ДВС-синдром – сердечно-сосудистая недостаточность – РДС взрослого типа

• Возраст 1 -6 мес. – – Chl. trachomatis Mycoplasma hominis Pneumocystis carinii грамотрицательная кишечная флора – стафилококки – Moraxella catharrhalis • Возраст 7 -15 лет –пневмококк (35 -40% случаев) –микоплазма пневмонии (20 -40% ) –хламидия пневмонии (7 -20% ) –H. Influenzae типа b –пиогенный стрептококк (редко) Пневмония этиология Возраст 6 мес. - 6 лет –пневмококк –H. Influenzae типа b (до 30%) атипичные пневмонии –M. Pneumoniae (10 -15%) –Сhl. Pneumoniae (> 24%) Вопросы современной педиатрии, 2003
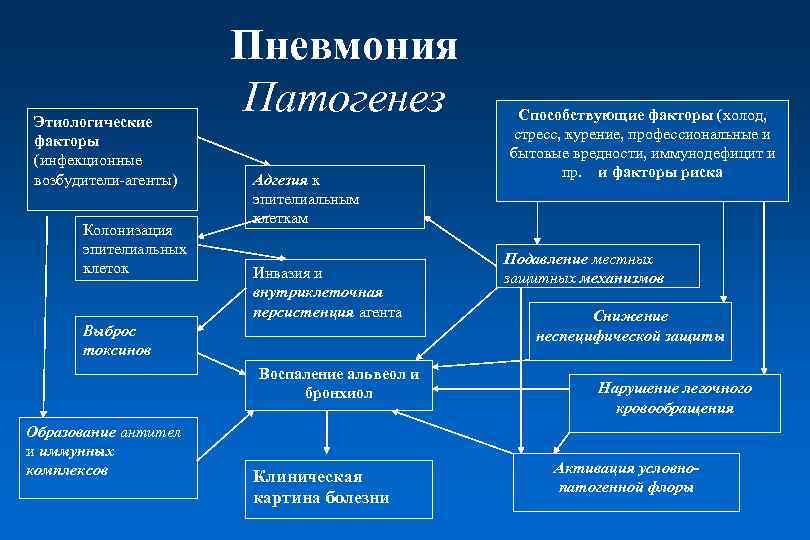
Этиологические факторы (инфекционные возбудители-агенты) Колонизация эпителиальных клеток Пневмония Патогенез Адгезия к эпителиальным клеткам Инвазия и внутриклеточная персистенция агента Выброс токсинов Воспаление альвеол и бронхиол Образование антител и иммунных комплексов Клиническая картина болезни Способствующие факторы (холод, стресс, курение, профессиональные и бытовые вредности, иммунодефицит и пр. и факторы риска Подавление местных защитных механизмов Снижение неспецифической защиты Нарушение легочного кровообращения Активация условнопатогенной флоры

Диагностика пневмонии у детей • Верификация диагноза пневмонии основана на основных критериях клинической картины и данных рентгенографии грудной клетки

Пневмония Клинические синдромы Интоксикационный vобщая слабость, разбитость v бледность vголовные и мышечные боли vснижение аппетита vсердцебиение vодышка

Пневмония Клинические синдромы • Синдром общих воспалительных изменений – чувство жара, озноб, повышение температуры тела, – изменение острофазовых показателей крови: лейкоцитоз со сдвигом лейкоцитарной формулы влево, – увеличение • СОЭ, • уровня фибриногена, • α 2 - глобулинов, – появление С-реактивного белка (СРБ).

Пневмония Клинические синдромы v Синдром воспалительных изменений легочной ткани – – – появление продуктивного кашля изменение частоты и характера дыхания укорочение перкуторного тона в области проекции поражения ослабление дыхания в этой же зоне отставание при дыхании пораженной стороны грудной клетки Появление патологических дыхательных шумов (влажные, звонкие, мелкопузырчатые хрипы и крепитация)
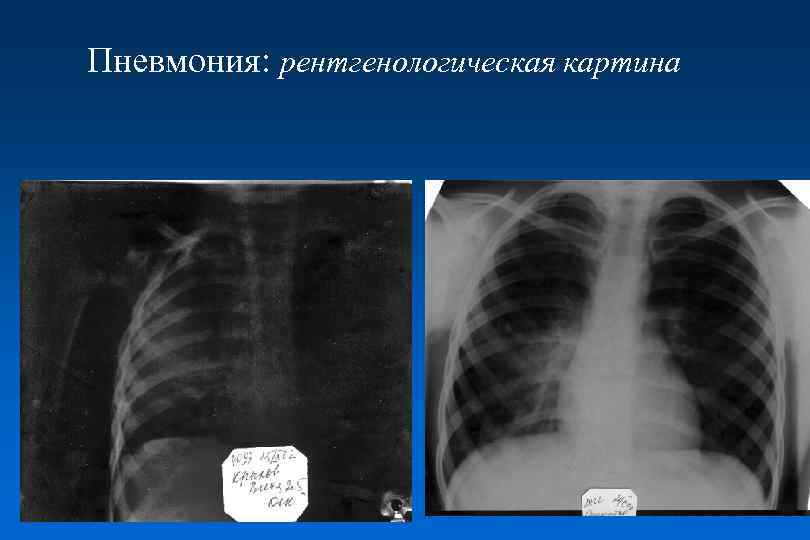
Пневмония: рентгенологическая картина
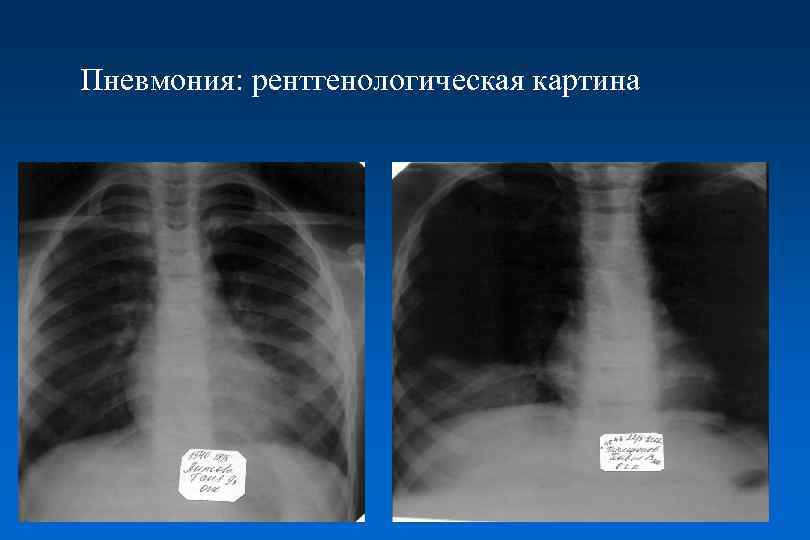
Пневмония: рентгенологическая картина

Пневмония: рентгенологическая диагностика • Чувствительность рентгенографии органов грудной клетки в диагностике очагово-инфильтративных изменений в легких – 56 -87% • Компьютерная томография обладает в 2 раза более высокой чувствительностью (по сравнению с рентгенографией) в диагностике инфильтрации нижних и верхних долей легких (Клиническое значение ? ) CIDS/CTS, 2000

Рентгенологическая диагностика ВП: причины ложноотрицательных данных • Обезвоживание (? ) • Глубокая нейтропения • Ранние стадии заболевания: аускультативные данные могут опережать рентгенологическую симптоматику ( 24 ч) • Pneumocystis carinii-пневмония

Пневмония: клинико-рентгенологические критерии • Остро лихорадочное начало заболевания (Т>38, 0 ºС) • Кашель с мокротой (чаще с конца 1 -х сут. ) • Физикальные признаки (фокус крепитации и/или мелкопузырчатых хрипов, ослабленного или жесткого/ бронхиального дыхания, укорочения перкуторного звука) • Лейкоцитоз (> 10 000) и/или палочкоядерный сдвиг (>10%) • Рентгенологические признаки инфильтрации

Пневмония Особенности хламидийной инфекции • Частота встречаемости : • до 6 мес. - 25% хламидия трахоматис • дети других возрастных групп хламидии пневмонии • Клинические признаки 20 -40% • Постепенное начало • Субфебрильная или нормальная температура тела

Пневмония Особенности хламидийной инфекции • Клинические признаки • приступообразный малопродуктивный кашель • нарастающая одышка • эмфизематозное вздутие легочной ткани , при отсутствие других признаков обструкции • Отсутствие или нечеткость инфильтративных изменений • В гемограмме- лейкоцитоз, ускоренное СОЭ, эозинофилия. Высокий показатель специфического Ig М при серологическом исследовании

Пневмония Особенности микоплазменной инфекции • Начало постепенное с явлений ОРИ ВДП (першение в горле, сухой фарингитный кашель, насморк) • Выраженность и продолжительность лихорадки вариабельна (в первые дни- фебрильная, далее длительно -субфебрилитет) • Интоксикационный синдром не выражен • Боль за грудиной ( около 50%) • Артралгии, кожные высыпания ( 10 -15%)

Пневмония Особенности микоплазменной инфекции • Несоответствие клинических симптомов (скудные физикальные изменения в легких в сочетании с выраженным, навязчивым, приступообразным кашлем) • Нарушение функции внешнего дыхания (у 25 -30% отмечается скрытое нарушение бронхиальной проходимости по типу бронхоспазма)

Пневмония Особенности микоплазменной инфекции • R-логическая картина специфична: • негомогенная инфильтрация, более плотная у корня легкого • края тени - нечеткие и неровные • легочный рисунок усилен и тяжист • процесс носит , как правило, 2 -сторонний характер • гемограмма - нормальное количество лейкоцитов или лейкопения , сдвиг формулы влево, ускоренное СОЭ

ПРИНЦИПЫ ТЕРАПИИ ПНЕВМОНИЙ • Этиологическое лечение • Рациональный выбор антибиотиков • Противовирусная терапия при вирусной этиологии • Кислородная поддержка • Иммунокорригирующая терапия при тяжелых и деструктивных пневмониях • Другие методы терапии (бронхолитики, мукорегуляторы, антипиретики и пр. )

ПРОТИВОСТОЯНИЕ – ЭТО ПУТЬ В НИКУДА! РЕКОМЕНДАЦИИ КЛИНИЧЕСКАЯ ПРАКТИКА

ПОЧЕМУ ВРАЧИ НЕ СЛЕДУЮТ СОВРЕМЕННЫМ РЕКОМЕНДАЦИЯМ? Недостаточная мотивация Недостаточно убедительное превосходство в исходах заболевания Недостаточный временной ресурс Недостаточная практика Недостаточно удобное (по мнению врача) лечение Разногласия между врачами Недостаточная информированность
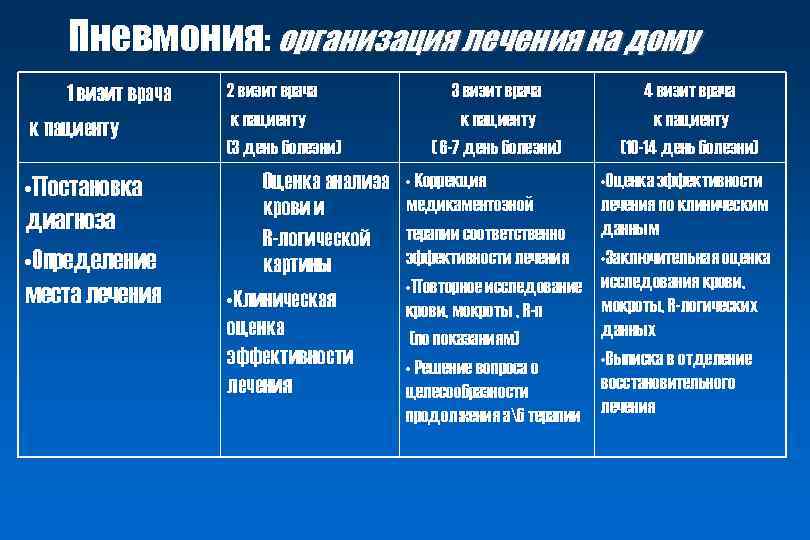
Пневмония: организация лечения на дому 1 визит врача к пациенту 2 визит врача к пациенту (3 день болезни) • Постановка диагноза • Определение места лечения Оценка анализа крови и R-логической картины • Клиническая оценка эффективности лечения 3 визит врача к пациенту ( 6 -7 день болезни) 4 визит врача к пациенту (10 -14 день болезни) • Коррекция медикаментозной терапии соответственно эффективности лечения • Повторное исследование крови, мокроты , R-n (по показаниям) • Решение вопроса о целесообразности продолжения аб терапии • Оценка эффективности лечения по клиническим данным • Заключительная оценка исследования крови, мокроты, R-логических данных • Выписка в отделение восстановительного лечения

Пневмония: показания для госпитализации • дети всех возрастов со среднетяжелой и тяжелой формой пневмонии • пациенты с повышенным риском к затяжным и хроническим бронхолегочным процессам • дети, проживающие в общежитиях, коммунальных квартирах, «закрытых» учреждениях • дети первого года жизни с респираторной инфекцией при подозрении на пневмонию

Пневмония: правила микробиологической диагностики • Перед началом микробиологического исследования необходимо произвести окраску мазка по Граму. При наличии в мазке менее 25 лейкоцитов и более 10 эпителиальных клеток (при просмотре не менее 8 -10 полей зрения при малом увеличении) дальнейшее исследование нецелесообразно, так как в этом случае, скорее всего изучаемый материал представляет собой содержимое ротовой полости.
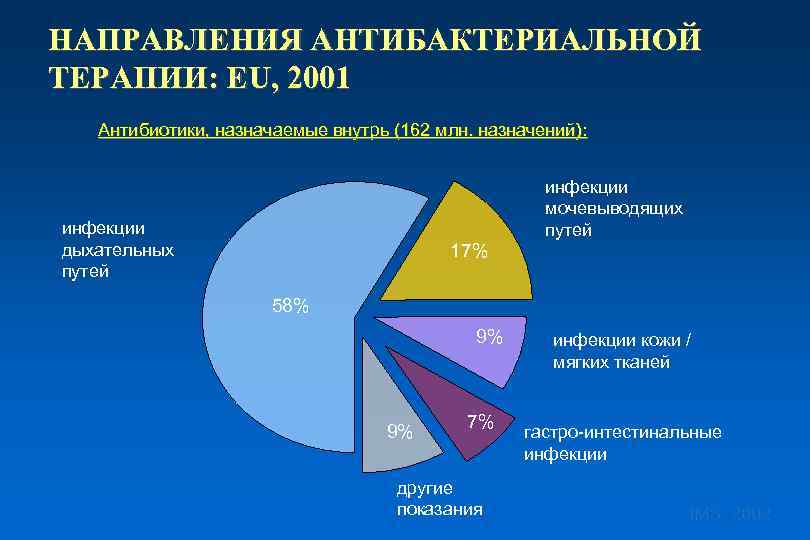
НАПРАВЛЕНИЯ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ: EU, 2001 Антибиотики, назначаемые внутрь (162 млн. назначений): инфекции мочевыводящих путей инфекции дыхательных путей 17% 58% 9% 9% 7% другие показания инфекции кожи / мягких тканей гастро-интестинальные инфекции IMS, 2002
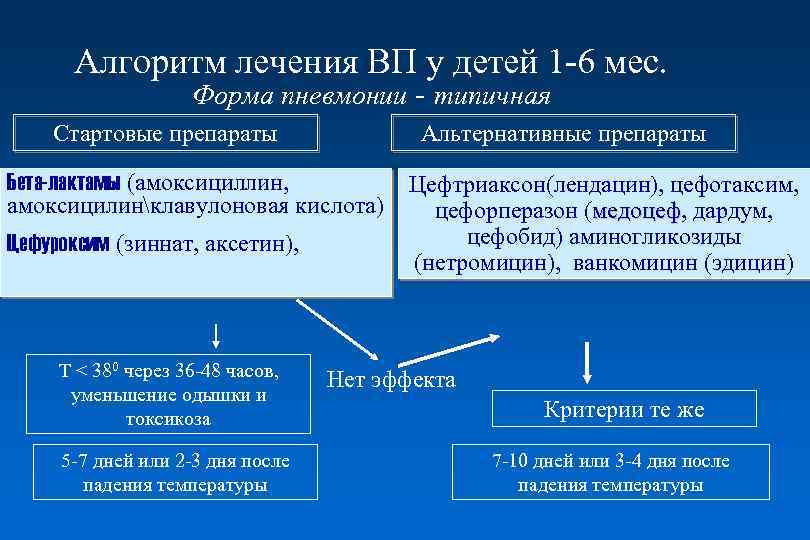
Алгоритм лечения ВП у детей 1 -6 мес. Форма пневмонии - типичная Стартовые препараты Альтернативные препараты Бета-лактамы (амоксициллин, амоксицилинклавулоновая кислота) Цефуроксим (зиннат, аксетин), Т < 380 через 36 -48 часов, уменьшение одышки и токсикоза 5 -7 дней или 2 -3 дня после падения температуры Цефтриаксон(лендацин), цефотаксим, цефорперазон (медоцеф, дардум, медоцеф цефобид) аминогликозиды (нетромицин), ванкомицин (эдицин) Нет эффекта Критерии те же 7 -10 дней или 3 -4 дня после падения температуры
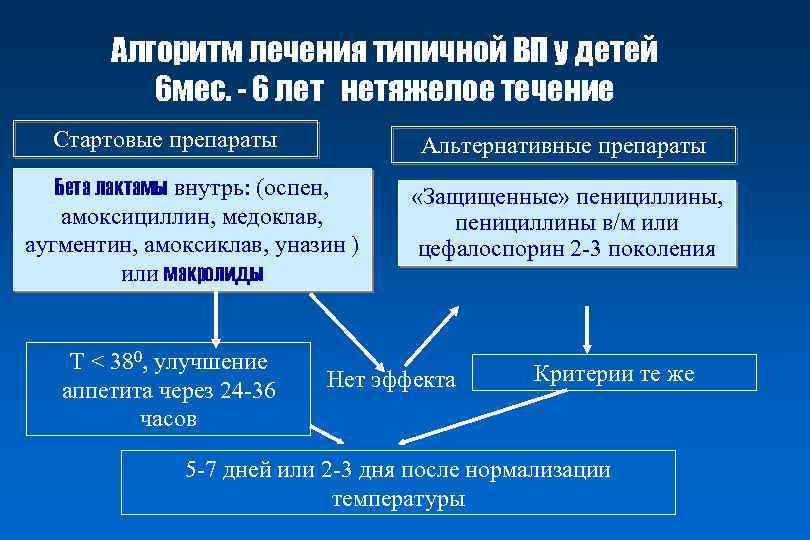
Алгоритм лечения типичной ВП у детей 6 мес. - 6 лет нетяжелое течение Стартовые препараты Альтернативные препараты Бета лактамы внутрь: (оспен, амоксициллин, медоклав, аугментин, амоксиклав, уназин ) или макролиды Т < 380, улучшение аппетита через 24 -36 часов «Защищенные» пенициллины, пенициллины в/м или цефалоспорин 2 -3 поколения Нет эффекта Критерии те же 5 -7 дней или 2 -3 дня после нормализации температуры
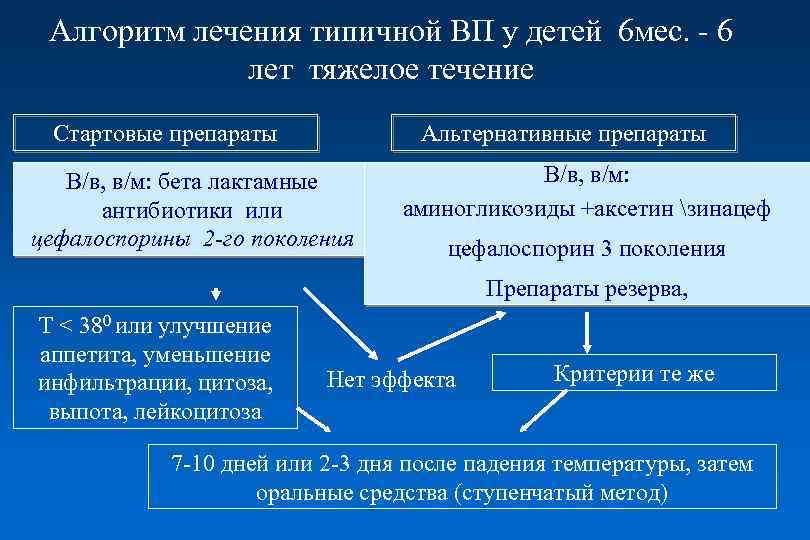
Алгоритм лечения типичной ВП у детей 6 мес. - 6 лет тяжелое течение Стартовые препараты Альтернативные препараты В/в, в/м: бета лактамные антибиотики или цефалоспорины 2 -го поколения В/в, в/м: аминогликозиды +аксетин зинацеф цефалоспорин 3 поколения Препараты резерва, Т < 380 или улучшение аппетита, уменьшение инфильтрации, цитоза, выпота, лейкоцитоза Нет эффекта Критерии те же 7 -10 дней или 2 -3 дня после падения температуры, затем оральные средства (ступенчатый метод)

Альтернативная терапия Комбинированная • бета лактамы (аксетин или медоклав) + макролиды (кларитромицин: клацид или клеримед)

Алгоритм лечения ВП у детей 7 -15 лет типичная Стартовые препараты Внутрь: оспен, амоксициллин, медоклав, амоксиклав, макролиды (ровамицин, клеримед, рокситромицин) Т<380 через 36 -48 ч. Альтернативные препараты В/в, в/м: пенициллин, 2 -3 пок. Цефалоспоринов в сочетании с аминогликозидами, препараты резерва Нет эффекта Т<380 через 36 -48 ч. 5 -7 дней или 2 -3 дня после падения температуры
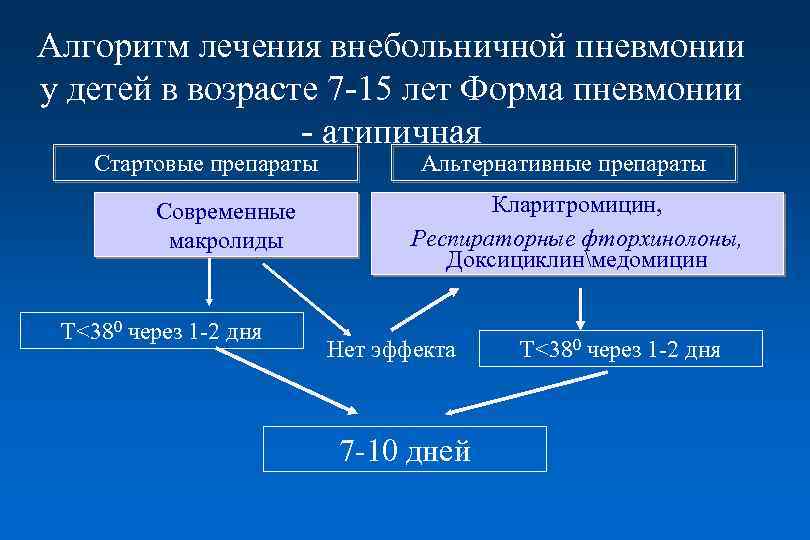
Алгоритм лечения внебольничной пневмонии у детей в возрасте 7 -15 лет Форма пневмонии - атипичная Стартовые препараты Современные макролиды Т<380 через 1 -2 дня Альтернативные препараты Кларитромицин, Респираторные фторхинолоны, Доксициклинмедомицин Нет эффекта 7 -10 дней Т<380 через 1 -2 дня

Алгоритм лечения аспирационной пневмонии Бета лактамы (аугментин медоклав амоксиклав ) + макролиды (клацид клеримед • Фторхинолоны гираблок норфлоксацин авелокс таваник спарфло + Метронидазол 500 мг 3 раза в сутки вв азитромицин) Респираторная поддержка (кислородотерапия, НИВЛ, ИВЛ) Дезинтоксикационная терапия (5% р-р глюкозы, электролиты) Объем эидкости 40 -50 млкгсут. под котролем ЦВД

Варианты антибиотикотерапии при ВП у подростков Антибиотики выбора Тяжелая ВП (госпитализация в ОИТР) § Амоксициллин/клавуланат в/в + макролид в/в § Цефотаксим + макролид в/в § Цефтриаксон + макролид в/в § Ранние фторхинолоны (ципрофлоксацин, офлоксацин) + цефалоспорины III § «Респираторные» фторхинолоны

Спектр Медоцеф+Селемицин Имипенем/Циластатин • Кишечная палочка • Клебсиелла • Шигелла • Сальмонелла • Cтрептококки • Синегнойная палочка, • Серрация • Стафилококки • Менингококк • Бактероиды • Пневмококк • Клостридии • Гемофильная палочка • Протей • Энтеробактер • Микобактерии • Кишечная = палочка • Клебсиелла • Шигелла • Сальмонелла • Стрептококки • Синегнойная палочка, • Серрация • Стафилококки • Бактероиды • Пневмококк • Клостридии • Гемофильная палочка • Протей • Энтеробактер • Микобактерии RMBC – аудит розничных цен на фармпрепараты

Внебольничная пневмония: ошибки антибактериальной терапии Назначения Гентамицин Комментарии Аминогликозиды не активны в отношении пнневмококка Ампициллин Низкая биодоступность (40%); у амоксициллина – 75 -93% Ко-тримоксазол Распространенность в РФ устойчивых S. pneumoniae, H. influenzae; частые кожные аллергические реакции; наличие более безопасных препаратов Антибиотики + нистатин Отсутствие доказательств эффективности в профилактике кандидоза у больных без иммунодефицита; необоснованные экономические затраты

Внебольничная пневмония: ошибки антибактериальной терапии Назначения Частая смена антибиотиков в процессе лечения, «объясняемая» опасностью развития резистентности Продолжение терапии при сохранении отдельных рентгенологических и/или лабораторных изменений вплоть до их полного исчезновения Комментарии Показания для замены антибиотиков: а) клиническая неэффективность, о которой можно судить через 48 -72 ч терапии; б) развитие серьезных нежелательных явлений, требующих отмены антибиотика; Критерием отмены антибиотика является обратное развитие клинических симптомов пневмонии. Сохранение отдельных лабораторных и/или рентгенологических изменений не является абсолютным критерием к продолжению антибиотикотерапии

Клинические признаки ВП продолжение антибактериальной терапии При отсутствии других признаков бактериального воспаления: субфебрилитет ( • неинфекционное воспаление (? ); 37, 0 – 37, 5 ºС) • постинфекционная астения/вегетативная дисфункция (? ); • медикаментозная лихорадка (? ) Стойкий «Остаточные» изменения на рентгенограмме Могут сохраняться в течение 4 -8 недель и более (инфильтрация, усиление рисунка)

Клинические признаки ВП продолжение антибактериальной терапии Сухой кашель Сохранение хрипов при аускультации Может сохраняться в течение 4 -8 недель, особенно у курящих детей и подростков, имеющих даже субклинические признаки ХБ Могут сохраняться в течение 4 недель и более (отражение естественного течения болезни – локальный пневмофиброз на месте обширного фокуса воспаления) Ускорение СОЭ Неспецифический показатель Сохраняющая слабость, потливость Постинфекционная астения
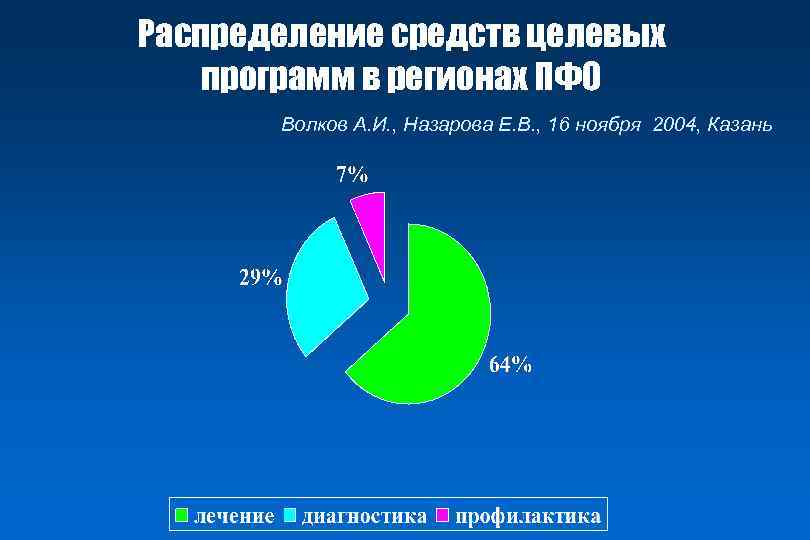
Распределение средств целевых программ в регионах ПФО Волков А. И. , Назарова Е. В. , 16 ноября 2004, Казань

Рост уровня заболеваемости органов дыхания Увеличение резистентности микроорганизмов к антибиотикам ПОИСК ОПТИМАЛЬНЫХ МЕТОДОВ ДИАГНОСТИКИ, ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ С ТОЧКИ ЗРЕНИЯ МЕДИЦИНЫ ДОКАЗАТЕЛЬСТВ ВАКЦИНАЦИЯ

Какие инфекции прежде всего нужно предупредить у реконвалисцентов пневмонии? • Вирусные заболевания • Пневмококковая инфекция • Гемофильная инфекция
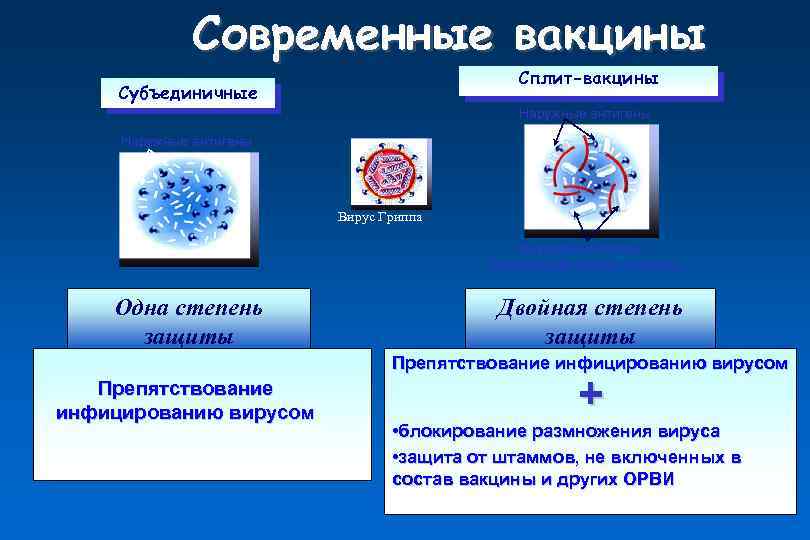
Современные вакцины Сплит-вакцины Субъединичные Наружные антигены Вирус Гриппа Внутренние белки – типоспецифические антигены Одна степень защиты Двойная степень защиты Препятствование инфицированию вирусом + • блокирование размножения вируса • защита от штаммов, не включенных в состав вакцины и других ОРВИ

Новые вакцины против гриппа • Субъединичные – Агриппал ( Германия ) – Гриппол ( Россия ) – Инфлювак ( Нидерланды ) • Расщепленные ( сплит вакцины) – Бегривак ( Германия ) – Ваксигрип ( Франция ) не содержит консерванта! – Флюарикс ( Англия )

Состав вакцины – Полисахаридная вакцина – В каждой дозе (0. 5 мл) содержится: • основной компонент: очищенные капсульные полисахариды S. pneumoniae 23 серотипов 1, 2, 3, 4, 5, 6 В, 7 F, 8, 9 N, 9 V, 10 A, 11 A, 12 F, 14, 15 B, 17 F, 18 C, 19 A, 19 F, 20, 22 F, 23 F, 33 F • фенольный буферный раствор (до р. Н 6, 9): по 25 мкг

Факторы риска пневмококковой инфекции • У детей до 2 -летнего возраста • У больных с хроническими сердечно-сосудистыми, респираторными заболеваниями, болезнями печени, сахарным диабетом • У лиц с аспленией, при иммунодефиците (ВИЧ-инфекция), лейкозе, миеломной болезни, и пр. • У лиц, получающих системные кортикостероиды и антиметаболиты • При хронических заболеваниях почек показания
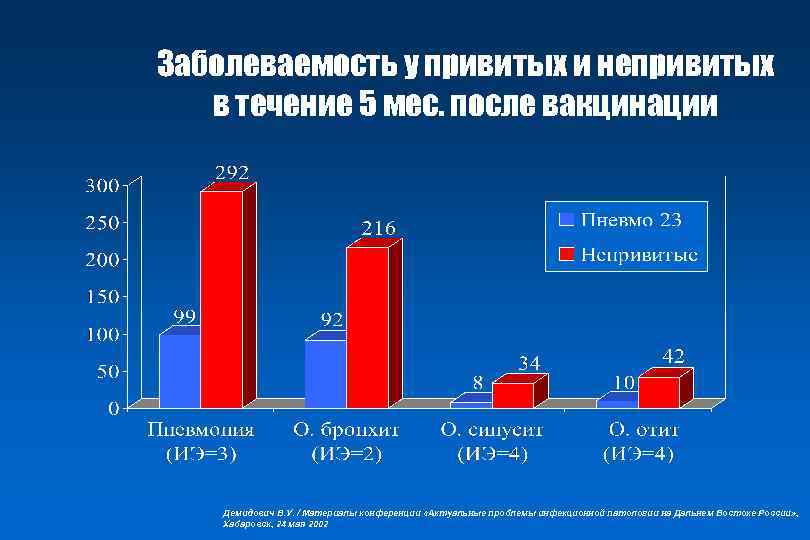
Заболеваемость у привитых и непривитых в течение 5 мес. после вакцинации Демидович В. У. / Материалы конференции «Актуальные проблемы инфекционной патологии на Дальнем Востоке России» , Хабаровск, 24 мая 2002
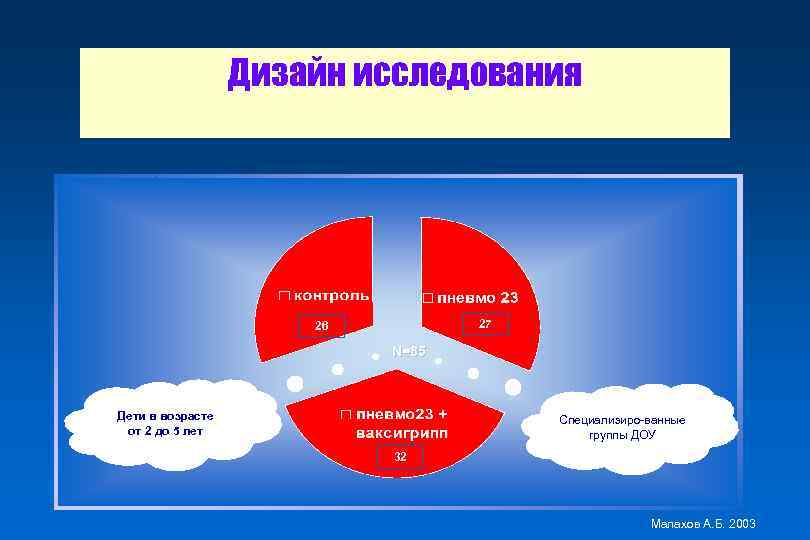
Дизайн исследования 27 26 N=85 Дети в возрасте от 2 до 5 лет Специализиро-ванные группы ДОУ 32 Малахов А. Б. 2003

Динамика уровня заболеваемости у наблюдаемых детей (случай/год) В 18 В 10, 3 Малахов А. Б. 2003

Рекомендации по ведению больных ВП: положительные стороны • В рекомендациях представлена синтетическая информация, накапливавшаяся десятилетиями • Рекомендации исходят из современного уровня знаний и указывают на имеющиеся диагностические/лечебные дефекты • Рекомендуемые лечебные подходы особенно важны при начальном выборе антибиотика • В рекомендациях представлен унифицированный подход к ведению данной категории пациентов
внебольничная пневмония.ppt