Внебольничная пневмония (СТАЦИОНАР).ppt
- Количество слайдов: 83

Внебольничная пневмония: диагностика, лечение Ассистент кафедры пропедевтики внутренних болезней, к. м. н. Антонович Жанна Владимировна

Пневмония – острое инфекционное (преимущественно бактериальное) заболевание, характеризующееся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации и сопровождающееся симптомами инфекции нижних отделов дыхательных путей и рентгенологическими признаками «свежих» очаговоинфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
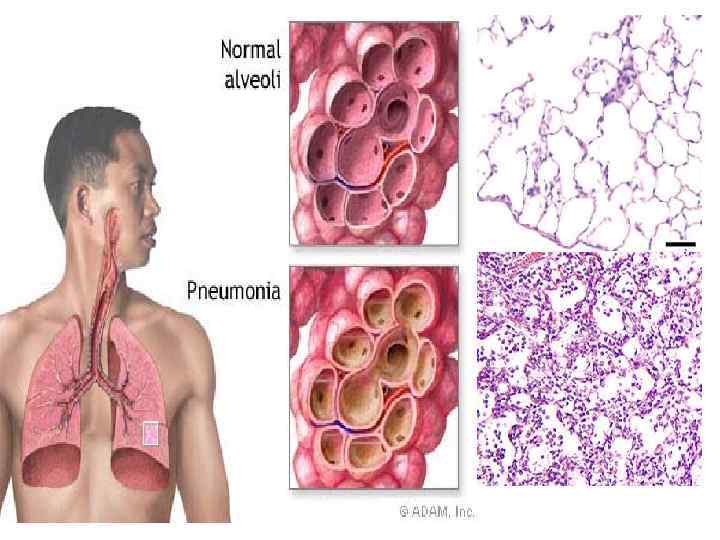

Симптомы инфекции нижних отделов дыхательных путей Лихорадка Кашель Выделение мокроты, возможно гнойной Боль в грудной клетке Одышка

Классификация пневмонии по этиологическому принципу (МКБ-X) Наиболее полно отражает особенности течения пневмонии и позволяет обосновать этиотропную терапию Невозможно широкое практическое использование (у 50 -70% пациентов нет этиологического диагноза)

У 20 -30% пациентов нет продуктивного кашля Невозможно выделить внутриклеточные возбудители Идентификация возбудителя лишь спустя 48 -72 ч от момента получения материала Трудности в разграничении «микробасвидетеля» и «микроба-возбудителя» Прием антибактериальных препаратов до обращения за медицинской помощью

Классификация пневмонии (R. G. Wunderink, G. M. Mutlu, 2006; с изменениями) учет условий и времени инфицирования легочной ткани Внебольничная (домашняя, амбулаторная) Нозокомиальная (больничная, внутригоспитальная) – спустя 48 ч и более от момента госпитализации Пневмония, связанная с оказанием медицинской помощи (англ. health-careassociated pneumonia)
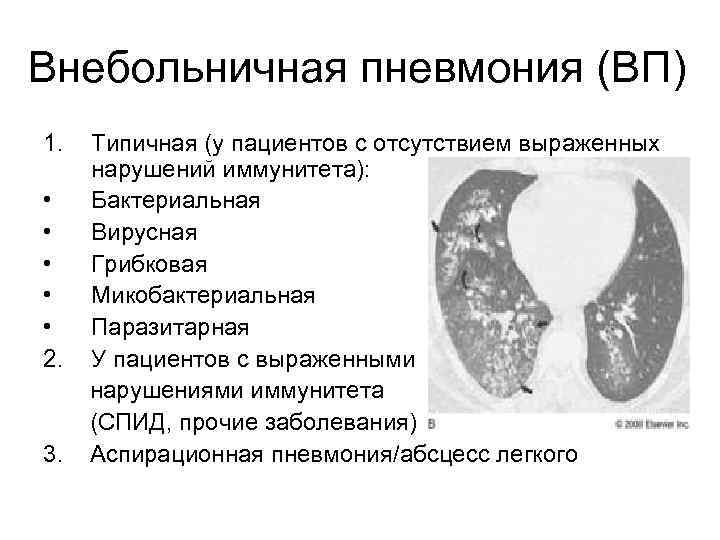
Внебольничная пневмония (ВП) 1. Типичная (у пациентов с отсутствием выраженных нарушений иммунитета): • Бактериальная • Вирусная • Грибковая • Микобактериальная • Паразитарная 2. У пациентов с выраженными нарушениями иммунитета (СПИД, прочие заболевания) 3. Аспирационная пневмония/абсцесс легкого

Нозокомиальная пневмония 1. Собственно нозокомиальная 2. Вентиляторассоциированная 3. Нозокомиальная пневмония у пациентов с выраженными нарушениями иммунитета: • у реципиентов донорских органов • у пациентов, получающих цитостатическую терапию

Пневмония, связанная с оказанием медицинской помощи 1. 2. Пневмония у жителей домов престарелых Прочие категории пациентов: АБ терапия в предшествовавшие 3 месяца Госпитализация в течение 2 суток и более в предшествовавшие 90 дней Пребывание в др. учреждениях длительного ухода Хр. гемодиализ в течение 30 суток и более Обработка раневой поверхности в домашних условиях Иммунодефицитные состояния/заболевания

Эпидемиология Заболеваемость ВП – 10 -12 сл. на 1000 населения Смертность от пневмонии в большинстве развитых стран – 50 -60 на 100 000 населения (6 -е место в перечне главных причин смерти в США), РФ – 27, 3 на 100 000 населения, наиболее высокий показатель среди мужчин трудоспособного возраста

Патогенез Противоинфекционную защиту нижних отделов дыхательных путей осуществляют: 1. Механические факторы (аэродинамическая фильтрация, разветвление бронхов, надгортанник, кашель и чихание, колебательные движения ресничек мерцательного эпителия). 2. Механизмы неспецифического и специфического иммунитета.
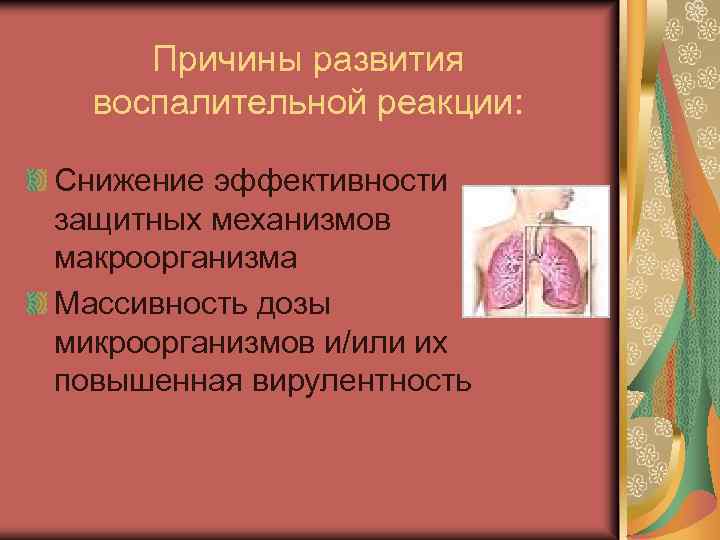
Причины развития воспалительной реакции: Снижение эффективности защитных механизмов макроорганизма Массивность дозы микроорганизмов и/или их повышенная вирулентность

Патогенетические механизмы 1. 2. 3. 4. Аспирация секрета ротоглотки Вдыхание аэрозоля, содержащего микроорганизмы (м/о) Гематогенное распространение м/о из внелегочного очага инфекции (эндокардит с поражением трикуспидального клапана, септический тромбофлебит) Непосредственное распространение инфекции из соседних пораженных органов (например, при абсцессе печени) или в результате инфицирования при проникающих ранениях грудной клетки

Этиология 1. 2. Streptococcus pneumoniae (30 -50% случаев) Атипичные м/o (8 -30% случаев): Chlamydophila pneumoniae Mycoplasma pneumoniae Legionella pneumophila 3. Редкие возбудители ВП (3 -5%) Haemophilus influenzae Staphylococcus aureus Klebsiella pneumoniae, др. энтеробактерии 4. Pseudomonas aeruginosa (у больных муковисцидозом, при наличии бронхоэктазов) Смешанная или коинфекция (у каждого второго пациента пневмококк+микоплазменная или хламидийная инфекция)

Диагностика Лихорадка (отсутствует у 25% пациентов старше 65 лет), кашель, выделение мокроты, возможно гнойной, боль в грудной клетке, одышка Немотивированная слабость, утомляемость, повышенное потоотделение ВП может «дебютировать» с тошноты, анорексии, боли в животе, нарушения сознания или симптомов декомпенсации сопутствующих заболеваний Пальпация: усиление голосового дрожания и бронхофонии Перкуссия: притупление перкуторного звука Аускультация: локально выслушиваемое бронхиальное дыхание, фокус звучных мелкопузырчатых хрипов или крепитации У 20% пациентов объективные признаки отличаются от типичных или отсутствуют

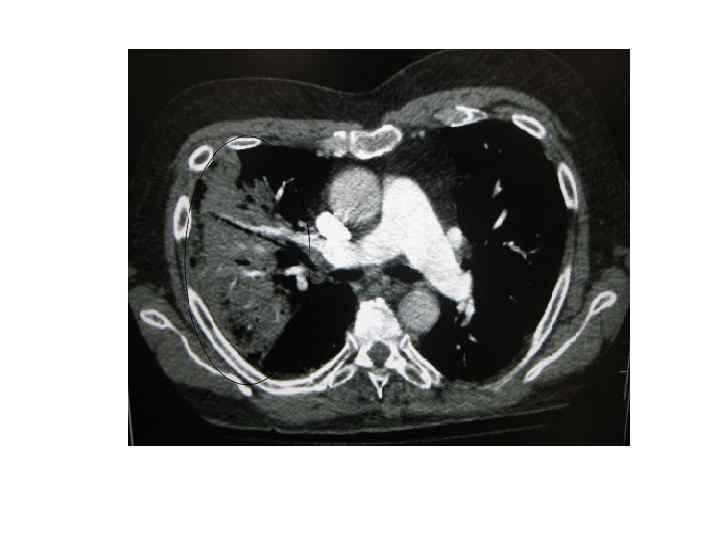
Рентгенодиагностика Обзорная рентгенография ОГК (крупнокадровая флюорография или цифровая флюорография) в передней прямой и боковой проекциях – локальное уплотнение (очаговая инфильтрация) легочной ткани на фоне клинических симптомов острого воспалительного заболевания легких. Оценка динамики процесса и полноты выздоровления. Выявляет также плевральный выпот, абсцесс легкого.
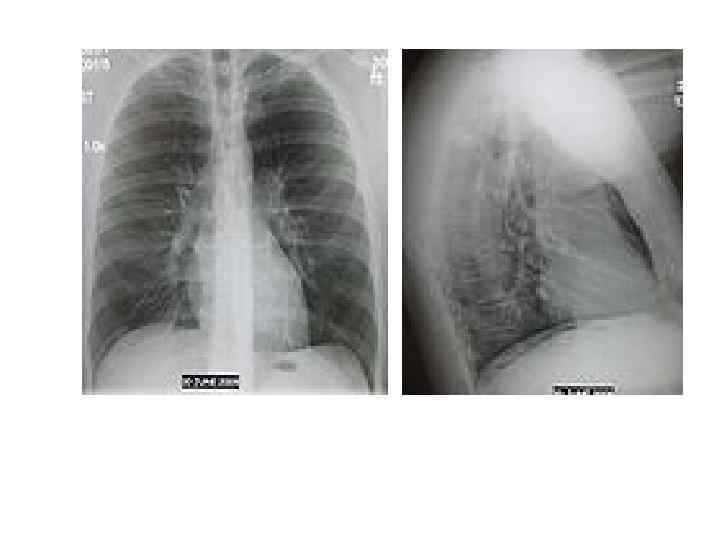
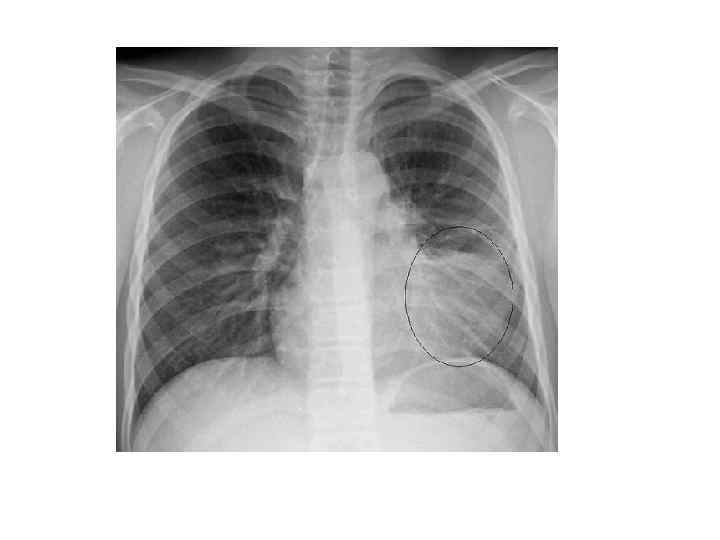
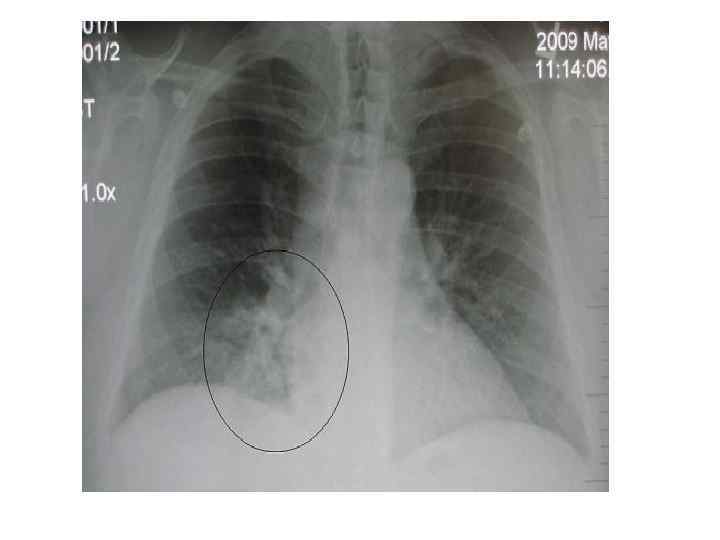
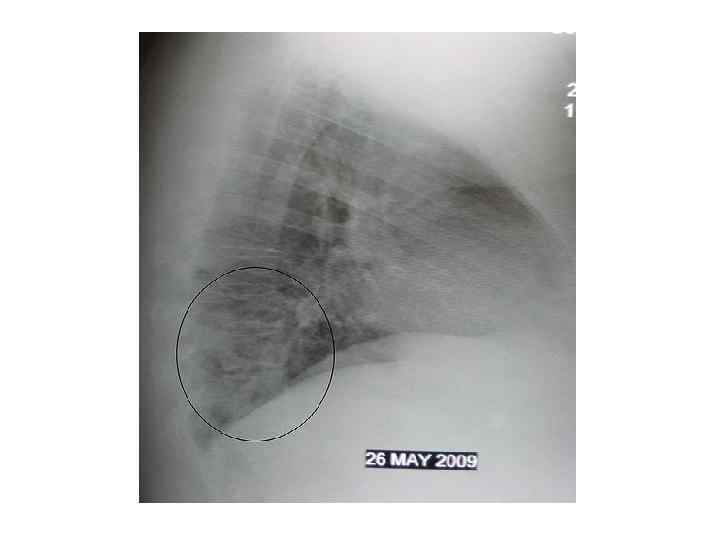

Рентгенодиагностика Ложноотрицательный результат Rh ОГК: Обезвоживание организма Глубокая нейтропения (невозможность развития о. локализованной восп-й реакции в легочной ткани) Ранняя стадия заб-я (24 -48 ч) – по физикальным данным можно распознать ВП еще до появления легочного инфильтрата на Rh ОГК Пневмоцистная пневмония у ВИЧинфицированных (у 10 -20% нет изм-й на Rh)

Рентгенодиагностика Показания к КТ ОГК: при наличии клиники нет изменений на Rh ОГК или они носят косвенный характер, например, изменение легочного рисунка; нетипичные изменения на Rh ОГК; рецидивирующая пневмония с инфильтративными изменениями в той же доле (сегменте); затяжная пневмония – инфильтративные изменения более 1 месяца (для исключения стеноза бронха).
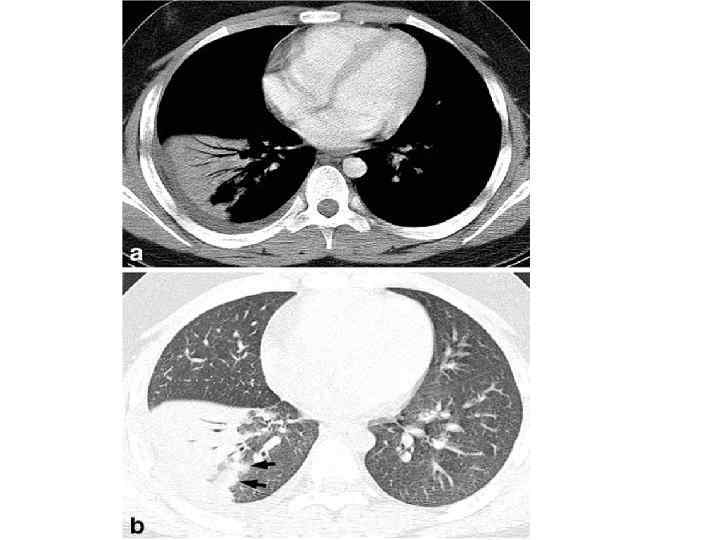

Лабораторная диагностика ОАК – лейкоцитоз (у 50 -70% пациентов), палочкояд. сдвиг, токс. зернистость нейтрофилов; лейкопения ниже 3*109/л и лейкоцитоз выше 25*109/л – прогноз неблагоприятный БАК. Исследование СРБ и прокальцитонина (наиб. высокий уровень при тяжелой пневмококковой и легионеллезной ВП) Определение газов артериальной крови Гипоксемия со снижением уровня р. О 2<60 мм рт. ст. – прогностически неблагоприятный признак и явл-ся пок-м для госпитализации в ОИТ и О 2 -терапии

Микробиологическая диагностика Окраска мокроты по Граму (бактериоскопия) Бактериологическое исследование мокроты Культуральное исследование крови (при тяжелой ВП – 2 -х кратно из 2 -х разных вен не менее 10 мл крови на образец до начала АБ-терапии)

Диагностика Серологическая диагностика (Ch. pneumoniae, M. pneumoniae, L. pneum. ) Определение АГ в моче (L. pneum. , Strept. pneum. ). Чувст-ть экспресс-теста 50 -80%, спец-ть > 90%. ПЦР (Ch. pneumoniae, M. pneumoniae, L. pneum. ) Исследование плевральной жидкости (лейкоциты+лейкоц. ф-ла, р. Н, акт-ть ЛДГ, содержание белка, бактериоскопия мазка, окрашенного по Граму и др. методами для выявления МБТ, посев на анаэробы, МБТ, иссл-е на атипичные клетки)

Диагностика УЗИ плевральных полостей (выявляет плевральный выпот). ФБС с браш-биопсией, исследованием на МБТ, атипичные клетки, посевом бронхоальвеолярного лаважа (пок-я: подозрение на туберкулез при отсутствии продуктивного кашля, «обструктивную пневмонию» на фоне бронхогенной карциномы, аспирированного инородного тела). Транстрахеальная аспирация, трансторакальная биопсия и др.
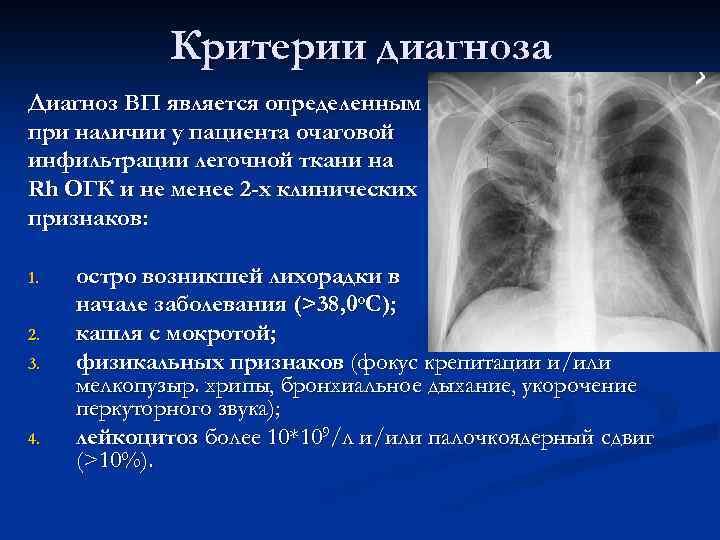
Критерии диагноза Диагноз ВП является определенным при наличии у пациента очаговой инфильтрации легочной ткани на Rh ОГК и не менее 2 -х клинических признаков: 1. 2. 3. 4. остро возникшей лихорадки в начале заболевания (>38, 0 о. С); кашля с мокротой; физикальных признаков (фокус крепитации и/или мелкопузыр. хрипы, бронхиальное дыхание, укорочение перкуторного звука); лейкоцитоз более 10*109/л и/или палочкоядерный сдвиг (>10%).

Характерные условия возникновения ВП различной этиологии Условия возникновения Вероятные возбудители Алкоголизм S. рneumoniae, анаэробы, аэробные Гр «-» (чаще К. рneum. ) ХОБЛ и курение S. рneumoniae, H. influenzae, M. catarrhalis, Legionella spp. Декомпенсированный СД S. рneumoniae, S. aureus Пребывание в домах престарелых S. рneumoniae, Еnterobacteriacea, H. influenzae, S. aureus, С. рneumoniae, анаэробы Несанированная полость рта Анаэробы Эпидемия гриппа S. рneumoniae, S. aureus, S. pyogenes, H. influenzae Массивная аспирация Анаэробы

Характерные условия возникновения ВП различной этиологии Условия возникновения Вероятные возбудители Бронхоэктазы, муковисцидоз P. aeruginosa, B. ceracia, S. aureus Внутривенное введение наркотиков S. aureus, анаэробы Локальная бронхиальная обструкция (например, бронхогенная карцинома) Анаэробы Контакт с кондиционерами, L. pneumophila увлажнителями воздуха, системами охлаждения воды Вспышка заболевания в закрытом организованном коллективе (школьники, военнослужащие) S. рneumoniae, M. рneumoniae, С. рneumoniae

Особенности клинического течения ВП в зависимости от этиологии Пневмококковая ВП – острое начало, сильная лихорадка, боли в грудной клетке. Легионеллезная ВП – диарея, неврологическая симптоматика, тяжелое течение, нарушение функции печени. Микоплазменная ВП – мышечные и головные боли, симптомы инфекции ВДП

МIHICTЭРСТВА АХОВЫ ЗДАРОУЯ РЭСПУБЛIKI БЕЛАРУСЬ З А Г А Д 30. 09. 2010 г. Минск МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ П Р И К А З № 1030 г. Минск Об утверждении клинического протокола оказания скорой (неотложной) медицинской помощи взрослому населению и признании утратившими силу отдельных структурных элементов приказа Министрества здравоохранения Республики Беларусь от 13 июня 2006 г. № 484 Алгоритм 24 «Пневмония»
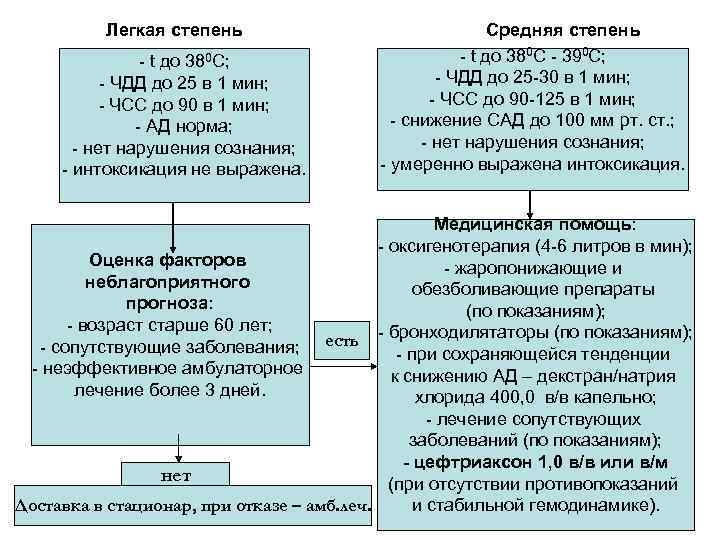
Легкая степень - t до 380 С; - ЧДД до 25 в 1 мин; - ЧСС до 90 в 1 мин; - АД норма; - нет нарушения сознания; - интоксикация не выражена. Средняя степень - t до 380 С - 390 С; - ЧДД до 25 -30 в 1 мин; - ЧСС до 90 -125 в 1 мин; - снижение САД до 100 мм рт. ст. ; - нет нарушения сознания; - умеренно выражена интоксикация. Медицинская помощь: - оксигенотерапия (4 -6 литров в мин); Оценка факторов - жаропонижающие и неблагоприятного обезболивающие препараты прогноза: (по показаниям); - возраст старше 60 лет; есть - бронходилятаторы (по показаниям); - сопутствующие заболевания; - при сохраняющейся тенденции - неэффективное амбулаторное к снижению АД – декстран/натрия лечение более 3 дней. хлорида 400, 0 в/в капельно; - лечение сопутствующих заболеваний (по показаниям); - цефтриаксон 1, 0 в/в или в/м нет (при отсутствии противопоказаний Доставка в стационар, при отказе – амб. леч. и стабильной гемодинамике).

Тяжелая степень - t более 390 С; - ЧДД более 30 в 1 мин; - ЧСС более 125 в 1 мин; - САД менее 100 мм рт. ст. ; - ДАД <менее 60 мм рт. ст. ; - нарушения сознания; - выраженная интоксикация. Доставка в стационар (в ОИТАР, минуя приемное отделение) Медицинская помощь: - инфузионная терапия – 400 мл 0, 9 % раствора натрия хлорида в/в (быстро), затем 400 мл декстран/натрия хлорид в/в (быстро); - вазопрессорные амины до достижения САД 90 -100 мм рт. ст. – 5 мл 4 % раствора дофамина в 200, 0 мл 0, 9% раствора натрия хлорида (4 -10 капель в 1 мин); - лечение сопутствующих заболеваний (по показаниям); - постоянный контроль функции дыхания и гемодинамики; - транспортировка в стационар бригадой СМП, оснащенной аппаратом ИВЛ; - цефтриаксон 1, 0 в/в или в/м (при отсутствии противопоказаний и стабильной гемодинамике).
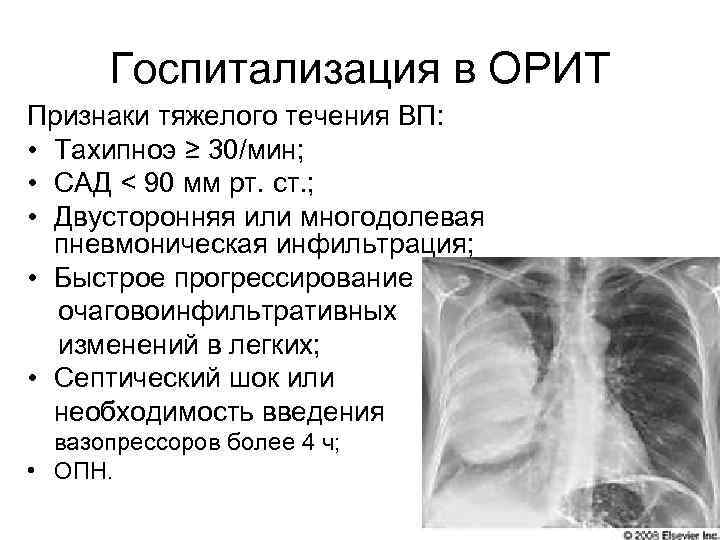
Госпитализация в ОРИТ Признаки тяжелого течения ВП: • Тахипноэ ≥ 30/мин; • САД < 90 мм рт. ст. ; • Двусторонняя или многодолевая пневмоническая инфильтрация; • Быстрое прогрессирование очаговоинфильтративных изменений в легких; • Септический шок или необходимость введения вазопрессоров более 4 ч; • ОПН.
Тяжелая ВП – это особая форма заболевания различной этиологии, проявляющаяся выраженной ДН и/или признаками тяжелого сепсиса, характеризующаяся плохим прогнозом и требующая проведения интенсивной терапии. v При наличии хотя бы 1 из следующих критериев ВП расценивается как тяжелая:

Критерии тяжелого течения ВП Клинико-инструментальные Лабораторные • ОДН: • Лейкопения (<4, 0*109/л) - ЧД>30 в мин. • Гипоксемия - Sa. О 2<90% - РО 2<60 мм рт. ст. • Гипотензия: • Гемоглобин < 100 г/л - САД<90 мм рт. ст. • Гематокрит < 30% - ДАД<60 мм рт. ст. • ОПН: • Двух или многодолевое - креатинин крови > поражение легких 176, 7 мкмоль/л, • Нарушение сознания - азот мочевины > 7, 0 • Внелегочный очаг ммоль/л инфекции (менингит, перикардит и др. ) • Анурия

Ведение госпитализированных пациентов с ВП Объем обследования: Ø Rh ОГК в 2 -х проекциях Ø ОАК и БАК, ЭКГ Ø Микробиологическая диагностика: 1. Микроскопия мазка, окрашенного по Граму 2. Культуральное исследование мокроты 3. Исследование гемокультуры (при тяжелой ВП)

Ведение госпитализированных пациентов с ВП Объем обследования: Ø Пульсоксиметрия (Sa. О 2<90% - критерий тяжелой пневмонии и необходимости в О 2 -терапии) Ø Исследование газов арт. крови (при тяжелой ВП) Ø Цитологическое, биохимическое и микробиологическое исследование плевральной жидкости

АБ-терапия ВП у госпитализированных пациентов Группа Возбудители Рекомендованные режимы терапии I. ВП нетяжелого течения (ступенчатая терапия) S. рneumoniae H. influenzae С. рneumoniae S. aureus Еnterobacteriacea Бензилпенициллин, Ампициллин в/в, в/м ± макролид внутрь Амоксициллин/клавуланат в/в ± макролид внутрь Амоксициллин/сульбактам в/в, в/м ± макролид внутрь Цефотаксим в/в, в/м ± макролид внутрь Цефтриаксон в/в, в/м ± макролид внутрь Эртапенем в/в, в/м ± макролид внутрь или респираторный ФХ в/в

АБ-терапия ВП у госпитализированных пациентов Группа II. ВП тяжелого течения Возбудители Рекомендованные режимы терапии S. рneumoniae Legionella spp. S. aureus Еnterobacteriacea Амоксициллин/клавуланат в/в + макролид в/в Цефотаксим в/в + макролид в/в Цефтриаксон в/в + макролид в/в Эртапенем в/в + макролид в/в или Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в + Цефотаксим, Цефтриаксон в/в

АБ-терапия ВП у госпитализированных пациентов При наличии ФР P. аeruginosa – инфекции (бронхоэктазы, прием системных ГКС, терапия АБ широкого спектра действия более 7 дней в течение последнего месяца, истощение) – препараты выбора: Цефтазидим, Цефепим, Цефоперазон/сульбактам Тикарциллин/клавуланат Пиперациллин/тазобактам Карбапенемы (имипенем, меропенем) Ципрофлоксацин ± Аминогликозиды II-III поколения

АБ-терапия ВП у госпитализированных пациентов При подозрении на аспирацию: Амоксициллин/клавуланат Цефоперазон/сульбактам Тикарциллин/клавуланат Пиперациллин/тазобактам Карбапенемы (имипенем, меропенем)

Оценка эффективности терапии через 48 -72 часа после начала лечения Критерии эффективности: снижение tо. С, ум-е симптомов интоксикации, одышки и др. клинических проявлений, иначе Лечение следует признать неэффективным, а тактику АБ-терапии необходимо пересмотреть

Критерии адекватности АБ-терапии t < 37, 5 о. С; отсутствие интоксикации; отсутствие ДН (ЧД < 20 в мин. ); отсутствие гнойной мокроты; лейкоциты в ОАК < 10, 0*109/л, нейтрофилов < 80%, юных < 6%; отсутствие отрицательной динамики на рентгенограмме.
Длительность лечения • При нетяжелой ВП составляет 7 -10 дней (+3 -4 дня после стойкой нормализации tо. С). • При ВП микоплазменной, хламидийной, стафилококковой этиологии, ВП, вызванной энтеробактериями и P. аeruginosa длительность АБ-терапии составляет 14 дней

Клинические признаки и состояния, не являющиеся показанием для продолжения АБ терапии или замены АМП Клинические признаки Пояснения Стойкий субфебриллитет При отсутствии др. признаков бакт. инфекции м. б. проявлением неинф. (t тела 37, 0 -37, 5 о. С) воспаления, постинфекц-й астении (вегетативной дисфункции), медикаментозной лихорадки Сохранение остаточных Могут наблюдаться в течение 1 -2 изм-й на рентгенограмме месяцев после перенесенной ВП (инфильтрация, усиление легочного рисунка) Сухой кашель Может наблюдаться в течение 1 -2 месяцев после перенесенной ВП, особенно у курящих, пациентов с ХОБЛ

Клинические признаки и состояния, не являющиеся показанием для продолжения АБ терапии или замены АМП Клинические признаки Пояснения Сохранение хрипов при аускультации Сухие хрипы могут наблюдаться в течение 3 -4 недель и более после перенесенной ВП и отражают естественное течение заболевания (локальный пневмосклероз на месте фокуса воспаления) Увеличение СОЭ Неспецифический показатель, не является признаком бактериальной инфекции Сохраняющаяся слабость, потливость Проявления постинфекционной астении

Неразрешающаяся (медленно разрешающаяся) пневмония К исходу 4 -й недели от начала ВП на фоне клинического улучшения нет полного Rh-го разрешения очагово-инфильтративных изменений в легких. ФР: возраст старше 55 лет, алкоголизм, сопутств. заб-я, тяжелое течение ВП, мультилобарная инфильтрация, высоковирулентные возбудители (Legionella spp. , S. aureus, Еnterobacteriacea), курение, клиническая неэф-ть стартовой терапии, вторичная бактериемия, ИД. При наличии ФР – рентген-контроль через 4 недели, если ФР нет – сразу КТ ОГК, ФБС и др.

Дифференциальный диагноз Очагово-инфильтрат. туберкулез легких Первичный рак легкого (особенно т. н. пневмоническая форма бронхиолоальвеолярного рака), эндобронхиальные метастазы, аденома бронха, лимфома ТЭЛА и инфаркт легкого Системные васкулиты, волчаночный пневмонит Аллергический бронхолегочный аспергиллез Облитерирующий бронхиолит с организующейся пневмонией

Дифференциальный диагноз Идиопатический легочный фиброз Эозинофильная пневмония Бронхоцентрический гранулематоз Застойная ХСН Лекарственная пневмопатия Аспирация инородного тела Саркоидоз Легочный альвеолярный протеиноз Липоидная пневмония Округлый ателектаз

Осложнения ВП Плевральный выпот Эмпиема плевры Деструкция/абсцедирование ОРДС ОДН Септический шок Вторичная бактериемия, сепсис Перикардит, миокардит, нефрит

Абсцесс легкого - формирование ограниченной полости в легочной ткани в результате ее некроза и гнойного расплавления Возбудители Анаэробы ± Энтеробактерии S. aureus

Абсцесс легкого АБ выбора: Амоксициллин/клавуланат Ампициллин/сульбактам Цефоперазон/сульбактам Тикарциллин/клавуланат Альтернативные препараты: ЦС III-IV Ципрофлоксацин (лево)+метронидазол или Карбапенемы Длительность лечения – 3 -4 недели

Эмпиема плевры (гнойный плеврит) - скопление гноя в плевральной полости. Возбудители Анаэробы ± Гр «-» аэробные бактерии При острой постпневмонической эмпиеме (S. рneumoniae, S. pyogenes, S. aureus, H. influenzae) эффективны ЦС III-IV поколения.

Эмпиема плевры При подостром/хроническом течении (анаэробные стрептококки, бактероиды и Гр «-» энтеробактерии) АБ выбора: Амоксициллин/клавуланат Ампициллин/сульбактам Цефоперазон/сульбактам Тикарциллин/клавуланат Альтернативные препараты: ЦС III-IV Карбапенемы Торакотомическое дренирование, торакоскопия и декортикация

Особенности лечения ВП при беременности следует учитывать безопасность препаратов для плода Недопустимо применение ФТОРХИНОЛОНОВ в течение всего периода беременности КО-ТРИМОКСАЗОЛА в I и III триместрах МЕТРОНИДАЗОЛА - в I триместре беременности АМИНОГЛИКОЗИДЫ можно использовать только по жизненным показаниям при назначении МАКРОЛИДОВ предпочтение следует отдавать эритромицину, спирамицину, азитромицину, нельзя применять кларитромицин

Особенности лечения ВП при лактации В период кормления грудью противопоказаны доксициклин фторхинолоны ко-тримоксазон метронидазол

Клинико-патогенетическая классификация вирусных пневмоний Первичная: острая интерстициальная и геморрагическая; Вторичная: вирусно-бактериальная и бактериальная (поздняя гриппозная пневмония).

Группа риска тяжелого и осложненного течения гриппа 1. 2. 3. 4. 5. 6. 7. 8. Беременные женщины; Пациенты с избыточным весом; Пациенты с ХОБЛ, БА; Пациенты с кахексией; Пациенты с суб- и декомпенсированным СД; Пациенты с хр. заболеваниями ССС (кроме АГ); Пациенты с иммунодефицитными состояниями (врожденные ИД, ВИЧ-инфекция); Дети в возрасте до 2 -х лет.

Первичная вирусная (гриппозная) пневмония – развивается в первые 24 -72 ч от начала болезни (протекает как острый геморрагический токсический отек легких, с 4 -6 суток как полисегментарная, зачастую двусторонняя пневмония, в основе которой лежит ОРДС). Клиника: острое начало с ознобом, быстрым повышением t 0 С, нарастанием интоксикации и одышки. Кашель непродуктивный, со скудным количеством мокроты и прожилками крови. Появление кашля усугубляет тягостное чувство одышки, нарастает цианоз.

Первичная вирусная (гриппозная) пневмония Аускультативная картина n На начальных этапах дыхание ослаблено, возможна крепитация или рассеянные сухие хрипы; затем хрипы распространяются на все отделы легких; n В терминальной стадии – хрипы не выслушиваются, дыхание значительно ослаблено при выраженном тахипноэ. Тяжесть течения обусловлена развитием ОДН, острого геморрагического отека легких и отека мозга, присоединением ОПН, ДВС-синдрома, ПОН.

Первичная вирусная (гриппозная) пневмония Рентгенологическая картина В ранние сроки заболевания – усиление легочного рисунка без признаков очаговых инфильтративных изменений; при прогрессировании на 4 -6 день видны двусторонние сливные инфильтративные изменения. Пример формулировки диагноза Грипп (указать штамм). Первичная вирусная пневмония, осложненная ОРДС. Полиорганная недостаточность (ДН, токсическая энцефалопатия, гепатопатия, нефропатия и др. )
субарахноидальное кровоизлияние

Поздняя вирусно-бактериальная пневмония – развивается через 5 -6 суток от начала болезни (возрастает значение бактериального компонента). Основные бактериальные патогены n n Streptococcus pneumoniae; Staphylococcus aureus – преобладает в 50% случаев; Haemophilus influenzae; Klebsiella pneumoniae. Пример формулировки диагноза Грипп (указать штамм). Вирусно-бактериальная пневмония, осложненная ОРДС. Полиорганная недостаточность (ДН, токсическая энцефалопатия, гепатопатия, нефропатия и др. )

Поздняя вирусно-бактериальная пневмония Клиника: прогредиентное течение гриппа, повышение t 0 С, интоксикация, кашель усиливается, становится мучительным, мокрота скудная, иногда с примесью крови, появляется одышка, м. б. плевральные боли. Аускультативно: сухие рассеянные и влажные хрипы, выраженная тахикардия. Тяжесть течения обусловлена нарастанием ОДН и присоединением ПОН. Пневмония с преимущественно бактериальным компонентом – развивается на 2 -й неделе болезни, при этом на фоне регрессии симптомов гриппа и улучшения самочувствия, присоединяется вторичная бактериальная микрофлора и развивается «вторая волна» заболевания.

Показания для лечения в ОИТР ДН (ЧД>30 в мин. ); n Sa. O 2 < 93%, гипокапния менее 32 мм рт ст; n ра. О 2 < 70 мм рт ст, РО 2/Fi. О 2≤ 300; n Критерии ОРДС (двусторонняя инфильтрация, тяжелая гипоксемия с РО 2/Fi. О 2≤ 300); n САД < 90 мм рт ст; n Расстройство сознания; n Беременные, пациенты с ХОБЛ, БА, ожирением при наличии любого из следующих признаков: одышка, кровохарканье, гипертермия, нарушения ритма. n

Этиотропная терапия Озельтамивир 0, 075 по 1 капс. 2 раза в сутки – 5 суток. В тяжелых случаях (пациенты на ИВЛ), при массе тела свыше 110 кг – 150 мг 2 р. в сутки в течение 7 -10 суток. Max эффективно назначение в первые 48 -72 ч, а при тяжелом и осложненном течении гриппа в любом сроке от его начала. Профилактика – 1 капс. в сутки. С 13 лет. У детей с 1 до 12 лет лечебная доза зависит от веса. n Занамивир 0, 01 (в блистере для ингаляций) по 10 мг 2 р. в сутки (лечение) и 10 мг 1 р. в сутки (профилактика). Применяется у детей с 7 лет и взрослых. n

Антибактериальная терапия Препараты для лечения внебольничной вирусно-бактериальной пневмонии в стационаре: n n n Амоксициллин/клавуланат, ампициллин/сульбактам + макролид или респираторный фторхинолон; ЦС II-III поколений (цефуроксим, цефтриаксон, цефотаксим) + макролид или респираторный ФХ; В более тяжелых случаях: защищенный ЦС (цефоперазон/сульбактам) или карбапенем без антисинегнойной активности (эртапенем) + макролид или респираторный ФХ.

Антибактериальная терапия пневмонии в ОИТР n n n АБ с антисинегнойной активностью ЦС (цефепим, цефтазидим, цефоперазон/сульбактам) или Карбапенемы (имипенем/циластатин, меропенем, дорипенем); + Респираторные ФХ (или макролиды) или АГ (нетилмицин, амикацин) При подозрении на присоединение метициллинрезистентного стафилококка, добавить в комбинацию гликопептиды (ванкомицин) или оксазолидоны (линезолид).

Симптоматическое лечение санация дыхательных путей, средства, влияющие на органы дыхания (бронхо- и муколитические препараты), НПВС – не салицилаты! - ибупрофен, средства, влияющие на сердечно-сосудистую систему, инфузионные растворы, электролиты, средства коррекции кислотного равновесия, средства питания (энтерального и парентерального), ГКС и прочие - по показаниям. Необходима адекватная минимизация суточных объемов инфузионной терапии.

Иммунокоррегирующая терапия Показания: Тяжелая пневмония, вызванная гриппом А (H 1 N 1), с лейкопенией (<4, 0∙ 109/л) и/или абсолютной лимфопенией (<1, 2∙ 109/л), что свид-ет о вторичном ИД, снижающем эф-ть п/вирусной и АБ терапии. n Препараты для иммунокоррекции: Веноиммун (в/в Ig) – 200 мг/кг, в среднем 15 г/сут, 1 -2 введения Циклоферон – 2 мл в/в или в/м в 1, 2, 4, 6, 8, 10, 12, 14, 16, 18 сутки.

Ошибочная тактика ! Назначение: Не активны АГ (гентамицин и др. ) в отношении ключевых Цефазолин возбудителей ВП Ципрофлоксацин Нет доказательств целесообразности назначения: биогенных стимуляторов, антигистаминных, витаминов, иммуномодуляторов (кроме ГКСФ и Ig. G), длительного применения НПВС и ненаркотических анальгетиков при ВП.

Ошибки АБ-терапии ВП 1. По выбору АБ: Гентамицин (нет акт-ти в отношении пневмококка и атипичных возб-й) Ципрофлоксацин (низкая акт-ть) Цефазолин (низкая антипневмококковая активность, нет акт-ти в отношении гемоф. пал. ) Ампициллин внутрь (низкая биодоступность - 40%) Доксициклин (высокая рез-ть пневмококка) Респир. ФХ (не явл-ся препаратами первой линии, целесообразны при соп. заб-х, предшествующем приеме АБП) Β-лактамы при тяж. ВП в качестве монотерапии Карбапенемы в качестве стартовой терапии (оправдано назначение только при аспирации или подозрении на P. aeruginosa, кроме эртапенема) Цефтазидим, цефоперазон (только при P. аerug. )

Ошибки АБ-терапии ВП 2. По выбору пути введения: отказ от ступенчатой терапии в/м при тяж. ВП (снижена абсорбция в системный кровоток) 3. По срокам начала АБ-терапии (позднее начала – на 4 ч и более) 4. По длительности терапии: частая смена АБ продолжение АБ-терапии до полной нормализации всех клинико-лабор-х поклей

Индикаторы качества медицинской помощи при ВП Индикатор качества Целевой уровень, % 1. Rh ОГК в течение 24 ч с момента госпитализации (если не выполнена амбулаторно) 2. Бактериологическое исследование мокроты до назначения АБ 3. Бактериологическое исследование крови до назначения АБ при тяжелой ВП 4. Введение первой дозы системного АМП в срок < 4 ч (при септическом шоке < 60 мин) с момента госпитализации 100 50 100

Индикаторы качества медицинской помощи при ВП Индикатор качества Целевой уровень, % 5. Соответствие стартового режима АБ терапии национальным рекомендациям (стандартам терапии) 6. Использование ступенчатой АБ-терапии 7. Наличие рекомендаций по вакцинации пневмококковой вакциной и гриппозной вакциной (в осенне-зимний сезон) пациентам из группы риска 90 80 100

Благодарю за внимание

морфологически - полнокровие и отечность легочной ткани, очаги уплотнения красного цвета, слизистая трахеи и бронхов покрыта полужидкой геморрагической слизью, при прогрессировании -дистелектазы с образованием гиалиновых мембран, деструкции и токсический геморрагический отек легких, что ассоциируется не только с вирусным поражением легких, но и с бактериальной суперинфекцией в виде Staphylococcus aureus, в том числе, МRSA.
Внебольничная пневмония (СТАЦИОНАР).ppt