Вирус иммунодефицита человека (вич).pptx
- Количество слайдов: 19
 ВИРУС ИММУНОДЕФИЦИТА ЧЕЛОВЕКА (ВИЧ) Подготовила: студ – ка 306 гр. Ибрагимова Н. Н.
ВИРУС ИММУНОДЕФИЦИТА ЧЕЛОВЕКА (ВИЧ) Подготовила: студ – ка 306 гр. Ибрагимова Н. Н.
 ВИЧ- инфекция- антропонозная ретровирусная инфекция, характеризующаяся специфическим поражением иммунной системы, приводящим к её медленному и неуклонному разрушению до формирования синдрома приобретенного иммуннодефецита (СПИД). Этиология Вирус иммунодифицита человека относится к семейству ретровирусов. Вирусная частица представляет с собой ядро , окруженное оболочкой. Ядро содержит РНК и ферментыобратную транскриптазу (ревертазу), интегразу , протеазу. При попадании ВИЧ в клетку, РНК под воздействием ревертазы превращается в ДНК , которая встраивается в ДНК клетки хозяина , продуцируя новые вирусные частицы - копии РНК вируса , оставаясь в клетке пожизненно. Ядро окружено оболочкой , в составе которой имеется белок- гликопротеид gp 120, обуславливающий прикрепление вируса к клеткам организма человека, имеющий рецептор-белок CD 4. Известны 2 типа вируса иммунодефицитачеловека , имеющие некоторые антигенные различия – ВИЧ-1 и ВИЧ-2 встречается преимущественно в Западной Африке. ВИЧ характеризуется высокой изменчивостью , в организме человека по мере прогрессирования инфекции происходит эволюция вируса от менее вирулентного к более вирулентному варианту.
ВИЧ- инфекция- антропонозная ретровирусная инфекция, характеризующаяся специфическим поражением иммунной системы, приводящим к её медленному и неуклонному разрушению до формирования синдрома приобретенного иммуннодефецита (СПИД). Этиология Вирус иммунодифицита человека относится к семейству ретровирусов. Вирусная частица представляет с собой ядро , окруженное оболочкой. Ядро содержит РНК и ферментыобратную транскриптазу (ревертазу), интегразу , протеазу. При попадании ВИЧ в клетку, РНК под воздействием ревертазы превращается в ДНК , которая встраивается в ДНК клетки хозяина , продуцируя новые вирусные частицы - копии РНК вируса , оставаясь в клетке пожизненно. Ядро окружено оболочкой , в составе которой имеется белок- гликопротеид gp 120, обуславливающий прикрепление вируса к клеткам организма человека, имеющий рецептор-белок CD 4. Известны 2 типа вируса иммунодефицитачеловека , имеющие некоторые антигенные различия – ВИЧ-1 и ВИЧ-2 встречается преимущественно в Западной Африке. ВИЧ характеризуется высокой изменчивостью , в организме человека по мере прогрессирования инфекции происходит эволюция вируса от менее вирулентного к более вирулентному варианту.
 Эпидемиология Источником заражения является человек , инфицированный ВИЧ в стадии как бессимптомного вируносительства , так и развернутых клинических проявлений болезни. ВИЧ обнаружен во всех биологических субстратах человека (крови, спинномозговой жидкости, грудном молоке, в биоптатах различных тканей, слюне т. д. ) Пути передачи Естесственный -половой -вертикальный Искусственный - парентеральный
Эпидемиология Источником заражения является человек , инфицированный ВИЧ в стадии как бессимптомного вируносительства , так и развернутых клинических проявлений болезни. ВИЧ обнаружен во всех биологических субстратах человека (крови, спинномозговой жидкости, грудном молоке, в биоптатах различных тканей, слюне т. д. ) Пути передачи Естесственный -половой -вертикальный Искусственный - парентеральный
 Контингентами высокого риска заражения являются: 1) Наркоманы использующие повторно не обеззараженные иглы и шприцы; 2) Лица, рожденные от ВИЧ- инфицированных матерей; 3) Реципиенты донорской крови, тканей и органов , особенно больные гемофилией; 4) Медицинский персонал , имеющий профессиональный контакт с кровью и другими биологическими жидкостями ВИЧ-инфицированных пациентов. Патогенез Характерезуется следующими стадиями: - Ранняя диссеминация, при оторой отмечается первоначальный «взрыв» вирусной репликации, ВИЧ диссеминирует в лимфоузлы , где наблюдаются фолликулярная гиперплазия. Центр лимфоузлов захватывает ВИЧ и становится основным резервуаром вируса, ВИЧ фиксируется при этом на фолликулярных дендритных клетках. Основной мишенью ВИЧ являются CD 4 T- лимфоциты. - Вирусная нагрузка- количество РНК ВИЧ в мл плазмы крови, отражает интенсивность вирусной репликации. - Первостепенное значение в патогенезе ВИЧ имеют макрофаги. Они обуславливают поражение всех органов и тканей и опрелеляют особенности вторичных оппортунистических инфекций.
Контингентами высокого риска заражения являются: 1) Наркоманы использующие повторно не обеззараженные иглы и шприцы; 2) Лица, рожденные от ВИЧ- инфицированных матерей; 3) Реципиенты донорской крови, тканей и органов , особенно больные гемофилией; 4) Медицинский персонал , имеющий профессиональный контакт с кровью и другими биологическими жидкостями ВИЧ-инфицированных пациентов. Патогенез Характерезуется следующими стадиями: - Ранняя диссеминация, при оторой отмечается первоначальный «взрыв» вирусной репликации, ВИЧ диссеминирует в лимфоузлы , где наблюдаются фолликулярная гиперплазия. Центр лимфоузлов захватывает ВИЧ и становится основным резервуаром вируса, ВИЧ фиксируется при этом на фолликулярных дендритных клетках. Основной мишенью ВИЧ являются CD 4 T- лимфоциты. - Вирусная нагрузка- количество РНК ВИЧ в мл плазмы крови, отражает интенсивность вирусной репликации. - Первостепенное значение в патогенезе ВИЧ имеют макрофаги. Они обуславливают поражение всех органов и тканей и опрелеляют особенности вторичных оппортунистических инфекций.
 Клиника Длительность инкубационного периода при ВИЧ-инфекции варьируется в очень широких пределах – от нескольких недель до 6 мес. , а в некоторых случаях и до нескольких лет. Клиника характеризуется полиморфизмом и определяется стадией и формой заболевания. Классификация по В. И. Покровским: I- стадия инкубации; II- стадия первичных проявлений; а) бессимптомный вариант течения, б) острая ВИЧ- инфекция без вторичных заболеваний, в) острая ВИЧ- инфекция с вторичными заболеваниями; III-латентная стадия; IV- стадия вторичных заболеваний: а) потеря m тела менее 10% б) потеря m тела более 10% в) кахексия V- терминальная стадия.
Клиника Длительность инкубационного периода при ВИЧ-инфекции варьируется в очень широких пределах – от нескольких недель до 6 мес. , а в некоторых случаях и до нескольких лет. Клиника характеризуется полиморфизмом и определяется стадией и формой заболевания. Классификация по В. И. Покровским: I- стадия инкубации; II- стадия первичных проявлений; а) бессимптомный вариант течения, б) острая ВИЧ- инфекция без вторичных заболеваний, в) острая ВИЧ- инфекция с вторичными заболеваниями; III-латентная стадия; IV- стадия вторичных заболеваний: а) потеря m тела менее 10% б) потеря m тела более 10% в) кахексия V- терминальная стадия.
 I - Инкубационный период, как и при других заболеваниях клинических проявлений не имеет. Об окончании инкубационного периода свидетельствует появление в сыворотке крови антител к возбудителю ВИЧ-инфекции. II - Стадия первичных проявлений как правило имеет стертое или малосимптомное начало. В некоторых случаях указанные в классификации варианты течения могут носить последовательный характер, сменяя один другой. 1) Бессимптомный вариант течения, несмотря на развивающийся иммунодефицит , никакими клиническими признаками не проявляется. 2) Острая ВИЧ-инфекция без вторичных заболеваний является наиболее частым вариантом начального периода ВИЧинфекции и встречается в 50 -90% случаев. Симптомы проявляются в первые 3 мес. от момента инфицирования и характеризуется большим многообразием: - лихорадка; - озноб; - потливость; - умеренно выраженные катаральные явления; - увеличение периферических лимфатических узлов, печени; - Появление сыпи на теле (пятнисто или пятнисто-папулезная); Указанный вариант течения чаще имеет острофазное проявление и по прошествии нескольких недель полностью купируется (за исключением увеличения периферических л/у) и заболевание переходит в латентную. Нередко этот вариант отмечается как острый ретровирусный синдром. - I
I - Инкубационный период, как и при других заболеваниях клинических проявлений не имеет. Об окончании инкубационного периода свидетельствует появление в сыворотке крови антител к возбудителю ВИЧ-инфекции. II - Стадия первичных проявлений как правило имеет стертое или малосимптомное начало. В некоторых случаях указанные в классификации варианты течения могут носить последовательный характер, сменяя один другой. 1) Бессимптомный вариант течения, несмотря на развивающийся иммунодефицит , никакими клиническими признаками не проявляется. 2) Острая ВИЧ-инфекция без вторичных заболеваний является наиболее частым вариантом начального периода ВИЧинфекции и встречается в 50 -90% случаев. Симптомы проявляются в первые 3 мес. от момента инфицирования и характеризуется большим многообразием: - лихорадка; - озноб; - потливость; - умеренно выраженные катаральные явления; - увеличение периферических лимфатических узлов, печени; - Появление сыпи на теле (пятнисто или пятнисто-папулезная); Указанный вариант течения чаще имеет острофазное проявление и по прошествии нескольких недель полностью купируется (за исключением увеличения периферических л/у) и заболевание переходит в латентную. Нередко этот вариант отмечается как острый ретровирусный синдром. - I
 3) Острая ВИЧ- инфекция с вторичными заболеваниями регистрируется 10 -15% случаях. Спектр вторичных заболеваний, который может регистрироваться у больных, включает: - герпетическую инфекцию; - кандидозное поражение слизистых оболочек; - ангины; - пневмонии (включая пневмоцистную) и некоторые др. заболевания. Обычно этот вариант заболевания имеет непродолжительное течение-около месяца, после чего переходит в латентную стадию. В тех случаях когда последующее течение ВИЧ-инфекции не проявляется клиникой, говорят о третьей (латентной) стадии. Состояние и самочувствие таких больных удовлетворительное, и они не предъявляют никаких жалоб, но инфекционный процесс продолжает развиваться и у больных в сыворотке крови выявляются антитела к возбудителю ВИЧ- инфекции, происходит медленное прогрессирование иммунодефицита. Нередко единственным признаком может быть полиаденопатия, с характерным увеличением 2 и более периферических лимфатических узлов не менее чем в 2 -х областях. Обычно л/у не спаяны и безболезненны.
3) Острая ВИЧ- инфекция с вторичными заболеваниями регистрируется 10 -15% случаях. Спектр вторичных заболеваний, который может регистрироваться у больных, включает: - герпетическую инфекцию; - кандидозное поражение слизистых оболочек; - ангины; - пневмонии (включая пневмоцистную) и некоторые др. заболевания. Обычно этот вариант заболевания имеет непродолжительное течение-около месяца, после чего переходит в латентную стадию. В тех случаях когда последующее течение ВИЧ-инфекции не проявляется клиникой, говорят о третьей (латентной) стадии. Состояние и самочувствие таких больных удовлетворительное, и они не предъявляют никаких жалоб, но инфекционный процесс продолжает развиваться и у больных в сыворотке крови выявляются антитела к возбудителю ВИЧ- инфекции, происходит медленное прогрессирование иммунодефицита. Нередко единственным признаком может быть полиаденопатия, с характерным увеличением 2 и более периферических лимфатических узлов не менее чем в 2 -х областях. Обычно л/у не спаяны и безболезненны.
 III - Латентная стадия ВИЧ- инфекции в среднем составляет 5 -7 лет, но может продолжаться несколько месяцев, лет и даже десятилетий (20 лет и более). IV - Стадия вторичных заболеваний характерезуется дальнейшим прогрессированием признаков иммунодефицита за счет поражения CD 4 -клеток и снижения их абсолютных количеств. Наличие иммунной недостаточности является важнейшим фактором, способствующим развитию вторичных инфекционных (оппортунистических) или онкологических заболеваний. В зависимости от характера развивающихся заболеваний выделяют подстадии и фазы: 1) потеря m тела менее 10%: - грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; - опоясывающий лишай; - повторные фарингиты, синуситы; - повышенная утомляемость. а ) фаза прогрессирования (на фоне отсутствия противовирусной терапии, на фоне противоретровирусной терапии); б ) фаза ремиссии (спонтанная, после ранее проводимой противоретровирусной терапии , на фоне противоретровирусной терапии). Фактически IVa стадия представляет с собой глубокий иммунодефицит- синдром приобретенного иммунодефицита (СПИД).
III - Латентная стадия ВИЧ- инфекции в среднем составляет 5 -7 лет, но может продолжаться несколько месяцев, лет и даже десятилетий (20 лет и более). IV - Стадия вторичных заболеваний характерезуется дальнейшим прогрессированием признаков иммунодефицита за счет поражения CD 4 -клеток и снижения их абсолютных количеств. Наличие иммунной недостаточности является важнейшим фактором, способствующим развитию вторичных инфекционных (оппортунистических) или онкологических заболеваний. В зависимости от характера развивающихся заболеваний выделяют подстадии и фазы: 1) потеря m тела менее 10%: - грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; - опоясывающий лишай; - повторные фарингиты, синуситы; - повышенная утомляемость. а ) фаза прогрессирования (на фоне отсутствия противовирусной терапии, на фоне противоретровирусной терапии); б ) фаза ремиссии (спонтанная, после ранее проводимой противоретровирусной терапии , на фоне противоретровирусной терапии). Фактически IVa стадия представляет с собой глубокий иммунодефицит- синдром приобретенного иммунодефицита (СПИД).
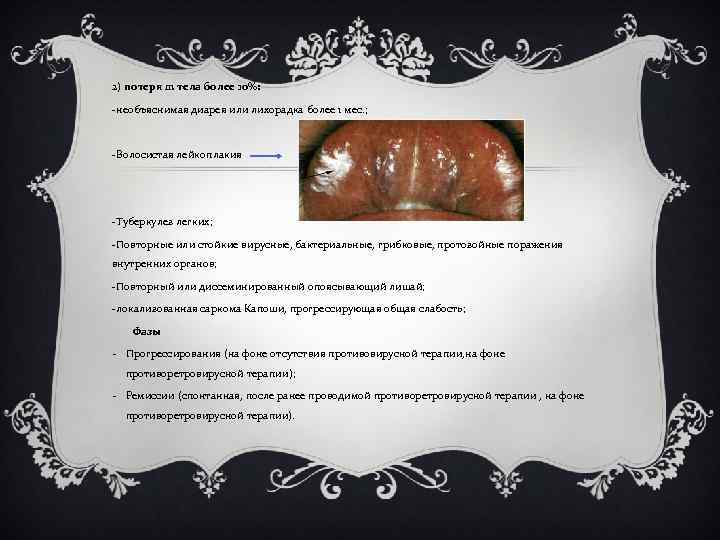 2) потеря m тела более 10%: -необъяснимая диарея или лихорадка более 1 мес. ; -Волосистая лейкоплакия -Туберкулез легких; -Повторные или стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; -Повторный или диссеминированный опоясывающий лишай; -локализованная саркома Капоши, прогрессирующая общая слабость; Фазы - Прогрессирования (на фоне отсутствия противовирусной терапии, на фоне противоретровирусной терапии); - Ремиссии (спонтанная, после ранее проводимой противоретровирусной терапии , на фоне противоретровирусной терапии).
2) потеря m тела более 10%: -необъяснимая диарея или лихорадка более 1 мес. ; -Волосистая лейкоплакия -Туберкулез легких; -Повторные или стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; -Повторный или диссеминированный опоясывающий лишай; -локализованная саркома Капоши, прогрессирующая общая слабость; Фазы - Прогрессирования (на фоне отсутствия противовирусной терапии, на фоне противоретровирусной терапии); - Ремиссии (спонтанная, после ранее проводимой противоретровирусной терапии , на фоне противоретровирусной терапии).
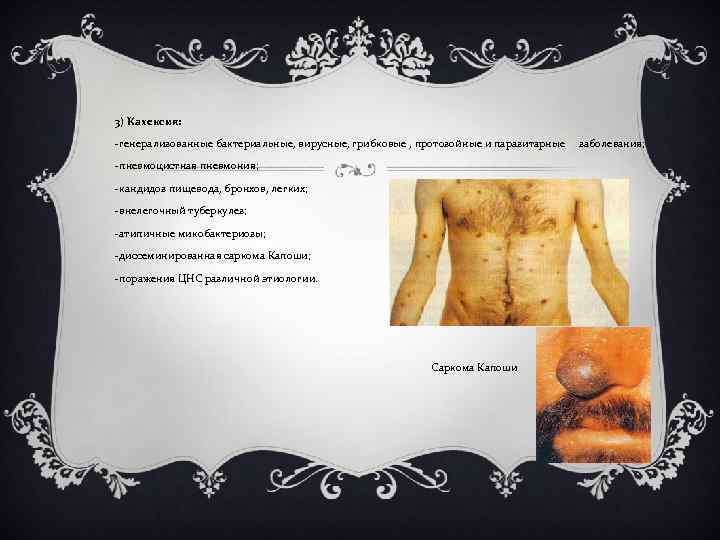 3) Кахексия: -генерализованные бактериальные, вирусные, грибковые , протозойные и паразитарные -пневмоцистная пневмония; -кандидоз пищевода, бронхов, легких; -внелегочный туберкулез; -атипичные микобактериозы; -диссеминированная саркома Капоши; -поражения ЦНС различной этиологии. Саркома Капоши заболевания;
3) Кахексия: -генерализованные бактериальные, вирусные, грибковые , протозойные и паразитарные -пневмоцистная пневмония; -кандидоз пищевода, бронхов, легких; -внелегочный туберкулез; -атипичные микобактериозы; -диссеминированная саркома Капоши; -поражения ЦНС различной этиологии. Саркома Капоши заболевания;
 V-Терминальная стадия представляет с собой финальную стадию ВИЧ-инфекции, при которой развитие оппортунических инфекций или онкологических заболеваний приобретает необратимый характер ввиду прогрессирующего иммунодефицит. Количество CD 4 - клеток снижается до критических значений, развитие иммунитета не происходит и больные погибают от быстро прогрессирующих вторичных заболеваний.
V-Терминальная стадия представляет с собой финальную стадию ВИЧ-инфекции, при которой развитие оппортунических инфекций или онкологических заболеваний приобретает необратимый характер ввиду прогрессирующего иммунодефицит. Количество CD 4 - клеток снижается до критических значений, развитие иммунитета не происходит и больные погибают от быстро прогрессирующих вторичных заболеваний.
 Беременность, роды и ВИЧ- инфекция Течение ВИЧ-инфекции может ускориться и ухудшиться во время беременности в связи с иммуносупрессией, присущей гестационному процессу. Течение беременности также часто бывает осложненным. Обращает на себя внимание высокая частота цервикальной интранатальной неоплазии, симптоматического кандидоза, повышенная частота преждевременных родов. Наиболее опасным осложнением беременности является перинатальное инфицирование плода ВИЧинфекцией. Вертикальное заражение ВИЧ может происходить во время беременности, в родах и постнатально. Возможны 3 пути переноса вируса к плоду: * Первичное инфицирование плаценты и накопление вируса в клетках Гофбауэра с последующим размножением вируса и переходом его к плоду; * Интранатальное инфицирование плода при контакте слизистых оболочек плода с инфицированной кровью или выделениями родового канала; * Постнатально инфицируется от 15 до 45 % детей от ВИЧ-инфицированных матерей.
Беременность, роды и ВИЧ- инфекция Течение ВИЧ-инфекции может ускориться и ухудшиться во время беременности в связи с иммуносупрессией, присущей гестационному процессу. Течение беременности также часто бывает осложненным. Обращает на себя внимание высокая частота цервикальной интранатальной неоплазии, симптоматического кандидоза, повышенная частота преждевременных родов. Наиболее опасным осложнением беременности является перинатальное инфицирование плода ВИЧинфекцией. Вертикальное заражение ВИЧ может происходить во время беременности, в родах и постнатально. Возможны 3 пути переноса вируса к плоду: * Первичное инфицирование плаценты и накопление вируса в клетках Гофбауэра с последующим размножением вируса и переходом его к плоду; * Интранатальное инфицирование плода при контакте слизистых оболочек плода с инфицированной кровью или выделениями родового канала; * Постнатально инфицируется от 15 до 45 % детей от ВИЧ-инфицированных матерей.
 v На вскрытии тканей самопроизвольных выкидышей у ВИЧ-позитивных матерей можно узнать, что ВИЧ способен вызывать внутриутробную инфекцию уже в I триместре. Больше половины всех случаев вертикальной передачи инфекции происходит непосредственно перед родами или во время родов, а антенатальная инфекция в большинстве случаев приходится на III триместр. Материнские факторы риска вертикальной передачи: большая вирусная нагрузка организма с высоким уровнем вируса в плазме, выявление вирулентного ВИЧ-изолята, низкое число Т-хелперов.
v На вскрытии тканей самопроизвольных выкидышей у ВИЧ-позитивных матерей можно узнать, что ВИЧ способен вызывать внутриутробную инфекцию уже в I триместре. Больше половины всех случаев вертикальной передачи инфекции происходит непосредственно перед родами или во время родов, а антенатальная инфекция в большинстве случаев приходится на III триместр. Материнские факторы риска вертикальной передачи: большая вирусная нагрузка организма с высоким уровнем вируса в плазме, выявление вирулентного ВИЧ-изолята, низкое число Т-хелперов.
 ВИЧ- инфекция у ребенка Инфицирование ВИЧ до, во время или вскоре после рождения не сразу становится очевидным. Приблизительно у 10 -20% детей нарушения начинаются на первом или втором году жизни; у остальных 80 -90% первые симптомы могут проявляться через много лет. Приблизительно у половины детей, инфицированных ВИЧ, СПИД диагностируется к 3 годам. Если заболевание начинается после грудного возраста, периоды болезни могут чередоваться с периодами относительно нормального самочувствия. ВИЧ-инфекция, приобретенная в подростковом возрасте, часто не проявляет себя или вызывает очень незначительные симптомы в течение многих месяцев или даже лет, что аналогично течению ВИЧ-инфекции, приобретенной взрослым. По мере ухудшения состояния иммунной системы ребенка появляется множество симптомов и осложнений. У трети ВИЧ-инфицированных детей развивается воспаление легких (лимфоцитарный интерстициальный пневмонит), обычно в первые несколько лет жизни. Если легкие значительно поражены, развиваются кашель и утолщение концевых фаланг пальцев.
ВИЧ- инфекция у ребенка Инфицирование ВИЧ до, во время или вскоре после рождения не сразу становится очевидным. Приблизительно у 10 -20% детей нарушения начинаются на первом или втором году жизни; у остальных 80 -90% первые симптомы могут проявляться через много лет. Приблизительно у половины детей, инфицированных ВИЧ, СПИД диагностируется к 3 годам. Если заболевание начинается после грудного возраста, периоды болезни могут чередоваться с периодами относительно нормального самочувствия. ВИЧ-инфекция, приобретенная в подростковом возрасте, часто не проявляет себя или вызывает очень незначительные симптомы в течение многих месяцев или даже лет, что аналогично течению ВИЧ-инфекции, приобретенной взрослым. По мере ухудшения состояния иммунной системы ребенка появляется множество симптомов и осложнений. У трети ВИЧ-инфицированных детей развивается воспаление легких (лимфоцитарный интерстициальный пневмонит), обычно в первые несколько лет жизни. Если легкие значительно поражены, развиваются кашель и утолщение концевых фаланг пальцев.
 Опасным осложнением у детей, больных СПИДом, является пневмония, вызванная особым микроорганизмом - пневмоцистой. Дети с врожденной ВИЧ-инфекцией в первые 15 месяцев жизни, как правило, переносят по крайней мере один случай заболевания пневмоцистной пневмонией. Она развивается больше чем у половины детей, инфицированных ВИЧ. Это основная причина смерти детей и взрослых, больных СПИДом. У многих ВИЧ-инфицированных детей прогрессирующее повреждение мозга приводит к: -задержке психомоторного развития, например ходьбы и речи; -возможны нарушения интеллекта и малый по сравнению с размером тела размер головы. У 20% инфицированных детей быстро теряются социальные и речевые навыки, а также координация движений; могут развиваться частичный паралич, неустойчивость при ходьбе или ригидность (напряжение) мышц.
Опасным осложнением у детей, больных СПИДом, является пневмония, вызванная особым микроорганизмом - пневмоцистой. Дети с врожденной ВИЧ-инфекцией в первые 15 месяцев жизни, как правило, переносят по крайней мере один случай заболевания пневмоцистной пневмонией. Она развивается больше чем у половины детей, инфицированных ВИЧ. Это основная причина смерти детей и взрослых, больных СПИДом. У многих ВИЧ-инфицированных детей прогрессирующее повреждение мозга приводит к: -задержке психомоторного развития, например ходьбы и речи; -возможны нарушения интеллекта и малый по сравнению с размером тела размер головы. У 20% инфицированных детей быстро теряются социальные и речевые навыки, а также координация движений; могут развиваться частичный паралич, неустойчивость при ходьбе или ригидность (напряжение) мышц.
 Диагности ка 1. Лабораторные исследования ( анализ крови на ВИЧ). 2. Самым распространенным методом диагностики ВИЧ-инфекции является иммуноферментный анализ (ИФА), с помощью которого в сыворотке крови больного выявляются антитела к ВИЧ. 3. ПЦР — это очень точный метод, который позволяет определить наличие вируса независимо от появления антител, однако у этого метода есть серьезный недостаток, вызванный как раз его сверхчувствительностью. ПЦР с достаточно большой вероятностью может дать ложноположительный результат.
Диагности ка 1. Лабораторные исследования ( анализ крови на ВИЧ). 2. Самым распространенным методом диагностики ВИЧ-инфекции является иммуноферментный анализ (ИФА), с помощью которого в сыворотке крови больного выявляются антитела к ВИЧ. 3. ПЦР — это очень точный метод, который позволяет определить наличие вируса независимо от появления антител, однако у этого метода есть серьезный недостаток, вызванный как раз его сверхчувствительностью. ПЦР с достаточно большой вероятностью может дать ложноположительный результат.
 Лечение Поскольку методы, позволяющие полностью излечить больных ВИЧ-инфекцией, до сих пор не разработаны, основной целью проводимой терапии является максимальное продление жизни больного. В настоящее время наиболее эффективной является противоретровирусная терапия, которая включает одновременно прием 3 препаратов группы нуклеозидных ингибиторов обратной транскриптазы (АЗТ, азидотимедин, тимозид и др. ), ненуклеозидных ингибиторов обратной транскриптазы (невирапин, вирамун и др. ) и ингибитором протеаз (индинавир, норвир и др. ) Основными принципами лечения больных ВИЧ-инфекцией являются: 1. Обеспечение и поддержание охранительного психологического режима; 2. Своевременное начало этиотропной (противоретровирусной) терапии; 3. Профилактика, своевременное и адекватное лечение вторичных заболеваний.
Лечение Поскольку методы, позволяющие полностью излечить больных ВИЧ-инфекцией, до сих пор не разработаны, основной целью проводимой терапии является максимальное продление жизни больного. В настоящее время наиболее эффективной является противоретровирусная терапия, которая включает одновременно прием 3 препаратов группы нуклеозидных ингибиторов обратной транскриптазы (АЗТ, азидотимедин, тимозид и др. ), ненуклеозидных ингибиторов обратной транскриптазы (невирапин, вирамун и др. ) и ингибитором протеаз (индинавир, норвир и др. ) Основными принципами лечения больных ВИЧ-инфекцией являются: 1. Обеспечение и поддержание охранительного психологического режима; 2. Своевременное начало этиотропной (противоретровирусной) терапии; 3. Профилактика, своевременное и адекватное лечение вторичных заболеваний.
 Профилактика Методы специфической профилактики по предупреждению ВИЧ‑инфекции пока не разработаны. Основные профилактические мероприятия при ВИЧ-инфекции: 1. Разрыв полового и перинатального путей передачи ВИЧ; 2. Для предотвращения инфицирования новорожденного через грудное молоко, ВИЧинфицированным матерям не рекомендуется прикладывать ребенка к груди; 3. Обследование всех доноров крови, органов и других тканей, чтобы избежать внутрибольничного инфицирования пациентов; 4. Контроль за качественным переливанием крови, ее компонентов и других биологических материалов и тканей; 5. Предупреждение передачи ВИЧ во время инвазивных манипуляций, включая хирургические и стоматические вмешательства; 6. Оказание медицинской помощи и социальной поддержке ВИЧ-инфицированным, их семьям и окружающим. 7. При травмах получивших инструментом инфицированным кровью ВИЧ-больного медицинскому персоналу рекомендуется проводить химиопрофилактику не позднее 72 ч после момента возможного инфицирования.
Профилактика Методы специфической профилактики по предупреждению ВИЧ‑инфекции пока не разработаны. Основные профилактические мероприятия при ВИЧ-инфекции: 1. Разрыв полового и перинатального путей передачи ВИЧ; 2. Для предотвращения инфицирования новорожденного через грудное молоко, ВИЧинфицированным матерям не рекомендуется прикладывать ребенка к груди; 3. Обследование всех доноров крови, органов и других тканей, чтобы избежать внутрибольничного инфицирования пациентов; 4. Контроль за качественным переливанием крови, ее компонентов и других биологических материалов и тканей; 5. Предупреждение передачи ВИЧ во время инвазивных манипуляций, включая хирургические и стоматические вмешательства; 6. Оказание медицинской помощи и социальной поддержке ВИЧ-инфицированным, их семьям и окружающим. 7. При травмах получивших инструментом инфицированным кровью ВИЧ-больного медицинскому персоналу рекомендуется проводить химиопрофилактику не позднее 72 ч после момента возможного инфицирования.
 СПАСИБО ЗА ВНИМАНИЕ!
СПАСИБО ЗА ВНИМАНИЕ!


