Брюшной тиф (Лекция 1 презентация).ppt.ppt
- Количество слайдов: 60
 Винницкий национальный медицинский университет им. М. И. Пирогова Кафедра инфекционных болезней с курсом эпидемиологии Общая характеристика группы инфекционных болезней с фекальнооральным механизмом передачи. Брюшной тиф. Паратифы А и В. к. мед. н. , доцент Коробко А. П.
Винницкий национальный медицинский университет им. М. И. Пирогова Кафедра инфекционных болезней с курсом эпидемиологии Общая характеристика группы инфекционных болезней с фекальнооральным механизмом передачи. Брюшной тиф. Паратифы А и В. к. мед. н. , доцент Коробко А. П.
 Фекально-оральный механизм передачи возбудителя характерный для группы кишечных инфекций с локализацией возбудителя в и связан кишечнике, виводом его с испражнениями (фекалиями или мочой) и укоренением через рот. Кишечные инфекции вызывают бактерии (сальмонеллезы, шигельозы, холера, эшерихиозы и др. ), вирусы (ротавирусный гастроэнтерит, энтеровирусные инфекции, полиомиелит, ВГА, ВГЕ и др. ), простейшие (амебиаз, лямблиоз и др. ) и гельминты. Реализация фекально-орального механизма передачи при кишечных инфекциях в каждом конкретном случае происходит водным, пищевым и контактно-бытовым путем. Значительную роль играют невыявленные источники инфекции (бактерионосители, больные на легкие формы заболевания).
Фекально-оральный механизм передачи возбудителя характерный для группы кишечных инфекций с локализацией возбудителя в и связан кишечнике, виводом его с испражнениями (фекалиями или мочой) и укоренением через рот. Кишечные инфекции вызывают бактерии (сальмонеллезы, шигельозы, холера, эшерихиозы и др. ), вирусы (ротавирусный гастроэнтерит, энтеровирусные инфекции, полиомиелит, ВГА, ВГЕ и др. ), простейшие (амебиаз, лямблиоз и др. ) и гельминты. Реализация фекально-орального механизма передачи при кишечных инфекциях в каждом конкретном случае происходит водным, пищевым и контактно-бытовым путем. Значительную роль играют невыявленные источники инфекции (бактерионосители, больные на легкие формы заболевания).
 Решающее влияние на развитие эпидемического процесса при кишечных антропонозах имеют конкретные социальные и естественные факторы. Общими факторами, которые содействуют реализации фекально-орального механизма передачи возбудителей, есть: бытовое неблагоустройство, нарушение водоснабжения и очищение населенных городов, низкая санитарная культура. Поэтому кишечные инфекции относят к категории болезней, управляемых санитарно-гигиеническими мерами. Большое значение имеет санитарный контроль за такими значащими объектами, как источника водоснабжения, канализационная и водопроводная сеть, очистительные сооружения.
Решающее влияние на развитие эпидемического процесса при кишечных антропонозах имеют конкретные социальные и естественные факторы. Общими факторами, которые содействуют реализации фекально-орального механизма передачи возбудителей, есть: бытовое неблагоустройство, нарушение водоснабжения и очищение населенных городов, низкая санитарная культура. Поэтому кишечные инфекции относят к категории болезней, управляемых санитарно-гигиеническими мерами. Большое значение имеет санитарный контроль за такими значащими объектами, как источника водоснабжения, канализационная и водопроводная сеть, очистительные сооружения.
 Особого внимания заслуживают заведения, связанные с заготовкой, сохранением, приготавливанием и реализацией пищевых продуктов (общественное питание, торговля), а также детские дошкольные и лечебно-профилактические заведения. Необходимость проведения иммунопрофилактики при брюшном тифе, холере, ВГА определяется конкретной эпидемиологической ситуацией, возможностью заражения определенных профессиональных и вековых групп населения и играет дополнительное значение. Вместе с тем, эффективная профилактика полиомиелита стала возможной благодаря разработке и широкого применения вакцины. Противоэпидемические меры на врачебном участке предусматривают выполнение всего рекомендованного комплекса мер в эпидемическом очаге с учетом нозологической формы болезни и конкретных проявлений эпидемического процесса.
Особого внимания заслуживают заведения, связанные с заготовкой, сохранением, приготавливанием и реализацией пищевых продуктов (общественное питание, торговля), а также детские дошкольные и лечебно-профилактические заведения. Необходимость проведения иммунопрофилактики при брюшном тифе, холере, ВГА определяется конкретной эпидемиологической ситуацией, возможностью заражения определенных профессиональных и вековых групп населения и играет дополнительное значение. Вместе с тем, эффективная профилактика полиомиелита стала возможной благодаря разработке и широкого применения вакцины. Противоэпидемические меры на врачебном участке предусматривают выполнение всего рекомендованного комплекса мер в эпидемическом очаге с учетом нозологической формы болезни и конкретных проявлений эпидемического процесса.
 Брюшной тиф(typhus abdominalis) Паратифы А и В (paratyphus A et B) n Брюшной тифострая антропонозная – инфекционная болезнь с фекальнооральным механизмом передачи, характеризуется бактериемией, лихорадкой, общей интоксикацией, сыпью, увеличением печени и селезенки и своеобразными морфологическими изменениями лимфатического аппарата кишечника.
Брюшной тиф(typhus abdominalis) Паратифы А и В (paratyphus A et B) n Брюшной тифострая антропонозная – инфекционная болезнь с фекальнооральным механизмом передачи, характеризуется бактериемией, лихорадкой, общей интоксикацией, сыпью, увеличением печени и селезенки и своеобразными морфологическими изменениями лимфатического аппарата кишечника.
 Этиология Возбудителями брюшного тифа - Salmonella typhi, паратифа А – S. paratyphi A, паратифа В – S. paratyphi B (S. schottmuelleri). S. typhi, грамотрицательная подвижная, с перитрихиально расположенными жгутиками, палочка относится к роду Salmonella семейства Enterobacteriaceaе, спор и капсул не образовывает, хорошо растет на обычных питательных средах. Экзотоксинов не образовывает. При разрушении микроорганизмов освобождается эндотоксин, который играет основную роль в патогенезе заболевания. В S. typhi выделяют термостабильный соматический О-Аг, термолабильный жгутиковый Н-Аг, термолабильный соматический Vi-Аг и др.
Этиология Возбудителями брюшного тифа - Salmonella typhi, паратифа А – S. paratyphi A, паратифа В – S. paratyphi B (S. schottmuelleri). S. typhi, грамотрицательная подвижная, с перитрихиально расположенными жгутиками, палочка относится к роду Salmonella семейства Enterobacteriaceaе, спор и капсул не образовывает, хорошо растет на обычных питательных средах. Экзотоксинов не образовывает. При разрушении микроорганизмов освобождается эндотоксин, который играет основную роль в патогенезе заболевания. В S. typhi выделяют термостабильный соматический О-Аг, термолабильный жгутиковый Н-Аг, термолабильный соматический Vi-Аг и др.
 По чувствительности к типичным бактериофагам выделяют больше 100 типичных фаговаров. Определение фаговара возбудителя – удобный метод для установления эпидемиологических связей между заболеваниями и источником инфекции. Возбудители умеренно стойкие во внешней среде: в почве и в воде могут храниться 1 - 5 мес. , в испражнениях – до 25 дней, на белье – до 2 недель, на пищевых продуктах – от нескольких дней к неделям. Более продолжительное время возбудители остаются жизнеспособными в молоке, мясном фарше, где при температуре выше 18ºc они способные к размножению. Установленное наличие антибиотикорезистентных штаммов возбудителя, которые могут вызвать большие вспышки заболевания.
По чувствительности к типичным бактериофагам выделяют больше 100 типичных фаговаров. Определение фаговара возбудителя – удобный метод для установления эпидемиологических связей между заболеваниями и источником инфекции. Возбудители умеренно стойкие во внешней среде: в почве и в воде могут храниться 1 - 5 мес. , в испражнениях – до 25 дней, на белье – до 2 недель, на пищевых продуктах – от нескольких дней к неделям. Более продолжительное время возбудители остаются жизнеспособными в молоке, мясном фарше, где при температуре выше 18ºc они способные к размножению. Установленное наличие антибиотикорезистентных штаммов возбудителя, которые могут вызвать большие вспышки заболевания.
 Эпидемиология n n Брюшной тиф и паратиф А – типичные антропонозы, и единым источником возбудителя при этих инфекциях есть человек – больной или бактерионоситель. Считают, что при паратифе В источником могут быть также сельскохозяйственные животные (большой рогатый скот, свиньи, кони) и домашние птицы. Больные на брюшной тиф заразные в последние 2 дня инкубации, весь период горячки и в реконвалесценции, пока не прекратится выделения возбудителя с калом и мочой. Определенную опасность представляют лица на легкие и атипичные формы болезни в связи с тем, что они не всегда своевременно изолируются, посещают общественные места, продолжают исполнять служебные обязанности, в том числе на объектах питания и водоснабжение.
Эпидемиология n n Брюшной тиф и паратиф А – типичные антропонозы, и единым источником возбудителя при этих инфекциях есть человек – больной или бактерионоситель. Считают, что при паратифе В источником могут быть также сельскохозяйственные животные (большой рогатый скот, свиньи, кони) и домашние птицы. Больные на брюшной тиф заразные в последние 2 дня инкубации, весь период горячки и в реконвалесценции, пока не прекратится выделения возбудителя с калом и мочой. Определенную опасность представляют лица на легкие и атипичные формы болезни в связи с тем, что они не всегда своевременно изолируются, посещают общественные места, продолжают исполнять служебные обязанности, в том числе на объектах питания и водоснабжение.
 Эпидемиология (продолжение) n n Основная роль в распространении брюшного тифа и паратифов принадлежит бактерионосителям. Различают хроническое „желчное”, „мочевое” и „кишечное” бактерионосительство. Наиболее опасным в эпидемиологическом отношении есть „мочевое” бактерионосительство в связи с возможностью интенсивного распыления инфицированной мочи. Болезни распространяются водным, пищевым и контактно-бытовым путями. При массовом заражении в эпидемических очагах могут заболеть до 40 – 50 % людей. Прослеживается летне-осенняя сезонность. Заболевания встречается во всех климатических зонах и частях мира.
Эпидемиология (продолжение) n n Основная роль в распространении брюшного тифа и паратифов принадлежит бактерионосителям. Различают хроническое „желчное”, „мочевое” и „кишечное” бактерионосительство. Наиболее опасным в эпидемиологическом отношении есть „мочевое” бактерионосительство в связи с возможностью интенсивного распыления инфицированной мочи. Болезни распространяются водным, пищевым и контактно-бытовым путями. При массовом заражении в эпидемических очагах могут заболеть до 40 – 50 % людей. Прослеживается летне-осенняя сезонность. Заболевания встречается во всех климатических зонах и частях мира.
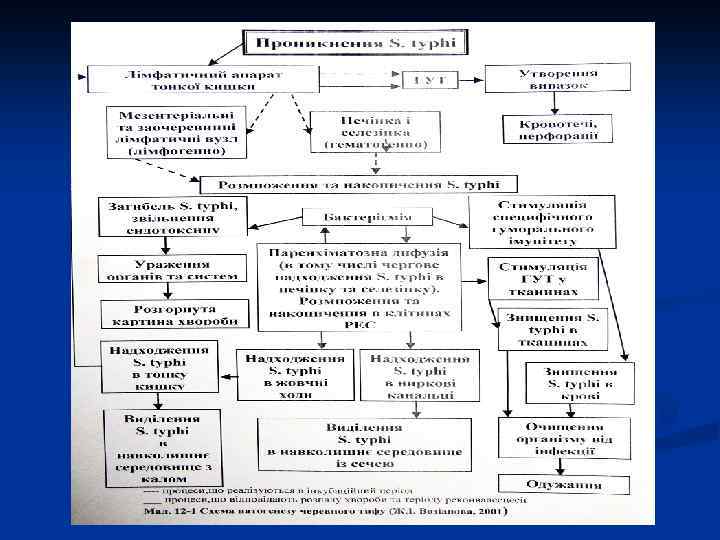
 Патогенез n Для развития заболевания необходима определенная доза инфицирования. Исследованиями, проведенными на добровольцах, доказано, что болезнь развивается лишь при попадании в желудочнокишечный тракт от 10 млн. до 1 млрд. микробных клеток возбудителя брюшного тифа. Укоренение возбудителя происходит в тонкой кишке, где развивается специфический брюшнотифозный энтерит. Поражаются лимфатические образования кишечника, возникает лимфагит. Потом микробы попадают в мезентериальные лимфатические узлы, в которых возбудитель размножается. Следующий этап – проникновение микробов в кровь (бактериемия), который совпадает с первыми клиническими признаками брюшного тифа. В результате бактерицидного действия крови часть микробов гибнет с выделением эндотоксина. Такой же процесс происходит в лимфатических узлах, где имеет место интенсивное размножение возбудителя.
Патогенез n Для развития заболевания необходима определенная доза инфицирования. Исследованиями, проведенными на добровольцах, доказано, что болезнь развивается лишь при попадании в желудочнокишечный тракт от 10 млн. до 1 млрд. микробных клеток возбудителя брюшного тифа. Укоренение возбудителя происходит в тонкой кишке, где развивается специфический брюшнотифозный энтерит. Поражаются лимфатические образования кишечника, возникает лимфагит. Потом микробы попадают в мезентериальные лимфатические узлы, в которых возбудитель размножается. Следующий этап – проникновение микробов в кровь (бактериемия), который совпадает с первыми клиническими признаками брюшного тифа. В результате бактерицидного действия крови часть микробов гибнет с выделением эндотоксина. Такой же процесс происходит в лимфатических узлах, где имеет место интенсивное размножение возбудителя.
 Патогенез Циркулирующий в крови эндотоксин вызывает интоксикацию. Брюшнотифозный эндотоксин имеет выраженное нейротропное действие, которое проявляется в интоксикации нервных центров с развитием в них процессов торможения. Брюшнотифозные микробы разносятся током крови по всему организму и фиксируются в разных органах ( «паренхиматозная диффузия микробами» ), в которых они или гибнут, или обусловливают разные очаговые поражения (пневмонии, менингиты, абсцессы, пиелиты, остеомиелиты). Рядом с фиксацией микробов разными органами начинается очищение организма путем выделения возбудителя разными органами выделения (печень, почки, травные железы кишечника, слюнные, потовые железы). Основная масса возбудителя выделяется с желчью. Наиболее интенсивное выделение микроорганизмов происходит через печень, где большинство их гибнет, а часть выделяется у просвет кишечника. .
Патогенез Циркулирующий в крови эндотоксин вызывает интоксикацию. Брюшнотифозный эндотоксин имеет выраженное нейротропное действие, которое проявляется в интоксикации нервных центров с развитием в них процессов торможения. Брюшнотифозные микробы разносятся током крови по всему организму и фиксируются в разных органах ( «паренхиматозная диффузия микробами» ), в которых они или гибнут, или обусловливают разные очаговые поражения (пневмонии, менингиты, абсцессы, пиелиты, остеомиелиты). Рядом с фиксацией микробов разными органами начинается очищение организма путем выделения возбудителя разными органами выделения (печень, почки, травные железы кишечника, слюнные, потовые железы). Основная масса возбудителя выделяется с желчью. Наиболее интенсивное выделение микроорганизмов происходит через печень, где большинство их гибнет, а часть выделяется у просвет кишечника. .
 Патогенез Циклическое течение брюшного тифа может проявляться следующими периодами патогенетических изменений в тонкой кишке (иногда повреждаеться и толстая кишка): n n Первый ( 1 -я неделя болезни) характеризуется “набуханием” лимфатических образований в тонкой кишке, на разрезе они серокрасного цвета и напоминают главный мозг (“мозговидное набухание”); Второй ( 2 -я неделя болезни) сопровождается некрозом этих образований (стадия некроза). В некоторых случаях некроз распространяется на всю толщину кишечной стенки.
Патогенез Циклическое течение брюшного тифа может проявляться следующими периодами патогенетических изменений в тонкой кишке (иногда повреждаеться и толстая кишка): n n Первый ( 1 -я неделя болезни) характеризуется “набуханием” лимфатических образований в тонкой кишке, на разрезе они серокрасного цвета и напоминают главный мозг (“мозговидное набухание”); Второй ( 2 -я неделя болезни) сопровождается некрозом этих образований (стадия некроза). В некоторых случаях некроз распространяется на всю толщину кишечной стенки.
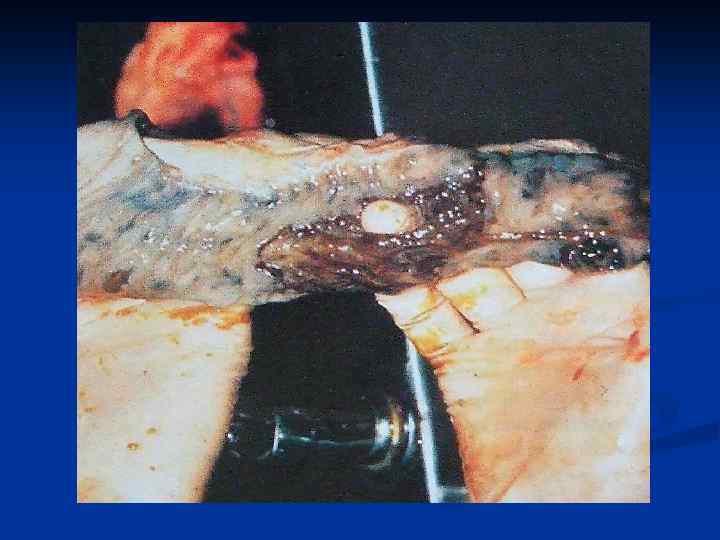
 Патогенез n n n третий ( 3 -я неделя) период начинается отторжением некротизированных элементов лиімфоидной ткани и образованием язв; четвертый ( 4 -я неделя) характеризуется продолжением отторжения некротических масс из язв и формированием так называемых чистых язв; пятый ( 6 -я неделя) связанный с процессом заживления язв ( без образования рубцов). Чистые язвы пейеровых бляшек (четвертый период)
Патогенез n n n третий ( 3 -я неделя) период начинается отторжением некротизированных элементов лиімфоидной ткани и образованием язв; четвертый ( 4 -я неделя) характеризуется продолжением отторжения некротических масс из язв и формированием так называемых чистых язв; пятый ( 6 -я неделя) связанный с процессом заживления язв ( без образования рубцов). Чистые язвы пейеровых бляшек (четвертый период)
 Клиника Брюшной тиф и идентичные к нему по патогенезу и клинической картине паратифы А и В относятся к общим заболеваниям с бактериемией, при которых патологические процессы и клинические проявления закономерно разворачиваются с четко выраженной цикличностью и стадийностью. .
Клиника Брюшной тиф и идентичные к нему по патогенезу и клинической картине паратифы А и В относятся к общим заболеваниям с бактериемией, при которых патологические процессы и клинические проявления закономерно разворачиваются с четко выраженной цикличностью и стадийностью. .
 Клиника n n n В течение брюшного тифа (паратифов А и В) выделяют следующие периоды (стадии): Первый, начальный – период нарастающих явлений (stadium incrementi); Второй период – период полного развития болезни (stadium fastigii); Третий период – период наивысшего напряжения болезни (stadium acme); Четвертый период - послабление клинических проявлений (stadium decrementi); Пятый период – выздоровление или реконвалесценции.
Клиника n n n В течение брюшного тифа (паратифов А и В) выделяют следующие периоды (стадии): Первый, начальный – период нарастающих явлений (stadium incrementi); Второй период – период полного развития болезни (stadium fastigii); Третий период – период наивысшего напряжения болезни (stadium acme); Четвертый период - послабление клинических проявлений (stadium decrementi); Пятый период – выздоровление или реконвалесценции.
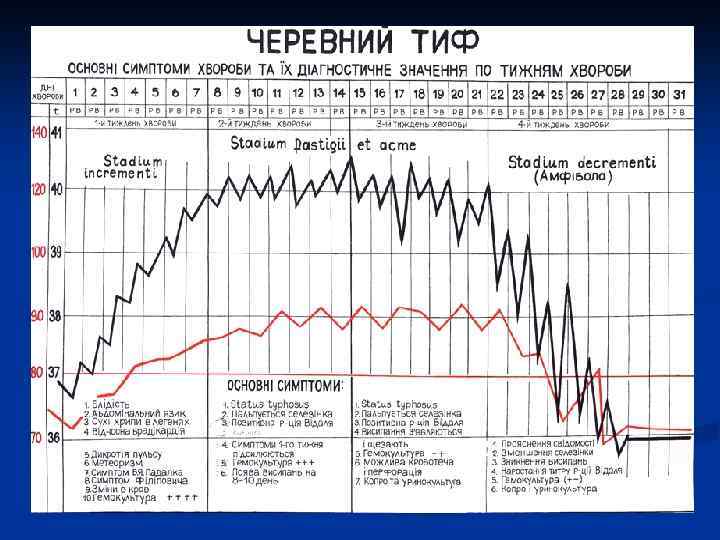
 Клиника n n Инкубационный период при брюшном тифе представляет в среднем 10 – 14 дней с колебанием от 7 до 25 дней. В первые дни больной как обычно остается на ногах, ощущая общее недомогание, отсутствие аппетита, головная боль. В дальнейшем самочувствие больного ухудшается, появляется значительная слабость, усиливается головная боль, добавляется бессонница, нередко больной вынужден лечь в кровать. Эта стадия длится около недели. Температура постепенно ступенчато поднимается, на 4 -6 день болезни достигает 39 -49º и в дальнейшем на некоторое время носит постоянный характер.
Клиника n n Инкубационный период при брюшном тифе представляет в среднем 10 – 14 дней с колебанием от 7 до 25 дней. В первые дни больной как обычно остается на ногах, ощущая общее недомогание, отсутствие аппетита, головная боль. В дальнейшем самочувствие больного ухудшается, появляется значительная слабость, усиливается головная боль, добавляется бессонница, нередко больной вынужден лечь в кровать. Эта стадия длится около недели. Температура постепенно ступенчато поднимается, на 4 -6 день болезни достигает 39 -49º и в дальнейшем на некоторое время носит постоянный характер.
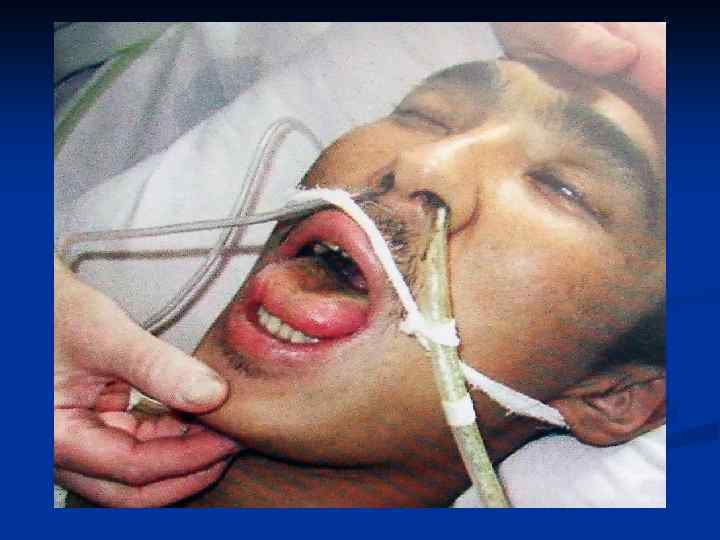
 Клиника При осмотре больного выявляют слабость, замедленные ответы на вопрос, бледность лица, слизистых оболочек. Кожа сухая, горячая. Язык постепенно укрывается сероватобеловатым налетом, становится толще, приобретая коническую форму, його края и кончик свободные от налета и имеют интенсивно-красный цвет ( «тифозный язык» ). При тяжелом периоде болезни язык становится сухим, на нем отбиваются следы зубов, спинка его покрыта сухим, почти черным налетом, от чего он в дальнейшем приобретает вид поджаренного ( так называемый «фулигинозный язык» ) иногда возникает покраснение и гиперплазия миндалин с островчатой некротизацией тканей и появлением язв (тифозная язвенная ангина Дюге).
Клиника При осмотре больного выявляют слабость, замедленные ответы на вопрос, бледность лица, слизистых оболочек. Кожа сухая, горячая. Язык постепенно укрывается сероватобеловатым налетом, становится толще, приобретая коническую форму, його края и кончик свободные от налета и имеют интенсивно-красный цвет ( «тифозный язык» ). При тяжелом периоде болезни язык становится сухим, на нем отбиваются следы зубов, спинка его покрыта сухим, почти черным налетом, от чего он в дальнейшем приобретает вид поджаренного ( так называемый «фулигинозный язык» ) иногда возникает покраснение и гиперплазия миндалин с островчатой некротизацией тканей и появлением язв (тифозная язвенная ангина Дюге).
 Клиника n n С первых дней заболевания возникает относительная брадикардия. Так, часто при температуре 39 -40º градусов в больных на брюшной тиф количество пульсовых толчков не превышает 80 -86 на минуту. Может появляться дикротия пульса. Живот сдут. В связи с возникновением регионарного лимфаденита определяется укорочения перкуторного звука в правом подвздошном участке сравнительно с левой (симптом Падалки), слепая кишка бурчит. Имеют место метеоризм и запоры. Начало второй недели заболевания характеризуется интенсивным развитием всех болезненных явлений (st. fastigii). Головная боль, локализованная в затылочном участке, в объединении с бессонницей становится невыносимой. Усиливаются симптомы интоксикации, которые сопровождаются помрачением сознания, галлюцинациями (status typhosus).
Клиника n n С первых дней заболевания возникает относительная брадикардия. Так, часто при температуре 39 -40º градусов в больных на брюшной тиф количество пульсовых толчков не превышает 80 -86 на минуту. Может появляться дикротия пульса. Живот сдут. В связи с возникновением регионарного лимфаденита определяется укорочения перкуторного звука в правом подвздошном участке сравнительно с левой (симптом Падалки), слепая кишка бурчит. Имеют место метеоризм и запоры. Начало второй недели заболевания характеризуется интенсивным развитием всех болезненных явлений (st. fastigii). Головная боль, локализованная в затылочном участке, в объединении с бессонницей становится невыносимой. Усиливаются симптомы интоксикации, которые сопровождаются помрачением сознания, галлюцинациями (status typhosus).
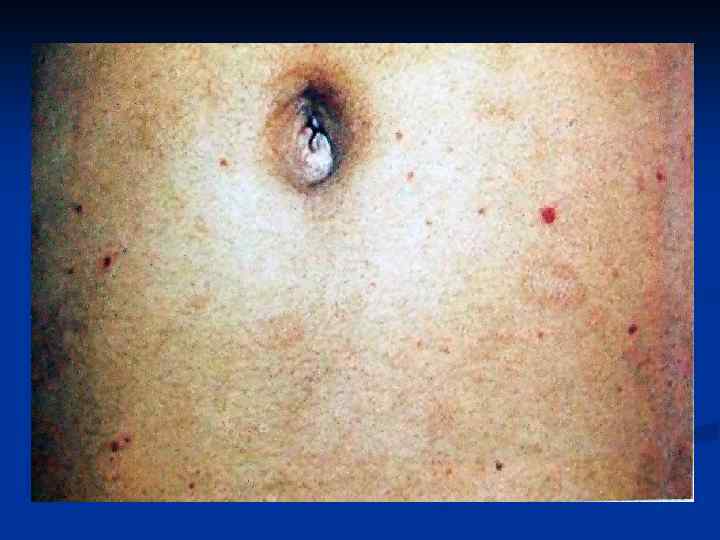
 Клиника n n На второй недели возникает типичный для брюшного тифа признак – на коже живота, боковых частях грудной клетки, иногда в других местах появляются розеолы (рис. 12 -2). Эти элементы сыпи имеют вид отдельных пятнышек розового или красного цвета, круглой или овальной формы с четкими контурами, размером 2 -3 мм (иногда 5 мм) в диаметре. Розеолы повышаются над уровнем кожи, исчезают при нажатие пальцем или растягивании кожи. Как правило, розеол бывает мало (5 -15). Каждый элемент сыпи после существования от нескольких часов до 3 -6 дней исчезает, оставляя временами на своем месте желтоватую или грязноватую окраски. Для брюшного тифа довольно типичным есть повторное высыпание розеол. В 10 – 30 % случаев розеол не бывает, поэтому их отсутствие не дает еще оснований для исключения диагноза брюшного тифа. Вместе с тем, появление геморрагического характера сыпи указывает на неблагоприятный прогноз данного случая.
Клиника n n На второй недели возникает типичный для брюшного тифа признак – на коже живота, боковых частях грудной клетки, иногда в других местах появляются розеолы (рис. 12 -2). Эти элементы сыпи имеют вид отдельных пятнышек розового или красного цвета, круглой или овальной формы с четкими контурами, размером 2 -3 мм (иногда 5 мм) в диаметре. Розеолы повышаются над уровнем кожи, исчезают при нажатие пальцем или растягивании кожи. Как правило, розеол бывает мало (5 -15). Каждый элемент сыпи после существования от нескольких часов до 3 -6 дней исчезает, оставляя временами на своем месте желтоватую или грязноватую окраски. Для брюшного тифа довольно типичным есть повторное высыпание розеол. В 10 – 30 % случаев розеол не бывает, поэтому их отсутствие не дает еще оснований для исключения диагноза брюшного тифа. Вместе с тем, появление геморрагического характера сыпи указывает на неблагоприятный прогноз данного случая.
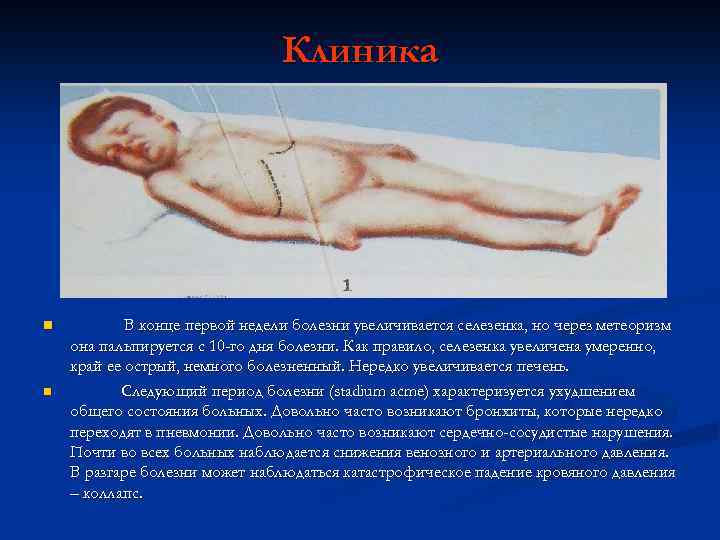 Клиника n n В конце первой недели болезни увеличивается селезенка, но через метеоризм она пальпируется с 10 -го дня болезни. Как правило, селезенка увеличена умеренно, край ее острый, немного болезненный. Нередко увеличивается печень. Следующий период болезни (stadium acme) характеризуется ухудшением общего состояния больных. Довольно часто возникают бронхиты, которые нередко переходят в пневмонии. Довольно часто возникают сердечно-сосудистые нарушения. Почти во всех больных наблюдается снижения венозного и артериального давления. В разгаре болезни может наблюдаться катастрофическое падение кровяного давления – коллапс.
Клиника n n В конце первой недели болезни увеличивается селезенка, но через метеоризм она пальпируется с 10 -го дня болезни. Как правило, селезенка увеличена умеренно, край ее острый, немного болезненный. Нередко увеличивается печень. Следующий период болезни (stadium acme) характеризуется ухудшением общего состояния больных. Довольно часто возникают бронхиты, которые нередко переходят в пневмонии. Довольно часто возникают сердечно-сосудистые нарушения. Почти во всех больных наблюдается снижения венозного и артериального давления. В разгаре болезни может наблюдаться катастрофическое падение кровяного давления – коллапс.
 Осложнения n n На третьей неделе болезни могут возникать такие грозные осложнения перфорация кишки, кишечное кровотечение, , как инфекционно-токсический шок. К неспецифичным осложнениям относится пневмония, менингит, миокардит, тромбофлебит, артрит, пиелонефрит, цистит, остеомиелит и др. . Перфорация кишечника встречается в 0, 5 -8% случаев. Это осложнение может возникать и в более ранние сроки ( 11 -13 й день болезни). При антибиотикотерапии перфорация кишечника может возникать даже при нормальной температуре тела на фоне удовлетворительного состояния больного. Этому осложнению содействуют увеличение метеоризма, ускорение перистальтики с проносами, нарушение режима больным (например, преждевременное вставание из кровати).
Осложнения n n На третьей неделе болезни могут возникать такие грозные осложнения перфорация кишки, кишечное кровотечение, , как инфекционно-токсический шок. К неспецифичным осложнениям относится пневмония, менингит, миокардит, тромбофлебит, артрит, пиелонефрит, цистит, остеомиелит и др. . Перфорация кишечника встречается в 0, 5 -8% случаев. Это осложнение может возникать и в более ранние сроки ( 11 -13 й день болезни). При антибиотикотерапии перфорация кишечника может возникать даже при нормальной температуре тела на фоне удовлетворительного состояния больного. Этому осложнению содействуют увеличение метеоризма, ускорение перистальтики с проносами, нарушение режима больным (например, преждевременное вставание из кровати).
 Осложнения n n При брюшном тифе перфорация и возникающий вследствие этого перитонит не всегда служат причиной картины « острого живота» ( в отличие от перфорации язвы желудка, двенадцатиперстной кишки и др. ). Это связано с тем, что при довольно выразительной тифозной интоксикации, которая значительно подавляет центральную нервную систему, основной признак прорыва – болевой синдром , больной не всегда замечает. Вместе с тем, на возникновение перфорации кишечника в больного на брюшной тиф будут указывать такие данные, как положительный симптом Щеткина-Блюмберга, исчезновение печеночной тупости, появление нейтрофильного лейкоцитоза, а при рентгенологическом исследовании – наличие воздуха под диафрагмой.
Осложнения n n При брюшном тифе перфорация и возникающий вследствие этого перитонит не всегда служат причиной картины « острого живота» ( в отличие от перфорации язвы желудка, двенадцатиперстной кишки и др. ). Это связано с тем, что при довольно выразительной тифозной интоксикации, которая значительно подавляет центральную нервную систему, основной признак прорыва – болевой синдром , больной не всегда замечает. Вместе с тем, на возникновение перфорации кишечника в больного на брюшной тиф будут указывать такие данные, как положительный симптом Щеткина-Блюмберга, исчезновение печеночной тупости, появление нейтрофильного лейкоцитоза, а при рентгенологическом исследовании – наличие воздуха под диафрагмой.
 Осложнения n n Эрозия сосудов на дне брюшнотифозной язвы может служить причиной кишечного кровотечения. Возникновению последнего содействуют метеоризмы, а также отливы крови в брюшную полость в результате угнетения брюшного нерва, сниженное оседания крови, замедленное образование тромбоцитов ( вследствие тромбоцитопении). Основные клинические проявления кишечного кровотечения: снижение температуры тела к нормы и даже ниже и тахикардия ( «чорт ов крест» ), снижение артериального давления, прояснение сознания, нарастание бледности кожи и слизистых оболочек. При массивном у кровотечению усиливается перистальтика кишок и в кале может появляться свежая кровь. Но этот прямой признак кровотечения нередко опаздывает ( в связи с запором). Кал большей частью бывает редким, дегтеобразным (melaena). Лабораторными признаками кишечного кровотечения является снижения количества эритроцитов и гемоглобина в крови и положительная реакция Грегерсена в кале.
Осложнения n n Эрозия сосудов на дне брюшнотифозной язвы может служить причиной кишечного кровотечения. Возникновению последнего содействуют метеоризмы, а также отливы крови в брюшную полость в результате угнетения брюшного нерва, сниженное оседания крови, замедленное образование тромбоцитов ( вследствие тромбоцитопении). Основные клинические проявления кишечного кровотечения: снижение температуры тела к нормы и даже ниже и тахикардия ( «чорт ов крест» ), снижение артериального давления, прояснение сознания, нарастание бледности кожи и слизистых оболочек. При массивном у кровотечению усиливается перистальтика кишок и в кале может появляться свежая кровь. Но этот прямой признак кровотечения нередко опаздывает ( в связи с запором). Кал большей частью бывает редким, дегтеобразным (melaena). Лабораторными признаками кишечного кровотечения является снижения количества эритроцитов и гемоглобина в крови и положительная реакция Грегерсена в кале.
 Рецидивы В некоторых больных, как обічно на протяжении двух недель, после нормализации температуры тела снова появляются клинические симптомы, характерные для брюшного тифа, что связано с недостаточностью процессов иммунитета. Болезненный процесс восстанавливается и снова повторяет все фазы своего развития. При тяжелых формах болезни рецидивы возникают чаще, чем при легких. Рецидивы могут быть как единичными, так и повторными. Клиническая картина рецидива повторяет все признаки, присущие брюшному тифу. При рецидивах в кишечнике возникают такие же изменения, как и при основном процессе: иногда наблюдаются кишечные кровотечения и перфорации. Существуют определенные признаки, которые прибавляют возможность предусмотреть возникновение рецидива: продолжительный субфебрилитет после окончания периода лихорадки, отсутствие нормализации размеров селезенки, тахикардия, анэозинофилия, отсутствие аппетита в безлихорадочный период болезни. Ни один из приведенных симптомов, взятый отдельно, не может быть прогностическим признаком, лишь в совокупности они помогают предусмотреть возникновение рецидива.
Рецидивы В некоторых больных, как обічно на протяжении двух недель, после нормализации температуры тела снова появляются клинические симптомы, характерные для брюшного тифа, что связано с недостаточностью процессов иммунитета. Болезненный процесс восстанавливается и снова повторяет все фазы своего развития. При тяжелых формах болезни рецидивы возникают чаще, чем при легких. Рецидивы могут быть как единичными, так и повторными. Клиническая картина рецидива повторяет все признаки, присущие брюшному тифу. При рецидивах в кишечнике возникают такие же изменения, как и при основном процессе: иногда наблюдаются кишечные кровотечения и перфорации. Существуют определенные признаки, которые прибавляют возможность предусмотреть возникновение рецидива: продолжительный субфебрилитет после окончания периода лихорадки, отсутствие нормализации размеров селезенки, тахикардия, анэозинофилия, отсутствие аппетита в безлихорадочный период болезни. Ни один из приведенных симптомов, взятый отдельно, не может быть прогностическим признаком, лишь в совокупности они помогают предусмотреть возникновение рецидива.
 Рецидивы n n n n Появлению рецидивов содействуют: присоединение другого заболевания; нарушение диеты; преждевременное вставание из кровати; желудочно-кишечные нарушения; недостаточное питание (дефицит в пище основных пищевых ингредиентов и особенно витаминов, которые приводят к истощению больного); поздняя госпитализация; психические травмы. При лечение антибиотиками рецидивы возникают намного чаще, чем в тех больных, которые находятся на симптоматичном лечении. При брюшном тифе отличают следующие типы температурных кривых: 1) волнообразная (кривая Боткина); 2) типа трапеции (кривая Вундерлиха); 3) типа « наклонной плоскости» (кривая Кильдюшевского); 4) гектическая(кривая Эллера); 5) неправильную.
Рецидивы n n n n Появлению рецидивов содействуют: присоединение другого заболевания; нарушение диеты; преждевременное вставание из кровати; желудочно-кишечные нарушения; недостаточное питание (дефицит в пище основных пищевых ингредиентов и особенно витаминов, которые приводят к истощению больного); поздняя госпитализация; психические травмы. При лечение антибиотиками рецидивы возникают намного чаще, чем в тех больных, которые находятся на симптоматичном лечении. При брюшном тифе отличают следующие типы температурных кривых: 1) волнообразная (кривая Боткина); 2) типа трапеции (кривая Вундерлиха); 3) типа « наклонной плоскости» (кривая Кильдюшевского); 4) гектическая(кривая Эллера); 5) неправильную.
 Клиническая классификация брюшного тифа Осложнения: Клинические формы: n n типичная; атипичная – абортивная, стертая (амбулаторный и самый легкий тиф), невыявленная (афебрильний тиф), замаскированные (пневмотиф, менинготиф, колотиф, нефротиф, септическая и гастроэнтеритическая форма). Течение: n n n легкое, средней тяжести, тяжелое, с обострениями, с рецидивами. n n n кишечное кровотечение, перфорация кишки, инфекционно-токсический шок та др. Бактерионосительство: n n - реконвалисцентное, - хроническое.
Клиническая классификация брюшного тифа Осложнения: Клинические формы: n n типичная; атипичная – абортивная, стертая (амбулаторный и самый легкий тиф), невыявленная (афебрильний тиф), замаскированные (пневмотиф, менинготиф, колотиф, нефротиф, септическая и гастроэнтеритическая форма). Течение: n n n легкое, средней тяжести, тяжелое, с обострениями, с рецидивами. n n n кишечное кровотечение, перфорация кишки, инфекционно-токсический шок та др. Бактерионосительство: n n - реконвалисцентное, - хроническое.
 Особенности течения паратифов А и В n n n Патогенез и патоморфологические изменения при паратифах подобные брюшному тифу, а на основе клинических проявлений в большинстве случаев провести дифференциальную диагностику между тифом и паратифами невозможно. Вместе с тем, определенная совокупность симптомов иногда может помочь в диагностике. Паратиф Аимеет такие особенности: острое начало с часто выраженным ознобом, потливостью, лихорадкой неправильного типа; густая розеолезно-папулезная иногда кореподобная или петехиальная сыпь, гиперемия кожи, инъекция склер, признаки поражения дыхательных путей (боль в горле, осыплость голоса, кашель). При паратифе источником инфекции, кроме человека, могут быть В свейские животные – рогатый скот, свиньи, птицы. Заболевания часто начинается остро с гастроинтестинального синдрома – тошноты, рвоты, поноса. Иногда имеет место кратковременное течение, без сыпи. Следует заметить, что приведенные выше признаки не имеют существенного дифференциально- диагностического значения и часто оцениваются лишь ретроспективно.
Особенности течения паратифов А и В n n n Патогенез и патоморфологические изменения при паратифах подобные брюшному тифу, а на основе клинических проявлений в большинстве случаев провести дифференциальную диагностику между тифом и паратифами невозможно. Вместе с тем, определенная совокупность симптомов иногда может помочь в диагностике. Паратиф Аимеет такие особенности: острое начало с часто выраженным ознобом, потливостью, лихорадкой неправильного типа; густая розеолезно-папулезная иногда кореподобная или петехиальная сыпь, гиперемия кожи, инъекция склер, признаки поражения дыхательных путей (боль в горле, осыплость голоса, кашель). При паратифе источником инфекции, кроме человека, могут быть В свейские животные – рогатый скот, свиньи, птицы. Заболевания часто начинается остро с гастроинтестинального синдрома – тошноты, рвоты, поноса. Иногда имеет место кратковременное течение, без сыпи. Следует заметить, что приведенные выше признаки не имеют существенного дифференциально- диагностического значения и часто оцениваются лишь ретроспективно.
 Лабораторная диагностика n n Надежным и наиболее ранним средством лабораторной диагностики брюшного тифа и паратифов есть бактериологическое исследованиеметодом – крови гемокультуры. С этой целью в лихорадочный период тщательно следуя правилам асептики, делают посев крови с вены на желчный бульон или среду Раппопорта (а при их отсутствии – на стерильную дистиллированную воду (метод Клодницкого) или стерильную водопроводную воду (метод Самсонова) в соотношении 1: 10. На 1 -ой недели заболевания необходимо взять 10 мл крови, а каждой следущей недели увеличивать ее количество на 5 мл (15, 20, 25 мл). Выделение гемокультури является наиболее эффективным на 1 - ой недели болезни, но с диагностической целью исследования осуществляют во все периоды температурной реакции. В поздний период болезни ( с 10 -12 дня) с целью диагностики, так и для контроля за реконвалесценцией проводят бактериологические исследования испражнений (копрокультура) и мочи (уринокультура). Дуоденальное содержимое (билинокультура) и исследуют после 10 -го дня нормальной температуры, с целью выявления бактерионосительства. Для выделения возбудителя можно проводить посев материала из розеол (розеолокультура) и костного мозга (миелокультура). Однако, эти методы являются технически более сложными, а существенных преимуществ перед методом гемокультуры не имеют.
Лабораторная диагностика n n Надежным и наиболее ранним средством лабораторной диагностики брюшного тифа и паратифов есть бактериологическое исследованиеметодом – крови гемокультуры. С этой целью в лихорадочный период тщательно следуя правилам асептики, делают посев крови с вены на желчный бульон или среду Раппопорта (а при их отсутствии – на стерильную дистиллированную воду (метод Клодницкого) или стерильную водопроводную воду (метод Самсонова) в соотношении 1: 10. На 1 -ой недели заболевания необходимо взять 10 мл крови, а каждой следущей недели увеличивать ее количество на 5 мл (15, 20, 25 мл). Выделение гемокультури является наиболее эффективным на 1 - ой недели болезни, но с диагностической целью исследования осуществляют во все периоды температурной реакции. В поздний период болезни ( с 10 -12 дня) с целью диагностики, так и для контроля за реконвалесценцией проводят бактериологические исследования испражнений (копрокультура) и мочи (уринокультура). Дуоденальное содержимое (билинокультура) и исследуют после 10 -го дня нормальной температуры, с целью выявления бактерионосительства. Для выделения возбудителя можно проводить посев материала из розеол (розеолокультура) и костного мозга (миелокультура). Однако, эти методы являются технически более сложными, а существенных преимуществ перед методом гемокультуры не имеют.
 Лабораторная диагностика n n Серологические методы подтверждения брюшного тифа играют меньшую роль в диагностике, чем бактериологический метод, вне как результаты, полученные с помощью реакций Видаля и РНГА, носят ретроспективный характер. Обязательная постановка этих реакций в динамике (диагностический титр 1: 200 и выше). Кроме того, РНГА с цистеином используется для размежевания хронического и транзиторного бактерионосительства. В последнее время предложенны новые специфические и довольно чувствительные методы выявления антител и антигенов микробов брючного тифа: полимеразная цепная реакция (ПЦР), иммуноферментный анализ (ИФА), реакция встречного иммуноэлектрофорезу (ВИЭФ), радиоиммунный анализ (РИА), реакция коаглютинации (РКА), реакция О-агрегатгемаглютинации (О-АГА). Учитывая высокую чувствительность этих методов (90 – 95 %), целесообразно использовать их для ранней диагностики.
Лабораторная диагностика n n Серологические методы подтверждения брюшного тифа играют меньшую роль в диагностике, чем бактериологический метод, вне как результаты, полученные с помощью реакций Видаля и РНГА, носят ретроспективный характер. Обязательная постановка этих реакций в динамике (диагностический титр 1: 200 и выше). Кроме того, РНГА с цистеином используется для размежевания хронического и транзиторного бактерионосительства. В последнее время предложенны новые специфические и довольно чувствительные методы выявления антител и антигенов микробов брючного тифа: полимеразная цепная реакция (ПЦР), иммуноферментный анализ (ИФА), реакция встречного иммуноэлектрофорезу (ВИЭФ), радиоиммунный анализ (РИА), реакция коаглютинации (РКА), реакция О-агрегатгемаглютинации (О-АГА). Учитывая высокую чувствительность этих методов (90 – 95 %), целесообразно использовать их для ранней диагностики.
 Лабораторная диагностика n В первые 2 -3 дня брюшного тифа в крови больных может наблюдаться незначительный лейкоцитоз, который в дальнейшем меняется на лейкопению с ан- или г ипоэозинофилией, относительны лимфа- и моноцитозом. Кроме того, имеет место тромбоцитопения, умеренное увеличение СОЕ. При паратифе А гемограмма характеризуется нормоцитозом или лейкоцитозом из лимфоцитозом, паратифе В – нейтрофильный лейкоцитоз.
Лабораторная диагностика n В первые 2 -3 дня брюшного тифа в крови больных может наблюдаться незначительный лейкоцитоз, который в дальнейшем меняется на лейкопению с ан- или г ипоэозинофилией, относительны лимфа- и моноцитозом. Кроме того, имеет место тромбоцитопения, умеренное увеличение СОЕ. При паратифе А гемограмма характеризуется нормоцитозом или лейкоцитозом из лимфоцитозом, паратифе В – нейтрофильный лейкоцитоз.
 Диагноз n n n Заподозрить брюшной тиф или паратифы А и В можно на основе эпидемиолог эпидемиоло (контакт с брюшнотифозным паратифозным больным или бактерионосителем, или свидетельство относительно водного или пищевого пути передачи инфекции) и клин данных. К клиническим данным, которые имеют самое большое значение для установле диагноза в первые 5 -6 дней от начала заболевания, нужно отнести: (70 % ое постепенн больных) начало заболевания с нарастанием температуры, головная боль, слабость, повышенная утомляемостьухудшение сна и аппетита, апатия, адинамия, бледность кожн , покровов, относительная брадикардия, иногда дикрот «абдоминальный» язык, ия пульса, метеоризм, рчание и бол у езненностьправом в подвздошном участке, положительный симптом Падалки, запоры, с 4 – 5 дня болезни соответствующие изменения в Если же ме. гемограм присоединя характерные симптомы брюшного тифа (увеличение печени, селезенки ю тся розеолы), клиническая диагностика. облегчается Установление правильного диагноза нередко вызывает определенные трудност при ати пичны формах брюшного тифа. Поэтому каждый случай невыясненной лихор х продолжительностью больше 3 -х дней требует проведения соответствующих лаборат исследований, среди которых абсолютным и ранним подтверждениям диагноза есть п результата положительной брюшнотифозной гемокультуры.
Диагноз n n n Заподозрить брюшной тиф или паратифы А и В можно на основе эпидемиолог эпидемиоло (контакт с брюшнотифозным паратифозным больным или бактерионосителем, или свидетельство относительно водного или пищевого пути передачи инфекции) и клин данных. К клиническим данным, которые имеют самое большое значение для установле диагноза в первые 5 -6 дней от начала заболевания, нужно отнести: (70 % ое постепенн больных) начало заболевания с нарастанием температуры, головная боль, слабость, повышенная утомляемостьухудшение сна и аппетита, апатия, адинамия, бледность кожн , покровов, относительная брадикардия, иногда дикрот «абдоминальный» язык, ия пульса, метеоризм, рчание и бол у езненностьправом в подвздошном участке, положительный симптом Падалки, запоры, с 4 – 5 дня болезни соответствующие изменения в Если же ме. гемограм присоединя характерные симптомы брюшного тифа (увеличение печени, селезенки ю тся розеолы), клиническая диагностика. облегчается Установление правильного диагноза нередко вызывает определенные трудност при ати пичны формах брюшного тифа. Поэтому каждый случай невыясненной лихор х продолжительностью больше 3 -х дней требует проведения соответствующих лаборат исследований, среди которых абсолютным и ранним подтверждениям диагноза есть п результата положительной брюшнотифозной гемокультуры.
 Дифференциальный диагноз В связи с полиморфизмом клинических проявлений брюшного тифа его необходимо дифференциировать с такими заболеваниями, как грипп, аденовирусная инфекция, пневмония, милиарный туберкулез, инфекционный мононуклеоз, высыпной тиф, малярия, бруцеллез, сепсис, трихинеллез, сальмонеллез, кишечный иерсениоз, орнитоз, болезнь легионеров, лимфогранулематоз, лихорадка КУ.
Дифференциальный диагноз В связи с полиморфизмом клинических проявлений брюшного тифа его необходимо дифференциировать с такими заболеваниями, как грипп, аденовирусная инфекция, пневмония, милиарный туберкулез, инфекционный мононуклеоз, высыпной тиф, малярия, бруцеллез, сепсис, трихинеллез, сальмонеллез, кишечный иерсениоз, орнитоз, болезнь легионеров, лимфогранулематоз, лихорадка КУ.
 Дифференциальный диагноз n n Грипп, отличие от брюшного тифа, начинается более остро в есть боль в участке лба, надбровных дуг, во всем теле, боль при движениях глазными яблоками, светобоязнь, слезотечение, потлив ломота в мышцах и суставах, гиперемия и зернистость мягкого не гиперемия и одутловатость лица; возникновение в дальнейшем катаральных явлений в верхних дыхательных путях. К тому же, продолжительность лихорадочного периода при гриппе не превышает недели. Аденовирусное заболевание отличается от брюшного тифа наличием острого начала болезни, катаральных явлений (насморк в горле) с первых дней болезни, увеличение м подчелюстных мфоузлв, ил о коньюктивиту, слезотечения.
Дифференциальный диагноз n n Грипп, отличие от брюшного тифа, начинается более остро в есть боль в участке лба, надбровных дуг, во всем теле, боль при движениях глазными яблоками, светобоязнь, слезотечение, потлив ломота в мышцах и суставах, гиперемия и зернистость мягкого не гиперемия и одутловатость лица; возникновение в дальнейшем катаральных явлений в верхних дыхательных путях. К тому же, продолжительность лихорадочного периода при гриппе не превышает недели. Аденовирусное заболевание отличается от брюшного тифа наличием острого начала болезни, катаральных явлений (насморк в горле) с первых дней болезни, увеличение м подчелюстных мфоузлв, ил о коньюктивиту, слезотечения.
 Дифференциальный диагноз n n Для пневмонии отличие отбрюшнотифа, характерны: , в го раннее появление кашля (иногда с первых дней болезни, гипереми тахикардия, признаки дыхательной недостаточности (одышка, ци нейтро и фи ф льный лейкоцитоз при наличии эозинофилов в крови, соответствующие данные рентгенологического исследования. В большинстве случаев милиарного туберкулеза можно констатировать наличие одышки, частого пульса, цианоза, измене легких (которые иногда определяются лишь рентгенографически) изменений глазного дна, нейтрофильозу. Существенное значение дифференциальной диагностике играют соответствующие бактериологические исследования.
Дифференциальный диагноз n n Для пневмонии отличие отбрюшнотифа, характерны: , в го раннее появление кашля (иногда с первых дней болезни, гипереми тахикардия, признаки дыхательной недостаточности (одышка, ци нейтро и фи ф льный лейкоцитоз при наличии эозинофилов в крови, соответствующие данные рентгенологического исследования. В большинстве случаев милиарного туберкулеза можно констатировать наличие одышки, частого пульса, цианоза, измене легких (которые иногда определяются лишь рентгенографически) изменений глазного дна, нейтрофильозу. Существенное значение дифференциальной диагностике играют соответствующие бактериологические исследования.
 Дифференциальный диагноз n n Инфекционный мононуклеоз характеризуется острым началом, генерал изованной мфаденопат , наличием полиморфной, нередко густ ли ией сыпи, желтухи, появлением атип мононуклеаров в крови ( свыше 10 ичных %). Привысыпном тифе имеет место острое начало заболевания, наступает быстрое разогревание организма (температура достигает высоких цифр на 2 -3 -4 день болезни, с постоянным характером в дальнейшем), в поведении больного превалирует активность, иногда агрессивность. Из других проявлений высыпного тифа нужно отмети одутловатость, гиперемия лица, инъекция сосудов склер, симптом Ки Авцина, полиморфную, нередко – розеолезную петехиальную сыпь, тахикардию, лейкоцитоз в период разгара болезни. Диагноз решают бактериологические и серологические исследования.
Дифференциальный диагноз n n Инфекционный мононуклеоз характеризуется острым началом, генерал изованной мфаденопат , наличием полиморфной, нередко густ ли ией сыпи, желтухи, появлением атип мононуклеаров в крови ( свыше 10 ичных %). Привысыпном тифе имеет место острое начало заболевания, наступает быстрое разогревание организма (температура достигает высоких цифр на 2 -3 -4 день болезни, с постоянным характером в дальнейшем), в поведении больного превалирует активность, иногда агрессивность. Из других проявлений высыпного тифа нужно отмети одутловатость, гиперемия лица, инъекция сосудов склер, симптом Ки Авцина, полиморфную, нередко – розеолезную петехиальную сыпь, тахикардию, лейкоцитоз в период разгара болезни. Диагноз решают бактериологические и серологические исследования.
 Дифференциальный диагноз n n Малярия имеет острое начало, а перепады температуры сопровождаются сильным ознобом; больной периодически потеет, есть выразительный гепато -лие нальный синдром, причем селезенка увеличивается раньше и более выражено, чем печен нарастает анемия, увеличивается уровень непрямого билирубина. Диагноз реша нахождение малярийных плазмодиев при паразитоскопии крови. Острый бруцеллез. Важное значение в установлении этого диагноза приобре эпидемиологический анамнез: контакт с больными животными, потребление необезвреженных молочных продуктов (молоко, брынза), наличие бруцеллезных в местности, где находился или находится больной, существенную роль в провед дифференциального диагноза играют и клинические признаки бруцеллеза: удовлетворительное самочувствие больного, которое не отвечает высоте и продолжительности лихорадки, выраженная потливость, интенсивные артралгич миалгическии и неврологические боли. Установить заключительный диагноз бру помогают серологические реакции Райта, Хеддельсона и кожно-аллергическая р Бюрне.
Дифференциальный диагноз n n Малярия имеет острое начало, а перепады температуры сопровождаются сильным ознобом; больной периодически потеет, есть выразительный гепато -лие нальный синдром, причем селезенка увеличивается раньше и более выражено, чем печен нарастает анемия, увеличивается уровень непрямого билирубина. Диагноз реша нахождение малярийных плазмодиев при паразитоскопии крови. Острый бруцеллез. Важное значение в установлении этого диагноза приобре эпидемиологический анамнез: контакт с больными животными, потребление необезвреженных молочных продуктов (молоко, брынза), наличие бруцеллезных в местности, где находился или находится больной, существенную роль в провед дифференциального диагноза играют и клинические признаки бруцеллеза: удовлетворительное самочувствие больного, которое не отвечает высоте и продолжительности лихорадки, выраженная потливость, интенсивные артралгич миалгическии и неврологические боли. Установить заключительный диагноз бру помогают серологические реакции Райта, Хеддельсона и кожно-аллергическая р Бюрне.
 Дифференциальный диагноз n n При проведении дифференциального диагноза брюшного тифа с сепсисом возникает необходимость установить ворота и очагпоследнего (ангина, назофаринг эндокардит). с ит, Для епсиса присущие частые и повторные озно тахикардия, эмболия и инфаркты, гемораг сыпи на коже и слизистых ические оболочках, бол езненность селезенки, поражение почек, в крови –ильо нейтроф з, значительно увеличенное СОЕ. Притрихинеллезе довольно важными проведении дифференциного диагноза есть анамнестичданные, которые дают аль еские возможность определить потребление больным недоваренной или раньше недожаренной свинины, , наличие заболеваний у других лиц, которые шинки потребляли такие продукты. К тому же, при трихинеллезе часто бывает отечность лица, особенноинтенсивная боль в мышцах, г век , иперэозинофилия.
Дифференциальный диагноз n n При проведении дифференциального диагноза брюшного тифа с сепсисом возникает необходимость установить ворота и очагпоследнего (ангина, назофаринг эндокардит). с ит, Для епсиса присущие частые и повторные озно тахикардия, эмболия и инфаркты, гемораг сыпи на коже и слизистых ические оболочках, бол езненность селезенки, поражение почек, в крови –ильо нейтроф з, значительно увеличенное СОЕ. Притрихинеллезе довольно важными проведении дифференциного диагноза есть анамнестичданные, которые дают аль еские возможность определить потребление больным недоваренной или раньше недожаренной свинины, , наличие заболеваний у других лиц, которые шинки потребляли такие продукты. К тому же, при трихинеллезе часто бывает отечность лица, особенноинтенсивная боль в мышцах, г век , иперэозинофилия.
 Дифференциальный диагноз n n Сальмонеллез (тифопод обное течение ) отличается от брюшного тифа острым началом, ранним появлением , болей в животе, рвоты поноса, изменениями в гемограмме (лейкоцитоз, нейтрофилез). Достоверный дифференциальный диагноз возможный по результ бактериологических и серологических исследований (нахождение сальмонел соответствующих сероваров и антител к ним). Кишечный иерсениозправило, начинается остро, имеют , как место тошнота, рвота; испражнения носят водянистый характер, возникает гиперемия, припухлость ладони и стоп (симптом «перча носков» ), в ряде случаев – умеренная желтуха, фарингит, нейтрофильный лейкоцитоз, существенно увеличенная СОЕ.
Дифференциальный диагноз n n Сальмонеллез (тифопод обное течение ) отличается от брюшного тифа острым началом, ранним появлением , болей в животе, рвоты поноса, изменениями в гемограмме (лейкоцитоз, нейтрофилез). Достоверный дифференциальный диагноз возможный по результ бактериологических и серологических исследований (нахождение сальмонел соответствующих сероваров и антител к ним). Кишечный иерсениозправило, начинается остро, имеют , как место тошнота, рвота; испражнения носят водянистый характер, возникает гиперемия, припухлость ладони и стоп (симптом «перча носков» ), в ряде случаев – умеренная желтуха, фарингит, нейтрофильный лейкоцитоз, существенно увеличенная СОЕ.
 Дифференциальный диагноз n n Диагностика орнитоза облегчается хорошо собранным эпидемиологическим анамнезом, наличие таких клинических признаков острое начало болезни, потливость, сухой кашель, колющая боль в грудн клетке, одышка. Клинически и рентгенолог ически оказываются признаки интерстиц льно , а неочаговой иа й пневмонии. Подтвердить диагноз орнитоза можно серологическими реакциями орн ым антигеном или РГГА). СК с (Ритозн Для легионеллеза характерное острое, даже внезапное начало; часто наблюдаются тошнота, рвота, боль в животе, водянистые испражнения. возникает сухой кашель, который не приносит облегчения. В гемограмм нейтрофильный лейкоцитоз, резко увеличенная СОЕ. Решающее значен диагностике легионеллеза имеют данные серологического (иммунфлюоресцентного) и бактериологического обследования, полимер полиме цепная реакция.
Дифференциальный диагноз n n Диагностика орнитоза облегчается хорошо собранным эпидемиологическим анамнезом, наличие таких клинических признаков острое начало болезни, потливость, сухой кашель, колющая боль в грудн клетке, одышка. Клинически и рентгенолог ически оказываются признаки интерстиц льно , а неочаговой иа й пневмонии. Подтвердить диагноз орнитоза можно серологическими реакциями орн ым антигеном или РГГА). СК с (Ритозн Для легионеллеза характерное острое, даже внезапное начало; часто наблюдаются тошнота, рвота, боль в животе, водянистые испражнения. возникает сухой кашель, который не приносит облегчения. В гемограмм нейтрофильный лейкоцитоз, резко увеличенная СОЕ. Решающее значен диагностике легионеллеза имеют данные серологического (иммунфлюоресцентного) и бактериологического обследования, полимер полиме цепная реакция.
 Дифференциальный диагноз n n Прилихорадке мало меняется нейрохпсихический статус, болезн Ку начинается остро. Характерны: боль в мышцах, потливость, гиперемия л слизистой ротоглотки с энантемами, инъекция сосудов склер, иногда ретроорб итальная боль, которая усиливается при движениях глазными яблоками. При рентгенологическом исследовании находят очаговые изм легких, увеличенные лимфатические узлы средостения. Лабораторное подтверждение лихорадки Ку осуществляется с помощью серологически (РСК с риккетсиями Бернета, реакция непрямоц иммунофлюоресценци Лимфогранулематоз характеризуется потливостью, зудением кожи, увеличением тех или других лимфатических узлов (периферических, медиастинальных), эозинофилией, тенденцией к лимфопении. Важную р играет гистологическое исследование биоптатов лимфатических узлов, компьютерная томография.
Дифференциальный диагноз n n Прилихорадке мало меняется нейрохпсихический статус, болезн Ку начинается остро. Характерны: боль в мышцах, потливость, гиперемия л слизистой ротоглотки с энантемами, инъекция сосудов склер, иногда ретроорб итальная боль, которая усиливается при движениях глазными яблоками. При рентгенологическом исследовании находят очаговые изм легких, увеличенные лимфатические узлы средостения. Лабораторное подтверждение лихорадки Ку осуществляется с помощью серологически (РСК с риккетсиями Бернета, реакция непрямоц иммунофлюоресценци Лимфогранулематоз характеризуется потливостью, зудением кожи, увеличением тех или других лимфатических узлов (периферических, медиастинальных), эозинофилией, тенденцией к лимфопении. Важную р играет гистологическое исследование биоптатов лимфатических узлов, компьютерная томография.
 Дифференциальный диагноз n n В связи с наличием лихорадки в отдельных случаях в инфекционный стационар ошибке направляются больные на злокачественные опухоли разной локализации ( опухоли желудкаподжелудочной железы, толстой кишки, печени, легких). Такие больные , подлежат лабораторному и инструментальному (рентгенологическому, эндоскопи и т. д. ) обследованию как в инфекционном, так и в стационарах другого профиля (гастроэнтерологическому, хирургическому и др. ). Дифференциация брюшного тифа от паратифов А и В основывается на результатах лабораторных исследований; диагностические погрешности в этих с не влияют на лечебную тактику и ведение больных в инфекционном стационаре
Дифференциальный диагноз n n В связи с наличием лихорадки в отдельных случаях в инфекционный стационар ошибке направляются больные на злокачественные опухоли разной локализации ( опухоли желудкаподжелудочной железы, толстой кишки, печени, легких). Такие больные , подлежат лабораторному и инструментальному (рентгенологическому, эндоскопи и т. д. ) обследованию как в инфекционном, так и в стационарах другого профиля (гастроэнтерологическому, хирургическому и др. ). Дифференциация брюшного тифа от паратифов А и В основывается на результатах лабораторных исследований; диагностические погрешности в этих с не влияют на лечебную тактику и ведение больных в инфекционном стационаре
 Лечение n n Все больные на брюшной тиф и паратифы А и В подлежат обязательной госпитализации. Лечение должно быть комплексным и включать режим, дие этиотропные и патогенетические средства. Режим острый период болезни и до 10 дня нормализации температур в тела – постельный, а при осложнениях – строго постельный. Необходимо ре обрабатывать ротовую полость, кожу, следить за работой кишок. Диета № 2 назначается с 1 -го дня пребывания в стационаре. Диета до быть энергетически ценной, механически и химически щадящей, не усилива усилив перистальтику кишок, исключать продукты и блюда, которые усиливают бродильные гнилостные процессы в них. Этиотропная терапия занимает ведущую роль в лечебном комплексе и должна назначаться немедленно, как только установлен диагноз брюшного тифа. Антибактериальная терапия должна проводиться беспрерывно к 10 -му дню нормальной температуры тела.
Лечение n n Все больные на брюшной тиф и паратифы А и В подлежат обязательной госпитализации. Лечение должно быть комплексным и включать режим, дие этиотропные и патогенетические средства. Режим острый период болезни и до 10 дня нормализации температур в тела – постельный, а при осложнениях – строго постельный. Необходимо ре обрабатывать ротовую полость, кожу, следить за работой кишок. Диета № 2 назначается с 1 -го дня пребывания в стационаре. Диета до быть энергетически ценной, механически и химически щадящей, не усилива усилив перистальтику кишок, исключать продукты и блюда, которые усиливают бродильные гнилостные процессы в них. Этиотропная терапия занимает ведущую роль в лечебном комплексе и должна назначаться немедленно, как только установлен диагноз брюшного тифа. Антибактериальная терапия должна проводиться беспрерывно к 10 -му дню нормальной температуры тела.
 Этиотропная терапия n n Эффективная антибактериальная терапия при брюшном тиф самых е – одно из больших достижений медицины ХХ в. В би ческую приблизительно 15 -20 % доанти оти эру больных на брюшной тиф умирало. Современная эра антибактериальной терапии на 1948 году, когда появилось первое сообщение об успешном применении хлорамфен иколу для лечения больных. Левомицетин (хлорамфен икол) продолжительное время было препаратом выбора для лечения больных на брюшной тиф и паратифы и остается стандартом, с которым могут быть сопоставимы все новые антибактериальные препараты. Терапия Терапи левомицетином брюшного тифа ( по 0, 5 – 0, 75 г/сутки, прио внутрьв приеме при ) сохранении чувствительности к нему возбудителя, уменьшает летальность при брюш тифе с 15 – 20 % приблизительно до 1%, а продолжительность лихорадки с 14 – 28 до 5 – дней. Вместе с тем, учитывая распространение резистентности S. typhi к колу, ихлорамфен ампици ну, гентом цин, высокий уровень рецидивов ( от 10 до 25 %) при лечении лли и у левомицетином, токсичным его действием на костный мозг, применение этих средств этиотропной терапии брюшного тифа, паратифов А и В потеряло свою ведущую рол Лобзин, 2003, 2005). Поэтому основными антимикробными препаратами при лечении больных на паратифозные заболевания в современных условиях есть (ципрофлоксацин, фторхинолоны офлоксацин и пефлоксацин).
Этиотропная терапия n n Эффективная антибактериальная терапия при брюшном тиф самых е – одно из больших достижений медицины ХХ в. В би ческую приблизительно 15 -20 % доанти оти эру больных на брюшной тиф умирало. Современная эра антибактериальной терапии на 1948 году, когда появилось первое сообщение об успешном применении хлорамфен иколу для лечения больных. Левомицетин (хлорамфен икол) продолжительное время было препаратом выбора для лечения больных на брюшной тиф и паратифы и остается стандартом, с которым могут быть сопоставимы все новые антибактериальные препараты. Терапия Терапи левомицетином брюшного тифа ( по 0, 5 – 0, 75 г/сутки, прио внутрьв приеме при ) сохранении чувствительности к нему возбудителя, уменьшает летальность при брюш тифе с 15 – 20 % приблизительно до 1%, а продолжительность лихорадки с 14 – 28 до 5 – дней. Вместе с тем, учитывая распространение резистентности S. typhi к колу, ихлорамфен ампици ну, гентом цин, высокий уровень рецидивов ( от 10 до 25 %) при лечении лли и у левомицетином, токсичным его действием на костный мозг, применение этих средств этиотропной терапии брюшного тифа, паратифов А и В потеряло свою ведущую рол Лобзин, 2003, 2005). Поэтому основными антимикробными препаратами при лечении больных на паратифозные заболевания в современных условиях есть (ципрофлоксацин, фторхинолоны офлоксацин и пефлоксацин).
 Этиотропная терапия n n n Ципрофлоксацин назначают по 500 – 750 мг 2 раза на день per os после еды. Для внутривенного введения ( при тяжелому или невозможности перорального приема) течение препарат вводят на протяжении 60 – 120 минут 2 раза на день по 200 – 400 мг. Офлоксацин применяют по 400 – 800 мг per os на прием или по 200 -400 мг внутр ивенно разав сутки. 2 Пефлоксацин вводят внутр ивенно 400 мг на 250 мл 5 % раствора глюкозы в по течение часа или принимают в о внутрьпо 400 мг, также дважды в сутки. Фторхнолонам и надо отдать предпочтение при лечении завозных случаев брюшных тифов и паратиф (Афганистан, Юго-Восточная Азия, Латинская Америка, Африка). К препаратам резерва относят цефалоспорини ІІІ поколени всего я, прежде цефтриаксон, который назначают по 1 – 2 гимышечно внутривенно 1 раз в сутки внутр или (максимум до 4 г, желательно в 2 введения по 2 г). В случаях тяжелого течения брюшного тифа возникает необходимость в проведен комбинированной терапии двумя и больше антибактериальными средствами. Рекоме объединять применение фторхинолонов с антианаэробными средствами (метронидаз цефалоспорини ІІІ поколения(цефтриаксон).
Этиотропная терапия n n n Ципрофлоксацин назначают по 500 – 750 мг 2 раза на день per os после еды. Для внутривенного введения ( при тяжелому или невозможности перорального приема) течение препарат вводят на протяжении 60 – 120 минут 2 раза на день по 200 – 400 мг. Офлоксацин применяют по 400 – 800 мг per os на прием или по 200 -400 мг внутр ивенно разав сутки. 2 Пефлоксацин вводят внутр ивенно 400 мг на 250 мл 5 % раствора глюкозы в по течение часа или принимают в о внутрьпо 400 мг, также дважды в сутки. Фторхнолонам и надо отдать предпочтение при лечении завозных случаев брюшных тифов и паратиф (Афганистан, Юго-Восточная Азия, Латинская Америка, Африка). К препаратам резерва относят цефалоспорини ІІІ поколени всего я, прежде цефтриаксон, который назначают по 1 – 2 гимышечно внутривенно 1 раз в сутки внутр или (максимум до 4 г, желательно в 2 введения по 2 г). В случаях тяжелого течения брюшного тифа возникает необходимость в проведен комбинированной терапии двумя и больше антибактериальными средствами. Рекоме объединять применение фторхинолонов с антианаэробными средствами (метронидаз цефалоспорини ІІІ поколения(цефтриаксон).
 Патогенетическая терапия n n Патогенетичская е терапия больных на брюшной тиф должна содействоват дезинтоксикации; повышению резистентности организма и стимуляции репаративных процессов, коррекции гомеостаза, профилактике и лечен осложнений. Для дезинтоксикации в легких случаях назначают питье в больши количествах ( до 2, 5 – 3 л/сутки), прием энтеросорбентов через 2 часа по пищи (этеродез 15 г/сут, угольные сорбенти – 90 г/сут), ингаляции кисло через носовой катетер по 45 – 60 мин 3 – 4 раза на день. При средне-тяже течение заболевания меры по борьбе с интоксикацией усиливаются парентеральным введением изотонических глюкоз- солевых растворов д 1, 6 (5 % раствор глюкозы, квартасоль, ацесоль, лактасоль), 5 – 10 % раство раств альбумина по 50 – 100 мл. В случаях тяжелого течения брюшного тифа лечения больных должно осуществляться в отделениях (палатах, боксах) интенсивной терапии, где проводится коррекция показателей гомеостаза гомеостаз
Патогенетическая терапия n n Патогенетичская е терапия больных на брюшной тиф должна содействоват дезинтоксикации; повышению резистентности организма и стимуляции репаративных процессов, коррекции гомеостаза, профилактике и лечен осложнений. Для дезинтоксикации в легких случаях назначают питье в больши количествах ( до 2, 5 – 3 л/сутки), прием энтеросорбентов через 2 часа по пищи (этеродез 15 г/сут, угольные сорбенти – 90 г/сут), ингаляции кисло через носовой катетер по 45 – 60 мин 3 – 4 раза на день. При средне-тяже течение заболевания меры по борьбе с интоксикацией усиливаются парентеральным введением изотонических глюкоз- солевых растворов д 1, 6 (5 % раствор глюкозы, квартасоль, ацесоль, лактасоль), 5 – 10 % раство раств альбумина по 50 – 100 мл. В случаях тяжелого течения брюшного тифа лечения больных должно осуществляться в отделениях (палатах, боксах) интенсивной терапии, где проводится коррекция показателей гомеостаза гомеостаз
 Патогенетическая терапия n При нарастании интоксикации назначают преднизолон (45 – 60 мг/д) перорально, коротким курсом (5 – 7 дней), проводят оксигенобаротерап тех случаях, когда лечение не ию. В дает положительных результатов на протяжении 3 -х суток, п микстеинфекциях, рецидивах заболевания, в комплексе лече мер показано применение методов эффективной терапии, в частности гемосорбции достижения положительного. Для эффекта достаточно 1– 2 процедуры. При протипоказаниях гемосорбции (угроза перфорации, кровотечение) проводят б щадящую процедуру – плазмосорбцию.
Патогенетическая терапия n При нарастании интоксикации назначают преднизолон (45 – 60 мг/д) перорально, коротким курсом (5 – 7 дней), проводят оксигенобаротерап тех случаях, когда лечение не ию. В дает положительных результатов на протяжении 3 -х суток, п микстеинфекциях, рецидивах заболевания, в комплексе лече мер показано применение методов эффективной терапии, в частности гемосорбции достижения положительного. Для эффекта достаточно 1– 2 процедуры. При протипоказаниях гемосорбции (угроза перфорации, кровотечение) проводят б щадящую процедуру – плазмосорбцию.
 Всем больным на тифозно -паратифозные заболевания назначают стимуляторы лейкопо и репаративных процессов (метилурацил по 0, 5 г или пентоксил по 0, 3 г 3 раза на де пищи), ангиопротекторы (аскорутин по 1 табл. 3 раза на день). При выразительной астенизации в период реконвалесценции показанные настойку элеутерококка, адаптогены – корню жень-шеня, лимонника китайского. Лечение инфекционно-токсического шока направлено на стабилизацию гемодинамики, нормализацию микроциркуляции, коррекцию нарушений метаболизма, электролитн баланса, устранение почечной недостаточности. С этой целью осуществляют инфуз кристалоидных растворов (квартасоль, лактосоль, раствор Рингера-Локка – до 1, 5 -2 л/сут), реополиглюкин или реоглюман (0, 5 – 1 л/сут), 5 – 10 % раствор альбумина (10 200 мл/сут), глюкокортикоиды ( до 10 – 20 мг преднизолона на 1 кг массы тела в сутк Вводят также гидрокарбонат натрия, гепарин, ингибиторы протеаз (контрикал, гор При необходимости применяют сердечно-сосудистые и мочегонные средства. Все и меры осуществляют под контролем состояния больгого, показателей ЦВД, пульса, артериального давления, кислотно-основного равновесия, баланса жидкости и элект
Всем больным на тифозно -паратифозные заболевания назначают стимуляторы лейкопо и репаративных процессов (метилурацил по 0, 5 г или пентоксил по 0, 3 г 3 раза на де пищи), ангиопротекторы (аскорутин по 1 табл. 3 раза на день). При выразительной астенизации в период реконвалесценции показанные настойку элеутерококка, адаптогены – корню жень-шеня, лимонника китайского. Лечение инфекционно-токсического шока направлено на стабилизацию гемодинамики, нормализацию микроциркуляции, коррекцию нарушений метаболизма, электролитн баланса, устранение почечной недостаточности. С этой целью осуществляют инфуз кристалоидных растворов (квартасоль, лактосоль, раствор Рингера-Локка – до 1, 5 -2 л/сут), реополиглюкин или реоглюман (0, 5 – 1 л/сут), 5 – 10 % раствор альбумина (10 200 мл/сут), глюкокортикоиды ( до 10 – 20 мг преднизолона на 1 кг массы тела в сутк Вводят также гидрокарбонат натрия, гепарин, ингибиторы протеаз (контрикал, гор При необходимости применяют сердечно-сосудистые и мочегонные средства. Все и меры осуществляют под контролем состояния больгого, показателей ЦВД, пульса, артериального давления, кислотно-основного равновесия, баланса жидкости и элект
 В случаях кишечного кровотечения больному на 12 – 24 ч назначают абсолютный покой в положении на спине, голод, ограничение количества жидкости (не б мл, чайными ложками). Расширение диеты возможное не раньше начала -го дня от 2 кровотечения; в рацион включают соки, желе. Из первых часов кровотечени и, кисел необходимо подвесить лед, который едва бы затрагивал переднюю брюшную Из медикаментозных средств применяют кальция хлорид, аминокапронов ую кислот фибриноген, этамзилат (дицинон), викасол. у, При массивных и повторных кровотечениях осуществляют переливание не доз (100 – 150 мл) одногрупной донорской крови, плазмы, тромбоцитарной м При перфорации кишечника необходимо хирургическое вмешательство, об которого (ушивание язв, резекция кишки) устанавливают после тщательной кишечника. В лечении хронического бактерионосительства применяют бактерицидные антибиотики, которые рекомендуют в комбинации с вакцинотерапией, лече сопутствующих заболеваний (хронические поражения желчных путей и поч
В случаях кишечного кровотечения больному на 12 – 24 ч назначают абсолютный покой в положении на спине, голод, ограничение количества жидкости (не б мл, чайными ложками). Расширение диеты возможное не раньше начала -го дня от 2 кровотечения; в рацион включают соки, желе. Из первых часов кровотечени и, кисел необходимо подвесить лед, который едва бы затрагивал переднюю брюшную Из медикаментозных средств применяют кальция хлорид, аминокапронов ую кислот фибриноген, этамзилат (дицинон), викасол. у, При массивных и повторных кровотечениях осуществляют переливание не доз (100 – 150 мл) одногрупной донорской крови, плазмы, тромбоцитарной м При перфорации кишечника необходимо хирургическое вмешательство, об которого (ушивание язв, резекция кишки) устанавливают после тщательной кишечника. В лечении хронического бактерионосительства применяют бактерицидные антибиотики, которые рекомендуют в комбинации с вакцинотерапией, лече сопутствующих заболеваний (хронические поражения желчных путей и поч
 Критерии выписки больного из стационара n n n Выписка из стационара реконвалесцентов, которые перенесли брюшной тиф (паратифы А и В), осуществляется после полного клинического выздоровления при нормальных общих анализах крови и мочи, показателей ЕКГ, а при необходимости и других исследований (рентгенологических и других), но не раньше 21 -го дня нормализации температуры тела. Обязательным условием выписки есть трехкратные бактериологические исследования кала и мочи с интервалами в 5 дней, которые проводят через 3 -4 дня после антибиотикотерапии. Необходимо также провести бактериологическое исследование желчи ( не раньше 15 -го дня нормализации температуры). Лица, которые не получили антибиотики, можно выписать из стационара раньше, на 14 -ый день нормальной температуры, если бактериологические анализы отрицательные.
Критерии выписки больного из стационара n n n Выписка из стационара реконвалесцентов, которые перенесли брюшной тиф (паратифы А и В), осуществляется после полного клинического выздоровления при нормальных общих анализах крови и мочи, показателей ЕКГ, а при необходимости и других исследований (рентгенологических и других), но не раньше 21 -го дня нормализации температуры тела. Обязательным условием выписки есть трехкратные бактериологические исследования кала и мочи с интервалами в 5 дней, которые проводят через 3 -4 дня после антибиотикотерапии. Необходимо также провести бактериологическое исследование желчи ( не раньше 15 -го дня нормализации температуры). Лица, которые не получили антибиотики, можно выписать из стационара раньше, на 14 -ый день нормальной температуры, если бактериологические анализы отрицательные.
 Прогноз Летальность при брюшном тифпоследнее время е за составляет 0, 1 – 0, 3%. Однако, в каждом отдельном случае клинически выраженного брюшного тифа п нельзя считать благоприятным, потому что даже при пр легком, на первый взгляд, могут возникать течении грозные осложнения (например, перфорация кишеч кише При такому течении брюшного тифа прогноз часто неблагоприятный.
Прогноз Летальность при брюшном тифпоследнее время е за составляет 0, 1 – 0, 3%. Однако, в каждом отдельном случае клинически выраженного брюшного тифа п нельзя считать благоприятным, потому что даже при пр легком, на первый взгляд, могут возникать течении грозные осложнения (например, перфорация кишеч кише При такому течении брюшного тифа прогноз часто неблагоприятный.
 Диспансерное наблюдение Лица, которые переболели на брюшной тиф и паратифы, подл диспансерному наблюдению на протяжении 3 с. Они у КИЗ ем должны находиться 2 года на учете в санэпидстанции. В пер месяц реконвалесцентам измеряют температуру 1 раз в недел дальше – 1 раз в 2 недели. Ежемесячно проводят бактериолог исследование кала, мочи, под конец 3 -го месяца также желчи случае повышения температуры тела или ухудшения общего состояния проводят клиническое и лабораторное обследован анализ крови, гемо-, копро- и уринокультура).
Диспансерное наблюдение Лица, которые переболели на брюшной тиф и паратифы, подл диспансерному наблюдению на протяжении 3 с. Они у КИЗ ем должны находиться 2 года на учете в санэпидстанции. В пер месяц реконвалесцентам измеряют температуру 1 раз в недел дальше – 1 раз в 2 недели. Ежемесячно проводят бактериолог исследование кала, мочи, под конец 3 -го месяца также желчи случае повышения температуры тела или ухудшения общего состояния проводят клиническое и лабораторное обследован анализ крови, гемо-, копро- и уринокультура).
 Диспансерное наблюдение Работников пищевых и приравниваемых к ним предприятий на протяжени первого месяца диспансерного наблюдения к работе не допускают. За эт них 5 раз исследуют кал и мочу. Если результаты бактериологических исследований отрицательн е, то их допускают к основной работе, но в ые, ы следующие 3 месяца ежемесячно делают посевы кала и мочи, в конце 3 -й желчи, если был выделен возбудитель, то переводят на другую работу не связанную с пищевыми продуктами и непосредственным обслуживание Через 3 месяца после выздоровления в них повторного пятикратно с инт 1 -2 дня исследований кала и мочи и один раз желчи; при отрицательных результатах их допускают к основной работе. На протяжении двух лет ежеквартально бактериологически исследуют кал и мочу. В следующие г трудовой деятельности дважды в год проводят бактериологическое иссле кала и мочи. Лиц, которых при любому из обследований, проведенных ч месяца после выздоровления, хотя бы один раз был выделен возбудитель брюшного тифа или паратифов, считают хроническими бактерионосите не допускают к работе, и они должны изменить профессию.
Диспансерное наблюдение Работников пищевых и приравниваемых к ним предприятий на протяжени первого месяца диспансерного наблюдения к работе не допускают. За эт них 5 раз исследуют кал и мочу. Если результаты бактериологических исследований отрицательн е, то их допускают к основной работе, но в ые, ы следующие 3 месяца ежемесячно делают посевы кала и мочи, в конце 3 -й желчи, если был выделен возбудитель, то переводят на другую работу не связанную с пищевыми продуктами и непосредственным обслуживание Через 3 месяца после выздоровления в них повторного пятикратно с инт 1 -2 дня исследований кала и мочи и один раз желчи; при отрицательных результатах их допускают к основной работе. На протяжении двух лет ежеквартально бактериологически исследуют кал и мочу. В следующие г трудовой деятельности дважды в год проводят бактериологическое иссле кала и мочи. Лиц, которых при любому из обследований, проведенных ч месяца после выздоровления, хотя бы один раз был выделен возбудитель брюшного тифа или паратифов, считают хроническими бактерионосите не допускают к работе, и они должны изменить профессию.
 Профилактика n n n Все больные с лихорадкой , которая длится 5 дней и больше, подлежат об следованию тифо-паратифы, им делают одноразовое исследование на гемокуль на гемокул а при продолжительности лихорадки свыше 10 дней ставят серологические реакц (реакцию Видаля, или РНГА). После госпитализации больного в очаге проводят заключительную дезинф эпидемиологическое обследование. Медицинское наблюдение за лицами, которы контактировали с больным осуществляют в очаге брюшного тифа 21 день, а при паратифах – 14 дней осуществляют термометрию, одноразовое бактериологическ исследование кала, сыворотку крови в реакции пассивной гемаглютинации с ци при наличие в анамнезе брюшного тифа и паратифов, хронических заболеваний и желчных путей, продолжительных лихорадочны х состояний проводят двукратное бактериологическое исследование кала и мочи и одноразовое исследование желч В эпидемиологическом очаге брюшного тифа контактным лицам целесооб применять поливалентный брюшнотифозный бактериофаг ( для взрослых и дете старше 6 месяцев).
Профилактика n n n Все больные с лихорадкой , которая длится 5 дней и больше, подлежат об следованию тифо-паратифы, им делают одноразовое исследование на гемокуль на гемокул а при продолжительности лихорадки свыше 10 дней ставят серологические реакц (реакцию Видаля, или РНГА). После госпитализации больного в очаге проводят заключительную дезинф эпидемиологическое обследование. Медицинское наблюдение за лицами, которы контактировали с больным осуществляют в очаге брюшного тифа 21 день, а при паратифах – 14 дней осуществляют термометрию, одноразовое бактериологическ исследование кала, сыворотку крови в реакции пассивной гемаглютинации с ци при наличие в анамнезе брюшного тифа и паратифов, хронических заболеваний и желчных путей, продолжительных лихорадочны х состояний проводят двукратное бактериологическое исследование кала и мочи и одноразовое исследование желч В эпидемиологическом очаге брюшного тифа контактным лицам целесооб применять поливалентный брюшнотифозный бактериофаг ( для взрослых и дете старше 6 месяцев).
 Профилактика n n n С целью выявления нос ительствасреди лиц, которых допускают к работе пищевы и приравненных к ним объектов, проводят бактериологическое и серологич обследования их. При отрицательн х результатах обследования эти лица ых ы допускаются к работе. При положительных результатах такого обследовани лиц к работе не допускают, их рассматривают, как хронических носителей, на учет и провдять соответствующее лечение. Вспомогательное значение в профилактике инфекции имеют профилактические прививки, которые проводят за эпидемиологическими показателями среди населения в местностях, неблагоприятных по брюшном при угрозе возникновения вспышки – стихийные бедствия, аварии на водог Прививки осуществляют химической брюшнотифозной моновакиной( в до взрослым и подросткам с 15 -ти лет). Для прививок детей ( с 7 лет) и взрослых используют вакцину, обогащенную Vi-антигеном. Большое значение предоставляется санитарному образованию населен населе овладеванию санитарными минимумами работниками общественного питан торговли пищевыми продуктами.
Профилактика n n n С целью выявления нос ительствасреди лиц, которых допускают к работе пищевы и приравненных к ним объектов, проводят бактериологическое и серологич обследования их. При отрицательн х результатах обследования эти лица ых ы допускаются к работе. При положительных результатах такого обследовани лиц к работе не допускают, их рассматривают, как хронических носителей, на учет и провдять соответствующее лечение. Вспомогательное значение в профилактике инфекции имеют профилактические прививки, которые проводят за эпидемиологическими показателями среди населения в местностях, неблагоприятных по брюшном при угрозе возникновения вспышки – стихийные бедствия, аварии на водог Прививки осуществляют химической брюшнотифозной моновакиной( в до взрослым и подросткам с 15 -ти лет). Для прививок детей ( с 7 лет) и взрослых используют вакцину, обогащенную Vi-антигеном. Большое значение предоставляется санитарному образованию населен населе овладеванию санитарными минимумами работниками общественного питан торговли пищевыми продуктами.
 Спасибо за внимание!
Спасибо за внимание!


