Вич-инфекция. Выполнила Звягина Е.А 13 гр.pptx
- Количество слайдов: 44
 ВИЧинфекция ВЫПОЛНИЛА СТУДЕНТКА 5 КУРСА 13 ГР ЗВЯГИНА Е. А
ВИЧинфекция ВЫПОЛНИЛА СТУДЕНТКА 5 КУРСА 13 ГР ЗВЯГИНА Е. А
 ВИЧ-инфекция • антропонозное инфекционное заболевание, со специфическим поражением иммунной системы, приводящим к ее медленному и неуклонному разрушению до формирования синдрома приобретенного иммунодефицита, присоединением оппортунистических инфекций и вторичных новообразований, приводящих к смерти.
ВИЧ-инфекция • антропонозное инфекционное заболевание, со специфическим поражением иммунной системы, приводящим к ее медленному и неуклонному разрушению до формирования синдрома приобретенного иммунодефицита, присоединением оппортунистических инфекций и вторичных новообразований, приводящих к смерти.
 Из истории открытия вируса o В отдельную нозологическую форму заболевание выделено в 1981 г. , после выявления в США большого числа молодых мужчин-гомосексуалистов, страдающих иммунодефицитом с проявлениями пневмоцистной пневмонии, саркомы Капоши. Развившийся симптомокомплекс получил название «синдрома приобретённого иммунодефицита» (СПИД).
Из истории открытия вируса o В отдельную нозологическую форму заболевание выделено в 1981 г. , после выявления в США большого числа молодых мужчин-гомосексуалистов, страдающих иммунодефицитом с проявлениями пневмоцистной пневмонии, саркомы Капоши. Развившийся симптомокомплекс получил название «синдрома приобретённого иммунодефицита» (СПИД).
 Из истории открытия вируса В 1983 г. практически одновременно во Франции и США от больных СПИДом был выделен вирус — возбудитель. Во Франции вирус был изолирован в Парижском институте Пастера группой профессора Люка Монтанье из лимфотического узла больного СПИДом с выраженной лимфаденопатией, поэтому он получил название «вирус, ассоциированный с лимфаденопатией» . Л. Монтанье
Из истории открытия вируса В 1983 г. практически одновременно во Франции и США от больных СПИДом был выделен вирус — возбудитель. Во Франции вирус был изолирован в Парижском институте Пастера группой профессора Люка Монтанье из лимфотического узла больного СПИДом с выраженной лимфаденопатией, поэтому он получил название «вирус, ассоциированный с лимфаденопатией» . Л. Монтанье
 Из истории открытия вируса В США вирус был выделен группой профессора Роберта Галло из лимфоцитов периферической крови больных СПИДом, а также лиц, обследованных на СПИД по эпидемическим показаниям. Он был назван «Т-лимфотропным вирусом человека III-го типа» . Роберт Галло
Из истории открытия вируса В США вирус был выделен группой профессора Роберта Галло из лимфоцитов периферической крови больных СПИДом, а также лиц, обследованных на СПИД по эпидемическим показаниям. Он был назван «Т-лимфотропным вирусом человека III-го типа» . Роберт Галло
 Этиология ВИЧ-инфекции Возбудитель вирус рода Lentivirus подсемейства Lentivirinae семейства Retroviridae • ВИЧ-1, распространенный в Северной и Южной Америке, 2 типа вируса Европе, Азии, Центральной, Южной и Восточной Африке • ВИЧ-2 – менее вирулентный, редко вызывает типичные проявления ВИЧ; основной возбудитель ВИЧ в Западной Африке
Этиология ВИЧ-инфекции Возбудитель вирус рода Lentivirus подсемейства Lentivirinae семейства Retroviridae • ВИЧ-1, распространенный в Северной и Южной Америке, 2 типа вируса Европе, Азии, Центральной, Южной и Восточной Африке • ВИЧ-2 – менее вирулентный, редко вызывает типичные проявления ВИЧ; основной возбудитель ВИЧ в Западной Африке
 Строение вируса • Вирус имеет округлую форму, средние размеры 100 -140 нм, вирус является сложным (окружен суперкапсидом и белковыми оболочками). • ВИЧ включает две основные структуры - оболочку и нуклеоид/нуклеокапсид (сердцевинную часть). Оболочка вируса представляет собой фрагмент мембраны (наружной или эндоплазматического ретикулума) клетки-хозяина, в которой был собран вирион. Липидный слой несет в себе гликопротеин gp 160, состоящий из экимембранной (наружной) части, обозначаемой gр120, и трансмембранной части - gр41. Трансмембранный протеин gр41, расположенный непосредственно в оболочке вируса, соединяется дисульфидными связями с несколькими (от 3 до 6) молекулами gр120. Некоторое количество гликопротеина gр120 произвольно отделяется от вириона и попадает в кровь и ткани организма в виде растворимой субстанции.
Строение вируса • Вирус имеет округлую форму, средние размеры 100 -140 нм, вирус является сложным (окружен суперкапсидом и белковыми оболочками). • ВИЧ включает две основные структуры - оболочку и нуклеоид/нуклеокапсид (сердцевинную часть). Оболочка вируса представляет собой фрагмент мембраны (наружной или эндоплазматического ретикулума) клетки-хозяина, в которой был собран вирион. Липидный слой несет в себе гликопротеин gp 160, состоящий из экимембранной (наружной) части, обозначаемой gр120, и трансмембранной части - gр41. Трансмембранный протеин gр41, расположенный непосредственно в оболочке вируса, соединяется дисульфидными связями с несколькими (от 3 до 6) молекулами gр120. Некоторое количество гликопротеина gр120 произвольно отделяется от вириона и попадает в кровь и ткани организма в виде растворимой субстанции.
 Строение вируса • Внутри под оболочкой находится матриксный каркас, состоящий из белка p 17/18. • Нуклеоид ВИЧ имеет характерную для ретровирусов форму палочковидной или конической капсулы. Стенка нуклеоида состоит из белка р24/25. Сердцевина вириона содержит две одноцепочные молекулы РНК, с которыми связаны белки р7 и р9, а также комплекс ферментов: обратную транскриптазу (ревертазу), интегразу (эндонуклеазу), РНКазу. Н и протеазу.
Строение вируса • Внутри под оболочкой находится матриксный каркас, состоящий из белка p 17/18. • Нуклеоид ВИЧ имеет характерную для ретровирусов форму палочковидной или конической капсулы. Стенка нуклеоида состоит из белка р24/25. Сердцевина вириона содержит две одноцепочные молекулы РНК, с которыми связаны белки р7 и р9, а также комплекс ферментов: обратную транскриптазу (ревертазу), интегразу (эндонуклеазу), РНКазу. Н и протеазу.
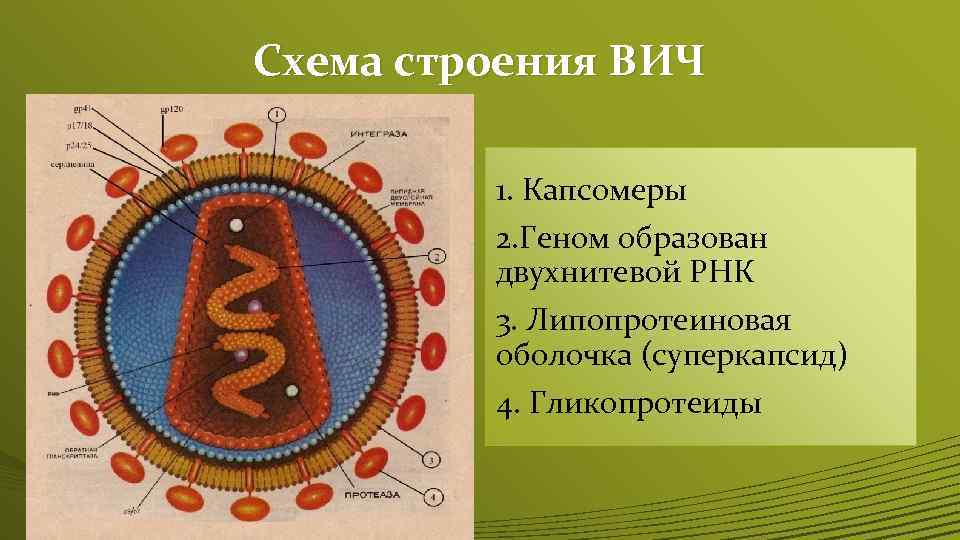 Схема строения ВИЧ 1. Капсомеры 2. Геном образован двухнитевой РНК 3. Липопротеиновая оболочка (суперкапсид) 4. Гликопротеиды
Схема строения ВИЧ 1. Капсомеры 2. Геном образован двухнитевой РНК 3. Липопротеиновая оболочка (суперкапсид) 4. Гликопротеиды
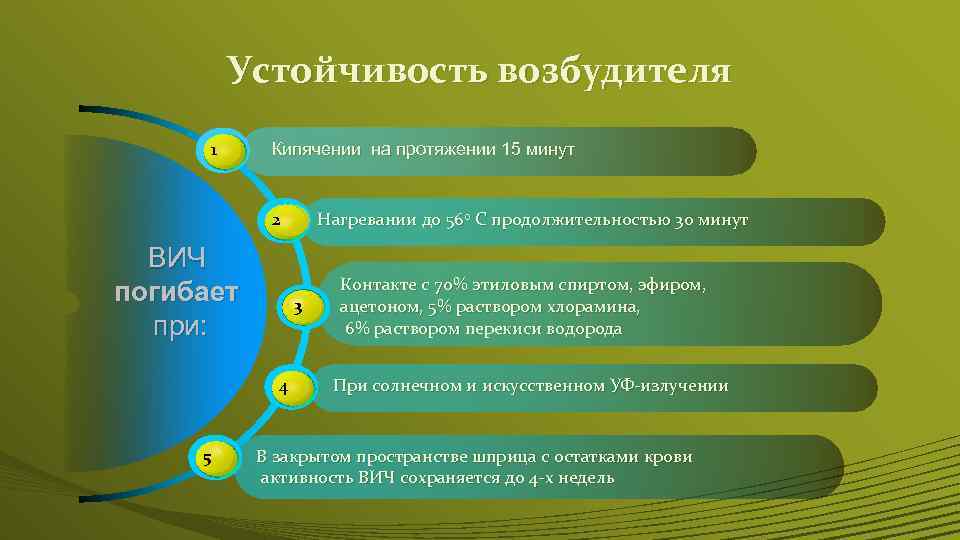 Устойчивость возбудителя 1 Кипячении на протяжении 15 минут 2 ВИЧ погибает при: 3 4 5 Нагревании до 56 о С продолжительностью 30 минут Контакте с 70% этиловым спиртом, эфиром, ацетоном, 5% раствором хлорамина, 6% раствором перекиси водорода При солнечном и искусственном УФ-излучении В закрытом пространстве шприца с остатками крови активность ВИЧ сохраняется до 4 -х недель
Устойчивость возбудителя 1 Кипячении на протяжении 15 минут 2 ВИЧ погибает при: 3 4 5 Нагревании до 56 о С продолжительностью 30 минут Контакте с 70% этиловым спиртом, эфиром, ацетоном, 5% раствором хлорамина, 6% раствором перекиси водорода При солнечном и искусственном УФ-излучении В закрытом пространстве шприца с остатками крови активность ВИЧ сохраняется до 4 -х недель
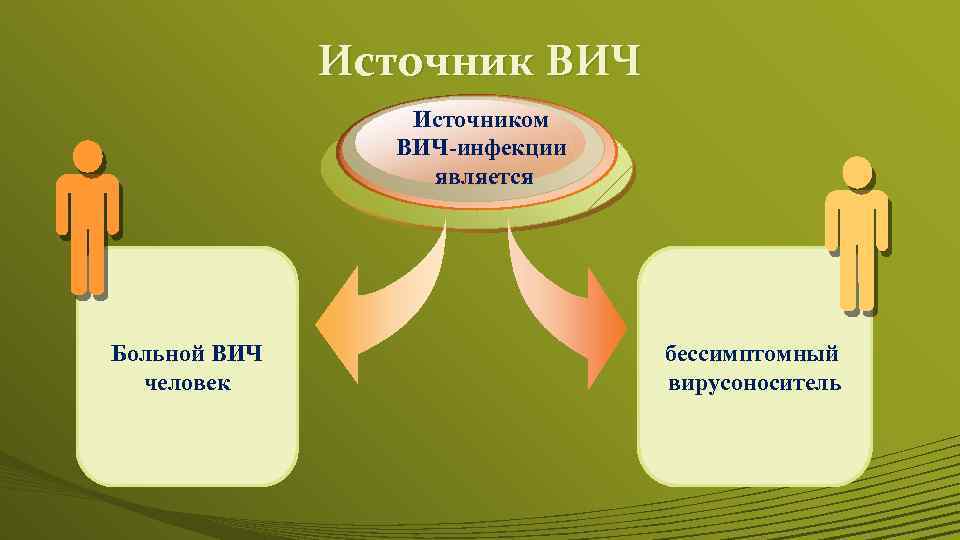 Источник ВИЧ Источником ВИЧ-инфекции является Больной ВИЧ человек бессимптомный вирусоноситель
Источник ВИЧ Источником ВИЧ-инфекции является Больной ВИЧ человек бессимптомный вирусоноситель
 В большом количестве вирус содержится в крови, в сперме, менструальных выделениях и вагинальном секрете. Кроме того, вирус обнаруживают в женском молоке, слюне, слезной и спинномозговой жидкостях. Наибольшую эпидемиологическую опасность представляют кровь, сперма и вагинальный секрет.
В большом количестве вирус содержится в крови, в сперме, менструальных выделениях и вагинальном секрете. Кроме того, вирус обнаруживают в женском молоке, слюне, слезной и спинномозговой жидкостях. Наибольшую эпидемиологическую опасность представляют кровь, сперма и вагинальный секрет.
 Пути передачи ВИЧ I. Естественные пути передачи: § Половой - при половых контактах, особенно гомосексуальных § Вертикальный - от инфицированной матери к плоду в период беременности через плаценту, во время родов, при грудном вскармливании от матери ребенку § Бытовой - парентеральное инфицирование через бритвенные приборы и другие колюще-режущие предметы, зубные щетки и т. п.
Пути передачи ВИЧ I. Естественные пути передачи: § Половой - при половых контактах, особенно гомосексуальных § Вертикальный - от инфицированной матери к плоду в период беременности через плаценту, во время родов, при грудном вскармливании от матери ребенку § Бытовой - парентеральное инфицирование через бритвенные приборы и другие колюще-режущие предметы, зубные щетки и т. п.
 Пути передачи ВИЧ II. Искусственный путь передачи: § Парентеральный - крови и ее препаратов, трансплантации органов и тканей, инъекции, операции, эндоскопические процедуры и т. п. ; искусственное оплодотворение, при внутривенном введении наркотических веществ, татуировки и обрядовые манипуляции….
Пути передачи ВИЧ II. Искусственный путь передачи: § Парентеральный - крови и ее препаратов, трансплантации органов и тканей, инъекции, операции, эндоскопические процедуры и т. п. ; искусственное оплодотворение, при внутривенном введении наркотических веществ, татуировки и обрядовые манипуляции….
 Патогенез § Основу составляет селективное поражение иммуннокомпетентных клеток с развитием прогрессирующего иммунодефицита. ВИЧ способен проникать в любые клетки организма человека, несущие поверхностные CD 4 рецепторы. Основной мишенью вируса становятся лимфоциты, макрофаги и клетки микроглии. § При взаимодействии вируса с рецепторной системой макрофагов нарушается его «распознавание» как чужеродного антигена. Репродукция дочерней популяции ВИЧ вызывает гибель зараженной клетки. § Вирусы выходят в кровь и внедряются в новые функционально активные лимфоциты. Непораженные вирусом лимфоциты «прилипают» к пораженным, образуя симпласты и синцитий, их функциональная активность снижается под воздействием токсичных веществ, образующихся при гибели клеток. § Развитие иммунодефицита идет медленно и волнообразно, в течение месяцев и лет, поскольку уменьшение количества лимфоцитов сначала компенсируется продукцией новых иммунных клеток. По мере накопления вируса в организме, поражения им все более ранних популяций клеток вплоть до первичных стволовых и истощения лимфоидной ткани прогрессирует разрушение иммунной системы, нарастает иммунодефицит с поражением всех звеньев иммунитета.
Патогенез § Основу составляет селективное поражение иммуннокомпетентных клеток с развитием прогрессирующего иммунодефицита. ВИЧ способен проникать в любые клетки организма человека, несущие поверхностные CD 4 рецепторы. Основной мишенью вируса становятся лимфоциты, макрофаги и клетки микроглии. § При взаимодействии вируса с рецепторной системой макрофагов нарушается его «распознавание» как чужеродного антигена. Репродукция дочерней популяции ВИЧ вызывает гибель зараженной клетки. § Вирусы выходят в кровь и внедряются в новые функционально активные лимфоциты. Непораженные вирусом лимфоциты «прилипают» к пораженным, образуя симпласты и синцитий, их функциональная активность снижается под воздействием токсичных веществ, образующихся при гибели клеток. § Развитие иммунодефицита идет медленно и волнообразно, в течение месяцев и лет, поскольку уменьшение количества лимфоцитов сначала компенсируется продукцией новых иммунных клеток. По мере накопления вируса в организме, поражения им все более ранних популяций клеток вплоть до первичных стволовых и истощения лимфоидной ткани прогрессирует разрушение иммунной системы, нарастает иммунодефицит с поражением всех звеньев иммунитета.
 Патогенез § Вследствие развивающегося иммунодефицита иммунная система теряет способность противодействовать не только патогенным микроорганизмам, но и условно-патогенной и даже сапрофитной флоре, ранее латентно персистировавшей в различных органах и тканях. Активизация условно-патогенных микроорганизмов и сапрофитов обусловливает возникновение так называемых «оппортунистических» инфекций.
Патогенез § Вследствие развивающегося иммунодефицита иммунная система теряет способность противодействовать не только патогенным микроорганизмам, но и условно-патогенной и даже сапрофитной флоре, ранее латентно персистировавшей в различных органах и тканях. Активизация условно-патогенных микроорганизмов и сапрофитов обусловливает возникновение так называемых «оппортунистических» инфекций.
 Патогенез § При ВИЧ-инфекции происходит активное размножение бластных клеток, развитие которых остановилось на первых этапах клеточной дифференцировки. Эти клетки, не достигая полного созревания и представляя собой чужеродные для организма АГ, разрушаются при нормальном функционировании иммунной системы и безудержно размножаются в условиях иммунодефицита. Указанное лежит в основе возникновения у больного ВИЧ-инфекцией быстро прогрессирующих болезней злокачественного роста (Т-лимфомы, саркомы Капоши и др. ).
Патогенез § При ВИЧ-инфекции происходит активное размножение бластных клеток, развитие которых остановилось на первых этапах клеточной дифференцировки. Эти клетки, не достигая полного созревания и представляя собой чужеродные для организма АГ, разрушаются при нормальном функционировании иммунной системы и безудержно размножаются в условиях иммунодефицита. Указанное лежит в основе возникновения у больного ВИЧ-инфекцией быстро прогрессирующих болезней злокачественного роста (Т-лимфомы, саркомы Капоши и др. ).
 Клиническая картина Клиническая классификация ВИЧ-инфекции 2001 г: 1. Стадия инкубации 2. Стадия первичных проявлений Варианты течения: A. Бессимптомная Б. Острая ВИЧ-инфекция без вторичных заболеваний. B. Острая инфекция с вторичными заболеваниями. 3. Латентная стадия 4. Стадия вторичных заболеваний
Клиническая картина Клиническая классификация ВИЧ-инфекции 2001 г: 1. Стадия инкубации 2. Стадия первичных проявлений Варианты течения: A. Бессимптомная Б. Острая ВИЧ-инфекция без вторичных заболеваний. B. Острая инфекция с вторичными заболеваниями. 3. Латентная стадия 4. Стадия вторичных заболеваний
 4 А. Потеря веса менее 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы, повышенная утомляемость. Фазы. § Прогрессирование (на фоне отсутствия противоретровирусной терапии, на фоне противоретровирусной терапии). § Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии). 4 Б. Потеря веса более 10%; необъяснимая диарея или лихорадка более одного месяца; волосистая лейкоплакия; туберкулез легких; повторные или стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; повторный или диссеминированный опоясывающий лишай; локализованная саркома Капоши, прогрессирующая общая слабость. Фазы. § Прогрессирование (на фоне отсутствия противоретровирусной терапии, на фоне противоретровирусной терапии). § Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии). 4 В. Кахексия; генерализованные бактериальные, вирусные, грибковые, протозойные и паразитарные заболевания; пневмоцистная пневмония; кандидоз пищевода, бронхов, легких; внелегочный туберкулез; атипичные микобактериозы; диссеминированная саркома Капоши; поражения центральной нервной системы различной этиологии. Фазы. Прогрессирование (на фоне отсутствия противоретровирусной терапии, на фоне противоретровирусной терапии). § Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии). 5. Терминальная стадия.
4 А. Потеря веса менее 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы, повышенная утомляемость. Фазы. § Прогрессирование (на фоне отсутствия противоретровирусной терапии, на фоне противоретровирусной терапии). § Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии). 4 Б. Потеря веса более 10%; необъяснимая диарея или лихорадка более одного месяца; волосистая лейкоплакия; туберкулез легких; повторные или стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; повторный или диссеминированный опоясывающий лишай; локализованная саркома Капоши, прогрессирующая общая слабость. Фазы. § Прогрессирование (на фоне отсутствия противоретровирусной терапии, на фоне противоретровирусной терапии). § Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии). 4 В. Кахексия; генерализованные бактериальные, вирусные, грибковые, протозойные и паразитарные заболевания; пневмоцистная пневмония; кандидоз пищевода, бронхов, легких; внелегочный туберкулез; атипичные микобактериозы; диссеминированная саркома Капоши; поражения центральной нервной системы различной этиологии. Фазы. Прогрессирование (на фоне отсутствия противоретровирусной терапии, на фоне противоретровирусной терапии). § Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии). 5. Терминальная стадия.
 Клиническая картина § Стадия 1. «Стадия инкубации» — период от момента заражения до появления реакции организма в виде клинических проявлений «острой инфекции» и/или выработки антител. Продолжительность ее обычно составляет от 3 нед до 3 мес, но в единичных случаях может затягиваться и до года. В этот период идет активное размножение ВИЧ, однако клинических проявлений заболевания нет и антитела к ВИЧ еще не выявляются. Диагноз ВИЧ-инфекции на данной стадии ставится на основании эпидемиологических данных и лабораторно должен подтверждаться обнаружением в сыворотке крови пациента вируса иммунодефицита человека, его антигенов, нуклеиновых кислот ВИЧ.
Клиническая картина § Стадия 1. «Стадия инкубации» — период от момента заражения до появления реакции организма в виде клинических проявлений «острой инфекции» и/или выработки антител. Продолжительность ее обычно составляет от 3 нед до 3 мес, но в единичных случаях может затягиваться и до года. В этот период идет активное размножение ВИЧ, однако клинических проявлений заболевания нет и антитела к ВИЧ еще не выявляются. Диагноз ВИЧ-инфекции на данной стадии ставится на основании эпидемиологических данных и лабораторно должен подтверждаться обнаружением в сыворотке крови пациента вируса иммунодефицита человека, его антигенов, нуклеиновых кислот ВИЧ.
 Клиническая картина § Стадия 2, первичных проявлений А. Бессимптомная фаза: • Клинических проявлений нет Б. Острая ВИЧ-инфекция без вторичных заболеваний может проявляться разнообразной клинической симптоматикой. Наиболее часто это: • • Лихорадка (у 96%) Лимфоаденопатия (у 74%) Эритематозная и макулопапулезная сыпь на лице, туловище , конечностях (у 70%) Миалгия или артралгия (у 54%) Фарингит Гепатоспленомегалия Тошнота, рвота
Клиническая картина § Стадия 2, первичных проявлений А. Бессимптомная фаза: • Клинических проявлений нет Б. Острая ВИЧ-инфекция без вторичных заболеваний может проявляться разнообразной клинической симптоматикой. Наиболее часто это: • • Лихорадка (у 96%) Лимфоаденопатия (у 74%) Эритематозная и макулопапулезная сыпь на лице, туловище , конечностях (у 70%) Миалгия или артралгия (у 54%) Фарингит Гепатоспленомегалия Тошнота, рвота
 Клиническая картина В. Острая инфекция с вторичными заболеваниями: В 10— 15% случаев у больных острой ВИЧ-инфекцией на фоне снижения уровня СД 4 -лимфоцитов и развившегося вследствие этого иммунодефицита появляются вторичные заболевания различной этиологии. Продолжительность клинических проявлений острой ВИЧинфекции варьирует от нескольких дней до нескольких месяцев, однако обычно она составляет 2— 3 нед. Основные проявления: • Ангина, • Бактериальная, пневмоцистная пневмония • Кандидозы, • Герпетическая инфекция
Клиническая картина В. Острая инфекция с вторичными заболеваниями: В 10— 15% случаев у больных острой ВИЧ-инфекцией на фоне снижения уровня СД 4 -лимфоцитов и развившегося вследствие этого иммунодефицита появляются вторичные заболевания различной этиологии. Продолжительность клинических проявлений острой ВИЧинфекции варьирует от нескольких дней до нескольких месяцев, однако обычно она составляет 2— 3 нед. Основные проявления: • Ангина, • Бактериальная, пневмоцистная пневмония • Кандидозы, • Герпетическая инфекция
 Клиническая картина § Стадия 3 «Латентная» • Характеризуется медленным прогрессированием иммунодефицита, компенсируемого за счет модификации иммунного ответа и избыточного воспроизводства СД 4 -клеток. В крови обнаруживаются антитела к ВИЧ. Единственным клиническим проявлением заболевания является увеличение двух и более лимфатических узлов не менее чем в двух не связанных между собой группах (не считая паховые). § Лимфатические узлы обычно эластичные, безболезненные, не спаяны с окружающей тканью, кожа над ними не изменена. § Длительность латентной стадии может варьировать от 2— 3 до 20 и более лет, в среднем — 6— 7 лет. В этот период отмечается постепенное снижение уровня СД 4 -лимфоцитов, в среднем со скоростью 0, 05— 0, 07 х 109/л в год.
Клиническая картина § Стадия 3 «Латентная» • Характеризуется медленным прогрессированием иммунодефицита, компенсируемого за счет модификации иммунного ответа и избыточного воспроизводства СД 4 -клеток. В крови обнаруживаются антитела к ВИЧ. Единственным клиническим проявлением заболевания является увеличение двух и более лимфатических узлов не менее чем в двух не связанных между собой группах (не считая паховые). § Лимфатические узлы обычно эластичные, безболезненные, не спаяны с окружающей тканью, кожа над ними не изменена. § Длительность латентной стадии может варьировать от 2— 3 до 20 и более лет, в среднем — 6— 7 лет. В этот период отмечается постепенное снижение уровня СД 4 -лимфоцитов, в среднем со скоростью 0, 05— 0, 07 х 109/л в год.
 Клиническая картина § Стадия 4. «Стадия вторичных заболеваний» • Продолжающаяся репликация ВИЧ, приводящая к гибели СД 4 -клеток и истощению их популяций, приводит к развитию на фоне иммунодефицита вторичных (оппортунистических) заболеваний, инфекционных и/или онкологических. • В зависимости от тяжести вторичных заболеваний выделяют стадии 4 А, 4 Б, 4 В. • В стадии вторичных заболеваний выделяют фазы прогрессирования (на фоне отсутствия противоретровирусной терапии или на фоне противоретровирусной терапии) и ремиссии (спонтанной или на фоне противоретровирусной терапии).
Клиническая картина § Стадия 4. «Стадия вторичных заболеваний» • Продолжающаяся репликация ВИЧ, приводящая к гибели СД 4 -клеток и истощению их популяций, приводит к развитию на фоне иммунодефицита вторичных (оппортунистических) заболеваний, инфекционных и/или онкологических. • В зависимости от тяжести вторичных заболеваний выделяют стадии 4 А, 4 Б, 4 В. • В стадии вторичных заболеваний выделяют фазы прогрессирования (на фоне отсутствия противоретровирусной терапии или на фоне противоретровирусной терапии) и ремиссии (спонтанной или на фоне противоретровирусной терапии).
 Клиническая картина § Выделяют подстадии: • 4 А § Развивается через 6 -10 лет от момента заражения. § Уровень CD 4 лимфоцитов 350 -500 мкм /л. • 4 Б § Развивается через 7 -10 лет от момента заражения. § Уровень CD 4 лимфоцитов 200 -350 мкм /л. • 4 В § Развивается через 10 -12 лет от момента заражения. § Уровень CD 4 лимфоцитов менее 200 мкм /л.
Клиническая картина § Выделяют подстадии: • 4 А § Развивается через 6 -10 лет от момента заражения. § Уровень CD 4 лимфоцитов 350 -500 мкм /л. • 4 Б § Развивается через 7 -10 лет от момента заражения. § Уровень CD 4 лимфоцитов 200 -350 мкм /л. • 4 В § Развивается через 10 -12 лет от момента заражения. § Уровень CD 4 лимфоцитов менее 200 мкм /л.
 Клиническая картина § Стадия 5. «Терминальная стадия» • В этой стадии имеющиеся у больных вторичные заболевания приобретают необратимое течение. Даже адекватно проводимые противовирусная терапия и терапия вторичных заболеваний не эффективны, и больной погибает в течение нескольких месяцев. Для этой стадии типично снижение количества СД 4 -клеток ниже 0, 05 х 109/л.
Клиническая картина § Стадия 5. «Терминальная стадия» • В этой стадии имеющиеся у больных вторичные заболевания приобретают необратимое течение. Даже адекватно проводимые противовирусная терапия и терапия вторичных заболеваний не эффективны, и больной погибает в течение нескольких месяцев. Для этой стадии типично снижение количества СД 4 -клеток ниже 0, 05 х 109/л.
 Оппортунистические заболевания § Протекающие с поражением легких: 1. Пневмоцистная пневмония: • Вызывается Pneumocystis carinii • Возникает у 60— 80% больных СПИДом с уровнем CD 4 ниже 200 мкм/л. • Характерны лихорадка, одышка, сухой кашель, на рентгенограммах грудной клетки выявляются двусторонние ограниченные или обширные затемнения. 2. Туберкулез легких
Оппортунистические заболевания § Протекающие с поражением легких: 1. Пневмоцистная пневмония: • Вызывается Pneumocystis carinii • Возникает у 60— 80% больных СПИДом с уровнем CD 4 ниже 200 мкм/л. • Характерны лихорадка, одышка, сухой кашель, на рентгенограммах грудной клетки выявляются двусторонние ограниченные или обширные затемнения. 2. Туберкулез легких
 § Желудочнокишечные • Инфекция, вызванная Mycobacterium aviumintracellulare (атипичный микобактериоз) 1. Криптоспоридиоз • Возбудитель-род Cryptosporidium простейших • Тяжелая хроническая диарея, боли в животе, синдром мальабсорбции и дегидратация. 2. Изоспориаз • Возбудитель - Isospora belli • Клиника подобна криптоспоридиозу
§ Желудочнокишечные • Инфекция, вызванная Mycobacterium aviumintracellulare (атипичный микобактериоз) 1. Криптоспоридиоз • Возбудитель-род Cryptosporidium простейших • Тяжелая хроническая диарея, боли в животе, синдром мальабсорбции и дегидратация. 2. Изоспориаз • Возбудитель - Isospora belli • Клиника подобна криптоспоридиозу
 • Инфекция, вызванная вирусом Эпштейна-Барр o На слизистой рта - белые бляшки. В отличие от кандидоза бляшки покрыты бороздками. o Диагностика – выявление вируса в биоптате. • Инфекция, вызванная вирусом H. Simplex • Инфекция, вызванная вирусом varicella-zoster • Кандидоз o Слизистая рта с белыми бляшками, легко соскабливающимися тампоном. Редкие формы: заеда и атрофический кандидоз. • Кандидоз пищевода.
• Инфекция, вызванная вирусом Эпштейна-Барр o На слизистой рта - белые бляшки. В отличие от кандидоза бляшки покрыты бороздками. o Диагностика – выявление вируса в биоптате. • Инфекция, вызванная вирусом H. Simplex • Инфекция, вызванная вирусом varicella-zoster • Кандидоз o Слизистая рта с белыми бляшками, легко соскабливающимися тампоном. Редкие формы: заеда и атрофический кандидоз. • Кандидоз пищевода.
 § Заболевания ЦНС 1. Криптококкоз • Возбудитель - Cryptococcus neoformans • Проявления менингита: головная боль, лихорадка, нарушения сознания, реже - эпилептические припадки и кома. 2. Гистоплазмоз • Возбудитель -Histoplasma capsulatum • Клиника неспецифична: головная боль, кашель, лихорадка, похудание, увеличение лимфоузлов и спланхномегалия
§ Заболевания ЦНС 1. Криптококкоз • Возбудитель - Cryptococcus neoformans • Проявления менингита: головная боль, лихорадка, нарушения сознания, реже - эпилептические припадки и кома. 2. Гистоплазмоз • Возбудитель -Histoplasma capsulatum • Клиника неспецифична: головная боль, кашель, лихорадка, похудание, увеличение лимфоузлов и спланхномегалия
 § Цитомегаловирусная инфекция • Развитие энцефалитов, менингоэнцефалитов § Кокцидиоидоз • Возбудитель Coccidioides immitis • Развитие менингита, абсцессов мозга. § Токсоплазмоз • Образование цист в головном мозге • Клиника очагового энцефалита
§ Цитомегаловирусная инфекция • Развитие энцефалитов, менингоэнцефалитов § Кокцидиоидоз • Возбудитель Coccidioides immitis • Развитие менингита, абсцессов мозга. § Токсоплазмоз • Образование цист в головном мозге • Клиника очагового энцефалита
 § Протекающие с поражением глаз 1. Цитомегаловирусная инфекция • Наиболее часто – ретинит, односторонний или двусторонний. • Снижение остроты и сужение полей зрения, бессимптомные кровоизлияния в сетчатку и потеря зрения. 2. Криптококкоз • Протекает с поражением сетчатки 3. Токсоплазмоз • Очаговый некротизирующий хориоретинит • Часто сочетается с энцефалитом
§ Протекающие с поражением глаз 1. Цитомегаловирусная инфекция • Наиболее часто – ретинит, односторонний или двусторонний. • Снижение остроты и сужение полей зрения, бессимптомные кровоизлияния в сетчатку и потеря зрения. 2. Криптококкоз • Протекает с поражением сетчатки 3. Токсоплазмоз • Очаговый некротизирующий хориоретинит • Часто сочетается с энцефалитом
 § Онкологические 1. Саркома Капоши • На коже папулы и узлы багрового или фиолетового цвета, также поражаются легкие, лимфоузлы, печень и ЖКТ. • Диагностируется на основании физикального и гистологического исследования. 2. Ходжкинские и неходжкинские лимфомы, лимфома Беркитта.
§ Онкологические 1. Саркома Капоши • На коже папулы и узлы багрового или фиолетового цвета, также поражаются легкие, лимфоузлы, печень и ЖКТ. • Диагностируется на основании физикального и гистологического исследования. 2. Ходжкинские и неходжкинские лимфомы, лимфома Беркитта.
 Клинические признаки-индикаторы, позволяющие заподозрить ВИЧ-инфекцию: • Главным клиническим признаком ВИЧ-инфекции является увеличение лимфатических узлов нескольких групп, встречающееся у 60— 80% зараженных во всех периодах болезни, в ранних стадиях как моносимптом. • Выделяют следующие клинические признаки, позволяющие заподозрить ВИЧ-инфекцию: ØПохудание на 10% массы тела и более в течение нескольких месяцев без видимых причин ØСтойкая беспричинная лихорадка в течение 1 месяца и более ØБеспричинная диарея в течение 1 месяца и более ØБеспричинное увеличение более чем двух групп лимфатических узлов на протяжении более 2 месяцев ØПостоянное и необъяснимое ночное потоотделение ØБыстрая утомляемость
Клинические признаки-индикаторы, позволяющие заподозрить ВИЧ-инфекцию: • Главным клиническим признаком ВИЧ-инфекции является увеличение лимфатических узлов нескольких групп, встречающееся у 60— 80% зараженных во всех периодах болезни, в ранних стадиях как моносимптом. • Выделяют следующие клинические признаки, позволяющие заподозрить ВИЧ-инфекцию: ØПохудание на 10% массы тела и более в течение нескольких месяцев без видимых причин ØСтойкая беспричинная лихорадка в течение 1 месяца и более ØБеспричинная диарея в течение 1 месяца и более ØБеспричинное увеличение более чем двух групп лимфатических узлов на протяжении более 2 месяцев ØПостоянное и необъяснимое ночное потоотделение ØБыстрая утомляемость
 Диагностика • В России в настоящее время стандартной процедурой лабораторной диагностики ВИЧ-инфекции является обнаружение антител к ВИЧ с последующим подтверждением их специфичности в реакции иммунного блоттинга. • Антитела к ВИЧ появляются у 90 -95% зараженных в течение 3 месяцев после заражения, у 5 -9% — через 6 месяцев от момента заражения, и у 0, 5 -1 % — в более поздние сроки. Наиболее ранний срок обнаружение антител - 2 недели от момента заражения. • Обнаружение антител к ВИЧ включает 2 этапа. На первом этапе проводится выявление суммарного спектра антител против антигенов ВИЧ с использованием различных тестов: иммуноферментных, агглютинационных, комбинированных, гребеночных, мембранно-фильтранионных или мембраннодиффузных. На втором этапе методом иммунного блоттинга. Диагностические процедуры должны проводиться только в соответствии с утвержденными инструкциями по применению соответствующих тестов.
Диагностика • В России в настоящее время стандартной процедурой лабораторной диагностики ВИЧ-инфекции является обнаружение антител к ВИЧ с последующим подтверждением их специфичности в реакции иммунного блоттинга. • Антитела к ВИЧ появляются у 90 -95% зараженных в течение 3 месяцев после заражения, у 5 -9% — через 6 месяцев от момента заражения, и у 0, 5 -1 % — в более поздние сроки. Наиболее ранний срок обнаружение антител - 2 недели от момента заражения. • Обнаружение антител к ВИЧ включает 2 этапа. На первом этапе проводится выявление суммарного спектра антител против антигенов ВИЧ с использованием различных тестов: иммуноферментных, агглютинационных, комбинированных, гребеночных, мембранно-фильтранионных или мембраннодиффузных. На втором этапе методом иммунного блоттинга. Диагностические процедуры должны проводиться только в соответствии с утвержденными инструкциями по применению соответствующих тестов.
 Диагностика • При получении первого положительного результата, анализ проводится еще 2 раза (с той же сывороткой и в той же тест-системе). Если при этом был получен хотя бы один положительный результат (два положительных результата из трех постановок в ИФА), сыворотка направляется в референслабораторию. • В референс-лаборатории первично-положительная сыворотка (то есть давшая два положительных результата в первой тест-системе) повторно исследуется в ИФА во второй (другой) тест-системе, выбранной для подтверждения. • При получении положительного результата анализа и во второй тест-системе, сыворотку необходимо исследовать в ИБ. • При получении отрицательного результата во второй тест-системе сыворотка повторно исследуется в третьей тест-системе. • В случае получения отрицательного результата анализа и во второй, и в третьей тест-системах, выдается заключение об отсутствии антител к ВИЧ. • При получении положительного результата в третьей тест-системе сыворотка также направляется на исследование в иммунном блоттинге.
Диагностика • При получении первого положительного результата, анализ проводится еще 2 раза (с той же сывороткой и в той же тест-системе). Если при этом был получен хотя бы один положительный результат (два положительных результата из трех постановок в ИФА), сыворотка направляется в референслабораторию. • В референс-лаборатории первично-положительная сыворотка (то есть давшая два положительных результата в первой тест-системе) повторно исследуется в ИФА во второй (другой) тест-системе, выбранной для подтверждения. • При получении положительного результата анализа и во второй тест-системе, сыворотку необходимо исследовать в ИБ. • При получении отрицательного результата во второй тест-системе сыворотка повторно исследуется в третьей тест-системе. • В случае получения отрицательного результата анализа и во второй, и в третьей тест-системах, выдается заключение об отсутствии антител к ВИЧ. • При получении положительного результата в третьей тест-системе сыворотка также направляется на исследование в иммунном блоттинге.
 Иммунный блоттинг § Принцип метода заключается в выявлении антител к определенным белкам вируса, иммобилизованным на нитроцеллюлозную мембрану. Белки оболочки вируса (env) ВИЧ-1, обычно обозначаются, как гликопротеины ( «гп» или «gp» ), с молекулярным весом, выраженным в килодальтонах (кд): 160 кд, 120 кд, 41 кд. У ВИЧ-2 гликопротеины имеют вес 140 кд, 105 кд, 36 кд. Белки сердцевины (gag) (обычно обозначаемые как протеины — «п» или «р» ) у ВИЧ-1 имеют молекулярный вес соответственно 55 кд, 24 кд, 17 кд, а ВИЧ-2 - 56 кд, 26 кд, 18 кд. Ферменты ВИЧ-1 (pol) имеют молекулярный вееббкд, 51 кд, 31 кд, ВИЧ-2 -68 кд. § Результаты, полученные в иммунном блоттинге, интерпретируются как положительные, сомнительные и отрицательные. § Положительными (позитивными) считаются пробы, в которых обнаруживаются антитела к 2 или 3 гликопротеинам ВИЧ. § Отрицательными (негативными) считаются сыворотки, в которых не обнаруживается антител ни к одному из антигенов (белков) ВИЧ. § Пробы, в которых обнаруживаются антитела к одному гликопротеину ВИЧ и/или каким-либо протеинам ВИЧ, считаются сомнительными (неопределенными или не интерпретируемыми).
Иммунный блоттинг § Принцип метода заключается в выявлении антител к определенным белкам вируса, иммобилизованным на нитроцеллюлозную мембрану. Белки оболочки вируса (env) ВИЧ-1, обычно обозначаются, как гликопротеины ( «гп» или «gp» ), с молекулярным весом, выраженным в килодальтонах (кд): 160 кд, 120 кд, 41 кд. У ВИЧ-2 гликопротеины имеют вес 140 кд, 105 кд, 36 кд. Белки сердцевины (gag) (обычно обозначаемые как протеины — «п» или «р» ) у ВИЧ-1 имеют молекулярный вес соответственно 55 кд, 24 кд, 17 кд, а ВИЧ-2 - 56 кд, 26 кд, 18 кд. Ферменты ВИЧ-1 (pol) имеют молекулярный вееббкд, 51 кд, 31 кд, ВИЧ-2 -68 кд. § Результаты, полученные в иммунном блоттинге, интерпретируются как положительные, сомнительные и отрицательные. § Положительными (позитивными) считаются пробы, в которых обнаруживаются антитела к 2 или 3 гликопротеинам ВИЧ. § Отрицательными (негативными) считаются сыворотки, в которых не обнаруживается антител ни к одному из антигенов (белков) ВИЧ. § Пробы, в которых обнаруживаются антитела к одному гликопротеину ВИЧ и/или каким-либо протеинам ВИЧ, считаются сомнительными (неопределенными или не интерпретируемыми).
 Неспецифические лабораторные признаки ВИЧинфекции § При ВИЧ-инфекции могут наблюдаться такие нарушения, как 1. снижение количества СД 4 -лимфоцитов, увеличение процентного содержания CD 8 -лимфоцитов, 2. инверсия соотношения CD 4/CD 8 (если его значение меньше 1 3. повышение уровня бета-2 -микроглобина, неоптерина, 4. возрастание количества иммуноглобулинов и другие. 5. Обнаружение этих признаков является дополнительным свидетельством в пользу диагноза ВИЧ-инфекции. Однако эти изменения могут отсутствовать при определенных стадиях ВИЧинфекции, иметь индивидуальные колебания у разных пациентов, встречаться при других заболеваниях.
Неспецифические лабораторные признаки ВИЧинфекции § При ВИЧ-инфекции могут наблюдаться такие нарушения, как 1. снижение количества СД 4 -лимфоцитов, увеличение процентного содержания CD 8 -лимфоцитов, 2. инверсия соотношения CD 4/CD 8 (если его значение меньше 1 3. повышение уровня бета-2 -микроглобина, неоптерина, 4. возрастание количества иммуноглобулинов и другие. 5. Обнаружение этих признаков является дополнительным свидетельством в пользу диагноза ВИЧ-инфекции. Однако эти изменения могут отсутствовать при определенных стадиях ВИЧинфекции, иметь индивидуальные колебания у разных пациентов, встречаться при других заболеваниях.
 Лечение • Радикальные методы лечения ВИЧ-инфекции до настоящего времени не разработаны. • Важное значение придается не медикаментозным средствам лечения: Ø правильное питание Ø здоровый сон Ø избегание сильных стрессов и длительного нахождения на солнце Ø здоровый образ жизни Ø а также регулярный (2 -4 раза в год) мониторинг состояния здоровья у врачей-специалистов по ВИЧ.
Лечение • Радикальные методы лечения ВИЧ-инфекции до настоящего времени не разработаны. • Важное значение придается не медикаментозным средствам лечения: Ø правильное питание Ø здоровый сон Ø избегание сильных стрессов и длительного нахождения на солнце Ø здоровый образ жизни Ø а также регулярный (2 -4 раза в год) мониторинг состояния здоровья у врачей-специалистов по ВИЧ.
 Лечение • В мировой практике для подавления репродукции вируса применяют комбинации противовирусных препаратов трёх групп: • Нуклеозидные аналоги-препараты группы тимидина (тимазид, ретровир, фосфазид, зерит); цитизина (хивид, эпивир); инозина (видекс) • Ненуклеозидные ингибиторы обратной транскриптазы (вирамун, невирапин, делавирдин) • Ингибиторы протеазы (инвираза, норвир, вирасепт, ритонавир) • Показанием к началу противоретровирусной терапии являются ВИЧ-инфекция в стадии первичных проявлений в клинически выраженной форме (стадия 2 Б, 2 В) и стадия вторичных заболеваний (4 Б, 4 В). • Универсальной схемы противоретровирусной терапии не существует – в каждом конкретном случае она подбирается индивидуально для каждого конкретного инициированного человека. При этом учитывается множество факторов, таких как количества антител, клинические проявления и многие другие.
Лечение • В мировой практике для подавления репродукции вируса применяют комбинации противовирусных препаратов трёх групп: • Нуклеозидные аналоги-препараты группы тимидина (тимазид, ретровир, фосфазид, зерит); цитизина (хивид, эпивир); инозина (видекс) • Ненуклеозидные ингибиторы обратной транскриптазы (вирамун, невирапин, делавирдин) • Ингибиторы протеазы (инвираза, норвир, вирасепт, ритонавир) • Показанием к началу противоретровирусной терапии являются ВИЧ-инфекция в стадии первичных проявлений в клинически выраженной форме (стадия 2 Б, 2 В) и стадия вторичных заболеваний (4 Б, 4 В). • Универсальной схемы противоретровирусной терапии не существует – в каждом конкретном случае она подбирается индивидуально для каждого конкретного инициированного человека. При этом учитывается множество факторов, таких как количества антител, клинические проявления и многие другие.
 Лечение • Кроме того, проводят интенсивное лечение имеющихся у больного оппортунистических инфекций, что требует применения разнообразных этиотропных средств: • низорала и дифлукана (диссеминированный кандидоз), • бисептола (пневмоцистная пневмония), • ацикловира, ганцикловира, фоскарнета (герпетические инфекции) и т. д. • Назначение цитостатиков при опухолях усугубляет иммунодефицит. • Иммуностимулирующая терапия не показана, так как способствует более быстрому прогрессированию заболевания.
Лечение • Кроме того, проводят интенсивное лечение имеющихся у больного оппортунистических инфекций, что требует применения разнообразных этиотропных средств: • низорала и дифлукана (диссеминированный кандидоз), • бисептола (пневмоцистная пневмония), • ацикловира, ганцикловира, фоскарнета (герпетические инфекции) и т. д. • Назначение цитостатиков при опухолях усугубляет иммунодефицит. • Иммуностимулирующая терапия не показана, так как способствует более быстрому прогрессированию заболевания.
 Профилактика • ВОЗ выделяет 4 основных направления деятельности, направленной на борьбу с эпидемией ВИЧ-инфекции и её последствиями: 1. Предупреждение половой передачи ВИЧ, включающее такие элементы, как обучение безопасному половому поведению, распространение презервативов, лечение других ЗППП, обучение поведению, направленному на сознательное лечение этих болезней; 2. Предупреждение передачи ВИЧ через кровь путем снабжения безопасными препаратами, приготовленными из крови. 3. Предупреждение перинатальной передачи ВИЧ методами распространения информации о предупреждении передачи ВИЧ путем обеспечения медицинской помощи, включая консультирование женщин, инфицированных ВИЧ, и проведение химиопрофилактики; 4. Организация медицинской помощи и социальной поддержки больным ВИЧ-инфекцией, их семьям и окружающим.
Профилактика • ВОЗ выделяет 4 основных направления деятельности, направленной на борьбу с эпидемией ВИЧ-инфекции и её последствиями: 1. Предупреждение половой передачи ВИЧ, включающее такие элементы, как обучение безопасному половому поведению, распространение презервативов, лечение других ЗППП, обучение поведению, направленному на сознательное лечение этих болезней; 2. Предупреждение передачи ВИЧ через кровь путем снабжения безопасными препаратами, приготовленными из крови. 3. Предупреждение перинатальной передачи ВИЧ методами распространения информации о предупреждении передачи ВИЧ путем обеспечения медицинской помощи, включая консультирование женщин, инфицированных ВИЧ, и проведение химиопрофилактики; 4. Организация медицинской помощи и социальной поддержки больным ВИЧ-инфекцией, их семьям и окружающим.
 Если контакт с кровью или другими жидкостями у медработников состоялся с нарушением целостности кожи( укол, парез) необходимо быстро снять перчатку рабочей поверхно стью внутрь сразу же выдавить из раны кровь, а поврежденное место обработать одним из дезинфектантов (70 спирт, 5% настойка йода при порезах, 3% р-р перекиси водорода при уколах и др. ) руки вымыть проточной водой с мылом и снова протереть кожу спиртом рану закрыть бактерицидным пластырем, надеть напальчник при необходимости продолжа ть работу, надеть новые резиновы е перчатки
Если контакт с кровью или другими жидкостями у медработников состоялся с нарушением целостности кожи( укол, парез) необходимо быстро снять перчатку рабочей поверхно стью внутрь сразу же выдавить из раны кровь, а поврежденное место обработать одним из дезинфектантов (70 спирт, 5% настойка йода при порезах, 3% р-р перекиси водорода при уколах и др. ) руки вымыть проточной водой с мылом и снова протереть кожу спиртом рану закрыть бактерицидным пластырем, надеть напальчник при необходимости продолжа ть работу, надеть новые резиновы е перчатки
 Благодарю за внимание!
Благодарю за внимание!


