ВИЧ-инфекция.ppt
- Количество слайдов: 36
 ВИЧинфекция
ВИЧинфекция
 q ВИЧ-инфекция — хроническая антропонозная инфекционная болезнь с контактным механизмом передачи возбудителя, характеризуется прогрессирующим поражением иммунной системы, приводящим к развитию синдрома приобретённого иммунодефицита (СПИД) и смерти от вторичных заболеваний. q В 1983 г. группа ученых во главе с Л. Монтанье (L. Montagnier, Париж) открыла вирус иммунодефицита человека (ВИЧ). Почти одновременно аналогичное сообщение было сделано американскими учеными под руководством Р. Галло (R. Gallo). q ВИЧ – основная в мире контагиозная болезнь, несущая смерть. По оценкам, только в 2008 году от СПИДа умерло около 2 миллионов человек. Даже при расширении доступа к лечению ВИЧ-инфекция остается главной причиной смерти среди женщин в возрасте от 15 до 44 лет. q По оценкам на конец 2008 года, 33, 4 миллиона человек в мире жили с ВИЧ-инфекцией. В тот же год число новых ВИЧинфицированных составило порядка 2, 7 миллиона человек. 2
q ВИЧ-инфекция — хроническая антропонозная инфекционная болезнь с контактным механизмом передачи возбудителя, характеризуется прогрессирующим поражением иммунной системы, приводящим к развитию синдрома приобретённого иммунодефицита (СПИД) и смерти от вторичных заболеваний. q В 1983 г. группа ученых во главе с Л. Монтанье (L. Montagnier, Париж) открыла вирус иммунодефицита человека (ВИЧ). Почти одновременно аналогичное сообщение было сделано американскими учеными под руководством Р. Галло (R. Gallo). q ВИЧ – основная в мире контагиозная болезнь, несущая смерть. По оценкам, только в 2008 году от СПИДа умерло около 2 миллионов человек. Даже при расширении доступа к лечению ВИЧ-инфекция остается главной причиной смерти среди женщин в возрасте от 15 до 44 лет. q По оценкам на конец 2008 года, 33, 4 миллиона человек в мире жили с ВИЧ-инфекцией. В тот же год число новых ВИЧинфицированных составило порядка 2, 7 миллиона человек. 2
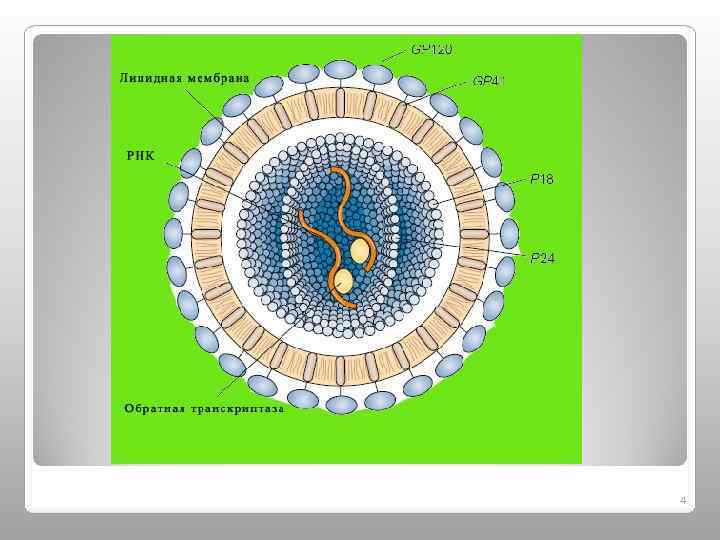
 q. ВИЧ относится к подсемейству лентавирусов семейства ретровирусов. q ВИЧ — РНК-содержащий вирус, имеет сферическую форму. Его сердцевину образуют двунитчатая РНК и ферменты: обратная транскриптаза, интеграза и протеаза, главный белок р24 и другие белки, а липидная оболочка пронизана гликопротеидными антигенами gp 120 и gp 41. q. В настоящее время выделяют две антигенные разновидности вируса: ВИЧ-1 и ВИЧ-2. 3
q. ВИЧ относится к подсемейству лентавирусов семейства ретровирусов. q ВИЧ — РНК-содержащий вирус, имеет сферическую форму. Его сердцевину образуют двунитчатая РНК и ферменты: обратная транскриптаза, интеграза и протеаза, главный белок р24 и другие белки, а липидная оболочка пронизана гликопротеидными антигенами gp 120 и gp 41. q. В настоящее время выделяют две антигенные разновидности вируса: ВИЧ-1 и ВИЧ-2. 3
 4
4
 Источник возбудителя — больной человек в любой стадии ВИЧ-инфекции: от вирусоносительства до развернутых клинических проявлений болезни. Механизм передачи ВИЧ-инфекции — контактный. ВИЧ-инфекция передается естественными и искусственными путями. При половых контактах — естественный путь. От матери к плоду или ребенку — вертикальный — естественный путь. Парентеральный путь — при переливании ВИЧинфицированной крови и введении ее препаратов, при трансплантации тканей или органов, а также при совместном использовании одних и тех же шприцев и игл для внутривенных инъекций без предварительной стерилизации — искусственный путь. 5
Источник возбудителя — больной человек в любой стадии ВИЧ-инфекции: от вирусоносительства до развернутых клинических проявлений болезни. Механизм передачи ВИЧ-инфекции — контактный. ВИЧ-инфекция передается естественными и искусственными путями. При половых контактах — естественный путь. От матери к плоду или ребенку — вертикальный — естественный путь. Парентеральный путь — при переливании ВИЧинфицированной крови и введении ее препаратов, при трансплантации тканей или органов, а также при совместном использовании одних и тех же шприцев и игл для внутривенных инъекций без предварительной стерилизации — искусственный путь. 5
 ВИЧ поражает иммунную систему человека в основном Т 4 -хелперы, содержание которых в крови составляет в норме 8001000 клеток в 1 мкл. На фоне общей лимфопении происходит резкое снижение количества Т 4 -хелперов, изменяется соотношение Т 4 -хелперов (CD 4) и Т 8 -супрессоров (угнетателей, CD 8). В результате иммунодепрессии организм человека становится беззащитным против различных инфекционных агентов. 6
ВИЧ поражает иммунную систему человека в основном Т 4 -хелперы, содержание которых в крови составляет в норме 8001000 клеток в 1 мкл. На фоне общей лимфопении происходит резкое снижение количества Т 4 -хелперов, изменяется соотношение Т 4 -хелперов (CD 4) и Т 8 -супрессоров (угнетателей, CD 8). В результате иммунодепрессии организм человека становится беззащитным против различных инфекционных агентов. 6
 Клиническая картина При отсутствии лечения можно выделить следующие стадии течения ВИЧ-инфекции: Ø Инфицирование — 2 -3 недели; Ø Острый ретровирусный синдром — 2 -3 недели; Ø Исчезновение симптомов + сероконверсия (появление АТ к ВИЧ) — 2 -4 недели; Ø Бессимптомная латентная стадия — в среднем 8 лет; Ø Стадия клинических проявлений/СПИД — в среднем 1, 3 года — смерть. 7
Клиническая картина При отсутствии лечения можно выделить следующие стадии течения ВИЧ-инфекции: Ø Инфицирование — 2 -3 недели; Ø Острый ретровирусный синдром — 2 -3 недели; Ø Исчезновение симптомов + сероконверсия (появление АТ к ВИЧ) — 2 -4 недели; Ø Бессимптомная латентная стадия — в среднем 8 лет; Ø Стадия клинических проявлений/СПИД — в среднем 1, 3 года — смерть. 7
 Клиническая классификация ВИЧ-инфекции 2006 г. (Покровский В. И. ) 1. Стадия инкубации 2. Стадия первичных проявлений Варианты течения: A. Бессимптомная Б. Острая ВИЧ-инфекция без вторичных заболеваний. B. Острая инфекция с вторичными заболеваниями. 3. Латентная стадия 4. Стадия вторичных заболеваний 4 А. Потеря веса менее 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы, повышенная утомляемость. 8
Клиническая классификация ВИЧ-инфекции 2006 г. (Покровский В. И. ) 1. Стадия инкубации 2. Стадия первичных проявлений Варианты течения: A. Бессимптомная Б. Острая ВИЧ-инфекция без вторичных заболеваний. B. Острая инфекция с вторичными заболеваниями. 3. Латентная стадия 4. Стадия вторичных заболеваний 4 А. Потеря веса менее 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы, повышенная утомляемость. 8
 4 Б. Потеря веса более 10%; необъяснимая диарея или лихорадка более одного месяца; волосистая лейкоплакия; туберкулез легких, стойкие вирусные, бактериальные поражения внутренних органов, локализованная саркома Кáпоши, прогрессирующая общая слабость. 4 В. Кахексия; генерализованные бактериальные, вирусные, грибковые инфекции, пневмоцистная пневмония; кандидоз пищевода, бронхов, легких; внелегочный туберкулез; диссеминированная саркома Кáпоши; поражения центральной нервной системы различной этиологии. 5. Терминальная стадия. 9
4 Б. Потеря веса более 10%; необъяснимая диарея или лихорадка более одного месяца; волосистая лейкоплакия; туберкулез легких, стойкие вирусные, бактериальные поражения внутренних органов, локализованная саркома Кáпоши, прогрессирующая общая слабость. 4 В. Кахексия; генерализованные бактериальные, вирусные, грибковые инфекции, пневмоцистная пневмония; кандидоз пищевода, бронхов, легких; внелегочный туберкулез; диссеминированная саркома Кáпоши; поражения центральной нервной системы различной этиологии. 5. Терминальная стадия. 9
 Стадия 1. «Стадия инкубации» — период от момента заражения до появления реакции организма в виде клинических проявлений «острой инфекции» и/или выработки антител. Продолжительность ее обычно составляет от 3 нед до 3 мес. В этот период идет активное размножение ВИЧ, однако клинических проявлений заболевания нет и антитела к ВИЧ еще не выявляются. 10
Стадия 1. «Стадия инкубации» — период от момента заражения до появления реакции организма в виде клинических проявлений «острой инфекции» и/или выработки антител. Продолжительность ее обычно составляет от 3 нед до 3 мес. В этот период идет активное размножение ВИЧ, однако клинических проявлений заболевания нет и антитела к ВИЧ еще не выявляются. 10
 Стадия 2. «Стадия первичных проявлений» . В этот период активная репликация ВИЧ в организме продолжается, однако проявляется уже первичный ответ организма на внедрение этого возбудителя в виде клинических проявлений и/или выработки антител. Стадия ранней ВИЧ-инфекции может протекать в нескольких формах: 2 А. «Бессимптомная» , когда какие-либо клинические проявления ВИЧ-инфекции отсутствуют. Ответ организма на внедрение ВИЧ проявляется лишь выработкой антител. 2 Б. «Острая ВИЧ-инфекция без вторичных заболеваний» может проявляться разнообразной клинической симптоматикой. В крови больных с острой ВИЧ-инфекцией могут обнаруживаться широкоплазменные лимфоциты ( «мононуклеары» ). Острая клиническая инфекция отмечается у 50 -90% инфицированных лиц в первые 3 мес после заражения. 11
Стадия 2. «Стадия первичных проявлений» . В этот период активная репликация ВИЧ в организме продолжается, однако проявляется уже первичный ответ организма на внедрение этого возбудителя в виде клинических проявлений и/или выработки антител. Стадия ранней ВИЧ-инфекции может протекать в нескольких формах: 2 А. «Бессимптомная» , когда какие-либо клинические проявления ВИЧ-инфекции отсутствуют. Ответ организма на внедрение ВИЧ проявляется лишь выработкой антител. 2 Б. «Острая ВИЧ-инфекция без вторичных заболеваний» может проявляться разнообразной клинической симптоматикой. В крови больных с острой ВИЧ-инфекцией могут обнаруживаться широкоплазменные лимфоциты ( «мононуклеары» ). Острая клиническая инфекция отмечается у 50 -90% инфицированных лиц в первые 3 мес после заражения. 11
![Клинические симптомы острой ВИЧ-инфекции (Рекомендации Министерства здравоохранения и социальных служб США [DHHS] [Ann Intern Клинические симптомы острой ВИЧ-инфекции (Рекомендации Министерства здравоохранения и социальных служб США [DHHS] [Ann Intern](https://present5.com/presentation/2750992_34146856/image-12.jpg) Клинические симптомы острой ВИЧ-инфекции (Рекомендации Министерства здравоохранения и социальных служб США [DHHS] [Ann Intern Med 2002; 137: 381]) Лихорадка — 96% Миалгии — 54% Гепатоспленомегалия — 14% Лимфаденопатия — 74% Диарея — 32% Потеря веса — 13% Фарингит — 70% Головная боль — 32% Молочница — 12% Сыпь1 — 70% Тошнота и рвота — 27% Неврологические симптомы2 — 12% 1 Сыпь — эритематозные макулопапулезные высыпания на лице и туловище, иногда на конечностях, в том числе на ладонях и подошвах. 2 менингит, менингоэнцефалит, паралич лицевого нерва, нарушения мышления, психозы. 12
Клинические симптомы острой ВИЧ-инфекции (Рекомендации Министерства здравоохранения и социальных служб США [DHHS] [Ann Intern Med 2002; 137: 381]) Лихорадка — 96% Миалгии — 54% Гепатоспленомегалия — 14% Лимфаденопатия — 74% Диарея — 32% Потеря веса — 13% Фарингит — 70% Головная боль — 32% Молочница — 12% Сыпь1 — 70% Тошнота и рвота — 27% Неврологические симптомы2 — 12% 1 Сыпь — эритематозные макулопапулезные высыпания на лице и туловище, иногда на конечностях, в том числе на ладонях и подошвах. 2 менингит, менингоэнцефалит, паралич лицевого нерва, нарушения мышления, психозы. 12
 2 В «Острая ВИЧ-инфекция с вторичными заболеваниями» . В 10 -15% случаев у больных острой ВИЧ-инфекцией на фоне снижения уровня СD 4 -лимфоцитов и развившегося вследствие этого иммунодефицита появляются вторичные заболевания различной этиологии (ангина, бактериальная и пневмоцистная пневмония, кандидозы, герпетическая инфекция и др. ). Продолжительность клинических проявлений острой ВИЧ-инфекции варьирует от нескольких дней до нескольких месяцев, однако обычно она составляет 2 -3 нед. 13
2 В «Острая ВИЧ-инфекция с вторичными заболеваниями» . В 10 -15% случаев у больных острой ВИЧ-инфекцией на фоне снижения уровня СD 4 -лимфоцитов и развившегося вследствие этого иммунодефицита появляются вторичные заболевания различной этиологии (ангина, бактериальная и пневмоцистная пневмония, кандидозы, герпетическая инфекция и др. ). Продолжительность клинических проявлений острой ВИЧ-инфекции варьирует от нескольких дней до нескольких месяцев, однако обычно она составляет 2 -3 нед. 13
 Стадия 3. «Латентная» . Характеризуется медленным прогрессированием иммунодефицита. В крови обнаруживаются антитела к ВИЧ. Единственным клиническим проявлением заболевания является увеличение двух и более лимфатических узлов не менее чем в двух не связанных между собой группах (не считая паховые). Лимфатические узлы обычно эластичные, безболезненные, не спаяны с окружающей тканью, кожа над ними не изменена. Длительность латентной стадии может варьировать от 2 -3 до 20 и более лет, в среднем — 6 -7 лет. 14
Стадия 3. «Латентная» . Характеризуется медленным прогрессированием иммунодефицита. В крови обнаруживаются антитела к ВИЧ. Единственным клиническим проявлением заболевания является увеличение двух и более лимфатических узлов не менее чем в двух не связанных между собой группах (не считая паховые). Лимфатические узлы обычно эластичные, безболезненные, не спаяны с окружающей тканью, кожа над ними не изменена. Длительность латентной стадии может варьировать от 2 -3 до 20 и более лет, в среднем — 6 -7 лет. 14
 Стадия 5. «Терминальная стадия» . В этой стадии имеющиеся у больных вторичные заболевания приобретают необратимое течение. Больной погибает в течение нескольких месяцев. Количество Т-хелперов (CD 4) в стадии СПИД — менее 200 клеток в 1 мкл крови. Наличия генерализованной саркомы Кáпоши или криптококкового менингита достаточно для постановки диагноза СПИДа. Продолжительность течения ВИЧ-инфекции колеблется в широких пределах — от нескольких месяцев до 15 -20 лет. 15
Стадия 5. «Терминальная стадия» . В этой стадии имеющиеся у больных вторичные заболевания приобретают необратимое течение. Больной погибает в течение нескольких месяцев. Количество Т-хелперов (CD 4) в стадии СПИД — менее 200 клеток в 1 мкл крови. Наличия генерализованной саркомы Кáпоши или криптококкового менингита достаточно для постановки диагноза СПИДа. Продолжительность течения ВИЧ-инфекции колеблется в широких пределах — от нескольких месяцев до 15 -20 лет. 15
 Особенности клиники ВИЧинфекции у детей Наиболее частым клиническим проявлением ВИЧинфекции у детей является задержка темпов психомоторного и физического развития. У детей чаще, чем у взрослых, встречаются рецидивирующие бактериальные инфекции, а также интерстициальные лимфоидные пневмониты, энцефалопатия. Очень редка саркома Кáпоши. Часто встречается тромбоцитопения, клинически проявляющаяся геморрагическим синдромом, который может быть причиной смерти детей. Также частым симптомом является анемия. 16
Особенности клиники ВИЧинфекции у детей Наиболее частым клиническим проявлением ВИЧинфекции у детей является задержка темпов психомоторного и физического развития. У детей чаще, чем у взрослых, встречаются рецидивирующие бактериальные инфекции, а также интерстициальные лимфоидные пневмониты, энцефалопатия. Очень редка саркома Кáпоши. Часто встречается тромбоцитопения, клинически проявляющаяся геморрагическим синдромом, который может быть причиной смерти детей. Также частым симптомом является анемия. 16
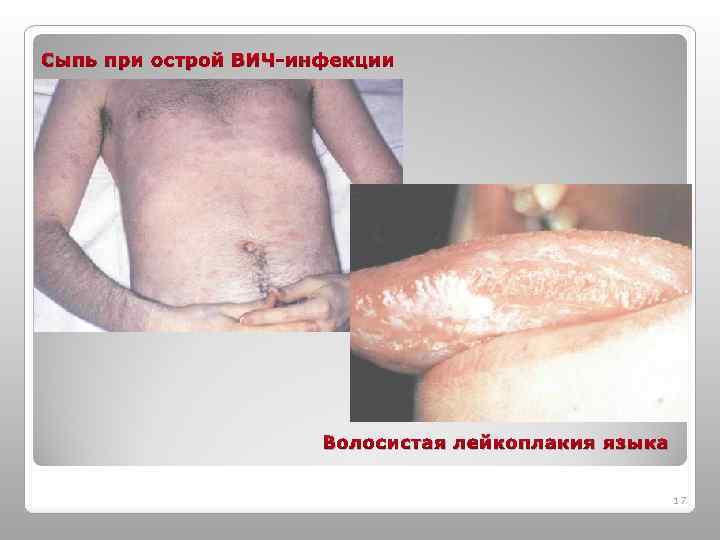 Сыпь при острой ВИЧ-инфекции Волосистая лейкоплакия языка 17
Сыпь при острой ВИЧ-инфекции Волосистая лейкоплакия языка 17
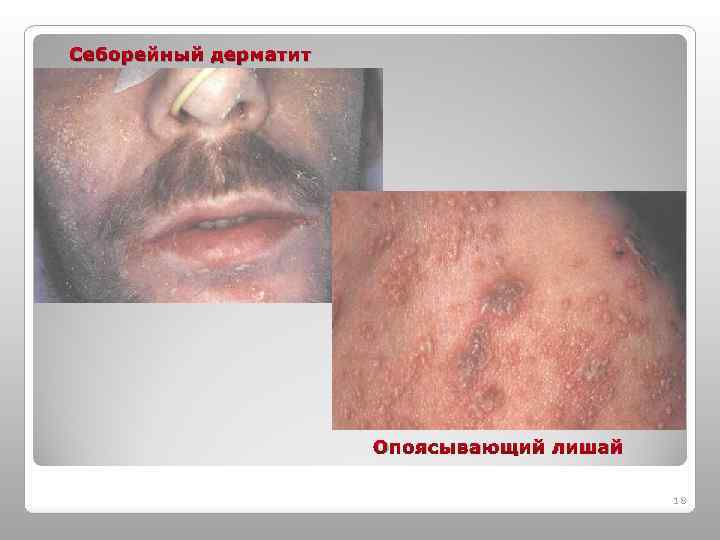 Себорейный дерматит Опоясывающий лишай 18
Себорейный дерматит Опоясывающий лишай 18
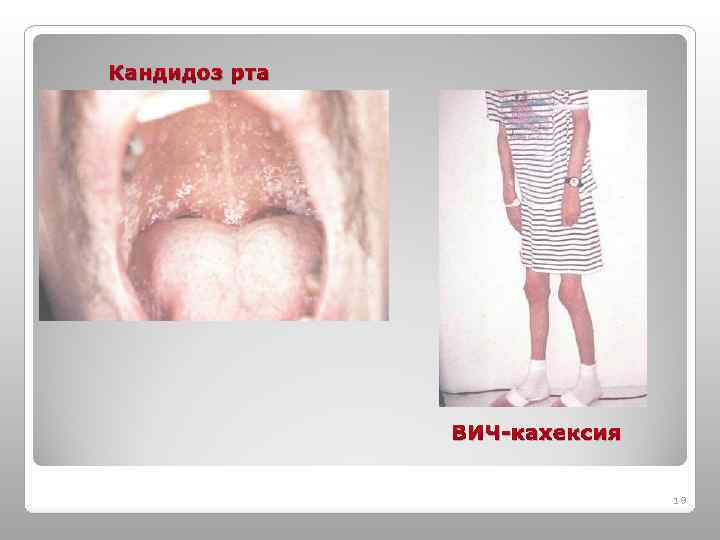 Кандидоз рта ВИЧ-кахексия 19
Кандидоз рта ВИЧ-кахексия 19
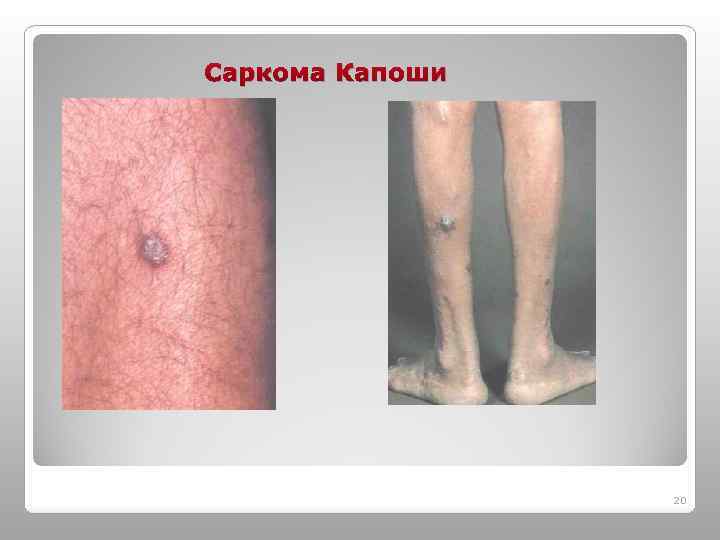 Саркома Капоши 20
Саркома Капоши 20
 Диагностика q. Диагностика ВИЧ-инфекции представляет собой комплексный процесс, основанный на данных лабораторного, клинического и эпидемиологического обследований. q. В настоящее время наиболее распространенным способом лабораторной диагностики ВИЧ-инфекции является исследование образца крови. q. Лабораторные тесты для диагностики ВИЧ можно разделить на: üнепрямые (устанавливающие наличие в организме человека не самого вируса, а антител к нему); üпрямые (устанавливающие наличие в организме определенных белков, составляющих неотъемлемую часть вируса, таких как белки вирусной оболочки или вирусная РНК). 21
Диагностика q. Диагностика ВИЧ-инфекции представляет собой комплексный процесс, основанный на данных лабораторного, клинического и эпидемиологического обследований. q. В настоящее время наиболее распространенным способом лабораторной диагностики ВИЧ-инфекции является исследование образца крови. q. Лабораторные тесты для диагностики ВИЧ можно разделить на: üнепрямые (устанавливающие наличие в организме человека не самого вируса, а антител к нему); üпрямые (устанавливающие наличие в организме определенных белков, составляющих неотъемлемую часть вируса, таких как белки вирусной оболочки или вирусная РНК). 21
 Первая группа тестов — серологические: Иммуноферментный анализ (ИФА): определение антител к ВИЧ и р24 антигена. Иммуноблот (ИБ): определение антител к белкам ВИЧ. Вторая группа тестов — молекулярные (ПЦР). С их помощью определяют качественное и количественное содержание РНК или ДНК вируса, устойчивость ВИЧ к различным лекарственным препаратам. 22
Первая группа тестов — серологические: Иммуноферментный анализ (ИФА): определение антител к ВИЧ и р24 антигена. Иммуноблот (ИБ): определение антител к белкам ВИЧ. Вторая группа тестов — молекулярные (ПЦР). С их помощью определяют качественное и количественное содержание РНК или ДНК вируса, устойчивость ВИЧ к различным лекарственным препаратам. 22
 ПЦР позволяет определять наличие вирусных компонентов РНК или ДНК в клетке. Чувствительность и специфичность этого теста ниже, чем у ИФА и иммуноблотинга. Чаще всего в качестве подтверждающего теста выбирают ИБ – тест, также выявляющий в крови антитела к ВИЧ. 23
ПЦР позволяет определять наличие вирусных компонентов РНК или ДНК в клетке. Чувствительность и специфичность этого теста ниже, чем у ИФА и иммуноблотинга. Чаще всего в качестве подтверждающего теста выбирают ИБ – тест, также выявляющий в крови антитела к ВИЧ. 23
 Взятие крови (3 -5 мл из вены) проводится не ранее 3 -6 мес после предполагаемого заражения. Возможны ложноположительные результаты ИФА (при злокачественных опухолях, аллергических состояниях, беременности) поэтому результаты подтверждают методом ИБ. До отправки в лабораторию пробы можно хранить в холодильнике при 6 -8°С не более суток. При невозможности быстрой доставки крови получить в стерильных условиях сыворотку и хранить её при 4°С не более 5 -6 дней. В настоящее время кровь из вены забирается с помощью вакуумной системы. 24
Взятие крови (3 -5 мл из вены) проводится не ранее 3 -6 мес после предполагаемого заражения. Возможны ложноположительные результаты ИФА (при злокачественных опухолях, аллергических состояниях, беременности) поэтому результаты подтверждают методом ИБ. До отправки в лабораторию пробы можно хранить в холодильнике при 6 -8°С не более суток. При невозможности быстрой доставки крови получить в стерильных условиях сыворотку и хранить её при 4°С не более 5 -6 дней. В настоящее время кровь из вены забирается с помощью вакуумной системы. 24
 25
25
 Биообразец — сыворотка крови. I этап — скрининговый: используются скрининговые тест-системы. Метод исследования — ИФА. При получении двух положительных результатов сыворотку передают на подтверждающий этап. II этап — подтверждающий: используются экспертные тест-системы (тесты, рекомендованные ВОЗ). Метод исследования — ИФА. При подтверждении положительного результата сыворотку передают на экспертный этап. III этап — экспертный: используется подтверждающий тест. Метод исследования — иммуноблот (ИБ). 26
Биообразец — сыворотка крови. I этап — скрининговый: используются скрининговые тест-системы. Метод исследования — ИФА. При получении двух положительных результатов сыворотку передают на подтверждающий этап. II этап — подтверждающий: используются экспертные тест-системы (тесты, рекомендованные ВОЗ). Метод исследования — ИФА. При подтверждении положительного результата сыворотку передают на экспертный этап. III этап — экспертный: используется подтверждающий тест. Метод исследования — иммуноблот (ИБ). 26
 Лечение Больные с ВИЧ-инфекцией подлежат госпитализации в инфекционные стационары по клинико-эпидемиологическим показаниям. Лица с подозрением на ВИЧ-инфекцию обследуются в амбулаторных условиях в специализированных центрах. Вирусоносители не нуждаются в госпитализации и изоляции. Больные в стадии СПИДа госпитализируются в боксовое отделение инфекционного стационара для предупреждения их инфицирования другими инфекционными заболеваниями. 27
Лечение Больные с ВИЧ-инфекцией подлежат госпитализации в инфекционные стационары по клинико-эпидемиологическим показаниям. Лица с подозрением на ВИЧ-инфекцию обследуются в амбулаторных условиях в специализированных центрах. Вирусоносители не нуждаются в госпитализации и изоляции. Больные в стадии СПИДа госпитализируются в боксовое отделение инфекционного стационара для предупреждения их инфицирования другими инфекционными заболеваниями. 27
 Имеется три основных направления лечебных мероприятий в отношении больных ВИЧ-инфекцией в стадии пре-СПИД и СПИД: 1) этиотропная (антиретровирусная) терапия; 2) иммуномодулирующая терапия; 3) лечение оппортунистических инфекций и опухолей. ВААРТ (высокоактивная антиретровирусная терапия) предусматривает одновременное назначение не менее трех антиретровирусных (АРВ) препаратов. ВААРТ стала глобальным стандартом при лечении ВИЧинфекции. ВААРТ не излечивает ВИЧ-инфекцию, но обычно почти полностью подавляет репликацию вируса. Лечение должно продолжаться на протяжении всей жизни. 28
Имеется три основных направления лечебных мероприятий в отношении больных ВИЧ-инфекцией в стадии пре-СПИД и СПИД: 1) этиотропная (антиретровирусная) терапия; 2) иммуномодулирующая терапия; 3) лечение оппортунистических инфекций и опухолей. ВААРТ (высокоактивная антиретровирусная терапия) предусматривает одновременное назначение не менее трех антиретровирусных (АРВ) препаратов. ВААРТ стала глобальным стандартом при лечении ВИЧинфекции. ВААРТ не излечивает ВИЧ-инфекцию, но обычно почти полностью подавляет репликацию вируса. Лечение должно продолжаться на протяжении всей жизни. 28
 Используемые антиретровирусные химиопрепараты являются токсичными (в основном для костного мозга), применяются короткими циклами, неопределенно долго, практически пожизненно, что позволяет продлить жизнь пациента. Рекомендуется использовать любую из следующих схем лечения АРВ-препаратами: зидовудин + ламивудин + эфавиренз зидовудин + ламивудин + невирапин 29
Используемые антиретровирусные химиопрепараты являются токсичными (в основном для костного мозга), применяются короткими циклами, неопределенно долго, практически пожизненно, что позволяет продлить жизнь пациента. Рекомендуется использовать любую из следующих схем лечения АРВ-препаратами: зидовудин + ламивудин + эфавиренз зидовудин + ламивудин + невирапин 29
 Одновременно с антиретровирусной терапией проводится иммунокорригирующая терапия в виде заместительной и иммуностимулирующей. Иммунозаместительная терапия предусматривает переливание лимфоцитарной массы, пересадку костного мозга. Иммуностимулирующая терапия проводится с помощью тималина, Т-активина, рекомбинантных интерферонов (реаферон, интрон-А, рофенон), препаратов интерлейкинов (интерлейкин-2, ронколейкин и др. ). Для воздействия на оппортунистические инфекции используются антибиотики и химиопрепараты в зависимости от их этиологии. 30
Одновременно с антиретровирусной терапией проводится иммунокорригирующая терапия в виде заместительной и иммуностимулирующей. Иммунозаместительная терапия предусматривает переливание лимфоцитарной массы, пересадку костного мозга. Иммуностимулирующая терапия проводится с помощью тималина, Т-активина, рекомбинантных интерферонов (реаферон, интрон-А, рофенон), препаратов интерлейкинов (интерлейкин-2, ронколейкин и др. ). Для воздействия на оппортунистические инфекции используются антибиотики и химиопрепараты в зависимости от их этиологии. 30
 Пациенты пожизненно находятся под диспансерным наблюдением независимо от стадии болезни. Основной задачей диспансерного наблюдения является регулярное лабораторное и клиническое наблюдение за течением инфекционного процесса и функциональным состоянием системы иммунитета. Результаты врачебного наблюдения взрослых заносятся в медицинскую карту амбулаторного больного, а наблюдения детей — в историю развития ребенка. На каждого ВИЧ-инфицированного заполняется карта диспансерного наблюдения. 31
Пациенты пожизненно находятся под диспансерным наблюдением независимо от стадии болезни. Основной задачей диспансерного наблюдения является регулярное лабораторное и клиническое наблюдение за течением инфекционного процесса и функциональным состоянием системы иммунитета. Результаты врачебного наблюдения взрослых заносятся в медицинскую карту амбулаторного больного, а наблюдения детей — в историю развития ребенка. На каждого ВИЧ-инфицированного заполняется карта диспансерного наблюдения. 31
 Профилактика Специфическая профилактика с помощью вакцин находится в стадии разработки. Сложность решения этой задачи зависит от высокой генетической вариабельности вируса. В 2007 году по результатам трех клинических исследований, проведенных в странах Африки к югу от Сахары, было установлено, что мужское обрезание среди взрослого населения снижает риск передачи ВИЧ половым путем от женщин к мужчинам приблизительно на 60%. 32
Профилактика Специфическая профилактика с помощью вакцин находится в стадии разработки. Сложность решения этой задачи зависит от высокой генетической вариабельности вируса. В 2007 году по результатам трех клинических исследований, проведенных в странах Африки к югу от Сахары, было установлено, что мужское обрезание среди взрослого населения снижает риск передачи ВИЧ половым путем от женщин к мужчинам приблизительно на 60%. 32
 Профилактика среди медперсонала: повреждение кожных покровов (порез, укол). Необходимо немедленно обработать перчатки дезинфицирующим раствором и снять их. Затем водой тщательно вымыть руки с мылом, обработать их 70% этиловым спиртом и смазать ранку 5% раствором йода. На место травмы после обработки наложить бактерицидный пластырь; попадание крови или другой биологической жидкости на открытые части тела. Немедленно обработать кожу в течение 30 секунд тампоном, смоченным 70% этиловым спиртом, вымыть двукратно теплой водой с мылом, насухо вытереть индивидуальной салфеткой; 33
Профилактика среди медперсонала: повреждение кожных покровов (порез, укол). Необходимо немедленно обработать перчатки дезинфицирующим раствором и снять их. Затем водой тщательно вымыть руки с мылом, обработать их 70% этиловым спиртом и смазать ранку 5% раствором йода. На место травмы после обработки наложить бактерицидный пластырь; попадание крови или другой биологической жидкости на открытые части тела. Немедленно обработать кожу в течение 30 секунд тампоном, смоченным 70% этиловым спиртом, вымыть двукратно теплой водой с мылом, насухо вытереть индивидуальной салфеткой; 33
 попадание крови или других биологических жидкостей на слизистые оболочки глаз, носа, полости рта. Глаза промыть дистиллированной водой из миниукладки и закапать 0, 05% раствор марганцевокислого калия. Слизистую носа обработать 0, 05% раствором марганцевокислого калия. Рот и горло прополоскать 70% этиловым спиртом или 0, 05% раствором марганцевокислого калия; попадание крови (или другого заразного материала) на халат, одежду. Это место немедленно обработать одним из дезинфицирующих средств, затем обеззаразить перчатки, снять халат. Обувь обработать двукратным протиранием ветошью, смоченной в растворе одного из дезинфицирующих средств. Кожу рук и других участков тела под загрязненной одеждой протереть 70% этиловым 34 спиртом.
попадание крови или других биологических жидкостей на слизистые оболочки глаз, носа, полости рта. Глаза промыть дистиллированной водой из миниукладки и закапать 0, 05% раствор марганцевокислого калия. Слизистую носа обработать 0, 05% раствором марганцевокислого калия. Рот и горло прополоскать 70% этиловым спиртом или 0, 05% раствором марганцевокислого калия; попадание крови (или другого заразного материала) на халат, одежду. Это место немедленно обработать одним из дезинфицирующих средств, затем обеззаразить перчатки, снять халат. Обувь обработать двукратным протиранием ветошью, смоченной в растворе одного из дезинфицирующих средств. Кожу рук и других участков тела под загрязненной одеждой протереть 70% этиловым 34 спиртом.
 Медицинские работники, попавшие в аварийные ситуации при оказании медицинской помощи ВИЧинфицированным, должны сдать кровь для проведения серологических исследований. Сроки забора крови: сразу после аварии (для исключения возможного факта уже имеющегося ВИЧ-инфицирования); через 3 и 6 месяцев. За пострадавшим медицинским работником устанавливают диспансерное наблюдение врачоминфекционистом в течение 6 месяцев для окончательного исключения инфицирования ВИЧ. 35
Медицинские работники, попавшие в аварийные ситуации при оказании медицинской помощи ВИЧинфицированным, должны сдать кровь для проведения серологических исследований. Сроки забора крови: сразу после аварии (для исключения возможного факта уже имеющегося ВИЧ-инфицирования); через 3 и 6 месяцев. За пострадавшим медицинским работником устанавливают диспансерное наблюдение врачоминфекционистом в течение 6 месяцев для окончательного исключения инфицирования ВИЧ. 35
 Все обстоятельства аварийной ситуации должны быть зафиксированы в журнале учета аварийных ситуаций с указанием даты и времени, места, характера повреждений и первичных профилактических мероприятий. В индивидуальную медицинскую карту сотрудника вносится запись о данном случае и проведенных профилактических мероприятиях. Медикаментозная профилактика ВИЧ-инфекции проводится антиретровирусными препаратами, прием которых следует начать как можно раньше после возможного заражения, но не позднее 36 часов с момента аварийной ситуации. 36
Все обстоятельства аварийной ситуации должны быть зафиксированы в журнале учета аварийных ситуаций с указанием даты и времени, места, характера повреждений и первичных профилактических мероприятий. В индивидуальную медицинскую карту сотрудника вносится запись о данном случае и проведенных профилактических мероприятиях. Медикаментозная профилактика ВИЧ-инфекции проводится антиретровирусными препаратами, прием которых следует начать как можно раньше после возможного заражения, но не позднее 36 часов с момента аварийной ситуации. 36


