ВИЧ инфекция у детей.pptx
- Количество слайдов: 83
 ВИЧ инфекция, профилактика, тактика ведения новорожденного при перинатальном контакте. ВИЧ индикаторы заболевания Выполнил: Регула Дмитрий Николаевич. Студент 6 курса, 14 группы. 2016 год
ВИЧ инфекция, профилактика, тактика ведения новорожденного при перинатальном контакте. ВИЧ индикаторы заболевания Выполнил: Регула Дмитрий Николаевич. Студент 6 курса, 14 группы. 2016 год
 ВИЧ у детей – заболевание, которое вызвано вирусом иммунодефицита человека, характеризующееся синдромом приобретенного иммунодефицита, который способствует возникновению вторичных инфекций и злокачественных образований в связи с глубоким угнетением защитных свойство организма (иммуннитета).
ВИЧ у детей – заболевание, которое вызвано вирусом иммунодефицита человека, характеризующееся синдромом приобретенного иммунодефицита, который способствует возникновению вторичных инфекций и злокачественных образований в связи с глубоким угнетением защитных свойство организма (иммуннитета).
 Вертикальная- от ВИЧ инфицированной матери ребёнку Горизонтальная –парентеральным, половым путём и при вскармливании грудью
Вертикальная- от ВИЧ инфицированной матери ребёнку Горизонтальная –парентеральным, половым путём и при вскармливании грудью
 Клиническое течение ВИЧ-инфекции у детей и прогноз заболевания связаны со сроками и путем инфицирования. Более раннее инфицирование, в период внутриутробного развития, особенно в I триместре беременности, может приводить к гибели плода, о чем свидетельствует более высокое количество спонтанных абортов и мертворожденных у ВИЧинфицированных женщин. Кроме того, такие дети часто рождаются ослабленными, с признаками задержки внутриутробного развития.
Клиническое течение ВИЧ-инфекции у детей и прогноз заболевания связаны со сроками и путем инфицирования. Более раннее инфицирование, в период внутриутробного развития, особенно в I триместре беременности, может приводить к гибели плода, о чем свидетельствует более высокое количество спонтанных абортов и мертворожденных у ВИЧинфицированных женщин. Кроме того, такие дети часто рождаются ослабленными, с признаками задержки внутриутробного развития.
 У детей, заражение которых произошло в период внутриутробного развития, прогрессирование ВИЧинфекции происходит более быстрыми темпами по сравнению с детьми, которые были инфицированы непосредственно во время родов.
У детей, заражение которых произошло в период внутриутробного развития, прогрессирование ВИЧинфекции происходит более быстрыми темпами по сравнению с детьми, которые были инфицированы непосредственно во время родов.
 Заражение во время родов приводит к более позднему проявлению признаков ВИЧ-инфекции. Несмотря на высокую вирусную нагрузку, сохраняющуюся более длительное время у ребенка первого года жизни, чем у взрослых при острой инфекции, прогрессирование заболевания может происходить медленно.
Заражение во время родов приводит к более позднему проявлению признаков ВИЧ-инфекции. Несмотря на высокую вирусную нагрузку, сохраняющуюся более длительное время у ребенка первого года жизни, чем у взрослых при острой инфекции, прогрессирование заболевания может происходить медленно.
 Без проведения активной антиретровирусной терапии быстрое прогрессирование ВИЧинфекции наблюдается, примерно, у 20% детей; средние темпы развития болезни у 60 -75%, а у 510% детей заболевание развивается медленно и продолжительность жизни в этой группе больных составляет 8 -9 лет
Без проведения активной антиретровирусной терапии быстрое прогрессирование ВИЧинфекции наблюдается, примерно, у 20% детей; средние темпы развития болезни у 60 -75%, а у 510% детей заболевание развивается медленно и продолжительность жизни в этой группе больных составляет 8 -9 лет
 Общепринятым методом диагностики ВИЧинфекции является метод обнаружения антител (АТ) к ВИЧ в ИФА и иммуноблоте (ИБ). Для детей, рожденных ВИЧинфицированными матерями, этот метод не является достоверным, т. к. мать передает своему ребенку все имеющиеся у нее АТ к разным возбудителям инфекционных заболеваний, в том числе и АТ к ВИЧ. Дифференцировать материнские и, собственно, детские АТ к ВИЧ нельзя
Общепринятым методом диагностики ВИЧинфекции является метод обнаружения антител (АТ) к ВИЧ в ИФА и иммуноблоте (ИБ). Для детей, рожденных ВИЧинфицированными матерями, этот метод не является достоверным, т. к. мать передает своему ребенку все имеющиеся у нее АТ к разным возбудителям инфекционных заболеваний, в том числе и АТ к ВИЧ. Дифференцировать материнские и, собственно, детские АТ к ВИЧ нельзя
 Возможны 4 варианта динамики АТ к ВИЧ у ребенка, рожденного ВИЧ-инфицированной матерью. а) если не произошла перинатальная трансмиссия ВИЧ от матери к ребенку: 1 вариант: материнские АТ к ВИЧ в норме у ребенка исчезают к 12 месяцам, иногда к 15 месяцам жизни. Происходит сероконверсия от положительных результатов ИФА и ИБ с ВИЧ в отрицательные.
Возможны 4 варианта динамики АТ к ВИЧ у ребенка, рожденного ВИЧ-инфицированной матерью. а) если не произошла перинатальная трансмиссия ВИЧ от матери к ребенку: 1 вариант: материнские АТ к ВИЧ в норме у ребенка исчезают к 12 месяцам, иногда к 15 месяцам жизни. Происходит сероконверсия от положительных результатов ИФА и ИБ с ВИЧ в отрицательные.
 б) Произошла перинатальная трансмиссия ВИЧ от матери к ребенку 2 вариант: материнские АТ к ВИЧ постепенно замещаются собственными детскими АТ к ВИЧ. ИФА и ИБ с ВИЧ у ребенка остаются положительными в возрасте после 18 месяцев. 3 вариант: материнские АТ к ВИЧ исчезли к 12 мес. , но собственные АТ к ВИЧ вследствие задержки иммунологического ответа у ребенка появляются только к 24 -26 мес. жизни. При проведении обследования такого ребенка методом ИФА с ВИЧ регистрируется "серонегативное» окно
б) Произошла перинатальная трансмиссия ВИЧ от матери к ребенку 2 вариант: материнские АТ к ВИЧ постепенно замещаются собственными детскими АТ к ВИЧ. ИФА и ИБ с ВИЧ у ребенка остаются положительными в возрасте после 18 месяцев. 3 вариант: материнские АТ к ВИЧ исчезли к 12 мес. , но собственные АТ к ВИЧ вследствие задержки иммунологического ответа у ребенка появляются только к 24 -26 мес. жизни. При проведении обследования такого ребенка методом ИФА с ВИЧ регистрируется "серонегативное» окно
 4 вариант: если роды произошли в период острой инфекции ВИЧ, когда у матери еще не появились АТ к ВИЧ в достаточном титре (мать в момент родов ИФА ВИЧ серонегативная), то ребенок не будет иметь материнские АТ, а собственные АТ к ВИЧ у него появятся в возрасте 3 -6 мес. При обследовании ребенка в динамике произойдет смена отрицательных результатов в ИФА и ИБ с ВИЧ на положительные.
4 вариант: если роды произошли в период острой инфекции ВИЧ, когда у матери еще не появились АТ к ВИЧ в достаточном титре (мать в момент родов ИФА ВИЧ серонегативная), то ребенок не будет иметь материнские АТ, а собственные АТ к ВИЧ у него появятся в возрасте 3 -6 мес. При обследовании ребенка в динамике произойдет смена отрицательных результатов в ИФА и ИБ с ВИЧ на положительные.
 В настоящее время в России разрешены к применению тест-системы для обнаружения генного материала ВИЧ или антигенов ВИЧ (ПЦР, реакция амплификации и др. ). Эти тестсистемы могут давать положительные реакции на наличие маркеров ВИЧ в ранних стадиях ВИЧ инфекции.
В настоящее время в России разрешены к применению тест-системы для обнаружения генного материала ВИЧ или антигенов ВИЧ (ПЦР, реакция амплификации и др. ). Эти тестсистемы могут давать положительные реакции на наличие маркеров ВИЧ в ранних стадиях ВИЧ инфекции.
 У детей, родившихся от ВИЧ-инфицированных матерей повторное обнаружение генных или антигенных маркеров ВИЧ в первое полугодие жизни может служить диагностическим критерием в пользу ВИЧ инфекции, а повторные отрицательные результаты - против диагноза ВИЧ -инфекции
У детей, родившихся от ВИЧ-инфицированных матерей повторное обнаружение генных или антигенных маркеров ВИЧ в первое полугодие жизни может служить диагностическим критерием в пользу ВИЧ инфекции, а повторные отрицательные результаты - против диагноза ВИЧ -инфекции
 Диагноз "ВИЧ-инфекция" может быть установлен 1. Ребенку, рожденному ВИЧ-инфицированной матерью, в возрасте старше 18 -месяцев при сохранении положительных результатов исследования сыворотки крови на АТ к ВИЧ в ИФА и ИБ.
Диагноз "ВИЧ-инфекция" может быть установлен 1. Ребенку, рожденному ВИЧ-инфицированной матерью, в возрасте старше 18 -месяцев при сохранении положительных результатов исследования сыворотки крови на АТ к ВИЧ в ИФА и ИБ.
 2. Ребенку, имеющему соответствующий эпидемиологический анамнез (рожден ВИЧинфицированной матерью, внутривенное употребление наркотиков, половой контакт с ВИЧ-инфицированным партнером и т. д. ) в любом возрасте при повторном обнаружении генных маркеров ВИЧ.
2. Ребенку, имеющему соответствующий эпидемиологический анамнез (рожден ВИЧинфицированной матерью, внутривенное употребление наркотиков, половой контакт с ВИЧ-инфицированным партнером и т. д. ) в любом возрасте при повторном обнаружении генных маркеров ВИЧ.
 3. Ребенку, рожденному ВИЧ-серонегативной матерью из группы риска по ВИЧ-инфекции, если произошла сероконверсия из серонегативной в серопозитивную фазу (необходимо подтвердить сероконверсию и у матери).
3. Ребенку, рожденному ВИЧ-серонегативной матерью из группы риска по ВИЧ-инфекции, если произошла сероконверсия из серонегативной в серопозитивную фазу (необходимо подтвердить сероконверсию и у матери).
 4. Ребенку любого возраста при наличии у него лабораторно подтвержденных СПИДиндикаторных заболеваний и соответствующего эпидемиологического анамнеза (рожден ВИЧинфицированной матерью, в/в употребление наркотиков, половой контакт с ВИЧинфицированным партнером и т. д. )
4. Ребенку любого возраста при наличии у него лабораторно подтвержденных СПИДиндикаторных заболеваний и соответствующего эпидемиологического анамнеза (рожден ВИЧинфицированной матерью, в/в употребление наркотиков, половой контакт с ВИЧинфицированным партнером и т. д. )
 Детям старшего возраста диагноз ВИЧ-инфекции с указанием стадии заболевания устанавливается на основании выявления факторов риска заражения ВИЧ-инфекцией, наличия положительных серологических тестов (наличия АТ к ВИЧ в ИФА и ИБ) и клинических проявлений инфекции
Детям старшего возраста диагноз ВИЧ-инфекции с указанием стадии заболевания устанавливается на основании выявления факторов риска заражения ВИЧ-инфекцией, наличия положительных серологических тестов (наличия АТ к ВИЧ в ИФА и ИБ) и клинических проявлений инфекции

 Антиретровирусная терапия и профилактика АРВ терапия Длительный (пожизненный) курс АРВ препаратов для лечения ВИЧ/СПИДа у матери и предотвращения ПМР. АРВ профилактика Курс АРВ препаратов, назначаемый женщине на период беременности и родов, для снижения риска передачи ВИЧ от матери ребенку.
Антиретровирусная терапия и профилактика АРВ терапия Длительный (пожизненный) курс АРВ препаратов для лечения ВИЧ/СПИДа у матери и предотвращения ПМР. АРВ профилактика Курс АРВ препаратов, назначаемый женщине на период беременности и родов, для снижения риска передачи ВИЧ от матери ребенку.
 Трехэтапная АРВ-профилактика 1 этап: АРВ-профилактика во время беременности 2 этап: АРВ-профилактика во время родов 3 этап: АРВ-профилактика после родов – ребенку Если какой-либо из этапов провести не удается, это не является основанием для отказа от следующего В период беременности - инфекционист Центра ВИЧ/СПИД или врачинфекционист ЛПУ (в зависимости от условий территорий), дает рекомендации о проведении АРВ-профилактики во время родов и ребенку. В период родов - врач акушер-гинеколог, ведущий роды После родов ребенку - врач неонатолог или педиатр.
Трехэтапная АРВ-профилактика 1 этап: АРВ-профилактика во время беременности 2 этап: АРВ-профилактика во время родов 3 этап: АРВ-профилактика после родов – ребенку Если какой-либо из этапов провести не удается, это не является основанием для отказа от следующего В период беременности - инфекционист Центра ВИЧ/СПИД или врачинфекционист ЛПУ (в зависимости от условий территорий), дает рекомендации о проведении АРВ-профилактики во время родов и ребенку. В период родов - врач акушер-гинеколог, ведущий роды После родов ребенку - врач неонатолог или педиатр.
 Показания к назначению профилактики вертикальной передачи ВИЧ (для женщины) Установленный диагноз ВИЧ-инфекция (срок беременности, при котором необходимо начинать профилактику определяется врачом-инфекционистом индивидуально в зависимости от уровня СД- 4 и вирусной нагрузки, клинических показаний) Положительный результат экспресс тестирования, проведенного в период родов
Показания к назначению профилактики вертикальной передачи ВИЧ (для женщины) Установленный диагноз ВИЧ-инфекция (срок беременности, при котором необходимо начинать профилактику определяется врачом-инфекционистом индивидуально в зависимости от уровня СД- 4 и вирусной нагрузки, клинических показаний) Положительный результат экспресс тестирования, проведенного в период родов
 Эпидемиологические показания: если ВИЧ-статус матери неизвестен или даже при отрицательном результате тестирования, если в последние 12 недель женщина: - употребляла наркотики внутривенно - имела половой контакт с ВИЧ инфицированным партнером без использования презерватива
Эпидемиологические показания: если ВИЧ-статус матери неизвестен или даже при отрицательном результате тестирования, если в последние 12 недель женщина: - употребляла наркотики внутривенно - имела половой контакт с ВИЧ инфицированным партнером без использования презерватива
 АРВ-профилактика во время родов: Основной режим: Зидовудин (ретровир) внутривенно с началом родовой деятельности до пережатия пуповины, в течение 1 -го часа вводят 2 мг/кг, затем 1 мг/кг/час до пересечения пуповины.
АРВ-профилактика во время родов: Основной режим: Зидовудин (ретровир) внутривенно с началом родовой деятельности до пережатия пуповины, в течение 1 -го часа вводят 2 мг/кг, затем 1 мг/кг/час до пересечения пуповины.
 Альтернативные режимы: Зидовудин внутрь 0, 3 г (3 таб. ) в начале родовой деятельности, потом по 0, 3 г (3 таб. ) каждые 3 ч до пережатия пуповины; Фосфазид 0, 6 г (3 таб. ) с началом родовой деятельности, потом по 0, 4 г (2 таб. ) каждые 4 ч до пережатия пуповины. При этом прием Зидовудина прекращается; Комбинация из 3 -х АРВ-препаратов, назначенных во время беременности.
Альтернативные режимы: Зидовудин внутрь 0, 3 г (3 таб. ) в начале родовой деятельности, потом по 0, 3 г (3 таб. ) каждые 3 ч до пережатия пуповины; Фосфазид 0, 6 г (3 таб. ) с началом родовой деятельности, потом по 0, 4 г (2 таб. ) каждые 4 ч до пережатия пуповины. При этом прием Зидовудина прекращается; Комбинация из 3 -х АРВ-препаратов, назначенных во время беременности.
 Невирапин 0, 2 г (1 таб. ) однократно в начале родовой деятельности, если роды > 12 часов + еще 1 таб. Использование невирапина в виде монотерапии допускается только в случае крайней необходимости и при отсутствии альтернативы
Невирапин 0, 2 г (1 таб. ) однократно в начале родовой деятельности, если роды > 12 часов + еще 1 таб. Использование невирапина в виде монотерапии допускается только в случае крайней необходимости и при отсутствии альтернативы
 АРВ-профилактика: плановое кесарево сечение Проводится до начала родовой деятельности и излития околоплодных вод (по достижении 38 -й недели беременности)
АРВ-профилактика: плановое кесарево сечение Проводится до начала родовой деятельности и излития околоплодных вод (по достижении 38 -й недели беременности)
 Основной режим: Зидовудин (ретровир) в форме в/в раствора 2 мг/кг в течение 1 ч. до пережатия пуповины, затем – 1 мг/кг/час до пересечения пуповины (начало инфузии за 3 ч. до операции) Альтернативный режим: Продолжить таблетированный режим приема Зидовудина или Фосфазида по той же схеме, что и при беременности.
Основной режим: Зидовудин (ретровир) в форме в/в раствора 2 мг/кг в течение 1 ч. до пережатия пуповины, затем – 1 мг/кг/час до пересечения пуповины (начало инфузии за 3 ч. до операции) Альтернативный режим: Продолжить таблетированный режим приема Зидовудина или Фосфазида по той же схеме, что и при беременности.
 Показания к назначению АРВ-профилактики ребенку • Всем детям, рожденным женщинами с ВИЧинфекцией • Детям, рожденным женщинами, имеющими «+» результат экспресс-теста на ВИЧ в родах • Детям, рожденным женщинами, имеющими эпидемиологические показания
Показания к назначению АРВ-профилактики ребенку • Всем детям, рожденным женщинами с ВИЧинфекцией • Детям, рожденным женщинами, имеющими «+» результат экспресс-теста на ВИЧ в родах • Детям, рожденным женщинами, имеющими эпидемиологические показания
 АРВ-профилактика назначается: • С первых 8 -12 часов жизни, если мать получала АРВ-препараты во время беременности и родов. • С первых 6 часов жизни, если АРВ-препараты были назначены матери непосредственно перед родами или в начале родовой деятельности. • С первых часов жизни, если мать не получала АРВпрепаратов во время беременности и родов.
АРВ-профилактика назначается: • С первых 8 -12 часов жизни, если мать получала АРВ-препараты во время беременности и родов. • С первых 6 часов жизни, если АРВ-препараты были назначены матери непосредственно перед родами или в начале родовой деятельности. • С первых часов жизни, если мать не получала АРВпрепаратов во время беременности и родов.
 АРВ-профилактика должна быть начата: • возраст не более 72 часов (3 суток) жизни при отсутствии вскармливания материнским молоком. • при наличии вскармливания материнским молоком (вне зависимости от его продолжительности) период не более 72 часов (3 суток) с момента последнего вскармливания материнским молоком (при условии его последующей отмены)
АРВ-профилактика должна быть начата: • возраст не более 72 часов (3 суток) жизни при отсутствии вскармливания материнским молоком. • при наличии вскармливания материнским молоком (вне зависимости от его продолжительности) период не более 72 часов (3 суток) с момента последнего вскармливания материнским молоком (при условии его последующей отмены)
 АРВ профилактика новорожденному: Основной режим: Зидовудин (Ретровир) в форме сиропа внутрь в дозе 4 мг/кг 2 раза в сутки в течение 6 недель Недоношенным детям Зидовудин назначают в дозе 2 мг/кг внутрь каждые 12 часов
АРВ профилактика новорожденному: Основной режим: Зидовудин (Ретровир) в форме сиропа внутрь в дозе 4 мг/кг 2 раза в сутки в течение 6 недель Недоношенным детям Зидовудин назначают в дозе 2 мг/кг внутрь каждые 12 часов
 Альтернативные режимы: Невирапин (вирамун) 2 мг/кг трехкратно: 1 ая доза – сразу после рождения; 2 ая - через 48 часов после первой дозы; 3 я – через 96 часов после второй дозы + ламивудин (эпивир) в дозе 2 мг/кг 2 раза в сутки (каждые 12 часов) в течение 6 недель Комбинация из 3 -х АРВ-препаратов: - если мать не получала профилактику во время беременности; - если нет уверенности в приверженности матери АРВ -терапии.
Альтернативные режимы: Невирапин (вирамун) 2 мг/кг трехкратно: 1 ая доза – сразу после рождения; 2 ая - через 48 часов после первой дозы; 3 я – через 96 часов после второй дозы + ламивудин (эпивир) в дозе 2 мг/кг 2 раза в сутки (каждые 12 часов) в течение 6 недель Комбинация из 3 -х АРВ-препаратов: - если мать не получала профилактику во время беременности; - если нет уверенности в приверженности матери АРВ -терапии.
 Применение АРВП при грудном вскармливании Грудное вскармливание увеличивает вероятность ВИЧ-инфицирования ребенка на 16 -29%, поэтому рекомендуется не прикладывать ребенка к груди, не кормить его сцеженным грудным молоком ВИЧинфицированной женщины, начать искусственное вскармливание с рождения. Показано значительное уменьшение риска инфицирования ребенка во время грудного вскармливания при назначении АРВП матери и ребенку.
Применение АРВП при грудном вскармливании Грудное вскармливание увеличивает вероятность ВИЧ-инфицирования ребенка на 16 -29%, поэтому рекомендуется не прикладывать ребенка к груди, не кормить его сцеженным грудным молоком ВИЧинфицированной женщины, начать искусственное вскармливание с рождения. Показано значительное уменьшение риска инфицирования ребенка во время грудного вскармливания при назначении АРВП матери и ребенку.
 Женщине: продолжить прием АРВП, назначенных в период беременности, либо начать АРВТ, если женщина не получала ее во время беременности; прием АРВП продолжить до полного прекращения грудного вскармливания и в течение 7 дней после этого. Ребенку: прием зидовудина в виде раствора внутрь в течение 6 недель.
Женщине: продолжить прием АРВП, назначенных в период беременности, либо начать АРВТ, если женщина не получала ее во время беременности; прием АРВП продолжить до полного прекращения грудного вскармливания и в течение 7 дней после этого. Ребенку: прием зидовудина в виде раствора внутрь в течение 6 недель.
 Особенности течения ВИЧ-инфекции у детей. Иммунологические особенности: отмечается более ранняя недостаточность В-системы иммунитета по сравнению с Т-клеточным звеном, в связи с чем преобладают рецидивирующие бактериальные инфекции; отсутствует прямая корреляция между снижением СД 4 -клеток и развитием стадии СПИДа; кожная реакция гиперчувствительности замедленного типа имеет меньшее диагностическое значение, чем у взрослых.
Особенности течения ВИЧ-инфекции у детей. Иммунологические особенности: отмечается более ранняя недостаточность В-системы иммунитета по сравнению с Т-клеточным звеном, в связи с чем преобладают рецидивирующие бактериальные инфекции; отсутствует прямая корреляция между снижением СД 4 -клеток и развитием стадии СПИДа; кожная реакция гиперчувствительности замедленного типа имеет меньшее диагностическое значение, чем у взрослых.
 Особенности течения ВИЧ-инфекции у детей. • характерно развитие ВИЧ-эмбрио- и фетопатий (дисморфный синдром, задержка психомоторного развития, истощение); • воздействие вируса непосредственно на клетки мозговой ткани и ткани тимуса, наряду с клетками лимфоретикулярной системы; • отрицательное влияние ятрогенных вмешательств у детей с ВИЧ-инфекцией (парентеральное питание, механическая вентиляция легких и т. д. ) на продолжительность их жизни;
Особенности течения ВИЧ-инфекции у детей. • характерно развитие ВИЧ-эмбрио- и фетопатий (дисморфный синдром, задержка психомоторного развития, истощение); • воздействие вируса непосредственно на клетки мозговой ткани и ткани тимуса, наряду с клетками лимфоретикулярной системы; • отрицательное влияние ятрогенных вмешательств у детей с ВИЧ-инфекцией (парентеральное питание, механическая вентиляция легких и т. д. ) на продолжительность их жизни;
 • особенности течения некоторых оппортунистических инфекций (вирус Эпштейна. Барр вызывает развитие лимфоцитарной интерстициальной пневмонии); • появление поражений с неустановленным патогенезом (артериопатии, кардиопатии, нефропатии, тромбоцитопении).
• особенности течения некоторых оппортунистических инфекций (вирус Эпштейна. Барр вызывает развитие лимфоцитарной интерстициальной пневмонии); • появление поражений с неустановленным патогенезом (артериопатии, кардиопатии, нефропатии, тромбоцитопении).
 ВИЧ - ЭМБРИОПАТИЯ • Короткий нос со сглаженной перегородкой • Задержка роста • Гипертелоризи (ненормально большое расстояние между глазами) • Щирокий плосковыступающий лоб • Треугольный выпирающий желобок верхней губы • Голубые склеры • Косоглазие • Косолапие • Широкие глазные щели • Яркая –красная кайма губ • Незаращение верхней губы • Микроцефалия
ВИЧ - ЭМБРИОПАТИЯ • Короткий нос со сглаженной перегородкой • Задержка роста • Гипертелоризи (ненормально большое расстояние между глазами) • Щирокий плосковыступающий лоб • Треугольный выпирающий желобок верхней губы • Голубые склеры • Косоглазие • Косолапие • Широкие глазные щели • Яркая –красная кайма губ • Незаращение верхней губы • Микроцефалия
 Как и для взрослых, главные анализы для детей, живущих с ВИЧ, - иммунный статус (количество клеток СD 4) и вирусная нагрузка. У ВИЧ-положительных малышей вирусная нагрузка может увеличиться до крайне высокого уровня (более 1 миллиона копий/мл) и постепенно снижаться в течение первых лет жизни. Точная причина этого неясна. Это отличает детей от взрослых, чья вирусная нагрузка в норме снижается до относительно низкого уровня (около 20 000 копий/мл) в течение первых месяцев после инфицирования ВИЧ.
Как и для взрослых, главные анализы для детей, живущих с ВИЧ, - иммунный статус (количество клеток СD 4) и вирусная нагрузка. У ВИЧ-положительных малышей вирусная нагрузка может увеличиться до крайне высокого уровня (более 1 миллиона копий/мл) и постепенно снижаться в течение первых лет жизни. Точная причина этого неясна. Это отличает детей от взрослых, чья вирусная нагрузка в норме снижается до относительно низкого уровня (около 20 000 копий/мл) в течение первых месяцев после инфицирования ВИЧ.
 Клиническая классификация ВИЧ инфекции у детей (ВОЗ) Клиническая стадия-1 Клиническая стадия-2 Бессимптомное течение Генерализовання лимфоаденопатия Хроническая диарея более 30 суток Тяжёлый персистирующий или рецидивирующий кандидоз у ребёнка старше 28 дней Потеря веса или отставание в физическом развитии Постоянная лихорадка более 30 суток Тяжёлые рецидивирующие инфекции
Клиническая классификация ВИЧ инфекции у детей (ВОЗ) Клиническая стадия-1 Клиническая стадия-2 Бессимптомное течение Генерализовання лимфоаденопатия Хроническая диарея более 30 суток Тяжёлый персистирующий или рецидивирующий кандидоз у ребёнка старше 28 дней Потеря веса или отставание в физическом развитии Постоянная лихорадка более 30 суток Тяжёлые рецидивирующие инфекции
 • Клиническая стадия -3 Оппортунистические инфекции Выраженная задержка физического развития Прогрессирующая энцефалопатия Злокачественные новообразования Рецидивирующая септицемия или менингит
• Клиническая стадия -3 Оппортунистические инфекции Выраженная задержка физического развития Прогрессирующая энцефалопатия Злокачественные новообразования Рецидивирующая септицемия или менингит
 Первичный ретровирусный синдром Мононуклеозоподобный синдром Респираторный синдром Диарея Экзантема Серозный асептический менингит Энцефалит Молочница в полости рта Язвы в полости рта Припухание лимфоузлов Тромбоцитопения Нефропатия Паротит
Первичный ретровирусный синдром Мононуклеозоподобный синдром Респираторный синдром Диарея Экзантема Серозный асептический менингит Энцефалит Молочница в полости рта Язвы в полости рта Припухание лимфоузлов Тромбоцитопения Нефропатия Паротит
 Индикаторы начинающейся дисфункции иммунной системы (пре-СПИД) VZV-инфекция(опоясывающий герпес) Кандидоз Туберкулезная инфекция Бактериальная флора кожи, дерматофиты
Индикаторы начинающейся дисфункции иммунной системы (пре-СПИД) VZV-инфекция(опоясывающий герпес) Кандидоз Туберкулезная инфекция Бактериальная флора кожи, дерматофиты
 II. Индикаторы начинающегося «паралича» иммунной системы (ранняя стадия СПИДа) PCP(пневмоцистная пневмония) Гистоплазмоз Кокцидиоидоз Криптококкоз Токсоплазмоз HSV-инфекция (инфекция, вызванная вирусом простого герпеса) Криптоспоридиоз
II. Индикаторы начинающегося «паралича» иммунной системы (ранняя стадия СПИДа) PCP(пневмоцистная пневмония) Гистоплазмоз Кокцидиоидоз Криптококкоз Токсоплазмоз HSV-инфекция (инфекция, вызванная вирусом простого герпеса) Криптоспоридиоз
 III. Индикаторы тяжелейшего иммунодефицита (поздняя стадия СПИД) Атипичные микобактериозы Полная анергия, отсутствие ГЗТ Генерализованная цитомегаловирусная инфекция
III. Индикаторы тяжелейшего иммунодефицита (поздняя стадия СПИД) Атипичные микобактериозы Полная анергия, отсутствие ГЗТ Генерализованная цитомегаловирусная инфекция
 Клинические категории ВИЧ инфекции Н- нет симптомов. А-маловыраженные симптомы: лимфаденопатия (более 0, 5 см. , более чем в 2 -х областях), гепатомегалия, спленомегалия, дерматиты, паротит, рецидивирующая респираторная инфекция, отит, синусит
Клинические категории ВИЧ инфекции Н- нет симптомов. А-маловыраженные симптомы: лимфаденопатия (более 0, 5 см. , более чем в 2 -х областях), гепатомегалия, спленомегалия, дерматиты, паротит, рецидивирующая респираторная инфекция, отит, синусит
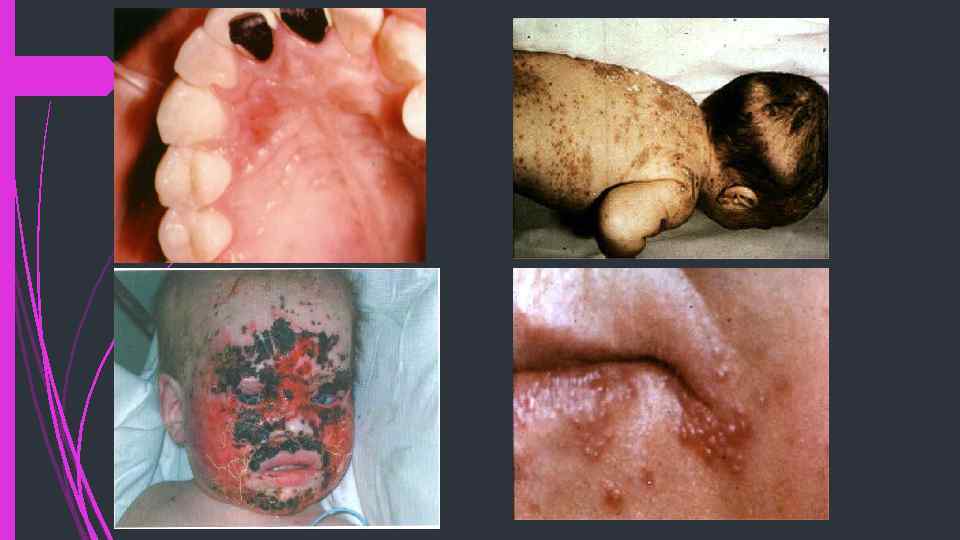
 Анемия, тромбоцитопения более 30 дней, бактериальный менингит, сепсис, пневмония (1 эпизод), ротоглоточный кандидоз более 2 месяцев, цитомегаловирусная инфекция, диарея рецидивирующая, гепатит, стоматит рецидивирующий, опоясывающий герпес (2 раза и более), ЛИП, ветряная оспа диссеминированная, персистирующая лихорадка более 1 месяца
Анемия, тромбоцитопения более 30 дней, бактериальный менингит, сепсис, пневмония (1 эпизод), ротоглоточный кандидоз более 2 месяцев, цитомегаловирусная инфекция, диарея рецидивирующая, гепатит, стоматит рецидивирующий, опоясывающий герпес (2 раза и более), ЛИП, ветряная оспа диссеминированная, персистирующая лихорадка более 1 месяца
 С- тяжёлая симптоматика Тяжёлые бактериальные инфекции, сочетанные или рецидивирующие- септицемия, пневмония, менингит, инфекция костей или суставов, абсцесс внутреннего органа или любой полости организма за исключением среднего отита, поверхностных абсцессов кожи, кандидоз пищевода и дыхательных путей, диссеминированный кокцидиоидомикоз, внелегочной криптококкоз, криптоспоридиоз, цитомегаловирусная инфекция у новорождённого в течение 1 мес. жизни.
С- тяжёлая симптоматика Тяжёлые бактериальные инфекции, сочетанные или рецидивирующие- септицемия, пневмония, менингит, инфекция костей или суставов, абсцесс внутреннего органа или любой полости организма за исключением среднего отита, поверхностных абсцессов кожи, кандидоз пищевода и дыхательных путей, диссеминированный кокцидиоидомикоз, внелегочной криптококкоз, криптоспоридиоз, цитомегаловирусная инфекция у новорождённого в течение 1 мес. жизни.
 Энцефалопатия в течение двух и более мес. прогрессирующая, герпетическая инфекция внутренних органов, диссеминированный гистоплазмоз, первичная лимфома ЦНС, лимфома Беркитта, туберкулёз птичий, пневмоцистная пневмония, церебральный токсоплазмоз, развившийся у ребёнка старше месяца. ВИЧ кахексия- вастинг –синдром.
Энцефалопатия в течение двух и более мес. прогрессирующая, герпетическая инфекция внутренних органов, диссеминированный гистоплазмоз, первичная лимфома ЦНС, лимфома Беркитта, туберкулёз птичий, пневмоцистная пневмония, церебральный токсоплазмоз, развившийся у ребёнка старше месяца. ВИЧ кахексия- вастинг –синдром.
 На клинической стадии 3 – генерализованный кандидоз, кандидоз пищевода, генерализованная герпетическая инфекция, герпетический энцефалит, прогрессирующая мультифокальная лейкоэнцефалопатия, пневмоцистная пневмония, особенностью клиники у детей –лимфоидная интерстициальная пневмония, задержка развития и энцефалопатия различного генеза
На клинической стадии 3 – генерализованный кандидоз, кандидоз пищевода, генерализованная герпетическая инфекция, герпетический энцефалит, прогрессирующая мультифокальная лейкоэнцефалопатия, пневмоцистная пневмония, особенностью клиники у детей –лимфоидная интерстициальная пневмония, задержка развития и энцефалопатия различного генеза
 Регистрация детей от ВИЧ(+) матерей Код R 75 «Лабораторное обнаружение вируса иммунодефицита человека. (Неокончательный тест на ВИЧ, выявленный у детей)» Диагноз: «Перинатальный контакт по ВИЧинфекции» .
Регистрация детей от ВИЧ(+) матерей Код R 75 «Лабораторное обнаружение вируса иммунодефицита человека. (Неокончательный тест на ВИЧ, выявленный у детей)» Диагноз: «Перинатальный контакт по ВИЧинфекции» .
 График наблюдения в ДП за детьми от ВИЧ инфицированных матерей
График наблюдения в ДП за детьми от ВИЧ инфицированных матерей
 Вакцинация детей, рожденных ВИЧ(+) женщинами является неотъемлемым этапом ведения детей иммунизация анатоксинами и убитыми вакцинами проводится согласно календарю прививок иммунизация живыми вакцинами проводится с ограничениями
Вакцинация детей, рожденных ВИЧ(+) женщинами является неотъемлемым этапом ведения детей иммунизация анатоксинами и убитыми вакцинами проводится согласно календарю прививок иммунизация живыми вакцинами проводится с ограничениями
 прививки неживыми вакцинами проводят: всем детям, рожденным от ВИЧ-инфицированных матерей, до установления окончательного диагноза; при всех стадиях ВИЧ-инфекции при дефиците клеточного звена иммунитета (CD 4+Тлимфоциты < 25% возрастной нормы) рекомендуется контроль титров антител и при отсутствии защитного титра - дополнительная бустерная доза вакцины.
прививки неживыми вакцинами проводят: всем детям, рожденным от ВИЧ-инфицированных матерей, до установления окончательного диагноза; при всех стадиях ВИЧ-инфекции при дефиците клеточного звена иммунитета (CD 4+Тлимфоциты < 25% возрастной нормы) рекомендуется контроль титров антител и при отсутствии защитного титра - дополнительная бустерная доза вакцины.
 прививки живыми вакцинами проводят: ВИЧ-инфицированным при отсутствии у них дефицита клеточного звена иммунитета (CD 4+ Тлимфоциты >25% возрастной нормы). всем детям, снятым с учета
прививки живыми вакцинами проводят: ВИЧ-инфицированным при отсутствии у них дефицита клеточного звена иммунитета (CD 4+ Тлимфоциты >25% возрастной нормы). всем детям, снятым с учета
 Снятие с диспансерного учета Возраст ребенка- более 18 месяцев И ВИЧ-Ig G- антитела не определяются при отсутствии гипогаммаглобулинемии И Нет клинических симптомов ВИЧ/СПИД Дополнительно: Получены минимум 2 отрицательных результата определения ДНК ВИЧ методом ПЦР
Снятие с диспансерного учета Возраст ребенка- более 18 месяцев И ВИЧ-Ig G- антитела не определяются при отсутствии гипогаммаглобулинемии И Нет клинических симптомов ВИЧ/СПИД Дополнительно: Получены минимум 2 отрицательных результата определения ДНК ВИЧ методом ПЦР
 Подтверждение ВИЧ-инфекции дети до 18 месяцев 2 и более (+) результата вирусологических исследований 2 х отдельных образцов крови в возрасте старше 1 месяца или развиваются клинические симптомы СПИДа дети старше 18 месяцев повторные (+) результаты исследования на анти. ВИЧ Ig. G (ИФА, ИБ) или развиваются клинические симптомы СПИДа
Подтверждение ВИЧ-инфекции дети до 18 месяцев 2 и более (+) результата вирусологических исследований 2 х отдельных образцов крови в возрасте старше 1 месяца или развиваются клинические симптомы СПИДа дети старше 18 месяцев повторные (+) результаты исследования на анти. ВИЧ Ig. G (ИФА, ИБ) или развиваются клинические симптомы СПИДа
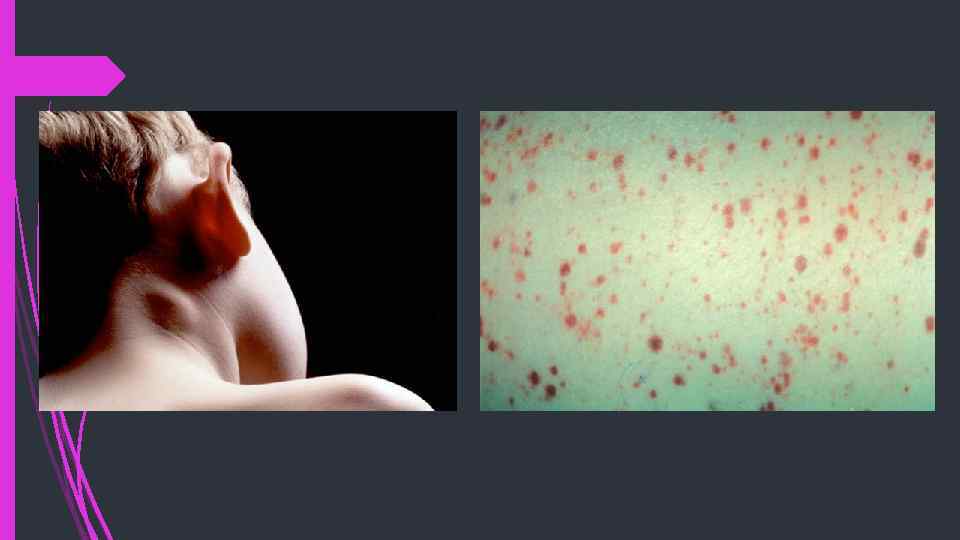
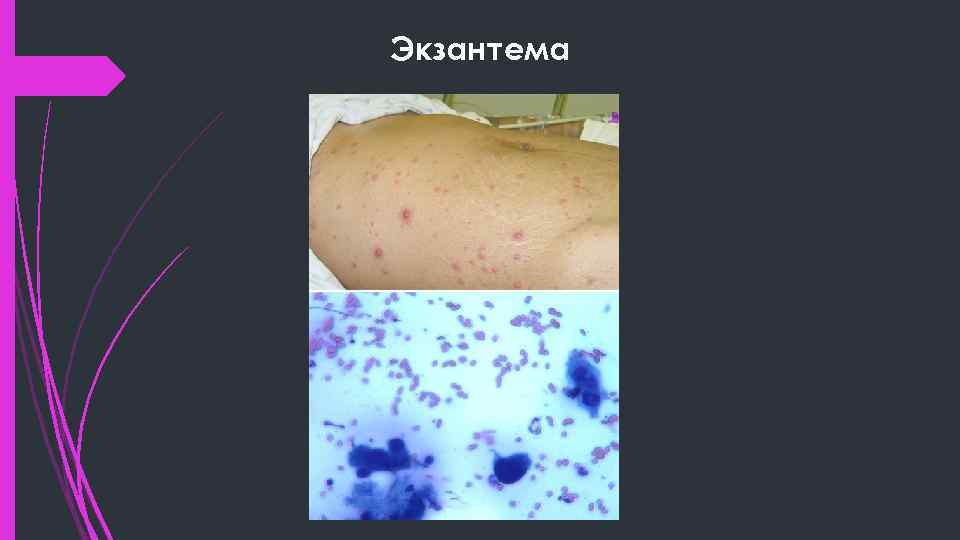 Экзантема
Экзантема
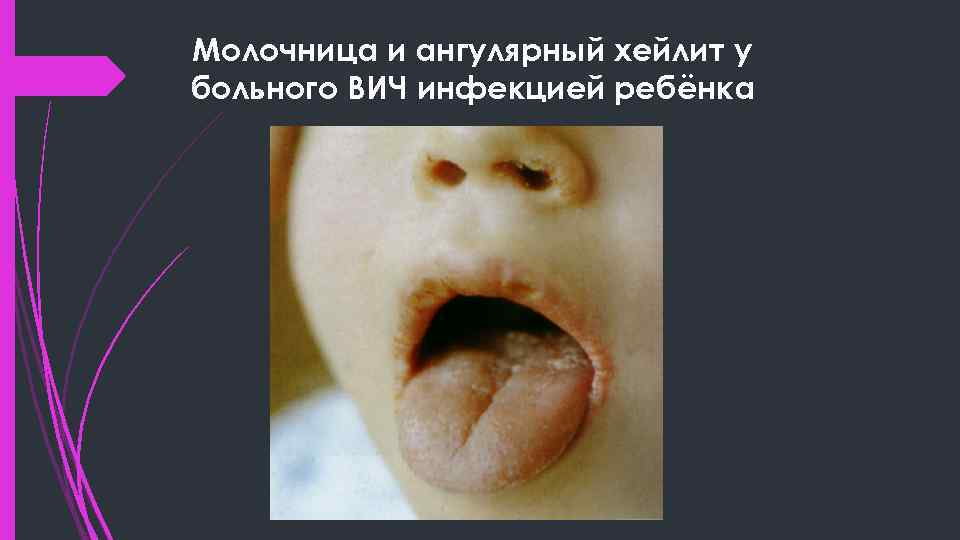 Молочница и ангулярный хейлит у больного ВИЧ инфекцией ребёнка
Молочница и ангулярный хейлит у больного ВИЧ инфекцией ребёнка
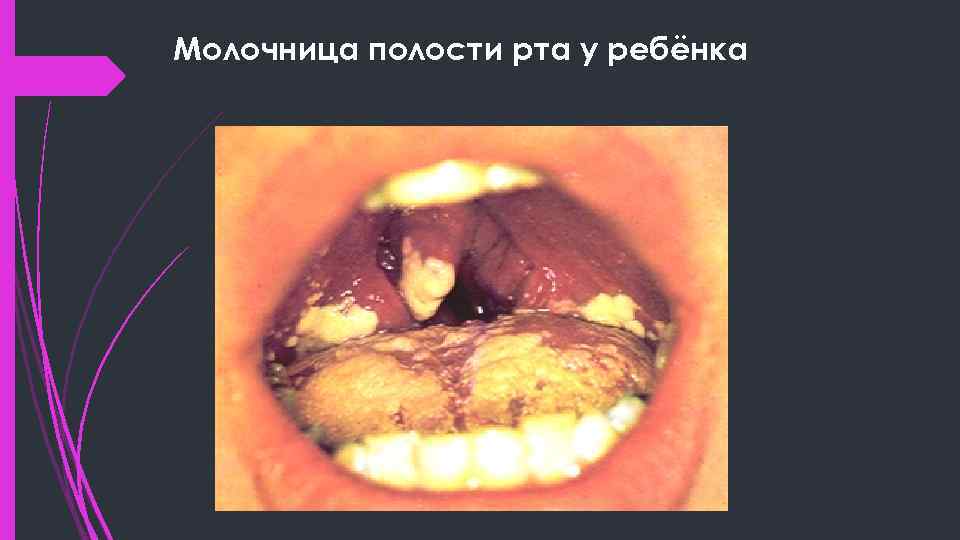 Молочница полости рта у ребёнка
Молочница полости рта у ребёнка
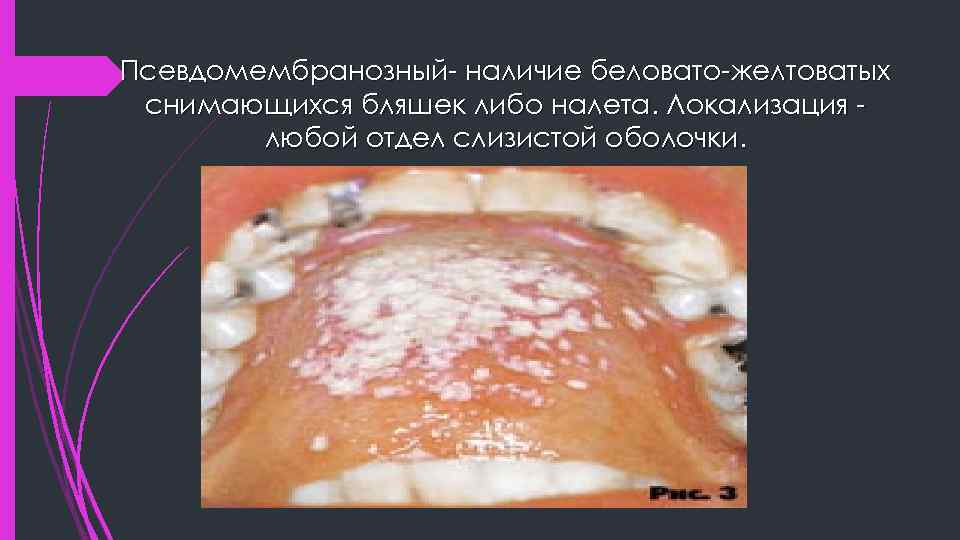 Псевдомембранозный- наличие беловато-желтоватых снимающихся бляшек либо налета. Локализация любой отдел слизистой оболочки.
Псевдомембранозный- наличие беловато-желтоватых снимающихся бляшек либо налета. Локализация любой отдел слизистой оболочки.
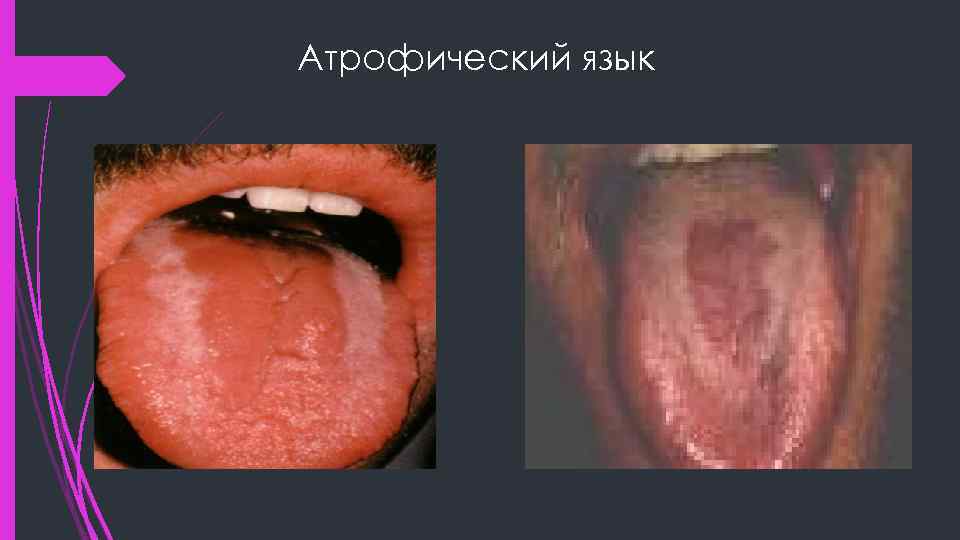 Атрофический язык
Атрофический язык
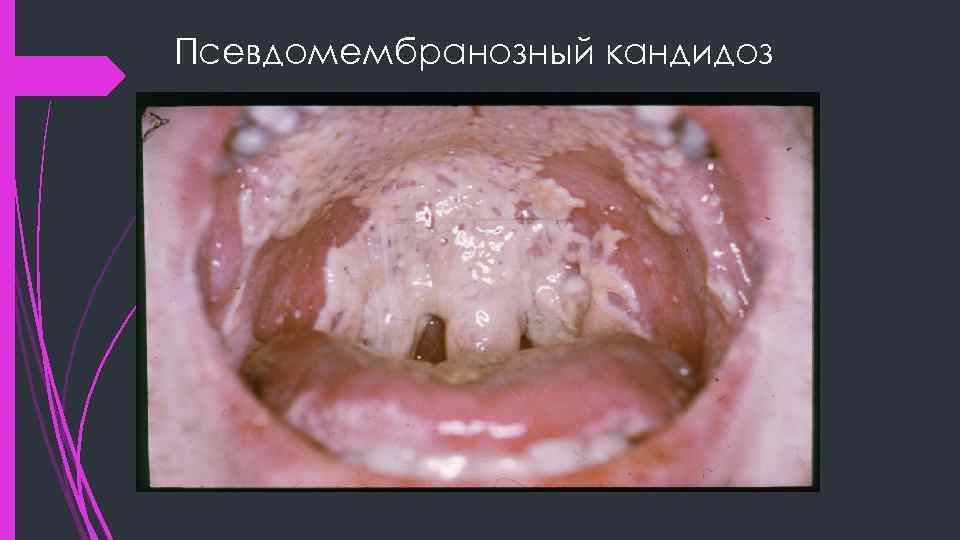 Псевдомембранозный кандидоз
Псевдомембранозный кандидоз
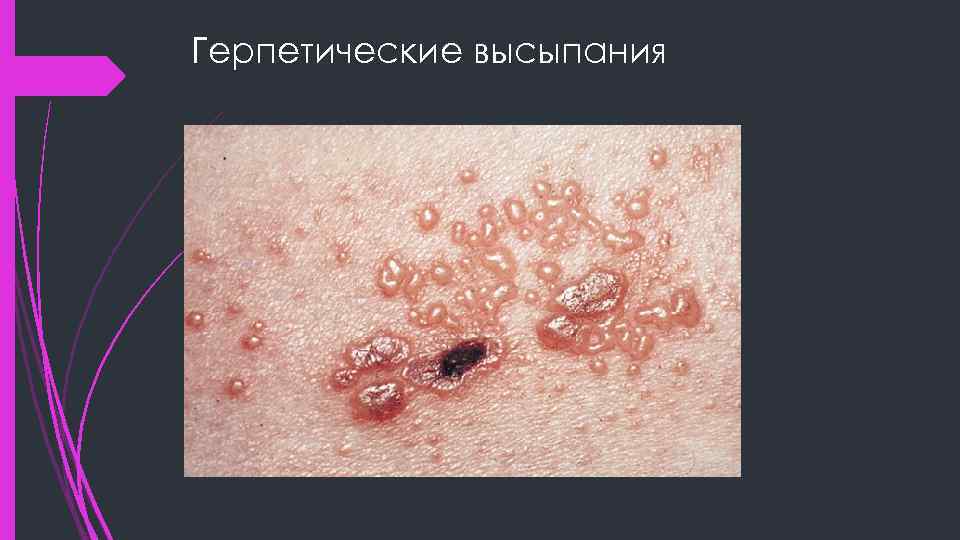 Герпетические высыпания
Герпетические высыпания
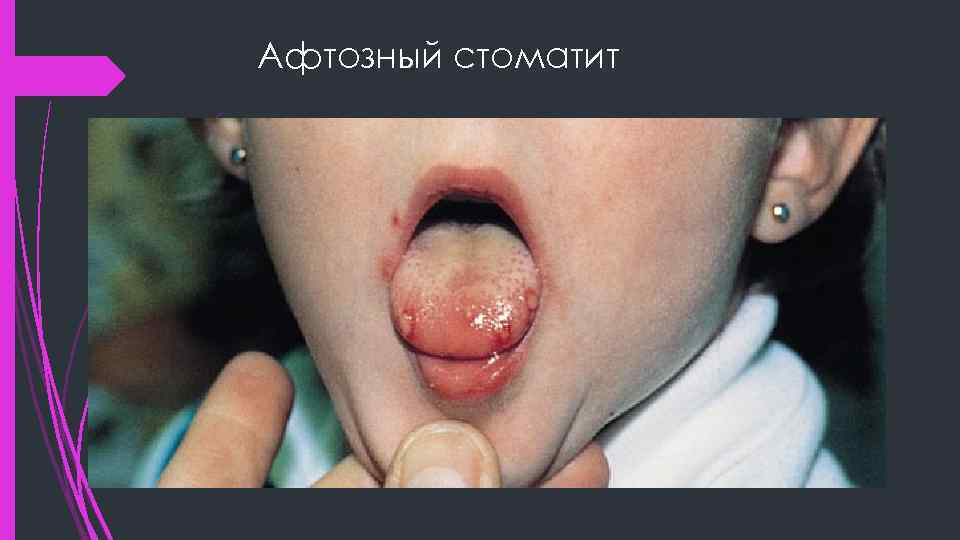 Афтозный стоматит
Афтозный стоматит
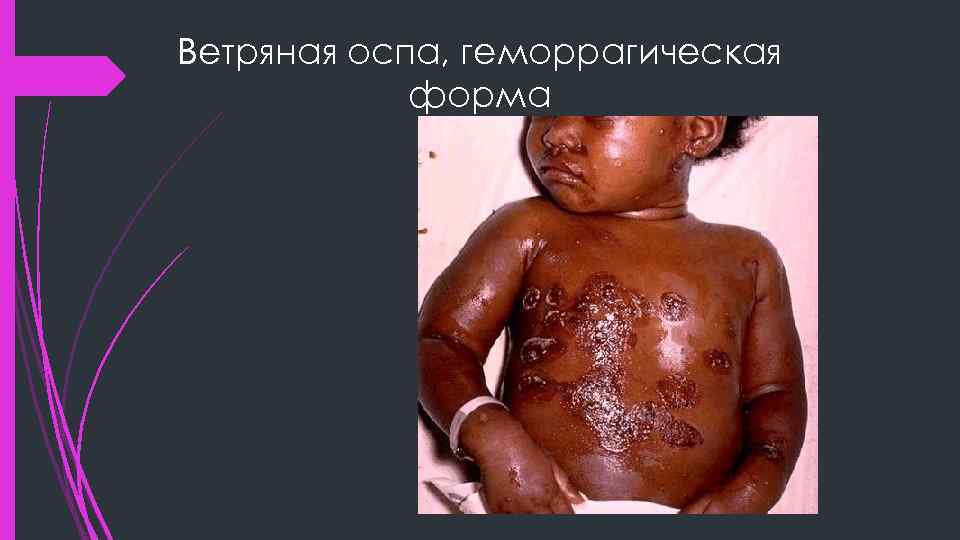 Ветряная оспа, геморрагическая форма
Ветряная оспа, геморрагическая форма
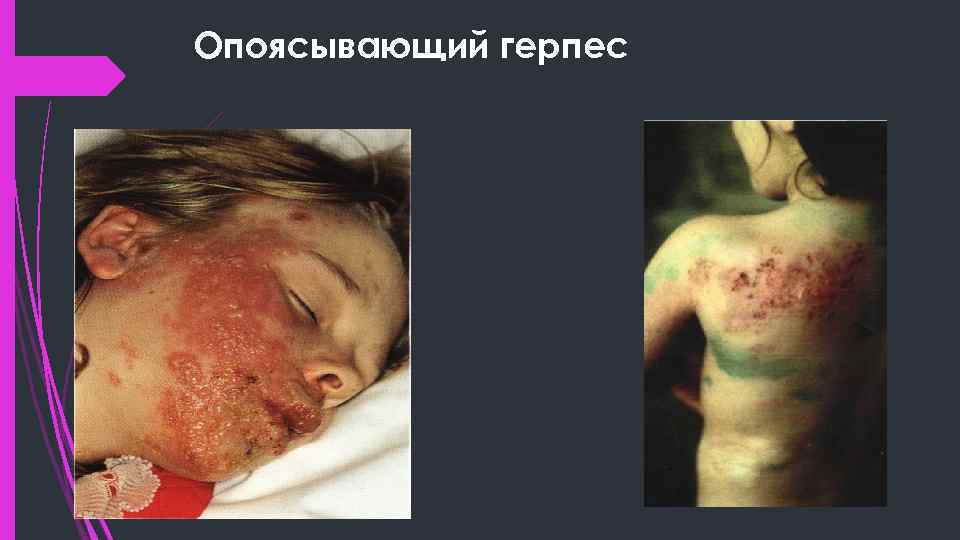 Опоясывающий герпес
Опоясывающий герпес
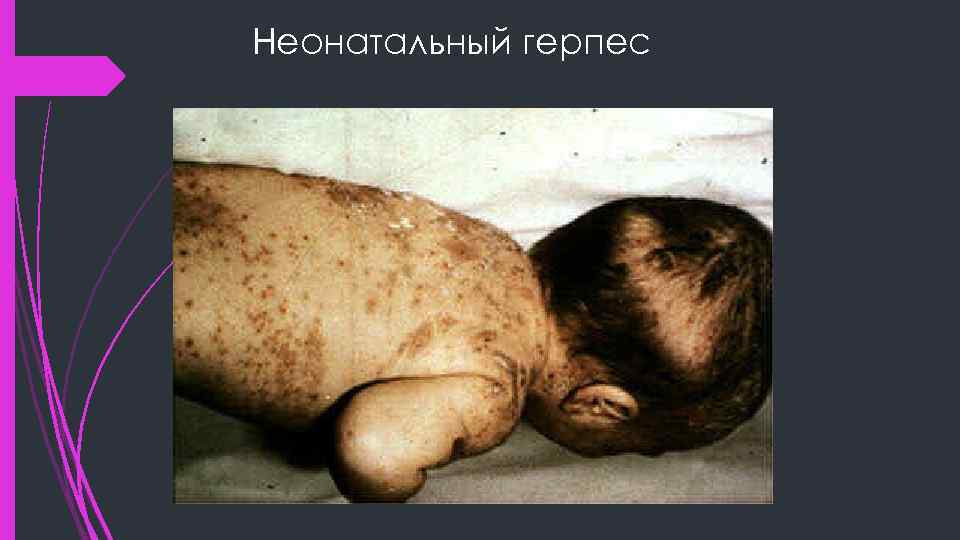 Неонатальный герпес
Неонатальный герпес
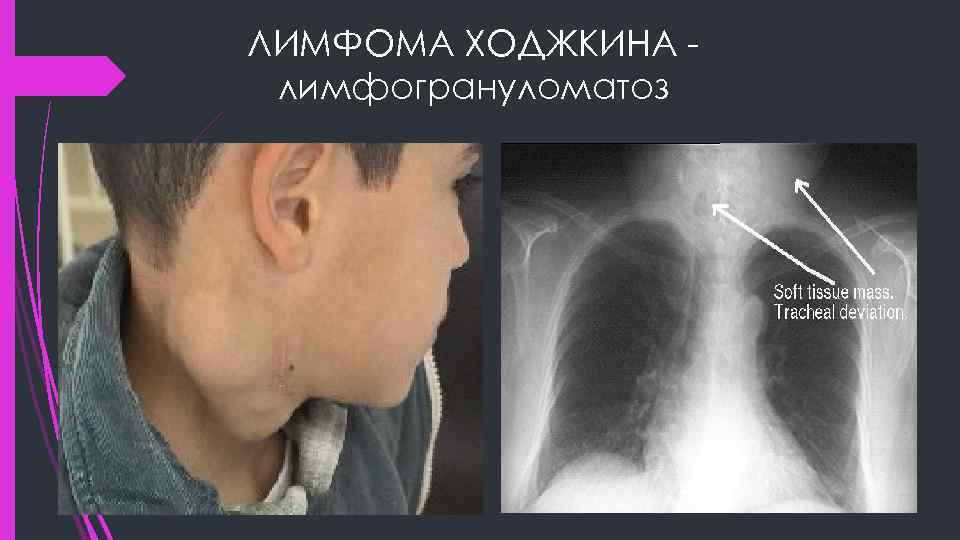 ЛИМФОМА ХОДЖКИНА лимфогрануломатоз
ЛИМФОМА ХОДЖКИНА лимфогрануломатоз
 ЛИМФОМА БЕРКИТА
ЛИМФОМА БЕРКИТА
 ЛИМФОМА БЕРКИТА
ЛИМФОМА БЕРКИТА
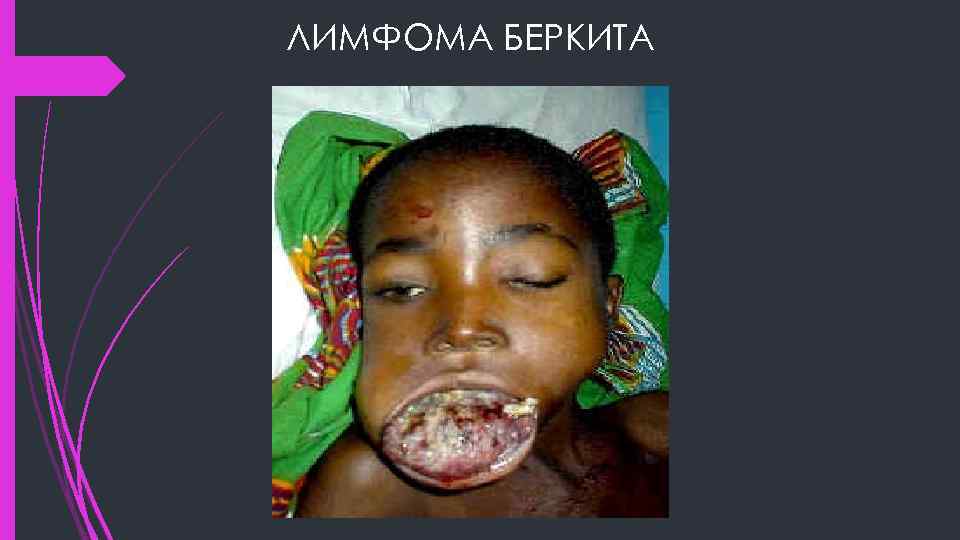 ЛИМФОМА БЕРКИТА
ЛИМФОМА БЕРКИТА
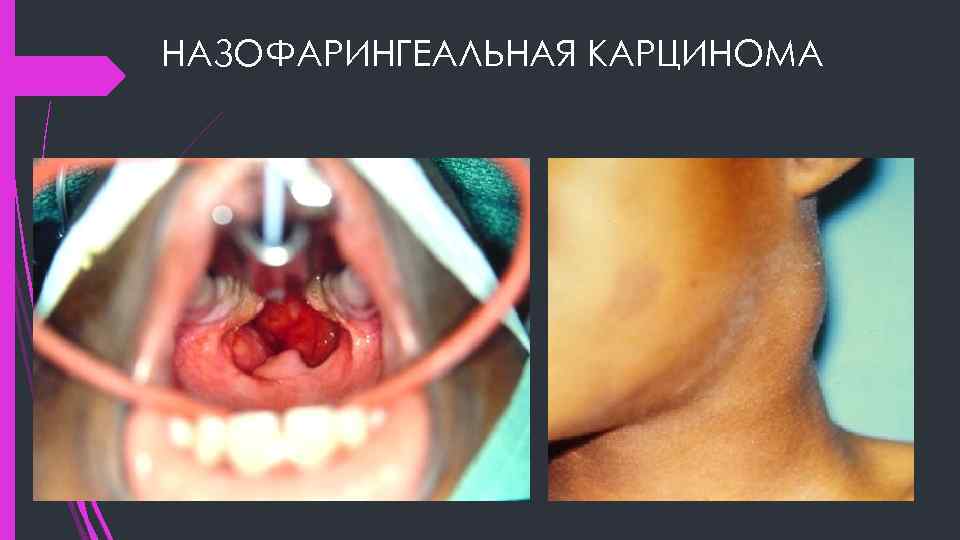 НАЗОФАРИНГЕАЛЬНАЯ КАРЦИНОМА
НАЗОФАРИНГЕАЛЬНАЯ КАРЦИНОМА
 Саркома Капоши на языке и на коже носа у ребёнка
Саркома Капоши на языке и на коже носа у ребёнка
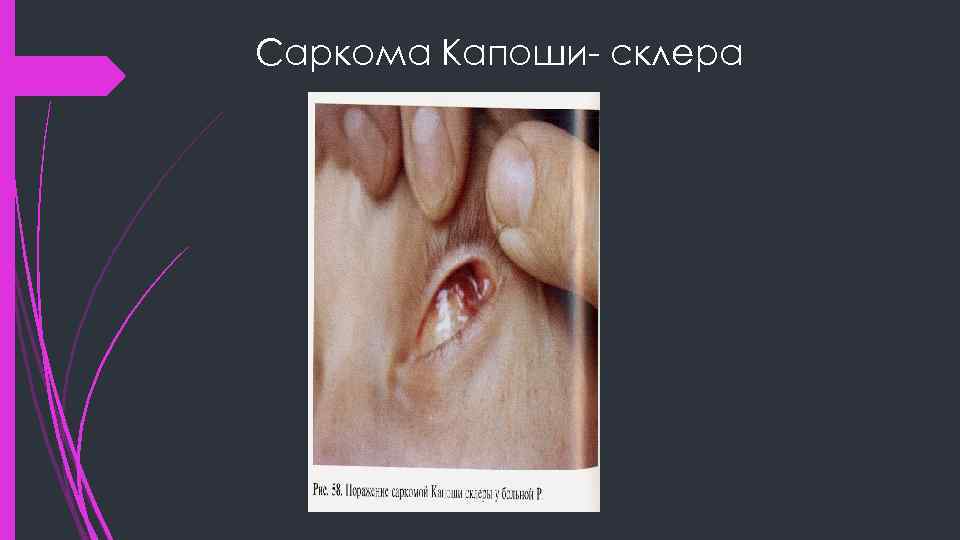 Саркома Капоши- склера
Саркома Капоши- склера
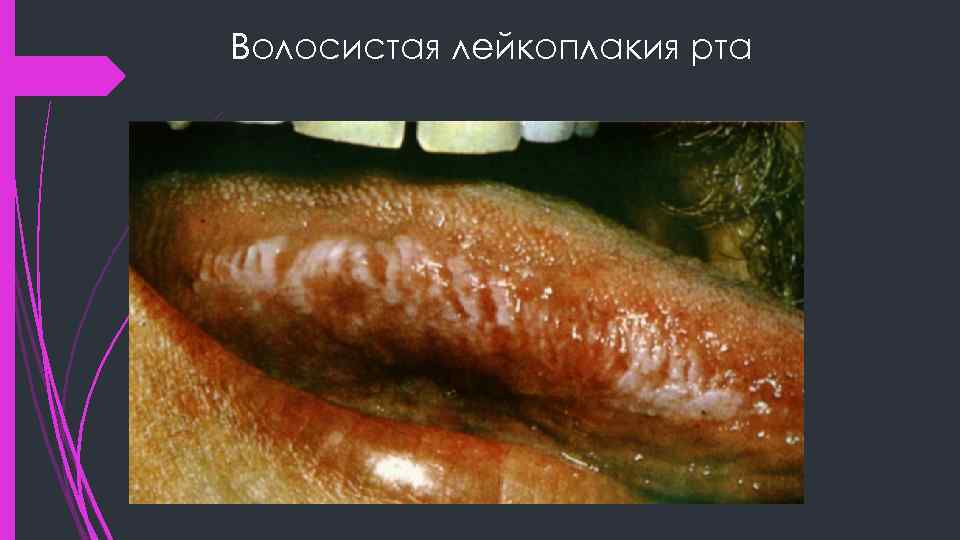 Волосистая лейкоплакия рта
Волосистая лейкоплакия рта
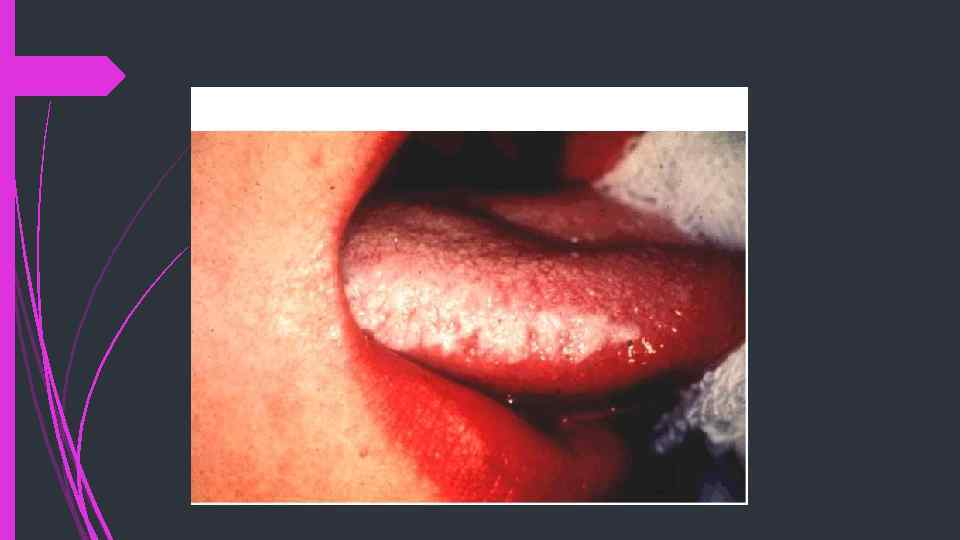
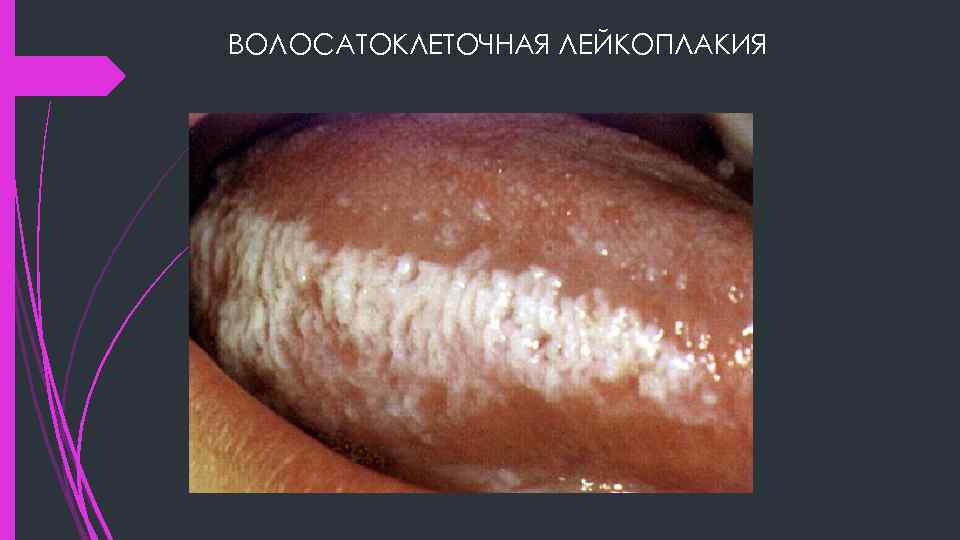 ВОЛОСАТОКЛЕТОЧНАЯ ЛЕЙКОПЛАКИЯ
ВОЛОСАТОКЛЕТОЧНАЯ ЛЕЙКОПЛАКИЯ
 Пневмоцистная пневмония
Пневмоцистная пневмония
 Спасибо за внимание!
Спасибо за внимание!


