ВИЧ-инфекция 13.02.11.ppt
- Количество слайдов: 86
 ВИЧ-ИНФЕКЦИЯ
ВИЧ-ИНФЕКЦИЯ
 Начало 1967 -1978 г. г. , Лос-Анджелес – только 2 случая пневмонии, вызванной Pneumocystis carinii 1979 г. – 5 случаев пневмоцистной пневмонии, все больные – гомосексуалисты 1981 г. – 26 случаев саркомы Капоши у молодых мужчин из Сан-Франциско и Нью-Йорка, все больные – гомосексуалисты Две редкие болезни среди гомосексуалистов, оба заболевания связаны с иммуносупрессией – Синдромом Приобретенного Иммунного Дефицита
Начало 1967 -1978 г. г. , Лос-Анджелес – только 2 случая пневмонии, вызванной Pneumocystis carinii 1979 г. – 5 случаев пневмоцистной пневмонии, все больные – гомосексуалисты 1981 г. – 26 случаев саркомы Капоши у молодых мужчин из Сан-Франциско и Нью-Йорка, все больные – гомосексуалисты Две редкие болезни среди гомосексуалистов, оба заболевания связаны с иммуносупрессией – Синдромом Приобретенного Иммунного Дефицита
 Начало Вероятная причина – инфекционный агент ? Другие доводы в пользу инфекционной природы иммуносупрессии: - разные пути передачи (переливание крови, внутривенные наркотики, гемофилия) – одинаковые симптомы - женский пол сексуальных партнеров ВИЧ-позитивных наркоманов и гемофиликов (т. е. не только среди гомосексуалистов) Причина заболевания – вирус, находящихйся в крови? 1983 г. – впервые из культуры клеток больного с персистирующей генерализованной лимфаденопатией выделен ВИЧ, 1984 г. – доказана этиологическая роль выделенного вируса в развитии СПИДа.
Начало Вероятная причина – инфекционный агент ? Другие доводы в пользу инфекционной природы иммуносупрессии: - разные пути передачи (переливание крови, внутривенные наркотики, гемофилия) – одинаковые симптомы - женский пол сексуальных партнеров ВИЧ-позитивных наркоманов и гемофиликов (т. е. не только среди гомосексуалистов) Причина заболевания – вирус, находящихйся в крови? 1983 г. – впервые из культуры клеток больного с персистирующей генерализованной лимфаденопатией выделен ВИЧ, 1984 г. – доказана этиологическая роль выделенного вируса в развитии СПИДа.
 Что имеем сегодня в мире? (данные на конец 2007 год) n общее число ВИЧ-инфицированных в мире более 33, 2 млн n с начала эпидемии ВИЧ в мире инфицировалось около 60 млн человек n каждый день в 2007 г. более 6800 человек инфицировались ВИЧ и более 5700 человек умирали от СПИДа, в большей части из-за недостаточного доступа к профилактике ВИЧ и лечению
Что имеем сегодня в мире? (данные на конец 2007 год) n общее число ВИЧ-инфицированных в мире более 33, 2 млн n с начала эпидемии ВИЧ в мире инфицировалось около 60 млн человек n каждый день в 2007 г. более 6800 человек инфицировались ВИЧ и более 5700 человек умирали от СПИДа, в большей части из-за недостаточного доступа к профилактике ВИЧ и лечению
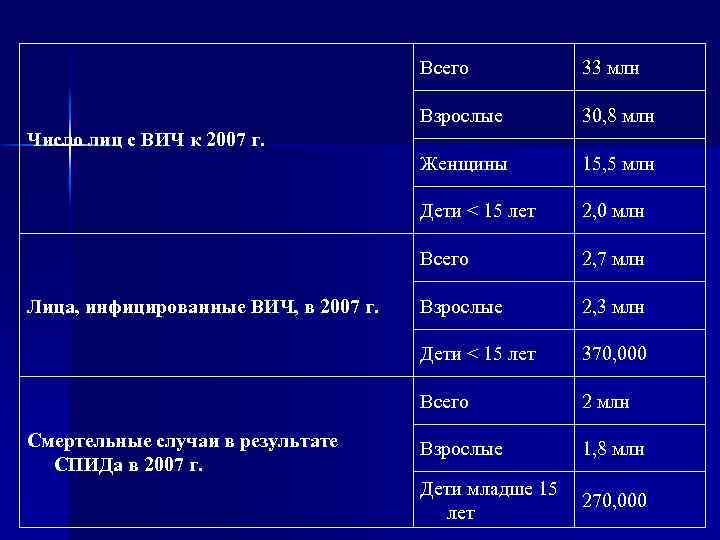 Всего 33 млн Взрослые 30, 8 млн Женщины 15, 5 млн Дети < 15 лет 2, 0 млн Всего 2, 7 млн Взрослые 2, 3 млн Дети < 15 лет 370, 000 Всего 2 млн Взрослые 1, 8 млн Дети младше 15 лет 270, 000 Число лиц с ВИЧ к 2007 г. Лица, инфицированные ВИЧ, в 2007 г. Смертельные случаи в результате СПИДа в 2007 г.
Всего 33 млн Взрослые 30, 8 млн Женщины 15, 5 млн Дети < 15 лет 2, 0 млн Всего 2, 7 млн Взрослые 2, 3 млн Дети < 15 лет 370, 000 Всего 2 млн Взрослые 1, 8 млн Дети младше 15 лет 270, 000 Число лиц с ВИЧ к 2007 г. Лица, инфицированные ВИЧ, в 2007 г. Смертельные случаи в результате СПИДа в 2007 г.
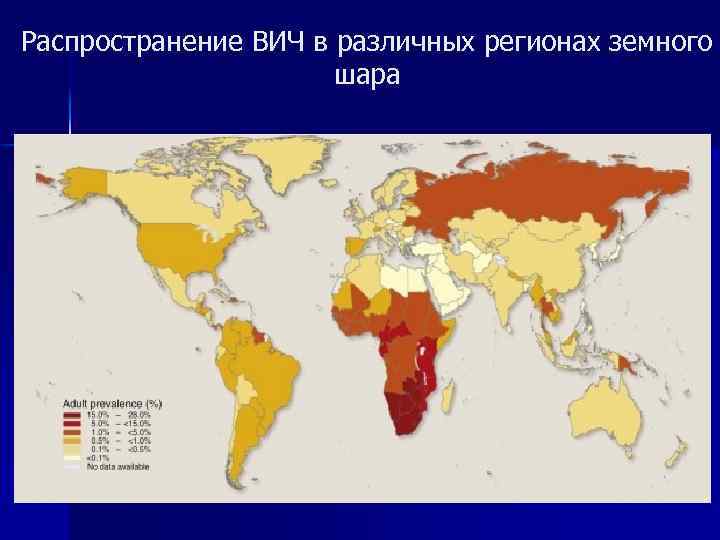 Распространение ВИЧ в различных регионах земного шара
Распространение ВИЧ в различных регионах земного шара
 В Республике Беларусь на 1 января 2011 г. : n n n n n зарегистрировано 11 759 случаев ВИЧ-инфекции (заболеваемость 11, 3 на 100 тысяч населения, в 2009 г. – 11, 1) за 2010 г. выявлено 1069 ВИЧ-инфицированных (в 2009 г. – 1072) подавляющее число ВИЧ-инфицированных - молодые люди в возрасте от 15 до 29 лет (удельный вес в общей структуре ВИЧинфицированных - 64, 3%) по кумулятивным данным (1987 - 01. 2011 г. ) 49, 8% инфицированных ВИЧ заразилось парентеральным путем (при внутривенном введении наркотических веществ) за период с 2004 по 2010 г. г. доля парентерального пути передачи ВИЧ снизилась с 46, 3% до 20, 9% в 2010 г. за 2010 г. удельный вес лиц, инфицирование которых произошло половым путем, составил 75, 1% удельный вес женщин из общего числа ВИЧ-инфицированных составляет 38, 3% в 2010 г. от ВИЧ-инфицированных матерей родилось 216 детей с диагнозом СПИД в республике – 2435 человека, в том числе за 2010 г. данный диагноз установлен 614 пациентам среди ВИЧ-инфицированных за 2010 г. умерло 363 человека (2009 г. 349), в том числе в стадии СПИДа - 235 (2009 г. - 223)
В Республике Беларусь на 1 января 2011 г. : n n n n n зарегистрировано 11 759 случаев ВИЧ-инфекции (заболеваемость 11, 3 на 100 тысяч населения, в 2009 г. – 11, 1) за 2010 г. выявлено 1069 ВИЧ-инфицированных (в 2009 г. – 1072) подавляющее число ВИЧ-инфицированных - молодые люди в возрасте от 15 до 29 лет (удельный вес в общей структуре ВИЧинфицированных - 64, 3%) по кумулятивным данным (1987 - 01. 2011 г. ) 49, 8% инфицированных ВИЧ заразилось парентеральным путем (при внутривенном введении наркотических веществ) за период с 2004 по 2010 г. г. доля парентерального пути передачи ВИЧ снизилась с 46, 3% до 20, 9% в 2010 г. за 2010 г. удельный вес лиц, инфицирование которых произошло половым путем, составил 75, 1% удельный вес женщин из общего числа ВИЧ-инфицированных составляет 38, 3% в 2010 г. от ВИЧ-инфицированных матерей родилось 216 детей с диагнозом СПИД в республике – 2435 человека, в том числе за 2010 г. данный диагноз установлен 614 пациентам среди ВИЧ-инфицированных за 2010 г. умерло 363 человека (2009 г. 349), в том числе в стадии СПИДа - 235 (2009 г. - 223)
 Знание эпидемиологии ВИЧ = разработка комплекса профилактических мер n n источник инфекции - ВИЧ-инфицированные люди на ЛЮБОЙ стадии заболевания (но наиболее вероятна передача ВИЧ от человека, находящегося в конце инкубационного периода, в периоде первичных проявлений и в поздней стадии инфекции) основные пути передачи: 1. естественные: - половой – при половых контактах (основной путь передачи ВИЧ в мире) - вертикальный – от инфицированной матери к ребенку анте -, интра- или постнатально 2. искусственный : - парентеральный - при проникновении вируса в кровь в результате различных манипуляций, связанных с нарушением целостности слизистых и кожных покровов (гемотрансфузии, трансплантация органов, внутривенное введение психоактивных веществ, укол иглой при выполнении медицинских манипуляций и т. д. )
Знание эпидемиологии ВИЧ = разработка комплекса профилактических мер n n источник инфекции - ВИЧ-инфицированные люди на ЛЮБОЙ стадии заболевания (но наиболее вероятна передача ВИЧ от человека, находящегося в конце инкубационного периода, в периоде первичных проявлений и в поздней стадии инфекции) основные пути передачи: 1. естественные: - половой – при половых контактах (основной путь передачи ВИЧ в мире) - вертикальный – от инфицированной матери к ребенку анте -, интра- или постнатально 2. искусственный : - парентеральный - при проникновении вируса в кровь в результате различных манипуляций, связанных с нарушением целостности слизистых и кожных покровов (гемотрансфузии, трансплантация органов, внутривенное введение психоактивных веществ, укол иглой при выполнении медицинских манипуляций и т. д. )
 Знание эпидемиологии ВИЧ = разработка комплекса профилактических мер Современная эпидемиология ВИЧ исключает существование аэрозольного, фекальноорального и трансмиссивного механизмов передачи возбудителя Восприимчивость человека к ВИЧ практически стопроцентная ВИЧ может находиться во всех биологических жидкостях, однако содержание вирусных частиц в различных жидкостях различно Наибольшая концентрация вируса содержится крови, сперме, вагинальном и цервикальном секрете, материнском грудном молоке
Знание эпидемиологии ВИЧ = разработка комплекса профилактических мер Современная эпидемиология ВИЧ исключает существование аэрозольного, фекальноорального и трансмиссивного механизмов передачи возбудителя Восприимчивость человека к ВИЧ практически стопроцентная ВИЧ может находиться во всех биологических жидкостях, однако содержание вирусных частиц в различных жидкостях различно Наибольшая концентрация вируса содержится крови, сперме, вагинальном и цервикальном секрете, материнском грудном молоке
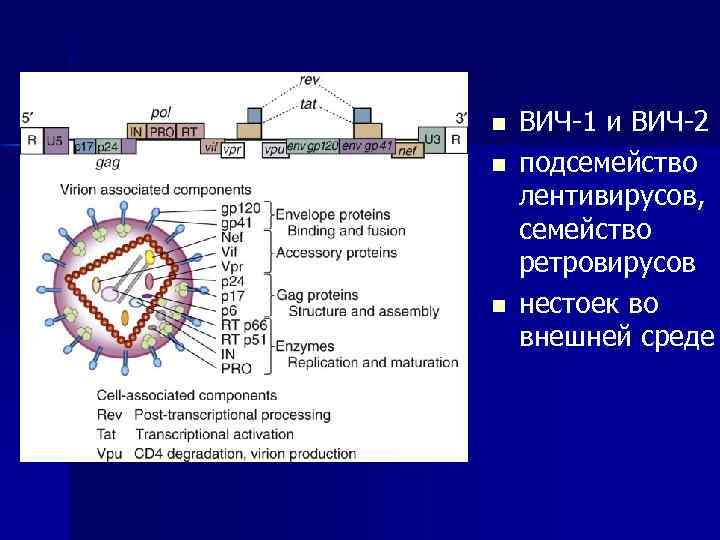 n n n ВИЧ-1 и ВИЧ-2 подсемейство лентивирусов, семейство ретровирусов нестоек во внешней среде
n n n ВИЧ-1 и ВИЧ-2 подсемейство лентивирусов, семейство ретровирусов нестоек во внешней среде
 Группы риска заражения ВИЧ – лица, находящиеся в условиях повышенного риска инфицирования ВИЧ ввиду социально-экономических или поведенческих причин n - гомосексуалисты (мужчины, имеющие секс с мужчинами, МСМ) - наркоманы, использующие внутривенные инъекции (ПИН) - женщины секс-бизнеса (ЖСБ) - люди, ведущие беспорядочную половую жизнь - лица с заболеваниями, требующими частого введения крови и ее препаратов
Группы риска заражения ВИЧ – лица, находящиеся в условиях повышенного риска инфицирования ВИЧ ввиду социально-экономических или поведенческих причин n - гомосексуалисты (мужчины, имеющие секс с мужчинами, МСМ) - наркоманы, использующие внутривенные инъекции (ПИН) - женщины секс-бизнеса (ЖСБ) - люди, ведущие беспорядочную половую жизнь - лица с заболеваниями, требующими частого введения крови и ее препаратов
 n n В настоящее время на смену термину «группы риска» пришел термин «уязвимые группы» Те или иные социальные группы могут стать уязвимыми по отношению к ВИЧ по нескольким причинам: 1. эти группы обладают меньшей способностью контролировать ситуацию, когда есть опасность передачи ВИЧ 2. у представителей данных групп затруднен доступ к профилактике и лечению ВИЧ-инфекции n Термин «группа риска» нужно использовать с осторожностью по нескольким причинам: 1. он дает ложное чувство безопасности тем, кто не относит себя к «группам риска» 2. он способствует усилению стигмы и дискриминации 3. он подразумевает, что риск существует только для какой-то отдельно взятой «группы» , в то время как в действительности все группы в обществе взаимосвязаны n Правильнее говорить о рискованном поведении, а не о группах риска.
n n В настоящее время на смену термину «группы риска» пришел термин «уязвимые группы» Те или иные социальные группы могут стать уязвимыми по отношению к ВИЧ по нескольким причинам: 1. эти группы обладают меньшей способностью контролировать ситуацию, когда есть опасность передачи ВИЧ 2. у представителей данных групп затруднен доступ к профилактике и лечению ВИЧ-инфекции n Термин «группа риска» нужно использовать с осторожностью по нескольким причинам: 1. он дает ложное чувство безопасности тем, кто не относит себя к «группам риска» 2. он способствует усилению стигмы и дискриминации 3. он подразумевает, что риск существует только для какой-то отдельно взятой «группы» , в то время как в действительности все группы в обществе взаимосвязаны n Правильнее говорить о рискованном поведении, а не о группах риска.
 Факторы риска заражения ВИЧ – факторы, повышающие вероятность заражения ВИЧ-инфекции при других равных условиях а) риск для медработников: среднестатистический риск заражения при случайном уколе иглой 0, 3% (1 на 300), при попадании биологического материала с вирусом на поврежденную кожу, в глаза или на слизистые оболочки - 0, 1% (1 на 1 000) б) риск при половом контакте: однократном вагинальном от 0, 05 до 0, 15%, однократном анальном от 0, 8 до 3, 2%, при этом риск увеличивают сопутствующие венерические заболевания у любого из партнеров, наличие эрозии шейки матки, анальный контакт, незащищенный секс во время менструации. Вероятность заражения женщины от мужчины при половом контакте примерно в три раза выше, чем мужчины от женщины. в) риск передачи от ВИЧ-инфицированной матери ребенку 2850% без профилактики, при проведении профилактики снижается до 3 -8% (при этом из всех зараженных детей 1520% заражаются во время беременности, 60 -85% во время родов, 12 -25% во время грудного вскармливания)
Факторы риска заражения ВИЧ – факторы, повышающие вероятность заражения ВИЧ-инфекции при других равных условиях а) риск для медработников: среднестатистический риск заражения при случайном уколе иглой 0, 3% (1 на 300), при попадании биологического материала с вирусом на поврежденную кожу, в глаза или на слизистые оболочки - 0, 1% (1 на 1 000) б) риск при половом контакте: однократном вагинальном от 0, 05 до 0, 15%, однократном анальном от 0, 8 до 3, 2%, при этом риск увеличивают сопутствующие венерические заболевания у любого из партнеров, наличие эрозии шейки матки, анальный контакт, незащищенный секс во время менструации. Вероятность заражения женщины от мужчины при половом контакте примерно в три раза выше, чем мужчины от женщины. в) риск передачи от ВИЧ-инфицированной матери ребенку 2850% без профилактики, при проведении профилактики снижается до 3 -8% (при этом из всех зараженных детей 1520% заражаются во время беременности, 60 -85% во время родов, 12 -25% во время грудного вскармливания)
 Естественное течение ВИЧ-инфекции Инкубационный период n Асимптомная стадия n n острая инфекция n бессимптомная стадия (сероконверсия) n персистирующая генерализованная лимфаденопатия (ПГЛ) СПИД – ассоциированный комплекс (пре-СПИД) n СПИД (терминальная стадия) n
Естественное течение ВИЧ-инфекции Инкубационный период n Асимптомная стадия n n острая инфекция n бессимптомная стадия (сероконверсия) n персистирующая генерализованная лимфаденопатия (ПГЛ) СПИД – ассоциированный комплекс (пре-СПИД) n СПИД (терминальная стадия) n
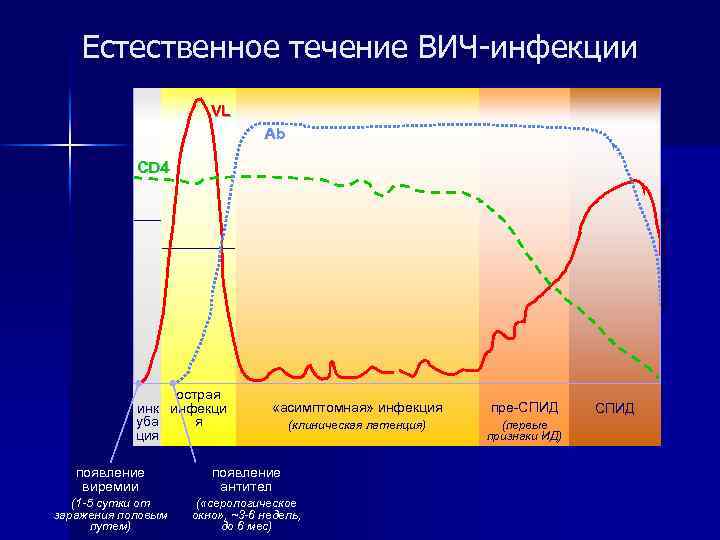 Естественное течение ВИЧ-инфекции VL Ab CD 4 острая инк инфекци я уба ция «асимптомная» инфекция пре-СПИД (клиническая латенция) (первые признаки ИД) появление виремии появление антител (1 -5 сутки от заражения половым путем) ( «серологическое окно» , ~3 -6 недель, до 6 мес) СПИД
Естественное течение ВИЧ-инфекции VL Ab CD 4 острая инк инфекци я уба ция «асимптомная» инфекция пре-СПИД (клиническая латенция) (первые признаки ИД) появление виремии появление антител (1 -5 сутки от заражения половым путем) ( «серологическое окно» , ~3 -6 недель, до 6 мес) СПИД
 n n Инкубационный период - от одного до нескольких месяцев, реже до нескольких лет Асимптомная длится от 3 до 10 -15 лет, включает: – острую инфекцию (острый ретровирусный синдром) — клиника инфекционного мононуклеоза или признаки, сходные с гриппом; симптомы появляются через 1 -3 недели после инфицирования и сохраняются в пределах 1 -6 недель; уровень СD 4+ лимфоцитов в эту стадию снижается, впоследствии вновь повышается, но обычно не нормализуется; уровень виремии очень высок; антитела к ВИЧ чаще не выявляются – бессимптомную инфекцию (сероконверсию) - симптомы заболевания отсутствуют, начинают выявляться антитела к ВИЧ – персистирующую генерализованную лимфаденопатию (ПГЛ) - увеличение лимфатических узлов двух и более групп (исключая паховые), в течение 3 и более месяцев при отсутствии другого заболевания, которое могло бы обусловливать лимфаденопатию
n n Инкубационный период - от одного до нескольких месяцев, реже до нескольких лет Асимптомная длится от 3 до 10 -15 лет, включает: – острую инфекцию (острый ретровирусный синдром) — клиника инфекционного мононуклеоза или признаки, сходные с гриппом; симптомы появляются через 1 -3 недели после инфицирования и сохраняются в пределах 1 -6 недель; уровень СD 4+ лимфоцитов в эту стадию снижается, впоследствии вновь повышается, но обычно не нормализуется; уровень виремии очень высок; антитела к ВИЧ чаще не выявляются – бессимптомную инфекцию (сероконверсию) - симптомы заболевания отсутствуют, начинают выявляться антитела к ВИЧ – персистирующую генерализованную лимфаденопатию (ПГЛ) - увеличение лимфатических узлов двух и более групп (исключая паховые), в течение 3 и более месяцев при отсутствии другого заболевания, которое могло бы обусловливать лимфаденопатию
 n n СПИД-ассоциированный комплекс (САК, пре. СПИД или ранняя симптомная стадия ВИЧ) - развивается, когда уровень СD 4+ клеток снижается менее 500 кл/мкл, но остается более 200 кл/мкл, продолжительность стадии 3 -7 лет Клинически характерно: – появление конституциональных симптомов (лихорадка, профузные ночные поты, диарея, снижение массы тела на 10 и более процентов, прогрессирующая слабость и др. ) – поражения кожи, слизистой оболочки полости рта – рецидивирующая герпетическая инфекция – рецидивирующий кожно-слизистый кандидоз – частые заболевания верхних дыхательных путей (синуситы, бронхиты, пневмонии), воспалительные заболевания органов малого таза – туберкулез легких и др.
n n СПИД-ассоциированный комплекс (САК, пре. СПИД или ранняя симптомная стадия ВИЧ) - развивается, когда уровень СD 4+ клеток снижается менее 500 кл/мкл, но остается более 200 кл/мкл, продолжительность стадии 3 -7 лет Клинически характерно: – появление конституциональных симптомов (лихорадка, профузные ночные поты, диарея, снижение массы тела на 10 и более процентов, прогрессирующая слабость и др. ) – поражения кожи, слизистой оболочки полости рта – рецидивирующая герпетическая инфекция – рецидивирующий кожно-слизистый кандидоз – частые заболевания верхних дыхательных путей (синуситы, бронхиты, пневмонии), воспалительные заболевания органов малого таза – туберкулез легких и др.
 n n Стадия СПИД (поздняя симптомная стадия) - развивается при уровне СD 4+ лимфоцитов менее 200 кл/мкл, характерны тяжелые, угрожающие жизни инфекции, которые имеют генерализованную форму, и злокачественные новообразования (СПИД-индикаторные болезни) 2 группы СПИД-индикаторных заболеваний: 1 группа – заболевания, которые присущи только тяжелому иммунодефициту (уровень СД 4+ < 200 кл/мкл) и поэтому определяют клинический диагноз СПИД 2 группа – заболевания, которые могут развиться как на фоне тяжелого иммунодефицита, так и без него n все эти болезни протекают с поражением одного или нескольких органов и систем: головного мозга, легких, печени, желудочно-кишечного тракта и носят тяжелый прогрессирующий характер
n n Стадия СПИД (поздняя симптомная стадия) - развивается при уровне СD 4+ лимфоцитов менее 200 кл/мкл, характерны тяжелые, угрожающие жизни инфекции, которые имеют генерализованную форму, и злокачественные новообразования (СПИД-индикаторные болезни) 2 группы СПИД-индикаторных заболеваний: 1 группа – заболевания, которые присущи только тяжелому иммунодефициту (уровень СД 4+ < 200 кл/мкл) и поэтому определяют клинический диагноз СПИД 2 группа – заболевания, которые могут развиться как на фоне тяжелого иммунодефицита, так и без него n все эти болезни протекают с поражением одного или нескольких органов и систем: головного мозга, легких, печени, желудочно-кишечного тракта и носят тяжелый прогрессирующий характер
 1 группа СПИД-индикаторных заболеваний 1. Кандидоз пищевода, трахеи, бронхов. 2. Внелегочный криптококкоз. 3. Криптоспоридиоз с диареей более 1 месяца. 4. Цитомегаловирусная инфекция с поражением различных органов, помимо печени, селезенки или лимфоузлов. 5. Инфекции, обусловленные вирусом простого герпеса, проявляющиеся язвами на коже и слизистых оболочках. 6. Саркома Капоши у лиц, моложе 60 лет. 7. Первичная лимфома мозга у лиц, моложе 60 лет. 8. Лимфоцитарная интерстициальная пневмония и/или легочная лимфоидная гиперплазия у детей в возрасте до 12 лет. 9. Диссеминированная инфекция, вызванная атипичными микобактериями с внелегочной локализацией. 10. Пневмоцистная пневмония. 11. Прогрессирующая многоочаговая лейкоэнцефалопатия. 12. Токсоплазмоз, с поражением головного мозга, легких, глаз у больного старше 1 месяца.
1 группа СПИД-индикаторных заболеваний 1. Кандидоз пищевода, трахеи, бронхов. 2. Внелегочный криптококкоз. 3. Криптоспоридиоз с диареей более 1 месяца. 4. Цитомегаловирусная инфекция с поражением различных органов, помимо печени, селезенки или лимфоузлов. 5. Инфекции, обусловленные вирусом простого герпеса, проявляющиеся язвами на коже и слизистых оболочках. 6. Саркома Капоши у лиц, моложе 60 лет. 7. Первичная лимфома мозга у лиц, моложе 60 лет. 8. Лимфоцитарная интерстициальная пневмония и/или легочная лимфоидная гиперплазия у детей в возрасте до 12 лет. 9. Диссеминированная инфекция, вызванная атипичными микобактериями с внелегочной локализацией. 10. Пневмоцистная пневмония. 11. Прогрессирующая многоочаговая лейкоэнцефалопатия. 12. Токсоплазмоз, с поражением головного мозга, легких, глаз у больного старше 1 месяца.
 2 группа СПИД-индикаторных заболеваний 1. Бактериальные инфекции, сочетанные или рецидивирующие у детей до 13 лет (более двух случаев за 2 года наблюдения): септицемия, пневмония, менингит, поражения костей или суставов, абсцессы, обусловленные гемофильной палочкой, стрептококками. 2. Кокцидиоидомикоз диссеминированный (внелегочная локализация). 3. ВИЧ-энцефалопатия. 4. Гистоплазмоз, диссеминированный с внелегочной локализацией. 5. Изоспориоз с диареей, персистирующей более 1 месяца. 6. Саркома Капоши у людей любого возраста. 7. В-клеточные лимфомы (за исключением болезни Ходжкина) или лимфомы неизвестного иммунофенотипа. 8. Туберкулез внелегочный. 9. Сальмонеллезная септицемия рецидивирующая. 10. ВИЧ-дистрофия.
2 группа СПИД-индикаторных заболеваний 1. Бактериальные инфекции, сочетанные или рецидивирующие у детей до 13 лет (более двух случаев за 2 года наблюдения): септицемия, пневмония, менингит, поражения костей или суставов, абсцессы, обусловленные гемофильной палочкой, стрептококками. 2. Кокцидиоидомикоз диссеминированный (внелегочная локализация). 3. ВИЧ-энцефалопатия. 4. Гистоплазмоз, диссеминированный с внелегочной локализацией. 5. Изоспориоз с диареей, персистирующей более 1 месяца. 6. Саркома Капоши у людей любого возраста. 7. В-клеточные лимфомы (за исключением болезни Ходжкина) или лимфомы неизвестного иммунофенотипа. 8. Туберкулез внелегочный. 9. Сальмонеллезная септицемия рецидивирующая. 10. ВИЧ-дистрофия.
![КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ [CDC 1993 г. ] Количество СД 4 клеток в 1 мм КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ [CDC 1993 г. ] Количество СД 4 клеток в 1 мм](https://present5.com/presentation/22245518_149003147/image-21.jpg) КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ [CDC 1993 г. ] Количество СД 4 клеток в 1 мм 3 Клинические группы А В С 1) 500 кл. в мм 3 А 1 В 1 С 1 2) 200 -499 кл. в мм 3 А 2 В 2 С 2 3) 200 кл. в мм 3 А 3 В 3 С 3
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ [CDC 1993 г. ] Количество СД 4 клеток в 1 мм 3 Клинические группы А В С 1) 500 кл. в мм 3 А 1 В 1 С 1 2) 200 -499 кл. в мм 3 А 2 В 2 С 2 3) 200 кл. в мм 3 А 3 В 3 С 3
 Пересмотренная классификация ВОЗ клинических стадий ВИЧ-инфекции у взрослых и подростков Острая ВИЧ-инфекция n Бессимптомное течение n Острая лихорадочная фаза (острый ретровирусный синдром) Клиническая стадия 1 n Бессимптомное течение n Персистирующая генерализованная лимфаденопатия Клиническая стадия 2 n Себорейный дерматит n Ангулярный хейлит n Рецидивирующие язвы слизистой рта (два или более раз за последние 6 месяцев) n Опоясывающий лишай (обширные высыпания в пределах одного дерматома) n Рецидивирующие инфекции дыхательных путей (два или более случаев синусита, среднего отита, бронхита, фарингита или трахеита за любые 6 месяцев) n Онихомикозы n Папулезная зудящая сыпь
Пересмотренная классификация ВОЗ клинических стадий ВИЧ-инфекции у взрослых и подростков Острая ВИЧ-инфекция n Бессимптомное течение n Острая лихорадочная фаза (острый ретровирусный синдром) Клиническая стадия 1 n Бессимптомное течение n Персистирующая генерализованная лимфаденопатия Клиническая стадия 2 n Себорейный дерматит n Ангулярный хейлит n Рецидивирующие язвы слизистой рта (два или более раз за последние 6 месяцев) n Опоясывающий лишай (обширные высыпания в пределах одного дерматома) n Рецидивирующие инфекции дыхательных путей (два или более случаев синусита, среднего отита, бронхита, фарингита или трахеита за любые 6 месяцев) n Онихомикозы n Папулезная зудящая сыпь
 Пересмотренная классификация ВОЗ клинических стадий ВИЧ-инфекции у взрослых и подростков Клиническая стадия 3 n Волосистая лейкоплакия полости рта n Необъяснимая хроническая диарея длительностью более месяца n Рецидивирующий кандидозный стоматит (два или более раз за 6 месяцев) n Тяжелые бактериальные инфекции (например, пневмония, эмпиема плевры, пиомиозит, инфекции костей и суставов, менингит, бактериемия) n Острый язвенно-некротический стоматит, гингивит или периодонтит
Пересмотренная классификация ВОЗ клинических стадий ВИЧ-инфекции у взрослых и подростков Клиническая стадия 3 n Волосистая лейкоплакия полости рта n Необъяснимая хроническая диарея длительностью более месяца n Рецидивирующий кандидозный стоматит (два или более раз за 6 месяцев) n Тяжелые бактериальные инфекции (например, пневмония, эмпиема плевры, пиомиозит, инфекции костей и суставов, менингит, бактериемия) n Острый язвенно-некротический стоматит, гингивит или периодонтит
 Пересмотренная классификация ВОЗ клинических стадий ВИЧ-инфекции у взрослых и подростков Клиническая стадия 4 n n n n n Туберкулез легких Внелегочный туберкулез (кроме лимфаденита) Необъяснимая потеря веса (более 10% в течение 6 мес. ) Синдром кахексии, обусловленный ВИЧ-инфекцией Пневмоцистная пневмония Рецидивирующая тяжелая или подтвержденная рентгенологически бактериальная пневмония (два или более раз в течение года) Цитомегаловирусный ретинит (± колит) Герпес, вызванный ВПГ (хронический или персистирующий не менее 1 месяца) Энцефалопатия, обусловленная ВИЧ-инфекцией Кардиомиопатия, обусловленная ВИЧ-инфекцией Нефропатия, обусловленная ВИЧ-инфекцией Прогрессирующая мультифокальная лейкоэнцефалопатия Саркома Капоши и другие обусловленные ВИЧ-инфекцией новообразования Токсоплaзмоз Диссеминированная грибковая инфекция (например, кандидоз, кокцидиоидомикоз, гистоплазмоз) Криптоспоридиоз Криптококковый менингит Диссеминированные инфекции, вызванные атипичными микобактериями
Пересмотренная классификация ВОЗ клинических стадий ВИЧ-инфекции у взрослых и подростков Клиническая стадия 4 n n n n n Туберкулез легких Внелегочный туберкулез (кроме лимфаденита) Необъяснимая потеря веса (более 10% в течение 6 мес. ) Синдром кахексии, обусловленный ВИЧ-инфекцией Пневмоцистная пневмония Рецидивирующая тяжелая или подтвержденная рентгенологически бактериальная пневмония (два или более раз в течение года) Цитомегаловирусный ретинит (± колит) Герпес, вызванный ВПГ (хронический или персистирующий не менее 1 месяца) Энцефалопатия, обусловленная ВИЧ-инфекцией Кардиомиопатия, обусловленная ВИЧ-инфекцией Нефропатия, обусловленная ВИЧ-инфекцией Прогрессирующая мультифокальная лейкоэнцефалопатия Саркома Капоши и другие обусловленные ВИЧ-инфекцией новообразования Токсоплaзмоз Диссеминированная грибковая инфекция (например, кандидоз, кокцидиоидомикоз, гистоплазмоз) Криптоспоридиоз Криптококковый менингит Диссеминированные инфекции, вызванные атипичными микобактериями
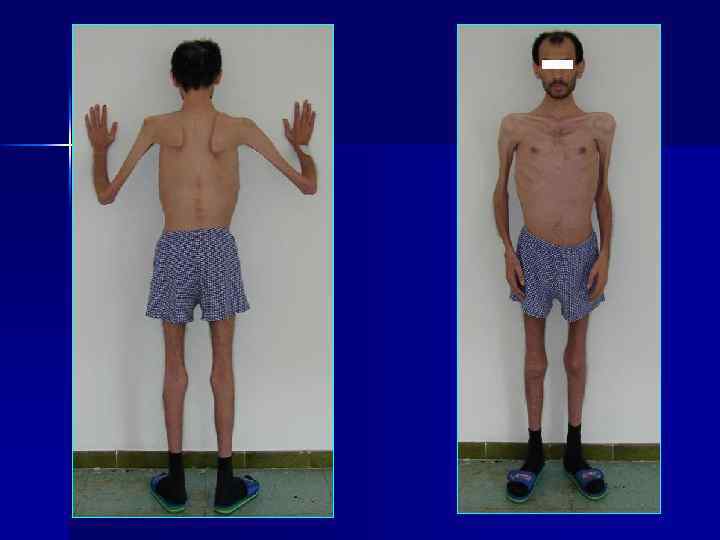
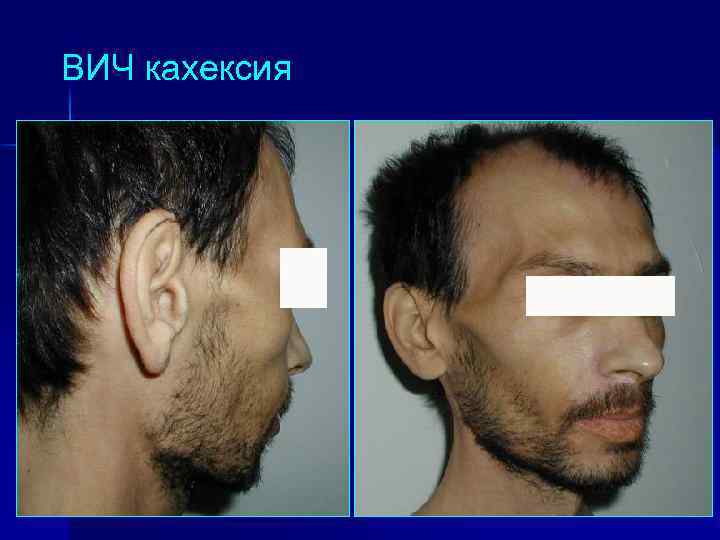 ВИЧ кахексия
ВИЧ кахексия
 Диагностика ВИЧ-инфекции 1) тесты для постановки диагноза ВИЧ-инфекции: - скрининговые для определения антител к ВИЧ (антител и антигенов ВИЧ): иммуноферментный анализ (ИФА), быстрые тесты - подтверждающие для определения антител к ВИЧ: иммунный блотинг (ИБ) - качественная ПЦР (ДНК-ПЦР) в культуре лимфоцитов крови 2) тесты для слежения за течением ВИЧ-инфекции: - количественная ПЦР (РНК-ПЦР, вирусная нагрузка) в плазме; - определение иммунного статуса: CD 4 лимфоциты в плазме крови 3) тесты для определения лекарственной резистентности.
Диагностика ВИЧ-инфекции 1) тесты для постановки диагноза ВИЧ-инфекции: - скрининговые для определения антител к ВИЧ (антител и антигенов ВИЧ): иммуноферментный анализ (ИФА), быстрые тесты - подтверждающие для определения антител к ВИЧ: иммунный блотинг (ИБ) - качественная ПЦР (ДНК-ПЦР) в культуре лимфоцитов крови 2) тесты для слежения за течением ВИЧ-инфекции: - количественная ПЦР (РНК-ПЦР, вирусная нагрузка) в плазме; - определение иммунного статуса: CD 4 лимфоциты в плазме крови 3) тесты для определения лекарственной резистентности.
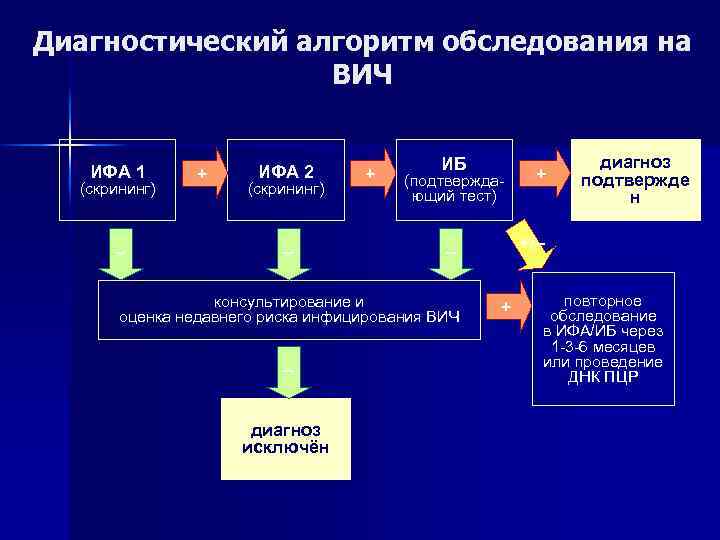 Диагностический алгоритм обследования на ВИЧ ИФА 1 (скрининг) – + ИФА 2 (скрининг) – + ИБ (подтверждающий тест) – диагноз исключён диагноз подтвержде н +/– – консультирование и оценка недавнего риска инфицирования ВИЧ + + повторное обследование в ИФА/ИБ через 1 -3 -6 месяцев или проведение ДНК ПЦР
Диагностический алгоритм обследования на ВИЧ ИФА 1 (скрининг) – + ИФА 2 (скрининг) – + ИБ (подтверждающий тест) – диагноз исключён диагноз подтвержде н +/– – консультирование и оценка недавнего риска инфицирования ВИЧ + + повторное обследование в ИФА/ИБ через 1 -3 -6 месяцев или проведение ДНК ПЦР
 Контингенты, подлежащие обследованию на наличие антител к ВИЧ n n В приложении № 4 к приказу МЗ РБ от 16. 12. 1998 г. № 351 определено, что «Право на анонимное и добровольное обследование на наличие антител к ВИЧ предоставлено любому гражданину, независимо от места жительства, в любом лечебнопрофилактическом учреждении, имеющем процедурный кабинет» Добровольность тестирования на ВИЧ подразумевает либо добровольное включение в тестирование (при наличии желания/ запроса самого пациента), либо добровольное исключение (предложение о тестировании исходит от врача, а пациент имеет возможность согласиться или отказаться) Контингенты, подлежащие обязательному обследованию на ВИЧ в РБ (Служебное письмо МЗ РБ 18. 12. 2009 № 02 -2 -04/4037 «О медицинском освидетельствовании на ВИЧ» ): доноры, иностранные граждане, больные парентеральными гепатитами, беременные, реципиенты препаратов крови, дети, рожденные ВИЧинфицированными, лица с ИППП, ПИН, петенциарная система, эпидпоказания и др. При постановке теста на ВИЧ проводится до- и послетестовое консультирование пациентов, согласно приказу МЗ РБ от 13. 12. 2001 № 712 -А «О проведении консультирования по вопросам ВИЧинфекции пациентов лечебно-профилактических учреждений»
Контингенты, подлежащие обследованию на наличие антител к ВИЧ n n В приложении № 4 к приказу МЗ РБ от 16. 12. 1998 г. № 351 определено, что «Право на анонимное и добровольное обследование на наличие антител к ВИЧ предоставлено любому гражданину, независимо от места жительства, в любом лечебнопрофилактическом учреждении, имеющем процедурный кабинет» Добровольность тестирования на ВИЧ подразумевает либо добровольное включение в тестирование (при наличии желания/ запроса самого пациента), либо добровольное исключение (предложение о тестировании исходит от врача, а пациент имеет возможность согласиться или отказаться) Контингенты, подлежащие обязательному обследованию на ВИЧ в РБ (Служебное письмо МЗ РБ 18. 12. 2009 № 02 -2 -04/4037 «О медицинском освидетельствовании на ВИЧ» ): доноры, иностранные граждане, больные парентеральными гепатитами, беременные, реципиенты препаратов крови, дети, рожденные ВИЧинфицированными, лица с ИППП, ПИН, петенциарная система, эпидпоказания и др. При постановке теста на ВИЧ проводится до- и послетестовое консультирование пациентов, согласно приказу МЗ РБ от 13. 12. 2001 № 712 -А «О проведении консультирования по вопросам ВИЧинфекции пациентов лечебно-профилактических учреждений»
 В настоящее время для этиотропной терапии ВИЧ-инфекции используется высокоактивная антиретровирусная терапия (ВААРТ) – назначение нескольких (минимум трех) препаратов одновременно Основные принципы ВААРТ: 1. лечение должно начинаться до развития существенного иммунодефицита 2. начальная терапия должна включать комбинации не менее чем из трех препаратов 3. модификация терапии должна заключаться в замене или подключении не менее двух новых препаратов 4. лечение должно проводиться под контролем содержания CD 4 клеток и вирусной нагрузки 5. снижение вирусной нагрузки до уровня, лежащего ниже предела определения чувствительных методик (менее 50 копий в мл плазмы), отражает оптимальный эффект лечения, останавливая прогрессирование заболевания и препятствуя накоплению мутаций, способствующих формированию вирусной резистентности 6. необходимым условием успешной терапии является ее непрерывность.
В настоящее время для этиотропной терапии ВИЧ-инфекции используется высокоактивная антиретровирусная терапия (ВААРТ) – назначение нескольких (минимум трех) препаратов одновременно Основные принципы ВААРТ: 1. лечение должно начинаться до развития существенного иммунодефицита 2. начальная терапия должна включать комбинации не менее чем из трех препаратов 3. модификация терапии должна заключаться в замене или подключении не менее двух новых препаратов 4. лечение должно проводиться под контролем содержания CD 4 клеток и вирусной нагрузки 5. снижение вирусной нагрузки до уровня, лежащего ниже предела определения чувствительных методик (менее 50 копий в мл плазмы), отражает оптимальный эффект лечения, останавливая прогрессирование заболевания и препятствуя накоплению мутаций, способствующих формированию вирусной резистентности 6. необходимым условием успешной терапии является ее непрерывность.
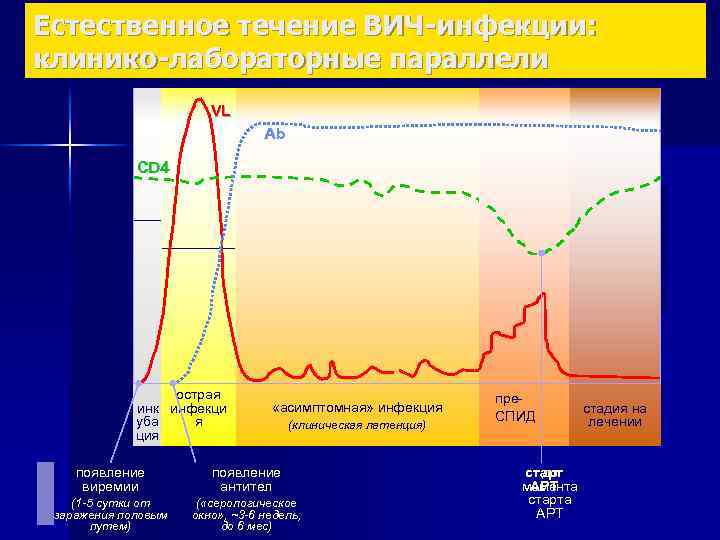 Естественное течение ВИЧ-инфекции: клинико-лабораторные параллели VL Ab CD 4 острая инк инфекци я уба ция «асимптомная» инфекция (клиническая латенция) появление виремии появление антител (1 -5 сутки от заражения половым путем) ( «серологическое окно» , ~3 -6 недель, до 6 мес) препре-СПИД (первые признаки ИД) старт до момента АРТ старта АРТ стадия на СПИД лечении
Естественное течение ВИЧ-инфекции: клинико-лабораторные параллели VL Ab CD 4 острая инк инфекци я уба ция «асимптомная» инфекция (клиническая латенция) появление виремии появление антител (1 -5 сутки от заражения половым путем) ( «серологическое окно» , ~3 -6 недель, до 6 мес) препре-СПИД (первые признаки ИД) старт до момента АРТ старта АРТ стадия на СПИД лечении
 Основные цели АРТ: а. Клиническая цель: улучшение качества и увеличение продолжительности жизни ВИЧ-инфицированного пациента б. Иммунологическая цель: восстановление иммунной системы, как количественных показателей (повышение количества лимфоцитов CD 4 до нормального уровня), так и качественных (восстановление адекватного патоген-специфического иммунного ответа). в. Вирусологическая цель: максимально возможное снижение вирусной нагрузки (предпочтительно до < 50 копий/мл) в течение как можно более длительного времени для того, чтобы 1) остановить или замедлить прогрессирование заболевания 2) предотвратить или отсрочить развитие лекарственной устойчивости г. Терапевтическая цель: рациональное планирование схем лечения для того, чтобы достичь клинических, вирусологических и иммунологических целей и при этом: 1) сохранить возможность использования как можно более широкого спектра антиретровирусных препаратов в дальнейшем 2) максимально снизить риск побочных эффектов и токсичного действия препаратов 3) максимально облегчить пациенту соблюдение режима лечения. д. Эпидемиологическая цель: снизить число случаев передачи ВИЧ.
Основные цели АРТ: а. Клиническая цель: улучшение качества и увеличение продолжительности жизни ВИЧ-инфицированного пациента б. Иммунологическая цель: восстановление иммунной системы, как количественных показателей (повышение количества лимфоцитов CD 4 до нормального уровня), так и качественных (восстановление адекватного патоген-специфического иммунного ответа). в. Вирусологическая цель: максимально возможное снижение вирусной нагрузки (предпочтительно до < 50 копий/мл) в течение как можно более длительного времени для того, чтобы 1) остановить или замедлить прогрессирование заболевания 2) предотвратить или отсрочить развитие лекарственной устойчивости г. Терапевтическая цель: рациональное планирование схем лечения для того, чтобы достичь клинических, вирусологических и иммунологических целей и при этом: 1) сохранить возможность использования как можно более широкого спектра антиретровирусных препаратов в дальнейшем 2) максимально снизить риск побочных эффектов и токсичного действия препаратов 3) максимально облегчить пациенту соблюдение режима лечения. д. Эпидемиологическая цель: снизить число случаев передачи ВИЧ.
 Показания к началу АРТ: - 4 стадия ВИЧ по классификации ВОЗ независимо от количества CD 4 клеток - 1, 2, 3 стадии ВИЧ по классификации ВОЗ при количестве CD 4 клеток ниже 300/мкл - высокая вирусная нагрузка (выше 100. 000 копий/мл, т. к. в этом случае высок риск быстрого снижения уровня CD 4 клеток) Перед началом лечения необходимо провести обследование пациента, осуществить индивидуальную оценку готовности пациента к приему АРТ, установить условия, препятствующие строгому соблюдению режима лечения и разработать оптимальную схему их приема
Показания к началу АРТ: - 4 стадия ВИЧ по классификации ВОЗ независимо от количества CD 4 клеток - 1, 2, 3 стадии ВИЧ по классификации ВОЗ при количестве CD 4 клеток ниже 300/мкл - высокая вирусная нагрузка (выше 100. 000 копий/мл, т. к. в этом случае высок риск быстрого снижения уровня CD 4 клеток) Перед началом лечения необходимо провести обследование пациента, осуществить индивидуальную оценку готовности пациента к приему АРТ, установить условия, препятствующие строгому соблюдению режима лечения и разработать оптимальную схему их приема
 АНТИРЕТРОВИРУСНЫЕ ПРЕПАРАТЫ НУКЛЕОЗИДНЫЕ ИНГИБИТОРЫ ОБРАТНОЙ ТРАНСКРИПТАЗЫ: n Зидовудин (азидотимидин, ретровир) n Диданозин (видекс, DDI) n Ставудин (зерит, d 4 Т) n Зальцитабин (хивид, DDC, замицит) n Ламивудин (эпивир, 3 ТС, зеффикс) n Абакавир n Адефовир n Тенофовир НЕНУКЛЕОЗИДНЫЕ ИНГИБИТОРЫ ОБРАТНОЙ ТРАНСКРИПТАЗЫ: n Невирапин (невимун) n Эфавиренц (эфавир)
АНТИРЕТРОВИРУСНЫЕ ПРЕПАРАТЫ НУКЛЕОЗИДНЫЕ ИНГИБИТОРЫ ОБРАТНОЙ ТРАНСКРИПТАЗЫ: n Зидовудин (азидотимидин, ретровир) n Диданозин (видекс, DDI) n Ставудин (зерит, d 4 Т) n Зальцитабин (хивид, DDC, замицит) n Ламивудин (эпивир, 3 ТС, зеффикс) n Абакавир n Адефовир n Тенофовир НЕНУКЛЕОЗИДНЫЕ ИНГИБИТОРЫ ОБРАТНОЙ ТРАНСКРИПТАЗЫ: n Невирапин (невимун) n Эфавиренц (эфавир)
 ИНГИБИТОРЫ ПРОТЕАЗЫ: n n n Саквинавир (инвираза, фортоваза) Индинавир (криксиван) Ритонавир(норвир ) Нельфинавир (вирасепт) Калетра (ритонавир+лопинавир) Лопинавир ИНГИБИТОРЫ СЛИЯНИЯ: Фузеон (Т-20, Энфувертид)
ИНГИБИТОРЫ ПРОТЕАЗЫ: n n n Саквинавир (инвираза, фортоваза) Индинавир (криксиван) Ритонавир(норвир ) Нельфинавир (вирасепт) Калетра (ритонавир+лопинавир) Лопинавир ИНГИБИТОРЫ СЛИЯНИЯ: Фузеон (Т-20, Энфувертид)
 Основные схемы ВААРТ 1 ряда n 2 НИОТ + 1 ННИОТ: n зидовудин + ламивудин + эфавиренц/невирапин n абакавир + ламивудин + эфавиренц/невирапин n тенофовир + эмтрицитабин + эфавиренц/невирапин n Альтернативные схемы ВААРТ 1 -ого ряда: 3 НИОТ: n зидовудин + ламивудин + абакавир n зидовудин + ламивудин + тенофовир 2 НИОТ + ИП, усиленные ритонавиром
Основные схемы ВААРТ 1 ряда n 2 НИОТ + 1 ННИОТ: n зидовудин + ламивудин + эфавиренц/невирапин n абакавир + ламивудин + эфавиренц/невирапин n тенофовир + эмтрицитабин + эфавиренц/невирапин n Альтернативные схемы ВААРТ 1 -ого ряда: 3 НИОТ: n зидовудин + ламивудин + абакавир n зидовудин + ламивудин + тенофовир 2 НИОТ + ИП, усиленные ритонавиром
 Основные схемы ВААРТ 2 ряда n 2 новых (ранее не использовавшихся у данного пациента) НИОТ + ИП (обычно усиленный ритонавиром) Резервные схемы ВААРТ n включают препараты, активные даже против штаммов с частичной лекарственной устойчивостью (например, добавляется два новых активных препарата – ингибитор слияния энфувиртид и новые ИП дарунавир или типранавир или одновременно 2 ИП).
Основные схемы ВААРТ 2 ряда n 2 новых (ранее не использовавшихся у данного пациента) НИОТ + ИП (обычно усиленный ритонавиром) Резервные схемы ВААРТ n включают препараты, активные даже против штаммов с частичной лекарственной устойчивостью (например, добавляется два новых активных препарата – ингибитор слияния энфувиртид и новые ИП дарунавир или типранавир или одновременно 2 ИП).
 n n n Крайне важна при проведении ВААРТ - приверженность пациента (комплаенс) - правильное соблюдение пациентом терапевтического режима (прием препаратов в назначенной дозе, в соответствующее время, с соблюдением диетического режима, отсутствие пропусков в приеме лекарственных средств) Сильная корелляция между вирусологическим ответом на терапию и соблюдением пациентом режима лечения. Недостаточная приверженность приводит к определенным негативным последствиям: – повышается риск развития резистентности, неэффективности терапии и прогрессирования заболевания – увеличивается циркуляция в популяции резистентных штаммов вируса – чем больше резистентных штаммов вируса, тем больше необходимость в назначении схем лечения 2 -го ряда, которые значительно дороже, чем схемы лечения 1 -ого ряда – прогрессирование заболевания вследствие неэффективности АРТ
n n n Крайне важна при проведении ВААРТ - приверженность пациента (комплаенс) - правильное соблюдение пациентом терапевтического режима (прием препаратов в назначенной дозе, в соответствующее время, с соблюдением диетического режима, отсутствие пропусков в приеме лекарственных средств) Сильная корелляция между вирусологическим ответом на терапию и соблюдением пациентом режима лечения. Недостаточная приверженность приводит к определенным негативным последствиям: – повышается риск развития резистентности, неэффективности терапии и прогрессирования заболевания – увеличивается циркуляция в популяции резистентных штаммов вируса – чем больше резистентных штаммов вируса, тем больше необходимость в назначении схем лечения 2 -го ряда, которые значительно дороже, чем схемы лечения 1 -ого ряда – прогрессирование заболевания вследствие неэффективности АРТ
 Методы оценки приверженности лечению n n n оценка соблюдения режима лечения со слов пациента (самоотчет) мониторинг концентрации препарата в сыворотке использование систем мониторинга лечения (электронное устройство на флаконе с таблетками регистрирует число открываний крышки флакона) подсчет таблеток и проверка аптечного формуляра проба с узнаванием таблеток
Методы оценки приверженности лечению n n n оценка соблюдения режима лечения со слов пациента (самоотчет) мониторинг концентрации препарата в сыворотке использование систем мониторинга лечения (электронное устройство на флаконе с таблетками регистрирует число открываний крышки флакона) подсчет таблеток и проверка аптечного формуляра проба с узнаванием таблеток
 Постконтактная профилактика заражения ВИЧ n n Профилактика внутрибольничного заражения ВИЧ регламентирована соответствующей инструкцией приказа МЗ РБ № 351 (приложение 5) Каждый обратившийся за медицинской помощью должен рассматриваться как потенциальный носитель ВИЧ Любое повреждение кожи, слизистых, загрязнение их биологическими материалами пациентов при оказании им медицинской помощи должно квалифицироваться как возможный контакт с материалом, содержащим ВИЧ или другой агент инфекционного заболевания Если контакт с кровью или другими жидкостями произошел с нарушением целостности кожных покровов (укол, порез), пострадавший должен: – снять перчатки рабочей поверхностью внутрь; – выдавить кровь из раны; – поврежденное место обработать одним из дезинфектантов (70% спирт, 5% настойка йода при порезах, 3% раствор перекиси водорода при уколах и др. ); – руки вымыть под проточной водой с мылом, а затем протереть спиртом 70%; – на рану наложить пластырь, надеть напальчники; – при необходимости продолжить работу, надеть новые перчатки.
Постконтактная профилактика заражения ВИЧ n n Профилактика внутрибольничного заражения ВИЧ регламентирована соответствующей инструкцией приказа МЗ РБ № 351 (приложение 5) Каждый обратившийся за медицинской помощью должен рассматриваться как потенциальный носитель ВИЧ Любое повреждение кожи, слизистых, загрязнение их биологическими материалами пациентов при оказании им медицинской помощи должно квалифицироваться как возможный контакт с материалом, содержащим ВИЧ или другой агент инфекционного заболевания Если контакт с кровью или другими жидкостями произошел с нарушением целостности кожных покровов (укол, порез), пострадавший должен: – снять перчатки рабочей поверхностью внутрь; – выдавить кровь из раны; – поврежденное место обработать одним из дезинфектантов (70% спирт, 5% настойка йода при порезах, 3% раствор перекиси водорода при уколах и др. ); – руки вымыть под проточной водой с мылом, а затем протереть спиртом 70%; – на рану наложить пластырь, надеть напальчники; – при необходимости продолжить работу, надеть новые перчатки.
 Постконтактная профилактика ВИЧ наиболее важный фактор — время, максимальная эффективность ПКП – возможность ее начала в первые 24 часа после контакта с ВИЧ (идеально в первые 2 часа) и до 72 ч после контакта n рекомендуемые схемы АРТ-профилактики - 2 НИОТ + ИП n n зидовудин + ламивудин (комбивир 300/150 мг 2 раза в сутки) + нелфинавир 1250 мг 2 раза в сутки или лопинавир/ритонавир (калетра 400/100 мг 2 раза в сутки) или эфавиренц 600 мг/сут. n длительность ПКП – 4 недели
Постконтактная профилактика ВИЧ наиболее важный фактор — время, максимальная эффективность ПКП – возможность ее начала в первые 24 часа после контакта с ВИЧ (идеально в первые 2 часа) и до 72 ч после контакта n рекомендуемые схемы АРТ-профилактики - 2 НИОТ + ИП n n зидовудин + ламивудин (комбивир 300/150 мг 2 раза в сутки) + нелфинавир 1250 мг 2 раза в сутки или лопинавир/ритонавир (калетра 400/100 мг 2 раза в сутки) или эфавиренц 600 мг/сут. n длительность ПКП – 4 недели
 Оппортунистические инфекции у ВИЧ-инфицированных
Оппортунистические инфекции у ВИЧ-инфицированных
 Поражения кожи у ВИЧинфицированных
Поражения кожи у ВИЧинфицированных
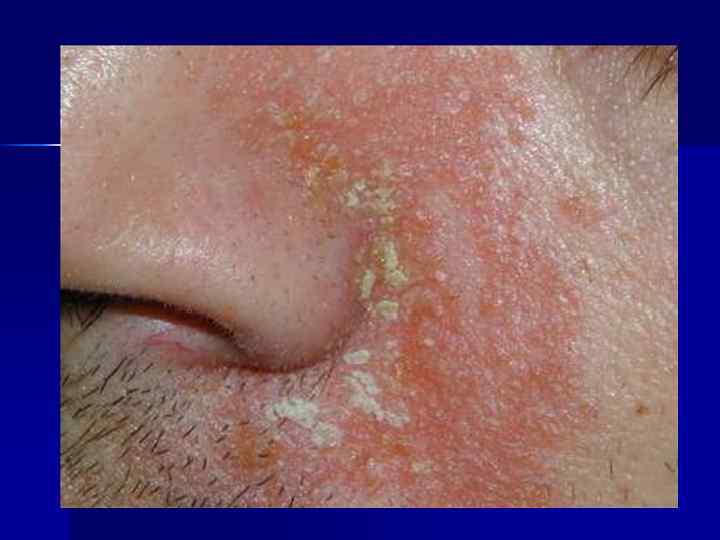
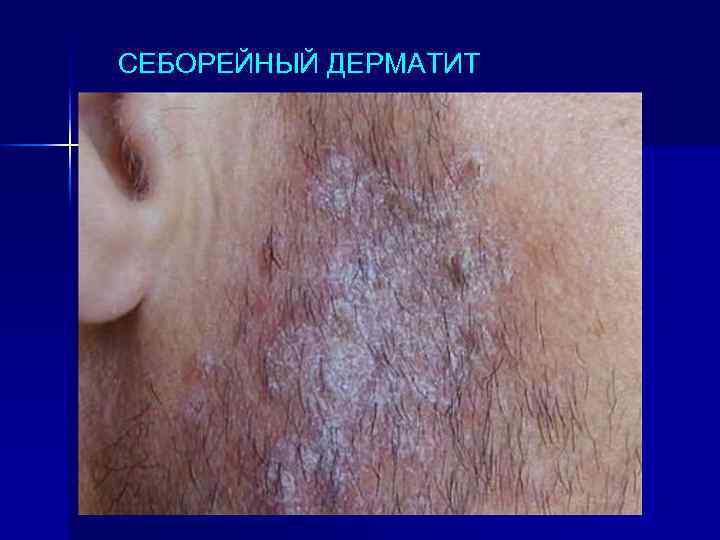 СЕБОРЕЙНЫЙ ДЕРМАТИТ
СЕБОРЕЙНЫЙ ДЕРМАТИТ
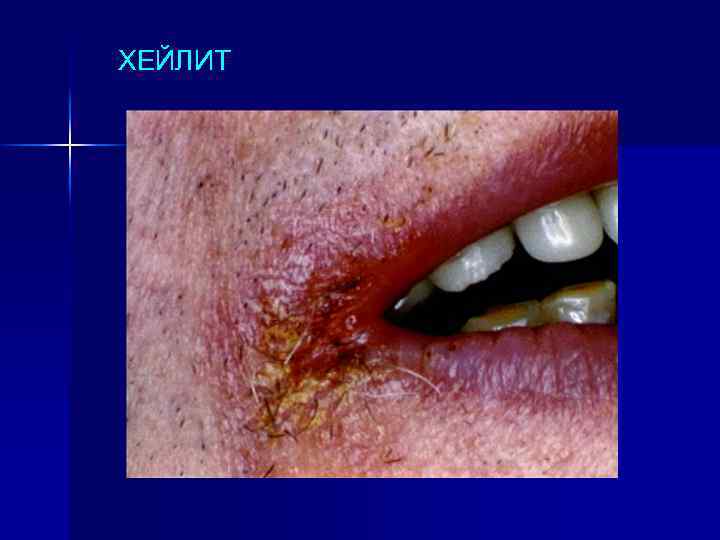 ХЕЙЛИТ
ХЕЙЛИТ
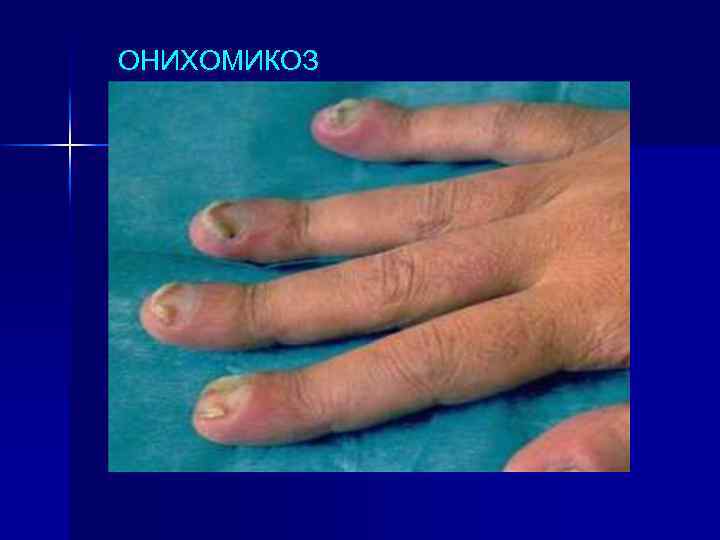 ОНИХОМИКОЗ
ОНИХОМИКОЗ
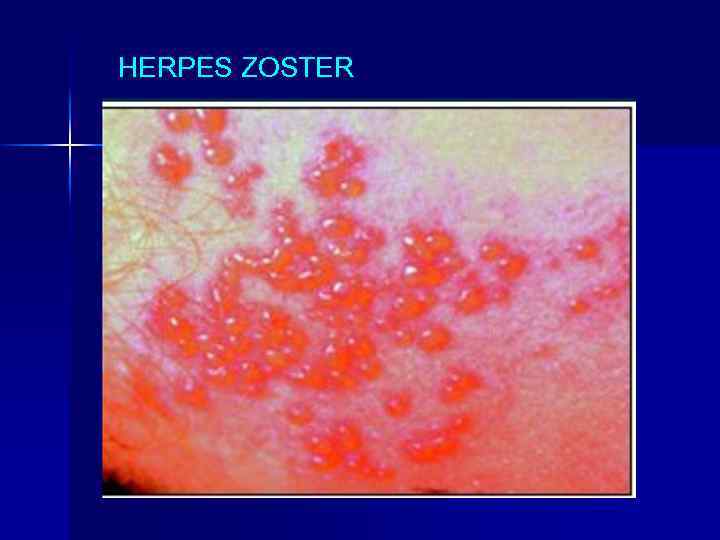 HERPES ZOSTER
HERPES ZOSTER
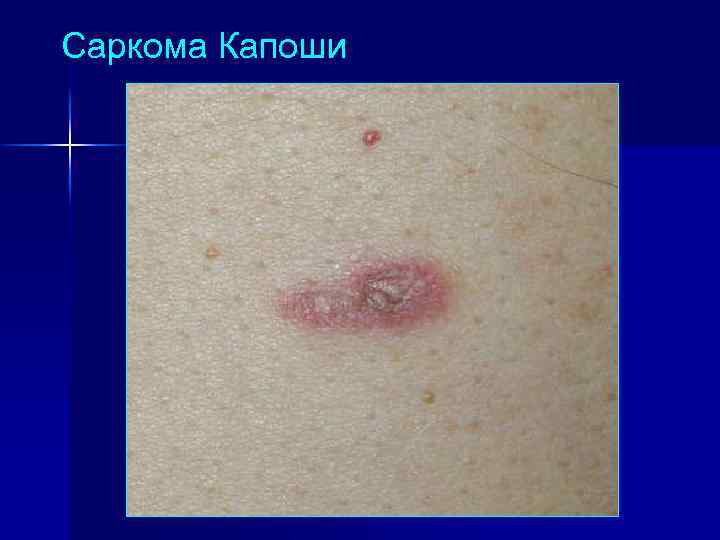 Саркома Капоши
Саркома Капоши
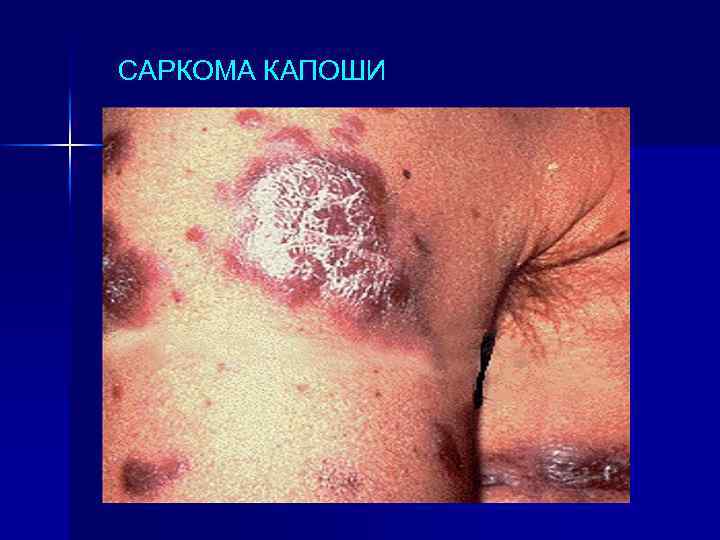 САРКОМА КАПОШИ
САРКОМА КАПОШИ
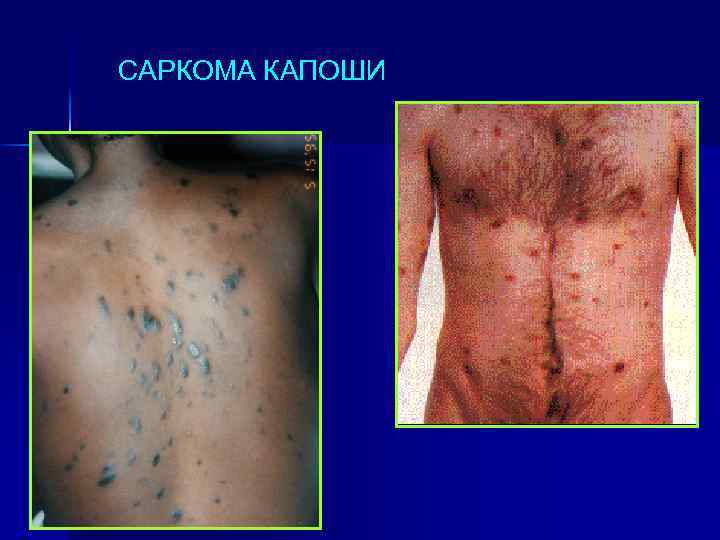 САРКОМА КАПОШИ
САРКОМА КАПОШИ
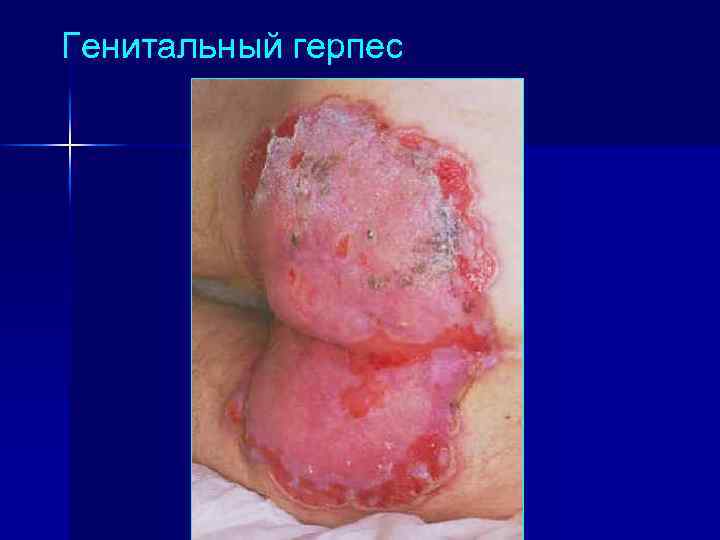 Генитальный герпес
Генитальный герпес
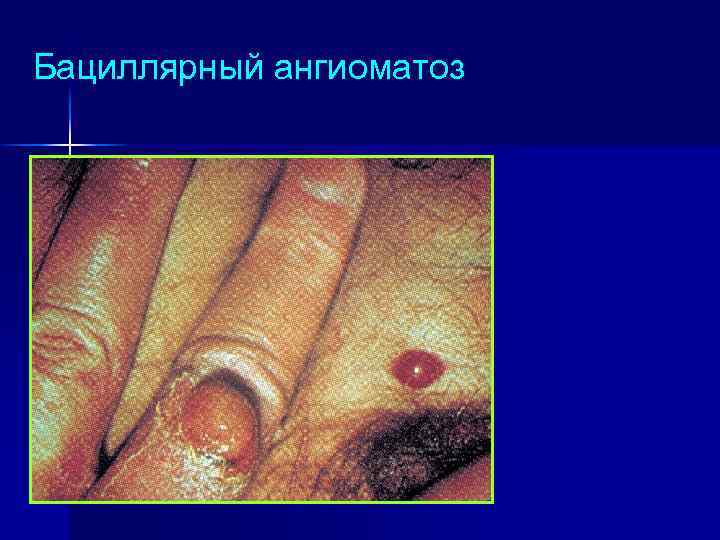 Бациллярный ангиоматоз
Бациллярный ангиоматоз
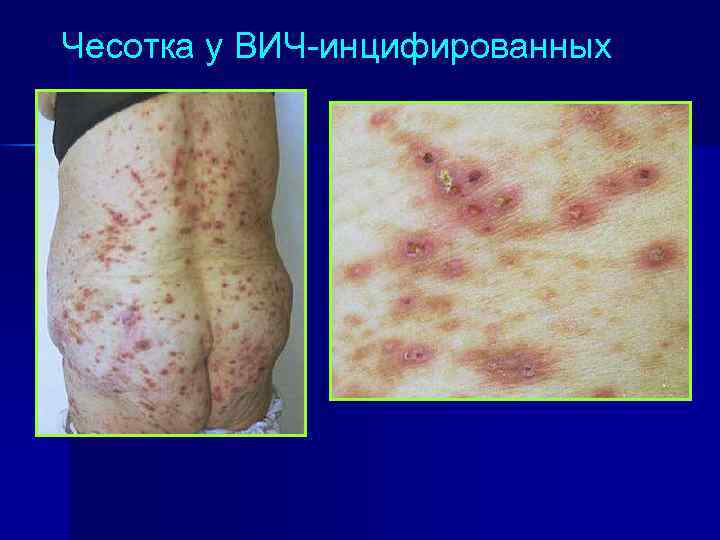 Чесотка у ВИЧ-инцифированных
Чесотка у ВИЧ-инцифированных
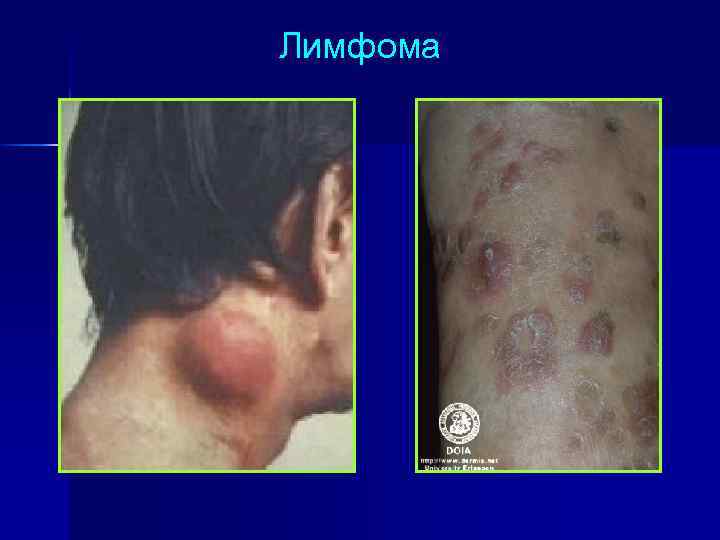 Лимфома
Лимфома
 Оппортунистические поражения НС у ВИЧ-инфицированных Токсоплазмозный энцефалит n Туберкулезный менингит n Криптококковый менингит n Цитомегаловирусный энцефалит / миелит n Энцефалит, вызванный ВПГ, VZV n Прогрессирующая мультифокальная лейкоэнцефалопатия (вирус JC) n Первичная лимфома ЦНС n
Оппортунистические поражения НС у ВИЧ-инфицированных Токсоплазмозный энцефалит n Туберкулезный менингит n Криптококковый менингит n Цитомегаловирусный энцефалит / миелит n Энцефалит, вызванный ВПГ, VZV n Прогрессирующая мультифокальная лейкоэнцефалопатия (вирус JC) n Первичная лимфома ЦНС n
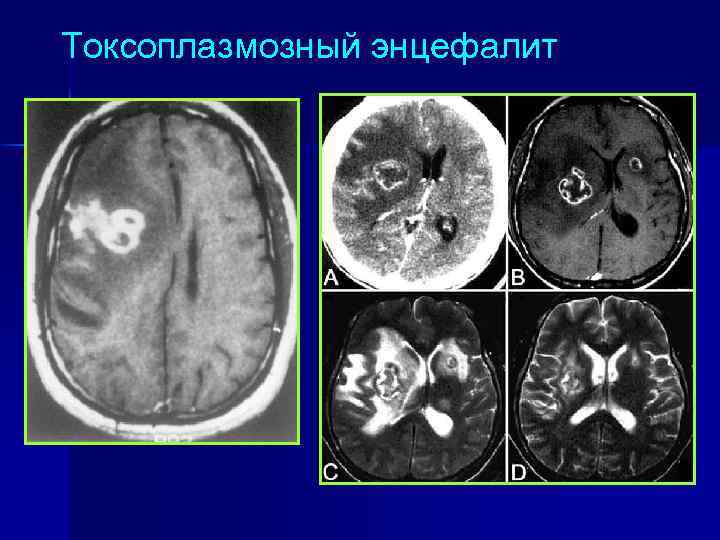 Токсоплазмозный энцефалит
Токсоплазмозный энцефалит
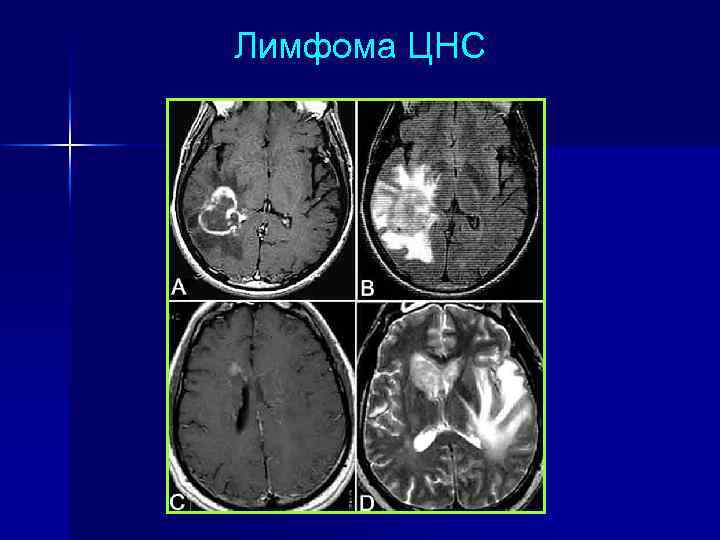 Лимфома ЦНС
Лимфома ЦНС
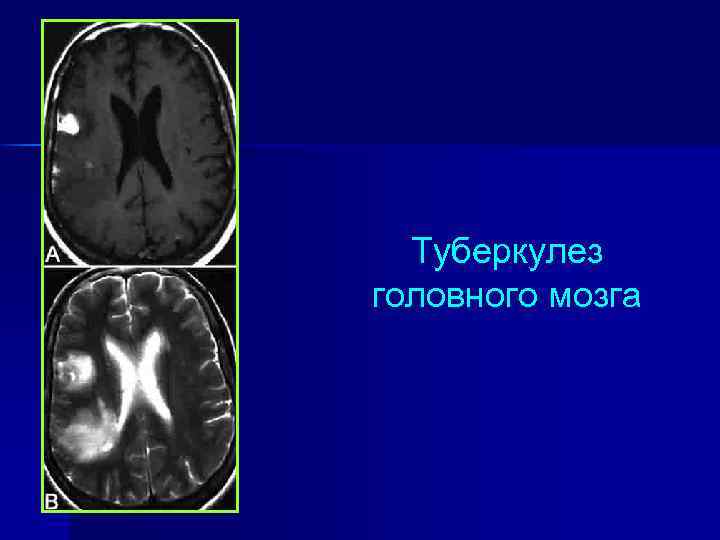 Туберкулез головного мозга
Туберкулез головного мозга
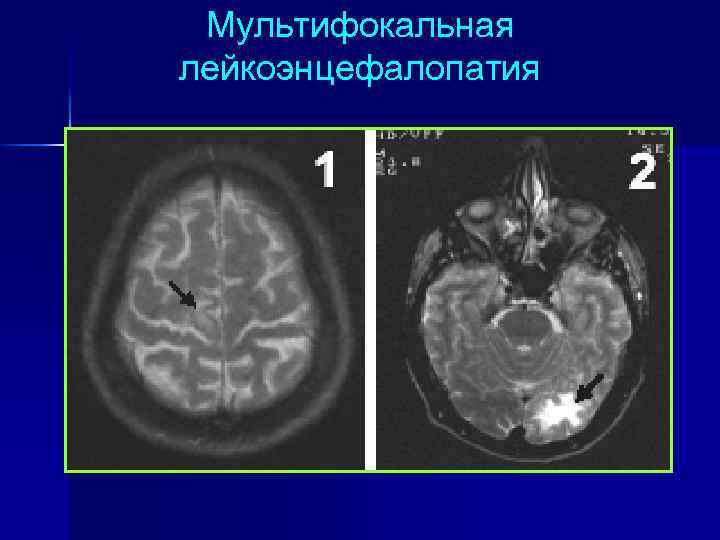 Мультифокальная лейкоэнцефалопатия
Мультифокальная лейкоэнцефалопатия
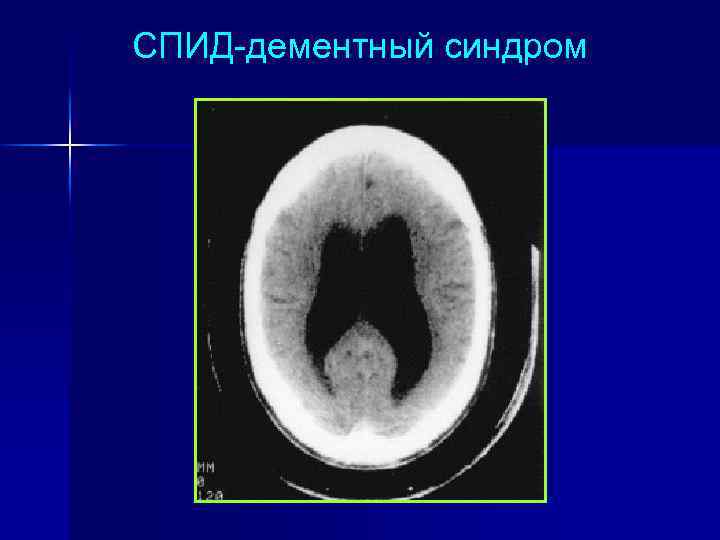 СПИД-дементный синдром
СПИД-дементный синдром
 Оппортунистические поражения легких у ВИЧ-инфицированных n n n Mycobacterium tuberculosis (при выраженной иммуносупрессии часты внелегочные формы – поражение костного мозга и л. у. ) Pneumocystis jiroveci (пневмония – лихорадка + сухой кашель + прогрессирующая одышка) Mycobacterium avium complex (пневмония) Toxoplasma gondii (пневмония) Cryptococcus neoformans (пневмония, плеврит) и другие грибковые пневмонии (Candida spp. , Aspergilla spp. ) Cytomegalovirus и др. герпетические вирусы (интерстициальная пневмония)
Оппортунистические поражения легких у ВИЧ-инфицированных n n n Mycobacterium tuberculosis (при выраженной иммуносупрессии часты внелегочные формы – поражение костного мозга и л. у. ) Pneumocystis jiroveci (пневмония – лихорадка + сухой кашель + прогрессирующая одышка) Mycobacterium avium complex (пневмония) Toxoplasma gondii (пневмония) Cryptococcus neoformans (пневмония, плеврит) и другие грибковые пневмонии (Candida spp. , Aspergilla spp. ) Cytomegalovirus и др. герпетические вирусы (интерстициальная пневмония)
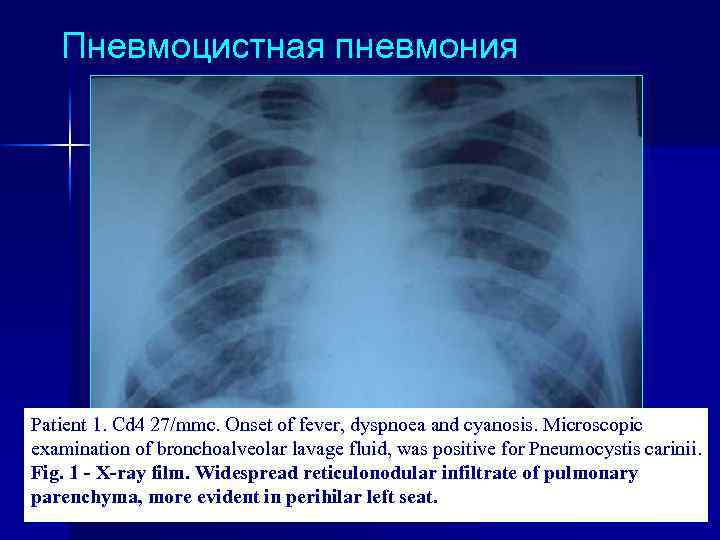 Пневмоцистная пневмония Patient 1. Cd 4 27/mmc. Onset of fever, dyspnoea and cyanosis. Microscopic examination of bronchoalveolar lavage fluid, was positive for Pneumocystis carinii. Fig. 1 - X-ray film. Widespread reticulonodular infiltrate of pulmonary parenchyma, more evident in perihilar left seat.
Пневмоцистная пневмония Patient 1. Cd 4 27/mmc. Onset of fever, dyspnoea and cyanosis. Microscopic examination of bronchoalveolar lavage fluid, was positive for Pneumocystis carinii. Fig. 1 - X-ray film. Widespread reticulonodular infiltrate of pulmonary parenchyma, more evident in perihilar left seat.
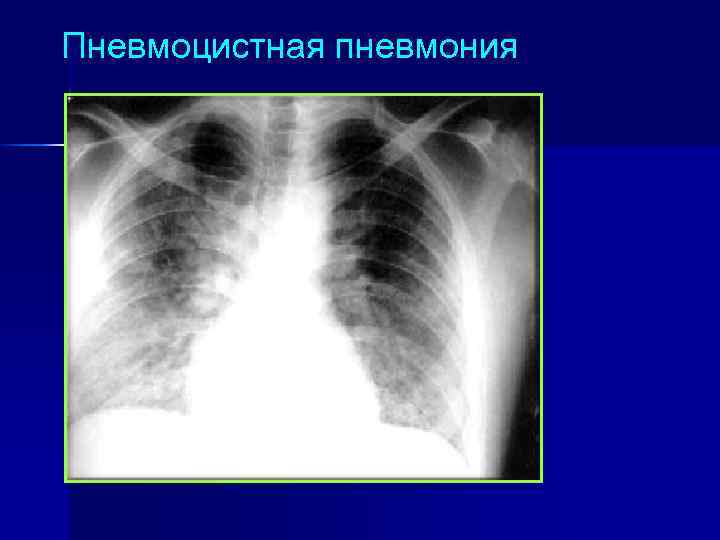 Пневмоцистная пневмония
Пневмоцистная пневмония
 Цитомегаловирусная пневмония
Цитомегаловирусная пневмония
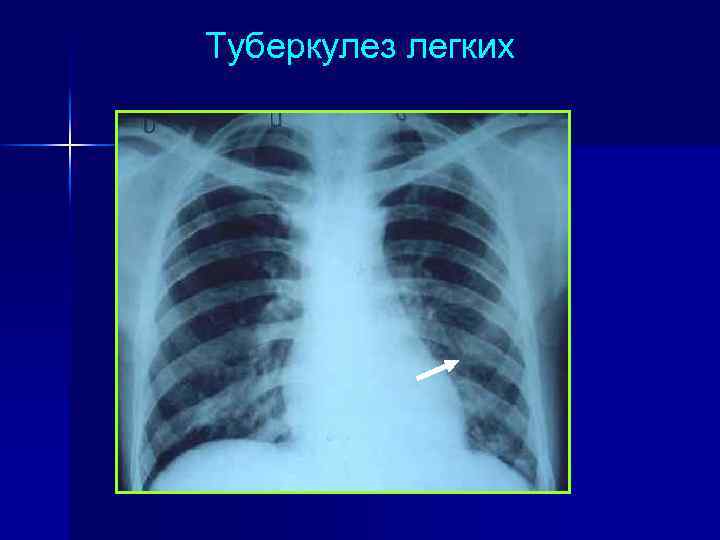 Туберкулез легких
Туберкулез легких
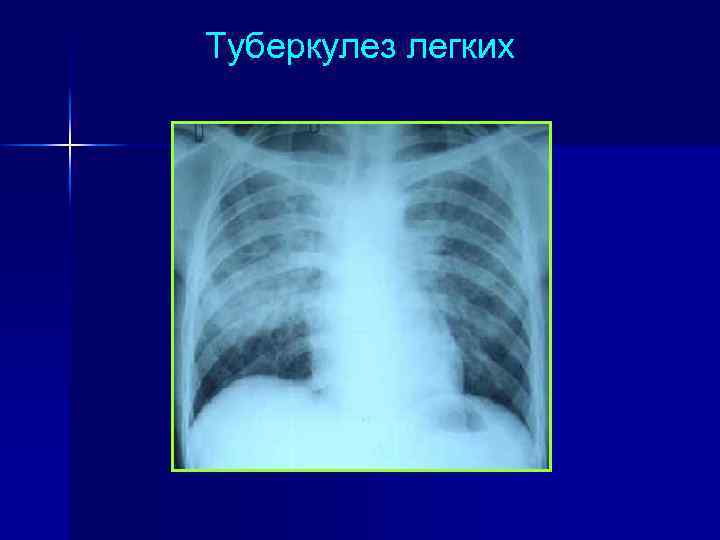 Туберкулез легких
Туберкулез легких
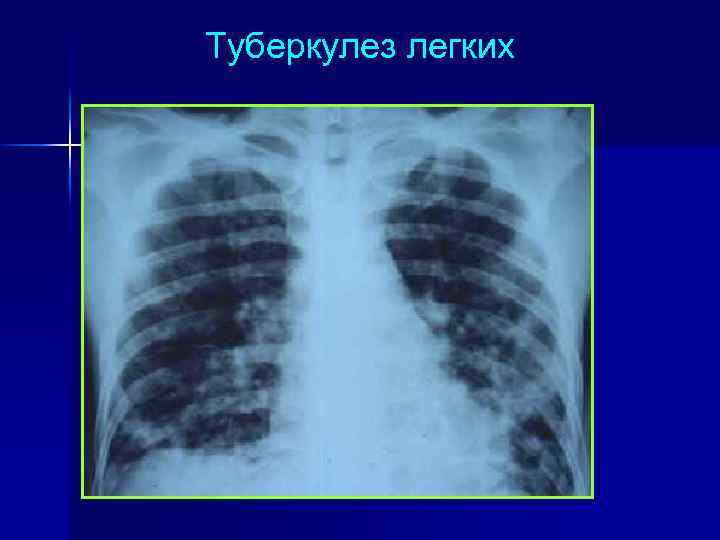 Туберкулез легких
Туберкулез легких
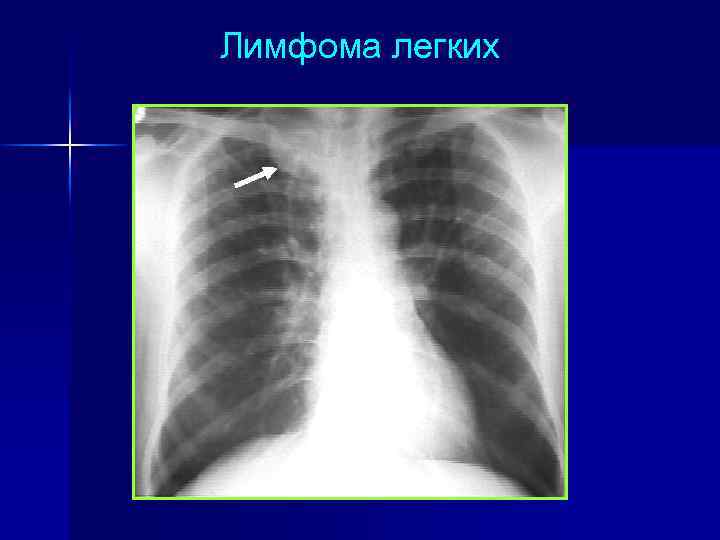 Лимфома легких
Лимфома легких
 Оппортунистические поражения ЖКТ у ВИЧ-инфицированных n Поражение ротовой полости: – – n n Candida albicans – кандидоз Herpes simplex virus – афтозно-язвенный гингивостоматит Cytomegalovirus – афтозно-язвенный стоматит ВЭБ, ВПЧ – «волосатая» лейкоплакия Поражение пищевода: эзофагит, вызванный Candida spp. , Cytomegalovirus, HSV Поражение кишечника: цитомегаловирусный энтероколит, вызванный ВПГ, сальмонеллез (часто Salmonella typhimurium), криптоспоридиоз, микроспоридиоз и др.
Оппортунистические поражения ЖКТ у ВИЧ-инфицированных n Поражение ротовой полости: – – n n Candida albicans – кандидоз Herpes simplex virus – афтозно-язвенный гингивостоматит Cytomegalovirus – афтозно-язвенный стоматит ВЭБ, ВПЧ – «волосатая» лейкоплакия Поражение пищевода: эзофагит, вызванный Candida spp. , Cytomegalovirus, HSV Поражение кишечника: цитомегаловирусный энтероколит, вызванный ВПГ, сальмонеллез (часто Salmonella typhimurium), криптоспоридиоз, микроспоридиоз и др.
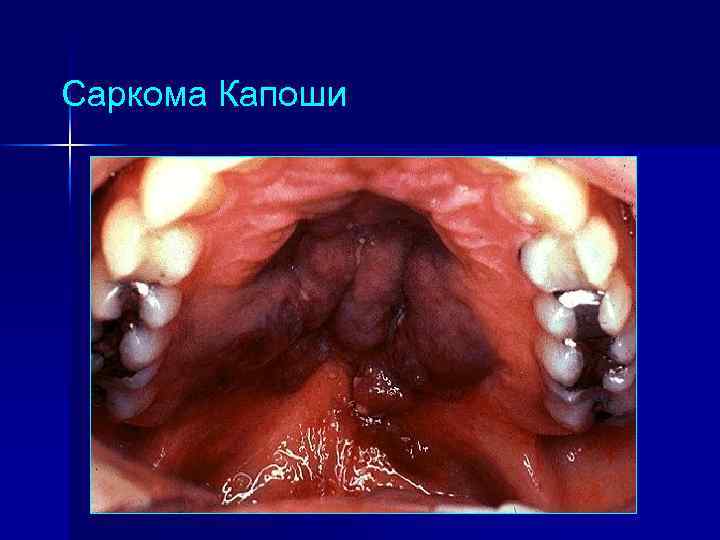 Саркома Капоши
Саркома Капоши
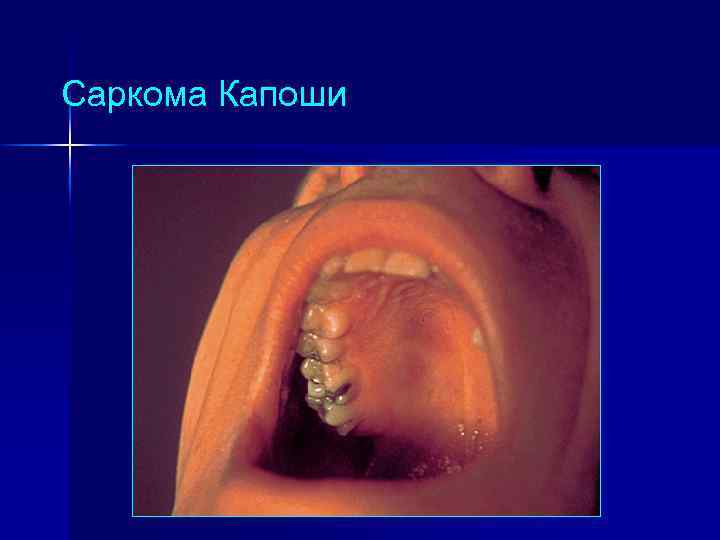 Саркома Капоши
Саркома Капоши
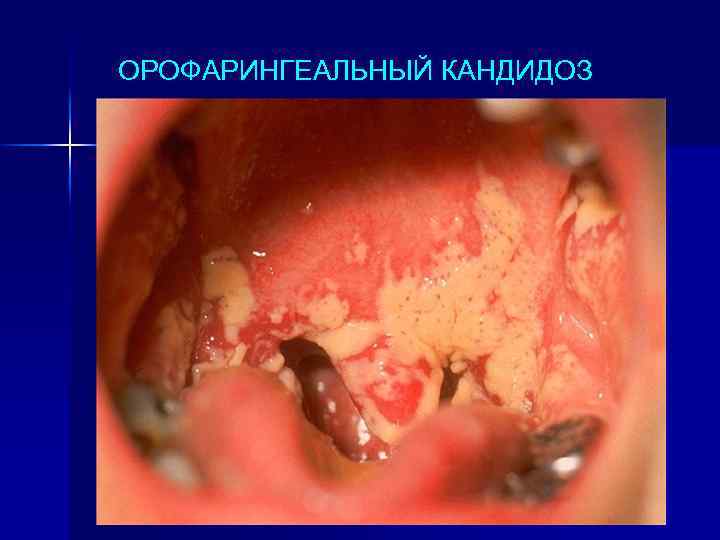 ОРОФАРИНГЕАЛЬНЫЙ КАНДИДОЗ
ОРОФАРИНГЕАЛЬНЫЙ КАНДИДОЗ
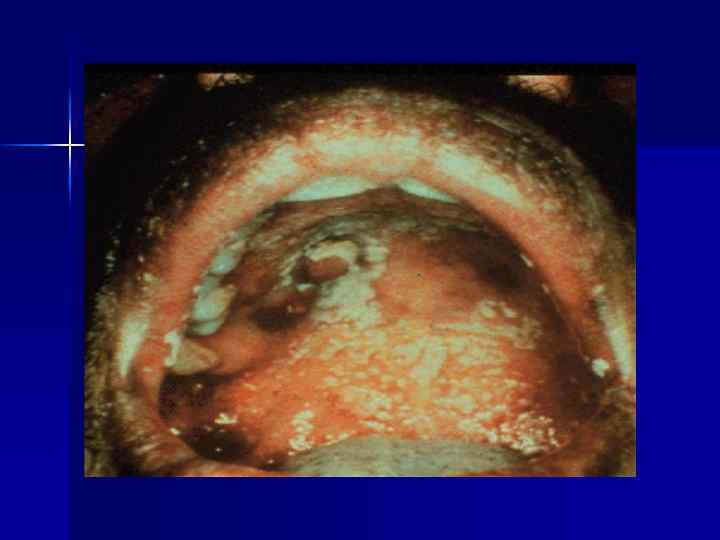
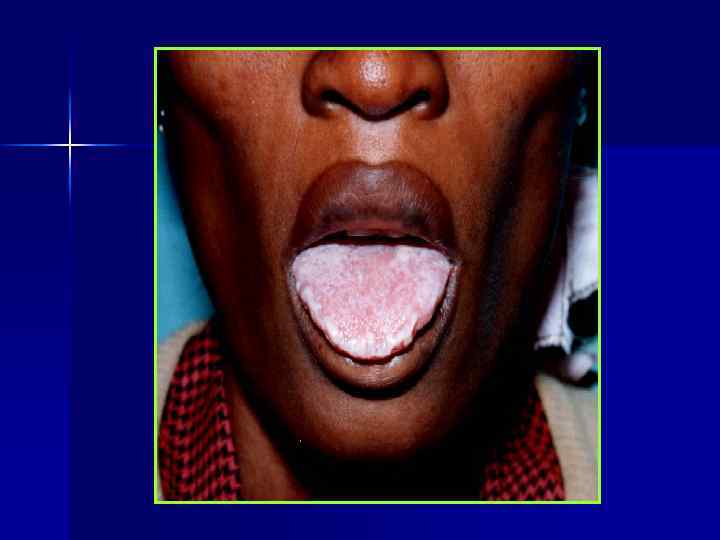
 ЛЕЙКОПЛАКИЯ ПОЛОСТИ РТА
ЛЕЙКОПЛАКИЯ ПОЛОСТИ РТА
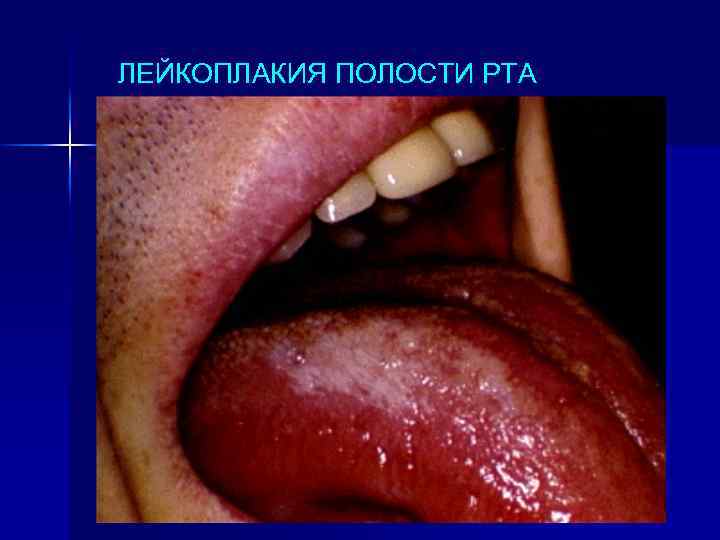
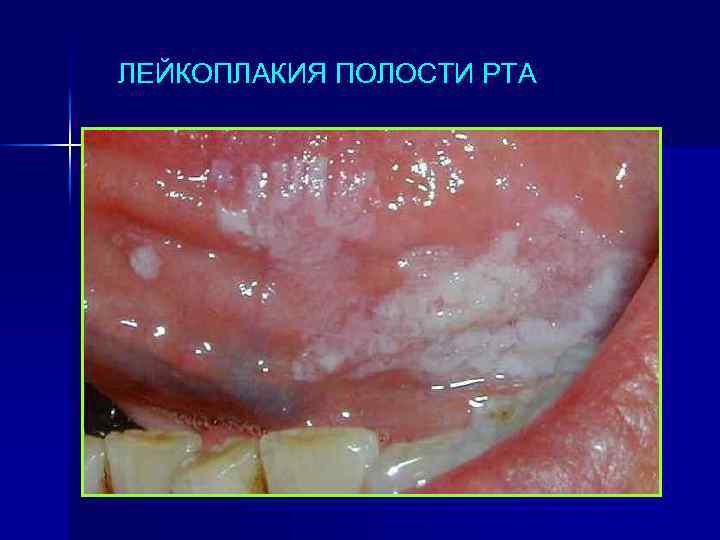 ЛЕЙКОПЛАКИЯ ПОЛОСТИ РТА
ЛЕЙКОПЛАКИЯ ПОЛОСТИ РТА
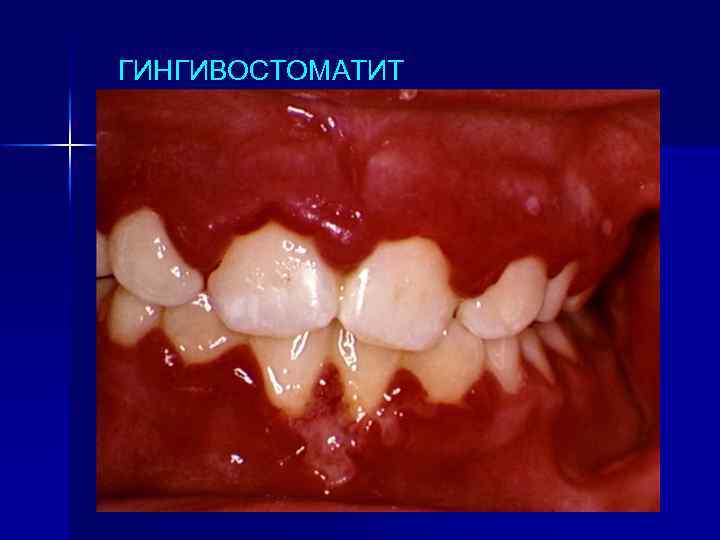 ГИНГИВОСТОМАТИТ
ГИНГИВОСТОМАТИТ
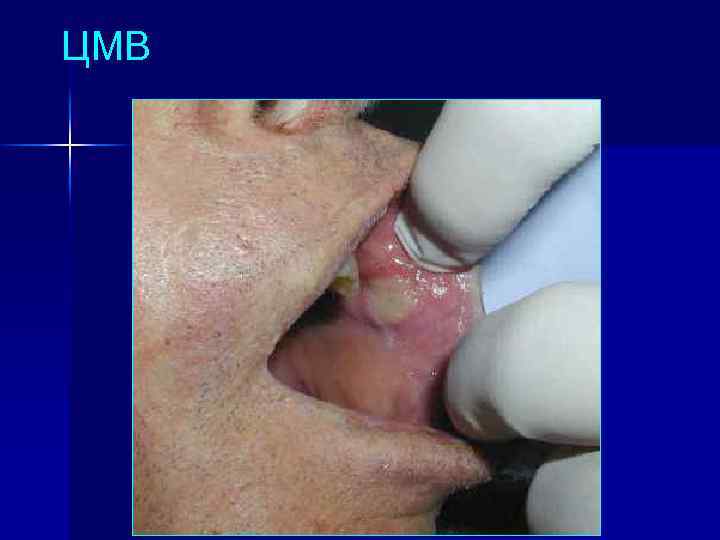 ЦМВ
ЦМВ
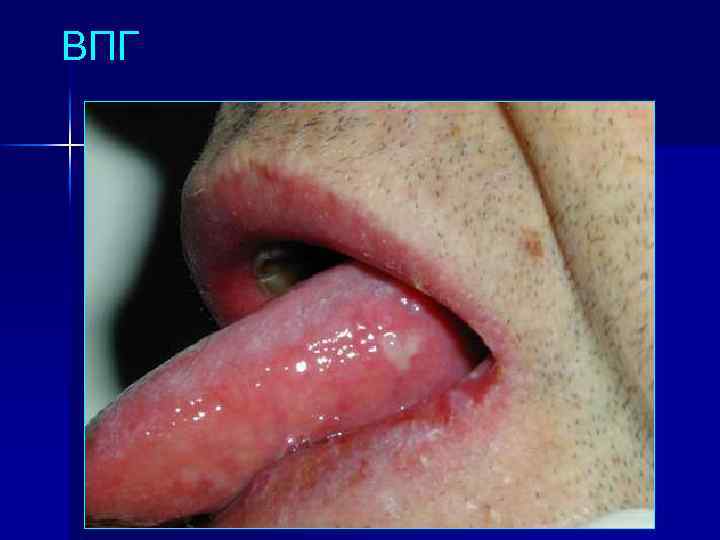 ВПГ
ВПГ
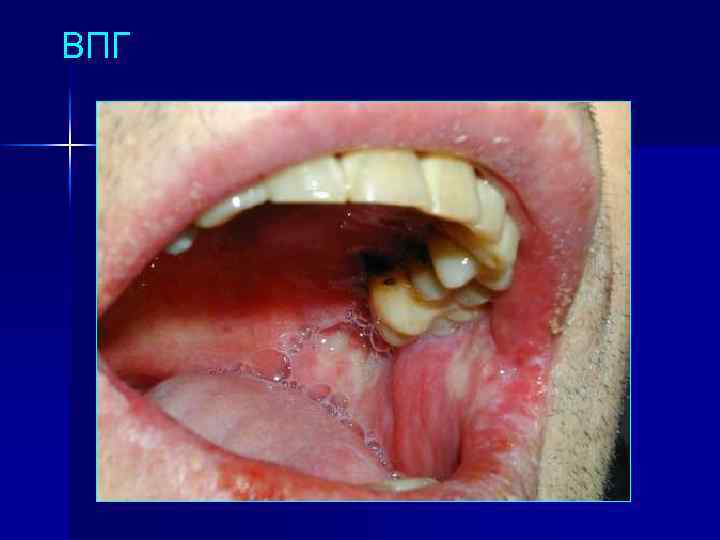 ВПГ
ВПГ
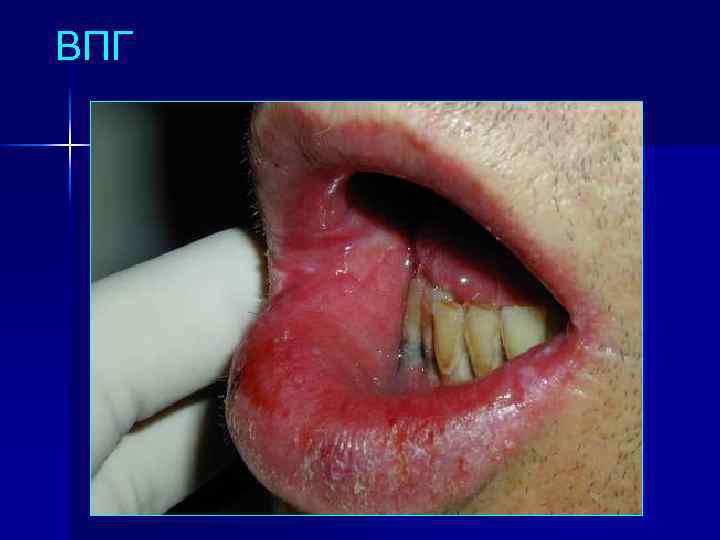 ВПГ
ВПГ
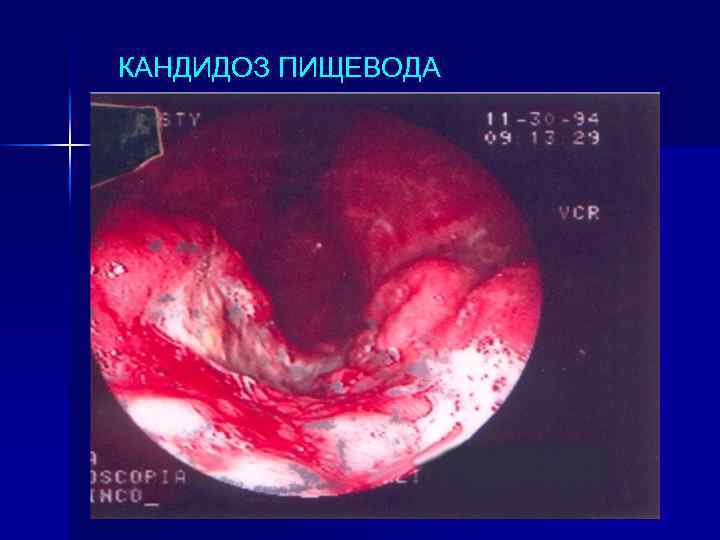 КАНДИДОЗ ПИЩЕВОДА
КАНДИДОЗ ПИЩЕВОДА
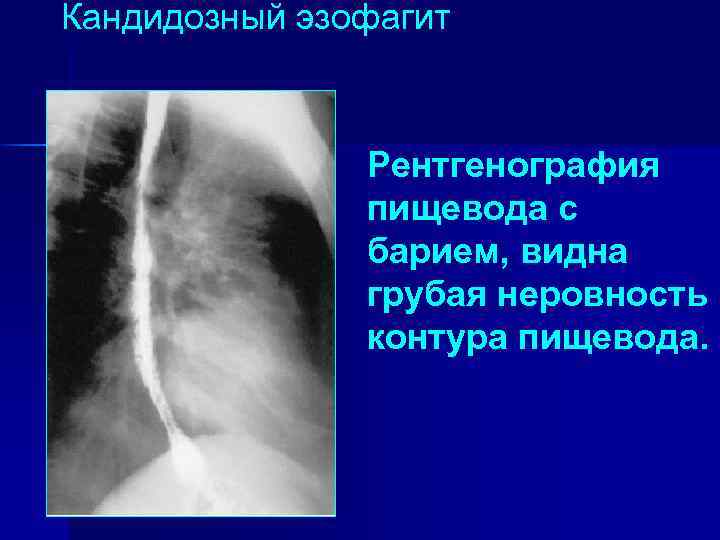 Кандидозный эзофагит Рентгенография пищевода с барием, видна грубая неровность контура пищевода.
Кандидозный эзофагит Рентгенография пищевода с барием, видна грубая неровность контура пищевода.
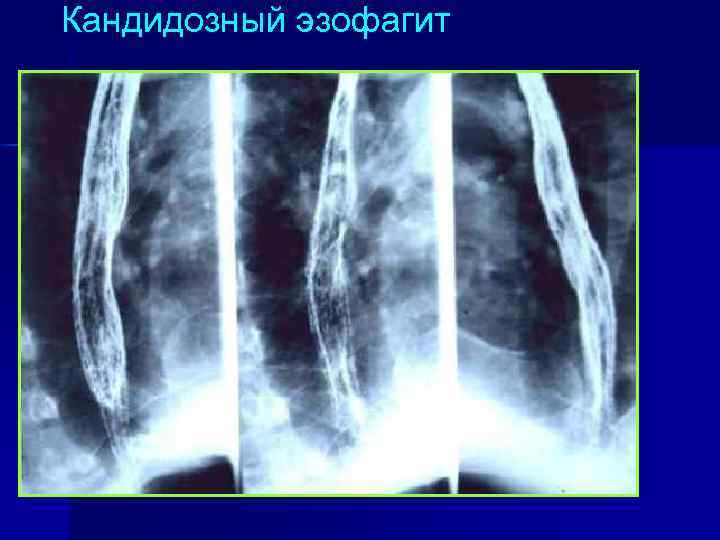 Кандидозный эзофагит
Кандидозный эзофагит


