Презентация ВИЧ инфекция.ppt
- Количество слайдов: 54
 ВИЧ-инфекция Луганск 2016
ВИЧ-инфекция Луганск 2016
 1981 г. , первые случаи пневмоцистной пневмонии и саркомы Капоши среди молодых здоровых мужчин- гомосексуалистов 1981 -1982 – такие же заболевания описаны у инъекционных наркоманов, и у пациентов , которым переливалась кровь как Синдром приобретенного иммунодефицита 1983 установлено , что причиной СПИД служит вирус иммунодефицита человека Выделен практически одновременно США и Франция. Роберт Галло Люк Монтанье
1981 г. , первые случаи пневмоцистной пневмонии и саркомы Капоши среди молодых здоровых мужчин- гомосексуалистов 1981 -1982 – такие же заболевания описаны у инъекционных наркоманов, и у пациентов , которым переливалась кровь как Синдром приобретенного иммунодефицита 1983 установлено , что причиной СПИД служит вирус иммунодефицита человека Выделен практически одновременно США и Франция. Роберт Галло Люк Монтанье
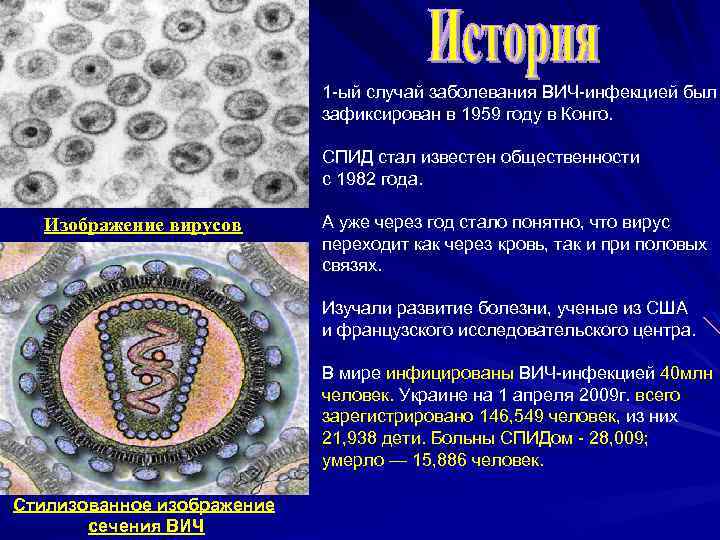 1 -ый случай заболевания ВИЧ-инфекцией был зафиксирован в 1959 году в Конго. СПИД стал известен общественности с 1982 года. Изображение вирусов А уже через год стало понятно, что вирус переходит как через кровь, так и при половых связях. Изучали развитие болезни, ученые из США и французского исследовательского центра. В мире инфицированы ВИЧ-инфекцией 40 млн человек. Украине на 1 апреля 2009 г. всего зарегистрировано 146, 549 человек, из них 21, 938 дети. Больны СПИДом - 28, 009; умерло — 15, 886 человек. Стилизованное изображение сечения ВИЧ
1 -ый случай заболевания ВИЧ-инфекцией был зафиксирован в 1959 году в Конго. СПИД стал известен общественности с 1982 года. Изображение вирусов А уже через год стало понятно, что вирус переходит как через кровь, так и при половых связях. Изучали развитие болезни, ученые из США и французского исследовательского центра. В мире инфицированы ВИЧ-инфекцией 40 млн человек. Украине на 1 апреля 2009 г. всего зарегистрировано 146, 549 человек, из них 21, 938 дети. Больны СПИДом - 28, 009; умерло — 15, 886 человек. Стилизованное изображение сечения ВИЧ
 Эпидемиология ВИЧ-инфекции Пути передачи: - половой - парентеральный - от матери к ребенку (перинатальный) Риск передачи половым путем повышается при: – Принимающем половом акте, травматических повреждениях при половом контакте – Сероконверсии (высокая вирусная нагрузка) – Поздней стадии заболевания (низкий уровень CD 4 и высокая вирусная нагрузка) – Наличии сопутствующих заболеваний, передающихся половым путем (генитальный герпес, язвенные поражения, патологические выделения)
Эпидемиология ВИЧ-инфекции Пути передачи: - половой - парентеральный - от матери к ребенку (перинатальный) Риск передачи половым путем повышается при: – Принимающем половом акте, травматических повреждениях при половом контакте – Сероконверсии (высокая вирусная нагрузка) – Поздней стадии заболевания (низкий уровень CD 4 и высокая вирусная нагрузка) – Наличии сопутствующих заболеваний, передающихся половым путем (генитальный герпес, язвенные поражения, патологические выделения)
 Патогенез ВИЧ-инфекции у человека - Заражение происходит при тесном контакте с кровью и другими биологическими жидкостями, содержащие вирус в достаточном для инфицирования количестве (сперма, вагинальный секрет, грудное молоко) - В проникновении вируса участвуют дендритные клетки слизистых - Фагоциты иммунной системы захватывают и обрабатывают антиген, помогают сформировать иммунный ответ, передают антиген лимфоцитам
Патогенез ВИЧ-инфекции у человека - Заражение происходит при тесном контакте с кровью и другими биологическими жидкостями, содержащие вирус в достаточном для инфицирования количестве (сперма, вагинальный секрет, грудное молоко) - В проникновении вируса участвуют дендритные клетки слизистых - Фагоциты иммунной системы захватывают и обрабатывают антиген, помогают сформировать иммунный ответ, передают антиген лимфоцитам
 - Вирус стремительно поражает активированные лимфоциты CD 4 вблизи ворот инфекции и проникает с ними в регионарные лимфатические узлы - Вслед за этим ВИЧ распространяется с током крови и лимфы - Стойкое поражение лимфатической системы происходит в первые 48 часов, от момента контакта с биологически активной жидкостью.
- Вирус стремительно поражает активированные лимфоциты CD 4 вблизи ворот инфекции и проникает с ними в регионарные лимфатические узлы - Вслед за этим ВИЧ распространяется с током крови и лимфы - Стойкое поражение лимфатической системы происходит в первые 48 часов, от момента контакта с биологически активной жидкостью.

 Клетки CD 4 - CD 4 - центр иммунной системы - CD 4 - клетки отвечающие за защиту организма от всех инфекций - ВИЧ использует клетку CD 4 для того, чтобы создать свою копию (репликацию) - Активированная CD 4 клетка разрушается - Постепенно количество CD 4 клеток снижается, нарушается их функция
Клетки CD 4 - CD 4 - центр иммунной системы - CD 4 - клетки отвечающие за защиту организма от всех инфекций - ВИЧ использует клетку CD 4 для того, чтобы создать свою копию (репликацию) - Активированная CD 4 клетка разрушается - Постепенно количество CD 4 клеток снижается, нарушается их функция
 Со временем, при прогрессии ВИЧ-инфекции, снижается количество клеток CD 4, что служит причиной снижения иммунной функции и восприимчивости организма к инфекциям и причиной возникновения опухолевый клеток > 500 350 -500 < 350 Низкий риск развития оппортунистичес-х инфекций Увеличения риска развития оппортунистически х инфекций Высокий риск развития оппортунистически х инфекций
Со временем, при прогрессии ВИЧ-инфекции, снижается количество клеток CD 4, что служит причиной снижения иммунной функции и восприимчивости организма к инфекциям и причиной возникновения опухолевый клеток > 500 350 -500 < 350 Низкий риск развития оппортунистичес-х инфекций Увеличения риска развития оппортунистически х инфекций Высокий риск развития оппортунистически х инфекций
 Вирусная нагрузка- количество РНК вируса в 1 мл. крови Варианты прогрессирования ВИЧ <5% Высокая прогрессия ( < 3 лет ) 85 -90% Типичная прогрессия(7 -10 лет) < 10% Длительное отсутствие прогрессии (10 -15 лет)
Вирусная нагрузка- количество РНК вируса в 1 мл. крови Варианты прогрессирования ВИЧ <5% Высокая прогрессия ( < 3 лет ) 85 -90% Типичная прогрессия(7 -10 лет) < 10% Длительное отсутствие прогрессии (10 -15 лет)
 Клиническая классификация ВИЧ -инфекции Бессимптомная Острый ретровирусный синдром – в первые 12 недель с момента инфицирования.
Клиническая классификация ВИЧ -инфекции Бессимптомная Острый ретровирусный синдром – в первые 12 недель с момента инфицирования.
 Клинические симптомы острой ВИЧ-инфекции Лихорадка – Миалгии – 96% 54% Лимфадено Диарея – патия – 74% 32% Фарингит – Головная 70% боль – 32% Тошнота и Сыпь – 70% рвота – 27% Гепатоспленомег алия – 14% Потеря веса – 13% Молочница – 12% Неврологические симптомы – 12%
Клинические симптомы острой ВИЧ-инфекции Лихорадка – Миалгии – 96% 54% Лимфадено Диарея – патия – 74% 32% Фарингит – Головная 70% боль – 32% Тошнота и Сыпь – 70% рвота – 27% Гепатоспленомег алия – 14% Потеря веса – 13% Молочница – 12% Неврологические симптомы – 12%
 Клиническая классификация ВИЧ I клиническая стадия : - бессимптомное носительство - персистирующая генерализованная лимфаденопатия
Клиническая классификация ВИЧ I клиническая стадия : - бессимптомное носительство - персистирующая генерализованная лимфаденопатия
 II клиническая стадия: - Себорейный дерматит - Ангулярный хейлит - Рецидивирующие афтозный стоматит (два или более эпизода в течение 6 месяцев) - Опоясывающий лишай (распространённый лишай) - Рецидивирующие инфекции дыхательных путей - синусит, средний отит, фарингит, бронхит, трахеит, (два или более эпизода в течение 6 месяцев) - Грибковые поражения ногтей - Папулёзный зудящий дерматит
II клиническая стадия: - Себорейный дерматит - Ангулярный хейлит - Рецидивирующие афтозный стоматит (два или более эпизода в течение 6 месяцев) - Опоясывающий лишай (распространённый лишай) - Рецидивирующие инфекции дыхательных путей - синусит, средний отит, фарингит, бронхит, трахеит, (два или более эпизода в течение 6 месяцев) - Грибковые поражения ногтей - Папулёзный зудящий дерматит
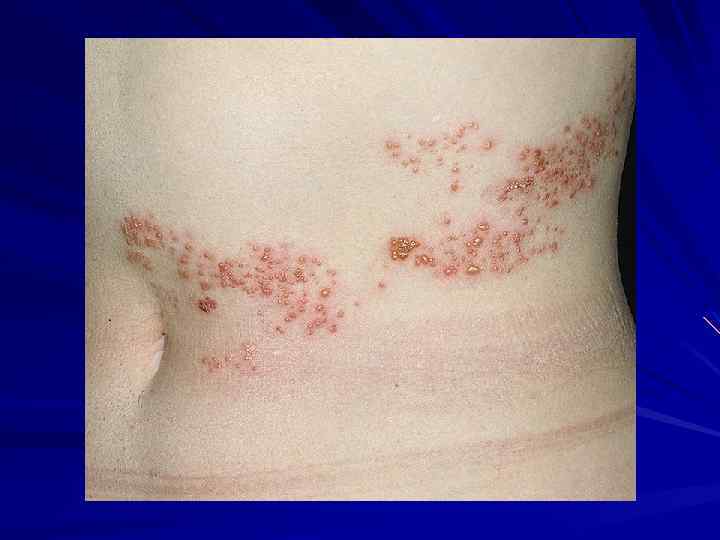
 III клиническая стадия -Волосатая лейкоплакия полости рта - Необъяснимая хроническая диарея продолжительностью более 1 месяца - Рецидивирующий кандидоз полости рта (два или более эпизода в течение 6 месяцев) - Тяжёлая бактериальная инфекция (пневмония, эмпиема, гнойный миозит, инфекции костей или суставов, менингит, бактериемия) - Острый язвенно-некротический стоматит, гингивит или периодонтит
III клиническая стадия -Волосатая лейкоплакия полости рта - Необъяснимая хроническая диарея продолжительностью более 1 месяца - Рецидивирующий кандидоз полости рта (два или более эпизода в течение 6 месяцев) - Тяжёлая бактериальная инфекция (пневмония, эмпиема, гнойный миозит, инфекции костей или суставов, менингит, бактериемия) - Острый язвенно-некротический стоматит, гингивит или периодонтит
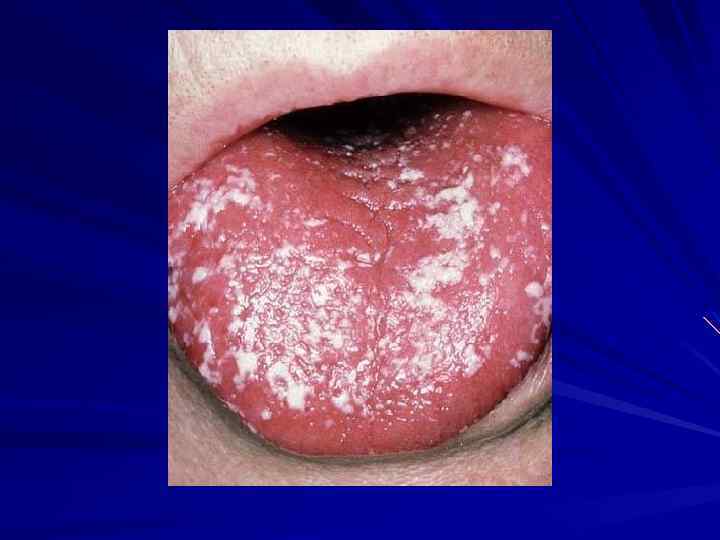
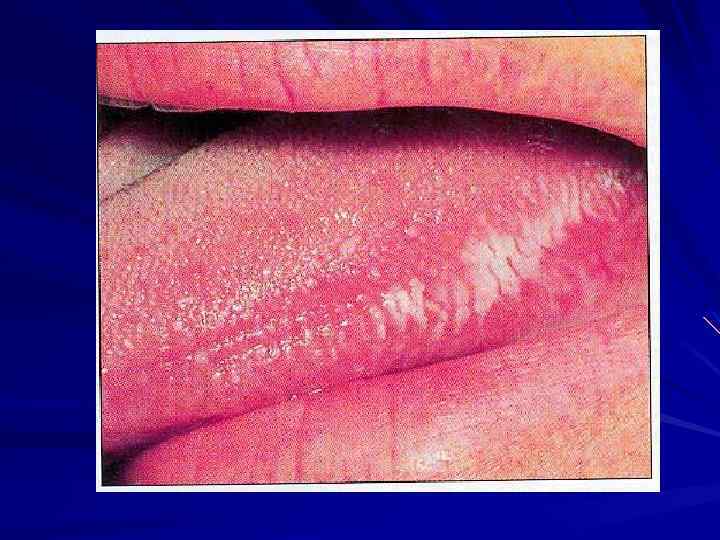
 IV клиническая стадия - Легочной туберкулёз - Внелегочной туберкулёз - Необъяснимая потеря веса (более 10 % в течение 6 месяцев) - Синдром истощения ( ВИЧ-кахексия ) - Пневмоцистная пневмония - Рецидивирующие бактериальные пневмония (два или более эпизода в течение 6 месяцев) - Цитомегаловирусный ретинит (с или без колита) - вирус простого герпеса (хронический или персистирующий более 1 месяца) - ВИЧ - ассоциированная энцефалопатия - Прогрессирующая мультифокальная лейкоэнцефалопатия - Саркома Капоши и другие ВИЧ-обусловленные злокачественные новообразования - Токсоплазмоз головного мозга - Диссеминированная грибковая инфекция (кандидоз, гистоплазмоз, кокцидиоидомикоз) - Криптоспоридиоз - Криптококковый менингит
IV клиническая стадия - Легочной туберкулёз - Внелегочной туберкулёз - Необъяснимая потеря веса (более 10 % в течение 6 месяцев) - Синдром истощения ( ВИЧ-кахексия ) - Пневмоцистная пневмония - Рецидивирующие бактериальные пневмония (два или более эпизода в течение 6 месяцев) - Цитомегаловирусный ретинит (с или без колита) - вирус простого герпеса (хронический или персистирующий более 1 месяца) - ВИЧ - ассоциированная энцефалопатия - Прогрессирующая мультифокальная лейкоэнцефалопатия - Саркома Капоши и другие ВИЧ-обусловленные злокачественные новообразования - Токсоплазмоз головного мозга - Диссеминированная грибковая инфекция (кандидоз, гистоплазмоз, кокцидиоидомикоз) - Криптоспоридиоз - Криптококковый менингит
 Легочные инфекции Среди других заболеваний, ассоциированных с ВИЧ-инфекцией, отдельно можно выделить туберкулёз, так как последний передается иммунокомпетентным лицам воздушно-капельным путём и трудно поддается лечению. Согласно ВОЗ, коинфекция туберкулёза и ВИЧ является одной из основных проблем мирового здравоохранения: в 2007 умерло более 456000 ВИЧ-положительных больных туберкулёзом, что составляет треть от общего числа смертей от туберкулёза и примерно четверть от двух миллионов смертей от ВИЧ-инфекции в этом году
Легочные инфекции Среди других заболеваний, ассоциированных с ВИЧ-инфекцией, отдельно можно выделить туберкулёз, так как последний передается иммунокомпетентным лицам воздушно-капельным путём и трудно поддается лечению. Согласно ВОЗ, коинфекция туберкулёза и ВИЧ является одной из основных проблем мирового здравоохранения: в 2007 умерло более 456000 ВИЧ-положительных больных туберкулёзом, что составляет треть от общего числа смертей от туберкулёза и примерно четверть от двух миллионов смертей от ВИЧ-инфекции в этом году
 Легочная инфекция Пневмоцистная пневмония (вызываемая Pneumocystis jirovecii) является относительно редким заболеванием у иммунокомпетентных лиц, но значительно распространено среди ВИЧ-инфицированных лиц. До разработки эффективных методов диагностики, лечения и профилактики ВИЧ-инфекции в западных странах пневмоцистная пневмония была одной из непосредственных причин смертей ВИЧинфицированных. В развивающихся странах пневмоцистная пневмония остаётся одним из первых признаков СПИД у недиагностированных лиц, хотя, как правило, не развивается при числе CD 4 лимфоцитов менее 200 в мкл крови.
Легочная инфекция Пневмоцистная пневмония (вызываемая Pneumocystis jirovecii) является относительно редким заболеванием у иммунокомпетентных лиц, но значительно распространено среди ВИЧ-инфицированных лиц. До разработки эффективных методов диагностики, лечения и профилактики ВИЧ-инфекции в западных странах пневмоцистная пневмония была одной из непосредственных причин смертей ВИЧинфицированных. В развивающихся странах пневмоцистная пневмония остаётся одним из первых признаков СПИД у недиагностированных лиц, хотя, как правило, не развивается при числе CD 4 лимфоцитов менее 200 в мкл крови.
 Неврологические и психиатрические симптомы ВИЧ-инфекция приводит к различным нейропсихиатрическим осложнениям, которые либо возникают в результате прямого поражения нервной системы ВИЧ, либо являются следствием оппортунистических инфекций. Токсоплазмоз вызывается одноклеточным паразитом Toxoplasma gondii, который может инфицировать головной мозг и вызывать энцефалит, либо глаза и лёгкие. Криптококковый менингит — инфекция мозговой оболочки, вызываемое грибом Cryptococcus neoformans. Симптомами заражения являются лихорадка, головная боль, усталость, тошнота, рвота, припадки. Прогрессивная мультифокальная лейкоэнцефалопатия — демиелинизирующее заболевание, при котором постепенно разрушается миелин, покрывающий аксоны нейронов и нарушается проведение нервных импульсов. Причиной болезни является полиомавирус, которым в латентной форме заражены до 70 % человеческой популяции. В активной форме полиомавирус вызывает смерть в течение нескольких месяцев после появления симптомов.
Неврологические и психиатрические симптомы ВИЧ-инфекция приводит к различным нейропсихиатрическим осложнениям, которые либо возникают в результате прямого поражения нервной системы ВИЧ, либо являются следствием оппортунистических инфекций. Токсоплазмоз вызывается одноклеточным паразитом Toxoplasma gondii, который может инфицировать головной мозг и вызывать энцефалит, либо глаза и лёгкие. Криптококковый менингит — инфекция мозговой оболочки, вызываемое грибом Cryptococcus neoformans. Симптомами заражения являются лихорадка, головная боль, усталость, тошнота, рвота, припадки. Прогрессивная мультифокальная лейкоэнцефалопатия — демиелинизирующее заболевание, при котором постепенно разрушается миелин, покрывающий аксоны нейронов и нарушается проведение нервных импульсов. Причиной болезни является полиомавирус, которым в латентной форме заражены до 70 % человеческой популяции. В активной форме полиомавирус вызывает смерть в течение нескольких месяцев после появления симптомов.
 Неврологические и психиатрические симптомы У ВИЧ-инфицированных возможно развитие метаболической энцефалопатии, называемой комплексом слабоумия СПИД (англ. AIDS dementia complex, ADC), которая развивается в зараженном мозге при участии макрофагов и микроглии. Эти клетки легко заражаются ВИЧ и вырабатывают нейротоксин. Специфические неврологические отклонения проявляются в виде когнитивных, поведенческих, двигательных нарушений. Такие нарушения проявляются через несколько лет после инфицирования ВИЧ и связаны со снижением числа CD 4+ Т-лимфоцитов и повышением числа вирусных частиц в плазме крови. Нейрокогнитивные расстройства преобладают в западных странах (10 — 20 %) и незначительны, например, в Индии (1 -2 %). Такие различия, возможно, вызваны другим серотипом ВИЧ, преобладающим в Индии. Маниакальный синдром, вызванный ВИЧ, чаще встречается у пациентов с развитой ВИЧ-инфекцией. Неврологические расстройства реже встречаются в случае терапии многими лекарствами.
Неврологические и психиатрические симптомы У ВИЧ-инфицированных возможно развитие метаболической энцефалопатии, называемой комплексом слабоумия СПИД (англ. AIDS dementia complex, ADC), которая развивается в зараженном мозге при участии макрофагов и микроглии. Эти клетки легко заражаются ВИЧ и вырабатывают нейротоксин. Специфические неврологические отклонения проявляются в виде когнитивных, поведенческих, двигательных нарушений. Такие нарушения проявляются через несколько лет после инфицирования ВИЧ и связаны со снижением числа CD 4+ Т-лимфоцитов и повышением числа вирусных частиц в плазме крови. Нейрокогнитивные расстройства преобладают в западных странах (10 — 20 %) и незначительны, например, в Индии (1 -2 %). Такие различия, возможно, вызваны другим серотипом ВИЧ, преобладающим в Индии. Маниакальный синдром, вызванный ВИЧ, чаще встречается у пациентов с развитой ВИЧ-инфекцией. Неврологические расстройства реже встречаются в случае терапии многими лекарствами.
 Опухоли Саркома Капоши является самой распространенной опухолью, возникающей у ВИЧ-инфицированных пациентов. Появление таких опухолей среди молодых гомосексуалов в 1981 году стало одним из первых признаков эпидемии СПИД. Саркома Капоши вызывается гаммагерпесвирусом, называемым вирусом герпеса, связанным с саркомой Капоши. Симптомом заболевания является появление пурпурных узелков на коже, либо в полости рта, на эпителии желудочно -кишечного тракта и в лёгких. В-клеточные лимфомы, например, лимфома Беркитта, диффузная крупноклеточная Вклеточная лимфома и первичная лимфома ЦНС, чаще встречаются у ВИЧ-инфицированных пациентов. Эти формы опухолей часто предвещают неблагоприятный прогноз течения заболевания. Вирус Эпштейн-Барр является одной из причин возникновения таких лимфом. У ВИЧ-инфицированных пациентов лимфомы часто возникают в необычных местах, например, в ЖКТ. [106] В случае диагностики саркомы Капоши и агрессивной В-клеточной лимфомы у ВИЧ-инфицированного больного, ставится диагноз СПИД. Инвазивный рак шейки матки, вызванный папилломавирусом человека, у ВИЧ-инфицированных женщин также указывает на развитие СПИД.
Опухоли Саркома Капоши является самой распространенной опухолью, возникающей у ВИЧ-инфицированных пациентов. Появление таких опухолей среди молодых гомосексуалов в 1981 году стало одним из первых признаков эпидемии СПИД. Саркома Капоши вызывается гаммагерпесвирусом, называемым вирусом герпеса, связанным с саркомой Капоши. Симптомом заболевания является появление пурпурных узелков на коже, либо в полости рта, на эпителии желудочно -кишечного тракта и в лёгких. В-клеточные лимфомы, например, лимфома Беркитта, диффузная крупноклеточная Вклеточная лимфома и первичная лимфома ЦНС, чаще встречаются у ВИЧ-инфицированных пациентов. Эти формы опухолей часто предвещают неблагоприятный прогноз течения заболевания. Вирус Эпштейн-Барр является одной из причин возникновения таких лимфом. У ВИЧ-инфицированных пациентов лимфомы часто возникают в необычных местах, например, в ЖКТ. [106] В случае диагностики саркомы Капоши и агрессивной В-клеточной лимфомы у ВИЧ-инфицированного больного, ставится диагноз СПИД. Инвазивный рак шейки матки, вызванный папилломавирусом человека, у ВИЧ-инфицированных женщин также указывает на развитие СПИД.
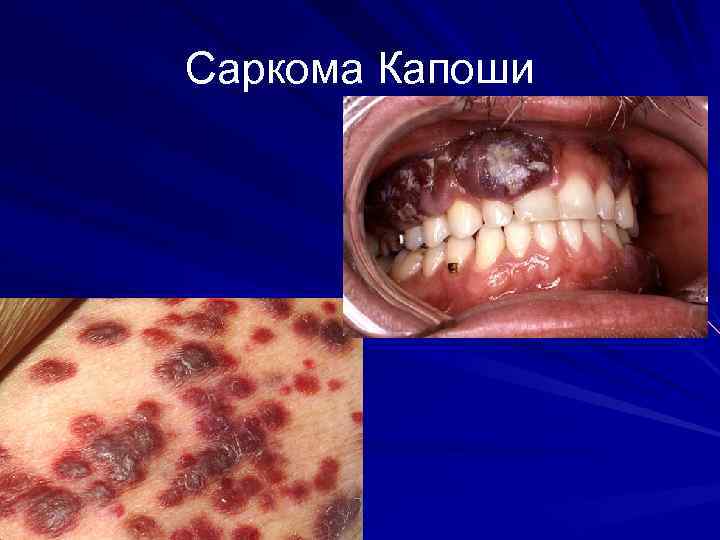 Саркома Капоши
Саркома Капоши
 Опухоли У ВИЧ-инфицированных пациентов также часто возникают другие опухоли, например, болезнь Ходжкина (лимфогранулематоз), анальный рак и ректальная карцинома, гепатоклеточная карцинома, рак головы и шеи, рак лёгких. Перечисленные заболевания могут быть вызваны вирусами (вирус Эпштейн-Барр, папилломавирус человека, вирусный гепатит В и С), либо другими факторами, в том числе контактом с канцерогенами, например, с табачным дымом в случае рака лёгких. Примечательно, что частота развития многих опухолей, например, рака груди или рака прямой кишки, не повышается у ВИЧ-инфицированных пациентов. В странах, где высокоактивная антиретровирусная терапия интенсивно используется для лечения ВИЧ-инфекции, число СПИДсвязанных новообразований снижается, в то же время раковые опухоли являются основной причиной смерти ВИЧ-инфицированных пациентов. В последние годы растет количество смертей от форм опухолей, не связанных со СПИД.
Опухоли У ВИЧ-инфицированных пациентов также часто возникают другие опухоли, например, болезнь Ходжкина (лимфогранулематоз), анальный рак и ректальная карцинома, гепатоклеточная карцинома, рак головы и шеи, рак лёгких. Перечисленные заболевания могут быть вызваны вирусами (вирус Эпштейн-Барр, папилломавирус человека, вирусный гепатит В и С), либо другими факторами, в том числе контактом с канцерогенами, например, с табачным дымом в случае рака лёгких. Примечательно, что частота развития многих опухолей, например, рака груди или рака прямой кишки, не повышается у ВИЧ-инфицированных пациентов. В странах, где высокоактивная антиретровирусная терапия интенсивно используется для лечения ВИЧ-инфекции, число СПИДсвязанных новообразований снижается, в то же время раковые опухоли являются основной причиной смерти ВИЧ-инфицированных пациентов. В последние годы растет количество смертей от форм опухолей, не связанных со СПИД.
 Диагноз ВИЧ инфекции В настоящее время существуют следующие методы диагностики ВИЧ. Косвенные тесты — обнаружение специфических антител к ВИЧ. Обнаруживаются фактически у 100 % ВИЧинфицированных. Прямые тесты — сам ВИЧ (в культуре клеток — выполняется только в специализированных лабораториях 3 уровня биологической безопасности), антигены ВИЧ (антиген p 24 и др. ), и нуклеиновые кислоты ВИЧ-тесты на РНК или ДНК ВИЧ или вирусная нагрузка. Вирусная нагрузка напрямую связывается со скоростью снижения количества лимфоцитов CD 4 и является очень важным прогностическим показателем на ранней стадии заболевания.
Диагноз ВИЧ инфекции В настоящее время существуют следующие методы диагностики ВИЧ. Косвенные тесты — обнаружение специфических антител к ВИЧ. Обнаруживаются фактически у 100 % ВИЧинфицированных. Прямые тесты — сам ВИЧ (в культуре клеток — выполняется только в специализированных лабораториях 3 уровня биологической безопасности), антигены ВИЧ (антиген p 24 и др. ), и нуклеиновые кислоты ВИЧ-тесты на РНК или ДНК ВИЧ или вирусная нагрузка. Вирусная нагрузка напрямую связывается со скоростью снижения количества лимфоцитов CD 4 и является очень важным прогностическим показателем на ранней стадии заболевания.
 Диагностика Для определения антител к ВИЧ, необходимо использовать, по крайней мере, два разных теста: Предварительный тест (скрининг-тест) Подтверждающий тест.
Диагностика Для определения антител к ВИЧ, необходимо использовать, по крайней мере, два разных теста: Предварительный тест (скрининг-тест) Подтверждающий тест.
 Диагностика Большинства современных скрининг-тестов основываются на методике ИФА (иммуноферментный анализ) или сходные методы, обладают высокой чувствительностью (99 %) и специфичностью (99, 5 %). Используемые в тесте антигены должны соответствовать тем антителам, которые могли выработаться в организме пациента к ВИЧ определённого типа (ВИЧ-1, ВИЧ-2, ВИЧ-1 -N, ВИЧ-1 -O, ВИЧ-1 -M).
Диагностика Большинства современных скрининг-тестов основываются на методике ИФА (иммуноферментный анализ) или сходные методы, обладают высокой чувствительностью (99 %) и специфичностью (99, 5 %). Используемые в тесте антигены должны соответствовать тем антителам, которые могли выработаться в организме пациента к ВИЧ определённого типа (ВИЧ-1, ВИЧ-2, ВИЧ-1 -N, ВИЧ-1 -O, ВИЧ-1 -M).
 Диагностика Иммуноблоттинг — наиболее часто используемый метод подтверждения результатов скрининг-тестов. Иммуноблоттинг, будучи подтверждающим тестом, проводится только при получении положительного результата скрининг-теста. Экспресс-тесты. Основываются на одном из четырёх методов: реакция агглютинации, ИФА на полимерных мембранах (тест-полоски), иммунологический фильтрационный анализ и иммунохроматография. Обеспечивают результат в течение 15 -30 минут. Удобны, когда результат необходимо получить быстро (срочная хирургическая операция)
Диагностика Иммуноблоттинг — наиболее часто используемый метод подтверждения результатов скрининг-тестов. Иммуноблоттинг, будучи подтверждающим тестом, проводится только при получении положительного результата скрининг-теста. Экспресс-тесты. Основываются на одном из четырёх методов: реакция агглютинации, ИФА на полимерных мембранах (тест-полоски), иммунологический фильтрационный анализ и иммунохроматография. Обеспечивают результат в течение 15 -30 минут. Удобны, когда результат необходимо получить быстро (срочная хирургическая операция)
![Диагностика Подсчёт CD 4+ лимфоцитов является критическим параметром в мониторинге ВИЧ-инфекции и позволяет[182]: Оценивать Диагностика Подсчёт CD 4+ лимфоцитов является критическим параметром в мониторинге ВИЧ-инфекции и позволяет[182]: Оценивать](https://present5.com/presentation/227139384_437904631/image-31.jpg) Диагностика Подсчёт CD 4+ лимфоцитов является критическим параметром в мониторинге ВИЧ-инфекции и позволяет[182]: Оценивать состояние иммунной системы и склонность к развитию СПИДа Наряду с клинической информацией определять момент начала антиретровирусной терапии (АРТ) Определять сроки для профилактики оппортунистических инфекций Оценивать эффективность лечения Проводится или с помощью автоматических анализаторов методом проточной цитометрии или вручную при микроскопии (оптической или флюоресцентной)
Диагностика Подсчёт CD 4+ лимфоцитов является критическим параметром в мониторинге ВИЧ-инфекции и позволяет[182]: Оценивать состояние иммунной системы и склонность к развитию СПИДа Наряду с клинической информацией определять момент начала антиретровирусной терапии (АРТ) Определять сроки для профилактики оппортунистических инфекций Оценивать эффективность лечения Проводится или с помощью автоматических анализаторов методом проточной цитометрии или вручную при микроскопии (оптической или флюоресцентной)
 Диагноз ВИЧ-инфекции у новорожденных В отсутствии терапии, риск инфицирования новорожденного от ВИЧположительной матери составляет от 15 до 25 % в развитых странах, от 25 % до 35 % в развивающихся странах. Применение профилактики двумя препаратами снижает риск заражения ребёнка до 3 -8 % , а при профилактике с ВААРТ ниже 2 %, вплоть до 1, 2 %. В Украине частота перинатальной передачи ВИЧ-инфекции с применением антиретровирусной профилактики снизилась с 19, 4 % в 2001 до 7%, в Луганской области до 3% в 2002— 2005 гг. . У детей, рождённых от ВИЧ-положительной матери до 12 -15 месяцев жизни в крови определяются пассивно приобретенные антитела, проникшие через плаценту от матери, таким образом тест на антитела будет положительным. В настоящее время ранний диагноз, у детей до 18 месяцев, может быть установлен обнаружением нуклеиновых кислот ВИЧ с помощью полимеразной цепной реакции (ПЦР). Исключить ВИЧ-инфекцию у новорожденного, в данных случаях, позволяют лишь два отрицательных результата ПЦР: один должен быть получен в возрасте от 1 до 4 месяцев, другой — в возрасте старше 4 месяцев.
Диагноз ВИЧ-инфекции у новорожденных В отсутствии терапии, риск инфицирования новорожденного от ВИЧположительной матери составляет от 15 до 25 % в развитых странах, от 25 % до 35 % в развивающихся странах. Применение профилактики двумя препаратами снижает риск заражения ребёнка до 3 -8 % , а при профилактике с ВААРТ ниже 2 %, вплоть до 1, 2 %. В Украине частота перинатальной передачи ВИЧ-инфекции с применением антиретровирусной профилактики снизилась с 19, 4 % в 2001 до 7%, в Луганской области до 3% в 2002— 2005 гг. . У детей, рождённых от ВИЧ-положительной матери до 12 -15 месяцев жизни в крови определяются пассивно приобретенные антитела, проникшие через плаценту от матери, таким образом тест на антитела будет положительным. В настоящее время ранний диагноз, у детей до 18 месяцев, может быть установлен обнаружением нуклеиновых кислот ВИЧ с помощью полимеразной цепной реакции (ПЦР). Исключить ВИЧ-инфекцию у новорожденного, в данных случаях, позволяют лишь два отрицательных результата ПЦР: один должен быть получен в возрасте от 1 до 4 месяцев, другой — в возрасте старше 4 месяцев.
 Антиретровирусная терапия Цель: - Снижение вирусной нагрузки - Восстановления количества и функции CD 4 - Снижение заболеваемости и смертности, связанной с ВИЧ
Антиретровирусная терапия Цель: - Снижение вирусной нагрузки - Восстановления количества и функции CD 4 - Снижение заболеваемости и смертности, связанной с ВИЧ
 Показания к назначению АРТ: CD 4< 350 , не зависимо от наличия симптомов Любое СПИД-индикаторное заболевания Беременность, не зависимо от уровня CD 4, ВН ВИЧ - ассоциированная нефропатия Ко инфекция ВИЧ/ВГВ Ко инфекция ВИЧ/ТБ
Показания к назначению АРТ: CD 4< 350 , не зависимо от наличия симптомов Любое СПИД-индикаторное заболевания Беременность, не зависимо от уровня CD 4, ВН ВИЧ - ассоциированная нефропатия Ко инфекция ВИЧ/ВГВ Ко инфекция ВИЧ/ТБ
 CD 4 > 350 : - Высокая вирусная нагрузка (> 100 000) - Быстрое снижение CD 4 ( на 120 кл. / год), что подтверждается двумя исследованиями с интервалом 14 -28 дней. - Возраст более 50 лет
CD 4 > 350 : - Высокая вирусная нагрузка (> 100 000) - Быстрое снижение CD 4 ( на 120 кл. / год), что подтверждается двумя исследованиями с интервалом 14 -28 дней. - Возраст более 50 лет
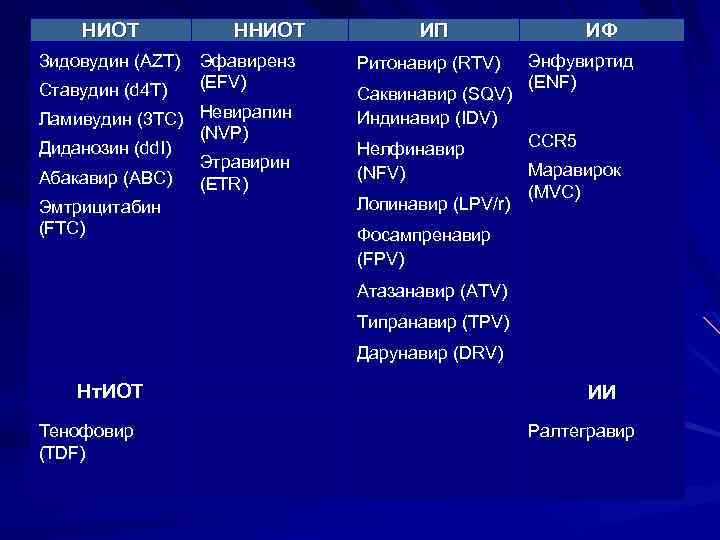 НИОТ Зидовудин (AZT) Ставудин (d 4 T) ННИОТ Эфавиренз (EFV) Ламивудин (3 TC) Невирапин (NVP) Диданозин (dd. I) Этравирин Абакавир (ABC) (ETR) Эмтрицитабин (FTC) ИП Ритонавир (RTV) Саквинавир (SQV) Индинавир (IDV) Нелфинавир (NFV) Лопинавир (LPV/r) ИФ Энфувиртид (ENF) CCR 5 Маравирок (MVC) Фосампренавир (FPV) Атазанавир (ATV) Типранавир (TPV) Дарунавир (DRV) Нт. ИОТ Тенофовир (TDF) ИИ Ралтегравир
НИОТ Зидовудин (AZT) Ставудин (d 4 T) ННИОТ Эфавиренз (EFV) Ламивудин (3 TC) Невирапин (NVP) Диданозин (dd. I) Этравирин Абакавир (ABC) (ETR) Эмтрицитабин (FTC) ИП Ритонавир (RTV) Саквинавир (SQV) Индинавир (IDV) Нелфинавир (NFV) Лопинавир (LPV/r) ИФ Энфувиртид (ENF) CCR 5 Маравирок (MVC) Фосампренавир (FPV) Атазанавир (ATV) Типранавир (TPV) Дарунавир (DRV) Нт. ИОТ Тенофовир (TDF) ИИ Ралтегравир
 Диспансерное наблюдение ВИЧ – инфицированных - Сбор жалоб - Оценка приверженности к АРТ - Физикальное обследования - Лабораторное обследование - Инструментальное обследование - Консультирование узких специалистов ( по показаниям )
Диспансерное наблюдение ВИЧ – инфицированных - Сбор жалоб - Оценка приверженности к АРТ - Физикальное обследования - Лабораторное обследование - Инструментальное обследование - Консультирование узких специалистов ( по показаниям )
 Защита от ВИЧ на рабочем месте Постконтактная профилактика- это медицинское мероприятие, направленное на на предупреждение развития инфекции после вероятного контакта с патогенным микроорганизмом Цель ПКП- угнетение репликации ВИЧ, которая может возникнуть после рисванного контакта и предупреждение развития ВИЧ- инфекции
Защита от ВИЧ на рабочем месте Постконтактная профилактика- это медицинское мероприятие, направленное на на предупреждение развития инфекции после вероятного контакта с патогенным микроорганизмом Цель ПКП- угнетение репликации ВИЧ, которая может возникнуть после рисванного контакта и предупреждение развития ВИЧ- инфекции
 Профессиональный контакт- это контакт с кровью или другими потенциально опасными биологическими жидкостями вследствие попадания их под кожу, на поврежденную кожу( трещины, ссадины) или слизистые, который произошел при выполнении служебных обязанностей.
Профессиональный контакт- это контакт с кровью или другими потенциально опасными биологическими жидкостями вследствие попадания их под кожу, на поврежденную кожу( трещины, ссадины) или слизистые, который произошел при выполнении служебных обязанностей.
 Контакты, связанные с риском инфицирования Перкутанный контакт Попадание биологических материалов на поврежденную кожу или слизистые оболочки Длительный контакт неповрежденной кожи с биологическими тканями и жидкостями.
Контакты, связанные с риском инфицирования Перкутанный контакт Попадание биологических материалов на поврежденную кожу или слизистые оболочки Длительный контакт неповрежденной кожи с биологическими тканями и жидкостями.
 Стандартные универсальные меры предосторожности СУМП- направлены на снижения риска инфицирования медицинских работников и пациентов инфекциями, передающимися через кровь и другие биологические жидкости Защита медицинских работников и пациентов должна исходить из концепции, согласно которой, каждого пациента следует рассматривать. Как потенциально инфицированного возбудителями, передающимися через кровь.
Стандартные универсальные меры предосторожности СУМП- направлены на снижения риска инфицирования медицинских работников и пациентов инфекциями, передающимися через кровь и другие биологические жидкости Защита медицинских работников и пациентов должна исходить из концепции, согласно которой, каждого пациента следует рассматривать. Как потенциально инфицированного возбудителями, передающимися через кровь.
 Универсальные меры предосторожности распространяются на: Кровь и другие потенциально опасные биологические жидкости - любые жидкости с видимой примесью крови - влагалищные выделения - СМЖ - Синовиальная жидкость
Универсальные меры предосторожности распространяются на: Кровь и другие потенциально опасные биологические жидкости - любые жидкости с видимой примесью крови - влагалищные выделения - СМЖ - Синовиальная жидкость
 - Плевральная жидкость - Перитонеальная жидкость - Перикардиальная жидкость - Амниотическая жидкость - Грудное молоко
- Плевральная жидкость - Перитонеальная жидкость - Перикардиальная жидкость - Амниотическая жидкость - Грудное молоко
 Универсальные меры предосторожности не распространяюся на: - Каловые массы - Выделения из носа - Мокроту - Пот - Слезную железу - Мочу - Рвотные массы - Слюну
Универсальные меры предосторожности не распространяюся на: - Каловые массы - Выделения из носа - Мокроту - Пот - Слезную железу - Мочу - Рвотные массы - Слюну
 Индивидуальные средства защиты Перчатки Халаты, лабораторная спецодежда Экран для лица, маски, защитные очки
Индивидуальные средства защиты Перчатки Халаты, лабораторная спецодежда Экран для лица, маски, защитные очки
 Показания к проведению ПКП Произошло проникновение через кожу полой иглой или другим острым предметом загрязненного кровью Контакт опасного материала с поврежденной кожей( трещины, ссадины) Длительный контакт ( более 15 минут ) с неповрежденной кожей
Показания к проведению ПКП Произошло проникновение через кожу полой иглой или другим острым предметом загрязненного кровью Контакт опасного материала с поврежденной кожей( трещины, ссадины) Длительный контакт ( более 15 минут ) с неповрежденной кожей
 Первая помощь после контакта с ВИЧ Первая помощь оказывается немедленно после контакта Необходимо правильно обработать место контакта, тем самым уменьшить риск инфицирования
Первая помощь после контакта с ВИЧ Первая помощь оказывается немедленно после контакта Необходимо правильно обработать место контакта, тем самым уменьшить риск инфицирования
 При ранении острым инструментом Сразу вымыть поврежденное место с мылом Подержать раневую поверхность под струей проточной воды, чтобы дать крови свободно вытекать из раны В отсутствии проточной воды обработать поврежденное место дезинфицирующим гелем или раствором для мытья рук
При ранении острым инструментом Сразу вымыть поврежденное место с мылом Подержать раневую поверхность под струей проточной воды, чтобы дать крови свободно вытекать из раны В отсутствии проточной воды обработать поврежденное место дезинфицирующим гелем или раствором для мытья рук
 НЕЛЬЗЯ!!!! Использовать сильнодействующие вещества Сдавливать и тереть поврежденное место Отсасывать кровь из ранки
НЕЛЬЗЯ!!!! Использовать сильнодействующие вещества Сдавливать и тереть поврежденное место Отсасывать кровь из ранки
 При разбрызгивании БЖ в глаза Сразу промыть глаза водой или физиологическим раствором Не снимать контактные линзы во время промывание. Снять линзы, после того как промыть глаза и обработать как обычно НЕЛЬЗЯ!!! Промывать глаза с мылом
При разбрызгивании БЖ в глаза Сразу промыть глаза водой или физиологическим раствором Не снимать контактные линзы во время промывание. Снять линзы, после того как промыть глаза и обработать как обычно НЕЛЬЗЯ!!! Промывать глаза с мылом
 При укусе с нарушением целостности кожи Рану промыть водой Удалить некротизированные ткани Рану обработать дезинфицирующим средством Назначить антибактериальную терапию
При укусе с нарушением целостности кожи Рану промыть водой Удалить некротизированные ткани Рану обработать дезинфицирующим средством Назначить антибактериальную терапию
 Начало и продолжение ПКП необходимо назначать как можно раньше ( первые 2 часа, но не позднее 48 часов после контакта ) Продолжительность – 4 недели
Начало и продолжение ПКП необходимо назначать как можно раньше ( первые 2 часа, но не позднее 48 часов после контакта ) Продолжительность – 4 недели
 ПКП не показана - Обращение за помощью более чем через 72 часа после контакта Контакт не угрожает заражением: При попадании БЖ на неповрежденную кожу При половом контакте с использование презерватива При контакте с неопасными биологическими жидкостями
ПКП не показана - Обращение за помощью более чем через 72 часа после контакта Контакт не угрожает заражением: При попадании БЖ на неповрежденную кожу При половом контакте с использование презерватива При контакте с неопасными биологическими жидкостями
 Спасибо за внимание
Спасибо за внимание


