b259f7bae135136d78df58ace1f6c728.ppt
- Количество слайдов: 62

ВИЧ-инфекция Коннов Владиславович Научный сотрудник ФБУН «ЦНИИ Эпидемиологии» Роспотребнадзора Ассистент кафедры инфекционных болезней РУДН 08 декабря 2016 года
ВИЧ-инфекция (HIV-infection) – инфекция, вызванная вирусом иммунодефицита человека. Определения: ВИЧ-инфекция - медленно прогрессирующее антропонозное заболевание с контактным (вертикальным, искусственным) механизмом передачи, характеризующееся специфическим поражением иммунной системы с развитием СПИДа. СПИД (синдром приобретенного иммунодефицита) – состояние, развивающееся при прогрессировании ВИЧинфекции, которое характеризуется угнетением иммунной функции и развитием вторичных заболеваний.
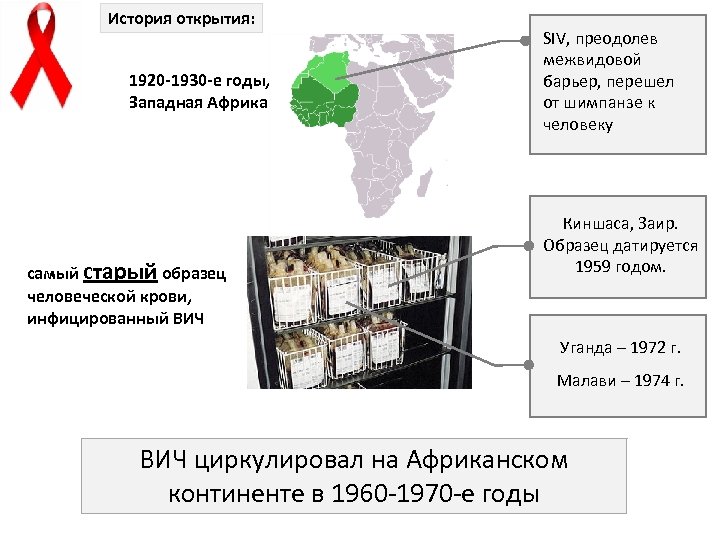
История открытия: 1920 -1930 -е годы, Западная Африка самый старый образец человеческой крови, инфицированный ВИЧ SIV, преодолев межвидовой барьер, перешел от шимпанзе к человеку Киншаса, Заир. Образец датируется 1959 годом. Уганда – 1972 г. Малави – 1974 г. ВИЧ циркулировал на Африканском континенте в 1960 -1970 -е годы

История открытия: 5 июня 1981 года CDC (Атланта, Джорджия) ! в течении нескольких дней после публикации декабрь 1981 года декабрь 1982 года 5 случаев ПЦП у молодых мужчин ! ! многочисленные сообщения о выявлении подобных случаев (ПЦП + саркома Капоши) первые случаи развития ПЦП у наркопотребителей первые случаи развития СПИДа у ребенка при переливании крови
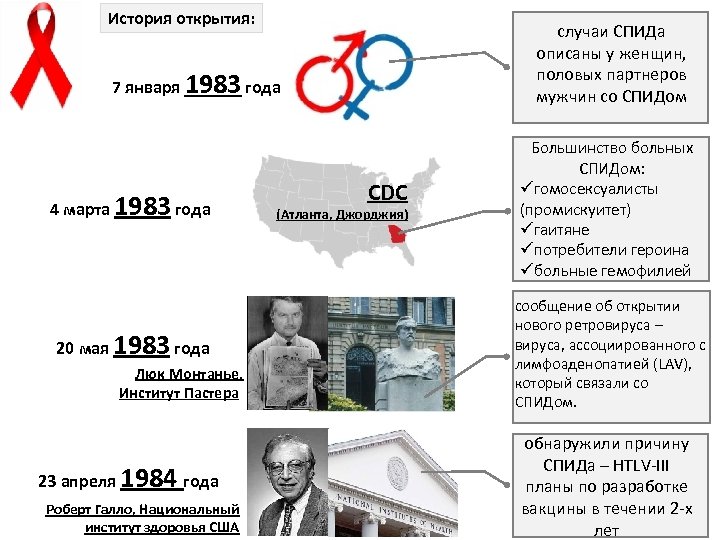
История открытия: случаи СПИДа описаны у женщин, половых партнеров мужчин со СПИДом 7 января 1983 года 4 марта 1983 года 20 мая 1983 года Люк Монтанье, Институт Пастера 23 апреля 1984 года Роберт Галло, Национальный институт здоровья США CDC (Атланта, Джорджия) Большинство больных СПИДом: üгомосексуалисты (промискуитет) üгаитяне üпотребители героина üбольные гемофилией сообщение об открытии случаи СПИДа нового ретровируса – описаны у женщин, вируса, ассоциированного с половых партнеров лимфоаденопатией (LAV), мужчин со СПИДом который связали со СПИДом. обнаружили причину СПИДа – HTLV-III планы по разработке вакцины в течении 2 -х лет

История открытия: июнь 1984 года вирусы LAV (Люк Монтанье – Институт Пастера) и HTLV-III (команда д-ра Галло) идентичны и являются причиной СПИДа случаи СПИДа 1985 год 1986 год случаи СПИДа описаны у женщин, зарегистрированы в половых партнеров каждом регионе мужчин со СПИДом мира Международный случаи СПИДа комитет таксономии описаны у женщин, вирусов объявляет о половых партнеров мужчин со СПИДом том, что вирус, вызывающий СПИД будет официально называться ВИЧ
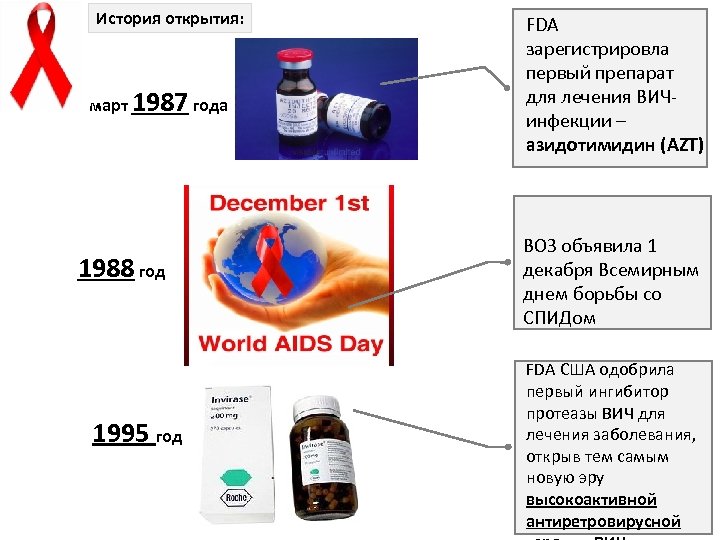
История открытия: март 1987 года 1988 год 1995 год FDA зарегистрировла первый препарат для лечения ВИЧинфекции – азидотимидин (AZT) случаи СПИДа описаны у женщин, ВОЗ объявила 1 половых партнеров декабря Всемирным мужчин со СПИДом днем борьбы со СПИДом FDA США одобрила случаи СПИДа первый ингибитор описаны у женщин, протеазы ВИЧ для половых партнеров лечения заболевания, мужчин со СПИДом открыв тем самым новую эру высокоактивной антиретровирусной

ВИЧ – вирус из семейства ретровирусов, подсемейства лентивирусов. Поражает клетки, несущие СД 4 рецептор (СД 4 -Т-лимфоциты, макрофаги), вызывая развитие иммунодефицита. Ежедневно в организме может формироваться и погибать до 1 млрд вирусов. Локализация возбудителя в организме: ВИЧ обнаруживался: ü Т- и В-лимфоциты, промиелоциты; ü макрофаги головного мозга (микроглия), эндотелий капилляров мозга; ü клетки Лангерганса, эпителия шейки матки; ü энтерохромаффинные клетки кишечника, клетки роговицы глаза.
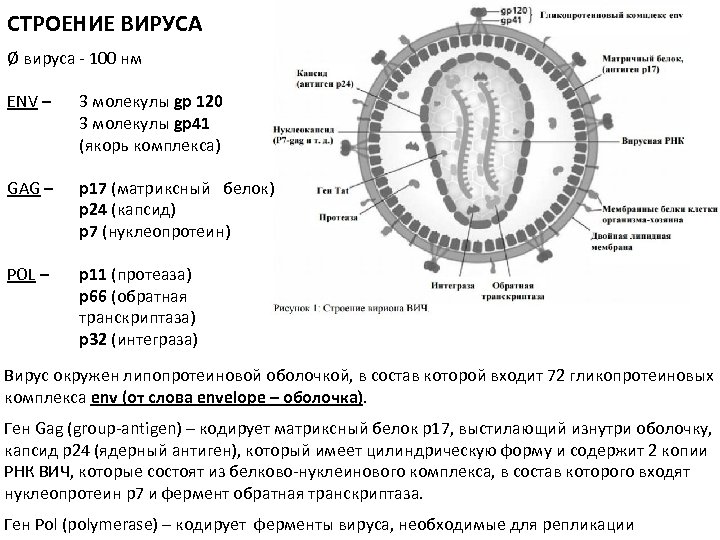
СТРОЕНИЕ ВИРУСА Ø вируса - 100 нм ENV – 3 молекулы gp 120 3 молекулы gp 41 (якорь комплекса) GAG – р17 (матриксный белок) р24 (капсид) р7 (нуклеопротеин) POL – р11 (протеаза) р66 (обратная транскриптаза) р32 (интеграза) Вирус окружен липопротеиновой оболочкой, в состав которой входит 72 гликопротеиновых комплекса env (от слова envelope – оболочка). Ген Gag (group-antigen) – кодирует матриксный белок р17, выстилающий изнутри оболочку, капсид р24 (ядерный антиген), который имеет цилиндрическую форму и содержит 2 копии РНК ВИЧ, которые состоят из белково-нуклеинового комплекса, в состав которого входят нуклеопротеин р7 и фермент обратная транскриптаза. Ген Pol (polymerase) – кодирует ферменты вируса, необходимые для репликации
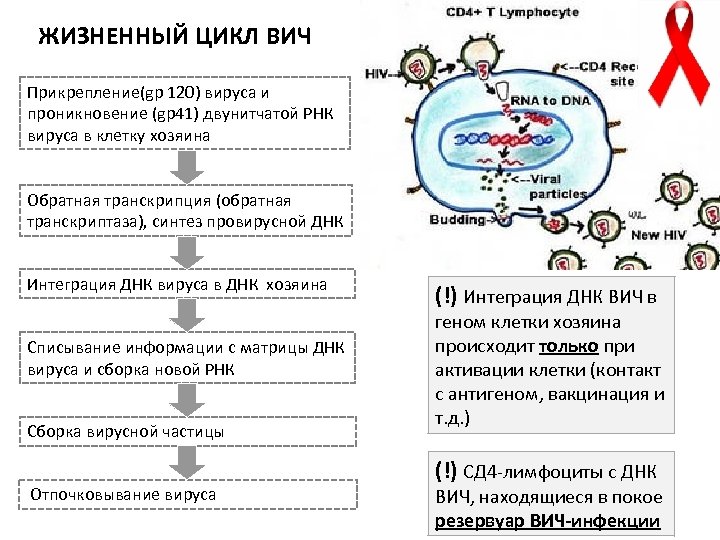
ЖИЗНЕННЫЙ ЦИКЛ ВИЧ Прикрепление(gр 120) вируса и проникновение (gp 41) двунитчатой РНК вируса в клетку хозяина Обратная транскрипция (обратная транскриптаза), синтез провирусной ДНК Интеграция ДНК вируса в ДНК хозяина Списывание информации с матрицы ДНК вируса и сборка новой РНК Сборка вирусной частицы Отпочковывание вируса (!) Интеграция ДНК ВИЧ в геном клетки хозяина происходит только при активации клетки (контакт с антигеном, вакцинация и т. д. ) (!) СД 4 -лимфоциты с ДНК ВИЧ, находящиеся в покое резервуар ВИЧ-инфекции

Устойчивость ВИЧ Сохраняет активность месяцы и годы: ü кровь для переливания; ü замороженная сыворотка; ü замороженная сперма. Воздействие: Вирус теряет активность УФО, РО, кипячение _____________сразу нагревание - t-56 o. C __________ __через 30 минут высушивание, t +23 -27 o. C ________ через 3 -7 дней жидкая среда t +23 -27 о. С ______ через 15 дней t +36 -37 о. С_____ ____через 11 дней

Передача ВИЧ (!) присутствие ВИЧ в лейкоцитах Реализация передачи ВИЧ: 1. Количество вируса в биологическом субстрате донора, достаточное для инфицирования (инфицирующая доза). 2. Доступ к восприимчивым клеткам в организме реципиента. ВИЧ мало в: Мало восприимчивых к ВИЧ клеток в: моче, кале, слюне, мокроте ЖКТ, дыхательных путях, на неповрежденных кожных покровах отсутствует аэрозольный и фекальнооральный механизмы передачи вируса, а также передача через неповрежденные кожные покровы

Биологические жидкости, значимые для передачи ВИЧ: • Кровь (плазма, сыворотка); • Лимфа; • Сперма; • Вагинальный и шеечный секрет; • Грудное молоко; • Все биологические жидкости с примесью видимой крови. Пути передачи вируса: (!) Прямая корреляция между количеством вируса в биологической жидкости и риском инфицирования Среди впервые выявленных в 2015 г. : половой путь 45, 5% ( - 1, 5%). при употреблении внутривенных наркотиков 53, 6% при переливании крови 0% от матери к ребенку во время беременности, родов и при грудном вскармливании 0, 9%

Риск заражения ВИЧ при половых контактах: Тип полового контакта/партнера Вероятность инфицирования при однократном контакте Незащищенный рецептивный анальный половой контакт с партнером, имеющим известный ВИЧ-положительный статус 0, 82 % Незащищенный рецептивный анальный половой контакт с партнером, имеющим неизвестный серостатус по ВИЧ 0, 27 % Незащищенный активный анальный половой контакт с партнером, имеющим неизвестный серостатус по ВИЧ Незащищенный рецептивный вагинальный половой контакт Незащищенный активный вагинальный половой контакт Оральный половой контакт 0, 06 % 0, 05 – 0, 15 % 0, 03 – 5, 6 % Отсутствие достоверной вероятности, описаны единичные случаи

Эпидемия ВИЧ в мире (конец 2014 года): Людей, живущих с ВИЧ/СПИДом - 36, 9 [34, 3– 41, 4] миллионов человек. В 2014 году инфицировалось - 2 [1, 9– 2, 2] миллиона человек. Африка к югу от Сахары – 25, 8 [24, 0– 28, 7] миллиона человек (70% глобального общего числа новых случаев ВИЧ-инфекции). Умерло от причин, связанных с ВИЧ более 34 миллионов человек. В 2014 году умерло 1, 2 [980000– 1, 6] миллиона человек. 47% ВИЧ-инфицированных в мире НЕ знают о своем статусе Оценочное количество людей, живущих с ВИЧ (ВОЗ 2014) ТЕНДЕНЦИИ (2000 -2015 гг. ): снижение ü заболеваемости на 35% ü смертности на 24% спасено более 7, 8 млн жизней ВОЗ. ВИЧ/СПИД. Информационный бюллетень № 360, 2015 г.

Эпидемия ВИЧ в России: Справка «ВИЧ-инфекция в Российской Федерации на 1 декабря 2015 г. » ФНМЦ ПБ СПИД Всего ВИЧ-инфицированных граждан России – 1 008 675 (18. 03. 2016 г. ) В 2015 году инфицировалось ВИЧ – 95 475 человек. Пораженность ВИЧ-инфекцией в РФ (31. 12. 2015 г. ) – 543, 3/100 тыс. Свердловская область – 1528, 7/100 тыс. населения. Умерло всего – 212 579 человек (31. 12. 2015 г. ) в 2015 году – 27 564 человек. ВИЧ-инфекция / инф. бюллетень№ 40 ФНМЦ ПБ СПИД, 2015 г. ТЕНДЕНЦИИ (2014 -2015 гг. ): рост : üзаболеваемости на 8% üчисла случаев смерти на 12, 9% По данным персонифицированного учета случаев ВИЧ- инфекции среди граждан Российской Федерации

Показатели эпидемии ВИЧСПИД в России Зарегистрированы как ВИЧ-позитивные • 1 из 185 россиян; • 1 из 278 москвичей и 1 из 185 жителей Московской области; • 1 из 65 жителей Иркутской, Свердловской и Кемеровской областей

Рекомендовано обследование на ВИЧ: ü лимфоаденопатия; ü лихорадка; ü диарея; ü рецидивирующие бактериальные, вирусные, паразитарные заболевания (тяжелое течение); ü потеря массы тела; ü тромбоцитопения (45% в течении 10 лет).
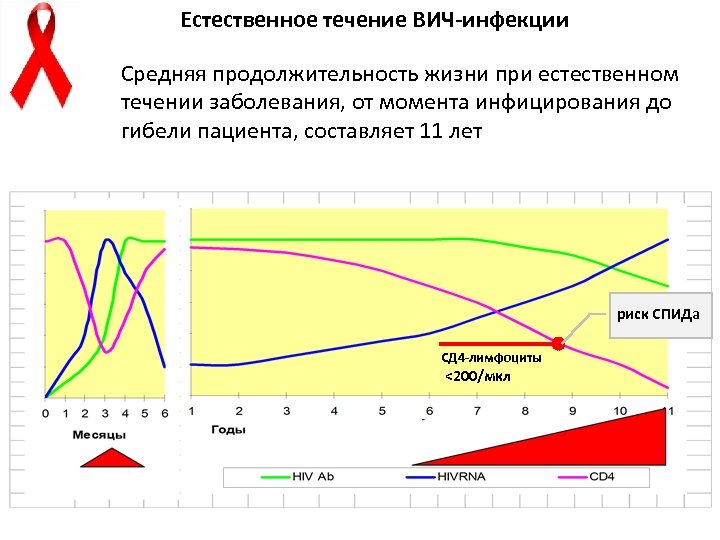
Естественное течение ВИЧ-инфекции Средняя продолжительность жизни при естественном течении заболевания, от момента инфицирования до гибели пациента, составляет 11 лет риск СПИДа СД 4 -лимфоциты <200/мкл

Классификация ВИЧ-инфекции 1. Стадия инкубации. 2. Стадия первичных проявлений. Варианты течения: 2 А. Бессимптомная. 2 Б. Острая ВИЧ-инфекция без вторичных заболеваний. 2 В. Острая ВИЧ-инфекция с вторичными заболеваниями. 3. Субклиническая стадия. 4. Стадия вторичных заболеваний. 4 А. Потеря массы тела < 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы: фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ); фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ). 4 Б. Потеря массы тела > 10%; необъяснимые диарея или лихорадка более 1 мес; повторные стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; локализованная саркома Капоши; повторный или диссеминированный H. Zoster: фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ); фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ). 4 В. Кахексия; генерализованные вирусные, бактериальные, микобактериальные, грибковые, протозойные, паразитарные заболевания; пневмоцистная пневмония; кандидоз пищевода, бронхов, трахеи, легких; злокачественные опухоли; поражения центральной нервной системы; фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ); фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ).
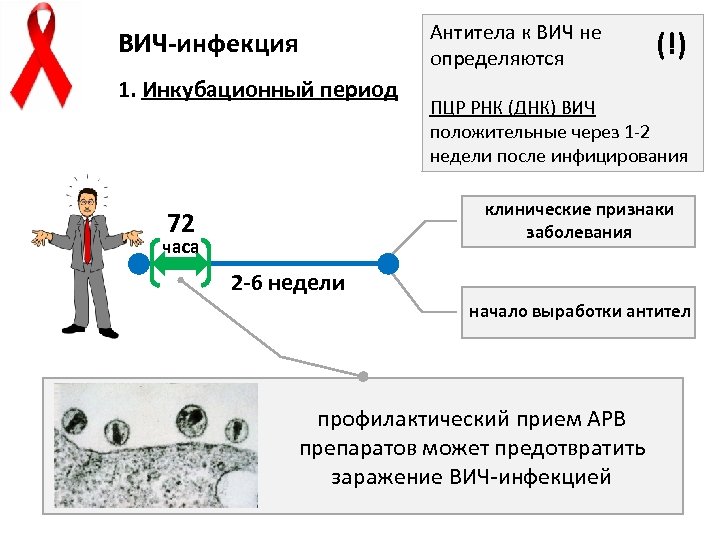
ВИЧ-инфекция 1. Инкубационный период Антитела к ВИЧ не определяются (!) ПЦР РНК (ДНК) ВИЧ положительные через 1 -2 недели после инфицирования клинические признаки заболевания 72 часа 2 -6 недели начало выработки антител профилактический прием АРВ препаратов может предотвратить заражение ВИЧ-инфекцией
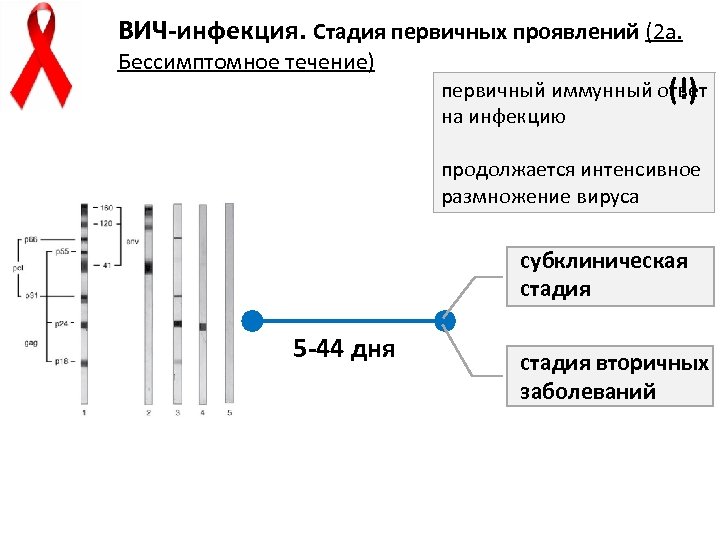
ВИЧ-инфекция. Стадия первичных проявлений (2 а. Бессимптомное течение) первичный иммунный ответ (!) на инфекцию продолжается интенсивное размножение вируса субклиническая стадия 5 -44 дня стадия вторичных заболеваний
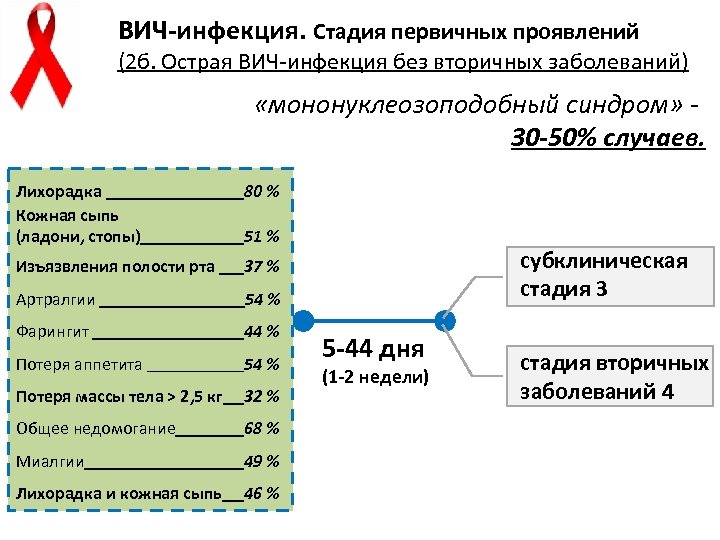
ВИЧ-инфекция. Стадия первичных проявлений (2 б. Острая ВИЧ-инфекция без вторичных заболеваний) «мононуклеозоподобный синдром» 30 -50% случаев. Лихорадка Кожная сыпь (ладони, стопы) 80 % 51 % субклиническая стадия 3 Изъязвления полости рта 37 % Артралгии 54 % Фарингит 44 % Потеря аппетита 54 % Потеря массы тела > 2, 5 кг 32 % Общее недомогание 68 % Миалгии 49 % Лихорадка и кожная сыпь 46 % 5 -44 дня (1 -2 недели) стадия вторичных заболеваний 4
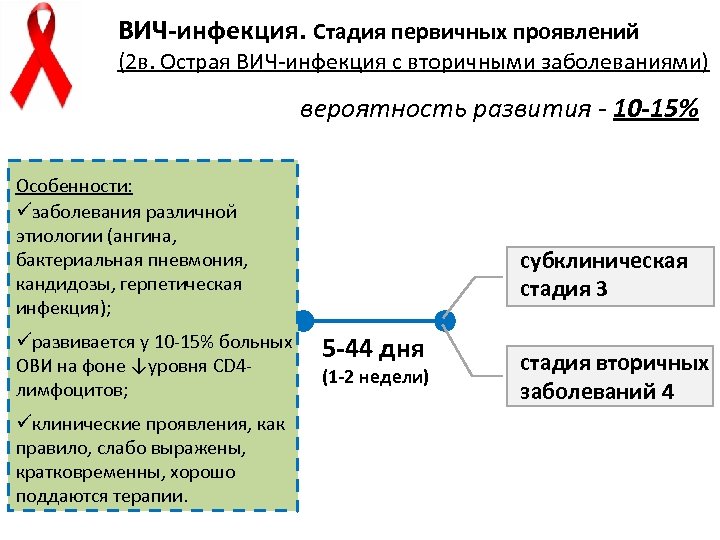
ВИЧ-инфекция. Стадия первичных проявлений (2 в. Острая ВИЧ-инфекция с вторичными заболеваниями) вероятность развития - 10 -15% Особенности: üзаболевания различной этиологии (ангина, бактериальная пневмония, кандидозы, герпетическая инфекция); üразвивается у 10 -15% больных ОВИ на фоне ↓уровня CD 4 лимфоцитов; üклинические проявления, как правило, слабо выражены, кратковременны, хорошо поддаются терапии. субклиническая стадия 3 5 -44 дня (1 -2 недели) стадия вторичных заболеваний 4
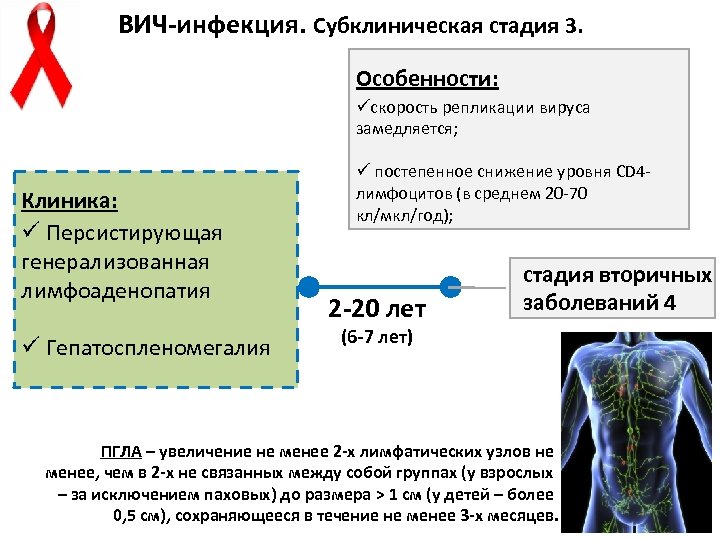
ВИЧ-инфекция. Субклиническая стадия 3. Особенности: üскорость репликации вируса замедляется; Клиника: ü Персистирующая генерализованная лимфоаденопатия ü Гепатоспленомегалия ü постепенное снижение уровня CD 4 лимфоцитов (в среднем 20 -70 кл/мкл/год); 2 -20 лет стадия вторичных заболеваний 4 (6 -7 лет) ПГЛА – увеличение не менее 2 -х лимфатических узлов не менее, чем в 2 -х не связанных между собой группах (у взрослых – за исключением паховых) до размера > 1 см (у детей – более 0, 5 см), сохраняющееся в течение не менее 3 -х месяцев.

ВИЧ-инфекция. Стадия вторичных заболеваний 4. 4 А. Потеря массы тела < 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы: фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ); фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ). 4 Б. Потеря массы тела > 10%; необъяснимые диарея или лихорадка более 1 мес; повторные стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; локализованная саркома Капоши; повторный или диссеминированный H. Zoster: фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ); фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ). 4 В. Кахексия; генерализованные вирусные, бактериальные, микобактериальные, грибковые, протозойные, паразитарные заболевания; пневмоцистная пневмония; кандидоз пищевода, бронхов, трахеи, легких; злокачественные опухоли; поражения центральной нервной системы; фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ); фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ).

Диагностика ВИЧ-инфекции включает в себя 2 последовательных этапа: 1 этап Постановка диагноза ВИЧ-инфекция установление факта инфицирования ВИЧ 2 этап Установление развернутого клинического диагноза определение стадии, характера течения ВИЧ-инфекции, наличия вторичных (развившихся вследствие ВИЧ-инфекции) и сопутствующих (не являющихся следствием ВИЧ-инфекции) заболеваний, определение маркеров прогрессирования ВИЧ-инфекции (количества CD 4 -клеток и уровня РНК ВИЧ в Кошечкин В. А. ФПКМР РУДН. Курс 72 ч. крови). Туберкулез ВИЧ-коинфекция «Национальные рекомендации по диспансерному наблюдению и лечению больных ВИЧ-инфекцией» / Эпидемиология и инфекционные болезни. Актуальные вопросы. -2015. -№ 6.
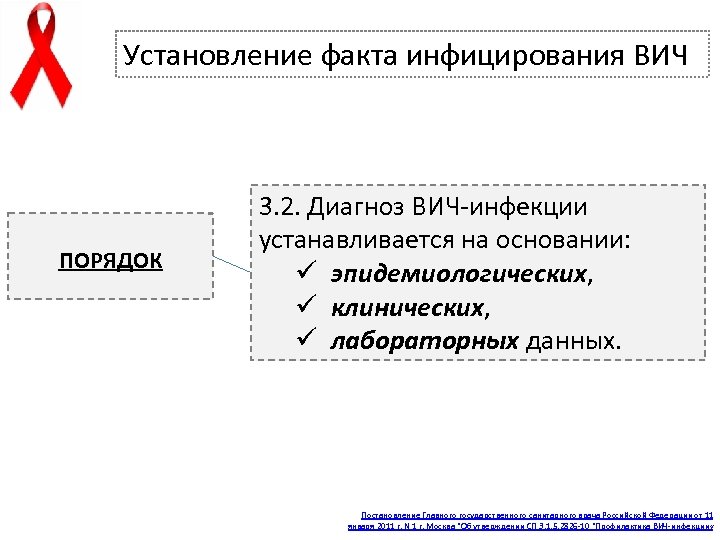
Установление факта инфицирования ВИЧ ПОРЯДОК 3. 2. Диагноз ВИЧ-инфекции устанавливается на основании: ü эпидемиологических, ü клинических, ü лабораторных данных. Постановление Главного государственного санитарного врача Российской Федерации от 11 января 2011 г. N 1 г. Москва "Об утверждении СП 3. 1. 5. 2826 -10 "Профилактика ВИЧ-инфекции «

1. Установление факта инфицирования ВИЧ (эпидемиологические критерии) 1. Факты, свидетельствующие об очень высоком риске заражения ВИЧ: ü переливание крови или ее препаратов, пересадка органов и тканей от ВИЧ-инфицированного лица; ü рождение обследуемой женщиной ребенка, ü инфицированного ВИЧ. методы: ü сбор анамнеза ü анализ медицинской документации 2. Факты, свидетельствующие о высоком риске заражения ВИЧ: ü рождение обследуемого лица от ВИЧ-инфицированной матери; ü регулярные незащищенные (без использования презерватива) половые контакты с ВИЧ-инфицированным больным или совместный с ним парентеральный прием психоактивных веществ; ü грудное вскармливание ВИЧ-инфицированного ребенка; ü грудное (путем приложения к груди или с использованием сцеженного молока) вскармливание ребенка ВИЧ-инфицированной женщиной. Национальные рекомендации по диспансерному наблюдению и лечению больных ВИЧинфекцией / Эпидемиология и инфекционные болезни. Актуальные вопросы. -2015. -№ 6.

2. Установление факта инфицирования ВИЧ (клинические критерии) Классификация ВИЧ-инфекции 1. Стадия инкубации. 2. Стадия первичных проявлений. Варианты течения: 2 А. Бессимптомная. 2 Б. Острая ВИЧ-инфекция без вторичных заболеваний. 2 В. Острая ВИЧ-инфекция с вторичными заболеваниями. 3. Субклиническая стадия. 4. Стадия вторичных заболеваний. 4 А. Потеря массы тела < 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы: фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ); фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ). 4 Б. Потеря массы тела > 10%; необъяснимые диарея или лихорадка более 1 мес; повторные стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; локализованная саркома Капоши; повторный или диссеминированный опоясывающий лишай: фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ); фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ). 4 В. Кахексия; генерализованные вирусные, бактериальные, микобактериальные, грибковые, протозойные, паразитарные заболевания; пневмоцистная пневмония; кандидоз пищевода, бронхов, трахеи, легких; злокачественные опухоли; поражения центральной нервной системы; фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ); фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ).

Установление факта инфицирования ВИЧ 3. (лабораторные критерии) Иммуноферментный анализ (обнаруживает АТ к различным белковым структурам вируса). (обнаружение антител к ВИЧ) A 6 A 8 F 3 F 9 * Иммунный блот

Быстрые тесты • выявляют Ig. M Ab – то есть даже более чувствительны, чем ИФА 1 -3 поколений • для экстренного уточнения ВИЧ-статуса в медучреждениях (обследование беременных, поступивших в родах с неизвестным ВИЧ-статусом, и обследование биоматериала при профессиональных контактах) – методикой постановки должен владеть любой акушер дежурной бригады и врач приемного покоя • для домашнего использования Ora. Quick® тестполоска каплю цельной капиллярной крови берут из пальца специальной петлей, переносят во флакон c буфером и перемешивают, там осуществляется реакция, и в окошке считывают результат чувствительность 98%, специфичность 97%, время постановки 20 минут «-» тест = здоров, «+» тест => в ИФА и ИБ цит. по A. M. Khalsa, Pacific AIDS Education and Training Center KECK School of Medicine, 2003
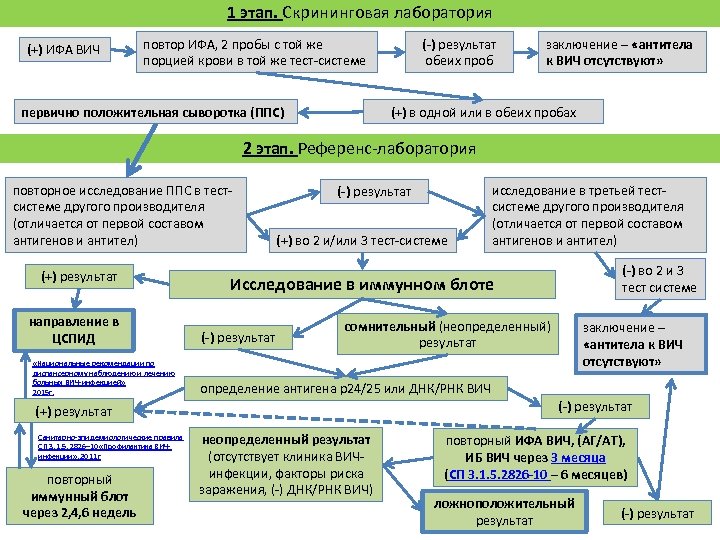
1 этап. Скрининговая лаборатория (+) ИФА ВИЧ (-) результат обеих проб повтор ИФА, 2 пробы с той же порцией крови в той же тест-системе первично положительная сыворотка (ППС) заключение – «антитела к ВИЧ отсутствуют» (+) в одной или в обеих пробах 2 этап. Референс-лаборатория повторное исследование ППС в тестсистеме другого производителя (отличается от первой составом антигенов и антител) (+) результат направление в ЦСПИД «Национальные рекомендации по диспансерному наблюдению и лечению больных ВИЧ-инфекцией» 2015 г. (-) результат (+) во 2 и/или 3 тест-системе повторный иммунный блот через 2, 4, 6 недель (-) во 2 и 3 тест системе Исследование в иммунном блоте (-) результат сомнительный (неопределенный) результат заключение – «антитела к ВИЧ отсутствуют» определение антигена р24/25 или ДНК/РНК ВИЧ (-) результат (+) результат Санитарно-эпидемиологические правила СП 3. 1. 5. 2826– 10 «Профилактика ВИЧинфекции» , 2011 г исследование в третьей тестсистеме другого производителя (отличается от первой составом антигенов и антител) неопределенный результат (отсутствует клиника ВИЧинфекции, факторы риска заражения, (-) ДНК/РНК ВИЧ) повторный ИФА ВИЧ, (АГ/АТ), ИБ ВИЧ через 3 месяца (СП 3. 1. 5. 2826 -10 – 6 месяцев) ложноположительный результат (-) результат

ТЕРАПИЯ ВИЧ-ИНФЕКЦИИ

Применение АРВТ позволяет: ü снизить заболеваемость ВИЧ-инфекцией; ü снизить смертность на всех стадиях заболевания; ü предотвратить передачу вируса ( «терапия как профилактика» ). Цели АРВТ: ü максимально надежное подавление репликации ВИЧ; ü восстановление и сохранение функции иммунной системы; ü снижение количества вторичных заболеваний, увеличение продолжительности и улучшение качества жизни; ü предотвращение передачи ВИЧ-инфекции. Guidelines for the Use of Antiretroviral Agents in HIV-1 -Infected Adults and Adolescents. 28. 01. 2016 К концу 2014 года 40% [37– 45%] всех людей с ВИЧ получали АРТ. Расширение масштабов АРТ для охвата всех людей с ВИЧ и расширение выбора вариантов для профилактики может способствовать предотвращению 21 миллиона случаев смерти, связанной со СПИДом, и 28 миллионов новых случаев ВИЧ-инфекции к 2030 году. ВОЗ. ВИЧ/СПИД. Информационный бюллетень № 360, 2015 г.
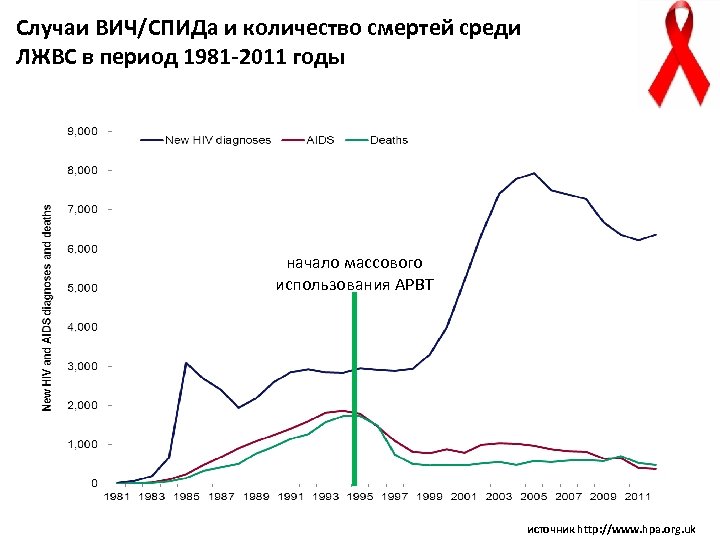
Случаи ВИЧ/СПИДа и количество смертей среди ЛЖВС в период 1981 -2011 годы начало массового использования АРВТ источник http: //www. hpa. org. uk

Показания к назначению АРВТ у взрослых и подростков Клинические и иммунологические показания: ü пациентам в стадии 2 В, 4 и 5 (вторичные заболевания) – независимо от количества СД 4 и РНК ВИЧ в крови; ü пациентам с СД 4<350 кл/мкл вне зависимости от стадии заболевания; ü пациентам с СД 4 350 -499 кл/мкл в случае: ü РНК ВИЧ > 100000 коп/мл; ü старше 50 лет; ü больным ХГС; ü больным с хроническими заболеваниями почек; ü пациентам, независимо от стадии заболевания, количества СД 4 и РНК ВИЧ: ü больным ХГВ, ТВС; ü больным с хроническими заболеваниями почек; ü больным с нарушениями познавательной деятельности; ü пациентам с анемией и тромбоцитопенией (связаны с ВИЧ); ü пациентам, которым требуется терапия, угнетающая иммунитет ü беременным женщинам. Эпидемиологические показания: ü положительному партнеру в серодискордантной паре; ü при подготовке к проведению ВРТ.

ТЕРАПИЯ МОЖЕТ БЫТЬ НАЗНАЧЕНА ЛЮБОМУ ПАЦИЕНТУ, ЖЕЛАЮЩЕМУ И ГОТОВОМУ ЕЕ ПРИНИМАТЬ «Национальные рекомендации по диспансерному наблюдению и лечению больных ВИЧ-инфекцией» Эпидемиология и инфекционные болезни. Актуальные вопросы. -2015. -№ 6. Рекомендация ВОЗ (2016 г. ) НАЗНАЧЕНИЕ АРВ-ТЕРАПИИ РЕКОМЕНДУЕТСЯ ВСЕМ ПАЦИЕНТАМ С ВИЧ-ИНФЕКЦИЕЙ

Антиретровирусная терапия ВИЧ-инфекции (!) Препараты эффективны только в отношении реплицирующихся вирусов

Предпочтительная схема АРВТ первого ряда 2 НИОТ + 1 ННИОТ (ИП или ИП/р, ИИ). НИОТ Тенофовир или Абакавир + Ламивудин или Эмтрицитабин ННИОТ – Эфавиренз или Рилпивирин или Невирапин ИП – Атазанавир/р или Дарунавир/р или Лопинавир/р ИИ – Долутегравир или Ралтегравир
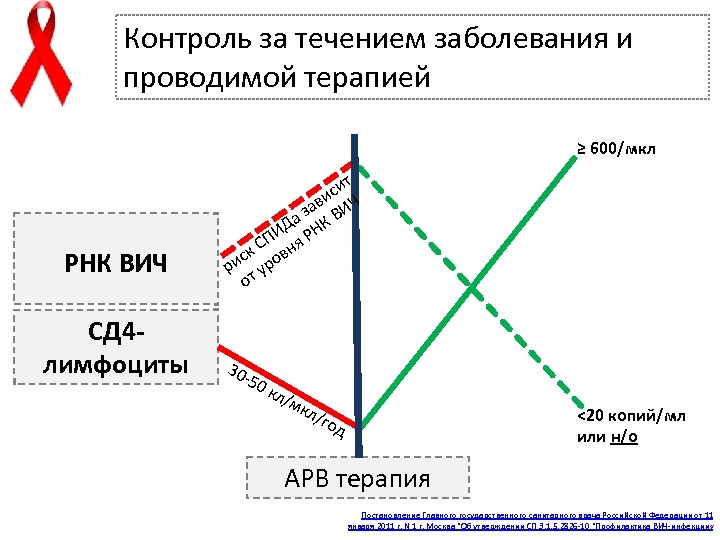
Контроль за течением заболевания и проводимой терапией ≥ 600/мкл РНК ВИЧ СД 4 лимфоциты ит с ви ИЧ а а з К В ИД РН П к С овня с ри т ур о 30 - 50 кл/ мк л/г <20 копий/мл или н/о од АРВ терапия Постановление Главного государственного санитарного врача Российской Федерации от 11 января 2011 г. N 1 г. Москва "Об утверждении СП 3. 1. 5. 2826 -10 "Профилактика ВИЧ-инфекции «

Профилактика «Терапия как профилактика» Обследование донорской крови Заместительная терапия наркозависимых. Метадоновые программы. Программы обмена шприцев и раздачи презервативов Просветительская работа с уязвимыми контингентами, «равное консультирование» Индивидуальная профилактика: половой путь ü отказ от случайных связей; ü использование презерватива при каждом потенциально опасном контакте. употребление в/в наркотиков ü отказ от приема наркотиков; ü использование индивидуальных стерильных шприцев. от матери к ребенку ü обследование беременной женщины и ее партнера; ü при + результате – применение профилактики перинатальной передачи вируса.

Постконтактная профилактика инфицирования ВИЧ

Кровь и биологические жидкости всех пациентов считаются потенциально опасными

Биологические жидкости (БЖ), значимые для передачи ВИЧ: • Кровь (плазма, сыворотка); • Лимфа; • Сперма; • Вагинальный и шеечный секрет; • • Грудное молоко; Все биологические жидкости с примесью видимой крови. Потенциально опасные для медработников БЖ: ü Спинномозговая; ü Синовиальная; ü Плевральная; ü Перитонеальная; ü Перикардиальная; ü Амниотическая. (!) Прямая корреляция между количеством вируса в биологической жидкости и риском инфицирования

Передача ВИЧ Реализация передачи ВИЧ: 1. Количество вируса в биологическом субстрате донора, достаточное для инфицирования (инфицирующая доза). 2. Доступ к восприимчивым клеткам в организме реципиента. Риск для медработника зависит от: • ВИЧ-статуса пациента; • степени нарушения целостности тканей; • степени контаминации ВИЧ инструментария; • стадии заболевания пациента; • получает ли пациент лечение ВИЧ-инфекции; • наличия у пациента резистентных штаммов ВИЧ; • своевременности оказания помощи (АРВТ).
Оценка контакта по степени риска на основании: ü формы контакта; ü вида биологической жидкости или материала; ü количества опасного материала, с которым произошел контакт.

Контакты с ВИЧ (медработники): ü контакты с низким риском инфицирования (неинтенсивные контакты с небольшим количеством инфекционного материала - контакты с кожей и слизистыми, укол хирургической иглой, поверхностная царапина, а также контакты с кровью пациента, имеющего вирусную нагрузку менее 1500 копий/мл) ü контакты с высоким риском инфицирования (контакты с большим количеством инфекционного материала, например обильные брызги, большая площадь соприкосновения, ранения инструментами, на которых визуально обнаруживается кровь, особенно глубокие раны, уколы полыми иглами, попадание иглы непосредственно в артерию или вену или контакты с биологическими жидкостями больного, имеющего высокую вирусную нагрузку)
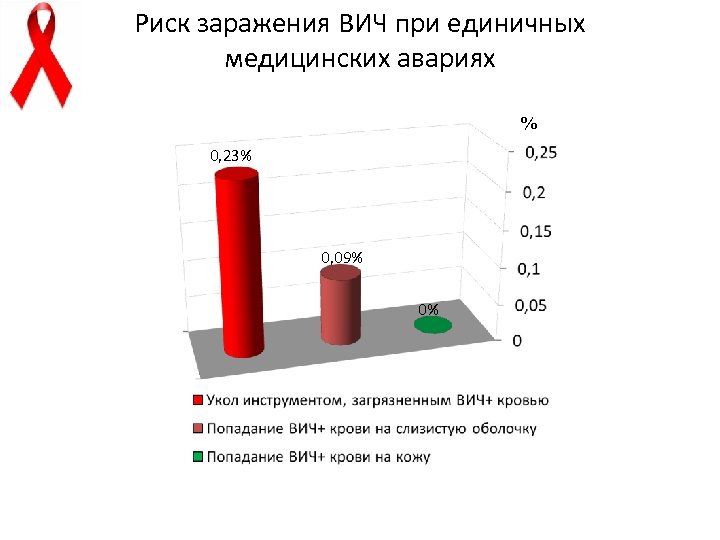
Риск заражения ВИЧ при единичных медицинских авариях % 0, 23% 0, 09% 0%

В России регистрируются (от реального количества травм): ü 10 -40% травм острыми инструментами; ü 0, 3 -5% контактов крови со слизистыми. На 2011 год постконтактная химиопрофилактика профессионального заражения ВИЧ в России проведена 4585 лицам. (форма № 61) При проведении своевременной химиопрофилактики профессионального заражения по схемам ВААРТ случаев инфицирования ВИЧ не зарегистрировано

Передача от пациента к медицинскому персоналу Ø 440 ВИЧ+ медработников выявлены по коду 115 за весь период наблюдения (с 1987 г. ), основные причины заражения – сексуальные контакты, употребление внутривенных наркотиков (нестерильный инструментарий) Ø 3 случая с признанным заражением ВИЧ при исполнении профессиональных обязанностей (Оренбург, Екатеринбург, Москва)

Передача от медицинского персонала к пациенту Случаи заражения ВИЧ в РФ не зарегистрированы
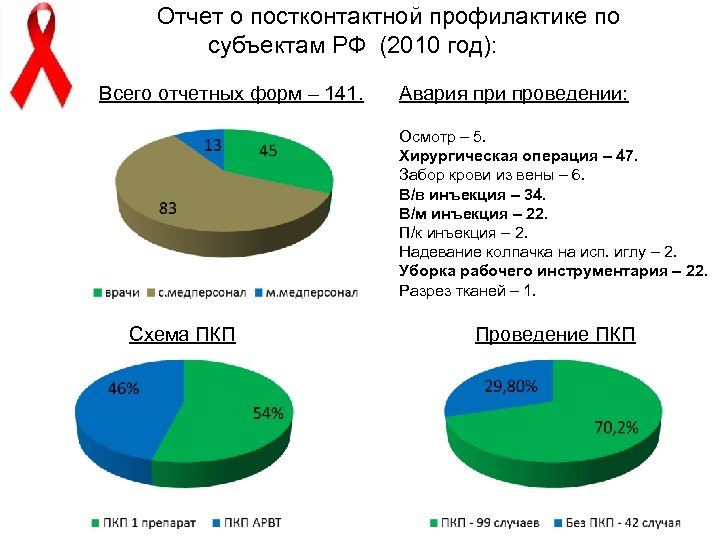
Отчет о постконтактной профилактике по субъектам РФ (2010 год): Всего отчетных форм – 141. Авария при проведении: Осмотр – 5. Хирургическая операция – 47. Забор крови из вены – 6. В/в инъекция – 34. В/м инъекция – 22. П/к инъекция – 2. Надевание колпачка на исп. иглу – 2. Уборка рабочего инструментария – 22. Разрез тканей – 1. Схема ПКП Проведение ПКП

Постконтактная профилактика заражения ВИЧ-инфекцией это медицинское вмешательство, направленное на предотвращение развития инфекции после вероятного контакта с ВИЧ. Последовательность действий: ü первая помощь; ü назначение ПКП; ü консультирование; ü тестирование на ВИЧ; ü диспансерное наблюдение.
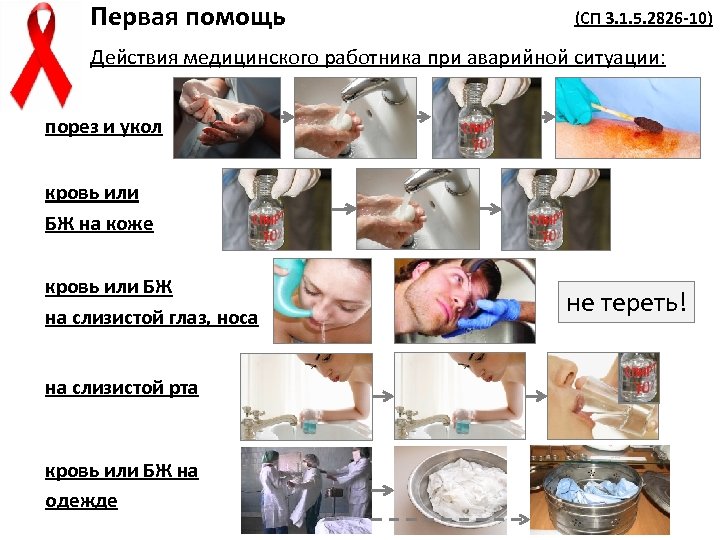
Первая помощь (СП 3. 1. 5. 2826 -10) Действия медицинского работника при аварийной ситуации: порез и укол кровь или БЖ на коже кровь или БЖ на слизистой глаз, носа на слизистой рта кровь или БЖ на одежде не тереть!

Постконтактная химиопрофилактика В каждом медицинском учреждении должна быть четкая и простая инструкция для персонала когда и как проводить химиопрофилактику: ü ПКП рекомендуется при угрозе парентерального заражения: ü повреждении кожных покровов загрязненным ВИЧ инструментом; ü попадании зараженного ВИЧ материала на слизистые или поврежденную кожу. ü ü начало приема АРВ препаратов в первые 72 часа после аварии (оптимально в течении первых 2 -х часов); используются схемы ВААРТ (3 -4 препарата); длительность непрерывного приема – 4 недели; коррекция схемы после дообследования.

Тестирование на ВИЧ. Консультирование. В отношении лиц, получающих ПКП, должны соблюдаться этические принципы, права человека и врачебная тайна ü Тестирование на ВИЧ (ВГВ, ВГС) предполагаемого источника заражения и медработника: ü экспресс-тест; ü направление на ИФА ВИЧ (та же порция крови); ü образцы плазмы передаются в ЦСПИДа (хранение 12 месяцев). ü ü ü Опрос предполагаемого источника заражения; (анамнез, рискованное поведение, наличие ИППП) Рекомендации пострадавшему использовать барьерную контрацепцию (1 год), ♀ - тест на беременность, отмена ГВ (? ); Консультирование по вопросам ПКП

Диспансерное наблюдение. В отношении лиц, находящихся на ДН, должны соблюдаться этические принципы, права человека и врачебная тайна Медицинский работник должен наблюдаться в течение 12 месяцев с контрольными сроками повторного тестирования на ВИЧ, ВГС, ВГВ - 3, 6 и 12 месяцев после контакта.
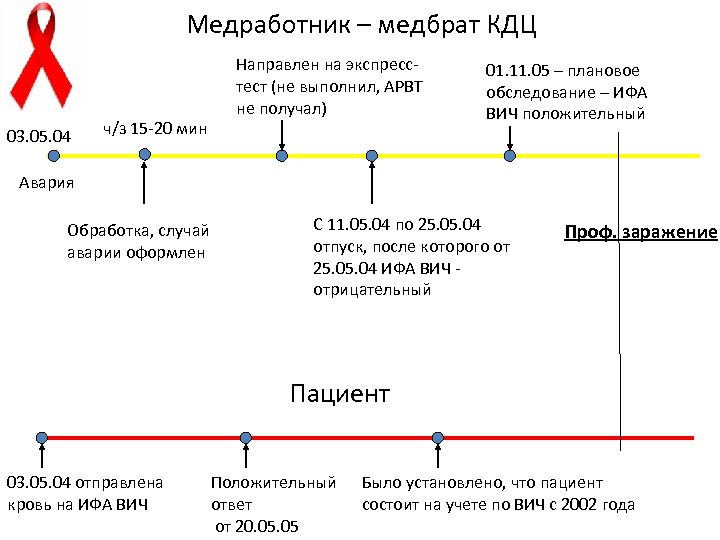
Медработник – медбрат КДЦ 03. 05. 04 Направлен на экспресстест (не выполнил, АРВТ не получал) ч/з 15 -20 мин 01. 11. 05 – плановое обследование – ИФА ВИЧ положительный Авария Обработка, случай аварии оформлен С 11. 05. 04 по 25. 04 отпуск, после которого от 25. 04 ИФА ВИЧ - отрицательный Проф. заражение Пациент 03. 05. 04 отправлена кровь на ИФА ВИЧ Положительный ответ от 20. 05 Было установлено, что пациент состоит на учете по ВИЧ с 2002 года
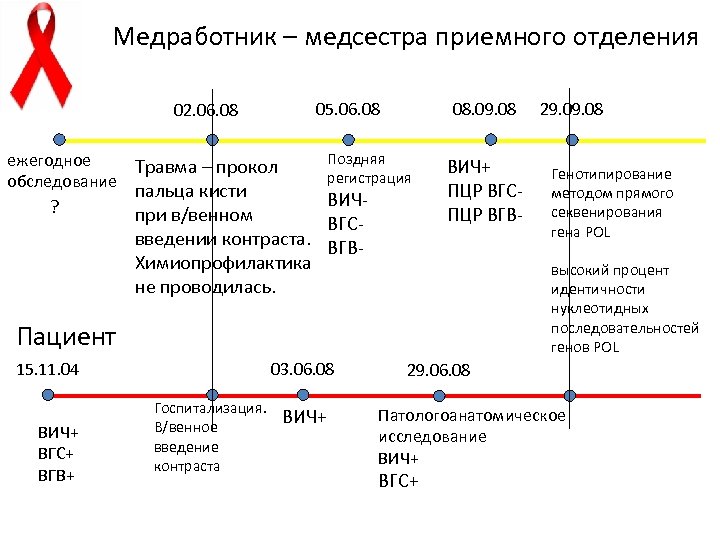
Медработник – медсестра приемного отделения ежегодное Травма – прокол обследование ? 08. 09. 08 05. 06. 08 02. 06. 08 Поздняя регистрация пальца кисти ВИЧпри в/венном ВГСвведении контраста. ВГВХимиопрофилактика не проводилась. ВИЧ+ ПЦР ВГСПЦР ВГВ- ВИЧ+ ВГС+ ВГВ+ 03. 06. 08 Госпитализация. В/венное введение контраста ВИЧ+ Генотипирование методом прямого секвенирования гена POL высокий процент идентичности нуклеотидных последовательностей генов POL Пациент 15. 11. 04 29. 08 29. 06. 08 Патологоанатомическое исследование ВИЧ+ ВГС+

СП 3. 1. 5. 2826 -10 п. 8. 3. 3. 3. 4. Все ЛПО должны быть обеспечены или иметь при необходимости доступ к экспресс-тестам на ВИЧ и антиретровирусным препаратам. Запас антиретровирусных препаратов должен храниться в любом ЛПО по выбору органов управления здравоохранением субъектов Российской Федерации, но с таким расчетом, чтобы обследование и лечение могло быть организовано в течение 2 часов после аварийной ситуации. В уполномоченном ЛПО должен быть определен специалист, ответственный за хранение антиретровирусных препаратов, место их хранения с доступом, в том числе в ночное время и выходные дни. 2 часа
Профилактика аварий на рабочем месте ü Индивидуальные средства защиты, очки, перчатки, маски и защитная одежда. ü Безопасная организация труда ü Непрерывное обучение персонала методам безопасной работы
b259f7bae135136d78df58ace1f6c728.ppt