SD_i_khirurgia.ppt
- Количество слайдов: 121

Ведение больных сахарным диабетом при острой хирургической патологии и беременности Лекция для 6 курса

►Сахарный диабет определяет высокий хирургический и анестезиологичский риск, но не является противопоказанием для операции

►Поскольку хирургические вмешательства сопровождаются стрессом и почти всегда сопряжены с нарушениями режима питания, они существенно влияют на углеводный обмен

В периоперационном периоде повышен риск осложнений ►Метаболической декомпенсации с развитием ДКА - за счет усиления инсулинорезистентности и инсулиновой недостаточности вследствие периоперационного и анестезиологического стресса с контринсулярной реакцией и повышением симпатического тонуса

В периоперационном периоде повышен риск осложнений ►Раневых и системных инфекций за счет снижения иммунитета при гипергликемии ►Инфаркта миокарда за счет высокой частоты ИБС, периоперационного стресса и симпатикотонии

В периоперационном периоде повышен риск осложнений ►Застойной сердечной недостаточности за счет диабетической кардиомиопатии, перегрузки жидкостью

В периоперационном периоде повышен риск осложнений ►Тромбоэмболии за счет гипергликемии, иммобилизации, ожирения, старшего возраста, тяжелых инфекций
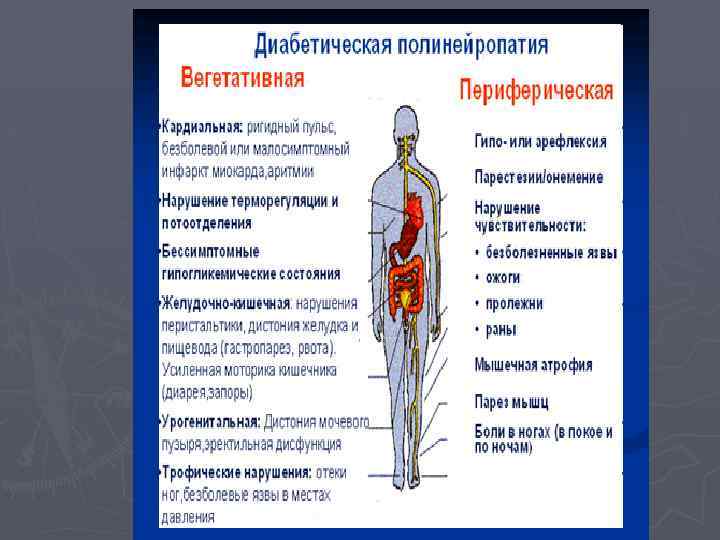

В периоперационном периоде повышен риск осложнений ►Артериальной гипотонии за счет диабетической вегетативной нейропатии ►Почечной недостаточности за счет дегидратаци, гипоперфузии/гиповолемии

В периоперационном периоде повышен риск осложнений ►Атонии желудка и кишечника, аспирации, тошноты и рвоты за счет диабетической вегетативной нейропатии

В периоперационном периоде повышен риск осложнений ►Атонии мочевого пузыря за счет диабетической вегетативной нейропатии ►Гемофтальма за счет длительных операций в положении лицом вниз/на животе; послеоперационного введения антикоагулянтов

В периоперационном периоде повышен риск осложнений ►Гипогликемии за счет недостаточно тщательного контроля гликемии, неадекватной периоперационной сахароснижающей терапии

Обследование больного СД для снижения периоперационного риска: ► 1. Гликемия, ацетонурия, перед плановыми операциями – гликированный гемоглобин ► 2. Степень гидратации (АД, диурез), КЩС (как минимум, р. Н и бикарбонат), К+, Na+

Обследование больного СД для снижения периоперационного риска: ► 3. Сердечно-сосудистая система, особенно перед операциями средней тяжести и тяжелыми: • ЭКГ, АД; при высоком риске ИБС – нагрузочные пробы и холтеровское мониторирование, исключение безболевой ишемии (перед плановыми операциями) • Подробный анамнез и ортостатические пробы (АД, ЧСС) для диагностики диабетической вегетативной нейропатии сердечно-сосудистой системы

Обследование больного СД для снижения периоперационного риска: ► 4. Почки и мочевыводящие пути: креатинин сыворотки, протеинурия, расчетная скорость клубочковой фильтрации, подробный анамнез для диагностики диабетической вегетативной нейропатии мочевого пузыря

Обследование больного СД для снижения периоперационного риска: ► 5. Подробный анамнез для диагностики диабетической вегетативной нейропатии желудочно-кишечного тракта. ► 6. Офтальмоскопия с расширением зрачка. ► 7. Показатели системы гемостаза.

Обследование больного СД для снижения периоперационного риска: ►Выбор метода анестезии: при диабетической вегетативной нейропатии высокая эпидуральная и высокая спинальная анестезия противопоказаны.

► Целевые значения гликемии в периоперационном периоде ►Общехирургические вмешательства 4. 4 – 7 ммоль/л; кратковременно – до 11 ммоль/л (Снижение смертности, укорочение сроков госпитализации, уменьшение частоты инфекционных осложнений).

► Целевые значения гликемии в периоперационном периоде Кардиохирургические операции < 8. 3 ммоль/л (Снижение смертности, уменьшение риска раневых инфекций).

Целевые значения гликемии в периоперационном периоде ►Крайне тяжелый пациент отделения интенсивной терапии 4. 4 – 6. 1 ммоль/л. (Уменьшение ближайшей летальности, числа осложнений, сроков пребывания в отделении интенсивной терапии.

► Целевые значения гликемии в периоперационном периоде Послеоперационная палата наблюдения 5. 5 – 8. 3 ммоль/л. (Уменьшение частоты инфекционных осложнений, сроков госпитализации).

У любого больного сахарным диабетом, которому предстоит экстренная или плановая операция, необходимо по возможности нормализовать уровень глюкозы в крови и обеспечить достаточное питание.

Больные СД типа 2, получающие пероральные сахароснижающие препараты, прекращают их прием за сутки до операции.

День операции. Общий принцип: нельзя заранее расписывать схему и вводить большие дозы (однократно не более 6 -8 ед. ). Эффект достигается увеличением кратности введения (через 2 часа, через 1 час).

Во время операции и в послеоперационном периоде в/в вводят инсулин короткого действия из расчета 5 ед на 1 л 5% глюкозы. Инфузия этого раствора со скоростью 150 мл/час обычно покрывает потребность как в инсулине, так и в жидкости.

Когда больной начнет принимать пищу, инсулин отменяют и возобновляют лечение призводными сульфанилмочевины.

Больным СД типа 1 - перед операцией вводят инсулин короткого действия или средней длительности действия п/к.

В 6 утра накануне операции контроль сахара. Больных оперировать непременно в первую очередь, в начале дня и в начале недели. Не брать на операцию голодного больного диабетом. Если нельзя накормить, вводить глюкозу внутривенно в сочетании и адекватной дозой инсулина. Избегать ведения морфина и эфирного наркоза.

Во время операции проводят в/в инфузию 5% глюкозы, добавляют инсулин короткого действия из расчета 510 ед; скорость инфузии 150 мл/час. Инфузию продолжают и после операции, пока больной не начнет самостоятельно принимать пищу.

Экстренные операции иногда приходится выполнять у больных с тяжелой гипергликемией или кетоацидозом. В таких случаях инфузию инсулина начинают до операции. Перед операцией желательно восстановить ОЦК.

►При исходной декомпенсации (гликемия натощак выше 10 ммоль/л, Hb. A 1 c > 7. 5 %) периоперацион-ное управление гликемией желательно проводить с помощью непрерывной внутривенной инфузии инсулина (НВИИ)

►НВИИ проводится через отдельный инфузомат, с применением раствора инсулина короткого действия (ИКД) с концентрацией 100 единиц в 100 мл 0. 9 % Na. Cl. В отсутствие инфузомата инсулин вводится в/в капельно

►КРАЙНЕ ВАЖНО определять гликемию: 1 раз в час до тех пор, пока она не удержится в целевом диапазоне минимум 4 часа; затем каждые 2 часа в течение 4 часов; при стабильной целевой гликемии – 1 раз каждые 4 часа. У пациентов в критическом состоянии – 1 раз в час даже при стабильно хорошей гликемии.

Средняя начальная скорость НВИИ: 0. 5 – 1 ед/час у компенсированных и 2 ед/час у декомпенсированных взрослых больных СД без избыточной массы тела; при ожирении – 0. 02 ед/кг в час.

Начальная скорость < 0. 5 ед/час – при дефиците массы тела, почечной, печеночной или хронической надпочечниковой недостаточности; начальная скорость > 2 ед/час – при выраженной декомпенсации, ожирении, инфекциях, хронической терапии стероидами и др. состояниях с инсулинорезистентностью.

►Одновременно с НВИИ – инфузия 5 – 10 % р-ра глюкозы (около 5 г/час). Инсулин и глюкозу вводят через разные инфузионные системы, так как требуется частая коррекция скорости инфузии двух растворов по отдельности. При гликемии > 14 ммоль/л глюкозу не вводят.

►Обязательно определение К+ плазмы до и после операции. При нормальной функции почек и нормальном К+ плазмы – по 18 – 20 мл 4 % KCl на каждый литр 5 % глюкозы (при гипокалиемии – больше).

►Если больной плохо выходит из наркоза, то, прежде всего, исключить гипогликемию.

§Способствуют гипогликемии передозировка наркотических веществ и длительное их введение в связи с продолжительной операцией.

Наркоз ослабляет механизмы мобилизации контринсулярных гормонов. Поэтому инсулиновая гипогликемия в наркозе оказывается более длительной, чем в бодрствующем состоянии.

►Клиника гипогликемии включает две группы симптомов: адренергические (психомоторное возбуждение, озноб, чувство голода, бледность и влажность кожи, тремор, сердцебиение, расширение зрачков, диплопия) и

►нейроглипенические (от легких психоэмоциональных до необратимых нарушений регуляции дыхания и кровообращения). Гипогликемическая кома проявляется поверхностным дыханием, гипотонией, брадикардией, гипотермией, мышечной атонией, гипо- и арефлексией.

► САХАРНЫЙ ДИАБЕТ КАК СИМУЛЯНТ ОСТРОЙ ХИРУРГИЧЕСКОЙ ПАТОЛОГИИ.

Кроме инфекций кожи и мочевых путей, пневмонии и сепсиса, больные СД подвержены четырем необычным уникальным инфекциям.
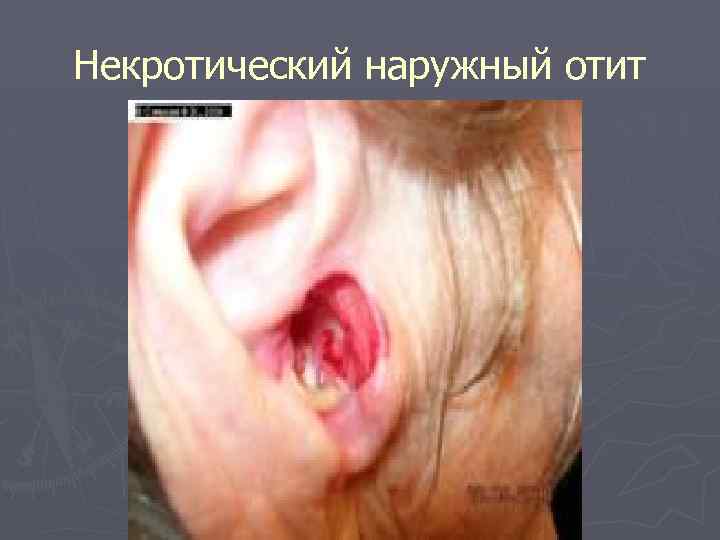
Некротический наружный отит

►Некротический наружный отит, как правило, вызываемый Pseudomonas aeruginosa, встречается у пожилых и протекает с болью, истечением гноя из уха, лихорадкой и лейкоцитозом.

Проводят шестинедельный курс лечения тикарциллином (или карбенициллином) в сочетании с тобрамицином. Вместо этого можно использовать цефалоспорины третьего поколения для парентерального введения. Нередко требуется хирургическое вмешательство.

Назоцеребральный мукороз редкая грибковая инфекция, которая обычно развивается во время диабетического кетоацидоза или вслед за ним. Возбудителями служат грибы родов Mucor, Rhizopus и Absidia.
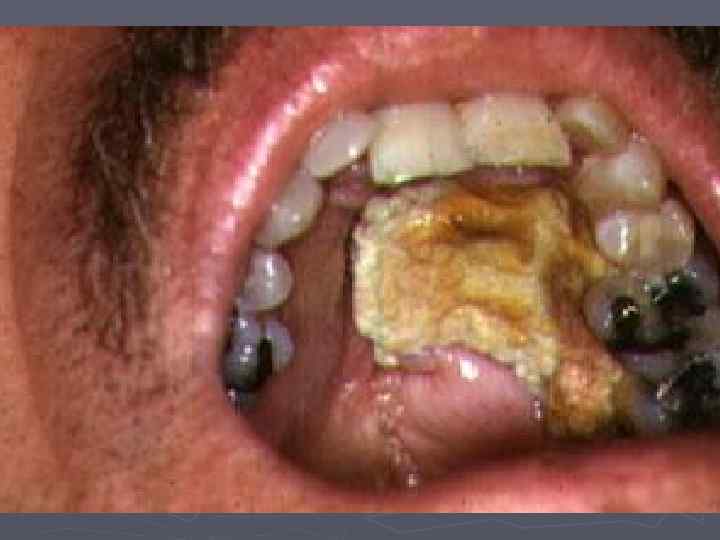

Инфекция развиваеся внезапно, с периорбитального и периназального отека, боли, кровянистых выделений из носа, слезоточивости. Слизистая носа и подлежащие ткани чернеют и некротизируются. Возможно поражение черепных нервов, тромбоз внутренней яремной вены и синусов твердой мозговой оболочки.

В отсутствие лечения через 7 -10 суток наступает смерть. Лечение заключается в назначении амфотерицина В и хирургической обработке.
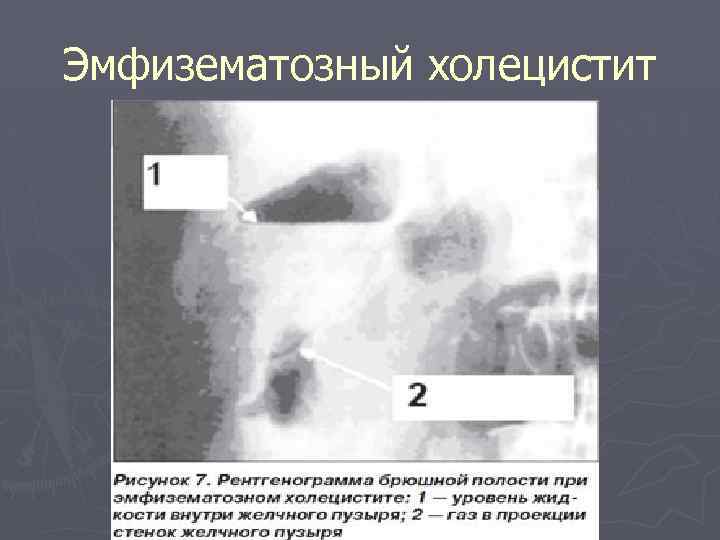
Эмфизематозный холецистит

Показаны холецистэктомия и антибиотики широкого спектра действия. Эпирически обычно назначают мезлоциллин в сочетании с метронидазолом.
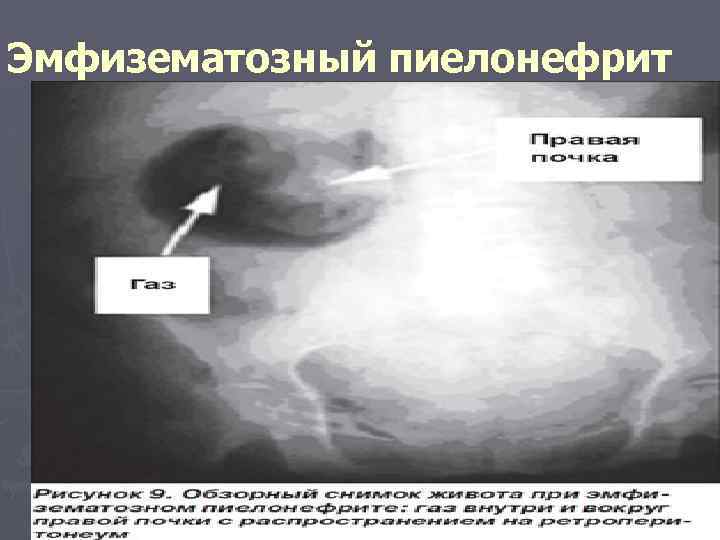
Эмфизематозный пиелонефрит

Гнойно-некротические процессы ► Тяжесть состояния обусловлена дефицитом инсулина за счет его разрушения и снижения секреции и усиления липолиза. Процесс окисления зависает на уровне кетоновых тел. Развивается кетоацидоз. Это проявляется выраженной гипергликемией, ацетоном в моче. Возникают закисление крови (p. H < 7, 2) и обезвоживание (дефицит 3 -4 л). Имеется запах ацетона изо рта, дыхание Куссмауля.

►В связи с ишемией тканей происходит быстрое распространение гнойного очага, прогрессирование гангрены. Последняя чаще развивается по типу влажной. Чаще имеют место гангренозные формы аппендицитов, холециститов. Нарастание гнойного процесса, в свою очередь, ведет к усугублению диабета и развитию комы.

►Успех в эффективном хирургическом вмешательстве и удалении гнойного очага. Ликвидация воспалительного процесса быстро улучшает состояние больного и ослабляет кето-ацидоз, способствуя компен-сации углеводного обмена.

Синдром диабетической стопы

Синдром диабетической стопы – комплекс анатомо-функциональных изменений стопы, обусловленных диабетической невропатией, ангиопатией, остео- и артропатией, осложненной развитием гнойно -некротических процессов, развивающееся как позднее осложнение СД.

СДС – осложняет течение СД почти у 25% пациентов. У больных СД риск возникновения гангрен почти в 20 раз выше, а ампутации нижних конечностей им проводятся в 15 -40 раз чаще, чем у лиц без СД.
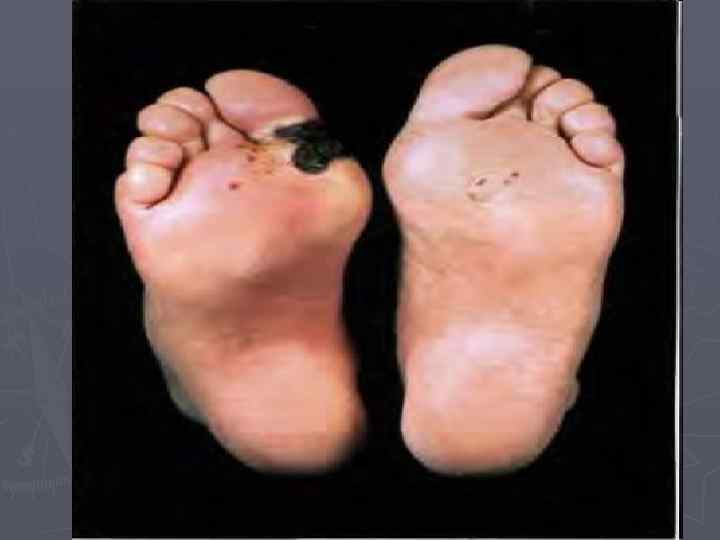

Синдром диабетической стопы
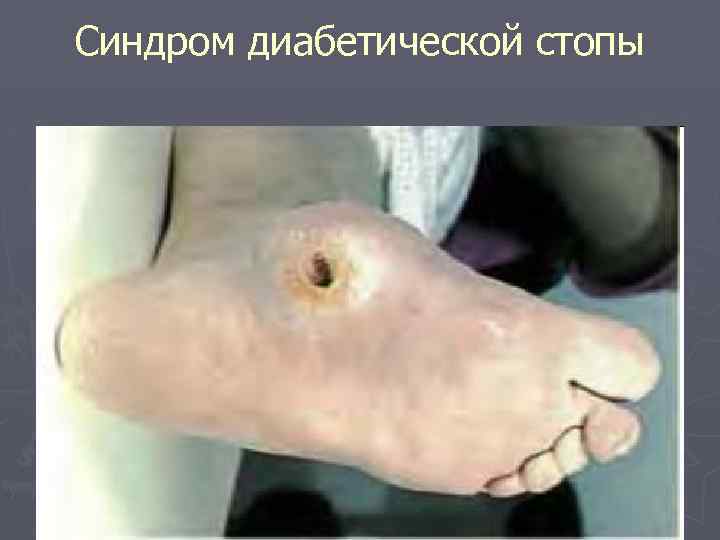
Синдром диабетической стопы
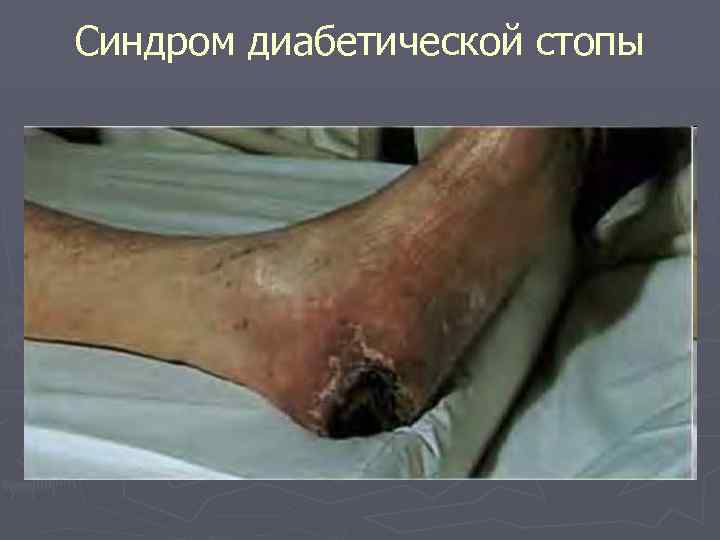
Синдром диабетической стопы

Больным с синдромом диабетической стопы рекомендуется обязательное проведение инсулинотерапии

Послеоперационная инсулинотерапия при гнойных заболеваниях сугубо индивидуальна. Терапия первых суток. Первая доза инсулина 16 ед. (8 ед. внутривенно и 8 ед. подкожно) с почасовым контролем сахара крови. Каждый последующий час вводить 6 -8 ед. до достижения гликемии 13 ммоль/л, после чего вводить те же дозы инсулина, но через 3 -4 часа. Суточная доза до 60 ед. инсулина.

Антикоагулянтная терапия аспирином и гепарином (10 -20 тыс. ед/сут), низкомолекулярным гепарином (надропарин кальция, эноксапарин натрия, дальтепарин натрия) применение гепаринсульфатов – сулодексид в/м по 300 ЛЕ 2 раза в сутки, затем в капсулах по 250 ЛЕ 2 раза в сутки в течение 30 -70 дней.

► применение инфузионной терапии, направленной на детоксикацию и нормализацию метаболических процессов, ► использование антибиотиков широкого спектра действия (бета-лактамы – цефтриаксон, цефотетан, цефоперазон, имипенем/циластин) и фторхинолоны (ципрофлоксацин, пефлоксацин, ломефлоксацин).

На всех стадиях ишемического процесса эффективен простагландин Е 1 – алпростадил. Его вводят внутривенно в дозе 60 мкг/сут в 250 мл физиологического раствора в течение 2 -х часов 10 – 14 дней.

Беременность и диабет


СД относится к факторам, неблагоприятно влияющим на течение беременности и родов. Отмечается высокая частота неблагоприятного исхода беременности для плода. У самой беременной усугубляются метаболические нарушения, существенно ухудшается отдаленный прогноз.

У беременных с СД более часто возникают токсикозы, особенно второй половины беременности, многоводие, воспалительные заболевания мочеполовой системы.

Нефропатия беременных встречается в 2 раза чаще у женщин, которые заболели СД в раннем возрасте от 2 до 5 лет. Как правило, нефропатия беременных наслаивается на предсуществовавшую диабетическую нефропатию, что обусловливает тяжесть клинических проявлений, склонность к прогрессированию и отсутствие эффекта от проводимой терапии.

Многоводие возникает преимущественно у женщин с декомпенсированным СД. Оно приводит к нарушению функций дыхания и кровообращения у беременной, а также к развитию слабости родовых сил и гипотонии матки, что неблагоприятно сказывается на исходе родов.

При сахарном диабете повышается риск самопроизвольного аборта, пороков развития, ВУЗР, макросомии и гибели плода.

Пороки развития - самая частая причина гибели новорожденных, матери которых больны сахарным диабетом. Чаше поражаются ЦНС, сердце, кости, ЖКТ и мочевые пути

Причинами антенатальной гибели плода и/или формирования пороков развития являются: 1. выраженные нарушения эмбриогенеза, обусловленные тяжелыми расстройствами метаболических процессов в организме матери (кетоацидоз);

2. нарастание энергетического дефицита в организме плода в условиях сниженного трансплацентарного перехода глюкозы (гипогликемические состояния у матери), что усиливает гипоксию плода.

У новорожденных встречаются различные дезадаптационные синдромы: дыхательной недостаточности (болезнь гиалиновых мембран), желтушный, отечный, гипогликемический, часты гнойносептические осложнения.
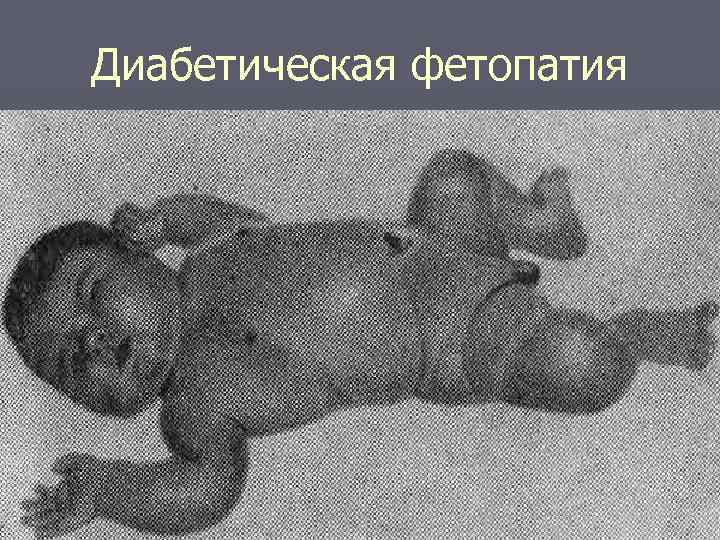
Диабетическая фетопатия

Сент-Винсентская декларация Улучшение качества жизни больных сахарным диабетом. Отдельным пунктом в этой декларации выделена цель: необходимо обеспечить такой же исход беременности при сахарном диабете, как и среди здоровых женщин.

Сахарный диабет может быть у женщины как до беременности (прегестационный), так и развиться во время беременности (гестационный).

Прегестационный СД (1 или 2 типов) - это чаще всего беременные женщины, заболевшие СД до беременности, имеют 1 тип СД. 2 тип СД - при поздней беременности, сопутствующем ожирении, относительно небольшом стаже СД.

Гестационный сахарный диабет это диабет, развившийся и диагностированный во вторую половину беременности и прекращающийся с ее разрешением

В первом случае эмбрион подвергается метаболическому стрессу с момента зачатия и испытывает отрицательное воздействие материнского заболевания.

Если сахарный диабет развивается во время беременности, то, как правило, во второй ее половине (после 24 -28 недель), и в этом случае он не оказывает влияния на эмбрион на начальных этапах развития (первые 9 -12 недель у эмбриона - это органогенез и дифференцировка клеток) и, следовательно, как правило, не вызывает врожденных уродств и дефектов.

Распространенность всех форм СД среди беременных достигает 3, 5%. СД типа 1 и 2 составляет 0, 5%, гестационный диабет – 3%. Перинатальная смертность при СД составляет 3 -5%, без диабета – 1 -2%.

Классические факторы риска ГСД: 1. Наличие диабета у родителей и родственников 2. Наличие в анамнезе: а) в предыдущих беременностях гестационного СД, б) недоношенных детей, в) крупных плодов с массой более 4 кг, г) мертворожденных детей, д) многоводие, самопроизвольные аборты.

Классические факторы риска ГСД: 3. Ожирение (более 20% от идеального веса, гиперлипидемия), 4. Артериальная гипертензия, 5. Возраст 35 лет и более.

При обращении женщины с высоким риском проводится скрининг тест с нагрузкой 50 г глюкозы, при положительном результате проводится полный оральный глюкозотолерантный тест с нагрузкой 100 г. глюкозы, при отрицательном - ретест на 24 -28 неделях.

Гестационыый сахарный диабет нормальный уровень превышен не менее, чем в 2 -х результатах в ПГТТ со 100 г. глюкозы : натощак > 5, 3 ммоль/л, через 1 час > 10 ммоль/л, через 2 часа > 8, 6 ммоль/л, через три часа 7, 8 ммоль/л)

Что происходит с метаболизмом углеводов во время беременности у здоровой женщины? А. В связи с поступлением глюкозы к плоду уровень ее в сыворотке крови натощак у матери снижается до 3, 05 -3, 6 ммоль/л.

На начальных этапах беременность создает условия “усиленного голодания”, в результате чего начинают использоваться альтернативные источники энергии, поскольку глюкоза интенсивно используется плодом и организмом матери.

Этим альтернативным источником оказываются липиды (жиры) - в крови увеличивается количество липидов, свободных жирных кислот, уровень кетонов в несколько раз превышает их обычное количество

Во второй половине беременности, при все еще низком уровне гликемии натощак, появляются диабетогенные факторы: 1) плацента вырабатывает диабетогенные плацентарные гормоны - плацентарный лактоген, эстрогены, прогестерон,

Во второй половине беременности, при все еще низком уровне гликемии натощак, появляются диабетогенные факторы: 2) активизируется гипофизарнонадпочечниковая система – повышается уровень АКТГ, кортизола, СТГ, 3) усиливается деградация инсулина плацентарными ферментами, 4) появляется инсулинорезистен- тность.

Цели лечения по гликемии: ►Глюкоза плазмы натощак – до 5, 5 ммоль/л ►Глюкоза плазмы через 2 часа после еды – до 7, 8 ммоль/л ►Hb. A 1 c < 6. 0 %

Цели лечения по гликемии: ►Контроль ацетонурии, особенно при раннем гестозе и после 28 – 30 -й недели беременности (повышение потребности в инсулине и риска диабетического кетоацидоза) ► • Контроль Hb. A 1 c не реже 1 раза в триместр

Как управлять гестационным СД? ► 1. Во время беременности нельзя применять пероральные сахароснижающие препараты. ► 2. Если глюкоза не превышает вышеуказанные показатели, то диета. ► 3. Если глюкоза в плазме будет превышать (!) эти показатели, то будет необходима инсулинотерапия.

Режимы инсулинотерапии при ГСД могут быть разными: ► 1) ИКД завтрак + ИКД обед + ИКД ужин, ► 2) ИКД завтрак + ИКД обед + ИКД ужин + ИПД на ночь, ► 3) может быть 5 (6 -8) инъекций ИКД. ► Потребность в инсулине снижается во время родов. После родов необходимо немедленно отменить инсулин (больной с ГСД он больше не нужен).

На протяжении беременности больную сахарным диабетом помещают в стационар трижды: До 12 недель для решения вопроса о возможности вынашивания беременности, составления индивидуального плана протекания беременности, указания прогноза возможных осложнений, а также коррекции дозы инсулина

С 22 по 24 неделю для обследования состояния плода, прохождения определенных лечебных мероприятий, а также профилактики возможных осложнений беременности

В 34 -35 недель для комплексного обследования и лечения, наблюдения за состоянием плода, лечения плацентарной недостаточности, проведения курса обучения подготовки к родам, выбора времени и метода родовой деятельности.

Срочная госпитализация беременной женщине необходима в следующих случаях: ► Проявление или усиление почечной недостаточности; ► Кетонурия, декомпенсация сахарного диабета; ► Прогрессирующие сосудистые осложнения, характеризуемые: сильными болями в руках и ногах, кровоизлиянием в сетчатку или резкое снижение зрения;

Срочная женщине случаях: госпитализация необходима в ►Возникновение беременной следующих признаков образования диабетической фетопатии; ►Проявление осложнений беременности: угрозы прерывания; гестационный пиелонефрит; дистресс плода; гестоз.

В какие сроки беременности должно быть родоразрешение? ►Если течение беременности и СД удовлетворительное - нет необходимости в досрочном родоразрешении (36 -37 нед). Роды должны быть в сроке 3839 (40) недель.

В какие сроки беременности должно быть родоразрешение? ►Сам по себе СД не является абсолютным показанием к кесареву сечению. Женщина может рожать через естественные родовые пути. ►Досрочное прерывание беременности не рекомендуется проводить ранее 37 нед.

Показания к досрочному консервативному медикаментозному родоразрешению: ► 1) поздний токсикоз, плохо поддающийся лечению, ► 2) нарастающее многоводие, ► 3) нарушения жизнедеятельности плода, ► 4) повторные выраженные гипогликемии у матери.

Показания к досрочному консервативному медикаментозному родоразрешению: ► Экстренные ► 1. показания: нарастание симптомов ретинопатии (свежие множественные кровоизлияния), ► 2. нарастание признаков диабетической нефропатии с развитием почечной недостаточности, ► 3. прогрессирующая гипоксия плода, изменение характера сердцебиения, ► 4. кровотечение, обусловленное предлежанием и отслойкой плаценты.

Плановое кесарево сечение: ► 1. поперечное или косое положение плода, ► 2. тазовое предлежание крупного плода, ► 3. узкий таз, ► 4. крупный плод, ► 5. рубцы на матке.

Инсулинотерапия во время и после родов: 1. Физиологические роды в обычные сроки, без стимуляции: ►А. До срока предполагаемых родов - обычная болюс-базаль ная схема введения инсулинов (ежедневный самоконтроль не менее 4 раз в сутки).

Инсулинотерапия во время и после родов: ► Б. В день предполагаемых по сроку родов - ИПД утром не вводить. Пациентка ест, вводит ИКД. Контроль глюкозы каждые 2 -3 часа. При гликемии <8, 8 -10 ммоль/л вводится 5 -10% глюкоза, при гликемии >10 ммоль/л - подкалывается короткий инсулин (2 -4 -6 ед) и раствор Рингера. Снижение глюкозы < 10 ммоль/л - вновь 5% глюкоза. Этот режим применим на период схваток и родоразрешения.

Инсулинотерапия во время и после родов: ►В. Если ИПД был введен в обычной полной дозе и началась родовая деятельность – необходим контроль глюкозы каждые 2 -3 часа. Принцип тот же: при гликемии <10 ммоль/л вводится 5% глюкоза, при гликемии >10 ммоль/л подкалывается короткий инсулин + раствор Рингера.

Инсулинотерапия во время и после родов: ►Г. Если во время схваток и родоразрешения значительно увеличивается гликемия, то учащается контроль сахаров (каждые 1 -2 часа) и ИКД вводится каждые 1 -2 ч по 4 -6 ед (под контролем гликемии) + в/в капельно раствор Рингера.

Инсулинотерапия во время и после родов: ► 2. При плановом кесаревом сечении (оперировать с утра в первую очередь) и запланированном досрочном родоразрешении со стимуляцией женщина с утра не ест, ИПД не вводит. Вводится 50% от обычной дозы ИКД. Начинают в/в вводить 5 -10% глюкозу. Контроль сахаров каждые 1 -2 часа

Инсулинотерапия во время и после родов: ►В раннем послеоперационном периоде лучше всего вести больную на ИКД. ► Сразу после родов потребность в инсулине может снизиться в 2 -3 раза. Эта сниженная потребность в инсулине может сохраняться в течение 1 -2 -7 дней. На следующий день после родов доза инсулина должна быть снижена.

Инсулинотерапия во время и после родов: Как правило, через неделю после родов доза инсулина возвращается к той, которая была до беременности (необходим ежедневный 4 кратный контроль сахаров).

Инсулинотерапия во время и после родов: ► Ребенок (новорожденный) сразу после родов должен быть осмотрен педиатром-неонатологом. Определить сахар в крови, т. к. высок риск развития неонатальной гипогликемии. Если у ребенка сахар снижен, то начать введение глюкозы: 1 г сухого вещества на 1 кг массы тела ребенка в виде 10 -20% глюкозы.

►Каков риск развития СД 1 -го типа в течение жизни ? ►около 3 % – при СД 1 -го типа у матери ►около 5 % – при СД 1 -го типа у отца ►более 30 % – при СД 1 -го типа у обоих родителей

SD_i_khirurgia.ppt