87f042d6575e19cd2b24e89a3ba125b1.ppt
- Количество слайдов: 21
 Vannlatingsforstyrrelser etter hjerneslag en prospektiv studie Pettersen R, Wyller TB*, Stien R†, Saxby BK#, Haig Y, Nakstad PH§ *Geriatrisk avdeling UUS †Neurologisk avdeling UUS §Nevroradiologisk avdeling UUS #Cognitive Drug Research Ltd, Goring-on-Thames, UK 2/10 -07
Vannlatingsforstyrrelser etter hjerneslag en prospektiv studie Pettersen R, Wyller TB*, Stien R†, Saxby BK#, Haig Y, Nakstad PH§ *Geriatrisk avdeling UUS †Neurologisk avdeling UUS §Nevroradiologisk avdeling UUS #Cognitive Drug Research Ltd, Goring-on-Thames, UK 2/10 -07
 Hva vet vi? • • • Forekomst: opptil 60% i akuttfasen Ca. en tredjedel har fortsatt problemer etter 3 -6 mnd. Inkontinens er kartlagt mest – Kronisk fase: dobbelt så ofte inkontinens hos slagpasienter enn hos personer uten gjennomgått slag – Neg. psykososiale følger – Urininkontinens i tidlig fase etter slag en sterk negativ prognostisk faktor Brittain K Stroke 2000 er – er den mest robuste prediktor for dårlig funksjonsevne Meijer L et al. Clin Rehabil 2003 – Ingen effektiv behandling Thomas L et al. Cochrane Datab Syst Rev 2005
Hva vet vi? • • • Forekomst: opptil 60% i akuttfasen Ca. en tredjedel har fortsatt problemer etter 3 -6 mnd. Inkontinens er kartlagt mest – Kronisk fase: dobbelt så ofte inkontinens hos slagpasienter enn hos personer uten gjennomgått slag – Neg. psykososiale følger – Urininkontinens i tidlig fase etter slag en sterk negativ prognostisk faktor Brittain K Stroke 2000 er – er den mest robuste prediktor for dårlig funksjonsevne Meijer L et al. Clin Rehabil 2003 – Ingen effektiv behandling Thomas L et al. Cochrane Datab Syst Rev 2005
 Skjær i sjøen • Svært få studier har skilt mellom pre- eksisterende og direkte slagrelatert inkontinens • Noen urodynamiske resultater, mest retrospektive; prospektive resultater ikke entydig • Ingen kliniske data • Nesten ingen data på andre vannlatingsproblemer og deres ev. prognostiske betydning
Skjær i sjøen • Svært få studier har skilt mellom pre- eksisterende og direkte slagrelatert inkontinens • Noen urodynamiske resultater, mest retrospektive; prospektive resultater ikke entydig • Ingen kliniske data • Nesten ingen data på andre vannlatingsproblemer og deres ev. prognostiske betydning
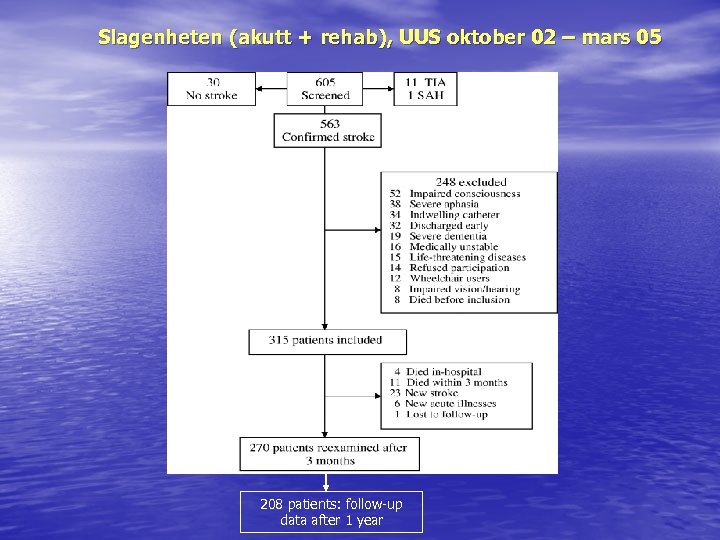 Slagenheten (akutt + rehab), UUS oktober 02 – mars 05 208 patients: follow-up data after 1 year
Slagenheten (akutt + rehab), UUS oktober 02 – mars 05 208 patients: follow-up data after 1 year
 URISTROKE- kohorten • 315 pasienter med klinisk sikker akutt slagdiagnose – Median alder 78 år, 53% kvinner – Våkne, klinisk stabile, i stand til å kommunisere • Omfattende kartlegging innen 10 dager etter sykdomsstart – – Komorbiditet pre-og poststroke kognitiv status Pre- og poststroke p. ADL, pre-stroke i. ADL Blæresymptomer pre-og poststroke • Metoder: • • Journalgjennomgang, OCSP, CT caput, medikamentbruk Pasientintervju m/Barthel retrospektiv Komparentintervju m/IQCODE og NEADL Barthel Index, 5 m gangtest, MMS, SINIS, klokketest, TMT-A Resturin, vannlatings-observasjonsskjema, miksjonsliste, urinanalyse Klassifisering av vannlatingssymptomer i henhold til ICS’ retningslinjer Pas. subjektive vurdering av nye symptomer
URISTROKE- kohorten • 315 pasienter med klinisk sikker akutt slagdiagnose – Median alder 78 år, 53% kvinner – Våkne, klinisk stabile, i stand til å kommunisere • Omfattende kartlegging innen 10 dager etter sykdomsstart – – Komorbiditet pre-og poststroke kognitiv status Pre- og poststroke p. ADL, pre-stroke i. ADL Blæresymptomer pre-og poststroke • Metoder: • • Journalgjennomgang, OCSP, CT caput, medikamentbruk Pasientintervju m/Barthel retrospektiv Komparentintervju m/IQCODE og NEADL Barthel Index, 5 m gangtest, MMS, SINIS, klokketest, TMT-A Resturin, vannlatings-observasjonsskjema, miksjonsliste, urinanalyse Klassifisering av vannlatingssymptomer i henhold til ICS’ retningslinjer Pas. subjektive vurdering av nye symptomer
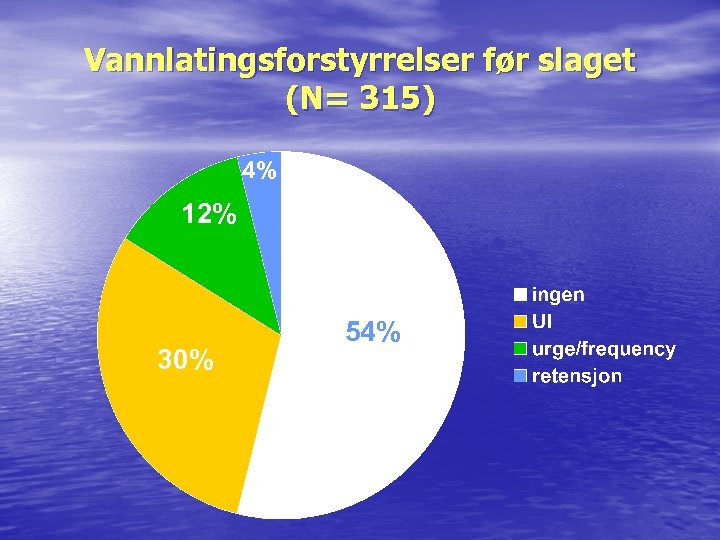 Vannlatingsforstyrrelser før slaget (N= 315) 4% 12% 30% 54%
Vannlatingsforstyrrelser før slaget (N= 315) 4% 12% 30% 54%
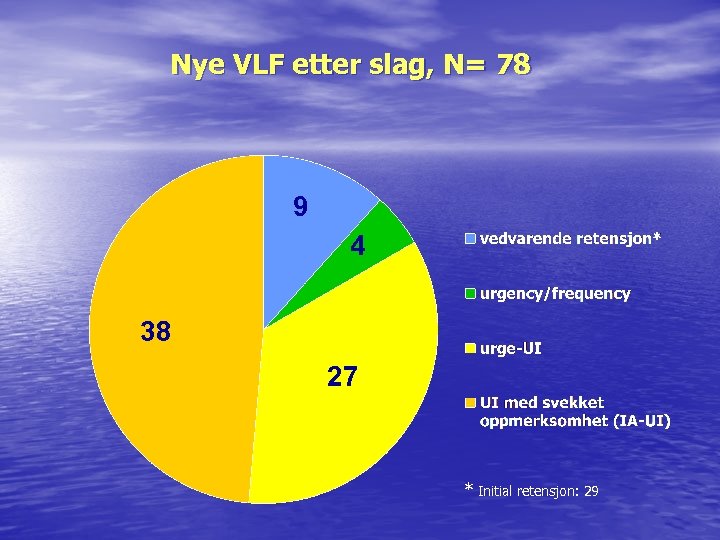 Nye VLF etter slag, N= 78 9 4 38 27 * Initial retensjon: 29
Nye VLF etter slag, N= 78 9 4 38 27 * Initial retensjon: 29
 315 patients with confirmed stroke 80 patients with pre-existing UI, no change 235 patients 170 cont Study I 235 p Study II 65 p Study III 235 p CDR substudy: 110 p 65 UI Study IV 185 p
315 patients with confirmed stroke 80 patients with pre-existing UI, no change 235 patients 170 cont Study I 235 p Study II 65 p Study III 235 p CDR substudy: 110 p 65 UI Study IV 185 p
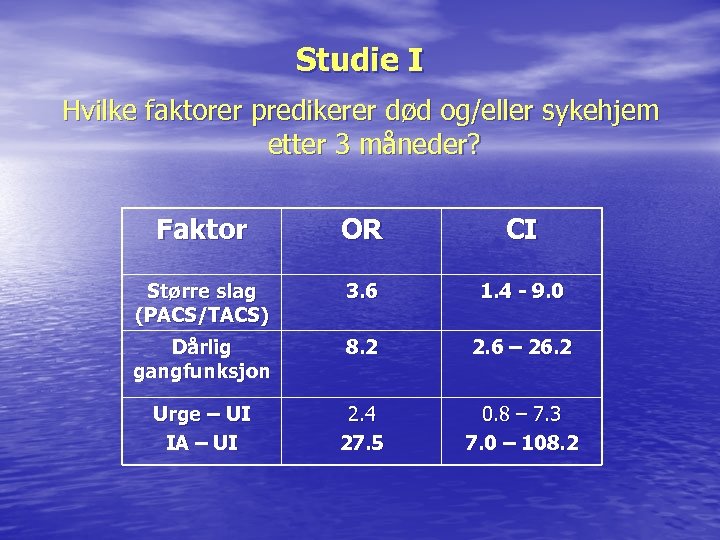 Studie I Hvilke faktorer predikerer død og/eller sykehjem etter 3 måneder? Faktor OR CI Større slag (PACS/TACS) 3. 6 1. 4 - 9. 0 Dårlig gangfunksjon 8. 2 2. 6 – 26. 2 Urge – UI IA – UI 2. 4 27. 5 0. 8 – 7. 3 7. 0 – 108. 2
Studie I Hvilke faktorer predikerer død og/eller sykehjem etter 3 måneder? Faktor OR CI Større slag (PACS/TACS) 3. 6 1. 4 - 9. 0 Dårlig gangfunksjon 8. 2 2. 6 – 26. 2 Urge – UI IA – UI 2. 4 27. 5 0. 8 – 7. 3 7. 0 – 108. 2
 Studie II Slagrelatert UI: kliniske trekk • 27 med klassiske urgesymptomer – Hyppig vannlating med sterk vannlatingstrang før lekkasje, full oppmerksomhet på problemet, føler seg brydd/plaget • 38 med delvis eller helt manglende oppmerksomhet på at blæren vil tømmes – 16 har (nesten) ingen forvarsel før de er våte, subjektivt lite plaget – 22 benekter at de har et nytt problem, kan forstå det etter grundig forklaring, men benekter igjen ved neste korsvei = anosognosi Urodynamisk u. s. hos 4 Alle hadde fasisk detrusor overaktivitet med sterk trang Urodynamisk u. s. hos 7 4 terminal detrusor overaktivitet, svak blærefølelse 2 normale, 1 med uretratrykk rundt 0 og kontinuerlig lekkasje. Ingen blærefølelse
Studie II Slagrelatert UI: kliniske trekk • 27 med klassiske urgesymptomer – Hyppig vannlating med sterk vannlatingstrang før lekkasje, full oppmerksomhet på problemet, føler seg brydd/plaget • 38 med delvis eller helt manglende oppmerksomhet på at blæren vil tømmes – 16 har (nesten) ingen forvarsel før de er våte, subjektivt lite plaget – 22 benekter at de har et nytt problem, kan forstå det etter grundig forklaring, men benekter igjen ved neste korsvei = anosognosi Urodynamisk u. s. hos 4 Alle hadde fasisk detrusor overaktivitet med sterk trang Urodynamisk u. s. hos 7 4 terminal detrusor overaktivitet, svak blærefølelse 2 normale, 1 med uretratrykk rundt 0 og kontinuerlig lekkasje. Ingen blærefølelse
 Studie II: forløp etter 1 år • Retensjon: kun 2 pasienter varige problemer • Kontinent: 12 av 170 døde (7%) 9 på sykehjem (5%) NS • Urge-UI: 1 av 27 død (4%) 3 på sykehjem (11%) 13 tørre • IA-UI: 13 av 38 døde (34%) 21 på sykehjem (84%) 2 tørre
Studie II: forløp etter 1 år • Retensjon: kun 2 pasienter varige problemer • Kontinent: 12 av 170 døde (7%) 9 på sykehjem (5%) NS • Urge-UI: 1 av 27 død (4%) 3 på sykehjem (11%) 13 tørre • IA-UI: 13 av 38 døde (34%) 21 på sykehjem (84%) 2 tørre
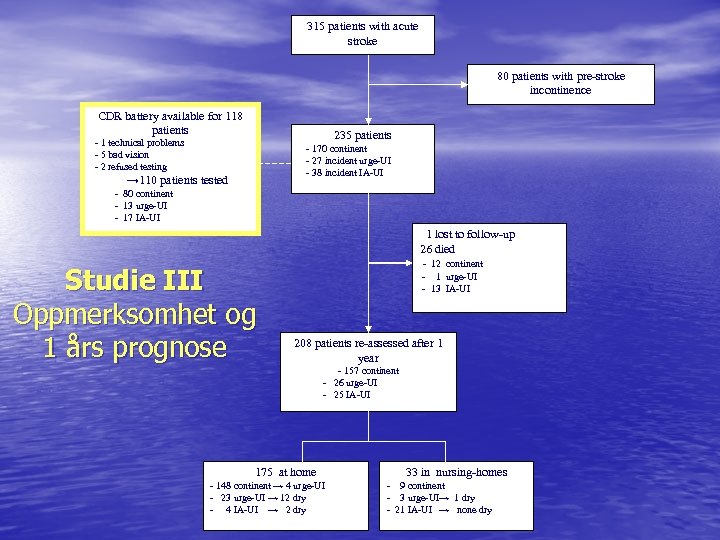 315 patients with acute stroke 80 patients with pre-stroke incontinence CDR battery available for 118 patients 235 patients - 1 technical problems - 5 bad vision - 2 refused testing - 170 continent - 27 incident urge-UI - 38 incident IA-UI → 110 patients tested - 80 continent - 13 urge-UI - 17 IA-UI 1 lost to follow-up 26 died Studie III Oppmerksomhet og 1 års prognose - 12 continent - 1 urge-UI - 13 IA-UI 208 patients re-assessed after 1 year - 157 continent - 26 urge-UI - 25 IA-UI 175 at home - 148 continent → 4 urge-UI - 23 urge-UI → 12 dry - 4 IA-UI → 2 dry 33 in nursing-homes - 9 continent - 3 urge-UI→ 1 dry - 21 IA-UI → none dry
315 patients with acute stroke 80 patients with pre-stroke incontinence CDR battery available for 118 patients 235 patients - 1 technical problems - 5 bad vision - 2 refused testing - 170 continent - 27 incident urge-UI - 38 incident IA-UI → 110 patients tested - 80 continent - 13 urge-UI - 17 IA-UI 1 lost to follow-up 26 died Studie III Oppmerksomhet og 1 års prognose - 12 continent - 1 urge-UI - 13 IA-UI 208 patients re-assessed after 1 year - 157 continent - 26 urge-UI - 25 IA-UI 175 at home - 148 continent → 4 urge-UI - 23 urge-UI → 12 dry - 4 IA-UI → 2 dry 33 in nursing-homes - 9 continent - 3 urge-UI→ 1 dry - 21 IA-UI → none dry
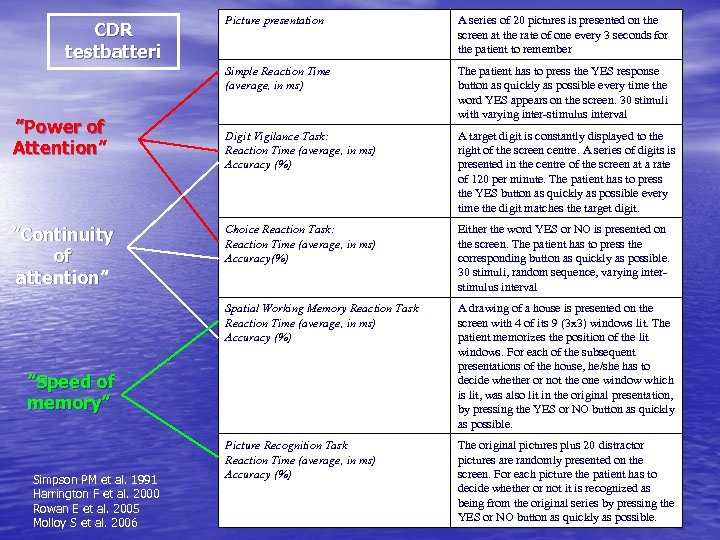 ”Continuity of attention” A series of 20 pictures is presented on the screen at the rate of one every 3 seconds for the patient to remember The patient has to press the YES response button as quickly as possible every time the word YES appears on the screen. 30 stimuli with varying inter-stimulus interval Digit Vigilance Task: Reaction Time (average, in ms) Accuracy (%) A target digit is constantly displayed to the right of the screen centre. A series of digits is presented in the centre of the screen at a rate of 120 per minute. The patient has to press the YES button as quickly as possible every time the digit matches the target digit. Choice Reaction Task: Reaction Time (average, in ms) Accuracy(%) Either the word YES or NO is presented on the screen. The patient has to press the corresponding button as quickly as possible. 30 stimuli, random sequence, varying interstimulus interval Spatial Working Memory Reaction Task Reaction Time (average, in ms) Accuracy (%) ”Power of Attention” Picture presentation Simple Reaction Time (average, in ms) CDR testbatteri A drawing of a house is presented on the screen with 4 of its 9 (3 x 3) windows lit. The patient memorizes the position of the lit windows. For each of the subsequent presentations of the house, he/she has to decide whether or not the one window which is lit, was also lit in the original presentation, by pressing the YES or NO button as quickly as possible. Picture Recognition Task Reaction Time (average, in ms) Accuracy (%) The original pictures plus 20 distractor pictures are randomly presented on the screen. For each picture the patient has to decide whether or not it is recognized as being from the original series by pressing the YES or NO button as quickly as possible. ”Speed of memory” Simpson PM et al. 1991 Harrington F et al. 2000 Rowan E et al. 2005 Molloy S et al. 2006
”Continuity of attention” A series of 20 pictures is presented on the screen at the rate of one every 3 seconds for the patient to remember The patient has to press the YES response button as quickly as possible every time the word YES appears on the screen. 30 stimuli with varying inter-stimulus interval Digit Vigilance Task: Reaction Time (average, in ms) Accuracy (%) A target digit is constantly displayed to the right of the screen centre. A series of digits is presented in the centre of the screen at a rate of 120 per minute. The patient has to press the YES button as quickly as possible every time the digit matches the target digit. Choice Reaction Task: Reaction Time (average, in ms) Accuracy(%) Either the word YES or NO is presented on the screen. The patient has to press the corresponding button as quickly as possible. 30 stimuli, random sequence, varying interstimulus interval Spatial Working Memory Reaction Task Reaction Time (average, in ms) Accuracy (%) ”Power of Attention” Picture presentation Simple Reaction Time (average, in ms) CDR testbatteri A drawing of a house is presented on the screen with 4 of its 9 (3 x 3) windows lit. The patient memorizes the position of the lit windows. For each of the subsequent presentations of the house, he/she has to decide whether or not the one window which is lit, was also lit in the original presentation, by pressing the YES or NO button as quickly as possible. Picture Recognition Task Reaction Time (average, in ms) Accuracy (%) The original pictures plus 20 distractor pictures are randomly presented on the screen. For each picture the patient has to decide whether or not it is recognized as being from the original series by pressing the YES or NO button as quickly as possible. ”Speed of memory” Simpson PM et al. 1991 Harrington F et al. 2000 Rowan E et al. 2005 Molloy S et al. 2006
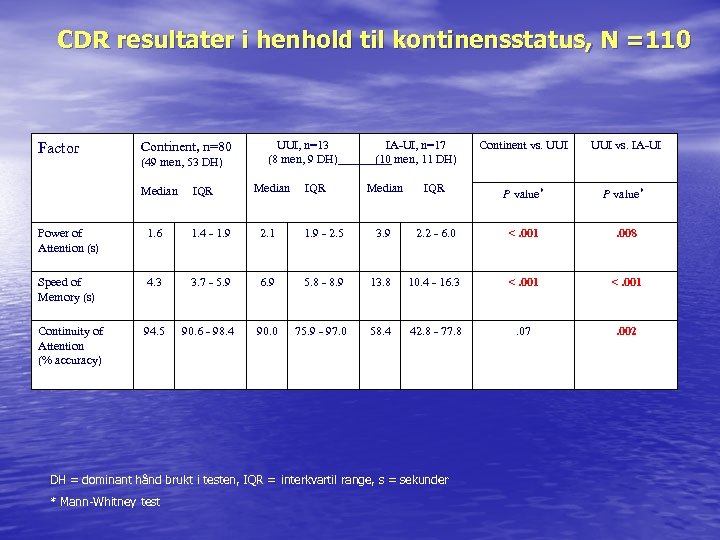 CDR resultater i henhold til kontinensstatus, N =110 Factor Continent, n=80 (49 men, 53 DH) Median IQR UUI, n=13 (8 men, 9 DH) Median IQR IA-UI, n=17 (10 men, 11 DH) Continent vs. UUI vs. IA-UI Median IQR P value* Power of Attention (s) 1. 6 1. 4 - 1. 9 2. 1 1. 9 - 2. 5 3. 9 2. 2 - 6. 0 <. 001 . 008 Speed of Memory (s) 4. 3 3. 7 - 5. 9 6. 9 5. 8 - 8. 9 13. 8 10. 4 - 16. 3 <. 001 Continuity of Attention (% accuracy) 94. 5 90. 6 - 98. 4 90. 0 75. 9 - 97. 0 58. 4 42. 8 - 77. 8 . 07 . 002 DH = dominant hånd brukt i testen, IQR = interkvartil range, s = sekunder * Mann-Whitney test
CDR resultater i henhold til kontinensstatus, N =110 Factor Continent, n=80 (49 men, 53 DH) Median IQR UUI, n=13 (8 men, 9 DH) Median IQR IA-UI, n=17 (10 men, 11 DH) Continent vs. UUI vs. IA-UI Median IQR P value* Power of Attention (s) 1. 6 1. 4 - 1. 9 2. 1 1. 9 - 2. 5 3. 9 2. 2 - 6. 0 <. 001 . 008 Speed of Memory (s) 4. 3 3. 7 - 5. 9 6. 9 5. 8 - 8. 9 13. 8 10. 4 - 16. 3 <. 001 Continuity of Attention (% accuracy) 94. 5 90. 6 - 98. 4 90. 0 75. 9 - 97. 0 58. 4 42. 8 - 77. 8 . 07 . 002 DH = dominant hånd brukt i testen, IQR = interkvartil range, s = sekunder * Mann-Whitney test
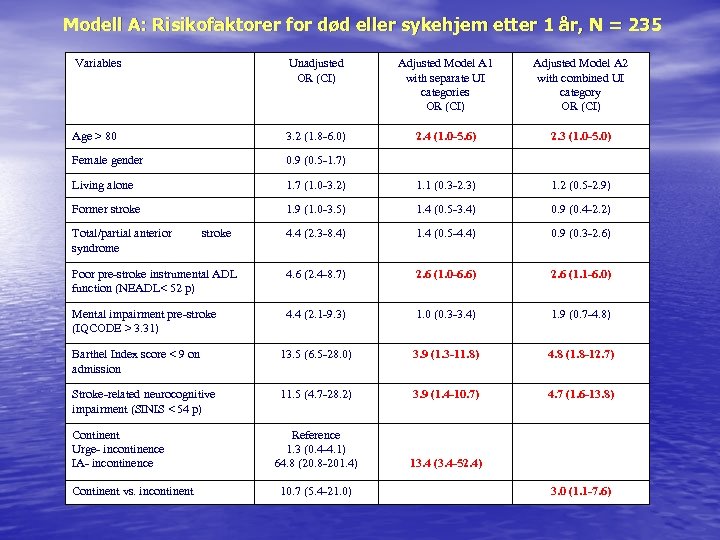 Modell A: Risikofaktorer for død eller sykehjem etter 1 år, N = 235 Variables Unadjusted OR (CI) Adjusted Model A 1 with separate UI categories OR (CI) Adjusted Model A 2 with combined UI category OR (CI) Age > 80 3. 2 (1. 8 -6. 0) 2. 4 (1. 0 -5. 6) 2. 3 (1. 0 -5. 0) Female gender 0. 9 (0. 5 -1. 7) Living alone 1. 7 (1. 0 -3. 2) 1. 1 (0. 3 -2. 3) 1. 2 (0. 5 -2. 9) Former stroke 1. 9 (1. 0 -3. 5) 1. 4 (0. 5 -3. 4) 0. 9 (0. 4 -2. 2) 4. 4 (2. 3 -8. 4) 1. 4 (0. 5 -4. 4) 0. 9 (0. 3 -2. 6) Poor pre-stroke instrumental ADL function (NEADL< 52 p) 4. 6 (2. 4 -8. 7) 2. 6 (1. 0 -6. 6) 2. 6 (1. 1 -6. 0) Mental impairment pre-stroke (IQCODE > 3. 31) 4. 4 (2. 1 -9. 3) 1. 0 (0. 3 -3. 4) 1. 9 (0. 7 -4. 8) Barthel Index score < 9 on admission 13. 5 (6. 5 -28. 0) 3. 9 (1. 3 -11. 8) 4. 8 (1. 8 -12. 7) Stroke-related neurocognitive impairment (SINIS < 54 p) 11. 5 (4. 7 -28. 2) 3. 9 (1. 4 -10. 7) 4. 7 (1. 6 -13. 8) Reference 1. 3 (0. 4 -4. 1) 64. 8 (20. 8 -201. 4) 13. 4 (3. 4 -52. 4) Total/partial anterior syndrome Continent Urge- incontinence IA- incontinence Continent vs. incontinent stroke 10. 7 (5. 4 -21. 0) 3. 0 (1. 1 -7. 6)
Modell A: Risikofaktorer for død eller sykehjem etter 1 år, N = 235 Variables Unadjusted OR (CI) Adjusted Model A 1 with separate UI categories OR (CI) Adjusted Model A 2 with combined UI category OR (CI) Age > 80 3. 2 (1. 8 -6. 0) 2. 4 (1. 0 -5. 6) 2. 3 (1. 0 -5. 0) Female gender 0. 9 (0. 5 -1. 7) Living alone 1. 7 (1. 0 -3. 2) 1. 1 (0. 3 -2. 3) 1. 2 (0. 5 -2. 9) Former stroke 1. 9 (1. 0 -3. 5) 1. 4 (0. 5 -3. 4) 0. 9 (0. 4 -2. 2) 4. 4 (2. 3 -8. 4) 1. 4 (0. 5 -4. 4) 0. 9 (0. 3 -2. 6) Poor pre-stroke instrumental ADL function (NEADL< 52 p) 4. 6 (2. 4 -8. 7) 2. 6 (1. 0 -6. 6) 2. 6 (1. 1 -6. 0) Mental impairment pre-stroke (IQCODE > 3. 31) 4. 4 (2. 1 -9. 3) 1. 0 (0. 3 -3. 4) 1. 9 (0. 7 -4. 8) Barthel Index score < 9 on admission 13. 5 (6. 5 -28. 0) 3. 9 (1. 3 -11. 8) 4. 8 (1. 8 -12. 7) Stroke-related neurocognitive impairment (SINIS < 54 p) 11. 5 (4. 7 -28. 2) 3. 9 (1. 4 -10. 7) 4. 7 (1. 6 -13. 8) Reference 1. 3 (0. 4 -4. 1) 64. 8 (20. 8 -201. 4) 13. 4 (3. 4 -52. 4) Total/partial anterior syndrome Continent Urge- incontinence IA- incontinence Continent vs. incontinent stroke 10. 7 (5. 4 -21. 0) 3. 0 (1. 1 -7. 6)
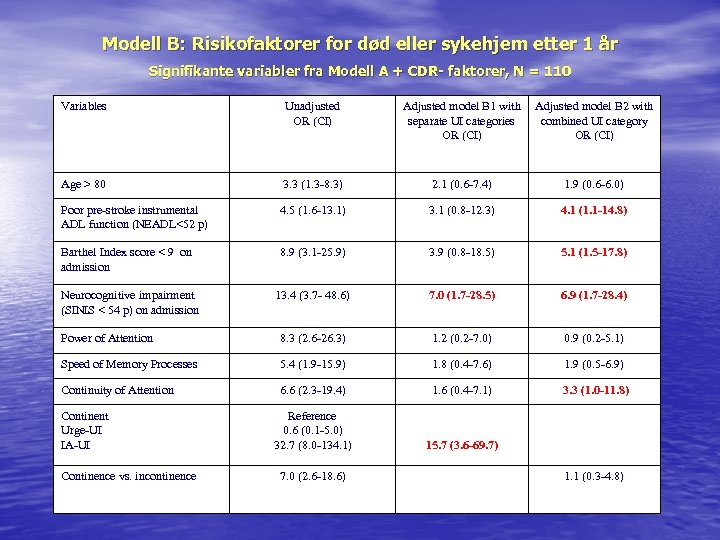 Modell B: Risikofaktorer for død eller sykehjem etter 1 år Signifikante variabler fra Modell A + CDR- faktorer, N = 110 Variables Unadjusted OR (CI) Adjusted model B 1 with separate UI categories OR (CI) Adjusted model B 2 with combined UI category OR (CI) Age > 80 3. 3 (1. 3 -8. 3) 2. 1 (0. 6 -7. 4) 1. 9 (0. 6 -6. 0) Poor pre-stroke instrumental ADL function (NEADL<52 p) 4. 5 (1. 6 -13. 1) 3. 1 (0. 8 -12. 3) 4. 1 (1. 1 -14. 8) Barthel Index score < 9 on admission 8. 9 (3. 1 -25. 9) 3. 9 (0. 8 -18. 5) 5. 1 (1. 5 -17. 8) 13. 4 (3. 7 - 48. 6) 7. 0 (1. 7 -28. 5) 6. 9 (1. 7 -28. 4) Power of Attention 8. 3 (2. 6 -26. 3) 1. 2 (0. 2 -7. 0) 0. 9 (0. 2 -5. 1) Speed of Memory Processes 5. 4 (1. 9 -15. 9) 1. 8 (0. 4 -7. 6) 1. 9 (0. 5 -6. 9) Continuity of Attention 6. 6 (2. 3 -19. 4) 1. 6 (0. 4 -7. 1) 3. 3 (1. 0 -11. 8) Reference 0. 6 (0. 1 -5. 0) 32. 7 (8. 0 -134. 1) 15. 7 (3. 6 -69. 7) Neurocognitive impairment (SINIS < 54 p) on admission Continent Urge-UI IA-UI Continence vs. incontinence 7. 0 (2. 6 -18. 6) 1. 1 (0. 3 -4. 8)
Modell B: Risikofaktorer for død eller sykehjem etter 1 år Signifikante variabler fra Modell A + CDR- faktorer, N = 110 Variables Unadjusted OR (CI) Adjusted model B 1 with separate UI categories OR (CI) Adjusted model B 2 with combined UI category OR (CI) Age > 80 3. 3 (1. 3 -8. 3) 2. 1 (0. 6 -7. 4) 1. 9 (0. 6 -6. 0) Poor pre-stroke instrumental ADL function (NEADL<52 p) 4. 5 (1. 6 -13. 1) 3. 1 (0. 8 -12. 3) 4. 1 (1. 1 -14. 8) Barthel Index score < 9 on admission 8. 9 (3. 1 -25. 9) 3. 9 (0. 8 -18. 5) 5. 1 (1. 5 -17. 8) 13. 4 (3. 7 - 48. 6) 7. 0 (1. 7 -28. 5) 6. 9 (1. 7 -28. 4) Power of Attention 8. 3 (2. 6 -26. 3) 1. 2 (0. 2 -7. 0) 0. 9 (0. 2 -5. 1) Speed of Memory Processes 5. 4 (1. 9 -15. 9) 1. 8 (0. 4 -7. 6) 1. 9 (0. 5 -6. 9) Continuity of Attention 6. 6 (2. 3 -19. 4) 1. 6 (0. 4 -7. 1) 3. 3 (1. 0 -11. 8) Reference 0. 6 (0. 1 -5. 0) 32. 7 (8. 0 -134. 1) 15. 7 (3. 6 -69. 7) Neurocognitive impairment (SINIS < 54 p) on admission Continent Urge-UI IA-UI Continence vs. incontinence 7. 0 (2. 6 -18. 6) 1. 1 (0. 3 -4. 8)
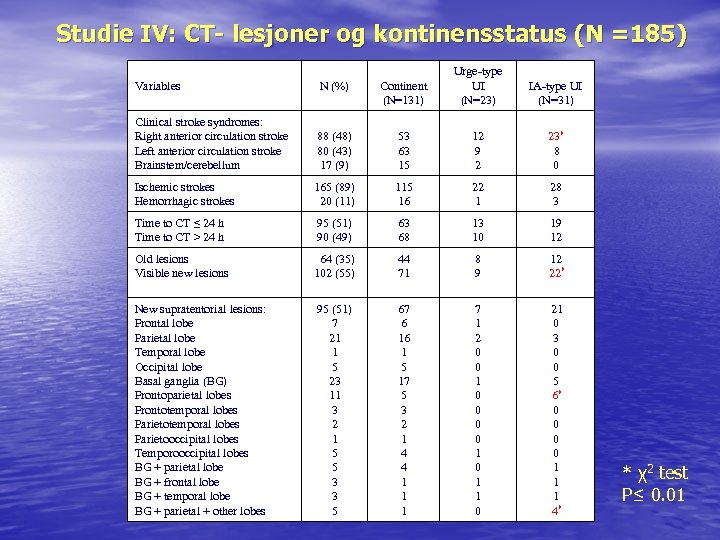 Studie IV: CT- lesjoner og kontinensstatus (N =185) Variables N (%) Continent (N=131) Urge-type UI (N=23) Clinical stroke syndromes: Right anterior circulation stroke Left anterior circulation stroke Brainstem/cerebellum 88 (48) 80 (43) 17 (9) 53 63 15 12 9 2 23* 8 0 Ischemic strokes Hemorrhagic strokes 165 (89) 20 (11) 115 16 22 1 28 3 Time to CT ≤ 24 h Time to CT > 24 h 95 (51) 90 (49) 63 68 13 10 19 12 Old lesions Visible new lesions 64 (35) 102 (55) 44 71 8 9 12 22* New supratentorial lesions: Frontal lobe Parietal lobe Temporal lobe Occipital lobe Basal ganglia (BG) Frontoparietal lobes Frontotemporal lobes Parietooccipital lobes Temporooccipital lobes BG + parietal lobe BG + frontal lobe BG + temporal lobe BG + parietal + other lobes 95 (51) 7 21 1 5 23 11 3 2 1 5 5 3 3 5 67 6 16 1 5 17 5 3 2 1 4 4 1 1 1 7 1 2 0 0 1 0 1 1 0 21 0 3 0 0 5 6* 0 0 1 1 1 4* IA-type UI (N=31) * χ2 test P≤ 0. 01
Studie IV: CT- lesjoner og kontinensstatus (N =185) Variables N (%) Continent (N=131) Urge-type UI (N=23) Clinical stroke syndromes: Right anterior circulation stroke Left anterior circulation stroke Brainstem/cerebellum 88 (48) 80 (43) 17 (9) 53 63 15 12 9 2 23* 8 0 Ischemic strokes Hemorrhagic strokes 165 (89) 20 (11) 115 16 22 1 28 3 Time to CT ≤ 24 h Time to CT > 24 h 95 (51) 90 (49) 63 68 13 10 19 12 Old lesions Visible new lesions 64 (35) 102 (55) 44 71 8 9 12 22* New supratentorial lesions: Frontal lobe Parietal lobe Temporal lobe Occipital lobe Basal ganglia (BG) Frontoparietal lobes Frontotemporal lobes Parietooccipital lobes Temporooccipital lobes BG + parietal lobe BG + frontal lobe BG + temporal lobe BG + parietal + other lobes 95 (51) 7 21 1 5 23 11 3 2 1 5 5 3 3 5 67 6 16 1 5 17 5 3 2 1 4 4 1 1 1 7 1 2 0 0 1 0 1 1 0 21 0 3 0 0 5 6* 0 0 1 1 1 4* IA-type UI (N=31) * χ2 test P≤ 0. 01
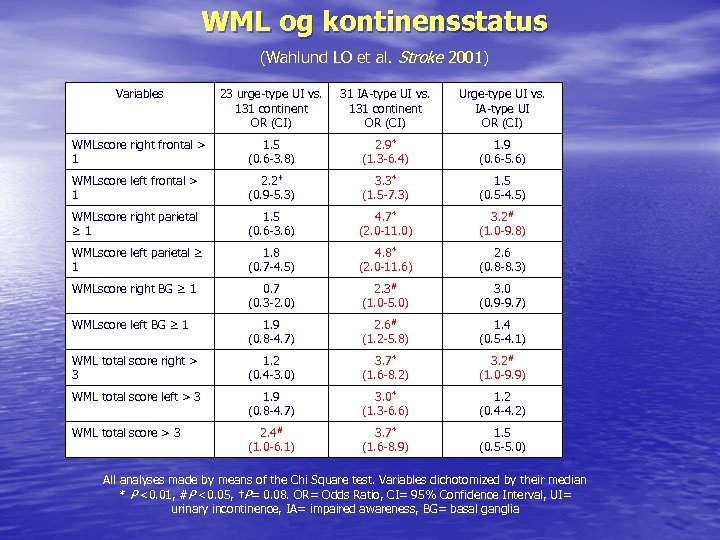 WML og kontinensstatus (Wahlund LO et al. Stroke 2001) Variables 23 urge-type UI vs. 131 continent OR (CI) 31 IA-type UI vs. 131 continent OR (CI) Urge-type UI vs. IA-type UI OR (CI) WMLscore right frontal > 1 1. 5 (0. 6 -3. 8) 2. 9* (1. 3 -6. 4) 1. 9 (0. 6 -5. 6) WMLscore left frontal > 1 2. 2† (0. 9 -5. 3) 3. 3* (1. 5 -7. 3) 1. 5 (0. 5 -4. 5) WMLscore right parietal ≥ 1 1. 5 (0. 6 -3. 6) 4. 7* (2. 0 -11. 0) 3. 2# (1. 0 -9. 8) WMLscore left parietal ≥ 1 1. 8 (0. 7 -4. 5) 4. 8* (2. 0 -11. 6) 2. 6 (0. 8 -8. 3) WMLscore right BG ≥ 1 0. 7 (0. 3 -2. 0) 2. 3# (1. 0 -5. 0) 3. 0 (0. 9 -9. 7) WMLscore left BG ≥ 1 1. 9 (0. 8 -4. 7) 2. 6# (1. 2 -5. 8) 1. 4 (0. 5 -4. 1) WML total score right > 3 1. 2 (0. 4 -3. 0) 3. 7* (1. 6 -8. 2) 3. 2# (1. 0 -9. 9) WML total score left > 3 1. 9 (0. 8 -4. 7) 3. 0* (1. 3 -6. 6) 1. 2 (0. 4 -4. 2) WML total score > 3 2. 4# (1. 0 -6. 1) 3. 7* (1. 6 -8. 9) 1. 5 (0. 5 -5. 0) All analyses made by means of the Chi Square test. Variables dichotomized by their median * P <0. 01, #P <0. 05, †P= 0. 08. OR= Odds Ratio, CI= 95% Confidence Interval, UI= urinary incontinence, IA= impaired awareness, BG= basal ganglia
WML og kontinensstatus (Wahlund LO et al. Stroke 2001) Variables 23 urge-type UI vs. 131 continent OR (CI) 31 IA-type UI vs. 131 continent OR (CI) Urge-type UI vs. IA-type UI OR (CI) WMLscore right frontal > 1 1. 5 (0. 6 -3. 8) 2. 9* (1. 3 -6. 4) 1. 9 (0. 6 -5. 6) WMLscore left frontal > 1 2. 2† (0. 9 -5. 3) 3. 3* (1. 5 -7. 3) 1. 5 (0. 5 -4. 5) WMLscore right parietal ≥ 1 1. 5 (0. 6 -3. 6) 4. 7* (2. 0 -11. 0) 3. 2# (1. 0 -9. 8) WMLscore left parietal ≥ 1 1. 8 (0. 7 -4. 5) 4. 8* (2. 0 -11. 6) 2. 6 (0. 8 -8. 3) WMLscore right BG ≥ 1 0. 7 (0. 3 -2. 0) 2. 3# (1. 0 -5. 0) 3. 0 (0. 9 -9. 7) WMLscore left BG ≥ 1 1. 9 (0. 8 -4. 7) 2. 6# (1. 2 -5. 8) 1. 4 (0. 5 -4. 1) WML total score right > 3 1. 2 (0. 4 -3. 0) 3. 7* (1. 6 -8. 2) 3. 2# (1. 0 -9. 9) WML total score left > 3 1. 9 (0. 8 -4. 7) 3. 0* (1. 3 -6. 6) 1. 2 (0. 4 -4. 2) WML total score > 3 2. 4# (1. 0 -6. 1) 3. 7* (1. 6 -8. 9) 1. 5 (0. 5 -5. 0) All analyses made by means of the Chi Square test. Variables dichotomized by their median * P <0. 01, #P <0. 05, †P= 0. 08. OR= Odds Ratio, CI= 95% Confidence Interval, UI= urinary incontinence, IA= impaired awareness, BG= basal ganglia
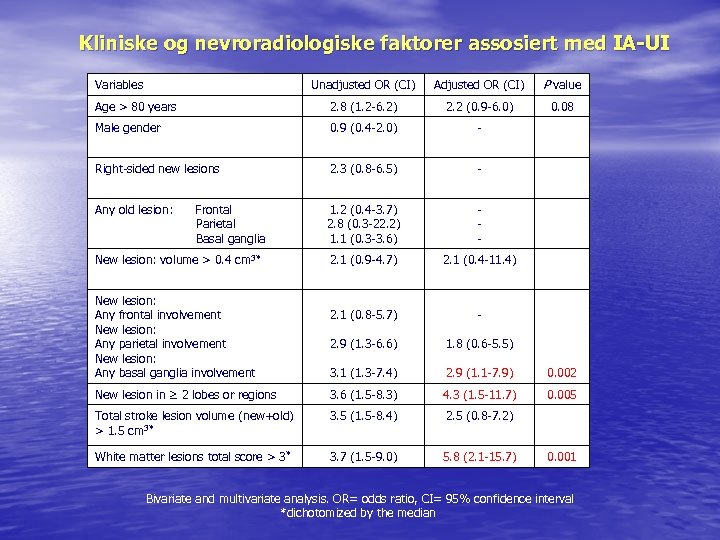 Kliniske og nevroradiologiske faktorer assosiert med IA-UI Unadjusted OR (CI) Adjusted OR (CI) P value Age > 80 years 2. 8 (1. 2 -6. 2) 2. 2 (0. 9 -6. 0) 0. 08 Male gender 0. 9 (0. 4 -2. 0) - Right-sided new lesions 2. 3 (0. 8 -6. 5) - Any old lesion: 1. 2 (0. 4 -3. 7) 2. 8 (0. 3 -22. 2) 1. 1 (0. 3 -3. 6) - 2. 1 (0. 9 -4. 7) 2. 1 (0. 4 -11. 4) 2. 1 (0. 8 -5. 7) - 2. 9 (1. 3 -6. 6) 1. 8 (0. 6 -5. 5) 3. 1 (1. 3 -7. 4) 2. 9 (1. 1 -7. 9) 0. 002 New lesion in ≥ 2 lobes or regions 3. 6 (1. 5 -8. 3) 4. 3 (1. 5 -11. 7) 0. 005 Total stroke lesion volume (new+old) > 1. 5 cm 3* 3. 5 (1. 5 -8. 4) 2. 5 (0. 8 -7. 2) White matter lesions total score > 3 * 3. 7 (1. 5 -9. 0) 5. 8 (2. 1 -15. 7) Variables Frontal Parietal Basal ganglia New lesion: volume > 0. 4 cm 3* New lesion: Any frontal involvement New lesion: Any parietal involvement New lesion: Any basal ganglia involvement 0. 001 Bivariate and multivariate analysis. OR= odds ratio, CI= 95% confidence interval *dichotomized by the median
Kliniske og nevroradiologiske faktorer assosiert med IA-UI Unadjusted OR (CI) Adjusted OR (CI) P value Age > 80 years 2. 8 (1. 2 -6. 2) 2. 2 (0. 9 -6. 0) 0. 08 Male gender 0. 9 (0. 4 -2. 0) - Right-sided new lesions 2. 3 (0. 8 -6. 5) - Any old lesion: 1. 2 (0. 4 -3. 7) 2. 8 (0. 3 -22. 2) 1. 1 (0. 3 -3. 6) - 2. 1 (0. 9 -4. 7) 2. 1 (0. 4 -11. 4) 2. 1 (0. 8 -5. 7) - 2. 9 (1. 3 -6. 6) 1. 8 (0. 6 -5. 5) 3. 1 (1. 3 -7. 4) 2. 9 (1. 1 -7. 9) 0. 002 New lesion in ≥ 2 lobes or regions 3. 6 (1. 5 -8. 3) 4. 3 (1. 5 -11. 7) 0. 005 Total stroke lesion volume (new+old) > 1. 5 cm 3* 3. 5 (1. 5 -8. 4) 2. 5 (0. 8 -7. 2) White matter lesions total score > 3 * 3. 7 (1. 5 -9. 0) 5. 8 (2. 1 -15. 7) Variables Frontal Parietal Basal ganglia New lesion: volume > 0. 4 cm 3* New lesion: Any frontal involvement New lesion: Any parietal involvement New lesion: Any basal ganglia involvement 0. 001 Bivariate and multivariate analysis. OR= odds ratio, CI= 95% confidence interval *dichotomized by the median
 Konklusjoner • Det finnes to kliniske UI typer etter slag, urge-UI og UI med svekket oppmerksomhet (IA-UI) • Oppmerksomheten er enten nedsatt eller mangler helt (anosognosi) • Bare IA-UI er sterkt assosiert med dårlig prognose • Inkontinente pasienter reagerer langsommere enn kontinente, men IA-UI pasienter er dårligst • Pasienter med IA-UI har mer omfattende cerebrovaskulær skade, både kortikalt og subkortikalt, sammenlignet med kontinente og urge-pasienter • De oppviser derfor større svikt i eksekutive funksjoner • Tidlig, intensiv og blærefokusert trening kan være en mulig behandlingsform hos inkontinente pasienter som forstår sitt nye symptom
Konklusjoner • Det finnes to kliniske UI typer etter slag, urge-UI og UI med svekket oppmerksomhet (IA-UI) • Oppmerksomheten er enten nedsatt eller mangler helt (anosognosi) • Bare IA-UI er sterkt assosiert med dårlig prognose • Inkontinente pasienter reagerer langsommere enn kontinente, men IA-UI pasienter er dårligst • Pasienter med IA-UI har mer omfattende cerebrovaskulær skade, både kortikalt og subkortikalt, sammenlignet med kontinente og urge-pasienter • De oppviser derfor større svikt i eksekutive funksjoner • Tidlig, intensiv og blærefokusert trening kan være en mulig behandlingsform hos inkontinente pasienter som forstår sitt nye symptom
 TAKK FOR OPPMERKSOMHETEN !
TAKK FOR OPPMERKSOMHETEN !


