b18d96a38a29a02ec89568e17f47f8f2.ppt
- Количество слайдов: 43

Vaccinatie: algemene begrippen en focus op HPV Prof. dr. Pierre Van Damme Centrum voor de Evaluatie van Vaccinaties Referentiecentrum Wereldgezondheidsorganisatie Universiteit Antwerpen

inhoud • Wat is typisch in verband met vaccinatie? - Vaccin = vaccinatie • • Wat zijn de drijfveren voor de vaccinatie? Wat zijn de uitdagingen? Welke lessen kunnen we trekken uit het verleden? Reflecties

Bij de geboorte gaan zuigelingen over van een toestand van relatieve steriele omgeving in een wereld vol virussen en bacteriën. . .

Soorten micro-organismen Darmbacteriën Mazelen, Kinkhoest, HBV, HPV HIV/Aids Ebola

Wat is een preventief vaccin? ø Biologisch product ø Doel - preventieve bescherming opbouwen tegen infectieziekten bij gezonde personen, • dmv een onomkeerbaar immunologisch antwoord • en door zelf het tijdstip van blootstelling te kiezen • en de dosis - levenslange bescherming bieden, indien mogelijk - zichzelf overbodig maken, op termijn • eradicatie

Wat is nodig voor bescherming tegen infectieziekten? ø Antistoffen? - Beschermende titer? ø T-cellen? - Antwoord? ø Geheugensysteem van B- en T-cellen?

Immuunsysteem met geheugen Once is chance, Twice is coincidence, Three times is enemy action Once is chance, Twice is enemy action The immune system

Vaccinatie is … • Versterking van het Immuunsysteem • Op een specifieke wijze • Op een snelle wijze • Met een geheugen-mechanisme

Uitgeroeid in 1978! Uniek in de geschiedenis van de geneeskunde!

Waarom vaccineren: ernst van de infectieziekte

Preventieve vaccins zijn verschillend van elke andere curatieve interventie • Doelgroep zijn gezonde mensen • We vertrekken niet van een klachten- of van een symptomenmodel • Potentieel indijken van een infectieziekte - -eradicatie/eliminatie • Toegvoegde waarde van de groepsimmuniteit • Vaak een onzichtbare bescherming voor iets dat evt zou kunnen optreden, nu of later!
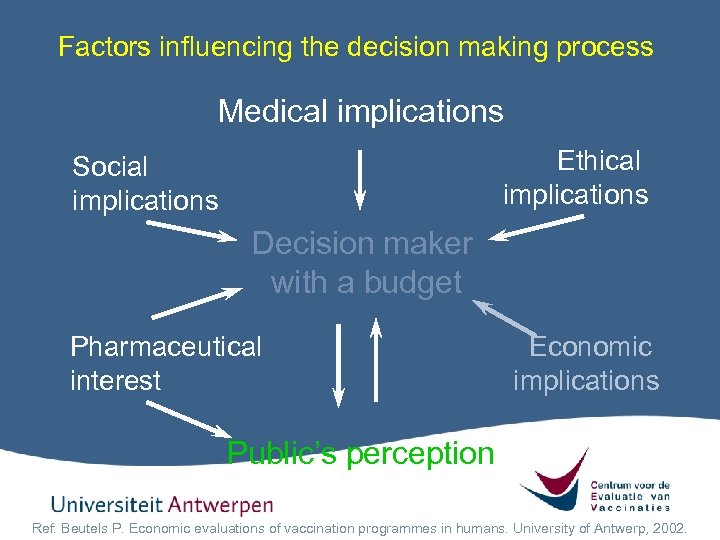
Factors influencing the decision making process Medical implications Ethical implications Social implications Decision maker with a budget Pharmaceutical interest Economic implications Public’s perception Ref: Beutels P. Economic evaluations of vaccination programmes in humans. University of Antwerp, 2002.

Key drivers for introducing new vaccines Epidemiological § § § Disease burden Age-specific incidence, prevalence Transmission rate Economic § § Economic burden of disease Attractiveness compared to other health care interventions Programmatic § § Existing schedules Co-administration Availability of free seats in existing schedules Existing delivery structures Subjectivity/emotional § § § Perception Political will CFR

Lessen uit andere vaccin-introductie Hepatitis B vaccinatie • Introductie in 1982 - Rsiciogroepen-vaccinatie • • MSM gezondheidswerkers Bepaalde cat. patiëten Kindern van HBs. Ag zwangeren minimaal volksgezondheidseffect • Wel een individueel effect • Introductie universeel in 1999

Adolescents and students • Large cohort in Europe - > 50 million people (25 EU) • Very mobile, dynamic, … • In between two other cohorts - Droplet or aerosol infections • A lot of contacts within their cohorts (STI!) • Could block further spreading if well protected! • Could spread disease easily and rapidly if not protected!

Adolescenten zijn … Zoals hun PC-spelletjes!

Adolescenten • The generatie van - computers - X-box - Play-station • En als we ze meer draagbaar willen, • PSP • I-pod • Game-boy (girl? ) - Allemaal spelletjes erg vatbaar voor virussen!

Adolescenten zijn … Zoals hun PC-spelletjes! Vatbaar voor infecties…

HPV prevalence data (lit. data) • Industrialized countries, - adolescent girls (12 -20 y) - 13 -38% HPV positive based on pap smear, serology, self sampling techniques - Types: 16/18: 6 -20% • Auvinen et al (EUSUHM 2005) - Student population (<23 y. >): HPV prevalence: 33% - Of the HPV-DNA pos women: 85% pos for HR-HPV type

European Union for School and University Health and Medicine, Croatia 2005 • Tomac V et al, Croatia: - secondary school students (11 -17 y. ) - 48% sexual active (a. f. i. : 14 -16 y. ) • Povasec M et al, Croatia: - Secondary school students (12 -14 y. ) - 39% boys, 24% girls is sexually active • Pinter B et al, Slovenia: - Secondary school population (12 -14 y. ) - 1°gr: 23% sexually active / 3 rd gr: 53% - Decreasing a. f. i. (age at first intercourse)
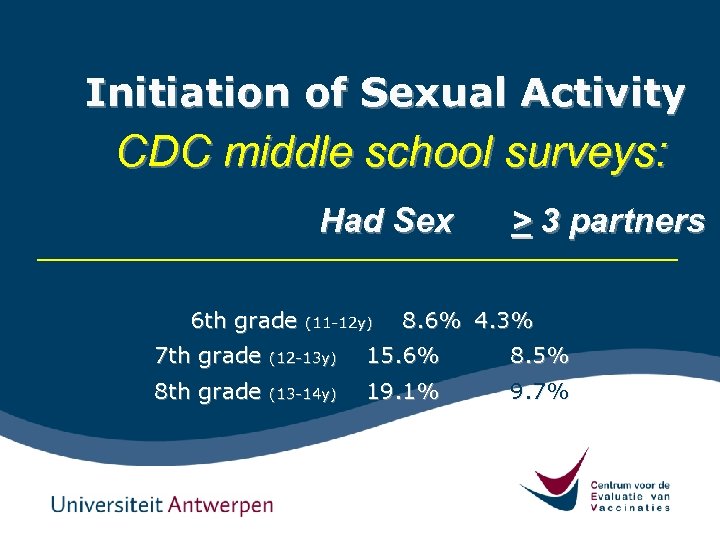
Initiation of Sexual Activity CDC middle school surveys: Had Sex 6 th grade (11 -12 y) > 3 partners 8. 6% 4. 3% 7 th grade (12 -13 y) 15. 6% 8. 5% 8 th grade (13 -14 y) 19. 1% 9. 7%

• Gegevens illustreren het blootstellingsrisico • Leeftijd bij eerste seksueel contact = erg belangrijk risicofactor voor HPV (Kahn et al, 2002) • Evolutie naar jongere leeftijd voor seksueel contact • Dit heeft implicaties voor de leeftijd van de gerichte HPVvaccinatie! - Pre-adolescenten / adolescenten • Dit heeft implicaties voor de uitvoering van de vaccinaties en voor de haalbaarheid

Programmatorische aspecten • Is het haalbaar om adolescenten te vaccineren? • Via scholen en HA, …: 80 -90% • Via enkel HA, pediaters, …: 30 -40% (Frankrijk, Duitsland) • Is er een vrije plek in het vaccinatieschema? - Zijn er co-administratiegegevens beschikbaar • Met MBR, hep B, d. Tpa - Wordt aan een combinatie-vaccin gewerkt? • HPV-HBV • HPV-….

Adolescenten zijn een vaccin-doelgroep • Voor cath-up programma’s • Hepatitis B, MBR, Men C, Varicella • Voor herhalingsvaccins - toxine vaccins: • Difterie, Tetanus, Pertussis • Om een programma te starten • • Human papillomavirus vaccins Cytomegalovirus vaccin Herpes simplex virus vaccin … • Vaak een laatste opportuniteit in een land om een ganse cohorte met een redelijke couverture te bereiken
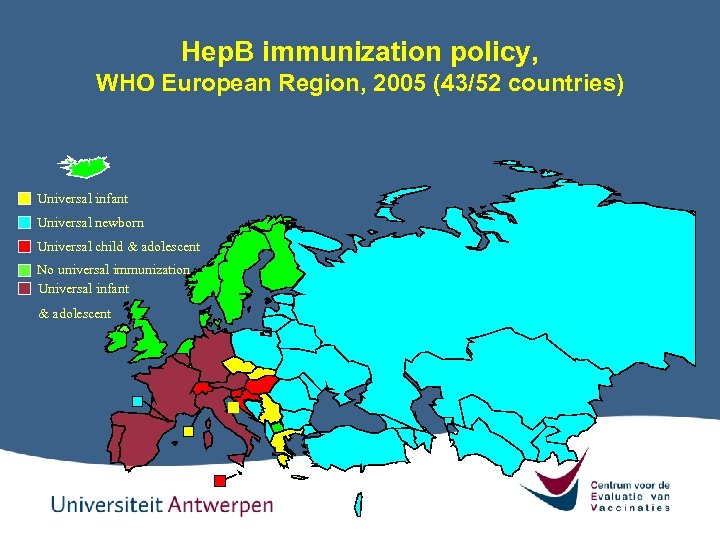
Hep. B immunization policy, WHO European Region, 2005 (43/52 countries) Universal infant Universal newborn Universal child & adolescent No universal immunization Universal infant & adolescent
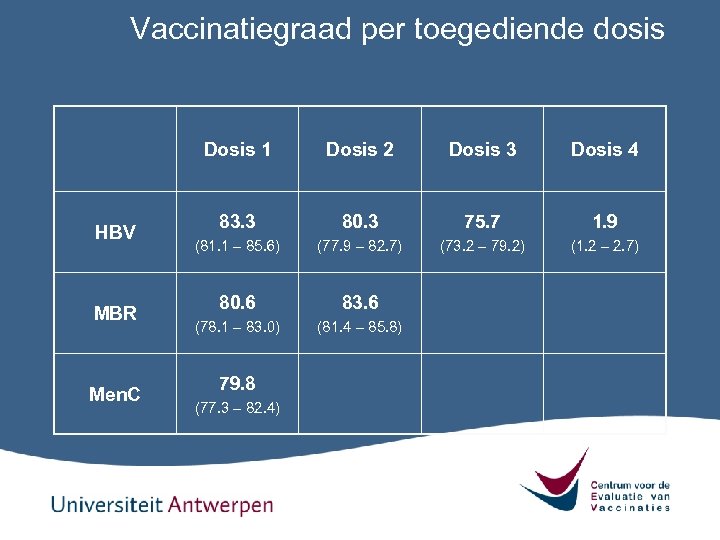
Vaccinatiegraad per toegediende dosis Dosis 1 HBV MBR Men. C Dosis 2 Dosis 3 Dosis 4 83. 3 80. 3 75. 7 1. 9 (81. 1 – 85. 6) (77. 9 – 82. 7) (73. 2 – 79. 2) (1. 2 – 2. 7) 80. 6 83. 6 (78. 1 – 83. 0) (81. 4 – 85. 8) 79. 8 (77. 3 – 82. 4)

Programmatorische aspecten • Is het haalbaar om adolescenten te vaccineren? • Via scholen en HA, …: 80 -90% • Via enkel HA, pediaters, …: 30 -40% (Frankrijk, Duitsland) • Is er een vrije plek in het vaccinatieschema? - Zijn er co-administratiegegevens beschikbaar • Met MBR, hep B, d. Tpa - Wordt aan een combinatie-vaccin gewerkt? • HPV-HBV • HPV-….
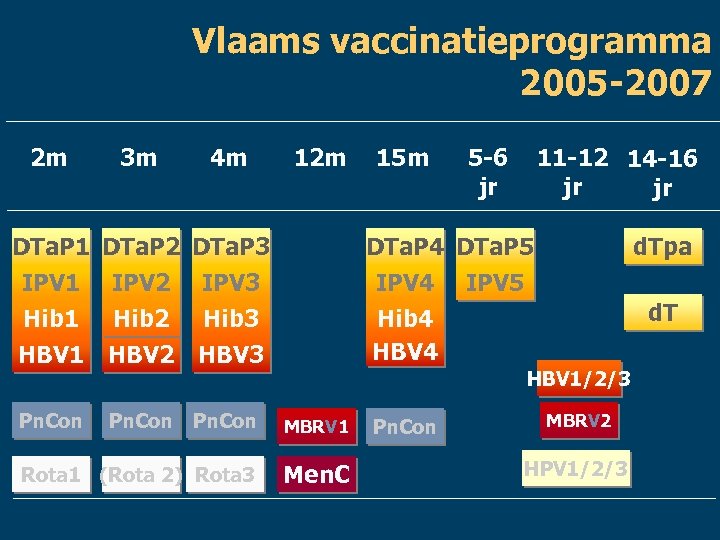
Vlaams vaccinatieprogramma 2005 -2007 2 m 3 m 4 m DTa. P 1 IPV 1 Hib 1 HBV 1 DTa. P 2 IPV 2 Hib 2 HBV 2 DTa. P 3 IPV 3 Hib 3 HBV 3 Pn. Con 12 m 15 m 5 -6 jr 11 -12 14 -16 jr jr DTa. P 4 DTa. P 5 IPV 4 IPV 5 Hib 4 HBV 4 d. Tpa d. T HBV 1/2/3 Pn. Con MBRV 1 Rota 1 (Rota 2) Rota 3 Men. C Pn. Con MBRV 2 HPV 1/2/3

Vaccinatiegraad studies in Europa (Belgium, Germany, Italy, Spain) 1. De belangrijkste reden om een vaccinatie niet af te werken: 1. 2. De belangrijkste rden voor niet-vaccineren: 1. 2. 3. Nonchalance van de ouders, adolescent, of arts De arts stelt de vaccinatie niet voor Ouders zijn niet overtuigd van de noodzaak/doeltreffendheid van de vaccinatie Ouders kennen het vaccin of de ziekte niet De attitude van de arts beïnvloedt de beslissing van ouders in belangrijke mate

Global physician and consumer perception on HPV • 5, 437 physicians worldwide • HPV knowledge was fairly low: • 71% obstetrics/gynecology said they were very knowledgeable about HPV versus 26% of GP and 14% of pediatricians • Unfamiliarity with HPV among physicians, translates to a lower likelihood to recommend the vaccine to their target groups Moorthy S. PS 1 -6/ 23 th international papilloma conference, Sept 1 -7, 2006

Gv. A, 16/10/2007

Surveys about acceptance • High degree of acceptability in physicians - 79% fellows Am College of Obstetricians and Gynaecologists • If endorsed by professional organization • Focus group research/self –adm. quest. in parents - Parents support if vaccine is safe - Doctors advice / school requirement = motivators - Potential barriers: • Lack of knowledge, concerns about increased/unsafe sexual activity/ false sense of security (reduced condom use)/ cost - Acceptability increases with educational intervention and importance of benefits of HPV vaccine Ault K et al, 2006 Raley et al, 2004 Dempsey et al 2006 Friedman et al, 2006 Olshen et al, 2005 Davis et al, 2004

Perceptie-problemen • Adolescenten: - Ze geloven zelf niet dat ze een risico lopen • Ouders: - Willen meestal niet geloven dat hun ‘kind’ risico zal lopen - Zal het feit dat men vaccineert promiscuïteit in de hand werken of seksuele activiteit stimuleren?



Enquetering over aanvaarding • Wat kunnen we adviseren: - Link met kanker en wratten = belangrijk - Het SOI-aspect niet over-benadrukken • Maak het onderscheid tussen HPV en de traditionele SOI: - 1 partner is voldoende! - Het is onder de mensen! - Transparente informatie: geen 100% bescherming tegen BHK - Risicogroepvaccinatie = stigmatisering! • Vaccinatie van enkel meisjes …. Ault K et al, 2006 Dempsey et al 2006 Olshen et al, 2005 Raley et al, 2004 Friedman et al, 2006 Davis et al, 2004 Short et al, 2005

Aanvaarding van HPV vaccins • Review van onderzoek naar aanvaarding van HPV vaccinatie door ouders en adolescenten - Communicatie speelt een centrale rol • Tussen arts en doelgroep • Tussen ouders en doelgroep - Seksuele opvoeding op school/thuis herbekijken • Land/cultuurspecifiek Brabin L et al. Vaccine 2006; 24: 3087 -3094

Knowledge about HPV = issue • Women in the health care sector/university - < 30 -70% ever heard of HPV - 1 -10% aware of HPV as cause of cervical cancer Waller J et al. Sex Transm Infect 2003; 79: 320 -322 D’Hauwers K et al, Eurogin 2006, SS 14 -4 Pitts M et al, Eurogin 2006, SS 14 -7

What is known about HPV infection? General public not much! Healthcare professionals not enough!

Uitdagingen van een adolescentenvaccinatie • • • Hoe zit het met de kennis? Logistieke en programmatorische aspecten Percepties bij ado’s, artsen en ouders Kultuur en landspecifieke kenmerken Kosten Ethische aspecten

Uitdagingen eigen aan HPVvaccinatie • 2 HPV vaccins met een excellent doeltreffendheids - en veiligheidsprofiel • 2 HPV vaccins van verschillende samenstelling en indicaties! • Couverture van bestaande vaccins op 10 -12 jaar niet in het gedrang brengen • Competitie met de introductie van andere vaccins binnen eenzelfde budget

Veel vragen op moment van introductie • • • Effect op transmissie? Lange termijn effecten? Boostervaccinatie nodig? Lange termijn impact op sreeningsprogramma’s? Hoeveel genotypes zouden er best in het vaccin opgenomen worden? • Gaan we jongens vaccineren ook om de verdere transmissie tegen te gaan?

• HPV vaccins en vaccinatie in een unieke situatie: - Op moment van introductie: • Attitude studies • Economische evaluatiestudies • Starten met een universeel programma eerder dan een risicogroepenvaccinatie • Bestaan van screeningsprogramma die op termijn als evaluatie van een HPV programma kunnen worden gebruikt
b18d96a38a29a02ec89568e17f47f8f2.ppt