Тема 11+полная.ppt
- Количество слайдов: 185

Уход за здоровыми и больными детьми

n n основные характеристики здорового новонародженного ребенка; основы рационального кормления здорового ребенка первого года жизни. детские инфекции (ветряная оспа, краснуха, корь, скарлатина, паротит); календарь профилактических прививок в Украине

Новорожденный ребенок. Особенности новорожденного и его развитие Условно считают, что период новорождённости продолжается первые 4 недели, хотя понятно, что некоторые его особенности развиваются и в дальнейшем, накладывая определённый отпечаток на всё последующее детство, а может быть — и на всю жизнь. Родившемуся ребёнку надо дышать, питаться, поддерживать постоянную температуру тела, наладить биологическую защиту, чередование сна и бодрствования и т. д. Как же природа подготовила его к переходу в новые условия жизни? Сразу после рождения у ребёнка происходит значительная перестройка всего организма. В работу включается множество различных систем, органов, приспособительных и защитных механизмов, регуляторов и рефлексов.

Устанавливаются лёгочное дыхание, внеутробное кровообращение, начинает функционировать желудочно-кишечный тракт, изменяется клеточный состав крови с заменой плодового (фетального) гемоглобина эритроцитов на более зрелый и лучше обеспечивающий возросшие потребности организма ребёнка в кислороде, выведении углекислоты и доставке к органам и тканям различных питательных веществ. Включается собственная терморегуляция, приспособительные возможности которой очень велики. Если, например, ребёнок при рождении попадает в жару, включаются терморегуляторы, спасающие организм от перегревания, а если в холод, то — от переохлаждения; в случае необходимости включается система иммунитета.

n Природа предусмотрительна. Только что родившийся человек наделён огромным «запасом прочности» и легко приспосабливается к любым условиям, в какие бы он ни попадал. В первые недели жизни наибольшую значимость приобретает правильная организация режима сна и бодрствования, гигиенического ухода и вскармливания малыша. Чтобы создать наилучшие условия для его роста и развития, родителям необходимо знать особенности организма новорождённого, включающие понятие о доношенном и недоношенном (физиологически незрелом) ребёнке.

Доношенный ребёнок. Главным критерием доношенности (или недоношенности) по современным представлениям является продолжительность внутриутробного развития плода (ранее основным мерилом этого состояния были данные о массе тела ребёнка при рождении). Доношенным считается ребёнок, родившийся при сроке беременности не менее 38 недель.

n Масса тела доношенных новорождённых колеблется от 2500 до 4000 г, составляя в среднем 3300— 3700 г. У девочек она при рождении на 200— 300 г меньше, чем у мальчиков. Новорождённые с массой тела 4000 г и более считаются крупновесными и относятся к группе риска в связи с возможностью развития у них осложнений при родах и в послеродовом периоде. Все новорождённые в первые дни жизни теряют в среднем 200— 300 г своей массы тела. Это так называемая физиологическая убыль массы, связанная с потерей жидкости и части энергетических запасов (в частности, глюкозы), к быстрому восстановлению которых ребёнок ещё не готов. К 7— 10 -му дню жизни эта потеря компенсируется. На первом месяце жизни прибавка массы тела ребёнка составляет до 600 г и более. По данным некоторых учёных, кормление детей сразу после родов способно предотвратить потерю веса в первые дни жизни.

n n n Не менее важным критерием доношенности новорождённого является длина тела при рождении. Она колеблется в пределах 48— 58 см, составляя в среднем 52— 53 см (у девочек обычно на 1— 2 см меньше, чем у мальчиков). Окружность головы и груди составляет в среднем 34— 35 см (у девочек на 0, 5— 0, 7 см меньше). Здоровый доношенный новорождённый имеет гладкую, эластичную кожу розового цвета, покрытую во многих местах творожистой, так называемой, родовой смазкой. Потовые железы кожи, ещё слабо развитые при рождении, в дальнейшем предохраняют ребёнка от перегревания, сальные железы благодаря своему секрету делают кожу эластичной, мягкой, бархатистой, предохраняя её от высыхания и образования трещин. Важным свойством кожи и слизистых оболочек новорождённого является способность выделять защитные противомикробные вещества, в частности лизоцим. Больше их выделяется, если кожа чистая, когда её поры не закрыты собственными продуктами обмена и элементами внешней среды. Чистая и неповреждённая кожа лучше защищает ребёнка от многих болезнетворных микробов.

n Крик доношенного новорождённого громкий, мышечный тонус хороший, движения активные. У него достаточно хорошо выражены основные физиологические рефлексы. Сразу после рождения ребёнок может не только сосать (сосательный рефлекс) и глотать (глотательный рефлекс), но и обладает целым комплексом врождённых двигательных рефлексов (хватательный, опорный, шаговый, плавательный, рефлекс ползания и др. ).

n n Температура тела у различных детей устанавливается в диапазоне от 35° с десятыми до почти 37°, чаще всего в пределах 36°. В течение суток она может несколько колебаться, что соответствует биоритмам жизнедеятельности различных органов и систем организма. Так, утром температура тела несколько ниже, чем к вечеру. Однако у одного и того же ребёнка в течение суток она не должна, как правило, отклоняться на 0, 5— 0, 7 градуса. У доношенного ребёнка на голове имеются большой и малый роднички — участки неплотного соединения костей черепа, которые по мере роста ребёнка постепенно закрываются костной тканью.

n В период новорождённое чётко прослеживается становление и совершенствование органов чувств ребёнка, некоторые из них в это время развиты уже вполне удовлетворительно. Так, у доношенного ребёнка уже на первой неделе жизни обнаруживается выраженная функция вкусового аппарата. Он по-разному реагирует на вкусовые ощущения. Более сладкая пища, как правило, вызывает положительные эмоции: ребёнок успокаивается, облизывает губы, легче глотает и даже обнаруживает привыкание к сладкому. В то же время горькое, кислое или солёное (даваемое, например, в виде лекарств) вызывает беспокойство, крик, протест в виде отказа от сосания и глотания.

Обоняние у новорождённого также развито в определённой мере с первых дней жизни. При воздействии на его слизистые оболочки верхних дыхательных путей раздражающих газообразных веществ ребёнок становится беспокойным. Он может отказываться от груди, если она обработана какимлибо ароматическим лекарственным препаратом (например, в случае трещин сосков и т. д. ). Относительно хорошо развито чувство осязания. Новорождённый живо реагирует на прикосновения к его коже и слизистым оболочкам, хорошо ощущает грудь матери и. будучи голодным, при малейшем прикосновении губами к ней имитирует сосательные движения

n 3 рение у ребёнка к моменту рождения ограничено восприятием сравнительно яркого света, пространственного восприятия предметов у него ещё нет, а движения глазных яблок, как правило, не координированы, что может обусловливать даже некоторое временное физиологическое «косоглазие» . Мигательный рефлекс на приближение предмета к глазу не выражен. Интенсивное развитие зрения происходит на 2 -м и последующих месяцах жизни ребёнка. Слух у новорождённого снижен, но на сильные звуковые раздражители он реагирует с первых дней жизни. Это прослеживается по его поведенческим реакциям (вздрагивание, сокращение мимической мускулатуры, изменение частоты и глубины дыхательных движений).

n С рождением ребёнка начинается самостоятельная функция его органов выделения. В первые дни жизни ребёнок мочится 5— 6 раз в сутки, к концу 1 -й недели — значительно чаще и больше по объёму (на 8 -й день жизни до 200 мг. и более в сутки). В первые 2— 3 дня жизни ребёнка из его кишечника выделяется первородный кал, или меконий, — густая однородная масса тёмно-зелёного цвета, состоящая из секрета пищеварительного тракта, слущенного эпителия кишечника и заглоченных околоплодных вод. Затем по мере заселения кишечника бактериальной флорой, способствующей ферментативному перевариванию питии, синтезу витаминов и других биологически активных веществ, меконий заменяется коричневыми, зеленовато-жёлтыми, а позднее золотисто-жёлтыми испражнениями кашицеобразной консистенции со слабокислым запахом. Частота стула новорождённого ребёнка — 4 -5 раз в сутки.

n Нормальное развитие функции почек и кишечника — важное условие правильного формирования жизнедеятельности многих органов и систем, поддержания необходимого постоянства внутренней среды организма, быстрой адаптации ребёнка к условиям внеутробной жизни.

Из стерильных условий материнского тела новорождённый попадает в мир, наполненный микроорганизмами. Одни из них, подобно ацидофильной палочке, которая обеспечивает нормальное пищеварение, полезны и нужны ребёнку, другие нейтральны, а третьи вредны. Но здоровый новорождённый младенец вовсе не беззащитен, как считали ранее. В его организме уже имеется большинство факторов иммунобиологической защиты, хотя они ещё легко ранимы и могут повреждаться и угнетаться при различных осложнениях течения беременности и родов и при возникновении заболеваний в послеродовом периоде. Иммунитет ребёнка тесно связан с наследственностью, с выраженностью его у родителей, в первую очередь — у матери. Вот почему нужна постоянная забота о здоровье будущей матери, бережном его сохранении и повседневном укреплении. n

Недоношенными называются дети, родившиеся раньше положенного срока (10 лунных месяцев), то есть между 28 и 38 неделями беременности (следовательно, они могут быть недоношенными от 2 до 12 недель). Масса тела у них ниже 2500 г, а длина менее 45 см.

n В связи с недостаточным развитием мышечной ткани и особенно отсутствием подкожно-жировой клетчатки недоношенные дети похожи на сморщенных старичков. Телосложение у них непропорциональное: относительно большая голова составляет более 1/4 длины тела, руки тонкие и длинные, шея короткая, ноги тонкие, короткие. Пупок, в норме занимающий середину живота, смещён книзу. Ушные раковины мягкие и плотно прилегают к голове. Ногти не доходят до кончиков пальцев, ногтевые пластинки очень мягкие. Кожа тонкая, глянцеватая, как бы просвечивающаяся, тёмно-красного цвета, морщинистая. Всё тело покрыто обильным густым тонким пушком. Половая щель у девочек открыта вследствие недоразвития больших половых губ, которые не смыкаются. У мальчиков яички не опущены в мошонку. Зрачки нередко зятянуты белесоватой зрачковой оболочкой. Выраженность указанных признаков зависит от степени недоношенности ребёнка.

n Кроме внешних признаков недоношенности для этих детей характерны недоразвитие, незрелость внутренних органов и систем, особенно центральной нервной системы, органов дыхания. Поэтому такие дети, как правило, вялые, сонливые, плачут слабым голосом. Многие из них неспособны сосать и даже глотать. Дыхание у них частое, поверхностное, нерегулярное, с периодическими паузами. Частота дыхательных движений может варьировать от 35 до 80 в минуту. Такое дыхание не может обеспечить достаточное снабжение организма кислородом, в связи с чем состояние его ещё больше усугубляется.

n Недоношенный ребёнок не в состоянии сохранять постоянную температуру тела, и она колеблется в зависимости от условий окружающей среды: при низкой температуре воздуха снижается до 35° и ниже. В то же время недоношенного ребёнка легко перегреть при повышении температуры вокруг него (грелки, инкубаторы и пр. ). Потеря тепла недоношенным ребёнком усугубляется тем, что чем меньше размеры его тела, тем больше отношение поверхности тела к массе, и поэтому потеря тепла возрастает. Из-за малой ёмкости желудка и недостаточного выделения пищеварительных соков кормление этих детей связано со значительными трудностями. Недоношенные дети чаще болеют, чем доношенные, заболевания у них протекают тяжелее, хуже поддаются лечению.

n Физиологические состояния новорождённых, пограничные с нормой. Нормальное развитие новорождённого ребёнка имеет свои закономерности и особенности, о которых необходимо помнить в каждой семье. Его развитие может отклоняться в ту или иную сторону под влиянием различных факторов и причин. В этих случаях развиваются так называемые пограничные состояния, то есть промежуточные между абсолютной нормой и возможной патологией. В отдельных случаях, при дальнейшем нарушении общего состояния ребёнка, возможен переход пограничного состояния в заболевание. Правильная ориентация в основных закономерностях развития новорождённого помогает родителям и врачу своевременно выявлять их отклонения и принимать необходимые меры.

n n Ниже описаны некоторые из этих особенностей. Физиологическая желтуха. У большинства новорождённых на 2 — 3 -й сутки после рождения появляется желтушность сначала на лице, затем на туловище, конечностях, на белковых оболочках глаз, слизистых оболочках. Появление физиологической желтухи связано с увеличением в крови новорождённого содержания билирубина (желчного пигмента — красящего вещества, вырабатываемого печенью), который не успевает достаточно быстро утилизироваться в печени из-за недостаточной ещё активности её ферментных систем. К концу 1 -й — началу 2 -й недели жизни желтуха, как правило, исчезает. В ряде случаев, особенно у преждевременно родившихся детей, она может затягиваться. Интенсивность и продолжительность желтухи могут зависеть от других отягощающих беременность и роды причин, например токсикозов беременности, повреждения плода в родах, кислородного голодания плода и новорождённого. В этих случаях желтуха более выражена и продолжительна. Для предупреждения возможного отрицательного её влияния на организм иногда требуются лечебные назначения.

n Набухание (нагрубание) грудных желёз (половой криз). Физиологическое набухание грудных желёз отмечается на 2— 5 й день жизни у большинства новорождённых независимо от пола. Железы при этом могут достигать размеров горошины, а иногда — лесного ореха. Связан половой криз с переходом в конце беременности гормональных соединений из организма матери в организм плода. У девочек увеличение грудных желёз может сопровождаться небольшими слизистыми или даже кровянисто-слизистыми выделениями из половой щели, отёчностью этой области. У мальчиков возможно появление отёчности мошонки, иногда — полового члена. Явления эти продолжаются в среднем 3— 5 дней, протекают, как правило, без нарушения общего состояния ребенка.

n При значительном увеличении грудных желёз и некотором беспокойстве ребёнка можно наложить на эту область сухую ватную повязку или согревающий компресс с прокипячённым растительным маслом или 5 -процентным раствором буровской жидкости. При выделениях из влагалища проводят подмывание тёплым светло-розовым раствором перманга-ната калия (марганцовки). Надо помнить, что грудная железа такого ребёнка с явлениями полнокровия в это время может стать местом проникновения и развития любой инфекции, что диктует необходимость строгого соблюдения санитарногигиенических требований ухода за ребёнком, тщательного туалета, регулярной смены белья и хорошего содержания постели ребёнка, соблюдения в семье и особенно матерью требований личной гигиены.

n n Закупорка сальных и потовых желёз проявляется в первые дни и месяцы жизни ребёнка в виде беловатых или желтоватых точек на крыльях и кончике носа, щеках, лбу как следствие скопления секрета в железах при усилении их деятельности. Это состояние не требует никакого специального лечения, кроме гигиенического ухода за кожей лица. Значительно реже наблюдаются застойные явления из-за усиленной работы потовых желёз. При этом возникают пузырьки, наполненные водянистым содержимым. Располагаются они чаще на подошвах, могут появляться на лбу, колее головы и других местах при перегревании ребёнка. Держатся несколько часов или дней. При появлении этих пузырьков необходим обычный тщательный уход за кожей. Иногда на коже малыша видны серовато-синие или багровокрасные пигментные пятна, которые наблюдаются у ребёнка со дня рождения. Чаще всего они располагаются на коже крестца и спины, ягодиц, иногда на голенях, бёдрах. Обычно они не оставляют следов и исчезают в течение первых лет жизни ребёнка.

УХОД ЗА НОВОРОЖДЁННЫМ Гигиенические процедуры. Одним из важных моментов ухода за новорождённым является ежедневное купание, которое должно осуществляться сразу же после выписки ребёнка из родильного дома. К этому времени мать ещё не совсем окрепла, нуждается в отдыхе. Помогать ей купать ребёнка должен кто-нибудь из членов семьи (лучше муж). Перед купанием необходимо заранее приготовить ребёнку полотенце, бельё (распашонку, кофточку, пелёнки, подгузник, одеяльце), мыло, мочалку и кувшинчик с водой для обливания ребёнка после купания. Купают ребёнка в специально предназначенной для него ванночке, которую предварительно тщательно моют с мылом и ополаскивают кипятком. Воды в ванночку наливают столько, чтобы она прикрывала всё тело ребенка. В первые недели его жизни, до заживления пупочной ранки, необходимо использовать для купания кипячёную воду (температура 36, 5— 37°). Температуру воды измеряют специальным водяным термометром. Температура окружающего воздуха должна быть не ниже 22°.

n Ребёнка осторожно, медленно погружают в воду завёрнутым в пелёнку, чтобы он не испугался. При этом мать обязательно свои действия сопровождает ласковыми, нежными словами, разговаривает с ребёнком. Соблюдение этих правил крайне необходимо, чтобы вызвать у малыша положительные эмоции, тогда он будет в последующем «с удовольствием» принимать гигиенические ванны. Если же он испугается быстрого погружения в воду или вода будет слишком тёплой или холодной, то это вызовет беспокойство, крик и в дальнейшем ребёнок будет долго отрицательно реагировать на купание.

n Если мать купает одна, то она одной рукой (левой) поддерживает головку ребенка, а другой моет его мягкой мочалкой с мылом. При наличии помощника головку поддерживает он. Головку моют осторожно, чтобы вода не попадала в глаза, рот и нос. Мыло применяется 1— 2 раза в неделю. Купают младенца в первом полугодии жизни ежедневно. После купания ополаскивают его водой из кувшина, температура которой на 1° ниже, чем в ванночке. При этом мать укладывает ребенка на свою левую руку лицом вниз, обхватив его грудь ладонью. Ребёнок свободно «висит» на кисти матери. Обливание ребёнка водой после купания является первой необходимой закаливающей водной процедурой.

n Применять рекомендуемый многими раствор марганцовокислого калия при купании нецелесообразно, так как он отрицательно действует на кожу ребёнка и может вызвать повышенную её сухость. Продолжительность купания устанавливается индивидуально для каждого младенца, но в первые недели жизни она не должна превышать 5— 7 мин. После купания его заворачивают в полотенце и вытирают промокательными движениями, чтобы не травмировать нежную кожу ребёнка. Тщательно осушают все кожные складки и естественные углубления. Необоснованной является боязнь многих родителей попадания воды в уши ребёнка. Необходимо только после купания хорошо высушить их специальными марлевыми или ватными фитильками.

n n Когда лучше купать ребёнка, родители решают индивидуально в зависимости от режима дня его и остальных членов семьи. Предпочтительнее купание перед вечерним кормлением, так как после ванны малыш хорошо спит, что даёт возможность отдохнуть матери. Во всех случаях нельзя купать ребёнка сразу после кормления. Кроме ежедневной гигиенической ванны, ребёнка необходимо регулярно подмывать после каждого опорожнения кишечника и мочеиспускания. Лучше всего подмывать проточной водой из крана при отрегулированной в нём необходимой температуре воды (37 °С). При этом мать держит ребёнка левой рукой так, как при ополаскивании после ванны, а правой рукой подмывает его, пользуясь детским мылом. При таком способе подмывания вода из крана будет непосредственно вытекать на руки матери. Это даст возможность предупредить попадание на кожу ребёнка чрезмерно тёплой или холодной воды.

n Каждое утро ребёнка следует умывать, лучше после первого кормления. Ватным тампоном, смоченным в тёплой кипячёной воде, протирают лицо, ушные раковины и вход в наружный слуховой проход, следя за тем, чтобы в него не попадала вода. Глаза промывают от наружного угла к внутреннему отдельным тампоном для каждого глаза. Нос очищают ватными жгутиками. При наличии в носу сухих корочек жгутик смачивают прокипячённым растительным или вазелиновым маслом. Полость рта не обрабатывается, чтобы не поранить нежную слизистую оболочку. При появлении у ребёнка на слизистой рта в области щёк, дёсен и языка белого налёта, что может свидетельствовать о грибковом заболевании, называемом молочницей, необходимо обратиться к врачу.

n При пеленании ребёнка следует обращать внимание на состояние кожи, особенно в естественных складках: нет ли сыпи, покраснения, опрелости. Наличие на коже гнойничков является грозным симптомом, в этом случае следует срочно пригласить на дом участкового врача. Необходимо помнить, что в первый месяц жизни ребёнка не носят в детскую поликлинику, а врач наблюдает и осматривает его только на дому. Гнойнички следует отличать от безобидных мелких точечек, слегка выступающих на коже, которые исчезают сами по себе.

n n Ногти обрезают впервые обычно на третьей неделе жизни ребёнка. Ножницы должны быть предварительно продезинфицированы. Если уже с момента рождения ногти длинные, то, чтобы ребёнок не поцарапался, следует пеленать его в кофточке с закрытыми рукавами. Особого внимания у новорождённого ребёнка требует пупочная ранка, которую недаром называют «ахиллесовой пятой» . Пупочный канатик (остаток пуповины), оставшийся после отделения ребёнка от матери, обычно отпадает на 4— 6 -е сутки жизни. После этого остаётся пупочная ранка, которая полностью зарубцовывается к концу второй недели жизни ребёнка. До этого времени необходим тщательный уход за пупком. Осуществляет его патронажная медицинская сестра, а мать только должна быть ей в этом помощницей.

n При наличии кровянистых или серозных выделений из пупочной ранки лучше всего обрабатывать её 5 процентным раствором марганцовокислого калия или 5 -процентным раствором йода: на очищенную от серы спичку наматывается кусочек стерильной ваты, полученный тампончик погружают в один из названных растворов и смазывают пупочную ранку, не выходя за её пределы (повторное использование тампона при этом не допускается). При выделении из пупочной ранки желтоватого или жёлто-зелёного гноя нужно немедленно вызвать врача.

n n Пеленание является важным моментом ухода за новорождённым ребёнком. В настоящее время научно обоснованной и практически доказанной является польза так называемого свободного и широкого пеленания. При свободном пеленании ручки у ребёнка остаются наверху, и он может свободно совершать ими движения. Свободное пеленание к тому же исключает сдавливание грудной клетки малыша. Всё это облегчает ему дыхание, способствует лучшему проникновению воздуха в самые отдалённые отделы лёгких и служит целям профилактики заболевания лёгких. При свободном пеленании ребёнку одевают тонкую распашонку (разрезом назад), поверх её фланелевую кофточку с зашитыми на кистях рук (разрезом вперёд) рукавами. Дальше осуществляют широкое пеленание.

n Суть широкого пеленания заключается в том, что при пеленании бёдра ребёнка не смыкаются, а остаются разведёнными в стороны. Это создаёт благоприятные условия для правильного формирования тазобедренных суставов, является профилактикой врождённого вывиха. Известно, что у восточных народов, матери которых носят своих детей с очень раннего возраста привязанными к спине с разведёнными в стороны ножками, никогда не наблюдается врождённого вывиха бедра.

n n Осуществляется широкое пеленание следующим образом. На отведённой для пеленания ребёнка ровной поверхности расстилают фланелевую пелёнку. Сверху на неё кладут тонкую, а затем сложенную прямоугольником (приблизительно 15 X X 35 см) ещё одну пелёнку, поверх которой помещают мягкий подгузник. Ребёнка укладывают на пелёнки так, чтобы подмышечные впадины его находились на уровне верхнего края пелёнок. Заворачивают сложенную прямоугольником пелёнку вместе с подгузником между бёдер к животику, благодаря чему бёдра не соприкасаются и находятся в разведённом состоянии, чем и достигается эффект широкого пеленания. Техника дальнейшего пеленания (заворачивания в пелёнки), вероятно, должна выбираться индивидуально каждой женщиной. Существенного значения не имеет, какую сторону пелёнок завернуть сначала — правую или левую. Затем нижний край пелёнок заворачивают вперёд и вверх, боковые концы расправляют, чтобы не было складок, и заправляют сзади, за спиной ребёнка. Руки остаются свободными.

n Осуществлять свободное и широкое пеленание следует с 5 -х суток, то есть с момента выписки ребёнка из родильного дома. Если сразу не применять свободное пеленание, то в дальнейшем могут возникнуть определённые трудности в его осуществлении. Ребёнок, приученный спать завёрнутым, при освобождении ручек может ими ударять себя, при этом просыпаться и пугаться ударов. Косынку или чепчик новорождённым надевать не обязательно. Их надевают лишь после купания, если температура в комнате ниже 22 °С.

n Комната и постель новорождённого. К моменту появления в доме новорождённого следует тщательно подготовиться. Если не удаётся сделать косметического ремонта квартиры, то генеральная уборка является обязательной. В комнате, где будет находиться ребёнок, температура должна поддерживаться на уровне 20 — 22 °С. Из неё следует по возможности убрать шторы, ковры, мягкую мебель, без которой можно обойтись, горшки с цветами. В указанных вещах накапливается органическая пыль, которая может вызвать у ребёнка аллергическое заболевание.

n Основной мебелью в этой комнате является кроватка ребёнка. Её надо поставить в светлом тёплом месте, однако не у окна и не у батареи центрального отопления, предусмотреть свободный подход к ней. Кроватка может быть деревянной или металлической, с решётчатыми боковыми стенками для хорошего доступа воздуха. В последнее время чаще пользуются деревянными. Такую кроватку удобно мыть. Ведь малыш, став старше, будет в ней вставать и может попытаться грызть её верхние края, в связи с чем кроватку, особенно её стенки, необходимо регулярно хорошо мыть с мылом.

n Постель ребёнка должна быть ровной, матрац— жёстким, не прогибающимся под тяжестью веса малыша, иначе он будет лежать в изогнутом положении, что для его неокрепшего скелета очень вредно. Изготавливают детские матрацы из стружки, морской травы, мочала. Перо, пух, вата, поролон не пригодны, так как, во-первых, они мягкие, во-вторых, могут вызвать перегревание ребёнка и, в-третьих, в них накапливается органическая пыль. Подушки малышу в первое время вообще не нужно. Позже можно использовать маленькую плоскую (не пуховую) подушечку.

n n Кроватку нельзя занавешивать пологом или тюлью, которые препятствуют доступу свежего воздуха к ребёнку и уменьшают её естественное освещение. Её следует ежедневно перестилать, а постельные принадлежности проветривать. Коляска используется для прогулок, заменять ею кроватку не следует.

n n Детское «приданое» новорождённому зависит от того, как часто стирается бельё, от времени года и прочих обстоятельств. Постельное бельё включает 2— 3 пододеяльника, столько же простынок. Необходимо иметь около 10 хлопчатобумажных распашонок и 5— 6 штук байковых кофточек, пелёнок тонких около 20 штук, тёплых — 10, подгузников — 20. В качестве подгузников хорошо использовать марлю или старое, тонкое, хорошо прокипячённое и проутюженное бельё. Такие подгузники гигроскопичны, мягки, лучше впитывают мочу ребёнка. Косынки или чепчики применяются редко, поэтому их достаточно 3 — 4 штуки. Чистое бельё укладывают рядом с местом, где пеленают ребёнка, чтобы легко и удобно было им пользоваться. Грязные пелёнки нужно хранить отдельно, лучше всего в эмалированном ведре с крышкой.

n Стирать детское бельё следует отдельно от белья других членов семьи, используя детское мыло. Нельзя применять никаких стиральных порошков и паст, так как мельчайшие частицы этих веществ, оставшиеся на белье после полоскания, могут вызвать у ребёнка аллергические заболевания. Пелёнки нужно кипятить и проглаживать горячим утюгом. Нельзя пользоваться подсушенными пелёнками, так как на них находятся шлаки, выделяемые с мочой ребёнка. Они будут отрицательно действовать на кожу, вызывая её раздражение.

n n Для ухода за ребёнком нужны: ванночка для купания, кувшин для воды, термометры для измерения температуры тела, воды и помещения, мягкая мочалка, ножницы, гребешок, детское мыло, полотенце, градуированные бутылочки с сосками, грелка, баллончики для клизмы, баночка с ватой, пипетки, прокипячённое вазелиновое или растительное масло, дезинфицирующие средства (сода, марганцовокислый калий). Можно воспользоваться также специально укомплектованной аптечкой матери и ребенка. Особенности ухода за недоношенными новорождёнными. Выхаживание недоношенных детей — чрезвычайно сложная проблема, ибо они еще не созрели для существования вне утробы матери. Для сохранения их жизнеспособности необходимо создать специальные условия ухода и вскармливания, так как без соответствующей помощи они существовать не могут.

В настоящее время недоношенных детей выхаживают в лечебных учреждениях в специальных инкубаторах (кювезах), где им создают условия, близкие к внутриутробным: температуру и влажность окружающей среды, подачу кислорода и пр. Однако вместо готовых питательных веществ и кислорода, которые он получал от матери через пуповину, ребёнок должен самостоятельно осуществлять газообмен через лёгкие и питаться молоком. .

В зависимости от степени недоношенности и состояния организма ребёнка, подготовленного к обычным условиям домашнего режима, выписывают через 1— 3 месяца. Несмотря на то, что за время пребывания в больнице ребёнок окреп, он всё же ещё и дома нуждается в особом уходе. Температура воздуха в комнате должна быть 24— 26°. Пеленать ребёнка следует быстро; пелёнки перед пеленанием подогревать. Во время туалета следует включать местное тепло — электронагревательный прибор. Купать недоношенного ребёнка следует при той же температуре воды и столько же времени (5— 7 мин), что и доношенного. После купания его заворачивают в подогретые полотенце и пелёнки. Следует однако помнить, что недоношенный ребёнок легко может перегреться, а перегревание ему так же вредно, как и переохлаждение. Признаком переохлаждения является более холодный, чем всё тело, нос, перегревания — появление капелек пота на лбу, около ноздрей

n n В связи с тем, что у недоношенного ребёнка существует предрасположенность к застойным явлениям во внутренних органах, особенно в лёгких, и опасность возникновения заболевания лёгких, его необходимо чаще брать на руки или менять положение в кроватке во время сна. У недоношенных детей может развиться малокровие, выражающееся бледностью кожи, особенно ушных раковин, вялостью, снижением уровня гемоглобина. Предупреждать его появление необходимо с первого месяца жизни. С этой целью недоношенным дают соки: яблочный, абрикосовый, черносмородинный, морковный, лимонный, назначают пивные дрожжи.

n К моменту рождения недоношенного ребенка его нервная система ещё не сформировалась для внеутробного существования. Поэтому таких детей необходимо ограждать от чрезмерных внешних раздражителей: громкой музыки, криков, громких разговоров, резких перемен положения тела и даже чрезмерного света (ярких солнечных лучей или электрического света вблизи глаз ребёнка).

n n Естественно, что у таких детей поначалу несколько отстаёт физическое и психомоторное развитие. Они на 0, 5 -2 месяца позже начинают рассматривать игрушки, прислушиваться к обращенной ч ним речи, гулить, улыбаться, позже начинают поворачиваться со спины на живот и обратно, сидеть и ходить. У них на 1 -4 месяца запаздывает речь. В последующем большинство недоношенных детей догоняют своих сверстников и развиваются вполне нормально. История знает много примеров, когда дети, родившиеся недоношенными, стали впоследстзии выдающимися личностями (А. С. Пушкин, В. Гюго, Ч. Дарвин, Вольтер, Ж. -Ж. Руссо).

Практические рекомандации по укреплению здоровья новорождённых (физиолог профессор И. А. Аршавский) 1. В первые недели жизни ребёнка основное внимание нужно обращать на его двигательную активность во время сна. В этот период ребёнок спит почти всё время. Однако природа не может до пустить такого безделья. И вот в дыхание спящего младенца периодически вплетается фаза длительного выдоха. Возникает дефицит кислорода, своеобразный «пусковой механизм» двигательной активности. Происходит рефлекторное подрагивание. В результате 50 -60 % времени спящий ребёнок проводит фактически в движении. Беда в том, что этому препятствует тугое пеленание. Не препятствовать двигатель ной активности спящего малыша -к этому сводится первый совет. n

2. Самым ощутимым стимулом мышечной активности малыша является разница температур его тела и окружающей среды. Чем больше эта разница, тем активнее мышечный тонус, обеспечивающий нормальное развитие. Разумеется, разница температур должна быть ограничена рамками физиологического, адаптивного, стресса. Каждая мать, распеленав ребёнка, чувствует под рукой напряжение его мышц. Как только напряжение спало, воз душную ванну следует прекратить. Именно тонус мышц регламентирует длительность закаливающих процедур. Поначалу у физиологически незрелого ребёнка этот период не превышает 5— 10 сек, у зрелого порой достигает 60 сек.

3. Купание занимает чрезвычайно важное место в жизни младенца. Во время этой процедуры необходимо развивать у ребёнка врождённую способность держаться на плаву. Для этого существует хорошо разработанная и оправдавшая себя методика обучения плаванию грудных детей. 4. Вся двигательная активность ребёнка должна осуществляться не по принуждению, а благодаря интересу к этой активности. В первые недели жизни такой интерес стимулируют двигательные рефлексы, вызванные раздражением подошв, пяток, пальцев, ладошек. Важно с первых недель жизни способствовать свободному развитию способностей малыша, помогая ему самостоятельно проявлять свою активность. 5. Полезная процедура и массаж ребёнка — лёгкие поглаживания его тельца. Но не следует ограничиваться только массажем малыша, нужно активно реализовывать и первые четыре рекоменда ции.

Вскармливание детей первого года жизни.

n n Основное требование к рациональному питанию - количество и качество принимаемой пищи должны соответствовать потребностям организма. Питание ребенка на первом году жизни называется вскармливанием. Вскармливание обеспечивает адаптацию малыша к внешнему миру и определяет рост и развитие детского организма. Существует 3 основных вида вскармливания: естественное(натуральное, грудное); искусственное; смешанное.

Естественным называется такое вскармливание, когда ребенок на первом году жизни получает только материнское молоко. n Однако, если до введения прикорма, молоко составляет не менее 4 / 5 от общего объема принимаемой пищи или ребенок получает донорское молоко, вскармливание тоже называется естественным. n

Искусственное вскармливание - это такой вид вскармливания ребенка I полугодие, когда она совсем не получает материнское молоко или оно составляет 1 / 5 и менее суточного объема пищи. n Смешанным называется вскармливание, когда ребенок в первом полугодии жизни в течение суток получает материнское молоко и искусственную смесь (объем ее составляет более 1 / 5 суточного рациона). n

Состав и отличительные особенности материнского молока n В конце беременности и в первые дни после рождения ребенка из молочных желез выделяется молозиво - густая жидкость желтоватого цвета, с относительной плотностью 1, 040 -1, 060. Молоко, которое получает ребенок с 4 -5 дня жизни, называется переходным, а с 2 -3 недели - зрелым (относительная плотность 1, 030).

Состав и отличительные особенности материнского молока n n БЕЛОК, в зрелом женском молоке белка 1, 1 -1, 5 г/100 мл. В коровьем молоке протеина 2, 8 -3, 5 г/100 мл. Таким образом, при получении коровьего молока ребенок перекармливается белком. Кроме того, белки женского молока отличаются не только количеством, но и качественными особенностями: основным компонентом является сывороточные белки - альбумины и глобулины; так как они аналогичны белкам сыворотки крови ребенка, то могут всасываться в кишечнике в неизмененном виде; важной отличительной особенностью белкового состава грудного молока от коровьего молока является соотношение между альбумино-глобулиновой фракции и казеиноген. Последний появляется в молозиве на 4 -5 день лактации, количество его постепенно увеличивается. Соотношение между альбумино-глобулиновой фракции и казеиноген в грудном и коровьем молоке соответственно равна 4: 1 и 1: 4;

Состав и отличительные особенности материнского молока - - - казеиноген в желудке под воздействием желудочного сока превращается в казеин; молекулы казеина женского молока более мелкие, чем коровьего, и поэтому при его расщеплении хлопья становятся еще мельче; это один из факторов лучшего переваривания и усвоения белков женского молока по сравнению с коровьим молоком; в молозиве есть лейкоциты, большинство из которых, являясь лимфоцитами, синтезируют иммуноглобулины; особенно много Ig А; материнское молоко имеет большое количество таурина - аминокислоты, необходимой для соединения солей желчи (это способствует усвоению жиров), для формирования ткани у новорожденного, в первую очередь сетчатки глаза и головного мозга

Состав и отличительные особенности материнского молока n n n ЖИРЫ - количество жира в зрелом грудном молоке (3, 54, 5 г/100 мл) не намного больше количества в коровьем молоке (3, 2 -3, 5 г/100 мл). Основную часть жиров составляют триглицериды - 98%. К главным особенностям жира грудного молока относятся: в женском молоке есть фермент липаза, способствует всасыванию 90 -95% жира грудного молока (жир коровьего молока - менее 60%); высокая степень дисперсности; низкое содержание насыщенных жирных кислот, которые раздражают желудочно-кишечный тракт (их небольшое количество в грудном молоке является одним из факторов меньшего числа дисфункций желудочно-кишечного тракта при естественном вскармливании);

Состав и отличительные особенности материнского молока - - высокое содержание ненасыщенных (эссенциальных) жирных кислот, основными из которых являются линоленовая и особенно важна для ребенка раннего возраста арахидоновая: эти кислоты не синтезируются в организме человека. считается, что увеличение количества жиров в позднем молоке действует как регулятор насыщения.

Состав и отличительные особенности материнского молока n n n - УГЛЕВОДЫ - в среднем, в грудном и коровьем молоке углеводы составляют соответственно 7, 0 г/100 мл и 4, 5 -4, 8 г/100 мл. Углеводы в женском молоке - это в основном молочный сахар в виде бета-лактозы, которая составляет 90% общего количества. Функциональные особенности бета-лактозы грудного молока следующие: она доходит до толстого кишечника, так как медленно всасывается в тонком кишечнике; создает в толстом кишечнике слабокислые среду (р. Н 5 -5, 5), что губительно действует на гнилостные бактерии;

Состав и отличительные особенности материнского молока - - часть вызывает интенсивное размножение бифидум-флоры. Эта особенность углеводов грудного молока в значительной степени предопределяет нечастое возникновение дисбактериоза у детей, находящихся на естественном вскармливании; стимулируют синтез витаминов группы В. В отличие от женского молока, в коровьем молоке являются главным образом альфа-лактоза. В большей части она усваивается в тонком кишечнике. Отсюда становится понятным, что коровье молоко не выполняет выше описанные функции углеводов на первом году жизни ребенка. Поэтому у детей, находящихся на искусственном вскармливании, часто возникает дизбактериоз, развиваются бактериальные заболевания кишечника.

Состав и отличительные особенности материнского молока n n - - В женском молоке есть необходимый для развития детского организма состав ВИТАМИНОВ. Их гораздо больше, чем в коровьем молоке. Однако количество витаминов зависит от сезона года и питания матери. Основные особенности минерального состава: в материнском молоке постоянно сохраняется идеальное соотношение между кальцием и фосфором - 2: 1, что обеспечивает нормальный рост и развитие костной ткани ребенка; в коровьем молоке кальция меньше, а фосфора больше; последний лучше всасывается, а это приводит к гипокальциемии у ребенка, который находится на искусственном вскармливании; железа в молоке менее 1 мг / л, однако резорбция его составляет 5070%, что значительно выше железа любой другой пищи; в коровьем молоке количество его незначительна и всасывается около 30%; поэтому у ребенка, который находится на естественном вскармливании, до 6 -8 месяцев почти никогда не развивается железодефицитная анемия такое заболевание крови могут иметь только те дети, матери которых страдали дефицитом железа еще до беременности;

Состав и отличительные особенности материнского молока В материнском молоке также являются: • активные ФЕРМЕНТЫ (протеаза, трипсин, диастаза, липаза); • Гормоны щитовидной железы, надпочечников, гипофиза, кишечного тракта; • Гормоноподобных веществ (эритропоэтин, кальцитонин, простагландины); • ФАКТОРЫ СПЕЦИФИЧЕСКОГО ЗАЩИТЫ (Ig. A, Ig. M, Ig. G, количество их в молоке постепенно уменьшается; • Факторы неспецифической защиты (лизоцим, макрофаги); • АНТИТЕЛА (до эшерихий, шигелл, кокковой и другой флоры). • Для грудного молока характерна полная ОТСУТСТВИЕ антигенные свойства, тогда как белки коровьего молока високоантигенни. • Женское молоко всегда тепло - оптимальное для приема малыша.

Правила естественного вскармливания n n n Перед каждым кормлением необходимо помыть молочную железу (по современным правилам при частом по показаниям вскармливании это делается не каждый раз). Вскармливания проводится в спокойном, уверенном состоянии матери в удобном, расслабленном сидячем (можно лежа) положении. Тело ребенка необходимо прижать к телу матери, лицо направить к материнской груди. Поддержаны снизу голова и тело малыша должны быть в одной плоскости. При каждом вскармливании ребенок прикладывается только к одной молочной железы, чередуя их.

Правила естественного вскармливания n n n Сначала нужно сцедить несколько капель молока, затем приложить ребенка к груди. Малыш должен хорошо захватить ртом не только сосок, но и большую часть ареолы, плотно прикоснувшись к груди подбородком. Рот при этом должен быть хорошо открыт, а нижняя губа вывернута наружу. После кормления на 1 -2 месяца жизни необходимо сцеживать из груди молоко, которое осталось. В дальнейшем, как правило, стабилизируется образования нужного количества грудного молока, и сцеживания не проводится. С целью дополнительной профилактики образования на соске трещин необходимо после кормления вытереть молочную железу чистой, тонкой пеленкой.

Правила естественного вскармливания n n n Продолжительность кормления ~ 20 -30 мин. Однако, по современным взглядам, не существует точного времени разового вскармливания ребенка. Разные дети сосут грудь с несколько разной частотой течение дня и с разной длительностью одного кормления. Так называемые «ленивые смоктуны» долго сосут, «быстрые смоктуны» быстро наедаются. Нельзя отнимать малыша от груди, если он еще сосет. Во-первых, он должен удовлетворить свои "аппетитные" потребности. А во-вторых, молоко значительно отличается по своему составу в начале и конце кормления. Положение ребенка после кормления. Если по какой причине ребенок не сосет грудь, необходимо сцедить грудное молоко для того, чтобы продолжалась его секреция дальнейшем.

Правила естественного вскармливания При необходимости, для выяснения степени лактации, ребенку назначается контрольное взвешивание. С этой целью на весах определяется фактическая масса тела ребенка до кормления и после него. Разница между полученными цифрами указывает на количество молока, принятого ребенком за одно вскармливания. Проводится это 3 -4 раза в день. Рассчитав между полученными цифрами средний показатель и умножением на количество кормлений в течение суток, мы узнаем о общий объем молока ребенок высасывает за 24 часа.

Режим кормления ребенка n n После нормальных родов младенец впервые прикладывается к груди еще в родильном зале. В течение первых 2 месяцев ребенок обычно получает пищу через 3 часа, то есть кормят 7 раз в сутки: 6. 00. 9. 00. 12. 00. 15. 00. 18. 00. 21. 00 и 24. 00. После этого продолжается ночной перерыв - 6 часов. На 2 -4 месяцах жизни малыш начинает получать грудное молоко через 3, 5 часа, т. е. 6 раз в сутки: 6. 00, 9. 30, 13. 00, 16. 30, 20. 00 и 23. 30. Ночной перерыв - 6, 5 часов. С 4 -месячного возраста, когда вводится прикорм и до конца I года жизни интервал между кормлениями увеличивается до 4 часов и ребенок принимает пищу 5 раз в сутки: 6. 00, 10. 00, 14. 00, 18. 00 и 22. 00. Ночной перерыв - 8 часов.

Расчет необходимого объема пищи, принимаемой в возрасте 7 -10 дней • • Формула ТУРА: V = n х 70 (масса тела новорожденного менее 3 200 г) или n х 80 (масса тела новорожденного более 3 200 г), где V - суточный объем пищи, n - возраст ребенка в днях. Формула ЗАЙЦЕВ, применяется до 8 дня жизни: V = 2% массы тела при рождении х n (обозначения те же). Объем молока на одно вскармливания в среднем = 10 х n (обозначение то же). Расчет объема молока (в мл) на 1 кормление, исходя из функциональной емкости желудка: 3 мл х n х массу тела (кг) (обозначение то же)

Расчет необходимого объема пищи, принимаемой в старшем возрасте n n n Объемный метод расчета суточного объема пищи ребенку грудного возраста 7 -10 дней-2 месяца - 1 / 5 от массы тела 2 - 4 месяца - 1 / 6 от массы тела 4 -6 месяцев - 1 / 7 от массы тела 6 -12 месяцев - 1 / 8 от массы тела (общий объем пищи не должен превышать 1 литр)

Расчет необходимого объема пищи, принимаемой в старшем возрасте n § § § § калорийный метод МАСЛОВА V = А х В х 1 000 / С где А - возрастные потребности в ккал / кг м. т. ; В - фактическая масса тела ребенка (кг); С - калорийность 1 л женского молока Возрастные потребности ребенка грудного возраста в энергии 1 -3 месяца -120 (125) ккал / кг 4 -6 месяцев - 115 ккал / кг 7 -9 месяцев 110 ккал / кг 10 - 12 месяцев 100 (105) ккал / кг 1 л (= 1 000 мл) женского молока в среднем составляет 700 ккал

Введение прикорма n n • • • Прикорм - это постепенная замена материнского молока приготовленной пищей. Необходимость прикорма обоснована следующим: постепенно количество молока у матери уменьшается; в грудном молоке достаточна для нормального развития ребенка количество белков, жиров, углеводов есть только до 4 -5 месяцев малыша; в продуктах растительного происхождения являются минеральные вещества, потребность в которых к концу первого полугодия увеличивается; для правильного функционирования желудочно-кишечного тракта нужна клетчатка, которой нет в материнском молоке; жевания во время прикорма - один из факторов правильного развития аппарата речи; благодаря прикорма ребенок постепенно приучается к приготовленной пищи и отвыкает от материнского молока.

І прикорм n n n Ø Ø Ø вводится обычно в 6 месяцев. большинство детей первого прикорма получают в виде овощного пюре. Общие правила введения прикорма С 4 -х месяцев ребенок переводится на 5 -разовое вскармливания (через 4 часа), и на втором кормлении, т. е. в 10 часов, дается первый прикорм; первый раз приготовленная пища дается перед кормлением грудью, при этом нужно дать небольшое количество смеси - 15 -20 мл, после чего докормить малыша материнским молоком, потом в течение суток следует наблюдать за тем, как ребенок отреагировала на новую пищу, какой у нее стул, состояние кожных покровов; при отсутствии нарушений, на второй день можно дать малышу 50 мл прикорма и докормить грудным молоком; на третий день малыш получает 70 -80 мл приготовленной пищи и необходим, но еще меньше, объем материнского молока, и т. д. ежедневно увеличивать объем прикорма и уменьшать количество молока; в течение 1 -2 недель одно кормление полностью заменяется Первым прикормом;

І прикорм - - - прикорм нужно давать ложечкой, а не через соску, так как ребенок, легко пососав пищу из бутылочки, может отказаться от материнской груди, сосание которых требует более значительных усилий; приготовленная пища должна быть гомогенной; по консистенции постепенно пищу жидкую нужно заменить густой, которая приучает ребенка к жевания; в целом, полное введения первого прикорма занимает один месяц. При даче первого прикорма в виде овощного пюре первый раз блюдо обычно готовится из картофеля (варится на воде, лучше на овощном отваре, для приготовления гомогенной массы можно добавить немного кипяченого коровьего молока). Потом мама постепенно через 3 -5 дней добавляет к картофелю по одному виду другие овощи - морковь, капусту, кабачки, тыква, свекла.

II прикорм n n Ø Ø Ø вводится примерно в 6 -7 месяцев в виде молочной каши, наиболее рациональными считаются такие злаки: рис, гречка, кукуруза II прикорм постепенно в течение недели заменяет четвёртой вскармливания, т. е. в 18. 00 правила приготовления и постепенного изменения состава каши: течение первой недели ребенок получает 5% кашу, сваренную на половинном молоке, то есть половина жидкости - это молоко, а вторая половина - это вода, или, еще лучше, овощной отвар; потом на втором-четвертом неделях 5% каша постепенно заменяется на 8 -10% кашу (на половинном молоке), после чего 10% каша варится на цельном молоке и к ней добавляется 3% сливочного масла и 5% сахара; в целом на привыкание ребенка к одному виду злака тоже идет 1 месяц.

ІІІ прикорм n n n Вводится в рацион питания на 8 -9 месяцев. Малыш получает III прикорм в 18. 00. В виде кефира. Кроме того, с 6 -8 месяцев в рацион вводятся сухарики, печенье (количество постепенно увеличивается от 3 -5 г до 10 -15 г в конце 1 года жизни). Далее ребенок получает хлеб пшеничный - соответственно с 5 г до 10 г. Конечно мучные изделия размягчаются в бульоне. С 6, 5 -7 месяцев в кормление вводится мясной фарш (из курицы, свинины, говядины). Начиная с небольших порций - 5 г, постепенно увеличивается разовый прием фарша до 20 - 30 г. С 9 -10 месяцев ребенку 1 -2 раза в неделю вместо мяса можно рекомендовать рыбный фарш.

Введение соков и пюре n Ø Ø Ø Фруктовые и овощные соки, как источники витаминов, минеральных веществ, микроэлементов, показаны ребенку с целью: профилактики гиповитаминоза, рахита и анемии; положительного влияния на секреторную и моторную функции органов пищеварения; благоприятного воздействия на микрофлору кишечника.

Правила применения соков: n n ребенок впервые получает сок в 6 месяцев; прием сока начинается с нескольких капель в день. При нормальной реакции ребенка количество капель постепенно увеличивается, достигая 5 - 10 мл, и к концу 6 -го месяца ребенок за день принимает 20 мл сока в дальнейшем объем сока увеличивается ежемесячно, максимальный объем сока до конца 1 года - 100 мл; когда суточное количество сока невелика, ребенок может принять его за 1 раз, в дальнейшем - в течение 2 -3 раз в день; соки лучше готовить в чистом виде перед употреблением (выдавливание из фруктов, овощей); на территории Европы начинают с яблочного сока. После этого дают вишневый, черносмородиновый, морковный, сливовый

Правила применения соков: n n n соки нужно давать сразу или через 1 -1, 5 часа после еды - в их составе есть сахар может снизить аппетит; не рекомендуется одновременно давать смешанные соки из различных фруктов и овощей; введение сока начинается с одного вида фруктов, так как в случае аллергической реакции можно будет установить ее генез, на привыкание уходит не меньше 1, иногда 2 -3 месяца; затем постепенно вводятся другие фруктовые соки; после привыкания, в течение дня лучше давать разные соки; при отсутствии свежих фруктов и овощей можно использовать консервированные соки; объем сока не относится к необходимому суточного объема пищи

Фруктовое пюре n n n Через 2 -4 недели после введения сока ребенку необходимо ввести фруктовое пюре. Обычно начинают с яблочного. Приучив к нему, готовят пюре из других фруктов. Постепенно количество пюре увеличивается с 1 / 2 - 1 чайной ложки до 30 -50 г и на конец года составляет 100 г. Полученное малышом пюре учитывается до необходимого суточного объема пищи

Другие дополнительные пищевые добавки n n n Яичный желток впервые дается ребенку в 7 -7, 5 месяцев вместе с продуктами прикорма, через день. Доза постепенно увеличивается с 1 / 5 до 1 / 2 части Яичный желток противопоказан детям с экссудативно-катаральным диатезом, а также в случае аллергической реакции на желток. Сыр, как источник белков, ребенок получает с 6, 57, 5 месяцев. Дневная доза постепенно увеличивается с 10 г до 50 г (в конце 1 года жизни).

Детские инфекции (ветряная оспа, краснуха, корь, скарлатина, паротит)

Ветряная оспа (ветрянка) Ветрянка (ветряная оспа) — высокозаразное острое инфекционное заболевание, протекающее с характерной пузырьковой сыпью. Чаще болеют дети, посещающие детский сад или школу — места с большим скоплением людей. Заболевание вызывается одним из вирусов герпеса (герпесвирус 3 -го типа). Ветряная оспа — очень заразное заболевание. Вирус передается от больного человека к здоровому воздушно-капельным путем (при разговоре, пребывании в одном небольшом помещении). С током воздуха ветрянка может распространяться на большие расстояния (до 20 м). Заражение также может произойти от больного опоясывающим лишаем (вызывается той же разновидностью вируса герпеса). Вирус малоустойчив во внешней среде, поэтому заключительную дезинфекцию после больного не проводят. Больной ветрянкой становится заразным за два дня до появления высыпаний, и остается заразным в течение первых 5 -7 дней после появления сыпи.

Инкубационный период ветрянки 7 -21 день. В организм человека вирус попадает через слизистые оболочки носа, рта и глотки. Затем вирус разносится по организму лимфой и кровью, проникает в кожу и слизистые оболочки, где происходит его размножение. Мишенями для вируса являются клетки шиповидного слоя кожи и эпителий слизистых оболочек. После первичной инфекции вирус пожизненно пребывает в нейронах спинальных ганглиев, ганглиев лицевого и тройничного нервов. Как и все герпесвирусы, вирус ветряной оспы обладает способностью подавлять иммунную систему — что приводит к нарушению со стороны иммунного ответа по гуморальному и клеточному типам и нарушению факторов врожденной устойчивости к инфекциям. Иммунитет при ветряной оспе является нестерильным т. е. обусловливает невосприимчивость к новому заражению и не обеспечивает удаление вируса из организма. Вирус пожизненно пребывает в спинальных ганглиях, ядрах черепно-мозговых нервов, которые связаны с зонами кожи, наиболее пораженных при первичной инфекции. Повторная активация вируса происходит в условиях ослабленного иммунитата в виде опоясывающего герпеса.

Симптомы ветрянки у детей Заболевание проявляет себя в первую очередь лихорадочным состоянием, резким повышением температуры тела до 39 -40 градусов, головной болью. Самый яркий признак ветряной оспы – сыпь и зуд. Сыпь в виде мелких, заполненных жидкостью пузырьков, может покрывать значительную часть тела и слизистых оболочек. Пузырьки довольно быстро лопаются и превращаются в маленькие язвочки, которые необходимо обрабатывать водным раствором зеленки или марганцовки, ацикловиром и другими мазями по назначению врача. Заживая, сыпь покрывается корочкой, которая постепенно отпадает, демонстрируя тем самым выздоровление. Обычно сыпь заживает бесследно, однако если ее расчесать – на коже после заживления могут остаться рубцы и шрамы. У детей ветрянка протекает в более простой форме, нежели у взрослых, которые могут страдать в дальнейшем от осложнений. Крайне редко ветряная оспа может протекать без высыпаний и пузырьков – в таком случае для уточнения диагноза необходима дополнительная консультация специалиста.

n n n n Лечение ветрянки Обычно ветрянка проходит сама собой в течение недели или 10 дней. При этом температура может нормализоваться уже через два-три дня, хотя, в некоторых случаях, она сохраняется на протяжении всего периода болезни. Лечение ветрянки носит симптоматический характер (т. е. лечатся проявления заболевания: высокая температура, сыпь на коже), поскольку медицина на данном этапе не знает ни способов предотвращения, ни средств лечения этого заболевания. Цель лечения — не допустить нагноения пузырьков. Для этого отлично подойдет зелёнка, можно использовать жидкость Кастеллани, водный раствор фукорцина или марганцовки и т. д. Спиртовые растворы дети переносят очень болезненно. Купать ребенка при ветрянке нужно, чтобы предотвратить появление вторичной инфекции кожи. При этом нельзя пользоваться мочалкой и лучше не использовать мыло, добавляя в ванночку слабый раствор марганцовки. Создайте коже малыша максимально комфортные условия: не одевайте плотную и тесную одежду, используйте только хлопчатобумажное белье. Если вашего ребенка беспокоит сильный зуд, скажите об этом врачу: он назначит противоаллергические средства. При повышении температуры выше 38 о. С, ознобе, ребенку необходимо дать жаропонижающие средства (парацетомол, ибупрофен). Заболевшего ветрянкой изолируют дома в течение девяти дней с начала болезни. В детских дошкольных учреждениях устанавливается карантин продолжительностью 21 день.

n n n Осложнения ветрянки встречаются редко и чаще всего связаны с неаккуратной обработкой высыпаний и их нагноением, что впоследствии приводит к образованию рубцов. Крайне редко у ослабленных детей встречаются тяжелые формы ветрянки с поражением головного мозга, внутренних органов. Подобные формы болезни лечат в больницах, применяя специальные терапевтические методы.

n n Профилактика ветрянки Если у вас существует высокая вероятность заболеть ветрянкой, обратитесь к врачу. Назначенные медикаменты или прививка могут предотвратить заражение. Избегайте контакта с другими людьми во время инфекционного периода (пока все оспины не затянутся коркой). Если люди подвергались вероятности заражения при контакте с вами, посоветуйте им наблюдать за возможным появлением кожных высыпаний в течение 2 недель с момента контакта. Практически невозможно предотвратить распространение болезни в одной семье. Исследования показывают, что в 9 случаях из 10 -ти супруг(а) инфицированного также заболеет. Вакцинация от ветрянки рекомендована детям после года. Обязательно следует обратиться к врачу, если у вас был контакт с заболевшим и вы не болели ветрянкой в детстве, особенно при снижении иммунитета, беременности или если вы перенесли операцию по трансплантации костного мозга.

n n Вакцина и прививка от ветрянки Вакцина в достаточной степени предохраняет от ветрянки и ее осложнений. Ее рекомендуют проводить детям в возрасте 12 месяцев и старше, а также подросткам и взрослым, ранее не болевшим ветрянкой и не получивших вакцинацию. Вакцина защищает от заболевания на 10 и более лет. В редких случаях люди, получившие вакцинацию против ветрянки, могут заболеть ветрянкой, но заболевание будет протекать в легкой форме. В настоящее время в США, Японии и некоторых других странах прививка от ветрянки является обязательной для приема ребенка в детское дошкольное учреждение. Но в России вакцинация детей от ветрянки еще не получила широкого распространения, и это остается выбором родителей. Стоит отметить, что некоторым люди с ослабленной иммунной системой (в результате болезни или приема лекарств, влияющих на иммунитет) не стоит вакцинироваться, поскольку у них возможно развитие осложнений. Поэтому прежде чем получать вакцину против ветрянки пациенту с ослабленной иммунной системой, следует проконсультироваться с врачем.

n Краснуха n n Краснуха — высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи. Наиболее часто болеют непривитые дети 2 -9 лет. Особенна опасна краснуха в первые 3 месяца беременности — при этом нередко развиваются тяжелые врожденные пороки развития ребенка, возможна внутриутробная гибель плода. В целом, у взрослых людей краснуха протекает тяжелее, чем у детей. Источником инфекции является человек с клинически выраженной или стертой формой краснухи. Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Возможен также контактный путь заражения — через детские игрушки. Больной становится заразным за 1 неделю до появления сыпи и продолжает выделять вирус в течение 5 -7 дней после появления высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21 -20 месяцев).

n n n Что происходит? Инкубационный период заболевания длится от 11 до 24 дней (чаще 16 -20). Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится кровью по всему организму, вызывая увеличение лимфатических узлов, в особенности тех, что расположены на затылке и задней стороне шеи. Иногда возникает незначительный насморк и сухой кашель, чувство першения в горле, слезотечение. Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38 -39°С ), головная боль, боли в мышцах, снижение аппетита. В первый день болезни у 75 -90% больных возникает характерная сыпь на коже, причем высыпания чаще наблюдаются у детей. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой части головы, а затем в течение суток она появляется на туловище и конечностях. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единичные высыпания появляются на слизистой оболочке рта. Сыпь держится два-три дня. У детей краснуха обычно протекает легко.

n n n n Осложнения краснухи крайне редки и встречаются у детей с иммунодефицитом. К ним относятся: пневмонии, отиты, артриты, ангины, тромбоцитопеническая пурпура. Очень редко (в основном у взрослых) возникают поражения головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных не представляет серьезной опасности для будущей матери, но значительно увеличивает риск пороков развития плода. Диагностика и лечение Диагноз краснухи, как правило, ставится, если у ребёнка был контакт с больным краснухой, он не привит, отмечается характерная кожная сыпь, увеличение лимфатических узлов, другие симптомы. Диагноз подтверждается с помощью анализа крови из вены на противовирусные антитела, который проводится на 1 -3 -й день болезни и спустя 7 -10 дней. О краснухе свидетельствует увеличение антител в 4 раза и более. Лечение обычно проводится в домашних условиях. В период высыпаний ребенку необходим постельный режим. Специальное лечение не назначают, иногда применяют симптоматические средства (лекарства, устраняющие симптомы заболевания). При появлении осложнений необходима срочная госпитализация. Прогноз заболевания в большинстве случаев благоприятный. Повторное заражение краснухой невозможно.

n n n Профилактика Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают. Важно предотвратить контакт больного ребёнка с беременными женщинами. Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцинакорькраснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15 -20 дней почти у 100% привитых и сохраняется более 20 лет.

n n Корь — инфекционное заболевание, которое вызывается вирусом кори. Вероятность заражения непереболевшего корью человека при контакте с больным приближается к 100%. Чаще всего болеют дети дошкольного и школьного возраста. Источником инфекции является больной человек. Больной заразен за 4 -6 дней до появления сыпи и в первые 4 дня высыпаний. Инфекция передается воздушнокапельным путем — при кашле, чихании, разговоре и даже при дыхании. Возможен также вертикальный путь передачи кори — от беременной женщины плоду.

n n n n n Инкубационный период длится в среднем около 1 -2 недель. Затем вирус проникает в кровь из слизистой оболочки рта и глотки и распространяется практически во все органы и ткани. Начинается корь с: вялости; головной боли, снижения аппетита; насморка с обильными слизистыми (белыми) или слизистогнойными (желто-зелеными) выделениями; сухого, «лающего» кашля; осиплости голоса; коньюктивита (глаза красные и слезятся). Больной жалуется резь в глазах, его раздражает яркий свет; повышения температуры до 390 С и выше.

n n n n На 3 -5 день самочувствие больного несколько улучшается, снижается температура. Однако через день температура вновь повышается. На внутренней поверхности щек образуются характерные пятна, напоминающие скопление зерен манной крупы. Через два дня развивается типичное проявление кори – сыпь. Сыпь состоит из мелких папул (волдырей), окруженных пятном; она мелкая и обильная, яркая; способна, сливаясь, покрывать всю поверхность тела, в тяжелых случаях на коже образуются мелкие кровоизлияния. Для коревой сыпи характерна этапность высыпаний: В первый день они появляются за ушами, на волосистой части головы, лице и шее; На второй день — на туловище и верхней части рук; На третьи сутки - на ногах и нижней части рук. В тоже время на лице элементы сыпи бледнеют. С четвертого дня высыпания продолжают бледнеть в том же порядке, что и появились, оставляя за собой шелушение и потемнение кожи (пигментацию).

n n Осложнения кори: ларингит (воспаление гортани), круп (стеноз гортани), трахеобронхит, отит (воспаления уха), первичная коревая (вирусная) пневмония, вторичная бактериальная пневмония, стоматит (воспаление слизистой оболочки рта), коревой энцефалит (воспаление мозга), менингит (воспаление мозговой оболочки), гепатит, лимфаденит, мезентериальный лимфаденит. Наиболее частое осложнение кори — пневмония (воспаление легких).

n n n Диагностика и лечение Диагноз выставляется врачом на основании осмотра и сведений о контакте ребёнка с больным корью. В нетяжелых случаях лечение кори проводится на дому. Больному обеспечивают покой, приглушенное освещение (при конъюнктивите яркий свет вызывает сильную боль). Рекомендуется обильное питье, антигистаминные (противоаллергические) препараты, полоскание рта раствором соды. Для профилактики осложнений в глаза закапывают противовоспалительные капли (сульфацил, интерферон). При развитии осложнений ребенка госпитализируют. Прогноз в большинстве случаев благоприятный. В редких случаях осложненная корь может приводить к пожизненной инвалидности вследствие поражения мозга, слепоты и глухоты. После перенесенного заболевания возникает пожизненный иммунитет.

n n Профилактика Кори: Тотальная двукратная вакцинация детей противокоревой вакциной в возрасте 1 год и 6 лет. Вакцина против кори впервые была создана в 1966 году. Для активной иммунопрофилактики кори применяют живую коревую вакцину (ЖКВ). Её готовят из вакцинного штамма Л-16, выращенного в культуре клеток эмбрионов японских перепелов. В Украине разрешено применение ЖКВ «Рувакс» (Авентис-Пастер, Франция), комплексной вакцины против кори, краснухи и паротита ММР (Мерк Шарп Доум, США). Живую коревую вакцину прививают детям, не болевшим корью, с 12 -15 месячного возраста. Ревакцинацию проводят так же, как и вакцинацию, однократно в 6 лет, перед поступлением в школу. Её цель - защита детей, у которых по той или иной причине иммунитет не сформировался. Иммунизация не менее 95% детей обеспечивает хороший защитный эффект. Для контроля за состоянием иммунитета населения проводят выборочные серологические исследования. Региональный комитет ВОЗ для Европы на 48 -й сессии (1998) принял в качестве целей программу «Здоровье 21» , предусматривающую элиминацию кори из Региона к 2007 г. или раньше. К 2010 г. элиминация заболевания должна быть зарегистрирована и сертифицирована в каждой стране. Пассивную иммунопрофилактику проводят введением противокоревого иммуноглобулина.

Скарлатина — острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, ангиной и обильной точечной сыпью. Болеют чаще всего дети 2 -10 лет. Возбудителем скарлатины является стрептококк группы А, который также может вызывать поражения почек (гломерулунофрит), ангину, хронический тонзиллит, ревматизм и другие болезни. Скарлатина возникает в том случае, если в момент заражения стрептококком к нему отсутствует иммунитет.

n n Источник инфекции — больной скарлатиной, ангиной или «здоровый» носитель стерептококков. Инкубационный период обычно продолжается от 1 до 10 дней. Ребенок считается заразным за сутки до появления первых симптомов и в последующие 2– 3 недели. Инфекция передается воздушно-капельным путем (при чихании, с поцелуями и т. п. ). Кроме того, заразиться скарлатиной можно через продукты питания, общую посуду, одежду или просто подержавшись за ручку двери, которую до этого распахнул совершенно здоровый на вид носитель инфекции.

n n n Что происходит? Попадая на слизистую оболочку, стрептококк вызывает воспалительные изменения в носоглотке. Микроб вырабатывает большое количество ядовитого вещества — эритротоксина. Попадая в кровь, этот токсин разрушает эритроциты и вызывает интоксикацию (отравление всего организма). Под его действием во всех органах, в том числе в коже и слизистых оболочках, расширяются мелкие сосуды, что приводит к появлению характерной сыпи. Эритротоксин вызывает гибель наружного слоя кожи — эпидермиса, что приводит к сильному шелушению кожи. К концу первой недели болезни начинает вырабатываться иммунитет к стрептококку. Синтез и накопление антител, связывание ими токсинов приводит к уменьшению и ликвидации проявлений токсикоза и постепенному исчезновению сыпи.

n n n Как проявляется? Скарлатина начинается остро: с резкого подъема температуры до 39º C. Ребенок жалуется на головную боль, тошноту, выраженное недомогание, сильную боль при глотании. В конце первых начале вторых суток появляется мелкая, зудящая сыпь, которая за несколько часов покрывает практически все тело. Важный признак скарлатины — сгущение сыпи в виде темнокрасныхполос на кожных складках в местах естественных сгибов — в паховых складках, подмышечных впадинах, локтевых сгибах. На ощупь кожа очень сухая и напоминает наждачную бумагу. Если заглянуть в рот больного, то можно увидеть яркокрасную воспалённую слизистую, гнойные налёты на нёбных миндалинах и малиновый язык с резко увеличенными сосочками. Такое состояние горла врачи характеризуют выражением «пылающий зев» . На лице сыпь располагается на щеках, в меньшей степени — на лбу и висках, в то время как носогубный треугольник остается бледным и свободным от элементов сыпи (характерный признак скарлатины). Через 3 -5 дней кожа бледнеет и начинается сильное шелушение, особенно выраженное на ладошках ребенка: кожа с них снимается как перчатки.

n n n n n Осложнения: лимфаденит (поражение лимфатических узлов); гнойный отит (воспаление уха); аллергическое заболевание почек — гломерулонефрит, воспаление суставов — артрит, синовит; поражение сердца — аллергический миокардит; пневмонии (воспаление легких). Вероятность осложнений значительно уменьшается приёме полного курса антибиотиков. После перенесенной скарлатины сохраняется, как правило, пожизненный иммунитет. Тем не менее, повторное заражение скарлатиной всё же случается. Врачи убеждены, что это вина слишком активной терапии — болезнь нейтрализуется так быстро, что иммунитет не успевает сформироваться.

n n n Диагностика и лечение Диагноз выставляется на основании данных о контакте с больным скарлатиной, ангиной, при наличии характерной сыпи и поражения горла. Лечение обычно проводится на дому. Детей с тяжелыми и осложненными формами скарлатины госпитализируют. В течение 7 -10 дней необходимо соблюдать постельный режим. Для подавления роста стрептококка применяют антибиотики 10 -дневным курсом. Кроме того, назначают полоскания горла раствором фурациллина, настоями ромашки, календулы, эвкалипта. Также применятся противоаллергические средства, витамины. Прогноз благоприятный. После выздоровления необходимо внимательно следить за самочувствием ребенка, цветом мочи (при гломерулонефрите моча становиться цвета «мясных помоев» , что связано с выделением крови), обращать внимание на появление болей в суставах. Это позволит вовремя выявить и начать лечение осложнений скарлатины.

n n n Профилактика Дети, бывшие в контакте с больным и не болевшие ранее скарлатиной, допускаются в дошкольное учреждение или в первые два класса школы после семидневной изоляции на дому. В квартире, где находится больной, проводят регулярную влажную уборку, проветривание помещений. Вакцины от скарлатины нет.

n Эпидемический паротит (свинка, заушница) - острое инфекционное заболевание, характеризующееся лихорадкой, общей интоксикацией, поражением слюнных желез, а иногда половых и других желез, нервной системы. Возбудитель заболевания – вирус, для которого характерна высокая заразительность и малая устойчивость во внешней среде. Источник инфекции – больной человек, он становится заразным за 1 -2 дня до появления признаков болезни и в первые 5 дней болезни. Вирус передается воздушно-капельным путем. Восприимчивость к болезни высокая. Чаще болеют дети. Лица мужского пола болеют эпидемическим паротитом в 1, 5 раза чаще, чем женщины. При проникновении в организм, вирус размножается в носоглотке и затем проникает в слюнные железы, где находит оптимальные условия для размножения. Развивается характерное воспаление слюнной околоушной железы, из-за чего лицо становится одутловатым и принимает своеобразные очертания. После перенесенного заболевания любой степени тяжести развивается стойкая невосприимчивость к повторному заражению.

n n n Симптомы и течение. Инкубационный период продолжается от 11 до 23 дней. Имеется короткий продромальный (начальный) период - отмечается слабость, недомогание, боли в мышцах, головная боль, познабливание, нарушение сна и аппетита. С развитием воспалительных изменений в слюнной железе появляются признаки ее поражения: сухость во рту, боль в области уха, усиливающаяся при жевании, разговоре. Заболевание может протекать как в легкой, так и в тяжелой форме. В зависимости от этого температура может быть от субфебрильных цифр до 40 0 С, интоксикация также зависит от степени тяжести. Характерное проявление болезни - поражение слюнных желез, чаще околоушных. Железа увеличивается в размерах, появляется болезненность прикосновении, которая особенно выражена впереди уха, позади мочки уха и в области сосцевидного отростка. Кожа над воспаленной железой напряжена, лоснится, припухлость может распространяться на шею. Припухлость сохраняется около 3 -10 дней. После проникновения в кровь, вирус паротита достигает других железистых органов - страдают поджелудочная железа (вызывая острый панкреатит), яички (орхит), яичники (оофорит, овариит). Вирус способен проникать в головной мозг и тогда развивается вирусный менингоэнцефалит (воспаление мягкой мозговой оболочки и мозга).

n Поражение центральной нервной системы при эпидемическом паротите бывает у каждого десятого ребенка, у мальчиков в 3 раза чаще, чем у девочек. В большинстве случаев на 4 -7 день болезни появляется озноб, вновь повышается температура тела до 39 о. С и выше, появляется сильная головная боль, рвота. У больного развивается воспаление оболочек головного мозга. У 25 -30% больных воспаление мозговых оболочек развивается одновременно с началом воспаления слюнных желез, у каждого десятого может предшествовать, а у многих больных может развиться без поражения слюнных желез. Выздоровление после воспаления мозговых оболочек при эпидемическом паротите происходит медленно. У некоторых больных наряду с воспалением оболочек головного мозга развивается воспаление головного мозга, что проявляется вялостью, сонливостью, нарушением сознания. В последующем у них могут возникнуть изменения со стороны центральной нервной системы в виде нарушения поведения, головных болей, судорог, глухоты на одно ухо, нарушения зрения.

n n Осложнения. Орхит (воспаление яичек у мальчиков и взрослых мужчин), оофорит (воспаление яичников у девочек и взрослых), панкреатит (воспаление поджелудочной железы), менингоэнцефалит (воспаление мягкой мозговой оболочки и головного мозга). Диагностика. Лабораторные методы подтверждения диагноза - выделение вируса паротита из крови, смывов из глотки, секрета околоушной слюнной железы, цереброспинальной жидкости и мочи. Иммунофлюоресцентные методы позволяют обнаружить вирусы уже через 2 -3 дня.

n n Лечение. Обычно проводится на дому. Больные с поражением центральной нервной системы и воспалением яичка направляются в инфекционную больницу. Назначается постельный режим в течение 10 дней. Больным с воспалением слюнных желез рекомендуется умеренно жидкая молочно-растительная пища, ограничение белого хлеба, жиров, грубой клетчатки, после каждого приема пищи нужно полоскать полость рта. При развитии воспаления яичка назначается суспензорий, преднизолон 5 -7 дней по схеме. При менингите применяются кортикостероидные препараты (преднизолон, гидрокортизон), проводят люмбальные пункции, внутривенно вводят 40 % раствор Уротропина. При развившемся остром панкреатите назначается жидкая щадящая диета, атропин, папаверин, холод на живот, препараты, ингибирующие ферменты - гордокс, контрикал трасилол. Лекарственных препаратов, действующих непосредственно на вирус эпидемического паротита, не существует.

n n Профилактика. Для создания невосприимчивости к эпидемическому паротиту, предусмотрена вакцинация детей с 1, 5 лет, в качестве вакцины используется живой ослабленный вирус паротита. Вакцины против эпидемического паротита: Приорикс – вакцина для профилактики кори, краснухи и эпидемического паротита; Тримовакс – комбинированная вакцина для профилактики кори, краснухи и паротита; Вакцина паротитная живая сухая; Имовакс орейон. Прививка проводится однократно. Ее следует проводить детям, подросткам и взрослым мужчинам, не болевшим эпидемическим паротитом, и тем, кому в прошлом она не проводилась. Дети до 10 лет, соприкасавшиеся с больным, не болевшие эпидемическим паротитом, подлежат разобщению на 21 день от начала контакта с больным.

Какие прививки входят в украинский календарь вакцинации? Согласно приложению к приказу № 48 МЗ Украины от 03. 02. 2006 „Про порядок проведення профілактичних щеплень в Україні та контроль якості й обігу медичних імунобіологічних препаратів" (далее - приказ № 48 МОЗ), в календарь включены следующие прививки против болезней, выполняемые в определённом возрасте: Туберкулёз - 3 -7 день, 7, 14 лет Гепатит В - 1 день, 1 мес. , 6 мес. Дифтерия - 3, 4, 5, 18 мес. , 6, 14, 18 лет, далее каждые 10 лет Коклюш - 3, 4, 5, 18 мес. Столбняк - 3, 4, 5, 18 мес. , 6, 14, 18 лет, далее каждые 10 лет Полиомиелит - инактивированная (убитая) вакцина: 3, 4 мес; - оральная (живая) вакцина: 18 мес. , 6, 14 лет Гемофильная инфекция - 3, 4, 5, 18 мес. Корь - 12 мес. , 6 лет Краснуха - 12 мес. , 6 лет, 15 лет (девочки) Паротит (свинка) - 12 мес. , 6 лет, 15 лет (мальчики)

n Харьковский национальный университет имени В. Н. Каразина n Медицинский факультет n Кафедра общей практики – семейной медицины n Зав. кафедрой профессор Николенко Е. Я. n Харьков
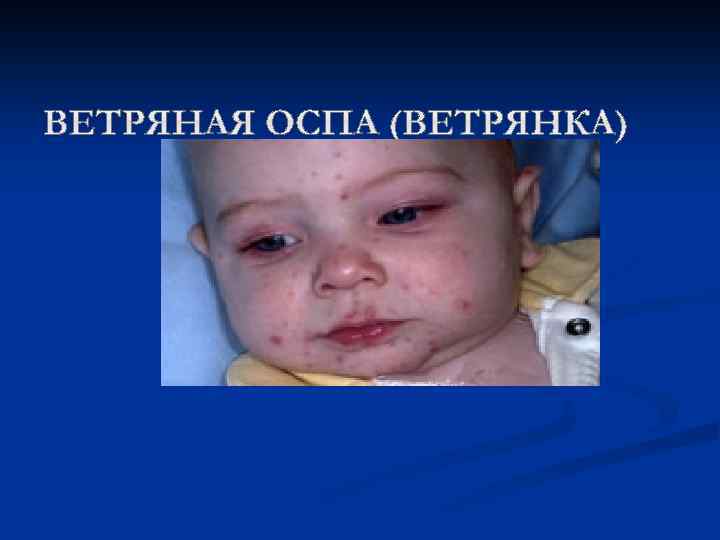

Ветрянка (ветряная оспа) — высокозаразное острое инфекционное заболевание, протекающее с характерной пузырьковой сыпью. Чаще болеют дети, посещающие детский сад или школу — места с большим скоплением людей. Заболевание вызывается одним из вирусов герпеса. Ветряная оспа — очень заразное заболевание. Вирус передается от больного человека к здоровому воздушнокапельным путем (при разговоре, пребывании в одном небольшом помещении). Заражение также может произойти от больного опоясывающим лишаем (вызывается той же разновидностью вируса герпеса). Больной ветрянкой становится заразным за два дня до появления высыпаний, и остается заразным в течение первых 5 -7 дней после появления сыпи.

Ветрянка начинается с повышения температуры до 380 С, слабости. n На коже лица, волосистой части головы, туловище, слизистых оболочках (во рту, на половых органах) появляются красные пятна размерами до 5 -7 мм. Спустя несколько часов на их месте образуются волдыри, а затем — маленькие, точечные пузырьки с прозрачным содержимым. Через один-два дня они покрываются корочками, которые, отпадая, не оставляют следа. n Появление новых высыпаний (в течение 3 -8 суток) и трансформация отдельных элементов сыпи происходят одновременно — поэтому на одном участке кожи можно видеть и пятна, и волдыри, и пузырьки, и корочки. n Сыпь сопровождается сильным зудом. При каждом новом высыпании отмечается подъем температуры тела, нарушается самочувствие ребенка. Расчесывание высыпаний и сдирание корочек может привести n

n Осложнения ветрянки встречаются редко и чаще всего связаны с неаккуратной обработкой высыпаний и их нагноением, что впоследствии приводит к образованию рубцов. n Крайне редко у ослабленных детей встречаются тяжелые формы ветрянки с поражением головного мозга, внутренних органов. Подобные формы болезни лечат в больницах, применяя специальные

n n n Диагноз устанавливается врачом при наличии сведений о контакте с больным ветрянкой и на основании клинической картины (характерной сыпи и общего состояния). Лечение ветрянки проводят в домашних условиях. Цель лечения — не допустить нагноения пузырьков. Для этого отлично подойдет зелёнка, можно использовать жидкость Кастеллани, водный раствор фукорцина или марганцовки и т. д. Спиртовые растворы дети переносят очень болезненно. С первого дня болезни необходимо купать ребенка, добавляя в ванночку слабый раствор марганцовки. Создайте коже малыша максимально комфортные условия: не одевайте плотную и тесную одежду, используйте только хлопчатобумажное белье. Если вашего ребенка беспокоит сильный зуд, скажите об этом врачу: он назначит противоаллергические средства. При повышении температуры выше 380 С, ознобе, ребенку необходимо дать жаропонижающие средства (парацетомол, ибупрофен). Заболевшего ветрянкой изолируют дома в течение девяти дней с начала болезни. В детских дошкольных учреждениях устанавливается карантин продолжительностью 21 день.

Вакцина в достаточной степени предохраняет от ветрянки и ее осложнений. Ее рекомендуют проводить детям в возрасте 12 месяцев и старше, а также подросткам и взрослым, ранее не болевшим ветрянкой и не получивших вакцинацию. Вакцина защищает от заболевания на 10 и более лет. В редких случаях люди, получившие вакцинацию против ветрянки, могут заболеть ветрянкой, но заболевание будет протекать в легкой форме. n В настоящее время в США, Японии и некоторых других странах прививка от ветрянки является обязательной для приема ребенка в детское дошкольное учреждение. Но в России вакцинация детей от ветрянки еще не получила широкого распространения, и это остается выбором родителей. n Стоит отметить, что некоторым люди с ослабленной иммунной системой (в результате болезни или приема n


Скарлатина — острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, ангиной и обильной точечной сыпью. Болеют чаще всего дети 2 -10 лет. n Возбудителем скарлатины является стрептококк группы А, который также может вызывать поражения почек (гломерулунофрит), ангину, хронический тонзиллит, ревматизм и другие болезни. Скарлатина возникает в том случае, если в момент заражения стрептококком к нему отсутствует иммунитет. n Источник инфекции — больной скарлатиной, ангиной или «здоровый» носитель стерептококков. Инкубационный период обычно продолжается от 1 до 10 дней. Ребенок считается заразным за сутки до появления первых симптомов и в последующие 2– 3 недели. n Инфекция передается воздушно-капельным путем (при чихании, с поцелуями и т. п. ). Кроме того, n

n Попадая на слизистую оболочку, стрептококк вызывает воспалительные изменения в носоглотке. Микроб вырабатывает большое количество ядовитого вещества — эритротоксина. Попадая в кровь, этот токсин разрушает эритроциты и вызывает интоксикацию (отравление всего организма). Под его действием во всех органах, в том числе в коже и слизистых оболочках, расширяются мелкие сосуды, что приводит к появлению характерной сыпи. Эритротоксин вызывает гибель наружного слоя кожи — эпидермиса, что приводит к сильному шелушению кожи. n К концу первой недели болезни начинает вырабатываться иммунитет к стрептококку. Синтез и накопление антител, связывание ими

n n Скарлатина начинается остро: с резкого подъема температуры до 39º C. Ребенок жалуется на головную боль, тошноту, выраженное недомогание, сильную боль при глотании. В конце первых начале вторых суток появляется мелкая, зудящая сыпь, которая за несколько часов покрывает практически все тело. Важный признак скарлатины — сгущение сыпи в виде темнокрасных полос на кожных складках в местах естественных сгибов — в паховых складках, подмышечных впадинах, локтевых сгибах. На ощупь кожа очень сухая и напоминает наждачную бумагу. Если заглянуть в рот больного, то можно увидеть ярко-красную воспалённую слизистую, гнойные налёты на нёбных миндалинах и малиновый язык с резко увеличенными сосочками. Такое состояние горла врачи характеризуют выражением «пылающий зев» . На лице сыпь располагается на щеках, в меньшей степени — на лбу и висках, в то время как носогубный треугольник остается бледным и свободным от элементов сыпи (характерный признак скарлатины).

n лимфаденит (поражение лимфатических узлов); n гнойный отит (воспаление уха); n аллергическое заболевание почек — гломерулонефрит, n воспаление суставов — артрит, синовит; n поражение сердца — аллергический миокардит; n пневмонии (воспаление легких). n Вероятность осложнений значительно уменьшается приёме полного курса антибиотиков. n После перенесенной скарлатины сохраняется, как правило, пожизненный иммунитет. Тем не менее, повторное заражение скарлатиной всё же случается. Врачи убеждены, что это вина

Диагноз выставляется на основании данных о контакте с больным скарлатиной, ангиной, при наличии характерной сыпи и поражения горла. n Лечение обычно проводится на дому. Детей с тяжелыми и осложненными формами скарлатины госпитализируют. n В течение 7 -10 дней необходимо соблюдать постельный режим. Для подавления роста стрептококка применяют антибиотики 10 -дневным курсом. Кроме того, назначают полоскания горла раствором фурациллина, настоями ромашки, календулы, эвкалипта. Также применятся противоаллергические средства, витамины. n Прогноз благоприятный. n После выздоровления необходимо внимательно следить за самочувствием ребенка, цветом мочи (при гломерулонефрите моча становиться цвета «мясных n

n Дети, бывшие в контакте с больным и не болевшие ранее скарлатиной, допускаются в дошкольное учреждение или в первые два класса школы после семидневной изоляции на дому. В квартире, где находится больной, проводят регулярную влажную уборку, проветривание помещений. n Вакцины от скарлатины нет.


Коклюш — острое инфекционное заболевание, сопровождающееся воспалительными явлениями в верхних дыхательных путях и приступообразным спазматическим кашлем. Наиболее часто заражаются непривитые дети в возрасте до 5 лет, причем особенно опасен коклюш для детей первого года жизни. В более старшем возрасте эта инфекция протекает значительно легче. n Коклюш вызывается специфической бактерией под названием Bordetella pertussis. Микроб передается воздушно-капельным путем (при кашле, чихании, разговоре) при тесном общении с больным человеком. Заболевание очень заразное. Однако контактный (например, через игрушки) путь передачи инфекции невозможен, поскольку бактерия быстро погибает во внешней среде. n Иммунитет после болезни вырабатывается очень n

Коклюшная бактерия вырабатывает специфические токсины, которые вызывают раздражение слизистой оболочки дыхательных путей. В результате развивается спазм диафрагмы и мышц бронхов (бронхоспазм), и возникает так называемый спастический кашель. Кашлевой рефлекс постепенно закрепляется в дыхательном центре продолговатого мозга (отдел головного мозга), что приводит к усилению и учащению приступов кашля. n Инкубационный период (время от заражения до появления первых симптомов болезни) длится обычно от одной до двух недель. Заболевание начинается постепенно. Незначительно поднимается температура тела, начинается насморк и сухой кашель. В этой фазе болезни родители часто думают, что он «немного простыл» , и ребенок продолжает ходить в школу или детский сад, заражая окружающих. Кашель постепенно n

n n Инкубационный период (время от заражения до появления первых симптомов болезни) длится обычно от одной до двух недель. Заболевание начинается постепенно. Незначительно поднимается температура тела, начинается насморк и сухой кашель. В этой фазе болезни родители часто думают, что он «немного простыл» , и ребенок продолжает ходить в школу или детский сад, заражая окружающих. Кашель постепенно нарастает по силе и длительности и переходит в спазматический. Этот коклюшный кашель настолько специфичен, что врачу достаточно хотя бы один раз его услышать, чтобы тут же поставить правильный диагноз. При спазматическом приступе после свистящего вдоха следует серия коротких судорожных кашлевых толчков, которые без остановки следуют друг за другом на протяжении одного выдоха. Иногда такие приступы сопровождаются рвотой, посинением или покраснением лица, отхождением мокроты. В течение одного дня таких приступов может быть 20 -30 и более, в зависимости от тяжести заболевания. Лицо больного становится одутловатым, на коже иногда появляются кровоизлияния, может начаться конъюнктивит, а на уздечке языка образуется язвочка. Приступы

n n Как правило, вне приступов кашля состояние ребенка почти не отличается от нормального. Температура тела при этом остается нормальной. Повышение температуры тела в период спазматического кашля чаще всего свидетельствует о присоединении осложнений. Период спазматического кашля продолжается около 3 -4 недель и более, количество приступов постепенно уменьшается и они становятся менее интенсивными. Тем не менее, небольшой кашель, слабость, раздражительность и повышенная возбудимость ребенка сохраняются в течение последующих нескольких месяцев. Самое частое осложнение коклюша — это пневмония, которая вызывается уже другими микробами — стрептококками и стафилококками. У детей первого года жизни коклюш опасен остановками дыхания во время приступов, длительность которых варьируется от нескольких секунд до нескольких минут. Изза недостатка кислорода у них могут развиваться судороги скелетных мышц, энцефалопатия и т. д. Другие осложнения: бронхит, плеврит (воспаление плевры, покрывающей легкие), гнойный отит, ложный круп. Изредка возникают тяжелые осложнения, возникающие вследствие сильных кашлевых толчков (кровоизлияние в мозг, разрыв

Диагноз коклюша выставляется при наличии типичного кашля. Для его подтверждения может производиться посев мокроты и слизи, взятой со слизистой оболочки глотки. n Лечение, как правило, проводят в домашних условиях. Госпитализируют при коклюше редко, в основном маленьких детей и больных с тяжелой или осложненной формой болезни. n Огромное значение при лечении этой болезни приобретает свежий, увлажненный воздух в комнате больного (частое проветривание помещения), дробное питание (частый прием пищи малыми порциями), уменьшение воздействия внешних раздражителей, способных спровоцировать кашель (в частности, света и шума). При нормальной температуре тела полезны прогулки на свежем воздухе (при температуре не ниже -10º С). n

n На сегодняшний день самой эффективной мерой борьбы с коклюшем считается введение АКДС-вакцины, внесенной в обязательный календарь прививок. n При выявлении ребенка, больного коклюшем, вводится карантин на 2 недели для ранее не привитых и не переболевших коклюшем детей в возрасте до 7 лет.
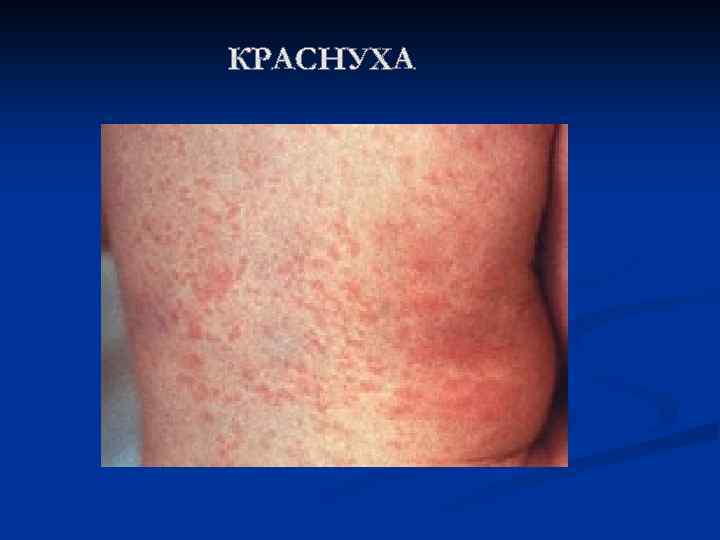

Краснуха — высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи. n Наиболее часто болеют непривитые дети 2 -9 лет. Особенна опасна краснуха в первые 3 месяца беременности — при этом нередко развиваются тяжелые врожденные пороки развития ребенка, возможна внутриутробная гибель плода. В целом, у взрослых людей краснуха протекает тяжелее, чем у детей. n Источником инфекции является человек с клинически выраженной или стертой формой краснухи. Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Возможен также контактный путь заражения — через детские игрушки. Больной становится заразным за 1 неделю n

n n n Инкубационный период заболевания длится от 11 до 24 дней (чаще 16 -20). Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится кровью по всему организму, вызывая увеличение лимфатических узлов, в особенности тех, что расположены на затылке и задней стороне шеи. Иногда возникает незначительный насморк и сухой кашель, чувство першения в горле, слезотечение. Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 3839°С ), головная боль, боли в мышцах, снижение аппетита. В первый день болезни у 75 -90% больных возникает характерная сыпь на коже, причем высыпания чаще наблюдаются у детей. Элементы сыпи представляют собой круглые или овальные розово -красные мелкие пятна. Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой части головы, а затем в течение суток она появляется на туловище и конечностях. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единичные высыпания появляются на слизистой оболочке

n Осложнения краснухи крайне редки и встречаются у детей с иммунодефицитом. К ним относятся: пневмонии, отиты, артриты, ангины, тромбоцитопеническая пурпура. Очень редко (в основном у взрослых) возникают поражения головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных не представляет серьезной опасности для будущей матери, но значительно увеличивает риск

Диагноз краснухи, как правило, ставится, если у ребёнка был контакт с больным краснухой, он не привит, отмечается характерная кожная сыпь, увеличение лимфатических узлов, другие симптомы. n Диагноз подтверждается с помощью анализа крови из вены на противовирусные антитела, который проводится на 1 -3 -й день болезни и спустя 7 -10 дней. О краснухе свидетельствует увеличение антител в 4 раза и более. n Лечение обычно проводится в домашних условиях. В период высыпаний ребенку необходим постельный режим. Специальное лечение не назначают, иногда применяют симптоматические средства (лекарства, устраняющие симптомы заболевания). n При появлении осложнений необходима срочная госпитализация. n

n Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают. Важно предотвратить контакт больного ребёнка с беременными женщинами. n Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцина корь-краснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -

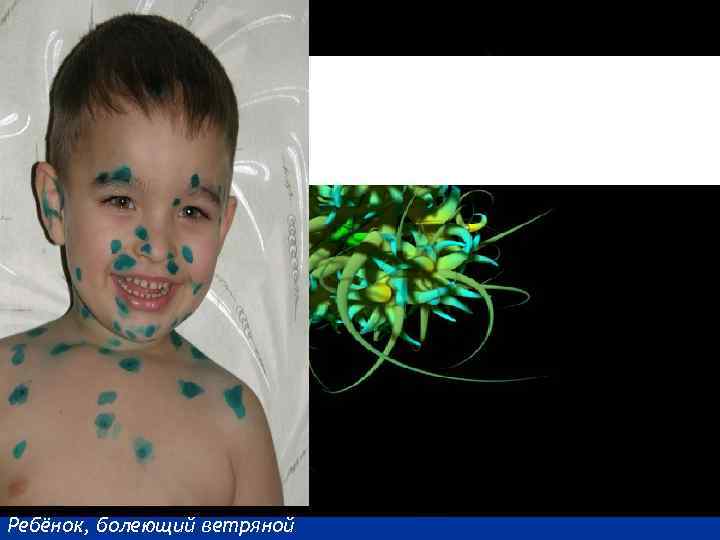
Ветряная оспа - острое инфекционное заболевание, преимущественно детского возраста, характеризующееся лихорадкой, умеренной общей интоксикацией и пузырьковой сыпью. Ребёнок, болеющий ветряной
ВОЗБУДИТЕЛЬ Возбудитель - вирус из семейства герпесвирусов (Varicella zoster – Варицелла Зостер, подсемейство З-го типа). Варицелла-Зостер

ОСОБЕННОСТИ ВИРУСА n n n содержит ДНК; неустойчив во внешней среде; инактивируется при температуре 50 -52 градуса в течение 30 минут; чувствителен к ультрафиолетовому облучению; хорошо переносит низкие температуры, повторные замораживания и оттаивания.
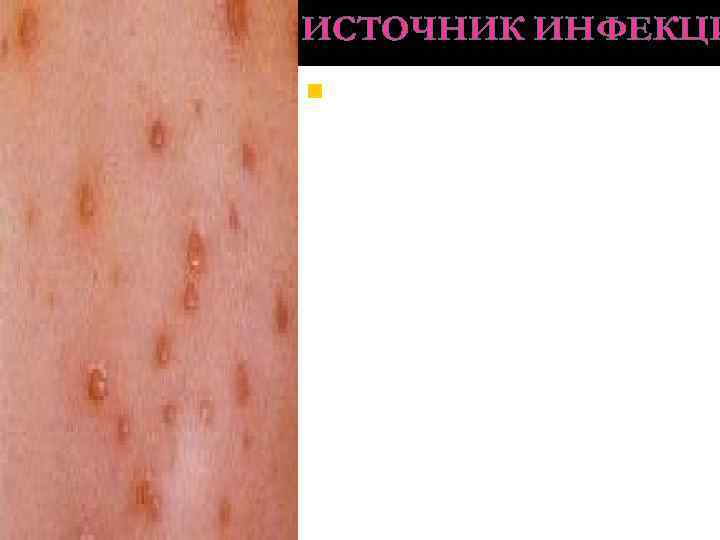
ИСТОЧНИК ИНФЕКЦИ n больной ветряной оспой ребенок или взрослый. Заражен больной с последних 2 -х дней инкубационного пероид до 5 -го дня с момента появления последнего пузырька; - больной герпесом зостер (опоясывающим лишаем).

ПУТИ ПЕРЕДАЧИ n воздушно-капельный; n реже – контактнобытовой, вертикальный. Возбудитель потоком воздуха может переноситься на большие расстояния (в другие комнаты, на другие этажи).
ПРОЦЕСС РАЗВИТИЯ БОЛЕЗНИ n Вирус, попав на слизистые оболочки верхних дыхательных путей, проникает в них, размножается и попадает в кровь, с которой разносится по всему организму, но преимущественно оседает в коже. Здесь происходит его дальнейшее размножение и повреждение кожи с образованием пузырьков.
ПОРАЖЕНИЕ ВНУТРЕННИХ ОРГАНОВ Печень Мозговые оболочки Почки Вещество головного мозга
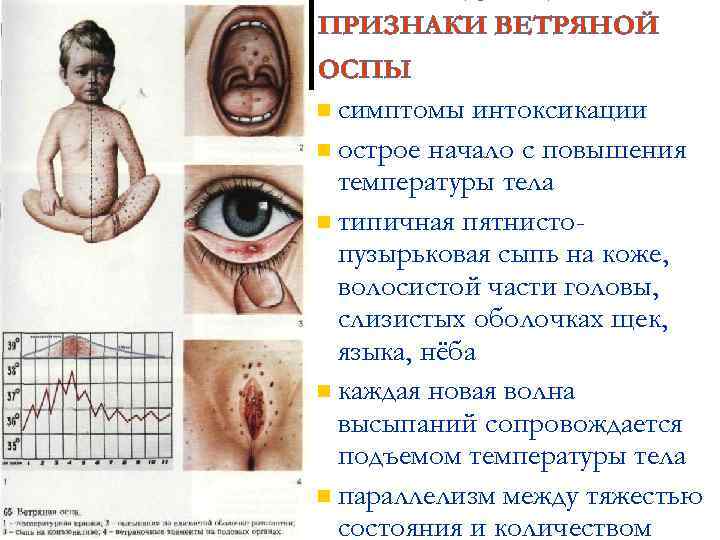
КЛИНИЧЕСКИЕ ПРИЗНАКИ ВЕТРЯНОЙ ОСПЫ n симптомы интоксикации n острое начало с повышения температуры тела n типичная пятнистопузырьковая сыпь на коже, волосистой части головы, слизистых оболочках щек, языка, нёба n каждая новая волна высыпаний сопровождается подъемом температуры тела n параллелизм между тяжестью состояния и количеством

ЭТАПНОСТЬ РАЗВИТИЯ ЭЛЕМЕНТОВ СЫПИ n пятна (макулы); n узелки(папулы); n пузырьки (везикулы) n пузырьки с гноем (пустулы) n корочки
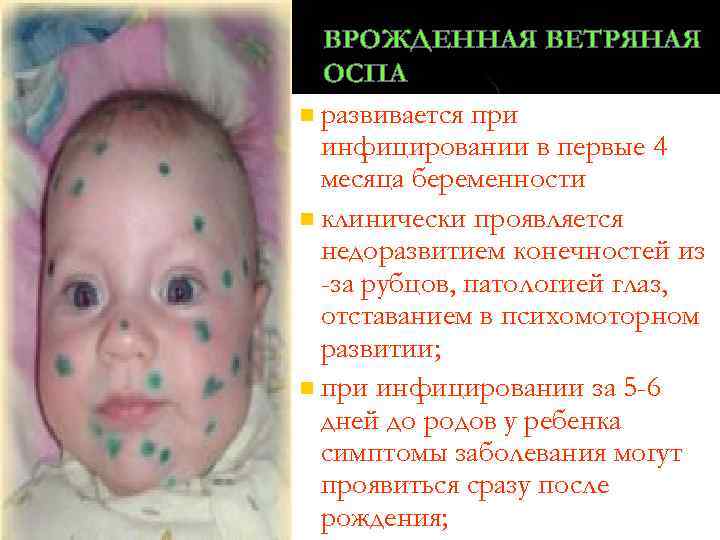
ВРОЖДЕННАЯ ВЕТРЯНАЯ ОСПА n развивается при инфицировании в первые 4 месяца беременности n клинически проявляется недоразвитием конечностей из -за рубцов, патологией глаз, отставанием в психомоторном развитии; n при инфицировании за 5 -6 дней до родов у ребенка симптомы заболевания могут проявиться сразу после рождения;

ЛЕЧЕНИЕ проводится на дому при неосложненном течении n госпитализация в боксированное отделение инфекционной больницы показана при тяжелом, осложненном течении или под эпидпоказаниям (проживание в общежитии и др. ); n n режим: постельный на острый период n диета: по возрасту, механически щадящая, с ограничением мясных продуктов, обогащенная витаминами n уход: особое внимание уделяется

СИМПТОМАТИЧЕСК АЯ ТЕРАПИЯ n жаропонижающие средства (аспирин противопоказан!), антибиотики при развитии гнойных осложнений и другие препараты в зависимости от особенностей течения болезни.

ПРОФИЛАКТИКА n изоляция больного до 5 -го дня с момента появления последних высыпаний n n n разобщение детей до 7 лет, не болевших ветряной оспой с 9 -го по 21 -й день с момента контакта с больным ежедневное медицинское наблюдение за контактными детьми с измерением температуры, осмотром кожи и слизистых;

n достаточное проветривание помещений и влажная уборка; n активная специфическая иммунизация - за рубежом используют живую аттенуированную варицелла-зостер вакцину (или “Окавакс”); n пассивная специфическая профилактика иммуноглобулином варицелла-зостер показана контактным детям из “группы риска” с заболеваниями крови, иммунодефицитными состояниями и беременным женщинам, которые не болели ветряной оспой (опоясывающим лишаем).
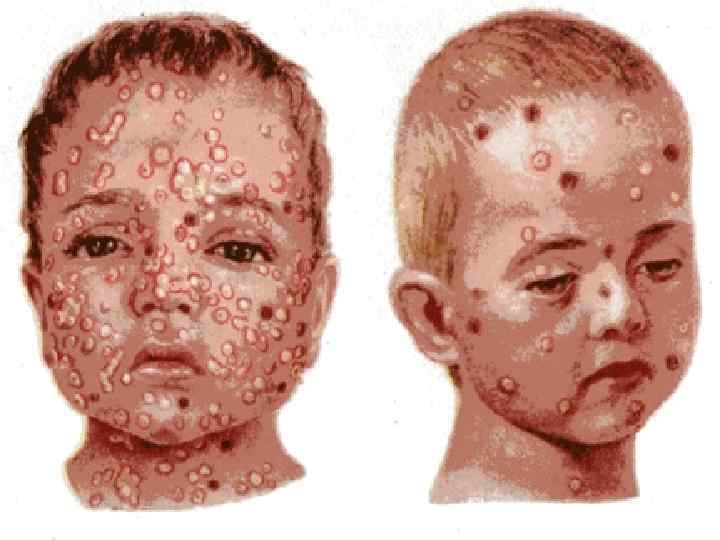
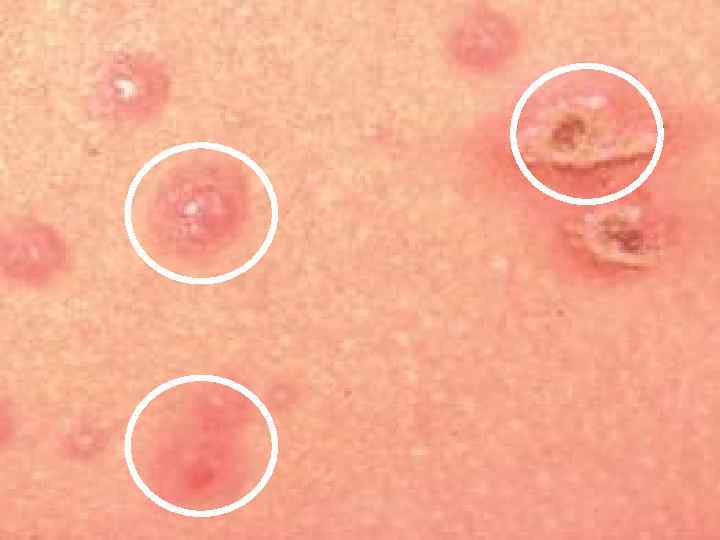



n Эпидемический паротит - болезнь, которую в народе чаще называют свинкой, — это острое инфекционное вирусное заболевание, входящее в ту же группу «детских» инфекций n Особенность свинки в том, что она поражает, прежде всего, железистую ткань организма. Поэтому характерными проявлениями эпидемического паротита являются воспалительные процессы желез: воспаление околоушных слюнных желез, иногда также слюнных желез под языком и у нижней челюсти, а в редких случаях и поджелудочной железы. n Свинкой чаще всего болеют дети в период между третьим и седьмым годом жизни, причем

Возбудитель свинки — вирус эпидемического паротита, входящий в ту же группу вирусов, что и вирус кори. n Вирус паротита не подвержен мутациям, во внешней среде нестоек: при нагревании до 70 градусов инактивируется за 10 минут, быстро погибает и при ультрафиолетовом облучении, воздействии дезинфицирующих средств. n Однако при низких температурах (-10— 70 градусов) вирус эпидемического паротита может сохранять свои свойства в течение долгого времени. n Вирус паротита передается, как правило, воздушнокапельным путем, однако возможно также n

Орхит (воспаление яичек у мальчиков и взрослых мужчин), оофорит (воспаление яичников у девочек и взрослых женщин), панкреатит (воспаление поджелудочной железы), менингоэнцефалит (воспаление мягкой мозговой оболочки и головного мозга), снижение слуха и глухота. n В развитии осложнений играет роль и ослабление защитных сил организма, а также состояние самих органов и систем, которые поражаются вирусом паротита. Особенно опасным бывает паротит для мальчиков-подростков во время полового созревания, так как в этом случае существует риск воспаления яичника или яичка. Каждый десятый из пораженных таким заболеванием мальчиков становится бесплодным. Поэтому для мальчиков, у которых к моменту полового созревания еще не было свинки, n

n n Для свинки характерна сезонность подъемов и спадов заболеваемости. Максимум заболеваемости приходится на мартапрель, а минимум — на август-сентябрь. Периодические подъемы заболеваемости паротитом наблюдаются каждые 1— 2 года. Иногда паротит протекает в виде эпидемических вспышек, что особенно характерно для детских учреждений. Такие вспышки паротита продолжаются, как правило, от 70 до 110 дней, проходя в виде 4— 5 волн, промежутки между которыми примерно равны инкубационному периоду паротита. Эпидемический паротит — это заболевание, которое встречается в мире повсеместно. Конечно, с введением вакцинации во многих странах мира заболеваемость паротитом значительно снизилась. После перенесенного заболевания паротитом любой степени тяжести развивается стойкая невосприимчивость к повторному заражению - пожизненный иммунитет. Иммунитет к паротиту обнаруживается у 80— 90% взрослого населения, что говорит о том, насколько широко распространено заболевание свинкой. Причем наличие антител к паротиту не зависит от того, был ли у человека острый паротит: у 25% инфицированных паротит протекает бессимптомно

n Дифтерия — острая инфекционная болезнь с воздушно-капельным механизмом передачи. Характеризуется крупозным или дифтеритическим воспалением слизистой оболочки в воротах инфекции — в зеве, носу, гортани, трахее, реже — в других органах, — и общей интоксикацией.

n Возбудитель — токсигенная дифтерийная палочка, грамположительная, устойчивая во внешней среде. Патогенное действие связано с экзотоксином. Нетоксигенные коринебактерии не патогенны. Дифтерийная палочка вегетирует на слизистых оболочек зева и других органов, где развивается крупозное или дифторитическое воспаление с образованием пленок. Продуцируемый возбудителем экзотоксин всасывается в кровь и вызывает общую интоксикацию с поражением миокарда, периферической

n Инкубационный период — от 2 до 10 дней. В зависимости от локализации процесса различают дифтерию зева, носа, гортани, глаз и др. Дифтерия зева n n n Различают локализованную, распространенную и токсическую дифтерию зева. При локализованной форме образуются фибринозные пленчатые налеты на миндалинах. Зев умеренно гиперемирован, боль при глотании выражена умеренно или слабо, регионарные лимфатические узлы увеличены незначительно. Общая интоксикация не выражена, температурная реакция умеренная. Разновидностью этой формы является островчатая дифтерия зева, при которой налеты на миндалинах имеют вид небольших бляшек, нередко расположенных в лакунах. При распространенной форме дифтерии зева фибринозные налеты переходят на слизистую оболочку небных дужек и язычка; интоксикация выражена, температура тела высокая, более значительна и реакция регионарных лимфатических узлов. Токсическая дифтерия характеризуется резким увеличением миндалин, значительным отеком слизистой оболочки зева и образованием толстых грязно-белых налетов, переходящих с миндалин на мягкое и даже твердое небо. Регионарные лимфатические узлы значительно увеличены, окружающая их подкожная клетчатка отечная. Отек шейной подкожной клетчатки отражает степень интоксикации. При токсической дифтерии I степени отек распространяется до середины шеи, при II степени — до ключицы, при III степени — ниже ключицы. Общее состояние больного тяжелое, отмечаются высокая температура (39– 40 С), слабость, анорексия, иногда рвота и боль в животе. Наблюдаются выраженные расстройства сердечнососудистой системы. Разновидностью этой формы служит субтоксическая дифтерия зева, при которой симптомы выражены слабее, чем при токсической дифтерии 1 степени

n Дифтерия гортани (дифтерийный, или истинный круп) в последнее время встречается редко. Характеризуется крупозным воспалением слизистой оболочки гортани и трахеи. Течение болезни быстро прогрессирующее. В первой катаральной (дисфонической) стадии, продолжающейся 1 -2 дня

n Наблюдается повышение температуры тела, обычно умеренное, нарастающая осиплость голоса, кашель, вначале «лающий» , затем теряющий свою звучность. Во второй (стенотической) стадии нарастают симптомы стеноза верхних дыхательных путей: шумное дыхание, напряжение при вдохе вспомогательной дыхательной мускулатуры, инспираторные втяжения уступчивых мест грудной клетки. Третья (асфиктическая) стадия проявляется выраженным расстройством газообмена —цианоз, выпадения пульса на высоте вдоха, потливостью, беспокойством. Если своевременно не оказывают помощь

Характерны осложнения, возникающие главным образом при токсической дифтерии III степени, особенно при поздно начатом лечении. n В раннем периоде болезни могут нарастать симптомы сосудистой и сердечной слабости. Миокардит выявляется чаще на 2 -й неделе болезни и характеризуется нарушением сократительной способности миокарда и его проводящей системы. Обратное развитие миокардита происходит относительно медленно. Миокардит — одна из причин смерти при дифтерии. n Моно- и полирадикулоневриты проявляются вялыми периферическими парезами и параличами мягкого неба, наружных главных мышц, мышц конечностей, шеи, туловища. Опасность для жизни представляют парезы и параличи гортанных, дыхательных n

n Подтверждением диагноза служит выделение токсигенных дифтерийных палочек. Дифференцировать нужно от ангин, инфекционного мононуклеоза, «ложного крупа» , пленчатого аденовирусного конъюнктивита (при дифтерии глаза).

n Основной метод терапии — возможно наиболее раннее внутримышечное введение противодифтерийной сыворотки в соответствующих дозах. При легких формах дифтерии сыворотку вводят однократно, при выраженной интоксикации (особенно при токсических формах) — в течение ряда дней. Во избежание анафилактических реакций проводят внутрикожную пробу с разведенной (1: 100) сывороткой, при отсутствии в течение 20 мин реакции вводят 0, 1 мл цельной сыворотки и через 30 минут — всю лечебную дозу. При токсических формах с целые дезинтоксикации проводится также неспецифическая патогенетическая терапия: внутривенные капельные вливания белковых препаратов (плазма, альбумин), а также

При дифтерийном крупе необходимы покой, свежий воздух. Рекомендуются седативные средства (фенобарбитал, бромиды, аминазин — не вызывать глубокий сон). Ослаблению гортанного стеноза способствует назначение глюкокортикоидов. Применяют (при хоро-шей переносимости) парокислородные ингаляции в палатках-камерах. Хороший эффект может оказать отсасывание слизи и пленок из дыхательных путей с помощью электроотсоса. Учитывая частоту развития при крупе пневмонии (особенно у детей раннего возраста), назначают антибиотики. При тяжелом стенозе (при переходе второй стадии стеноза в третью) прибегают к назотрахеальной (оротрахеальной) интубации или нижней трахеостомии. n При дифтерийном бактерионосительстве n

Активная иммунизация — основа успешной борьбы с дифтерией. Иммунизация проводится всем детям (с учетом противопоказаний) адсорбированной коклюшно-дифтерийно-столбнячной вакциной (АКДС) и адсорбированным дифтерийно-столбнячным анатоксином (АДС). Первичная вакцинация проводится начиная с 3 -месячного возраста троекратно по 0, 5 мл вакцины с интервалом 1, 5 мес; ревакцинация той же дозой вакцины — через 1, 5– 2 года по окончании курса вакцинации. В возрасте 6 и 11 лет детей ревакцинируют только против дифтерии и столбняка АДСМ-анатоксином (препаратом с уменьшенным количеством антигенов). Больные дифтерией подлежат обязательной госпитализации. В квартире больного после его изоляции проводят заключительную дезинфекцию. Реконвалесцентов выписывают из больницы при условии отрицательного результата двукратного бактериологического исследования на токсигенные дифтерийные палочки; в детские учреждения они допускаются после предварительного двукратного бактериологического исследования. Бактерионосителям токсигенных дифтерийных палочек (детям и взрослым) разрешается посещать детские учреждения, где все дети привиты против дифтерии, через 30 дней после установления

n АКДС-вакцина (коклюшно-дифтерийно- столбнячная адсорбированная жидкая) — вакцина для профилактики коклюша, дифтерии и столбняка Производитель: Биомед им. И. И. Мечникова, Россия. Состав: в 1 дозе содержится: убитые коклюшные палочки — 4 международных защитных единиц (МЗЕ); дифтерийный анатоксин — 30 международных иммунизирующих единиц (МИЕ); столбнячный анатоксин — 60 МИЕ. консервант — мертиолят. Показания: применяют для вакцинации детей в возрасте от 3 месяцев до 4 -х лет, не болевших коклюшем. Схема вакцинации: 3 прививки с месячным

n Тетракок 05 (вакцина для профилактики коклюша, дифтерии, столбняка и полиомиелита) Производитель: Aventis Pasteur, Франция. Состав: очищенный дифтерийный анатоксин — 30 МЕ; очищенный столбнячный анаток-син — 60 МЕ; Bordetella pertussis — минимум 4 МЗЕ; инактивированная вакцина для профилактики полиомиелита, вызываемого вирусом 1 -го, 2 -го и 3 -го типов — по 1 -й вакцинной дозе. Консервант — 2 -феноксиэтанол. Схема вакцинации: 3 прививки с месячным интервалом (в возрасте 4, 5 и 6 мес). Ревакцинацию проводят однократно в возрасте

n Тританрикс (вакцина для профилактики коклюша, дифтерии, столбняка и гепатита В) — проходит регистрацию. Производитель: Смит. Кляйн Бичем, Бельгия Состав: очищенный дифтерийный анатоксин — 30 МЕ; очищенный столбнячный анаток-син — 60 МЕ; Bordetella pertussis — минимум 4 МЕ; рекомбинантный HBs антиген — 10 мкг. Схема применения: в возрасте 4 месяца вместо 2 -й дозы АКДС и 1 -й дозы вакцины про-тив гепатита В; в возрасте 5 месяцев вместо 3 -й дозы АКДС и 2 -й дозы вакцины против гепатита В; в альтернативной схеме вакцинации против гепатита В она может использо-ваться в возрасте 6 месяцев вместо 3 -й дозы АКДС и 3 -й дозы вакцины против гепатита В.

n Триацелювакс КДС (Аа. КДС)(бесклеточная вакцина для профилактики коклюша, дифтерии и столбняка) — проходит регистрацию Производитель: Кайрон Беринг, Германия Состав: филаметозный гемагглютинин (ФГА), коколюшный анатоксин, пертиктин; очи-щенный дифтерийный анатоксин — 30 МИЕ; очищенный столбнячный анатоксин — 60 МИЕ. Схема применения: 3 прививки с месячным интервалом (в возрасте 4, 5 и 6 мес). Ревакци-нацию проводят однократно в возрасте 18 мес. , а при нарушении сроков — не ранее, чем через 12 месяцев. n Инфанрикс (Аа. КДС) (бесклеточная вакцина для профилактики коклюша, дифтерии и столбняка) — проходит регистрацию Производитель: Смит. Кляйн. Бичем, Бельгия Состав: филаметозный гемагглютинин (ФГА), коколюшный анатоксин, пертиктин; очищенный


n Корь — это острое вирусное инфекционное заболевание, которым чаще всего болеют дети дошкольного и школьного возраста. Корь является самой распространённой на земном шаре и повсеместно встречающейся инфекцией. n Корь — это наиболее заразное из инфекционных заболеваний, сопровождающихся сыпью, и вообще одно из самых контагиозных (то есть заразных) заболеваний. Если не болевший корью или не привитый человек общается с больным, то вероятность заражения корью

n n Известно, что возбуждающие развитие инфекций вирусы способны размножаться только в определенных клетках организма человека. То, в каких именно клетках организма «поселяется» вирус, определяет симптомы заболевания, а протекания инфекции зависит от количества поврежденных вирусом клеток. Вирус кори чаще всего поражает клетки дыхательной системы, кишечника, центральной нервной системы. Корь передается воздушно-капельным путем, то есть чаще всего заражение происходит при прямом контакте с больным корью. Во внешнюю среду вирус кори выделяется с капельками слизи с верхних дыхательных путей при чихании, кашле, разговоре. Более того, вирус кори в течение двух часов может сохраняться во внешней среде, поэтому возможно заражение даже при нахождении здорового человека в комнате, где за два часа перед этим был больной корью. Однако возбудитель кори попадании во внешнюю среду быстро гибнет под действием солнечного света и ультрафиолетовых лучей, поэтому заражение не при прямом контакте хоть и возможно, но может считаться редким случаем. Больной корью человек становится заразен за 2— 4 дня до появления сыпи и продолжает быть источником инфицирования

n n n Чаще всего корью болеют дети, поэтому корь принято относить к так называемым «детским» инфекциям. Как правило, ребенок переболевает корью в возрасте до 4 лет. Если мать ребенка болела корью и имеет иммунитет к ней, то в течение первого года жизни ребенка, особенно при грудном вскармливании, он защищен иммунитетом матери. После того, как ребенок переболеет корью, у него появляется собственный пожизненный иммунитет к коревой инфекции. Более всего корь опасна своими осложнениями, среди которых ларингиты и ларинготрахеобронхиты, воспаление лёгких, воспаление среднего уха. Кроме того, как осложнения кори возможны отит, круп, энцефалит (1: 1000), миокардит. До появления вакцинации против кори это заболевание считалось «детской чумой» , так как вызывало множественные случаи смерти среди больных детей, например, в России от кори и ее осложнений умирал каждый четвертый больной ребенок. В настоящее время, для того чтобы избежать осложнений и летальных исходов кори, во многих странах введены обязательные профилактические прививки против кори. После прививки, даже в случае заражения, болезнь протекает в более легкой форме, не вызывая осложнений. Профилактические мероприятия против кори проводятся с 1916 года. После разработки коревой вакцины в 1963 году заболеваемость и смертельный исход удалось снизить в сотни раз, однако смертность детей от кори и осложнений кори до сих пор составляет около 900 тысяч случаев в мире за год. При этом подавляющее большинство случаев эпидемических вспышек кори (почти 95%) приходится на 45 стран — 33 африканских и 12 азиатских, где не принято проводить вакцинопрофилактику кори. При планировании беременности акушер-гинеколог обязательно интересуется у будущей мамы — болела ли она в детстве корью, проконсультирует по вопросам профилактики, лечения и вакцинации против инфекции.
Тема 11+полная.ppt