Уход за пациентом_дыхание.pptx
- Количество слайдов: 43

Уход за пациентом с заболеваниями органов дыхания

Общие данные Симптомы Виды нарушений глубины и ритма Проблемы пациента Примеры сестринских диагнозов Определение ЧДД Пикфлоуметрия Ингаляция Кислородотерапия • Техника безопасности • Обязательные условия • Аппарат Боброва • Длительная оксигенотерапия дыхания

Дыхание- Общая информация процесс газообмена (кислородом и углекислотой) между организмом и окружающей средой. При наблюдении за дыханием определяют и оценивают : частоту, глубину, ритм дыхательных движений и тип дыхания. В норме дыхательные движения ритмичны. Частота у взрослого в покое - 16 -20/мин (причем, у женщин на 2 -4 дыхания больше, чем у мужчин). В положении лежа число дыханий обычно уменьшается (до 14 -16/мин, в вертикальном - увеличивается (18 -20/мин).

Симптомы Наиболее важными симптомами являются Одышка Боли в грудной клетке Цианоз Тревога, беспокойство, а Удушье Кашель Кровохарканье Легочное кровотечение Лихорадка также Жалобы на затрудненность при вдохе или дыхании всегда являются основанием для дальнейшей оценки состояния пациента.

Одышка характеризуется изменением частоты, глубины и ритма дыхания; может сопровождаться: 1. Тахипноэ (поверхностное) - увеличение дыхательных движений, отмечается при лихорадке. Частота увеличивается на 7 экскурсий в ответ на повышение температуры тела выше нормы на 1 градус. 2. Брадипноэ (глубокое) - урежение дыхательных движений, дыхание ритмичное (под воздействием, в частности, наркотиков или опухоли мозга). 3. Апноэ - отсутствие дыхания, может быть периодическим. Гиповентиляция - изменение дыхания, нерегулярное, замедленное, поверхностное. Гипервентиляция - увеличение частоты и уровня дыхания; является результатом чрезмерной секреции, страха и тревоги, лихорадки, гепатической комы, нарушением кислотно-щелочного баланса (диабетический кетоацидоз или передозировка салицилатов) и др.

Боли в грудной клетки возникают обычно на фоне распространения патологического процесса на плевру. Следует уточнить: локализацию боли интенсивность и характер боли причину усиления или уменьшения боли (например, пациент лежит на больном боку или прижимает рукой больной бок).

Виды нарушений глубины и ритма дыхания Дыхание Чейна-Стокса – дыхание неправильного ритма, при котором бесшумное поверхностное дыхание нарастает по своей глубине и затем также уменьшается до апноэ, которое может продолжаться до 60 сек, встречается у больных с гипоксией головного мозга на фоне острых и хронических нарушений мозгового кровообращения, при тяжелых интоксикациях.

Виды нарушений глубины и ритма дыхания Глубокое шумное дыхание Куссмауля дыхание правильного ритма, сопровождающееся большой амплитудой колебаний грудной клетки и громким шумом. ЧДД нормальная или снижена, наблюдается при глубокой коме различного происхождения. Дыхание Биота – дыхание неправильного ритма, при котором равномерные глубокие дыхательные движения сменяются паузами (апноэ) от нескольких до 30 сек, выявляется у больных с менингитом и тяжелыми нарушениями мозгового кровообращения.

Проблемы пациента могут быть связаны с незнанием, неумением, нежеланием или невозможностью занять положение, уменьшающее одышку или боль нежеланием выполнять дых. движения регулярно неумением использовать плевательницу снижением физической активности (из-за одышки или боли) страхом смерти от удушья необходимостью отказа от курения снижением аппетита из-за мокроты с неприятным запахом

ПРИМЕРЫ СЕСТРИНСКИХ ДИАГНОЗОВ 1. 6. 1. Газообмен, нарушенный 1. 6. 2. Газообмен неэффективный 1. 6. 3. Очищение дыхательных путей, неэффективное 1. 6. 4. Неэффективное дыхание. 1. 6. 4. 1. Неспособность поддерживать самостоятельную вентиляцию лёгких. 1. 6. 4. 2. Дисфункциональная реакция при отключении аппарата искусственной вентиляции лёгких. По материалам С. Е. Хвощёва. Стандарт профессиональной деятельности терапевтического отделения стационара. Часть 1 (медсестра терапевтическая палатная). Владивосток 2002.

Определение частоты дыхательных движений (ЧДД), глубины и ритма дыхания. Цель: диагностическая Показания: первичный осмотр больного, контроль состояния в динамике.

Алгоритм выполнения манипуляции 1. В положении больного «лежа» или «стоя» взять его руку, как для подсчета пульса, а другую руку, как бы невзначай, положить на грудь больного. NB! При подсчете ЧДД больной не должен фиксировать внимание на этой процедуре, т. к. он может изменить частоту, глубину, ритм дыхания. Можно взять пациента за запястье как при подсчитывании пульса. Если дыхание поверхностное и увидеть движения грудной клетки невозможно, можно приложить руку к носу пациента и ротовой полости, чтобы почувствовать его выдох. 2. По экскурсии грудной клетки (вдох, выдох) подсчитать за 1 мин ЧДД. В норме ЧДД равно 14 -20 /мин, более 20 – тахипноэ, менее 14 – брадипноэ. 3. Результаты подсчета занести в строчку ЧДД температурного листа. При ЧДД менее 8 или более 40 в минуту требуется экстренный врачебный осмотр.

Алгоритм (окончание) 4. Глубина дыхания определяется по амплитуде колебаний грудной клетки во время вдоха и выдоха. В норме дыхание – умеренной глубины. 5. Ритм дыхания определяется по равномерности промежутков между отдельными дыхательными актами. В норме дыхание ритмичное.

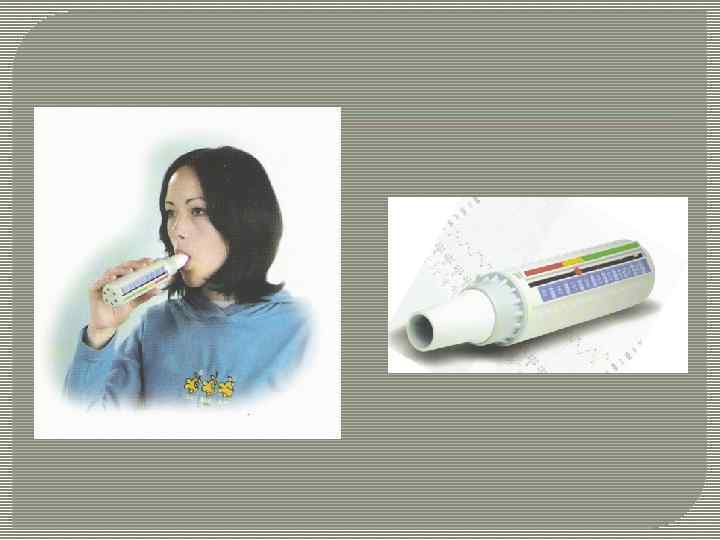
Пикфлоуметрия Методика измерения пиковой скорости выдоха больного. Цель: диагностическая, ежедневный мониторинг качестве лечения при бронхиальной астме. Показание: обструктивные заболевания легких.

Алгоритм манипуляции: Больной стоит или ( «хуже) сидит, пикфлоуметр находится в руке и располагается строго горизонтально, рычажок в положении « 0» . Сделав глубокий вдох, больной плотно обхватывает губами мундштук пикфлоуметра и делает глубокий быстрый выдох. Полученный результат фиксируется. Процедуру выполняют 3 раза и выбирают наибольшее значение, которое заносится в дневник, а также сравнивается с нормой, которая зависит от пола, роста и возраста пациента.
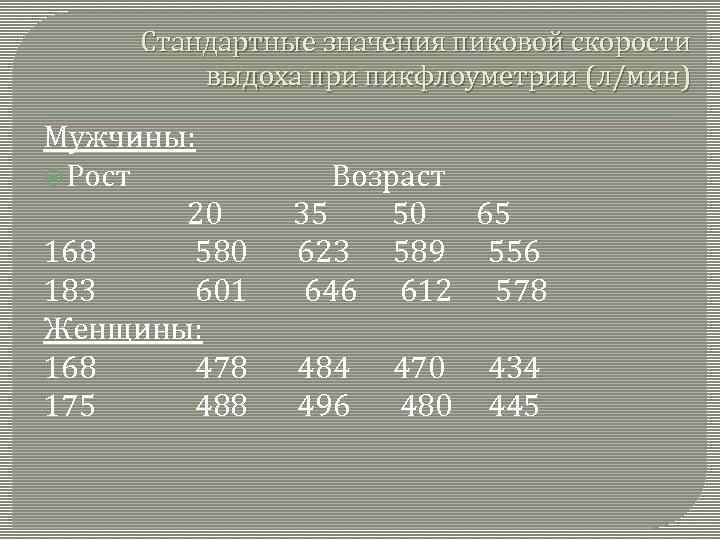
Стандартные значения пиковой скорости выдоха при пикфлоуметрии (л/мин) Мужчины: Рост 20 168 580 183 601 Женщины: 168 478 175 488 Возраст 35 50 65 623 589 556 646 612 578 484 496 470 480 434 445

Ингаляция – это способ местной доставки лекарственных средств в очаг поражения. Виды: тепловлажные, масляные, паровые, а также аэрозоли. Аэрозоли разжижают мокроту и способствуют их выведению, уменьшают отек и воспаление слизистой оболочки дыхательных путей, регулируют степень увлажнения дыхательных путей.

Применение Оксигенотерапия и подача кислорода Цель: нормализация газового состава крови Показания: заболевания органов кровообращения, дыхания, интоксикации. Возможные осложнения: при длительном вдыхании кислорода могут развиться судороги и потеря сознания.

Методы кислородотерапии 1. легочный (ингаляционный) – кислородные подушки вместимостью 2575 л баллон, кислородные палатки, через наркозный аппарат, барокамеры 2. внелегочный – кислородные ванны, введение в полости, кислородные коктейли.

Техника безопасности Кислород хранится в голубых баллонах с давлением в 150 атм, На баллонах указываются товарный знак изготовителя, номер, масса, год изготовления, срок технического освидетельствования. Баллон должен находиться в металлическом гнезде и укрепляться ремнями или цепью, вдали от отопительных приборов (1 м и более) и источников открытого огня (5 м и более) Не допустимо попадание на баллон прямых солнечных лучей, крайне опасны контакты любых видов масла (нельзя смазывать руки жирным кремом!) с кислородом (окисление и взрыв!)

При наборе кислорода в емкость (подушку) обязательно иметь редуктор с манометром, выходное отверстие должно быть направлено в сторону, противоположную от медработника. ЗАПРЕЩАЕТСЯ! Работать с баллоном: - С повреждением корпуса или вентиля, - Отшелушившейся краской - И не соответствующей надписью, с истекшим сроком технического освидетельствования

Алгоритм манипуляции Перед подачей кислорода необходимо убедиться в проходимости дыхательных путей Больным дают вдыхать кислородно-воздушную смесь (40% кислорода) Кислород увлажняют: при централизованной подаче кислорода для увлажнения используют аппарат Боброва, заправленный 40 -70% спиртом, при подаче из подушки – обернуть мундштук увлажненным бинтом Во избежание потери кислорода, его лучше подавать через зонд (носовой катетер), который вводится через нижний носовой ход на глубину 15 см – кончик введенного катетера должен быть виден при осмотре зева, наружная часть катетера крепится лейкопластырем к щеке, виску или лбу, для предотвращения выскальзывания Катетер предварительно кипятиться и смазывается вазелином. Скорость подачи кислорода – 2 -3 л/мин (определяется по шкале дозиметра).

Обязательные условия 1. Строго соблюдать назначенную концентрацию кислорода. 2. Обязательное увлажнение кислорода. 3. Обеспечить обогрев кислорода (температуры жидкости для увлажнения кислорода, не более 40 -45 С, – температура пеногасителей должна быть комнатной). 4. Контролировать время подачи кислорода. 5. Соблюдать технику безопасности в работе с кислородом.

Подача О 2 через аппарат Боброва и носовой катетер

Аппарат Боброва

Подготовка к работе аппарата Боброва налить в чистую стеклянную емкость дистиллированную воду, или 2%-ный раствор натрия гидрокарбоната, или спирт 96%-ный 2/3 объема, температура 30 - 40°С; Спирт и антифомсилан служат пеногасителями и используются при наличии у пациента отека легких. 2. обеспечить герметичность соединений при помощи винта на пробке. 1.

При оксигенотерапии необходимо наблюдать за больным и при уменьшении частоты дыхания подачу кислорода – прекратить! Давать кислород в течение 10 мин через час.

Длительная кислородотерапия Постоянная ингаляция воздуха, обогащенного кислородом до 35 -80%, на протяжении не менее 1518 ч в сутки. Цель: коррекция пониженного уровня содержания кислорода в крови и достижение значений Ра. О 2 > 60 мм рт. ст. ; Sa. O 2 > 90%. Большинству пациентов достаточно потока кислорода 1 -2 л/мин, в наиболее тяжелых случаях поток может быть увеличен до 4 -5 л/мин Длительность процедуры при выраженной гипоксемии должна составлять не менее 1 5 часов в сутки. Мах перерывы между сеансами не должны превышать 2 часов Длительность кислородотерапии и и уровень потока определяется по показателям. Ра. О 2 и Sa. O 2

Возможное нарушение целостности слизистой ротовой полости из-за постоянного дыхания через рот Долгосрочная цель: Предотвратить нарушение целостности слизистой ротовой полости Краткосрочная цель: Улучшить влажность слизистой ротовой полости. Критерии оценки: отсутствие признаков сухости, трещин или повреждения тканей. Задачи: Пациент будет проводить уход за полостью рта каждые 4 ч в период бодрствования Пациент будет увлажнять слизистую ротовой полости (кусочками льда, глотками воды, полосканием) каждый час в период бодрствования Сестринские действия: Проводить гигиену полости рта до и после приема пищи и перед сном Обеспечить кусочками льда на период бодрствования Обеспечить жидкостью для полоскания на период бодрствования Наблюдать за слизистой на предмет признаков сухости или трещин.

Правила сбора мокроты: мокроту следует собирать в специально оборудованном, хорошо проветриваемом помещении или на улице, в специально отведенном изолированном месте; медработник, контролирующий сбор мокроты, должен быть в защитной маске и стоять сбоку от пациента или наблюдать за процессом через стеклянную дверь комнаты для сбора мокроты. Поток воздуха должен быть направлен от медицинского работника к пациенту. Нельзя стоять перед кашляющим больным; для получения мокроты больной должен сделать несколько глубоких вдохов и выдохов, задержать дыхание и резко выдохнуть; если у больного в данный момент нет мокроты, необходимо повторить попытку сбора мокроты через некоторое время; контейнер для сбора мокроты должен быть стерилен и открывать его можно только при сплевывании мокроты; после того, как мокрота попала в контейнер, его надо плотно закрыть крышкой; номер образца мокроты должен указываться на боковой стенке контейнера, нельзя писать номер на крышке контейнера; хранить контейнеры с мокротой надо в специально отведенном, желательно прохладном месте, а перевозить в специальных плотно закрытых биксах.

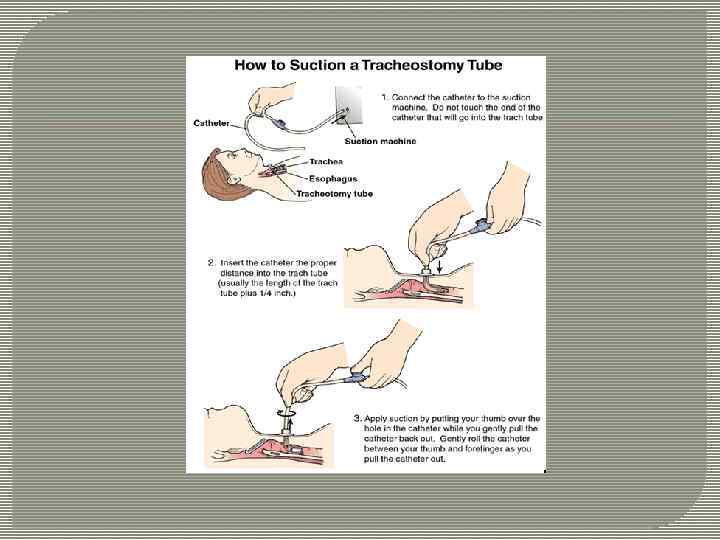
Сакция дыхательных путей Механическая аспирация слизистых выделений из трахеобронхиального дерева за счет применения отрицательного давления Используется с целью поддерживать проходимость дыхательных путей, получить анализ слюны или стимулировать кашель Продолжительность – 10 -15 сек

Сакция показана пациентам, которые потеряли контроль над способностью глотать и откашливать секрецию на фоне инсульта, отсутствия сознания или заболевания. Процедура должна выполняться только по необходимости. Частое проведение процедуры вызывает травму слизистой дыхательных путей и может привести к кровотечению и отеку. Назотрахеальная сакция может также вызвать гипоксемия, легочную инфекциию (пневмония), ателектаз (коллапс легких) и инфаркт миокарда.

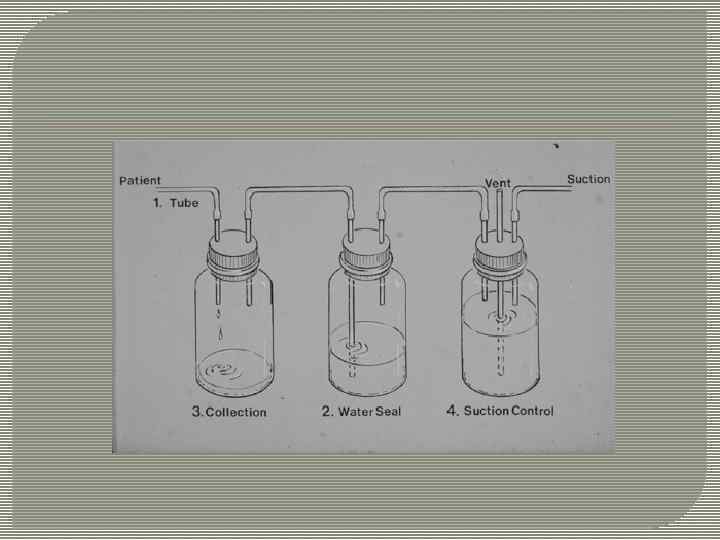
Плевральные дренажные трубки Применение трубок и сакции для восстановления отрицательного давления в межплевральной области Дренирование воздуха из межплевральной области: трубки располагаются во 2 -ом или 3 -ем межреберье; дренирование крови или жидкости: катетер располагается ниже, обычно 8 или 9 межреберье.

Плевральные дренажные трубки используются для лечения пневмоторакса, гемоторакса, эмпиемы и др. Появление плеврального дренажа в 1870 было значительным прорывом в лечении торакальных заболеваний, так как он позволяет безопасно вскрыть плевру и восстановить легкие в конце процедуры.



Уход за трахеостомой Трахеостома – искусственное устье в трахее. Показания: Удаление корок из канюли с целью поддержки проходимости путей, профилактика инфекции и профилактика раздражения Сестринский уход: • Каждые 8 часов • Сакция для удаления секреции из просвета трубки Обработать область вокруг стомы перекисью и физиологическим раствором с применением техники асептики, использовать антисептическую мазь по назначению Сменить повязку



Принципы механики Закон силы тяжести 1. Постуральный (обусловленный положением тела)дренаж: голова ниже уровня легких (способствует дренированию из легких) 2. Положение головы после операции: голова поворачивается на бок, таким образом, язык не препятствует дыханию и выходу рвотных масс 3. Плевральная дренажная трубка в грудной клетке - восстановление отрицательного давления в межплевральной области.
Уход за пациентом_дыхание.pptx