личная гигиена пациента. Пролежни..ppt
- Количество слайдов: 34
 Уход за пациентами с нарушением двигательной активности. Личная гигиена пациента. Профилактика пролежней. Выполнила Болотникова М. Н.
Уход за пациентами с нарушением двигательной активности. Личная гигиена пациента. Профилактика пролежней. Выполнила Болотникова М. Н.
 План 1. Бельевой режим стационара; требования к постельному белью; приготовление постели. 2. Правила проведения гигиенического ухода за кожей пациента (ванна, душ, обтирание). 3. Пролежни. Определение степени риска образования пролежней у пациента. Факторы риска образования пролежней. 4. Опрелости: места образования, стадии развития, профилактика. 5. Антисептики, применяемые при уходе за слизистыми.
План 1. Бельевой режим стационара; требования к постельному белью; приготовление постели. 2. Правила проведения гигиенического ухода за кожей пациента (ванна, душ, обтирание). 3. Пролежни. Определение степени риска образования пролежней у пациента. Факторы риска образования пролежней. 4. Опрелости: места образования, стадии развития, профилактика. 5. Антисептики, применяемые при уходе за слизистыми.
 Шесть принципов ухода за пациентом u Безопасность – т. е. медсестра должна оберегать пациента, не u u u подвергая травмам и дополнительным заболеваниям. Конфидециальность – не позволять посторонним видеть и слышать то, что пациент не хотел бы разглашать. Уважение. Общение – необходимо расположить пациента к беседе, откликаясь на его мысли и чувства. Ухаживая за пациентом, необходимо обьяснить ему ваши действия и дальнейший план ухода. Обязательно работайте с его родственниками. Независимость – поощряйте каждого пациента быть максимально самостоятельным. Инфекционная безопасность – необходимо проводить мероприятия, предотвращающие распространение болезнетворных микробов.
Шесть принципов ухода за пациентом u Безопасность – т. е. медсестра должна оберегать пациента, не u u u подвергая травмам и дополнительным заболеваниям. Конфидециальность – не позволять посторонним видеть и слышать то, что пациент не хотел бы разглашать. Уважение. Общение – необходимо расположить пациента к беседе, откликаясь на его мысли и чувства. Ухаживая за пациентом, необходимо обьяснить ему ваши действия и дальнейший план ухода. Обязательно работайте с его родственниками. Независимость – поощряйте каждого пациента быть максимально самостоятельным. Инфекционная безопасность – необходимо проводить мероприятия, предотвращающие распространение болезнетворных микробов.
 При дефиците личной гигиены медсестре необходимо:
При дефиците личной гигиены медсестре необходимо:
 Требования к постельному белью • Сетка кровати - хорошо натянутой, с ровной поверхностью. Поверх сетки кладут матрац без бугров и впадин. • Для пациентов, страдающих недержанием мочи и кала, на матрац кладут клеенку • В головной конец кладут подушку в наволочке (одну или две). • Одеяло с пододеяльником, лучше всего байковое или шерстяное (в зависимости от времени года). • Простыни и наволочки на постелях тяжелобольных пациентов не должны иметь швов, рубцов, застежек на стороне, обращенной к пациенту. • Постельное белье должно быть всегда сухим и чистым.
Требования к постельному белью • Сетка кровати - хорошо натянутой, с ровной поверхностью. Поверх сетки кладут матрац без бугров и впадин. • Для пациентов, страдающих недержанием мочи и кала, на матрац кладут клеенку • В головной конец кладут подушку в наволочке (одну или две). • Одеяло с пододеяльником, лучше всего байковое или шерстяное (в зависимости от времени года). • Простыни и наволочки на постелях тяжелобольных пациентов не должны иметь швов, рубцов, застежек на стороне, обращенной к пациенту. • Постельное белье должно быть всегда сухим и чистым.
 Требования к постельному белью • Смена белья пациентам должна проводиться по мере загрязнения, регулярно, но не реже 1 раза в 7 дней. • Смену постельного белья родильницам следует проводить 1 раз в 3 дня, • нательного белья и полотенец - ежедневно, • подкладных пеленок - не менее 4 - 5 раз в сутки и по необходимости • Перед возвращением пациента в палату после операции производится обязательная смена белья. • Смена белья пациентам после операций должна проводиться систематически до прекращения выделений из ран.
Требования к постельному белью • Смена белья пациентам должна проводиться по мере загрязнения, регулярно, но не реже 1 раза в 7 дней. • Смену постельного белья родильницам следует проводить 1 раз в 3 дня, • нательного белья и полотенец - ежедневно, • подкладных пеленок - не менее 4 - 5 раз в сутки и по необходимости • Перед возвращением пациента в палату после операции производится обязательная смена белья. • Смена белья пациентам после операций должна проводиться систематически до прекращения выделений из ран.
 АНТИСЕПТИКИ u Раствор 0, 02% фурацилина(1: 5000)-для обработки глаз. u 3% раствор перекиси водорода-для обработки слухового прохода. u 1% спиртовый раствор бриллиантового зеленогодля обработки заедов на губах. u 2% раствор гидрокарбоната натрия-для обработки полости рта. u 10% раствор камфорного спирта для профилактики пролежней. u 5 -10% раствор перманганата калия для обработки 1 стадии пролежней.
АНТИСЕПТИКИ u Раствор 0, 02% фурацилина(1: 5000)-для обработки глаз. u 3% раствор перекиси водорода-для обработки слухового прохода. u 1% спиртовый раствор бриллиантового зеленогодля обработки заедов на губах. u 2% раствор гидрокарбоната натрия-для обработки полости рта. u 10% раствор камфорного спирта для профилактики пролежней. u 5 -10% раствор перманганата калия для обработки 1 стадии пролежней.
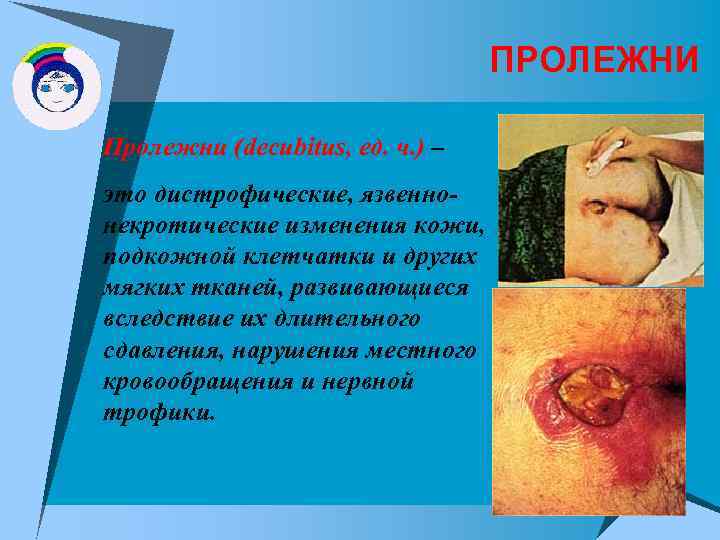 ПРОЛЕЖНИ Пролежни (decubitus, ед. ч. ) – это дистрофические, язвеннонекротические изменения кожи, подкожной клетчатки и других мягких тканей, развивающиеся вследствие их длительного сдавления, нарушения местного кровообращения и нервной трофики.
ПРОЛЕЖНИ Пролежни (decubitus, ед. ч. ) – это дистрофические, язвеннонекротические изменения кожи, подкожной клетчатки и других мягких тканей, развивающиеся вследствие их длительного сдавления, нарушения местного кровообращения и нервной трофики.
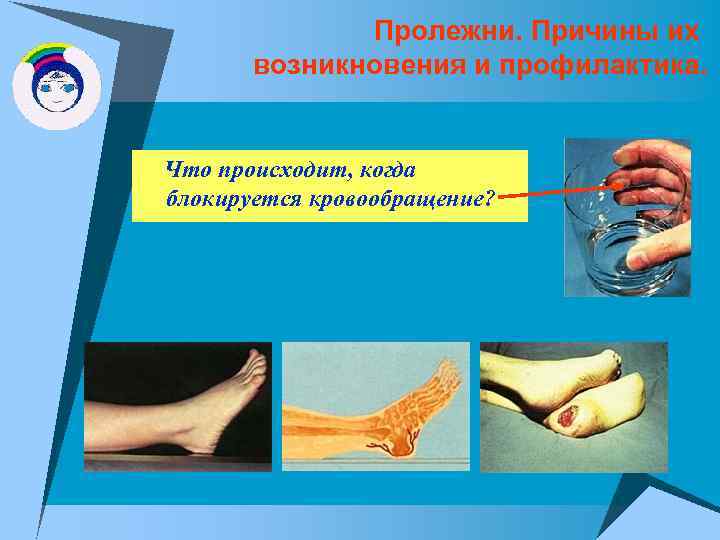 Пролежни. Причины их возникновения и профилактика. Что происходит, когда блокируется кровообращение?
Пролежни. Причины их возникновения и профилактика. Что происходит, когда блокируется кровообращение?
 Пролежни. Причины возникновения. В каких частях тела чаще всего образуются пролежни? Там, где выступающие части костей вжимают мягкие ткани в поверхность кровати или кресла. Так как давление веса тела концентрируется на небольшом участке поверхности кожи, обусловливая сильное сдавление кровеносных сосудов и блокируя кровоток. Подтверждением этому может служить следующий пример.
Пролежни. Причины возникновения. В каких частях тела чаще всего образуются пролежни? Там, где выступающие части костей вжимают мягкие ткани в поверхность кровати или кресла. Так как давление веса тела концентрируется на небольшом участке поверхности кожи, обусловливая сильное сдавление кровеносных сосудов и блокируя кровоток. Подтверждением этому может служить следующий пример.
 Пролежни. Факторы патогенеза. u Патомеханические факторы: ь ь ь нарушение подвижности/неподвижность; сдавление тканей и сосудов; трение; смещение; мацерация кожных покровов. u Патофизиологические факторы: ь ь ь лихорадка; сопутствующие инфекции; анемия; гипоксемия; неполноценное питание и снижение массы тела; поражение спинного мозга и периферических нервов и др.
Пролежни. Факторы патогенеза. u Патомеханические факторы: ь ь ь нарушение подвижности/неподвижность; сдавление тканей и сосудов; трение; смещение; мацерация кожных покровов. u Патофизиологические факторы: ь ь ь лихорадка; сопутствующие инфекции; анемия; гипоксемия; неполноценное питание и снижение массы тела; поражение спинного мозга и периферических нервов и др.
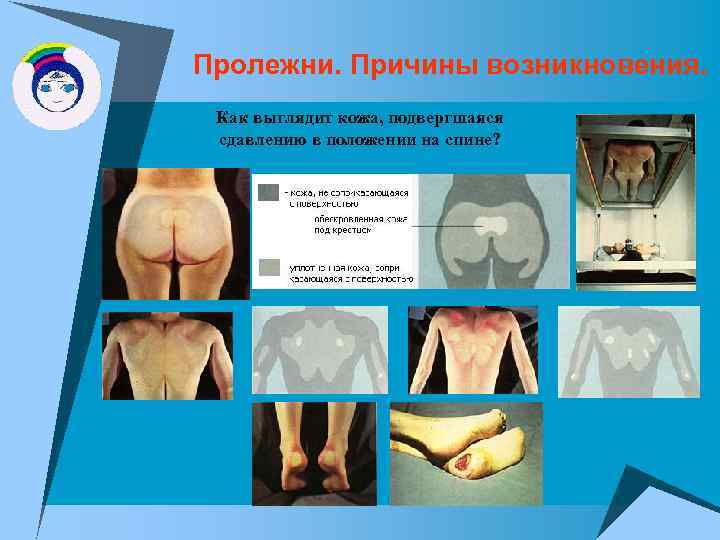 Пролежни. Причины возникновения. Как выглядит кожа, подвергшаяся сдавлению в положении на спине?
Пролежни. Причины возникновения. Как выглядит кожа, подвергшаяся сдавлению в положении на спине?
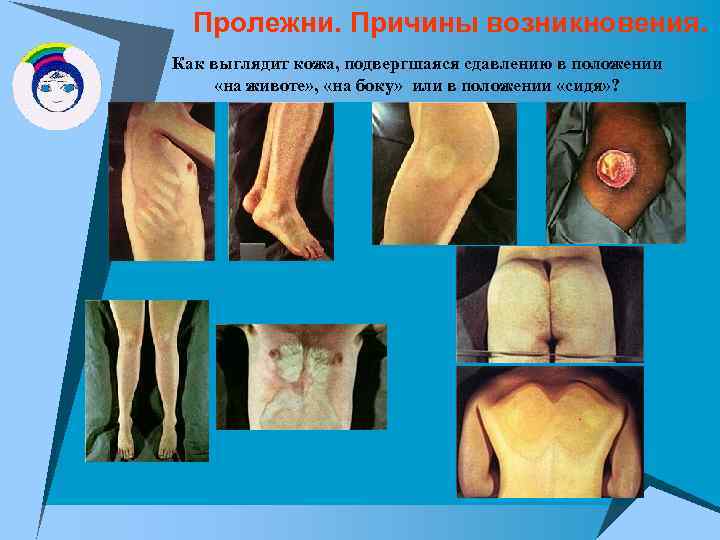 Пролежни. Причины возникновения. Как выглядит кожа, подвергшаяся сдавлению в положении «на животе» , «на боку» или в положении «сидя» ?
Пролежни. Причины возникновения. Как выглядит кожа, подвергшаяся сдавлению в положении «на животе» , «на боку» или в положении «сидя» ?
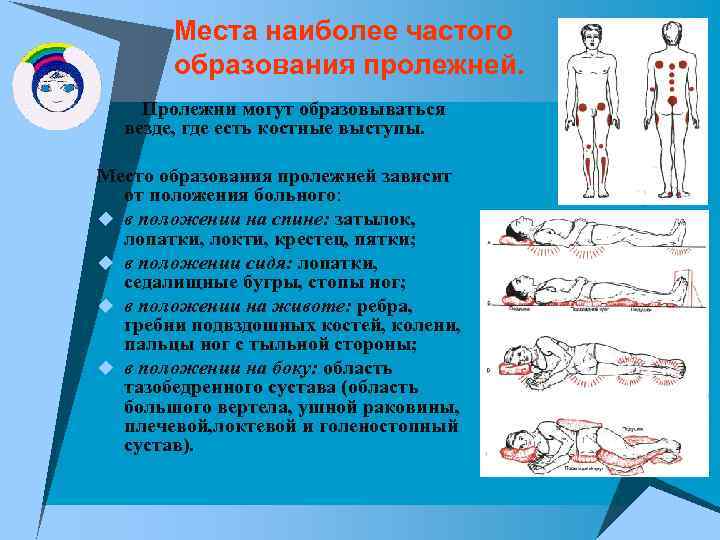 Места наиболее частого образования пролежней. Пролежни могут образовываться везде, где есть костные выступы. Место образования пролежней зависит от положения больного: u в положении на спине: затылок, лопатки, локти, крестец, пятки; u в положении сидя: лопатки, седалищные бугры, стопы ног; u в положении на животе: ребра, гребни подвздошных костей, колени, пальцы ног с тыльной стороны; u в положении на боку: область тазобедренного сустава (область большого вертела, ушной раковины, плечевой, локтевой и голеностопный сустав).
Места наиболее частого образования пролежней. Пролежни могут образовываться везде, где есть костные выступы. Место образования пролежней зависит от положения больного: u в положении на спине: затылок, лопатки, локти, крестец, пятки; u в положении сидя: лопатки, седалищные бугры, стопы ног; u в положении на животе: ребра, гребни подвздошных костей, колени, пальцы ног с тыльной стороны; u в положении на боку: область тазобедренного сустава (область большого вертела, ушной раковины, плечевой, локтевой и голеностопный сустав).
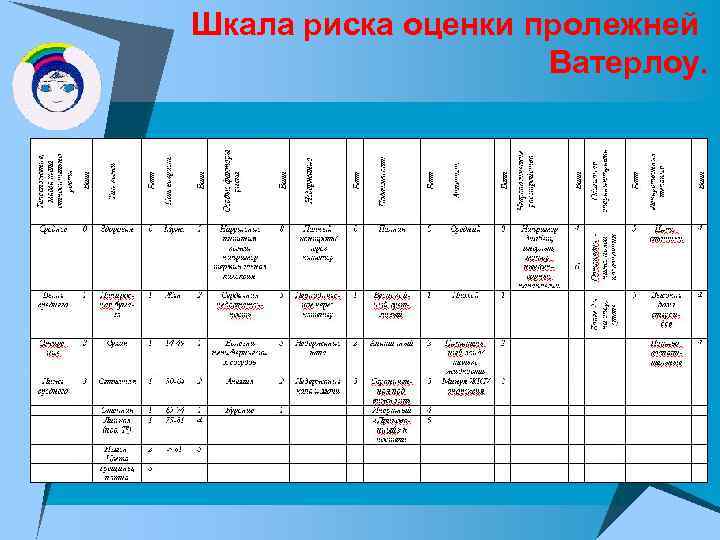 Шкала риска оценки пролежней Ватерлоу.
Шкала риска оценки пролежней Ватерлоу.
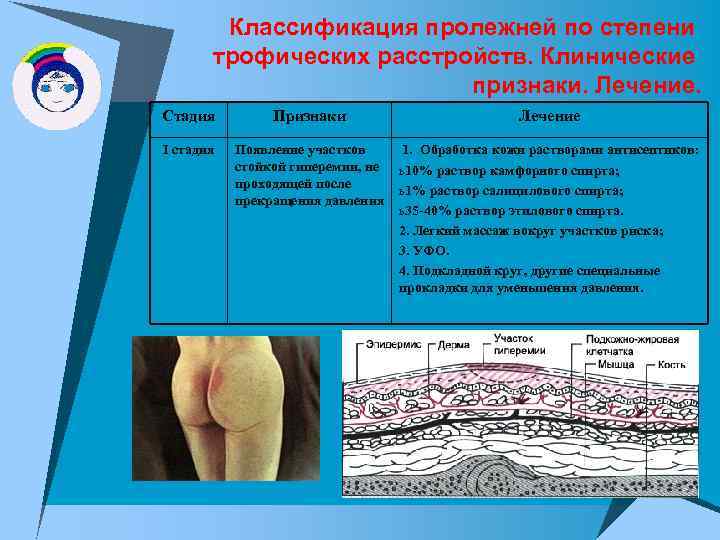 Классификация пролежней по степени трофических расстройств. Клинические признаки. Лечение. Стадия I стадия Признаки Лечение Появление участков 1. Обработка кожи растворами антисептиков: стойкой гиперемии, не ь 10% раствор камфорного спирта; проходящей после ь 1% раствор салицилового спирта; прекращения давления ь 35 -40% раствор этилового спирта. 2. Легкий массаж вокруг участков риска; 3. УФО. 4. Подкладной круг, другие специальные прокладки для уменьшения давления.
Классификация пролежней по степени трофических расстройств. Клинические признаки. Лечение. Стадия I стадия Признаки Лечение Появление участков 1. Обработка кожи растворами антисептиков: стойкой гиперемии, не ь 10% раствор камфорного спирта; проходящей после ь 1% раствор салицилового спирта; прекращения давления ь 35 -40% раствор этилового спирта. 2. Легкий массаж вокруг участков риска; 3. УФО. 4. Подкладной круг, другие специальные прокладки для уменьшения давления.
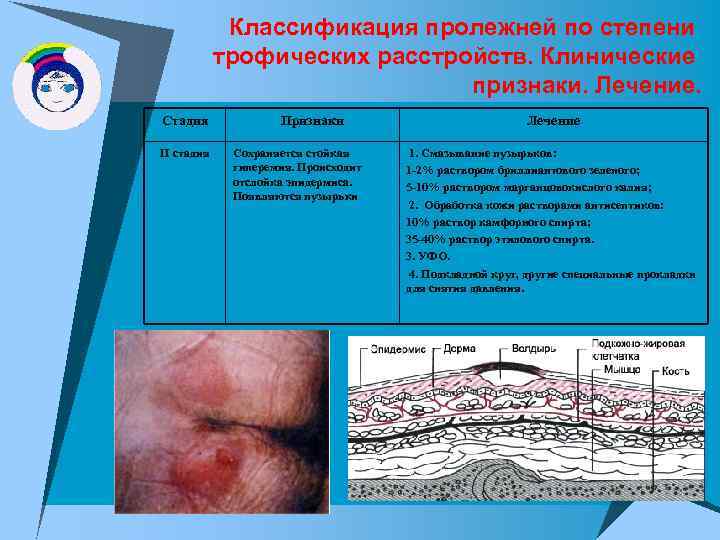 Классификация пролежней по степени трофических расстройств. Клинические признаки. Лечение. Стадия II стадия Признаки Сохраняется стойкая гиперемия. Происходит отслойка эпидермиса. Появляются пузырьки Лечение 1. Смазывание пузырьков: 1 -2% раствором бриллиантового зеленого; 5 -10% раствором марганцовокислого калия; 2. Обработка кожи растворами антисептиков: 10% раствор камфорного спирта; 35 -40% раствор этилового спирта. 3. УФО. 4. Подкладной круг, другие специальные прокладки для снятия давления.
Классификация пролежней по степени трофических расстройств. Клинические признаки. Лечение. Стадия II стадия Признаки Сохраняется стойкая гиперемия. Происходит отслойка эпидермиса. Появляются пузырьки Лечение 1. Смазывание пузырьков: 1 -2% раствором бриллиантового зеленого; 5 -10% раствором марганцовокислого калия; 2. Обработка кожи растворами антисептиков: 10% раствор камфорного спирта; 35 -40% раствор этилового спирта. 3. УФО. 4. Подкладной круг, другие специальные прокладки для снятия давления.
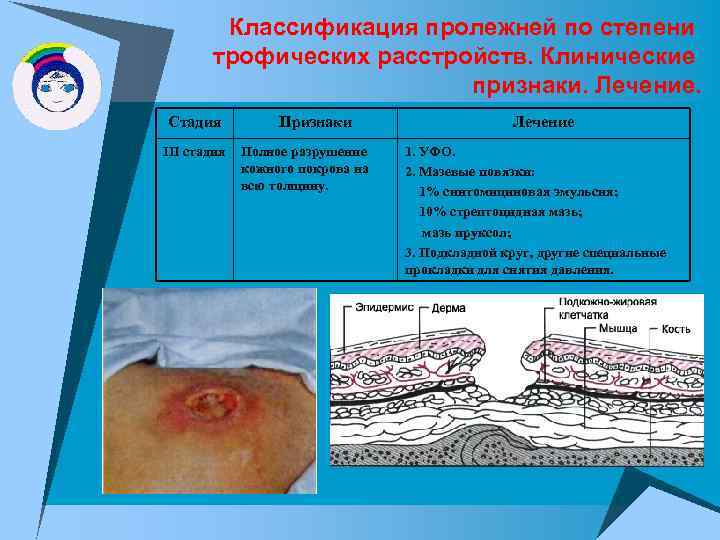 Классификация пролежней по степени трофических расстройств. Клинические признаки. Лечение. Стадия III стадия Признаки Полное разрушение кожного покрова на всю толщину. Лечение 1. УФО. 2. Мазевые повязки: 1% синтомициновая эмульсия; 10% стрептоцидная мазь; мазь ируксол; 3. Подкладной круг, другие специальные прокладки для снятия давления.
Классификация пролежней по степени трофических расстройств. Клинические признаки. Лечение. Стадия III стадия Признаки Полное разрушение кожного покрова на всю толщину. Лечение 1. УФО. 2. Мазевые повязки: 1% синтомициновая эмульсия; 10% стрептоцидная мазь; мазь ируксол; 3. Подкладной круг, другие специальные прокладки для снятия давления.
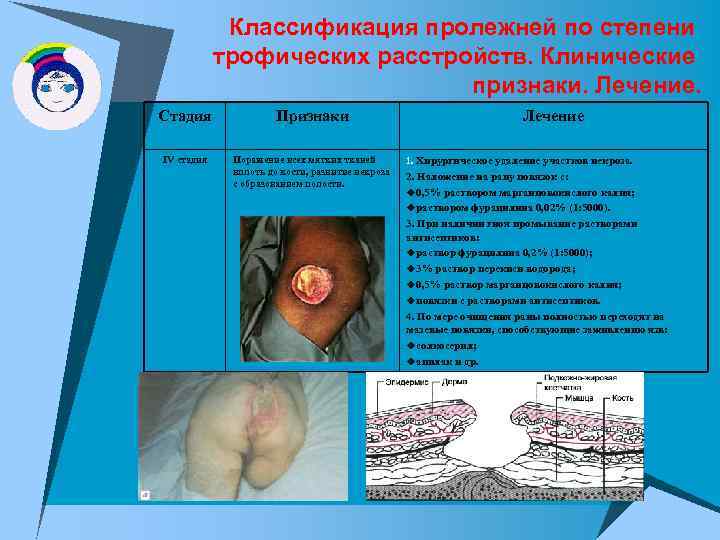 Классификация пролежней по степени трофических расстройств. Клинические признаки. Лечение. Стадия Признаки IV стадия Поражение всех мягких тканей вплоть до кости, развитие некроза с образованием полости. Лечение 1. Хирургическое удаление участков некроза. 2. Наложение на рану повязок с: u 0, 5% раствором марганцовокислого калия; uраствором фурацилина 0, 02% (1: 5000). 3. При наличии гноя промывание растворами антисептиков: uраствор фурацилина 0, 2% (1: 5000); u 3% раствор перекиси водорода; u 0, 5% раствор марганцовокислого калия; uповязки с растворами антисептиков. 4. По мере очищения раны полностью переходят на мазевые повязки, способствующие заживлению язв: uсолкосерил; uапилак и др.
Классификация пролежней по степени трофических расстройств. Клинические признаки. Лечение. Стадия Признаки IV стадия Поражение всех мягких тканей вплоть до кости, развитие некроза с образованием полости. Лечение 1. Хирургическое удаление участков некроза. 2. Наложение на рану повязок с: u 0, 5% раствором марганцовокислого калия; uраствором фурацилина 0, 02% (1: 5000). 3. При наличии гноя промывание растворами антисептиков: uраствор фурацилина 0, 2% (1: 5000); u 3% раствор перекиси водорода; u 0, 5% раствор марганцовокислого калия; uповязки с растворами антисептиков. 4. По мере очищения раны полностью переходят на мазевые повязки, способствующие заживлению язв: uсолкосерил; uапилак и др.
 Организация ухода за больными и профилактика пролежней. Создание постельного комфорта.
Организация ухода за больными и профилактика пролежней. Создание постельного комфорта.
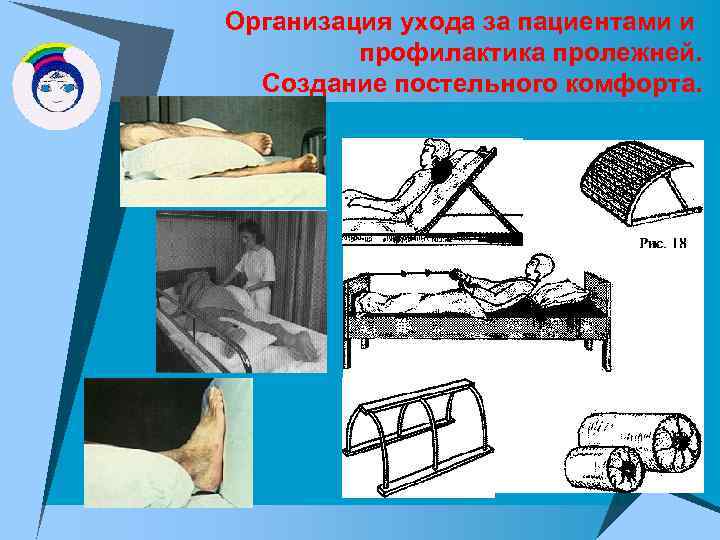 Организация ухода за пациентами и профилактика пролежней. Создание постельного комфорта.
Организация ухода за пациентами и профилактика пролежней. Создание постельного комфорта.
 Общие подходы к профилактике пролежней сводятся к следующему: ь своевременная диагностика риска развития пролежней; ь своевременное начало выполнение всего комплекса профилактических мероприятий; ь адекватная техника выполнения простейших медицинских вмешательств по уходу; ь мониторинг динамики состояния пациента с повторной оценкой риска вплоть до снятия наблюдения.
Общие подходы к профилактике пролежней сводятся к следующему: ь своевременная диагностика риска развития пролежней; ь своевременное начало выполнение всего комплекса профилактических мероприятий; ь адекватная техника выполнения простейших медицинских вмешательств по уходу; ь мониторинг динамики состояния пациента с повторной оценкой риска вплоть до снятия наблюдения.
 Общие подходы к профилактике пролежней. Профилактические мероприятия должны быть направлены на: ь уменьшение степени и длительности сдавления кожных покровов (изменять положение каждые 1 -2 часа); ь предупреждение трения и сдвига тканей во время перемещения больного при его неправильном размещении ( «сползание» с подушек в положении «сидя» в кровати или кресле); ь обеспечение больного полноценным питанием с достаточным содержанием белков, витаминов и калорий; ь поддержание чистоты кожи и ее умеренной влажности; наблюдение за кожей над костными выступами; ь обучение и мотивация больного к самостоятельному изменению положения тела; ь обучение социально значимых лиц правилам наблюдения за больным и профилактики пролежней.
Общие подходы к профилактике пролежней. Профилактические мероприятия должны быть направлены на: ь уменьшение степени и длительности сдавления кожных покровов (изменять положение каждые 1 -2 часа); ь предупреждение трения и сдвига тканей во время перемещения больного при его неправильном размещении ( «сползание» с подушек в положении «сидя» в кровати или кресле); ь обеспечение больного полноценным питанием с достаточным содержанием белков, витаминов и калорий; ь поддержание чистоты кожи и ее умеренной влажности; наблюдение за кожей над костными выступами; ь обучение и мотивация больного к самостоятельному изменению положения тела; ь обучение социально значимых лиц правилам наблюдения за больным и профилактики пролежней.
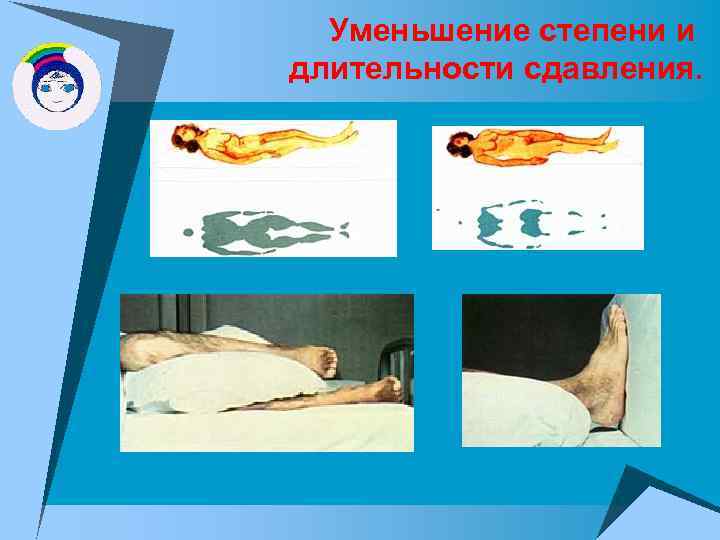 Уменьшение степени и длительности сдавления.
Уменьшение степени и длительности сдавления.
 Обеспечение полноценного питания и питьевого режима. Ш Питье и питание должны быть полноценными с учетом ограничений, если таковые имеются. Пища должна содержать не менее 120 г белка (около 20% от общего рациона). Следует отдавать предпочтение куриному бульону, рыбе, бобам, крупам и молочным продуктам для покрытия потребностей в белке. Ш Следует выбирать продукты, в которых содержится много микроэлементов - железа и цинка, витамина С, а также использовать кисломолочные продукты, зелень, овощи, фрукты. Ш Пациент в течение суток должен получать достаточное количество жидкости: не менее 1, 5 л, если нет противопоказаний со стороны сердечно-сосудистой системы, почек и других органов (в данном случае объем жидкости следует согласовать с врачом). Не рекомендуется употребление сладких и газированных напитков, а также сублимированных продуктов, т. е. продуктов быстрого приготовления из сухих веществ путем растворения в воде.
Обеспечение полноценного питания и питьевого режима. Ш Питье и питание должны быть полноценными с учетом ограничений, если таковые имеются. Пища должна содержать не менее 120 г белка (около 20% от общего рациона). Следует отдавать предпочтение куриному бульону, рыбе, бобам, крупам и молочным продуктам для покрытия потребностей в белке. Ш Следует выбирать продукты, в которых содержится много микроэлементов - железа и цинка, витамина С, а также использовать кисломолочные продукты, зелень, овощи, фрукты. Ш Пациент в течение суток должен получать достаточное количество жидкости: не менее 1, 5 л, если нет противопоказаний со стороны сердечно-сосудистой системы, почек и других органов (в данном случае объем жидкости следует согласовать с врачом). Не рекомендуется употребление сладких и газированных напитков, а также сублимированных продуктов, т. е. продуктов быстрого приготовления из сухих веществ путем растворения в воде.
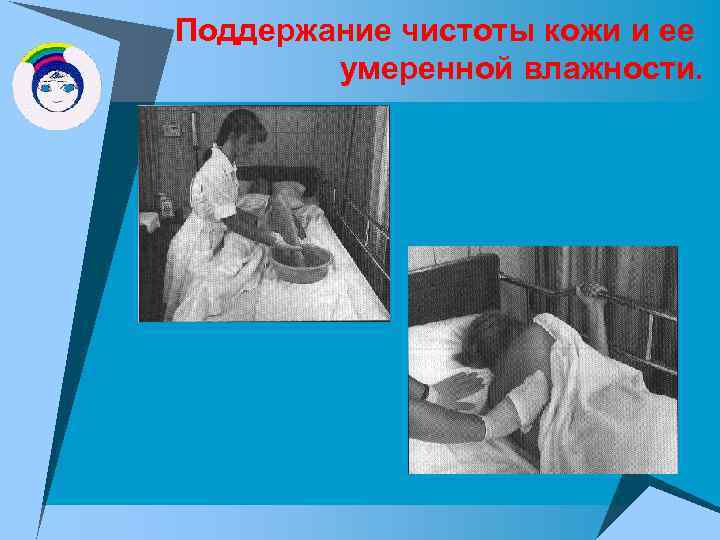 Поддержание чистоты кожи и ее умеренной влажности.
Поддержание чистоты кожи и ее умеренной влажности.
 Опрелости u Опрелость — воспаление кожи на соприкасающихся местах, подвергающихся трению (например, между ягодичными складками и в области заднего прохода, между пальцами ног, у тучных женщин — под молочными железами, в паховых складках, на шее и т. п. Возникновению опрелости способствуют повышенная потливость, бели, недержание мочи.
Опрелости u Опрелость — воспаление кожи на соприкасающихся местах, подвергающихся трению (например, между ягодичными складками и в области заднего прохода, между пальцами ног, у тучных женщин — под молочными железами, в паховых складках, на шее и т. п. Возникновению опрелости способствуют повышенная потливость, бели, недержание мочи.
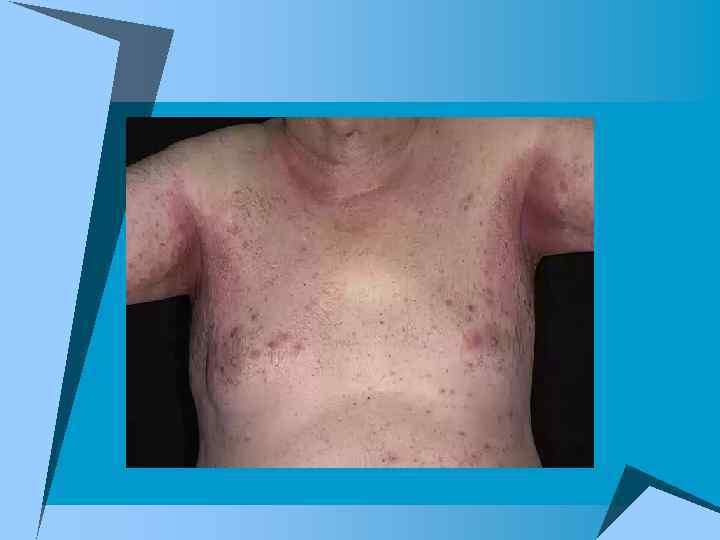
 Причины возникновения опрелостей u Опрелости возникают при усиленном потоотделении (лихорадящие пациенты, местный или общий перегрев кожи), усиленном салоотделении (ожирение), плохой вентиляции воздуха в области кожных складок, недержании мочи, выделениях из свищей, геморрое, недостаточном обсушивании складок кожи после купания, аллергических реакциях на мыло, другие средства для ухода за больным, пищевые продукты. u Пот и сало тяжелобольных особенно агрессивны по отношению к коже больного, так как содержат большое количество раздражающих кожу продуктов обмена. Опрелость может развиваться очень быстро, иногда в течение нескольких часов.
Причины возникновения опрелостей u Опрелости возникают при усиленном потоотделении (лихорадящие пациенты, местный или общий перегрев кожи), усиленном салоотделении (ожирение), плохой вентиляции воздуха в области кожных складок, недержании мочи, выделениях из свищей, геморрое, недостаточном обсушивании складок кожи после купания, аллергических реакциях на мыло, другие средства для ухода за больным, пищевые продукты. u Пот и сало тяжелобольных особенно агрессивны по отношению к коже больного, так как содержат большое количество раздражающих кожу продуктов обмена. Опрелость может развиваться очень быстро, иногда в течение нескольких часов.
 Места возникновения опрелостей: u • в межпальцевых складках на ногах и руках; u • в складках ладоней у пациентов, у которых, в силу заболевания, ладонь сжата в кулак; u • в пахово-бедренных и межъягодичных складках; u • в подмышечных впадинах; u • под молочными железами у женщин; u • в складках живота и шеи у тучных людей; u • в любых других складках кожи; u • у грудных детей при кожных заболеваниях и плохом уходе.
Места возникновения опрелостей: u • в межпальцевых складках на ногах и руках; u • в складках ладоней у пациентов, у которых, в силу заболевания, ладонь сжата в кулак; u • в пахово-бедренных и межъягодичных складках; u • в подмышечных впадинах; u • под молочными железами у женщин; u • в складках живота и шеи у тучных людей; u • в любых других складках кожи; u • у грудных детей при кожных заболеваниях и плохом уходе.
 Симптомы опрелостей u эритема (покраснения) кожных складок. u поверхностные трещины u кровоточащие изъязвления пораженной поверхности кожи, покрытые серым или бурым налетом, имеющим гнилостный запах. u зуд в области пораженных складок, u боль и жжение.
Симптомы опрелостей u эритема (покраснения) кожных складок. u поверхностные трещины u кровоточащие изъязвления пораженной поверхности кожи, покрытые серым или бурым налетом, имеющим гнилостный запах. u зуд в области пораженных складок, u боль и жжение.
 Профилактика опрелостей u туалет кожи и складок после непроизвольных испражнений и u u u u мочеиспусканий; воздушные ванны исключение обработки складок вазелиновым, оливковым и др. маслами, поскольку они способствует истончению кожи складок; использование чистого и сухого постельного и нательного белья; борьба с недержанием мочи; устранение причин повышенного потоотделения при недержании мочи и кала - использование памперсов и их частая смена; частые гигиенические ванны.
Профилактика опрелостей u туалет кожи и складок после непроизвольных испражнений и u u u u мочеиспусканий; воздушные ванны исключение обработки складок вазелиновым, оливковым и др. маслами, поскольку они способствует истончению кожи складок; использование чистого и сухого постельного и нательного белья; борьба с недержанием мочи; устранение причин повышенного потоотделения при недержании мочи и кала - использование памперсов и их частая смена; частые гигиенические ванны.
 Лечение опрелостей u чаще мыть кожные складки тела водой со специальным лосьоном или антисептическими растворами: фурацилином (1: 5000), слабым раствором марганцовки, после чего складки высушить тканью, хорошо впитывающей влагу (промокательными осторожными движениями) u прокладывать кожные складки х/б материалом (мягкой ветошью), хорошо впитывающим влагу (можно использовать кусочки обычного х/б бинта); u применять подсушивающие мази, например, содержащие цинк (линин, пасту Лассара, цинковую пасту, пасту Теймурова и т. п. ); u для заживления раневой поверхности можно также использовать мазь "Солкосерил", "Левосил", "Левомиколь", "Метилурацил", "Эдас 201", "Пантенол", облепиховое масло, лучше в аэрозоли;
Лечение опрелостей u чаще мыть кожные складки тела водой со специальным лосьоном или антисептическими растворами: фурацилином (1: 5000), слабым раствором марганцовки, после чего складки высушить тканью, хорошо впитывающей влагу (промокательными осторожными движениями) u прокладывать кожные складки х/б материалом (мягкой ветошью), хорошо впитывающим влагу (можно использовать кусочки обычного х/б бинта); u применять подсушивающие мази, например, содержащие цинк (линин, пасту Лассара, цинковую пасту, пасту Теймурова и т. п. ); u для заживления раневой поверхности можно также использовать мазь "Солкосерил", "Левосил", "Левомиколь", "Метилурацил", "Эдас 201", "Пантенол", облепиховое масло, лучше в аэрозоли;


