УХОД за кожей!!! АФО. 1 курс 2014 года осень новый.pptx
- Количество слайдов: 110

УХОД ЗА БОЛЬНЫМИ С ЗАБОЛЕВАНИЯМИ КОЖИ ГБОУ ВПО Первый Московский Государственный Медицинский университет им. И. М. Сеченова Кафедра пропедевтики детских болезней Асс. кафедры Гумбатова Зарнигар Фархадовна
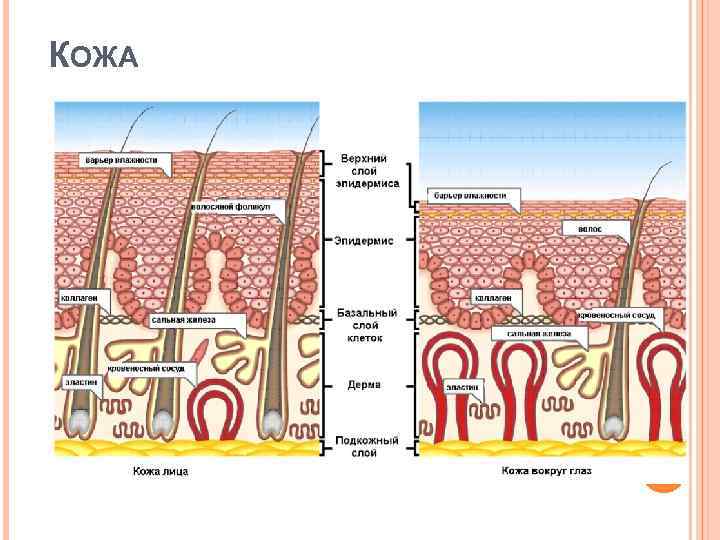
КОЖА

Эпидермис

Дерма и Гиподерма

ФУНКЦИИ КОЖИ ü Защитная ü Выделительная ü Терморегулирующая ü Дыхательная ü Витаминобразующая ü Орган чувств

АФО КОЖИ У ДЕТЕЙ Эпидермис тонкий, нежный, рыхлый, толщина в 2, 5 - 3 раза меньше, чем у взрослых; Степень развития эпидермиса неравномерный; Роговой слой образован из 2 -3 -х рядов безъядерных клеток, содержит много воды; Блестящий слой присутствует в коже подошв и ладоней;

АФО КОЖИ У ДЕТЕЙ Ø Базальный слой представлен клетками овальной или цилиндрической формы, являются меланоциты Ø Базальная мембрана недоразвита (легкое отслоение с образованием пузырей) Ø Дерма у детей отличается преобладанием клеточных элементов, у взрослого - преимуществом волокнистой структуры; Ø Только в 6 месячном возрасте гистологическое строение кожи приближается к строению взрослого

ОСОБЕННОСТИ ФУНКЦИОНИРОВАНИЯ ПОТОВЫХ ЖЕЛЕЗ 1. Эккриновые: сформированы, способны функционировать, но их протоки развиты слабо; Просветы закрыты эпителиальными клетками; Начинают функционировать к 3 - 4 месяцам жизни, сформированы окончательно после 7 лет. 2. Апокриновые - у детей раннего возраста вообще не функционируют, начало их активности в 8 - 10 лет.

ОСОБЕННОСТИ САЛЬНЫХ ЖЕЛЕЗ Ø Крупные размеры; Ø Однокамерные; Ø Поверхностно размещены; Ø Большое количество в области лица и волосистой части головы (milia); Ø Функционируют еще внутриутробно (создание первородный смазки); Ø Количество желез на 1 см ² кожи в 4 - 8 раз больше чем у взрослых

ОСОБЕННОСТИ ВОЛОС - На 6 -8 -й неделе внутриутробного развития образуются зародыши волос, из которых на 3 -4 -ом месяце формируются пушковые волосы (lаnugо).

ИЗМЕНЕНИЕ ЦВЕТА КОЖИ ü Бледность (анемия, патология почек, отеки, острая боль); ü Желтушность - (гепатит, атрезия желчных протоков, гемолитическая анемия, физиологическая желтуха, алиментарного генеза); ü Гиперемия (транзиторная эритема, гипертермия, эритроцитоз, невротического генеза); ü Мраморность (переохлаждение организма, дисфункция вегетативной нервной системы, тяжелые воспалительные заболевания); ü Грязновато - коричневый (хронические заболевания)


ВИДЫ ВЫСЫПАНИЙ Ø Первичные - возникают на неизмененной коже и именно с сыпи начинается заболевание; Ø Вторичные - возникают на фоне первичных элементов; Ø Воспалительного и невоспалительного генеза

ПЕРВИЧНЫЕ БЕСПОЛОСТНЫЕ ЭЛЕМЕНТЫ мелкопятнистая экзантема

ВОСПАЛИТЕЛЬНЫЕ ПЕРВИЧНЫЕ ЭЛЕМЕНТЫ Стрептококковое импетиго (крупнопятнистая сыпь)

Пятна невоспалительного характера – (при надавливании не исчезают, как правило геморрагического происхождения, то есть причиной их возникновения является кровоизлияния): ü петехии - точечные пятна (гиповитаминоз С, скарлатина); ü пурпура - d - 2 - 5 мм, округлой формы (апластическая анемия, тромбоцитопеническая пурпура); ü вибицес - полосатые, линейные (травмы); ü экхимозы - d более 5 мм, неправильной формы (тромбоцитопатии, тромбоцитопения); ü гематомы - массивные кровоизлияния (травма, гемофилия);
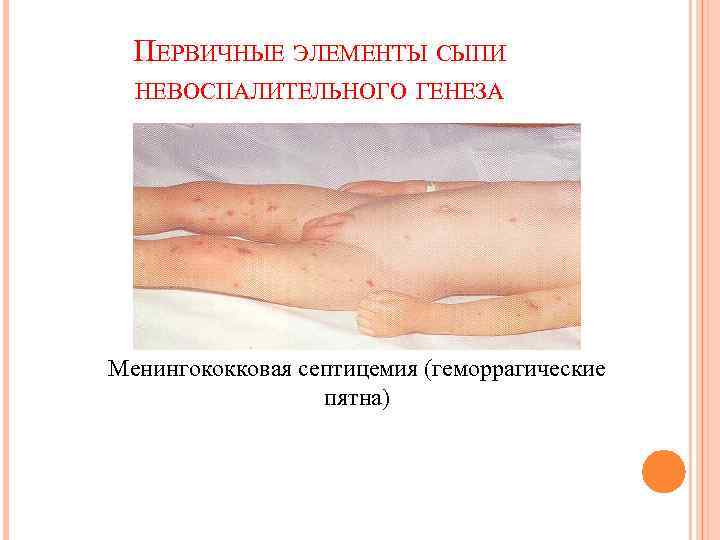
ПЕРВИЧНЫЕ ЭЛЕМЕНТЫ СЫПИ НЕВОСПАЛИТЕЛЬНОГО ГЕНЕЗА Менингококковая септицемия (геморрагические пятна)
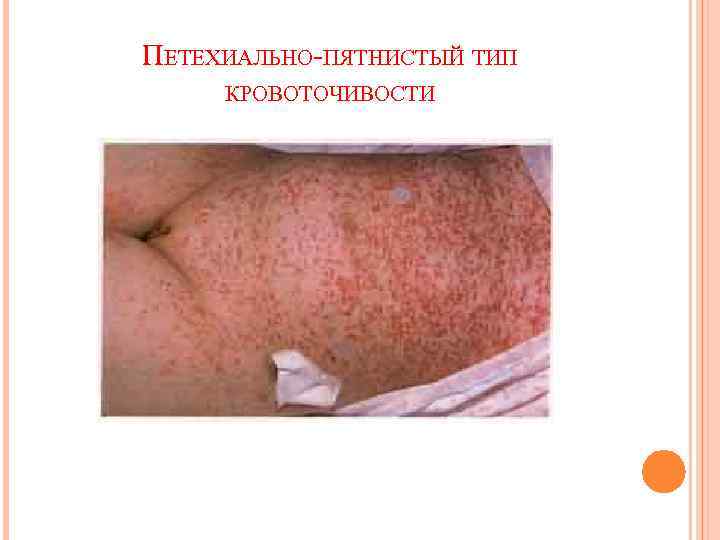
ПЕТЕХИАЛЬНО-ПЯТНИСТЫЙ ТИП КРОВОТОЧИВОСТИ

ВАСКУЛИТНО-ПУРПУРНЫЙ ТИП КРОВОТОЧИВОСТИ

СОСУДИСТЫЕ ПЯТНА - связанные с неправильным развитием сосудов, исчезают при нажатии: ü телеангиэктазии - стойкое локальное расширение капилляров - сосудистые "звездочки" (заболевания печени и желчевыводящих путей); ü невус - врожденное пятно; ü ангиома - сосудистая опухоль (простая и кавернозная);


Пигментные пятна - возникают вследствие усиленного отложение меланина, не исчезают при надавливании: ü веснушки - мелкие пятна; ü хлоазма - большие участки гиперпигментации (болезнь Аддисона)

ГИПЕРПИГМЕНТАЦИЯ - Монгольские пятна (голубой невус)

Депигментированные пятна- в основе лежит дефицит меланина: ü витилиго - депигментированные пятна различной локализации (нейроэндокринные расстройства, ферментативная дисфункция): ü лейкодерма - мелкие депигментированные пятна (вторичный сифилис, псориаз, лишай);

ИЗМЕНЕНИЯ ПАЛЬПАТОРНЫХ СВОЙСТВ КОЖИ Ø Повышенная влажность или потливость (невроз, малярия, рахит, туберкулез, период пубертата); Ø Сухость (кахексия, гиповитаминоз, сахарный диабет, гипотиреоз, ихтиоз);
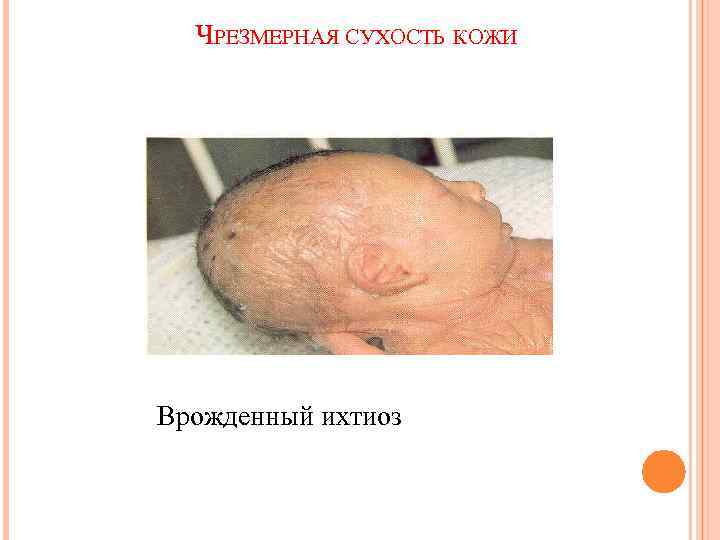
ЧРЕЗМЕРНАЯ СУХОСТЬ КОЖИ Врожденный ихтиоз

ИЗМЕНЕНИЯ ПАЛЬПАТОРНЫХ СВОЙСТВ КОЖИ Ø Локальные изменения температуры (над суставами - артрит, лимфатическими узлами - лимфаденит); Ø Гиперестезии (миелит, менингит); Ø Положительные пробы на ломкость сосудов (геморрагический васкулит, сепсис, лейкоз, гиповитаминоз С).

ЗАБОЛЕВАНИЯ КОЖИ В ПЕРИОД НОВОРОЖДЕННОСТИ

Ø Период новорожденности - наиболее критический возрастной этап жизни, в котором процессы адаптации едва намечаются. Ø Продолжительность периода новорожденности имеет индивидуальные колебания и составляет от 3 до 6 недель.

КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЯ КОЖИ В ПЕРИОД НОВОРОЖДЕННОСТИ: 1. 2. 3. 4. 5. 6. 7. 8. 9. Физиологическая желтуха новорожденных Омфалит Подкожный адипонекроз Слеродема новорожденных Склерема новорожденных Опрелости Потница Себорейный дерматит Десквамативная эритродермия новорожденных

1. ФИЗИОЛОГИЧЕСКАЯ ЖЕЛТУХА НОВОРОЖДЕННЫХ Появляется у 80% на 2 -3 день жизни. Редко к концу 1 -ых суток или на 4 -6 день. Появляется желтушная окраска кожи, слизистых оболочек и склер. Физиологическая желтуха связана с повышением уровня билирубина в крови новорожденных. При переходе от плацентарного снабжения кислородом к легочному происходит гемолиз эритроцитов. В печени наблюдается функциональная недостаточность глюкоронил - трансферазной системы. Лечение при физиологической желтухе новорожденных не проводят.
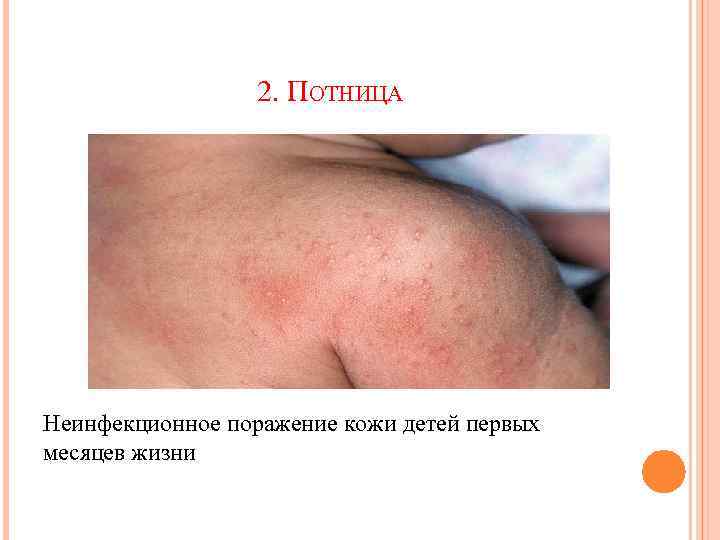
2. ПОТНИЦА Неинфекционное поражение кожи детей первых месяцев жизни

ЛЕЧЕНИЕ ПОТНИЦЫ Ø Кожу при потнице нельзя смазывать жирным кремом. Ø Регулярные гигиенические ванны, в т. ч. С раствором перманганата калия, отваром череды, дуба, ромашки, зверобоя Ø Адекватный температурный ражим (2223°С) Ø Постельное белье из натуральных тканей.

3. ОПРЕЛОСТИ

ОПРЕЛОСТИ I степень –умеренное покраснение кожи без видимого нарушения ее целостности II степень – яркая гиперемия с большими эрозиями III степень – яркая гиперемия кожи, мокнутие в результате слившихся эрозий + вторичное инфицирование

Пеленочный дерматит (ПД) 36 «Пеленочный дерматит» – это общее наименование любых раздражений кожи, возникающих в области в паховой и/или ягодичной областях ( «под подгузником» ). В большинстве случаев он не представляет серьезной опасности, но часто является причиной дискомфорта и причиняет страдания ребенку.

ЭТИОЛОГИЯ Моча Мацераци я Кал Пеленочн ый дерматит Предрасполагаю щие факторы 1. Atherton DJ. J Eur Acad Dermatol Venereol 2001; 15(Suppl 1): 1– 4. Трение
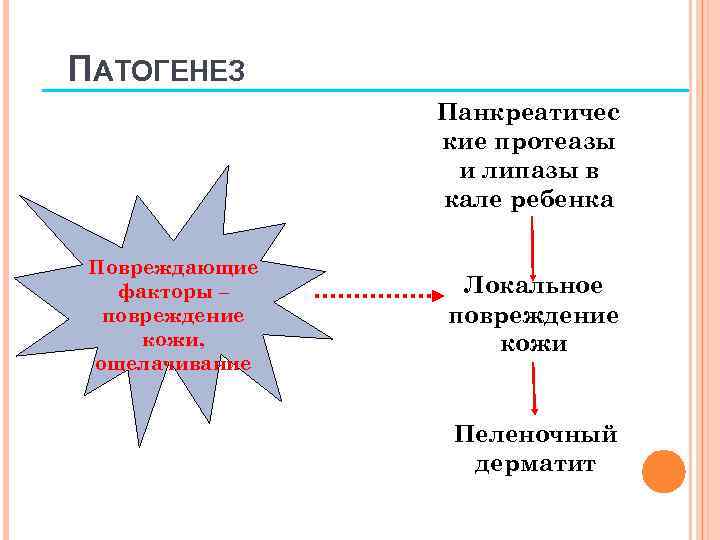
ПАТОГЕНЕЗ Панкреатичес кие протеазы и липазы в кале ребенка Повреждающие факторы – повреждение кожи, ощелачивание Локальное повреждение кожи Пеленочный дерматит 1. Atherton DJ. J Eur Acad Dermatol Venereol 2001; 15(Suppl 1): 1– 4.

Классификация ПД. 39 Выделяют: 1) Первичный пеленочный дерматит (является следствием неправильного ухода, конституциональных особенностей кожи ребенка). 2) Вторичный пеленочный дерматит. Наблюдается у детей с заболеваниями кожи При этом в зависимости от особенностей клинической манифестации. ПД на практике принято выделять три степени тяжести заболевания: • легкая • средняя • тяжелая «Азбука матери» под руководством Коровина Н. А. зав кафедрой педиатрии РМАПО МЗ РФ, профессор, доктор медицинских наук. Заслуженный врач РФ 2012 год.

ЛЕЧЕНИЕ При развитии пеленочного дерматита ставятся две цели лечения: 1. Облегчение регенерации поврежденной кожи и защита ее в дальнейшем 2. Профилактика рецидивов

4. ОМФАЛИТ –ВОСПАЛЕНИЕ КОЖИ ВОКРУГ ОСТАТКОВ ПУПОЧНОГО КАНАТИКА. В норме мумифицированный остаток пупочного канатика отпадает обычно к концу 1 -й недели. Оставшаяся пупочная ранка эпителизируется, гранулирует и образуется рубец к концу 2 -й началу 3 -й недели жизни. Если происходит инфицирование пупочной ранки стафилококком, стрептококком, кишечной, синегнойной, дифтерийной, столбнячной палочками отпадение остатка пуповины и заживление пупочной ранки задерживается.

РАЗНОВИДНОСТЬ ОМФАЛИТА Мокнущий пупок (катаральный омфалит). При затянувшемся заживлении пупочной ранки наблюдается ее мокнутие, серозное отделяемое засыхает в корочки. После отторжения корочек обнажаются ранки с кровоточащей поверхностью, по краям ее покраснение. Это сравнительно легкий воспалительный процесс, общее состояние ребенка не нарушается, аппетит хороший, температура остается нормальной.

СОБСТВЕННО ОМФАЛИТ Пупочная область значительно выпячивается, она гиперемирована, отечна, инфильтрирована. Радиально от пупочной ранки отходят тонкие синие полоски (расширенные вены). Часто рядом с синими полосками заметны красные, вследствие присоединения лимфангита. Нарушается общее состояние ребенка, он плохо сосет, срыгивает, становится беспокойным.

СОБСТВЕННО ОМФАЛИТ (ПРОДОЛЖЕНИЕ) Дыхание становится поверхностным, учащенным. Ноги приведены к животу, температура повышается умеренно (37, 2 -37, 5 о С). При легком течении заболевания наступает полное выздоровление. В тяжелых случаях возможен перитонит и сепсис.

ЛЕЧЕНИЕ ОМФАЛИТА: Ø Ø Ø При мокнущем пупке (катаральный омфалит) ежедневно тщательно промывают пупочную ранку 3% раствором перекиси водорода, осушают и проводят УФО. Затем ранку обрабатывают 1 -2% раствором бриллиантового зеленого, или 5% раствором калия перманганата, или 2 -5% раствором нитрата серебра. Обрабатывают 1 -2 раза в день. При развитии грануляций их прижигают ляписным карандашом. Если воспалительный процесс распространяется на окружающие ткани и в глубину, и повышается температура, проводят энергичное общее лечение наряду с местным. Назначают инъекции антибиотиков (оксациллин, ампиокс, цепорин, метициллин, фузидин-натрий и др. ) и 2 -3 инъекции противостафилококкового гамма глобулина или полиглобулина (1 -2 раза в неделю). Необходима консультация хирурга. Матери, кормящие грудью ребенка, должны получать вит. А, С, комплекс В, РР.

ПРОФИЛАКТИКА ОМФАЛИТА Пупок обрабатывается сначала 70% спирт, а затем 5% раствором перманганата калия Делают это ежедневно до заживления.

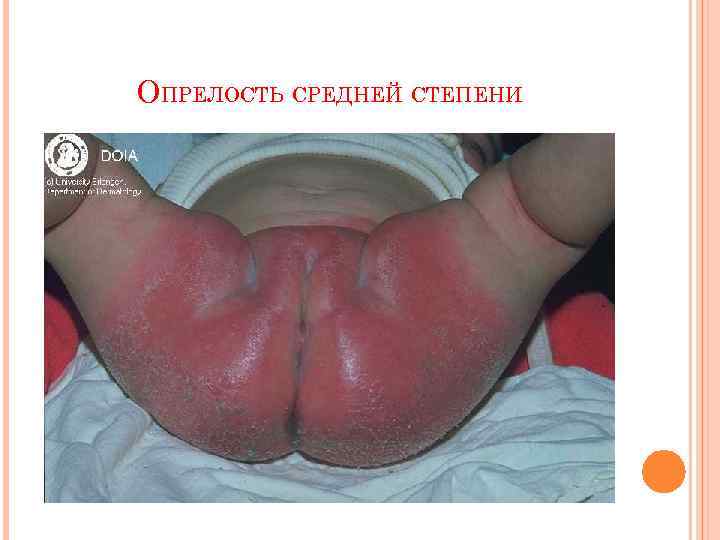
6. ОПРЕЛОСТИ (INTERTRIGO). Возникают в местах трения и мацирации кожи (паховые складки, половые органы, шея. ) По интенсивности поражения различают три степени: I степень -легкая гиперимия складок, II степень – гиперимия с эрозиями, III степень – эрозии с обильным мокнутием. Лечение: при I степени – присыпка с тальком или дерматолом, при II степени – примочки, а затем присыпки, при III степени – примочки, пасты, анилиновые краски. Профилактика - правильный гигиенический уход

ОПРЕЛОСТЬ СРЕДНЕЙ СТЕПЕНИ

4. СЕБОРЕЙНЫЙ ДЕРМАТИТ Выделяют 3 формы: 1. Легкая- в складках паховых, бедренных, подмышечных гиперимия, шелушение. Общее состояние не нарушено. 2. Среднетяжелая- гиперемия, инфильтрация, обильное шелушение распространяется на весь кожный покров. Стул 3 -4 раза в сутки. 3. Тяжелая- вся кожа инфильтрирована гиперемирована, на голове «кора» . Общее состояние тяжелое.


Лечение: госпитализация, антибиотики, плазма, гамма-глобулин, местно - горманальные мази и УФО.

5. ДЕСКВАМАТИВНАЯ ЭРИТРОДЕРМИЯ НОВОРОЖДЕННЫХ (ЛЕЙНЕРА-МУССУ). Это тяжелое токсическое состояние вызываемое стафилококком. Проявление: поражение кожи, энтероколиты, изменение картины крови.

Поражение кожи: вся кожа гиперимирована, эрозирована, покрыта серозно-гнойными корками. Общее состояние тяжелое: понос, рвота, пневмонии, сепсис. В крови обнаруживается стафилококк, анемия, гипоальбуминемия.

Лечение: госпитализация, антибиотики, кортикостероиды, витамины, антистафилококковая плазма, гемотез. Местно мази с антибиотиками.

6. СТАФИЛОКОККОВЫЕ ПИОДЕРМИТЫ У НОВОРОЖДЕННЫХ. Везикулопустулез – поверхностная стафилодермия новорожденных. Способствуют заболеванию – перегревание, потливость, мацерация кожи, искусственное вскармливание. Локализация: спина, грудь, ягодицы, складки, волосистая часть головы. Высыпания – вокруг устьев потовых желез на фоне гиперемии пузырьки с гнойным содержимым.

ЭПИДЕМИЧЕСКАЯ ПУЗЫРЧАТКА НОВОРОЖДЕННЫХ Заболевание контагиозно, возникает чаще всего в 1 -ю неделю жизни ребенка. Источник заражения - больная мать или персонал. Клиника: на коже живота, спины и конечностей появляются пузыри с серозногнойным содержимым, вскрывающиеся с образованием эрозий. Общее состояние тяжелое, возможен сепсис.


ЛЕЧЕНИЕ ПИОДЕРМИЙ У НОВОРОЖДЕННЫХ Основой лечения всех форм стафилодермий является применение бактерицидных и антисептических средств, иммуномодуляторы, гемодез. Местно: мази или пасты с антибиотиками, УФО. Профилактика: тщательное соблюдение гигиенического режима в отношении больного ребенка, медицинского персонала и родителей.

АТОПИЧЕСКИЙ ДЕРМАТИТ – АЛЛЕРГИЧЕСКОЕ ЗАБОЛЕВАНИЕ КОЖИ, РАЗВИВАЮЩЕЕСЯ У ЛИЦ С ГЕНЕТИЧЕСКОЙ ПРЕДРАСПОЛОЖЕННОСТЬЮ К АТОПИИ, ИМЕЮЩЕЕ РЕЦИДИВИРУЮЩЕЕ ТЕЧЕНИЕ С ВОЗРАСТНЫМИ ОСОБЕННОСТЯМИ КЛИНИЧЕСКИХ ПРОЯВЛЕНИЙ И ХАРАКТЕРИЗУЮЩЕЕСЯ ЭКССУДАТИВНЫМИ ИЛИ ЛИХЕНОИДНЫМИ ВЫСЫПАНИЯМИ И ГИПЕРЧУВСТВИТЕЛЬНОСТЬЮ К СПЕЦИФИЧЕСКИМ (АЛЛЕРГЕННЫМ) И НЕСПЕЦИФИЧЕСКИМ РАЗДРАЖИТЕЛЯМ. Атопия - гиперчувствительность к специфическим и неспецифическим раздражителям.


АЛЛЕРГИЧЕСКИЙ (ЭКССУДАТИВНЫЙ) ДИАТЕЗ – ЭТО ТИП КОНСТИТУЦИИ, ПРЕДРАСПОЛОЖЕННОСТЬ, А НЕ ЗАБОЛЕВАНИЕ. Это крупные, пастозные дети с бледно- розовой кожей, светловолосые или рыжие, для которых характерны лабильность сосудистых реакций, неравномерные прибавки массы, гиперплазия лимфоидной ткани, повышенная чувствительность кожи к внешним раздражителям.

ФАКТОРЫ РИСКА РАЗВИТИЯ АТОПИЧЕСКОГО ДЕРМАТИТА: Внутренние факторы ü отягощенная аллергией наследственность; ü атопия; ü гиперреактивность кожи. Внешние факторы аллергенные неаллергенные ü ПИЩЕВЫЕ ИЗМЕНЕНИЕ МЕТЕОСИТУАЦИИ ü БЫТОВЫЕ ТАБАЧНЫЙ ДЫМ ü ЭПИДЕРМАЛЬНЫЕ ПСИХОЭМОЦИОНАЛЬНЫЕ НАГРУЗКИ ü ПЫЛЬЦЕВЫЕ ü ГРИБКОВЫЕ ü БАКТЕРИАЛЬНЫЕ ü ВАКЦИНАЛЬНЫЕ

Факторы, усугубляющие действие триггеров ü ü ü ü климатические бытовые условия нарушения правил режима и ухода за кожей алиментарные, нарушения характера питания инфекционные заболевания кожи психосоциальные факторы стрессы

ВЕДУЩИЙ ЭТИОЛОГИЧЕСКИЙ ФАКТОР в раннем возрасте пищевые аллергены: ü белки коровьего молока, ü белок куриного яйца, ü соя, ü рыба, ü морепродукты, ü злаки, ü орехи, ü цитрусовые


Сенсибилизирующая активность продуктов питания. Высокая Средняя Низкая Коровье молоко Яйца Рыба Морепродукты Икра Пшеница, рож Курица Грибы Морковь, свекла Мед, орехи Шоколад, кофе, какао Клубника, малина Цитрусовые Ананас, киви Хурма, дыня Гранат, виноград Говядина Свинина Индейка Картофель Горох Персики Абрикосы Бананы Перец зеленый Кукуруза Греча Рис Клюква Постная баранина Мясо кролика Конина Перловая крупа Капуста Патиссоны Огурцы Зеленые яблоки Зеленые груши Белая, красная смородина Желтая слива Огородная зелень Тыква, арбуз Крыжовник Белая черешня

ВЕДУЩИЙ ЭТИОЛОГИЧЕСКИЙ ФАКТОР в подростковом возрасте аллергены жилищ: ü аллергены домашней пыли ü эпидермальные аллергены ü грибы, ü пыльца растений, ü бактериальные аллергены.

ЭПИДЕРМАЛЬНЫЕ АЛЛЕРГЕНЫ


КЛЕЩИ ДОМАШНЕЙ ПЫЛИ

КЛЕЩ ДОМАШНЕЙ ПЫЛИ На совести клещей от 45 до 85% всех аллергических заболеваний. Аллергенным действием обладает хитиновый покров и выделения клещей. Обильно размножаясь в постели (до 2500 клещей в 1 грамме пыли), клещи могут расселиться по всей квартире.

ПЫЛЬЦЕВЫЕ ФАКТОРЫ

ПАССИВНОЕ КУРЕНИЕ Ну а ваш табачный дым, Товарищи курящие. Нашим легким молодым Ужас настоящий он! Не хотим мы нападать На привычки ваши, Но должны куряки знать! Плохо легким нашим! Оседает дым на них Едкой, жирной сажей, Обедняется родник Кислородной кражей

ОСНОВНЫЕ КРИТЕРИИ ДИАГНОСТИКИАД: ü кожный зуд; ü распространенная сухость кожи; ü характерная морфология и локализация поражений кожи; ü наличие у ближайших родственников аллергических заболеваний; ü начало дерматита до 2 х летнего возраста.
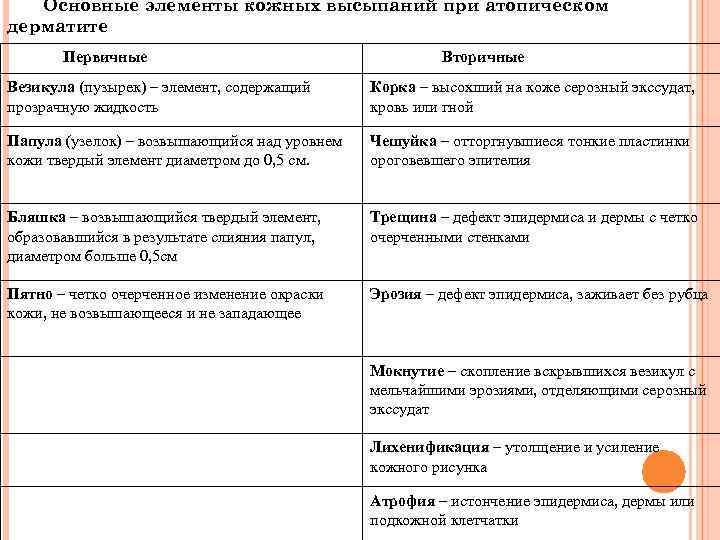
Основные элементы кожных высыпаний при атопическом дерматите Первичные Вторичные Везикула (пузырек) – элемент, содержащий прозрачную жидкость Корка – высохший на коже серозный экссудат, кровь или гной Папула (узелок) – возвышающийся над уровнем кожи твердый элемент диаметром до 0, 5 см. Чешуйка – отторгнувшиеся тонкие пластинки ороговевшего эпителия Бляшка – возвышающийся твердый элемент, образовавшийся в результате слияния папул, диаметром больше 0, 5 см Трещина – дефект эпидермиса и дермы с четко очерченными стенками Пятно – четко очерченное изменение окраски кожи, не возвышающееся и не западающее Эрозия – дефект эпидермиса, заживает без рубца Мокнутие – скопление вскрывшихся везикул с мельчайшими эрозиями, отделяющими серозный экссудат Лихенификация – утолщение и усиление кожного рисунка Атрофия – истончение эпидермиса, дермы или подкожной клетчатки

СТАДИИ ЗАБОЛЕВАНИЯ В ЗАВИСИМОСТИ ОТ ВОЗРАСТА: 1. младенческая – до 2 лет; 2. детская – до 10 -12 лет; 3. подростковая – до 16 -18 лет.

МЛАДЕНЧЕСКАЯ СТАДИЯ. Острое воспаление кожи - стойкая гиперемия, отек, папуло-везикулы, выраженная экссудация, мокнутие, корки. Локализация – щеки и лоб, исключая носогубный треугольник, наружная поверхность конечностей и ягодицы.

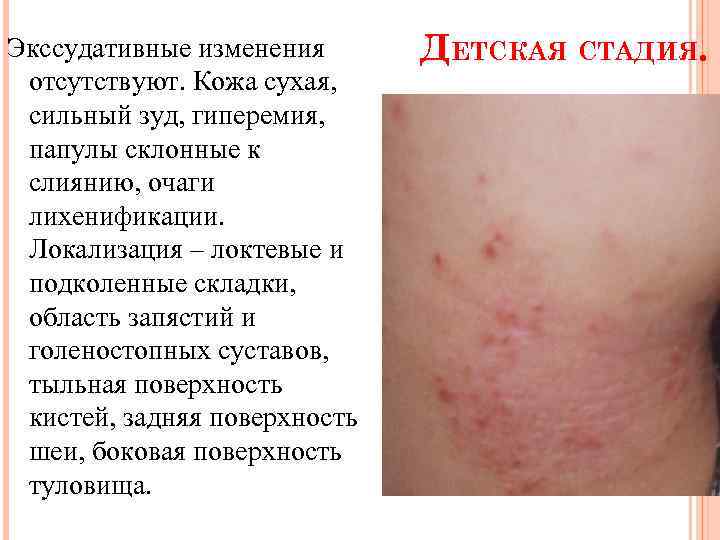
Экссудативные изменения отсутствуют. Кожа сухая, сильный зуд, гиперемия, папулы склонные к слиянию, очаги лихенификации. Локализация – локтевые и подколенные складки, область запястий и голеностопных суставов, тыльная поверхность кистей, задняя поверхность шеи, боковая поверхность туловища. ДЕТСКАЯ СТАДИЯ.

ПОДРОСТКОВАЯ СТАДИЯ. Резко выраженная лихенификация, зудящие папулы на фоне сухой, инфильтрированной кожи, шелушение. Мучительный зуд. Локализация – лицо, шея, верхняя часть туловища, конечности, области крупных складок.

ОСНОВНЫЕ НАПРАВЛЕНИЯ ЛЕЧЕНИЯ. 1. Диетотерапия 2. Контроль за окружающей средой 3. Системная фармакотерапия 4. Наружная терапия 5. Уход за кожей

МЕРОПРИЯТИЯ ПРИ АЛЛЕРГИИ К БЕЛКАМ КОРОВЬЕГО МОЛОКА. 1. Максимально длительное сохранение естественного вскармливания. Матери назначается гипоаллергенная диета (ограничивается цельное молоко и молочные продукты). 2. Длительность ограничения молочных продуктов от 4 -6 месяцев до года и более. 3. При искусственном вскармливании применяются: А) смеси-гидролизаты – полученные в результате расщепления белков коровьего молока.

МЕРОПРИЯТИЯ ПРИ АЛЛЕРГИИ К БЕЛКАМ КОРОВЬЕГО МОЛОКА. Профилактические – «НАН-ГА» , «Нутрилон-ГА» , «Хумана-ГА» . Лечебные – «Нутрилон» , «Прегестимил» , «Алфаре» . 1) смеси на основе козьего молока – «Нэнни» и «Нэнни золотая козочка» ; 2) соевые смеси – «НАН-соя» , «Нутрилон-соя» , «Туттели-соя» , «Фрисо-соя» . Соевые смеси не рекомендуется использовать до 5 мес. и в остром периоде 3) кисломолочные смеси – «Агуша-1, «Агуша-2 кисломолочная» , НАН кисломолочный»

ГИПОАЛЛЕРГЕННАЯ ДИЕТА (ПРИ ОБОСТРЕНИИ). Исключаются: - облигатные аллергены – продукты, которые наиболее часто вызывают аллергию (молоко, рыба, ракообразные, яйцо, орехи, некоторые злаки, мед, экзотические и ярко окрашенные фрукты и др. ); - неспецифические раздражители (экстрактивные вещества, пряности, специи) – вызывают изменения слизистой ЖКТ, что повышает ее проницаемость для аллергенов; - блюда с химическими добавками, которые могут провоцировать выброс гистамина, серотонина: консервы, копчености, колбасы, газированные напитки; - продукты с большим содержанием гистамина – квашеная капуста, ветчина, сыры, какао, томаты. Элиминационная диета (по мере стихания обострения) индивидуально исключаются продукты, которые вызывают обострение у данного ребенка.

НАРУЖНАЯ ТЕРАПИЯ. При мокнутии: примочки или влажно-высыхающие повязки с 1% р-ром танина, 10% р-ром ихтиола, настоем коры дуба, лаврового листа. При воспалении: нафталан, окись цинка, Скин-кап, Элидел. При средней тяжести или тяжелом процессе: глюкокартикоиды – Адвантан, Элоком, Ликоид. При бактериальных осложнениях: метиленовый синий, бриллиантовый зеленый, Тридерм, Ликацин-гель, Банеоцин. При грибковом поражении: Дифлюкан, Ламизил, Клотримазол.

УСТРАНЕНИЕ СУХОСТИ И УХОД ЗА КОЖЕЙ. ü ежедневное купание или влажные компрессы на область поражения; ü не пользоваться мочалками, не растирать кожу; ü не использовать слишком горячую или холодную воду; ü высококачественные моющие средства – Фридермдеготь, Фридерм-цинк; ü после купания использовать смягчающие питательные средства – Бепантен, Д-пантенол, детский крем; ü защищать кожу от избытка солнечных лучей; ü избегать соприкосновения кожи с жесткой тканью или шерстью.

ЛЕЧЕНИЕ ДЕРМАТИТА Базисная терапия включает уход за пострадавшей кожей. Для компенсации защитной функции кожи регулярно используют смягчающие и увлажняющие средства. Необходимо минимизировать контакт с водой, для водных процедур используют теплую воду, мягкие моющие средства с адаптированным р. Н (р. Н 5, 5 -6, 0 для защиты кислого покрова кожи). Выбор наружной терапии определяется не столько тяжестью кожного процесса, сколько характером воспаления. При экссудативной форме применяют примочки с чаем, пасты с низким процентным содержанием основного вещества (не более 2 %) - борнонафталановая, эритромициновая (5 -7 дней).

ЛЕЧЕНИЕ ДЕРМАТИТА На зоны мокнутия и кожные складки наносят спрей, содержащий медь и цинк (Си-Zn), которые обладают ранозаживляющими и антибактериальными свойствами, а также абсорбирующие микрогранулы, удаляющие избыток влаги, но не высушивающие кожу. Затем переходят на местные стероидные препараты, желательно в форме крема, а не мази, так как мази содержат большой процент ланолина, создающего «парниковый» эффект (эффект пленки). Они используются 7 -10 дней с последующим переходом на индифферентные мази или кремы (элидел, эмольянт, трикзера, стелатрия и др. ).

ЛЕЧЕНИЕ ДЕРМАТИТА Наиболее распространенные ванны - крахмальные, содовые, с настоем из травы череды или ромашки. Крахмальная ванна смягчает кожу и успокаивает зуд. Для приготовления такой ванны 100 г картофельной муки разводят в холодной воде и добавляют в воду, приготовленную для ванны. Содовая ванна (1 столовая ложка бикарбоната натрия на ведро воды) оказывает такое же действие. Ванна с настоем из травы череды - распространенное средство для профилактики и лечения кожных заболеваний. Для годовалого ребенка в ванну рекомендуется добавлять стакан настоя череды. Настой готовят из расчета 1 столовая ложка травы на стакан кипятка (настаивать 10 мин). Ванна с настоем ромашки используется для снятия воспалительных явлений. Принцип приготовления этой ванны такой же, как и ванны с настоем из травы череды.

Способ определения количества крема или мази с использованием единиц дозирования Крем или мазь дозируются с использованием особых единиц измерения - finger tip unit (FTU - единица, равная кончику пальца). Правило фаланги - крем или мазь выдавливают из тюбика на концевую фалангу указательного пальца (рис. 35). Считается, что около 1 FTU требуется, чтобы нанести препарат на кисть руки или пах, 2 FTU - для лица или ступни, 3 FTU для всей руки, 6 FTU - для всей ноги и 14 FTU - для туловища.

ПРОЛЕЖНИ Это некроз мягких тканей, возникающий в результате длительного нарушения кровоснабжения Возникают такие состояния в том случае, если на ткани больного человека на протяжении длительного времени оказывается давление (у лежачих больных). Наиболее часто пролежни образуются: В области седалищной кости В области крестца и копчика На бедрах, ребрах и затылке
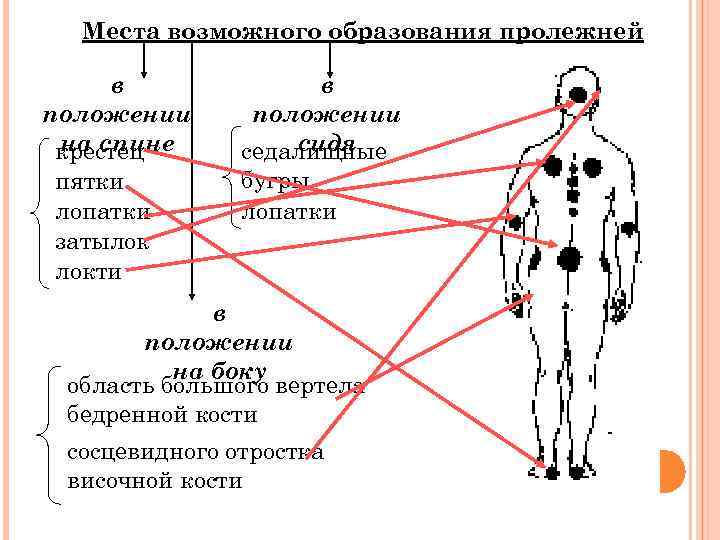
Места возможного образования пролежней в положении на спине крестец пятки лопатки затылок локти в положении сидя седалищные бугры лопатки в положении на боку область большого вертела бедренной кости сосцевидного отростка височной кости

Места возможного образования пролежней в положении на животе ребра коленки пальцы ног с тыльной стороны гребни подвздошных костей

ЭТАПЫ ФОРМИРОВАНИЯ ПРОЛЕЖНЯ Ø Бледность Ø Гиперемия, Ø Отек, Ø Пузырь Ø Отслоение эпидермиса Ø Некроз Ø Инфицирование

ПРОЛЕЖНИ





Профилактика пролежней Профилактические мероприятия должны быть направлены на: уменьшение давления на костные ткани предупреждение трения и сдвига тканей во время перемещения пациента или при его неправильном размещении наблюдение за кожей над костными выступами поддержание чистоты кожи и ее умеренной влажности обеспечение пациента адекватным питанием и питьем обучение пациента приемам самопомощи для перемещения обучение близких

ПРОФИЛАКТИКА ПРОЛЕЖНЕЙ ü Функциональная кровать ü Частое изменение положения ü Чистота постельного и нательного белья ü Частое (2 -3 раза в день) перестилание постели без складок ü Обработка кожи камфорным спиртом, полуспиртовым раствором ü Резиновые круги под крестец и копчик ü Ватно-марлевые круги под пятки и локти

ПРОФИЛАКТИКА ПРОЛЕЖНЕЙ. ПОДКЛАДНОЙ КРУГ Подкладывание резинового круга под области тела больного, которые подвергаются постоянному давлению (крестец, ягодицы, спина) ведет к улучшению трофики тканей.

ПРОФИЛАКТИКА ПРОЛЕЖНЕЙ. ПРОТИВОПРОЛЕЖНЕВЫЙ НАДУВНОЙ МАТРАЦ Уменьшает давление кровати на тело больного, препятствует возникновению застоя крови Эффект массажа нормализует кровообращение

ПРОФИЛАКТИКА ПРОЛЕЖНЕЙ. СМЕНА ПОЛОЖЕНИЯ Ø Следить за состоянием постели, чтобы не было крошек от еды, складок от белья, своевременно менять мокрое бельё Ø Поворачивать больного человека: со спину на бок 3 -4 раза в сутки, примерно на 30 минут Ø Массаж участков кожи, подвергающихся сдавлению Ø Проветривание кожи. Больного человека необходимо повернуть на бок, освободить от одежды и оставить примерно на 15 минут Ø Протирание поверхности кожи дезинфицирующими растворами (камфорный спирт)

ЛЕЧЕНИЕ ПРОЛЕЖНЕЙ Массаж сухой тканью или УФО при гиперемии или отеке При мацерации – протирание спиртом и припудривание При отслоении эпидермиса и образовании пузырей -2% р-р бриллиантового зеленого или 5% р-р калия перманганата, наложение асептической повязки Удаление некротических тканей, наложение стерильной салфетки с «Левомеколем» , синтомициновой эмульсией
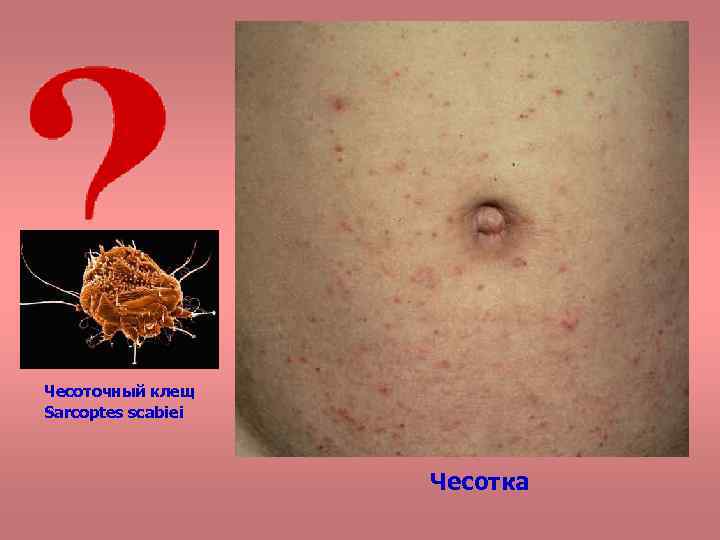
Чесоточный клещ Sarcoptes scabiei Чесотка
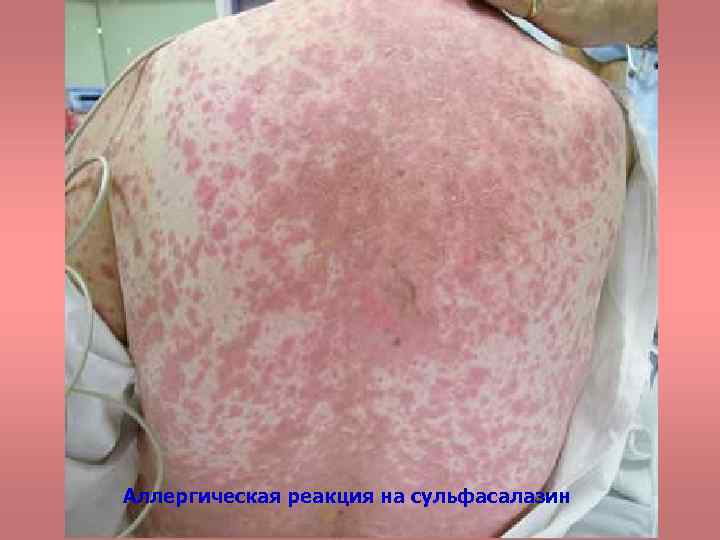
Аллергическая реакция на сульфасалазин
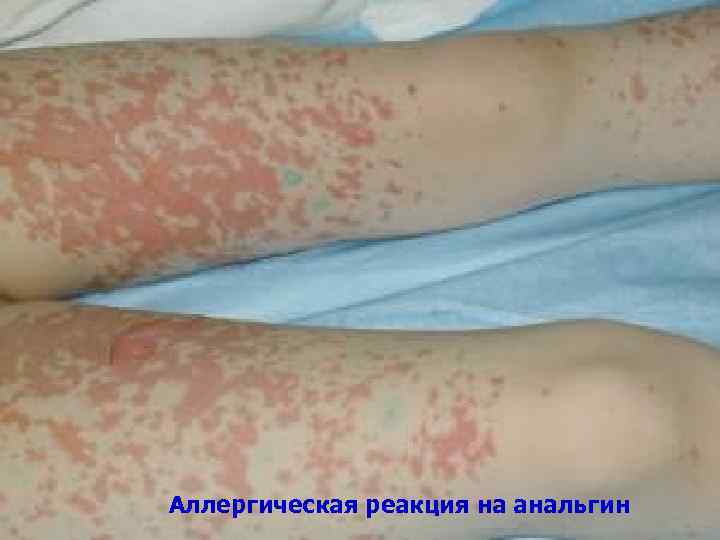
Аллергическая реакция на анальгин

УХОД за кожей!!! АФО. 1 курс 2014 года осень новый.pptx