c496faa30d0b8dc33e132053bc3b7553.ppt
- Количество слайдов: 30

Усовершенствование диагностики и лечения периферических образований легких МАГИСТРАНТ – Расулов А. А. РУКОВОДИТЕЛЬ – к. м. н. доцент Пахомов Г. Л.

Актуальность l Периферические образования легких как рентгенологический синдром устойчиво занимают 1 -2 место с частотой выявления 19 25% (Стилиди И. С. и соавт. , 2000; Тюрин И. Б. , 2007; Черных А. В. , 2007; Marchevsky A. M. , 2004; Романчишен А. Ф. , 1999; Hodler J. , 2007; Takashima Sh. , 2003). Применение компьютерной томографии в качестве скринингового метода обследования позволяет обнаружить эти патологические состояния в 13 – 14, 8% случаев (Furtado C. D. et al. , 2005; Gohagan J. et al. , 2004). Распространенность периферических образований легких в масштабах мировой популяции населения по данным литературных источников варьирует от 8 до 51% (Hasegawa M. et al. , 2000; Henschke C. I. et al. , 2004; Li F. et al. , 2002; Li, F. et al. , 2004; Nawa T. et al. , 2002; Sone S. et al. , 2001; Swensen S. J. et al. , 2002; Swensen S. J. et al. , 2003; Takashima S. et al. , 2003; Veronesi, G. et al. , 2006).

Цель работы: l изучение дифференциальной диагностики и хирургического лечения периферических образований легких.

Задачи: l 1. Провести сравнительный анализ диагностических возможностей неинвазивных и инвазивных методов исследования. l 2. Разработать алгоритм обследования больных с впервые выявленными периферическими образованиями легких. l 3. Определить показания и противопоказания к удалению опухолей из малого трансторакального доступа. l 4. Определить показания и противопоказания к видеоконтролируемой резекции легкого.

КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА БОЛЬНЫХ И МЕТОДЫ ИССЛЕДОВАНИЯ. l Обследовано 74 больных с периферическими образованиями легких, которые находились на обследовании и лечении в РСЦХ им акад. Вахидова В. В. и РОНЦ с января 2007 г. по август 2010 г.
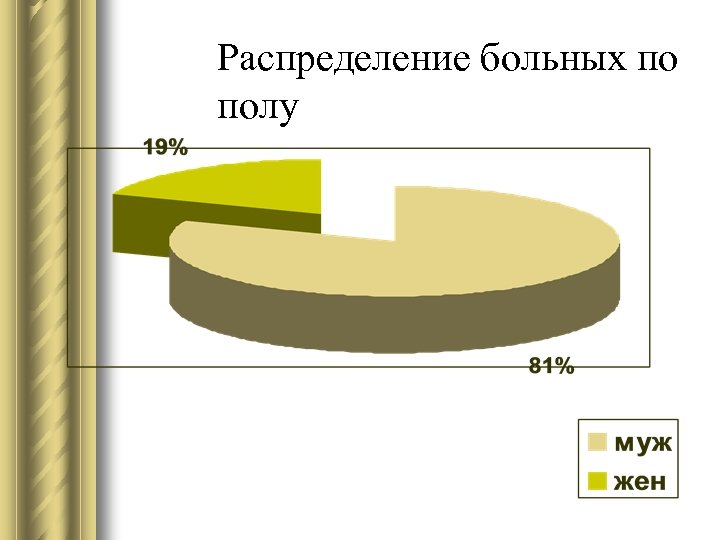
Распределение больных по полу
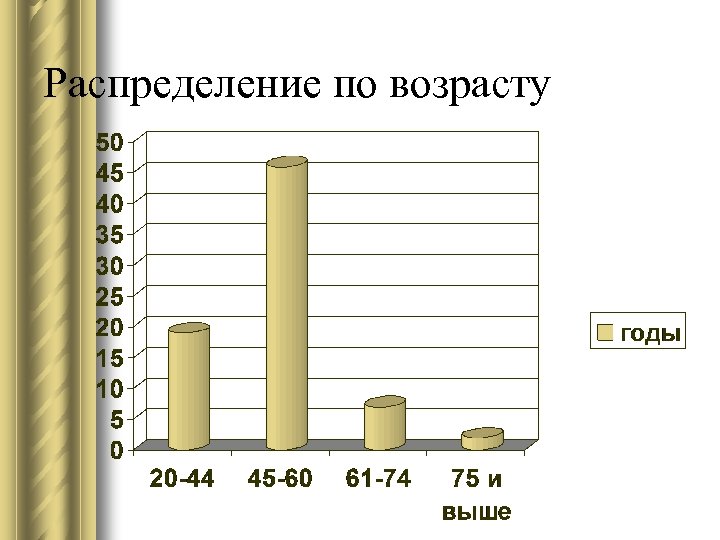
Распределение по возрасту
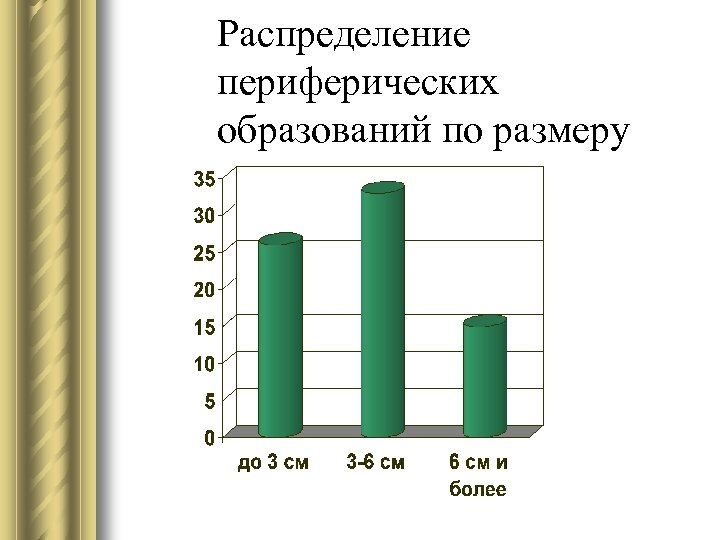
Распределение периферических образований по размеру
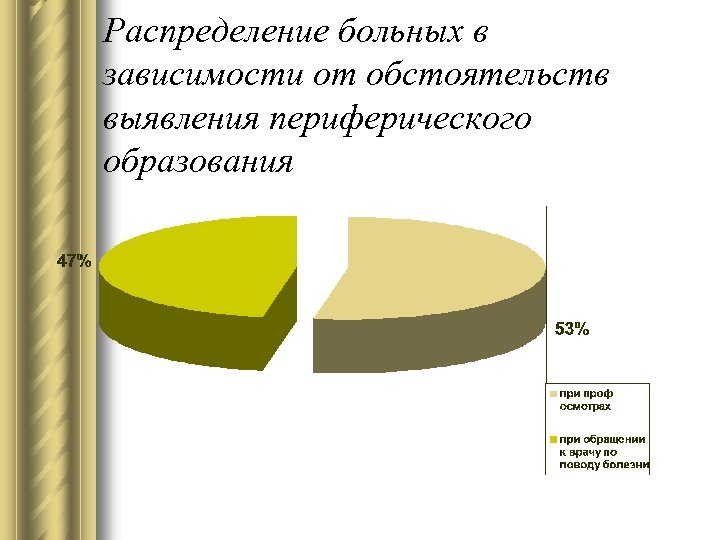
Распределение больных в зависимости от обстоятельств выявления периферического образования

Методы обследования больных

Неинвазивные методы диагностики периферических образований легких l Ведущее место в дифференциации периферических образований легких принадлежит рентгенологическим методам. Из рентгенологических характеристик этих образований наибольшее значение имеют размеры и контуры тени, наличие в ней участков обызвествления, а также скорость ее увеличения.
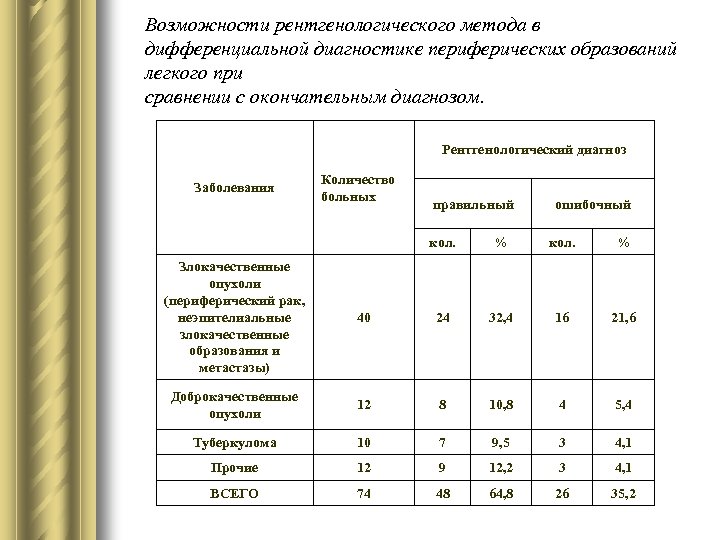
Возможности рентгенологического метода в дифференциальной диагностике периферических образований легкого при сравнении с окончательным диагнозом. Рентгенологический диагноз Заболевания Количество больных правильный ошибочный кол. % Злокачественные опухоли (периферический рак, неэпителиальные злокачественные образования и метастазы) 40 24 32, 4 16 21, 6 Доброкачественные опухоли 12 8 10, 8 4 5, 4 Туберкулома 10 7 9, 5 3 4, 1 Прочие 12 9 12, 2 3 4, 1 ВСЕГО 74 48 64, 8 26 35, 2

Наиболее информативным методом является рентгеновская компьютерная томография. Преимуществами ее перед стандартным рентгенологическим исследованием служат возможность получения изображения поперечных срезов грудной клетки, высокая контрастность изображения и возможность выявления небольших (2 -3 мм в диаметре) патологических образований.

Ультразвуковое исследование пока не нашло широкого распространения при заболеваниях легких и плевры. Однако применение этого метода дает возможность обнаружения патологических образований в легких только при их периферической локализации в отличие от центральных образований. Это обусловлено отражением ультразвука воздушной легочной тканью и его интенсивным поглощением костной тканью. Ультразвуковое исследование при заболеваниях легких применяется в основном для выявления метастатического поражения надключичных и оценки состояния внутригрудных лимфатических узлов, обнаружения жидкости в плевральной полости и определения прорастания опухоли в грудную стенку.

Магнитно-резонансная томография l преимуществам МРТ по сравнению с другими методами радиологической диагностики относят неинвазивный характер исследований и безвредность вследствие отсутствия лучевой нагрузки. При изучении контуров, структуры узлов при раке легкого, характера сигнала в Т 1 и Т 2 взвешенных изображениях не находят преимуществ МРТ перед КТ в диагностике периферических образований легкого.

Резюмируя изложенное, следует сказать, что при использовании неинвазивных методов исследования не всегда удается установить природу периферического образования легкого. Стандартное рентгенологическое исследование позволяет поставить точный диагноз только у 64, 8% больных, тогда как компьютерная томография - у 80%. Ультразвуковое исследование и магнитно-резонансная томография пока не находят широкого применения в дифференциальной диагностике периферических образований легких.

Инвазивные методы диагностики

Роль бронхоскопии в дифференциальной диагностике периферических образований лёгких. l Сужение за счет сдавления извне или деформацию просвета субсегментарного, редко долевого бронха, наличие ограниченной зоны гиперемии и повышенной кровоточивости слизистой оболочки, отсутствие дыхательной подвижности стенки бронха считают косвенными бронхоскопическими признаками периферического рака легкого. Симптомом воспаления слизистой оболочки является эндобронхит разной степени выраженности и распространенности. l Косвенные признаки рака у больных с периферическим образованием легкого выявлялись значительно чаще, чем прямые. Сужение и деформацию бронха, наличие ограниченной зоны гиперемии и повышенной кровоточивости слизистой оболочки, отсутствие дыхательной подвижности стенки бронха было обнаружено лишь у 16 (21, 6%) больных с периферическим образованием легких.

Трансторакальная аспирационная биопсия в дифференциальной диагностике периферических образований легких l Трансторакальная аспирационная биопсия была произведена всем больным. Морфологический диагноз заболевания на основании цитологического исследования пунктата опухоли в легком был установлен у 41 (71, 9 %). Установить диагноз не удалось у 7 (12, 3%) больных. У 9 (15, 8%) из них клеточных элементов в пунктате обнаружено не было. l Чувствительность трансторакальной аспирационной биопсии для периферического рака легкого составила 82%, а специфичность - 93%. l Анализ материала показал, что с увеличением размера пунктируемого образования возможность установления морфологического диагноза увеличивается. l Точность морфологической диагностики периферических образований легких была идентичной при их расположении в правом и левом легком. Минимальный диаметр опухоли, из которой удалось получить пунктат под контролем ультразвука, составил 2, 5 см.

Хирургическое лечение периферических образований легких.

Хирургические вмешательства при морфологически подтвержденных периферических образованиях легких l Основным показанием к операции являлись клиникорентгенологические данные, не позволявшие исключить злокачественную природу периферического образования. Было выполнено 8 пневмонэктомий, 41 лобэктомии, 13 атипичных резекций легкого и 12 диагностических торакотомий. l Выбор метода оперативного вмешательства определялся рядом условий. При наличии туберкуломы уточняли ее размер и локализацию, наличие или отсутствие таких осложнений, как казеозный распад, перифокальное воспаление и диссеминация. Атипичную резекцию в большинстве случаев выполняли с применением сшивающих аппаратов при субплеврально расположенных образованиях и если отсутствовало перифокальное воспаление. В случае подтверждения диагноза туберкуломы данными срочного гистологического исследования удаленного препарата ограничивались таким объемом оперативного вмешательства. Лобэктомию выполняли при локализации периферического образования в области корня легкого и при наличии перифокальной воспалительной реакции.

l В случае гамартомы была выполнена энуклеация опухоли. Одному больному при локализации опухоли в толще легочной ткани, ее больших размерах и при наличии сопутствующей хронической пневмонии произведена лобэктомия. другому выполнена атипичная резекция легкого.

Диагностическая торакотомия l Диагностическая операция выполнена 12 (16, 2%) больным. Обязательным компонентом диагностической торакотомии являлась морфологическая оценка выявленных изменений l После установления окончательного диагноза операцию завершали, как правило, радикальным вмешательством.

l Для установления окончательного диагноза заболевания во время оперативного вмешательства проводили срочный цитологический анализ пунктата патологического образования в легком или срочное гистологическое исследование всего новообразования, удаленного по типу тотальной биопсии. l Значительно эффективнее цитологического исследования пунктата было гистологическое исследование всего удаленного патологического образования

Возможности видеоторакоскопии в дифференциации и лечении периферических образований легких l Перед видеоторакоскопическим вмешательством оценивали на основании анализа компьютерных томограмм характер патологического образования в легком и его локализацию l Оперативные вмешательства с использованием торакоскопической аппаратуры выполнены 38 больным. l Периферическая локализация патологического образования установлена у 35 больного, субплевральная - у 3. Оно располагалось в правом легком у 27 больных, в левом - у 11. Размер образования варьировал от 8 мм до 4 см. l Длительность дренирования после видеоконтролируемых экономных резекций и энуклеации опухоли составляла 1 -3 дня, после лобэктомии - 2 -12 дней.

Сравнительная оценка течения послеоперационного периода после атипичных резекций легкого Показатель Стандартная торакотомия Видеоконтролируемое вмешательство Длительность операции, (в среднем) мин 92 78 Длительность дренирования плевральной полости (в среднем), дни 3, 6 2, 4 Количество экссудата (в среднем), мл 430 226

Выводы l l Компьютерная томография - наиболее информативный метод неинвазивной диагностики периферических образований легких. Специфичность ее составляет 80%. Алгоритм обследования больного с периферическим образованием легкого определяется данными компьютерной томографии. При образования 3 х см в диаметре целесообразно удаление его без морфологического подтверждения диагноза до операции. Трансторакальная аспирационная биопсия под контролем рентгенотелевидения помогает дифференцировать доброкачественные и злокачественные периферические образования в 88 % случаев. . Исследование материала субплевральных образований, полученного методом трансторакальной аспирационной биопсии под контролем ультразвукового исследования, подтверждает диагноз рака у 90% больных. При этом исключен фактор облучения, а также риск развития пневмоторакса.

l Морфологическое исследование остается решающим в установлении природы периферического образования легкого. Специфичность срочного гистологического исследования составляет 99 %. l Малый трансторакальный доступ следует применять для удаления опухоли при ее доброкачественной природе и субплевральной локализации. Видеоконтролируемая резекция легкого может быть операцией выбора при хирургическом лечении периферических образований легкого любой природы и локализации. Ее выполнение нецелесообразно при опухолях более 4 см в диаметре и при подозрении на метастазы в корне легкого и средостении.

Практические рекомендации l Компьютерная томография является ведущим методом неинвазивной дифференциальной диагностики периферических образований легких, определяет алгоритм обследования больного и выбор метода лечения. l Основным методом морфологического подтверждения диагноза периферического рака легкого является трансторакальная аспирационная биопсия под контролем компьютерной томографии или - при субплевральной локализации опухоли - под контролем ультразвукового исследования. При малых размерах периферического образования и отсутствии противопоказаний к операции целесообразно удалить его и провести срочное гистологическое исследование, не прибегая к дооперационному морфологическому подтверждению диагноза. l Видеоконтролируемые вмешательства являются операциями выбора при небольших субплевральных периферических образованиях легких. Они менее травматичны и способствуют ранней реабилитации больных.

СПАСИБО ЗА ВНИМАНИЕ
c496faa30d0b8dc33e132053bc3b7553.ppt