болезни оперированного желудка.ppt
- Количество слайдов: 42

Уральская Государственная Медицинская Академия Кафедра хирургических болезней лечебнопрофилактического факультета Болезни оперированного желудка Зав. кафедрой профессор, д. м. н. Чернядьев С. А. Екатеринбург, 2010 г.

Болезни оперированного желудка различные патологические функциональные и органические изменения, возникающие в организме в различные сроки после резекции желудка, ваготомии и антрумэктомии частота составляет от 5 до 30%

Классификация болезней оперированного желудка (Г. Д. Билявин, Б. А. Бердов, 1975 г. ) Органические поражения: пептическая язва анастомоза и культи желудка, рубцовая деформация и сужение анастомоза, желудочно-ободочный свищ и рак культи желудка. Функциональные заболевания (демпинг-синдром): энтерогенный синдром, синдром приводящей петли и постгастрорезекционная астения. Сочетанные поражения (функциональноморфологические): демпинг-синдром с пептической язвой анастомоза, демпинг-синдром с желудочноободочным свищом, демпинг-синдром с рубцовой деформацией анастомоза.

Систематизация последствий операций на желудке (I. Alexander-Williams, 1990 г. ) I группа – нарушения, связанные с анатомическими и физиологическими изменениями в гастродуоденальной зоне: ранний и поздний демпингсиндром, желчно-рефлюксный гастрит, эзофагит, синдромы приводящей и отводящей петель, малого желудочка; II группа – метаболические нарушения вследствие удаления части желудка или выключения ДПУ: синдром агастальной астении (с возможным превалированием отдельных её составляющих: прогрессирующее снижение массы тела, диарея, железодефицитная или В 12 -дефицитная анемия, полигиповитаминоз и др. ) III группа – не устранённые операцией нарушения: пептическая язва анастомоза, рак культи желудка и др.

Болезни оперированного желудка Органические пептическая болезнь оперированного желудка (пептическая язва анастомоза тощей кишки, рецидивная язва, незажившая язва) рак культи желудка рубцовое сужение гастроентероанастомоза желудочно-кишечные, желудочно-билиарные, еюноободочные свищи синдром приводящей петли порочный круг осложнения вследствие нарушения методики операции каскадная деформация желудка Функциональные демпинг-синдром гипо-гипергликемический синдром энтерогенный синдром функциональный синдром приводящей петли постгастрорезекционная анемия постгастрорезекционная астения гастростаз диарея дисфагия щелочной рефлюкс-гастрит

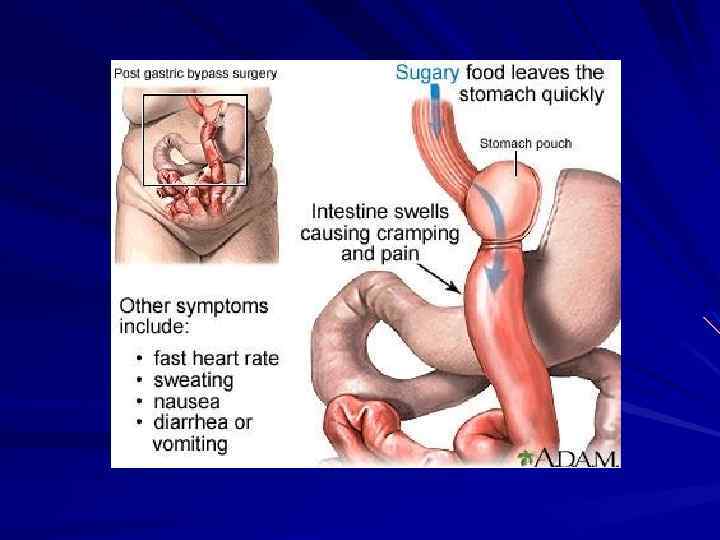
Демпинг-синдром от. англ. dumping – сброс приступ слабости различной степени выраженности, сопровождающийся характерными сосудистыми и нейровегетативными расстройствами, возникающими после приёма пищи.

Патогенез демпинг-синдрома Механическая теория Психосоматическая теория Осмотическая теория Аллергическая теория Гипер- и гипогликемическая теория Электролитная теория

Классификация демпингсиндрома Ранний демпинг-синдром Лёгкая форма Средней степени тяжести Тяжёлая форма Поздний демпинг-синдром

Жалобы Сосудистые и нейровегетативные: приступы слабости, сердцебиение, побледнение или чувство жара с покраснением лица, дрожание пальцев и кисти, головокружение, потемнение в глазах, холодный пот. Эти жалобы непосредственно связаны с приемом пищи и наблюдаются исключительно во время приступа демпинг – приступа. Диспептические и абдоминального дискомфорта: отсутствие аппетита, тошнота, срыгивание, рвота, урчание в животе, жидкий неустойчивый стул, запоры. Данная категория жалоб связана с нарушением моторно -эвакуаторной деятельности ЖКТ и расстройствами внешнесекреторной функции поджелудочной железы. Жалобы, связанные с недостаточным пищеварением с нарушениями метаболического порядка: исхудание, малокровие, общее ослабление организма, понижение трудоспособности, физическое бессилие, импотенция. Различные болевые ощущения, обусловленные чаще всего воспалительным процессом в гепато-панкрео-дуоденальной системе, дуоденостазом и спаечным процессом в брюшной полости. Психо-неврологические нарушения и астенизация личности: раздражительность, плаксивость, бессонница, головные боли, неуравновешенность, фиксационная неврастения.

Демпинг-синдром лёгкой степени слабо выраженные клинические и непродолжительные по времени 10 -15 минутные приступы слабости или недомогания после приема сладкой пищи и молока при соблюдении диеты и режима питания больные чувствуют себя хорошо и трудоспособны дефицит веса до 3 -5 килограмм, но питание удовлетворительное при исследовании сахарной кривой гипергликемический коэффициент не превышает 1, 5 -1, 6 пульс во время демпинг-синдрома учащается на 10 ударов в минуту, систолическое давление снижаетсяна 5 мм рт ст. эвакуация бария из желудка совершается в течение 1520 минут, а пищевого завтрака 60 -70 мин. время нахождения контрастного вещества в тонкой кишке - не менее 5 часов.

Демпинг-синдром средней степени тяжести приступы могут проявляться после приема любой пищи и длятся 30 -40 минут, по своей яркости они имеют более выраженный характер. стул неустойчивый. трудоспособность снижена. дефицит веса составляет 8 -10 кг. гипергликемический коэффициент доходит до 1, 6 -1, 7. пульс во время приступа учащается на 10 -15 ударов, артериальное давление снижается на 5 -10 мм рт ст. культя желудка опорожняется от бария в течение 10 -15 мин, от пищевого завтрака – за 30 -40 минут. время нахождения бария в тонкой кишке не более 3 -3, 5 часов.

Демпинг-синдром тяжёлой степени расстройства возникают после каждого приема пищи и продолжаются 1, 5 -2 часа больные вовремя приступа вынуждены лежать, т. к. при попытке встать наступает обморок боязнь приема пищи и резкие нарушения в процессе пищеварения и усвоенияпищи приводят больных к истощению изнуряющий понос трудоспособность значительно снижена, больные имеют инвалидность 2 группы дефицит веса до 13 -15 кг гипергликемический коэффициент 2, 0 -2, 5 во время приступа заболевания пульс учащается на 15 -20 ударов, систолическое давление снижается на 10 -15 мм рт ст. эвакуация бария из культи желудка совершается в течение 5 -7 минут, пищевого завтрака – за 12 -15 минут время нахождения бария в тонком кишечнике не более 2 -2, 5 часов.

Лечение демпинг-синдрома Диетотерапия: частые приёмы высококалорийной пищи дробными порциями, ограничениеприёма легковсасывающихся углеводов, моллочных продуктов и жидкости, холодных и горячих блюд. Симптоматическое лечение с использованием в некоторых случаях седативных средств.

Theodor Billroth
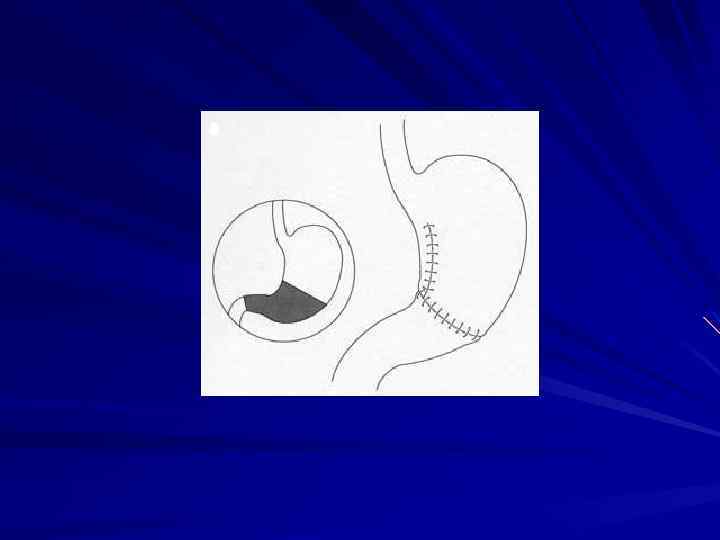
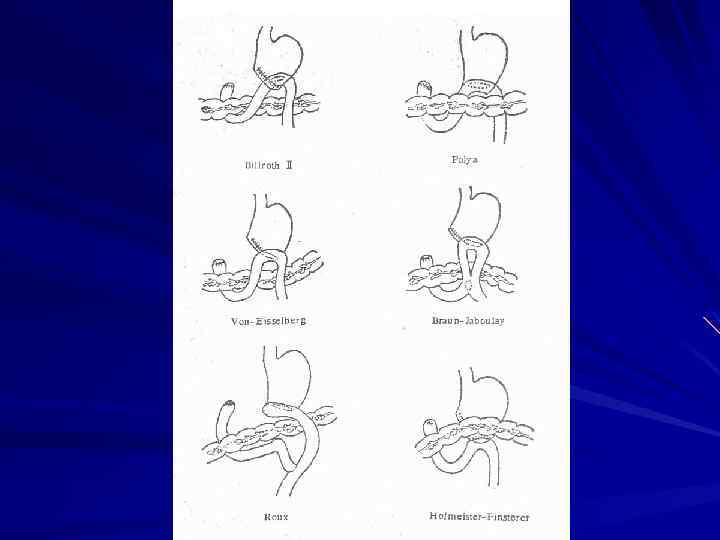

Оперативные методы лечения демпинг-синдрома уменьшение размеров желудочно-кишечного соустья при операции. Бильрот-2 наложение добавочного межкишечного анастомоза между приводящей и отводящей петлей по Брауну образование дополнительного кишечного резервуара из спаренных междусобой кишечных петель (операция Пота) фиксация приводящей петли к малой кривизне желудка реконструкция желудочно-кишечного соустья типа Бильрот -2 в операцию. Бильрот-1 реконструкция с изоперистальтическим кишечным трансплантантом между культей желудка и 12 перстной кишкой (операция Захарова-Генлея) реконструкция с антиперистальтическим сегментом тощей кишки между культей желудка и 12 -перстной кишкой (операция Геррингтона) реконструкция с толстокишечной пластикой сужение гастродуоденального анастомоза после резекции желудка по Бильрот-1 (операция Макаренко)

Синдром приводящей петли Синдром жёлчной рвоты, или жёлчной регургитации Развивается после резекции желудка по способу Бильрот-II, когда образуется так называемый слепой отдел кишечника (ДПК и сегмент тощей кишки до соединения с желудком) В основе патогенеза лежит нарушение эвакуации содержимого из приводящей петли

Синдром приводящей петли Острый синдром Хронический синдром

Острый синдром приводящей петли Возникает в первые дни после операции Почти всегда вызывается механическими причинами: ущемлением позади брыжейки кишечной петли, анастомозированной с желудком, перекрут приводящей петли, спайки, инвагинация отводящей петли вприводящую, дефекты техники операции и т. д. Схваткообразные боли в эпигастрии после еды, к болям присоединяется рвота желудочным содержимым всегда без примеси желчи. Общее состояние быстро ухудшается, развивается клиническая картина, напоминающая шок. Живот напряженный и болезненный, при пальпации вэпигастральной области определяется опухолевидное образование. В крови и моче увеличивается количество диастазы. Развивается некроз приводящей петли и перитонит. Иногда наблюдается желтуха, вызванная затруднением эвакуациижелчи из желчных путей.

Острый синдром приводящей петли Лечение острой непроходимости приводящей петли - оперативное: освобождение ущемленной петли кишки, наложение энтероанастомоза, резекция омертвевшего участка кишки, пересечение сдавливающих странгуляций и т. д.

Причины хронической формы Механические: слишком длинная приводящая петля без брауновского соустья слишком короткая приводящая петля, которая в результате дополнительного фиксирования к малой кривизне может создать перегиб кишки горизонтальное расположение линий желудочнокишечного анастомоза, благодаря чему часть пищи поступает в приводящую петлю, а далее в ДПК, вызывая в ней дуоденостаз; так как сила сокращений культи желудка больше, чем ДПК, то поступившая пища может задержаться там более или менее длительно; выпадение слизистой приводящей петли в желудок или в отводящую петлю ротация приводящей петли вокруг своей продольной оси рубцы, спайки, опухоли или язвенный стеноз приводящей или отводящей петель антиперистальтическое расположение кишки для анастомоза

Причины хронической формы Функциональные: спазмамы приводящей и отводящей петель или сфинктеров ДПК нарушение нервной регуляции ДПК и тощей кишки в результате пересечения нервных ветвей во время операции имевшийся дооперационным дуоденостаз

Клиническая картина Горечь во рту Тошнота Ощущение тяжести Распирающие боли в эпигастрии и правом подреберье, усиливающиеся сразу после приёма пищи Обильная рвота с примесью жёлчи, приносящая облегчение

Клиническая картина К 1 -й степени синдрома относят больных, у которых есть легкие расстройства типа срыгиваний, рвоты желчью 1 -2 раза в месяц, чаще связанные с приемом молока. Диспептические нарушения и болевые ощущения почти не беспокоят больных, общее состояние удовлетворительное, трудоспособность не нарушена.

Клиническая картина 2 -я степень синдрома характеризуется средней тяжестью проявления заболевания. Рвота с желчью возникает 2 -3 раза в неделю, количество рвотных масс достигает 200 -300 мл. Возникновению рвоты предшествует появление чувства полноты в правом подреберье и эпигастрии после еды, особенно после жидкой пищи и молока. Рвота приносит облегчение. У этой категории больных имеет место снижение трудоспособности, потеря в весе.

Клиническая картина К 3 -й степени синдрома относятся случаи, когда рвота возникает почти ежедневно, объем рвотных масс достигает 400 -500 мл и более. После еды возникают распирающие боли в правом подреберье и подложечной области. Для облегчения состояния больные самостоятельно вызывают рвоту. Характерно истощение, значительное снижение трудоспособности.

Клиническая картина 4 -я степень заболевания характеризуется, кроме вышеуказанных признаков, резкими расстройствами питания и обмена веществ (безбелковые отеки, резкое истощение, гипопротеинемия, анемия), а также значительными дистрофическими изменения со стороны паренхиматозных органов.

Диагностика Характерная клиническая картина Рентгенологическое исследование (массивный рефлюкс контрастного вещества из культи желудка в приводящую петлю и длительный стаз в ней) Эндоскопическое исследование

Лечение При умеренных проявлениях – консервативная терапия (повторные промывания желудка, диета, стимуляция моторной функции ЖКТ) При выраженном синдроме показано оперативное лечение

Оперативное лечение Реконструктивная гастроеюнодуоденопластика Реконструктивный У-образный анастомоз по Ру Дуоденоеюноанастомоз Энтеро-энтероанастомоз по Брауну Резекция 12 -перстной кишки Подшивание приводящей петли к малой кривизне желудка Перевод резекции желудка по Бильрот-2 в Бильрот-1 Подшивание приводящей и отводящей петель к задней париетальной брюшине

Синдром отводящей петли Нарушение проходимости отводящей петли (чаще за счёт рубцово-спаечного процесса) Клиника сходна с клиникой высокой тонкокишечной непроходимости Характерны рвота недавно съеденной пищей, прогрессирующая потеря массы тела, астенический синдром Лечение - хирургическое

Пептическая язва гастроэнтероанастомоза Диагностируется у 0, 5 -7, 0% пациентов, перенёсших резекцию желудка по поводу ЯБ Основная причина – сохраняющаяся высокая кислотообразующая функция культи желудка В некоторых случаях пептическая язва возникает вследствие гастринпродуцирующей опухоли ПЖЖ

Клиническая картина Болевой синдром (боль локализованав подложечной области, слева от срединной линии и несколько ближе к пупку) Изжога Рвота Снижение массы тела

Осложнения Кровотечение Перфорация Стеноз Пенетрация Желудочно-тонкокишечный, желудочнотолстокишечный свищи

Диагностика Клиническая картина Рентгенологическое обследование Эндоскопическое обследование Исследование секреторной и моторноэвакуаторной функции желудка Уровень гастрина крови УЗИ, КТ (выявление опухоли ПЖЖ)
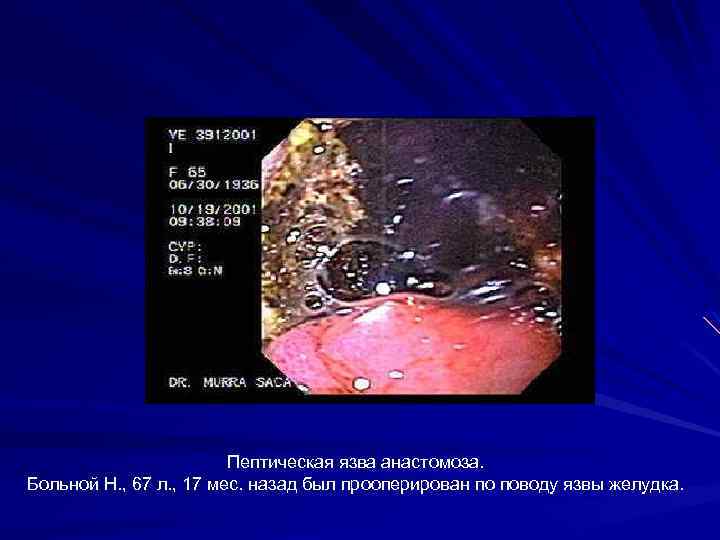
Пептическая язва анастомоза. Больной Н. , 67 л. , 17 мес. назад был прооперирован по поводу язвы желудка.

Лечение Консервативное лечение по принципу терапии ЯБ При неэффективности консервативной терапии, а также в случае развития осложнений показано оперативное лечение: антрумэктомия с ваготомией, удаление опухоли ПЖЖ, при невозможности – гастрэктомия.

Факторы, предрасполагающие к развитию рака культи желудка отсутствие соляной кислоты наличие у этих больных атрофического гастрита регургитация желчи в культю желудка
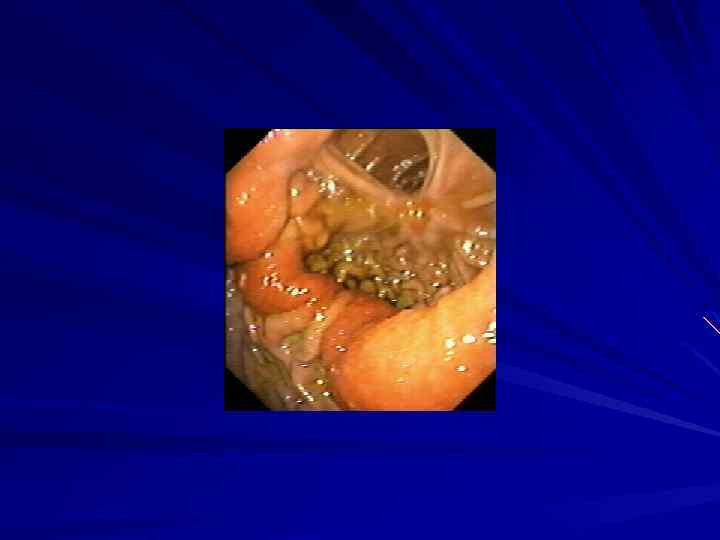

Рак культи желудка В клинической картине преобладают явления дискомфорта, потеря аппетита, нарастающая слабость, отрыжка воздухом, рвота и тошнота, которых не было у больного длительное время после ранее перенесенной операции. Болевой синдром обычно бывает при сочетании опухоли с хроническим панкреатитом или пептической язвой. Отмечается выраженный дефицит веса (10 -14 кг), умеренная гипохромная анемия (НЬ в среднем 100 г/л), увеличение СОЭ. Часто имеется клиника непроходимости отводящей петли опухолевой природы. Сочетание ахлоргидрии, анемии и общего ослабления организма обычно даёт возможность установить опухолевую природу заболевания.
болезни оперированного желудка.ppt