АФО дыхания и ССС.ppt
- Количество слайдов: 69

УО «Гомельский государственный медицинский университет» Кафедра педиатрия Лечебный факультет Анатомо-физиологические особенности органов дыхания, кровообращения. Методы диагностики. Доцент кафедры педиатрии к. м. н. , доцент Ивкина Светлана Степановна

Особенности органов дыхания у детей Развитие органов дыхания начинается на 3 -й неделе эмбрионального развития и продолжается в течение длительного времени после рождения ребенка. На 3 -й неделе эмбриогенеза из шейного отдела эндодермальной трубки появляется выпячивание, которое быстро растет, а на каудальном его отделе возникает колбовидное расширение. На 4 -й неделе оно делится на правую и левую части будущие правое и левое легкие.

На 6 -й неделе формулируются долевые бронхи, на 8 -10 -й – сегментарные. Типичное для взрослого человека число воздухоносных путей образуется уже к концу 16 -й недели развития плода.

Гладкомышечные волокна и хрящи бронхов формулируются из мезодермальной мезенхимы (формирование хрящевого каркаса трахеи и бронхов начинается с 10 й недели развития плода). Это так называемая псевдожелезистая стадия развития легких.

Каналикулярная фаза (реканализации) – 16 -26 -я недели, характеризуется образованием просвета в бронхах. Завершающая фаза (альвеолярная) – период образования альвеол, начинается с 24 -й недели, к рождению не заканчивается, образование альвеол продолжается и в постнатальном периоде.
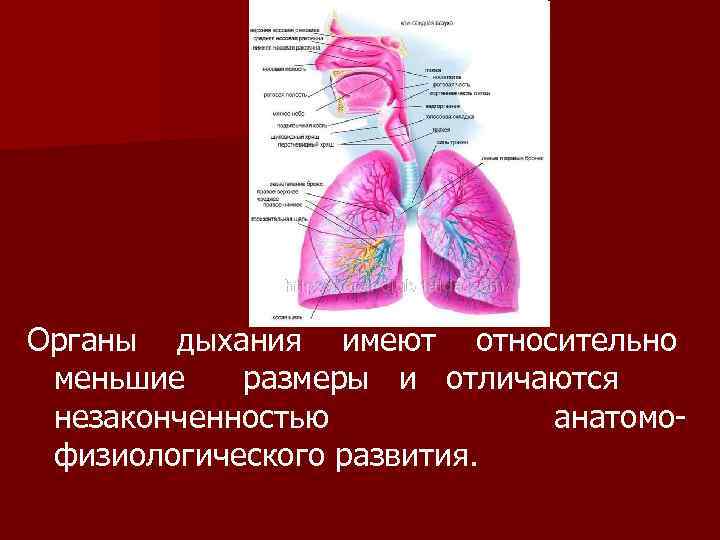
Органы дыхания имеют относительно меньшие размеры и отличаются незаконченностью анатомофизиологического развития.

Нос ребенка раннего возраста относительно мал, носовые ходы узкие, нижний носовой ход отсутствует. Слизистая оболочка носа нежна, суха, богата кровеносными сосудами.

Придаточные пазухи носа у детей раннего возраста развиты очень слабо или совсем отсутствуют. К 2 -м годам появляется лобная пазуха, увеличивается в объеме гайморова полость. К 4 -м годам появляется нижний носовой ход. Этими особенностями объясняется редкость в раннем детском возрасте таких заболеваний, как гайморит, фронтит, этмоидит. Из-за недостаточного развития пещеристой ткани у детей раннего возраста слабо согревается вдыхаемый воздух, в связи с чем их нельзя выносить на улицу при температуре ниже 10 С.

Глотка у детей относительно узка и имеет более вертикальное направление. Лимфоглоточное кольцо у новорожденных развито слабо. Глоточные миндалины становятся видимыми лишь к концу первого года жизни. К 4 -10 годам миндалины уже развиты хорошо и может легко появиться их гипертрофия.

Разрастание аденоидов (носоглоточной миндалины) наиболее выражено у детей с аномалиями конституции. При значительном увеличении аденоидов – 1, 5 -2 степени их удаляют, т. к. у детей нарушается носовое дыхание) дети открывают рот – воздух не очищается и не согревается носом и поэтому они часто болеют простудными заболеваниями), изменяется форма лица (аденоидное лицо), дети становятся рассеянными (дыхание ртом требует к нему внимания), ухудшается успеваемость в школе. При дыхании ртом нарушается осанка, аденоиды способствуют формированию неправильного прикуса.

Гортань имеет воронкообразную форму, позже – цилиндрическую и расположена несколько выше, чем у взрослых (на уровне 4 шейного позвонка у ребенка и 6 го шейного позвонка у взрослого). Гортань относительно длиннее и уже, чем у взрослых, хрящи ее очень податливы. Ложные голосовые связки (подсвязочное пространство) и слизистая оболочка нежна, богата кровеносными и лимфатическими сосудами, эластическая ткань развита слабо.

Голосовая щель у детей узкая. Голосовые связки короче, чем у старших, поэтому у них высокий голос. С 12 лет голосовые связки у мальчиков длиннее, чем у девочек. Указанные особенности гортани объясняют легкое развитие у детей стенотических явлений даже при умеренных воспалительных изменениях слизистой гортани.

Трахея у новорожденных воронкообразной формы, просвет у неё узок, задняя стенка имеет более широкую фиброзную часть, стенки более податливы, хрящи мягкие, легко сдавливаются. Слизистая ее нежная, богата кровеносными сосудами и относительно суховата вследствие недостаточного развития слизистых желез, эластичная ткань развита слабо.

Бронхи к рождению достаточно хорошо сформулированы, интенсивно растут на первом году жизни и в пубертатном периоде. Слизистая их богато васкуляризирована, покрыта слоем слизи. Правый бронх – как бы продолжение трахеи, он короче и шире левого. Этим объясняется частое попадание инородного тела в правый главный бронх. Бронхи узкие, хрящи их мягкие. Мышечные и эластические волокна у детей первого года жизни развиты еще недостаточно.

Легкие у новорожденных весят около 50 г, к 6 месяцам масса удваивается, к году – утраивается, к 12 годам – увеличивается в 10 раз, к 20 годам – в 20 раз.

Слабым развитием эластической ткани объясняется склонность детей раннего возраста к ателеказам, чему способствуют также недостаточная продукция сурфактанта, прежде всего у недоношенных и маловестных детей.

Сегментарное строение легких уже хорошо выражено у новорожденных. В правом легком различают 10 сегментов, в левом – 9. Верхняя левая и правая доли делятся на 3 сегмента – 1, 2 и 3, средняя правая доля на 2 сегмента – 4 и 5. В левом легком средней доле соответствует язычковая, также состоящая из 2 -х сегментов – 4 и 5.

Нижняя доля правого легкого делится на 5 сегментов - 6, 7, 8, 9 и 10, левого легкого на 4 сегмента – 6, 8, 9 и 10. У детей пневмонический процесс наиболее часто локализуется в определенных сегментах (6, 2, 10, 4, 5), что связано с особенностями аэрации, дренажной функцией, эвакуацией из них секрета и возможного попадания инфекции.

Грудная клетка у детей первого года жизни как бы находится в состоянии вдоха в связи с тем, что переднезадний размер приблизительно равен боковому, ребра от позвоночника отходят почти под прямым углом. Это обусловливает диафрагмальный характер дыхания в этом возрасте.

Система очищения бронхов играет ведущую роль в защите легких не только от повреждений, связанных с попаданием твердых частиц, но и от проникновения из верхних дыхательных путей в в легкие –условно-патогенных микроорганизмов – основных возбудителей пневмонии.

Основной механизм очищения бронхов – мукоцилиарный клиренс, т. е. удаление инородных частиц, прилипших к покрывающему бронхиальное дерево слою слизи. Бронхиальный секрет покрывает всю внутреннюю поверхность трахеобронхиального дерева и движением ресничек мерцательного эпителия продвигает мельчайшие частицы из мелких бронхов по направлению к трахее.

Продвижение слизи возможно благодаря двухфазности ее слоя: обращенная в просвет часть содержит гель, который покоится на тонкой прослойке серозной жидкости, содержащей лизоцим и другие серозные составляющие, растворенные в воде, активно транспортируемые через эпителей бронхов.

Скорость движения пленки слизи в крупных бронхахв 3 -12 мм/мин, в бронхиолах с более редкими мерцательными клетками она намного меньше.

Особенности физиологии дыхания Легочная ткань у новорожденных расправляется после 1 -3 дыхательных движений. У недоношенных этот процесс может занять десятки секунд. При 1 вдохе разница давления в плевральной щели и дыхательных путях (транспульмональное давление) в 10 -15 раз больше, чем последующем спокойном дыхании.

Стабилизация состояния альвеол (неспадение их) осуществляется благодаря сурфактанту – поверхностно активное вещество, которое образуется пневмоцитами и состоит из липидов. Он покрывает внутреннюю поверхность альвеол, при недостатке его растяжимость легких снижается и образуются ателектазы.

После рождения ребенок дышит 40 -60 раз в минуту. К 1 году 35 -50, 1 -2 году – 30 -35, 5 -6 лет – примерно 20 -25 раз/минуту, 10 лет – 1820, у взрослых 16 -15 раз в минуту.

ЖЕЛ (количество воздуха в мл после глубокого вдоха и выдоха) у детей грудного возраста 100 -150 мл. Уровень ЖЕЛ обусловлен размерами тела и степенью физического развития. Функциональной зрелости дыхательная система достигает к старшему школьному возрасту. Болезни органов дыхания у детей встречаются значительно чаще, чем у взрослых, протекают более тяжело, особенно у новорожденных, детей грудного и раннего возраста.
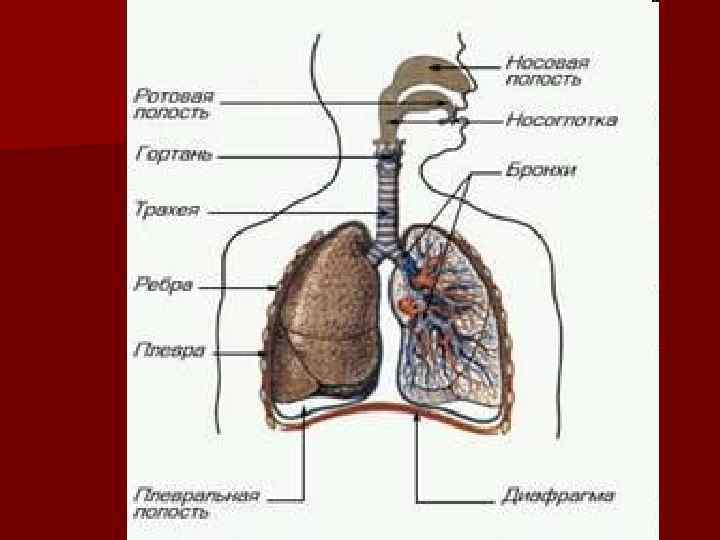

Клиническое обследование больного Анамнез. Приступая к обследованию больного с «бронхолегочными» жалобами, необходимо выяснить в анамнезе жизни те моменты, которые могут иметь отношение к предполагаемому заболеванию.

Осмотр. Характер дыхания – первый параметр, который следует изучить, приступая к обследованию респираторного больного. Частота дыханий – важнейший показатель изменения дыхательной функции, ее лучше всего подсчитать у спящего ребенка. Оценивается внешний вид ребенка, характер одышки, форма грудной клетки.

Пальпация в диагностике болезней органов дыхания может быть использована для оценки деформаций грудной клетки, поиска болевых точек и зон (миалгии, межреберной невралгии, переломы ребер).

Перкуссия является одним из основных методов исследования легких, с ее помощью удается выявить локализованные уплотнения легочной ткани, повышение воздухоносности легкого или его частей, оценивать как размеры легких в целом, так и объем и локализацию локальных уплотнений.
Аускультация дает информацию о состоянии легких и бронхов, которую часто нельзя получить никакими другими, в том числе инструментальными, методами.

Исследование мокроты возможно лишь у старших детей; дети раннего возраста мокроту заглатывают. Пункция плевральной полости простая и достаточно безопасная манипуляция, которой должен владеть каждый педиатр, работающий в стационаре. Ее результаты весьма информативны. Биопсия легкого может помочь расшифровке природы хронического легочного заболевания, когда все другие методы не дали четкого ответа.

Бронхоскопия. Со времени введения в практику дыхательного бронхоскопа Фриделя эта процедура стала одним из основных исследований в детской пульмонологии. Бронхоскопия проводится под ингаляционным наркозом, что обеспечивает щажение психики ребенка и свободу проведения всех необходимых манипуляций.

Рентгеноскопия незаменима для контроля за контрастированием бронхов, при зондировании сердца и сосудов. Рентгенография органов грудной клетки в прямой проекции определяет дальнейшую тактику рентгенологического исследования. Рентгенография при необходимости может быть проведена в боковой и др. проекциях.

Компьютерная томография дает поперечное изображение любого участка человеческого тела и головы по типу так называемого «пироговского среза» . В сложных случаях применяется МРТ.

Бронхография – рентгенография бронхов, просвет которых заполнен контрастным веществом. Аортография – катетеризационный метод контрастирования аорты и ее ветвей, в частности, бронхиальных. Пневмосцинтиграфия – радионуклидный метод изучения капиллярного кровотока малого круга кровообращения.
Особенности сердечнососудистой системы у детей Закладка сердца начинается на 2 -й неделе внутриутробного развития из 2 -х самостоятельных сердечных зачатков, которые затем сливаются в одну трубку, расположенную в области шеи.

На 4 -й неделе сердце становится двухкамерным (как у рыб) с клапанами между венозным синусом и предсердием. На 5 -й неделе идет образование межпредсердной перегородки и сердце становится трехкамерным (как у амфибий), на 6 -7 неделе происходит разделение общего артериального ствола на легочную артерию и аорту, а желудочка – на правый и левый.

Одновременно формируется проводящая система сердца (с 4 -й недели), кроме основных путей (синоатриального, атриовентрикулярного узлов, пучка Гиса, Бахмана, Венкебаха, Тореля), закладываются добавочные (Махайма, Кента, Джеймса и др. ) К рождению ребенка происходит инволюция добавочных пучков, и лишь у 0, 2 -0, 1% детей они остаются.

Кровообращение плода С конца 2 -го месяца беременности устанавливается плацентарное кровообращение, сохраняющееся до момента рождения ребенка (до этого возраста зародыш питается гистотрофным способом).
Кровь, обогащенная в плаценте кислородом и другими питательными веществами, по непарной пупочной вене в составе пупочного канатика поступает к плоду.

Пупочная вена направляется к воротам печени, где образуется несколько ветвей, которые сливаются с воротной веной. Печень через эти сосуды получает наиболее богатую кислородную кровь. Другая, большая часть артериальной крови, через венозный проток (аранциев) направляется в нижнюю полую вену и смешивается с венозной кровью, оттекающей от нижних частей тела, печени.

Из нижней полой вены смешанная кровь поступает в правое предсердие, куда впадает также верхняя полая вена, несущая кровь из верхней половины тела. В правом предсердии оба потока крови полностью не смешиваются, поскольку кровь из нижней полой вены направляется через овальное окно в левое предсердие, а затем в левый желудочек, тогда как кровь из верхней вены устремляется через правое предсердие в правый желудочек.

Большая часть смешанной крови из легочной артерии поступает через Баталлов (артериальный) проток в нисходящую часть аорты ниже места отхождения больших сосудов, питающих мозг, сердце, верхнюю часть тела. Из нисходящей аорты кровь поступает в сосуды нижней половины тела, относящиеся к большому кругу кровообращения. Частично эта кровь через пупочные артерии поступает обратно в плаценту, где обогащается кислородом, питательными веществами, и вновь поступает через пупочную вену к плоду.

Кровообращение новорожденного При рождении ребенка легкие расправляются и наполняются кровью, фетальные кровеносные пути (аранциев и артериальные протоки, овальное окно и остатки пупочных сосудов) закрываются и постепенно облитерируются. Начинают функционировать малый и большой круги кровообращения.

В левом предсердии возрастает давление крови из-за поступления большого его количества, и клапан овального окна механически закрывается. Принято считать, что закрытие артериального (баталлов) протока происходит под влиянием нервных, мышечных и торсионных факторов. Обычно к 6 -й неделе жизни закрывается артериальный (баталлов) проток, к 2 -3 мес. – венозный (аранциев) проток, к 6 -7 мес. – овальное окно в межпредсердной перегородке, у части детей к 3 годам.

Сердце ребенка имеет ряд анатомофизиологических особенностей. У новорожденных сердце относительно большое и составляет 0, 8% от массы тела (около 22 г), в у взрослых – 0, 4%. Правый и левый желудочки примерно равны, толщина их сосудов составляет5 мм. С возрастом происходит нарастание массы сердца: к 8 месяцам масса удваивается, к 3 -м годам – утраивается, к 6 годам – увеличивается в 11 раз.

Хорошо развита сеть мелких артерий, которые обеспечивают хорошее кровоснабжение сердечной мышцы: до 2 -х лет рассыпчатый тип кровоснабжения сердца с множеством анастомозов, до 5 -7 лет – смешанный (множество анастомозов и магистральных сосудов), а после кровоснабжение сердца как у взрослых – через магистральные сосуды.

Анатомически сердце новорожденного расположено выше, чем у детей старшего возраста, что частично обусловлено более высоким стоянием диафрагмы. Большая ось сердца лежит почти горизонтально. Форма сердца шарообразная. Левый край сердца выходит за срединноключичную линию, правый – за край грудины.

На протяжении первых лет жизни и в подростковом возрасте происходит поворот и перемещение сердца внутри грудной клетки, в связи с чем границы сердца меняются: верхняя – постепенно опускается, левая – приближается к срединно-ключичной линии, правая – к краю грудины.

Пульс у детей всех возрастов чаще, чем у взрослых. Это объясняется более быстрой сокращаемостью сердечной мышцы в связи с меньшим влиянием блуждающего нерва и более интенсивным обменом веществ. Частота пульса у детей с возрастом постепенно уменьшается. Крик, беспокойство, повышение температуры всегда вызывают у детей учащение пульса.

Особенности гемодинамики У детей наиболее лабильный по сравнению со взрослыми показатель гемодинамики – частота сердечных сокращений (ЧСС), изменяющийся в процессе роста. Он зависит от температуры окружающей среды, приема пищи, эмоций, поражения сердца, анемии, эндокринных расстройств, двигательной активности.

У новорожденных среднее число ударов – 140/мин; к 1 году – 120; 5 -6 лет – 100; 10 -12 лет – 80 ударов/минуту. АД зависит от возраста, пола, биологической зрелости. У доношенного зрелого новорожденного систолическое АД – 65 мм рт. ст.

Формула АД 76+2 n, после года: АДсис. = 90 + 2 n или 100+ n, где n – возраст детей в годах.

К концу 1 года оно достигает 90 мм рт. ст. , а затем медленно повышается и более значительно повышается в пубертатном периоде. Диастолический показатель АД составляет 1/2 -1/3 от максимального. Изменение давления у детей с возрастом обусловлено увеличением разницы между количеством циркулирующей крови и емкостью сосудистого русла.

Методы исследования сердечнососудистой системы у детей Анамнез. Наиболее характерными жалобами детей с заболеваниями сердца являются слабость, легкая утомляемость при физической нагрузке (при ходьбе, играх, езде на велосипеде, при подъеме по лестнице и т. д. ). Нередким поводом для обращения к врачу является упоминание о случайно обнаруженных шумах в области сердца.

Осмотр. Начинается общий осмотр с оценки состояния сознания, позы ребенка в постели, его реакции на врача. Большое значение имеет оценка физического развития. Пальпация дополняет и уточняет данные, полученные при осмотре. Пальпация верхушечного толчка позволяет, кроме его локализации, оценить распространенность (локализованный или разлитой).

Диагностическое значение имеет определение симптома «кошачьего мурлыканья» , определяемого ладонной или пальцевой пальпацией. Пальпация периферических артерий позволяет судить об особенностях их пульсации и в некоторой степени о состоянии стенки сосудов.

Перкуссия. Методика перкуссии сердца у детей старше 4 лет не отличается от этой техники у взрослых. У детей же раннего возраста желательно использовать ее модификации. Целесообразно ограничить поверхность пальца-плессиметра.

Аускультация. Выслушивание сердца проводится у максимально спокойного ребенка в различных положениях: лежа на спине, лежа на левом боку, стоя.

Особенности ЭКГисследования у детей Электрокардиографическое исследование у детей имеет важное значение для диагностики поражения сердца. Техника снятия ЭКГ , система отведений и теоретические основы метода являются общими для всех возрастов. Однако трактовка результатов ЭКГ у детей более сложна в связи с возрастными отличиями отдельных показателей ЭКГ.

Электрокардиограмма у детей имеет свои особенности, ниже приведены основные особенности ЭКГ у детей: 1. 2. 3. 4. 5. 6. 7. 8. 9. Чем ребенок меньше, тем в большей степени преобладает правый желудочек. Чем меньше ребенок, тем короче интервалы. Из-за больших размеров предсердий высокий зубец «Р» . Чем меньше ребенок, тем в большем числе грудных отведений имеется отрицательный зубец «Т» . Миграция источника ритма в пределах предсердий. Альтернация зубцов желудочкового комплекса. Неполная блокада правой ножки пучка Гиса. Синусовая и дыхательная аритмия. Глубокий зубец «Q» в III стандартном отведении, грудных отведениях.

Ультразвуковое исследование сердца. Эхокардиография – локация сердца импульсами ультразвуковых волн с частотой около 5 МГц.

Датчик эхокардиографа устанавливают в стандартных точках над областью сердца, не прикрытой легкими (акустические окна); придавая ему различные наклоны, осуществляют локацию тех или иных отделов сердца. Одномерные эхокардиографы позволяют получить данные о размере полостей сердца, толщине его стенок и перегородок, размере аорты, легочной артерии, наблюдать движение створок клапанов, судить об их форме, видеть провисание или пролабирование клапанных створок и т. д.

Рентгенографическое исследование. Рентгенографическое изображение сердца в прямой проекции у новорожденных чаще имеет шаровидную форму (около 20%). Для определения размеров сердца при обычном методе рентгенографии в клинической практике используется определение кардиоторакального индекса, т. е. соотношение поперечных размеров грудной клетки и сердца. При необходимости проводится вазография, катетеризация полостей сердца, МРТ, Холтеровское мониторирование ритма, АД и др.

Функциональные пробы сердечно-сосудистой системы Для оценки функционального состояния сердечно-сосудистой системы используются дозированные физические нагрузки, которые позволяют судить об адекватности реакции сердечнососудистой системы на каждую из них.

АФО дыхания и ССС.ppt