лекция 20 занятие1.pptx
- Количество слайдов: 43

УО Белорусский государственный медицинский университет Кафедра нормальной физиологии Лекция: Группы крови. Система РАСК. читает старший преподаватель кафедры нормальной физиологии УО БГМУ Никитина Ольга Сергеевна

План лекции: • 1. Группы крови (системы: АВО, Rh, HLA и др. ). Способы определения группы крови. • 2. Физиологические основы переливания крови. • 3. Последствия переливания крови, несовместимой по: а) группе системы АВО, б) по резус-фактору. Профилактика гемолитической болезни новорожденных. • 4. Понятие о препаратах крови и кровезаменителях. • 5. Понятие о системе РАСК (регуляции агрегатного состояния крови): её компоненты и функции. • 6. Свертывающая система крови: основные факторы и механизмы первичного (сосудисто-тромбоцитарного) и вторичного (коагуляционного) гемостаза. • 7. Понятие о фибринолизе и его механизмах. • 8. Противосвертывающая система крови. Естественные антикоагулянты: первичные и вторичные. • 9. Роль клеток печени и легких в синтезе компонентов свертывающей и противосвертывающей систем. • 10. Представление об искусственных антикоагулянтах, фибринолитических и гемостатических средствах.

Группы крови – (система антигенов крови) – генетически обусловленные, наследуемые, не меняющиеся в течении всей жизни факторы крови. Имеются эритроцитарные, лейкоцитарные, тромбоцитарные антигены и антигены белков крови. Они получили название «минорных» (малых) групп крови и обозначены как системы MNSs, Келл — Челлано, Кидд, Даффи, Льюис, Лютеран. Эти системы могут вызывать иммунизацию во время беременности и при переливании крови. В настоящее время антигены выявлены в лейкоцитах (более 90 шт. ), тромбоцитах, других белковых структурах общей численностью более 200 шт. Эритроцитарные – мембрана эритроцитов человека – носитель около 250 антигенов, которые объединены в более чем 15 систем: АВО, резус, Кидд ….

Системы: • АВО • Rh • HLA

Система АВО • Открыта в 1900 году К. Ландштейнером • Основная система, определяющая несовместимость крови при переливании ее компонентов • Представлена двумя антигенами (агглютиногенами) А и В и двумя антителами (агглютининами - и )

• Агглютиногены – сложные вещества, гликолипопротеиды (гликофорины), встроенные в цитоплазматическую мембрану эритроцитов. • Выявляются в эритроцитах на 8 -12 неделе эмбриогенеза. • Имеются варианты антигена А (А 1, А 2, А 3) и В (В 1, В 2, В 3) по степени их активности. • Присутствуют в большинстве клеток организма и в биологических жидкостях (слюна, моча)

• Агглютинины – это гамма глобулины (иммуноглобулины) плазмы крови. • Формируются на первом году жизни под влиянием веществ поступивших в пищей, а также вырабатываемых микрофлорой кишечника, к тем антигенам которых нет в собственном организме ребенка. • Имеются анти-А ( ) и анти-В ( ) агглютинины. • Являются естественными антителами

• Молекула антитела имеет форму Y и состоит из четырех полипептидных цепей. • Также имеются два Fab-фрагмента – места распознавания и связывания антигена. • Склеивание эритроцитов (агглютинация).
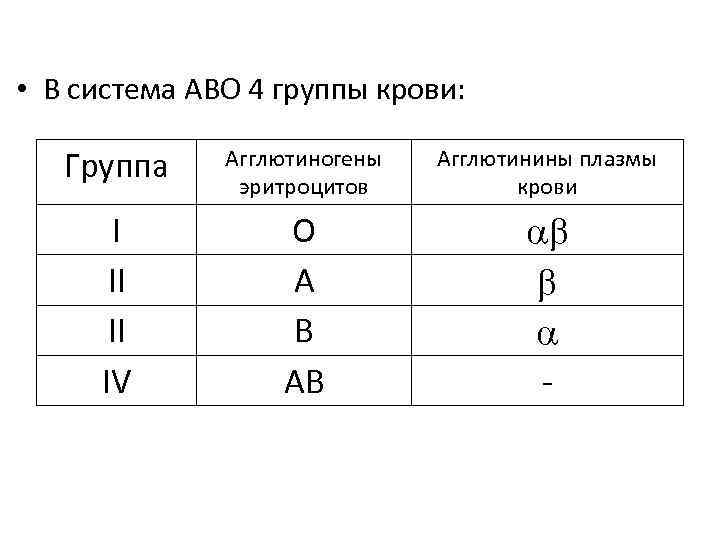
• В система АВО 4 группы крови: Группа Агглютиногены эритроцитов Агглютинины плазмы крови I II II IV О А В АВ -

Эритроциты Плазма - и антитела Группа крови антитела I O II A III B IV AB

Система Rh • Открыта в 1940 году К. Ландштейнером и А. Винером • С помощью сыворотки, полученной от кроликов, которых иммунизировали эритроцитами обезьян. • Включает 15 антигенов на мембране эритроцитов. • Наиболее активен антиген D

• • • В система резус две группа крови Rh+ наличие антиген D Rh- отсутствие антигена D Естественных антител в крови нет Антитела по системе резус являются приобретенными (у резус-отрицательных людей при иммунизации резус- положительными эритроцитами)

Резус конфликт • 1. При повторном попадании резусотрицательному человеку резус- положительной крови, может произойти агглютинация и гемолиз эритроцитов. • 2. Во время беременности, если у резус- отрицательной женщины развивается резус положительный ребенок.

Способы определения группы крови. 1. Стандартными сыворотками 2. Моноклональными антителами

Стандартными сыворотками Эр Сыв О А В АВ + + + -
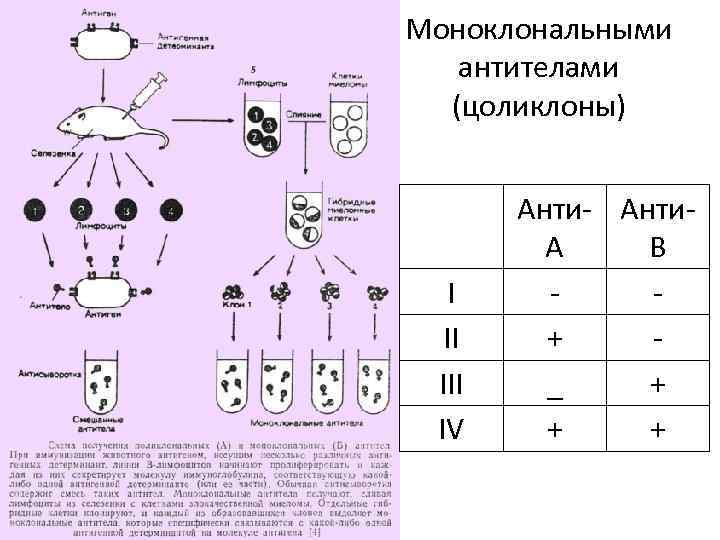
Моноклональными антителами (цоликлоны) I II IV Анти- Анти. А В + _ + + +

Система HLA • HLA – human leucocyte antigen, 148 антигенов их них можно составить более 300 млн. комбинаций. • Антигены лейкоцитов и тромбоцитов. • Антигены гистосовместимости. • Впервые обнаружены около 50 лет назад, при проблеме пересадки костного мозга а потом и других органов.

• Антигены HLA – гликопротеины. • Антигены I класса – А, В, С находятся на мембранах всех ядросодержащих клеток. Их нет на нейронах и фибробластах. Вызывают образование сильных антител при пересадке тканей. • Антигены II класса – D, имеются на мембране В-лимфоцитов, макрофагов. Вызывают сильный иммунный ответ.

Функции системы HLA • Играет огромную роль в проявлении защитных механизмов организма человека. Практическое значение: • Подбор совместимой донорской крови • Подбор донор-реципиент при трансплантации органов и тканей • Для решения спорного отцовства • Для изучения генетической предрасположенности к заболеваниям

Физиологические основы переливания крови. Различают несколько разновидностей гемотрансфузий. - Прямое переливание крови — это непосредственное переливание крови от донора к реципиенту без использования антикоагулянтов независимо от методики переливания. В настоящее время метод не применяется. - Непрямое переливание крови — метод, при котором донор и больной полностью разобщены. - Аутогемотрансфузия — это переливание реципиенту его собственной крови или ее компонентов (плазмы, эритроцитной массы), взятой у него заблаговременно в необходимых объемах. - Реинфузию можно рассматривать как одну из разновидностей аутогемотрансфузий.

Проба на индивидуальную совместимость по группам крови системы АВ 0. • Эта проба имеет целью предотвратить трансфузию несовместимых эритроцитов. • На белую маркированную пластинку со смачиваемой поверхностью наносятся капля крови донора и две-три капли сыворотки реципиента в соотношении 1 : 10. • Капли размешивают стеклянной палочкой и слегка покачивают, после чего оставляют в покое на 1 — 2 мин, а затем периодически покачивают, наблюдая за ходом реакции в течение 5 мин. • По истечении указанного времени можно добавить одну-две капли физиологического раствора для снятия возможной неспецифической агрегации эритроцитов (как и при определении группы крови). • При отрицательной пробе (отсутствии агглютинации) кровь донора и реципиента совместима по группам крови и может быть перелита. • При положительной реакции (имеется агглютинация) кровь донора и больного несовместима по группам крови и не может быть перелита данному реципиенту!

Пробы на индивидуальную совместимость по резусфактору. • При отрицательной пробе (отсутствии агглютинации) кровь донора и больного совместима по резус-фактору и может быть перелита. • При положительной пробе (наличие агглютинации) кровь донора и больного несовместима по резус-фактору и переливаться не должна!

Проведение биологической пробы. • Гемотрансфузия начинается с осуществления биологической пробы, которая проводится независимо от объема гемотрансфузионной среды с каждым контейнером или флаконом. Экстренность трансфузии не освобождает от выполнения биологической пробы. Струйно либо со скоростью не менее 40 — 60 кап. /мин переливают 10— 15 мл крови (эритроцитной массы, плазмы) и в течение 3 мин наблюдают за состоянием больного (пульс, АД, частота дыхания, общее состояние, цвет кожи). • При отсутствии клинических признаков реакций или осложнений вновь струйно вводят 10— 15 мл трансфузионной среды и в течение 3 мин наблюдают за состоянием больного. Такую процедуру проводят 3 раза. Отсутствие реакций у больного на трехкратную биологическую пробу позволяет продолжать гемотрансфузию. • • • Появление в этот период даже одного из таких клинических симптомов, как озноб, чувство жара и стеснения в груди, боли в пояснице, головной боли, тошноты или рвоты, требует немедленного прекращения трансфузии.

Понятие о препаратах крови. • Цельная консервированная кровь практически не применяется, а используются ее компоненты, полученные в результате фракционирования: эритроцитная масса, эритроцитная взвесь, эритроцитная масса, обедненная лейкоцитами и тромбоцитами (ЭМОЛТ), свежезамороженная плазма, концентраты тромбоцитов и лейкоцитов и др.

Понятие о кровезаменителях. • Современные кровезаменители делятся на несколько групп. 1. Регуляторы водно-солевого и кислотно-щелочного равновесия. Изотонический раствор натрия хлорида (0, 9%) — один из наиболее часто употребляемых растворов для восстановления ОЦК. 2. Кровезаменители гемодинамического (противошокового) действия. В медицинской практике применяют препараты гемодинамического действия, полученные на основе декстрана (полимер глюкозы), желатина и гидроксиэтилкрахмала (ГЭК). Существует два типа препаратов декстрана: среднемолекулярные (полиглюкин) и низкомолекулярные (реополиглюкин).

3. Препараты для парентерального питания. Белковый компонент парентерального питания обеспечивается белковыми гидролизатами и аминокислотными смесями, а энергетический — жировыми эмульсиями, глюкозой, фруктозой, многоатомными спиртами. Минеральные вещества и витамины включаются в программу парентерального питания в виде препаратов калия, кальция, фосфора, магния и специальных добавок. 4. Переносчики кислорода. К синтетическим переносчикам кислорода относится перфторан (10% эмульсия перфторорганических соединений), который обладает газотранспортной функцией за счет высокой способности растворять кислород. Применение перфторана показано во всех случаях, когда имеются гипоксия, нарушения микроциркуляции и кровообращения.

Понятие о системе Р А С К. • Система Р А С К – система регуляции агрегатного (физического) состояния крови. Основными компоненты системы РАСК: • стенки кровеносных сосудов (в первую очередь, эндотелий); • форменные элементы крови; • плазменные ферментные системы: - свертывающая, - противосвертывающая, - плазминовая (фибринолитическая). В здоровом организме эти системы взаимосвязаны, и нарушение этих взаимосвязей может привести к повышенной кровоточивости или внутрисосудистому тромбообразованию.

Функции РАСК: • Обеспечивает максимальную текучесть и оптимальное агрегатное состояние жидкой крови • Остановку кровотечения при повреждении сосуда • Образование тромба • Лизис тромба • Восстановление целостности сосуда и непрерывности циркуляции крови

Свертывающая система крови - гемостаз. Механизмы гемостаза: • первичный (сосудисто-тромбоцитарный) • вторичный (коагуляционный)

• Первичный (сосудисто-тромбоцитарный) • 1 — рефлекторный спазм сосудов • 2 — адгезия тромбоцитов к субэндотелиальной поверхности сосуда • 3 — агрегация (склеивание) тромбоцитов • 4 — ретракция тромбоцитарной пробки

• Вторичный (плазменно-коагуляционный) • 1 — формирование активной протромбиназы: = внешний путь (поступление в кровь тканевого тромбопластина в составе тканевой жидкости; • = внутренний путь (без поступления тканевого тромбопластина) • 2 — тромбинообразование — превращение протромбина в тромбин • 3 — фибринообразование • Поступление тканевого тромбопластина резко ускоряет процесс свертывания крови, поэтому кровь, взятая из пальца, за счет примеси тканевой жидкости, содержащей тканевой тромбопластин, свертывается за 1, 5 3 мин, а из вены — за 6 8 мин при взятии в обычную стеклянную несиликонированную пробирку.

• • • • • ФАКТОРЫ СВЕРТЫВАНИЯ КРОВИ I. Фибриноген II. Протромбин III. Тканевой тромбопластин IV. Са 2+ V. Проакцелерин VI. Проконвертин VII. Антигемофильный глобулин (АГГ-А) VIII. Фактор Кастла (АГГ-В) IX. Фактор Стюарта-Прауэра X. Предшественник плазменного тромбопластина (АГГ-С) XI. Фактор Хагемана или фактор контакта XII. Фибрин-стабилизирующий фактор, или фибриназа XIII Фактор Флетчера, или прекаликреин XIV Фактор Фитцжеральда, Фложек, Вильямса, или высокомолекулярный кининоген (ВМК)

• Компоненты вторичного гемостаза — сосудистая стенка и система свертывания крови (свертывающее и противосвертывающее звенья). Этапы остановки кровотечения из макрососудов: • спазм сосудов, который может продолжаться от минут до нескольких суток. • образование белого тромба и реакции свертывания крови; • образование красного (смешанного) тромба.

ПОКАЗАТЕЛИ ВТОРИЧНОГО ГЕМОСТАЗА • В норме время свертывания крови (остановки кровотечения из макрососудов), контактирующей с травмированными тканями, составляют от 5 до 10 мин, после удаления зуба — 5 15 мин. • Важнейшими скринирующими показателями, характеризующими вторичный гемостаз являются следующие. • А) время свертывания венозной крови по Ли-Уайту (норма: в несиликонированной пробирке при 37 С — 5 7 мин, при 20 25 С — 6 11 мин; в силиконированной пробирке — соответственно 15 25 и 15 35 мин), которое характеризует все фазы свертывания, но больше всего I фазу (образование протромбиназы). • Б) активированное парциальное тромбопластиновое время — тест для оценки факторов свертывания крови по внутреннему и общему пути. • В) протромбиновое время или протромбиновый индекс капиллярной крови (свертывание при добавлении в цитратную кровь хлористого кальция и тканевого тромбопластина — норма времени свертывания 14 16 с, норма индекса 100± 7 % от нормы свертывания), характеризует факторы свертывания крови по внешнему и общему пути, в большей степени II фазу свертывания (образование тромбина). • Г) содержание фибриногена в плазме (норма: 2 4 г/л) характеризует III фазу свертывания (образование фибрина).

Понятие о фибринолизе и его механизмах • • Фибринолиз — это процесс расщепления фибринового сгустка, в результате которого происходит восстановление просвета сосуда. ФИБРИНОЛИЗ осуществляется с помощью ферментативной системы. Компоненты ферментативной системы фибринолиза: Фермент плазмин (фибринолизин) — находится в крови в неактивном состоянии в виде плазминогена (профибринолизина). • Активаторы плазминогена (профибринолизина): прямого действия непосредственно переводят плазминоген в плазмин: • а) кислые и щелочные фосфотазы, • б) трипсин, • в) урокиназа; непрямого действия находятся в плазме крови в неактивном состоянии, в виде проферментов. • Активаторы плазминогена кроме плазмы крови находятся также и в тканях (легкие, щитовидная железа, матка, простата и др. ). • Ингибиторы фибринолиза (антиплазмины): а) антиплазмины, тормозящие действие фибринолизина (плазмина); б) ингибиторы превращения плазминогена в плазмин. • •

Процесс фибринолиза протекает в три фазы: • 1 фаза — превращение проактиватора плазминогена в активную форму (активатор плазминогена). Эта фаза осуществляется по двум путям: • - внутреннему (за счет лизокиназ крови); • - внешнему (за счет лизокиназ тканей). • 2 фаза — под действием активатора плазминоген превращается в плазмин; Плазминоген подвергается активации преимущественно в условиях его фиксации на нитях фибрина (т. е. внутри сгустка). Поэтому реакций первичного гиперфибринолиза в общем кровотоке без специальной фармакологической активации (фибриногенолиз) практически не встречается. • 3 фаза — под действием плазмина происходит расщепление фибрина до полипептидов и аминокислот (т. н. продукты деградации фибриногена/фибрина — ПДФ, которые обладают антикоагулянтной активностью).

• Если нет условий для фибринолиза, то возможна организация тромба, т. е. замещение его соединительной тканью. • Иногда тромб может оторваться от места своего образования и вызвать закупорку сосуда в другом месте (эмболия). • Тромб – это сгусток, состоящий из нитей фибрина и осевших в них форменных элементов крови и прикреплённый к стенке сосуда.

Противосвертывающая система крови. • Антикоагулянты – вещества, предотвращающие и замедляющие свёртывание крови • Одни антикоагулянты постоянно находятся в крови. Это первичные антикоагулянты. Вторичные антикоагулянты образуются в процессе свертывания крови и фибринолиза.

• Первичные антикоагулянты можно разделить на три основные группы: Антитромбин III, антитромбин II, гепарин.

• Гепарин — это гликозаминогликан (мукополисахарид), вырабатываемый базофильными гранулоцитами соединительной ткани (тучные клетки). • Гепарин введен в медицинскую практику в 30— 40 годах XX ст. Он содержится в печени, легких, селезенке, мышцах и др. • Получают его из легких крупного рогатого скота и слизистой оболочки кишок свиней. Впервые в чистом виде гепарин выделен в 1922 г. из печени (hepar — отсюда получил свое название).

• Примером вторичных антикоагулянтов является антитромбин I, или фибрин.

• К факторам, ускоряющим процесс свертывания крови, относятся: • 1) тепло, так как свертывание крови является ферментативным процессом; • 2) ионы кальция, так как они участвуют во всех фазах гемокоагуляции; • 3) соприкосновение крови с шероховатой поверхностью (поражение сосудов атеросклерозом, сосудистые швы в хирургии); • 4) механические воздействия (давление, раздробление тканей, встряхивание емкостей с кровью, так как это приводит к разрушению форменных элементов крови и выходу факторов, участвующих в свертывании крови).

• К факторам, замедляющим и предотвращающим гемокоагуляцию, относятся: • 1) понижение температуры; • 2) цитрат и оксалат натрия (связывают ионы кальция); • 3) гепарин (подавляет все фазы гемокоагуляции); • 4) гладкая поверхность (гладкие швы при сшивании сосудов в хирургии, покрытие силиконом или парафинирование канюль и емкостей для донорской крови).
лекция 20 занятие1.pptx