312 леч. фак. Заболевание соудов..ppt
- Количество слайдов: 97

УИРС на тему: «Заболевания сосудов. Особенности нарушения регионарного кровообращения» Выполнил: 312 группа лечебного факультета Куратор: доцент Кельчевская Е. А.

СОДЕРЖАНИЕ Введение 1. Общая классификация 2. Заболевания артериальной системы 2. 1. Атеросклероз 2. 2. Диабетические ангиопатии 2. 3. Облитерирующий эндартериит 2. 4. Неспецифический аортоартериит 3. Заболевания венозной системы 3. 1. Варикозное расширение вен 3. 2. Тромбофлебит 3. 3. Посттромбофлебический синдром Заключение

Введение Кровеносные сосуды пронизывают весь организм человека. Их задача — обеспечить каждую клеточку организма кровью, насыщенной кислородом и питательными веществами, и унести отработанную кровь с углекислым газом и продуктами обмена. Чем лучше действует сосудистая система, тем лучше становится кровообращение человека, а от этого во многом зависит как самочувствие, так и устойчивость к всевозможным заболеваниям. По своим функциям сосуды делятся на артерии, которые несут кровь от сердца к периферии, и вены, по которым кровь совершает обратный путь. У здорового человека приток крови к сердцу всегда равен его оттоку, несмотря на то, что венозная, более густая, кровь движется медленнее, чем насыщенная кислородом артериальная. Сосудистая система организма рассчитана на значительные нагрузки; известно, что сердце способно «без потери качества» перекачать до 30 литров крови в минуту вместо тех пяти, которые оно перекачивает в состоянии покоя. Следовательно, и сосуды могут перенести объем крови, вшестеро превышающий обычный. Почему же болезни сосудов стали настолько распространенными, что мы относимся к ним как к неизбежному злу? Ответ очень прост. Болезни сосудов становятся следствием нашего образа жизни, слишком далекого от того, который был предназначен человеку природой. Нельзя даже и представить себе, чтобы первобытный охотник проводил целые дни, стоя на ногах. Он был в постоянном движении. В наше же время существует немало людей, которые по роду своих занятий, вынуждены проводить на ногах (причем не при ходьбе, а стоя) большую часть суток. Это и продавцы, и парикмахеры, и официанты. Кроме того, постоянное положение сидя, тем более на стуле с ногами, опущенными вниз, тоже не самое лучшее для сосудов ног. Отсюда прямой путь к развитию варикозной болезни и других заболеваний, связанных с нарушением кровотока в ногах. Характерный для современных городов малоподвижный образ жизни тоже мешает нормальному кровообращению: для того, чтобы кровоток был активным, необходимы физические нагрузки, а мы их получаем крайне редко. Несбалансированное питание, чрезмерное употребление высококалорийной пищи, которая не усваивается организмом, ведет не только к избыточному весу, но и создает человеку массу проблем психологического плана, увеличивает нагрузку на сосуды. Курение делает сосуды хрупкими и ломкими, нервное перенапряжение, сильное или продолжительное — основная причина возникновения атеросклероза. Целью нашей работы является рассмотрение наиболее распространенных заболеваний сосудов, анализ причин их возникновения и методов лечения.

1. Общая классификация • • • • • • • Ангиопатия Аневризма Аневризмы периферических сосудов Аневризмы сосудов головного мозга Аорталгия Аортит Артериальная гипертензия Артериовенозная мальформация Артериовенозная фистула Атеросклероз Болезнь Бехчета Болезнь Моямоя Болезнь Рандю — Ослера Варикозное расширение вен нижних конечностей Варикоцеле Васкулит Венозный застой Газовая эмболия Диабетическая ангиопатия Дисциркуляторная энцефалопатия Инсульт Ишемическая болезнь сердца Кардиогенный шок Коллапс (медицина) • • • • • • • Коронарная недостаточность Мраморность кожи Носовое кровотечение Подкорковая атеросклеротическая энцефалопатия Посттромбофлебитический синдром Преходящее нарушение мозгового кровообращения Расслоение коронарной артерии Сердечная недостаточность Синдром Гудпасчера Синдром Марфана Синдром Райта Синдром Такаясу Стеноз сонных артерий Субарахноидальное кровоизлияние Транспозиция магистральных сосудов Тромбоз синусов твёрдой мозговой оболочки Тромбофлебит Тромбоэмболия Факторы риска ишемической болезни сердца Флебит Цереброваскулярные болезни Цинга Эндартериит Эссенциальная гипертензия

2. Заболевания артериальной системы

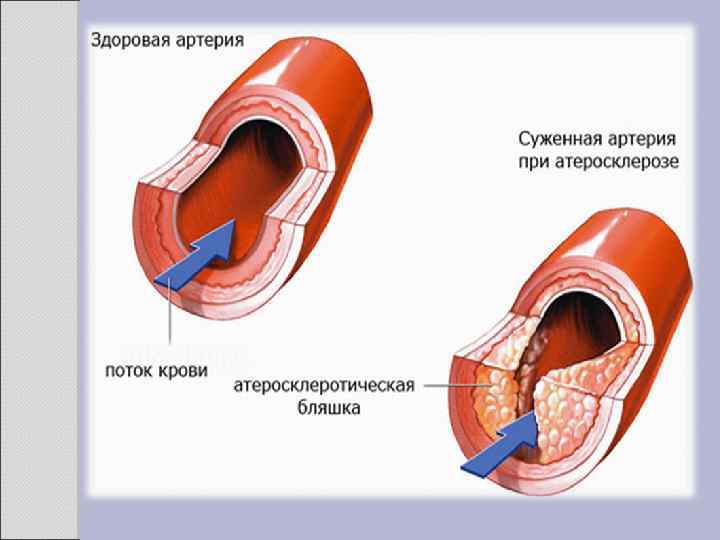
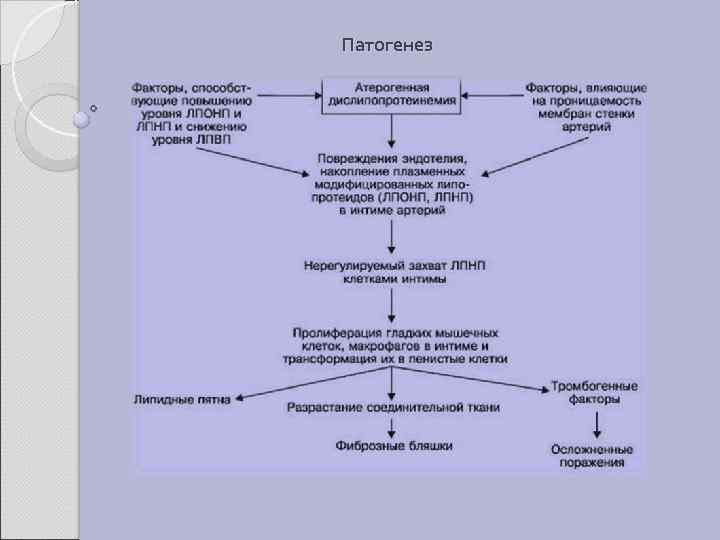
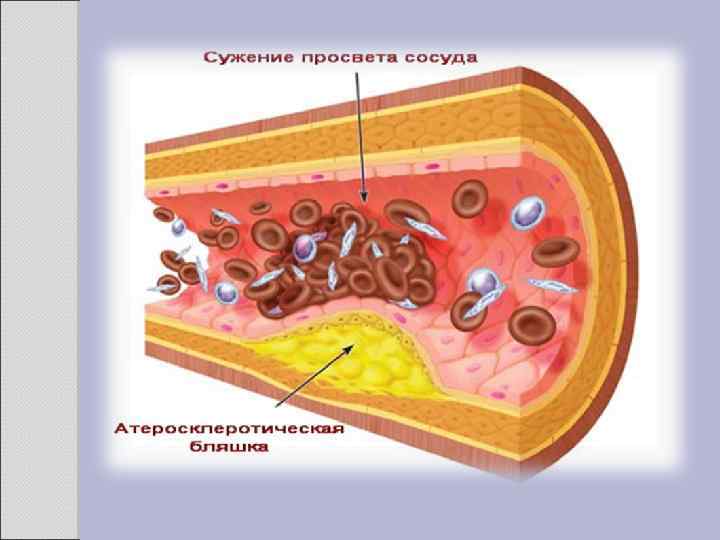
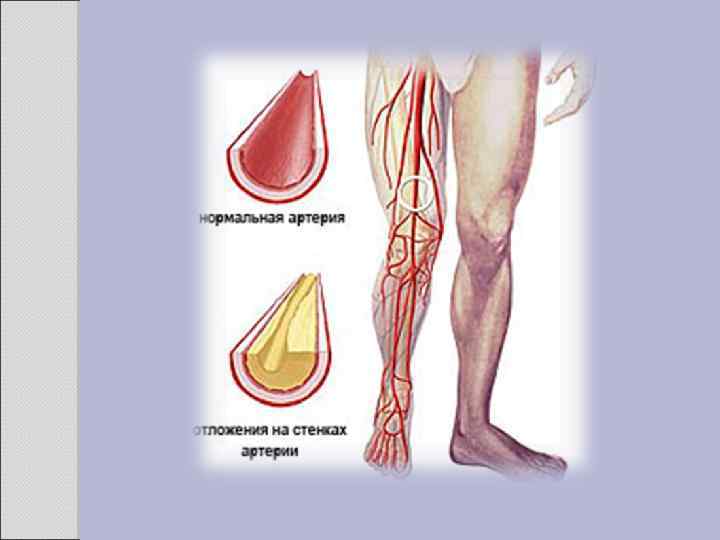
2. 1 АТЕРОСКЛЕРОЗ Атеросклероз — хроническое заболевание эластического и мышечно-эластического типа, возникающее вследствие нарушения липидного обмена и сопровождающееся отложением холестерина и некоторых фракций липопротеидов в интиме сосудов. Отложения формируются в виде атероматозных бляшек. Последующее разрастание в них соединительной ткани (склероз), и кальциноз стенки сосуда приводят к деформации и сужению просвета вплоть до облитерации (закупорки). Этиология На данный момент единой теории возникновения данного заболевания нет. Выдвигаются следующие варианты, а также их сочетания: • теория липопротеидной инфильтрации — первично накопление липопротеидов в сосудистой стенке, • теория дисфункции эндотелия — первично нарушение защитных свойств эндотелия и его медиаторов, • аутоиммунная — первично нарушение функции макрофагов и лейкоцитов, инфильтрация ими сосудистой стенки, • моноклональная — первично возникновение патологического клона гладкомышечных клеток, • вирусная — первично вирусное повреждение эндотелия (герпес, цитомегаловирус и др. ), • перекисная — первично нарушение антиоксидантной системы, • генетическая — первичен наследственный дефект сосудистой стенки, • хламидиозная — первичное поражение сосудистой стенки хламидиями, в основном, Chlamydiapneumoniae. • гормональная — возрастное повышение уровня гонадотропных и адренокортикотропных гормонов приводит к повышенному синтезу строительного материала для гормонов-холестерина.

Факторы риска: курение (наиболее опасный фактор) гиперлипопротеидэмия (общий холестерин> 5 ммоль/л, ЛПНП> 3 ммоль/л, ЛП(a)> 50 мг/дл) артериальная гипертензия (систолическое АД > 140 мм рт. ст. диастолическое АД > 90 мм рт. ст. ) сахарный диабет ожирение малоподвижный образ жизни эмоциональное перенапряжение употребление больших количеств алкоголя (умеренное употребление, напротив, снижает риск заболевания) неправильное питание наследственная предрасположенность постменопауза гиперфибриногенемия гомоцистеинурия
Патогенез

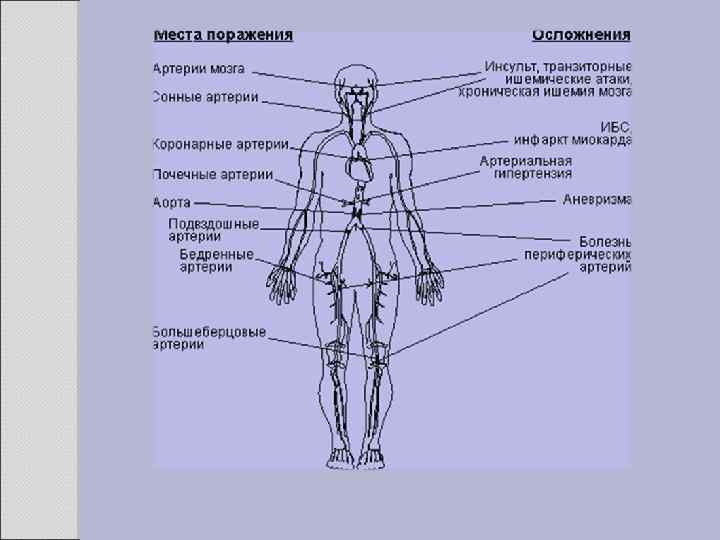
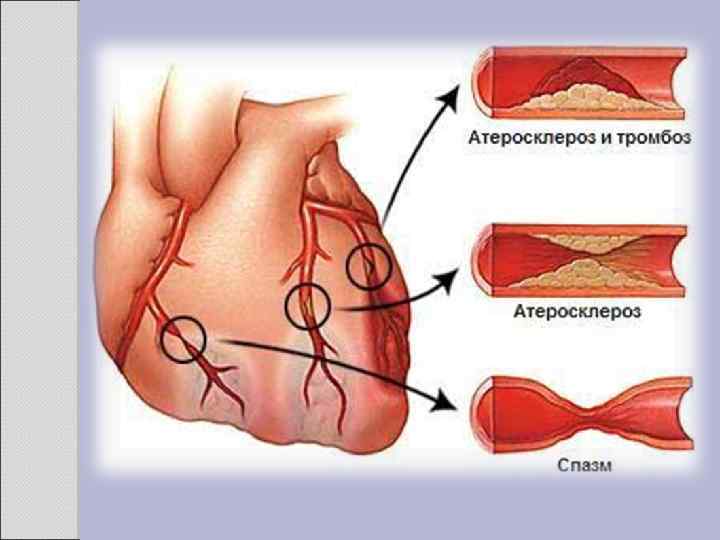
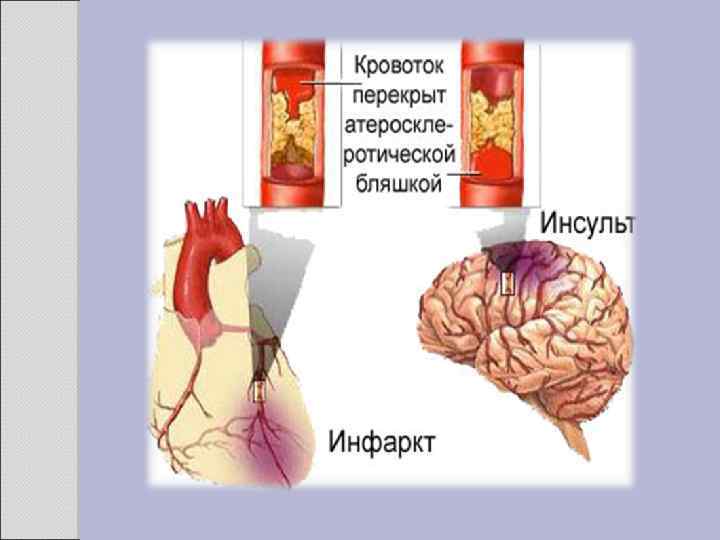
Клиника Клинические проявления часто не соответствуют морфологии. При патологоанатомическом вскрытии обширное и выраженное атеросклеротическое поражение сосудов может оказаться находкой. И наоборот, клиника ишемии органа может появляться при умеренной облитерации просвета сосуда. Характерно преимущественное поражение определенных артериальных бассейнов. От этого зависит и клиническая картина заболевания. Поражение коронарных артерий постепенно приводит к коронарной недостаточности, проявляющейся ишемической болезнью сердца. Заинтересованность церебральных артерий вызывает либо преходящую ишемию мозга либо инсульты. Поражение артерий конечностей — причина перемежающейся хромоты и сухой гангрены. Атеросклероз брыжеечных артерий ведет к ишемии и инфаркту кишечника (мезентериальный тромбоз). Также возможно поражение почечных артерий с формированием почки Голдблатта. Даже в пределах отдельных артериальных бассейнов характерны очаговые поражения — с вовлечением типичных участков и сохранностью соседних. Так, в сосудах сердца окклюзия наиболее часто возникает в проксимальном отделе передней межжелудочковой ветви левой коронарной артерии. Другая типичная локализация — проксимальный отдел почечной артерии и бифуркация сонной артерии. Некоторые артерии, например внутренняя грудная, поражаются редко, несмотря на близость к коронарным артериям и по расположению, и по строению. Атеросклеретические бляшки часто возникают в бифуркации артерий — там, где кровоток неравномерен; иными словами, в расположении бляшек играет роль локальная гемодинамика (см. патогенез).

Диагностика заболеваний связанных с атеросклерозом включает: • опрос больного и выяснение симптомов болезни: симптомы ишемической болезни сердца, симптомы нарушения мозгового кровообращения, перемежающаяся хромота, симптомы брюшной жабы и пр. ; • общий осмотр больного: признаки старения организма, выслушивание систолического шума в очаге аорты; • обязательно пальпация всех артерий, доступных к пальпации: аорта, наружные подвздошные артерии, общие бедренные артерии, подколенные артерии, артерии тыла стопы и задней большеберцовой артерии, лучевой и локтевой артерий, сонных артерий; • определение систолического шума над аускультативными точками артерий; • при подозрении на поражение артериального русла нижних конечностей - определение капиллярного ответа; • определение концентрации холестерина в крови и определение липидного баланса крови; • рентгенологическое исследование органов грудной клетки, рентгенэндоваскулярные методы обследования; • ультразвуковое исследование сердца и органов брюшной полости и забрюшинного пространства; • доплерография сосудов конечностей, а лучше ультразвуковое дуплексное и триплексное сканирование артерий брахиоцефального отдела, артерий нижних конечностей, аортоподвздошного сегмента, а также транскраниальныйдоплер.

Лечение В схеме лечения атеросклероза рассматриваются как медикаментозные, так и не медикаментозные методы. Не медикаментозные методы коррекции гиперлипидемии Для достижения адекватного эффекта продолжительность такого лечения должна быть не менее 6 месяцев. В схеме терапии ключевыми являются следующие моменты (см. Факторы риска): отказ от курения; антиатеросклеротическая диета — например, «средиземноморская» : масло только рапсовое или оливковое, для бутербродов маргарин, обогащенный полиненасыщенными жирными кислотами (в магазинах в ассортименте), из алкоголя только столовое вино до 150 мл в день, меньше хлеба из муки высших сортов, ни дня без фруктов и овощей, больше оранжевых плодов, больше зелени, больше рыбы, меньше мяса (лучше домашняя птица); активный образ жизни — регулярные дозированные физические нагрузки; поддержание психологического и физического комфорта; снижение массы тела. Медикаментозная терапия Включает в себя коррекцию артериальной гипертензии (особенно систолического АД), сахарного диабета, метаболического синдрома. Однако наиболее значимым является нормализация липидного спектра. Препараты, применяемые с этой целью, разделяются на четыре основных группы: I — препятствующие всасыванию холестерина; II — снижающие синтез холестерина и триглицеридов в печени и уменьшающие их концентрацию в плазме крови; III — повышающие катаболизм и выведение атерогенных липидов и липопротеидов; IV — дополнительные.

Первая группа IA — анионообменные смолы (колестирамин, гемфиброзил). Адсорбируют на себе холестерин. Не всасываются и не разрушаются в желудочно-кишечном тракте. Пик эффективности достигается через месяц применения. Эффект сохраняется 2 -4 недели после отмены. Недостатки: адсорбируют и другие вещества — лекарственные препараты, витамины, микроэлементы. Могут быть причиной диспепсии. Кроме того, специальные исследования свидетельствуют, что тяжесть атеросклероза никак не коррелирует с уровнем холестерина в плазме, а бляшечный холестерин имеет не плазматическое, а эндотелиальное происхождение, т. е. не откладывается на сосудистой стенке из кровяного русла, а является её собственным патологическим метаболитом. IB — растительные сорбенты (гуарем, β-ситостерин). Препятствуют всасыванию холестерина в кишечнике. Необходимо запивать большим (не менее 200 мл) количеством жидкости. Также могут вызывать диспепсию. IC — в разработке и апробации блокатор Ац-Ко. А-трансферазы. Таким образом, удастся снизить этерификацию холестерина в энтероцитах, и как следствие, блокировать захват в кишечнике. Однако, хорошо известно, что большая часть (около 2/3) органного холестерина имеет эндогенное происхождение, а "недостаток" алиментарного холестерина легко компенсируется его эндогенным синтезом из ацетата. Борьба с алиментарным и/или плазматическим холестерином как таковым является бессмысленным и небезопасным мероприятием, ничуть не улучшающим прогноза при этом заболевании.

Вторая группа IIA — ингибиторы 3 -OH-3 -метилглуратил Ко. Аредуктазы (ГМГ-Ко. Аредуктаза). Они же — статины. Самая популярная группа препаратов. Представители в порядке возрастания эффекта: ловастатин (мевакор, медостатин, апекстатин), симвастатин (зокор, вазилип, симвор), флувастатин (лескол), правастатин (липостат, правахол) и церивастатин (липобай), аторвастатин (липримар, торвакард) и розувастатин (крестор). Однако с возрастанием основного эффекта отчасти увеличивается и риск побочных. Среди них: миопатия, рабдомиолиз вплоть до развития почечной недостаточности, особенно в сочетании с фибратами и никотиновой кислотой, гепатотоксичность, импотенция, алопеция, диспепсия. Их нельзя сочетать с алкоголем, применять у детей, беременных и кормящих, больных с поражением печени. Осторожно пациентам после аортокоронарного шунтирования. IIB — производные фиброевой кислоты (фибраты): клофибрат (мисклерон), безафибрат (безалип), ципрофибрат (липанор), фенофибрат (трайкор). Осложнениями при использовании этих лекарственных средств могут быть: миозит, аллергия, диспепсия, желчнокаменная болезнь у клофибрата. Поэтому эти препараты предыдущих поколений сейчас практически не применяются. В основном сейчас широко применяется производное фенофиброевой кислоты или новое поколение фибратов: фенофибрат. У фенофибрата более высокий профиль безопасности и относительно низкая частота побочных эффектов. Наиболее эффективно применять фенофибрат при лечении пациентов с сахарным диабетом 2 типа, который характеризуется повышением триглицеридов, снижением ЛПВП и умеренным повышением ЛПНП. Также фенофибрат позволяет снизить количество мелких плотных ЛПНП, наиболее атерогенных ЛПα. Наряду с этим приеме фенофибрата отмечается снижение не только макрососудистых осложнений (ИБС, инфаркт миокарда), но и таких инвалидизирующих микрососудистых осложнений, как ретинопатия, полинейропатия, нефропатия и ампутации нижних конечностей при диабете. IIC — никотиновая кислота (эндурацин). Нежелательно применять при сахарном диабете. Из побочных эффектов: кожный зуд, гиперемия, диспепсия. IID — снижающие синтез стерола — пробукол (фенбутол)

Третья группа Ненасыщенные жирные кислоты: линетол, липостабил, трибуспамин, полиспамин, тиоктовая кислота (тиогамма, тиоктацид), омакор, эйконол. Внимание: могут усиливать действие сахароснижающих препаратов. Четвёртая группа Эндотелиотропные препараты (питающие эндотелий). Снижают уровень холестерина в интиме. Перикарбат (пармидин, ангинин), синтетические аналоги простациклина (мизопростол, вазопростан), витамины А, Е (Аевит), С. Хирургическая коррекция Операции на артериях могут быть открытыми (эндартеректомия), когда удаление бляшки или выпрямление извитости производится с помощью открытой операции, или эндоваскулярными — дилатация артерии с помощью баллонных катетеров с размещением на месте сужения артерии стентов, препятствующих реокклюзии сосуда (транслюминальнаябалоннаяангиопластика и стентирование артерии). Выбор метода зависит от места и распространенности сужения или закрытия просвета артерии.
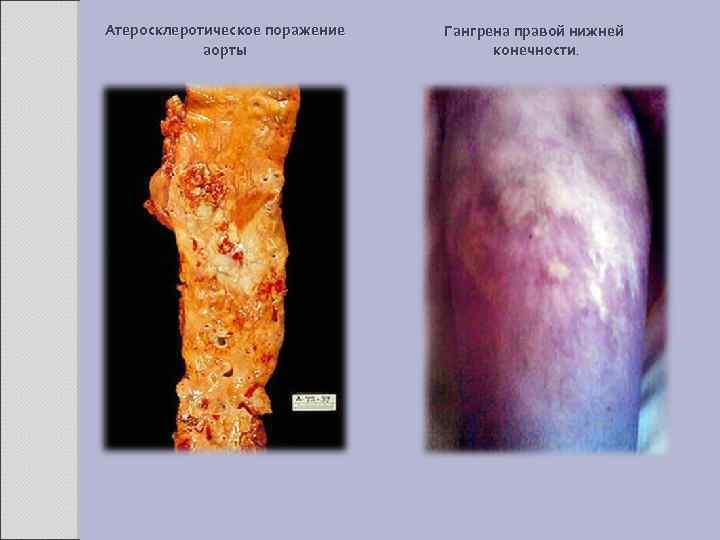
Атеросклеротическое поражение аорты Гангрена правой нижней конечности.

2. 2 ДИАБЕТИЧЕСКИЕ АНГИОПАТИИ Диабетическая ангиопатия (angiopathia diabetica; греч. angeion сосуд + pathos страдание, болезнь) (ДА) — генерализованное поражение кровеносных сосудов (главным образом капилляров) при сахарном диабете, заключающееся в повреждении их стенок и сочетающееся с нарушением гемостаза. Наиболее часто в патологический процесс вовлекаются кровеносные сосуды сетчатки ДА и клубочковые кровеносные капилляры почек (диабетическая ангионефропатия), а также сосуды сердца и артерии нижних конечностей. При диабете также страдает нервная система (нейропатия). При этом состоянии отмечается потеря чувствительности в области пальцев рук и ног. Полагают, что ведущую роль в развитии ДА играют гормонально-метаболические нарушения, характерные для сахарного диабета. Наиболее актуальной является концепция генетической обусловленности, взаимодействия гормонально-метаболического и генетического факторов, способствующих её возникновению. Генетический дефект различен при сахарном диабете I типа и сахарном диабете II типа. Так, клинические проявления ДА при инсулинзависимом и инсулиннезависимом диабете отличаются друг от друга: в первом случае чаще отмечают пролиферативную ангиоретинопатию, во втором — макулопатию (поражение желтого пятна).
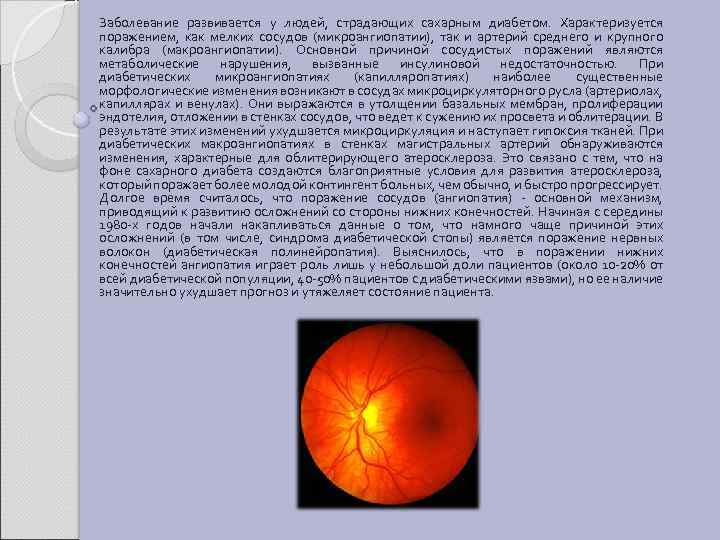
Заболевание развивается у людей, страдающих сахарным диабетом. Характеризуется поражением, как мелких сосудов (микроангиопатии), так и артерий среднего и крупного калибра (макроангиопатии). Основной причиной сосудистых поражений являются метаболические нарушения, вызванные инсулиновой недостаточностью. При диабетических микроангиопатиях (капилляропатиях) наиболее существенные морфологические изменения возникают в сосудах микроциркуляторного русла (артериолах, капиллярах и венулах). Они выражаются в утолщении базальных мембран, пролиферации эндотелия, отложении в стенках сосудов, что ведет к сужению их просвета и облитерации. В результате этих изменений ухудшается микроциркуляция и наступает гипоксия тканей. При диабетических макроангиопатиях в стенках магистральных артерий обнаруживаются изменения, характерные для облитерирующего атеросклероза. Это связано с тем, что на фоне сахарного диабета создаются благоприятные условия для развития атеросклероза, который поражает более молодой контингент больных, чем обычно, и быстро прогрессирует. Долгое время считалось, что поражение сосудов (ангиопатия) - основной механизм, приводящий к развитию осложнений со стороны нижних конечностей. Начиная с середины 1980 -х годов начали накапливаться данные о том, что намного чаще причиной этих осложнений (в том числе, синдрома диабетической стопы) является поражение нервных волокон (диабетическая полинейропатия). Выяснилось, что в поражении нижних конечностей ангиопатия играет роль лишь у небольшой доли пациентов (около 10 -20% от всей диабетической популяции, 40 -50% пациентов с диабетическими язвами), но ее наличие значительно ухудшает прогноз и утяжеляет состояние пациента.

Патогенез ДА В основе его лежат повреждение стенок микрососудов, а также нарушение тромбоцитарнососудистого и гуморального звена системы гемостаза. В стенке микрососудов нарушается водно-солевой, азотистый и энергетический обмен. В результате изменяются ионный заряд, функция, а возможно, и относительное количество эндотелиальных пор, что влияет на дифференцированную проницаемость стенки сосудов и вызывает снижение секреции эндотелиального релаксирующего фактора (EDRF), а также факторов, регулирующих тонус сосудов и состояние системы гемостаза. Массивное поступление глюкозы в стенку сосуда в результате диабетической гипергликемии ведет к нарушению структуры базальной мембраны благодаря усиленному синтезу глюкозаминогликанов и неферментативному гликозилированию белков, липидов и других компонентов сосудистой стенки. Это меняет их антигенные и функциональные характеристики, вызывает нарушение проницаемости и прочности стенки сосуда, развитие в ней иммунопатологических реакций, сужение просвета сосудов и уменьшение площади их внутренней поверхности. Накопление сорбитола и фруктозы в стенках сосудов влияет на осмотическое равновесие и ведет к развитию отека, сужению просвета микрососудов и углублению в них дистрофических процессов. Патогенетическое значение имеет и нарушение обмена в сетчатке миоинозитола (гексаоксициклогексана). Важную роль в этиологии ДА играют факторы риска: постоянно повышенное АД, курение, возраст, работа с определенными профвредностями, интоксикации и др. Патологическое изменение азотистого и жирового обмена при сахарном диабете также способствует возникновению ДА. Активизация перекисного окисления липидов сопровождается спазмом сосудов. Диабетическая диспротеинемия, а именно повышение в сыворотке крови относительного содержания α 2 -глобулинов, гаптоглобинов, С-реактивного белка и фибриногена на фоне нарушенной проницаемости сосудов, создает условия для инфильтрации субэндотелиального пространства грубодисперсными белками, а также для синтеза патологических гликопротеинов. Повышение в крови концентрации липопротеинов низкой и очень низкой плотности оказывает повреждающее действие на эндотелий сосудов.

Гормональный дисбаланс, в частности относительный или абсолютный избыток соматотропного гормона (СТГ), кортизола и катехоламинов, играет в патогенезе двойную роль. Во-первых, избыток этих гормонов в значительной мере определяет нарушения углеводного, жирового, азотистого и энергетического обмена. Вовторых, эти гормоны обладают прямым сосудоповреждающим действием. Катехоламины вызывают стойкий сосудистый спазм, гиперкортизолемия сопровождается усилением распада белков и синтеза липопротеинов низкой плотности, повреждающих эндотелий сосудов. Сдвиг в системе гемостаза в сторону гиперкоагуляции способствует, в свою очередь, развитию ДА. Нарушения гемостаза при сахарном диабете имеют комплексный характер. Усиливаются агрегационная активность тромбоцитов и эритроцитов, антиагрегационный потенциал эндотелия; снижается антикоагулянтная и фибринолитическая активность крови. Концентрация вазоактивных и тромбогенных производных арахидоновой кислоты — простагландинов и тромбоксанов в крови повышается, одновременно снижается содержание веществ, обладающих антиагрегационным и антитромбогенным действием. Гиперлипидемия и дислипопротеинемия ухудшают реологические свойства крови, что ведет к замедлению кровотока и усилению агрегации тромбоцитов и эритроцитов. Характерные для сахарного диабета тканевая гипоксия, обеднение тканей калием, снижение концентрации кальция в цитозоле клеток, дислипопротеинемия тормозят секрецию эндотелиального релаксирующего фактора, что ведет к повышению тонуса сосудов, увеличению проницаемости сосудистой стенки, снижению дезагрегантной и нарастанию тромбогенной активности тромбоцитов. ДА является тяжелой формой поражения зрения при сахарном диабете. Единичные микроаневризмы сосудов сетчатки, считающиеся первым признаком начинающейся диабетической ангиоретинопатии, появляются в среднем через 3 года после клинической манифестации сахарного диабета, а через 20 лет диабетическая ангиоретинопатия той или иной степени отмечается практически у всех больных диабетом. К диабетической ангиоретинопатии относят макулярный отек сетчатки, массивное преретинальное кровоизлияние и пролиферативную диабетическую ангиоретинопатию. Макулярный отек сетчатки, как правило, развивается остро в результате резкого повышения проницаемости стенок кровеносных капилляров в области желтого пятна (при исследовании глазного дна в области желтого пятна отмечают облаковидную экссудацию и отек сетчатки). Специфических изменений сосудов конъюнктивы, характерных для диабетической ангиоретинопатии, центральное зрение нарушено (больные не могут читать, различать мелкие объекты и детали). Массивное преретинальное кровоизлияние (гемофтальм, витреальная геморрагия) может возникать до пролиферативной диабетической ангиоретинопатии или быть ее следствием. Однако чаще массивное преретинальное кровоизлияние рассматривают как самостоятельную форму диабетической ангиоретинопатии. Оно характеризуется внезапной потерей зрения (как правило, на один глаз). Если кровоизлияние появляется не на фоне пролиферативной диабетической ангиоретинопатии, то зрение обычно восстанавливается.

Формы диабетической ангиопатии: Диабетическая микроангиопатия. Поражение микроциркуляторного русла, в первую очередь – почечных клубочков и сетчатки глаза (приводит к развитию диабетической нефропатии и ретинопатии соответственно). Хотя в микроциркуляторном русле других органов и тканей (например, кожи нижних конечностей) также выявляются проявления микроангиопатии, они, судя по всему, не играют ведущей роли в поражении этих органов при СД (в частности, в развитии синдрома диабетической стопы). Диабетическая макроангиопатия. Морфологически представляет собой атеросклероз, который имеет при диабете ряд особенностей (мультисегментарность поражения артерий, более бурное течение, возникновение в молодом возрасте (как у мужчин, так и у женщин), слабый ответ на лечение антитромботическими препаратами, и др. ). Поражаются в первую очередь коронарные и церебральные артерии, артерии нижних конечностей. Клинические проявления такого атеросклероза (ИБС, церебро-васкулярная болезнь) с одной стороны, не являются специфическими осложнениями СД, но с другой – часто рассматриваются как проявления диабетической макроангиопатии в силу специфики атеросклеротического процесса. Таким образом, понятие "диабетическое поражение сосудов нижних конечностей" в клинических условиях соответствует специфической для сахарного диабета форме атеросклероза артерий.

Признаки сосудистых заболеваний при сахарном диабете: Нарушения зрения. Отеки лица или конечностей, либо увеличение массы тела. Пенистая моча. Трофические язвы в области голеней и стоп. Потеря чувствительности или ощущение мурашек в ладонях и стопах. Боли в ногах при ходьбе. Высокое кровяное давление. Боли в грудной клетке.

Симптомы поражения нижних конечностей: • Перемежающаяся хромота, проявляющаяся болями в икроножных мышцах, которые появляются при ходьбе и исчезают после кратковременного отдыха. • При поражении крупных сосудов (брюшной аорты и подвздошных артерий) боли локализуются в голенях, ягодичных мышцах, поясничной области и мышцах бедер. • Одним из проявлений закупорки аорты является импотенция, обусловленная нарушением кровообращения в системе внутренних подвздошных артерий • Зябкость, повышенная чувствительность нижних конечностей к холоду, иногда чувство онемения в стопах. • Изменяется окраска кожных покровов ног. Вначале бледные, затем багровосинюшная (трофические нарушения). • С прогрессированием заболевания присоединяются зоны омертвения мягких тканей нижних сегментов пораженной ноги, сопровождающиеся отеком и багровой окраской стоп. • Выпадение волос, нарушение роста ногтей.
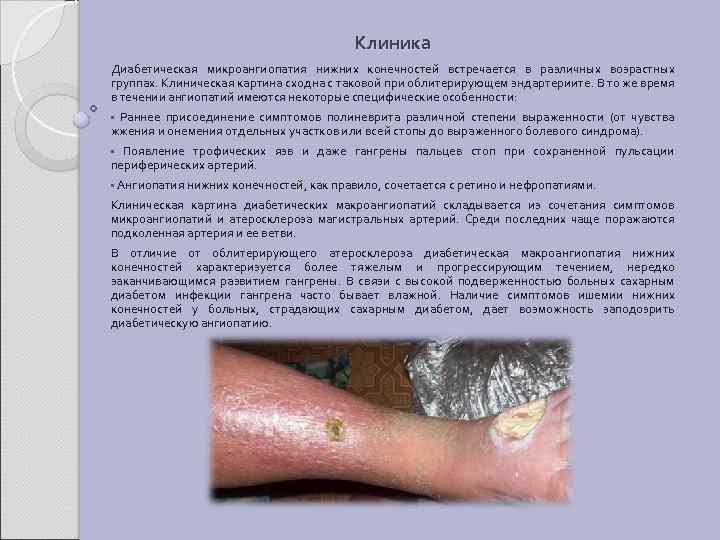
Клиника Диабетическая микроангиопатия нижних конечностей встречается в различных возрастных группах. Клиническая картина сходна с таковой при облитерирующем эндартериите. В то же время в течении ангиопатий имеются некоторые специфические особенности: • Раннее присоединение симптомов полиневрита различной степени выраженности (от чувства жжения и онемения отдельных участков или всей стопы до выраженного болевого синдрома). • Появление трофических язв и даже гангрены пальцев стоп при сохраненной пульсации периферических артерий. • Ангиопатия нижних конечностей, как правило, сочетается с ретино и нефропатиями. Клиническая картина диабетических макроангиопатий складывается из сочетания симптомов микроангиопатий и атеросклероза магистральных артерий. Среди последних чаще поражаются подколенная артерия и ее ветви. В отличие от облитерирующего атеросклероза диабетическая макроангиопатия нижних конечностей характеризуется более тяжелым и прогрессирующим течением, нередко заканчивающимся развитием гангрены. В связи с высокой подверженностью больных сахарным диабетом инфекции гангрена часто бывает влажной. Наличие симптомов ишемии нижних конечностей у больных, страдающих сахарным диабетом, дает возможность заподозрить диабетическую ангиопатию.
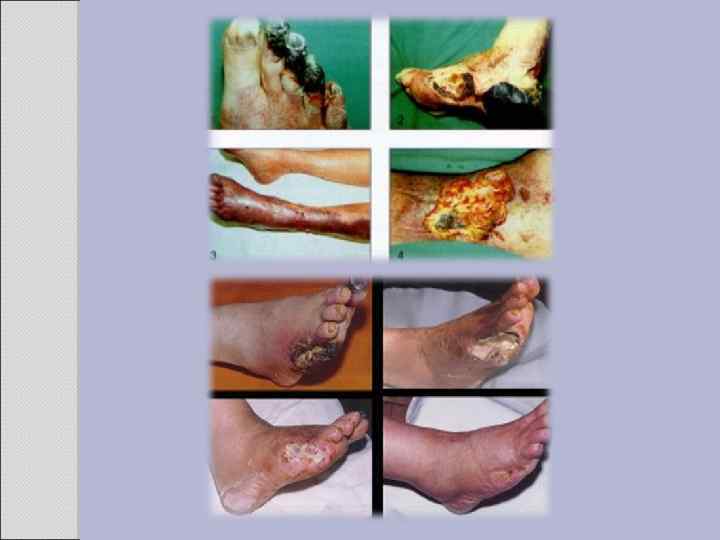

Диагностика Для уточнения диагноза используются те же специальные инструментальные методы исследования, что и при других облитерирующих заболеваниях артерий. Физикально: Отсутствие пальпируемого пульса на стопах (высокая чувствительность, но низкая специфичность). Косвенные физикальные признаки: снижение температуры конечности (более достоверно - одностороннее), выпадение волосяного покрова кожи, цианотичная гиперемия стопы, ее сухость и истончение (гиперкератозы нехарактерны для ишемизированной стопы). При тяжелой при критической ишемии развивается "ишемический отек" конечности, но это проявление встречается редко. Верификация диагноза: инструментальное выявление нарушений кровотока (скрининг – допплерография артерий с определением лодыжечно-плечевого индекса), более сложные методы – ультразвуковое дуплексное сканирование, мультиспиральная КТ, контрастная ангиография и др. Залогом успеха в профилактике и лечении ангиопатий является ранняя диагностика нарушений микроциркуляции. Появление клинической симптоматики и жалоб свидетельствует нередко об органических, необратимых изменениях. В этой связи приобретает особое значение распознавание начальных изменений. В диагностике ранних функциональных изменений сосудов следует широко использовать биохимические и инструментальные методы исследований. С целью своевременной диагностики и профилактики диабетических ангиопатий каждый больной с впервые установленным диагнозом сахарного диабета должен быть обследован в плане выявления расстройств микроциркуляции. Независимо от наличия или отсутствия специфических жалоб он должен быть осмотрен окулистом и невропатологом. При наличии соответствующих жалоб или при выявлении специфических данных к консультации больных следует привлекать кардиолога, нефролога или других смежных специалистов. Среди инструментальных методов, кроме ЭКГ, необходимо использовать осциллографию, капилляроскопию, реовазографию.
С помощью этих методов можно выявить функциональные нарушения микроциркуляции, особенно сосудов ног. Следует подчеркнуть ценность различных функциональных проб (лекарственных, с физической нагрузкой). Они помогают дифференцировать характер изменений, подбирать адекватную терапию. По данным перечисленных методов, изменения в сосудах и гемодинамике сводятся к нарушению регионарного кровообращения (венечного, мозгового, периферического), повышению сосудистого тонуса (возрастание скорости распространения пульсовой волны, периферического сопротивления), к изменению капилляроскопической картины. Поражение сосудов почек характеризуется не только протеинурией и наличием форменных элементов крови, в моче. Более тонкими индикаторами начинающейся нефропатии являются методы определения фильтрационной способности почек по эндогенному креатинину, почечного плазмотока и канальцевой секреции, радионуклидная ренография, сканирование почек, которые проводятся в специализированных стационарах. Не столь ранним тестом нефропатии, но доступным и более показательным, чем протеинурия в утренней моче, является определение суточной протеинурии. Для распознавания ранних поражений сосудов глаз, кроме обязательного исследования глазного дна при расширенном зрачке, с успехом используется метод биомикроскопии конъюнктивы со щелевой лампой. С его помощью сосудистые поражения выявляются чаще по сравнению с обычным офтальмоскопическим осмотром. Уточнению диагноза способствуют специальные методы исследования, осуществляемые в клиниках: ретинофотофлюоресцентная ангиография, кампиметрия, кампиграфия. С целью своевременности диагностики каждый больной диабетом должен быть обследован перечисленными методами, доступными в амбулаторных условиях, не менее 1 раза в год и при возникновении соответствующих жалоб.

Лечение Основным условием успешного-лечения диабетических ангиопатий является оптимальная компенсация сахарного диабета, а также нормализация нарушенного метаболизма углеводов, жиров, белков. Это достигается назначением индивидуальной физиологической диеты с ограничением легкоусвояемых углеводов и животных жиров, а также адекватной терапии инсулином и его аналогами. Для улучшения кровообращения в нижних конечностях применяют комплекс тех же консервативных мероприятий, что и при других облитерирующих заболеваниях. Наличие сухой гангрены не является противопоказанием к проведению консервативной терапии, которая нередко ведет к мумификации ограниченных некротических участков и их самоотторжению. На ранних стадиях заболевания хорошие результаты дает поясничная симпатэктомия. При диабетических макроангиопатиях выполнимы реконструктивные операции на сосудах, позволяющие не только восстановить магистральный кровоток, но и улучшить кровообращение в микроциркуляторном русле. В случае необходимости операция может быть завершена иссечением некротизированных тканей. Распространение некротического процесса с пальцев на стопу, развитие влажной гангрены, нарастание симптомов общей интоксикации являются показаниями к ампутации конечности. При этом уровень ампутации зависит от степени поражения магистральных артерий и состояния коллатерального кровообращения.
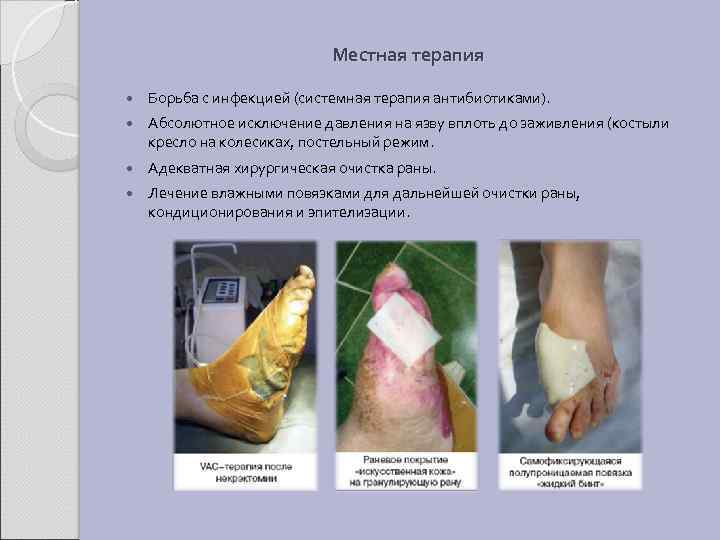
Местная терапия Борьба с инфекцией (системная терапия антибиотиками). Абсолютное исключение давления на язву вплоть до заживления (костыли кресло на колесиках, постельный режим. Адекватная хирургическая очистка раны. Лечение влажными повязками для дальнейшей очистки раны, кондиционирования и эпителизации.
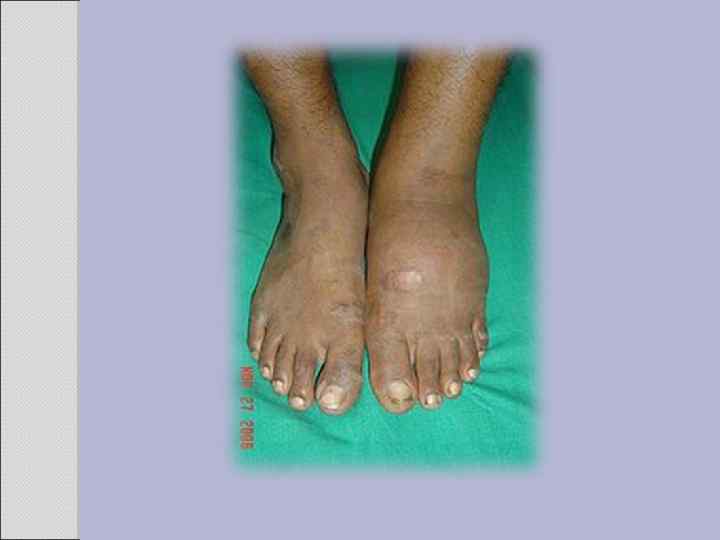
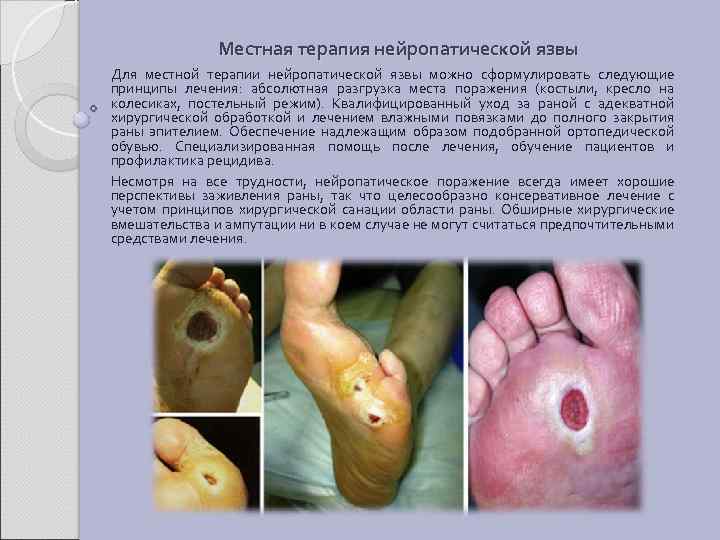
Местная терапия нейропатической язвы Для местной терапии нейропатической язвы можно сформулировать следующие принципы лечения: абсолютная разгрузка места поражения (костыли, кресло на колесиках, постельный режим). Квалифицированный уход за раной с адекватной хирургической обработкой и лечением влажными повязками до полного закрытия раны эпителием. Обеспечение надлежащим образом подобранной ортопедической обувью. Специализированная помощь после лечения, обучение пациентов и профилактика рецидива. Несмотря на все трудности, нейропатическое поражение всегда имеет хорошие перспективы заживления раны, так что целесообразно консервативное лечение с учетом принципов хирургической санации области раны. Обширные хирургические вмешательства и ампутации ни в коем случае не могут считаться предпочтительными средствами лечения.
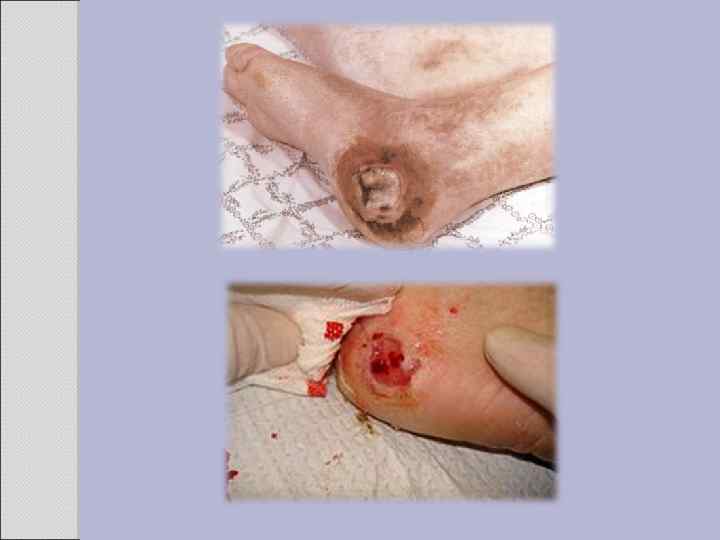
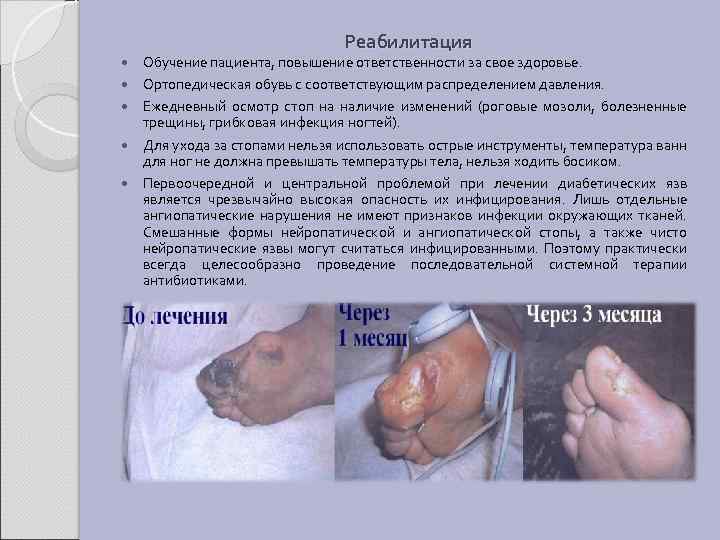
Реабилитация Обучение пациента, повышение ответственности за свое здоровье. Ортопедическая обувь с соответствующим распределением давления. Ежедневный осмотр стоп на наличие изменений (роговые мозоли, болезненные трещины, грибковая инфекция ногтей). Для ухода за стопами нельзя использовать острые инструменты, температура ванн для ног не должна превышать температуры тела, нельзя ходить босиком. Первоочередной и центральной проблемой при лечении диабетических язв является чрезвычайно высокая опасность их инфицирования. Лишь отдельные ангиопатические нарушения не имеют признаков инфекции окружающих тканей. Смешанные формы нейропатической и ангиопатической стопы, а также чисто нейропатические язвы могут считаться инфицированными. Поэтому практически всегда целесообразно проведение последовательной системной терапии антибиотиками.

2. 3 ОБЛИТЕРИРУЮЩИЙ ЭНДАРТЕРИИТ Облитерирующий эндартериит (тромбангиит) представляет собой хроническое системное нейродистрофическое заболевание, сопровождающееся окклюзией преимущественно дистальных отделов конечностей, длительно протекающее с чередующимися периодами ремиссий и обострений. Этиология Сложное заболевание, природа которого до сих пор полностью не раскрыта. Существуют различные теории: аллергическая, нервная, эндокринная, гормональная. Аллергическая теория объясняет облитерацию и тромбоз сосудов аутоиммунными реакциями связанными с сенсибилизацией стенки вследствие охлаждения, травмы, воздействия химических и лекарственных веществ. Это предположение подтверждает наличие в крови больных высокого титра антисосудистых антител. Неврогенная теория основывается на том, что были выявлены дегенеративные воспалительные изменения в симпатических нервах и ганглиях, что являлось причиной длительного спазма сосудов. Предложенные операции на вегетативной нервной системе имеют несомненный терапевтический эффект. Эндокринная теория: роль эндокринных факторов, в частности, гиперфункция надпочечников, впервые была отмечена в 1911 году В. А. Оппелем (увеличение в крови больных содержание норадреналина вследствие гиперфункции мозгового слоя надпочечников). В остром периоде заболевания повышается содержание 17 - кетостероидов в моче. В период же ремиссии или в далеко зашедшей стадии содержание 17 - кетостероидов нормальное или даже снижено - фаза угнетения надпочечников. Считается, что основной причиной развития такого заболевания, как облитерирующий эндартериит, является курение, а точнее - индивидуальная повышенная чувствительность стенки сосудов к никотину. Облитерирующий эндартериит носит аутоиммунный характер, то есть его развитие провоцируют собственные антитела, вырабатываемые организмом. Также важным этиологическим фактором является переохлаждение, особенно связанное с повышенной влажностью климата (работа и проживание в неблагоприятных климатических условиях), эмоционально-психический фактор (стрессовые состояния, вызывающие спазм сосудов), злоупотребление алкоголем и пищей, богатой животными жирами.

Патогенез Данное заболевание проявляется пролиферативными изменениями всех слоев стенок артерий с признаками неспецифического воспаления и сопровождается инфильтрацией сосудов плазматическими и лимфоцитарными клетками. характерны разрастания интимы и последующий тромбоз. Патогенетическая цепь облитерирующего эндартериита представляется следующим образом: • воспаление всех слоев стенки сосуда (панартериит) с преимущественным поражением интимы на фоне эндоваскулита; • разрастание (пролиферация) всех слоев сосуда, в большей степени интимы на фоне эндоваскулита; • деформация и распад эластического каркаса стенки артерии с изъязвлением и образованием пристеночного тромба; • облитерация артерии, развитие хронической артериальной непроходимости.

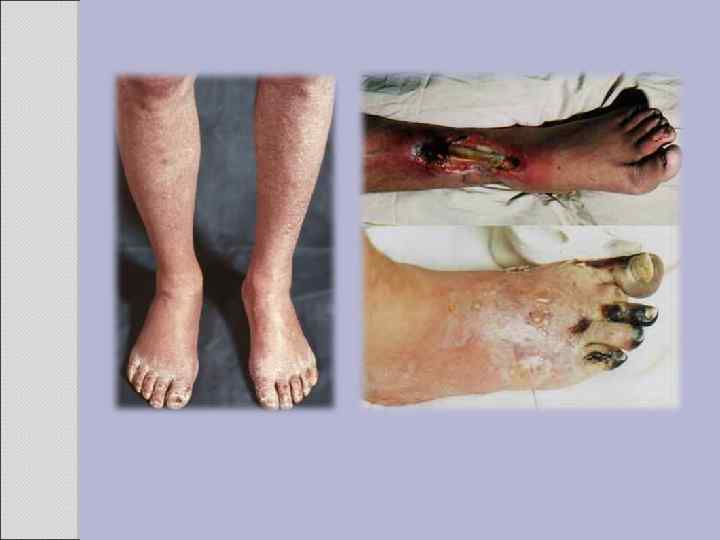
Клиника Облитерирующий эндартериит обычно развивается постепенно, в течение ряда лет. В молодом возрасте он протекает злокачественно. Чаще страдают мужчины, и поражается одна конечность. В начале заболевания длительное время пациенты жалуются на боли, зябкость в ноге, утомляемость при ходьбе. В дальнейшем появляются жгучие боли в стопе, судороги в икроножных мышцах. Обычно боли возникают при ходьбе, из-за которых приходиться останавливаться – симптом перемежающейся хромоты. На поздних стадиях заболевания больные не могут ходить и принимают вынужденное положение, опуская ногу с кровати. Постепенно развиваются трофические изменения на конечностях: бледность, реже синюшность кожных покровов. Кожа становится сухой, участки ороговения чередуются с истончением ее. Подкожные вены становятся спавшимися ( «симптом канавки» ), что свидетельствует о недостаточности коллатерального кровообращения. Волосы на ноге выпадают, ногти становятся тусклыми, утолщенными, ломкими, иногда отторгаются. По мере прогрессирования заболевания мышцы пораженной конечности атрофируются, стопа становится темно-фиолетовой с явлениями некроза. На пальцах образуются язвы, не имеющие склонности к заживлению. В этот период боли становятся мучительными, пациенты лишаются сил, теряют аппетит. Отмечаются симптомы ишемии сердца, мозга, кишечника, нарушается функция почек. Нередко больные умирают от тромбоэмболических осложнений или от интоксикации.

Классификация хронической ишемии нижних конечностей основана на выраженности болевого синдрома: стадия I - боль в икроножных мышцах появляется при спокойной ходьбе на дистанцию 1 км; стадия IIА - пациент до появления болей может пройти более 200 м; стадия IIБ - пациент до появления болей может пройти менее 200 м обычным шагом; стадия III - боли возникают в покое и при ходьбе до 25 м; стадия IV - появляются язвенно-некротические изменения нижних конечностей. Течение облитерирующего эндартериита обычно длительное, на протяжении нескольких лет. Оно характеризуется обострениями и ремиссиями. Обострения чаще наблюдаются в осенний и весенний периоды времени. Выделяют две основные клинические формы течения заболевания: • ограниченную, при которой, как правило, поражаются артерии одной или обеих нижних конечностей. Эта форма протекает доброкачественно, развивающиеся изменения прогрессируют медленно. • генерализованную, характеризующуюся поражением не только сосудов конечностей, но и висцеральных сосудов брюшной аорты, ветвей дуги аорты, коронарных и церебральных артерий.

Диагностика Симптомы, характерные для облитерирующего эндартериита: симптом Бока: гипертромбоцитоз - 500 - 700 тыс. в 1 мм 3 и более (он вызван гиперадреналинемией); неврологический синдром: при облитерирующем эндартериите наблюдаются очень резкие и плохо поддающиеся лечению боли пораженной конечности (неврологический синдром в отличие от ишемических болей появляется в покое, боли захватывают всю стопу, голень и даже бедро, при ишемических болях они захватывают только дистальные отделы стопы); симптом Панченко - больной эндартериитом в положении сидя закидывает больную ногу да здоровую так, чтобы подколенная ямка больной ноги находилась на колене здоровой. В таком положении ему предлагают посидеть 3 -5 минут, при этом появляется «побледнение» стопы больной ноги, чувство онемения и ползания «мурашек» в стопе и пальцах, боль в икроножной мышце. термометрическая проба: температура кожи измеряется на симметричных участках обеих стоп и в паховых областях; термометрия производится в покое и после физической нагрузки; в норме нижняя граница температуры кожи стоп 27 -29 С°; у больных с облитерирующим эндартериитом кожная температура после физической нагрузки или не меняется, или понижается на 0, 5 -2 С°; у здоровых людей и при других сосудистых заболеваниях она, как правило, повышается. Также с целью диагностики облитерирующего эндартериита (помимо клинических признаков и специальных проб) применяют реовазографию (графическая регистрация пульсовых колебаний артериальной стенки; реовазография позволяет судить о степени артериальной недостаточности, а также о характере изменения тонуса артерий. ), артериальную осциллографию, допплерографию (позволяет определить локализацию сужений, степень проходимости артерий и определить локализацию артериовенозных соустий); аортоартериографию, артериальную ангиографию с цифровой обработкой изображения (позволяет судить о степени и локализации сужения артерий, развития коллатералей) и др.

Лечение Консервативное лечение заключается в применении спазмолитических и соудорасширящих средств (папаверина гидрохлорид, дротаверин, бенциклан, пентоксифиллин, никотиновая кислота), ганглиоблокаторов, антиагрегантов (например, дипиридамол, ацетилсалициловая кислота и др. ), витаминов группы В, витамина Е, аскорбиновой кислоты, антигистаминных средства. При III и IV стадиях ишемии конечности применяется ПГЕ 1 (алпростан или вазапростан), дающий шанс избежать ампутации. Инфузия алпростадила ведет к усилению кровотока через расслабление тонуса артериол и сфинктеров прекапилляров, улучшению микроциркуляции за счёт повышенной гибкости эритроцитов, торможению агрегации тромбоцитов и активации нейтрофилов, растворению кровяных сгустков (усиление фибринолитической активности), улучшению доставки и утилизации кислорода и глюкозы к ишемизированной ткани. Препарат применяется внутриартериально или в/в по 1– 2 ампуле в сутки; продолжительность курса 3– 4 недели. Целесообразно применение физиотерапевтических и бальнеологических процедуры (УВЧ-терапия, токи Бернара, электрофорез и др. , родоновые, сероводородные ванны и др. ), гипербарической оксигенации, санаторнокурортного лечения.

Показания к операции Боли в покое и язвенно-некротическая стадия ишемии нижних конечностей, а также выраженная перемежающаяся хромота при IIБ степени. Реконструктивные операции на сосудах (например, шунтирование) при облитерирующем эндартериите применяют относительно редко. Чаще выполняют поясничную симпатэктомию, иногда регионарную периартериальную симпатэктомию. В тех случаях, когда в патологический процесс вовлекаются сосуды верхних конечностей, производят грудную симпатэктомию (Т 2 -T 4), реже стеллэктомию (C 7). При развитии гангрены показана ампутация меньшего или большего сегмента конечности. Объем оперативного вмешательства должен быть строго индивидуализирован и выполняться с учетом кровоснабжения конечности. При изолированных некрозах пальцев с четкой демаркационной линией выполняют экзартикуляцию фаланг или некрэктомию. При более распространенных поражениях производят ампутации пальцев, трансметатарзальные ампутации и ампутацию стопы в поперечном предплюсневом сочленении (сочленение Шопара). Иногда возникают показания к ампутации стопы на уровне предплюсневых суставов. Развитие влажной гангрены стопы, сопровождающейся отеком, лимфангоитом и лимфаденитом, является показанием к более высокой ампутации. Стремление хирургов выполнить во что бы то ни стало в этих условиях ампутацию на уровне голени порой является неоправданным из-за возможности развития некроза мягких тканей культи. Исходя из этого, в ряде случаев возникает необходимость в проведении ампутации бедра.

Прогноз Во многом зависит от профилактической помощи, оказываемой больному. Все больные с облитерирующим эндартериитом должны находиться под диспансерным наблюдением. Контрольные осмотры необходимо проводить через каждые 3 - 4 месяца. Существенное влияние на течение заболевания оказывает назначение курсов профилактического лечения, которые следует проводить не реже 2 раз в год. Это позволяет добиться длительной ремиссии заболевания и сохранить конечность в функционально удовлетворительном состоянии.
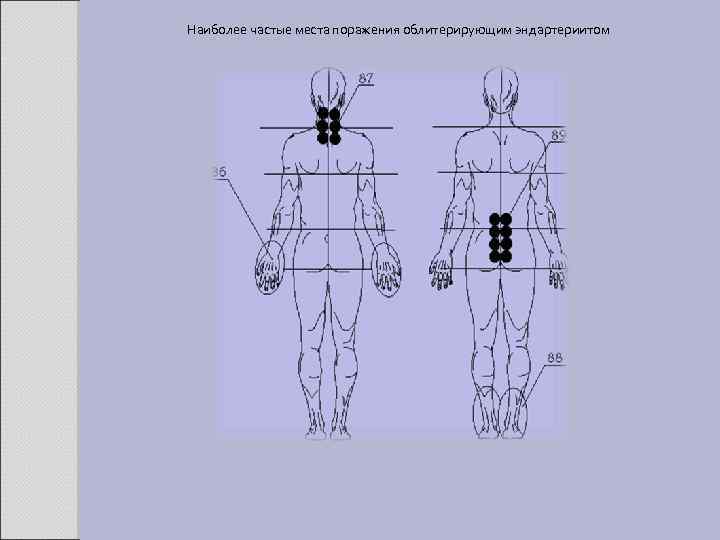
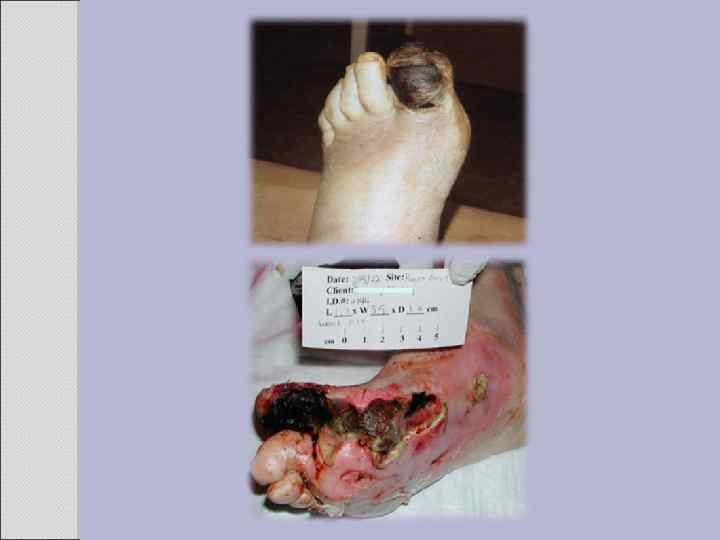
Наиболее частые места поражения облитерирующим эндартериитом
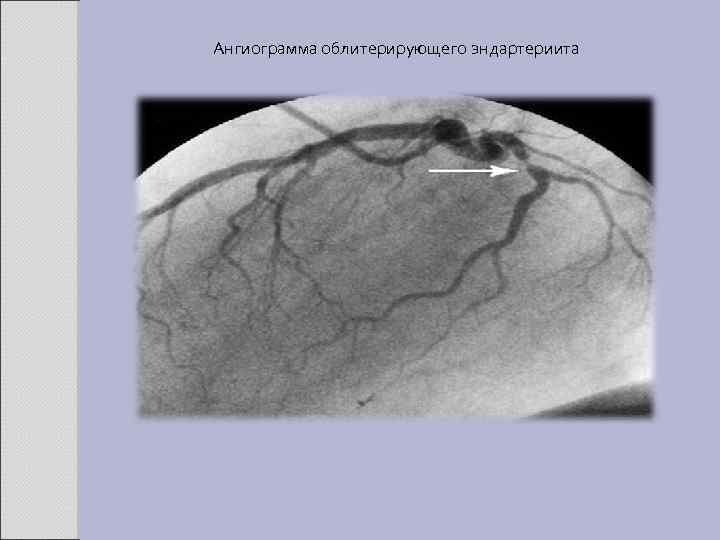
Ангиограмма облитерирующего эндартериита

2. 4 НЕСПЕЦИФИЧЕСКИЙ АОРТОАРТЕРИИТ Неспецифический аортоартериит (синоним: артериит молодых женщин, болезнь отсутствия пульса, синдром Такаясу, облитерирующий брахиоцефальный артериит, первичный артериит дуги аорты, синдром дуги аорты) — заболевание неизвестной этиологии, характеризующееся неспецифическим продуктивным воспалением стенок аорты, ее ветвей с облитерацией их устий, а также крупных артерий мышечного типа; клинически проявляется снижением давления, ослаблением пульса и уменьшением кровотока в стенозированных артериях чаще верхней половины туловища и головы. Патологический процесс более всего выражен в дуге аорты и отходящих от нее сосудах, но он имеет системный характер и может охватывать нисходящую часть аорты и отходящие от нее крупные артерии Заболеваемость варьирует от 1, 2 до 6, 3 случая на 1000 населения в год. Преобладающий пол женский (15: 1). Возникает в молодом возрасте (от 10 до 30 лет), заболевание чаще встречается в Азии, Южной Америке, реже - в Европе и Северной Америке. Патогенез Н. а. изучен недостаточно, но есть основания предполагать иммунопатологическую природу болезни. В пользу такой гипотезы свидетельствуют нередкое наличие в анализе у больных Н. а. сывороточной болезни, крапивницы, полиартрита, а также развитие заболевания на фоне состояний или после воздействий, изменяющих иммунный статус (например, беременность, длительная инсоляция); роль аутоиммунных процессов подтверждается частым обнаружением в сыворотке крови больных антиаортальных антител в высоких титрах. Полагают, что ткани артериальной стенки приобретают антигенные свойства в связи с повреждением их инфекционным процессом. Морфологически выявляется облитерирующий артериит с поражением всех слоев артериальной стенки (панартериит), преимущественно в устьях сосудов, отходящих от аорты. Определяются признаки воспаления с преобладанием пролиферативно-воспалительных изменений. Воспаление в одном участке стенки сосуда нередко сочетается со склеротическими изменениями в другом. Поражение интимы может осложняться распространенным пристеночным, нередко обтурационным тромбозом.
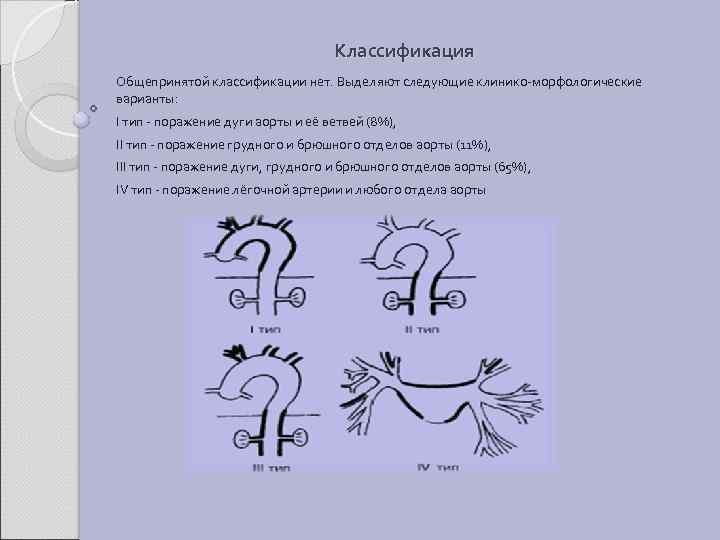
Классификация Общепринятой классификации нет. Выделяют следующие клинико-морфологические варианты: I тип - поражение дуги аорты и её ветвей (8%), II тип - поражение грудного и брюшного отделов аорты (11%), III тип - поражение дуги, грудного и брюшного отделов аорты (65%), IV тип - поражение лёгочной артерии и любого отдела аорты

Признаки Изменение сосудистой стенки при неспецифическом аортоартериите происходит стадийно: повреждение эндотелия и локальное тромбообразование провоцируют отложение ЦИК и появление AT к фосфолипидам. Это оказывает ингибирующее влияние на естественные антикоагулянтные системы и ведёт к учащению тромбо-тических осложнений. В гистологическом отношении неспецифический аортоартериит представляет собой панартериит с воспалительной инфильтрацией одноядерными и иногда гигантскими клетками. В стенках сосудов обнаруживают иммунные депозиты. Выражены пролиферация клеток внутренней оболочки артерий, фиброзирование, рубцевание и васкуляризация срединной оболочки, а также дегенерация и разрыв эластической мембраны. Исход процесса - склерозирование сосудов. Часто поражаются vasa vasorum. На фоне воспаления в стенках сосудов нередко выявляют атеросклеротические изменения на различных стадиях.

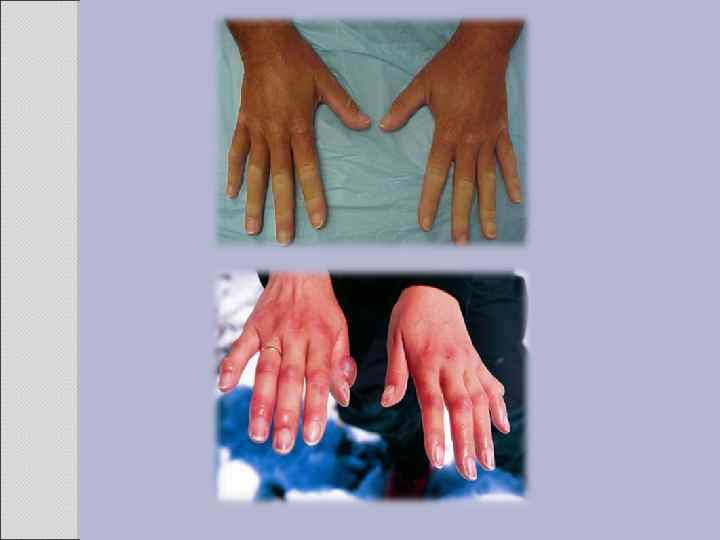
Клиника В дебюте заболевания часто в течение длительного времени преобладает лихорадка или увеличение СОЭ. Иногда наблюдают похудание, слабость, сонливость. Поражение органа зрения. Офтальмологические расстройства отмечают у 60% больных. Они проявляются сужением полей зрения, быстрой утомляемостью глаз, постепенным снижением остроты зрения, диплопией. Иногда возникает внезапная потеря зрения на один глаз в результате острой окклюзии центральной артерии сетчатки с последующей атрофией диска зрительного нерва. Исследование сосудов глазного дна выявляет аневризмы сосудов сетчатки, кровоизлияния, редко - отслойку сетчатки. Синдром дуги аорты. Термин "синдром дуги аорты" объединяет симптомы, вызванные поражением артерий, устья которых расположены в дуге аорты. - Отсутствие пульса на лучевых артериях. - Эпизоды ишемии мозга или инсульт. - Офтальмологические проявления. Синдром недостаточности кровоснабжения лица и шеи наблюдают очень редко, однако описаны трофические расстройства в виде гангрены кончика носа и ушей, прободения носовой перегородки, атрофии лицевых мышц. Поражение сердечно-сосудистой системы Венечные артерии поражаются редко, однако развивающиеся при этом ишемический синдром и инфаркт миокарда значительно ухудшают прогноз. Чаще патология сердца связана с поражением восходящей части аорты, сопровождающимся уплотнением и дилатацией аорты, с последующим формированием недостаточности клапана аорты или аневризмы её стенки. Развитие сердечной недостаточности происходит на фоне лёгочной или артериальной гипертензии, недостаточности аортального клапана. Синдром артериальной гипертензии имеет реноваскулярный генез вследствие вовлечения в процесс почечных артерий. Повреждение сосудов проявляется симптомами прогрессирующей ишемии в органах в результате стенотических или окклюзионных изменений сосудов. Наиболее часто встречают синдром "перемежающейся хромоты" верхних конечностей, сопряжённый со слабостью, усталостью, болями (преимущественно односторонними) в проксимальных отделах конечностей, усиливающимися при физической нагрузке. Однако даже при тяжёлой окклюзии подключичных артерий выраженную ишемию конечностей с гангреной не наблюдают благодаря развитию коллатералей.

На ангиограмме дуги аорты видна тотальная окклюзия (закупорка) левых и правых подключичных и общих сонных артерий на их протяжении.

Физикальные данные: отсутствие пульсации (или её ослабление) ниже места окклюзии артерии, систолический шум над поражёнными сосудами (над подключичной артерией, брюшным отделом аорты). При поражении подключичной артерии можно выявить разницу АД на руках. Поражение почек. Следствие стеноза почечной артерии (чаще поражается левая почечная артерия). Возможно развитие гломерулонефрита, тромбоза почечных артерий. Очень редко наблюдают амилоидоз почек. Поражение лёгких. Лёгочная гипертензия возникает при неспецифическом аортоартериите IV типа, обычно в сочетании с какими-либо из перечисленных выше симптомов, реже - изолированно. Суставной синдром. Частое проявление - артралгии, более редкое - полиартрит, напоминающий ревматоидный. Поражение нервной системы. Неврологические расстройства возникают на фоне поражения левой (реже правой) общей сонной артерии, позвоночных артерий. Изредка у больных наблюдают обморочные состояния. Степень тяжести дисциркуляторной энцефалопатии коррелирует со степенью стеноза левой сонной артерии; при двустороннем сужении ишемия выражена максимально и может осложняться инсультами. При поражении позвоночных артерий характерны нарушения памяти, внимания и работоспособности, усиливающиеся по мере нарастания степени ишемии мозга.

Инструментальные методы обследования Аортография и селективная ангиография поражённых сосудов - наиболее информативные методы диагностики. Выявляют участки стеноза и постстенотического расширения, мешотчатые аневризмы, неполные и полные окклюзии ветвей дуги аорты, различные по локализации и протяжённости. Для наглядной визуализации артериальных стенозов применяют ультразвуковое сканирование сосудов. Диагностические критерии Американской ревматологической ассоциации • Возраст моложе 40 лет. • "Перемежающаяся хромота" верхних конечностей - быстрое развитие усталости и ощущение дискомфорта при работе руками. • Ослабление пульса на лучевой артерии, ослабление пульсации на одной или обеих плечевых артериях. • Разница систолического АД на правой и левой плечевых артериях более 10 мм рт. ст. • Систолический шум над подключичными артериями или брюшной аортой. • Ангиографические изменения: сужение или окклюзия аорты и/или её ветвей, не связанное с атеросклерозом, фибромускулярной дисплазией или другими причинами. Изменения обычно локальные или сегментарные. Диагноз считают достоверным при наличии 3 критериев и более. Чувствительность 90, 5%, специфичность 97, 8%.

Лечение Обычно назначают преднизолон по 40 -60 мг/сут до достижения клинического эффекта (1 -3 мес), затем постепенно снижают дозу до поддерживающей (5 -10 мг/сут). В большинстве случаев терапия преднизолоном позволяет добиться ремиссии. Если ремиссия не достигнута, добавляют метотрексат в средней дозе 15 мг/нед. В случае неэффективности сочетанной терапии преднизолоном и метотрексатом (как и в случае наличия противопоказаний для назначения глюкокортикоидов или развития серьёзных побочных эффектов при их применении) назначают циклофосфамид в дозе 2 мг/кг/сут. Иммуно-супрессивная терапия отчётливо снижает выраженность симптомов неспецифического аортоартериита. Однако убедительных результатов о влиянии иммуносупрессивной терапии на выживаемость больных не получено. Антигипертензивное лечение - обязательный компонент лечения больных с реноваскулярной артериальной гипертензией, поскольку последняя является неблагоприятным прогностическим фактором при неспецифическом аортоартериите. Необходимо помнить, что при сочетании этой патологии со стенозом почечных артерий ингибиторы АПФ противопоказаны! Другие средства Для профилактики артериального тромбоза некоторые исследователи предлагают назначать антикоагулянты и антиагреганты, однако на сегодняшний день недостаточно наблюдений, свидетельствующих о целесообразности их применения. Хирургические вмешательства выполняют только после купирования активного воспалительного процесса. Показания к операции зависят от протяжённости поражения (предпочтителен сегментарный характер) и проходимости периферического сосудистого русла. Эндартерэктомию выполняют при изолированных сегментарных окклюзиях магистральных артерий, отходящих непосредственно от аорты. Чрескожная ангиопластика показана при единичных стенотических изменениях почечных сосудов, при множественных стенозах она не эффективна. Обходное шунтирование с использованием синтетических сосудистых протезов показано при критических окклюзиях на значительном протяжении и множественных поражениях. Существуют немногочисленные сообщения об успешной нефрэктомии с последующей трансплантацией почек при стенозе почечных артерий с симптоматической артериальной гипертензией на фоне неспецифического аортоартериита.

Прогноз Течение в большинстве случаев длительное, многолетнее. Быстропрогрессирующие формы неспецифического аортоартериита наблюдаются чаще в молодом возрасте (до 20 лет). Развитие осложнений при неспецифическом аортоартериите (артериальной гипертензии, инсульта, ретинопатии, сердечной недостаточности, амилоидоза) существенно уменьшает продолжительность жизни.

3. Заболевания венозной системы

3. 1 ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ Варикозная болезнь нижних конечностей (варикозная болезнь) — расширение поверхностных вен нижних конечностей, сопровождающееся несостоятельностью клапанов и нарушением кровотока. Термин «варикоз» происходит от лат. varix, род. п. varicis — «вздутие» . Оно характеризуется прогрессирующим течением, вызывающее необратимые изменения в поверхностных, коммуникантных и глубоких венах нижних конечностей. Классификация Венозная недостаточность в свою очередь может быть острой (тромбоз глубоких вен) или хронической (варикозная болезнь, ПТФБ, ангиодисплазии, конституциональная флебопатия), но в любом случае характеризуется общими симптомами нарушения регионарного венозного кровообращения: венозным полнокровием (боли, отек, чувство тяжести, распирания конечности) и трофическими расстройствами (от потемнения кожи до гибели органа - венозная гангрена конечности, или развития трофической язвы). В случае острой венозной недостаточности все симптомы развиваются быстро и имеют яркие проявления (сильные боли, выраженный отек, синюшность конечности, появление участков некроза), т. к. организм не успевает включить компенсаторные возможности или их оказывается недостаточно. При хронической венозной недостаточности симптомы развиваются постепенно, т. к. на начальных стадиях организм предпринимает попытки исправить, возникшие нарушения, но в течение определенного срока компенсаторные возможности истощаются.

I. По происхождению варикозов: а) первичный; б) вторичный (тромбоз глубокой системы вен нижних конечностей). II. Степени варикоза: 1 -я — варикозные вены спадаются в горизонтальном положении; 2 -я — вены спадаются при поднятии нижних конечностей на 30°; 3 -я — вены спадаются при поднятии конечности на 45°. III. Стадии: 1 — компенсированная; 2 — субкомпенсированная; 3 — декомпенсированная. IV. По характеру расширения вен: цилиндрические, змеевидные, мешотчатые, смешанные V. Форма расширения вен: 1 — магистральная (60%); 2 — диффузная (40%).

Международная классификация хронических заболеваний вен нижних конечностей: система CEAP (Clinical Etiology Anatomy Pathology) Предложена экспертами международной согласительной группы в 1994 году. 1. Клиническая классификация. Стадия 0 - отсутствие симптомов болезни при осмотре и пальпации. Отсутствие видимых изменений нижних конечностей при осмотре и пальпации. При этом могут быть признаки венозной недостаточности (тяжесть в нижних конечностях, судороги икроножных мышц, синдром тяжелых ног). При ультразвуковом ангиосканировании обнаруживаются признаки клапанной недостаточности без расширения и деформации вен.
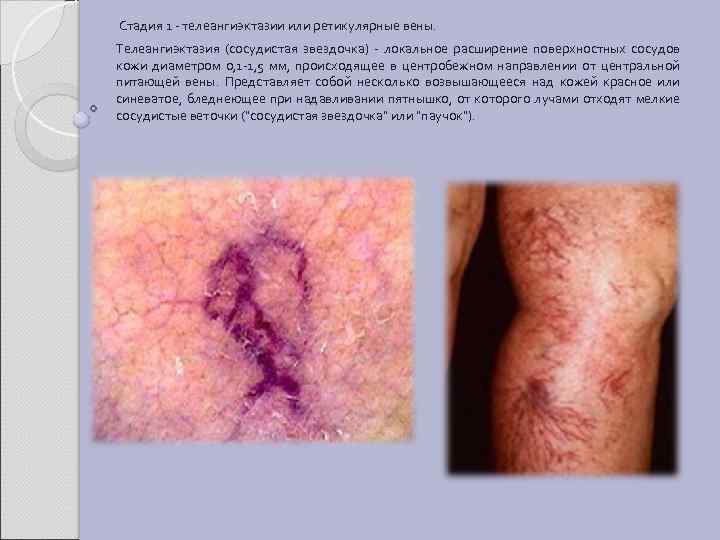
Стадия 1 - телеангиэктазии или ретикулярные вены. Телеангиэктазия (сосудистая звездочка) - локальное расширение поверхностных сосудов кожи диаметром 0, 1 -1, 5 мм, происходящее в центробежном направлении от центральной питающей вены. Представляет собой несколько возвышающееся над кожей красное или синеватое, бледнеющее при надавливании пятнышко, от которого лучами отходят мелкие сосудистые веточки ("сосудистая звездочка" или "паучок").
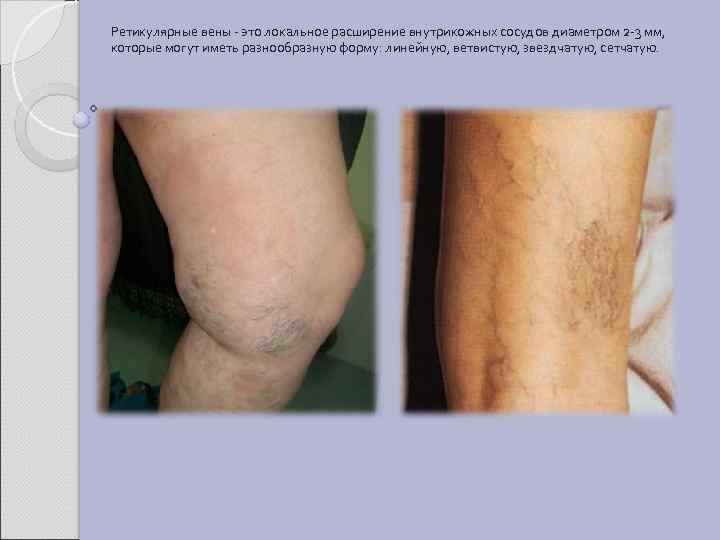
Ретикулярные вены - это локальное расширение внутрикожных сосудов диаметром 2 -3 мм, которые могут иметь разнообразную форму: линейную, ветвистую, звездчатую, сетчатую.
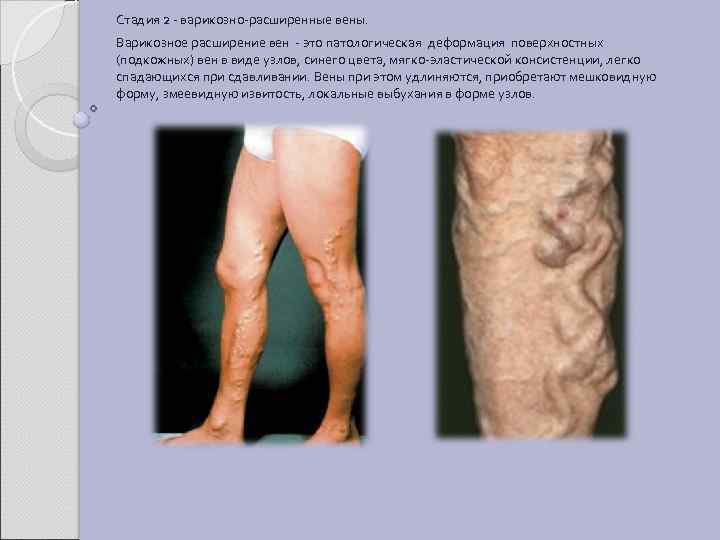
Стадия 2 - варикозно-расширенные вены. Варикозное расширение вен - это патологическая деформация поверхностных (подкожных) вен в виде узлов, синего цвета, мягко-эластической консистенции, легко спадающихся при сдавливании. Вены при этом удлиняются, приобретают мешковидную форму, змеевидную извитость, локальные выбухания в форме узлов.
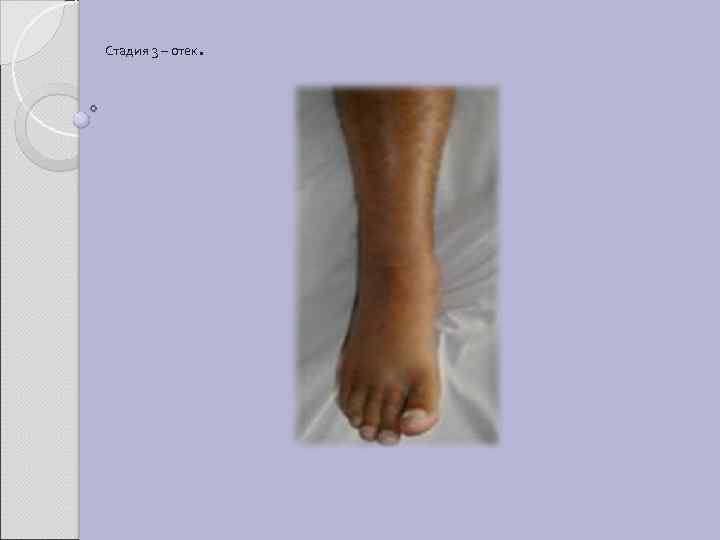
Стадия 3 – отек .
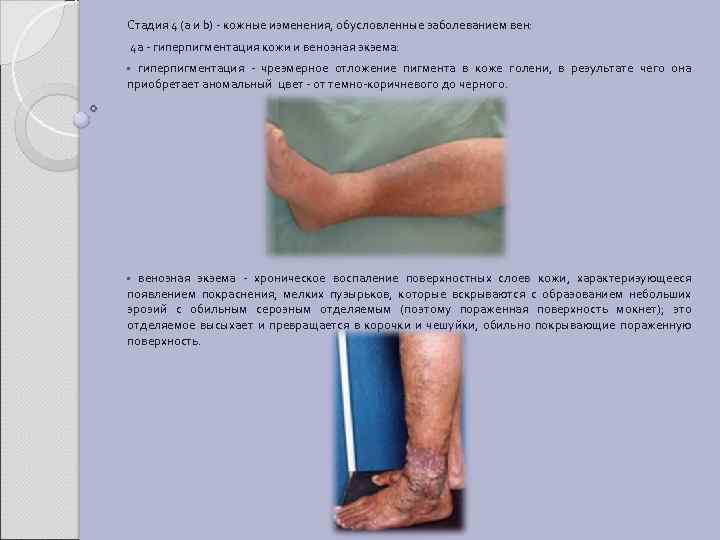
Стадия 4 (а и b) - кожные изменения, обусловленные заболеванием вен: 4 а - гиперпигментация кожи и венозная экзема: • гиперпигментация - чрезмерное отложение пигмента в коже голени, в результате чего она приобретает аномальный цвет - от темно-коричневого до черного. • венозная экзема - хроническое воспаление поверхностных слоев кожи, характеризующееся появлением покраснения, мелких пузырьков, которые вскрываются с образованием небольших эрозий с обильным серозным отделяемым (поэтому пораженная поверхность мокнет); это отделяемое высыхает и превращается в корочки и чешуйки, обильно покрывающие пораженную поверхность.
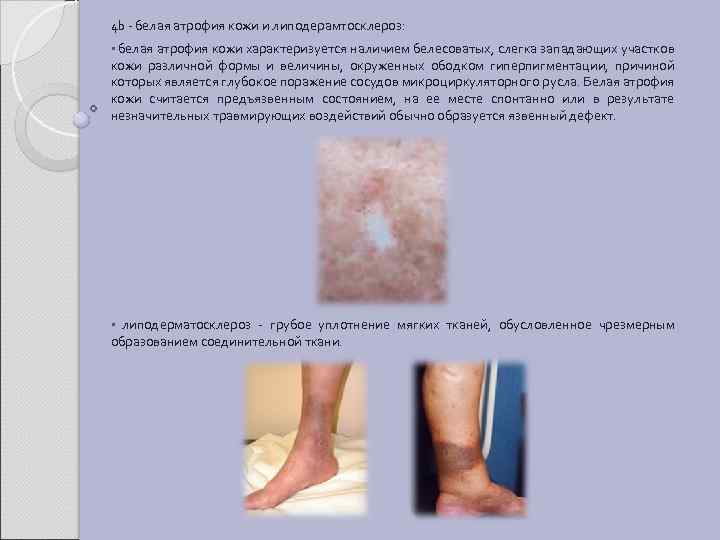
4 b - белая атрофия кожи и липодерамтосклероз: • белая атрофия кожи характеризуется наличием белесоватых, слегка западающих участков кожи различной формы и величины, окруженных ободком гиперпигментации, причиной которых является глубокое поражение сосудов микроциркуляторного русла. Белая атрофия кожи считается предъязвенным состоянием, на ее месте спонтанно или в результате незначительных травмирующих воздействий обычно образуется язвенный дефект. • липодерматосклероз - грубое уплотнение мягких тканей, обусловленное чрезмерным образованием соединительной ткани.
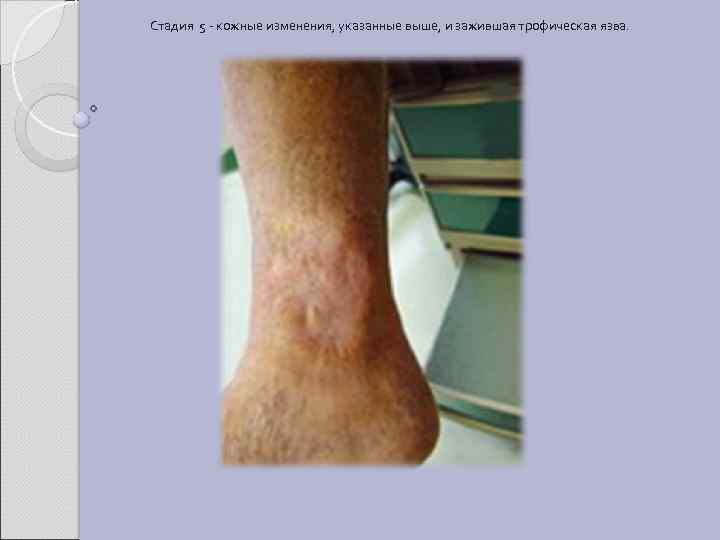
Стадия 5 - кожные изменения, указанные выше, и зажившая трофическая язва.
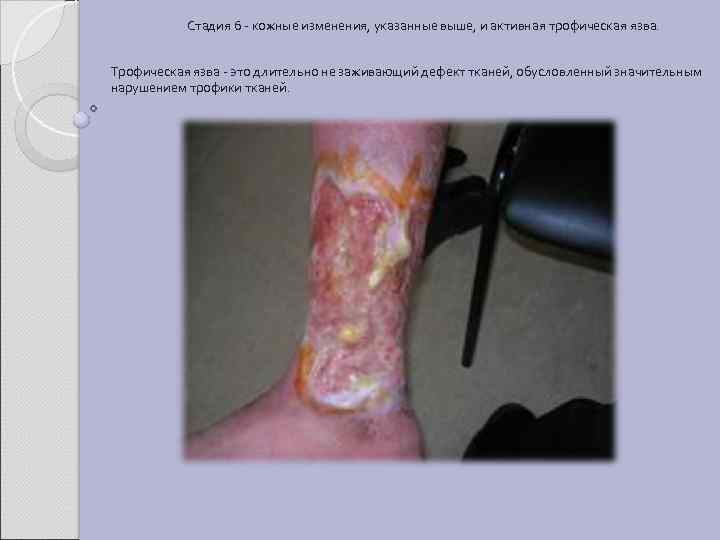
Стадия 6 - кожные изменения, указанные выше, и активная трофическая язва. Трофическая язва - это длительно не заживающий дефект тканей, обусловленный значительным нарушением трофики тканей.

2. Этиологическая классификация (Etiology) Врожденное заболевание (ЕС). Первичное заболевание с неизвестной причиной (ЕР). Вторичное заболевание с известной причиной (ES): постромботические, посттравматические и пр. 3. Анатомическая классификация (Anatomy) 4. Патофизиологическая классификация (Pathology)

Этиология Механическая теория (длительное стояние на ногах, хронические заболевания, кашель и др. приводят к застою венозной крови в нижних конечностях). Часто хирурги, продавцы, грузчики. Теория клапанной недостаточности (врождённая недостаточность клапанного аппарата). Нейроэндокринная теория (ослабление тонуса венозной стенки вследствие гормональной перестройки при беременности, половом созревании, менопаузе). Большая роль принадлежит артерио-венозным шунтам, которые при различных заболеваниях открываясь, ведут к переполнению венозной системы и вторичной недостаточности клапанов. Наследственная предрасположенность (слабость соединительной ткани всего организма и, в частности, венозной стенки, её клапанов). Основными причинами нарушения венозного оттока (венозной недостаточности) являются: снижение пропускной способности венозного русла, нарушение механизмов венозного оттока в вертикальном положении, переполнение венозного русла артериальной кровью и недостаточность сердечной деятельности. Снижение пропускной способности венозного русла лежит в основе венозной недостаточности при тромбозе глубоких вен, а также при сдавливании вены извне объемными новообразованиями (опухоли забрюшинного пространства, брюшной полости и малого таза), хирургическими лигатурами и пр. В подобных случаях причина имеет чисто механистический характер и в некоторых случаях может быть устранена хирургически, однако чаще показана консервативная терапия (глубокий тромбоз).

Нарушение механизмов венозного оттока подразумевает как функциональные нарушения, так и органические изменения. Снижение венозного тонуса (функциональное расстройство) - одна из принципиальных составляющих всех форм хронической венозной недостаточности, которая требует консервативного лечения (конституциональная или профессиональная флебопатия). Поражение клапанного аппарата, который обеспечивает однонаправленные ток крови по направлению к сердцу, является второй причиной хронического нарушения регионарного венозного кровотока. В случае варикозной болезни наблюдается несостоятельность клапанов подкожных вен, клапанов в области впадения подкожных вен в глубокие и клапанов перфорантных вен, что приводит к патологическому перераспределению объема крови и ее накоплению в системе поверхностных вен, которые по причине природной неприспособленности с подобными нагрузками не справляются. Такое состояние требует обязательной хирургической коррекции (удаления несостоятельных вен, чтобы обеспечить преимущественных кровоток по непораженным). После перенесенного глубокого тромбоза (ПТФБ) поражаются клапаны глубоких вен, что приводит к переполнению кровью глубокого венозного русла. В идеале, подобное состояние также должно устраняться хирургически, однако на сегодняшний день нет отработанных и нашедших широкое применение методик хирургической коррекции клапанной недостаточности глубоких вен и лечение в основном проводится консервативное. Переполнение венозного русла артериальной кровью отмечается при врожденных ангиодисплазиях, когда имеется патологическое сообщение между артерией и веной (свищ), а также после некоторых операций по поводу хронической артериальной недостаточности нижних конечностей (артериализация венозного русла). В таких случаях избыточный объем крови, поступающий под значительным давлением перегружает венозную систему, блокируя ее нормальную функцию и вызывая венозную недостаточность. Лечение подобных ситуаций, как правило, оперативное. Недостаточность сердечной деятельности наблюдается при большинстве заболеваний сердца (ишемическая болезнь, пороки сердца, исход миокардита, кардиомиопатии) и приводит к застою крови в большом круге кровообращения, преимущественно в венозном русле, что обуславливает сначала функциональный компонент венозной недостаточности (при значительном перерастяжении вены тонус ее падает и наблюдается относительная клапанная недостаточность), а затем и органическое поражение клапанов (вследствие ишемии сосудистой стенки и склеротических процессов в ней). Также имеет значение широкое употребление нитратов, обладающих свойством венозных вазодилататоров.

Патогенез Поражённые вены расширяются и постепенно удлиняются, становясь извитыми. Вначале поражаются отдельные сегменты, а затем весь ствол. Мышечные элементы венозных стенок в начале заболевания утолщаются (гиперфункция), а затем атрофируются, замещаясь соединительной тканью. Аналогичные процессы протекают в клапанном аппарате, что приводит к их несостоятельности. Всё заканчивается флебосклерозом. Застойные явления в поверхностной системе вен приводят к недостаточности капиллярного кровообращения — атрофия мышц, кожи, выпадение волос, кожа темнеет (индурация). Ткани в области голени, подвергшиеся склерозированию, ведут к сдавлению сосудов и образованию трофических язв. Клиника В стадию компенсации длительное время больные жалоб непредъявляют и расширение вен считают лишь косметическим дефектом. Некоторые из них только после длительной и тяжёлой нагрузки отмечают ощущение тяжести и полноты ног. В стадии субкомпенсации больные отмечают чувство тяжести, парестезии, тупые распирающие боли в конечностях, пастозность и их отёк к концу дня, ощущение жжения в области варикоза, судороги икроножных мышц в ночное время. В стадию декомпенсации: постоянная тяжесть в конечностях, боль, отёки, судороги икроножных мышц. Появляется пигментация, индурация и трофические язвы в области нижней трети голени, внутренней лодыжке. Присоединяется экзема, рожистое воспаление, тромбофлебит и кровотечения из варикозно расширенных вен. Больные хуже себя чувствуют летом, ноги больше утомляются при работе стоя и при длительной ходьбе.

Диагностика • Большую роль играет сбор анамнестических данных: выяснение причин варикоза, роль наследственности, инфекционные заболевания, воспаления, травмы конечности. • Осмотр проводится в вертикальном положении (легче выявляется варикоз) и горизонтальном. Отмечают: цвет кожи, участки пигментации с нарушенной трофикой, варикозно расширенные вены, форму расширения. Измеряют объём конечности сантиметровой лентой (симметрично на правой и левой, сначала лёжа, а затем после 1015 -минутного пребывания стоя). • Пальпация определяет эластичность и кровенаполнение венозной стенки, связь с окружающими тканями, болезненность, участки уплотнения, кожную температуру. • Функциональные пробы: • а) Пратта-1 — больному в горизонтальном положении при спавшихся венах накладывают эластический жгут до паха и просят пациента походить 5– 10 минут. Если глубокая система вен проходима, то боль отсутствует — проба положительная; • б) Маршевая проба Дельбе-Пертеса — стоя накладывают жгут на верхнюю треть бедра и просят больного походить 10 минут. Поверхностные вены спадаются, значит глубокая система проходима — проба положительная; • в) Проба Троянова-Тренделенбурга-Броди — после пальцевого прижатия большой вены в горизонтальном положении просят больного встать, в вертикальном положении она через 20– 30 секунд заполняется сверху. Клапанная несостоятельность — проба положительная; • г) Проба Гаккенбруха (кашлевая проба) — при пальцевом прижатии большой подкожной вены у места впадения в бедренную вену просят больного покашлять. Если ощущаются толчки, то это говорит о несостоятельности остеального клапана; • д) Проба Тальмана — жгутом в положении лёжа туго бинтуют нижнюю конечность до пахового сгиба, между турами бинта оставляя 5– 6 см. Затем больного поднимают. Если между турами бинта появился варикоз, это говорит о наличии коммуникантной несостоятельности; • е) Проба Пратта-2 (двухжгутовая проба) также говорит о несостоятельности коммуникантов.

Инструментальные методы исследования Термометрия — при варикозном застое в сочетании с облитерирующим атеросклерозом кожная температура снижается. Функциональная реовазография — помогает дифференцироватьпервичный и вторичный варикоз. Флебоманометрия — позволяет судить о характере нарушений гемодинамики и тяжести процесса при варикозе. Флебография — позволяет выявить состояние глубоких вен (внутрикожная, внутривенная). Вещества — диодон, верографин, кардиотраст.

Лечение Консервативное лечение — направлено на предотвращение развития заболевания и лечение осложнений. Не рекомендуется: длительная работа на ногах, тяжёлая физическая работа, работа в горячих, влажных цехах, продолжительная, долгая ходьба, езда на велосипедах, ношение обуви на каблуках. Ограничение приёма жидкости, борьба с избыточным весом (затрудняет отток лимфы и крови из нижних конечностей). Ношение эластических бинтов и чулок (одевают утром, до вставания с кровати). Применяют препараты, улучшающие трофику стенки вены и капилляров: эскузан, анавенол, венорутон, компламин, витамин В 1. При наличии отёков назначают мочегонные — верошпирон, лазикс, навурат, диамокс. При наличии воспалительных инфильтратов назначают неспецифические противовоспалительные средства (бутадион, аспирин, реопирин, бруфен, пирабутол и др. ), десенсибилизирующие средства (супрастин, димедрол, тавегил и др. ). Тканевая индурация, гиперпигментация уменьшается под воздействием УВЧ, электрофореза с лидазой, гепарином, трипсином и ультразвук с гидрокортизоном. Положительно действуют компрессы с гепариновой, бутадионовой или венорутоновой мазями. Мокнущую экзему кожи лечат примочками из слабого раствора марганцовки или 0, 25% р-ра нитрата серебра, крепкого чая (мази противопоказаны). Сухая экзема лечится мазью “Лоренден”, “Флуцинар”, “Синолар”, “Локартен”. Тонус вен повышается при морских купаниях, родоновых и сероводородных ваннах, грязелечении. Курорты: Сочи, Мацеста, Одесские лиманы, Саки.

Оперативное лечение. Показания: Относительные - с косметической целью, в стадии компенсации и субкомпенсации; Абсолютные - в стадии декомпенсации варикоза, при наличии осложнений. Следует помнить, что при беременности часто возникают варикозы, проходящие после родов, поэтому при беременности следует назначать ношение эластичных чулок. Противопоказания: сердечно-сосудистая недостаточность (пороки сердца, инфаркт миокарда), тяжёлые формы сахарного диабета, пиодермия, экзема кожи, непроходимость глубокой венозной системы. Задачи операции: А. устранение сброса крови из глубокой венозной системы; Операция Троянова-Тренделенбурга — перевязка большой подколенной вены у места впадения вбедренную. Операция Линтона — субфасциальная перевязка коммуникантных вен по всей внутренней поверхности голени. Операция Кокетта- перевязка коммуникантных вен с ушиванием дефекта в апоневрозе. Б. удаление поверхностных варикозно расширенных вен; Операция Маделунга — удаление большой подкожной вены через отдельный разрез вместе с притоками. Операция Наратта — расширенные вены удаляются через отдельные разрезы через тунелирование. Операция Бебкока — удаление вены зондом. В. выключение из кровотока и облитерации поверхностных вен Операция Шаде-Кохера — вену прошивают кетгутовыми швами на марлевом шарике, подтягивая к коже. Швы снимают через 10– 12 суток. Операция Клаппа-Соколова — подшивание варикозно расширенных вен отдельными швами к коже. Инъекционные методы: Метод Унгера-Тавеля-Шласи — перевязка большой подкожной вены с одновременным введением склерозирующего вещества ретроградно (варикоцид). Метод Греллети-Босвиля — одномоментное введение склерозирующего вещества без перевязки большой подкожной вены. Метод Линзера-Сикара — множественные инъекции склерозирующего вещества малыми дозами. Введение склерозирующего вещества может привести к развитию тромбофлебита коммуникантных вен и, в целом, приводит к смертельным исходам — 0, 3%. Следует отметить, что примерно у 50% больных через год происходит реканализация вен, то есть рецидив.

Шкала снижения трудоспособности (подсчет баллов) Боль 0 - отсутствует 1 - умеренная, не требующая обезболивания 2 - сильная, требующая обезболивания Отек 0 - отсутствует 1 - незначительный, умеренный 3 - выраженный Венозная хромота 0 - отсутствует 1 - легкая, умеренная 3 - сильная 0 - отсутствует Пигментация 1 - локализованная 2 - распространенная 0 - отсутствует Липодерматосклероз 1 - локализованный 2 - распространенный 0 - отсутствует Трофическая язва: размер самой большой 1 - диаметр менее 2 - диаметр более

продолжение. . 0 - отсутствует Трофическая язва: длительность 1 - менее 3 мес 2 - более 3 мес 0 - отсутствует Трофическая язва: рецедивирование 1 - однократно 2 - многократно 0 - отсутствует Трофичекая язва: количество 1 - единичная 2 - множественная 0 - бессимптомное течение 1 - наличие симптомов, больной трудоспособен и обходится без поддерживающей терапии 2 - больной может работать в течение 8 часов только при использовании поддерживающих средств 3 - больной нетрудоспособен даже при использовании поддерживающих средств
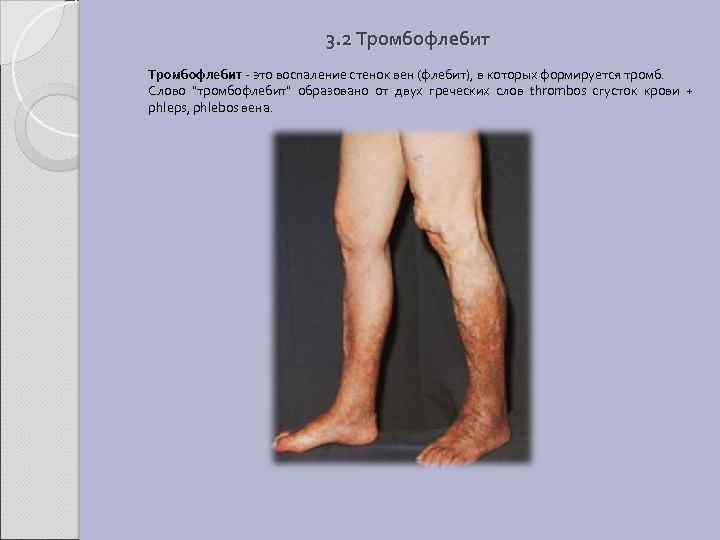
3. 2 Тромбофлебит - это воспаление стенок вен (флебит), в которых формируется тромб. Слово "тромбофлебит" образовано от двух греческих слов thrombos сгусток крови + phleps, phlebos вена.

Этиология В основе развития болезни лежит комплекс причин. Основные причины тромбофлебита вен были сформулированы еще Р. Вихровым в 1954 году: Замедление кровотока по венам (венозный стаз) Повышенная свертываемость крови (гиперкоагуляция) Нарушение целостности стенок вен Толчком к развитию тромбофлебита даже в идеально здоровых венах также могут послужить: онкология (мигрирующий тромбофлебит), воспалительные заболевания любых внутренних органов, нейротрофические расстройства, инфекционные болезни или переход на стенку вены воспалительного процесса из раны, аллергия, травмы, эндокринные расстройства, беременность, роды, гинекологические операции (аборты) и любые хирургические вмешательства, послеродовое осложнение или осложнение длительной катетеризации вен. Тромбофлебит является наиболее частым осложнением венозного расширения вен.
Патогенез При замедлении кровотока лейкоциты фиксируются к внутренней оболочке вены на фоне воспаления его эндотелия. Наблюдения свидетельствуют, что тромбофлебит является одним из ранних симптомов рака внутренних органов. Такие воспалительные заболевания, как тиф также способствуют образованию тромбофлебита.

Классификация тромбофлебита Тромбофлебит существует в разных формах Острый тромбофлебит (острое воспаление венозной стенки) - это тромбофлебит сроком до 1 месяца Подострый тромбофлебит - это тромбофлебит сроком от 1 до 2 месяцев Хронический тромбофлебит, или посттромбофлебетический синдром, - это последствия перенесенного тромбофлебита, которые развиваются в сроки более 2 -3 месяцев. Хронический тромбофлебит глубоких и поверхностных вен протекает длительно - от нескольких месяцев до 1 года и более. Тромбофлебит также классифицируют по локализации: Тромбофлебит поверхностных вен Тромбофлебит глубоких вен По характеру выделяют: Гнойный Не гнойный.
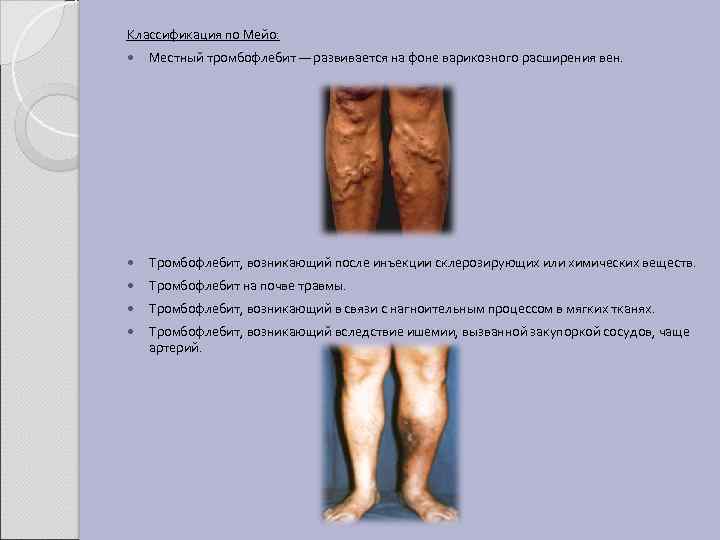
Классификация по Мейо: Местный тромбофлебит — развивается на фоне варикозного расширения вен. Тромбофлебит, возникающий после инъекции склерозирующих или химических веществ. Тромбофлебит на почве травмы. Тромбофлебит, возникающий в связи с нагноительным процессом в мягких тканях. Тромбофлебит, возникающий вследствие ишемии, вызванной закупоркой сосудов, чаще артерий.

Клиника Боль — постоянный симптом тромбофлебита, возникает внезапно. Интенсивность тем больше, чем больший участок вены поражён. В горизонтальном положении конечности боль уменьшается. Боль сочетается с ощущением тяжести, распирания, утомления в конечности, усиливающейся к вечеру. Отёк и индурация тканей — наблюдаются у всех больных. Величина отёка зависит от уровня тромбоза и его протяжённости. Индурация или, иначе, фиброз развивается вокруг изменённой вены и зависит от величины отёка, выраженности подкожножировой клетчатки. Постепенно ткани грубеют, превращаясь в рубцовую ткань, что приводит к тугоподвижности суставов (голеностопного, коленного и др. ). Дерматит и экземы возникают обычно при длительном рецидивирующем течении и сопровождаются кожным зудом. В результате возникают расчёсы кожи, через которые проникает инфекция с последующим развитием пиодермии. Экземы сочетаются с пигментацией кожи, которая носит очаговый или диффузный характер. Гиперпигментация обычно локализуется в нижней и средней трети голени. Из других симптомов следует отметить интоксикацию, повышение как местной, так и общей температуры

Диагностика Основывается на местных симптомах- боль, покраснение кожи, повышение температуры. При объективном обследовании определяется болезненность при ощупывании конечности. Из дополнительных методов обследования применяется флебография, которая позволяет определить протяжённость тромботического процесса, степень развития коллатералей. Дифференциальный диагноз Прежде всего, проводится между тромбофлебитом и флеботромбозом. При тромбофлебите — тромб образуется на месте воспаления сосудистой стенки, он прочно связан со стенкой вены и для него характерны признаки воспаления: повышение температуры, лейкоцитоз, местные признаки воспаления. При флеботромбозе — тромб образуется на месте здоровой стенки вены и легко может отрываться, давая эмболии. Клинически протекает бессимптомно. Симптомы флебита: • Симптом Малера — прогрессирующее учащение пульса до повышения температуры. • Симптом Хоманса — быстрое и резкое движение стопы вызывает боль во всей конечности. • Симптом Левенберга — при накладывании манжетки аппарата Рива-Роччи при 35– 40 мм рт. ст. — боль в конечности в месте локализации флеботромбоза.

Лечение На первые 3– 4 сутки от начала заболевания больным назначается строгий постельный режим (особенно при флеботромбозе), затем больным разрешаются движения в голеностопном и коленном суставах лёжа, что предупреждает дальнейшее развитие тромбообразования. Диета — субкалорийная, безбелковая, с большим количеством витаминов (капуста, шпинат). Ограничить дозу щелочей (сода), жиров. Назначение тепловых процедур в виде световых полуванн с температурой 36° C, на 10– 15 минут, повязки с мазью Вишневского. Назначение при тромбофлебите антибиотиков. Однако, следует учитывать тот факт, что они повышают свёртываемость крови, поэтому их предпочтительно назначать местно в клетчатку, окружающую изменённую вену. Гирудотерапия. Одна пиявка (гирудин) отсасывает 20– 25 мл крови. Обычно назначают 5– 8 пиявок, 2– 3 дня подряд. Наступает уменьшение отёка, боли, воспалительных явлений. Опасность — нарушение свёртывающей системы крови. Опасность заражения болезнью Боткина. Антикоагулянтная терапия. Это антикоагулянты прямого действия — гепарин. Назначается 5. 000 ЕД 4– 6 раз в сутки в околопупочную область. Антикоагулянты непрямого действия — пелентан, неодикумарин. Назначают курсом, действие их начинается через 24– 32 часа. Из других препаратов следует назвать эскузан (30 капель 3 раза в день до еды), фенилин (1 т 3 раза в день).
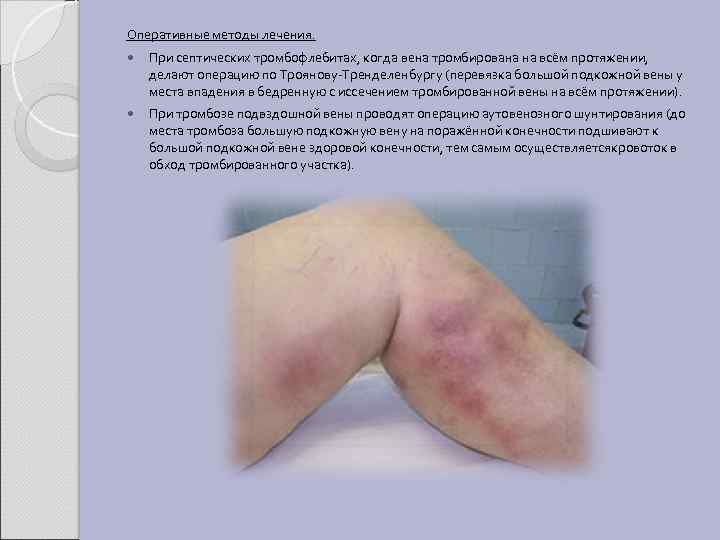
Оперативные методы лечения. При септических тромбофлебитах, когда вена тромбирована на всём протяжении, делают операцию по Троянову-Тренделенбургу (перевязка большой подкожной вены у места впадения в бедренную с иссечением тромбированной вены на всём протяжении). При тромбозе подвздошной вены проводят операцию аутовенозного шунтирования (до места тромбоза большую подкожную вену на поражённой конечности подшивают к большой подкожной вене здоровой конечности, тем самым осуществляетсякровоток в обход тромбированного участка).

3. 3 Посттромбофлебический синдром Тромбоз и посттромбофлебитический синдром следует рассматривать как различные фазы одного и того же патологического процесса, в развитии которого следует выделитьтри клинические стадии: I стадия. Вслед за тромбозом глубоких вен наступает быстрое расширение крупных венозных ветвей. Степень нарушения кровотока зависит от протяжённости окклюзии и сроков реканализации тромба. Продолжительность 25– 40 дней. Это стадия адаптации. Клинически характеризуется внезапными болями в конечности, резким отёком, венозной гипертензией, что свидетельствует о быстро наступившем нарушении оттока крови. II стадия. Относительная функциональная компенсация. При этом открываются все анатомически существующие коллатерали, ускоряется кровоток. Клинически это стадия мнимого благополучия: уменьшается отёк, боли, улучшается функция конечности. Продолжительность от 2 месяцев до 1 года. III стадия. Это, собственно, посттромбофлебитическая болезнь. Клинически проявляется в зависимости от реканализации тромбоза и перивазального процесса. Патоморфологические изменения носят необратимый характер

Этиология нарушение оттока крови по магистральному сосуду вследствие его окклюзии; недостаточность клапанного аппарата глубоких вен в процессе реканализации; нарушение микроциркуляции и лимфооттока, преимущественно в дистальных отделах конечностей. Классификация I. По локализации процесса: 1) илео-кавальный сегмент; 2) илео-феморальный сегмент 3) подколенная вена и сосуды голени. II. По состоянию проходимости сосудов: 1) недостаточность клапанного аппарата; 2) частичная реканализация; 3) облитерация. III. По степени нарушения кровотока: 1)компенсированная; 2) субкомпенсированная; 3) декомпенсированная.

Клиника Самыми ранними симптомами являются боли и отёки. Периоды обострения чередуются с периодами ремиссии. Со временем развивается пигментация, индурация, варикозное расширение подкожных вен, трофические язвы голени. Последние возникают на фоне изменённых тканей и появляются на 2– 3 год заболевания. Размеры язв различные: от горошины до обширных, охватывающих всю нижнюю треть голени. Чаще поражается кожа с подкожной клетчаткой до поверхностной фасции, а в запущенных случаях — до мышц и даже надкостницы. Лечение Консервативное лечение. I стадия заболевания. Режим: применение эластических повязок и организация рационального режима физических нагрузок. Ориентир для выбора двигательного режима, длительности пребывания на ногах — изменение степени отёчности конечности. Медикаментозное лечение: антикоагулянты непрямого действия (например, фенилин), средства, препятствующие агрегации тромбоцитов (трентал, реополиглюкин), вещества, повышающие фибринолитическую активность крови (никотиновая кислота). II стадия медикаментозного лечения обычно не требует. Рациональный режим труда и отдыха, постянное ношение эластических повязок (бинты, чулки), уменьшение избыточной массы тела, нормализация деятельности кишечника, ограничение физических нагрузок — основные врачебные назначения. III стадия характеризуется развитием целлюлита, ограниченных тромбозов поверхностных и глубоких вен, дерматита, трофических язв, поэтому необходима лекарственная терапия. Патогенетически обосновано устранение венозной гипертензии — основной причины образования язв. Для этого можно использовать медицинский сдавливащий бинт, накладываемый на одну или две недели до заживления язвы. Для эластической компрессии поражённой конечности применяют также цинк-желатиновые повязки. Разогретой пастой, содержащей оксид цинка, желатин и глицерин, промазывают марлевые бинты, накладывают их в 2– 3 слоя на поражённую ногу, находящуюся в возвышенном положении. Если за три недели ношения повязки трофическая язва не заживает, повязку накладывают повторно. Своевременное применение локальной компрессии язвы или цинк-желатиновой повязки более эффективно, чем последовательное применение различных мазей, чаще приводящее к тяжёлым дерматитам, чем к заживлению язвы.

Оперативное лечение. Консервативная тактика в лечении посттромботической венозной недостаточности не оправдала надежд многих поколений хирургов, поскольку ограничивается только методами заживления трофических язв, не устраняя причину их образования (следовательно, неизбежны рецидивы). На современном этапе развития флебологии в основу лечения посттромботической болезни положена хирургическая коррекция нарушений оттока в глубоких магистральных сосудах системы нижней полой вены. Наиболее широко применяют оперативные вмешательства на перфорантных венах для устранения патологического перетока из глубоких венв поверхностные (операция Линтона). Основная задача восстановительной хирургии посттромботической болезни — восстановление в реканализованных венах функции клапанов путём их коррекции, свободной пересадки или направление оттока крови через крупные вены, содержащие полноценные клапаны (операции Пальма, Введенского, Уоррена и др. ).

Заключение В данной работе рассмотрены наиболее распространенные заболевания сосудистой системы организма человека. Проведен анализ причин их возникновения, который показал, что в наше время в связи с высокими темпами жизни сохранить сосуды здоровыми стало гораздо труднее, чем раньше. Приведен комплекс мер для лечения сосудов. Профилактические мероприятия, направленные на поддержание здоровья сосудов, а также здоровый образ жизни, помогают избежать большинства их заболеваний. Уровень развития современной медицины позволяет точно диагностировать и вовремя начать рациональное лечение для полного восстановления функций сосудов.
312 леч. фак. Заболевание соудов..ppt