Гастродуоденальные кровотечения.ppt
- Количество слайдов: 102

Учебное мультимедийное пособие по факультетской хирургии Острые гастродуоденальные кровотечения д. м. н. Шаталов А. В.

Актуальность проблемы язвенных гастродуоденальных кровотечений 1. Высокий уровень общей летальности -10 -14%, n послеоперационная летальность –от 12 до 35%, при рецидивах кровотечения увеличивается в 1, 5 -2 раза. n 2. Несмотря на эффективность современных противоязвенных средств число больных с ЯГДК из года в год увеличивается. n 3. Среди этих пациентов велика доля людей пожилого и старческого возраста с выраженной возрастной и сопутствующей патологией. n 4. ЯГДК составляют 42 -47% всех случаев острых гастроинтестинальных кровотечений. n 5. Примерно в 12 -33% случаев возможны рецидивы кровотечения из язв желудка и 12 -перстной кишки. n 6. У больных ЯБДК, ассоциированных с HB, риск развития кровотечений повышается 6 -кратно. n

- В структуре летальных исходов доминируют те, которые произошли из-за рецидива язвенного кровотечения. -Доля больных с рецидивом ОГДЯК среди всех умерших от гастродуоденального кровотеченния составляет 60 -80%. - Следует признать, что сегодня ещё не выработано единого тактического подхода в ведении этих пациентов.


Классификация желудочнокишечных кровотечений

Причины кровотечений из верхних отделов пищеварительного тракта


Диагностическая программа при острых гастродуоденальных кровотечениях: 1. Установить факт кровотечения. 2. Источник кровотечения (его характер и локализацию). 3. Продолжается кровотечение в настоящий момент или оно остановилось. 4. Эндоскопическая оценка степени активности кровотечения. 5. В случае остановившегося кровотечения оценить степень устойчивости гемостаза, угрозу рецидива. 6. Определить величину кровопотери. 7. Оценить тяжесть сопутствующей патологии.

Основные клинические проявления острых гастродуоденальных кровотечений из верхних отделов ЖКТ Складываются из : 1. Обших симптомов, характерных для кровотечения: резкая слабость, головокружение, потеря сознания, бледность кожи, частый пульс слабого наполнения и напряжения снижение АД; 2. Проявления, характерные для кровотечения в просвет ЖКТр: Гематомезис – кровавая рвота. Мелена – чёрный жидкий дёгтеобразный стул (не менее 200 мл крови). Гематохезия – кровавый стул (очень редко).

Кровотечение n n 50 -60 мл в сутки – бензидиновая проба Более 60 мл/сутки – чёрный стул 500 мл/сутки – жидкий чёрный дегтеобразный стул Одномоментная кровопотеря более 500 мл/сутки – мелена, кровавая рвота, коллапс.


Анамнестический симптом Бергмана n n Язвенному кровотечению иногда предшествует усиление болей и диспептических явлений, которые исчезают после начала кровотечения. Симптом Бергмана. Симптом Гордона Тейлора – усиление кишечных перистальтических шумов при аускультации может свидетельствовать о продолжающемся кровотечении.

Для оценки активности кровотечения (классификация источника кровотечения) наиболее употребимой является модифицированная классификация I. Forrest (1974): 1 - продолжающееся кровотечение; 1 1 а — продолжающееся струйное кровотечение; 2 1 б — подтекание крови из-под сгустка; капиллярное кровотечение в виде диффузного просачивания; - состоявшееся (остановившееся) кровотечение; 2 а — наличие тромбированного сосуда или свежего сгустка в области источника кровотечения; 2 б — наличие точечных тромбов (сосудов), солянокислого гематина в области источника кровотечения; 3 - отсутствие признаков кровотечения в момент исследования при наличии локальных поражений (в язвенном кратере).

Оценка источника кровотечения по классификации Forrest (1987) I – продолжающееся на момент осмотра кровотечение: IA – струйное, пульсирующее артериальное кровотечение из язвы – ( active bleeting (sputing hemorrhage)) IB – капельное (венозное) кровотечение из язвы – ( active bleeting (oozing hemorrhage)) II- остановившееся на момент осмотра кровотечение: IIA- видимый сосуд в дне язвы в виде столбика или бугорка IIB- плотно фиксированный к дну язвы тромб сгусток (не смываемый струёй воды) IIC- мелкоточечные сосуды в дне язвы в виде тёмных (красных) пятен III – дефект слизистой оболочки без признаков

Признаки значительного риска рецидива кровотечения: - Крупные тромбированные сосуды - Свежий рыхлый тромб - Признаки активного язвенного процесса (подрытые края, наличие некроза, контактная кровоточивость - Гигантские и пенетрирующие язвы

Определение степени кровопотери

Диагностика ЖКК Неотложная эзофагогастродуоденоскопия (ЭГДС) — ведущий метод диагностики источника, типа, характера кровотечения и прогноза его рецидива, а следовательно, играет важнейшую роль в определении лечебной тактики.
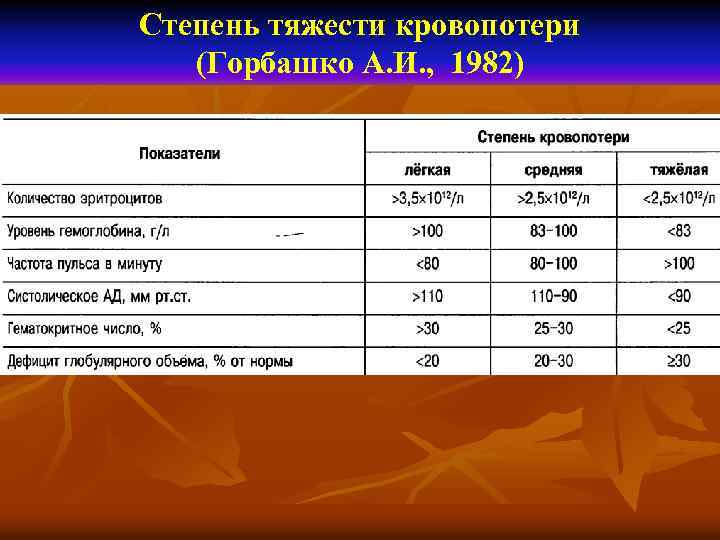
Степень тяжести кровопотери (Горбашко А. И. , 1982)

Оценка тяжести кровопотери (А. И. Горбашко, 1982)

Способы определения ОЦК n n n По номограмме А. Т. Староверова Метод интегральной реографии Разведение крови раствором Рингера С помощью радиоактивных изотопов Определение ОЦК по таблице Г. А. Барашкова (даёт заниженные в 2 раза показатели). Разведение крови полиглюкином
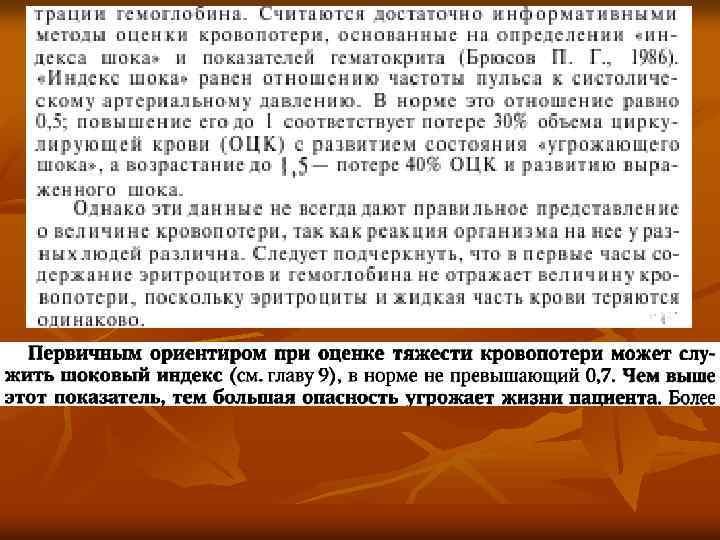

Рис. Номограмма А. Т. Староверова для определения ОЦК и кровопотери Ht 1 Ht ОЦК=------. 200 Ht 1 -Ht 2 Ht
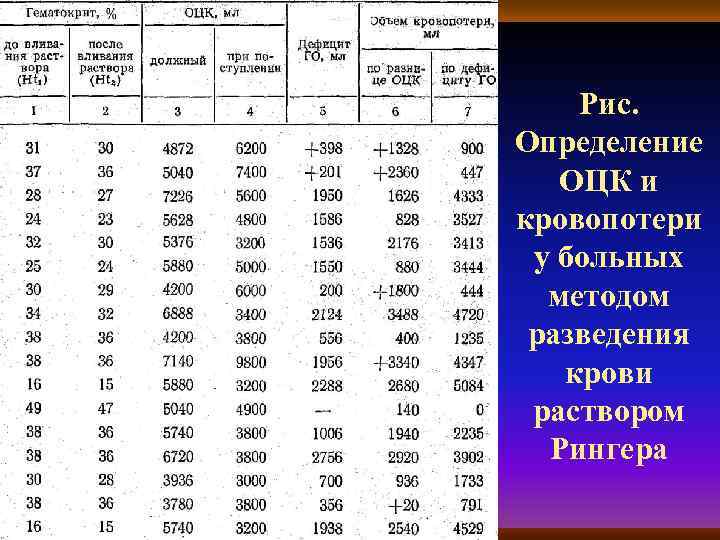
Рис. Определение ОЦК и кровопотери у больных методом разведения крови раствором Рингера

Определение объёма кровопотери по плотности крови и гематокриту (метод Барашкова)


III. Протоколы лабораторной диагностики Обязательные: Общий анализ крови, сахар крови, креатинин крови, общий белок и фракции, коагулограмма, гематокрит, группа крови, резус-фактор, RW, анализ мочи общий, амилаза мочи. Дополнительные (по показаниям): билирубин крови, калий и натрий крови, ACT, АЛТ, определение ОЦК.

Национальное руководство, 2009


Методы эндоскопического гемостаза: n n n Термические Инъекционные Механические Аппликационные комбинированные

Эндоскопический гемостаз n n n n Обкалывание источника кровотечения различными кровоостанавливающими растворами (норадреналин 4 мл, этиловый спирт, этоксисклерол). Орошение источника кровотечения хлорэтилом. Аппликация плёнкообразуюшими полимерами (Тахо. Комб, лифузоль, гастрозоль, клей МК-6, 7, 8 и др. ) Лазерная фотокоагуляция. Диатермокоагуляция (гидротермозонд). Аргоно-плазменная коагуляция. Наложение клипс. Криовоздействие на источник. Сочетание методов.

Среди факторов прогноза рецидива кровотечения эндоскопические данные являются определяющими n n Когда дно язвы после кровотечения чистое, рецидив кровотечения возможен в 5 -7% случаев, послеоперационная летальность не превышает 2%. Когда язва полностью или частично заполнена свёртком крови, рецидива кровотечения можно ожидать у 20% больных, а летальность после экстренных операций достигает 5 -75%. Когда же на дне язвы виден крупный тромбированный сосуд, рецидив кровотечения наступает у 40% больных, а летальность превышает 10%. При продолжающемся струйном кровотечении или подтекании крови из-под свёртка крови, которое удаётся остановить при ФГДС, рецидив кровотечения возникает у 50% больных, а послеоперационная летальность достигает 15%.
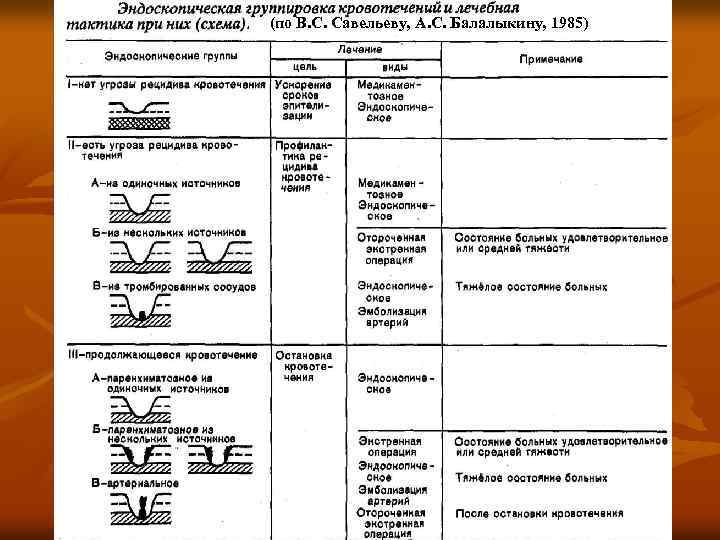
(по В. С. Савельеву, А. С. Балалыкину, 1985)

Устойчивость гемостаза 1/ Устойчивый гемостаз: - отсутствие свежей крови в желудке или в 12 -перстной кишке. - наличие плотно фиксированного тромба белого цвета. - отсутствие видимой пульсации сосудов в области источника кровотечения. 2/ Неустойчивый гемостаз: а) Эндоскопические данные: - тромбированные, пульсирующие сосуды на дне язв. - наличие рыхлого сгустка красного или коричневого цвета - рыхлые тромботические массы в распадающейся опухоли желудка - профузный характер кровотечения. б) Клинические данные: - лица пожилого и старческого возраста - острая кровопотеря средней и тяжёлой степени - перенёсшие глубокий коллапс.

Протоколы оценки устойчивости гемостаза 1. Устойчивость гемостаза -— понятие клинико-эндоскопическое. Заключение об устойчивости гемостаза, исходящее о врача-эндоскописта, без учета клинических данных неправомерно. 2. Клиническими признаками неустойчивого гемостаза являются: — зафиксированное коллаптоидное состояние во время геморрагической атаки, — наличие лабораторных признаков тяжелой кровопотери; — повторные (две или более) геморрагические атаки, зафиксированные на основании явных признаков кровотечения или (и) по развитию коллаптоидного состояния. 3. Эндоскопические признаки устойчивого и неустойчивого гемостаза — При эндоскопии фиксируются следующие данные: — наличие крови в пищеводе, желудке, 12 -ти перегной кишке; — ее количество и характер; — источник кровотечения (локализация, размеры); — признаки кровотечения: артериальное кровотечение (пульсирующее), подтекание венозной крови, свежий сгусток, красный тромб, тромб в состоянии ретракции, тромбированный сосуд, гематома вокруг источника, имбибиция гемосидерином. 4. Наличие любого из клинических или эндоскопических признаков неустойчивого гемостаза, а также — их сочетание служит основанием для общего заключения о неустойчивости гемостаза.
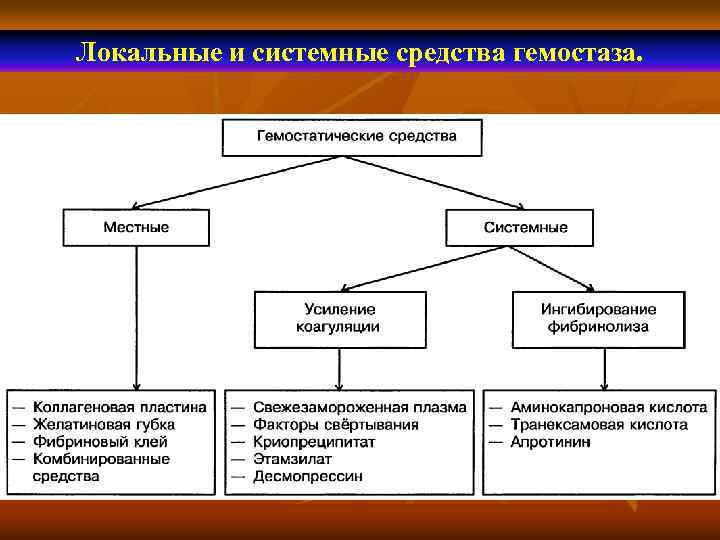
Локальные и системные средства гемостаза.

Введение препаратов, повышающих свёртывание крови, необходимо проводить до тех пор, пока содержание недостающего фактора не превысит 30% от нормального уровня. Это минимальная концентрация, позволяющая рассчитывать на остановку кровотечения. Для безопасного проведения хирургической операции уровень недостающего фактора должен быть доведен до 100%. После операции в течение первых 4 дней его необходимо поддерживать не ниже 60%. Следующие 4 дня (до удаления швов, зондов и дренажей) он должен быть не ниже 40%. Ещё один препарат, ускоряющий свёртывание крови, — десмопрессин. Это синтетический аналог антидиуретического гормона, стимулирующий высвобождение предшественника фактора Виллебранда и фактора VIII. Значительно медленнее действует витамин К и его синтетические аналоги, поскольку их действие опосредовано через синтез печенью факторов свёртывания II, VII, IX и X. При неустановленной причине повышенной кровоточивости в качестве основного препарата для остановки кровотечения обычно используют свежезамороженную плазму, которая содержит все известные сегодня факторы коагуляционного гемостаза в концентрации, приближающейся к нормальной. Трансфузию свежезамороженной плазмы при кровотечении следует проводить до тех пор, пока глобальные коагуляционные тесты (MHO и АЧТВ) не нормализуются. Криопреципитат (МНН — фактор свёртывания крови VIII+фактор Виллебранда) вводят при снижении уровня фибриногена ниже 100 мг%.

Новая концепция эндоскопического гемостаза при язвенных гастродуоденальных кровотечениях по Тимен Л. Я. Разработанная Л. Я. Тименом модель эндоскопического гемостаза, предусматривает осуществление триединой задачи: проведение экстренного, превентивного (противорецидивного) гемостаза и местное лечение язв. Экстренный эндоскопический гемостаз достигался формированием инъекционного инфильтрационного «жгута» 10%-20% растворами глюкозы (склерозант) и 5% раствором аминокапроновой кислоты (ингибитор фибринолиза). Для превентивного гемостаза и лечебной эндоскопии использованы препараты, обеспечивающие восстановление регионарного метаболического гомеостаза: 5% р-ры аскорбиновой кислоты и глюкозы. Превентивный гемостаз назначался повторно (2 -4) раза в сутки в первые сутки, а затем ежедневно и однократно 6 суток.

n К возможным причинам появления рецидивов кровотечений относят: - повторное инфицирование больных HP, - рецидив язвенной болезни, возникший на фоне приёма НПВС, - появление симптоматических язв. n Успешная эрадикация HP предупреждает рецидивы кровотечений у больных язвами 12 -перстной кишки по меньшей мере в течение 4 лет. n Принципиально важным при лечении таких больных считаем поддержание круглосуточно р. Н желудочного содержимого, равного 5, 0 -6, 0, что может быть обеспечено в/в введением омепразола или фамотидина в течение 3 суток с переходом на таблетированнные формы. n Не менее важно динамическое эндоскопическое наблюдение, мониторинг состояния язвы (обычно каждые 24 часа в первые 3 -4 дня госпитализации. После эндогемостаза контрольная ФГДС через 6 часов).

1 - При массивном артериальном кровотечении из язвы применяющиеся методики остановки кровотечения с помощью эндоскопа в большинстве случаев неэффективны. 2 – Настойчивые попытки остановить кровотечение, используя эндоскопические методики приводят в конечном итоге к запоздалым в связи с глубокими изменениями гомеостаза оперативным вмешательствам, упущению благоприятных сроков их выполнения и высокой летальности, достигающей среди таких больных 70%. Таким образом, остаётся нерешённой основная суть проблемы ОГДК – улучшение результатов лечения, уменьшение общей и послеоперационной летальности. - Следует отметить, что HCL и пепсин при развившемся кровотечении ингибируют тромбообразование и вызывают лизис уже образовавшихся тромбов. Агрегация тромбоцитов (сосудисто-тромбоцитарный гемостаз) происходит только при значениях р. Н>6, 0.
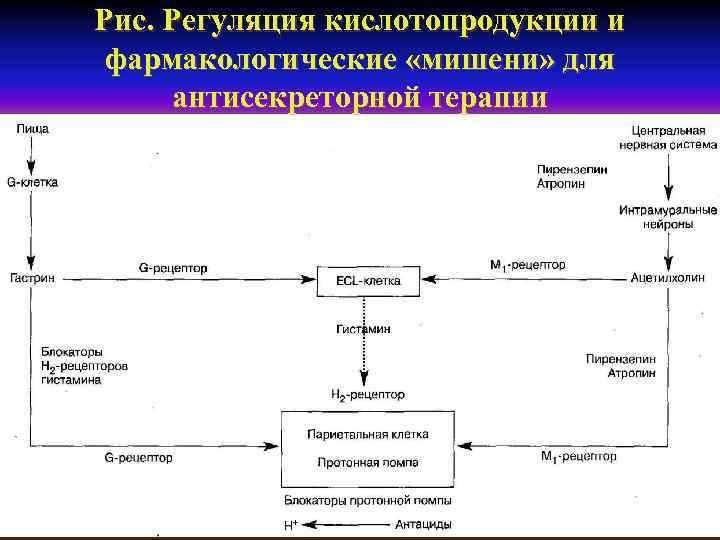
Рис. Регуляция кислотопродукции и фармакологические «мишени» для антисекреторной терапии

Недостатки Н 2 рецепторов гистамина 1 - активность Н 2 -блокаторов в отношении стимулированной секреции намного ниже, чем у блокаторов водородной помпы. 2 – у 7% больных отмечаются побочные реакции в виде отрицательного влияния на функцию ЦНС: беспокойство, дезориентация, делирий, галлюцинозы. 3 - Н 2 -блокаторы могут приводить к отрицательному хроно- и инотропному эффектам, экстрасистолии и атриовентрикулярной блокаде. 4 – отрицательное действие на тромбоциты, вызываемая ими тромбоцитопения является дополнительным фактором поддержания коагулопатии. 5 – применении Н 2 -блокаторов развивается феномен «усталости рецепторов» (эффект тахифилаксии), что сопровождается быстрой потерей ими антисекреторной активности. Это требует повышения дозы применяемого препарата.

Особенности применения антацидов и гастропротекторов n n n По нейтрализующей HCL-активности антациды располагаются следующим образом: магния располагаются окись>алюминия гидроокись>кальция гидрокарбонат>магния трисиликат>натрия гидрокарбонат. Побочные эффекты- раздувание желудка, развитие алкалоза. Все антацидные препараты не обладают антипепсиновой активностью и не эффективны при кровотечении из стресс-язв и эррозий. Учитывая, что HCL является активатором полимеризации сукральфата, нельзя комбинировать последний с антацидами и блокаторами Н 2 рецепторов.

Принципиальное превосходство в/в введения омепразола над фамотидином: n по скорости достижения гипоацидного состояния (уже через 1 час максимальная стимуляция соляной кислоты пентагастрином уменьшается на 90%), n n n по длительности и стабильности антисекреторного эффекта, по скорости репарации эрозивно-язвенных поражений гастродуоденальной зоны, по снижению частоты рецидивов ОГДЯК, снижению частоты и объёму переливаний крови, Уменьшению частоты операций и дополнительных эндоскопических манипуляций.


Блокаторы водородной помпы n Омепразол (Лосек) – первый в России блокатор водородной помпы (золотой стандарт) для в/в введения. n Омепразол применяют в/в в дозе 40 мг каждые 6 часов (вводится в течение 20 -30 мин) или ввиде постоянной инфузии со скоростью 8 мг/ч. n Эзомепразол –(чистый S-изомер омепразола= Нексиум) - 40 мг в/в струйно (болюсная доза), затем 160 мг/сут в виде пролонгированной инфузии в течение 3 -5 сут, с 5 суток переход на таб 40 мг в сут. Имеет преимущества перед омепразолом. ланзопразол (ланзап) -60 мг в сутки в таб. Пантопразол (Контролок)- самое длительное действие. 2 раза в/в 40 мг или непрерывная инфузия 4 мг/час.

Применение реамберина в интенсивной терапии гастродуоденальных кровотечений n n Антигипоксант – антиоксидант и энергопротектор, ингибитор свободных радикалов, мембранопротектор, уменьшающий активацию ПОЛ (Россия, аналогов за рубежом нет). -инфузия 1, 5% раствора по 400 мл 2 раза в сутки в течение всего лечения в реанимации. При ИТТ ЯК с тяжелой степенью кровопотери целесообразно использование перфторана и инфузионных антигипоксантов (мафусол, полиоксифумарин, реамберин и др. )
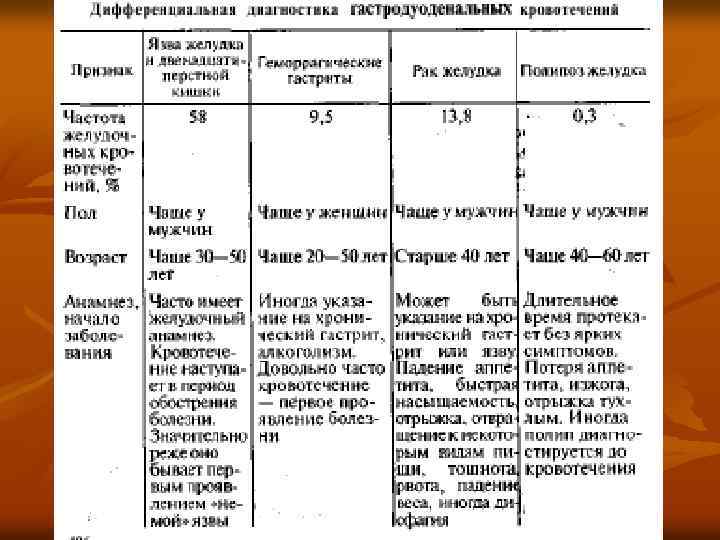
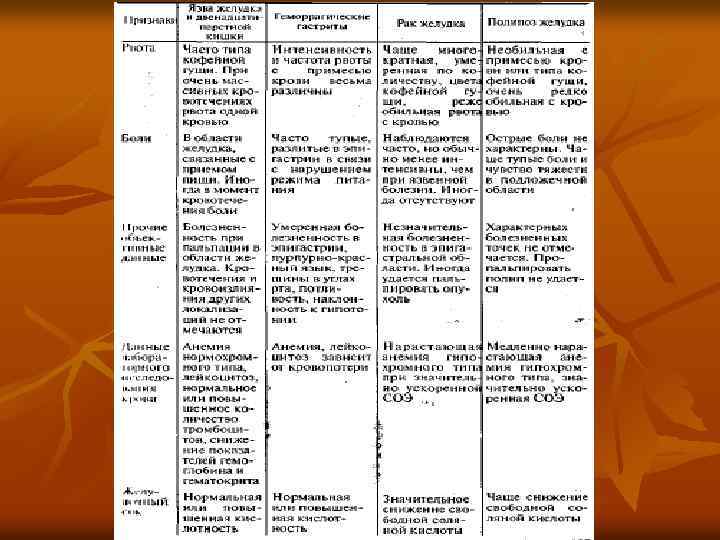






Национальное руководство, 2004)

Показаниями к экстренной операции в любое время суток при ЯГДК считают: (Луцевич Э. В. , 2008) n n n Продолжающееся кровотечение, которое не удаётся остановить эндоскопическими методиками; Рецидив кровотечения на фоне проводимого лечения; Угроза рецидива кровотечения при содержании гемоглобина до 80 г/л и гематокрита до 25% и отрицательную эволюцию язвы по данным эндоскопии.
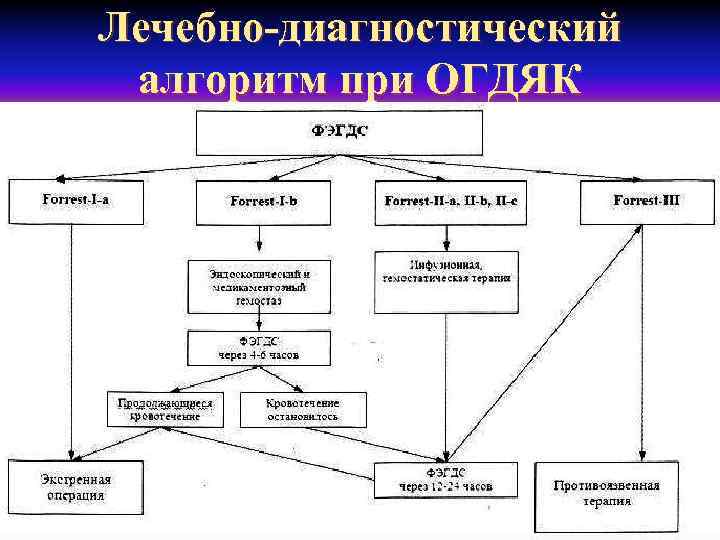
Лечебно-диагностический алгоритм при ОГДЯК
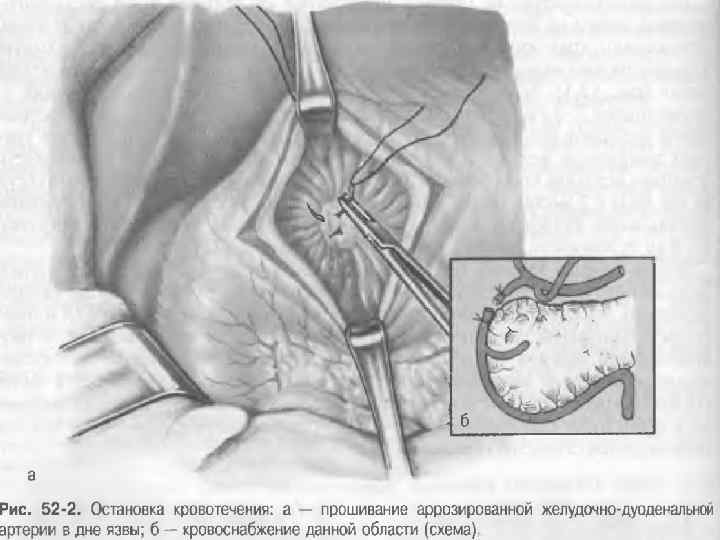

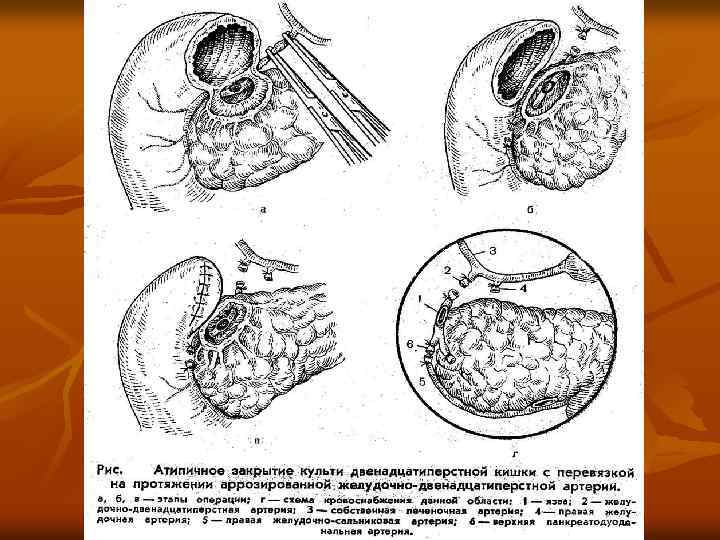
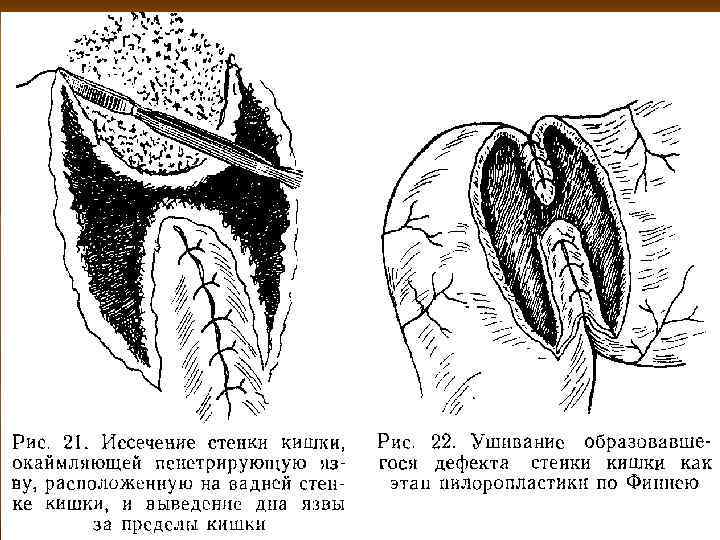
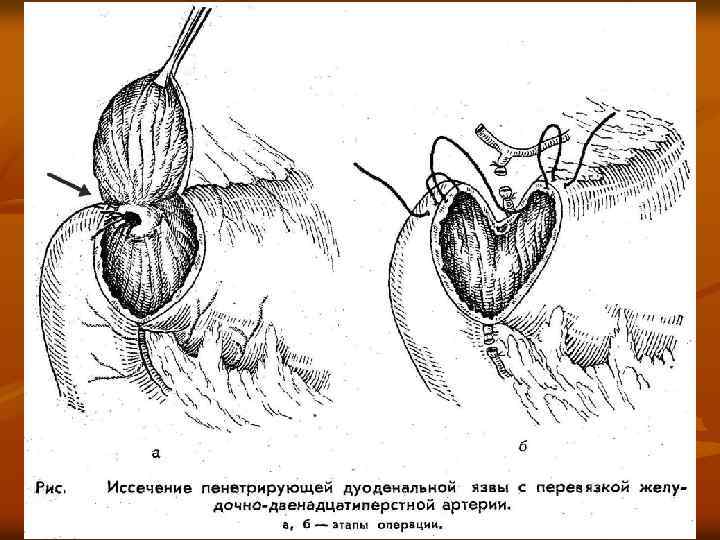
Хирургическая тактика при ЯГДК n n Главным требованием к операциям при кровотечении считают удаление самого язвенного субстрата, обеспечивающее окончательный гемостаз. При кровотечении из хронической язвы желудка методом выбора хирургического лечения является резекция желудка. В исключительных случаях допускается возможность иссечения язвы. При ЯГДК операция не должна заканчиваться прошиванием кровоточащего сосуда (только в случаях крайней тяжести больного). Этот метод следует считать порочным. При ЯДК правомочно выполнение резекции желудка с обработкой культи 12 -перстной кишки открытым способом с иссечением язвы и органосохраняющие опер
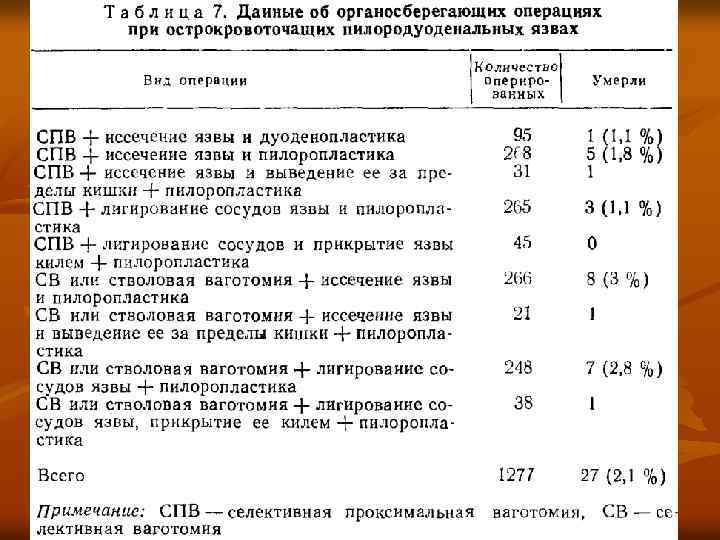

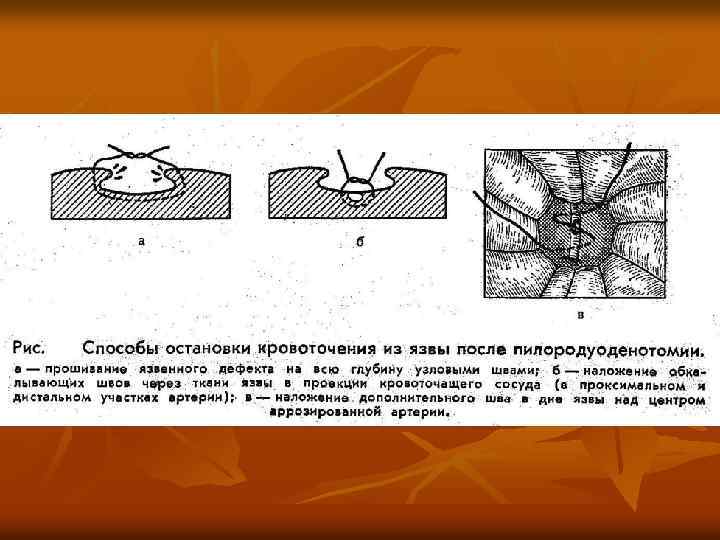
Рис. Ушивание кровоточащей язвы двенадцатиперстной кишки
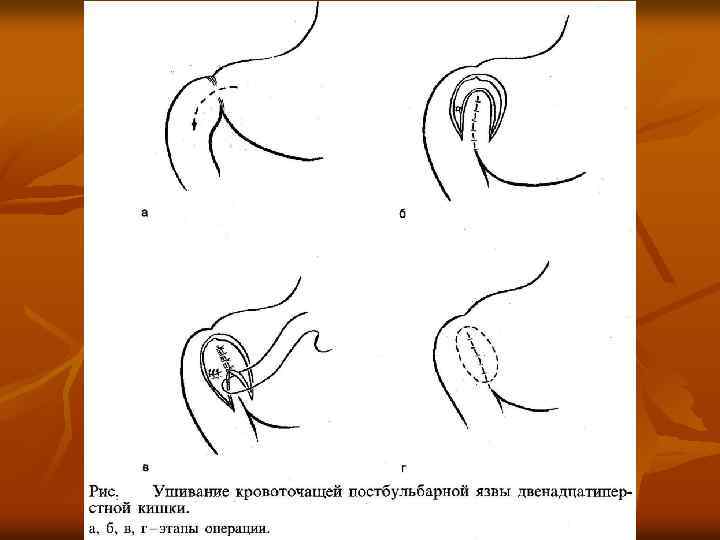
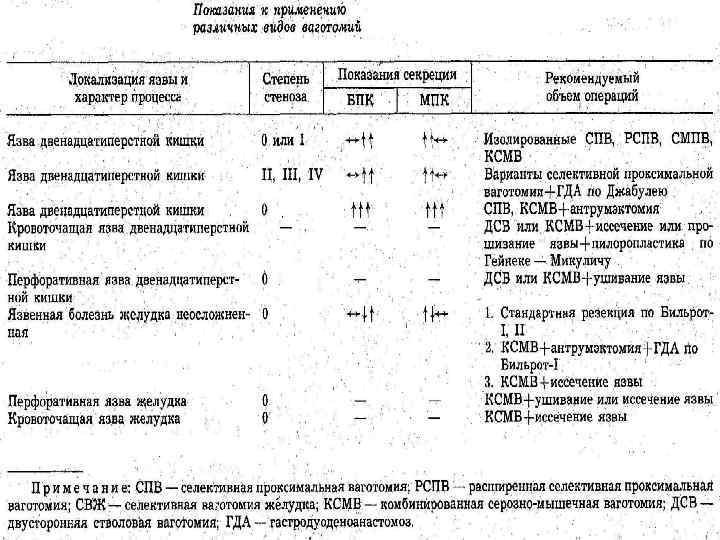

Таб. Виды пилоропластики и дренирующих операций
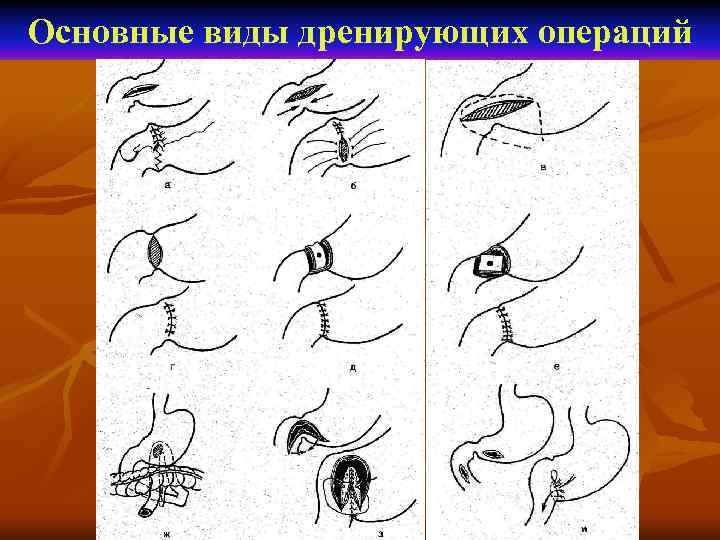
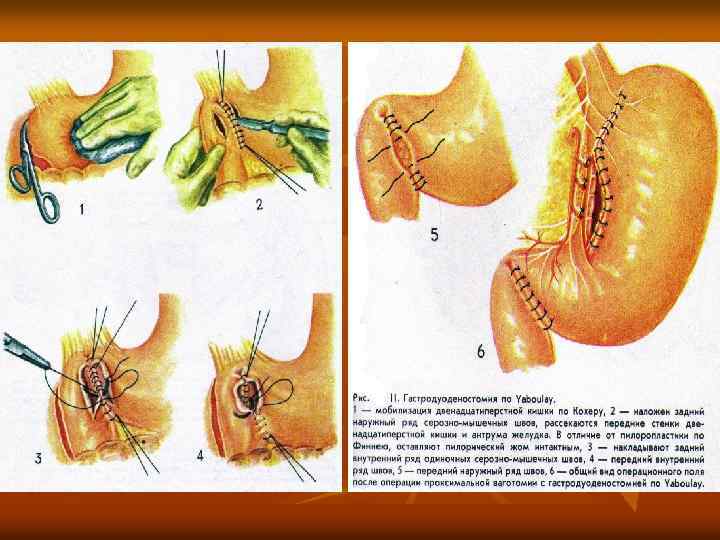
Основные виды дренирующих операций
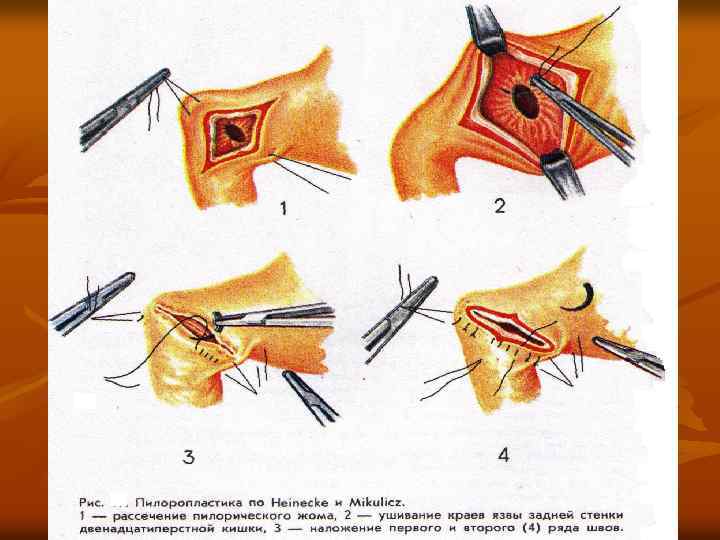
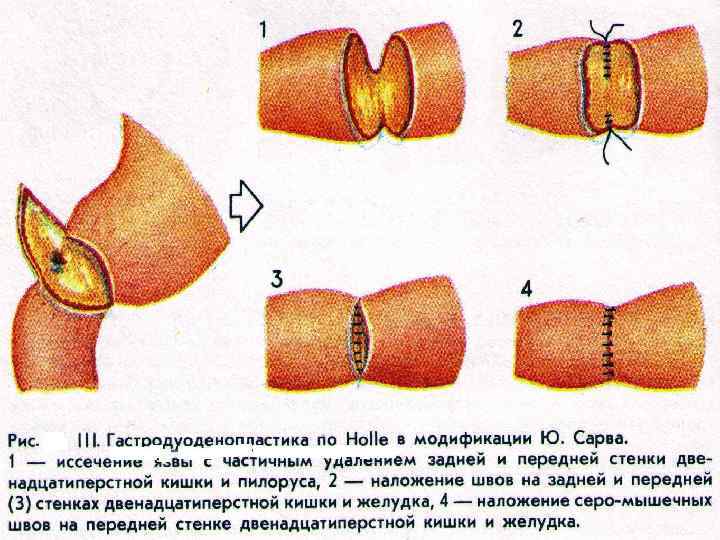
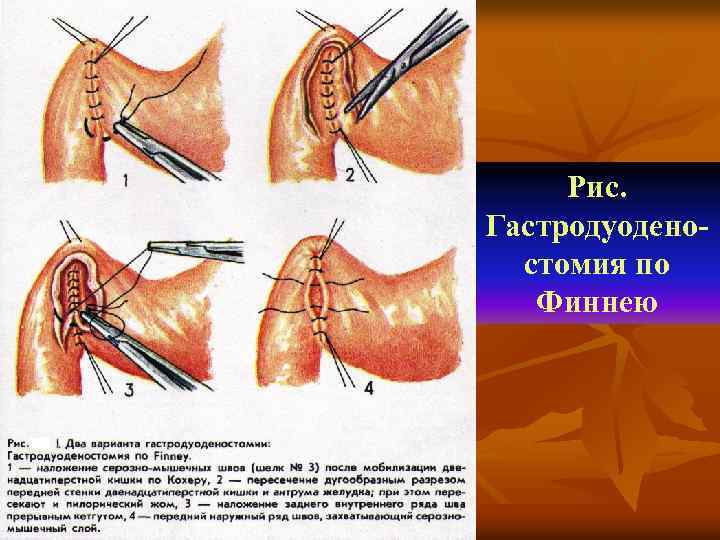
Рис. Гастродуоденостомия по Финнею

Закрытие трудной культи 12 -перстной кишки по методу Грэма после резекции желудка мобилизация двенадцатиперстной кишки с оставлением основания язвы на месте. Надёжного ушивания дуоденальной культи проще всего можно достигнуть техническим приёмом, описанным в литературе как метод Грэма (Graham R. R. , 1933) а, б, в, г – этапы операции
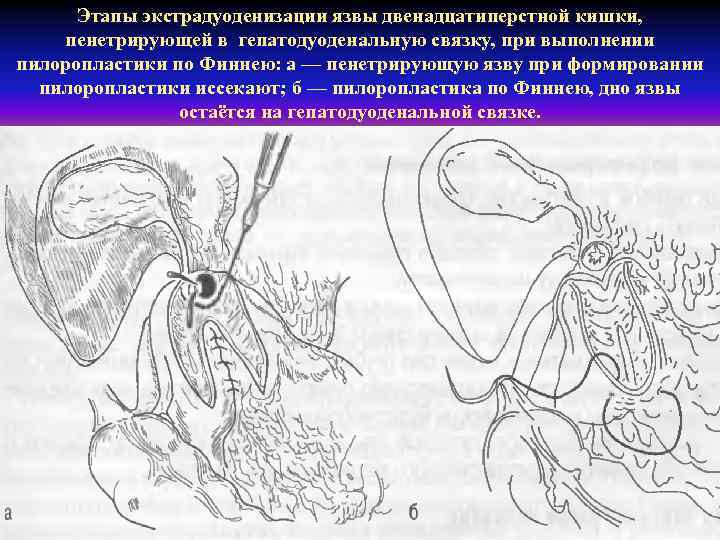
Этапы экстрадуоденизации язвы двенадцатиперстной кишки, пенетрирующей в гепатодуоденальную связку, при выполнении пилоропластики по Финнею: а — пенетрирующую язву при формировании пилоропластики иссекают; б — пилоропластика по Финнею, дно язвы остаётся на гепатодуоденальной связке.


Лечебная программа при синдроме Меллори-Вейсса n n n Лечение больных с СМВ начинается с активной консервативной терапии. Лечебная эндоскопия целесообразна при разрывах 1 степени (поверхностных) и 2 степени (проникающих до подслизистого слоя). Хирургическое лечение. После лапаротомии проводится ревизия органов поддиафрагмального пространства. До гастротомии здесь можно обнаружить единственный визуальный признак СМВ – гематому в малом сальнике на уровне кардиального отдела желудка. Ушивание разрывов слизистой и подслизистого слоя проводят отдельными узловыми 8 -образными швами нерассасывающимся материалом. Прошивание линейных разрывов часто дополняют ваготомией и пилоропластикой. При глубоких трещинах прошивание дополняется перевязкой ствола левой желудочной артерии.

Тактика при кровоточащем раке желудка n n n Большинство хирургов придерживаются выжидательной тактики, стремясь добиться консервативными мероприятиями остановки кровотечения, а затем провести обследование, энергичную предоперационную подготовку и оперировать в благоприятных для больного условиях. Однако такая тактика возможна невсегда. У 35 -40% больных с кровоточащим раком желудка остановить кровотечение не удаётся и они оперируются в крайне неблагоприятных условиях в экстренном порядке. Объём операции колеблется от эксплоративной лапаротомии и паллиативных методов остановки кровотечения (прошивание, электрокоагуляция тканей опухоли, перевязка магистральных сосудов) до резекции желудка и гастрэктомии. Паллиативные методы дают плохие результаты (часты рецидивы Кр). Поэтому предпочтение лучше отдать операциям с удалением источника Кр –опухоли. Понятие радикальности в этой ситуации не соответствует онкологическим установкам. При подходящих условиях целесообразно при кровоточащих опухолях желудка применение радикальных с точки зрения гемостаза паллиативных резекций желудка и даже гастрэктомий.

Ушивание дивертикулов возможно: n n n При дивертикулах не более 1 см в диаметре. Если выделение дивертикула сопровождалось значительной травмой поджелудочной железы. Если дивертикул располагается вблизи от большого дуоденального соска.

Хирургическое лечение дивертикулов

n n n При острой кровопотере страдает в первую очередь сосудистый объём, с последующей аутокомпенсацией его дефицита за счёт интерстиция. Это определяет выбор за изоосмолярными солевыми растворами и коллоидами. Преимущества солевых растворов при терапии ОКр бесспорны. Их недостатки – низкий и кратковременный волемический эффект, влияние на систему гемостаза с образованием отёчного синдрома. Главное в лечении геморрагического, травматического и септического шока –восстановление ОЦК.

«Малообъёмная реанимация» n n - Создание комбинированных препаратов гиперосмотических солевых растворов (7, 5% натрия хлорида) с гиперонкотическими растворами коллоидов (декстраны, ГЭК). В результате появились препараты (так называемые гиперосмотические гиперонкотические объёмозамещающие растворы), дающие возможность достичь быстро и стойкого волемического и гемодинамического эффектов при инфузии небольшого объёма (4 мл/кг массы тела). Суть методики – во взаимодействии компонентов: коллоиды не дают солевому раствору покинуть сосудистое русло, а гипертонический раствор натрия хлорида значительно усиливает волемический эффект, что позволяет уменьшить коллоидную нагрузку. Гиперосмотические гиперонкотические растворы определены в качестве стратегических средств для помощи на поле боя в армиях США и НАТО. Методика имеет большие перспективы для терапии острой кровопотери как на до госпитальном этапе, так и в плановой хирургии.

Преимущества и недостатки кристаллоидов и коллоидов

Преимущества растворов ГЭК Молекулы ГЭК способствуют снижению активации эндотелиальных клеток и уменьшают «капиллярную утечку» . n Именно фракции ГЭК с молекулярной массой 60 000 и 350 000 дальтон участвуют в восстановлении порозных стенок капилляров при остром поражении. Только эти фракции эффективно блокируют потерю альбумина и жидкости из внутрисосудистого пространства в интерстиций. n Растворы ГЭК обеспечивают более выраженное и более длительное объёмозамещающее действие. n Характеризуются более длительным сроком пребывания в сосудистом русле. n Эффективно повышают коллоидно-осмотическое давление ( КОД). n
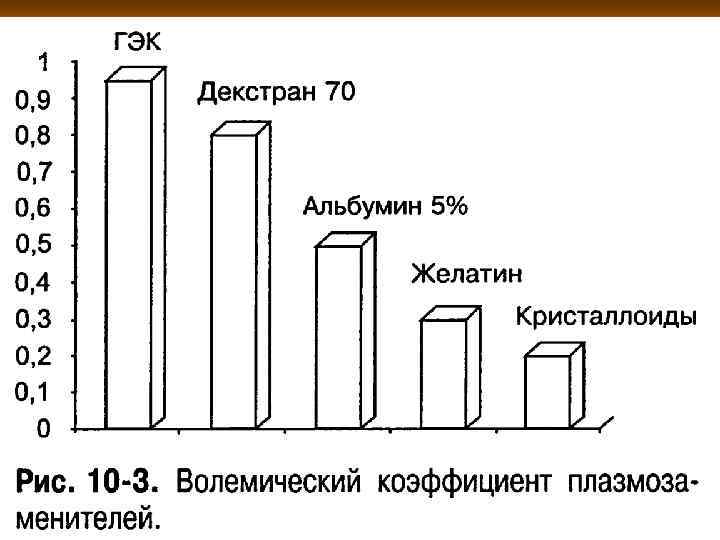

До настоящего времени при возмещении кровопотери достаточно широко используют также средне- молекулярные растворы декстрана, такие, как декстран-70* или его отечественный аналог полиглюкин*. Они эффективно повышают коллоидноосмотическое давление крови и длительно удерживаются в сосудистом русле. Вместе с тем декстраны обладают достаточно высокой реактогенностью и могут вызывать анафилактоидные и анафилактические реакции. Суточная доза декстранов не должна превышать 1000 мл. Введение больших объёмов растворов приводит к возникновению «декстранового ожога почки» и блокирует ретикуло- эндотелиальную систему. Остальные коллоидные плазмозаменители ещё в меньшей степени отвечают требованиям медикотактической обстановки и патогенетическим концепциям. Например, желатины задерживаются в кровеносном русле всего 2 -3 ч и к тому же обладают выраженным гистаминоподобным действием и сами могут вызывать снижение АД. Особого внимания заслуживает проблема воздействия коллоидных плазмозаменителей на систему свёртывания крови. Препараты гидроксиэтилированного крахмала практически не влияют на неё, а растворы на основе декстрана занимают первое место среди коллоидов по отрицательному воздействию на эту систему. Они блокируют адгезивные свойства тромбоцитов и снижают их функциональную активность, уменьшают активность факторов II, V и VII, тем самым замедляют свёртывание крови и препятствуют остановке кровотечения. Их способность обволакивать поверхность эритроцитов может служить препятствием при определении группы крови пострадавшего пациента. Растворы декстранов при кровопотере целесообразно использовать после надёжной остановки кровотечения. Желатин также в существенной степени ингибирует агрегацию тромбоцитов, что может приводить к усилению кровотечения. Введение 1500 мл раствора желатина создаёт ситуацию, по симптомам аналогичную болезни Виллебранда.
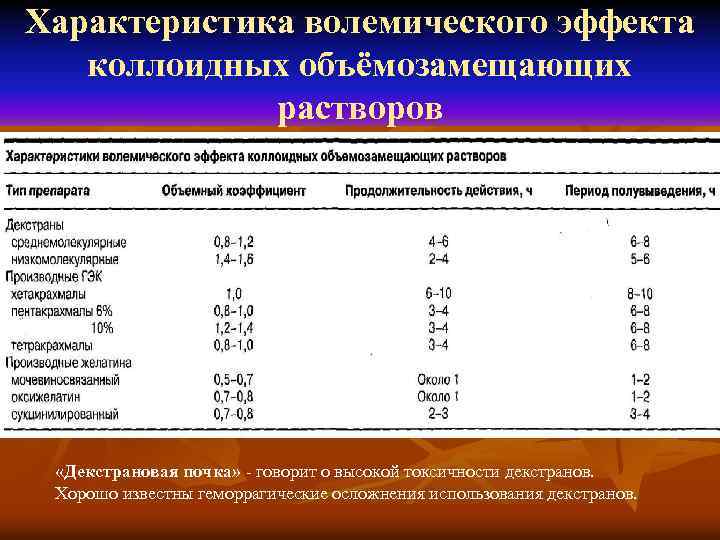
Характеристика волемического эффекта коллоидных объёмозамещающих растворов «Декстрановая почка» - говорит о высокой токсичности декстранов. Хорошо известны геморрагические осложнения использования декстранов.







С целью детоксикации разработан способ послеоперационного кишечного лаважа раствором фортранса: Сразу после операции через микрозонд, установленный интраоперационно в первую петлю тощей кишки не дожидаясь выхода больного из анестезии и восстановления самостоятельного дыхания вводят фортранс. (Томск)

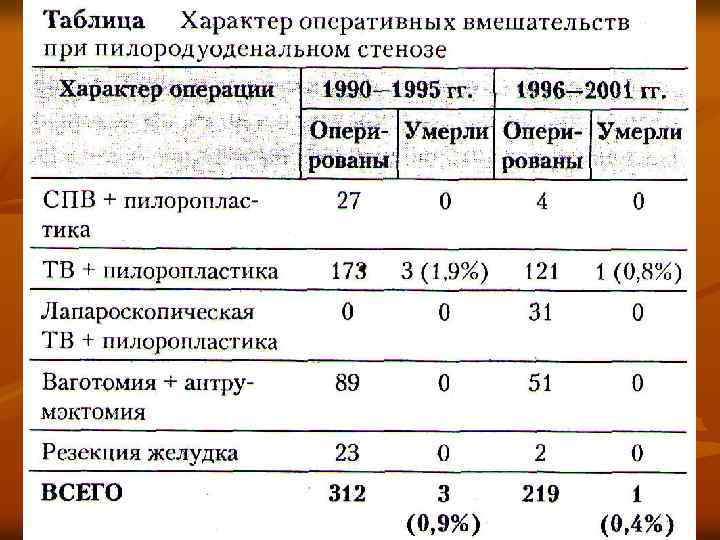
В выборе метода оперативного вмешательства при пилородуоденальном стенозе следует учитывать: 1 – стадию развития стеноза; 2 - степень нарушений моторной функции желудка и 12 перстной кишки; 3 – особенности желудочной секреции; 4 – степень операционного риска.


Спасибо за внимание
Гастродуоденальные кровотечения.ppt