Портальная гипертензия.ppt
- Количество слайдов: 175
УЧЕБНОЕ МУЛЬТИМЕДИЙНОЕ ПОСОБИЕ по факультетской хирургии Цирроз печени. Синдром портальной гипертензии 11. 03. 2013 12. 03. 2013 д. м. н. Шаталов А. В.

АКТУАЛЬНОСТЬ ПРОБЛЕМЫ n n Сложность, недостаточная изученность Неудовлетворительные результаты консервативного и хирургического лечения Рост количества больных Это в основном и проблема лечения цирроза печени

ХИРУРГИЯ ПЕЧЕНИ ПОРТАЛЬНОЛИМФАТИЧЕСКОЙ СИСТЕМЫ n n n 1877 г. - Н. В. Экк – порто-кавальный анастомоз в эксперименте 1887 г. - Kummel ; 1887 - Talma ; 1895 - Drumond – оментоперитонеопексия 1894 г. – Banti - спленэктомия 1899 г. – Rolleston , Turner – оментогепатопексия 1913 г. – П. Л. Герцен – оменторенопексия 1913 г. – Blain – перевязка селезеночной артерии 1916 г. – Kalb – «окно» в области треугольника Пти 1947 г. – Rinchoff – перевязка печеночной артерии 1964 г. – Degni – лимфовенозный анастомоз 1974 г. – Le Veen – перитонеовенозный шунт TIPS – transjugular intrahepatic portocaval shunt

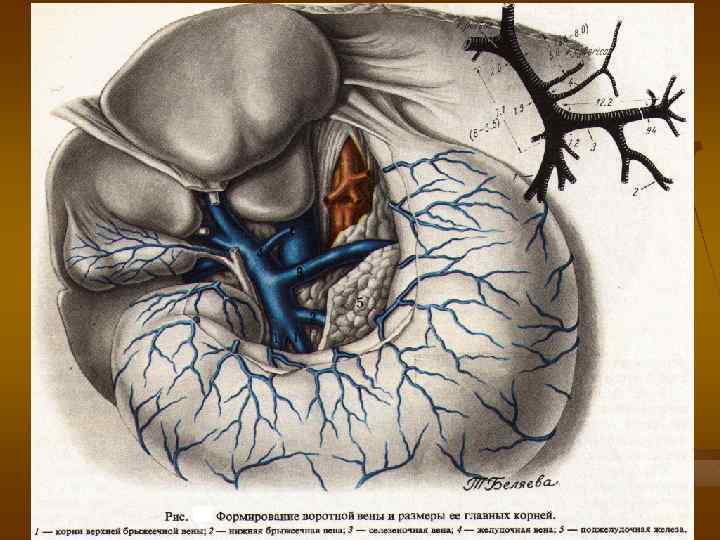
Анатомическое строение портальной системы n n Селезеночная вена Верхне-брыжеечнач вена Нижне-брыжеечная вена Венечная вена желудка
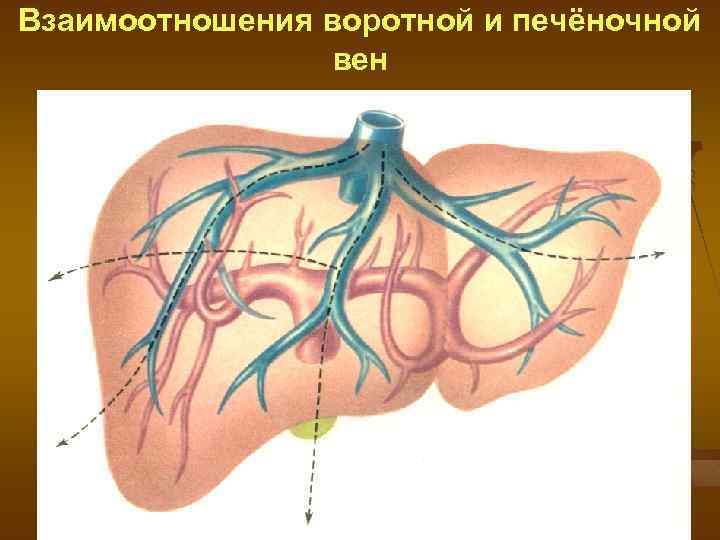
Взаимоотношения воротной и печёночной вен
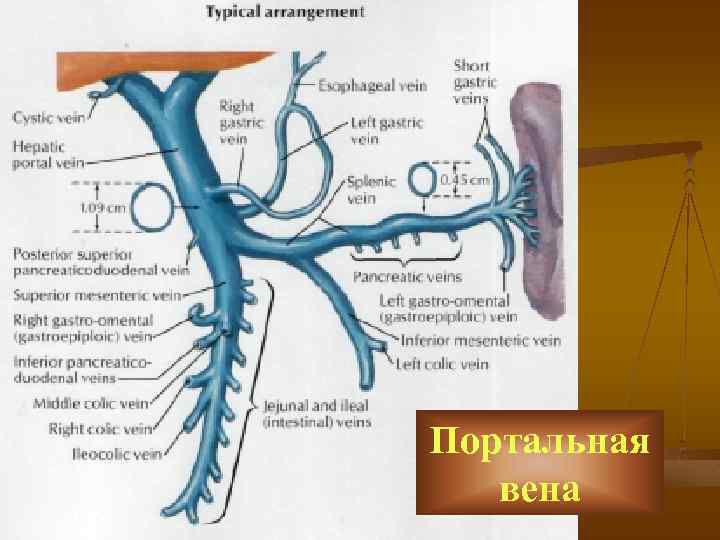
Портальная вена

Анатомо функциональный очерк портальной системы n n n В норме через печень проходит 25% минутного объёма сердечного выброса, что составляет около 1500 мл 1/3 этого объёма несёт печёночная артерия 2/3 кровотока проходит по воротной вене Кровоток через воротную вену составляет около 1000 1200 мл/мин. Через воротную вену в печень ежеминутно поступает 40 мл кислорода, что составляет 72% от его поступления в печень Содержание кислорода в артериальной и портальной крови натощак различается только на 0, 4 3, 3 об. %.
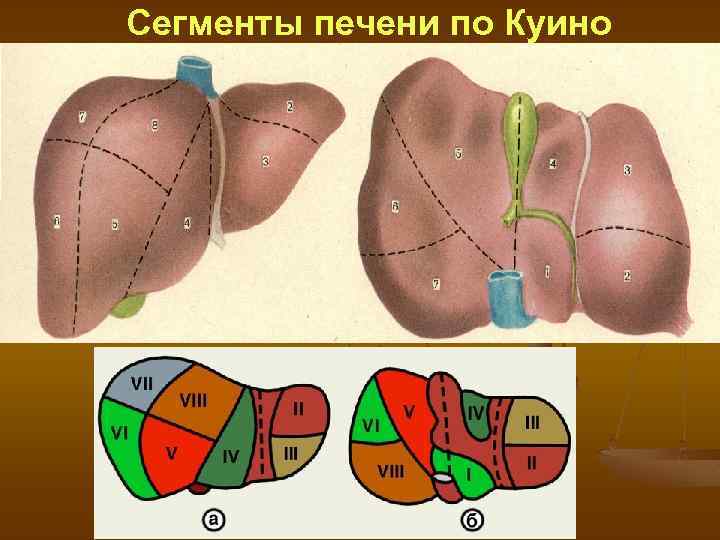
Сегменты печени по Куино
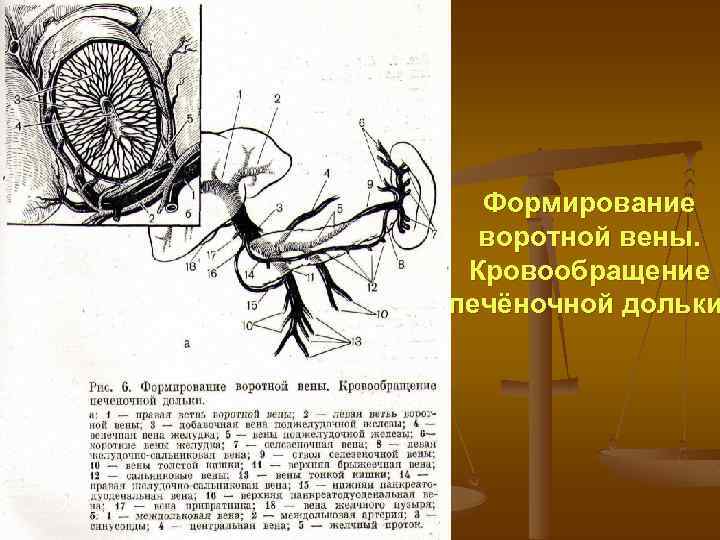
Формирование воротной вены. Кровообращение печёночной дольки
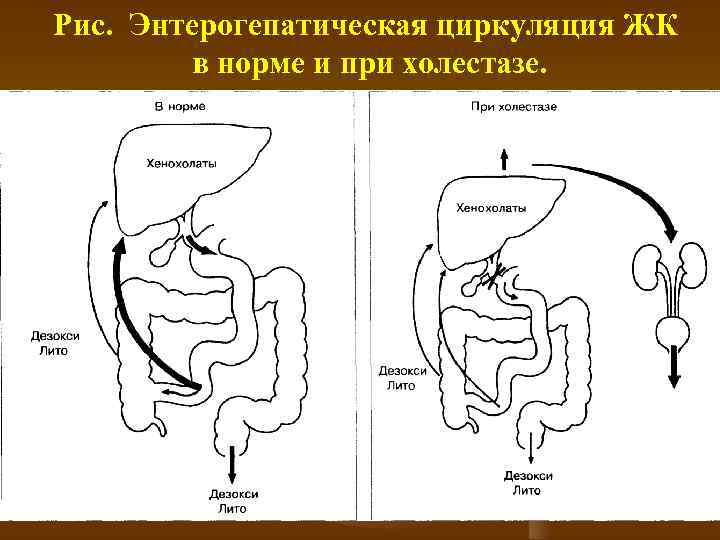
Рис. Энтерогепатическая циркуляция ЖК в норме и при холестазе.

Естественные портокавальные анастомозы (Pick, 1909) n n ü ü ü Гепатопетальные (приносящие кровь в печень) Гепатофугальные (выносящие кровь из печени) сardia ventriculi (гастроэзофагеальные), anus (ректальные) вдоль круглой связки печени (околопупочные) ретроперитонеальные спленоренальные
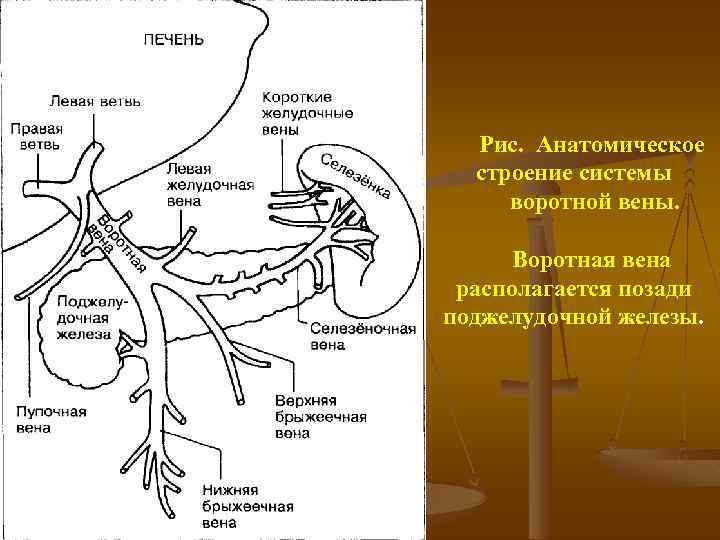
Рис. Анатомическое строение системы воротной вены. Воротная вена располагается позади поджелудочной железы.
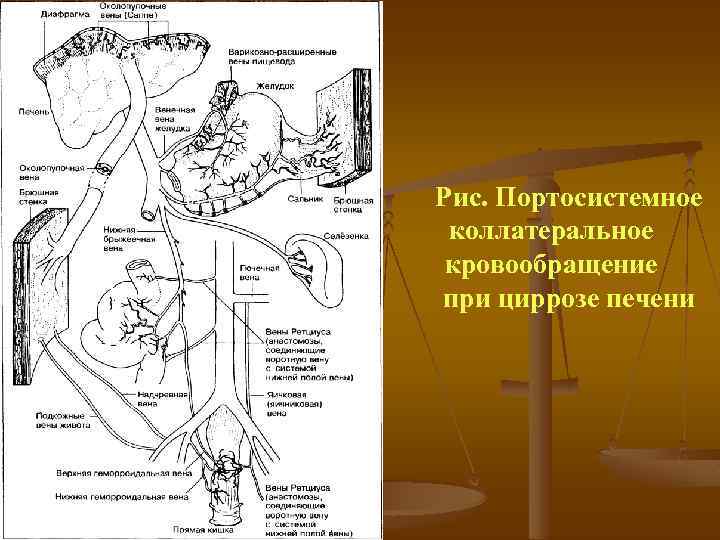
Рис. Портосистемное коллатеральное кровообращение при циррозе печени
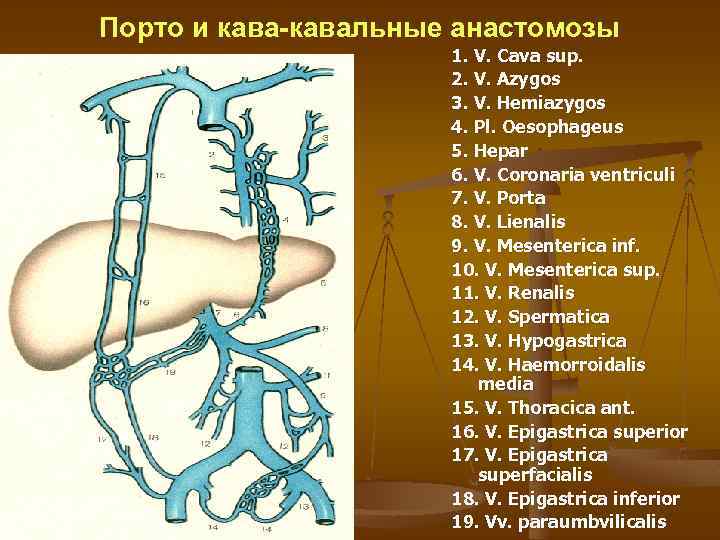
Порто и кава-кавальные анастомозы 1. V. Cava sup. 2. V. Azygos 3. V. Hemiazygos 4. Pl. Oesophageus 5. Hepar 6. V. Coronaria ventriculi 7. V. Porta 8. V. Lienalis 9. V. Mesenterica inf. 10. V. Mesenterica sup. 11. V. Renalis 12. V. Spermatica 13. V. Hypogastrica 14. V. Haemorroidalis media 15. V. Thoracica ant. 16. V. Epigastrica superior 17. V. Epigastrica superfacialis 18. V. Epigastrica inferior 19. Vv. paraumbvilicalis
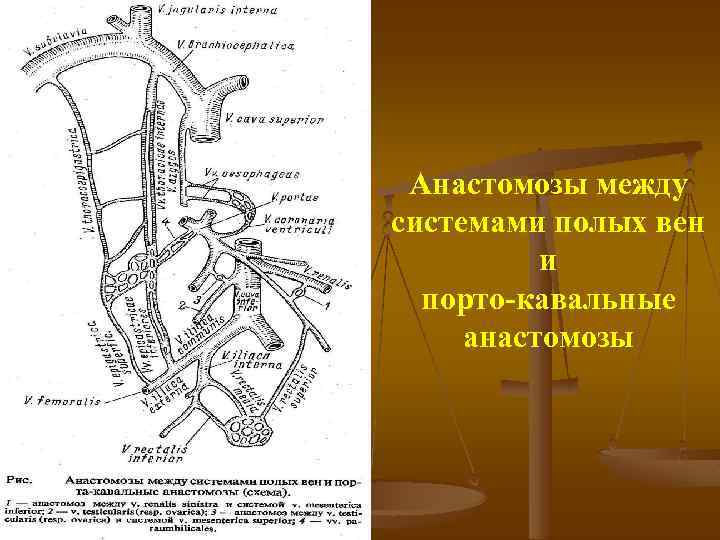
Анастомозы между системами полых вен и порто кавальные анастомозы

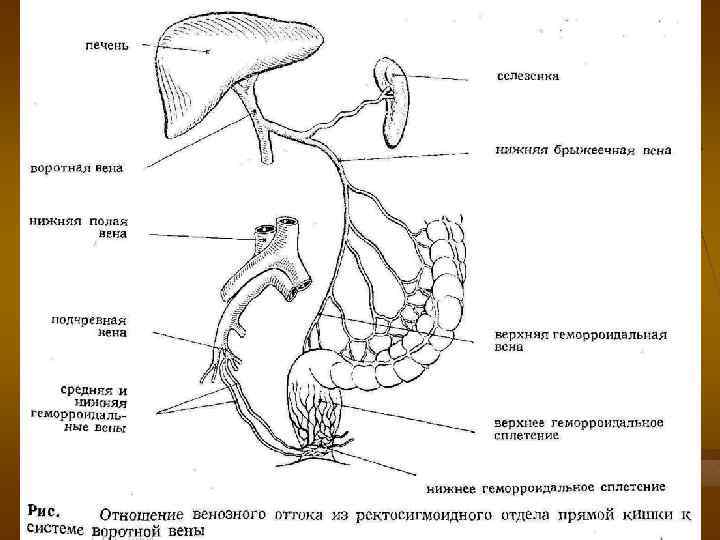
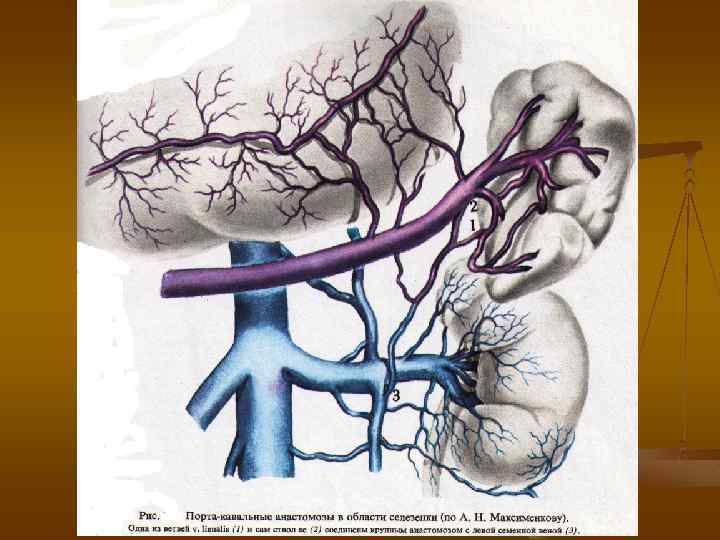

Таблица. Основные показатели при заболеваниях печени Показатель Нормальные значения Диагностическая ценность Билирубин: общий 5— 17 мкмоль/л* Выявление желтухи, оценка тяжести связанный Менее 5 мкмоль/л ЩФ 35 -130 МЕ/л Ас. АТ 5 -40 МЕ/л Ал. АТ 5 -35 МЕ/л При алкоголизме активность Ал. АТ ниже, чем активность Ас. АТ ГГТП 10 -48 МЕ/л Диагностика алкогольного эксцесса и билиарного холестаза Альбумин 35 -50 г/л Оценка тяжести поражения печени 5 -15 г/л Диагностика хронического гепатита и цирроза, контроль за динамикой заболевания -Глобулин Протромбиновое время (после 12 -16 с введения витамина К) *0, 3 1, 0 мг%. Болезнь Жильбера, гемолиз Диагностика холестаза, инфильтрации печени Ранняя диагностика печёночно-клеточного поражения, контроль за динамикой заболевания Оценка тяжести поражения печени

Портальная гипертензия n n Это - стойкое повышение давления крови в портальной системе, обусловленное механическими препятствиями кровотока на любом её участке Понятие о портальной гипертензии ввели Gilbert, 1901 и Villaret, 1908 г.

Табл. Причины портальной гипертензии (В. Т. Ивашкин, 2001)
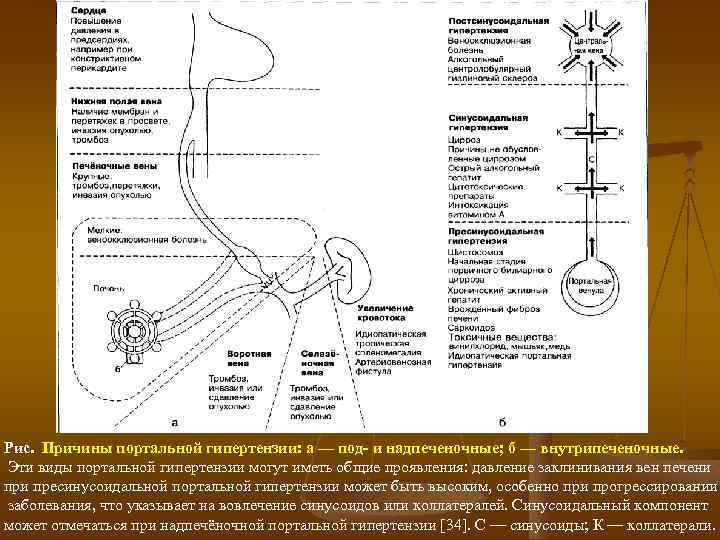
Рис. Причины портальной гипертензии: а — под и надпеченочные; б — внутрипеченочные. Эти виды портальной гипертензии могут иметь общие проявления: давление заклинивания вен печени пресинусоидальной портальной гипертензии может быть высоким, особенно при прогрессировании заболевания, что указывает на вовлечение синусоидов или коллатералей. Синусоидальный компонент может отмечаться при надпечёночной портальной гипертензии [34]. С — синусоиды; К — коллатерали.
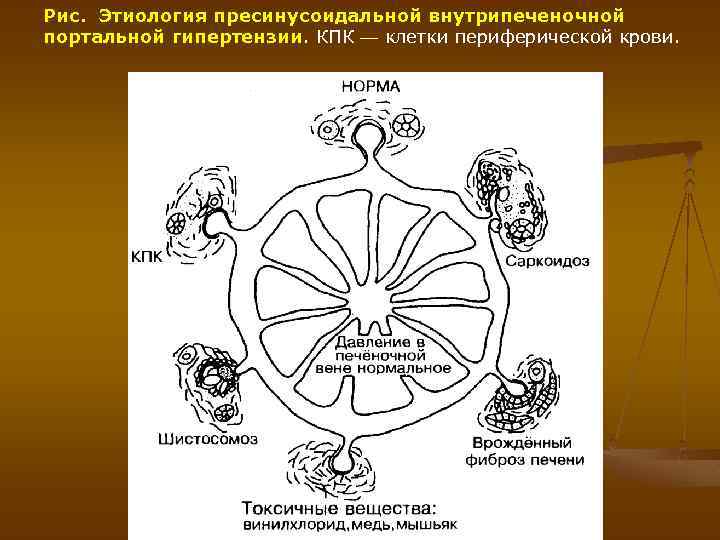
Рис. Этиология пресинусоидальной внутрипеченочной портальной гипертензии. КПК — клетки периферической крови.
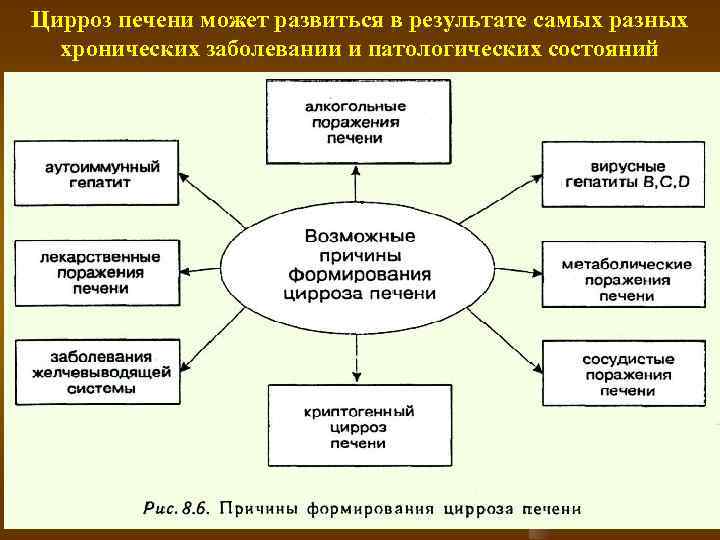
Цирроз печени может развиться в результате самых разных хронических заболевании и патологических состояний
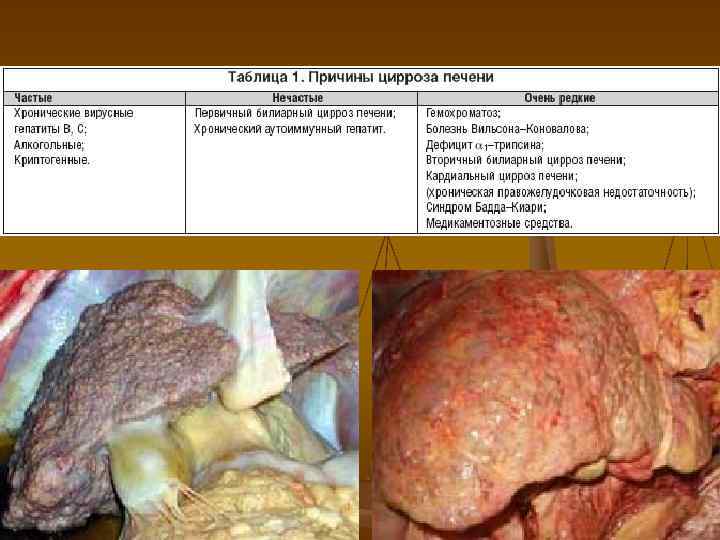

Основные причины портальной гипертензии: 90 95% цирроз печени 5% тромбоз воротной вены 1 2% надпечёночный блок Цирроз печени соответствует следующей стадии морфогенеза хронического гепатитa. Основным отличием цирроза печени от хронического гепатита является развитие диффузного воспалительного процесса с высокой фибропластической активностью и фиброзироваиием печени. Распространенный фиброз приводит к перестройке нормальной архитектоники печеночных долек с образованием множественных псевдодолек и внутрипеченочных сосудистых анастомозов. Происходит узелковая трансформация паренхимы печени с последующим развитием печеночной недостаточност

Первичный билиарный цирроз печени Первичный билиарный цирроз (ПБЦ) печени встречается у представителей всех рас. По неясным причинам этим заболеванием страдают преимущественно женщины, причем 90% в возрасте старше 40 лет. Жалобы больных могут быть многообразными. Частыми жалобами больных являются утомляемость и зуд. Симптомы, указывающие на поражение печени, включают в себя гепатомегалию и спленомегалию, а также гиперпигментацию и ксантолазмы. Резко выраженная желтуха встречается редко. Важное место в клинической картине занимают внепеченочные проявления (поражения суставов, синдром Шегрена, изменения кожи), которые могут вызвать подозрения на коллагеноз. Лабораторные исследования вносят существенный вклад в установление диагноза при подозрении на ПБЦ. Часто встречается постоянное повышение активности ферментов холестаза (ЩФ, ГТТФ), увеличение содержания холестерина, повышение уровня Ig. М и гамма глобулинов, хотя они неспецифичны. Отмечается повышение СОЭ, а также увеличение концентрации Ig. М, но пограничное или умеренное повышение показателей активности трансамииаз в сыворотке крови. Специфичным для ПБЦ считается определение в крови антимитохондриальных антител (АМА). Был разработан тест ELISA против компонентов М 2 комплекса. Чувствительность теста в диагностике ПБЦ составляет 98%, специфичность 96%. Это означает, что менее 5% больных с
Билиарный цирроз печени n Характеристику заболевания предложил А. Соловьёв в 1873 г.
Цирроз печени
Цирроз печени n n Laennec в 1819 г. привёл первое научное описание заболевания и предложил термин «цирроз» . От греч. Kirhos лимонно-жёлтый

Уровни блокады портального кровотока n n Подпечёночная блокада Внутрипечёночная блокада Надпечёночная блокада Смешанная форма Уровни внутрипеченочной блокады n n n Пресинусоидальный Синусоидальный Постсинусоидальный

Подпечёночная блокада = внепечёночная обструкция воротной вены n n n n n Тромбоз воротной вены Пилефлебит Тромбоз селезёночной вены (левосторонняя портальная гипертензия) Врождённые аномалии сосудов портальной системы Сдавление сосудов извне Инфекции (омфалит, острый аппендицит, перитонит) Операции на печени, спленэктомия, портосистемное шунтирование Травмы, миелопролиферативные заболевапния Приём пероральных контрацептивов

Внутрипечёночная блокада = внутрипечёночная форма портальной гипертензии n n n n Хронические диффузные заболевания печени (гепатит цирроз гепатома) Очаговые заболевания печени (кисты, опухоли, паразиты) Врождённый фиброз печени Первичный билиарный цирроз Саркоидоз Синдром Банти Врождённые нарушения метаболизма (болезнь Вильсона Коновалова, болезнь Гоше, гемохроматоз, протопорфирии)

Надпечёночная блокада = обструкция печёночных вен n n n Синдром Бадда Киари Болезнь Киари Цирроз Пика Смешанная форма Цирроз печени, осложнённый тромбозом воротной вены Подпечёночый блок с последующим развитием цирроза печени

Классификация ЦП Всемирная ассоциация по изучению печени, Акапулько, 1974 (утверждено ВОЗ в 1978 г. ) I. По морфологии 1. Микронодулярный (узлы регенераты 2 3 мм) 2. Макронодулярный (узлы более 7 мм) 3. Смешанный (узлы от 3 до 7 мм) 4. Первичный билиарный II. По этиологии 1. Вирусные 2. Алкогольные 3. Токсические (медикаменты, химические вещества) 4. Связанные с врожденными нарушениями метаболизма 5. Вторичный билиарный 6. Криптогенный

продолжение: III. По выраженности печеночно клеточной недостаточности 1. 2. 3. Компенсированный Субкомпенсированный Декомпенсированный IV. Степень портальной гипертензии I стадия (доклиническая) II стадия (умеренно выраженная) III стадия (резко выраженная) V. Активность процесса Активный 2. Неактивный Этиологические причины Вирусный Токсический, 1. Криптогенный

Стадии цирроза печени n n n n Компенсация Субкомпенсация Декомпенсация Фазы цирроза печени Неактивная Активная Течение цирроза печени Стабильное Прогрессирующее

Нормальные показатели портального давления 120 150 (до 180) мм водного столба n При портальной гипертензии может повышаться до 230 610 мм водного столба (Whipple, Ф. Г. Углов, А. А. Полянцев) n Различная величина портального давления зависит от степени блокады системы воротной вены и от степени развития компенсаторных портокавальных анастомозов n

Портальное давление может повышаться при: n n глубоком вдохе, увеличении внутрибрюшного давления (при кашле, акте дефекации, физическом напряжении), движениях диафрагмы Имеет значение состояние нервной системы, артериальное давление, наполнение желудка и кишечника
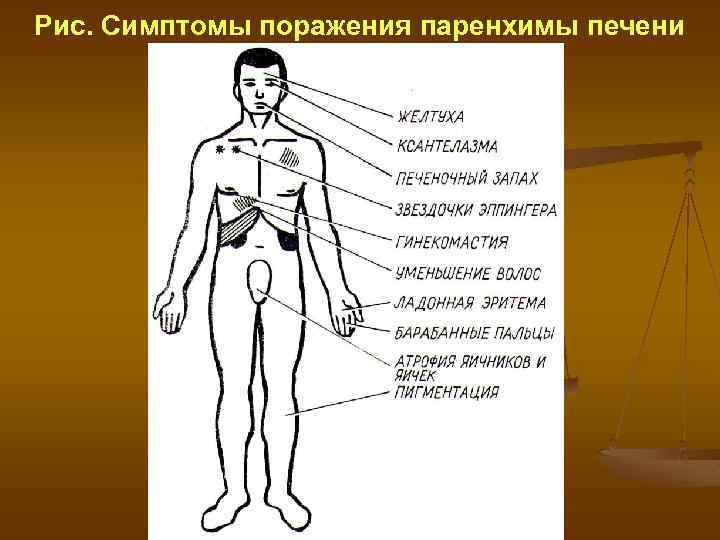
Рис. Симптомы поражения паренхимы печени

Признаки портальной гипертензии n n n n Спленомегалия и гепатомегалия Гиперспленизм Асцит Варикозное расширение вен пищевода Геморрой Caput medusae (варикозное расширение вен околопупочной области, боковых поверхностей живота) кахексия
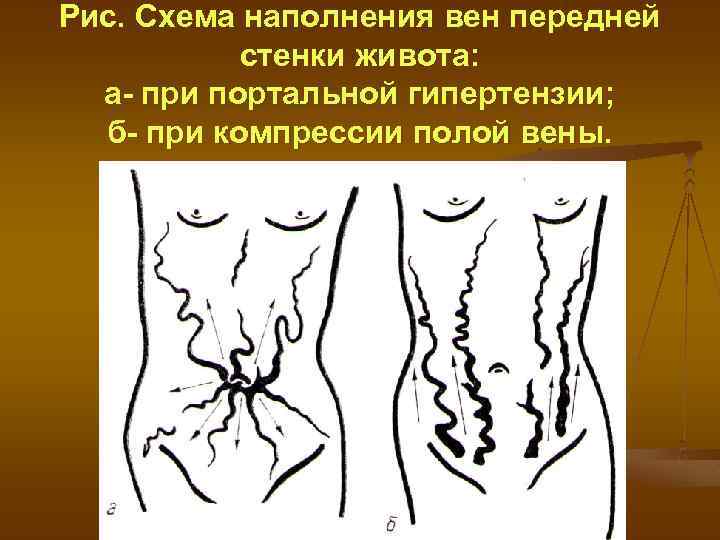
Рис. Схема наполнения вен передней стенки живота: а- при портальной гипертензии; б- при компрессии полой вены.

Рис. Характер распределения и направление кровотока по венам передней брюшной стенки при обструкции воротной вены (слева) и при обструкции нижней полой вены (справа).
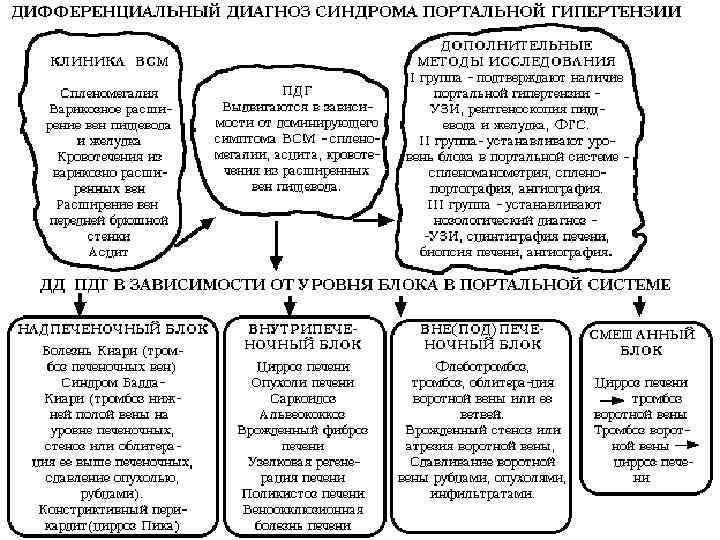
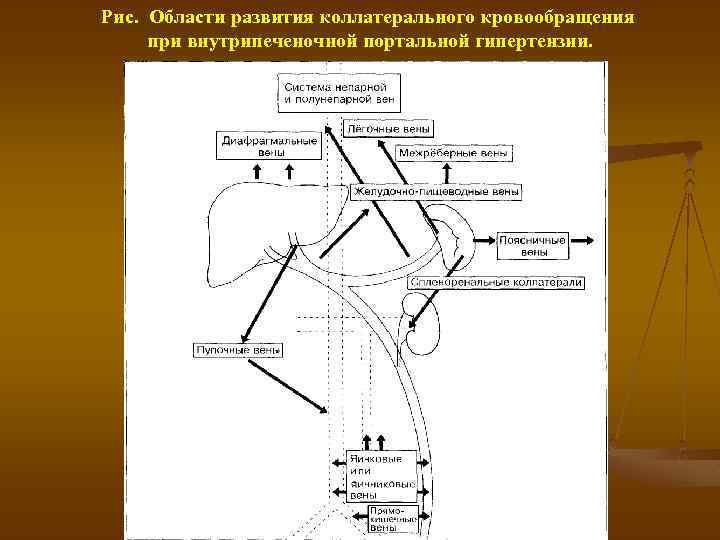
Рис. Области развития коллатерального кровообращения при внутрипеченочной портальной гипертензии.
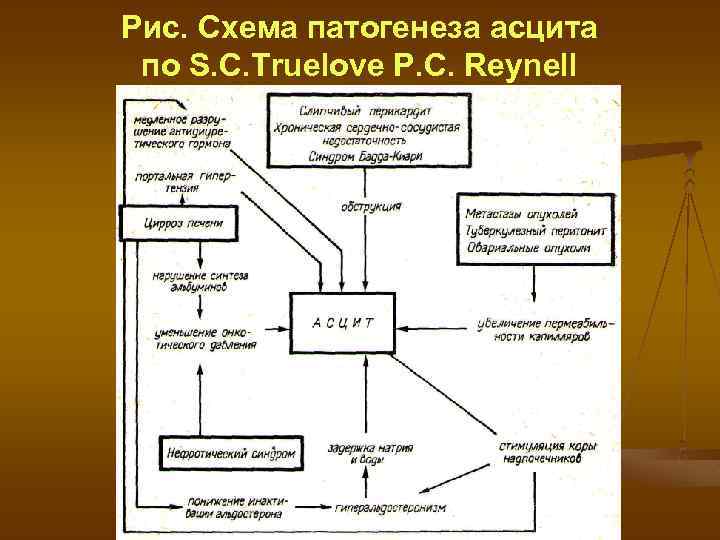
Рис. Схема патогенеза асцита по S. C. Truelove P. C. Reynell
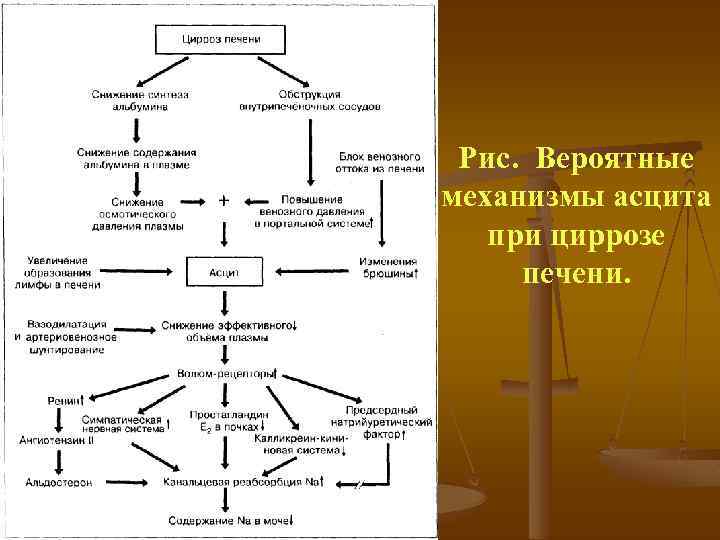
Рис. Вероятные механизмы асцита при циррозе печени.

Таблица. Основные принципы лечения асцита Постельный режим. Диета с низким содержанием на трия (не более 22 ммоль/сут). Ограничивают приём жидкости до 1 л в сутки. Определяют уровень элект ролитов в сыворотке и моче. Ежедневно измеряют массу тела, диурез. Исследуют асцитическую жидкость При напряжённом асците оценивают показания к парацентезу (см. табл. 9 6) Спиронолактон по 200 мг/сут После 4 дней лечения рассматривают показания к до бавлению фуросемида по 80 мг/сут. Осуществляют контроль за уровнем электролитов в сыворотке Показания для отмены диуретических препаратов: прекоматозное состояние, «хлопающий» тремор, гипокалиемия, азотемия или алкалоз Продолжают измерение массы тела. При необходимос ти увеличивают дозу диуретиков Внепочечные потери его достигают 0, 5 г. Упот ребление более 0, 75 г натрия в сутки ведёт к развитию асцита; при этом каждый грамм натрия задерживает 200 мл жидкости. Поэтому в сутки с пищей должно поступать не более 22 ммоль (0, 5 г) натрия, а количество жидкости нужно ограничить до 1. л. Основные диетические рекомендации 1. Пищу готовят без добавления соли. Соли на столе быть не должно. Вместо неё используют заменители. 2. Употребляют бессолевой хлеб, сухари, печенье и хлебцы, а также бессолевое масло и маргарин (без ограничений). 3. Такие приправы, как лимонный сок, цедра апельсина, лук, уксус, чеснок, бессолевой кетчуп и майонез, перец, горчица, шалфей, тмин, петруш ка, майоран, лавровый лист, гвоздика и экстракт дрожжей (с низким содержанием соли), помогают сделать блюда более приятными на вкус. 4. Исключают любые продукты, содержащие пе карный порошок и питьевую соду (пирожные, бис квитное печенье, крекеры, торты, выпечка и обыч ный хлеб). 5. Исключают соленья, оливки, ветчину, бекон, солонину, языки, устриц, мидии, копчёную сельдь, рыбные и мясные консервы, рыбный и мясной паштет, колбасу, майонез, различные баночные соусы и все виды сыров, а также мороженое. 6. Исключают все виды круп, кроме манной. Исключают солёные консервированные продукты. Свежие фрукты можно заменить консервирован ными (из компотов). Для приготовления пищи можно использовать сахарную пудру и муку. 7. Разрешают 100 г говядины или мяса домаш ней птицы, кролика или рыбы и одно яйцо в сут ки. Одно яйцо может заменить 50 г мяса. 8. Молоко ограничивают до 250 мл в сутки. Раз решается есть сметану. 9. Можно есть варёный рис (без соли). 10. Разрешают любые овощи и фрукты в свежем виде или в виде блюд, приготовленных в домаш них условиях. 11. Исключают конфеты, пастилу и молочный шоколад.

Таблица. Лечебный парацентез Показания к парацентезу • Напряжённый асцит • Сочетание асцита с отёками • Асцит у больных циррозом печени группы В по Чайлду • Уровень протромбина выше 40% • Уровень билирубина в сыворотке ниже 170 ммоль/л (10 мг/%) • Количество тромбоцитов более 40 000 в 1 мм 3 • Уровень креатинина в крови менее 3 мг% • Суточная экскреция натрия более 10 ммоль

Таблица. Тотальный парацентез с внутривенным введением альбумина Объём 10 л. Время процедуры 1 ч Внутривенное введение бессолевого альбумина по 6 г на 1 л удаляемой жидкости Показания (см. табл. 9 6) Преимущества Однократная процедура Короткий срок пребывания в больнице Недостатки Частота рецидивов не изменяется Выживаемость больных не изменяется Нельзя производить при терминальной стадии (больные группы С по Чайлду) цирроза печени
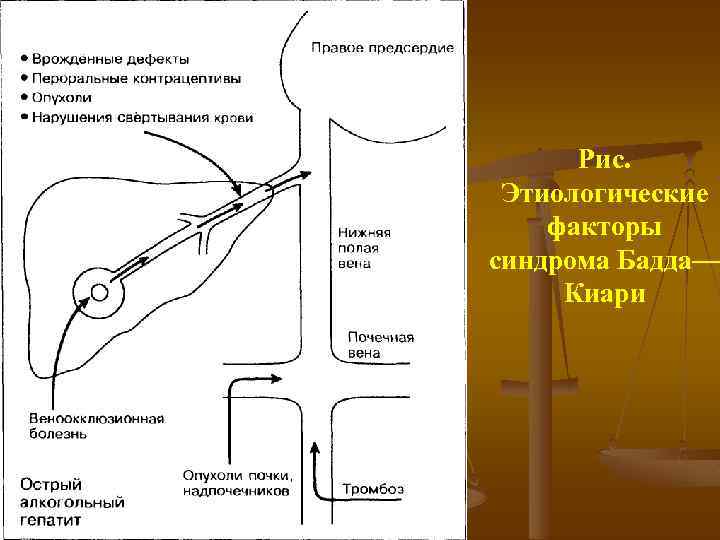
Рис. Этиологические факторы синдрома Бадда— Киари.
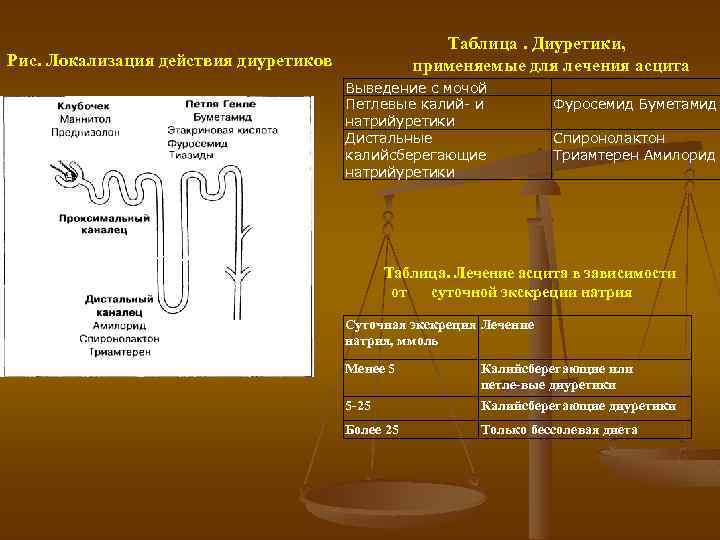
Таблица. Диуретики, применяемые для лечения асцита Рис. Локализация действия диуретиков Выведение с мочой Петлевые калий- и натрийуретики Дистальные калийсберегающие натрийуретики Фуросемид Буметамид Спиронолактон Триамтерен Амилорид Рис. 9 -7. Локализация действия диуретиков. Таблица. Лечение асцита в зависимости от суточной экскреции натрия Суточная экскреция Лечение натрия, ммоль Менее 5 5 25 Калийсберегающие или петле вые диуретики Калийсберегающие диуретики Более 25 Только бессолевая диета

Асцит Основные патогенетические факторы, ведущие к развитию асцита портальная гипертензия, гипоальбуминемия и вторичный гиперальдостеронизм. Консервативное лечение асцита рассмотрено при описании методов лечения цирроза. При отсутствии эффекта от вышеизложенной терапии показано проведение парацентеза в сочетании с заместительной терапией альбумином (6 10 г на 1 л эвакуированной асцитической жидкости). Асцит, не поддающийся массивной диуретической (до 400 мг спиронолактона и до 160 мг фуросемида в сутки) и белковозамещающей терапии, считается резистентным. Осложнения асцита. Спонтанный бактериальный перитонит развивается вследствие инфицирования асцитической жидкости бактериями кишечного происхождения. Основной метод диагностики – подсчет нейтрофильных лейкоцитов в асцитической жидкости (более 250 клеток в 1 мм 3). Гепаторенальный синдром проявляется прогрессирующим снижением фильтрационной функции почек у больных циррозом с наличием, как правило, резистентного асцита при отсутствии первичного почечного заболевания. Лечение резистентного асцита 1 Перитонеовенозный шунт 2 Портосистемный шунт 3 Трансплантация печени 4 Лапароцентез 5 ПВШ 6 ЛВА

Варианты хирургического лечения. n n n Отведение асцитической жидкости Снижение ПД и создание новых путей оттока крови Уменьшение притока крови в ПС Разобщение вен пищевода и желудка с венами ПС Усиление репаративной регенерации печени, увеличение артериального притока, улучшение функционального состояния печени Коррекция лимфооттока
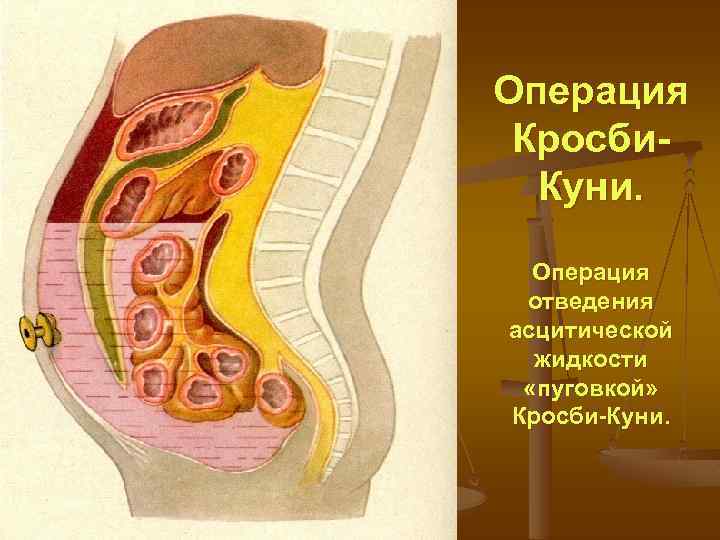
Операция Кросби. Куни. Операция отведения асцитической жидкости «пуговкой» Кросби-Куни.

Отведение асцитической жидкости. n n n Операция Кальба - иссечение брюшины в области треугольника ПТИ Операция Рюота - создание соустья между брюшной полостью и БПВ Операция Ле Вина - периотовенозное соустье с помощью силиконового шунта с клапаном
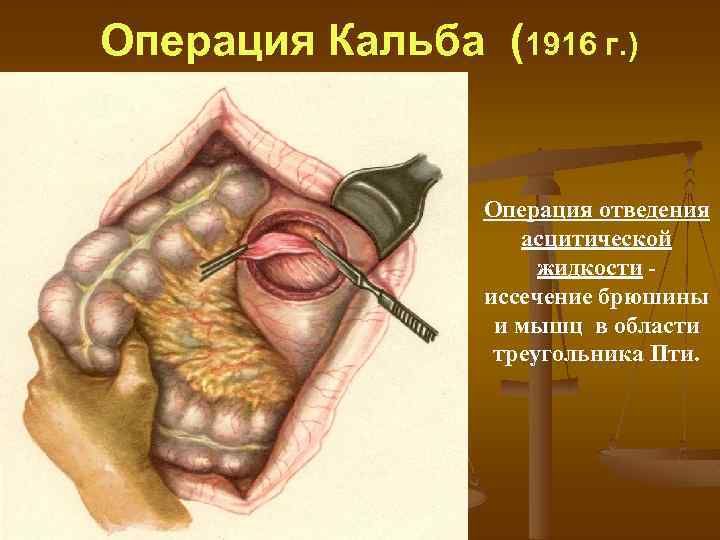
Операция Кальба (1916 г. ) Операция отведения асцитической жидкости иссечение брюшины и мышц в области треугольника Пти.
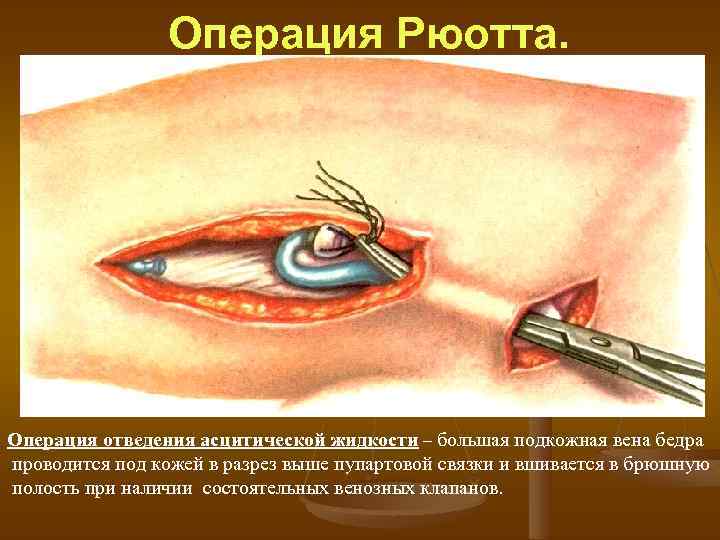
Операция Рюотта. Операция отведения асцитической жидкости – большая подкожная вена бедра проводится под кожей в разрез выше пупартовой связки и вшивается в брюшную полость при наличии состоятельных венозных клапанов.

Стадии развития портальной гипертензии Компенсированная стадия СПГ n n n Портопечёночное кроволимфообращение (ППКЛО) в норме Умеренное повышение портального давления (ПД) 200 250 мм в. ст. Спленомегалия с или без явлениями гиперспленизма Субкомпенсированная стадия СПГ ППКЛО нарушено ПД высокое (250 350 мм. в. ст. ) Спленомегалия с или без гиперспленизма ВРВ с кровотечением или без него (угроза) Декомпенсированная стадия СПГ ППКЛО выраженные нарушения Спленомегалия с или без гиперспленизма ВРВ с кровотечением или без него (угроза) Асцит

Диагностика СПГ n Клинические данные: осмотр (желтушность кожи и склер, расширение вен передней брюшной стенки, «сосудистые звёздочки» на коже, «пальмарная эритема» пальпация живота (размеры печени, селезёнки, свободная жидкость в животе). Расширение селезеночной вены больше 10 мм и портальной вены больше 15 мм считают достоверными признаками повышения давления в системе v. porta.

Инструментальная диагностика СПГ n n n n n УЗИ, УЗС с ЦДК, КТ Рентгенография пищевода и желудка ЭГДС Радиоизотопные методы (бенгальскую розовую , меченную I 131; радиогепатография Тс 99; в/в радиопортография с альбумином меченным I 131 Сканирование печени Реогепатография (биполярная, тетраполярная) Лапароскопия с биопсией печени Ангиография (целиакография, гепатикография) Спленопортография Лимфография

К ультразвуковым критериям портальной гипертензии относятся следующие: 1. Расширение внепеченочной части воротной вены (диаметр более 12 14 мм). 2. Изменение просвета портальной вены при глубоком вдохе не более 10%. 3. Расширение селезеночной вены (диаметр более 8 9 мм). 4. Увеличение селезенки: длина более 120 мм, толщина более 50 мм, площадь более 40 50 см в квадрате. 5. Выявление порто портальных и порто кавальных коллатералей: под нижним краем левой доли печени и в области ворот печени (вены кардиального отдела желудка с анастомозами между левой, задней и короткими венами желудка; и диафрагмально пищеводные и полунепарные вены) – гастроэзофагальные и панкреатикодуоденальные анастомозы; по висцеральной поверхности в области ворот селезенки (вены, переспределяющие кровь в левую почечную вену напрямую из селезеночной вены в почечную и через диафрагмальные, панкреатические, желудочные вены в вену левого надпочечника) – спленоренальные, гастроренальные анастомозы; в левом поддиафрагмальном пространстве области селезеночно почечной связки и в сальнике (вены в связках и складках брюшины, которые образуются при переходе ее с органов брюшной полости на брюшную стенку или забрюшинные ткани) – ретроперитонеальные анастомозы, в области круглой и серповидной связок печени (вены серповидной связки, связанные с умбиликальной и параумбиликальными венами по которым кровь может оттекать из левой ветви воротной вены в нижнюю полую вену) – умбиликальные анастомозы. 6. Выявление свободной жидкости в брюшной полости.

Основным ультразвуковым признаком внепеченочной портальной гипертензии является экстравазальная компрессия и тромбоз вен портальной системы кровообращения. Для полного тромбоза характерны следующие признаки: 1. При цветовом допплеровском картировании поток внутри сосуда не окрашивается при условии, что происходит кодирование потока в других сосудах на сравнимой глубине и угле сканирования. 2. При импульсной допплерографии спектр кровотока внутри сосуда не регистрируется. 3. В просвете сосуда выявляются эхогенные массы. 4. Диаметр вен портальной системы увеличивается проксимальнее тромбоза. 5. Визуализируются порто системные коллатерали, кавернозная трансформация. 6. Тромбированный сосуд дилатируется, что обычно наблюдается в острой стадии тромбоза.

Применение цветового картирования потока позволяет с высокой степенью точности проводить диагностику пристеночного тромбоза или экстравазальной компрессии сосудов, которые проявляются следующими признаками: 1. Сужение просвета сосуда на участке сдавливания или обнаружение пристеночных эхогенных масс, частично заполняющих просвет. 2. Турбулентный или пропульсивный характер кровотока с увеличением максимальной ЛСК при гемодинамически значимых нарушениях проходимости. 3. Повышение интенсивности окрашивания кодируемого потока и/или неполное окрашивание на участке пристеночного тромбоза. 4. Дилатация вен портальной системы проксимальнее сдавливания или обнаружение притоков воротной вены, которые в норме не визуализируются (левая желудочная, панкреатические вены и др. ).

Важно знать: 1 Нормальная ультразвуковая картина, в том числе сагиттальные размеры печени по срединно ключичной линии, не превышающие 12– 15 см, не исключает наличия заболевания этого органа. 2 Диффузные или очаговые изменения эхоструктуры печени достоверно свидетельствуют в пользу ее патологии. 3 По ультразвуковой картине нельзя достоверно дифференцировать различные формы гепатита, начальные стадии жировой дистрофии и цирроза печени. 4 При диффузных изменениях печени окончательный диагноз следует верифицировать гистологически (см. ниже). 5 Для уточнения диагноза при очаговых изменениях в печени в большинстве случаев целесообразно проведение прицельной биопсии под эхографическим контролем для последующего цитологического и гистологического анализа.

КТ прекрасно выявляет типичные для цирроза признаки: уменьшение размеров печени, неровность контуров, диспропорция в размерах долей, расширение внутрипеченочных соединительнотканных пространств. Однако она не помогает в уточнении характера мелких очагов (узелки регенерации или малигнизация? ). Дифференциально диагностические критерии узелков регенерации разработаны при МРТ. Широко известны основополагающие работы Т. Н. Doyle et al. и J. Itai et al. , описывающие узелки регенерации при циррозе как гипоинтенсивные на Т 2 взвешенных изображениях и гиперинтенсивные на Т 1 взвешенных изображениях, в то время как раковые поражения гиперинтенсивны на Т 2 взвешенных изображениях. Таким образом, комбинация гиперинтенсивности на Т 1 и гипоинтенсивности на Т 2 взвешенных изображениях практически подтверждает диагноз цирроза печени с узловой регенерацией без атипичного роста. Отсутствие достоверных дифференциально диагностических признаков при очаговой патологии печени при КТ и МРТ потребовали работ по болюсному контрастному усилению, когда появилась возможность получать томографическое изображение в артериальной, венозной и отсроченной фазах контрастного усиления. Но даже эта методика не позволила во всех случаях решить вопросы дифференциальной диагностики.

Таблица. Прямые и косвенные эхографические признаки цирроза печени Прямые признаки Изменение размеров печени Изменение эхоструктуры Неровность контуров печени Закругление нижнего края Снижение эластичности и звукопроводимости Косвенные признаки Увеличение селезенки Асцит Расширение воротной и селезеночной вен В большинстве случаев размеры печени увеличены, нередко преимущественно за счет левой доли печени. В конечной стадии заболевания при преобладании атрофических процессов размеры органа уменьшаются. Характерно значительное закругление нижнего края печени и неровность ее контуров. Эхоструктура печени существенно усиливается за счет появления более частых и крупных эхосигналов, что связано со значительной перестройкой архитектоники печени, характерной для цирроза. При атрофической стадии количество и размер эхосигналов снижаются. Наконец, важными признаками цирроза является снижение эластичности и звукопроводимости печени.
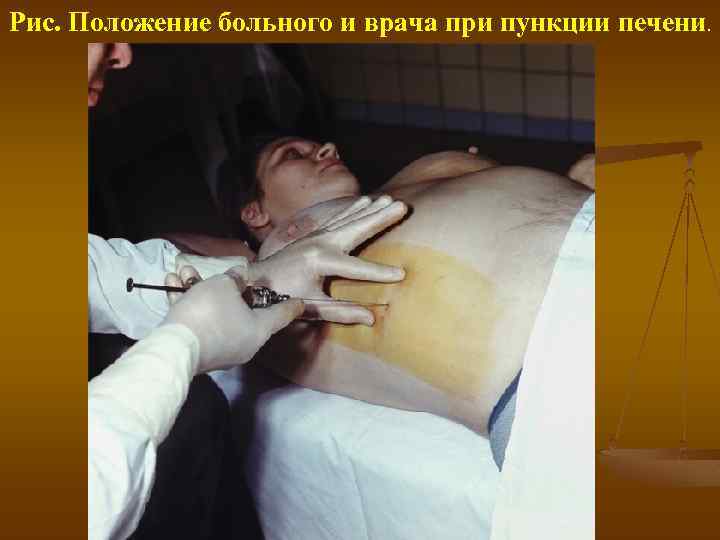
Рис. Положение больного и врача при пункции печени.

Выделяют следующие лабораторные синдромы: 1 цитолитический, 2 холестатический, 3 синтетической недостаточности и 4 мезенхимално воспалительный. 1 Синдром нарушения целостности гепатоцитов (синдром цитолиза). Характеризуется повышением в плазме крови активности индикаторных ферментов Ас. АТ, Ал. АТ, ЛДГ и ее изоферментов ЛДГ 4 и ЛДГ 5; специфических печеночных ферментов: фруктозо 1 фосфатальдолазы, сорбитдегидрогеназы, а также концентрации ферритина, сывороточного железа, витамина В 12 и билирубина главным образом за счет повышения прямой фракции. В оценке степени выраженности патологического процесса основное значение придается активности Ал. АТ и Ас. АТ. Повышение их уровня в сыворотке крови менее чем в 5 раз по сравнению с верхней границей нормы рассматривается как умеренная, от 5 до 10 раз как средняя степень и свыше 10 раз как высокая степень выраженности. Морфологической основой этого синдрома являются гидропическая и ацидофильная дистрофия и некроз гепатоцитов с повреждением и повышением проницаемости клеточных мембран. 2 Синдром холестаза (нарушение экскреторной функции печени). Сопровождается повышением уровня в сыворотке крови ЩФ, ЛАП, ГГТФ, холестерина, бета липопротеинов, конъюгированной фракции билирубина, желчных кислот, фосфолипидов, снижается экскреция бромсульфалеина (вофавердина) и радиофармакологических препаратов.

Морфологической основой внутриклеточного холестаза являются ультраструктурные изменения гепатоцита гиперплазия гладкой цитоплазматической сети, изменения билиарного полюса гепатоцита, накопление компонентов желчи в гепатоците, которые нередко сочетаются с цитолизом гепатоцитов. При внутрипеченочном холестазе выявляют накопление желчи в желчных ходах, а при внепеченочном расширение междольковых желчных протоков. 3 Синдром печеночно клеточной недостаточности. Проявляется уменьшением содержания в сыворотке крови общего белка и особенно альбумина, трансферрина, холестерина, II, V, VII факторов свертывания крови, холинэстеразы, альфа липопротеинов, но в то же время повышением билирубина за счет неконъюгированной фракции. Морфологическим субстратом синдрома являются выраженные дистрофические изменения гепатоцитов и/или значительное уменьшение функционирующей паренхимы печени вследствие ее некротических изменений. 4 Мезенхимально воспалительный синдром. Характеризуется гипергаммаглобулинемией, повышением показателей белково осадочных проб, увеличением СОЭ, появлением в крови продуктов деградации соединительной ткани (С реактивиый белок, серомукоид и др. ). Наблюдаются изменения показателей клеточных и гуморальных иммунных реакций: появляются антитела к субклеточным фракциям гепатоцита, ревматоидный фактор, антимитохондриальные и антиядерные антитела, изменения количества и функциональной активности Т и В лимфоцитов, а также повышение уровня иммуноглобулинов. При морфологических исследованиях печени характерна активация и пролиферация лимфоидных и ретикулогистиоцитарных клеток, усиление фиброгенеза, формирование активных септ с некрозами гепатоцитов, внутрипеченочная миграция лейкоцитов,

Лабораторная диагностика ведущих печёночных синдромов 1. Синдром цитолиза: аланин и аспарагинтрансфераза; 2. Синдром холестаза: прямая функция билирубина, щелочная фосфатаза, холестерин, в липопротеиды; 3. Гепато лиенальный синдром: непрямая фракция билирубина, количество лейкоцитов, тромбоцитов, эритроцитов, гемоглобин, осмотическая резистентность эритроцитов; 4. Мезенхимально воспалительный синдром: белковые фракции крови, тимоловая проба, количество лимфоцитов. 5. Синдром печёночно клеточной недостаточности: сулемовая проба, А/Г коэффициент, ПТИ, мочевина. 6. Коагулопатические синдромы: развёрнутая когулограмма.
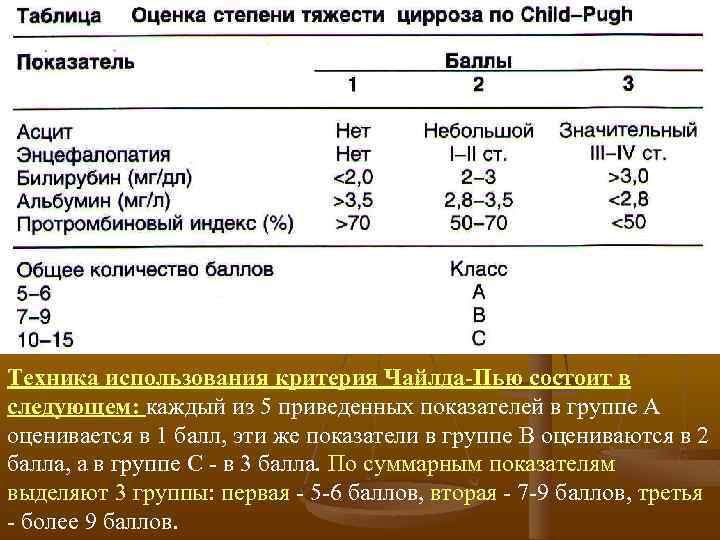
Техника использования критерия Чайлда Пью состоит в следующем: каждый из 5 приведенных показателей в группе A оценивается в 1 балл, эти же показатели в группе В оцениваются в 2 балла, а в группе С в 3 балла. По суммарным показателям выделяют 3 группы: первая 5 6 баллов, вторая 7 9 баллов, третья более 9 баллов.
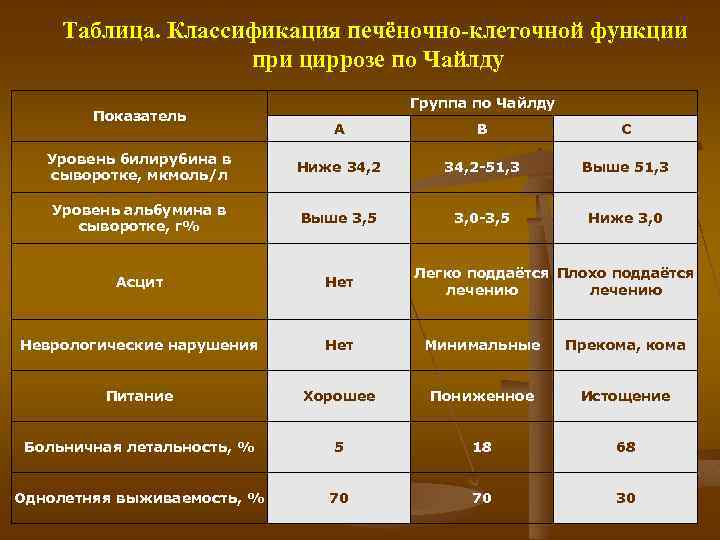
Таблица. Классификация печёночно клеточной функции при циррозе по Чайлду Показатель Группа по Чайлду А В С Уровень билирубина в сыворотке, мкмоль/л Ниже 34, 2 -51, 3 Выше 51, 3 Уровень альбумина в сыворотке, г% Выше 3, 5 3, 0 -3, 5 Ниже 3, 0 Асцит Неврологические нарушения Нет Минимальные Прекома, кома Питание Хорошее Пониженное Истощение Больничная летальность, % 5 18 68 Однолетняя выживаемость, % 70 70 30 Легко поддаётся Плохо поддаётся лечению

Существующие серологические тесты позволяют в большинстве случаев хронического гепатита установить этиологический диагноз и расшифровать фазы инфекции (репликация, персистирование вируса). Лабораторные и клинико морфологические исследования помогают установить: 1 степень активности, 2 тяжесть и 3 стадию течения ХГ. Следовательно, окончательный диагноз ХГ должен базироваться на трех критериях: этиологии; степени активности; стадии заболевания. Знание этих критериев дает возможность решать вопросы прогнозирования и адекватной терапии хронических гепатитов.

ГИСТОЛОГИЧЕСКАЯ ОЦЕНКА ХГ Биопсия печени остается важным методом диагностики ХГ и контроля за лечением больных. Показания к проведению биопсии печени при хроническом гепатите: установление диагноза; распознавание и исключение других видов повреждений; определение степени выраженности некровоспалительного процесса (активности); определение стадии болезни; оценка эффективности терапии. Глубину поражения печени и стадию заболевания определяют преимущественно путем обычного гистологического исследования. В дополнение к стандартным способам окраски часто применяют иммуногистохимические методики. Наличие НВs. Аg в гепатоцитах свидетельствует о хронизации HBV инфекции, а присутствие НВс. Аg об активной репликации вируса, особенно если речь идет об избыточном накоплении НВс. Аg не только в цитоплазме гепатоцитов, но и в ядрах. Тканевой HDV антиген является более надежным маркером HDV инфекции, чем HDV антитела в сыворотке крови. Степень активности ХГ определяется тяжестью, выраженностью и глубиной некровоспалительного процесса. Описаны различные системы определения степени активности ХГ. Чаше всего используют полуколичественнын гистологический индекс активности (HAI), известный также как система Кноделля [14] (балльная оценка разных компонентов повреждения). Однако следует отметить, что лишь первые три составляющие отражают степень активности, тогда как четвертая стадию процесса (табл. 8. 10). .

Гистологическая оценка степени активности в одних случаях хорошо коррелирует с клиническими и биохимическими критериями, в других не удается выявить тесной корреляции. Это происходит по разным причинам, включая ошибки при заборе биопсийного материала и тенденцию гистологических критериев медленнее изменяться в ответ на терапевтические воздействия, чем биохимические параметры. Кроме того, не установлена природа корреляции каждого биохимического теста с особенностями клеточных изменений или повреждений. Стадии ХГ отражают динамику его развития. Гистологическая оценка стадий основывается на оценке распространенности фиброза и цирроза (табл. 8. 11). При ХГ фиброзная ткань формируется внутри и вокруг портальных трактов, сочетаясь с явлениями перипортального некровоспалительного процесса

СПЛГ = синдром портально лимфатической гипертензии n n Сочетанное стойкое повышение венозного давления в портальной системе, сопровождающееся лимфатическим компонентом гипертензии в системе грудного лимфатического протока Д. Л. Пиковский, Б. В. Алексеев, 1982 г.

Варикозное расширение вен пищевода n n Возникает обратный ток крови из воротной вены через венечную вену желудка в вены пищевода и в систему ВПВ Высокое портальное давление и несостоятельность анастомозов приводят к расширению вен, которые удлиняются, приобретая извилистость и узловатость. Чаще наблюдается расширение вен в нижней трети или нижней половине пищевода, реже на всём его протяжении Расширение вен желудка происходит по его малой кривизне, на месте перехода ветвей венечной вены в вены пищевода
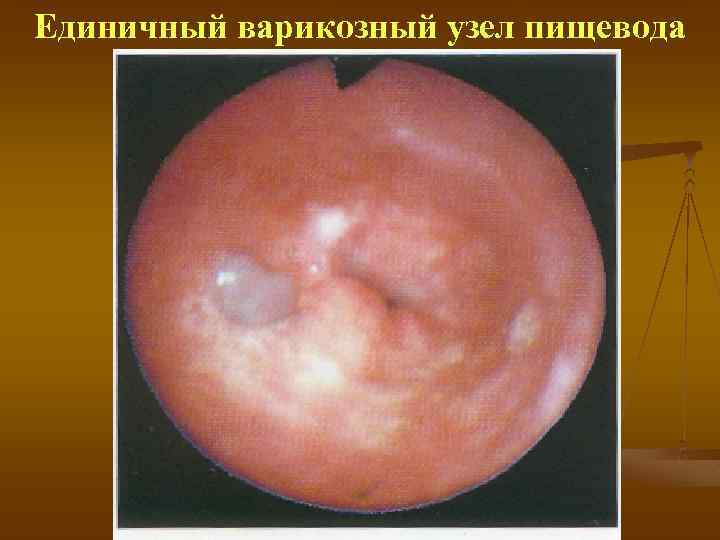
Единичный варикозный узел пищевода
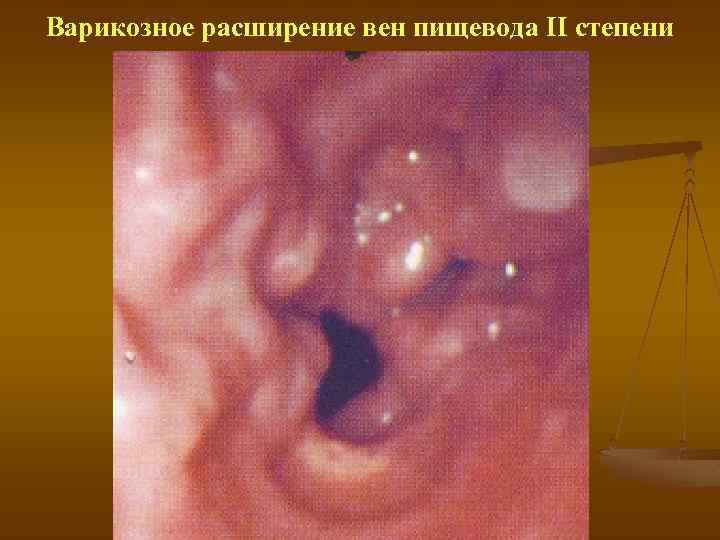
Варикозное расширение вен пищевода II степени
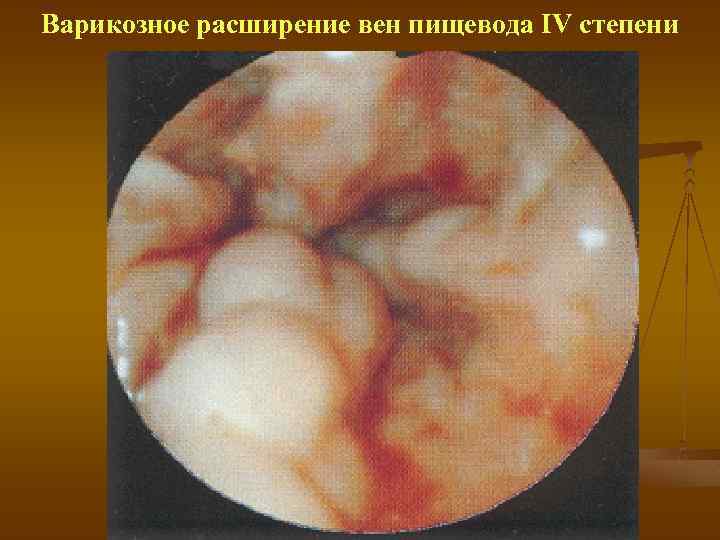
Варикозное расширение вен пищевода IV степени

Патогенез портальных кровотечений Гипертонический криз в портальной системе (повышение портального давления) n Морфологическая перестройка сосудов портального бассейна, формирование пищеводно желудочных варикозных вен n Пептический фактор, наличие воспалительных изменений в слизистой оболочке пищевода и кардиального отдела желудка из за ослабления моторики пищевода и функции кардии, существования желудочно пищеводного рефлюкса. n Гипертензия в системе непарной и полунепарной вен. n Нарушения свёртывающей системы. Состояние центральной гемодинамики и колебания ЦВД n

Критический уровень портального давления n При котором возникает варикозное расширение вен пищевода и кровотечение из них, составляет 250 270 мм. водного столба Б. А. Петров, Э. И. Гальперин, 1959; Л. А. Эндер, 1968 Чёткой зависимости между величиной портального давления и частотой кровотечений из гастро эзофагеальных эктазий не выявлено Гипертонический криз в портальной системе является пусковым механизмом в возникновении кровотечений из декомпенсированных вен пищевода или желудка

Пептический эзофагит n n n У больных с синдромом ПГ был описан в 1935 г. Winkelstein Основой для его возникновения является наличие диафрагмальной грыжи Заболевание приводит к возникновению трофических изменений в стенке вен и в слизистой оболочке пищевода и желудка

Нарушение свёртывающей системы Понижение концентрации фибриногена n Усиление фибринолитической активности крови n Снижение синтеза протромбина и его компонентов n Повышение содержания свободного гепарина n Обусловливают массивность и упорство, возникшего из гастроэзофагеальных флебэктазий кровотечения n
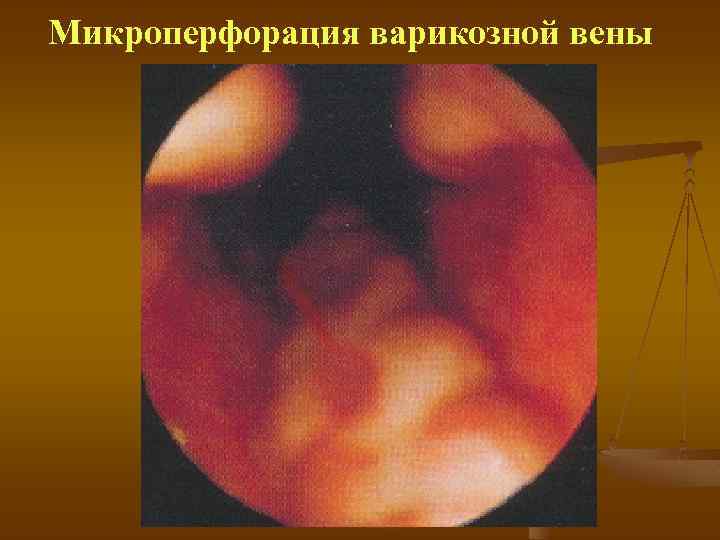
Микроперфорация варикозной вены
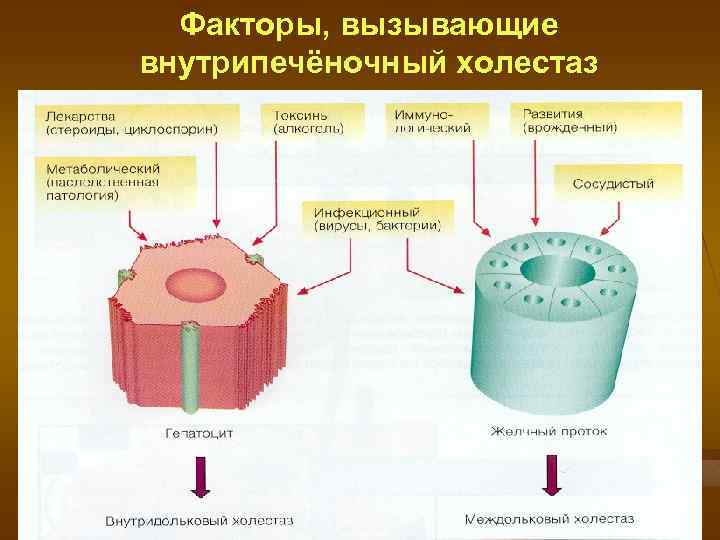
Факторы, вызывающие внутрипечёночный холестаз

МВС-синдром - определяет активность цирротического процеса n n Лихорадка, слабость Внепечёночные «знаки» - мышечносуставной синдром Лимфоцитарная инфильтрация паренхимы при биопсии печени Иммунные нарушения

Диагностическое значение синдромов n n Холестаз, белковая недостаточность, цитолиз отражают степень гепатаргии Выраженность цитолиза и МВСсиндрома указывают на степень активности патологического процесса

Портальная энцефалопатия n Начальные симптомы сильный тремор рук ( «частые взмахи крыльев» ), дезориентация, конфабуляция

Проблема лечения синдрома портально лимфатической гипертензии это проблема лечения цирроза печени Решение проблемы n n Совместные усилия: Клиницистов (гастроэнтеролог гепатолог, хирург гепатолог, инфекционист вирусолог, гематолог, иммунолог) Организаторов здравоохранения Законодателей

ТАКТИКА n n Сочетанность и этапность консервативных и хирургических мероприятий Переносимость инвазивных способов коррекции

ЛЕЧЕНИЕ ЦП n КОНСЕРВАТИВНОЕ: n гепатопротекторы n противовирусные препараты n иммуномодуляторы n коррекция выявляемых обменных расстройств…….

Таблица. Обследование больного при подозрении на портальную гипертензию Анамнез Наличие у больного цирроза или хронического гепатита (см. главу 19) Желудочно кишечное кровотечение: количество эпизодов, даты, клинические проявления, лечение объём кровопотери, Результаты ранее проводившихся эндоскопии Указания на алкоголизм, переливания крови, вирусный гепатит В и С, сепсис (в том числе сепсис новорождённых, сепсис, обусловленный внутрибрюшной патологией или другого происхождения), миелопроли феративные заболевания, приём пероральных контрацептивов Обследование Признаки печёночно клеточной недостаточности Вены брюшной стенки: расположение направление кровотока Спленомегалия Размеры и консистенция печени Асцит Отёчность голеней Ректальное исследование Эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки Дополнительные исследования Пункционная биопсия печени Катетеризация печёночной вены Селективная артериография органов брюшной полости Ультразвуковое исследование, компьютерная или магнитно резонансная томография печени

Общие аспекты лечения диффузных заболеваний печени. Лечение портальной гипертензии Две задачи преследуются при синдроме портальной гипертензии предупреждение кровотечений из расширенных вен пищевода и лечение отечно асцитического синдрома. Для снижения давления в системе воротной вены и уменьшения риска возникновения кровотечений применяются бета блокаторы. Чаще всего используется индерал (анаприлин). Доза должна быть такой, чтобы частота пульса по сравнению с исходной снижалась на 25%. В патогенезе отечно асцитического синдрома у больных портальной гипертензией, особенно при циррозе печени, основное значение придается повышению гидростатического давления в системе воротной вены, снижению онкотического давления вследствие уменьшения синтеза альбуминов в печени, и развитию у больных вторичного гиперальдостронизма. Рекомендуется назначение верошпирона в дозе 150 200 мг/сутки в 4 приема и на его фоне применение салуретиков фуросемида (40 мг/сутки), гипотиазида (100 мг/сутки), урегита (50 мг/сутки) раздельно или в виде мочегонных коктейлей из двух салуретиков в половинных дозах. При неэффективности подобной терапии для повышения онкотического давления вводят растворы полиглюкина, альбумина. Хорошим антиальдостероновым действие обладает прогестерон, который при торпидном к лечению отечно асцитическом синдроме вводится в/м 0, 5% по 3, 0 мл 2 раза в течение 7 8 дней. Стандартный экстракт, известный как силимарин, содержит 3 флавоноида (силибинин, силидианин, силихристин), среди которых преобладает наиболее активный компонент силибин. Сохраняя глютатион в клетках печени и стабилизируя мембрану гепатоцитов во время оксидативной атаки, силибин является эффективным антиоксидантом.

Лечение холестаза Для лечения холестаза применяется группа препаратов секвестранты желчных кислот. Основной механизм их действия связывание желчных кислот в кишечнике, выведение их из организма и таким образом уменьшение общего пула желчных кислот. Увеличивается выведение также билирубина, уменьшается желтуха и один из самых мучительных симптомов холестаза кожный зуд. В связи с уменьшением обратного возврата в печень желчных кислот повышается их синтез в печени с участием холестерина, содержание последнего в сыворотке также снижается. К препаратам этой группы относятся холестирамин, билигнин, полифепан. При холестазе используются также индукторы фермента цитохром Р 450, который усиливает детоксикацию в печени желчных кислот. Применяются фенобарбитал и антибиотик рифампицин в обычных терапевтических дозах. Основное условие применения этих средств отсутствие выраженной печеночно клеточной недостаточности. При неэффективности лекарственной терапии применяются экстракорпоральные методы очищения крови, в данном случае от избытка билирубина и желчных кислот гемосорбция и плазмаферез.

Основу современной патогенетической терапии больных хроническими диффузными поражениями печени составляют три группы лекарственных средств: 1) иммунодепрессанты (глюкокортикоиды и цитостатические средства); 2) иммунномодуляторы (главным образом препараты тимуса); 3) гепатопротекторы (препараты различных групп). Механизм благоприятного действия глюкокортикоидов при заболеваниях печени многообразен. Как иммуннодепрессанты глюкокортикоиды тормозят созревание иммуннокомпетентных лимфоцитов, повышают активность Т супрессоров, уменьшают титр антител к специфическому печеночному липопротеину. Глюкокортикоиды обладают противовоспалительным действием, уменьшаю процесс развития соединительной ткани в печени, оказывают стимулирующее действие на синтез альбуминов в гепатоцитах. Показаниями для назначения глюкокортикоидов является аутоиммунный активный гепатит, активные формы других гепатитов, начальные стадии активного цирроза печени. Спорен вопрос о назначении глюкокортикоидов у больных вирусными поражениями, в основном они считаются противопоказанными за исключением крайне тяжелых форм заболевания. Начальные дозы преднизолона при монотерапии обычно 30 40 мг/сутки, по достижению эффекта они снижаются до поддерживающих и назначаются длительно. У больных циррозами печени начальные дозы в пределах 20 мг/сутки, такие же дозы назначаются, если вместе с преднизолоном применяется цитостатический препарат азатиоприн. Азатиоприн чаще других цитостатиков применяется в гепатологии. Он подавляет клон активно пролиферирующих иммуннокомпетентных клеток и способствует элиминации поврежденных клеток.

Основными критериями для назначения азатиоприна является тяжелое течение гепатита с выраженными, лабораторно доказанными иммунологическими нарушениями, цитолитическим и мезенхимально воспалительным синдромом. Начальная доза обычно 100 мг/сутки с переходом к поддерживающей дозе 50 мг/сутки. Иммуномодуляторы представляют собой средства, которые нормализуют извращенные иммунологические реакции, главным образом, стимулируют Т супрессоры. Это приводит к уменьшению выработки антител, ЦИК и далее к затиханию воспалительного процесса. Применяются в основном препараты тимуса тималин (по 10 мг/сутки в/м 5 10 дней), Т активин (по 100 мг/сутки в/м 5 8 дней), тимоген (по 100 мг/сутки в/м 5 10 дней). Гепатопротекторы это разнородная группа лекарственных средств, которые, главным образом, стабилизируют мембраны гепатоцитов. Механизм этого стабилизирующего действия различный. Эссенциальные фосфолипиды "встраиваются" в мембрану и таким образом укрепляют ее. Легалон (карсил) уменьшает перекисное окисление липидов в мембране гепатоцитов. По видимому, таков же механизм действия определенных поливитаминных препаратов аэровита, комплевита, квадевита. К мембранопротекторам в настоящее время относят урсодезоксихолевую кислоту.

Гепатопротектор Фосфонциале® (капсулы, Канонфарма Продакшн, Россия) – комплексный препарат, в состав которого входят ЭФ в комбинации с флавоноидами расторопши пятнистой. Одна капсула содержит липоид С 100 – 200 мг, «силимар» – 70 мг, вспомогательные вещества – до получения капсулы массой 400 мг. Препарат рекомендуется применять в дозе 2 капсулы 3 раза в день. Катерген (цианиданол 3) относится к антиоксидантам. Он ингибирует перекисное окисление липидов, связывает свободные радикалы, нормализует функцию лизосом гепатоцитов, уменьшает явление кишечной интоксикации. Группа безбелковых печёночных гидролизаторов (сирепар, прогепар, рипазон) заслуживает особого внимания. Для повышения эффективности терапии используется комбинация альфаинтерферона с другими противовирусными препаратами (рибавиранол), иммуностимуляторами. Комбинация цитостатина имурана (изатиоприна) и при циррозе печени невирусного происхождения сохраняет актуальность самостоятельная терапия преднизолоном 30 40 мгр/сут, курс не менее 1 года.


Общие аспекты лечения диффузных заболеваний печени. Этиотропная терапия алкогольных поражений печени заключается в полном и безусловном отказе от алкоголя. При токсических и лекарственных формах заболевания печени необходимо прекратить контакт с токсическим агентом, отменить "виновный" лекарственный препарат. В настоящее время при вирусных поражениях печени апробировались ряд противовирусных средств. Эффективными оказались в основном препараты интерферона, точнее, альфа интерферон. Механизм действия этого препарата пока не совсем ясен. Возможно, что интерферон нейтрализует специфические макромолекулы, участвующие в процессе репликации вируса. Кроме того, под воздействием препарата повышается цитотоксический эффект Т киллеров, усиливается активность макрофагов, стимулируется выработка антител, нейтрализующиз вирус и уничтожающих пораженные гепатоциты. Есть сообщения об эффективности при хроническом гепатите В противовирусного препарата ламивудин (эпивир). Он является синтетическим аналогом нуклеозидов, которые ингибируют обратную транскриптазу вирусов. Есть сведения, что ламивудин способен подавлять репликацию вируса гепатита В. В результате проведенных исследований было показано, что курсовое лечение ламивудином ( лучше при дозе 100 мг/сут) вызывает выраженное снижение показателей репликации вируса гепатита В, а также АЛТ и АСТ. Тем не менее этот препарат не может пока рассматриваться как вльтернатива интерферону.

Важнейшим условием эффективного действия интерферона и ламивудина является его назначение тем больным, у которых вирус находится в стадии репликации, когда есть возможность его элиминации. Это еще раз подчеркивает необходимость тщательного и динамического серологического определения маркеров вирусного поражения печени. В отношении схем терапии также нет полного единства. Ясно одно лечение должно быть достаточно длительным до 6 12 месяцев. Об эффективности терапии судят по уменьшению клинических проявления, уменьшению выраженности цитолитического синдрома, а также по появлению признаков сероконверсии переходу вируса в интегративную фазу. Наиболее простая схема лечения альфа интерфероном предусматривает его введение по 3 млн. ед. в/м раза в неделю в течение 6 12 месяцев. Если через 3 месяца нет положительного эффекта, лечение можно прекратить, при положительном эффекте его продолжают до 12 месяцев. Противопоказания тяжелая депрессия в анамнезе, цитопения, гипертиреоз, злоупотребление алкоголем, аутоиммунные заболевания.

ЛЕЧЕНИЕ ЦП n n ХИРУРГИЧЕСКОЕ: ПРИНЦИПИАЛЬНЫЕ ВАРИАНТЫ ОПЕРАЦИЙ n STEP BY STEP ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ СПГ Комплекс мероприятий, направленных на спасение жизни больного Максимально возможная компенсация функции печени и ППКЛО Блокирование активности процесса


Консервативное лечение портальных кровотечений n n n n Зонд Блэкмора-Сенгстеккена Питуитрин Бета-блокаторы (атенолол) Сандостатин (октреотид) Детралекс Гемостатики Базовая «печёночная» терапия Ограничение показаний к гемотрансфузиям
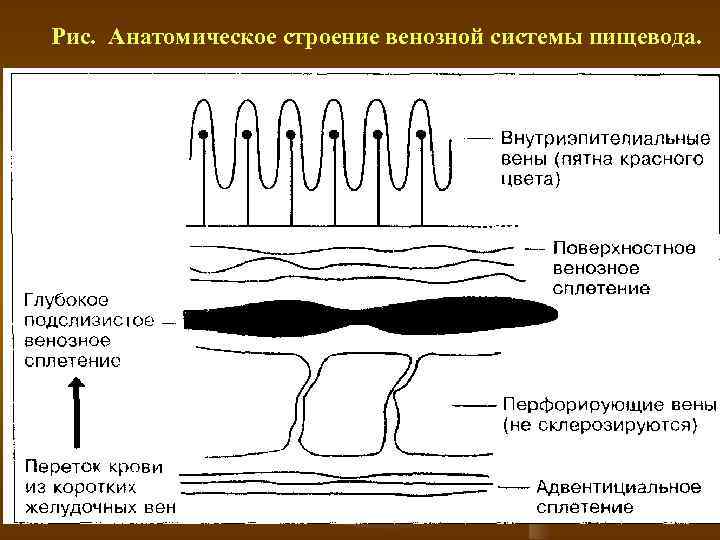
Рис. Анатомическое строение венозной системы пищевода.

Классификация степени расширения вен пищевода (по А. К. Ерамишанцеву): 1 ст диаметр вен < 3 мм 2 ст от 3 до 5 мм 3 ст > 5 мм Dagradi выделяет и 4 ст диаметром более 1, 0 см. По Sherlock: F 1 при надавливании эндоскопом размер вен уменьшается, F 2 при надавливании эндоскопом размер вен не уменьшается , F 3 при надавливании эндоскопом вены сливаются по окружности пищевода.
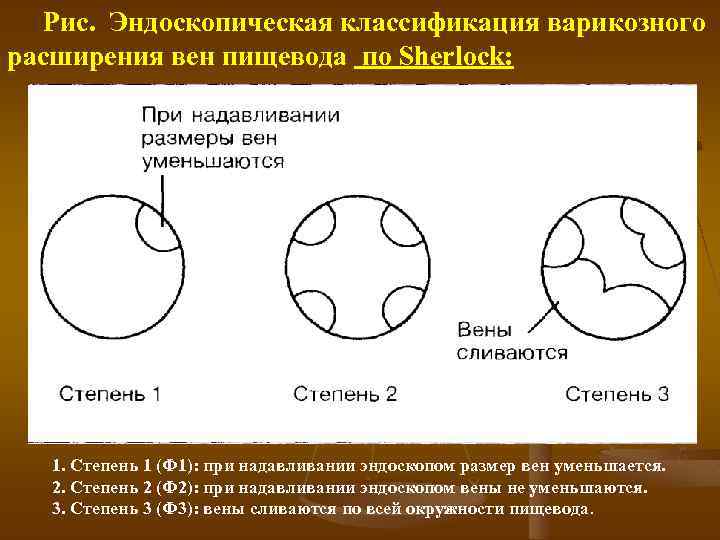
Рис. Эндоскопическая классификация варикозного расширения вен пищевода по Sherlock: 1. Степень 1 (Ф 1): при надавливании эндоскопом размер вен уменьшается. 2. Степень 2 (Ф 2): при надавливании эндоскопом вены не уменьшаются. 3. Степень 3 (Ф 3): вены сливаются по всей окружности пищевода.
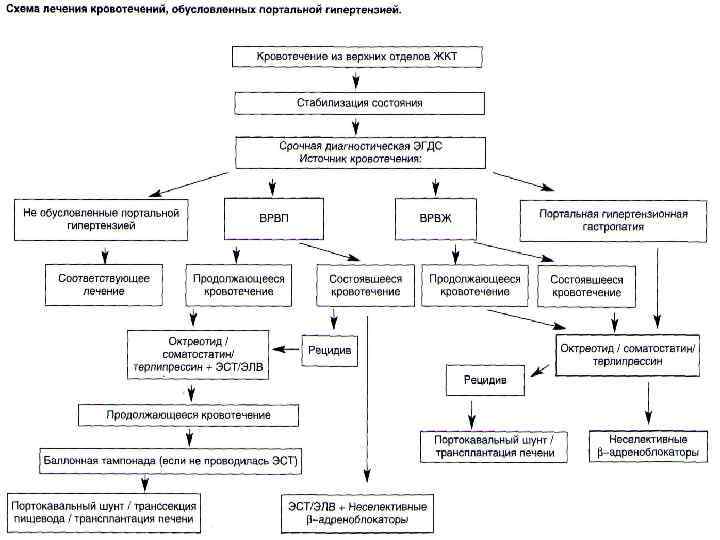
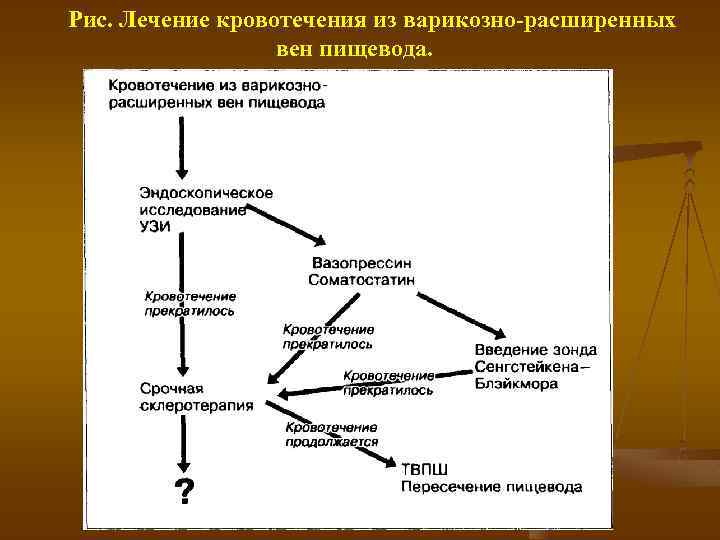
Рис. Лечение кровотечения из варикозно расширенных вен пищевода.

Зонд Блэкмора-Сенгстеккена, 1950
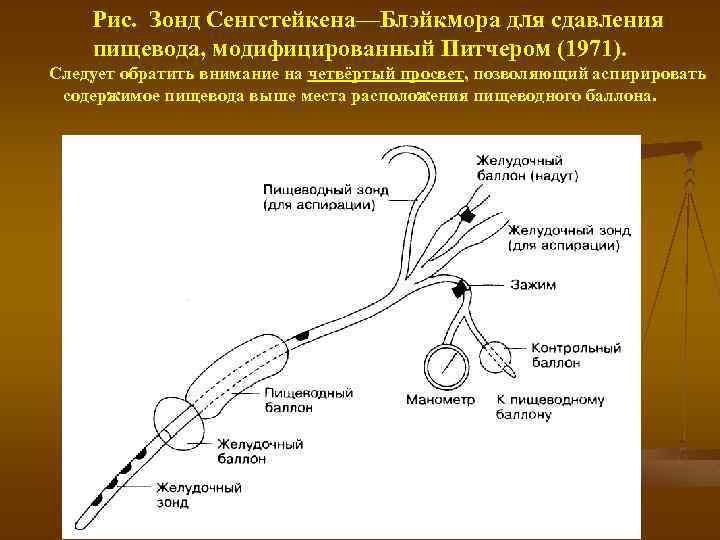
Рис. Зонд Сенгстейкена—Блэйкмора для сдавления пищевода, модифицированный Питчером (1971). Следует обратить внимание на четвёртый просвет, позволяющий аспирировать содержимое пищевода выше места расположения пищеводного баллона.

Баллонная тампонада зондами Сенгстейкена Блейкмора, Линтона Нахласса. Методика постановки зонда Сенгстейкена Блейкмора. Премедикация 1 мл 2% раствора промедола. Зонд смазывают вазелином, после чего проводят через носовой ход в желудок. Желудочный баллон с интервалом 3 5 мин постепенно раздувают до 100 120 см 3. Затем зонд подтягивают до упора, фиксируют и опорожняют содержимое желудка. После этого надувают пищеводный баллон. Воздух также вводят порциями по 30 40 см 3 затем по 10 15 см 3 с интервалом 3 5 мин. Общий объем вводимого воздуха в пищеводный баллон не должен превышать 100 150 см 3. Каждый час следует проверять натяжение зонда и давление в пищеводном баллоне. Через 4 6 ч пищеводный баллон распускают и при отсутствии кровотечения манжетку оставляют спущенной. Желудочную манжетку распускают спустя 1, 5 2 часа. У больных с циррозом печени класса А и В по Чайлд Пью зонд должен находиться в желудке до 12 часов для контроля. При рецидиве кровотечения зонд обтуратор должен быть введен вновь, а больному предложена операция. У больных с циррозом класса С по Чайлд Пью тампонада зондом обтуратором в сочетании с медикаментозной терапией является единственной надеждой на гемостаз. Операция в 90 95% непереносима.

Методика постановки зонда Блэкмора Сенгстеккена n После раздувания желудочного баллона и фиксации зонда начинают нагнетать воздух в пищеводный баллон. Начинают с 30 40 см 3 и через 3 5 минут добавляют по 10 15 см 3. Общее количество вводимого воздуха зависит от состояния пищевода и переносимости компрессии и может достигать 80 150 см 3. n При положительном эффекте зонд извлекают через 24 72 часа. За время пребывания зонда в пищеводе для профилактики развития пролежней через каждые 5 6 часов воздух из пищеводного баллона следует выпускать n

Медикаментозная терапия (проводится одновременно с постановкой зонда Сенгстейкена Блейкмора) А. Уменьшение кровотока в системе воротной вены 1) Перлинганит 40 мг на 400 мл раствора Рингера в/в капельно по 10 15 капель в мин – 48 72 часа. 2)1% спиртовой раствор нитроглицерина 10 мг на 400 мл раствора Рингера в/в капельно по 10 15 капель в минуту 48 72 часа (суточная доза 0. 43 мг/кг). 3) Соматостатин 50 мкг/ч 48 ч непрерывно Триглицил вазопресссин—болюсно 2 мг, затем с интервалом 6 часов вводят 1 мг препарата. Вазопрессин вводится в течение 20 мин вводят в дозе 20 МЕ на 100 мл изотонического раствора Na. Cl, после чего препарат вводят со скоростью 20 МЕ/ч. При прекращении кровотечения дозу снижают до 10 МЕ/ч, а затем до 5 МЕ/ч. Продолжительность лечения 48 часов (в комбинации с нитроглицерином).

Б. Для нормализации свертывания: свежезамороженная плазма 1% раствор викасола в/в по 6 мл/сут. 10% раствор Са. Сl 10 мл на протяжении 5 дней дицинон в/в 4 мл , а затем по 2 мл каждые 4 6 часа, или 4 мл 12, 5% раствора этамзилата, а затем по 2 мл каждые 6 часов в течение 3 5 дней. 5% аминокапроновая кислота в/в по 100 мл через каждые 6 ч. ингибиторы протеаз контрикал 20 тыс ЕД разовая доза , суточная доза 60 тыс ЕД антигистаминные препараты для нейтрализации действия гистамина на проницаемость капилляров. В. Замещающая терапия: Эритроцитарная масса (хранившаяся не более 48 часов) в зависимости от степени кровопотери Д. Профилактика и лечение печеночной энцефалопатии: Лактулоза, орнитин аспартат в стандартных дозах (см. «лечение циррозов» ) селективная деконтаминация кишечника (все антибиотики принимаются per os): неомицин 1 г 4 раза, паромомицин 1 г 4 раза, метронидазол 200 мг 4 раза, ванкомицин 0, 5 г 4 раза в сутки. E. Профилактика повторного кровотечения постоянный прием бета блокаторов (анаприлин 10 20 мг 2 раза в сутки)
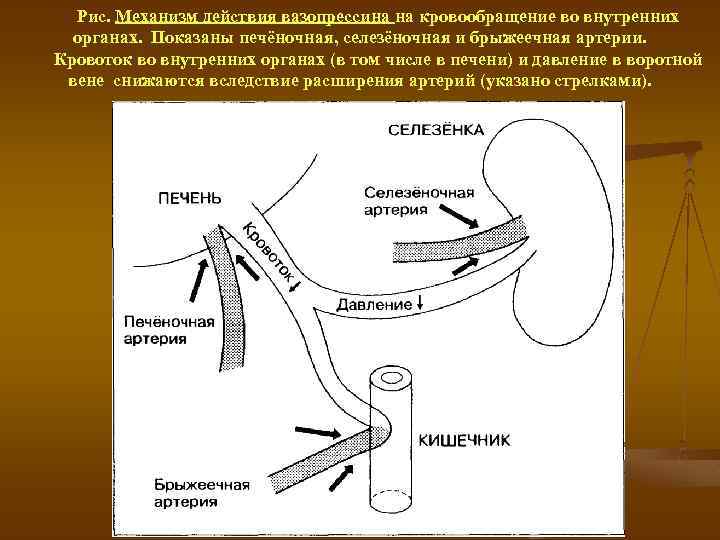
Рис. Механизм действия вазопрессина на кровообращение во внутренних органах. Показаны печёночная, селезёночная и брыжеечная артерии. Кровоток во внутренних органах (в том числе в печени) и давление в воротной вене снижаются вследствие расширения артерий (указано стрелками).

Применение питуитрина n n n Вызывает сужение препортальных артериол органов брюшной полости Уменьшает портальный кровоток Снижает портальное давление на 46% Чем выше исходные цифры ПД, тем эффективнее происходит его снижение Препарат вводят в дозе 20 ед. на 200 мл 5% раствора глюкозы внутривенно капельно в течение 20 минут Возможно двукратное применение

Эндоскопические методы лечения Эндоскопическая склеротерапия Используемые склерозанты: 1% раствор тетрадецилсульфата натрия, 5% раствор этаноламина олеата, 5% раствор морруата натрия, 1% раствор этосисклерола, 1 3% раствор тромбовара, тканевой клей цианоакрилат для узлов фундального отдела желудка. На каждый варикозный узел используют 1 4 мл препарата. При отсутствии склерозанта возможно использование 20% раствора глюкозы (10 20 мл вводится паравазально). Склерозирование ВРВ проводится в 3 этапа: первый сеанс склеротерапии предполагает проведение 2 й серии инъекций через 3 дня, 3 й серии через 6 дней. Склеротерапию проводят еженедельно до полного исчезновения ВРВ. Контроль осуществляется через 3 и 6 месяцев. Эндоскопическое лигирование варикозно расширенных узлов пищевода и кардии. Для процедуры используют специальный набор для эндоскопического накидывания, затягивания и снятия петель на основание ВРВ.

Эндоскопическое склерозирование, лигирование варикозных вен (прекращение кровотока в варикозных венах)
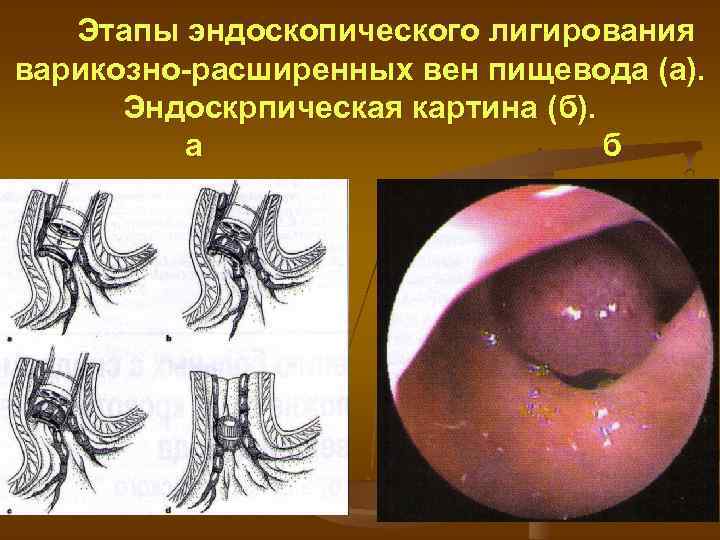
Этапы эндоскопического лигирования варикозно-расширенных вен пищевода (а). Эндоскрпическая картина (б). а б
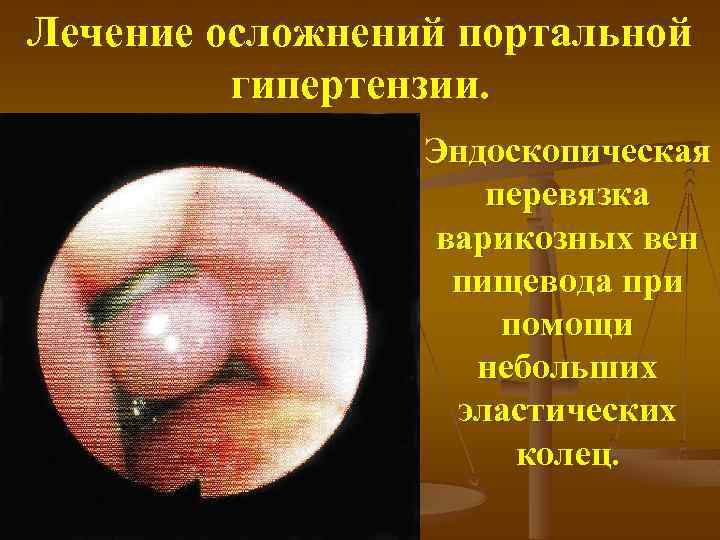
Лечение осложнений портальной гипертензии. Эндоскопическая перевязка варикозных вен пищевода при помощи небольших эластических колец.

Гемостатические препараты n n n Аминокапроноая кислота Парааминобензойная кислота Викасол Дицинон Хлористый кальций Нативная или свежезамороженная плазма

Базовая терапия n n n n 10% раствор глюкозы Витамины группы В Кокарбоксилаза Аскорбиновая кислота 10% глютаминовая кислота Интерферон и эссенциальные фосфолипиды (эссенциале) Гептрал

Кормление больных n n Начинают через 1 -2 дня после остановки кровотечения Это должна быть высококолорийная пища в жидком легкоусваиваемом виде (? Кембриджское питание)

Таблица. Критерии диагностики гепаторенального синдрома Основные Хроническое заболевание печени, осложненное асцитом. Низкая скорость клубочковой фильтрации: уровень креатинина в сыворотке более 1, 5 мг/% клиренс креатинина (за 24 ч) менее 4 мл/мин Отсутствие шока, тяжёлого инфекционного процесса, обезвоживания или приёма нефротоксичных препаратов Протеинурия менее 500 мг/сут Отсутствие улучшения после восполнения объёма циркулирующей плазмы Дополнительные Диурез менее 1 л/сут Содержание натрия в моче менее 10 ммоль/л Осмолярность мочи больше осмолярности плазмы Содержание натрия в сыворотке крови менее 13 ммоль/л диуретическую терапию. На более поздней стадии появляются тошнота, рвота и жажда. Больной заторможен. Клиническая картина бывает неотличима от проявлений печёночной энцефалопатии. Уровень мочевины и креатинина в сыворотке прогрессивно нарастает. Количество натрия в сыворотке обычно не превышает 120 ммоль/л. Анализ мочи не выявляет изменений. Выделение натрия с мочой очень низкое. Может развиться острый канальцевый некроз почек. Асцит не поддаётся лечению. В терминальной стадии, при глубокой коме, артериальное давление падает, диурез резко уменьшается. Терминальная стадия может длиться от нескольких дней до 6 нед и более.

Прогноз при портальном кровотечении (по Megevand) Хороший прогноз для консервативной терапии и оперативного лечения у пациента ясное сознание, он не дезориентирован, у него нет тремора пальцев n Плохой прогноз для лечения пациент кахексичен, дезориентирован, с асцитом, желтухой и конфабуляцией n

Оперативное лечение портальных кровотечений n n n n Эндоскопические способы гемостаза Операция Пациоры-Таннера Дренаж ГЛП ЛВА Портокавальные анастомозы Кардэктомия Операция Рапанта (чрезплевральная эзофагогастротомия без вскрытия просвета пищевода с прошиванием вен)

Эндоваскулярные методы лечения ТВПШ (TIPS) трансюгулярное внутрипеченочное портосистемное шунтирование представляет собой шунт бок в бок, который обеспечивает сообщение между основной ветвью воротной вены и печеночной веной. Процедуру проводят под местной анестезией. Под контролем УЗИ выявляют бифуркацию воротной вены. Через яремную вену катетеризируют среднюю печеночную вену и через этот катетер проводят иглу в ветвь воротной вены. Через иглу устанавливают проводник и по нему вводят катетер. Иглу извлекают и определяют градиент давления в воротной вене. Пункционный канал расширяют баллоном , после чего выполняют ангиографию. Затем вводят саморасправляющийся металлический стент, имеющий диаметр 8 12 мм. Диаметр стента подбирают таким образом, чтобы градиент портального давления оказался ниже 12 мм рт. ст. Если портальная гипертензия сохраняется , параллельно первому можно установить второй стент. Всю процедуру проводят под контролем УЗИ. ТВПШ не мешает в дальнейшем трансплантации печени. Чрезкожная чрезпеченочная эмболизация вен пищевода. В 9 м межреберье справа специальной иглой пунктируется одна из ветвей портальной вены, проводится управляемый катетер, который последовательно проводят в левую желудочную вену и в вены пищевода. На обратном токе в сосуды вводится эмболизирующее средство; тем самым уменьшается приток портальной крови к варикозным венам гастроэзофагеальной зоны. Процедура проводится в ангиографическом кабинете.

Оперативное лечение Лечебная тактика при кровотечении из ВРВ пищевода при циррозах печени (по Bismuth, 1990): цирроз класса А по Чайлд Пью шунтирование цирроз класса В по Чайлд Пью шунтирование или склеротерапия и включение в лист ожидания трансплантации печени цирроз класса С по Чайлд Пью склеротерапия и включение в лист ожидания трансплантации печени Паллиативные операции при ВРВ Прошивание ВРВ кардии (операция Пациоры) Шунтирующие операции ( дистальный спленоренальный анастомоз, мезентерикокавальный анастомоз, атрио портальное шунтирование при синдроме Бадда Киари). Радикальная операция – трансплантация печени.
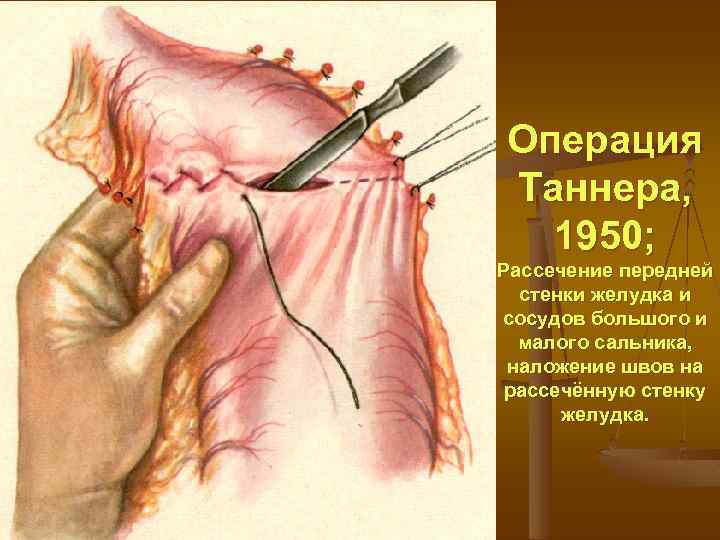
Операция Таннера, 1950; Рассечение передней стенки желудка и сосудов большого и малого сальника, наложение швов на рассечённую стенку желудка.

Гастротомия с прошиванием варикозно расширенных вен желудка и пищевода по М. Д. Пациора (1959) (этапы операции)
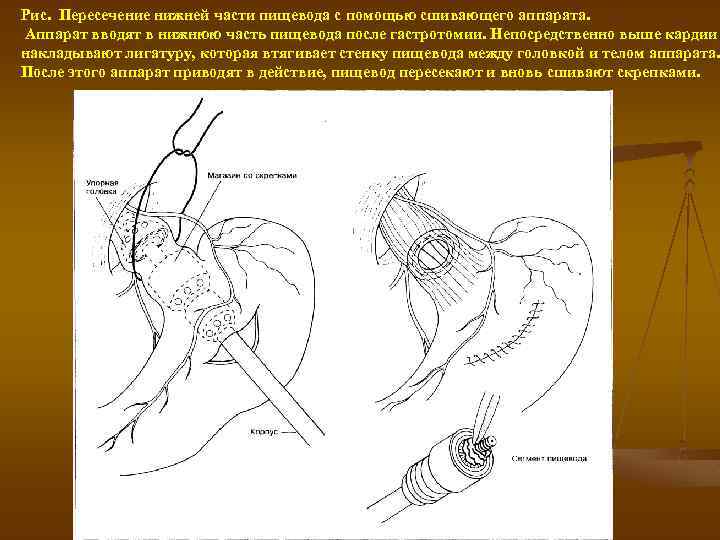
Рис. Пересечение нижней части пищевода с помощью сшивающего аппарата. Аппарат вводят в нижнюю часть пищевода после гастротомии. Непосредственно выше кардии накладывают лигатуру, которая втягивает стенку пищевода между головкой и телом аппарата. После этого аппарат приводят в действие, пищевод пересекают и вновь сшивают скрепками.
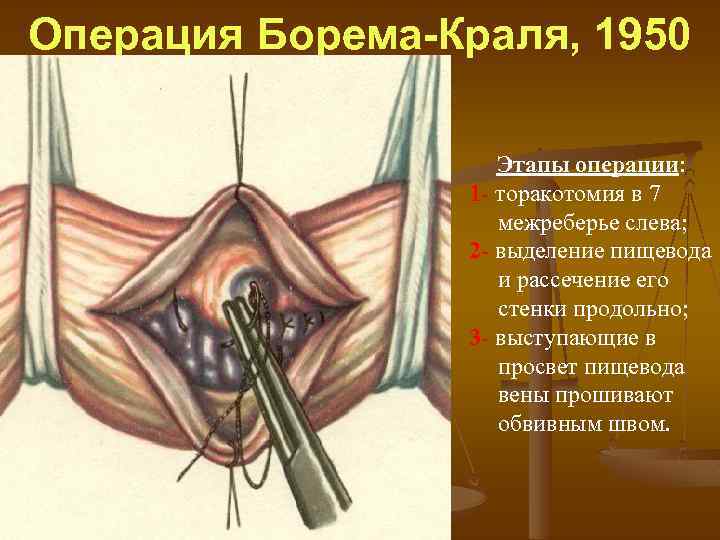
Операция Борема-Краля, 1950 Этапы операции: 1 торакотомия в 7 межреберье слева; 2 выделение пищевода и рассечение его стенки продольно; 3 выступающие в просвет пищевода вены прошивают обвивным швом.
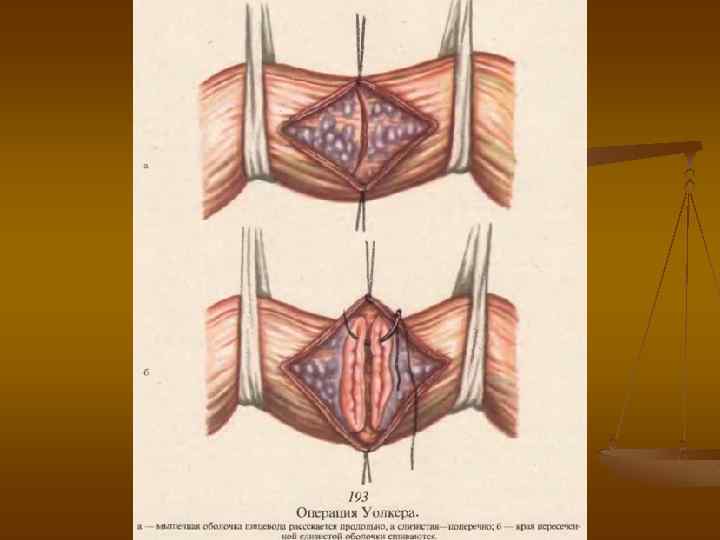

Рис. Техника дренирования грудного лимфатического протока

ЛВА-лимфовенозный анастомоз n Эффективный способ хирургической коррекции СПЛГ
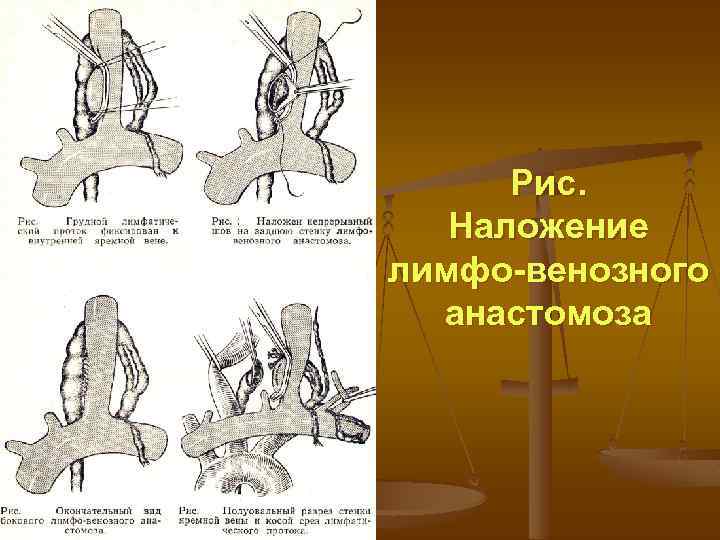
Рис. Наложение лимфо-венозного анастомоза
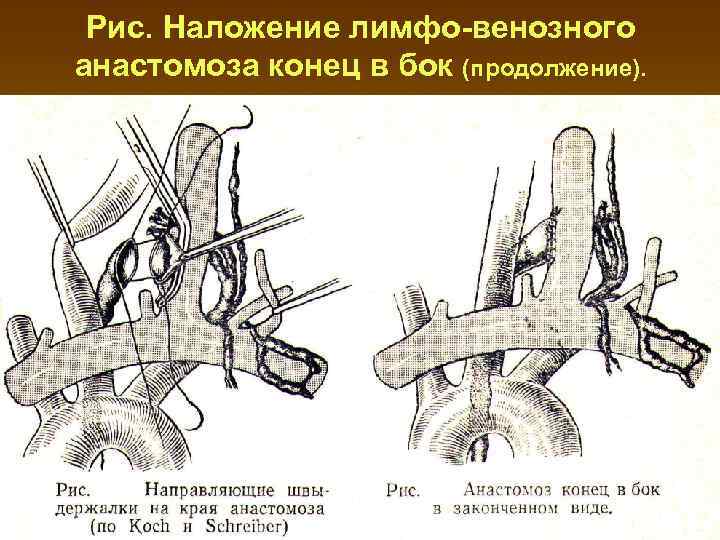
Рис. Наложение лимфо-венозного анастомоза конец в бок (продолжение).
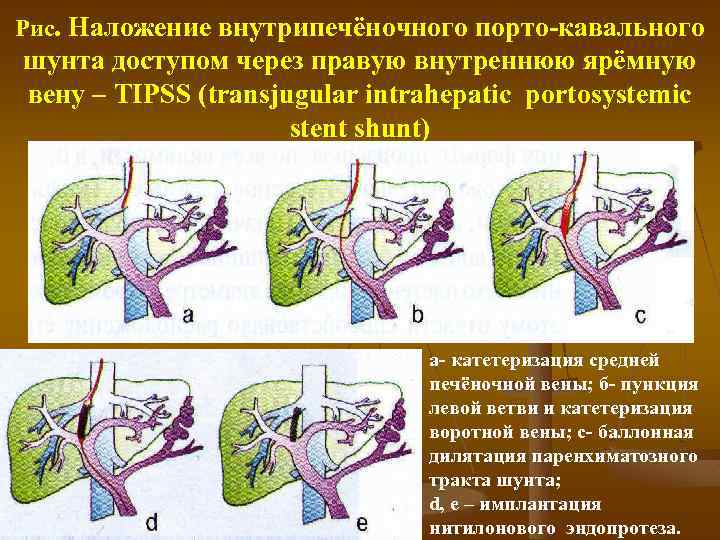
Рис. Наложение внутрипечёночного порто кавального шунта доступом через правую внутреннюю ярёмную вену – TIPSS (transjugular intrahepatic portosystemic stent shunt) а катетеризация средней печёночной вены; б пункция левой ветви и катетеризация воротной вены; с баллонная дилятация паренхиматозного тракта шунта; d, е – имплантация нитилонового эндопротеза.
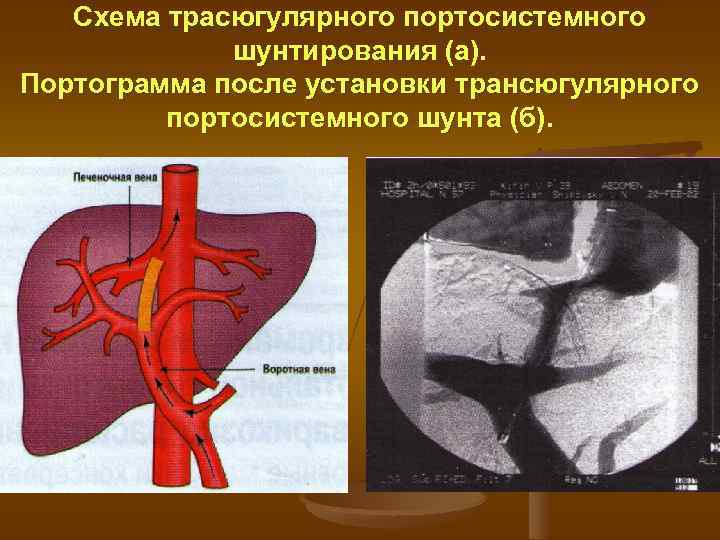
Схема трасюгулярного портосистемного шунтирования (а). Портограмма после установки трансюгулярного портосистемного шунта (б).

Трансюгулярное интрапеченочное портосистемное шунтирование n n n n n Показания к ТИПШ: Кровотечение из варикозных вен у пациентов с неэффективной консервативной терапией и эндоскопическим лечением. Повторные кровотечения из варикозных вен. Изолированное кровотечение из варикозных вен желудка. Асцит, рефрактерный к терапии. Синдром Бадда Киари. Веноокклюзионная болезнь. Гепаторенальный синдром. Печеночный гидроторакс. Энтеропатия с потерей белка.
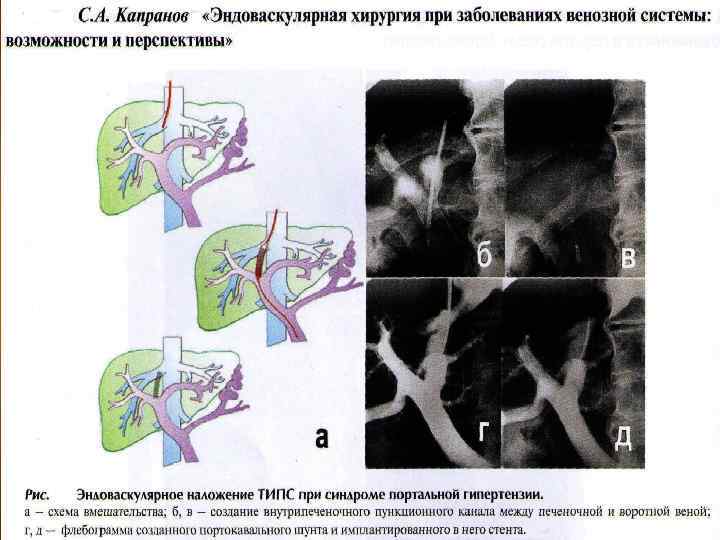
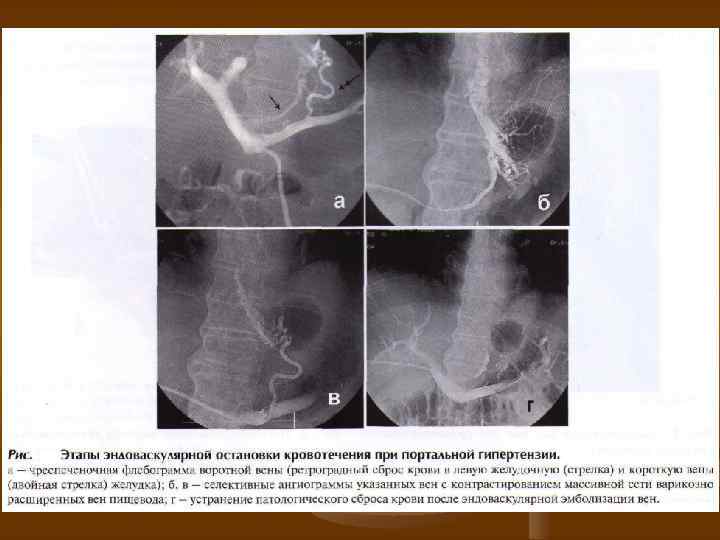
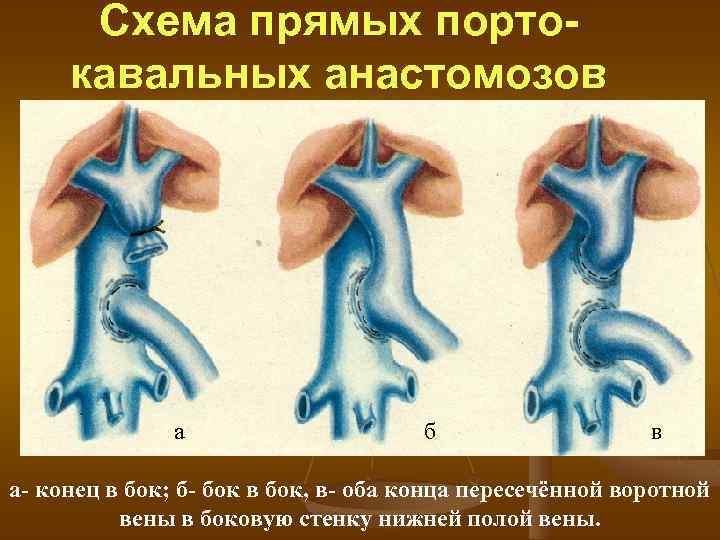
Схема прямых портокавальных анастомозов а б в а конец в бок; б бок в бок, в оба конца пересечённой воротной вены в боковую стенку нижней полой вены.
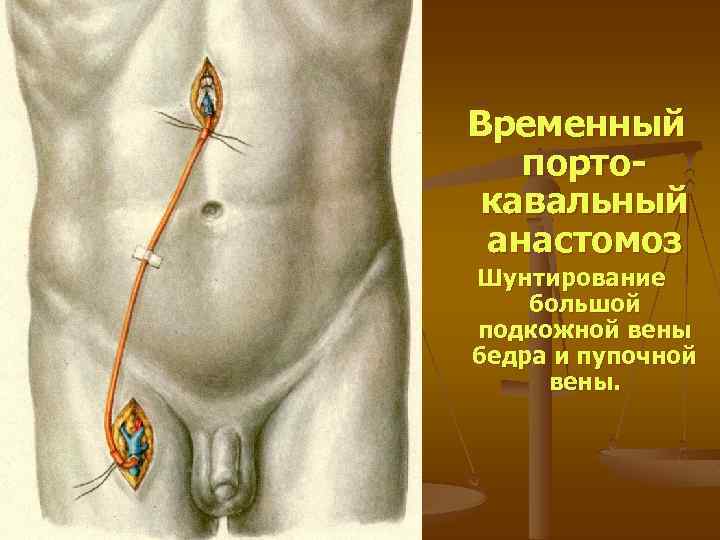
Временный портокавальный анастомоз Шунтирование большой подкожной вены бедра и пупочной вены.

При циррозе печени Только 35% больных выживают после первого большого кровотечения n Через 1 год умирает 70% больных n Через 2 года остаётся в живых не более 20 % пациентов n

Дифференциальная диагностика внутри- и внепечёночных блокад портального кровотока (по Saegesser, 1954)

При предпечёночном блоке: n n n Через год после первого большого кровотечения живы ещё 80 % больных При консервативной терапии летальный исход может достигать 42% При оперативном лечении 24% (М. Д. Пациора, К. Н. Цацаниди, А. К. Ерамишанцев, 1971 г. )
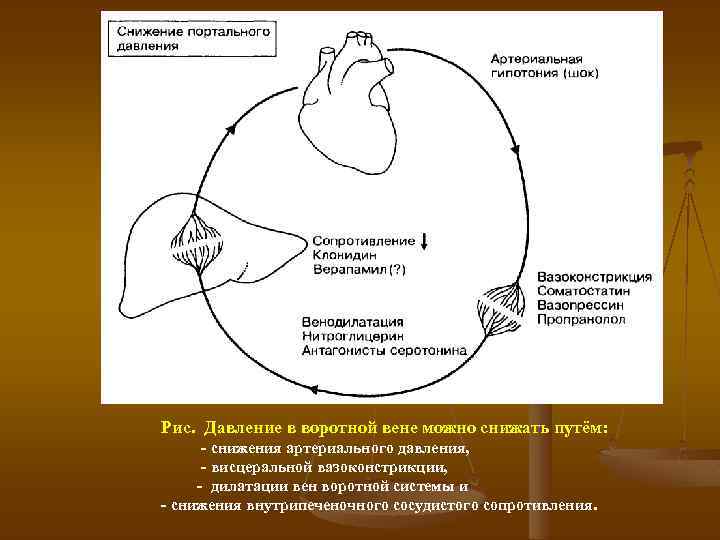
Рис. Давление в воротной вене можно снижать путём: снижения артериального давления, висцеральной вазоконстрикции, дилатации вен воротной системы и снижения внутрипеченочного сосудистого сопротивления.
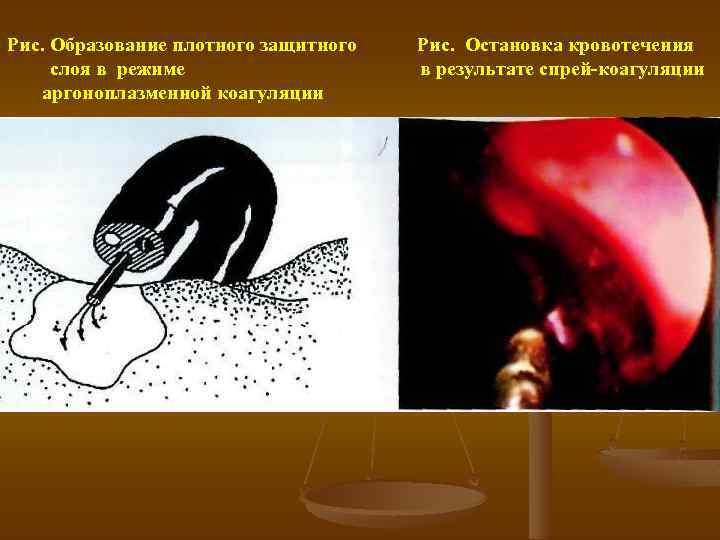
Рис. Образование плотного защитного слоя в режиме аргоноплазменной коагуляции Рис. Остановка кровотечения в результате спрей коагуляции

Рис. Устройство для наложения клипс

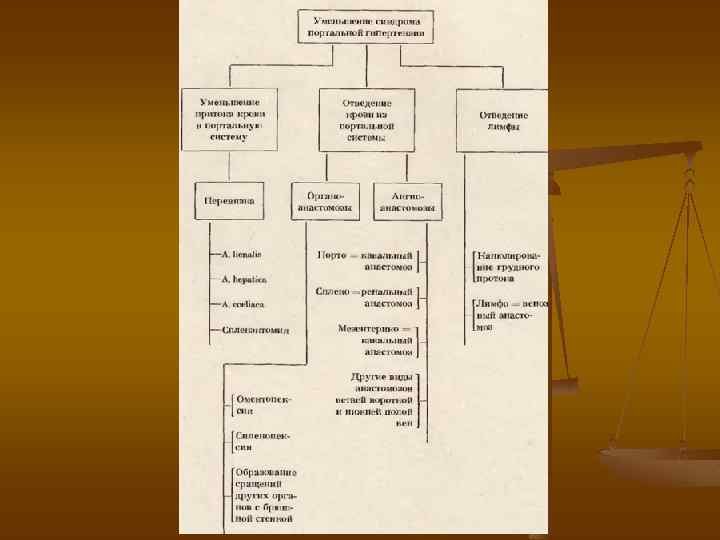
Уменьшение синдрома портальной гипертензии. I. Уменьшение притока крови в портальную систему: Перевязка: - a. lienalis, a. hepatica, a. coeliaca, спленэктомия. II. Отведение крови из портальной системы: 1) органоанастомозы: - оментопексии -5 - спленопексия - другие сращения органов брюшной полости. 2) ангиоанастомозы: - порто-кавальный, - сплено-ренальный, - мезентерико-кавальный, - другие виды анастомозов ветвей воротной вены с нижней полой веной. III. Отведение лимфы: - дренаж грудного лимфатического протока, - лимфовенозный анастомоз.
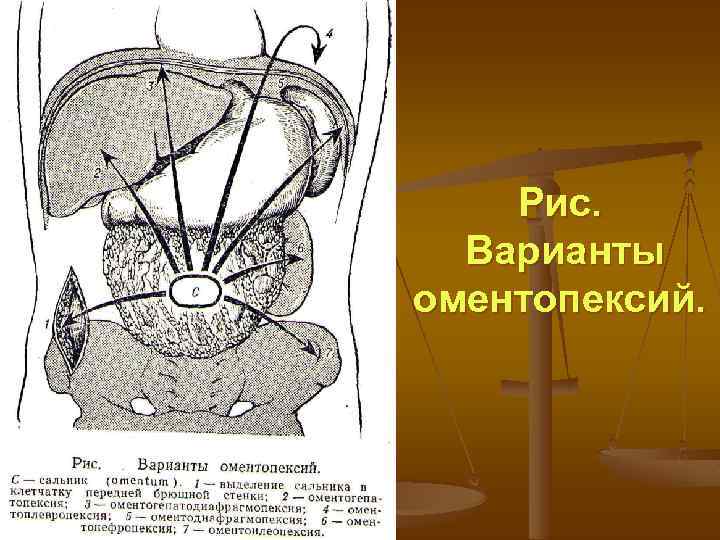
Рис. Варианты оментопексий.
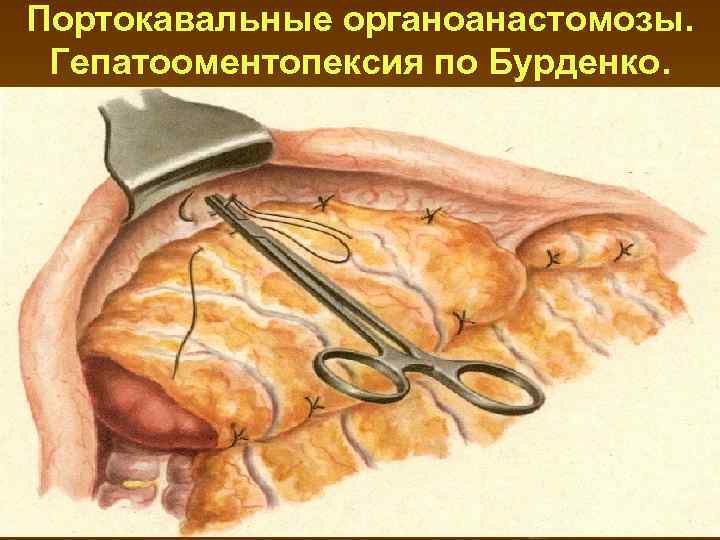
Портокавальные органоанастомозы. Гепатооментопексия по Бурденко.
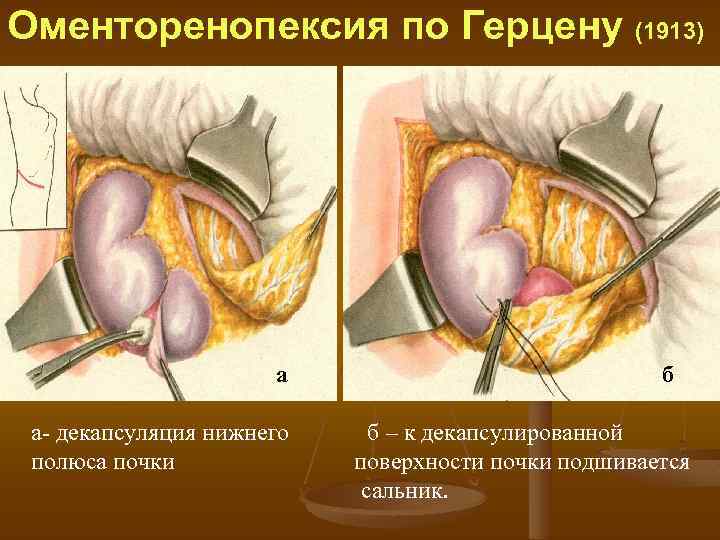
Оменторенопексия по Герцену (1913) а а декапсуляция нижнего полюса почки б б – к декапсулированной поверхности почки подшивается сальник.
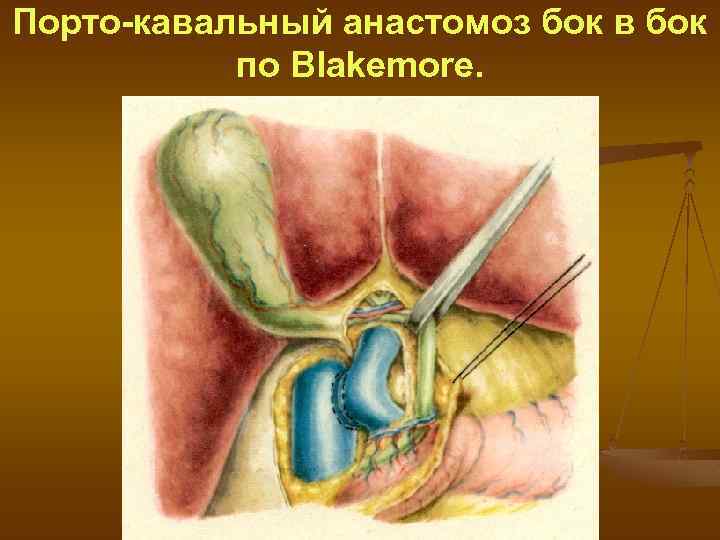
Порто-кавальный анастомоз бок в бок по Blakemore.
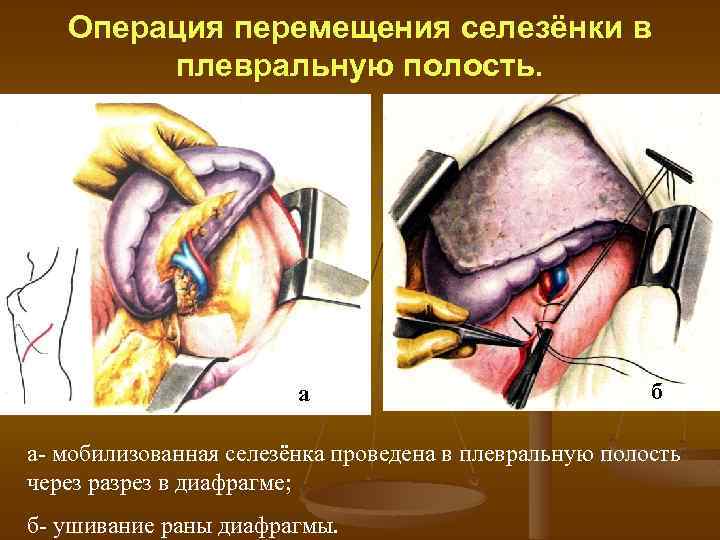
Операция перемещения селезёнки в плевральную полость. а б а мобилизованная селезёнка проведена в плевральную полость через разрез в диафрагме; б ушивание раны диафрагмы.
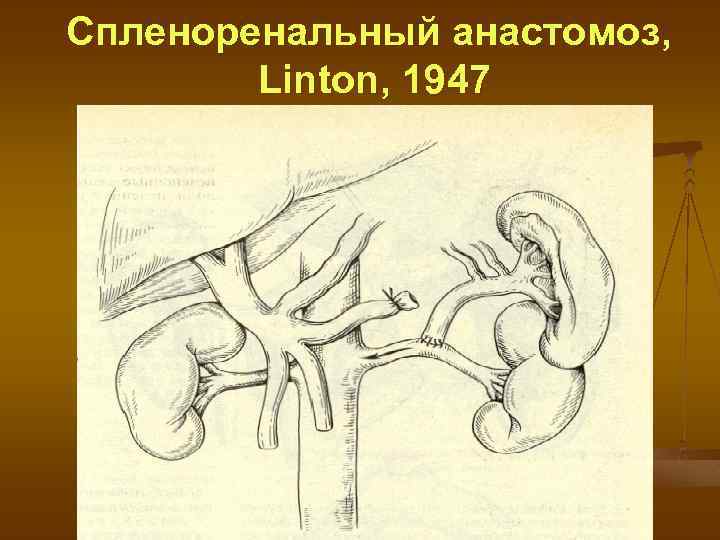
Спленоренальный анастомоз, Linton, 1947
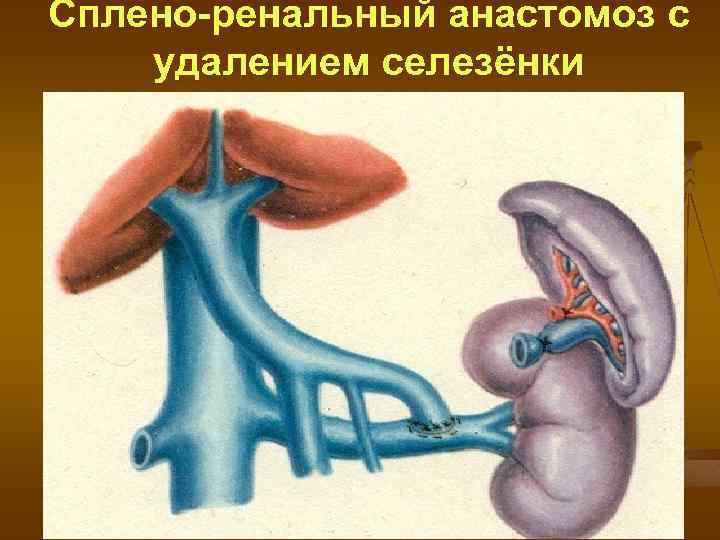
Сплено-ренальный анастомоз с удалением селезёнки
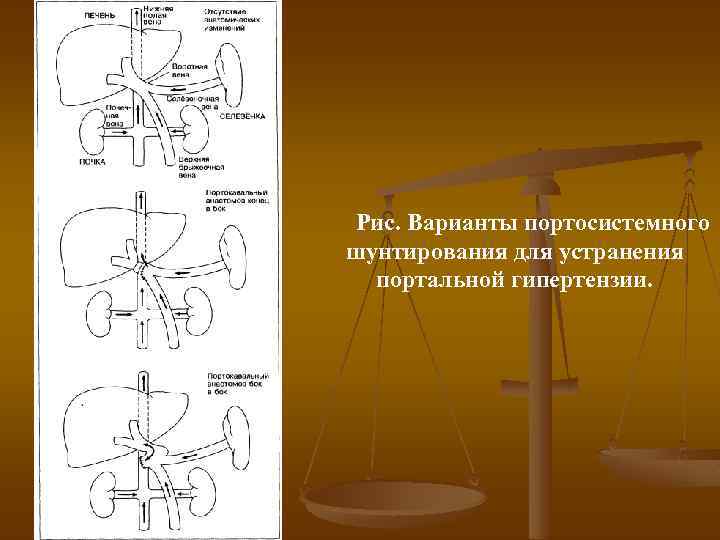
Рис. Варианты портосистемного шунтирования для устранения портальной гипертензии.
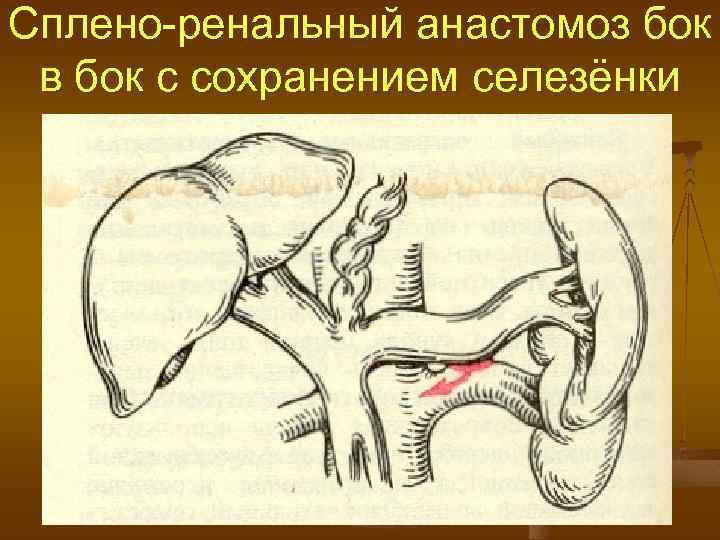
Сплено-ренальный анастомоз бок в бок с сохранением селезёнки
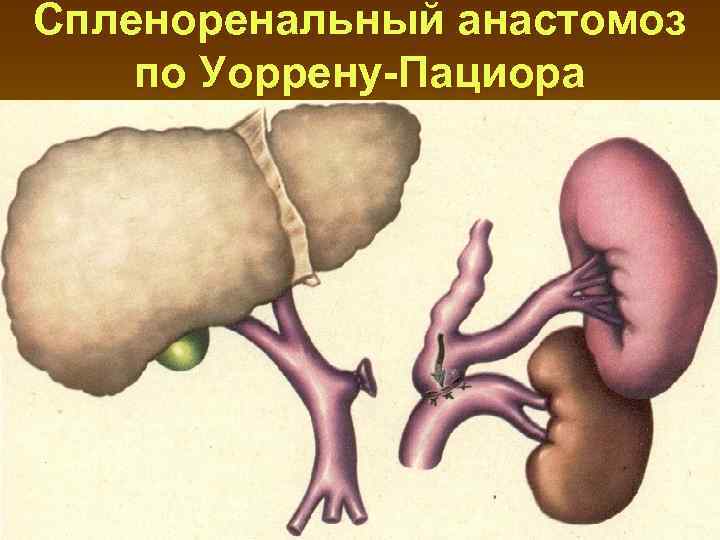
Спленоренальный анастомоз по Уоррену-Пациора
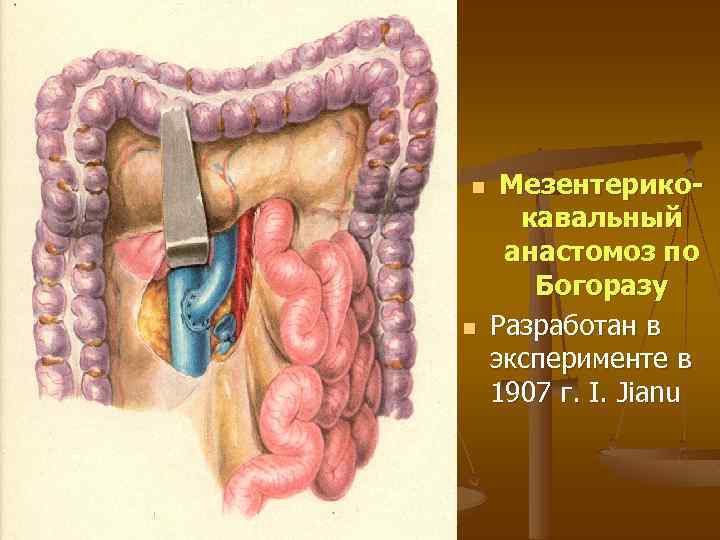
n n Мезентерикокавальный анастомоз по Богоразу Разработан в эксперименте в 1907 г. I. Jianu

Современные принципы хирургического лечения диффузных заболеваний печени n n Этапность с целью нивелирования негативного воздействия фактора хирургической агрессии на организм больного: ГЛП-ЛВА-ДВСРА Ограничение показаний к спленэктомии (малоэффективность, иммунодепрессия, снижение фибринолитической активности крови, возможность консервативной и оперативной (другими методами) коррекции гиперспленизма
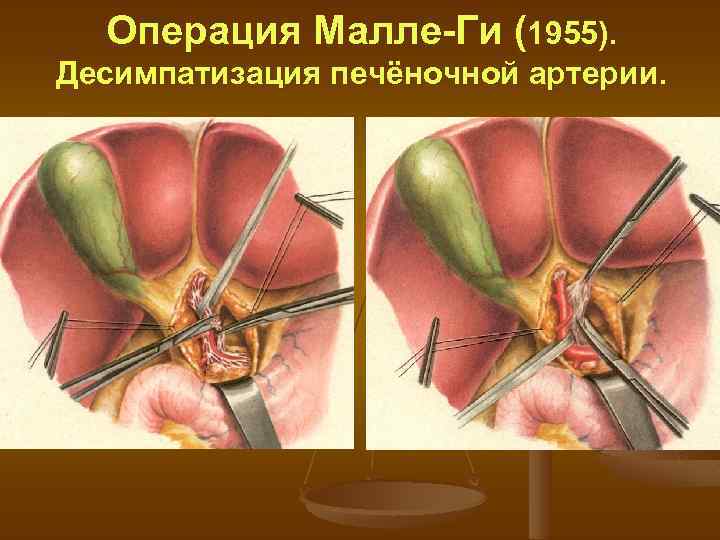
Операция Малле-Ги (1955). Десимпатизация печёночной артерии.

Резекции печени n В. В. Подвысоцкий (1886), В. А. Мастер (1894), Islani c соавт. (1958) теоритически обосновали целесообразность выполнения при ПГ вследствие цирроза печени частичной ее резекции, электрокоагуляции, денервации печёночной артерии

ОТТП n n В СССР первая ортотопическая трансплантация печени выполнена А. К. Ерамишанцевым в феврале 1990 года В России в 1991 году были опубликованы результаты 5 пересадок печени в НИИ трансплантологии и искусственных органов (В. И. Шумаков и соавт. ) Ортотопическая трансплантация печени единственный радикальный способ хирургического лечения диффузных поражений печени В 1955 г. Welch в эксперименте произвёл первую гетеротопическую, а в 1959 г. Moor ортотопическую пересадку печени Starzl с соавт. в 1968 г. выполнили ОТТП в клинике

Показания к трансплантации печени Необратимое заболевание печени с прогнозом жизни менее 12 мес. Хроническое заболевание печени, значительно снижающее качество жизни и трудоспособность Прогрессирующее заболевание печени с ожидаемой продолжительностью жизни меньшей, чем в случае трансплантации печени (в течение 1 года после трансплантации печени живет 85% реципиентов, в течение 5 лет 70%, в течение 20 лет 40%). Противопоказания Активная ВИЧ инфекция Внепеченочное распространение злокачественных опухолей Внутрипеченочная холангиокарцинома Сепсис (кроме билиарного) Тяжелое кардиореспираторное заболевание Активный алкоголизм

Следует подчеркнуть, что показания к операции трансплантации печени должны определяться специалистами гепатологами. Формирование листа ожидания трансплантации печени производится при тесном сотрудничестве терапевтов гепатологов, инфекционистов и хирургов трансплантологов. Важным условием для успешной операции является раннее выявление заболеваний печени, которое при своем прогрессировании может привести к необходимости пересадки. К сожалению, в России еще бытует мнение о бесперспективности этой операции, что ведет к неоправданно длительной симптоматической терапии терминальных форм цирроза печени, которое заведомо неэффективно. Кроме того, в ряде стационаров страны до сих пор продолжают лечение пациентов с циррозами печени ушедшими в историю методами (денервация печеночной артерии, оменто гепатопексия, спленэктомия при портальной гипертензии и. т. п. ). Это ведет к увеличению летальности в листе ожидания трансплантации печени. В большинстве стран эта цифра не превышает 10%, что говорит о своевременном направлении больных в трансплантационные центры. В первую очередь у пациентов с терминальными поражениями печени необходимо исключить противопоказания для операции, перечисленные выше. Крайне важным является вирусологический скрининг на HCV, HBV, HDV и другие вирусы, которые могут вызвать поражение печени (цитомегаловирус, вирус Эпштейна Барр, вирусы герпеса). Активная репликация одного из вирусов определяет тактику предоперационного и послеоперационного ведения. Немаловажным является оценка функции сердечно сосудистой и дыхательной систем, почек, питательного статуса и психотерапевтическая поддержка пациента. Осложнения цирроза печени требуют адекватной терапии, что позволяет стабилизировать состояние больного перед трансплантацией, уменьшить риск кровотечения из варикозных вен пищевода, уменьшить риск усугубления энцефалопатии и

Больные, ожидающие трансплантацию печени в зависимости от тяжести их состояния распределяются по 4 категориям (статусам). К 1 статусу относятся больные с ФПН; без срочной трансплантации прогноз жизни не превышает 7 суток. К 2 А статусу (0, 3%) относят больных с хроническими заболеваниями печени, находящихся в критическом состоянии в отделении интенсивной терапии в результате декомпенсации заболевания печени, ожидаемый прогноз жизни не превышает при этом 7 дней. К 2 B статусу (18, 6%) относят больных требующих длительного лечения (более 5 дней) в палате интенсивной терапии, к 3 статусу (48% 66%) относят больных в стабильном состоянии, требующих частых госпитализаций в стационар. Очередность операции, прежде всего, определяется статусом больного в листе ожидания, а также совместимостью по системе АВ 0, антропометрическим показателям и времени постановки в лист. Динамика листа ожидания в последние годы свидетельствует о возрастающей потребности в трансплантации печени. В США на 16 мая 2003 г. этой операции ожидало 17450 пациентов. Статистического учета всех пациентов, нуждающихся в трансплантации печени в России нет, однако количество их сопоставимо с таковым в США и странах Европы. В России имеется настоятельная необходимость регистрации всех пациентов с ФПН и хроническими диффузными и очаговыми поражениями печени в едином центре, который также обобщал бы данные, касающиеся трансплантации органов в различных регионах страны и осуществлял координацию деятельности различных Центров трансплантации и органного донорства.
Портальная гипертензия.ppt