Заболевания пищевода.ppt
- Количество слайдов: 56

Учебно-методическое пособие по факультетской хирургии Заболевания пищевода: 1 - повреждения пищевода; 2 - грыжи пищеводного отверстия диафрагмы. д. м. н. А. В. Шаталов
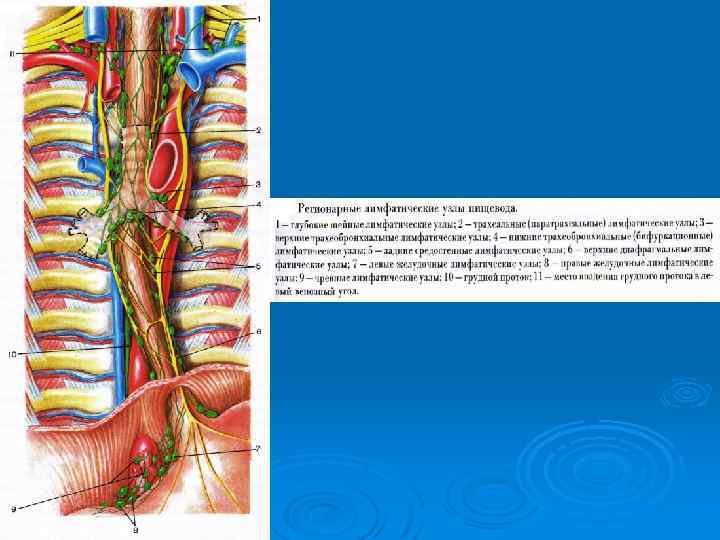
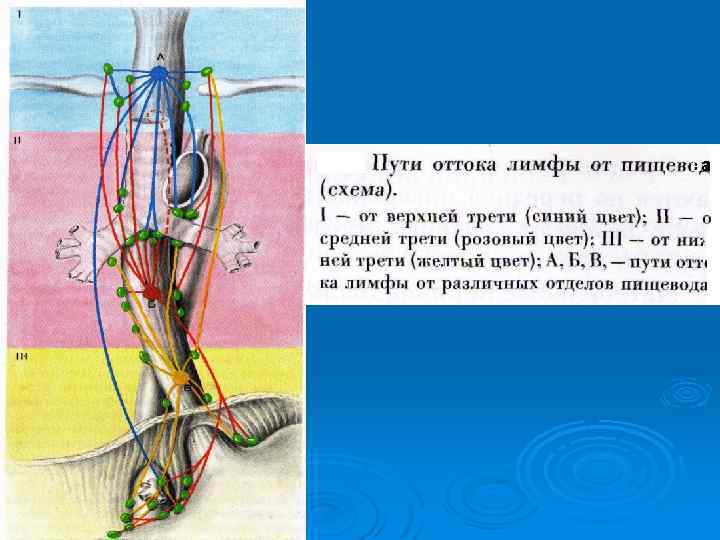
аа
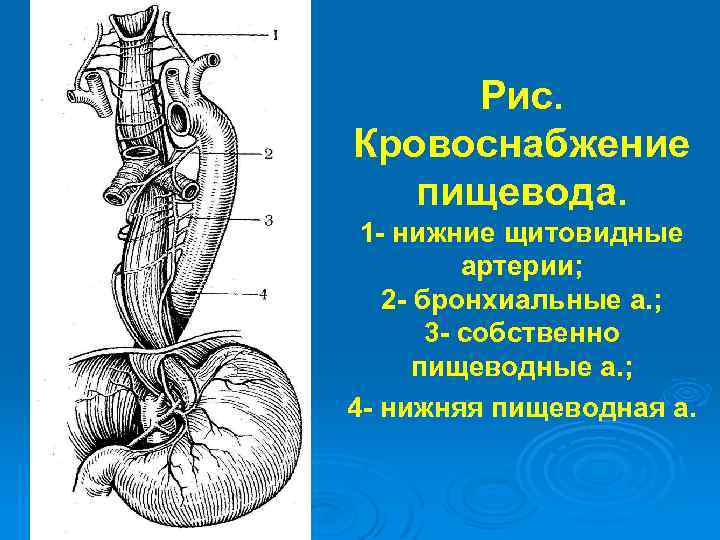
Рис. Кровоснабжение пищевода. 1 - нижние щитовидные артерии; 2 - бронхиальные а. ; 3 - собственно пищеводные а. ; 4 - нижняя пищеводная а.
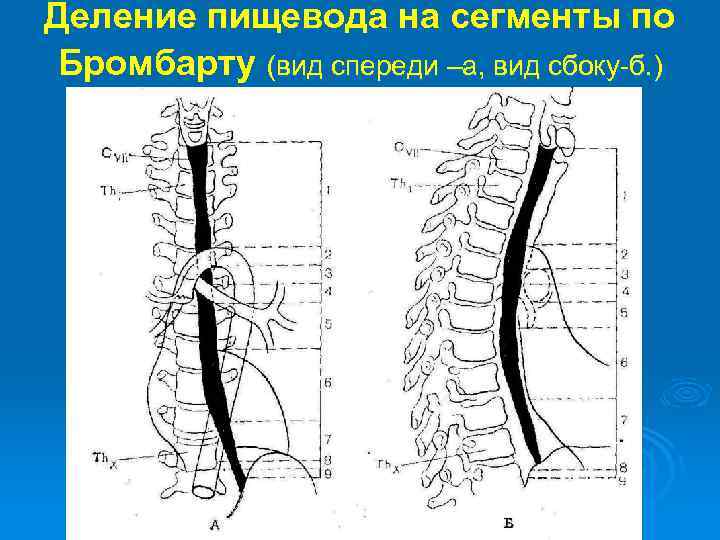
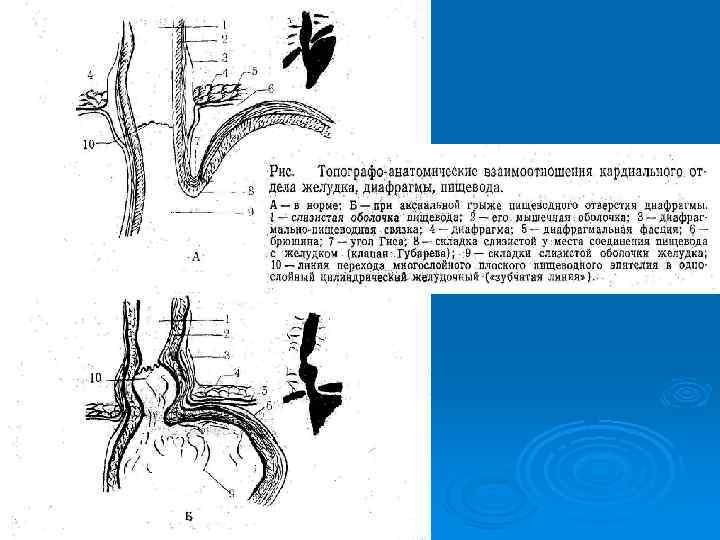
Деление пищевода на сегменты по Бромбарту (вид спереди –а, вид сбоку-б. )

9 сегментов пищевода: Ø Трахеальный (надаортальный) (8 -9 см от устья пищевода до дуги аорты. Ø Аортальный (длиной 2, 5 -3 см). Ø Бронхиальный сегмент (на уровне бифуркации трахеи). Ø Аортально-бронхиальный сегмент (излишне). Ø Подбронхиальный сегмент. Ø Ретроперикардиальный. Ø Наддиафрагмальный. Ø Внутридиафрагмальный (2 см). Ø Брюшной сегмент.

4 физиологических сужения пищевода: Ø 1 сужение -у входа в П. образовано глоточнопищеводным сфинктером на уровне С 4. Ø 2 сужение – аортальное (на уровне Тh. III) Ø 3 сужение –обусловлено вдавлением в стенку П левого главного бронха (Th. IV). Ø 4 сужение- сдавление П ножками диафрагмы (на уровне Thx). Ø Рентгенологи выделяют и 5 сужение у входа П в желудок на уровне Thx. I, обусловленное сфинктером кардии.

Классификация повреждений пищевода М. А. Подгорбунского и Т. И. Шраер (1970)

Клиника повреждений пищевода Ø Ø Ø Боль –интенсивная. Локализация разная, но чаще всего в груди и эпигастрии. Зависит от уровня перфорации. Подкожная эмфизема характерный и ранний признак перфорации. В надключичных, областях, на шее и передней грудной стенке. Дисфагия –не постоянный, скорее сигнальный симптом перфорации. Чаще зависит от наличия в пищеводе инородного тела. Напряжение передней брюшной стенки. Характерна для перфорации нижнегрудного отдела пищевода. Напряжение бывает выраженным всегда больше, чем болезненность. Общие признаки: положение больных вынужденное. Тяжёлое общее состояние больных. Температура до 38 -39. Гемодинамика- падение АД, тахикардия. Рвота редко. Учащённое поверхностное дыхание.

Три фазы перфорации пищевода: 1 - начальная или шока (4 -5 часов). 2 - кажущегося облегчения или ложного затишья (18 -36 часов). Ø 3 - медиастинита или других гнойных осложнений (плевро-лёгочный синдром, перикардит, пищеводно-трахеобронхиальные и пищеводно-плевральные свищи). Стадии медиастинита: - инфильтративная. - абсцедирования или флегмоны средостения. Ø Ø

Основные признаки пищеводно-трахеобронхиальных свищей: Ø 1 - раздражение дыхательных путей, проявляющееся кашлем, возникающем при глотании; Ø 2 - развитие пневмонии; Ø 3 - наличие в мокроте пищевых масс.

Сигнальный клинический симптомокомплекс перфорации пищевода: 1 - в фазе шока: а) острая и резкая боль в груди и эпигастрии; б) сердечно-сосудистые расстройства; в) дыхательные расстройства; г) расстройства повышение температуры до высоких цифр. Ø 2 - в фазе ложного затишья: а) острое начало заболевания; б) дыхательные расстройства; в) наличие высокой температуры; г) обезвоживание. Ø 3 – в фазе медиастинита: а) наличие высокой температуры и септического состояния; б) нарастание сердечно-сосудистых расстройств; в)резкое обезвоживание. Ø

Дифференциально-диагностическая таблица передних и задних медиастинитов по А. Я. Иванову 1 - Пульсирующая боль за грудиной. 2 - Усиление болей при поколачивании грудины. 3 - Пастозность в области грудины. 4 - Усиление болей при наклоне головы назад (симптом Герке). 5 - Появление припухлости в ярёмной впадине. 6 - Появление крепитации в ярёмной вырезке. 7 - Втягивание области ярёмной впадины при вдохе (югулярный симптом Равич-Щербо). 8 - Симптом сдавления верхней полой вены (головная боль, шум в ушах, цианоз лица, шеи, расширение вен шеи и груди). 9 - Расширение границ притупления в области грудины. 1 - Пульсирующая боль в груди, иррадиирующая в межлопаточную область. 2 - Усиление болей при надавливании на остистые отростки грудных позвонков. 3 - Пастозность в области грудных позвонков. 4 - Усиление болей при питании и вдохе (симптом Ридингера). 5 - Появление припухлости над ключицей. 6 - Появление крепитации над ключицей. 7 - Появление ригидности длинных мышц (паравертебральный симптом Равич. Щербо и Штейнберга). 8 - Симптом сдавления главным образомнепарной и полунепарной вен (расширение межрёберных вен, появление выпота в плевре, перикарде). 9 - Расширение границ притупления в обе стороны от нижних грудных позвонков.

Синдромы при разрывах пищевода Ø Синдром Бурхаве- шоковое состояние и кровавая рвота, вызванные спонтанным разрывом всех слоёв неизменённого пищевода в поперечном направлении. Ø Синдром Дрейден- спонтанный разрыв пищевода в продольном направлении. Ø Синдром Христофоридиса-Нельсона- прободение или разрыв стенок грудного отдела П. , сопровождающиеся эмфиземой средостения и гидропневмотораксом, попаданием контрастного вещества в средостение или плевральную полость при рентгенологическом исследовании. Ø Синдром Миннигероде- подкожная эмфизема и отёк шеи с резкой болью при глотании, объясняемые прободением стенки верхней трети П. , чаще инородным телом. Ø Синдром Киллиана- повышение температуры тела, инфильтрация и отёк шеи с резкой болью при глотании при травматическом воспалении П. и периэзофагеальной клетчатки.

Ø Спонтанный разрыв пищевода (СРП) обычно происходит в типичном слабом месте- левой стенке эпифренальной ампулы и представляет собой продольную рану длиной от 1 до 8 см, сообщающуюся с левой плевральной полостью (в 7%- с обеими полостями).

Инструментальные методы диагностики 1 - Рентгенологические : а) эмфизема средостения (симптом Minnigerode); б) выход контрастного вещества за пределы пищевода; в) гидропневмоторакс; г) подкожная эмфизема. Ø 2 - Лабораторные показатели. Анализ крови, гематокрит, КЩР Ø 3 - Пункция плевральной полости. При наличии гидропневмоторакса или после приёма метиленового синего. Ø 4 - Фиброэзофагогастроскопия. Срочная. Ø

Консервативное лечение может быть проведено: Ø Ø Ø 1) при поверхностных неполных разрывах пищевода; 2) при узких, неглубоких, заканчивающихся у наружной стенки П и протекающих клинически благоприятно пищеводно-медиастинальных свищах; 3) в инфильтративной стадии медиастинита. Комплекс консервативной терапии включает: 1) 2) 3) 4) 5) 6) 7) массивную антибиотикотерапию, дезинтоксикацию, туалет полости рта, предоставление П покоя путём выключения его из питания (назогастральный зонд 5 -6 дней или гастростома) обезболивание и кардиальная терапия, парентеральное питание, пункция плевры по показаниям.

Абсолютные показания к операции: Ø Ø Ø Ø 1 - Закрытые и открытые повреждения П в результате тупой травмы, нанесения резаных, колотых ран и огнестрельных ранений. 2 - Большие продольные разрывы любой локализации вследствие действия струи газа, спонтанные, гидравлические разрывы, разрывы при кардиодилатации и использовании зонд-баллонов. 3 - Проникающие повреждения инородными телами, находившимися в П более 24 часов. 4 - Проникающие инструментальные разрывы, сопровождающиеся образованием ложного хода более 2 см. 5 - Проникающие повреждения абдоминального отрезка пищевода. 6 - Повреждения любого характера в сочетании с повреждением плевры. 7 - Повреждения любого характера, осложнившиеся образованием абсцесса или флегмоны околопищеводной клетчатки шеи или клетчатки средостения.

Все операции при повреждении пищевода делятся на 3 группы (по назначению): Ø 1 - Операции с целью выключения П (гастростома, еюностома, пересечение П в шейном отделе); 2 - Операции по дренированию воспалительного очага (Медиастинотомия шейная, чрездиафрагмальная, чресплевральная, чреспищеводная. Их различные сочетания и дренирование плевральной области). Ø 3 - Операции на повреждённом П (ушивание П, резекция перфорированного П). Ø Ø Операции первых двух групп являются паллиативными , а третьей группы – радикальными.

Паллиативные операции показаны: 1 - при всех сквозных ранениях П; Ø 2 - когда упущено время для радикальной операции; Ø 3 - как дополнение радикальной операции. Ø Радикальные операции эффективны только в ранние сроки после ранения: 1 - при выраженных необратимых изменениях в П, 2 - при множественных ранениях; 3 - тяжёлом гнойно-воспалительном процессе в средостении.
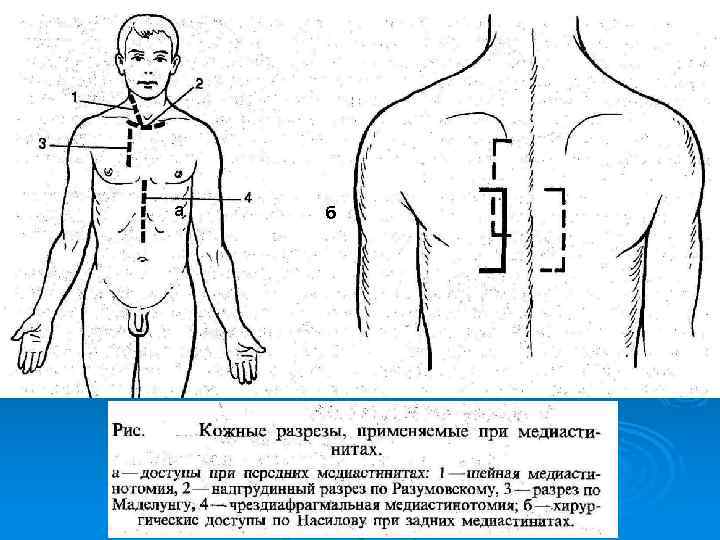
а б
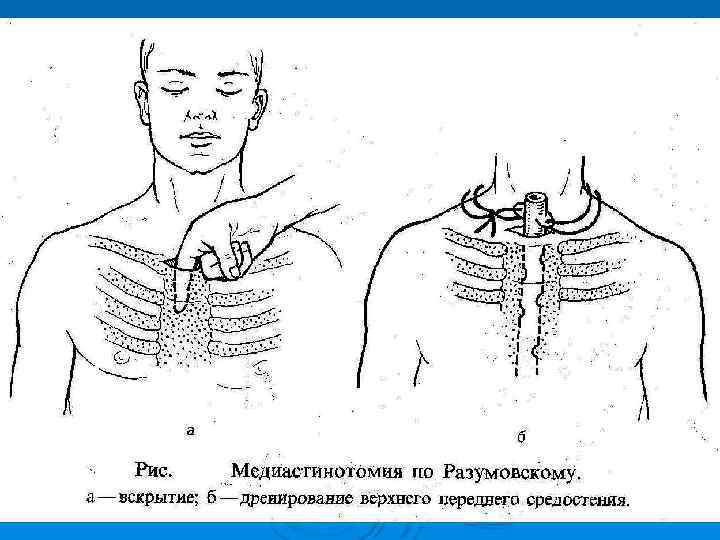
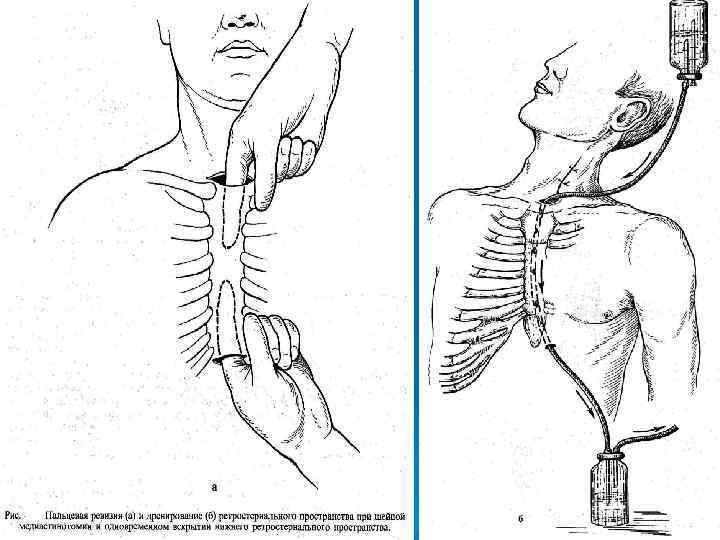
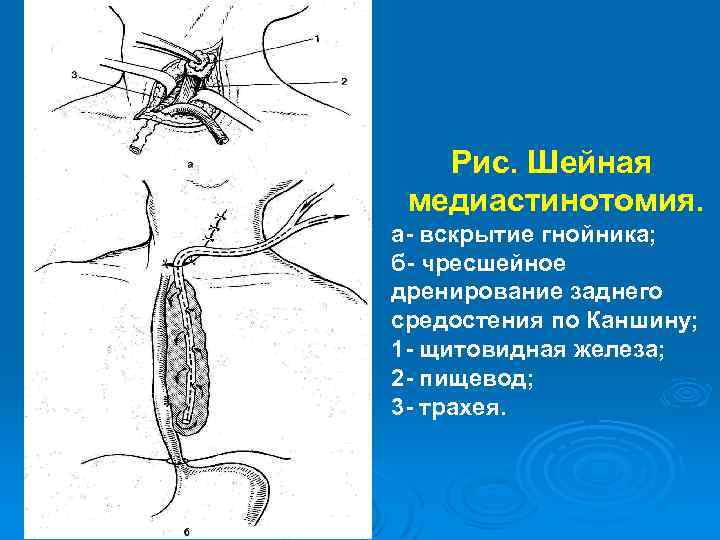
Рис. Шейная медиастинотомия. а- вскрытие гнойника; б- чресшейное дренирование заднего средостения по Каншину; 1 - щитовидная железа; 2 - пищевод; 3 - трахея.
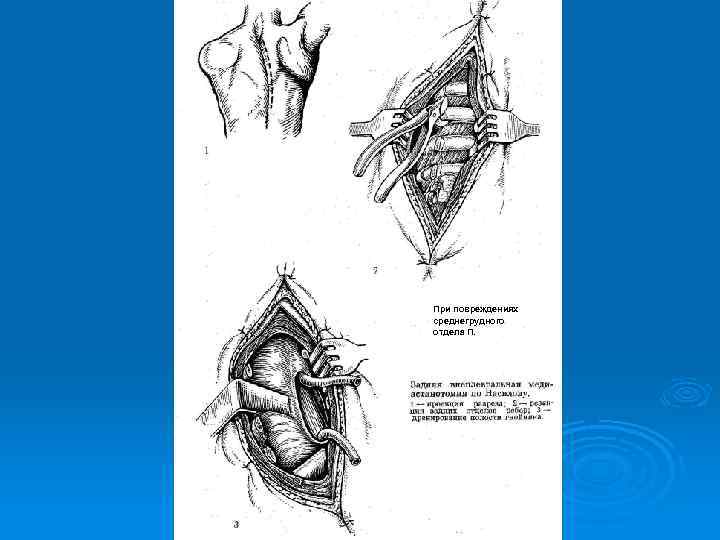
При повреждениях среднегрудного отдела П. П р и
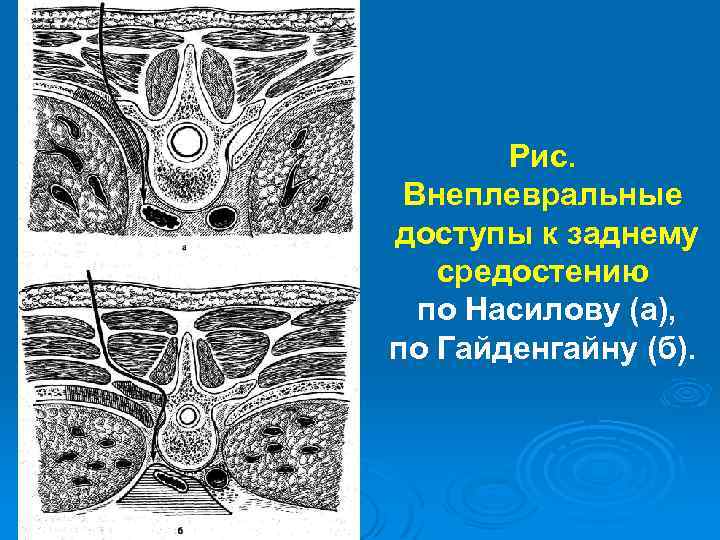
Рис. Внеплевральные доступы к заднему средостению по Насилову (а), по Гайденгайну (б).

Рис. Медиастинотомия по Насилову. Вскрыто заднее средостение. Плевральный мешок отведён кнаружи.
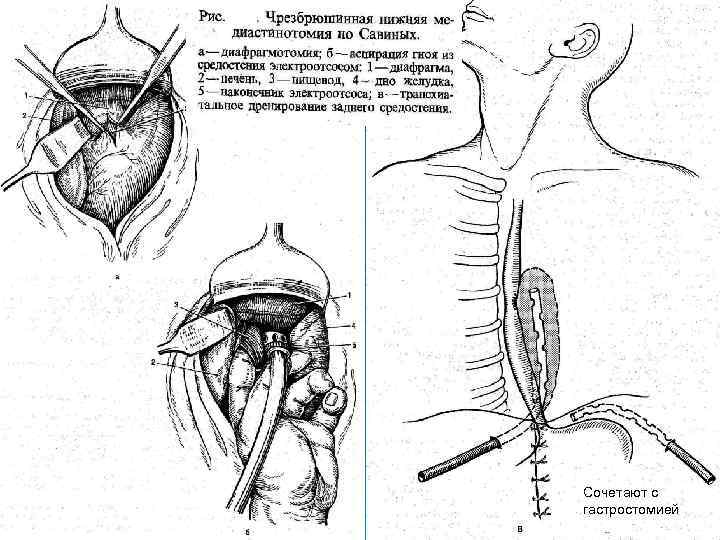
Сочетают с гастростомией

Метод Лилиенталя-Каншина-Абакумова Ø -Метод дренирования нижнего средостения и проточно-фракционного промывания с длительной аспирацией. Ø необходимо соблюдать несколько правил : 1 - используется двухпросветная трубка, наружная из которых д. б. толстой; 2 - необходима герметизация мягких тканей вокруг дренажа; 3 - Через микроирригатор двухпросветной трубки вводится антисептик со скоростью 2 -3 мл/мин. Итак, должны соблюдаться 3 принципа: 1 -постоянное промывание, 2 - постоянная аспирация, 3 - герметизация области дренирования.

Основные задачи при повреждении пищевода, которые решает хирург: Ø Выбор доступа. Ø Обнаружение дефекта. Ø Наложение швов и дополнительное их укрытие. Ø Выбор метода дренирования.

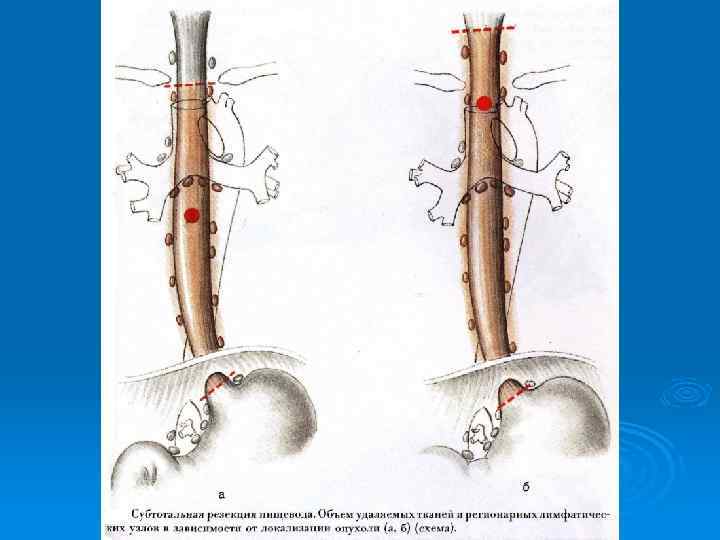
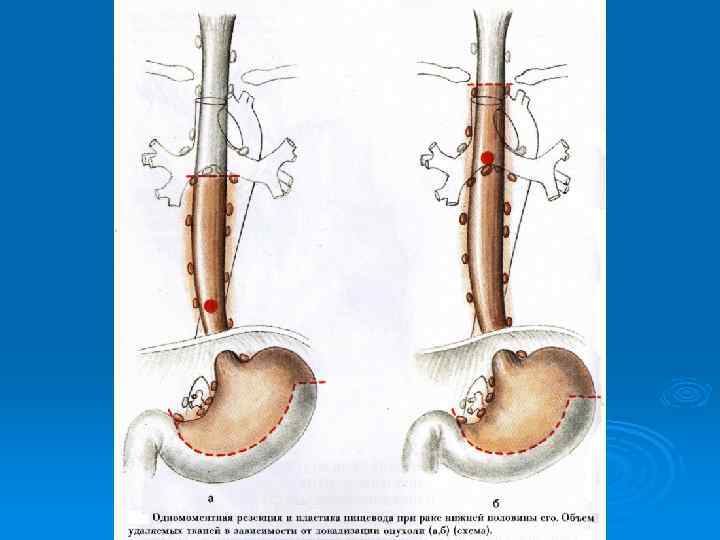
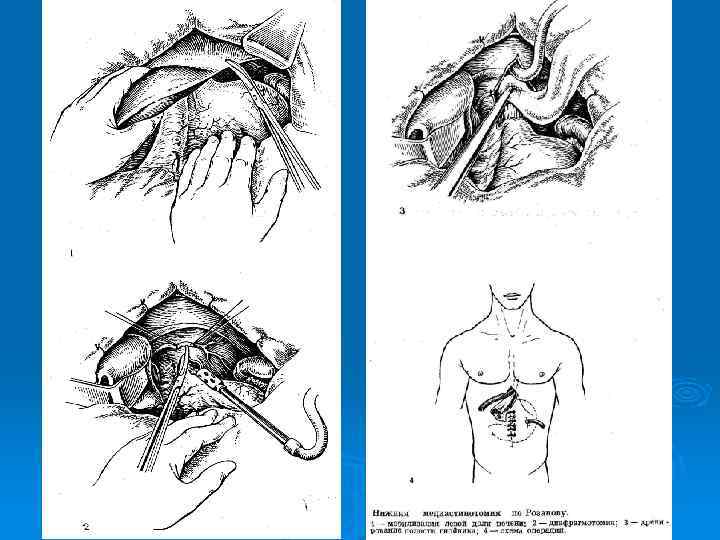
Операции на пищеводе при его повреждении Ø Ушивание раны П возможно в первые 6 часов: 1 - при перфорации на границе шейного и грудного отделов П ушивание производят через шейный доступ. 2 - При перфорации на уровне диафрагмы или сразу над ней ушивание производится чрезбрюшинным доступом и круротомией. 3 - при перфорациях среднегрудного отдела позвоночника применяется чресплевральный доступ, поскольку задняя внеплевральная медиастинотомия здесь будет недостаточна. - Вначале в П вводится тонкий зонд. - Швы накладываются в продольном направлении двухрядно. Первый ряд –кетгутом узелками внутрь, второй- атравматическими иглами. - Иссечение краёв раны – индивидуально. -Далее меры по борьбе с медистинитом. Медиастинотомия и дренирование двумя трубками. Нижняя в 9 межреберье, а верхняя во 2.

II. Грыжи пищеводного отверстия диафрагмы ГПОД занимают третье место в гастроэнтерологической практике после язвенной болезни и холециститов. Ø Основой всех современных классификаций является классификация Akerlund (1926): 1 - Аксиальная или скользящая грыжа. 2 - Короткий пищевод ( в отличие от аксиальной грыжи вокруг части желудка, находящейся выше диафрагмы, отсутствует брюшинный покров). 3 - Параэзофагеальная грыжа (в отличие от аксиальной при этой грыже анатомическая кардия располагается под диафрагмой, а часть желудка находится в грыже над диафрагмой. Эти грыжи часто ущемляются). Ø
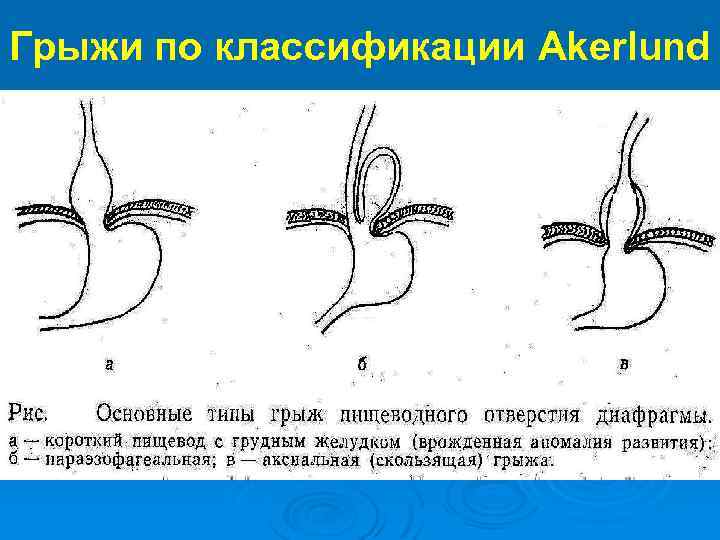
Грыжи по классификации Akerlund

Классификация ГПОД В. Х. Василенко и А. Л. Гребнева (1978) Ø I тип грыжи: 1. Фиксированные и нефиксированные (для аксиальных и парэзофагеальных грыж). 2. Аксиальная – пищеводная, кардиальная, кардиофундальная, субтотальная или тотальножелудочная. 3. Параэзофагеальная (фундальная или антральная). 4. Врождённый короткий пищевод с «грудным желудком» (врождённая аномалия развития). 5. Грыжи другого типа (тонкокишечные, сальниковые и др. ). II. Осложнения: 1. Рефлюкс-эзофагит: а) катаральный, эрозивный, язвенный, б) пептическая язва пищевода, в) воспалительно-рубцовое стенозирование и укорочение пищевода. 2. Острое и хр. пищеводное кровотечение. 3. Ретроградный пролапс слизистой желудка и пищевода. 4. Инвагинация пищевода в грыжевую часть. 5. Перфорация пищевода. 6. Рефлекторная стенокардия. 7. Ущемление грыжи (только параэзофагеальной). III. Предполагаемая причина. Дискинезия пищеварительного тракта. Повышение внутрибрюшного авления. Возрастное ослабление соединительнотканных структур и т. д. Механизм возникновения грыжи: пульсионныйй, тракционный, смешанный.


Этиологические факторы возникновения ГПОД 1. Аномалии развития пищеварительного тракта, связанные с более поздним закладыванием в эмбриогенезе перитонеальных листков до опускания желудка и диафрагмы на своё обычное место. 2. Инволюционные анатомические изменения в тканях, образующих пищеводное отверстие, атрофия левой доли печени, исчезновение жировой ткани под диафрагмой. 3. Повышение внутрибрюшного давления, ожирение, поднятие тяжестей, травмы живота, беременность, сильный и длительный кашель. 4. Рубцово-воспалительное укорочение пищевода при рефлюксэзофагите, химическом ожоге П и его пептической язве. 5. Дискинезии П, сопровождающиеся продольным спастическим укорочением П вследствие рефлекторных воздействий со стороны ЯБЖ и 12 -перстной кишки, холецистита и др. заболеваний, сопровождающихся дискинезией пищеварительного тракта.

Клиническая картина грыж пищеводного отверстия диафрагмы

Клиническая картина грыж пищеводного отверстия диафрагмы Ø Клиника аксиальных хиатальных грыж: 1 - Боль ведущий симптом ГПОД. Симптом шнурка – боли усиливаются в горизонтальном положении и наклоне туловища вперёд и проходят после приёма щелочей. 2 - Эпифренальный синдром Бергмана – проявляется болями в области сердца, приступами брадикардии или тахикардии, ощущением перебоев в области сердца, появлением головокружений, обмороков, коллапса. Он связан с натяжением ветвей блуждающих нервов. 3 - Изжога – наиболее частый симптом. 4 - Отрыжка воздухом. (может продолжаться по 5 -6 часов). 5 - Срыгивание (у 1/3 больных). 6 - дисфагия появляется во время приёма пищи, воды.

Клиническая картина грыж пищеводного отверстия диафрагмы Ø Клиника аксиальных хиатальных грыж: 7 - Рвота и тошнота 8 - Икота –редко, но упорная, длительная, не поддаётся ни какой терапии. 9 - жжение языка и слюнотечение. Наблюдается при рефлюксэзофагите. 10 - кровотечения и анемия встречаются у 15 -20% больных с хиатальной грыжей. Параэзофагеальные грыжи встречаются редко, но часто ущемляются (триада Борри)

Синдромы с ГПОД Ø Синдром Монкрифа –триада наследственных аномалий: ГПОД, задержка умственного и физического развития и алиментарная дисахаридурия (сахарозурия, дактозурия, фруктозурия). Ø Синдром Сента- триада заболеваний: ГПОД, ЖКБ, дивертикулёз кишечника (чаще толстой). Ø Синдром Лорта-Жакоба- сочетание хиатальной грыжи, холелитиаза, и дивертикула пищевода. Ø Синдром Лиана-Ситье-Велти- ГПОД в сочетании со склонностью к рецидивирующим тромбозам и тромбофлебитам конечностей. Ø Синдром Клеменгона – сочетание хиатальной грыжи и рефлюксэзофагита с астматическим бронхитом или бронхиальной астмой (разновидность эзофагопульмонального синдрома). Синдром Карвера – сочетание. ГПОД с гастродуоденальной язвой. Ø Синдром Бодон-Хаке- сочетание хиатальной грыжи с и Ø приоретённой гипертрофии привратника.

Синдромы с ГПОД Ø Ø Ø Синдром Флейшнера – сочетание осложнений хиатальной грыжи – пептического эзофагита, продольных разрывов слизистой оболочки, анемии, маргинального изъязвления, кровотечения и др. Синдром Немиро-Балыня – сочетание хиатальной грыжи и парастернальной (абдоминомедиастинальной) липомы. Синдром Уткина-Апиниса- сочетание хиатальной грыжи и ограниченной переднемедиастинальной релаксации диафрагмы. Синдром Бори- триада симптомов ущемлённой параэзофагеальной грыжи: 1 -одышка, 2 -усиление перкуторного звука над одной половиной грудной клетки, 3 -непроходимость зонда и контраста по пищеводу. Синдром Маршана- триада клинико-рентгенологических симптомов ущемлённой ГПОД: задержка контраста в грыжевом мешке, признаки острой непроходимости (регургитация, рвота, дилатация пищевода), горизонтальный уровень в заднем средостении (псевдоабсцесс). Синдром Кея- сочетание хиатальной грыжи, гастрита и язвы, пролабирующего отдела желудка (язвы Кея). Ø И др. (С. Сандифера, С. Пилорокардиальной дискоординации).

Инструментальные методы диагностики ГПОД: Ø Ø Ø Зондирование пищевода. Внутрипищеводная р. Н-метрия. В норме РН пищевода имеет равна 7 -8, т. е. имеет нейтральную или слабощелочную реакцию. Изменение рн в кислую сторону свидетельствует о забросе желудочного содержимого в П. Эзофагоманометрия. Эзофагоскопия. Рентгенологическое исследование пищевода.

Консервативное лечение ГПОД Ø Ø Ø Предупреждение и уменьшение желудочно-пищеводного рефлюкса (запрещается тяжёлая работа, подъём тяжестей, ношение корсетов, спать с приподнятым изголовьем. Снижение пептической активности желудочного сока и подавление желудочной секреции. Местное медикаментозное лечение воспалительного процесса в слизистой пищевода при рефлюкс-эзофагите и пептической язве. Устранение сопутствующей дискинезии пищевода и желудка. Средства, улучшающие обмен пищевода. Лечение невротического синдрома.

Хирургическое лечение ГПОД показано при (по А. А. Шалимову, 1975): Ø 1 - Больших грыжах, не поддающихся консервативной терапией. Ø 2 - При наличии пептического болевого эзофагита с явлениями стенокардии, выраженной дисфагии, кровотечениями. Ø 3 - При наличии пептической стриктуры пищевода. Ø 4 - При грыжах с выраженной регургитацией и лёгочными осложнениями.

Показания к хирургическому лечению (В. В. Уткин, Б. К. Апинис, 1976) Ø Ø Ø Ø 1 - Рефлюкс-эзофагит с характерными клиническими проявлениями, потверждёнными инструментальными исследованиями. 2 - Выраженная клиническая симптоматика ГПОД и отсутствие эффекта от консервативной терапии. 3 - Повторные кровотечения и развитие гипохромной анемии. 4 - Параэзофагеальная грыжа (опасение возможности её ущемления). 5 - Наличие пептической стриктуры пищевода. 6 - Наличие сопутствующих заболеваний, требующих хирургического лечения. 7 - Рецидивы ГПОД после хирургического лечения. Экстренная операция при ущемлении ГПОД и кровотечении.

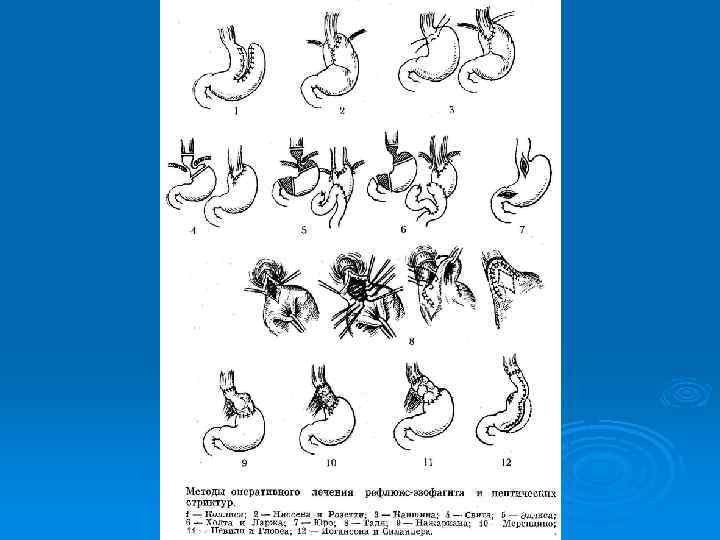
Хирургическое лечение ГПОД (4 группы операций): 1 - Операции, направленные на сужение пищеводного отверстия диафрагмы: операция Гаррингтона, операция Аллисона. (значительный % рецидивов) Ø 2 - Гастрокардиопексия (операция Хилла- создание прочной фиксации кардии и пищевода к предаортальной фасции). Ø 3 - Восстановление острого угла Гисса. (операция Латаста Ø 4 - Фундопликации (по Ниссену, по Белси). Ø Короткий пищевод: операция Коллиса, операция Каншина. При пептической стриктуре П: кардиопластика по Талю.
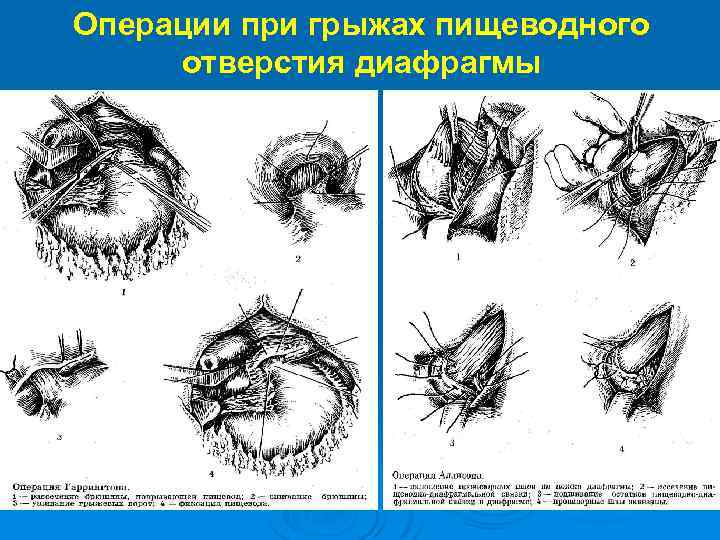
Операции при грыжах пищеводного отверстия диафрагмы
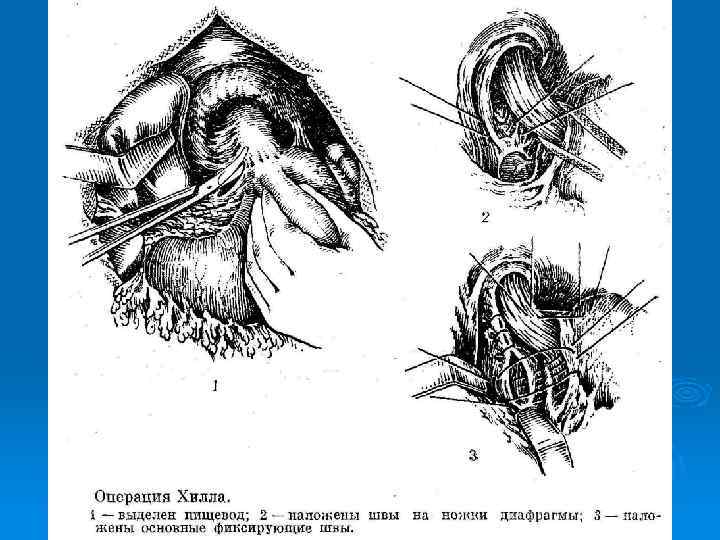
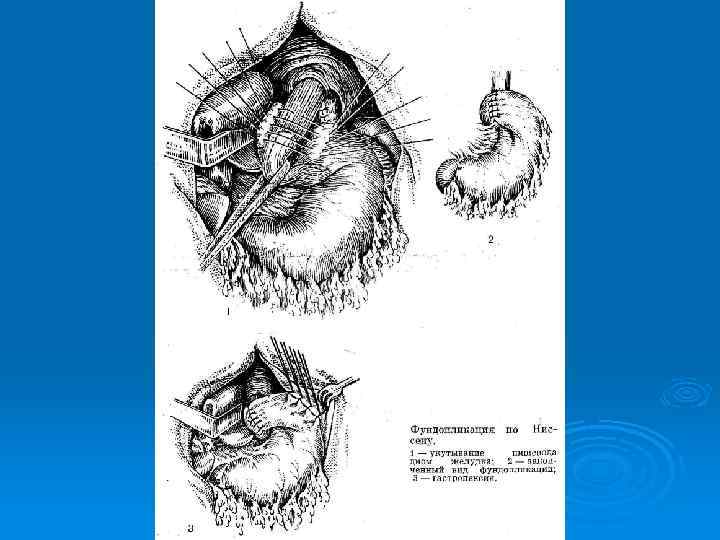
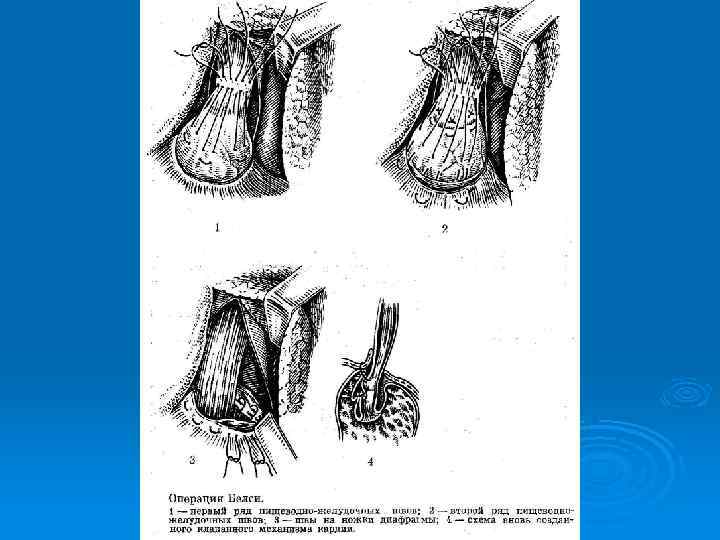

Рис. Операции при грыжах пищеводного отверстия диафрагмы: 1 - по Латаксту; 2 - по Тупе; 3 - по Шалимову.
Заболевания пищевода.ppt