алкоголизм (лекция).ppt
- Количество слайдов: 164

Тюменская государственная медицинская академия Кафедра внутренних болезней с курсом поликлинической терапии и семейной медицины Алкогольные висцеропатии. Тюмень 2014

Цель: изучить поражения внутренних органов при алкоголизме, научиться распознавать алкогольную этиологию поражения органов и систем, изучить принципы терапии соматической патологии при хронической алкогольной интоксикации.

Задачи: 1. Алкоголь как важнейший фактор демографического кризиса в России 2. Клиническая картина алкоголизма (стигмы, маркеры алкоголизма) 3. Алкогольное поражение печени 4. Поражение сердца и внутренних органов при алкоголизме 5. Алкогольное поражение органов дыхания и почек.

Последние 2 года употребление алкоголя в РФ достигло 18 литров этилового спирта в год на каждого жителя

Алкоголь как важнейший фактор демографического кризиса в России

Злоупотребление алкоголем представляет одну из наиболее важных медико-социальных проблем, так как регулярный прием алкоголя отрицательно сказывается не только на самом пьющем, но и его семье, профессиональной деятельности и обществе в целом. По данным ВОЗ, алкоголь является причиной 3, 5% случаев смертности и недееспособности в мире, а социальная стоимость последствий его потребления для общества оценивается на уровне 2 -3% от валового национального продукта государства. Негативное влияние алкоголя на общество многогранно.

• Постперестроечный период в России • • ознаменовался демографической катастрофой, получившей название «русский крест» . С 1987 г. по 1993 г. рождаемость в стране сократилась с 2 до 1, 3 ребенка на женщину (или с 17, 2 до 9, 4). С 1986 по 1994 гг. смертность в России выросла с 10, 4 до катастрофического и аномального для сколько-нибудь развитых стран уровня – 15. В 1991 – 1992 гг. смертность превысила рождаемость.

Вклад низкой рождаемости и высокой смертности в «русский крест» • По европейским меркам уровень рождаемости в • России нельзя назвать беспрецедентно низким, низкая рождаемость наблюдается во многих развитых странах. Но уровень смертности в России (и некоторых других восточноевропейских государствах) аномально высок. В России именно катастрофическая смертность населения создает колоссальный разрыв между рождаемостью и смертностью, который выливается в депопуляцию страны.
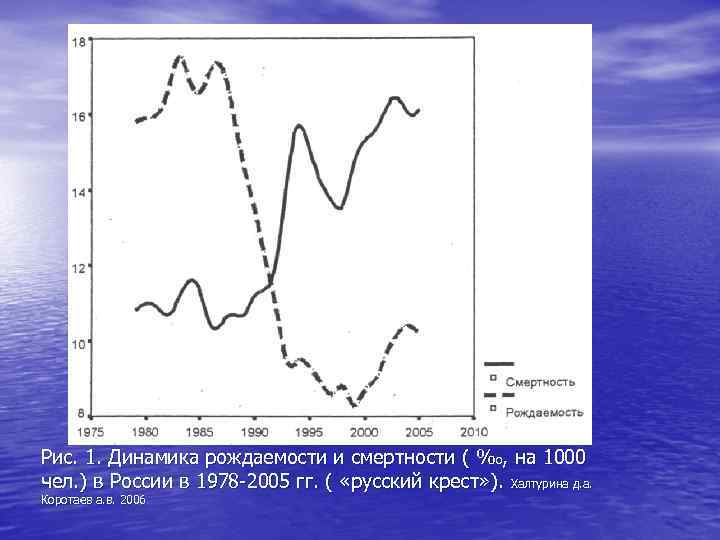
Рис. 1. Динамика рождаемости и смертности ( %о, на 1000 чел. ) в России в 1978 -2005 гг. ( «русский крест» ). Халтурина д. а. Коротаев а. в. 2006

• В общем, можно выделить 2 основные группы гипотез относительно причин столь высокой смертности в нашей стране: Øчрезвычайно высокая смертность в России – результат ухудшения уровня жизни после распада Советского Союза: экономический кризис, низкий уровень медицины, неблагоприятная экологическая ситуация, неудовлетворенность жизнью и т. д. Øосновным фактором сверхсмертности россиян является высокий уровень потребления алкоголя, табака и наркотиков.

Алкоголь и смертность от болезней системы кровообращения • Исследования, проведенные в двух городах России, обнаружили повышенное содержание алкоголя в крови значительного процента умерших от болезней системы кровообращения ( Курск – 29% мужчин, (% женщин, 1991 г. ; Ижевск – 47% мужчин 20 -55 лет, конец 1990 -х). Под маской значительной части сердечно-сосудистых диагнозов в обоих случаях скрывалось алкогольное отравление. Ни Курская область, ни Удмуртия не являются лидерами среди регионов России по вкладу алкогольной смертности в общую.

• Многие геморрагические инсульты в • • России спровоцированы потреблением алкоголя. При этом важнейшим фактором риска является крепость наиболее популярного в стране напитка. Большинство стран, где наблюдались феномен сверхсмертности и демографические «кресты» , - это водочные страны: Россия, Белоруссия, Украина и страны Балтии.
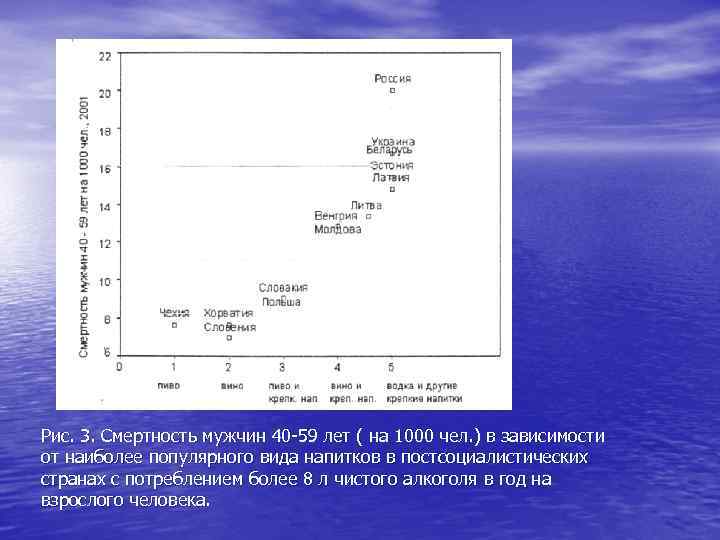
Рис. 3. Смертность мужчин 40 -59 лет ( на 1000 чел. ) в зависимости от наиболее популярного вида напитков в постсоциалистических странах с потреблением более 8 л чистого алкоголя в год на взрослого человека.

• Другой коррелят алкогольной смертности • – разница между продолжительностью жизни женщин и мужчин. В непьющих мусульманских странах с развитой системой здравоохранения и малопьющем Израиле эта разница составляет 4 -5 лет. В странах пивного пояса этот разрыв в среднем равняется шести годам. В развитых странах винного пояса средний разрыв между продолжительностью жизни составляет около 8 лет.

Наибольший разрыв между продолжительностью жизни наблюдается в «водочном» поясе, где среднее значение показателя превышает 10 лет. Печальное «лидерство» сохраняется за Россией, где разрыв между средней продолжительностью жизни женщин и мужчин составляет 14 лет. В. И. Харченко с соавторами оценивают алкогольную смертность в России как 15, 7% от всех умерших в 2001 г. , или 315 – 393 тыс. Есть основания полагать, что алкоголизация и наркотизация негативно влияют не только на смертность, но и на уровень рождаемости в обществе.

Среди лиц поступающих в терапевтический стационар, доля больных алкоголизмом высока. Обзорные данные указывают, что эта доля в разных странах колеблется от 4, 8 до 53% больных терапевтических стационаров, а раздельно по полу – 40% мужчин и 10% женщин. Э. С. Дроздов, Е. П. Соколова, И. Л. Омельянович (1984 г. ) в гепатологических отделениях выявили 70, 2% мужчин и 29, 3% женщин, страдающих хроническим алкоголизмом; в гастроэнтерологических отделениях соответственно 30, 2 и 6, 4%; в травматологических отделениях – 46, 1 и 15%; в инфекционных – 30, 4 и 15%; в пульмонологических – 17, 7 и 7, 8%; кардиологических – 15, 2 и 4, 7%; в нефрологических – 9, 6 и 3, 6%; в эндокринологических хронический алкоголизм выявлен у 7, 1% мужчин, больных сахарным диабетом.

Алкогольный синдром плода (алкогольная эмбриофетопатия) • Комплекс расстройств, называемых алкогольным синдромом плода (АСП), или алкогольной эмбриофетопатией, включает в себя симптомы из трех групп: пре- и постнатальная задержка роста плода; черепно-лицевые дисморфии, уменьшение окружности головы; поражение центральной нервной системы, включающее в себя поведенческие отклонения в период новорожденности, задержку умственного развития на более поздних этапах, неврологические знаки.

• Частота рождения детей с АСП – от 1 до 3 на 1000 родившихся живыми. • Частота АСП среди умственно отсталых высокая, приводились данные о 24, 2 : 1000. • Доказано, что главная причина АСП – алкоголизм матери и употребление ею алкоголя во время беременности. Тем не менее, не у всех больных алкоголизмом женщин рождаются дети с АСП. Частота АСП у детей, чьи матери больны алкоголизмом, составляет 59: 1000, что почти в 30 раз больше, чем в общей популяции. Среди всех детей, родившихся у больных алкоголизмом матерей, доля пораженных АСП составляет 30 -50%.

• АСП – дозозависимое состояние. Критическая доля алкоголя колеблется от 14 до 210 г абсолютного алкоголя в день. Очень важно, что и дозы, которые считаются социально приемлемыми (10 г в день), могут нанести такой ущерб развитию плода, как снижение массы тела новорожденного или признаки, обозначаемые термином действие алкоголя на плод.

• По особенностям употребления алкоголя Россия исторически относится «северному типу» • По разным литературным данным от 5 до 17% взрослой популяции РФ злоупотребляют алкоголем. • Социально приемлимой дозой считается употребление не более 10 мл этилового спирта в сутки.

Употребление более 8 литров этилового спирта в год ведет к деградации нации

• Этанол при длительном употреблении в больших дозах вызывает поражение практически всех систем и органов: печени, поджелудочной железы, ССС, эндокринной системы, иммунной системы, почек, системы кроветворения и др.

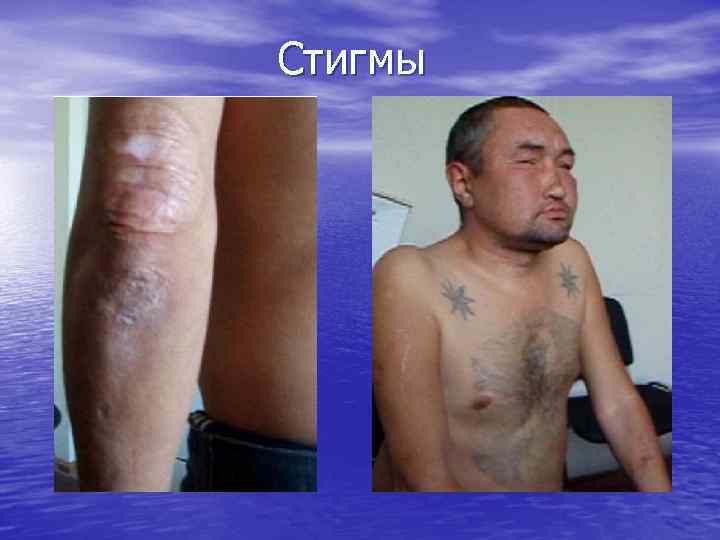
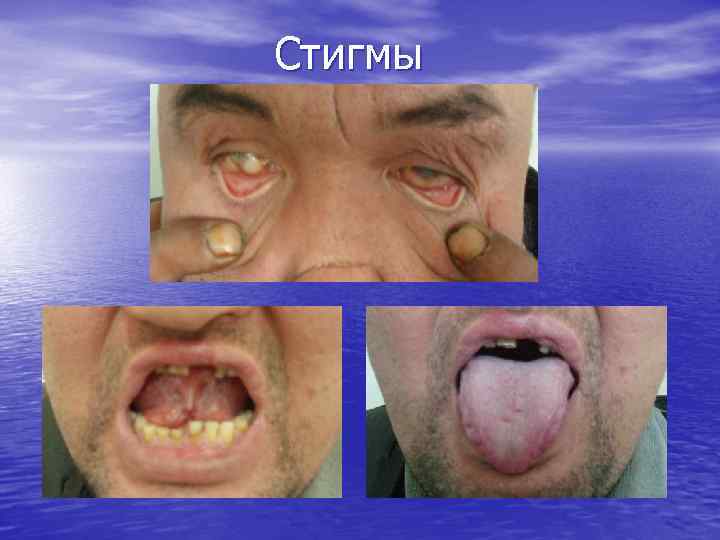
Бальная оценка алкогольных стигм (дискриминатный анализ) В. С. Моисеев с соавторами, 1993 г Ожирение 0, 1 Дефицит веса 0, 4 Транзиторная артериальная гипертензия 0, 3 Тремор 1, 8 Полинейропатия 1, 8 Мышечная атрофия 1, 1 Гиперемия лица с расширением сети кожных капилляров 4, 7 Гипергидроз 0, 3 Увеличение околоушных желез 2, 6

• Обложенный язык 3, 8 • Татуировки 1, 1 • Контрактура Дюпюитрена 0, 9 • Венозное полнокровие конъюнктивы 1, 1 • Увеличение печени 1, 9 • Телеангиэктазии 0, 6 • Пальмарная эритема 0, 7 • Гинекомастия 0, 5 • γ-глутамилтранспептидаза 0, 016 • Аспартатаминотрансфераза 0, 006 • Щелочная фосфатаза 0, 01 • Средний корпускулярный объём эритроцитов 0, 06 Если итоговая сумма кажется больше 12, 4 (округленное значение константы в ДФ), пациент причисляется к группе злоупотребляющих алкоголем, если меньше 12, 4, - к группе «малопьющих» больных

Алкоголизм - это вызванное злоупотреблением спиртными напитками хроническое психическое заболевание, характеризующееся патологическим влечением к алкоголю и связанными с ним физическими и психическими последствиями алкогольной интоксикации нарастающей тяжести.

Клиническая картина Основу клинической картины алкоголизма составляют три синдрома: • патологическое влечение к алкоголю • алкогольный абстинентный синдром • алкогольная деградация личности Патологическое влечение к алкоголю Патологическое влечение обусловливает неконтролируемое, избыточное употребление алкоголя, при котором больной не может остановиться, выпив первую дозу спиртного. Со временем он может злоупотреблять алкоголем без учета ситуации и последствий (пить на работе, в присутствии начальства). Утрата количественного и ситуационного контроля над приемом алкоголя является важнейшим клиническим признаком алкоголизма. Самым частым эмоциональным проявлением патологического влечения к алкоголю являются дисфорические расстройства разной тяжести - от ворчливости, недовольства, угрюмости до напряженности, подавленности, ощущения внутреннего дискомфорта, вспыльчивости, агрессивности. Вегетативным проявлением влечения служат такие реакции, как заметное оживление, блеск глаз, покраснение или побледнение лица, саливация, глотательные движения, облизывание губ при упоминании или разговоре о спиртных напитках.

Алкогольный абстинентный синдром (ААС) Это комплекс вегетативных, соматических, неврологических и психических нарушений, возникающих у больных алкоголизмом вслед за прекращением или резким сокращением количества употребляемого алкоголя: нарушение сна, астения, вялость, потливость, отечность лица, плохой аппетит, жажда, ощущение сухости во рту, повышение или понижение артериального давления, тахикардия, тремор пальцев рук. Нейровегетативные нарушения сопровождаются сильной головной болью с тошнотой, головокружением, гиперакузией, резким вздрагиванием, обмороками, эпилептиформными припадками. Психические расстройства: суицидальные мысли, тревога, страх, подавленность, дисфория, доминирование идей отношения и виновности, тотальная бессонница, гипнагогические галлюцинации (галлюцинаций при засыпании), слуховые и зрительные иллюзорные обманы, состояния с временной дезориентацией в окружающей обстановке. ААС возникает в промежуток от 6 до 48 ч последнего употребления спиртного

Алкогольная деградация личности Отличительной особенностью алкогольной деградации личности является акцент на нравственно-этическом и интеллектуальном снижении, которые, в конечном итоге, приводят к слабоумию. Часто отмечаются неврозо- подобные и психопатоподобные - психопатические расстройства.

Стадии хронического алкоголизма • Первая (начальная) стадия характеризуется нахождением больного в пограничном состоянии между болезнью и отсутствием таковой, при этом наблюдается отчетливая психическая зависимость от алкоголя - для улучшения настроения больному необходимо употребление спиртного. В этой стадии толерантность к алкоголю увеличивается в 2 -3 раза от исходной. • Вторая стадия алкоголизма: наличие ААС и высокой толерантностью к алкоголю (в 5 -6 раз выше исходной). Это стадия "расцвета" алкогольной симптоматики. Нарастает поражение органов и систем. • Третья (конечная) стадия характеризуется алкогольной деградацией личности и сопутствующей разнообразной соматической и неврологической патологией (полиневропатия, мозжечковые расстройства, болезни печени, поджелудочной железы, желудочно-кишечного тракта и др). Толерантность к алкоголю в третьей стадии, в отличие от первых двух, значительно снижается.
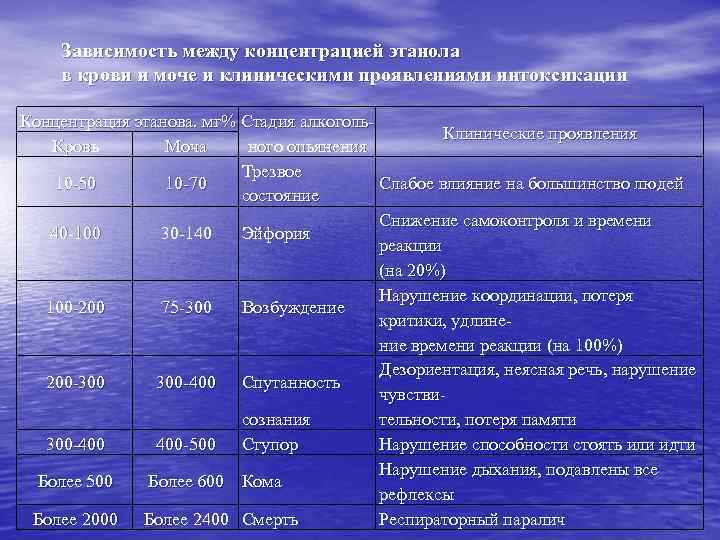
Зависимость между концентрацией этанола в крови и моче и клиническими проявлениями интоксикации Концентрация этанова. мг% Стадия алкоголь. Клинические проявления Кровь Моча ного опьянения Трезвое 10 -50 10 -70 Слабое влияние на большинство людей состояние Снижение самоконтроля и времени 40 -100 30 -140 Эйфория реакции (на 20%) Нарушение координации, потеря 100 -200 75 -300 Возбуждение критики, удлинение времени реакции (на 100%) Дезориентация, неясная речь, нарушение 200 -300 300 -400 Спутанность чувствисознания тельности, потеря памяти 300 -400 400 -500 Ступор Нарушение способности стоять или идти Нарушение дыхания, подавлены все Более 500 Более 600 Кома рефлексы Более 2000 Более 2400 Смерть Респираторный паралич

Для оценки уровня этанола в крови необходимо руководствоваться следующими правилами: • пик концентрации алкоголя в крови достигается через 0, 5 -3 ч после приема последней дозы; • каждые 30 г водки, стакан вина или 330 мл пива повышают концентрацию этанола в крови на 15 -25 мг%; • усвоение алкоголя организмом у женщин происходит быстрее, чем у мужчин, у первых его уровень в крови на 35 -45% выше; в течение предменструального периода концентрация этанола в крови повышается быстрее; • прием таблетированных противозачаточных средств повышает уро- вень этанола в крови и увеличивает продолжительность интоксикации; • концентрация этанола в моче не точно коррелирует с его уровнем в крови, поэтому данный показатель не может быть использован для оценки степени интоксикации; • у пожилых людей интоксикация развивается быстрее, чем у молодых.

Маркеры алкоголизма Классическими лабораторными тестами диагностики злоупотребления алкоголем и алкоголизма являются определение • ГГТП (у-глютамилтранспептидазы), • АЛТ (аланинаминотрансфераза), • АСТ (аспартатаминотрансфераза) • MСV (среднего объема эритроцитов). Данные тесты используются много лет в качестве потенциальных маркеров злоупотребления алкоголем и основаны на том, что активность печеночных ферментов и величина MCV при злоупотреблении алкоголем увеличиваются.
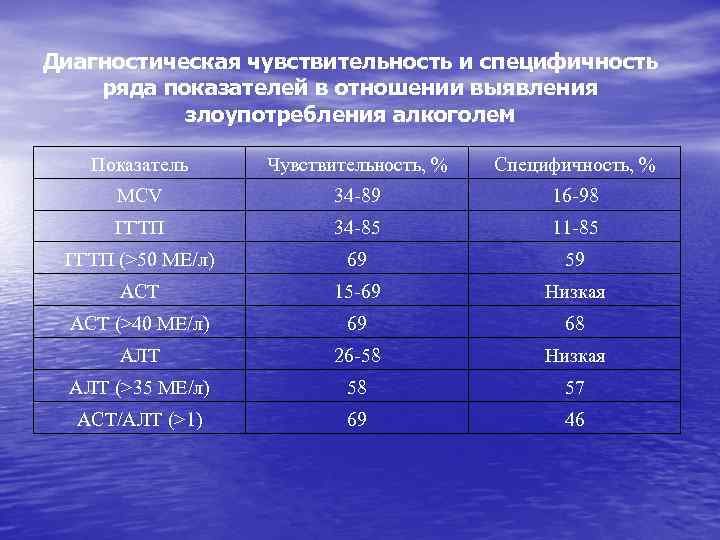
Диагностическая чувствительность и специфичность ряда показателей в отношении выявления злоупотребления алкоголем Показатель Чувствительность, % Специфичность, % MCV 34 -89 16 -98 ГГТП 34 -85 11 -85 ГГТП (>50 МЕ/л) 69 59 АСТ 15 -69 Низкая АСТ (>40 МЕ/л) 69 68 АЛТ 26 -58 Низкая АЛТ (>35 МЕ/л) 58 57 АСТ/АЛТ (>1) 69 46

Величина MCV повышается при хроническом злоупотреблении алкого лем и коррелирует с продолжительностью и количеством принимаемого спиртного. Увеличение МСV отмечают у лиц, выпивающих более 60 г алкоголя в день в течение более 1 месяца. Механизм, который приводит к повышению величины MCV, включает прямое токсическое воздействие алкоголя на эритроциты, вторичный дефицит фолиевой кислоты и повреждение печени. На показатель способны повлиять ряд заболеваний, состояний и лекарственных средств: • дефицит витамина В 12 и фолиевой кислоты • гипотиреоз • гемолитические заболевания с ассоциативным ретикулоцитозом • неалкогольные заболевания печени • противосудорожные препараты • азотиоприн • зидовудин • пожилой возраст • курение

Повышение активности АСТ и АЛТ в сыворотке крови довольно часто обнаруживают у лиц, злоупотребляющих алкоголем, однако уровень трансаминаз редко увеличивается более чем в 2 -4 раза. Определение коэффициента АСТ/АЛТ имеет важное клиническое значение: • коэффициент> 1, 5 в значительной степени указывает • коэффициент >2, 0 почти однозначно идентифицирует алкогольное поражение печени

Активность сывороточной ГГТП повышена примерно у 75% лиц, зло- употребляющих алкоголем. Необходимо помнить о том, что повышение активности ГГТП в сыворотке крови способны вызвать ряд заболеваний и лекарственных средств, а именно: заболевания билиарного тракта • неалкогольные болезни печени • ожирение • курение • сахарный диабет • панкреатиты • гиперлипидемия • гипертиреоидизм • воспалительные процессы • нарушения свертывающей системы крови • болезни сердца и почек, • барбитураты • бензодиазопины • трициклические антидепрессанты • антикоагулянты

При злоупотреблении алкоголем в крови также регистрируют повышение содержания холестерина, липопротеинов высокой плотности (ЛПВП-ХС) или триглицеридов, однако из-за низкой чувствительности и специфичности эти маркеры не используют в отдельности для диагностики и мониторинга приема алкоголя. Современные маркеры алкоголизма: • сывороточная митохондриальная АСТ • ацетальдегид • β 2 -трансферрин

Сывороточная АСТ состоит из 2 форм: • митохондриальной АСТ (м. АСТ) • цитозольной АСТ (ц. АСТ) В сыворотке крови здоровых людей на долю ц. АСТ приходится более 90% от общей активности АСТ. При хроническом злоупотреблении алкоголем происходит повреждение митохондрий гепатоцитов, в результате активность м. АСТ в сыворотке крови повышается. Для определения активности м. АСТ используют современную иммунохимическую технологию с моноклональными антителами. Антитела специфически связываются с ц. АСТ, вызывая преципитацию. Оставшуюся активность м. АСТ определяют стандартными методами. Данный метод обладает максимальной диагностической чувствительностью - 90% у хронических алкоголиков, но низкой специфичностью (активность м. АСТ может быть повышена у 79% больных с неалкогольными поражениями печени).

Определение концентрации ацетальдегида в цельной крови - современный интегрирующий маркер острого и хронического потребления алкоголя. Ацетальдегид является первым продуктом метаболизма этанола. После приема алкоголя концентрация ацетальдегида в крови достигает пика параллельно с концентрацией этанола (пик отмечается через 30 мин после приема алкоголя). Для определения ацетальдегида в цельной крови применяют метод хрома- тоrрафии под повышенным давлением. В норме у непьющих людей концентрация ацетальдегида в цельной крови ниже 0, 2 мг/л (<4, 5 мкмоль/л), причем у мужчин она выше, чем у женщин. Источником ацетальдегида у непьющих людей является кишечник, где под воздействием бактериальной флоры образуется этанол. Исследование концентрации ацетальдегида в цельной крови позволяет четко отличить пьющих пациентов от непьющих. Кроме того, повышение концентрации ацетальдегида в цельной крови у лиц, злоупотребляющих алкоголем, удается обнаружить раньше, чем развивается повреждение печени (повышение активности ггтп, АЛт, АСТ).

Определение концентрации десиализированной формы трансферрина (β 2 -трансферрин) в сыворотке крови - новый ценный маркер потребления алкоголя. Нормальная молекула трансферрина содержит 4 -6 молекул сиапо- вых кислот. Избыточное потребление алкоголя приводит к тому, что гепатоциты начинают продуцировать молекулы трансферрина, содержащие 3 и менее молекулы сиаловых кислот. У пациентов, злоупотребляющих алкоголем, содержание β 2 трансферрина выше 5%. Чувствительность и специфичность маркера в отношении лиц, злоупо- требляющих алкоголем, выше, чем при использовании всех других тестов. Ложноположительные результаты исследования β 2 -трансферрина можно получить у лиц, не злоупотребляющих алкоголем, с низкой концентрацией трансферрина в сыворотке крови, первичным билиарным циррозом и хроническим вирусным гепатитом (В и С).

В клинической практике приведенные маркеры используются в трех направлениях: • скрининг злоупотребления алкоголем; • диагностика алкоголизма; • мониторинг алкогольной абстиненции и рецидивов. Диагностическая чувствительность и специфичность современных маркеров злоупотребления алкоголем Показатель Чувствительность Специфичность 0/0 % Этанол в крови 0 -100 Ацетальдегид в цельной крови 65 -97 87 -98 β 2, -трансферрин в сыворотке крови 39 -94 87 -98

В клинической практике для скрининга злоупотребления алкоголем используют следующую тактику: • первоначально всем пациентам проводят рутинные биохимические тесты (определение ГГТП, АС Т, АЛТ, ЛПВП-ХС), • затем лицам с повышенной активностью ферментов и уровнем ЛПВП-ХС в сыворотке крови определяют концентрацию β 2 –трансферрина.
Стигмы
Стигмы
Алкогольное поражение печени

Индекс Де-Ритиса: • соотношение активности сывороточных ACT • • (аспартатаминотрансфераза) и АЛТ (аланинаминотрансфераза). Значение коэффициента в норме составляет 1, 33± 0, 42. При заболеваниях печени вирусной природы (гепатит В или С) индекс де Ритиса, как правило, менее 1, алкогольном поражении печени - более 2. Кроме того, повышение индекса более 2 характерно также для цирроза печени, более 4 - для фульминантного гепатита любой этиологии.

• Злоупотребление алкоголем является не только • • одной из наиболее значимых причин поражения печени, но и фактором, приводящим к росту летальности населения. На начало XXI века рост алкоголизации населения в России приобрел масштабы национального бедствия, что определяет актуальность изучения алкогольной болезни печени (АБП). Согласно определению Российской Гастроэнтерологической Ассоциации (РГА) алкогольная болезнь печени - это группа нозологических форм, обусловленных повреждающим действием этанола на клетки печени Выделяют следующие клинико-морфологические стадии (формы) АБП: стеатоз, стеатогепатит и цирроз печени.

• Истинная распространенность АБП в России • • неизвестна, по некоторым данным она сравнима с поражениями печени вирусной этиологии, в частности с гепатитами В и С. По некоторым данным алкогольный гепатит и алкогольный цирроз печени развивается примерно у 15 -20% лиц хронически злоупотребляющих алкоголем. Как правило, 60 -70% пациентов с алкогольным циррозом - пожилые люди (старше 60 лет). В США летальность от злоупотребления алкоголем составляет около 100000 населения в год, в том числе в 20% случаев обусловлена циррозом печени. На сегодняшний день АБП является одной из основных причин смерти в возрастной группе от 45 до 64 лет.

• Формирование АБП не зависит от вида употребляемых • • спиртных напитков. Большинство экспертов полагает, что клиницисту при расчете суточной дозы алкоголя у индивидуального пациента необходимо учитывать только общую концентрацию чистого этанола. Считается, что употребление от 40 до 80 г чистого этанола в день у мужчин и от 20 до 40 г у женщин является предиктором развития алкогольного поражения печени. Так, развитие цирроза печени у мужчин, выпивающих 80 г чистого этанола в сутки, наблюдается в среднем через 10 лет, у женщин, употребляющих эквивалентную дозу, через 5 лет. Риск развития АБП, наряду с дозой и длительностью приема алкоголя, также обусловлен рядом других факторов, таких как женский пол, генетическая предрасположенность, инфицирование вирусами гепатита В и С, воздействие гепатотоксичных веществ и трофологические нарушения.

• Сопутствующая инфекция вирусами гепатита В • (HBV) и С (HCV), может существенно увеличить токсическое действие алкоголя на печень. Так риск развития цирроза печени и гепатоцеллюлярной карциномы намного выше у больных гепатитом С, злоупотребляющих алкоголем. Различные гепатотоксические вещества могут действовать синергически и аддитивно по отношению к токсическому влиянию алкоголя на печень, в частности ацетаминофен.

• Трофологические нарушения, особенно связанные с • • хроническим недоеданием и дефицитом витаминов А и Е в организме, могут усугублять токсическое действие алкоголя на печень. Данный механизм обусловлен снижением регенераторного потенциала гепатоцитов Стоит отметить, что злоупотребление алкоголем ведет к повышенному всасыванию железа в кишечнике и как следствие к повышению отложения железа в гепатоцитах. Железо действует как донатор электронов, ускоряя формирование свободных радикалов, и активируя, тем самым, перекисное окисление липидов, что приводит к усугублению повреждения мембран гепатоцитов. По данным некоторых авторов употребление алкоголя вне приема пищи увеличивает в несколько раз риск развития

• У человека около 90% поступившего этанола подвергается • метаболизму, оставшиеся 5 -10% выделяются в неизмененном виде. Большая часть токсичных эффектов алкоголя обусловлена ацетальдегидом, который представляет собой производное этанола. Ацетальдегид образуется при участии алкогольдегидрогеназы (до 75%>) и микросомальной этанол окисляющей системы (до 25%>), которая представлена изоферментом цитохрома Р-450 2 Е 1 (CYP 2 E 1). При хроническом злоупотреблении алкоголем и когда концентрация этанола превышает возможности АДГ активность МЭОС увеличивается. Высокое содержание алкоголя в крови также задействует третий путь метаболизма этанола с участием пероксисомального фермента - каталазы, роль которого не является существенной Повышение активности CYP 2 E 1 сопряжено с увеличением генерации реактивных форм кислорода, таких как супероксид анион (О 2), гидроксильный радикал ( • ОН) и перекись водорода (Н 20, , ). Свободные радикалы инициируют перекисное окисление липидов, повреждая гепатоциты и опосредованно индуцируя локальный иммунный ответ.

• Ацетальдегид обладает способностью связываться с другими белками в • интрацитозольном пространстве гепатоцита, образуя комплексы или гибридные молекулы (аддукты), это приводит к нарушениям полимеризации тубулина микротрубочек и последующему угнетению белково-синтетической функции клетки. Патоморфологическим компонентом этих процессов служит баллонная дистрофия гепатоцитов и появление телец Маллори. Считается, что ацетальдегид играет роль в активации звездчатых клеток печени (клетки Ито), которые определяют фиброгенез в печени. Ацетальдегид конвертируется в ацетат под действием печеночного фермента альдегид-дегидрогеназы (АЛДГ). Процесс образования и последующей конвертации ацетальдегида сопряжен с восстановлением окисленного никотинамидаденин динуклеотида (NAD+) до восстановленного никотинамидаденин динуклеотида (NADH) и как следствие с повышением коэффициента соотношения NADH/NAD*. Сдвиг окислительно-восстановительного потенциала гепатоцита в сторону восстановления сопровождается снижением скорости |3 -окисления жирных кислот в митохондриях и их отложению в печени. Так же повышается синтез глицеро-3 -фосфата, что определяет усиление синтеза триглицеридов и эстерификации жирных кислот. Данные процессы, по сути, являются начальным этапом развития гиперлипидемии и жировой дистрофии печени.

• Хроническое употребление алкоголя приводит к • • увеличению колоний грам-отрицательных бактерий в слизистой кишечника и как следствие накоплению эндотоксинов (липополисахаридные компоненты клеточных мембран бактерий). Ацетальдегид, образующийся при помощи АДГ кишечного эпителия, стимулирует фосфорилирование тирозина плотных контактов клеток, увеличивая проницаемость слизистой кишечника, что приводит к поступлению эндотоксинов в портальный кровоток. Повышенная циркуляция эндотоксинов в портальном кровотоке активирует клетки Купффера. Процесс активации является, по сути, начальным звеном цитокининдуцированного воспаления. Эндотоксин представляет собой липополисахарид (LPS) и связывается с липополисахарид-связывающим белком (LBP), который обеспечивает последующую физическую привязку образовавшегося комплекса (LPS+LBP) к рецептору CD 14, экспрессирующемуся на мембране клетки Купффера.

• Связавшись с клеткой, эндотоксин взаимодействует с TLR 4 • рецептором, что приводит к индукции внутриклеточной сигнальной трансдукции с активацией ядерного фактора к. В (NFKB). Активация последнего приводит к транскрипции провоспалительных цитокинов (ILip, TNFa), трансформирующего фактора роста-р (TGFp) и активации NADPH-оксидазного ферментного комплекса, генерирующего супероксид анион [16, 18, 19|. Предполагается, что TGFp на данной стадии является индуктором активации звездчатых клеток печени в пространствах Диссе и соответственно фиброгенеза, а супероксид анион, как свободный радикал, лишь усугубляет оксидативный стресс в тканях печени.

• Клинические проявления АБП вариабельны от латентного течения алкогольного стеатоза до развития тяжелых осложнений при сформировавшемся циррозе печени. Наиболее неблагоприятным с клинической и с прогностической точки зрения является сочетание АБП с вирусным гепатитом.

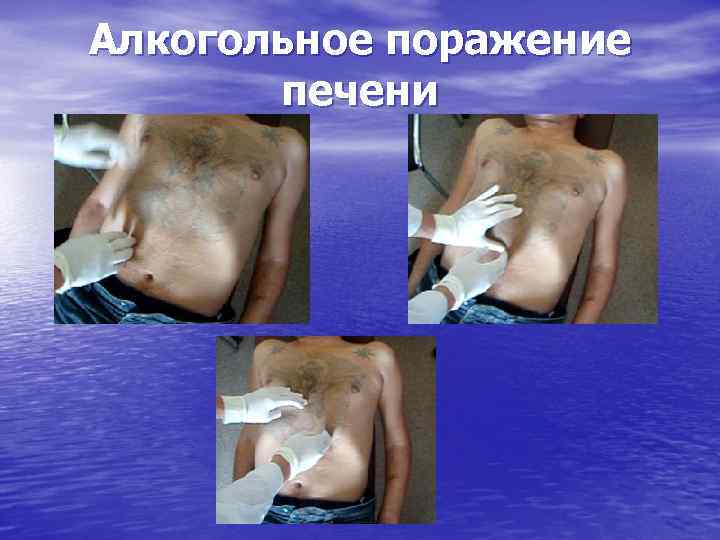
• Алкогольный стеатоз печени выявляется у 60 -100% • • лиц, злоупотребляющих спиртными напитками. Данная стадия АБП характеризуется астенией, диспепсией (преимущественно тошнотой), дискомфортом и болевым синдромом в правом подреберье или эпигастрии. Однако, как правило, чаще алкогольный стеатоз печени протекает бессимптомно и является случайной диагностической находкой. При объективном осмотре выявляется увеличенная печень, гладкая, с закругленным краем. Алкогольный стеатоз принято рассматривать, как обратимую, прогностически благоприятную стадию АБП, но только при условии прекращения приема алкоголя.

• В отечественной литературе выделяют острый и • • хронический алкогольный гепатит. Острый алкогольный гепатит характеризуется яркой клинической картиной и повышенной летальностью, может встречаться на любой стадии АБП и, как правило, ассоциирован с большими дозами принятого алкоголя. Выделяют латентную, желтушную, холестатическую и фульминантную формы острого алкогольного гепатита.

Латентная форма острого алкогольного гепатита • протекает бессимптомно с незначительным повышением сывороточных трансаминаз, при этом, как правило, ACT превалирует над АЛТ. • При объективном осмотре выявляется увеличенная печень, гистологически явления гепатита.

Желтушная форма острого алкогольного гепатита • Является наиболее частой формой острого алкогольного • • гепатита. Она, как правило, характеризуется астеническим и диспепсическим синдромами, наличием тупой абдоминальной боли (преимущественно в правом подреберье), лихорадкой достигающей фебрильных цифр, желтухой, не сопровождающейся кожным зудом. Печень обычно увеличена, слегка уплотнена, с гладким краем. В общем клиническом анализе крови может выявляться лейкоцитоз, со сдвигом лейкоцитарной формулы влево, усиление СОЭ. Маркеры цитолитического синдрома, в частности АЛТ и ACT значительно повышены, но не превышают десятикратный уровень нормы. Характерно значительное повышение активности ГГТПЦЗ.

Холестатическая форма острого алкогольного гепатита • Встречается в 5 -13% случаев, однако ее • • леталь¬ность составляет около 50 -60%. Основными клиническими проявлениями этой формы служат желтуха с выраженным зудом, болевой абдоминальный синдром, лихорадка, обесцвечивание каловых масс, потемнение мочи. В биохимическом анализе крови выявляется значительное повышение уровня билирубина, преимущественно прямой фракции.

Фульминантная форма острого алкогольного гепатита • Является прогностически наиболее неблагоприятной формой острого алкогольного гепатита. • Она характеризуется стремительной декомпенсацией заболевания и соответственно быстрой прогрессией симптоматики: желтухи, печеночной энцефалопатии, геморрагического синдрома и почечной недостаточности

• Клинические маркеры хронического алкогольного гепатита так • • • же весьма вариабельны. В ряде случаев возможно бессимптомное течение с изолированными не резко выраженными биохимическими признаками цитолитического синдрома (не более 5 -10 норм) и гистологическими критериями гепатита. Однако возможна и классическая клиническая картина поражения печени с явлениями гепатомегалии, желтухи, лихорадки, асцита, печеночной энцефалопатии, мальабсорбции, анорексии. Цирроз печени развивается примерно у 40% пациентов с АБП. При этом в случае продолжения приема спиртных напитков пятилетняя выживаемость при компенсированном алкогольном циррозе печени снижается с 89% до 68%. Нередко данный диагноз устанавливают только при декомпенсации заболевания, так как формирование фибротических изменений у больных АБП может происходить без стадии выраженного воспаления. На начальном этапе формирования алкогольный цирроз печени протекает преимущественно бессимптомно и в целом его отличает более раннее развитие асцита, чем при вирусном циррозе, и признаки полиорганного поражения организма, характерные для хронической интоксикации этанолом [3, 5, 21].

Диагностика острого алкогольного гепатита • Важное значение в диагностике АБП придают изучению анамнеза. К • • сожалению, у данной группы пациентов имеется склонность скрывать факт злоупотребления спиртными напитками. В таком случае целесообразно проведение опроса родственников пациента или использование специального анкетирования (например, опросники CAGE, MAST, AUDIT и др. ). При объективном обследовании необходимо оценить факт наличия признаков хронической алкогольной интоксикации (алкогольных стигм) и декомпенсации заболевания. Для алкогольного поражения печени характерны увеличение околоушных желез, телеангиоэктазии, выпадение волос на теле, гинекомастия, гепатомегалия, пальмарная эритема, симптом «банкноты» , контрактура Дюпюитрена, снижение мышечной массы тела и атрофия яичек. Хроническая алкогольная интоксикация нередко ведет к полиорганным нарушениям, что позволяет выявить признаки сочетанной патологии (полинейропатия, алкогольный гастроэнтерит, энцефалопатия, кардиомиопатия, хронический панкреатит, нефропатия и др. ).

• Среди лабораторных маркеров АБП отмечают высокую • • • активность ГГТП (в 70 -90% случаев) и диспропорциональное изменение соотношения активности ACT и АЛТ (>2). В 80 -100% случаев, чаще у женщин, наблюдается макроцитоз эритроцитов (увеличение среднего объема эритроцита - MCV). У 10% больных АБП возможно развитие тромбоцитопении. Повышение уровня углеводдефицитного (десиализированного) трансферрина так же указывает на злоупотребление спиртными напитками. Увеличение сывороточного уровня мочевой кислоты, гипокалиемия, гипомагниемия и ацидоз хоть и неспецифичны, но могут указывать на токсическое действие этанола на печень. Для алкогольного цирроза характерно умеренное повышение уровня у-глобулинов и Ig. A. Нарушения белково-синтетической функции печени определяются на поздних стадиях цирроза печени. При подозрении на развитие гепато-целлюлярной карциномы из лабораторных критериев имеет значение определение уровня афетопротеина и дес-у-карбоксипротромбина.

• Визуализирующие методы используют для • • • дифференциальной диагностики и выявлении осложнений АБП. УЗИ брюшной полости позволяет верифицировать гепатомегалию, косвенно оценить степень стеатоза печени и в ряде случаев помогает дифференцировать алкогольный гепатит от билиарной обструкции. Метод эластрографии позволяет неинвазивно определить степень выраженности фибротических изменений в печени, однако на данный момент не получил широкого внедрения в клиническую практику. КТ и МРТ применимы для идентификации цирроза печени, степени развития коллатерального печеночного кровотока, а также выявления субклинической формы асцита и сопутствующей патологии.

• Биопсия печени является наиболее чувствительным методом • • • для идентификации характера заболевания, активности воспалительного процесса и степени фиброза. У пациентов с бессимптомным течением АБП биопсия остается единственным методом, позволяющим с достоверностью определить наличие патологических изменений. При алкогольном стеатозе печени характерны крупные жировые включения макровезикулярный стеатоз. Включения в большинстве случаев локализуется перицентрально, хотя в тяжелых случаях имеет панлобулярное, диффузное распределение. На стадии алкогольного гепатита гепатоциты находятся в состоянии баллонной дистрофии, в их цитоплазме обнаруживаются тельца Мэллори - конденсированные промежуточные филаменты цитоскелета, наблюдается очаговая инфильтрация ткани печени полиморфноядерными лейкоцитами (нейтрофилами) с локальным некрозом гепатоцитов в зоне инфильтрации. Фиброзные изменения начинаются с перивенулярного и перисинусоидального фиброза, впоследствии формируются центро-центральные и центро-портальные септы.

• В клинической практике для оценки прогноза и выбора терапевтической тактики используются несколько прогностических моделей острого алкогольного гепатита. Наиболее известными и актуальными на сегодняшний день являются индекс Мэддрея и шкала Глазго (GAHS).

• Индекс Мэддрея использует два параметра для • • • расчета прогноза - это сывороточный билирубин (СБ) и протромбиновое время (ПВ). Индекс вычисляется по формуле: 4, 6 х(ПВпациента. ПВконтроль)+СБ в мг/дл. У пациентов со значением этого индекса более 32 вероятность летального исхода в текущую госпитализацию превышает 50%. Шкала Глазго рассчитывается путем суммации баллов с использованием большего количества параметров: возраст больного, количество лейкоцитов, сывороточный уровень мочевины, протромбиновое время и сывороточный уровень билирубина. Результат по шкале Глазго>9 баллов указывает на неблагоприятный прогноз: выживаемость больных на 28 и 84 день наблюдения составляет 46% и 40% соответственно, в то время как при индексе Глазго<9 -87% и 79% соответственно.

• Основой лечения АБП является полный отказ от алкоголя, • • • который эффективен на любой стадии заболевания. Сниженный трофологический статус пациентов с АБП может привести к тяжелой белковой недостаточности, что требует нутритивной коррекции. В первые дни пребывания пациента в ЛПУ необходимо полноценное питание. Общая калорийность суточного рациона должна составляться исходя из 40 ккал/кг, а содержание белков должно быть не менее 1, 5 г/кг. Количество жиров в рационе должно быть эквивалентно физиологической норме, ограничение целесообразно при наличии диареи, стеатореи и печеночной недостаточности. При остром алкогольном гепатите содержание белков на момент начала лечения должно составлять 0, 5 г/кг с последующим увеличением до 1 г/кг. Рекомендуется включение поливитаминных комплексов в диетические схемы (особенно важны витамины группы В, С и К). Из микроэлементов необходимы калий, магний и цинк. Дефицит последнего особенно характерен для хронического злоупотребления алкоголем, при этом дефицит цинка ведет к снижению активности АДГ, что усугубляет риск развития АБП. При развитии асцита рекомендуется ограничение поваренной соли.

Лечение • Фармакотерапия АБП основана на воздействии на патогенетические механизмы АБП. Наиболее часто применяют иммуносупрессивные, антицитокиновые и антиоксидантные препараты

• Доказательная база применения глюкокортикоидов • • • основывается на результатах 13 рандомизированных плацебоконтролируемых исследований проведенных за последние 40 лет. Показанием для применения этой группы препаратов является тяжелое течение острого алкогольного гепатита (индекс Мэддрея>32 и/или индекс Глазго>9). Эффективной дозой преднизолона считается 40 мг в сутки (или 32 мг метилпреднизолона), длительность приема от 4 до 6 недель. Снижение уровня билирубина более чем на 25% от исходного на 6 -9 день терапии является критерием эффективности глюкокортикоидов. В случае отсутствия снижения билирубина дальнейшая терапия глюкокортикоидами считается нецелесообразной. Противопоказаниями к применению стероидов являются наличие желудочно-кишечного кровотечения, активной инфекции, почечная недостаточность, инсулинозависимый сахарный диабет.

• Пентоксифиллин является конкурентным неселективным • • • ингибитором фосфодиэстеразы и обладает также антицитокиновым действием, связанным с ингибированием продукции TNFa. Пентоксифиллин улучшает микроциркуляцию, снижает агрегационный потенциал тромбоцитов, что ассоциируется с уменьшением риска развития гепаторенального синдрома при АБП. В настоящее время пентоксифиллин рассматривается как возможная альтернатива глюкокортикоидам при тяжелом течении алкогольного гепатита. Применяют пентоксифиллин в дозе 400 мг внутрь 3 раза в сутки в течение 4 -6 недель [3, 16, 21, 25, 271. На сегодняшний день в рамках клинических исследований изучаются и другие подходы к антицитокиновой терапии алкогольного гепатита. В частности изучается активность химерных моноклональных антител к TNFa (инфликсимаб), а также гибридной димерной белковой молекулы состоящей из рецептора к TNFa (CD 120) и Fc-фрагмента человеческого иммуноглобулина G 1 (этанерцепт).

• Препараты с различным механизмом действия (главным образом, антиоксидантным), такие как адеметионин, урсодезоксихолевая кислота, эссенциальные фосфолипиды, и силимарин в настоящее время применяются для лечения алкогольного стеатоза и в качестве элемента комплексной терапии алкогольного гепатита. Так, для лечения алкогольного стеатоза рекомендуется использование одной из нижеприведенных схем : • адеметионин 400 -800 мг 2 раза в сутки (не позднее 18 часов) в течение 1 -3 месяцев • урсодезоксихолевая кислота 15 мг/кг 3 раза в сутки в течение 3 -6 месяцев • эссенциальные фосфолипиды 600 мг 3 раза в сутки в течение 3 -6 месяцев • силимарин 140 мг 3 раза в сутки в течении 3 -6 месяцев

• В комплексной терапии алкогольного гепатита возможно применение следующих протоколов : • адеметионин внутримышечно или внутривенно 400 -800 мг в сутки в течение 2 -3 недель с последующим переводом на пероральную форму 800 -1600 мг в сутки в течение 1 -3 месяцев • эссенциальные фосфолипиды внутривенно струйно, медленно или капельно по 500 -1000 мг (10 -20 мл) в сутки в течение 2 -3 недель с последующим переводом на пероральную форму 1800 мг в сутки в течение 3 -6 месяцев • Урсодезоксихолевая кислота может быть эффективна при холестатической форме алкогольного гепатита. • Антиоксидантные пути патогенетической терапии АБП с использованием витаминов А, С, Е, селена и др. на сегодняшний момент не получили широкого практического применения и продолжают активно изучаться.

• Принципы лечения алкогольного цирроза печени, прежде всего, • • базируются на профилактике и устранении его осложнений (портальная гипертензия, асцит, печеночная энцефалопатия, спонтанный бактериальный перитонит, гепаторенальный синдром). При варикозном расширении вен пищевода (ВРВП) для снижения давления в системе воротной вены и профилактики возможного кровотечения применяют неселективные |3 -адреноблокаторы (пропранолол, надолол) и эндоскопическое лигирование ВРВП. В лечении асцитического синдрома используются калийсберегающие (спиронолактон) и петлевые (этакриновая кислота, фуросемид, торасемид) диуретики или их комбинация. Доза диуретиков подбирается индивидуально до достижения положительного диуреза (+200 -300 мл в сутки) и, как правило, составляет 100 -400 мг/сут для спиронолактона, 40 -160 мг/сут для фуросемида и 10 -40 мг/сут для торасемида. В случае рефрактерного асцита рекомендуется проведение лапароцентеза в сочетании с внутривенной инфузией альбумина или наложение трансъюгулярного внутрипеченочного портосистемного шунта.

• Лечение печеночной энцефалопатии вследствие • алкогольного цирроза печени, предусматривает использование препаратов стимулирующих метаболизм аммиака и тем самым снижающих его токсическое действие на ЦНС. К таким препаратам относится орнитин аспартат, который назначают по 20 -40 г/сут внутривенно медленно с последующим снижением дозировки в перспективе. Для уменьшения образования аммиака в кишечнике также используют лактулозу 20 -30 г порошка или 30 -50 мл сиропа 2 -3 раза в сутки. С целью подавления аммонийпродуцирующей группы кишечной микрофлоры возможно назначение антибиотиков: рифаксимин 1200 мг/сут в течении 1 -2 недели или неомицин в дозе 6 -8 г/сут. Развитие спонтанного бактериального перитонита требует назначения антибактериальной терапии с учетом чувствительности микрофлоры, как правило, это кишечная палочка, клебсиелла. Используют цефалоспорины III поколения, в частности, цефотаксим в дозе 2 г в/в каждые 8 часов в течение 7 дней.

• Для профилактики гепаторенального синдрома рекомендуются • • • внутривенные инфузии альбумина. Так как доказательной базы рекомендаций по терапии гепаторенального синдрома на сегодняшний момент нет, фактически единственным значимым методом лечения в данной ситуации является трансплантация печени. Рекомендуется ограничение приема жидкости, натрия, калия и белка, отмена нефротоксичных препаратов и диуретиков. Положительный эффект может дать внутривенное введение альбумина и свежезамороженной плазмы. В ряде случаев отмечена эффективность аналогов вазопрессина (орнипрессин, терлипрессин), пентоксифиллина и октреотида. В случае резистентного к терапии тяжелого алкогольного гепатита или декомпенсированного цирроза печени может рассматриваться трансплантация печени. При этом в большинстве специализированных центров принципиальным условием для трансплантации печени является полное прекращение приема алкоголя, как минимум, в течение 6 месяцев до операции.

Пути обезвреживания алкоголя в печени • На первом этапе этанол превращается в ацетальдегид с высвобождением водорода(катализирует фермент алкогольдегидрогеназа (АДГ)). Это наиболее токсичный продукт. • На втором этапе ацетальдегид с помощью митохондриального фермента ацеталъдегидрогеназы (Ал. ДГ) превращается в ацетат

Более 90% ацетальдегида, образовавшегося из спирта, окисляется в пе- чени с участием митохондриальной альдегидрогеназы (АЛДГ): Эти две реакции превращения этанола являются никотинамидадениндинуклеотид-зависимыми. Дефицит никотинамидадениндинуклеотида (НАД) вследствие его потребления при алкогольной интоксикации может блокировать аэробный метаболизм и ограничивать превращение конечного продукта гликолиза углеводов и аминокислот - молочной кислоты. Лактат накапливается в крови, вызывая метаболический ацидоз.

Прямые и непрямые эффекты воздействия этанола : • Дезорганизация липидов клеточных мембран, • • ведущая к адаптивным изменениям их структуры; Повреждающий эффект ацетальдегида; Нарушение обезвреживающей функции печени по отношению к экзогенным токсинам; Нарушение иммунных реакций; Повышение коллагеногенеза, стимуляция канцерогенеза.

МЕТАБОЛИЗМ ЭТАНОЛА В ПЕЧЕНИ • Повышение эстерификации жирных кислот • Повышение синтеза триглицеридов • Усиление липолиза • Повышение захвата жирных кислот печенью • Снижение окисления жирных кислот • Нарушение включения триглицеридов в липопротеиды очень низкой плотности

Предрасполагающие факторы: • Генетическая предрасположенность • Женский пол • Инфицирование вирусами гепатита В и С • Трофологическая недостаточность • Пищевой дисбаланс

Код по МКБ-10 К 70 - Алкогольная болезнь печени К 70. 0 – Алкогольная жировая дистрофия печени К 70. 1 – Алкогольный гепатит К 70. 2 – Алкогольный фиброз и склероз печени К 70. 3 – Алкогольный цирроз печени

Показания к консультации других специалистов 1. Тяжелая форма АБП – консультация 2. 3. 4. нарколога (рекомендательно) При поражении ЦНС – консультация невролога На стадии цирроза печени – консультация хирурга, гастроэнтеролога При декомпенсированном циррозе – консультация хирурга-трансплантолога


Задача Пациент Р. , 39 лет. Предъявляет жалобы на рвоту, боли в эпигастрии и правом подреберье при погрешности в диете, бессоницу, раздражительность, частый сухой кашель в течение 6 лет, отсутствие зрения на оба глаза в течение года после травмы, боли в коленных и локтевых суставах при перемене погоды

з анамнеза: частое употребление И алкоголя, последний раз накануне 0, 5 л водки. Перенесен туберкулез легких. Не лечился и не работает. Ранее общий трудовой стаж 7 лет (штукатур, маляр, плотник), 12 лет находился в местах лишения свободы. Объективно: бледность кожных покровов, инъекции склер, иктеричность склер и слизистых.

Цианоз губ. При пальпации живот мягкий, болезненность в эпигастрии и правом подреберье. Пальпируется мягкий, эластичный, болезненный край печени, выступающий на 6 см из-под края реберной дуги. Перкуторный звук с коробочным оттенком. Гепатомегалия (15 х14 х13 см). Границы сердца увеличены влево +1 см от СКЛ. Отеков нет.

Лабораторные данные: ОАК: анемия легкой ст. тяжести Б/х анализ крови: гипербилирубинемия Повышение диастазы мочи. Предположительный диагноз? Программа дообследования, лечения? Как должен быть решен вопрос об экспертизе трудоспособности.

Основные принципы оказания помощи • Дезинтоксикационная терапия: - в/в 250 мл 5 % р-ра глюкозы + 10 -20 мл эссенциал - 4 мл 0, 5 % р-ра липоевой к-ты - 4 мл р-ра пиридоксина - 4 мл 5 % р-ра тиамина (или 100 -200 мг кокарбоксилазы) - 5 мл 20 % р-ра пирацетама – 5 дней - в/в гемодез 200 мл № 2 -3 - элениум 25 мг 3 р/сут, постепенно снижая суточную дозу на 5 мг

Ориентировочные сроки нетрудоспособности • При алкогольном стеатозе трудоспособность сохранена • При алкогольном гепатите вариабельна, в зависимости от тяжести течения; при тяжелых формах может достигать 45 -60 дней • При циррозе, как правило, трудоспособность стойко утрачена
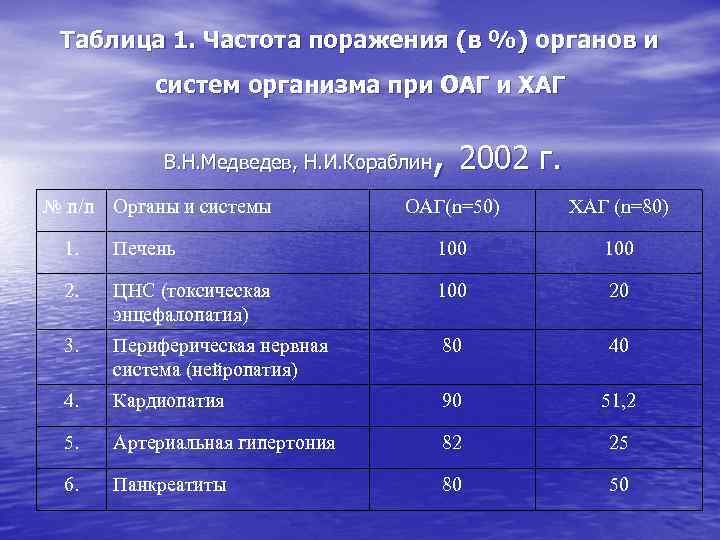
Таблица 1. Частота поражения (в %) органов и систем организма при ОАГ и ХАГ , 2002 г. В. Н. Медведев, Н. И. Кораблин № п/п Органы и системы ОАГ(n=50) ХАГ (n=80) 1. Печень 100 2. ЦНС (токсическая энцефалопатия) 100 20 3. Периферическая нервная система (нейропатия) 80 40 4. Кардиопатия 90 51, 2 5. Артериальная гипертония 82 25 6. Панкреатиты 80 50
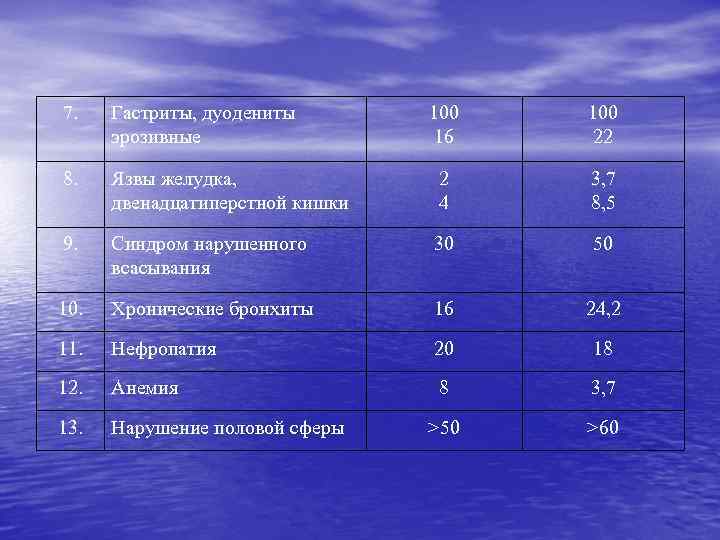
7. Гастриты, дуодениты эрозивные 100 16 100 22 8. Язвы желудка, двенадцатиперстной кишки 2 4 3, 7 8, 5 9. Синдром нарушенного всасывания 30 50 10. Хронические бронхиты 16 24, 2 11. Нефропатия 20 18 12. Анемия 8 3, 7 13. Нарушение половой сферы >50 >60

ПОРАЖЕНИЕ СЕРДЦА И ВНУТРЕННИХ ОРГАНОВ ПРИ АЛКОГОЛИЗМЕ

Этиология АПС развивается при употреблении алкоголя в дозе 100 мл абсолютного этанола в сутки за 10 лет, однако при повышенной индивидуальной чувствительности АПС может развиваться при употреблений меньших доз алкоголя и при более коротком алкогольном анамнезе.

Предрасполагающие факторы: 1. Генетическая предрасположенность 2. Женский пол 3. Пищевой дисбаланс

КОД по МКБ-10 I 42. 6 - Алкогольная кардиомиопатия
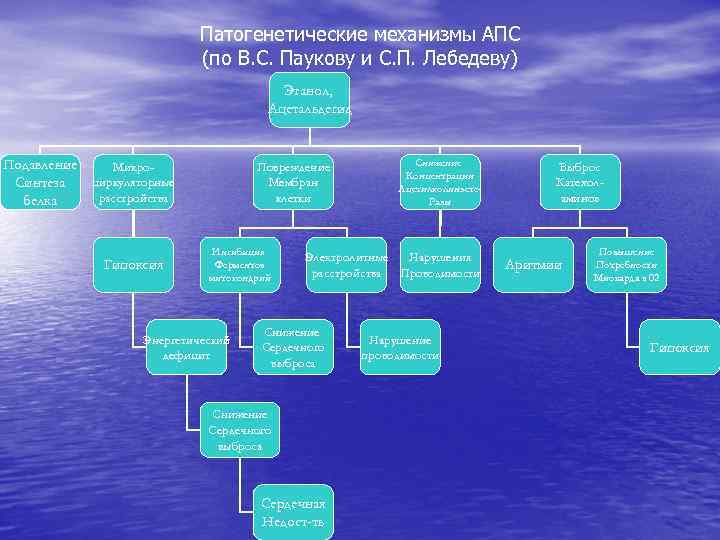
Патогенетические механизмы АПС (по В. С. Паукову и С. П. Лебедеву) Этанол, Ацетальдегид Подавление Микроциркуляторные Синтеза расстройства белка Гипоксия Повреждение Мембран клетки Ингибиция Ферментов митохондрий Энергетический дефицит Снижение Концентрации Ацетилхолинэсте. Разы Электролитные Нарушения расстройства Проводимости Снижение Сердечного выброса Сердечная Недост-ть Нарушение проводимости Выброс Катехоламинов Аритмии Повышение Потребности Миокарда в 02 Гипоксия

АЛКОГОЛЬНОЕ ПОРАЖЕНИЕ СЕРДЦА (АПС) – некоронарогенное заболевание сердца у больных алкоголизмом или злоупотребляющих алкоголем, связанное с поражением преимущественно миокарда, характеризующееся клинически болевым синдромом,

нарушениями ритма, увеличением сердца, лево- и правожелудочковой недостаточностью, низким сердечным выбросом, а морфологически— дистрофическими изменениями кардиомиоцитов, микроангиопатией и миокардиосклерозом.

Клиника • В начальных стадиях АПС симптомы скудны и малоспецифичны: утомляемость, повышенная потливость, одышка и сердцебиение при физической нагрузке, кардиалгии, чаще возникающие на 2 -й день после алкогольного эксцесса.

• В поздних стадиях АПС сердцебиение становится постоянным, одышка возникает не только при нагрузке, но и в покое, отмечаются приступы удушья по ночам, в тяжелых случаях присоединяются отеки, асцит, тромбоэмболические осложнения.

Е. М. Тареев и А. С. Мухин выделяют 3 клинические формы АПС: 1. «Классическая» форма: дрожание мышц (особенно языка), отсутствии аппетита и тошнота по утрам. Учащенный пульс и другие явления часто сопровождаются ощущением замирания под ложечкой и чувством изнеможения и одышки при усилиях.

Сердце может быть немного увеличено или же значительно расширено, что сопровождается увеличением печени и ее чувствительностью.

2. «Квазиишемическая» форма, проявляющаяся кардиалгиями и изменениями ЭКГ, подобными при ИБС.

При АПС, как правило, наблюдаются кардиалгии, обусловленные как вегетативными нарушениями, обычными для алкоголизма, так и тяжелой алкогольной дистрофией миокарда. Нередко при алкоголизме кардиалгия и стенокардия сосуществуют.

3. Аритмическая форма, клинически и электрокардиографически проявляющаяся разными вариантами нарушения возбудимости и проводимости миокарда.

• Возникновение после алкогольного эксцесса пароксизмальных нарушений ритма (чаще мерцательной аритмии) получило название синдрома «праздничного сердца»

а) повреждение клеточных мембран кардиомиоцитов (КМЦ). Алкоголь связывается с липидами клеточных мембран, повреждая их, что ведет к; массивному поступлению в клетку ионов Са++ и нарушению связывания их саркоплазматическим ретикулумом.

Этанол и ацетальдегид вызывают снижение активности Na+ K+ АТФ-азы, приводящее к потере К+ и накоплению Na+ в КМЦ.

Расстройства ионного баланса, нарушение связывания Са++ мембранами саркоплазматического ретикулума способствуют разобщению процессов возбуждения и сокращения, что обусловливает ослабление сократительной способности сердечной мышцы;

б) нарушение энергообразования в КМЦ. Под действием алкоголя и ацетальдегида снижается активность, ферментов, участвующих в цепи выработки энергии.

В результате чего возможен переход миокарда на анаэробный гликолиз. Снижается также активность Са++ — активируемой миофибриллярной АТФ-азы.

Угнетение энергообразования и снижение мощности Са++ — транспортной системы эндоплазматической сети — может лежать! в основе нарушения биомеханики сердца.

Гипоксия усугубляется за счет расстройств микроциркуляции и повышения потребности миокарда в кислороде вследствие усиления синтеза катехоламинов под влиянием ацетальдегида.

условиях гипоксии усиливается В перекисное ; окисление липидов, что может способствовать повреждению мембран КМЦ. Предполагается роль аккумуляции липидов в миокарде в нарушении функции сердца;

в) влияние катехоламинов. Ацетальдегид усиливает синтез катехоламинов, накопление их в организме. При АПС может повышаться чувствительность КМЦ к влиянию периферических катехоламинов.

В экспериментах с введением высоких доз катехоламинов обнаруживали изменения, подобные наблюдаемым при АПС и предположительно связанные с перегрузкой миокарда ионами кальция — электронно-плотные включения в митохондриях, липидную инфильтрацию в цитоплазме.

Ацетальдегид вызывает снижение синтеза белка в КМЦ, что также является составным звеном: в возникновении сердечной недостаточности.

г) расстройства микроциркуляции. Уже на ранних стадиях АПС наблюдаются изменения в эндотелии мелких сосудов, приводящие к нарушению транспорта через сосудистую стенку жидкости, макромолекул и к деструктивным изменениям в сердечной мышце.

Расстройства микроциркуляции обусловливают гипоксию, способствуя развитию диффузного кардиосклероза и гипертрофии миокарда.

Диагностика • Диагноз АПС является клинико-морфологическим и ставится методом исключения других причин заболевания сердца.

Должны быть исключены клапанные поражения, гипертензия большого и малого круга кровообращения, легочное сердце, ишемическая болезнь сердца, миокардит, перикардит, поражение сердца при системных заболеваниях, анемии.

Алкогольное поражение внутренних органов Клиническая картина хронического алкогольного гастрита характеризуется разнообразными болевыми ощущениями в эпигастральной области, диспептическими расстройствами;

По утрам бывает рвота со скудным содержимым, не приносящая облегчения.

Алкоголь оказывает токсическое влияние на гемопоэз у 30 % больных поздними стадиями хронического алкоголизма выявляется мегалобластная анемия.

Другими причинами анемии являются укорочение продолжительности жизни эритроцитов и гастроинтестинальные кровотечения при циррозе печени.

У 5 % больных хроническим алкоголизмом развивается нейтропения, что служит одной из причин тяжелого течения инфекций.

• Токсическое влияние алкоголя на железы внутренней секреции, и в первую очередь на половые железы, сказывается снижением половой функции у больных хроническим алкоголизмом.

Вследствие «алкогольной импотенции» у мужчин легко возникают различные функциональные нарушения ЦНС (неврозы, реактивные депрессии и т. д. ).

У женщин под влиянием алкоголя рано прекращаются менструации, снижается способность к деторождению, чаше наблюдаются токсикозы беременных.

АПС может сочетаться с инфекционными осложнениями, пиелонефритом, нагноительными заболеваниями легких, туберкулезом.

Лечение проводится по общепринятым принципам терапии недостаточности кровообращения.

Рекомендуются длительное соблюдение постельного режима, назначение сердечных гликозидов, мочегонных препаратов, периферических вазодилататоров, по показаниям — антиаритмических препаратов, антикоагулянтов.

Таким образом: - соматическая патология при ХАИ и ХА встречается часто; - диагностировать эту патологию сложно; - ведение пациента с алкогольными висцеропатиями имеет ряд особенностей

При курации пациентов с АВ необходимо учитывать следующие особенности: - полиморбидность патологии; - низкий комплаенс; - частое нарушение режима; - при инфекционной патологии частые психозы;

Больных с алкогольными висцеропатиями необходимо тщательнее наблюдать и при возможности проводить терапию в условиях стационара

В начальных стадиях АПС при выраженной синусовой тахикардии возможно применение малых доз блокаторов B-адренергических рецепторов. Любая терапия оказывается неэффективной при дальнейшем употреблении алкоголя.

Ориентировочные сроки нетрудоспособности При алкогольной кардиомиопатии трудоспособность сохранена

Прогноз Наблюдения свидетельствуют об обратимости АПС. При прекращении употребления алкоголя исчезают симптомы недостаточности кровообращения.

Часто у больных нормализуются размеры сердца. Это подтверждается результатами повторных рентгенологических исследований.

При длительном анамнезе поражения сердца и в возрасте больных свыше 55 лет прогноз ухудшается, компенсация сердечной деятельности может не наступить.

Алкогольное поражение органов дыхания Проявляется ларингитом, трахеобронхитом, развитием пневмосклероза и эмфиземы легких. Наиболее частым проявлением патологии дыхательной системы у алкоголиков является мучительный утренний кашель со скудной мокротой, особенно после запоев.

Кашель сочетается с одышкой, не соответствующей физической нагрузке. Исследование функции внешнего дыхания выявляет нарушение по обструктивному типу.

Лица, страдающие алкоголизмом, болеют пневмонией в 4— 5 раз чаще, чем люди, не злоупотребляющие алкоголем, причем она протекает у них тяжело, нередко с абсцедированием; разрешение заболевания обычно не полное (часто с исходом в очаговый пневмосклероз)
Алкогольное поражение почек алкогольные поражения почек острые хронические

Острые поражения обычно проявляются анурией. Хронические — гломерулонефритом, пиелонефритом, хроническим тубулоинтерстициальным нефритом, почечным канальцевым ацидозом.

Поражения почек при хроническом алкоголизме развиваются как вследствие прямого нефротоксического действия алкоголя и его метаболитов, так и за счет гемодинамических и иммунологических механизмов.

Наиболее частая форма поражения почек при алкоголизме — хронический алкогольный гломерулонефрит. Частота алкогольного ГН составляет 12% среди верифицированных морфологически случаев хронического нефрита.

Алкогольный ГН проявляется микрогематурией и иммунологическими сдвигами — повышение уровня Ig. A сыворотки крови (более 300 мг%), гипокомплементемия (за счет С 3 фракции) и выявление иммунных комплексов (ИК), содержащих Ig. A, C 3, реже Ig. G, в почечных клубочках и периферической крови.

С целью скрининговой диагностики расстройств, вызванных употреблением алкоголя, можно использовать тест AUDIT 1: 1. Как часто вы употребляете напитки, содержащие алкоголь? О Никогда . (О) О 1 раз в месяц или реже (1) О 2 -4 раза в месяц (2) О 2 -3 раза в неделю (3) О 4 или более раз в неделю (4) 2. Сколько доз спиртного, содержащих 12 г чистого алкоголя (около 30 мл водки), вы обычно употребляете, когда выпиваете? О 1 или 2 (О) О 3 или 4 (1) О 5 или 6 (2) О от 7 до 9 (3) О 10 и более (4)

3. Как часто вы употребляете 6 и более доз спиртного за один прием или по одному поводу? О никогда (О) О Менее 1 раза в месяц (1) О Ежемесячно (2) О Каждую неделю (3) О Ежедневно или почти ежедневно (4) 4. Как часто в течение последнего года вы не могли остановиться, начав пить спиртное? О Никогда (О) О Менее 1 раза в месяц (1) О Ежемесячно (2) О Каждую неделю (3) О Ежедневно или почти ежедневно (4) 5. Как часто в течение последнего года вы не могли делать свои привычные дела из-за употребления алкоголя? О Никогда (О) О Менее 1 раза в месяц (1) О Ежемесячно (2) О Каждую неделю (3) О Ежедневно или почти ежедневно (4)

6. Как часто в течение последнего года вы должны были утром выпить, чтобы улучшить свое состояние после чрезмерного употребления алкоголя накануне? О Никогда (О) О Менее 1 раза в месяц (1) О Ежемесячно (2) О Каждую неделю. (3) О Ежедневно или почти ежедневно (4) 7. Как часто в течение последнего года вы испытывали утром чувство вины или раскаяния после чрезмерного употребления алкоголя накануне? О Никогда (О) О Менее 1 раза в месяц (1) О Ежемесячно (2) О Каждую неделю (3) О Ежедневно или почти ежедневно (4) 8. Как часто в течение последнего года вы не могли вспомнить то, что было накануне, из-за чрезмерного употребления спиртного? О Никогда (О) О Менее 1 раза в месяц (1) О Ежемесячно (2) О Каждую неделю (3) О Ежедневно или почти ежедневно (4)

9. Были ли вы или кто-то другой травмированы в результате вашего употребления алкоголя? О Никогда (О) О Да, но не в этом году (2) О Да, в этом году (4) 10. Были ли когда-нибудь ваши родственники, друзья или доктора озабочены вашими проблемами с употреблением спиртного и обращались к вам с предложением бросить пить? О Никогда (О) О Да, но не в этом году (2) О Да, в этом году (4) Если по результатам теста пациент набирает 8 баллов и выше, то необходимо углубленное изучение его проблем или консультация специалиста-нарколога.

Алгоритмы решения ситуационных задач - Проанализировать клинические данные - Установить предварительный диагноз - Разработать план дополнительного - исследования Установить клинический диагноз

- Назначить адекватное лечение - Провести экспертизу трудоспособности - Определить группу здоровья пациента и организовать диспансерное наблюдение

Задача № 1 После алкогольного эксцесса у пациента С. , появились тошнота, рвота, желтушность кожных покровов и слизистых, тяжесть в правом подреберье. Употребляет алкоголь до 0, 5 л. 2 -3 раза в неделю, в течение около 20 лет.

Последние 2 -3 года стал отмечать слабость, вздутие живота, снижение веса. Работает автослесарем. О каком диагнозе может идти речь? Как может быть решен вопрос трудоспособности в день первичного обращения пациента?

Задача № 2 В понедельник на приеме у терапевта, пациент Ф. , 49 лет. Предъявляет жалобы на головную боль, головокружение, сердцебиение, перебои в области сердца. Впервые выявлено повышение АД до 160/100 мм. рт. ст.

При осмотре мелкоразмашистый тремор кистей рук, стойкий красный дермографизм, рубероид лица. Предположительный диагноз? Программа дообследования, лечения? Как должен быть решен вопрос об экспертизе трудоспособности?

Список литературы: 1. Основная литература: - Сторожаков, Г. И. , Поликлиническая терапия: учебник Г. И. Сторожаков, И. И. Чукаева, А. А. Александров-М. : ГЭОТАРМедиа, 2007. - Поликлиническая терапия. / Под редакцией Галкина В. А. М: -Медицина, 2000.

Дополнительная литература 1. Внутренние болезни: Учебник с компакт диском: В 2 Т. / Под ред. Н. А. Мухина, В. С. Моисеева, А. И. Мартынова- М. : ГОЭТАР - Медиа, 2008. 2. Медицинская реабилитация: Рук-во для врачей/ ред. В. А. Епифанов 2 -е изд. , исправ. И доп. - МС. : МЕДПресс-информ, 2008. 3. Амбулаторно - поликлиническая терапия. Общая врачебная практика. Вып. 2 - Электронный ресурс-(CD ROM) ( Консультант врача), 2007. 4. Внутренние болезни: Уч. пособие/ М. В. Малишевский, Э. А. Кашуба, Э. А. Ортенберг и др. - 2 -е изд. Перераб. И доп. - Ростов н/Д, 2007. 5. Клеменков С. В. Врач общей практики. Поликлиническая терапия: уч. пособие С. В. Клеменков, ММ. Петрова- Ростов н Д. : Феникс, 2006. 6. Клинические рекомендации. Стандарты ведения больных. - М. : ГОЭТАРМедиа, 2006. 7. Поликлиническая терапия : учебник ред. Б. Я. Барт- М. : Академия ( высшее проф. образование), 2005. 8. Амбулаторная медицина. Диагностика и лечение основных заболеваний на догоспитальном этапе. : Пособие/ Под ред. Г. А. Хая- СПб: Политехника, 2002.
алкоголизм (лекция).ppt