Обезболивание.ppt
- Количество слайдов: 51

Тюменская Государственная Медицинская Академия Кафедра Фармакологии Болевой синдром. Возможности Фармакотерапии. Зав. Кафедрой: проф. д. м. н. Суфианова Галина Зиновьевна Ассистент: Касапов Константин Александрович
Что такое Боль?

БОЛЬ является индивидуальным субъективным ощущением, включающим сенсорные, эмоциональные и поведенческие аспекты, вызванным имеющимся или вероятным ПОВРЕЖДЕНИЕМ ТКАНЕЙ. (Европейское общество регионарной анестезии и лечения боли) ESRA, www. esraeurope. org БОЛЬ – это неприятное ощущение или эмоциональное переживание, Связанное с имеющимся или вероятным ПОВРЕЖДЕНИЕМ ТКАНЕЙ. (Международная ассоциация по изучению боли, IASP, 1979)

Почему необходимо обезболивать пациентов? Потому-что это гуманно по отношению к пациенту! Потому-что боль вызывает каскад патофизиологических реакций в организме!

НЕГАТИВНОЕ ВЛИЯНИЕ БОЛИ: 1. Центральная нервная система: - Эмоциональные и физические страдания пациента. - Нарушение сна (угнетение настроения и двигательной активности). - Снижение аппетита, приема жидкостей. 2. Нарушения Внешнего дыхания: - Тахипное, Низкий дыхательный объем, снижение экскурсии грудной клетки. - Подавление кашля и отхаркивания, нарушение дренажа мокроты, гнойный трахеобронхит, госпитальная пневмония. - Ателектазирование. 3. Сердечно-сосудистые осложнения (Активизация Симпато-адреналовой системы) - Артериальная гипертензия, Тахикардия, Тахиартмии. 4. Нарушение функций ЖКТ: - нарушение моторики ЖКТ, тошнота и рвота. - парез кишечника и высокое стояние купола диафрагмы. - затруднение кровотока по артериям брюшной полости (ишемия внутренних органов в т. ч. почек). - затруднение венозного оттока (риск тромбоза в системе нижней полой вены).

НЕГАТИВНОЕ ВЛИЯНИЕ БОЛИ: 5. Системные нарушения: -Увеличение потребления кислорода (особенно важно у пациентов с патологией коронарных сосудов). - Водно-электролитные и кислотно-щелочные нарушения. 6. Длительная иммобилизация: -Тромбоэмболические осложнения - ТЭЛА. -Увеличение сроков госпитализации и финансовых затрат ЛПУ. -Инвалидизация, социальная недееспособность. 7. Риск развития Хронического болевого синдрома (отдельная нозология). ОБЕЗБОЛИВАНИЕ = АНТИНОЦИЦЕПТИВНАЯ ЗАЩИТА (Dag Selander, Narinder Rawal, 2005, Овечкин А. М. , 2005, Гельфанд Б. Р. , 2000, Горобец Е. С. , 2007)
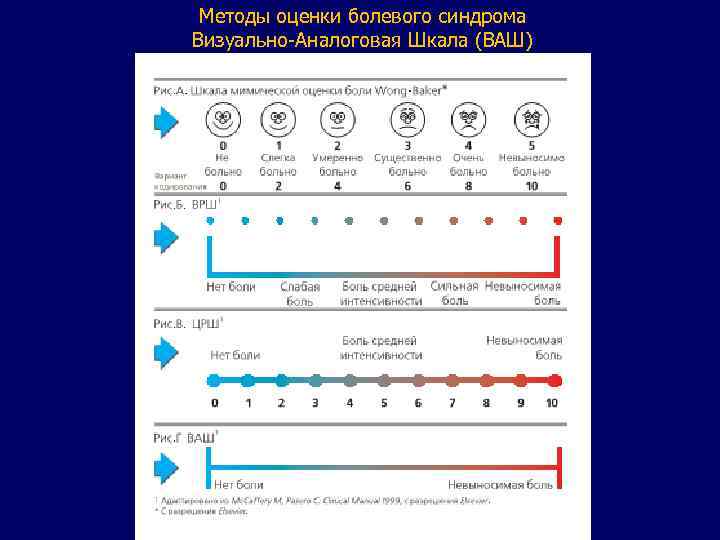
Методы оценки болевого синдрома Визуально-Аналоговая Шкала (ВАШ)
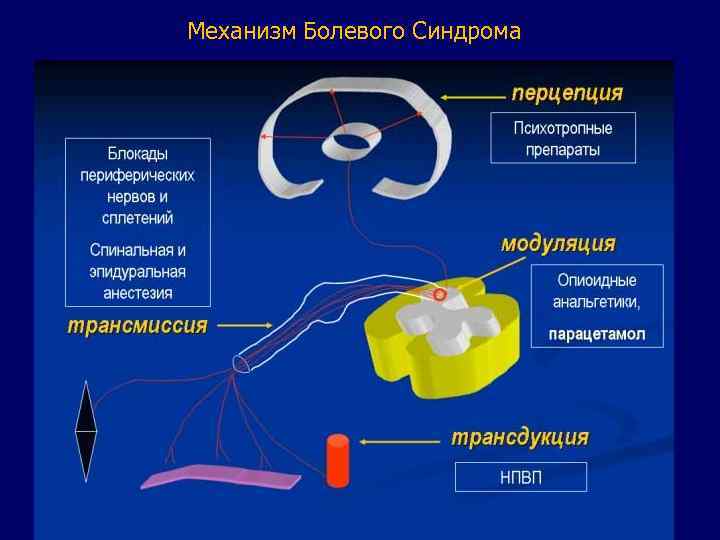
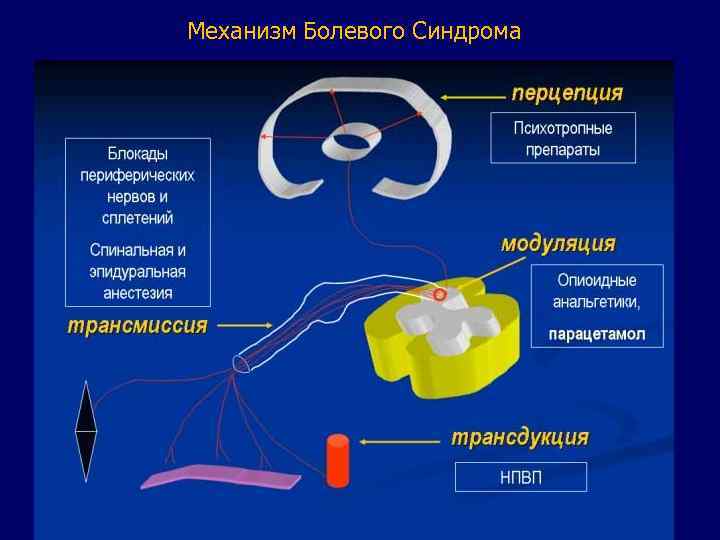
Механизм Болевого Синдрома

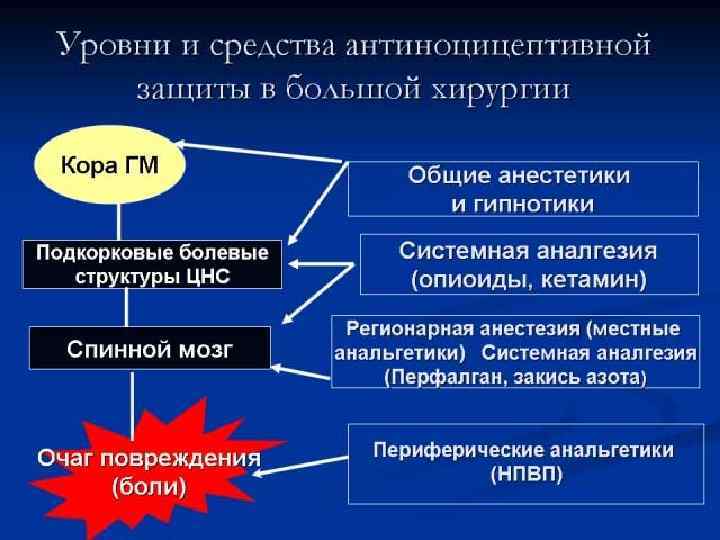
УРОВНИ и СРЕДСТВА АНТИНОЦИЦЕПТИВНОЙ ЗАЩИТЫ № Уровень Препараты 1. Периферические ткани НПВС 2. Нервные стволы Местные анестетики (Рег. анестезия) 3. Экстрадуральные корешки Местные анестетики (Эпидур. анестезия) 4. Интрадуральные корешки Местные анестетики (Спин. анестезия) 5. Спин. мозг и подкорковые ядра Наркотические анальгетики, Кетамин, Парацетамол 6. Кора ГМ Средства для наркоза, Наркотические анальгетики
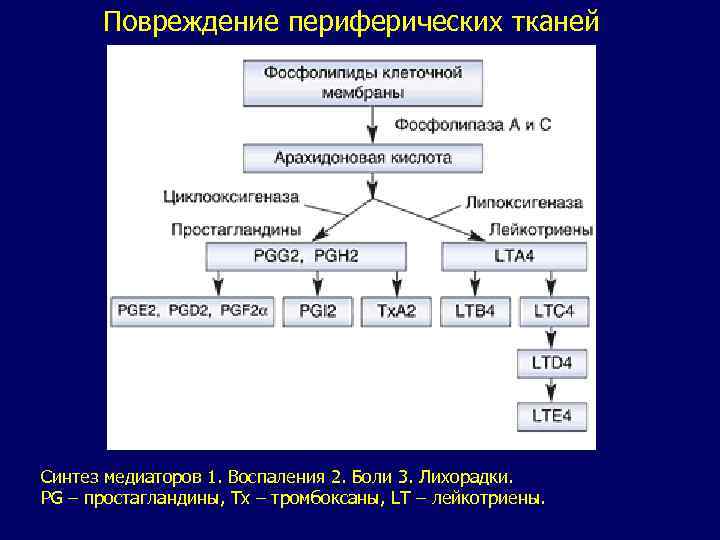
Повреждение периферических тканей Синтез медиаторов 1. Воспаления 2. Боли 3. Лихорадки. PG – простагландины, Tx – тромбоксаны, LT – лейкотриены.

Препараты НПВС используемые для аналгезии: 1. Анальгин (Метамизол), амп. 50% - 2, 0 мл, таб. 0, 25 и 0, 5 г. 2. Кеторолак (Кеторол), амп. 3% - 1, 0 мл, таб. 0, 01 г 3. Кетопрофен (Кетонал), амп 5% - 2, 0 мл, таб. ретард. 0, 15 г 4. Лорноксикам (Ксефокам), фл. с лиоф. 0, 004 и 0, 008 г, таб. обд. 0, 004 и 0, 008. Упреждающая аналгезия (Pre-emptive analgesia): Введение за 30 минут до оперативного вмешательства внутримышечно НПВС. Интраоперационное снижение синтеза медиаторов боли (воспаления, лихорадки). Как результат: -Менее выраженный болевой синдром в послеоперационном периоде. -Менее выраженный послеоперационный синдром. (P. S. Сама идея упреждающей аналгезии не является общепринятой. )
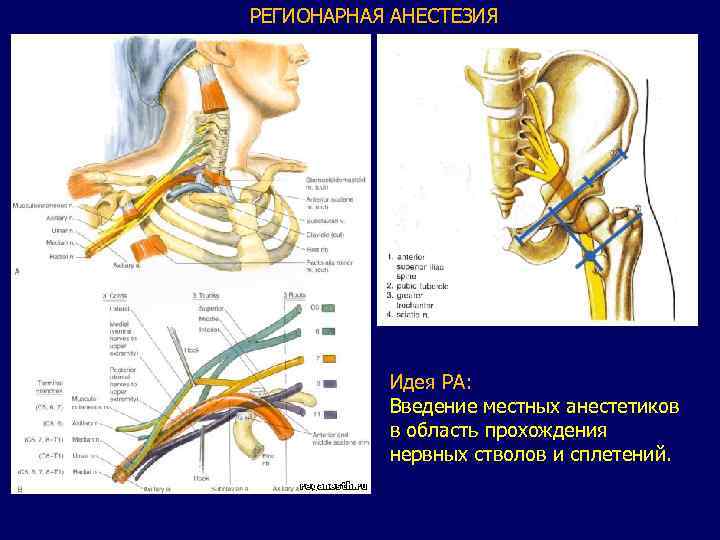
РЕГИОНАРНАЯ АНЕСТЕЗИЯ Идея РА: Введение местных анестетиков в область прохождения нервных стволов и сплетений.

МЕСТНЫЕ АНЕСТЕТИКИ: Проведение нервного импульса по аксону нейрона связано с волной деполяризацией, которая начинается с входом Na в клетку. Местные анестетики являются блокаторами Naканалов и т. о. блокируют деполяризацию. Потенциал действия НЕ распространяется дальше по нервному волокну.

ЭФФЕКТЫ МЕСТНЫХ АНЕСТЕТИКОВ в анатомической области анестезии: 1. Блокада чувствительных волокон: - самая высококачественная анестезия из всех существующих (отсутствие любого вида чувствительности). Возможность выполнения ЛЮБЫХ в т. ч. самых травматичных вмешательств, даже в условиях спонтанного дыхания и ясного сознания. 2. Блокада двигательных волокон: - миоплегия (отсутствие произвольных движений в скелетной мускулатуре). Удобство работы для хирургической бригады. 3. Блокада симпатических волокон: - вазоплегия артериальных сосудов, область анестезии теплая, розовокрасного оттенка, увеличивается кровоток по мелким капилярам. Возможность применения с лечебной целью при критических ишемиях конечностей из-за нарушения кровотока по питающим артериям.

ПОНЯТИЕ ТОКСИЧНОСТИ МЕСТНЫХ АНЕСТЕТИКОВ: При непреднамеренном попадании большого количества МА в кровоток: - Блокада Na-каналов иных возбудимых тканей, в первую очередь проводящей системы сердца, кардиомиоцитов и нейронов ЦНС. - Все местные анестетики являются кардио- и нейротоксичными. - Чем сильнее аналгетическая сила местного анестетика, тем сильнее и продолжительнее он блокирует Na-каналы и тем сильнее он является кардио- и нейротоксичным. РИСК КАРДИОТОКСИЧНОСТИ: -Угрожающая брадикардия, гипотония, снижение сердечного выброса И Риск АСИСТОЛИИ, резистентной к ЛЮБЫМ реанимационным мероприятиям

Риск нейротоксичности: Появления неврологической симптоматики: -Онемение отдельных частей тела, онемение языка, дизартрия, дисфагия. -Головная боль, головокружение, общая слабость. -Нехватка воздуха, нарушение дыхания, снижение оксигенации артериальной крови. -Судорожный синдром. -Угнетение сознания до комы. -Глазные симптомы (мидриаз, анизокория, угнетение фотореакции)

Общие правила введения местных анестетиков в анатомическую область: -Проведение аспирационной пробы. -Учитывать максимально допустимую дозировку. -Выбрать наиболее приемлимый МА, с точки зрения токсичности (левобупивакаин, ропивакаин).

Представители Местных анестетиков: 1. МА эфирного типа: - новокаин, амп. и флаконы 0, 25%, 0, 5%, 1%, 2%. 2. МА амидного типа: - лидокаин (ксилокаин), амп. 2% и 10% - 2, 0 мл - бупивакаин (маркаин, анекаин), амп. 0, 5% - 4, 0 мл, флак. 0, 5% - 20 мл. - ропивакаин (наропин), флак. 0, 2%, 0, 5%, 0, 75%, 1% - 10, 200 мл. - артикаин (ультракаин), картридж 68 мг/1, 7 мл P. S. 1. Риск аллергических реакций. 2. Перспективность левовращающих изомеров.
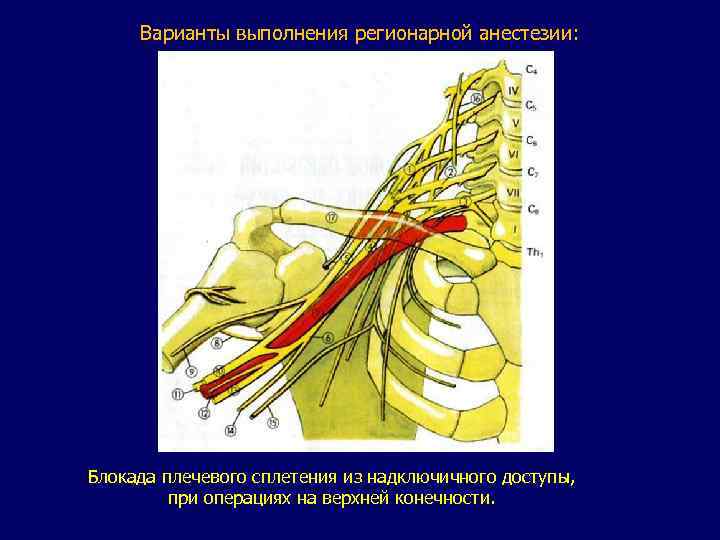
Варианты выполнения регионарной анестезии: Блокада плечевого сплетения из надключичного доступы, при операциях на верхней конечности.
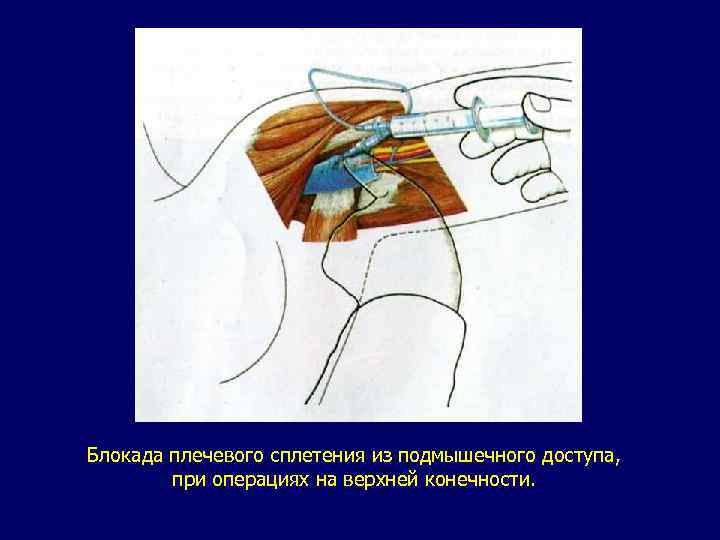
Блокада плечевого сплетения из подмышечного доступа, при операциях на верхней конечности.
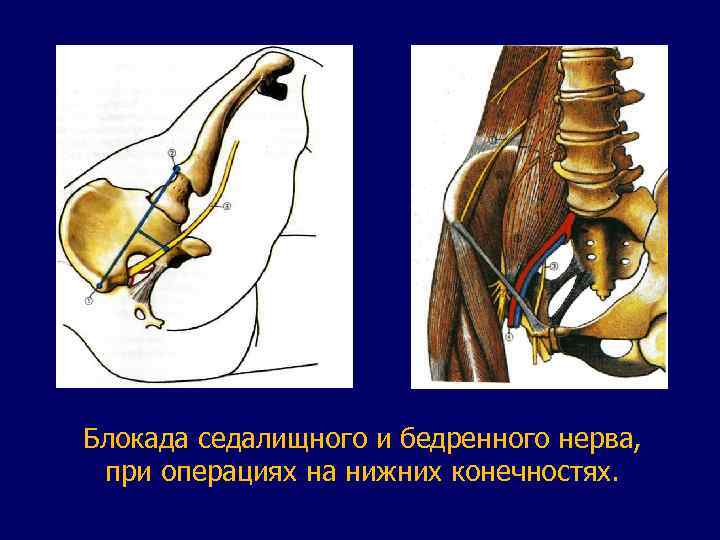
Блокада седалищного и бедренного нерва, при операциях на нижних конечностях.
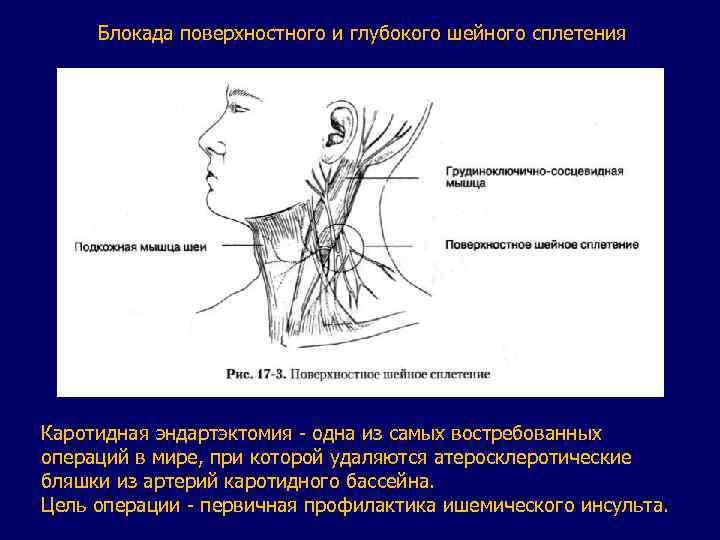
Блокада поверхностного и глубокого шейного сплетения Каротидная эндартэктомия - одна из самых востребованных операций в мире, при которой удаляются атеросклеротические бляшки из артерий каротидного бассейна. Цель операции - первичная профилактика ишемического инсульта.
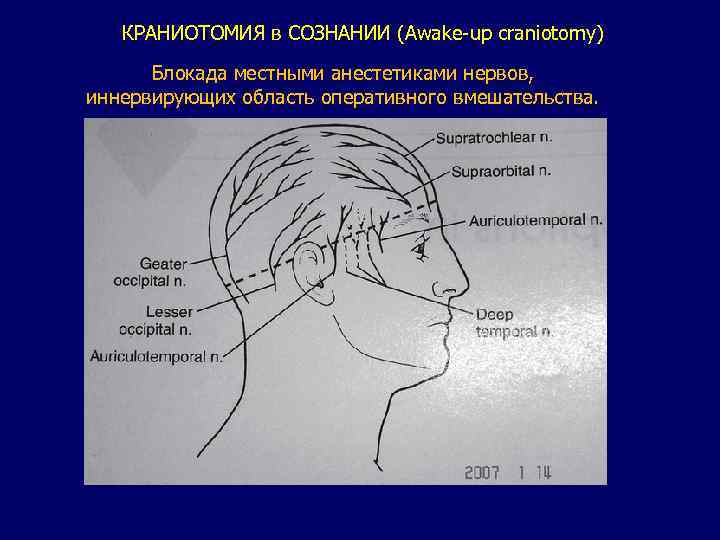
КРАНИОТОМИЯ в СОЗНАНИИ (Awake-up craniotomy) Блокада местными анестетиками нервов, иннервирующих область оперативного вмешательства.
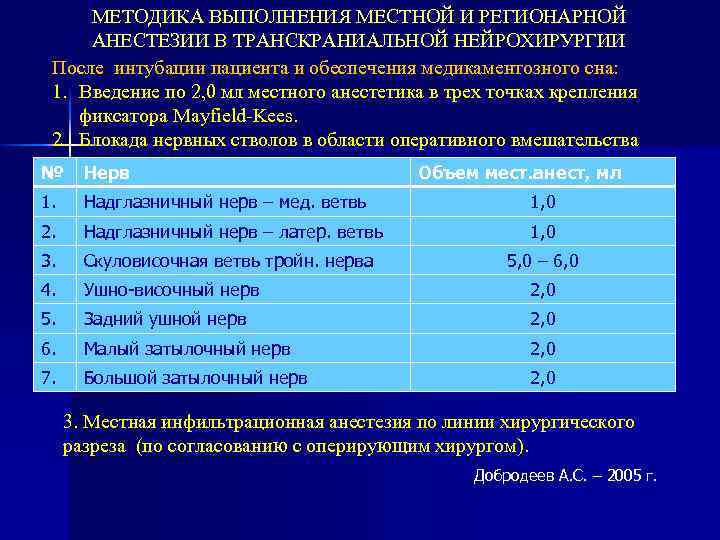
МЕТОДИКА ВЫПОЛНЕНИЯ МЕСТНОЙ И РЕГИОНАРНОЙ АНЕСТЕЗИИ В ТРАНСКРАНИАЛЬНОЙ НЕЙРОХИРУРГИИ После интубации пациента и обеспечения медикаментозного сна: 1. Введение по 2, 0 мл местного анестетика в трех точках крепления фиксатора Mayfield-Kees. 2. Блокада нервных стволов в области оперативного вмешательства № Нерв Объем мест. анест, мл 1. Надглазничный нерв – мед. ветвь 1, 0 2. Надглазничный нерв – латер. ветвь 1, 0 3. Скуловисочная ветвь тройн. нерва 5, 0 – 6, 0 4. Ушно-височный нерв 2, 0 5. Задний ушной нерв 2, 0 6. Малый затылочный нерв 2, 0 7. Большой затылочный нерв 2, 0 3. Местная инфильтрационная анестезия по линии хирургического разреза (по согласованию с оперирующим хирургом). Добродеев А. С. – 2005 г.
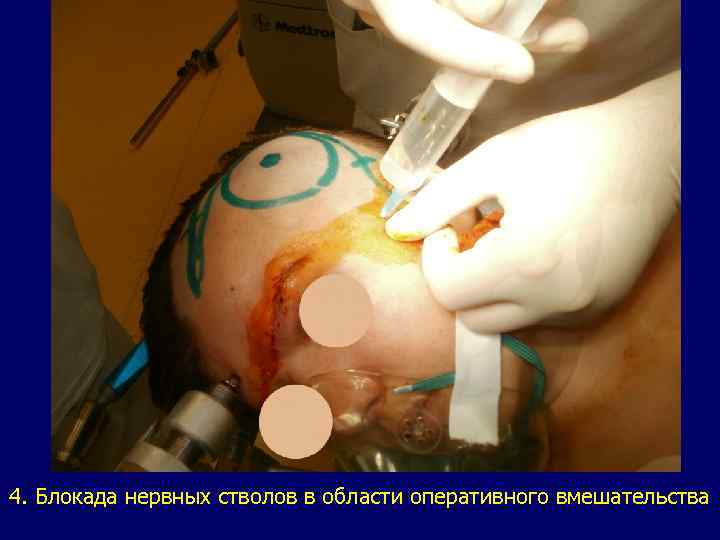
4. Блокада нервных стволов в области оперативного вмешательства
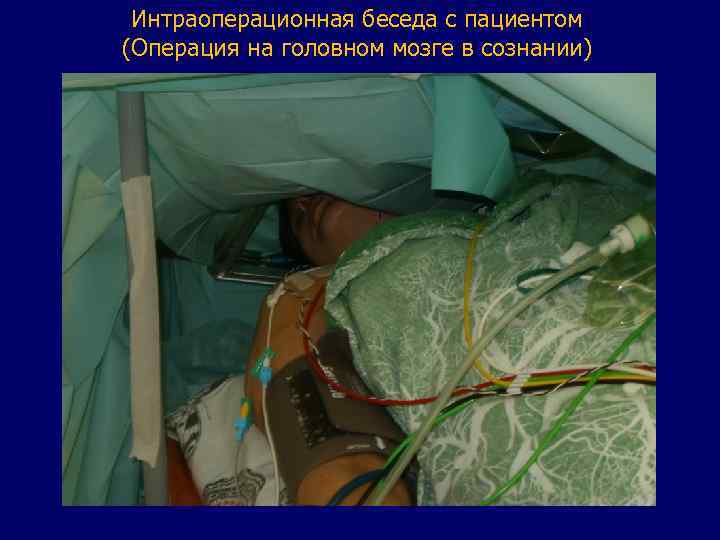
Интраоперационная беседа с пациентом (Операция на головном мозге в сознании)
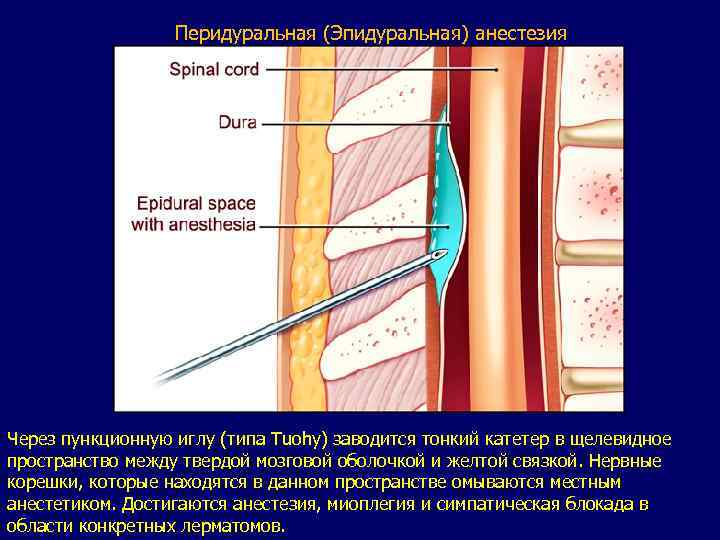
Перидуральная (Эпидуральная) анестезия Через пункционную иглу (типа Tuohy) заводится тонкий катетер в щелевидное пространство между твердой мозговой оболочкой и желтой связкой. Нервные корешки, которые находятся в данном пространстве омываются местным анестетиком. Достигаются анестезия, миоплегия и симпатическая блокада в области конкретных лерматомов.

Характеристика эпидуральной анестезии: 1. Высококачественная интраоперационная аналгезия. Минимальный стресс-ответ организма на операцию. 2. Возможность длительного послеоперационного обезболивания, без необходимости в наркотических анальгетиках и НПВС. 3. Симпатический блок в области анестезии: - улучшение микроциркуляции и заживления раны. - улучшение моторики ЖКТ, отсутствие пареза кишечника, ранний прием питания и питья. Отсутствует высокое стояние диафрагмы. - Увеличены ДО, ЖЕЛ, кашлевой рефлекс, эвакуация мокроты. Снижен риск бронхо-легочных осложнений. - снижен риск тромбо-эмболических осложнений. - ранняя активизация пациентов.
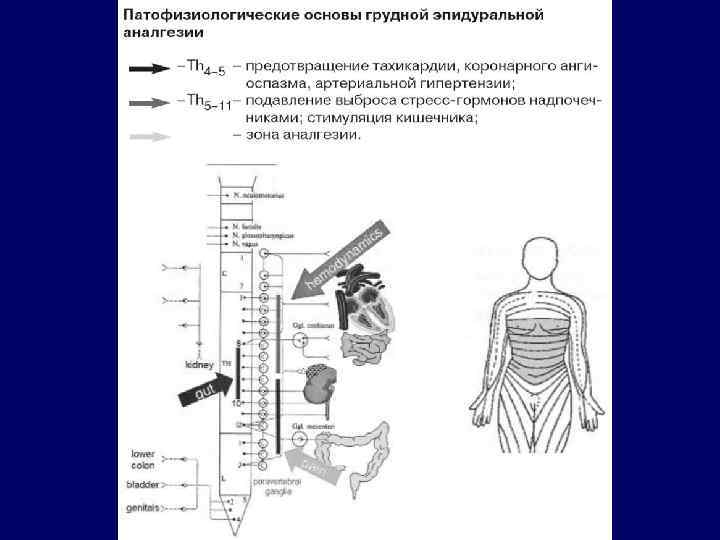

Область применения Эпидуральной анестезии: 1. Торакальная хирургия. 2. Хирургия сердца. 3. Сосудистая хирургия в грудной клетке и брюшной полости, Реконструктивные вмешательства на артериях нижних конечностей. 4. Абдоминальная хирургия, в том числе при морбидном ожирении. 5. Урологические и Гинекологические вмешательства. 6. Обезболивание при спонтанных родах.
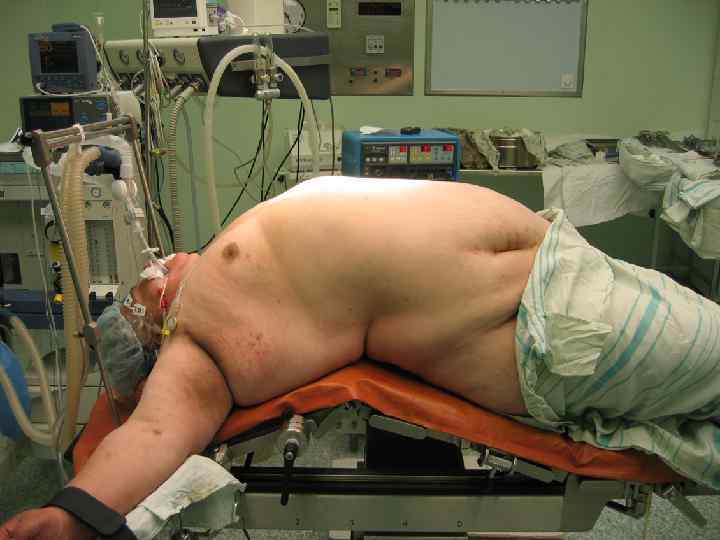
Эпидуральная анестезия – метод выбора анестезии у людей с морбидным ожирением.
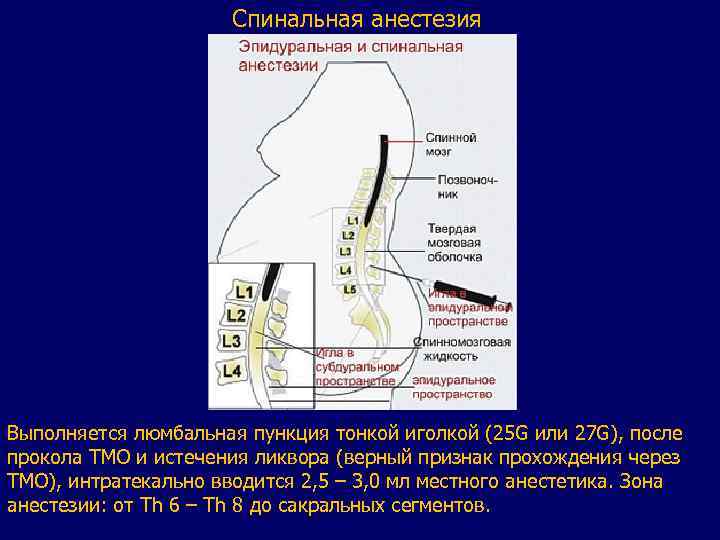
Спинальная анестезия Выполняется люмбальная пункция тонкой иголкой (25 G или 27 G), после прокола ТМО и истечения ликвора (верный признак прохождения через ТМО), интратекально вводится 2, 5 – 3, 0 мл местного анестетика. Зона анестезии: от Th 6 – Th 8 до сакральных сегментов.
Область применения Спинальной анестезии: - Непродолжительные операции на нижнем этаже брюшной полости, в урологии, гинекологии, при вмешательствах на нижних конечностях, в т. ч. при ампутациях нижних конечностей. - Метод выбора анестезии при Кесаревом сечении.

Преимущества спинальной анестезии при операции Кесарева сечения, по сравнению с общей анестезией: - Высокое качество анестезии, в том числе в послеоперационном периоде. - Менее выражена стресс-реакция организма на операционный стресс ( минимально выраженный выброс гормонов стресса и активизация симпато-адреналовой системы). - Операция выполняется спокойно, без излишней спешки. Снижен риск непреднамеренного повреждения органов и тканей. Есть возможность обучить начинающих врачей акушер-гинекологов. - Мать присутствует в родах, есть возможность приложить ребенка к груди и осуществить первый контакт (не только тактильный, но и психологический).
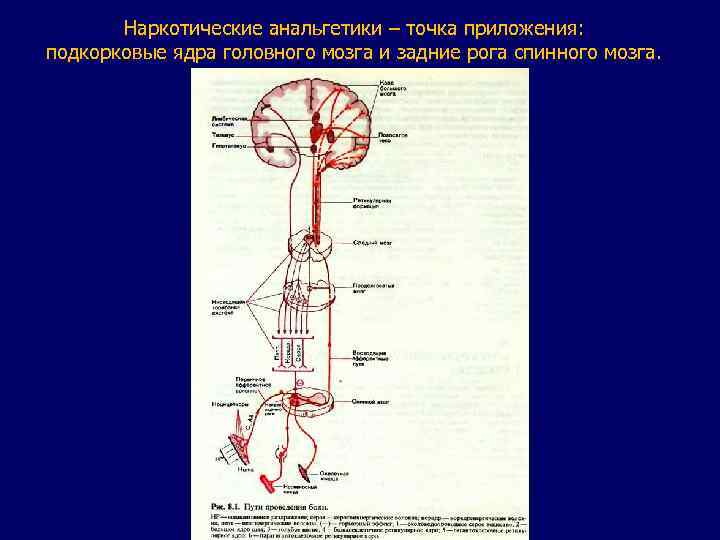
Наркотические анальгетики – точка приложения: подкорковые ядра головного мозга и задние рога спинного мозга.

Антиноцицептивная система организма: 1. Ряд стволовых и подкорковых образований: - Серое околоводопроводное вещество среднего мозга. - Ядра шва ствола и среднего мозга. - Ядра ретикулярной формации ствола ГМ - Латеральное ретикулярное ядро. Возбуждении (в том числе электрическом) данных областей оказывает аналгетический эффект. 2. Наличие опиатных рецепторов: μ- δ- κ- σ- ε- рецепторов в данных областях. 3. Наличие эндогенных медиаторов для данных рецепторов: Эндорфины и Энкефалины, котрые являются 1. Эндогенными анальгетиками и 2. Гормонами счастья. 4. Экзогенные Наркотические анальгетики являются структурными агонистами по отношению к опиатным рецепторам и реализуют аналгетический эффект.

Наркотические анальгетики: 1. Морфин: амп. 1% - 1, 0 мл. 2. Промедол: амп. 2% - 1, 0 мл. 3. Фентанил: амп 0, 005% - 2, 0 мл 4. Препараты Суфентанил, Ремифентанил, Альфентанил в РФ не зарегистрированы. 5. Вещество Диацетилморфин (Героин) входит в область интересов ФСКН. Антагонисты наркотических анальгетиков: 1. Налоксон амп. 0, 4% - 1, 0 мл. 2. Налтрексон.
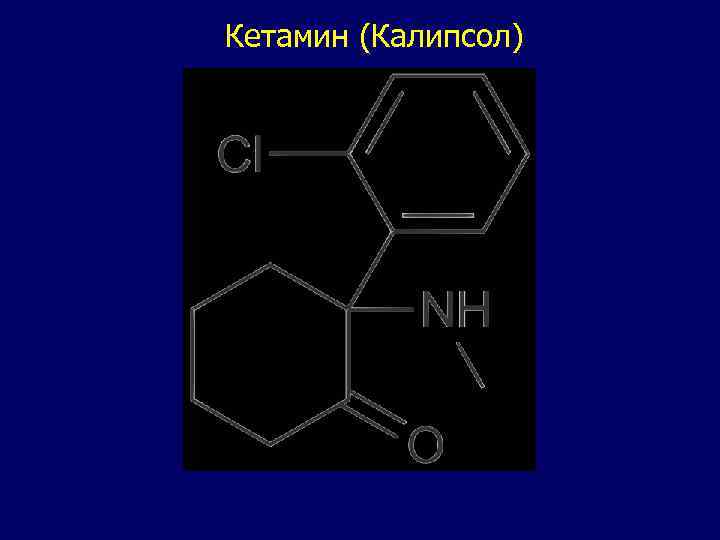
Кетамин (Калипсол)

Кетамин: -Не является наркотическим анальгетиком. -Действует на различные отделы головного мозга, в первую очередь на лимбическую систему и восходящую формацию, вызывая разобщение их связей, т. е. «диссоциативную анестезию» . -Обеспечивает как аналгезию (обезболивание), так и медикаментозный сон, т. е. теоретически может использоваться для мононаркоза. -У людей вызывает всплеск мозговой активности по данным ЭЭГ, Сильнейший ГАЛЮЦИНОГЕН. Поэтому обязательно сочетают с бензодиазепинами. - Является внутренним симпатомиметиком, стимулирует функции симпатической нервной системы, увеличивает АД, ЧСС, ударный и минутный объемы сердца. -Бронходилятатор, но увеличивает секрецию желез, поэтому сочетают с атропином. -Увеличивает внутричерепное и внутриглазное давление, может спровоцировать судорожный синдром, категорически противопоказан при черепно-мозговой патологии, глаукоме, эпилепсии. -Препарат выбора для аналгезии при: - Травмах, особенно тяжелых. - Шоках любой этиологии. - Острой сердечной недостаточности, любого генеза. - Тяжелой бронхиальной астме и полиаллергии. - Ветеринарных вмешательствах, в качестве мононаркоза NB! ФСКН!

Дозировки Кетамина: Выпускается а ампулах 5% раствор – 2, 0 мл, т. е. 100 мг. Вводный наркоз: 2, 0 мг/кг веса внутривенно. Поддержание наркоза: 1, 0 – 2, 0 мг/кг/час в зависимости от травматичности вмешательства Послеоперационная аналгезия: 0, 5 мг/кг/час в виде постоянной инфузии.

Средства для наркоза Наркоз с точки зрения фармакологии, это: 1. Аналгезия (обезболивание). 2. Седация (медикаментозный сон). 3. Миоплегия (пациент не должен мешать хирургу выполнить вмешательство. ). На сегодняшний день, пациент находясь на операционном столе, должен получить: 1. Анальгетик (чаще всего наркотический анальгетик, с или без местной/проводниковой/ спинальной/эпидуральной анестезии). 2. Снотворное. 3. Миорелаксант, в условиях ИВЛ.

ИНГАЛЯЦИОННЫЕ АНЕСТЕТИКИ: Исторически: первые средства для анестезии (эфир, хлороформ, циклопропан, которые в настоящее время не используются)

Ингаляционные анестетики используемые на сегодняшний день: 1. Закись азота. 2. Галотан (Фторотан). 3. Метоксифлюран. 4. Энфлюран (Этран). 5. Десфлюран. 6. Изофлюран (Форан, Аэрран). 7. Севофлюран (Севоран). Механизм действия ИА неизвестен. Существуют лишь теории, которые не являются общепринятыми.

Характеристика ИА на примере Севофлюрана: 1. Является гипнотиком, который обеспечивает медикаментозный сон, аналгетические и миоплегические свойства являются спорными и недоказанными. Поэтому обязательно сочетание с анальгетиком (наркотический анальгетик, регионарная, спинальная или эпидуральная анестезия) и миорелаксантом. 2. В целях экономии, используют полузакрытый контур с низким газотоком свежего газа (1, 0 л/минуту кислород-воздушной смеси). 3. Умеренная вазодилятация вен головного мозга. Незначительно (в отличии от Фторотана) повышает Внутричерепное давление (ICP) и может быть использован в нейрохирургии 4. Дозозависимое снижение АД, ЧСС, ОПСС, но в целом стабильная гемодинамика. В отличии от Фторотана не вызывает сенсибилизацию кардиомиоцитов к катехоламинам. 5. Бронходилятатор, препарат выбора у пациентов с БА и ХОБЛ. В отличии от кетамина, не вызывает увеличение секреции желез. 6. Не вызывает токсического поражения печени, в отличии от фторотана. 7. Обеспечивает приятный сон и выход из наркоза, галлюцинации отсутствуют. 8. Достаточно быстро элиминируется из организма (в течении 10 - 30 минут), и позволяет оценить качество выполненной операции.

Ингаляционная анестезия на основе Севофлюрана одна из самых популярных на сегодняшний день 1. Вводный наркоз (Индукция): Гипнотик: Пропофол – 2, 0 мг/кг. Наркотический анальгетик: Фентанил – 0, 2 мг/70 кг Миорелаксант: Рокурония бромид – 0, 6 мг/кг. 2. Интубация трахеи интубационной трубкой, перевод на ИВЛ, аппаратом который обеспечивает и ИВЛ и возможность подачи в дыхательный контур ингаляционного анестетика. 3. Поддержание наркоза: Гипнотический компонент: Ингаляционная низкопоточная анестезия (Low-Flow Anesthesia) Севофлюраном по полузакрытому контуру 2, 0 об%, поток свежего газа – 1, 0 л/минуту. Анальгетический компонент: Фентанил от 2, 5 до 10, 0 мкг/кг/минуту, в зависимости от травматичности операции. Регионарная, Эпидуральная или Спинальная анестезия. Миоплегический компонент: Любой доступный миорелаксант, по требованию. 4. Выход из наркоза: гладкий, на операционном столе, либо в течении первых 30 минут, что позволяет оценить результаты выполненного вмешательства.

Внутривенные (неингаляционные) анестетики: Разнообразная группа фармпрепаратов (все они явл-ся гипнотиками): Барбитураты: 1. Тиопентал натрия, Метогекситал (Бриетал), Гексенал. Бензодиазепины: 2. Сибазон (Диазепам, Реланиум, Седуксен), 3. Мидазолам (Дормикум) 4. Пропофол (Диприван) Оксибутират натрия (ГОМК) Дроперидол (группа нейролептиков)

Характеристика Тиопентала: 1. Вызывает наступление приятного сна, без негативных эмоциональных явлений. 2. Вызывает дозозависимое угнетение активности коры головного мозга, вплоть до появления изоэлектрического молчания по данным ЭЭГ. Снижает потребности ГМ в кислороде (противоишемический эффект). Снижает внутричерепное и внутриглазное давление. Используется в качестве снотворного, анксиолитического, противосудорожного средства. 3. Дозозависимое угнетение гемодинамики (Снижение АД, ЧСС, УО, МОК). 4. У предрасположенных лиц: риск аллергических реакций о бронхообструктивного синдрома (наличие атома серы в молекуле). Противопоказан лицам с БА и ХОБЛ в анамнезе. 5. При патологии печени, элиминация из организма замедляется. Противопоказан при порфирии.

Применение Тиопентал-натрия: 1. Вводный наркоз, при отсутствии противопоказаний (дозировка 5, 0 мг/кг). 2. Нейрохирургия (черепно-мозговая травма, острая церебральная недостаточность, внутричерепная гипертензия, эпилепсия, осложненные сосудистые операции на ГМ). 3. Постреанимационная болезнь.
Механизм Болевого Синдрома
Обезболивание.ppt