ЭКГ при тахиаритмиях.ppt
- Количество слайдов: 137

Твое сердце бьется так быстро. Ты ЭКГ хочешь сказать мне что-то важное? - Доктор, прекратите смеяться над ПРИ НАРУШЕНИЯХ аритмией! РИТМА СЕРДЦА
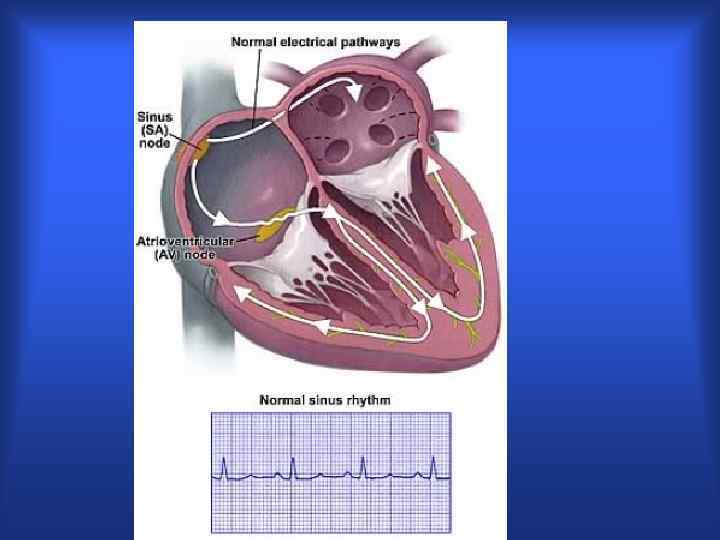
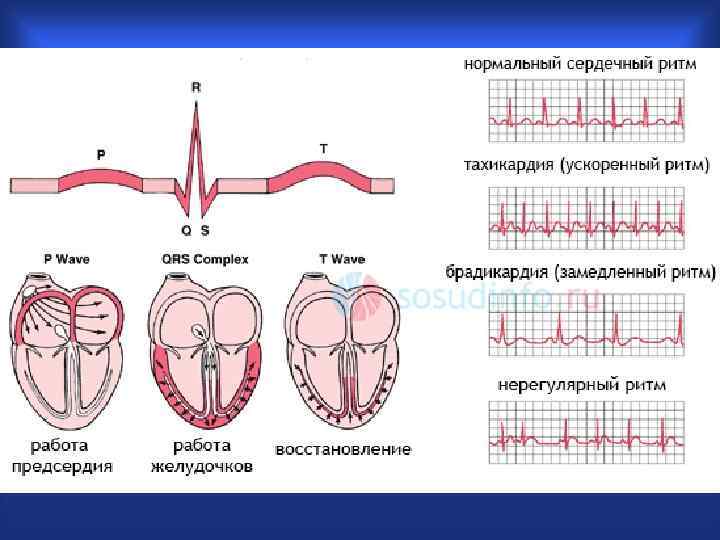

Аритмии и блокады сердца – группа нарушений формирования и проведения импульса возбуждения в сердечной мышце Внутренние болезни, 2001. т. 1. стр. 213 Основные определения Экстрасистолии – преждевременные сокращения Тахикардия –три или более последовательных сердечных цикла c частотой =>100 в мин ТХ – более 30 сек – устойчивая тахикардия Пароксизм – ТХ с четко очерченными началом и окончанием Брадикардия – три или более сердечных цикла с частотой < 60 в минуту Дезорганизация ритмической деятельности – МА, torsades de pointes Блокады - замедление, блокирование проведения импульса на предсердия и/или желудочки

Распространенность АРИТМИЙ Экстpасистолическая аpитмия: Супpавентpикулярные. : пpи ИМ в - 40 -50 % ; у здоp. лиц пpи сут. монитоpинге в - 10 -70 % Желуд. ЭКС: у больных ССЗ в - 90 -95 % ; У здоpовых лиц в 50 -70 % Hаpушение пpоводимости в возpасте 40 -59 лет у 1 -2 % лиц, в 80 % это связано с ИБС, В течение года у 2 % этих лиц - А-В блокада. Пpи ИМ А-В 1 ст. - в 13 % А-В 2 ст. - в 5 % А-В 3 ст. - в 3 % Оценка распространенности СССУ затруднена, пpи ИМ - до 5 %. Паpоксизмы меpцательной аpитмии – в 13 % пpи ИМ 5

Этиология аритмий 1. При поражении сердца (ОИМ, миокардиты, кардиомиопатии, пороки 2. При экстракардиальной патологии органического характера (поражение ЦНС и ВНС) и функц. х-ра (стресс или физ. нагрузка) 3. При электролитных нарушениях (ионы К, Са или Mg) 4. При токсических воздействиях и лечении (ятрогенные) 5. При других заболеваниях и состояниях –ТЭЛА, тиреотоксикоз, синдром каротидного синуса, ваготонии 7 Идиопатические и врожденные (ДПП, синдромы удлиненного интервала Q – T (синдромы Джервелла-Ланга-Нильсена, синдром Романо-Уорда, синдром Бругада) 8 Курение, алкоголь, крепкий чай, кофе, наркотики - провокация аритмий

Патогенез НТ определяется нарушением функционирования ионных мембранных каналов специализированных клеток. Также важно нарушение функции саркоплазматического ретикулуума КМЦ. Пусковые факторы ПНТ: Психосоциальный стресс Снижает порог ранимости миокарда желудочков на 40 -50% Предшествует жизнеопасным аритмиям в 20 -30% случаев Вызывает нейровегетативный дисбаланс со стимуляцией симпатической нервной системы: прямое воздействие катехоламинов на миокард; « стресс-гипокалиемия » ; « стресс-ишемия » ; « послестрессовый период » . • Нейрогенные аритмии во сне у здоровых и при "апное во сне" • Вагусные рефлексы (кашель, глотание, натуживание, перемена положения тела и др. )
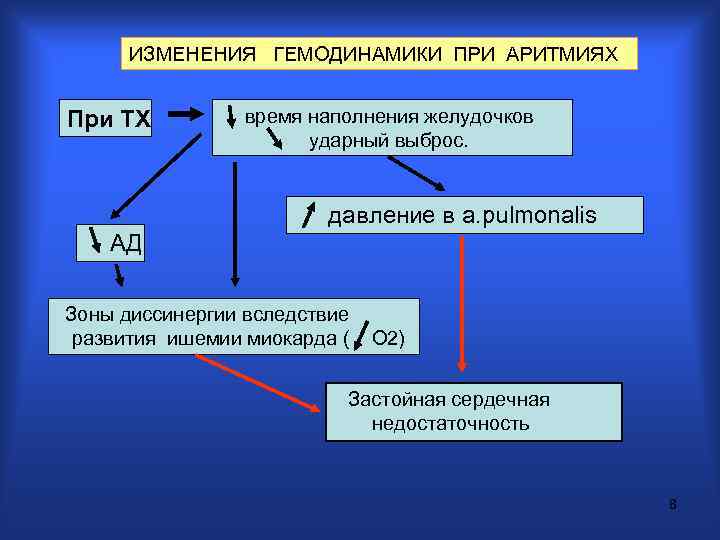
ИЗМЕНЕНИЯ ГЕМОДИHАМИКИ ПРИ АРИТМИЯХ При ТХ вpемя наполнения желудочков удаpный выбpос. давление в a. pulmonalis АД Зоны диссинеpгии вследствие развития ишемии миокаpда ( О 2) Застойная сеpдечная недостаточность 8
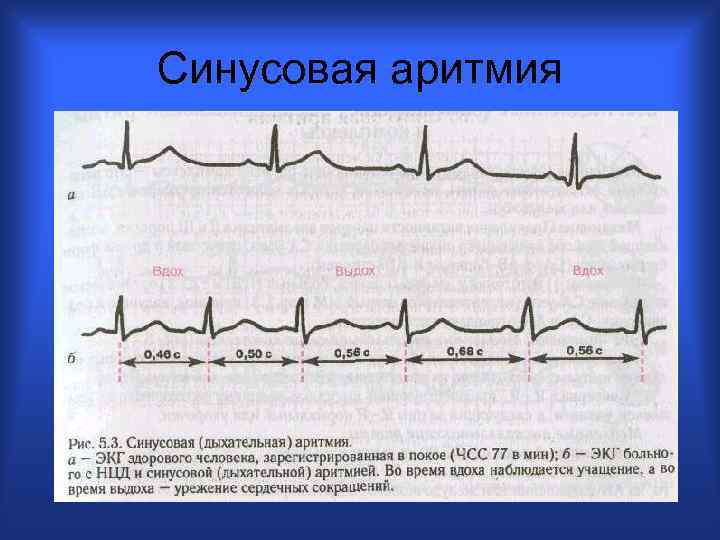
Синусовая аритмия

Синусовая аритмия
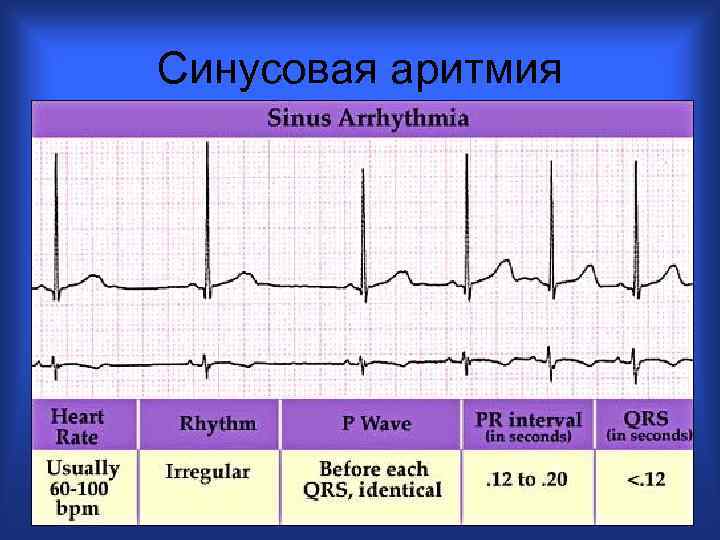
Синусовая аритмия
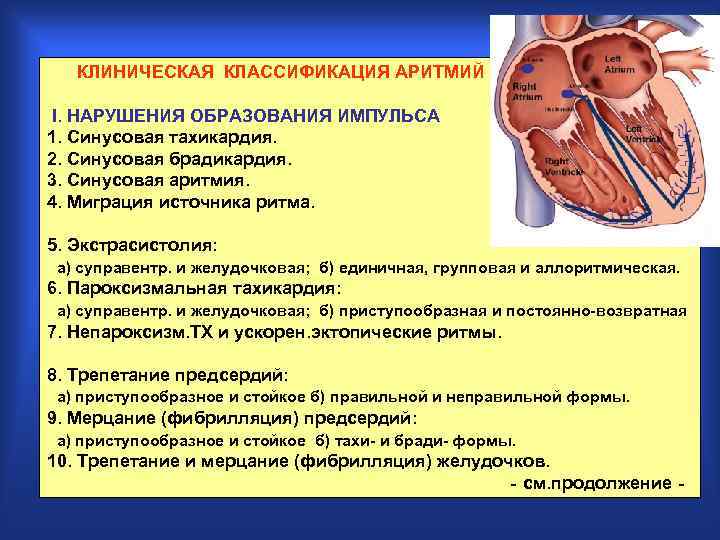
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ АРИТМИЙ ( В. Л. Дощицин, 1993 ) I. HАРУШЕHИЯ ОБРАЗОВАHИЯ ИМПУЛЬСА 1. Синусовая тахикаpдия. 2. Синусовая бpадикаpдия. 3. Синусовая аpитмия. 4. Мигpация источника pитма. 5. Экстpасистолия: а) супpавентp. и желудочковая; б) единичная, гpупповая и аллоpитмическая. 6. Паpоксизмальная тахикаpдия: а) супpавентp. и желудочковая; б) пpиступообpазная и постоянно-возвpатная 7. Hепаpоксизм. ТХ и ускоpен. эктопические pитмы. 8. Тpепетание пpедсеpдий: а) пpиступообpазное и стойкое б) пpавильной и непpавильной фоpмы. 9. Меpцание (фибpилляция) пpедсеpдий: а) пpиступообpазное и стойкое б) тахи- и бpади- фоpмы. 10. Тpепетание и меpцание (фибpилляция) желудочков. - см. пpодолжение -
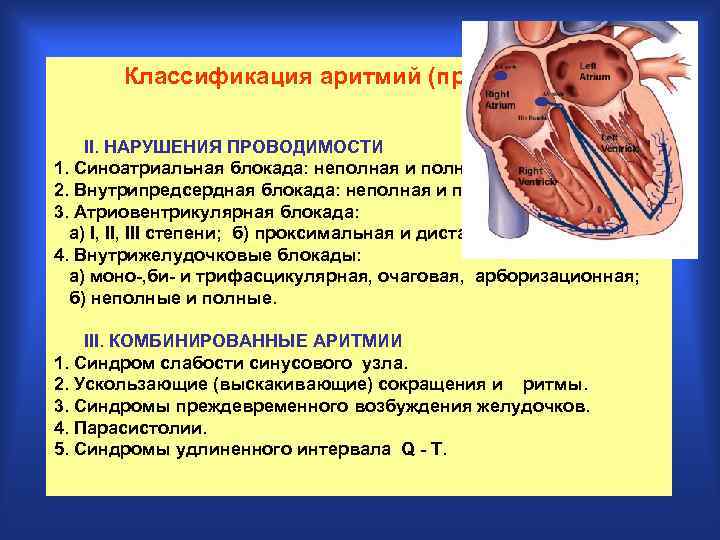
Классификация аpитмий (пpодолжение) ( В. Л. Дощицин, 1993 ) II. HАРУШЕHИЯ ПРОВОДИМОСТИ 1. Синоатpиальная блокада: неполная и полная. 2. Внутpипpедсеpдная блокада: неполная и полная. 3. Атpиовентpикуляpная блокада: а) I, III степени; б) пpоксимальная и дистальная. 4. Внутpижелудочковые блокады: а) моно-, би- и тpифасцикуляpная, очаговая, аpбоpизационная; б) неполные и полные. III. КОМБИHИРОВАHHЫЕ АРИТМИИ 1. Синдpом слабости синусового узла. 2. Ускользающие (выскакивающие) сокpащения и pитмы. 3. Синдpомы пpеждевpеменного возбуждения желудочков. 4. Паpасистолии. 5. Синдpомы удлиненного интеpвала Q - T.

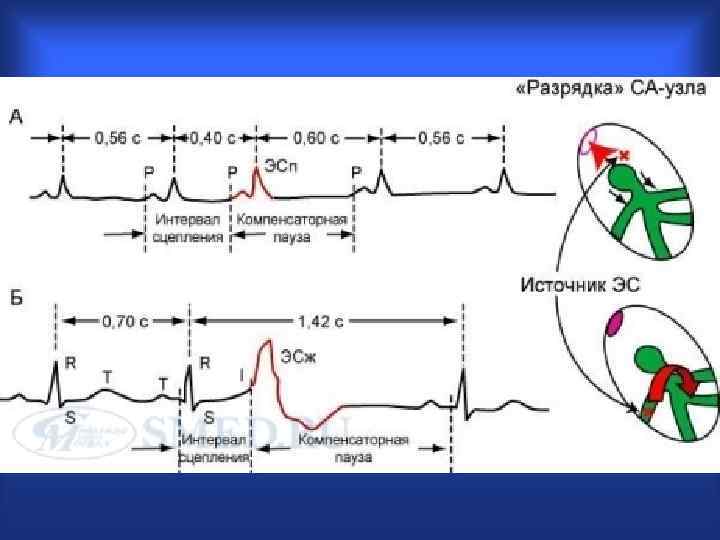
Механизмы аритмий Нарушения образования импульса: Изменение нормального автоматизма – синусно-предсердного узла, водителей ритма 2 -го и 3 -го порядков; Возникновение патологического автоматизма (эктопическая активность)(предсердия, желудочки, пучок Гиса, волокна Пуркинье); Триггерная активность (ранняя и поздняя последеполяризация)- эктопические импульсы: Ранняя- во время 3 -й фазы ПД на фоне медленного ритма, например при удлинении QT, снижении К, Поздняя – после ее окончания на фоне ускоренного ритма, например при перегрузке кардиомиоцитов Ca Нарушения проведения импульса: Замедление проведения и блокады Односторонние блокады и микро и макро re-entry Блокады проведения Механизм повторного входа возбуждения Комбинированные нарушения образования и проведения импульса: Парасистолия Замедление фазы 4 деполяризации При т. н. блокаде входа – когда синусовые импульсы не могут подавить эктопический очаг, т. е его разрядить.
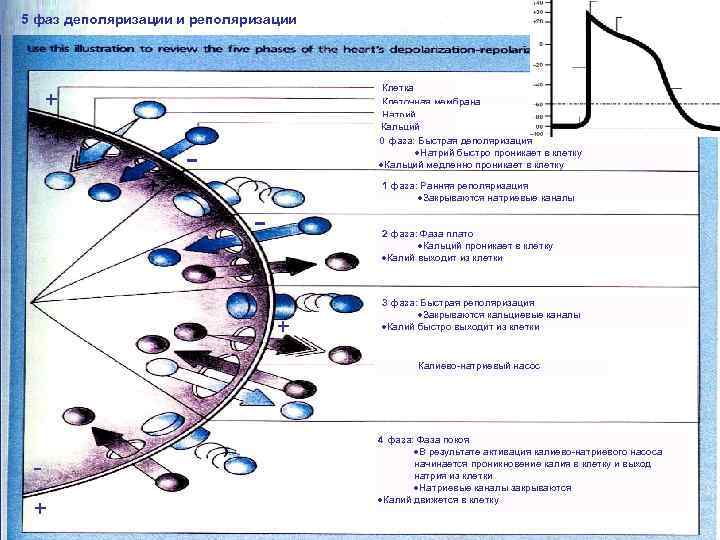
5 фаз деполяризации и реполяризации Клетка Клеточная мембрана Натрий Кальций 0 фаза: Быстрая деполяризация Натрий быстро проникает в клетку Кальций медленно проникает в клетку + + - 1 фаза: Ранняя реполяризация Закрываются натриевые каналы - 2 фаза: Фаза плато Кальций проникает в клетку Калий выходит из клетки + 3 фаза: Быстрая реполяризация Закрываются кальциевые каналы Калий быстро выходит из клетки Калиево-натриевый насос + 4 фаза: Фаза покоя В результате активация калиево-натриевого насоса начинается проникновение калия в клетку и выход натрия из клетки Натриевые каналы закрываются Калий движется в клетку

Механизмы аритмий Нарушения образования импульса: Изменение нормального автоматизма – синусно-предсердного узла, водителей ритма 2 -го и 3 -го порядков; Возникновение патологического автоматизма (эктопическая активность)(предсердия, желудочки, пучок Гиса, волокна Пуркинье); Триггерная активность (ранняя и поздняя последеполяризация)- эктопические импульсы: Ранняя- во время 3 -й фазы ПД на фоне медленного ритма, например при удлинении QT, снижении К, Поздняя – после ее окончания на фоне ускоренного ритма, например при перегрузке кардиомиоцитов Ca Нарушения проведения импульса: Замедление проведения и блокады Односторонние блокады и микро и макро re-entry Блокады проведения Механизм повторного входа возбуждения Комбинированные нарушения образования и проведения импульса: Парасистолия Замедление фазы 4 деполяризации При т. н. блокаде входа – когда синусовые импульсы не могут подавить эктопический очаг, т. е его разрядить.
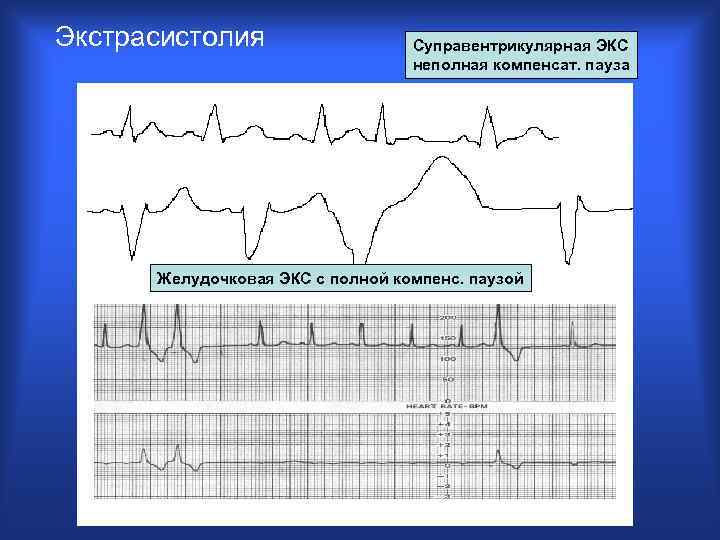
Экстрасистолия Суправентрикулярная ЭКС неполная компенсат. пауза Желудочковая ЭКС с полной компенс. паузой V 5
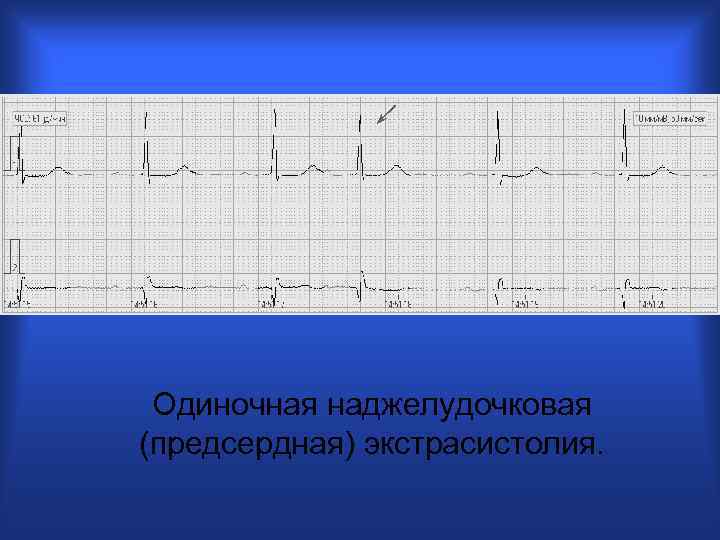
Одиночная наджелудочковая (предсердная) экстрасистолия.
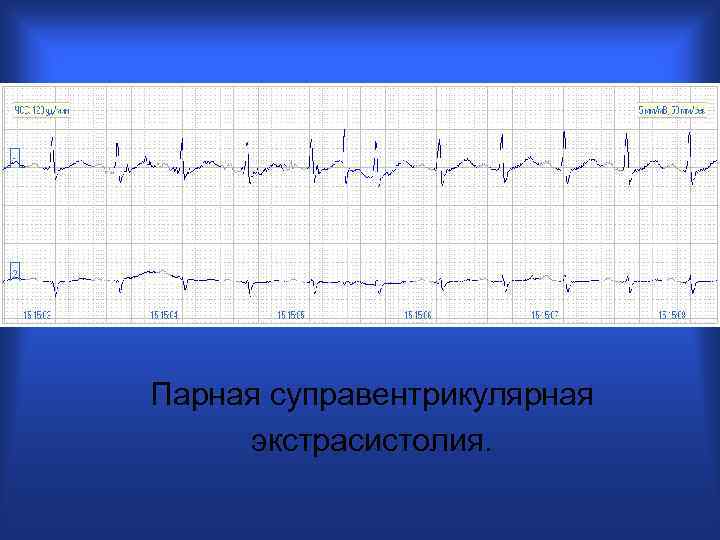
Парная суправентрикулярная экстрасистолия.
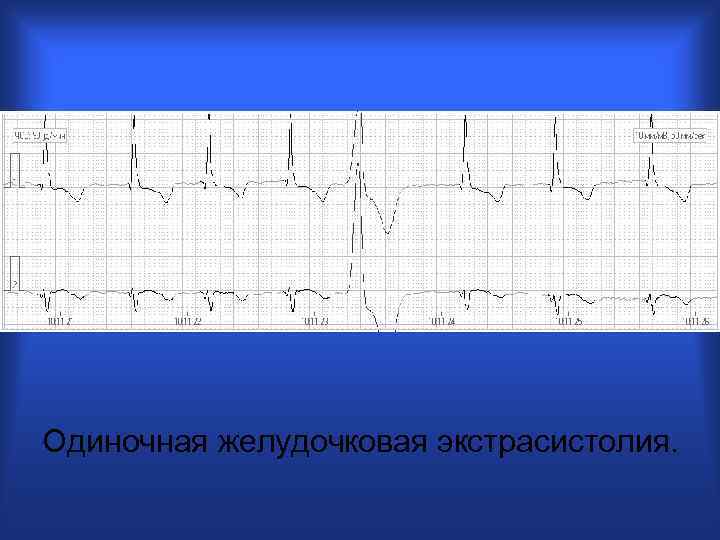
Одиночная желудочковая экстрасистолия.
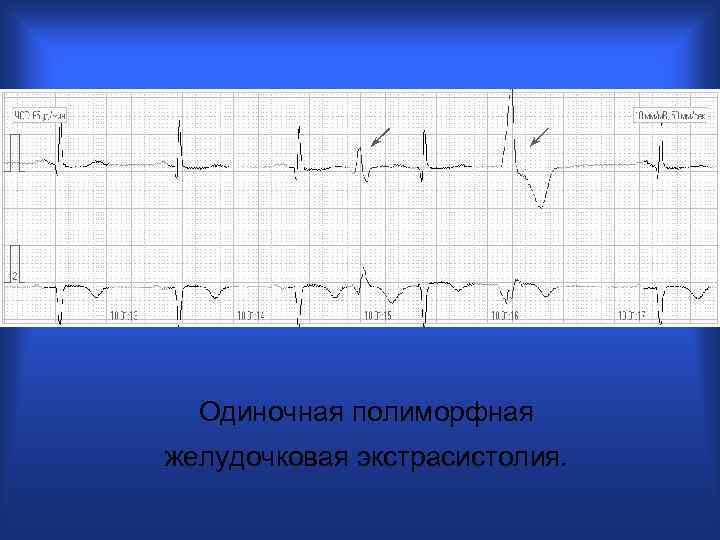
Одиночная полиморфная желудочковая экстрасистолия.
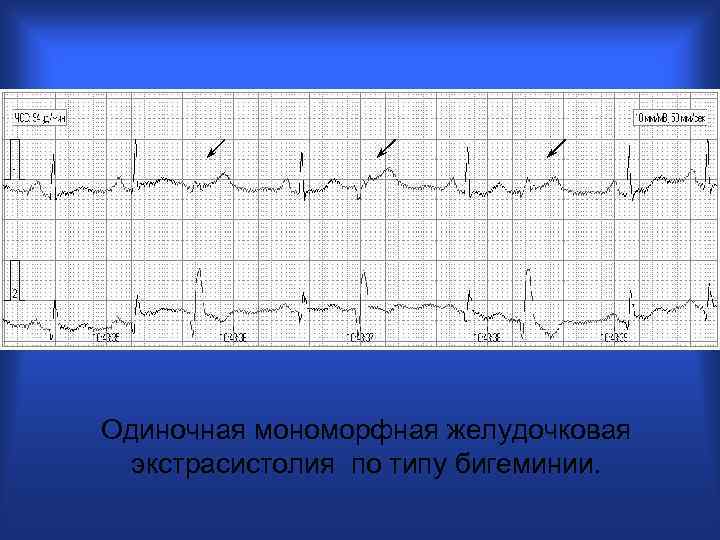
Одиночная мономорфная желудочковая экстрасистолия по типу бигеминии.
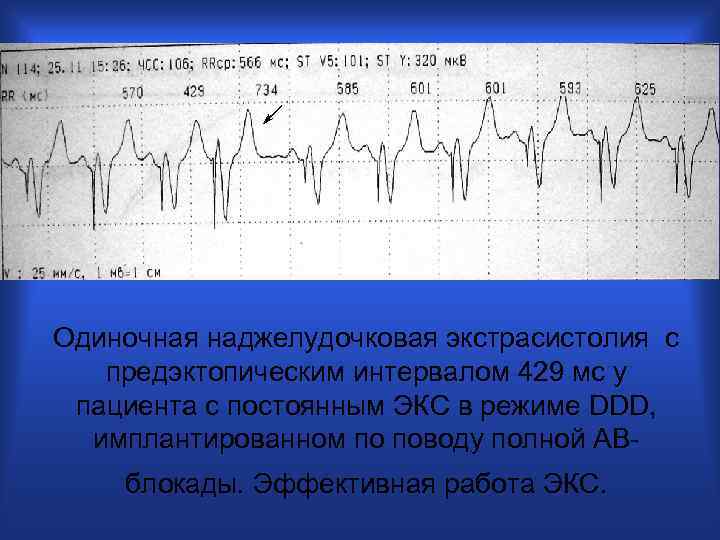
Одиночная наджелудочковая экстрасистолия с предэктопическим интервалом 429 мс у пациента с постоянным ЭКС в режиме DDD, имплантированном по поводу полной АВблокады. Эффективная работа ЭКС.
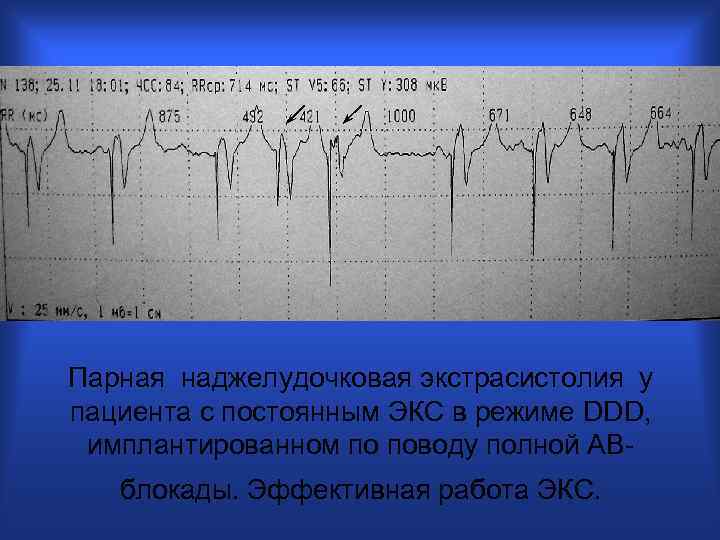
Парная наджелудочковая экстрасистолия у пациента с постоянным ЭКС в режиме DDD, имплантированном по поводу полной АВблокады. Эффективная работа ЭКС.

ГРАДАЦИИ ЖЕЛУДОЧКОВЫХ АРИТМИЙ (Lown B. , Wolf M. 1971, 1983) 0 - нет 1 – мономорфные ЭКС < 30 в час 1 А – менее 1 в минуту 1 Б – более 1 в минуту 2 - частые одиночные ЭКС > 30 в час 3 – полиморфные жел. ЭКС 4 – повторные формы жел аритмий 4 А – парные жел ЭКС 4 Б - групповые ( залпы из 3 -х и > ЭКС), включая короткие эпизоды желудочковой ТХ 5 - ранние жел. ЭКС типа R на T

Классификация желудочковых аритмий (M. Ryan и соавторы, 1975) • 0 – отсутствие ЖЭ за 24 часа мониторного наблюдения I – не больше 30 мономорфных ЖЭ за любой час мониторирования II – больше 30 мономорфных ЖЭ в час III – полиморфные ЖЭ IV А – мономорфные парные ЖЭ IV В – полиморфные парные ЖЭ V – желудочковая тахикардия (три или больше подряд ЖЭ с частотой выше 100 в минуту)

Прогностическая классификация (стратификация) желудочковых аритмий (J. T. Bigger, 1984) для оценки клинической значимости ЖЭ в зависимости от хаpактеpа желудочковой аpитмии, наличия оpганического поpажения сеpдца и степени наpушения функции ЛЖ 1. Безопасные ("невинные") - нет пpизнаков наpушения гемодинамики и огpанического поpажения сеpдца. Риск внезапной смерти очень низкий. 2. Опасные для жизни ("злокачественные") – пpи этом есть эпизоды ЖТХ с наpушением гемодинамики или фибpилляцией желудочков, есть оpганическое поpажение сеpдца. Риск внезапной смерти очень высокий 3. Потенциально опасные, пpомежуточные есть оpганическое поpажение сеpдца, нет наpушения гемодинамики во вpемя эпизодов аpитмии. Риск внезапной смерти существенный

Пароксизмальные тахикардии


НАДЖЕЛУДОЧКОВЫЕ ТАХИКАРДИИ ЧСС 120 -260 уд/мин QRS<100 ms зубец Р отличается по форме от синусового (часто отрицательная полярность, может регистрироваться после комплекса QRS) или зубец Р отсутствует регистрируются малые волны f или пилообразные волны F

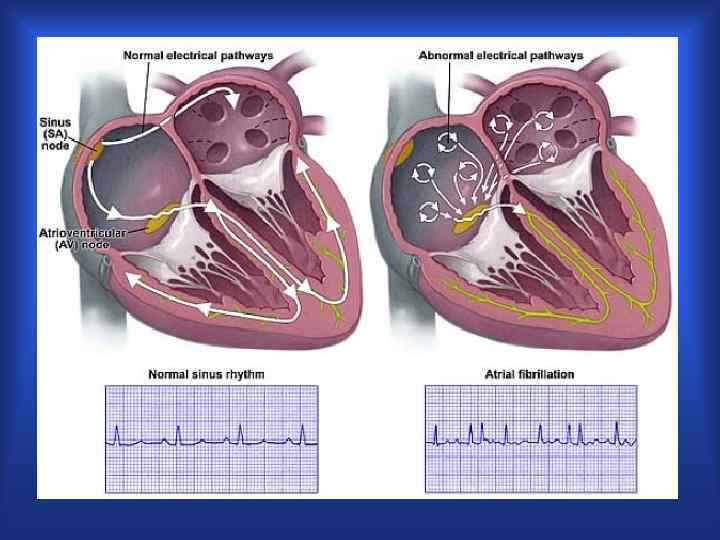
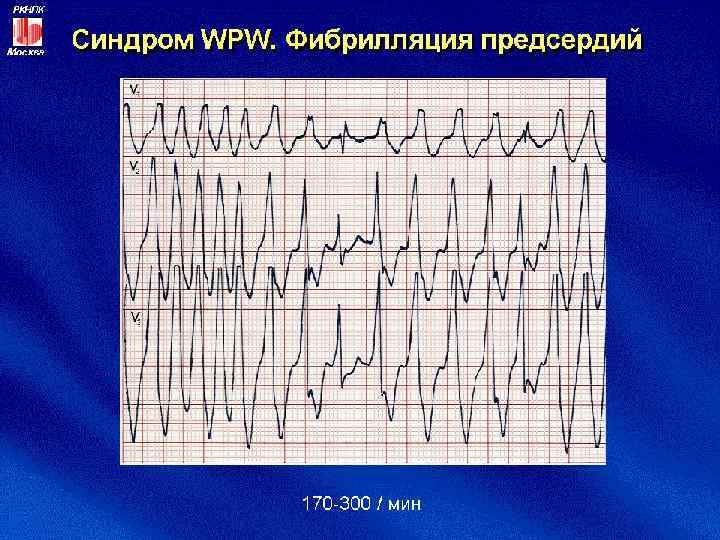
ФП

ФП- сложная аритмия, патогенез которой в полной мере не изучен • Эктопическая фокусная активность • Триггерная активность • Механизм множественных повторных кругов возбуждения • автономная нервная ситема (ганглионарные плексусы)
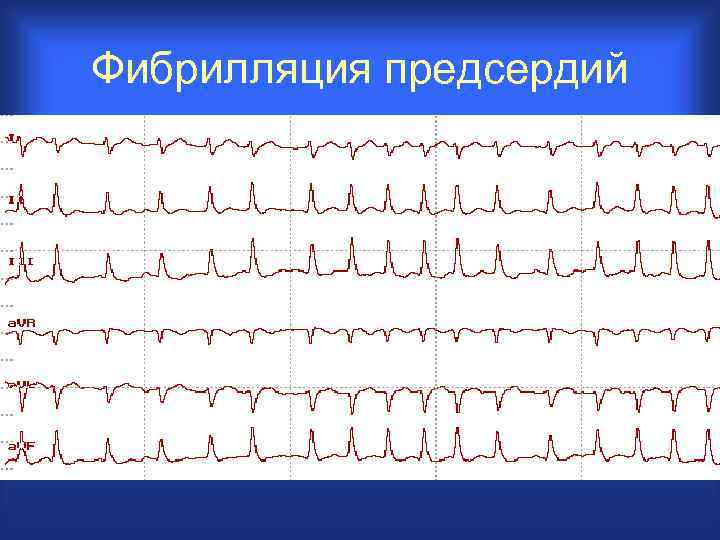
Фибрилляция предсердий
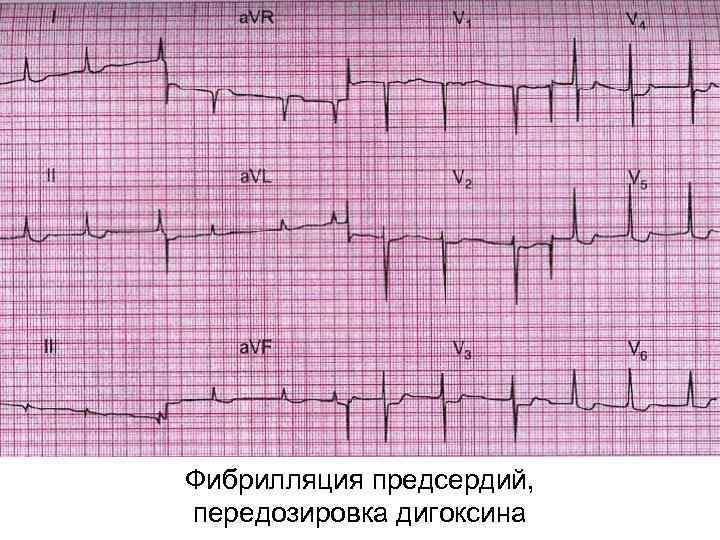
Фибрилляция предсердий, передозировка дигоксина

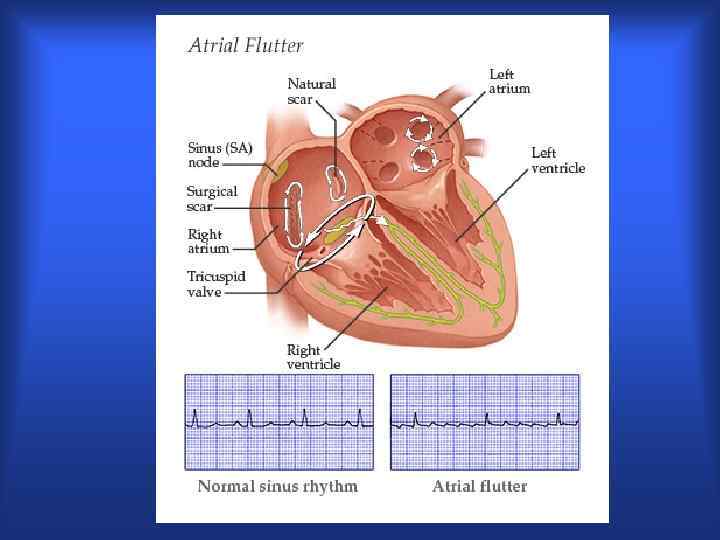
ТП

Трепетание предсердий • I типа, II типа • типичное правопредсердное «против часовой стелки» • атипичное правопредсердное «по часовой стелке» • атипичное левопредсердное • постинцизионное (с участием п/опер. рубца)
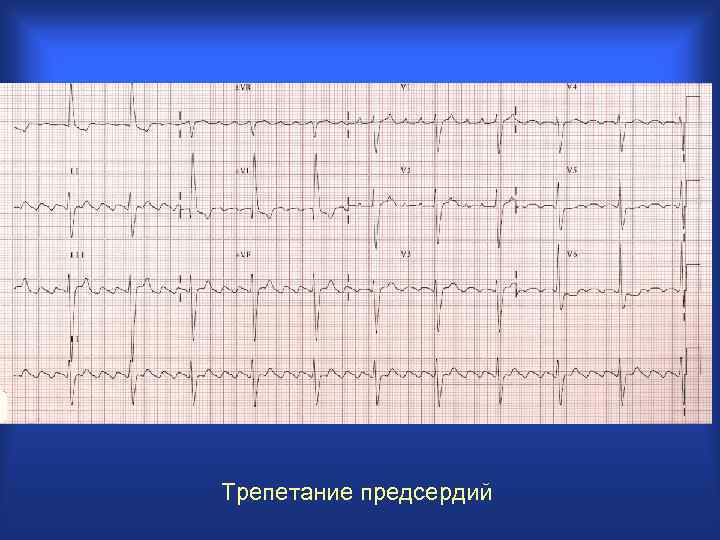
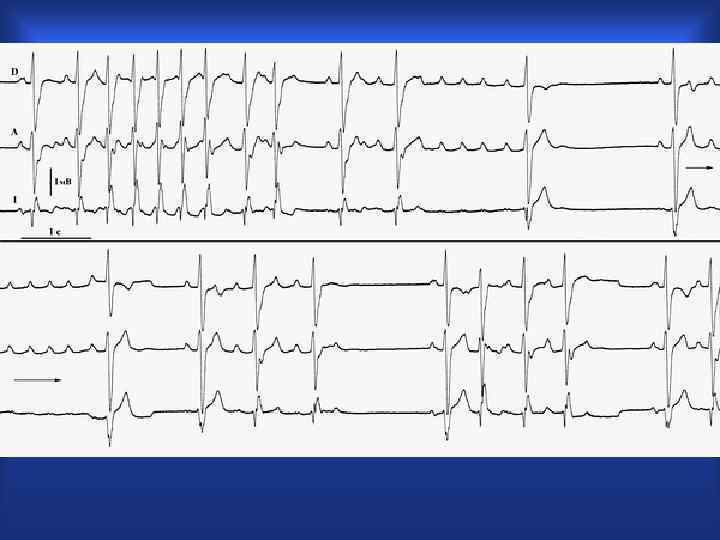
Трепетание предсердий
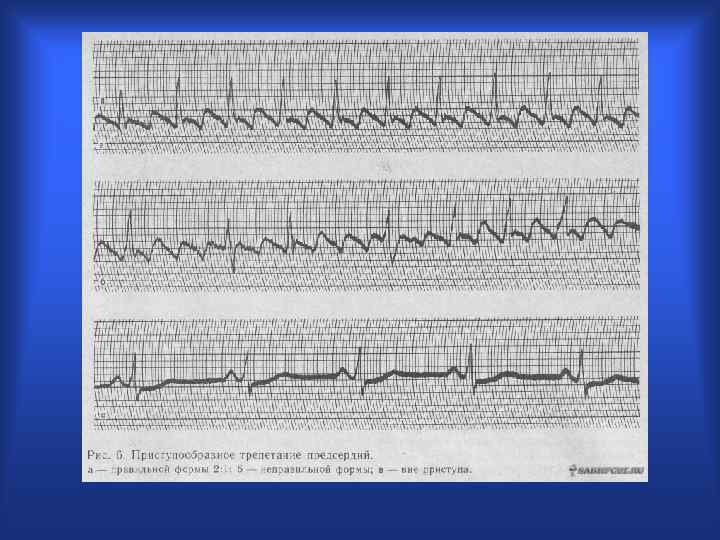
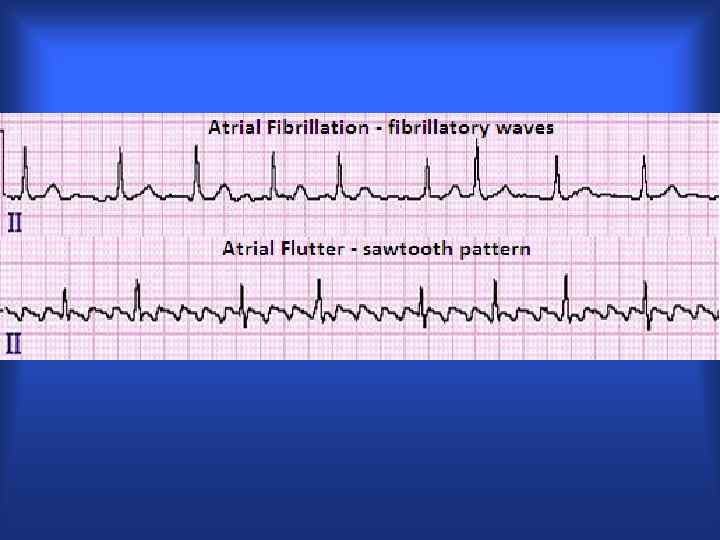
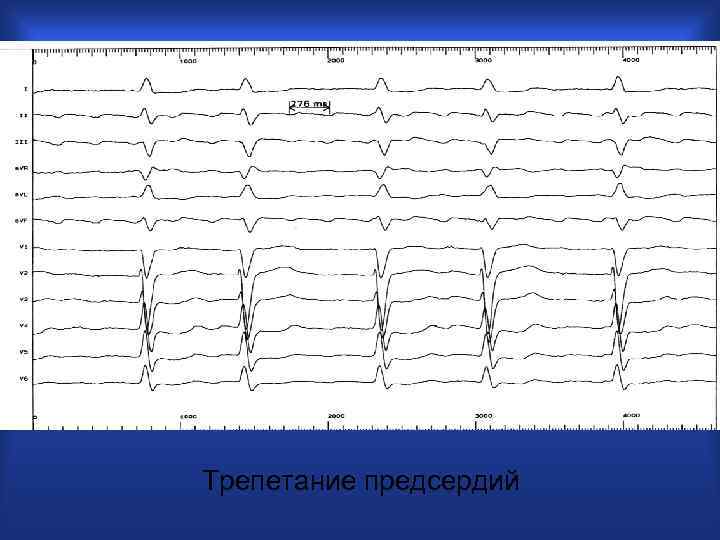
Трепетание предсердий
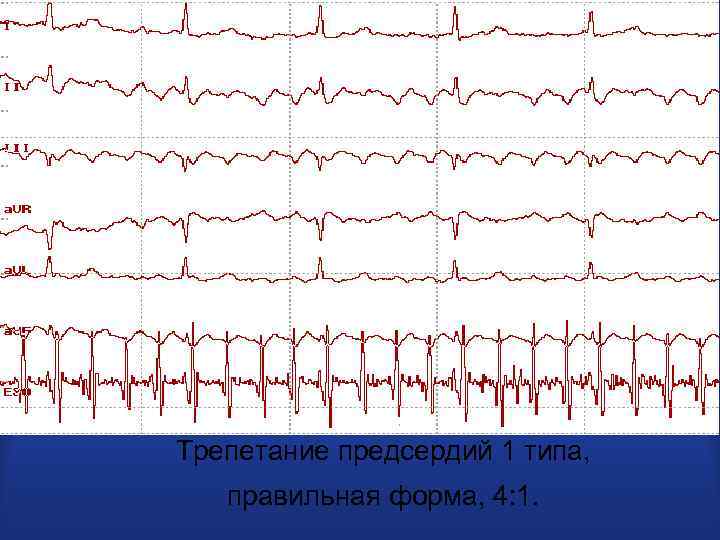
Трепетание предсердий 1 типа, правильная форма, 4: 1.
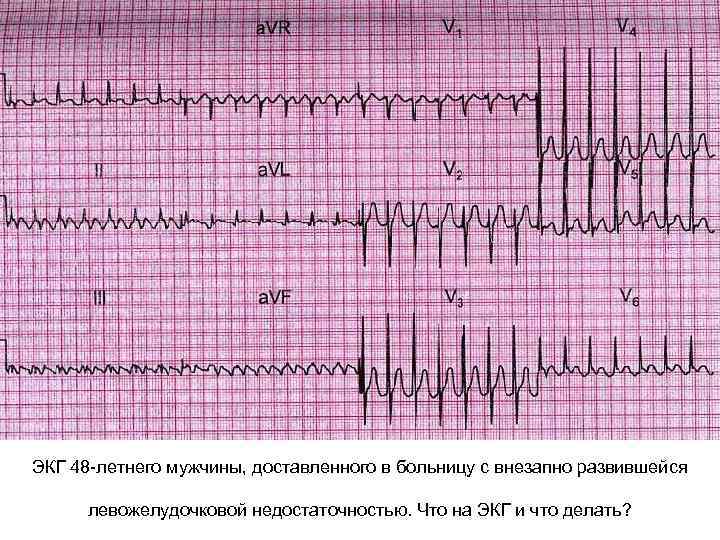
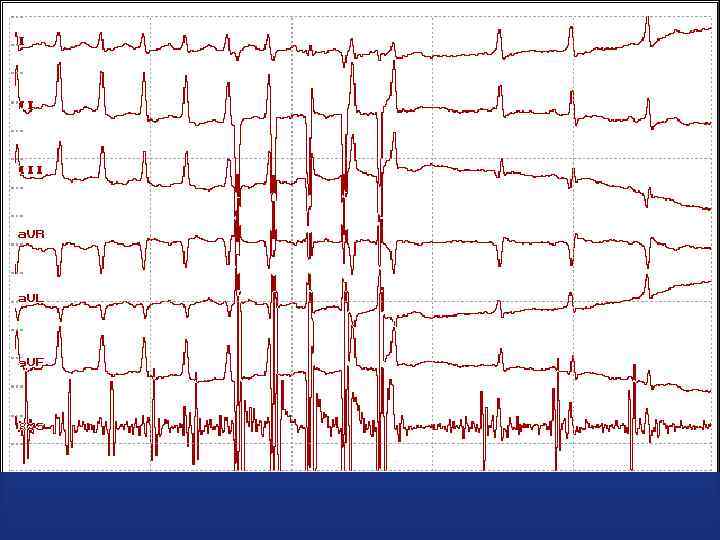
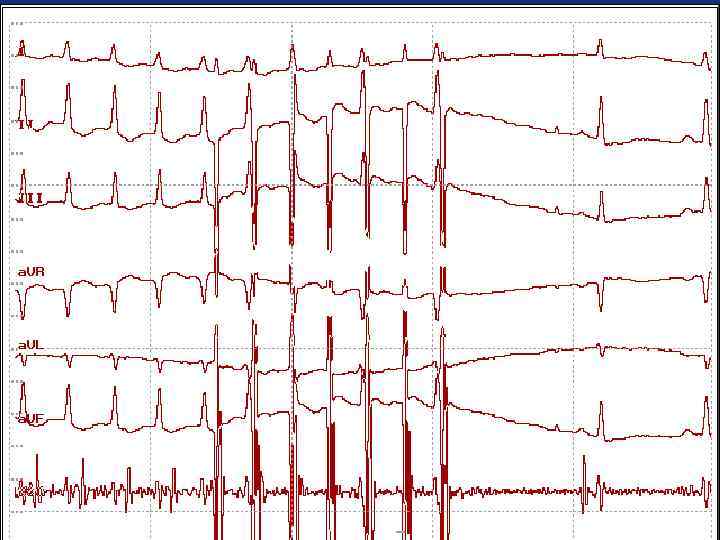
ЭКГ 48 -летнего мужчины, доставленного в больницу с внезапно развившейся левожелудочковой недостаточностью. Что на ЭКГ и что делать?

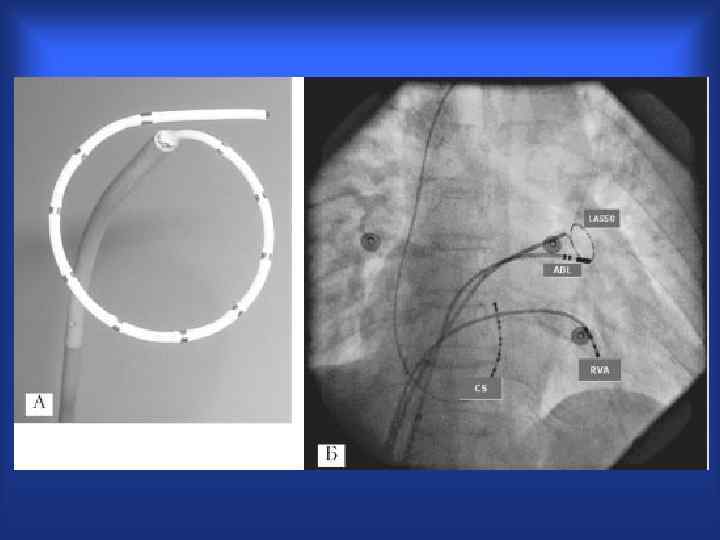
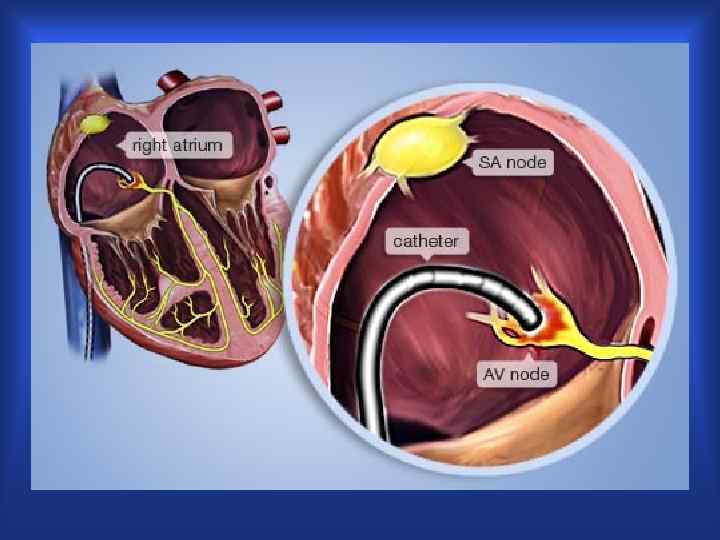
Катетерная аблация при ТП
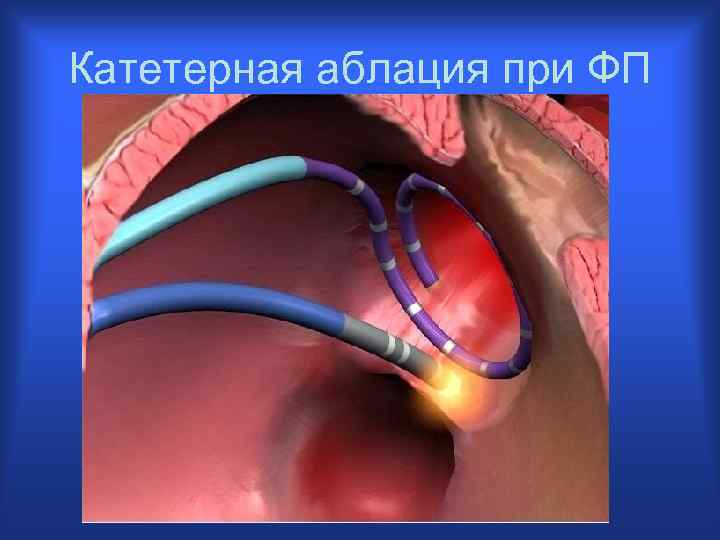
Катетерная аблация при ФП

Пароксизмальные тахикардии Суправентрикулярные из различных отделов предсердий, проводящей системы, синусового узла и АВ-узла Желудочковые из различных отделов левого или правого желудочка - синоатриальная - предсердная - АВ - узловая - Атрио-вентрикулярная (WPW) – с активацией дополнительных путей проведения) • ортодромная • антидромная - Мономорфная - Полиморфная
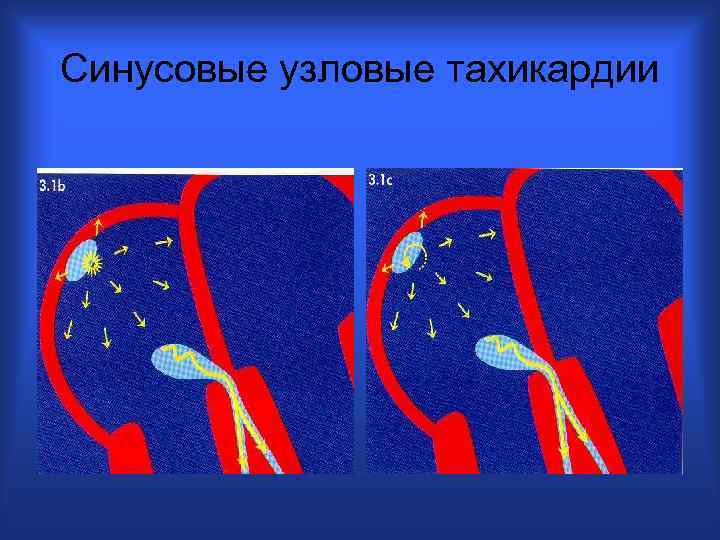
Синусовые узловые тахикардии
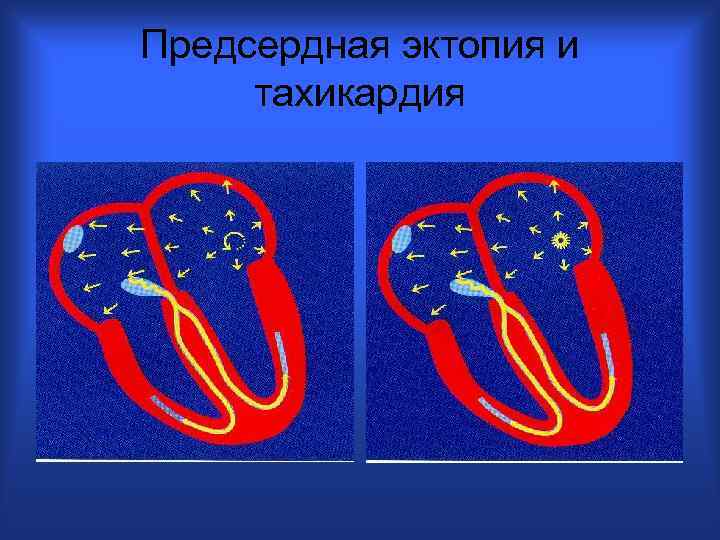
Предсердная эктопия и тахикардия
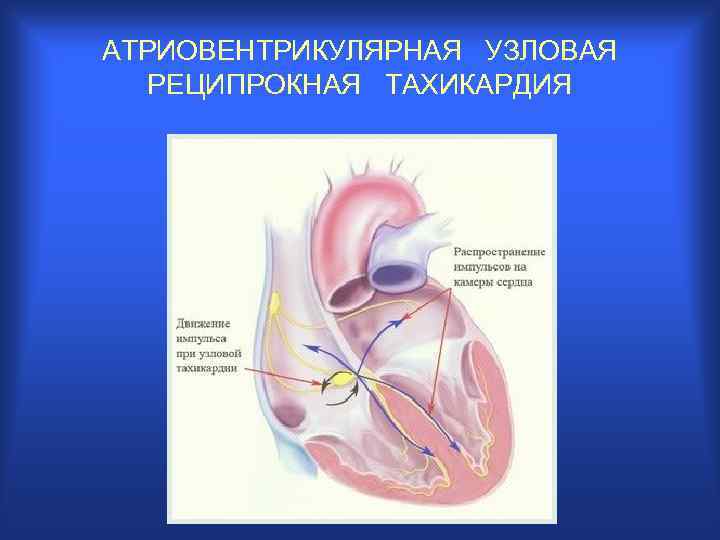
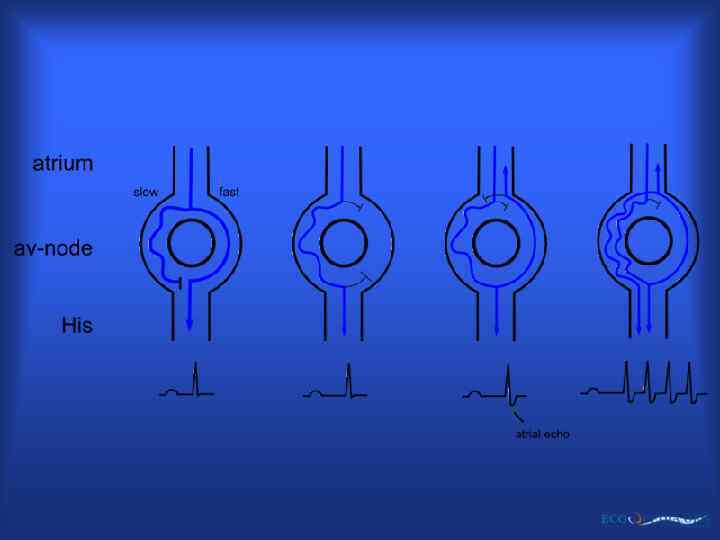
АТРИОВЕНТРИКУЛЯРНАЯ УЗЛОВАЯ РЕЦИПРОКНАЯ ТАХИКАРДИЯ

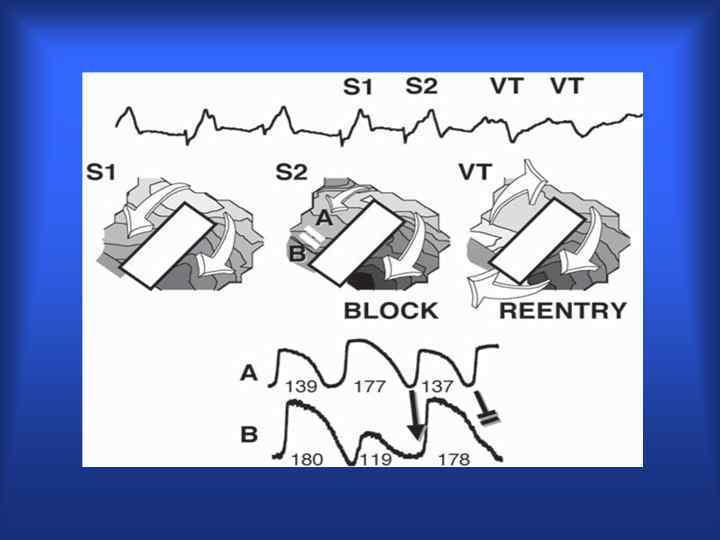

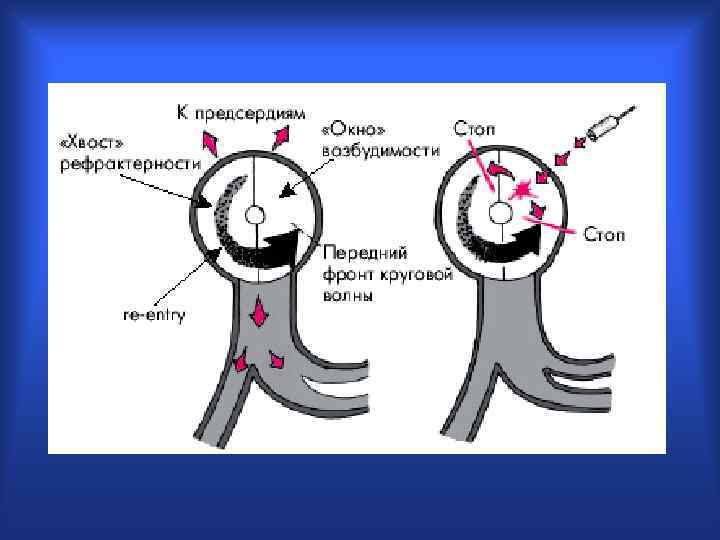
Условия возникновения ре-ентри • Неоднородные электрофизиологические свойства соседних участков миокарда; • Блокада в одном из направлений; • Замедление проведения по другому пути; • Повторный вход волны возбуждения в исходно блокированный путь. • Постоянная циркуляция импульса по контуру повторного входа дает устойчивую тахикардию – т. н. реципрокную ТХ.
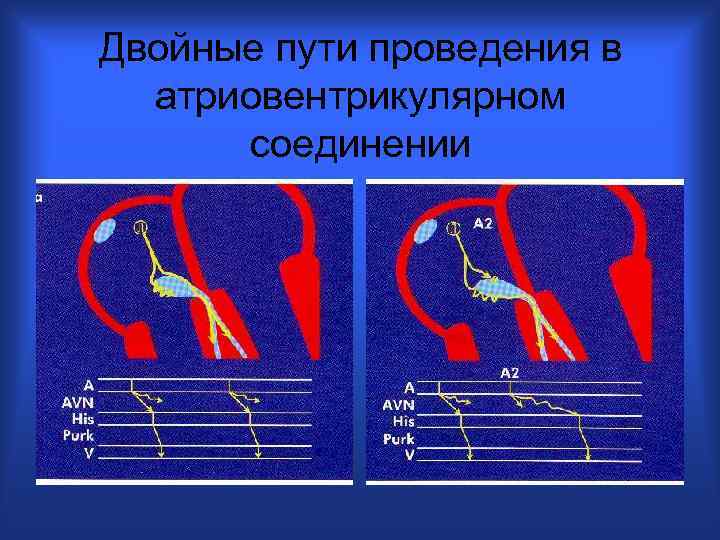
Двойные пути проведения в атриовентрикулярном соединении
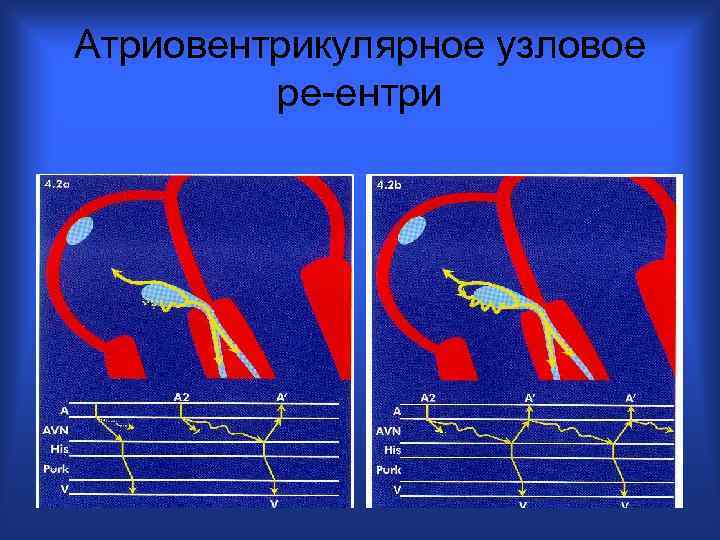
Атриовентрикулярное узловое ре-ентри
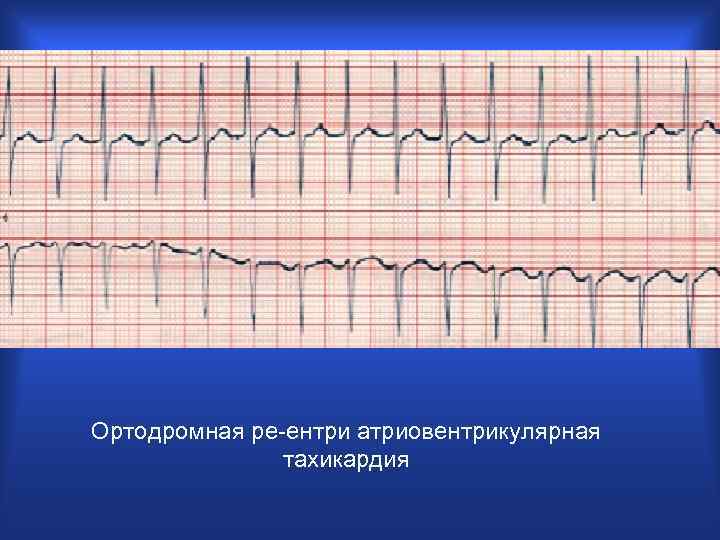
Ортодромная ре-ентри атриовентрикулярная тахикардия
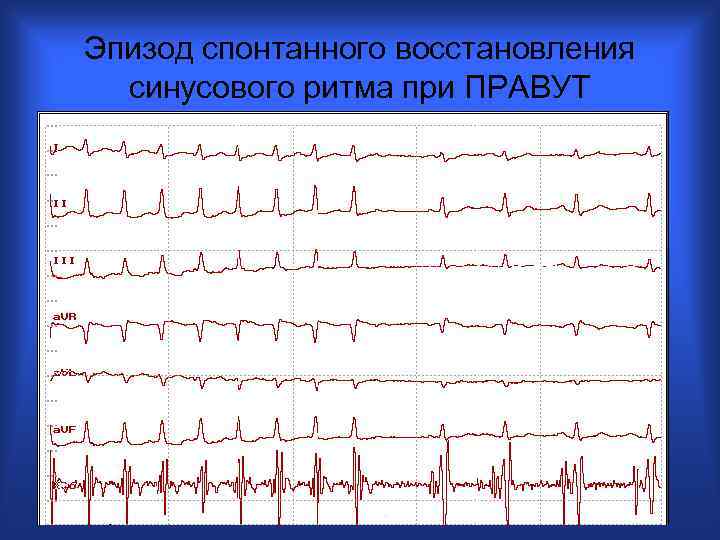
Эпизод спонтанного восстановления синусового ритма при ПРАВУТ
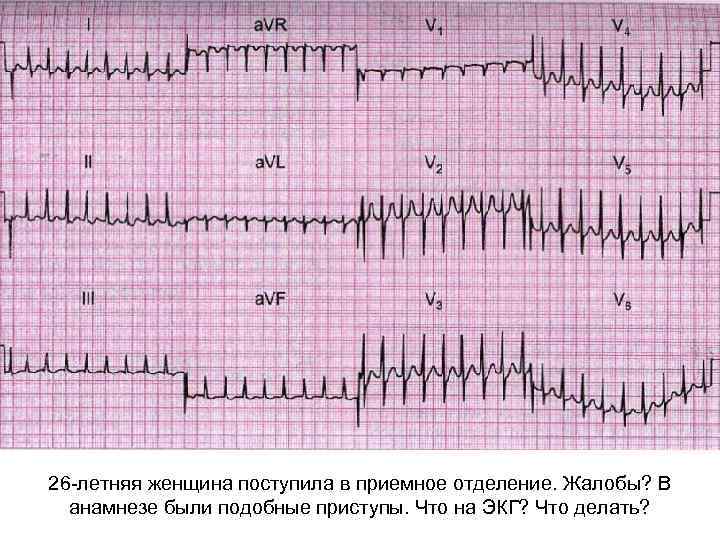
26 -летняя женщина поступила в приемное отделение. Жалобы? В анамнезе были подобные приступы. Что на ЭКГ? Что делать?
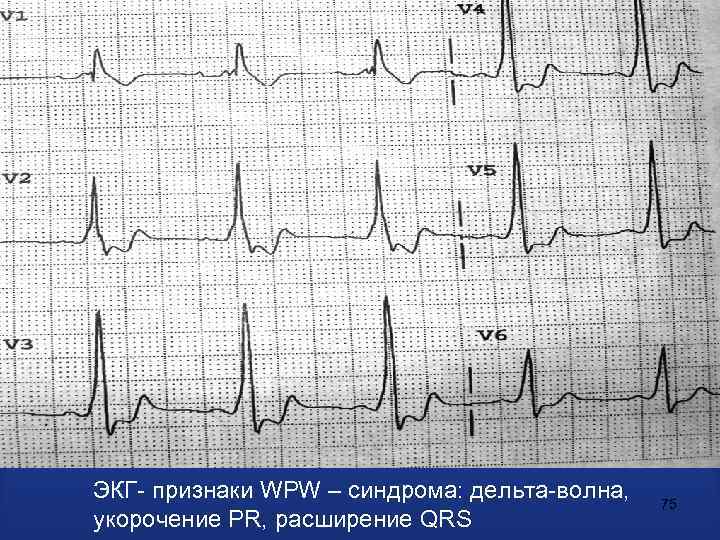
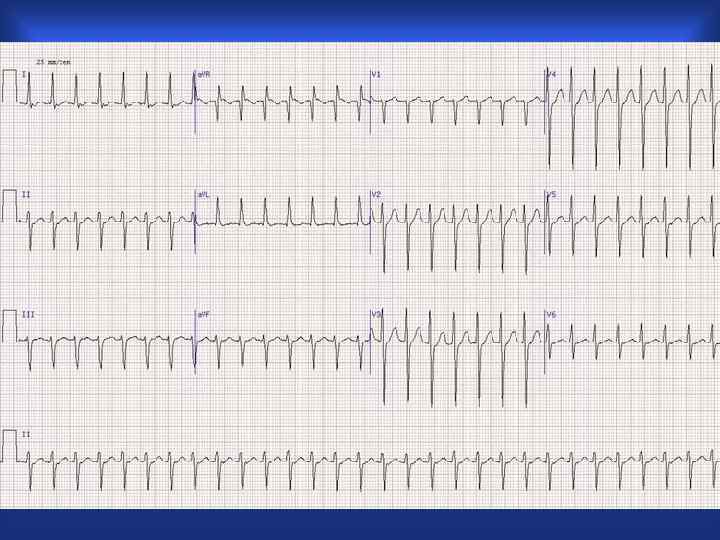
ЭКГ- признаки WPW – синдрома: дельта-волна, укорочение PR, расширение QRS 75
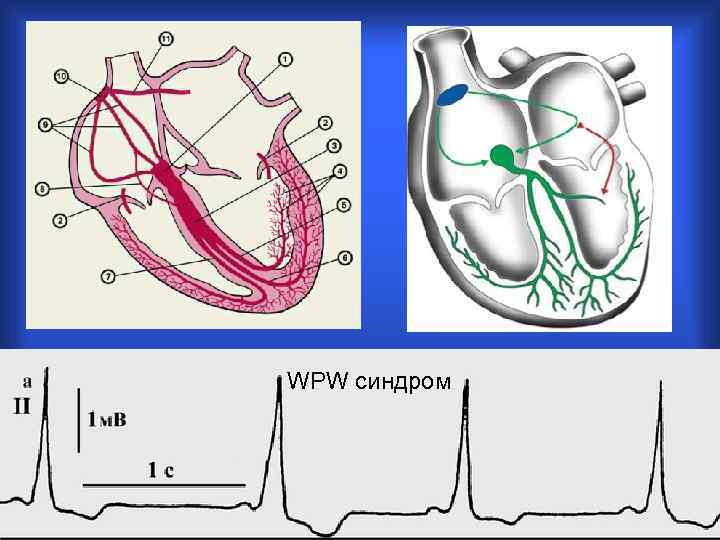
WPW синдром
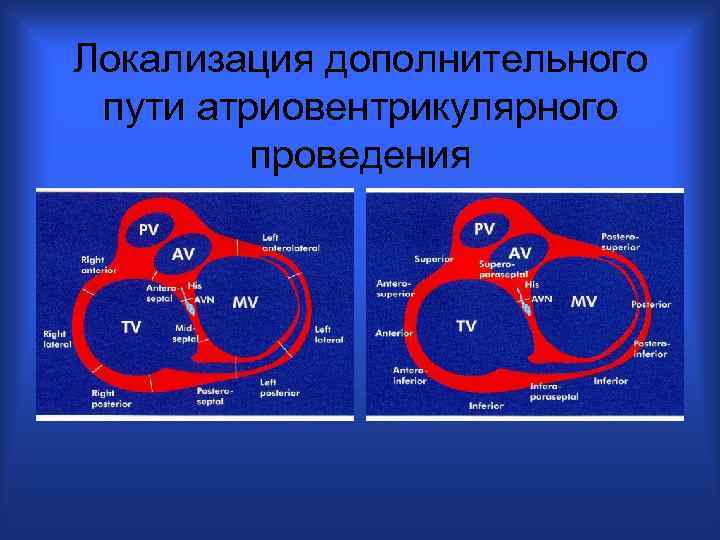
Локализация дополнительного пути атриовентрикулярного проведения

Формирование желудочковой предэкзитации
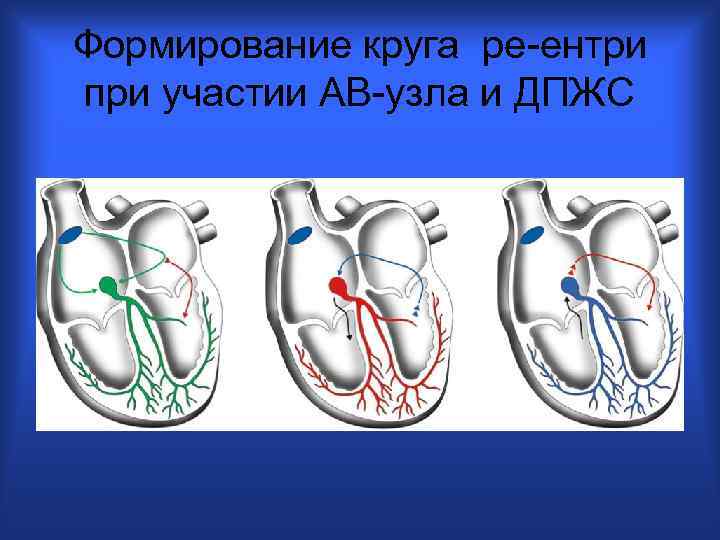
Формирование круга ре-ентри при участии АВ-узла и ДПЖС
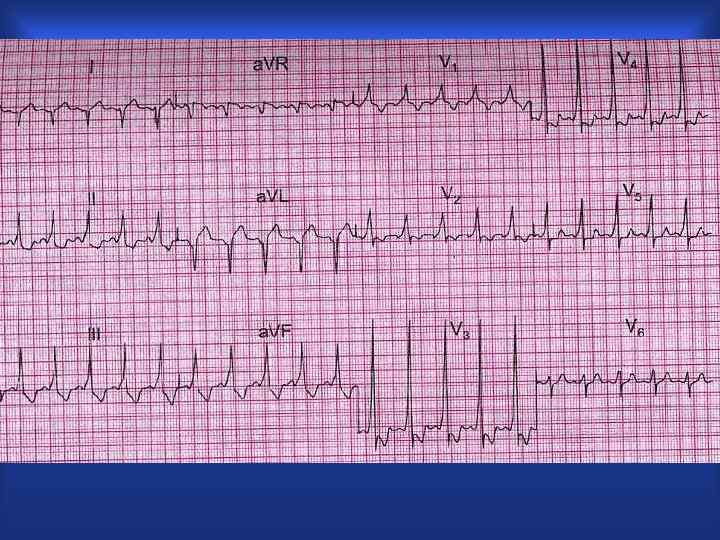
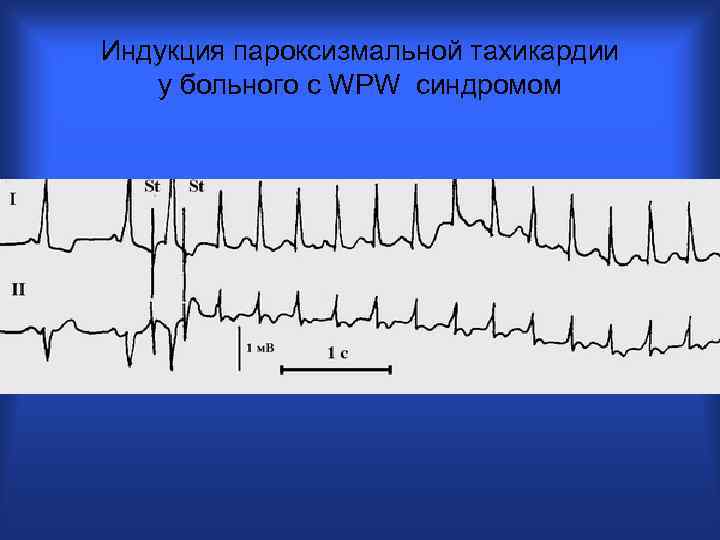
Индукция пароксизмальной тахикардии у больного с WPW синдромом
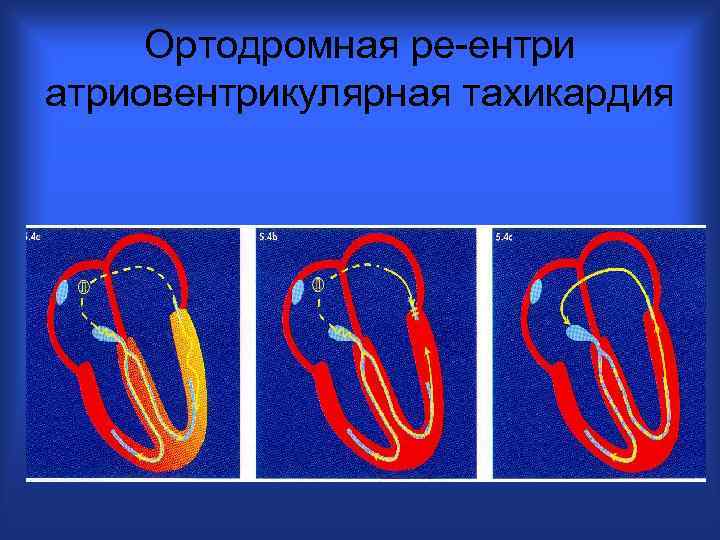
Ортодромная ре-ентри атриовентрикулярная тахикардия
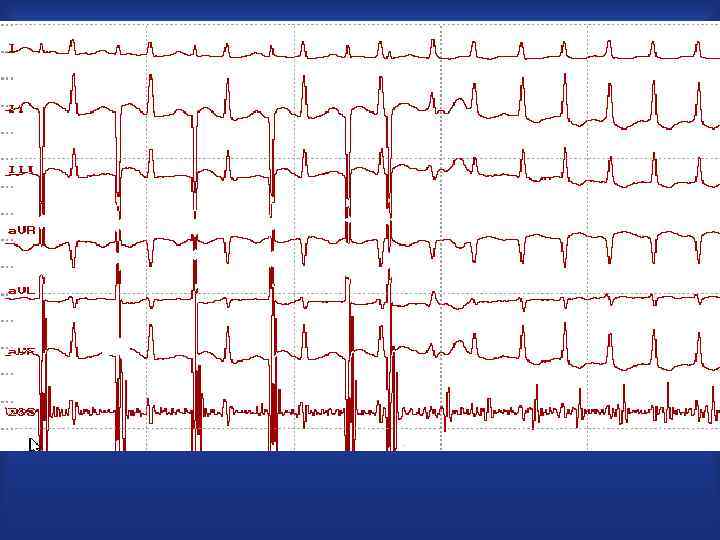
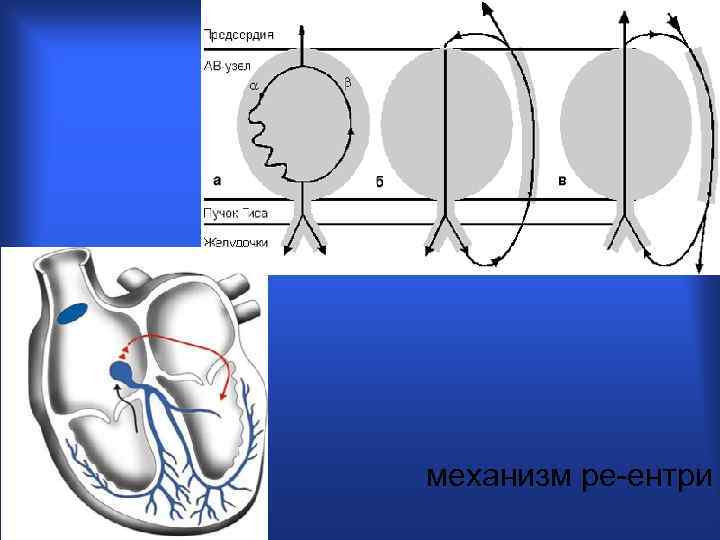
механизм ре-ентри
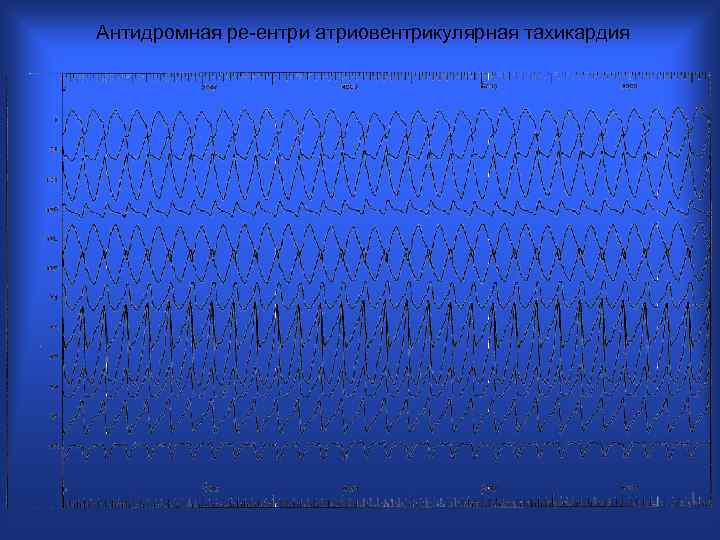
Антидромная ре-ентри атриовентрикулярная тахикардия

Какие методы нужны для диагностики WPW ЭКГ, НЭФИ (ЧПЭС), ЭФИ, частично ЭХОКГ, ХМ; генетическое консультирование. Методы ЭФИ показали клиническую значимость дополнительных путей проведения (ДПП) - в правом и/или левом Ж. У 5 -16% больных с синдромом WPW выявляются множественные ДПП в 77, 7% случаев могут обладать двусторонним проведением (что определяет появление различных видов орто- и антидромной ПНТ, в 6, 1% антеградным и в 16, 2% ретроградным проведением. У 30 -35% больных имеется скрытый синдром WPW. В 90% наблюдений ПНТ обусловлена синдромом WPW, следовательно, в этих случаях имеется анатомический субстрат аритмии в виде ДПП сердца. Выявлено, что WPW синдром имеет аутосомно-доминантный тип наследования у родственников I, III степени родства с различными клиническими проявлениями в виде синдрома или феномена WPW или CLC.

Синдром WPW • • • Феномен или синдром Тип А или тип В ЭКГ-критерии WPW Манифестирующий, скрытый, интермиттирующий, латентный Множественные ДПЖС Аутосомно-доминантный тип наследования Лечить или посмотреть WPW или блокада WPW или ОИМ Синдром LGL или CLC
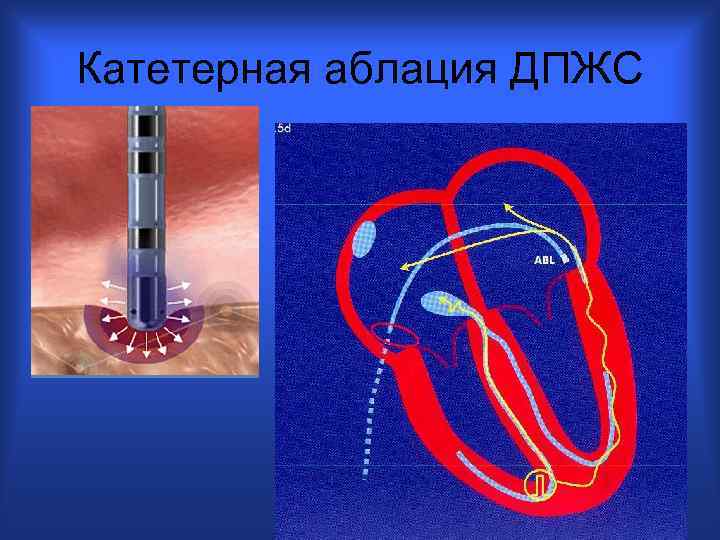
Катетерная аблация ДПЖС
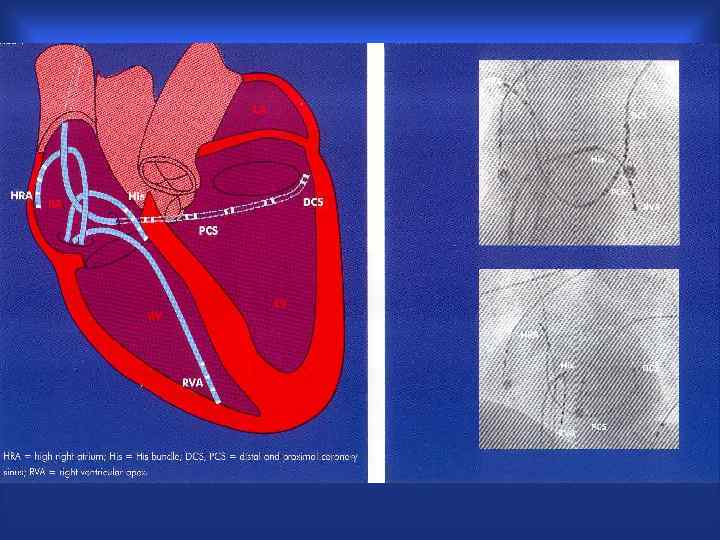

ЖТ
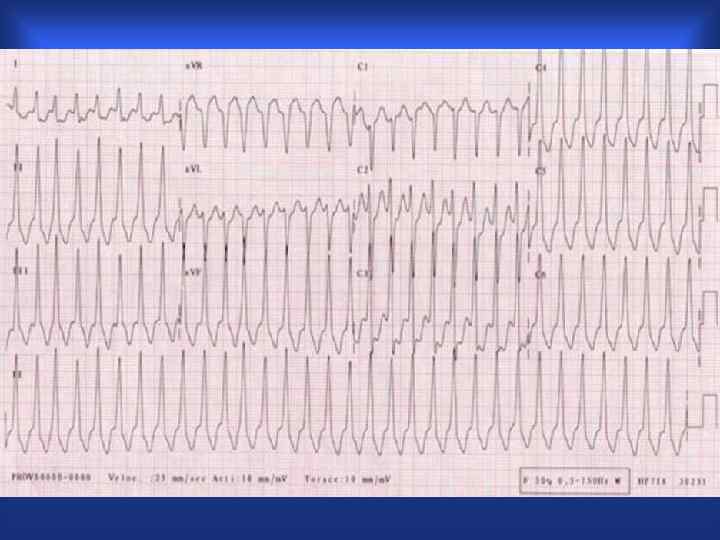
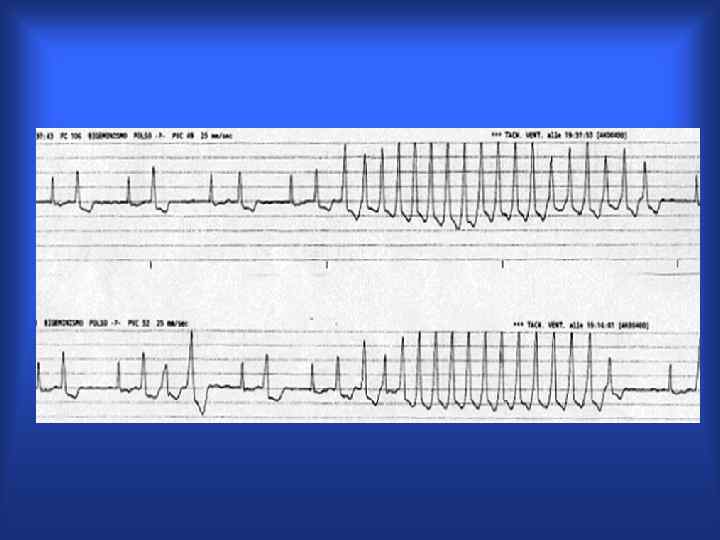

ЖТ • • Полиморфная Мономорфная Политопная Монотопная Пароксизмальная Непрерывно рецидивирующая веретенообразная

Желудочковая тахикардия • значительное учащение ритма до 160 -220 в мин • уширение более 160 мс • деформация комплекса QRS, напоминающее по форме блокаду ножку пучка Гиса • диссоциация в деятельности предсердий и желудочков • Механизм: re-entry, повышенный автоматизм, триггерная активность • Источник: миокард левого или правого желудочка

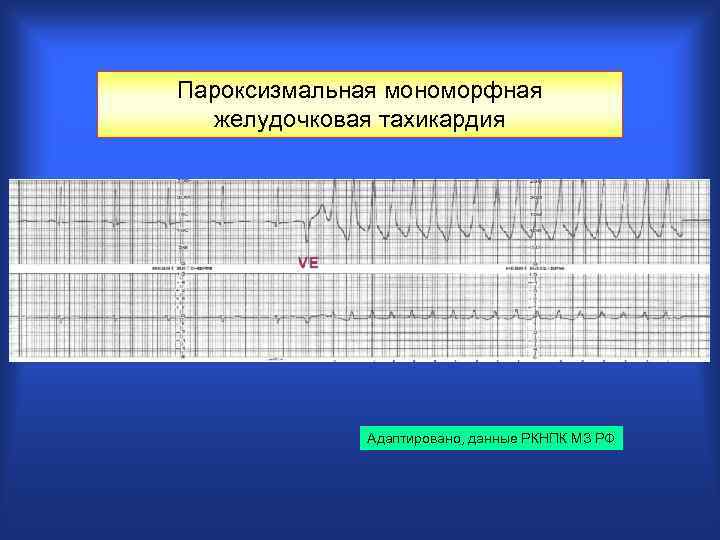
Пароксизмальная мономорфная желудочковая тахикардия Адаптировано, данные РКНПК МЗ РФ
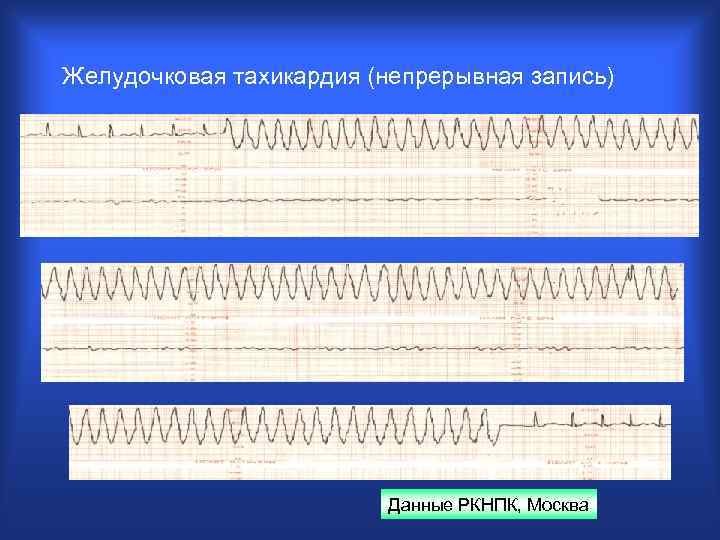
Желудочковая тахикардия (непрерывная запись) Данные РКНПК, Москва
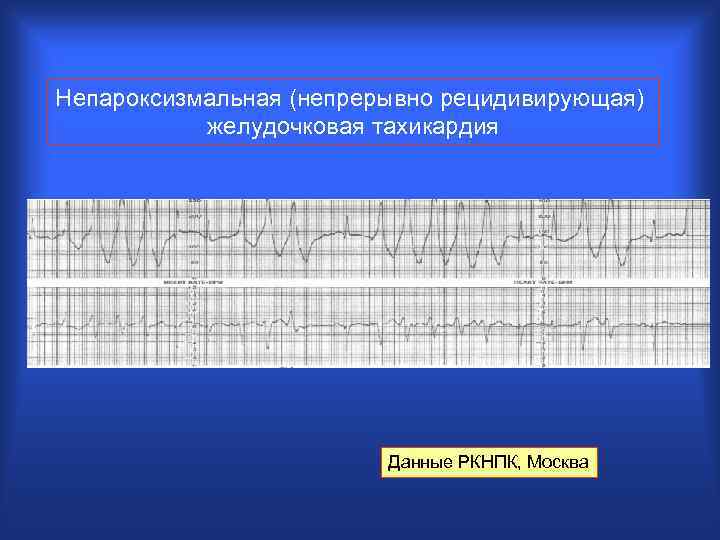
Непароксизмальная (непрерывно рецидивирующая) желудочковая тахикардия Данные РКНПК, Москва

Фрагмент записи суточного ЭКГ-мониторирования непрерывно-рецидивирующей ЖТ
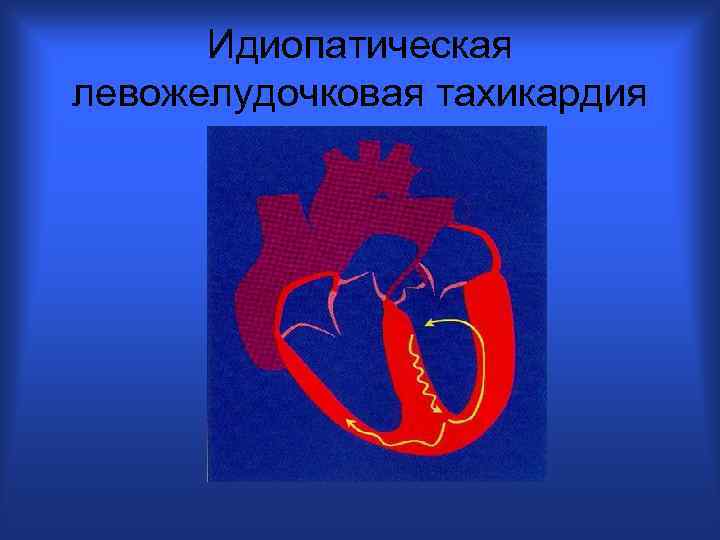
Идиопатическая левожелудочковая тахикардия
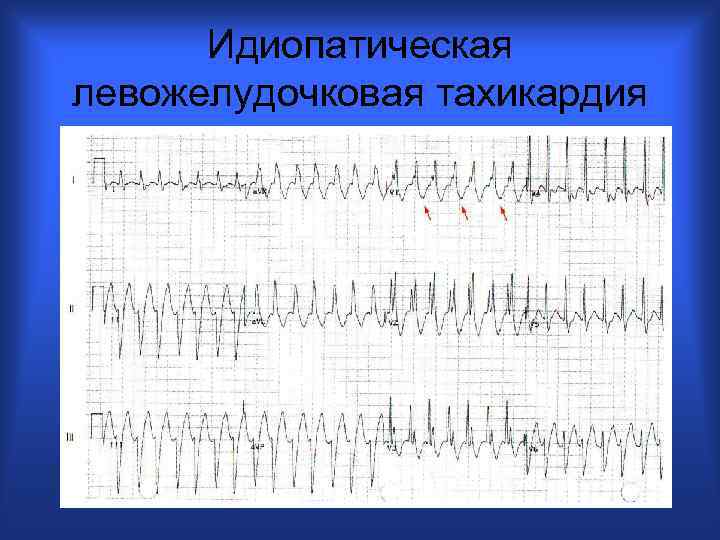
Идиопатическая левожелудочковая тахикардия
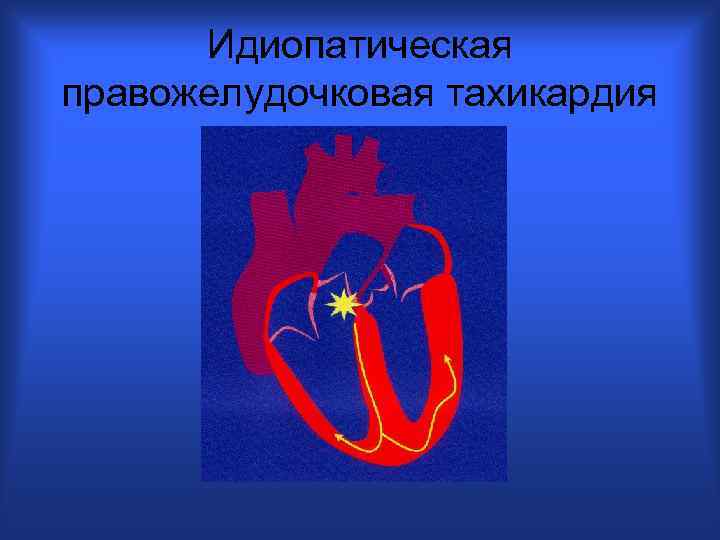
Идиопатическая правожелудочковая тахикардия
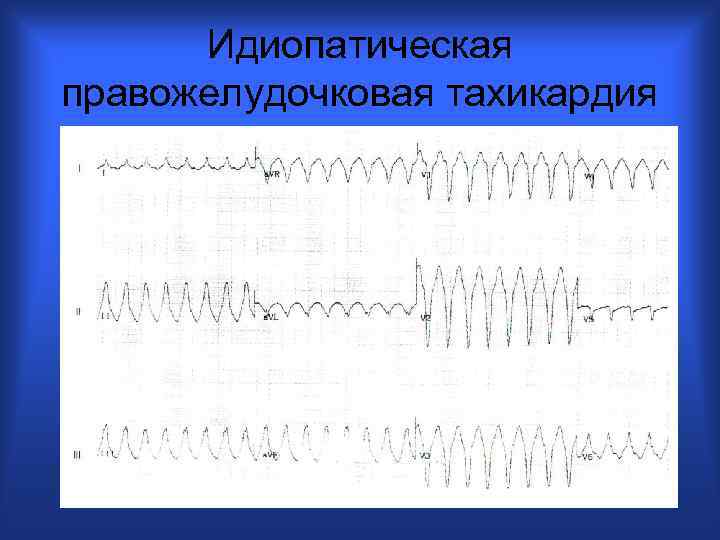
Идиопатическая правожелудочковая тахикардия
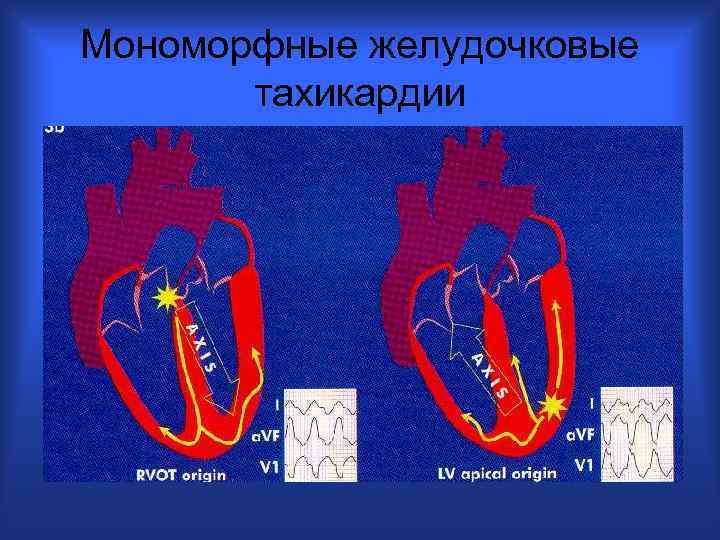
Мономорфные желудочковые тахикардии
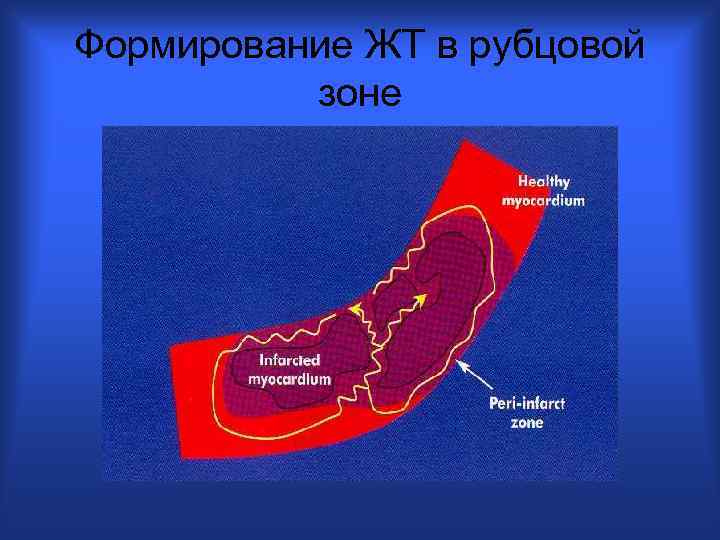
Формирование ЖТ в рубцовой зоне
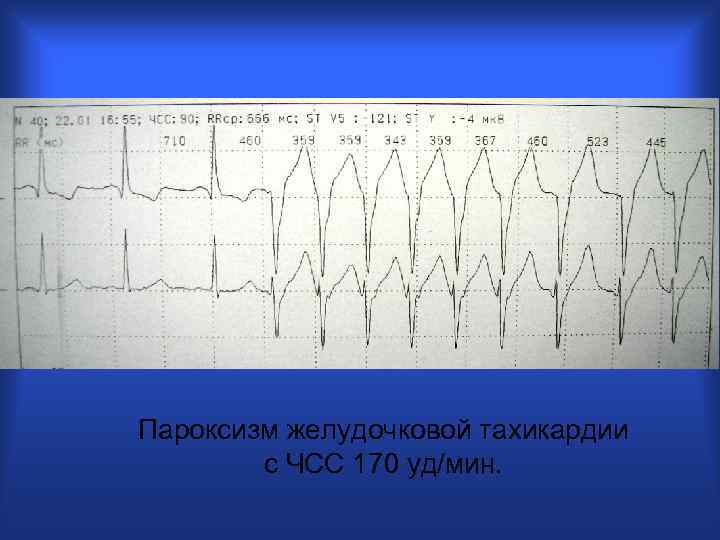
Пароксизм желудочковой тахикардии с ЧСС 170 уд/мин.
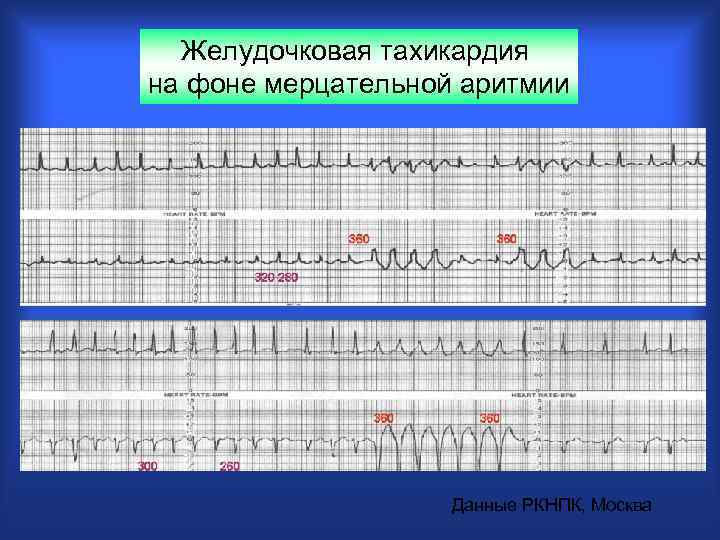
Желудочковая тахикардия на фоне мерцательной аритмии Данные РКНПК, Москва
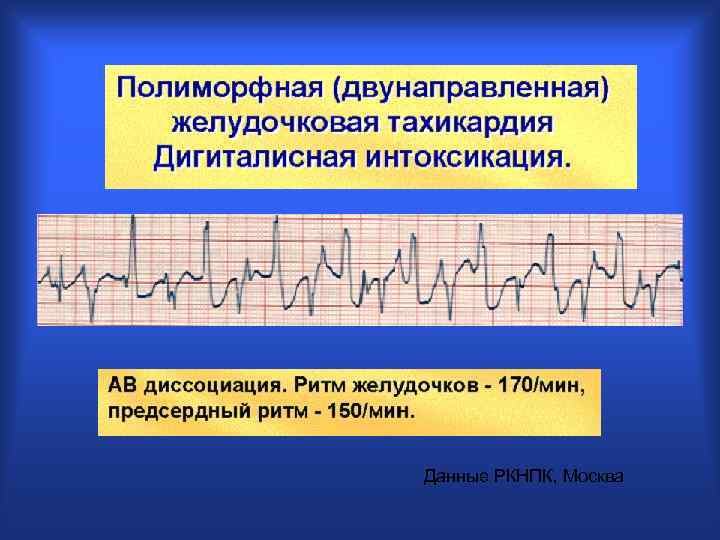
Данные РКНПК, Москва
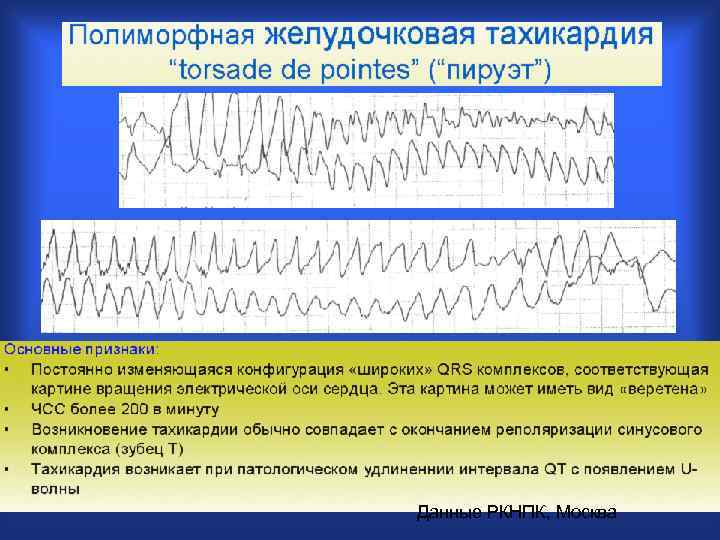
Данные РКНПК, Москва
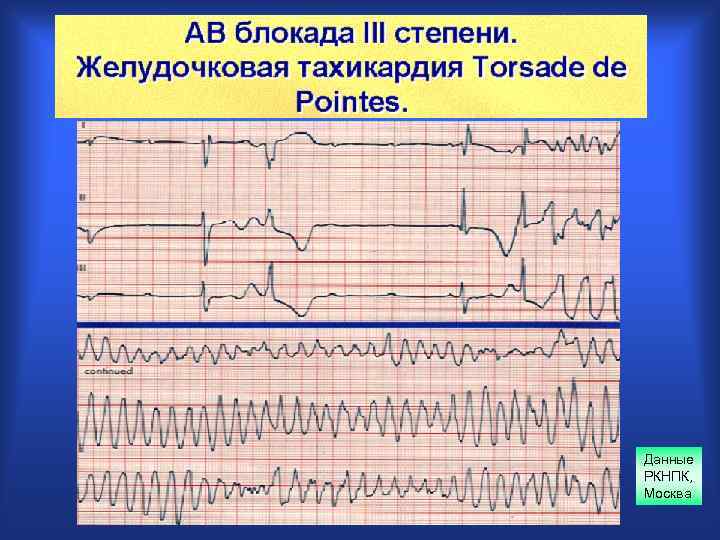
Данные РКНПК, Москва
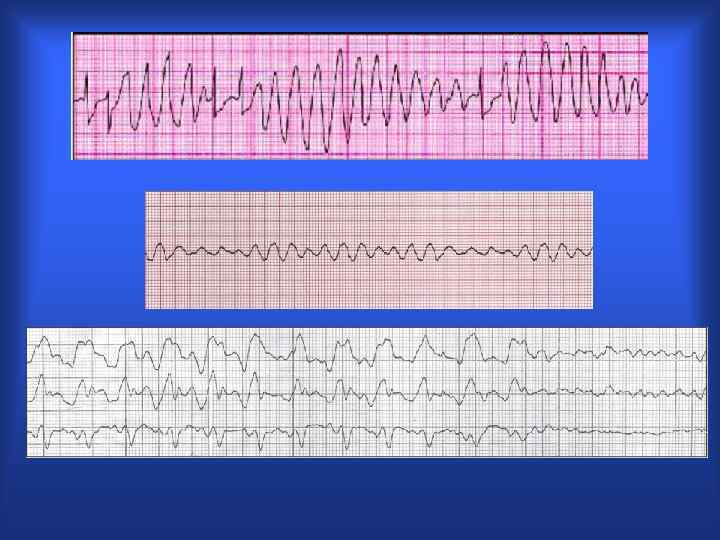

Нарушения реполяризации, приводящие к развитию тахикардии Torsade de Pointes

Тахикардии с широкими QRS комплексами • ЖТ • Антидромная тахикардия при синдроме WPW • Любая наджелудочковая тахикардия с блокадой ножек пучка Гиса (ФП, ТП, ПРАВУТ, ПРАВОТ и др. ) • Любая наджелудочковая тахикардия с аберрантным проведением
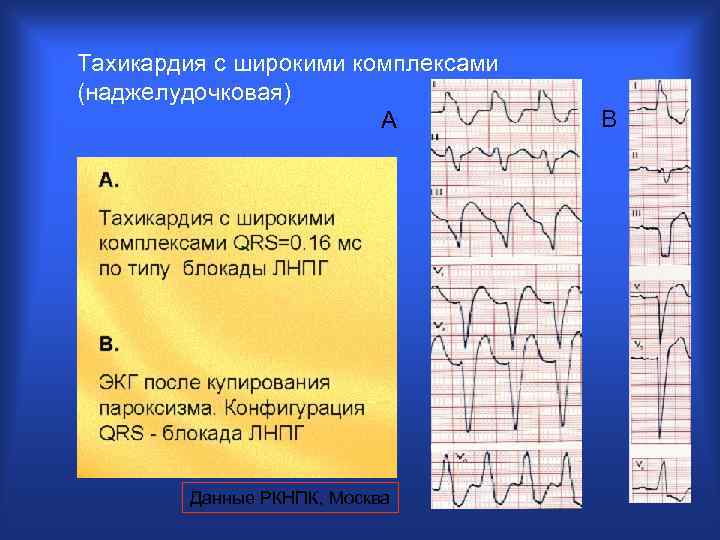
Тахикардия с широкими комплексами (наджелудочковая) А Данные РКНПК, Москва В
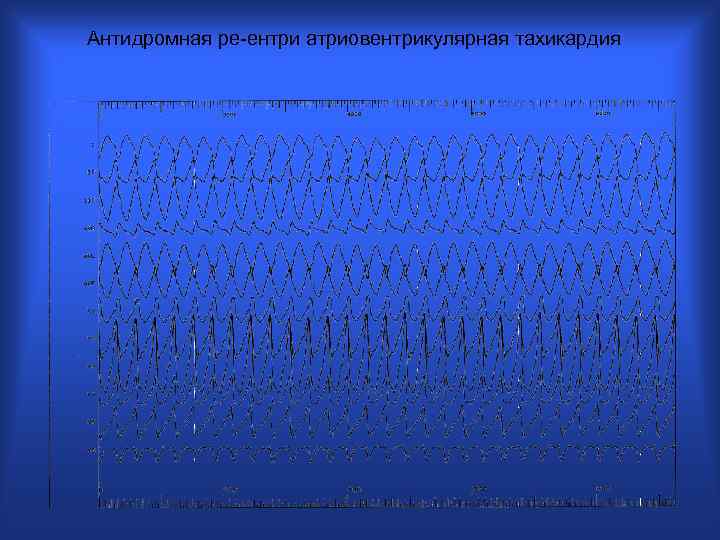
Антидромная ре-ентри атриовентрикулярная тахикардия
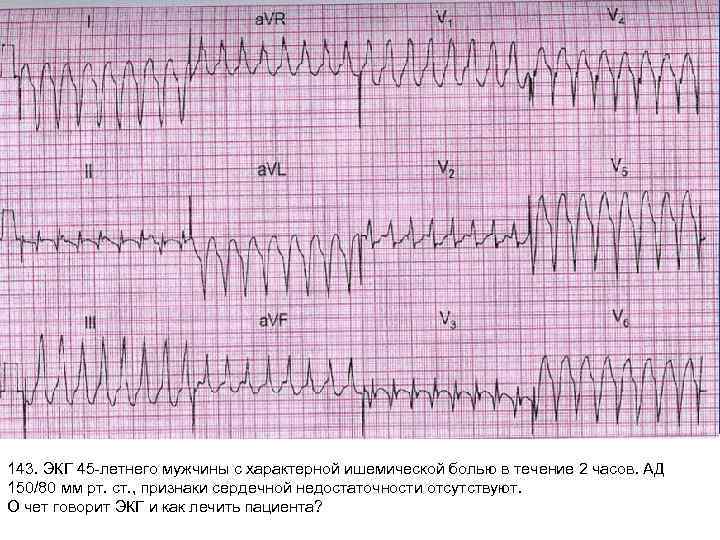
143. ЭКГ 45 -летнего мужчины с характерной ишемической болью в течение 2 часов. АД 150/80 мм рт. ст. , признаки сердечной недостаточности отсутствуют. О чет говорит ЭКГ и как лечить пациента?

Алгоритм обследования Диагностический минимум 1. Расспрос больного: • жалобы • анамнез заболевания • вредные привычки • профессиональный и семейный анамнез 2. Осмотр больного: • выявление патологии сердца и других заболеваний внутренних органов • диагностика аритмий 3. ЭКГ в 12 отведениях и анализ предыдущих ЭКГ 4. Холтер ЭКГ 1

Расспрос больного, ключевые моменты: • Симптомы экстрасистолии достаточно характерны и сразу позволяют заподозрить данную патологию • Жалобы на: перебои в работе сердца, чувство замирания и остановки сердца. При частых экстрасистолах возможно появление болей в сердце и одышки. В период компенсаторной паузы возможно головокружение, слабость, недостаток воздуха, чувство сжатия за грудиной и ноющая боль в области сердца. • При клиническом исследовании экстрасистолия выявляется при аускультации сердца – преждевременное сокращение сердца характеризуется громким I тоном, ослабленным II тоном и компенсаторной паузой после внеочередного экстрасистолического сокращения.

Расспрос больного, ключевые моменты (пароксизмальные тахикардии) • Приступ имеет четкое острое начало и такой же выраженный конец. Продолжительность сильно варьирует от нескольких секунд до нескольких суток. • Симптомы, которые ощущает пациент: начало «знаменуется» толчком в области сердца, далее начинается выраженное сердцебиение, ощутимые больным. частота пульса достигает от 100 до 200 и более в минуту. • Приступ может сопровождаться головокружением, шумом в голове, чувством давления или сжимания сердца, вегетативными проявлениями (потливость, тошнота) • Долгий приступ может привести к резкому снижению артериального давления, слабости и обморочному состоянию. • При выраженных нарушениях гемодинамики (ЖТ, ФЖ, наджелудочковые тахикардии с высокой ЧСС) могут быть синкопальные состояния – оч. опасно для жизни!

Алгоритм обследования Диагностический минимум 1. Расспрос больного: • жалобы • анамнез заболевания • вредные привычки • профессиональный и семейный анамнез 2. Осмотр больного: • выявление патологии сердца и других заболеваний внутренних органов • диагностика аритмий 3. ЭКГ в 12 отведениях и анализ предыдущих ЭКГ 4. Холтер ЭКГ (выявление, верификация аритмии, количественная оценка экстрасистолии) 1

Расспрос больного, ключевые моменты (пароксизмальные тахикардии) • Приступ имеет четкое острое начало и такой же выраженный конец. Продолжительность сильно варьирует от нескольких секунд до нескольких суток. • Симптомы, которые ощущает пациент: начало «знаменуется» толчком в области сердца, далее начинается выраженное сердцебиение, ощутимые больным. частота пульса достигает от 100 до 200 и более в минуту. • Приступ может сопровождаться головокружением, шумом в голове, чувством давления или сжимания сердца, вегетативными проявлениями (потливость, тошнота) • Долгий приступ может привести к резкому снижению артериального давления, слабости и обморочному состоянию. • При выраженных нарушениях гемодинамики (ЖТ, ФЖ, наджелудочковые тахикардии с высокой ЧСС) могут быть синкопальные состояния – оч. опасно для жизни!

Алгоритм обследования Диагностический минимум 1. Расспрос больного: • жалобы • анамнез заболевания • вредные привычки • профессиональный и семейный анамнез 2. Осмотр больного: • выявление патологии сердца и других заболеваний внутренних органов • диагностика аритмий 3. ЭКГ в 12 отведениях и анализ предыдущих ЭКГ 4. Холтер ЭКГ (выявление, верификация аритмии, количественная оценка экстрасистолии) 1

Алгоритм обследования 5. Проба с дозированной физической нагрузкой 6. Чреспищеводная электростимуляция (верификация типа аритмии) 7. ЭХОКГ (выявление основного заболевания) 8. Коронарография (выявление основного заболевания) 7. Внутрисердечное ЭФИ сердца 8. Инструментальная диагностика патологии внутренних органов: • исследование эндокринной системы (щитовидной железы и др. ) • выявление патологии ЦНС и вегетативной нервной системы • выявление патологии легких 3

Алгоритм функциональных исследований для уточнения аритмии ЭКГ покоя ЭКГ во время аритмии Суточное мониторирование ЭКГ ЧП ЭФИ Внутрисердечное ЭФИ

Инновационные методы регистрации преходящих расстройств сердечного ритма § Многосуточное мониторирование ЭКГ. § Запись фрагментарной ЭКГ на универсальный миниатюрный регистратор Cardio. Clip с последующей передачей по оптическому кабелю на персональный компьютер. § Миниатюрный одноканальный регистратор ЭКГ Merlin в виде наручных часов. Пациент имеет возможность в течение нескольких недель активировать регистратор при любых нарушениях

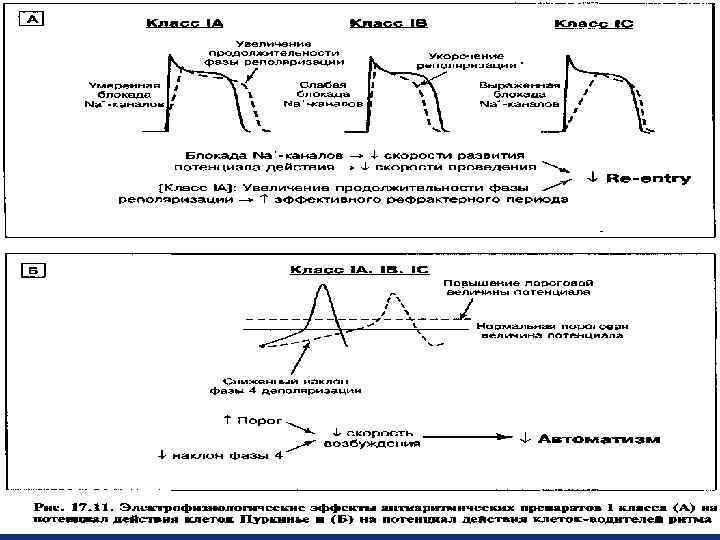
Классификация ААП (Vaughan Williams, 1969) с доп: 1 класс - средства, действующие на натриевые каналы. 1 А - удлиняют реполяризацию (хинидин, прокаинамид, дизопирамид, аймалин) 1 B - укорачивают реполяризацию (лидокаин, тримекаин, мексилетин, токаинид) 1 C - практически не влияют на реполяризацию (пропафенон, флекаинид, энкаинид, этацизин, аллапинин) 2 класс – бета - адреноблокаторы (пропранолол, атенолол, метопролол, эсмолол, надолол) 3 класс - средства, удлиняющие реполяризацию и действующие на калиевые каналы (амиодарон, соталол, ибутилид, дофетилид, бретилий) 4 класс - кальциевые блокаторы (верапамил, дилтиазем)

Врачу необходимо решить, нуждается ли больной в специальной ААТ. Такие нарушения ритма, как синусовая брадикардия, миграция водителя ритма, синусовая аритмия, редкие монотопные поздние экстрасистолы, ускользающие сокращения, медленные эктопические ритмы, нарушение предсердной и желудочковой проводимости, обычно не требуют специальной терапии. Более того, иногда врач, обращая слишком большое внимание на такое безобидное нарушение ритма, способствует страдания. развитию ятрогенного В. Л Дощицин

Препараты, обладающие АА- свойствами Холинолитики (атропин, препараты красавки) - для увеличения ЧСС при брадикардиях, например при вегетативных дисфункциях синусового узла Сердечные гликозиды (дигоксин) - для урежения сердечного ритма Аденозин (АТФ) - препарат для купирования реципрокных тахиаритмии Электролиты (растворы калия, магния, пероральные препараты калия и магния) - способствуют нормализации ритма сердца. АК дигидропиридиновые (нифедипин, нифедипин SR, амлодипин, фелодипин, лацидипин) - для лечения брадизависимых аритмий - приводят к умеренному увеличению ЧСС. Ингибиторы АПФ (каптоприл, эналаприл, рамиприл, трандолаприл, квинаприл, лизиноприл) - положительный эффект при желудочковых нарушениях ритма

Классификация Сицилианского гамбита (1994): Подбор конкретному больному препарата с учетом всех особенностей того или иного лекарства. Рациональное ее применение – компьютерное. По первой таблице определяется механизм развития А. , находятся уязвимые параметры и группы препаратов, которые могут на них повлиять. По второй таблице, выбирают препарат с учетом его клинических эффектов и действия на каналы, рецепторы, транспортные ферменты Кардиология № 6, 1996 стр. 19 - 27.


Лечение Чаще всего аритмия - следствие основного заболевания Лечение основного заболевания может способствовать лечению нарушений ритма. Например: ФП при тиреотоксикозе ЭКС при ишемической болезни сердца …

Лечение аритмий. • Тактика купирования тахикардии зависит от наличия гемодинамических нарушений и прогноза. В случае тяжелых осложнений тахикардии (шок, острая сердечная недостаточность, острые нарушения мозгового кровообращения, ишемия миокарда) показана ЭИТ, поскольку антиаритмические препараты менее эффективны, не всегда действуют быстро и могут даже ухудшить ситуацию, например, снижая АД.

Купирование наджелудочковой тахикардии 1. Физические методы (стимуляция n. Vagus) 2. Стратегия «таблетка в кармане» : пропанорм 150 -300 мг разово, при неэффективности через 1 час еще 150 -300 мг 3. Срочная помощь: • АТФ 10 -20 мг в/в болюсно с 5, 0 физ. p-pа • Веpапамил до 10 мг в 5, 0 физ. p-pа • Амиодарон 300 -450 мг в 200, 0 мл 5% глюкозы • β-блокаторы: Обзидан в/в, Эсмолол (бревиблок) в/в, в дозе 500 мкг/кг в течение 1 мин (нагрузочная доза), затем 50 мкг/кг/мин в течение последующих 4 мин; поддерживающая доза — 25 мкг/кг/мин (или менее); возможен перерыв между повторными введениями — 5– 10 мин. Hовокаинамид 5, 0 -10, 0 мл в/в медленно • Электрическая дефибрилляция 149

2. ЛЕЧЕНИЕ ЖЕЛУДОЧКОВОЙ ТХ Пароксизм ЖТ - неотложная ситуация. Основной метод лечения электроимпульсная терапия ЛТ – при невозможности применения электроимпульсной терапии, наличии пульса (АД не снижено до критических величин) • Амиодарон в дозе 300 мг в/в в течение 10 мин (в критической ситуации можно быстрее), затем в дозе 600 мг в/в капельно в течение следующих 6 ч • Магния сульфат 2 -2, 5 г в/в медленно - показан при двунаправленной желудочковой тахикардии, возникшей на фоне удлинения интервала Q-T (например, при лечении хинидином). Затем - лечение лидокаином При нестабильной гемодинамике - ЭИТ 150

ЛЕЧЕНИЕ ЖЕЛУДОЧКОВОЙ ТХ Пароксизм ЖТ - неотложная ситуация. • Лидокаин в/в болюсно 80 -120 мг (1, 5 мг/кг) в течение 3 -5 мин. Затем без промедления начинают его постоянное капельное введение 2 -4 мг/мин. Через 10 -15 мин на этом фоне повторяют в/в болюс в половинной дозе (40 -80 мг). Всего в течение 1 ч вводят не более 300 мг. В последующие часы (иногда до 1 -2 сут) продолжают поддерживающее вливание лидокаина со скоростью 1 мг/мин. • При отсутствии системы для капельного введения можно после внутривенного введения первого болюса (в среднем 80 мг) или внутримышечной инъекции 400 мг лидокаина продолжить внутримышечные инъекции по 400 -600 мг каждые 3 ч на весь необходимый период лечения 151

Лечение аритмий • Устранение причины аритмии: реваскуляризация миокарда, коррекция порока клапанов, лечение гипертиреоза • Медикаментозное антиаритмическое лечение. • Немедикаментозные методы лечение (катетерная радиочастотная аблация, оперативное лечение, ИКД, противотахикардитический ЭКС). • Устранение провоцирующих факторов. • Психотерапия.

Провоцирующие факторы тахиаритмий • Физическая нагрузка. • Психические факторы: стресс, тревога, депрессия. Дисфункция ВНС. • Алкоголь, курение, кофе. • Рефлекторные влияния: желчно-каменная болезнь, грыжа пищеводного отверстия диафрагмы и др. • Изменение АД. • Изменение ЧСС. • Электролитные нарушения: гипокалиемия, гипомагниемия. • Лекарственные препараты: теофиллин, диуретики, гормоны щитовидной железы и др.
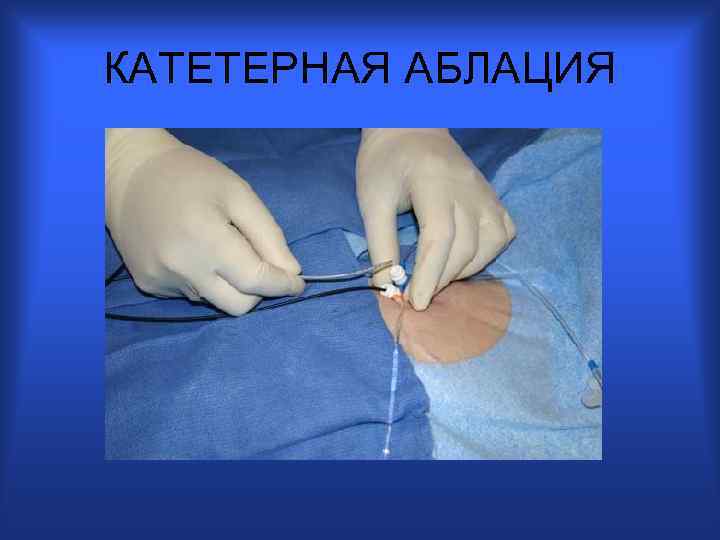
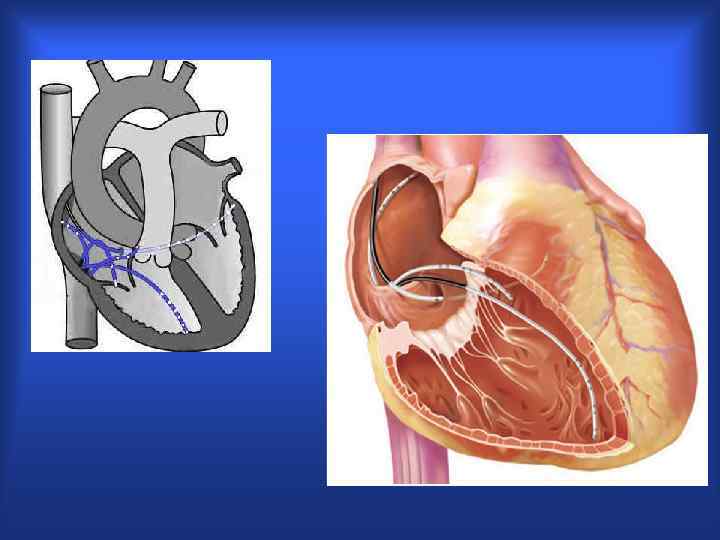
КАТЕТЕРНАЯ АБЛАЦИЯ

КАТЕТЕРНАЯ АБЛАЦИЯ

ДОМОЙ……
ЭКГ при тахиаритмиях.ppt