ishemicheskii_insult_s_pozicii_reanimatologa.pptx
- Количество слайдов: 29
 Тверская Государственная Медицинская Академия Кафедра Сердечно-сосудистой хирургии с курсом Анестезиологии и Реаниматологии Ишемический инсульт с позиции реаниматолога современные подходы к интенсивной терапии Научный руководитель: Авторы: к. м. н. Федерякин Д. В. Гончарук А. В. , Петрушин М. А.
Тверская Государственная Медицинская Академия Кафедра Сердечно-сосудистой хирургии с курсом Анестезиологии и Реаниматологии Ишемический инсульт с позиции реаниматолога современные подходы к интенсивной терапии Научный руководитель: Авторы: к. м. н. Федерякин Д. В. Гончарук А. В. , Петрушин М. А.
 Определение Инсульт – острое нарушение мозгового кровообращения, характеризующееся внезапным появлением очаговой неврологической симптоматики иногда общемозговых нарушений подтвержденных или нет данными компьютерной томографии которые сохраняются более 24 ч либо приводят к гибели больного в более короткий промежуток времени вследствие причин цереброваскулярного происхождения
Определение Инсульт – острое нарушение мозгового кровообращения, характеризующееся внезапным появлением очаговой неврологической симптоматики иногда общемозговых нарушений подтвержденных или нет данными компьютерной томографии которые сохраняются более 24 ч либо приводят к гибели больного в более короткий промежуток времени вследствие причин цереброваскулярного происхождения
 Мозговой кровоток 60 Мозговой кровоток для серого и белого вещества у здорового человека равен 50 – 55 мл/100 г/мин-1 50 40 30 20 10 0 При снижении мозгового кровотока до 50 мл/ 100 г/мин-1 и ниже возникают первичные биохимические процессы в нейронах, которые проявляются торможением синтеза белков, но функция нейронов ещё сохраняется
Мозговой кровоток 60 Мозговой кровоток для серого и белого вещества у здорового человека равен 50 – 55 мл/100 г/мин-1 50 40 30 20 10 0 При снижении мозгового кровотока до 50 мл/ 100 г/мин-1 и ниже возникают первичные биохимические процессы в нейронах, которые проявляются торможением синтеза белков, но функция нейронов ещё сохраняется
 Мозговой кровоток 60 Мозговой кровоток для серого и белого вещества у здорового человека равен 50 – 55 мл/100 г/мин-1 50 40 30 20 10 0 Уровень мозгового кровотока ниже 35 мл/100 г/мин-1 стимулирует переключение метаболизма глюкозы с аэробного пути на путь анаэробного гликолиза, при этом возникают кратковременные нарушения функции нейронов
Мозговой кровоток 60 Мозговой кровоток для серого и белого вещества у здорового человека равен 50 – 55 мл/100 г/мин-1 50 40 30 20 10 0 Уровень мозгового кровотока ниже 35 мл/100 г/мин-1 стимулирует переключение метаболизма глюкозы с аэробного пути на путь анаэробного гликолиза, при этом возникают кратковременные нарушения функции нейронов
 Мозговой кровоток 60 Мозговой кровоток для серого и белого вещества у здорового человека равен 50 – 55 мл/100 г/мин-1 50 40 30 20 10 0 Мозговой кровоток ниже 20 мл/100 г/мин-1 – верхний ишемический порог (порог утраты электрической функции нейронов с сохранением мембранного потенциала).
Мозговой кровоток 60 Мозговой кровоток для серого и белого вещества у здорового человека равен 50 – 55 мл/100 г/мин-1 50 40 30 20 10 0 Мозговой кровоток ниже 20 мл/100 г/мин-1 – верхний ишемический порог (порог утраты электрической функции нейронов с сохранением мембранного потенциала).
 Мозговой кровоток 60 Мозговой кровоток для серого и белого вещества у здорового человека равен 50 – 55 мл/100 г/мин-1 50 40 30 20 10 0 При мозговом кровотоке ниже 15 мл/100 г/мин-1 исчезают электроэнцефалографические (ЭЭГ) и вызванные потенциалы, но структурная организация нейронов сохраняется.
Мозговой кровоток 60 Мозговой кровоток для серого и белого вещества у здорового человека равен 50 – 55 мл/100 г/мин-1 50 40 30 20 10 0 При мозговом кровотоке ниже 15 мл/100 г/мин-1 исчезают электроэнцефалографические (ЭЭГ) и вызванные потенциалы, но структурная организация нейронов сохраняется.
 Мозговой кровоток 60 Мозговой кровоток для серого и белого вещества у здорового человека равен 50 – 55 мл/100 г/мин-1 50 40 30 20 10 0 Уровень мозгового кровотока 10 мл/100 г/мин-1 – нижний ишемический порог, считается критическим для необратимого повреждения клеток (порог утраты клеточного ионного гомеостаза) При мозговом кровотоке ниже 10 мл/100 г/мин-1 наступает абсолютная (полная) ишемизация и в течении 6– 8 мин возникают необратимые повреждения нейронов и клеток нейроглии
Мозговой кровоток 60 Мозговой кровоток для серого и белого вещества у здорового человека равен 50 – 55 мл/100 г/мин-1 50 40 30 20 10 0 Уровень мозгового кровотока 10 мл/100 г/мин-1 – нижний ишемический порог, считается критическим для необратимого повреждения клеток (порог утраты клеточного ионного гомеостаза) При мозговом кровотоке ниже 10 мл/100 г/мин-1 наступает абсолютная (полная) ишемизация и в течении 6– 8 мин возникают необратимые повреждения нейронов и клеток нейроглии
 Мозговой кровоток 60 50 40 30 20 10 0 Ишемическая полутень – это область ишемизированной, но жизнеспособной ткани мозга, которая окружает зону инфарктного ядра, основная точка приложения интенсивной терапии у пациентов с ишемическим инсультом Структурная организация нейронов этой области сохранена, но имеет место дефект её функциональной активности – утрата электрической функции нейронов. Нарушение функции нейронов в течение 1– 6 ч имеет обратимый характер
Мозговой кровоток 60 50 40 30 20 10 0 Ишемическая полутень – это область ишемизированной, но жизнеспособной ткани мозга, которая окружает зону инфарктного ядра, основная точка приложения интенсивной терапии у пациентов с ишемическим инсультом Структурная организация нейронов этой области сохранена, но имеет место дефект её функциональной активности – утрата электрической функции нейронов. Нарушение функции нейронов в течение 1– 6 ч имеет обратимый характер
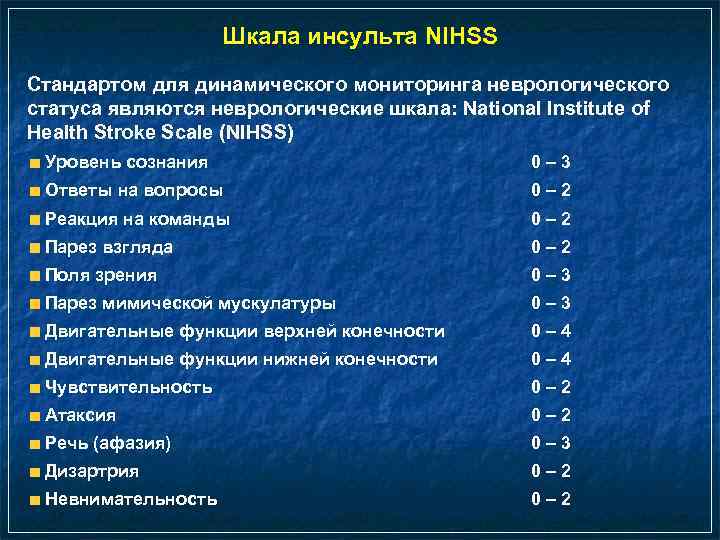 Шкала инсульта NIHSS Стандартом для динамического мониторинга неврологического статуса являются неврологические шкала: National Institute of Health Stroke Scale (NIHSS) Уровень сознания 0– 3 Ответы на вопросы 0– 2 Реакция на команды 0– 2 Парез взгляда 0– 2 Поля зрения 0– 3 Парез мимической мускулатуры 0– 3 Двигательные функции верхней конечности 0– 4 Двигательные функции нижней конечности 0– 4 Чувствительность 0– 2 Атаксия 0– 2 Речь (афазия) 0– 3 Дизартрия 0– 2 Невнимательность 0– 2
Шкала инсульта NIHSS Стандартом для динамического мониторинга неврологического статуса являются неврологические шкала: National Institute of Health Stroke Scale (NIHSS) Уровень сознания 0– 3 Ответы на вопросы 0– 2 Реакция на команды 0– 2 Парез взгляда 0– 2 Поля зрения 0– 3 Парез мимической мускулатуры 0– 3 Двигательные функции верхней конечности 0– 4 Двигательные функции нижней конечности 0– 4 Чувствительность 0– 2 Атаксия 0– 2 Речь (афазия) 0– 3 Дизартрия 0– 2 Невнимательность 0– 2
 Шкала инсульта NIHSS Оценка по шкале NIHSS (сумма баллов): 0 – состояние удовлетворительное 3– 8 – неврологические нарушения легкой степени 9 – 12 – неврологические нарушения средней степени 13 – 15 – тяжелые неврологические нарушения 16 – 34 – неврологические нарушения крайней степени тяжести 34 – кома. Сумма баллов 10 и менее указывает на благоприятный исход, а более 20 – на неблагоприятный
Шкала инсульта NIHSS Оценка по шкале NIHSS (сумма баллов): 0 – состояние удовлетворительное 3– 8 – неврологические нарушения легкой степени 9 – 12 – неврологические нарушения средней степени 13 – 15 – тяжелые неврологические нарушения 16 – 34 – неврологические нарушения крайней степени тяжести 34 – кома. Сумма баллов 10 и менее указывает на благоприятный исход, а более 20 – на неблагоприятный
 «Цепочка выживания» после инсульта 1. быстрое распознавание и реакция на клинические признаки, свидетельствующие о развитии инсульта. 2. максимально быстрая активизация службы скорой медицинской помощи. 3. приоритетная транспортировка с уведомлением принимающей больницы. 4. быстрая и точная диагностика и лечение в больнице. Начало лечения ишемического инсульта в пределах «терапевтического окна» является главным условием эффективности проводимой интенсивной терапии
«Цепочка выживания» после инсульта 1. быстрое распознавание и реакция на клинические признаки, свидетельствующие о развитии инсульта. 2. максимально быстрая активизация службы скорой медицинской помощи. 3. приоритетная транспортировка с уведомлением принимающей больницы. 4. быстрая и точная диагностика и лечение в больнице. Начало лечения ишемического инсульта в пределах «терапевтического окна» является главным условием эффективности проводимой интенсивной терапии
 Интенсивная терапия ишемического инсульта 1. Поддержание экстрацеребрального гомеостаза Цели: 1. Стабилизация витальных функций пациента в критическом состоянии 2. Обеспечение оптимальной физиологической базы для проведения специфической терапевтической стратегии Этапы: 1. 1. Респираторная терапия 1. 2. Коррекция циркуляторных нарушений 1. 3. Коррекция уровня гликемии 1. 4. Коррекция температуры тела
Интенсивная терапия ишемического инсульта 1. Поддержание экстрацеребрального гомеостаза Цели: 1. Стабилизация витальных функций пациента в критическом состоянии 2. Обеспечение оптимальной физиологической базы для проведения специфической терапевтической стратегии Этапы: 1. 1. Респираторная терапия 1. 2. Коррекция циркуляторных нарушений 1. 3. Коррекция уровня гликемии 1. 4. Коррекция температуры тела
 1. 1. Респираторная терапия 1. Пациентам без признаков гипоксии проведение оксигенотерапии не рекомендуется 2. При Sa. O 2 менее 94% – проведение оксигенотерапии через лицевую маску или назальные катетеры со скоростью 2 – 4 л/мин 3. При Sa. O 2 менее 90% – необходима ранняя интубация трахеи и проведение искусственной вентиляции легких (ИВЛ) Параметры и режимы ИВЛ: 1. Использование низких величин дыхательного объема при достаточной минутной вентиляции 2. Положительное давление в конце выдоха (ПДКВ) по самым строгим показаниям 3. «Борьба» пациента с респиратором недопустима
1. 1. Респираторная терапия 1. Пациентам без признаков гипоксии проведение оксигенотерапии не рекомендуется 2. При Sa. O 2 менее 94% – проведение оксигенотерапии через лицевую маску или назальные катетеры со скоростью 2 – 4 л/мин 3. При Sa. O 2 менее 90% – необходима ранняя интубация трахеи и проведение искусственной вентиляции легких (ИВЛ) Параметры и режимы ИВЛ: 1. Использование низких величин дыхательного объема при достаточной минутной вентиляции 2. Положительное давление в конце выдоха (ПДКВ) по самым строгим показаниям 3. «Борьба» пациента с респиратором недопустима
 1. 2 Коррекция циркуляторных нарушений Лечение артериальной гипертонии не проводят до тех пор, пока САД превысит 220 мм рт. ст. , а ДАД – 120 мм рт. ст. Показатели должны быть подтверждены повторными измерениями. Уровни САД 180 мм рт. ст. и ДАД 100 -105 мм рт. ст. рекомендуется поддерживать у пациентов с гипертонией в анамнезе, в других случаях желательны более низкие значения АД (160 -180/ 90 -100 мм рт. ст. ). Препарат выбора – лабеталол 1. 10– 20 мг в/в струйно в течение 1 – 2 мин; при необходимости повторяют инъекции с промежутками 10 мин (суточная доза 200 мг); 2. 50 – 200 мг/сут в/в капельно в 200 мл 0, 9 % раствора Na. Cl
1. 2 Коррекция циркуляторных нарушений Лечение артериальной гипертонии не проводят до тех пор, пока САД превысит 220 мм рт. ст. , а ДАД – 120 мм рт. ст. Показатели должны быть подтверждены повторными измерениями. Уровни САД 180 мм рт. ст. и ДАД 100 -105 мм рт. ст. рекомендуется поддерживать у пациентов с гипертонией в анамнезе, в других случаях желательны более низкие значения АД (160 -180/ 90 -100 мм рт. ст. ). Препарат выбора – лабеталол 1. 10– 20 мг в/в струйно в течение 1 – 2 мин; при необходимости повторяют инъекции с промежутками 10 мин (суточная доза 200 мг); 2. 50 – 200 мг/сут в/в капельно в 200 мл 0, 9 % раствора Na. Cl
 1. 3 Коррекция уровня гликемии 1. Гипергликемия При инсульте усугубляет метаболические расстройства у пациентов Ухудшает неврологический исход ишемического инсульта Коррекция: Контроль уровня глюкозы в крови каждые 2 часа Уровень глюкозы в крови 10 ммоль/л и более требует немедленного применения инсулина 2. Гипогликемия В ряде случаев может имитировать клинику острого ишемического инсульта Коррекция: 40% раствора глюкозы в/в болюсно или 10– 20% раствор глюкозы в/в капельно (центральная вена)
1. 3 Коррекция уровня гликемии 1. Гипергликемия При инсульте усугубляет метаболические расстройства у пациентов Ухудшает неврологический исход ишемического инсульта Коррекция: Контроль уровня глюкозы в крови каждые 2 часа Уровень глюкозы в крови 10 ммоль/л и более требует немедленного применения инсулина 2. Гипогликемия В ряде случаев может имитировать клинику острого ишемического инсульта Коррекция: 40% раствора глюкозы в/в болюсно или 10– 20% раствор глюкозы в/в капельно (центральная вена)
 1. 4 Коррекция температуры тела Лихорадка является маркером: плохого неврологического исхода тяжести состояния высокого риска летальности Коррекция: 1. При температуре тела 37, 5 °С и более 2. Применение антипиретиков и охлаждение тела
1. 4 Коррекция температуры тела Лихорадка является маркером: плохого неврологического исхода тяжести состояния высокого риска летальности Коррекция: 1. При температуре тела 37, 5 °С и более 2. Применение антипиретиков и охлаждение тела
 Интенсивная терапия ишемического инсульта 2. Поддержание интрацеребрального гомеостаза Этапы: 2. 1. Тромболитическая терапия 2. 2. Антиагрегантная терапия 2. 3. Антикоагулянтиая терапия 2. 4. Профилактика и терапия отека и набухания головного мозга 2. 5. Нейропротекторная терапия 2. 6. Гемодилюция 2. 7. Гипотермия 2. 8. Использование перфторуглеродов
Интенсивная терапия ишемического инсульта 2. Поддержание интрацеребрального гомеостаза Этапы: 2. 1. Тромболитическая терапия 2. 2. Антиагрегантная терапия 2. 3. Антикоагулянтиая терапия 2. 4. Профилактика и терапия отека и набухания головного мозга 2. 5. Нейропротекторная терапия 2. 6. Гемодилюция 2. 7. Гипотермия 2. 8. Использование перфторуглеродов
 2. 1 Тромболитическая терапия рассматривается как наиболее эффективное направление в лечении ишемического инсульта, если она осуществляется в первые 3 ч и геморрагический компонент поражения исключен Препарат выбора – актилазе (рекомбинантный тканевой активатор плазминогена (rt-PA)) 1. 0, 9 мг/кг (максимальная доза 90 мг) в/в в первые 3 – 4, 5 ч. после инсульта. Вначале 10% рассчитанной дозы – болюсно в течение 1 мин, затем инфузия оставшейся дозы в течение 60 мин Применение стрептокиназы при ишемическом инсульте недопустимо, поскольку ассоциировано с плохими неврологическими исходами и возрастанием летальности
2. 1 Тромболитическая терапия рассматривается как наиболее эффективное направление в лечении ишемического инсульта, если она осуществляется в первые 3 ч и геморрагический компонент поражения исключен Препарат выбора – актилазе (рекомбинантный тканевой активатор плазминогена (rt-PA)) 1. 0, 9 мг/кг (максимальная доза 90 мг) в/в в первые 3 – 4, 5 ч. после инсульта. Вначале 10% рассчитанной дозы – болюсно в течение 1 мин, затем инфузия оставшейся дозы в течение 60 мин Применение стрептокиназы при ишемическом инсульте недопустимо, поскольку ассоциировано с плохими неврологическими исходами и возрастанием летальности
 2. 2 Антиагрегантная терапия Аспирин 100 – 300 мг per os в первые 24 – 48 ч с момента развития инсульта оказывает антиагрегационное действие ингибирует спонтанную и индуцированную агрегацию тромбоцитов Трентал 2 – 3 мг/кг/сут. в/в капельно угнетает агрегацию тромбоцитов улучшает деформируемость эритроцитов отсутствие вазодилатирующего эффекта отсутствие активации метаболических процессов в нейронах
2. 2 Антиагрегантная терапия Аспирин 100 – 300 мг per os в первые 24 – 48 ч с момента развития инсульта оказывает антиагрегационное действие ингибирует спонтанную и индуцированную агрегацию тромбоцитов Трентал 2 – 3 мг/кг/сут. в/в капельно угнетает агрегацию тромбоцитов улучшает деформируемость эритроцитов отсутствие вазодилатирующего эффекта отсутствие активации метаболических процессов в нейронах
 2. 3 Антикоагулянтная терапия Применение НФГ или НМГ несколько улучшало исход, а также снижало частоту повторных инсультов и риск развития венозной тромбоэмболии, однако необходимо учитывать увеличение числа геморрагических осложнений. Гепарин не должен рутинно использоваться у пациентов с острым ишемическим инсультом Фраксипарин 0, 3 мл подкожно 2 раза в сутки кардиогенная эмболия с высоким риском развития повторной эмболии тромбоз венозных синусов
2. 3 Антикоагулянтная терапия Применение НФГ или НМГ несколько улучшало исход, а также снижало частоту повторных инсультов и риск развития венозной тромбоэмболии, однако необходимо учитывать увеличение числа геморрагических осложнений. Гепарин не должен рутинно использоваться у пациентов с острым ишемическим инсультом Фраксипарин 0, 3 мл подкожно 2 раза в сутки кардиогенная эмболия с высоким риском развития повторной эмболии тромбоз венозных синусов
 2. 4 Профилактика и терапия отека и набухания головного мозга Ишемический отек головного мозга развивается в течении 24– 48 ч после начала инсульта и достигает пика на 3– 5 -е сутки. Цель противоотечной терапии снижение ВЧД поддержание адекватного ЦПД предотвращение вторичного повреждения мозга вследствие набухания Методы противоотечной терапии: ограничение объема вводимых инфузионных сред (недопустимо введение 5% раствора глюкозы); исключение факторов, повышающих ВЧД (гипоксия, гиперкапния, гипертермия); придание возвышенного положения (20 – 30°) головному концу кровати проведение мониторинга ВЧД, поддержание ЦПД на уровне более 70 мм рт. ст.
2. 4 Профилактика и терапия отека и набухания головного мозга Ишемический отек головного мозга развивается в течении 24– 48 ч после начала инсульта и достигает пика на 3– 5 -е сутки. Цель противоотечной терапии снижение ВЧД поддержание адекватного ЦПД предотвращение вторичного повреждения мозга вследствие набухания Методы противоотечной терапии: ограничение объема вводимых инфузионных сред (недопустимо введение 5% раствора глюкозы); исключение факторов, повышающих ВЧД (гипоксия, гиперкапния, гипертермия); придание возвышенного положения (20 – 30°) головному концу кровати проведение мониторинга ВЧД, поддержание ЦПД на уровне более 70 мм рт. ст.
 2. 4 Профилактика и терапия отека и набухания головного мозга Лечение: Гипервентиляция – Ра. СO 2 в пределах 30– 35 мм рт. ст. L-лизина эсцинат – 10 мл (8, 8 мг эсцина) 2 раза в сутки строго внутривенно. Максимальная суточная доза препарата не должна превышать 25 мл – 22 мг эсцина. Курс лечения - до получения стойкого клинического эффекта, как правило, 6– 10 сут Маннитол - 25– 50 г (0, 25– 0, 5 г/кг; 1370 мосмоль/л) каждые 3– 6 ч (осмотерапия эффективна в течение 48– 72 ч), под контролем осмолярности плазмы (не должна превышать 320 мосм/л) Фуросемид – болюсно 40 мг в/в; Барбитураты короткого действия
2. 4 Профилактика и терапия отека и набухания головного мозга Лечение: Гипервентиляция – Ра. СO 2 в пределах 30– 35 мм рт. ст. L-лизина эсцинат – 10 мл (8, 8 мг эсцина) 2 раза в сутки строго внутривенно. Максимальная суточная доза препарата не должна превышать 25 мл – 22 мг эсцина. Курс лечения - до получения стойкого клинического эффекта, как правило, 6– 10 сут Маннитол - 25– 50 г (0, 25– 0, 5 г/кг; 1370 мосмоль/л) каждые 3– 6 ч (осмотерапия эффективна в течение 48– 72 ч), под контролем осмолярности плазмы (не должна превышать 320 мосм/л) Фуросемид – болюсно 40 мг в/в; Барбитураты короткого действия
 2. 5 Нейропротекторная терапия Цель: Удлинение периода «терапевтического окна» Расширение возможности для тромболитической терапии Уменьшение размеров инфаркта мозга Защита от реперфузионного повреждения Виды: Первичная – с первых минут ишемии и продолжаться в течение первых 3 дней инсульта, особенно активно в первые 12 ч Вторичная – спустя 3– 6 ч после развития инсульта и должна продолжаться по меньшей мере 7 дней
2. 5 Нейропротекторная терапия Цель: Удлинение периода «терапевтического окна» Расширение возможности для тромболитической терапии Уменьшение размеров инфаркта мозга Защита от реперфузионного повреждения Виды: Первичная – с первых минут ишемии и продолжаться в течение первых 3 дней инсульта, особенно активно в первые 12 ч Вторичная – спустя 3– 6 ч после развития инсульта и должна продолжаться по меньшей мере 7 дней
 Препараты для первичной нейропротекции Сульфат магния – суточная доза для взрослых составляет 20 мл 25% раствора, медленно капельно в режиме равномерной инфузии угнетение высвобождения медиатора – глутамата из пресинаптических везикул блокада потенциалзависимого ионного канала NMDA-рецепторов и в больших концентрациях действует как их неконкурентный антагонист Глицин (аминоуксусная кислота) – в первые 6 ч от момента инсульта сублингвально в дозе 1– 2 г/сут в течение 5 дней облегчает функцию глутаматергических синапсов вызывает все присущие ноотропам эффекты
Препараты для первичной нейропротекции Сульфат магния – суточная доза для взрослых составляет 20 мл 25% раствора, медленно капельно в режиме равномерной инфузии угнетение высвобождения медиатора – глутамата из пресинаптических везикул блокада потенциалзависимого ионного канала NMDA-рецепторов и в больших концентрациях действует как их неконкурентный антагонист Глицин (аминоуксусная кислота) – в первые 6 ч от момента инсульта сублингвально в дозе 1– 2 г/сут в течение 5 дней облегчает функцию глутаматергических синапсов вызывает все присущие ноотропам эффекты
 Препараты для вторичной нейропротекции Глиатилин – 1 г 3– 4 раза в сутки в течение 5 дней. Пирацетам (ноотропил) - до 12 г/сут в 2 приема вводят болюсом, в/м или инфузионно в течение 7– 10 дней, затем можно назначать per os из расчета 130– 150 мг/кг/сут в 3– 4 приема. Семакс – 6 мг 2 раза в сутки при состоянии средней тяжести и 9 мг 2 раза в сутки интраназально при тяжелом состоянии в течение 5 дней в первые 6 ч развития инсульта Цито-Мак (цитохром С) - 0, 25– 0, 5 мг/кг в сутки Токоферола ацетат – 2 мл 5% раствора 1– 2 раза в сутки в/в или 2 капсулы 3 раза в сутки. Реамберин – только в/в капельно со скоростью не более 90 капель в минуту (4– 4, 5 мл/мин) до 800 мл/сут. Курс 3– 5 дней. Цитофлавин –по 10 мл 2 раза в сутки в/в капельно, курс 10 сут. Длительность инфузии – 60 мин. Эмоксипин – 1% раствор назначают в дозе 15 мл в/в капельно 10 дней, затем 5 мл внутримышечно 14 дней. Мексидол –по 100 – 1000 мг в сутки в/в капельно
Препараты для вторичной нейропротекции Глиатилин – 1 г 3– 4 раза в сутки в течение 5 дней. Пирацетам (ноотропил) - до 12 г/сут в 2 приема вводят болюсом, в/м или инфузионно в течение 7– 10 дней, затем можно назначать per os из расчета 130– 150 мг/кг/сут в 3– 4 приема. Семакс – 6 мг 2 раза в сутки при состоянии средней тяжести и 9 мг 2 раза в сутки интраназально при тяжелом состоянии в течение 5 дней в первые 6 ч развития инсульта Цито-Мак (цитохром С) - 0, 25– 0, 5 мг/кг в сутки Токоферола ацетат – 2 мл 5% раствора 1– 2 раза в сутки в/в или 2 капсулы 3 раза в сутки. Реамберин – только в/в капельно со скоростью не более 90 капель в минуту (4– 4, 5 мл/мин) до 800 мл/сут. Курс 3– 5 дней. Цитофлавин –по 10 мл 2 раза в сутки в/в капельно, курс 10 сут. Длительность инфузии – 60 мин. Эмоксипин – 1% раствор назначают в дозе 15 мл в/в капельно 10 дней, затем 5 мл внутримышечно 14 дней. Мексидол –по 100 – 1000 мг в сутки в/в капельно
 2. 6 Гемодилюция Изоволемическая гемодилюция не привела к снижению смертности или инвалидизации при лечении ишемического инсульта. Гиперволемическая гемодилюция дала противоречивые результаты 2. 7 Гипотермия наиболее многообещающий физический метод нейропротекторной защиты мозга безопасная методика способность предотвращать расширение зоны инфарктного ядра улучшение неврологическое течение ишемического инсульта 2. 8 Перфторуглероды Использование данного препарата может быть перспективным, учитывая его газотранспортные, гемореологаческие, противоотечные и мембраностабилизирующие свойства. Необходимо проведение серьезных клинических исследований его эффективности
2. 6 Гемодилюция Изоволемическая гемодилюция не привела к снижению смертности или инвалидизации при лечении ишемического инсульта. Гиперволемическая гемодилюция дала противоречивые результаты 2. 7 Гипотермия наиболее многообещающий физический метод нейропротекторной защиты мозга безопасная методика способность предотвращать расширение зоны инфарктного ядра улучшение неврологическое течение ишемического инсульта 2. 8 Перфторуглероды Использование данного препарата может быть перспективным, учитывая его газотранспортные, гемореологаческие, противоотечные и мембраностабилизирующие свойства. Необходимо проведение серьезных клинических исследований его эффективности
 Препараты, неэффективные при терапии ишемического инсульта Глюкокортикостероиды неэффективны для снижения ВЧД развитие иммуносупрессии, инфекционных осложнений, гипергликемии и кровотечений Актовегин, Солкосерил (препараты на основе гемодиализатов) отсутствие результатов клинических испытаний эффективности высокая стоимость реальная опасностью переноса прионных инфекций
Препараты, неэффективные при терапии ишемического инсульта Глюкокортикостероиды неэффективны для снижения ВЧД развитие иммуносупрессии, инфекционных осложнений, гипергликемии и кровотечений Актовегин, Солкосерил (препараты на основе гемодиализатов) отсутствие результатов клинических испытаний эффективности высокая стоимость реальная опасностью переноса прионных инфекций
 Препараты, противопоказанные в остром периоде ишемического инсульта 1. Вазоактивные препараты: дибазол, эуфиллин, папаверин, ношпа, кавинтон (винпоцетин), ницерголин (сермион) развитие синдрома «обкрадывания» снижение перфузии, пасширение зона инфаркта 2. Блокаторы Са 2+-каналов: нифедипин, нимодипин (нимотоп) развитие резкой гипотензии, развития ишемического синдрома «обкрадывания
Препараты, противопоказанные в остром периоде ишемического инсульта 1. Вазоактивные препараты: дибазол, эуфиллин, папаверин, ношпа, кавинтон (винпоцетин), ницерголин (сермион) развитие синдрома «обкрадывания» снижение перфузии, пасширение зона инфаркта 2. Блокаторы Са 2+-каналов: нифедипин, нимодипин (нимотоп) развитие резкой гипотензии, развития ишемического синдрома «обкрадывания
 Спасибо за внимание!
Спасибо за внимание!


