Болезни почек лекция 2.ppt
- Количество слайдов: 37
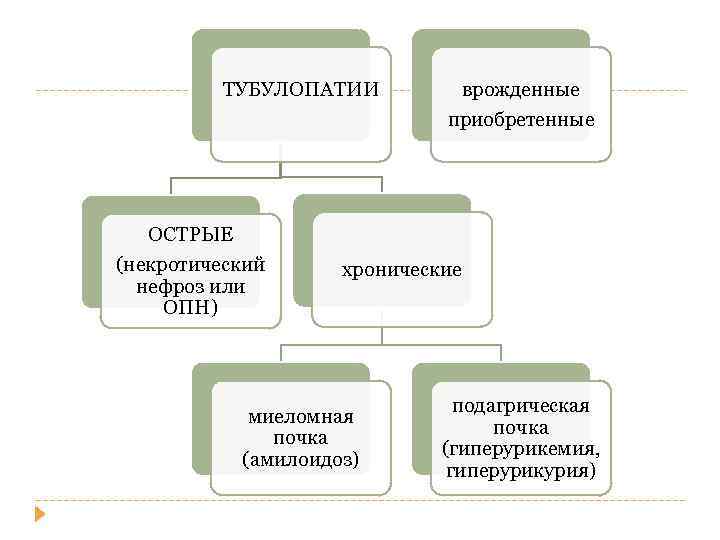
ТУБУЛОПАТИИ врожденные приобретенные ОСТРЫЕ (некротический нефроз или ОПН) хронические миеломная почка (амилоидоз) подагрическая почка (гиперурикемия, гиперурикурия)

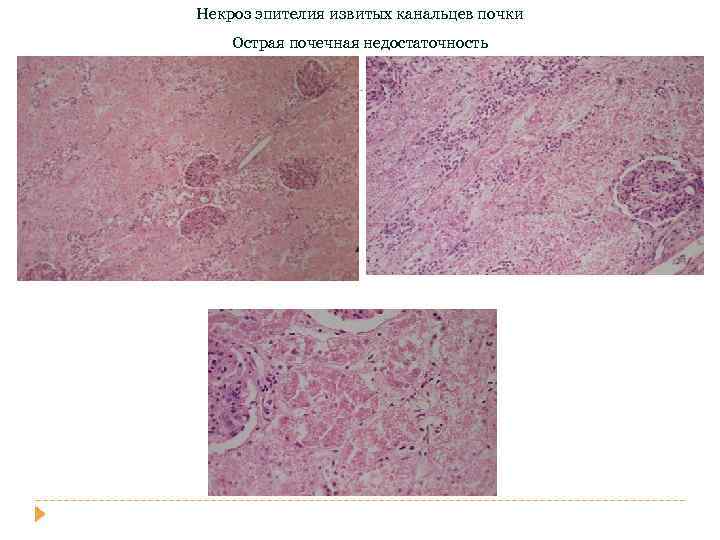
Острая почечная недостаточность (некротический нефроз) – потенциально обратимое, развивающееся в течении нескольких часов или дней нарушение гомеостатической функции почек, чаще всего ишемического или токсического генеза. Происходит функциональная недостаточность всех или большинства нефронов. Наступают водно-электролитные нарушения и кислотно-щелочной дисбаланс. Развиваются: • гидремия и гипергидротация • гиперосмолярность, гиперкалиемия, гипокальциемия, гипонатриемия • повышается креатинин, мочевина • развивается недыхательный почечный ацидоз вследствии накопления сульфатов и фосфатов. У 50 % возникает олигоурия (суточный диурез менее 400 мл в сутки)

Почему при остром некрозе канальцевого эпителия развивается олигурия или анурия? 1. Ишемия и токсины вызывают некроз эпителия почечных канальцев, высокочувствительного к любым патологическим воздействиям. 2. Погибшие клетки отделяются от базальной мембраны и слущиваются в просвет почечных канальцев. Перекрывая просвет канальцев, они останавливают ток мочи, повышают внутриканальцевое давление и в итоге снижают скорость клубочковой фильтрации. 3. Жидкость из поврежденных канальцев просачивается в интерстиций и сдавливает канальцы снаружи. 4. Во время ишемии эндотелиальные клетки почечных сосудов прекращают синтез монооксида азота (вазодилататор) и высвобождают эндотелин (вазоконстриктор), в результате чего происходит спазм сосудов, падение почечного кровотока и усугубление ишемии канальцевого эпителия. 5. Описанные изменения резко снижают выработку мочи и ведут к развитию олигурии или анурии.

преренальную (недостаточное кровообращение почек) 40 -60% • уменьшение сердечного выброса (кардиогенный шок, аритмии, тампонада сердца) • вазодилятация (сепсис, анафилаксия) • уменьшение объема внеклеточной жидкости (ожоги, кровопотеря, дегидратация, диарея, нефротический синдром, перитонит, цирроз печени с асцитом) ренальную (поражение паренхимы почек) • нефротоксины (эндогенные при желтухе, экзогенные-этиленгликоль, суррогаты алкоголя, ртутные соединения и т. д. ) • ишемия (шок и дегидратация) • воспаление паренхимы (острый ГН, интерстициальный нефрит) постренальную (препятствие оттока мочи) 5% (анурия)

Причины нефротоксической ОПН • лекарства: аминогликозиды (10 -30% случаев), амфотерицин В (вазоконстриктор), цисплатин (может вызвать некроз на 7 -10 сут), ацикловир. • контрастная нефропатия (развивается остро) • нефротропные яды • миоглобинурическая ОПН соправождает 30%рабдомиолиз (краш-синдром, гипертермия, • интенсивные физические нагрузки, инфекционные заболевания) • ОПН вследствие гемодиализа • гепаторенальный синдром: декампенсированный цирроз, опухоли печени, резекция печени)

Причины постренальной ОПН механические • • камни мочеточников опухоли обструкция катетера окклюзия мочеточников кровяными сгустками стриктуры гипертрофия простаты воспалительный отек обструкция шейки мочевого пузыря функциональные • заболевания головного мозга • диабетическая нейропатия • беременность • длительное применение ганглиоблокаторов

стадии острой почечной недостаточности Шоковая (24 -36 ч) • ишемия коры (снижение почечного кровотока) • полнокровие пирамид • проявляется некоторым снижением диуреза (400 -600 мл/сутки) и небольшим увеличением концентрации конечных продуктов азотистого обмена в крови. • при своевременной регидратации и поддержании адекватного артериального давления эта стадия обратима. Олигоанурическая (2 -9 -е сутки) Востановление диуреза (10 -21 -й день) • некроз нефроцитов проксимальных канальцев • отслойка эпителия от базальной мембраны • резким падением диуреза (40 -400 мл/сутки), задержкой воды и электролитов, азотемией, гиперкалиемией и метаболическим ацидозом. Ведущими в клинической картине могут быть признаки гиперкалиемии • пролиферация жизнеспособных клеток на 2 -3 сутки после реперфузии и их миграция • восстановление возможно при сохранении базальной мембраны • однако эпителий регенерирующих канальцев не способен концентрировать мочу, поэтому диурез значительно превышает норму. • Полиурия сопровождается потерей ионов натрия и калия и опасна дегидратацией, если вовремя не начата инфузионная терапия.

исходы и осложнения острой почечной недостаточности двухсторонний полное кортикальный выздоровление некроз (6 -12 месяцев) (если олигоурия более 4 недель) в 10% желудочнокишечные кровотечения
Некроз эпителия извитых канальцев почки Острая почечная недостаточность
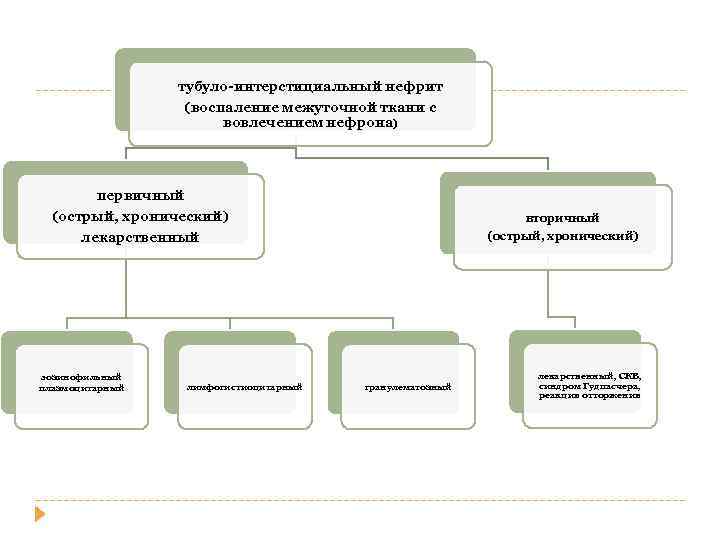
тубуло-интерстициальный нефрит (воспаление межуточной ткани с вовлечением нефрона) первичный (острый, хронический) лекарственный эозинофильный плазмоцитарный лимфогистиоцитарный вторичный (острый, хронический) гранулематозный лекарственный, СКВ, синдром Гудпасчера, реакция отторжения
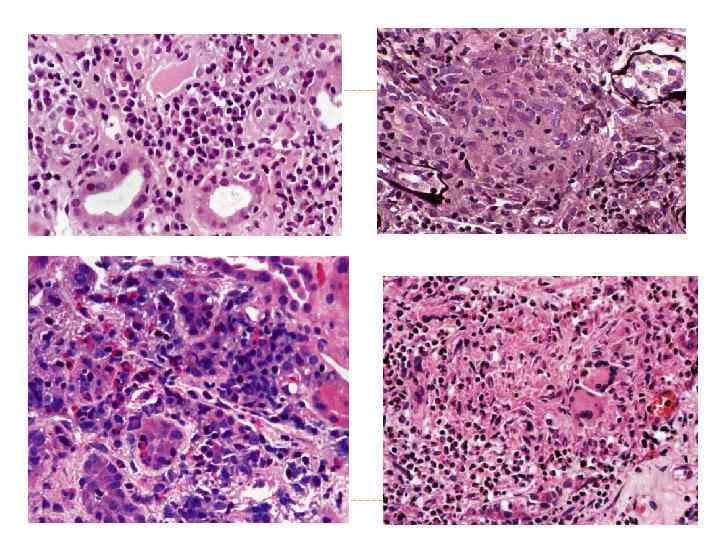

НЕФРОТОКСИНЫ приводящие, как к интерстинальному нефриту, так и к ОПН • аминогликозиды (неомицин, гентамицин, тобрамицин, канамицин + др. антибиотики • нестероидные противовоспалительные препараты (острый интерстициальный нефрит) • рентгенконтрастные вещества • пигменты • миоглобин (краш-синдром, ожоги) • гемоглобин

Риск нефротоксического эффекта лекарств велик в старческом возрасте, при обменных заболеваниях, хронической сердечной недостаточности, циррозе печени, алкоголизме и наркомании, хронических заболеваниях почек, после трансплантации почек, хронической почечной недостаточности

Пиелонефрит - неспецифическое воспалительное заболевание, характеризующееся поражением чашечно-лоханочной системы и интерстиция. Острый пиелонефрит – острое воспаление лоханки, чашечек и межуточной ткани, обусловленное бактериальной инфекцией. Хронический пиелонефрит- хроническое тубулоинтерстинальное воспалительное заболевание, сопровождающееся склеротическими изменениями в ткани почек и вовлечением в процесс чашечно-лоханочной системы.

Гематогенный (3 -5%) восходящий урогенный ( E. colli 80% , протей) • Инфекционные процессы, протикающие с бакрериемией: брюшной тиф, грипп, ангина, сепсис, фурункулез • • • пузырно-мочеточниковый рефлюкс обструкция мочевых путей аномалии развития беременность уролитиаз небольшая длина уретры лимфогенный при воспалении толстой кишки и половых органов
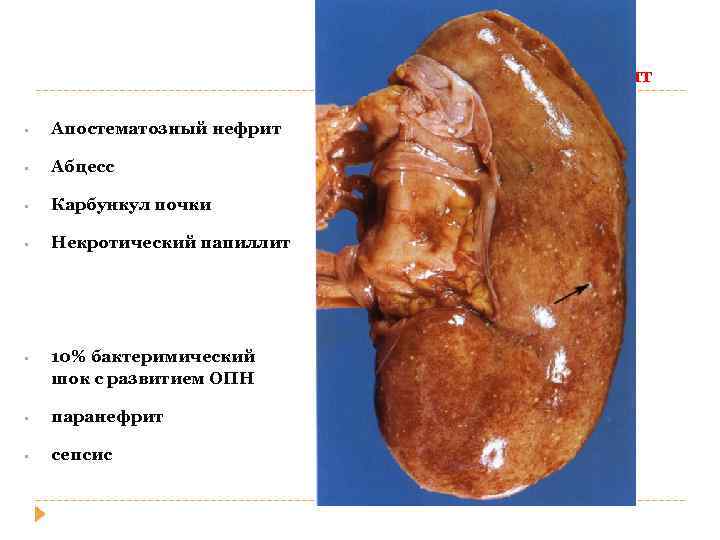
Острый пиелонефрит • Апостематозный нефрит • Абцесс • Карбункул почки • Некротический папиллит • 10% бактеримический шок с развитием ОПН • паранефрит • сепсис
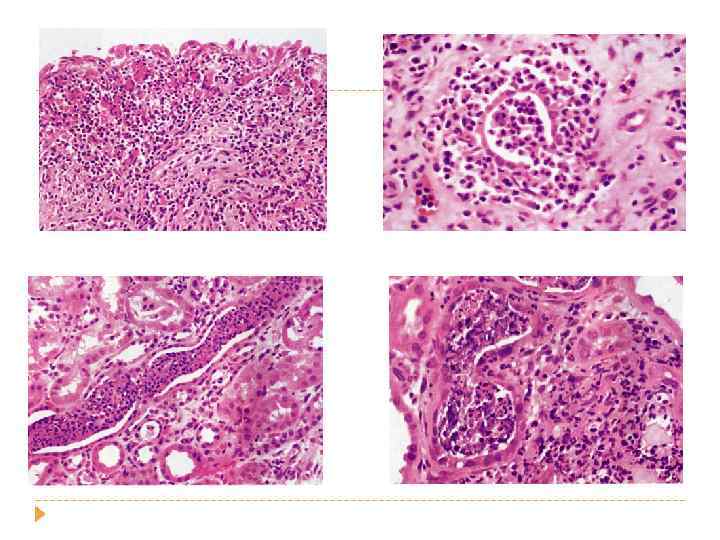
острый пиелоне фрит Гнойное воспаление с абцедированием Хронический пиелонефрит Лимфогистиоцитарная инфильтрация и склероз стромы, Перигломерулярный склероз Кистозная атрофия канальцев «тиреодизация почки» Ассиметричное сморщивание почек с грубыми рубцами
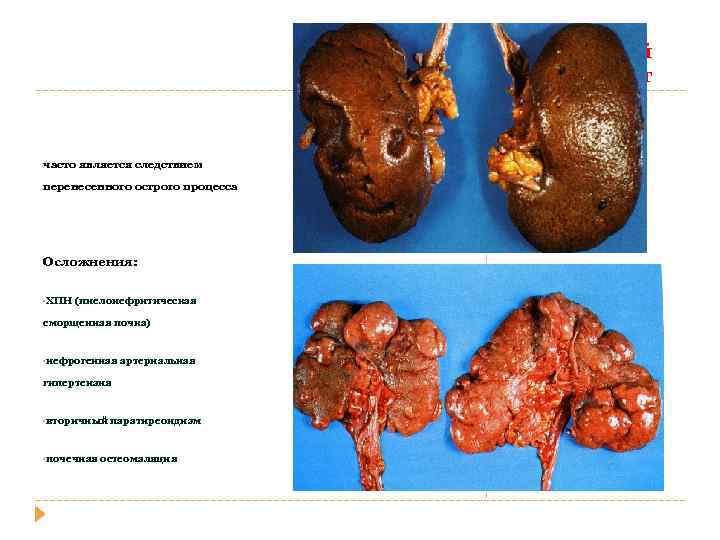
Хронический пиелонефрит часто является следствием перенесенного острого процесса Осложнения: • ХПН (пиелонефритическая сморщенная почка) • нефрогенная артериальная гипертензия • вторичный • почечная паратиреоидизм остеомаляция
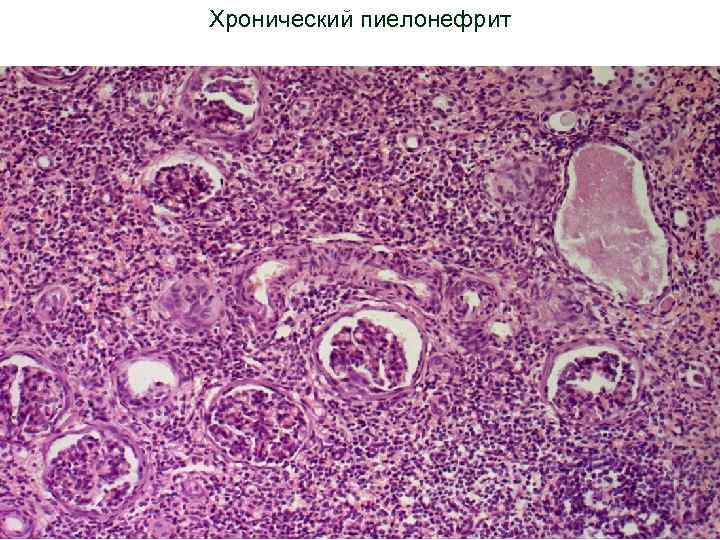
Хронический пиелонефрит
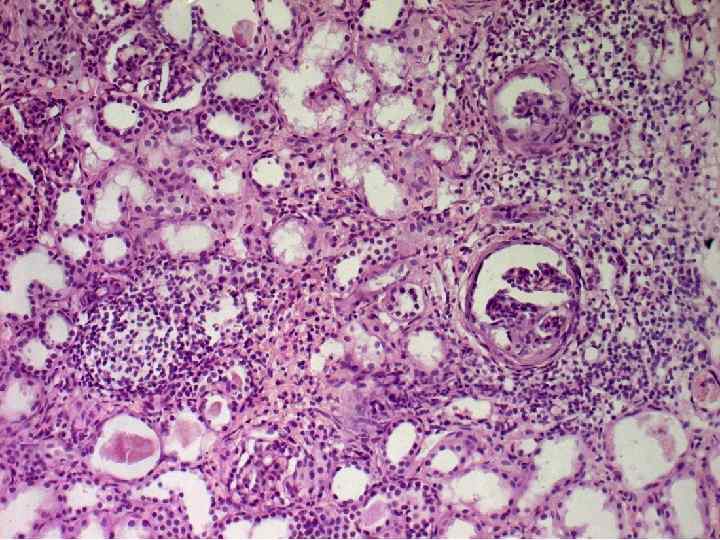
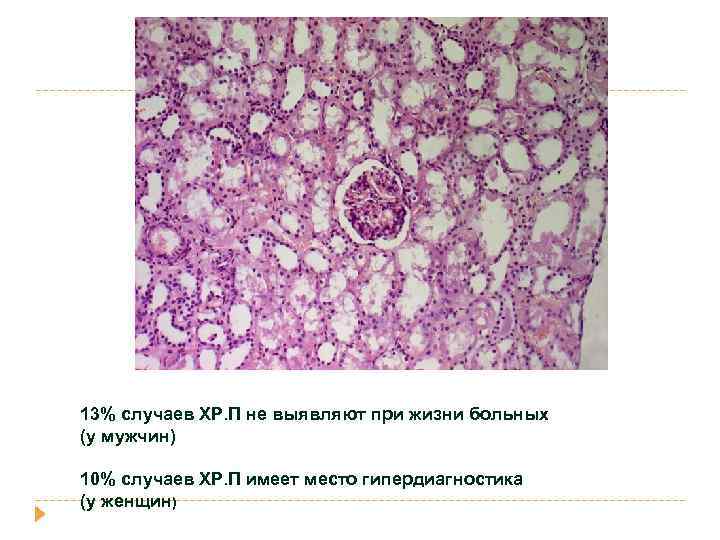
13% случаев ХР. П не выявляют при жизни больных (у мужчин) 10% случаев ХР. П имеет место гипердиагностика (у женщин)

Хроническая почечная недостаточность (ХПН) развивается постепенно, как исход медленно нарастающих нарушений функции почек. В своем развитии проходит через четыре стадии: • Стадия сниженного функционального резерва: не имеет клинических проявлений и не выявляется рутинными лабораторными методами (концентрация мочевины и креатинина в крови нормальна). При более детальном обследовании обнаруживается заметное снижение скорости клубочковой фильтрации, в связи с чем любая присоединившаяся болезнь может вызывать азотемию. • Ранняя стадия хронической почечной недостаточности: проявляется сниженной скоростью клубочковой фильтрации (20 -50% от нормы), азотемией, анемией и полиурией (признак нарушенной канальцевой функции). • Поздняя стадия хронической почечной недостаточности: клубочковая фильтрация резко снижена (менее 20% от нормы), появляются отеки, метаболический ацидоз, гипокальциемия и клинические признаки уремии. • Терминальная стадия хронической почечной недостаточности: фильтрации крови в почках практически не происходит (скорость клубочковой фильтрации не превышает 5% от нормы), и больные страдают от уремии

Уремия — это патологическое состояние с определенными клиническими и лабораторными признаками, возникающее на конечной стадии болезни почек. Азотемия (накопление в крови мочевины и креатинина). • Нарушения водно-электролитного баланса (задержка ионов натрия, калия и фосфатов, и вторично возникающие изменения концентрации кальция, которая вначале низка, а затем может повышаться). • Ацидоз. • Нормоцитарная анемия (в связи с недостаточностью эритропоэтина). • Увеличенное время кровотечения (связанное с функциональной недостоточностью тромбоцитов). Клиническая картина уремии: Со стороны сердечно-сосудистой системы: артериальная гипертония; сердечная недостаточность; уремический перикардит. • Со стороны пищеварительной системы: тошнота и анорексия; хронические эзофагит, гастрит, энтерит. • Со стороны нервной и мышечной систем: мышечная слабость; периферическая нейропатия; энцефалопатия. • Со стороны кожи: «уремическая пудра» (высаливание кристаллов мочевины на поверхности кожи); желто-коричневый цвет кожи ( «уремический загар» , связанный с отложением урохромов); кожный зуд; хронический дерматит. • Со стороны костей: почечная остеодистрофия; остеомаляция или остеопороз. •
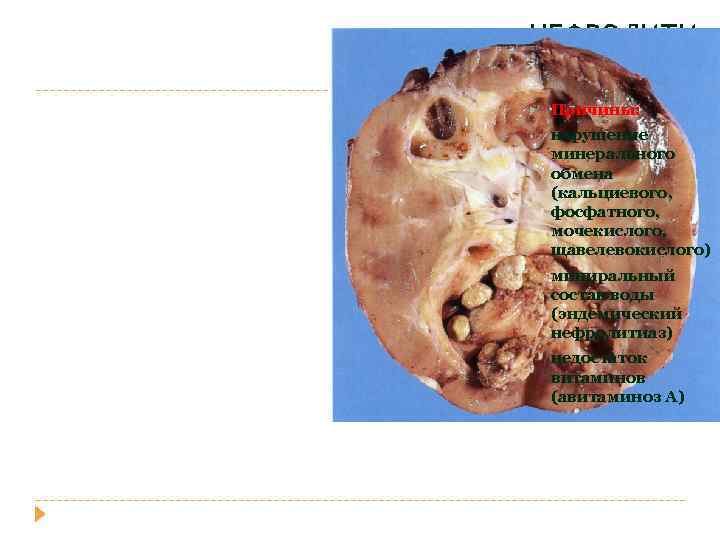
НЕФРОЛИТИ АЗ Причины: • нарушение минерального обмена (кальциевого, фосфатного, мочекислого, щавелевокислого) • миниральный состав воды (эндемический нефролитиаз) • недостаток витаминов (авитаминоз А)

оксалаты и ураты (80%) • рентгенопозитивные камни • при увелечении абсорбции кальция в тонкой кишке аммониевомагниевые соли • коралловые, рентгенонегативные фосфорной • при щелочной реакции мочи кислоты ураты цистиновые камни • гиперурикемии
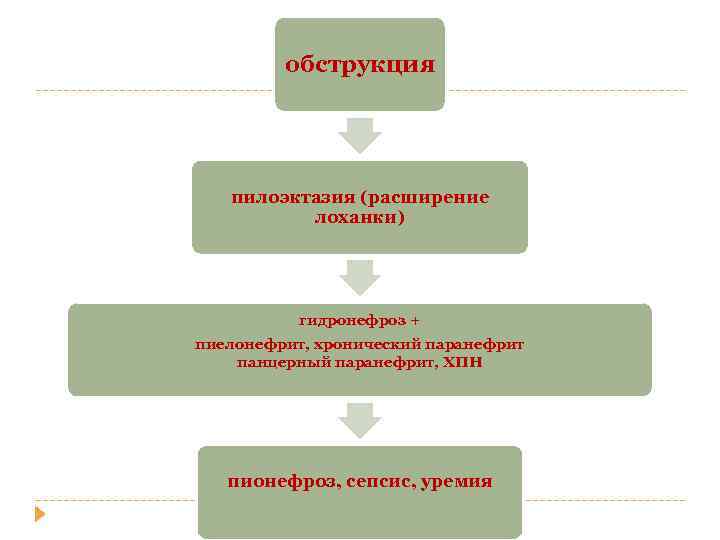
обструкция пилоэктазия (расширение лоханки) гидронефроз + пиелонефрит, хронический паранефрит панцерный паранефрит, ХПН пионефроз, сепсис, уремия
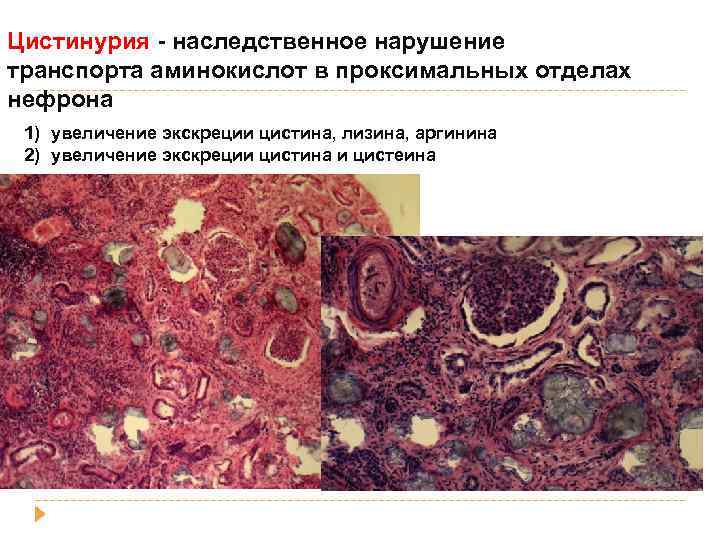
Цистинурия - наследственное нарушение транспорта аминокислот в проксимальных отделах нефрона 1) увеличение экскреции цистина, лизина, аргинина 2) увеличение экскреции цистина и цистеина
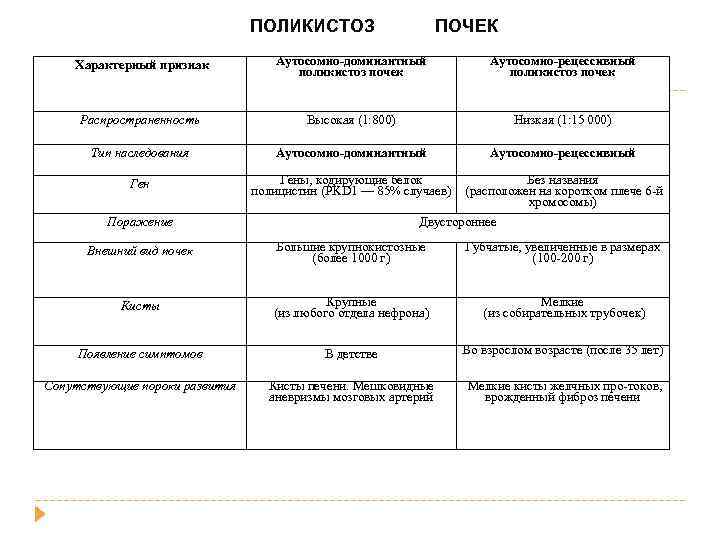
ПОЛИКИСТОЗ ПОЧЕК Характерный признак Аутосомно-доминантный поликистоз почек Аутосомно-рецессивный поликистоз почек Распространенность Высокая (1: 800) Низкая (1: 15 000) Тип наследования Аутосомно-доминантный Аутосомно-рецессивный Гены, кодирующие белок полицистин (PKD 1 — 85% случаев) Без названия (расположен на коротком плече 6 й хромосомы) Поражение Двустороннее Внешний вид почек Большие крупнокистозные (более 1000 г) Губчатые, увеличенные в размерах (100 200 г) Кисты Крупные (из любого отдела нефрона) Мелкие (из собирательных трубочек) Появление симптомов В детстве Во взрослом возрасте (после 35 лет) Сопутствующие пороки развития Кисты печени. Мешковидные аневризмы мозговых артерий Мелкие кисты желчных про токов, врожденный фиброз печени

наследственный поликистоз у детей
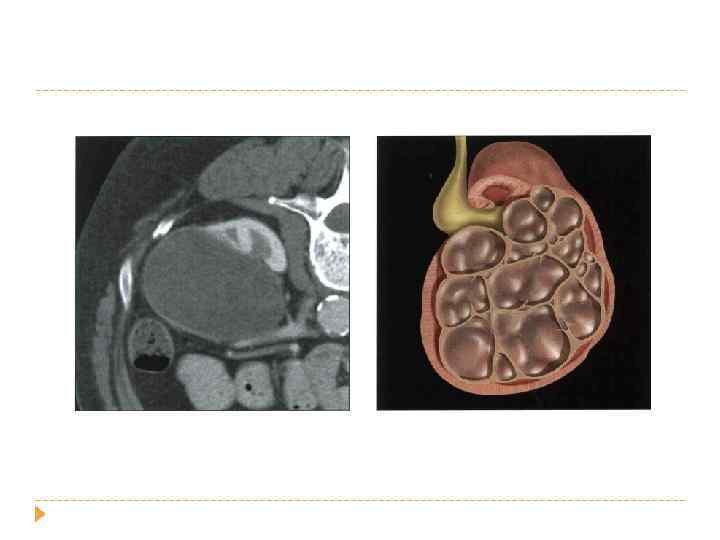
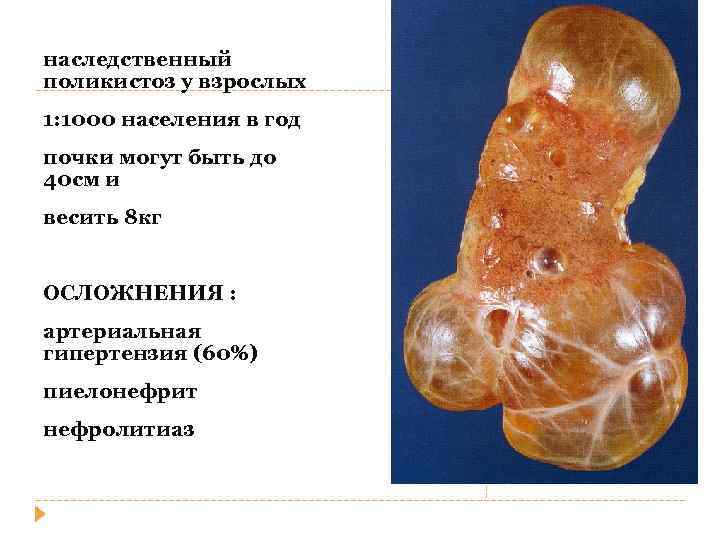
наследственный поликистоз у взрослых 1: 1000 населения в год почки могут быть до 40 см и весить 8 кг ОСЛОЖНЕНИЯ : артериальная гипертензия (60%) пиелонефрит нефролитиаз
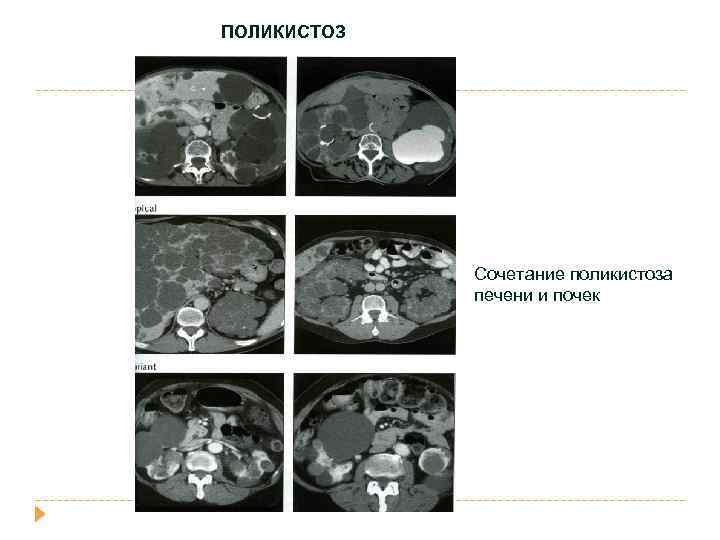
ПОЛИКИСТОЗ Сочетание поликистоза печени и почек
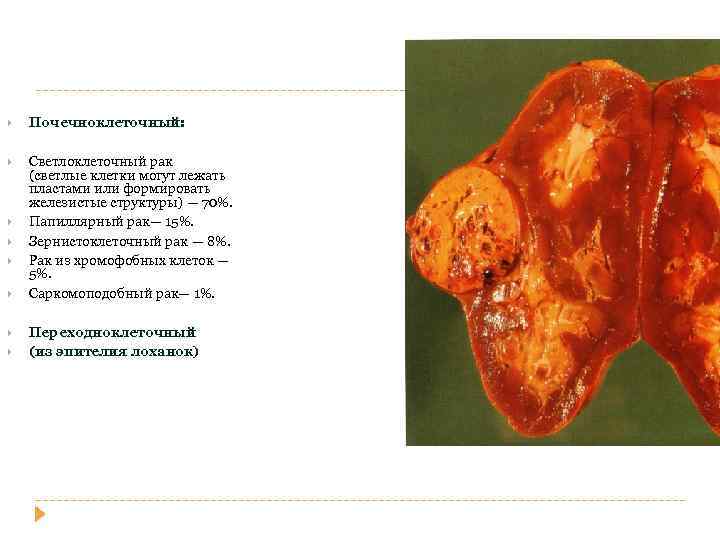
РАК ПОЧКИ Почечноклеточный: Светлоклеточный рак (светлые клетки могут лежать пластами или формировать железистые структуры) — 70%. Папиллярный рак— 15%. Зернистоклеточный рак — 8%. Рак из хромофобных клеток — 5%. Саркомоподобный рак— 1%. Переходноклеточный (из эпителия лоханок)

Клиническая картина рака почки. Классическая клиническая триада: гематурия, боль в пояснице и пальпируемое объемное образование в брюшной полости— встречается только у 10% больных. Чаще всего рак почки проявляется: • Гематурией — более чем в 60% случаев. • Болью в пояснице — 45% случаев. • Наличием пальпируемого объемного образования в животе — 30% случаев. • Лихорадкой — 5% случаев. • Паранеопластическим синдромом — 5% случаев. • Признаками метастатического поражения других органов в отсутствие иных проявлений — 5% случаев.

Паранеопластические синдромы при раке почки столь часты, что иногда бывают единственным начальным проявлением болезни. Неудивительно поэтому, что рак почки называют «опухолью терапевтов» . К основным паранеопластическим синдромам относятся: • Эритроцитоз (связан с выработкой эритропоэтина). • Гиперкальциемия (обусловлена секрецией паратгормона паратгормон-подобного пептида). • Артериальная гипертония (за счет продукции ренина). • Амилоидоз. или
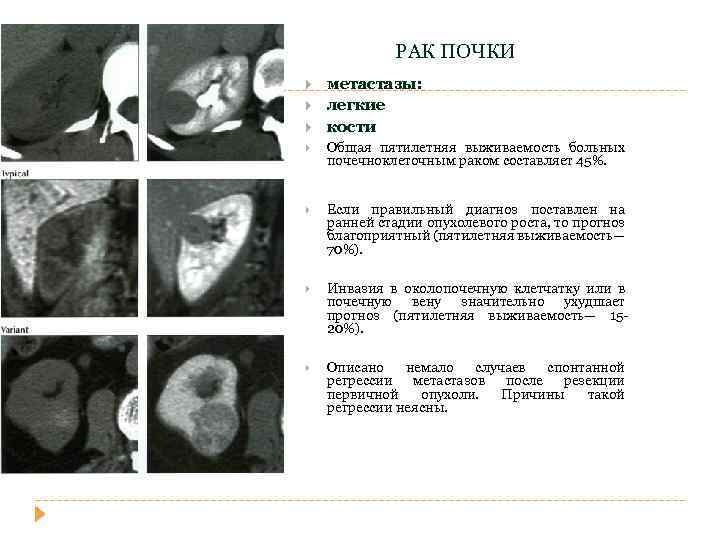
РАК ПОЧКИ метастазы: легкие кости Общая пятилетняя выживаемость больных почечноклеточным раком составляет 45%. Если правильный диагноз поставлен на ранней стадии опухолевого роста, то прогноз благоприятный (пятилетняя выживаемость— 70%). Инвазия в околопочечную клетчатку или в почечную вену значительно ухудшает прогноз (пятилетняя выживаемость— 1520%). Описано немало случаев спонтанной регрессии метастазов после резекции первичной опухоли. Причины такой регрессии неясны.
Болезни почек лекция 2.ppt