ТУБЕРКУЛЕЗ.pptx
- Количество слайдов: 36


ТУБЕРКУЛЕЗ- хроническая инфекционная болезнь, вызываемая микобактериями туберкулеза.

Этиология и патогенез. Микобактерии - это тонкие, прямые или слегка изогнутые палочки длиной от 1 до 10 мкм, шириной - 0, 2 -0, 6 мкм. Различают микобактерии туберкулеза трех видов: человеческий (вызывает туберкулез в 92% случаев), бычий (в 5% случаев) и промежуточный (в 3% случаев). Заболевание распространяется больными с открытой формой туберкулеза органов дыхания. Микобактерии, выделившиеся при кашле, могут попадать в дыхательные пути капель-ным путем или вместе с пылью, проглатываться, попадать на кожу или слизистую оболочкуконтактным путем и т. п. Микобактерии бычьего вида распространяются главным образом алиментарно , т. е. при употреблении некипяченного молока от больных коров. В развитии туберкулеза большое значение имеет иммунитет и устойчивость организма к микобактериям туберкулеза, а также функциональное состояние различных органов и систем(центральной нервной, эндокринной и др. ), условия быта, труда, питания и жизни больного. Факторы внешней среды играют важную роль в формировании адаптационных механизмов человека и накладывают отпечаток на развитие заболевания. Первое проникновение микобактерии в организм дает начало развитию определенных изменений. Часть возбудителей задерживается на месте проникновения, а другие переносятся током лимфы в ближайшие лимфатические узлы. В дальнейшем происходит размножение микобактерии туберкулеза и формируется гранулема - туберкулезный бугорок.
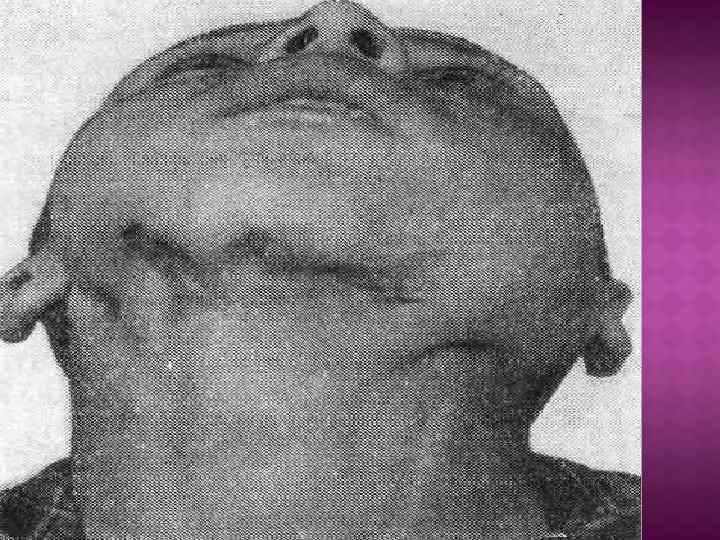
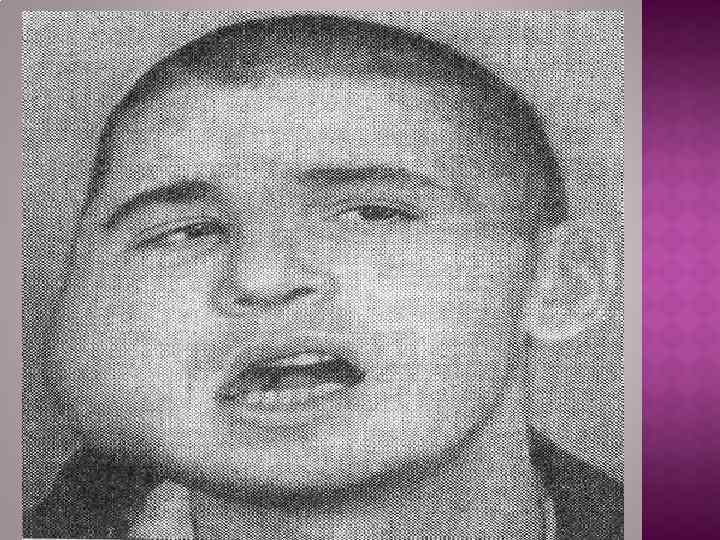

Различают первичное и вторичное туберкулезное поражение. Первичное поражение лимфатических узлов челюстнолицевой области возникает при попадании туберкулезной инфекции в зубы, миндалины, слизистую оболочку полости рта и носа, на кожу лица при их воспалении или поражении. Вторичное поражение ЧЛО возникает при активном туберкулезном процессе, если первичный аффект находится в легком, кишечнике, костях, а также при генерализованных формах этого патологического процесса.

Клиническая картина. В челюстно-лицевой области выделяют поражение кожи, слизистых оболочек, подслизистой основы, подкожной клетчатки, слюнных желез, челюстей. Первичное туберкулезное поражение формируется в области кожи, слизистой оболочки полости рта, лимфатических узлов. Первичное поражение туберкулезом лимфатических узлов характеризуется появлением единичных или спаянных в пакет лимфатических узлов. Лимфатические узлы плотные, в динамике заболевания еще более уплотняются, доходя до хрящевой или костной консистенции. У отдельных больных наблюдается распад лимфатического узла или узлов с выходом наружу характерного творожистого секрета. Вторичный туберкулез кожи — скрофулодерма, или колликвационный туберкулез, наблюдается преимущественно у детей и локализуется в коже, подкожный жировой клетчатке. Туберкулезный процесс формируется в непосредственной близости от туберкулезного очага в челюстях или околочелюстных лимфатических узлах, реже — при распространении инфекции от более отдаленных туберкулезных очагов, например при костно-суставном специфическом процессе. Для скрофулодермы характерно развитие инфильтрата в подкожной клетчатке в виде отдельных узлов или их цепочки, а также слившихся гуммозных очагов. Очаги расположены поверхностно, покрыты атрофичной, нередко истонченной кожей. Постепенно процесс распространяется в сторону кожи, инфильтраты спаиваются с ней и очаги вскрываются наружу с образованием единичных свищей или язв, а также их сочетаний. После вскрытия очагов характерен ярко-красный или красно-фиолетовый цвет пораженных тканей. При отделении гноя образуется корка, закрывающая свищи или поверхность язвы. После заживления туберкулезных очагов на коже и в подкожной клетчатке остаются характерные атрофичные рубцы звездчатой формы.

Вторичный туберкулезный лимфаденит развивается при туберкулезном процессе в других органах: легких, кишечнике, костях и др. Протекает хронически и сопровождается субфебрильной температурой, общей слабостью, потерей аппетита. У некоторых больных процесс может иметь острое начало, с резким повышением температуры тела, отдельными симптомами интоксикации. Клинически отмечается увеличение лимфатических узлов. Они имеют плотноэластическую консистенцию, иногда бугристую поверхность, четко контурируются, пальпация слабо болезненна, а иногда безболезненна. В одних случаях наблюдается быстрый распад очага, в других — медленное нагноение лимфатического узла с образованием творожистого распада тканей. По выходе содержимого наружу остается свищ или несколько свищей.

Поражение туберкулезом слюнных желез встречается при генерализованной туберкулезной инфекции. Распространяется в слюнную железу гематогенно, лимфогенно или реже контактным путем. Процесс чаще локализуется в околоушной слюнной железе, реже - в поднижнечелюстной. Клинически заболевание характеризуется образованием в одной из долей или во всей железе плотных, безболезненных или слабо болезненных узлов. Вначале кожа над ними не спаяна, в цвете не изменена, а затем спаивается. На месте прорыва истонченного участка кожи образуются свищи или язвенные поверхности. Из протока железы выделение слюны скудное или его нет. При распаде очага и опорожнении его содержимого в выводной проток в слюне появляются хлопьевидные включения. Иногда может наступать паралич мимических мышц с пораженной стороны. При рентгенографии в проекции слюнной железы в цепочке лимфатических узлов обнаруживаются очаги обызвествления. При сиалографии отмечаются смазанность рисунка протоков железы и отдельные полоски, соответствующие образовавшимся кавернам.

Туберкулез челюстей возникает вторично в результате распространения туберкулезных микобактерий гематогенно или лимфогенно из других органов, главным образом из органов дыхания и пищеварения (интраканаликулярный путь), а также вследствие контактного перехода со слизистой оболочки полости рта. Соответственно этому различают: а) поражение кости при первичном туберкулезном комплексе; б) поражение кости при активном туберкулезе легких. Туберкулез челюстей наблюдается чаще при поражении легких. Он характеризуется образованием одиночного очага резорбции кости, нередко с выраженной периостальной реакцией. На верхней челюсти он локализуется в области подглазничного края или скулового отростка, на нижней челюсти — в области ее тела или ветви.

Лечение в специализированном фтизиатрическом лечебном учреждении. Общее лечение должно дополняться местными мероприятиями: гигиеническим содержанием и санацией полости рта, туалетом язв. Оперативные вмешательства проводят строго по показаниям, а именно при клиническом эффекте противотуберкулезного лечения и отграничении местного процесса в полости рта, в костной ткани. Вскрывают внутрикостные очаги, выскабливают из них грануляции, удаляют секвестры, иссекают свищи и ушивают язвы или освежают их края для заживления тканей вторичным натяжением под тампоном йодоформной марли. Зубы с пораженным туберкулезом периодонтом обязательно удаляют. После клинического выздоровления при полной эффективности основного курса лечения и местных лечебных мероприятий больной должен оставаться под наблюдением на протяжении 2 лет.

СИФИЛИС

Сифилис — хроническое инфекционное венерическое заболевание, поражающее все органы и ткани, в том числе челюстно-лицевую область. Этиология. Возбудитель сифилиса — бледная трепонема (спирохета), в организме человека развивается как факультативный анаэроб и чаще всего локализуется в лимфатической системе. Патогенез. Заражение сифилисом происходит половым путем. Бледная трепонема попадает на слизистую оболочку или кожу, чаще при нарушении их целости. Заражение может также возникнуть внеполовым путем (бытовой сифилис) и внутриутробно от больной сифилисом матери (врожденный сифилис).

Клиническая картина. Болезнь картина имеет несколько периодов: · инкубационный · первичный · вторичный · третичный.

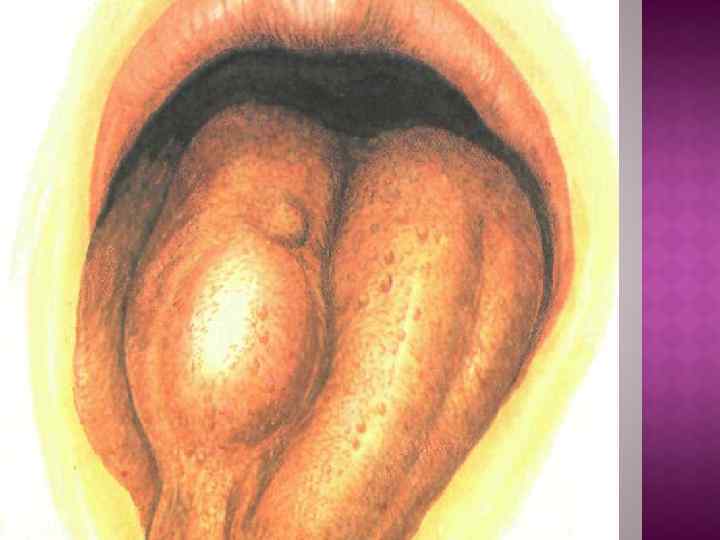

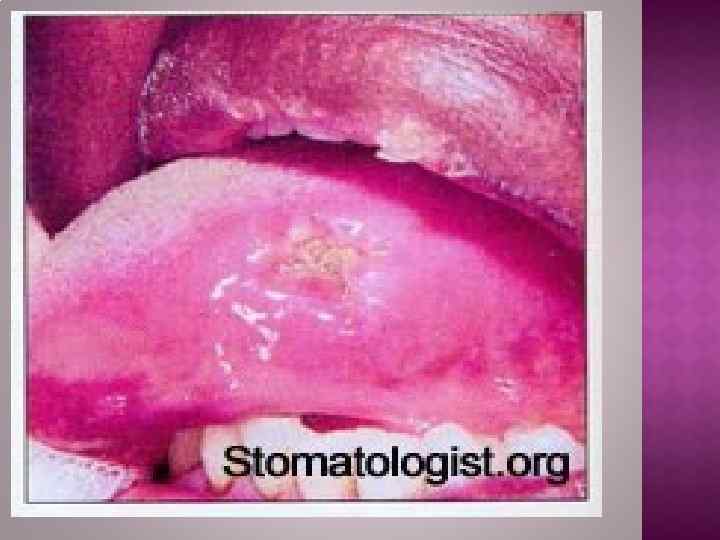
Первичныйпериод (от появления твердого шанкра до возникновения первого генерализованного высыпания) длится 6 -8 недель. Типичны три симптома: твердый шанкр, регионарный лимфаденит и регионарный лимфангит.

В полости рта характерно появление на слизистой оболочке, в том числе в полости рта, первичных сифилом или твердого шанкра. Твердый шанкр в полости рта локализуется на языке, губе в виде язвы или эрозии, на десне в виде полулуния, в области миндалин – в виде односторонний ее гипертрофии. Характерно увеличение шейных и подчелюстных лимфатических узлов.

Вторичный период (от первого генерализованного высыпания до появления третичных сифилидов – бугорков или гумм) длится 3 -4 года, характеризуется волнообразным течением, обилием и разнообразием клинических симптомов. Могут поражаться все органы и системы, однако основные проявления представлены сыпью на коже и слизистых оболочках (сифилиды вторичного периода). Появление сифилидов обусловлено проникновением в кожу и слизистые оболочки бледных трепонем. Первое генерализованное высыпание, идущее на смену заживающему твердому шанкру, бывает наиболее обильным (вторичный, свежий сифилис), ему сопутствует выраженный полиаденит. Сыпь держится несколько недель (реже 2 -3 месяца), затем исчезает на неопределенное время. Повторные эпизоды высыпаний (вторичный рецидивный сифилис) чередуются с периодами полного отсутствия проявлений (вторичный латентный сифилис). Сыпь при вторичном рецидивном сифилисе менее обильна, склонна к группировке. В первом полугодии ей сопутствует постепенно разрешающийся полиаденит. Сифилиды вторичного периода обычно не сопровождаются субъективными ощущениями.

Третичный период сифилиса начинается чаще всего на 3 -4 м году болезни и при отсутствии лечения длится до конца жизни больного. Его проявления отличаются наибольшей тяжестью, приводят к неизгладимому обезображиванию внешности, инвалидизации и часто к смерти. В связи с успехами в диагностике и терапии третичный сифилис в настоящее время встречается редко.
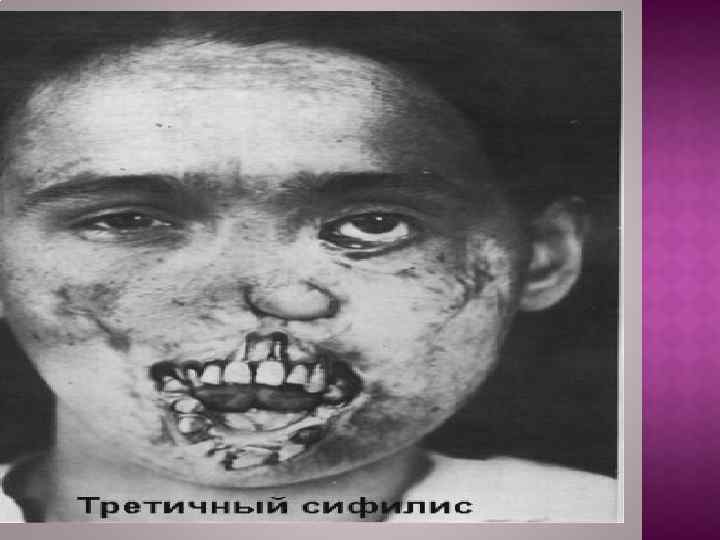

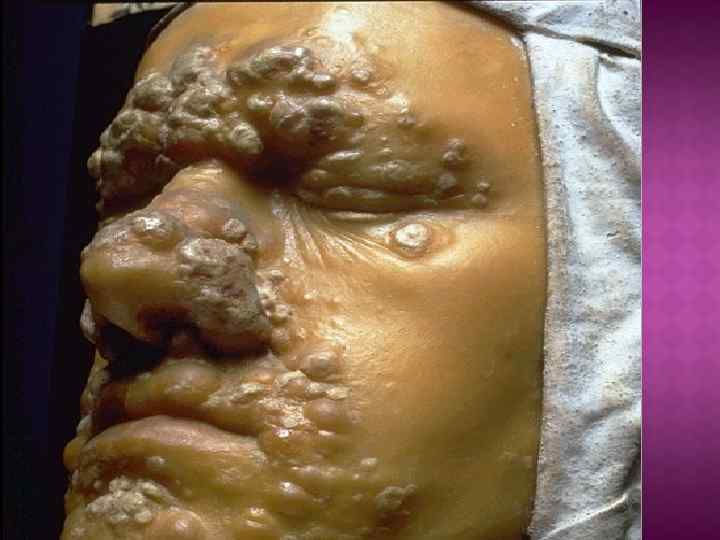
Сифилиды третичного периода представлены двумя элементами – бугорками и узлами (гуммами). Гуммы могут локализоваться в слизистой оболочке, надкостнице и костной ткани челюстей. При образовании сифилитических гумм вначале появляется плотный безболезненный узел, который постепенно вскрывается с отторжением гуммозного стержня. Возникшая гуммозная язва имеет кратерообразую форму, при пальпации безболезненная. Края ее ровные, плотные, дно покрыто грануляциями. Сифилитическое поражение языка проявляется в виде гуммозного глоссита, диффузного интерстициального глоссита и комбинации этих поражений.

Изменения костной ткани в третичном периоде сифилиса локализуются в области челюстей, носовых костей, перегородки носа. Процесс начинается с утолщения кости, увеличивающегося по мере развития гуммы. Больного беспокоят сильные боли, иногда нарушение чувствительности в области разветвления подбородочного, под- и надглазничных, носонебного нервов. В дальнейшем гумма прорастает в одном или нескольких местах к надкостнице, слизистой оболочке или коже. Слизистая оболочка или кожа краснеет, истончается, появляются один или несколько очагов размягчения, гуммозные очаги вскрываются наружу, образуя свищевые ходы. Секвестры образуются не всегда, у отдельных больных они бывают небольшими. Только присоединение вторичной гноеродной инфекции ведет к омертвению более значительных участков кости и их отторжению.

При поражении гуммозным процессом верхней челюсти в случае присоединения вторичной инфекции образуется сообщение полости рта с полостью носа или с верхнечелюстной пазухой. После распада гуммы в кости происходит постепенное заживление тканей с образованием грубых, плотных, часто стягивающих рубцов.

Лечение сифилиса проводится в специализированном венерологическом стационаре или диспансере. Одновременно с общим лечением сифилиса полости рта и че-люстей проводится местная терапия (промывание сифилитических элементов, изъязвлений, свищевых ходов различными антисептическими растворами, чаще всего 2% раствором хлорамина). Каждые 3 дня избыточные грануляции прижигают 10% раствором хромовой кислоты. При поражении сифилисом костной ткани челюстей целесообразны периодическое исследование электровозбудимости пульпы зубов, по показаниям — трепанация зубов с погибшей пульпой и лечение по принципам терапии хронических периодонтитов. При развитии специфического периодонтита, несмотря на значительную подвижность зубов, их не следует удалять. По показаниям проводится лечение зубов с пломбированием каналов, а после проведенного специфического лечения они достаточно хорошо укрепляются. При присоединении вторичной гноеродной инфекции показано общее и местное применение лекарственных препаратов, воздействующих на микробную флору. Активное хирургическое лечение при поражении надкостницы челюстей при сифилисе не показано даже в случае образования секвестров. Их удаляют после специфического лечения на фоне затихания и отграничения процесса.

ВИЧ-ИНФЕКЦИЯ

ВИЧ-инфекция - инфекционное заболевание, характеризующееся развитием иммунодефицита и последующих оппортунистических инфекций. Поражаются все защитные реакции и нервная регуляция организма человека. ВИЧ -инфекция не является самостоятельным заболеванием, а представ ляет собой симптомокомплекс.

Этиология. ВИЧ-инфекция вызывается вирусом иммунодефицита человека, который относится к ретровирусам. Вирус поражает в основном белые кровяные клетки (Тх-клетки), моноциты-макрофаги, нервные клетки, играющие важную роль в защите организма от инфекционных агентов. Уничтожая главные защитные клетки организма человека, он способствует развитию иммунодефицита и различных патологических процессов: инфекций, злокачественных новообразований и т. д. Патогенез. Распространение ВИЧ-инфекции: · половым путем. Большое значение при этом имеют гомосексуальные и гетеросексуальные контакты; · передача ВИЧ-инфекции ребенку от инфицированной матери (например, при грудном вскармливании); · при внутривенном введении инфицированной крови. Этим объясняется также распространение ВИЧ-инфекции среди наркоманов из-за нарушений стерилизации шприцев.

Клиническая картина. В. И. Покровским, выделены 4 стадии ВИЧ-инфекции: I стадия инкубации, от момента заражения до клинических проявлений и выработки антител; II стадия первичных проявлений — в виде острой инфекции, бессимптомной инфекции, генерализованной лимфадено-патии; III стадия вторичных проявлений; IV терминальная фаза.

Симптомы ВИЧ-инфекции в полости рта: 1. Лимфаденопатия в области головы и шеи (встречается у 50% больных СПИДом). Лимфаденопатия проявляется увеличением всех лимфатических узлов, в том числе лицевых и шейных. Не удается обнаружить источник их увеличения на лице и в полости рта. Дифференцировать следует от сифилиса, туберкулеза, инфекционного мононуклеоза. 2. Грибковые поражения слизистой оболочки полости рта Оральный кандидоз чаще обнаруживается вместе с аналогичным проявлением в желудочно-кишечном тракте. Кандидамикоз полости рта может проявляться в виде язвенно-пленчатого кандидамикоза, эритематоза, гистоплазмоза. Следует дифференцировать характерные грибковые поражения в полости рта от аналогичных, возникающих при антибиотикотерапии. Для ВИЧ-инфекции характерен «беспри-чинный» кандидоз. 3. Признаки бактериальных инфекций в полости рта в виде некротического гингивита, генерализованного периодонтита.

4. Вирусные инфекции в полости рта как оппортунистическая инфекция проявляются в виде герпетического стоматита, волосяной лейкоплакии, орального лишая, оральной кондиломы, цитомега-ловирусных высыпаний и ксеростомии, рецидивирующих афтозных язв, идиопатической тромбоцитопенической пурпуры, а также увеличения всех слюнных желез. 5. Неопластические заболевания проявляются в виде прогрессивной многоочаговой лейкоэнцефалопатии (саркома Капоши) и плоскоклеточного рака полости рта. 6. «Волосатая» лейкоплакия с образованием по краям языка вертикальных уплотнений беловатого цвета. 7. Опухоли и другие заболевания слюнных желез, паралич мышц языка, синдром Стивенсона-Джонсона. 8. Остроконечные кандиломы слизистой оболочки полости рта. 9. Петехии на слизистой оболочке полости рта. 10. «Географический язык» . 11. Эксфолиативный хейлит.

Лечение зависит от результатов обследования и направлено на стимулирование иммунной системы, терапию системных заболеваний и опухолей. Поддерживающее лечение больных ВИЧ-инфекцией позволяет продлить им жизнь; при манифестных проявлениях у ВИЧ-инфицированных — добиться их излечения. Стоматологическое лечение является симптоматическим.

При проведении манипуляций в полости рта врач-стоматолог должен использовать следующие индивидуальные средства защиты: хирургический халат, маска, защитные очки или экран, непромокаемый фартук, нарукавники, перчатки. Все материалы и инструменты после операции должны быть помещены в металлический бикс и уничтожены.

СПАСИБО ЗА ВНИМАНИЕ!
ТУБЕРКУЛЕЗ.pptx