Туберкулез периферических лимфатических узлов.ppt
- Количество слайдов: 38

Туберкулез периферических лимфатических узлов Выполнила: Рамазанова Д. М. 515 группа.

Туберкулез периферических лимфатических узлов это проявление общего заболевания. По своему генезу он в большинстве случаев относится к первичному периоду туберкулеза, т. е. является самостоятельным заболеванием. Однако могут встречаться и вторичные туберкулезные лимфадениты, в частности при обострении процесса в других органах. Вторичный туберкулез периферических лимфатических узлов чаще всего развивается в результате эндогенной реактивации очагов любой локализации при низкой сопротивляемости организма; доказана роль лимфатических узлов как депо микобактерий в организме, источника их диссеминации и развития рецидива. Спровоцировать обострение могут переохлаждение, нервный стресс, интеркуррентные заболевания.

В общей структуре внелегочных локализаций туберкулеза у впервые выявленных больных эта локализация занимает одно из первых мест.

Чаще туберкулезом поражаются:
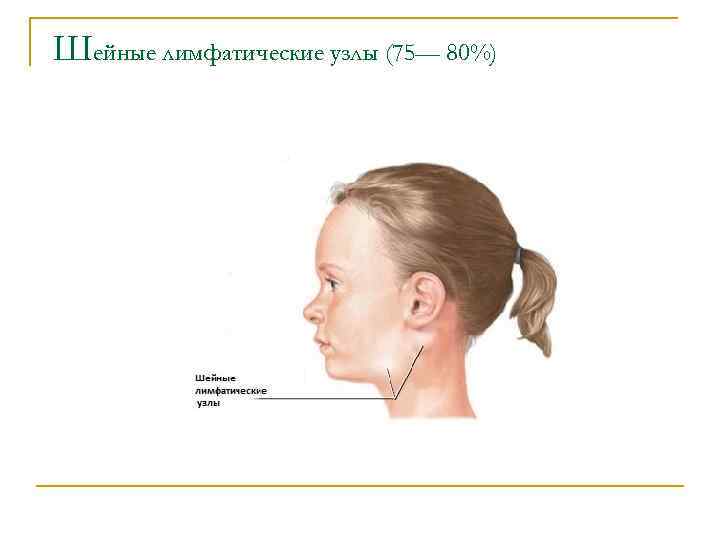
Шейные лимфатические узлы (75— 80%)
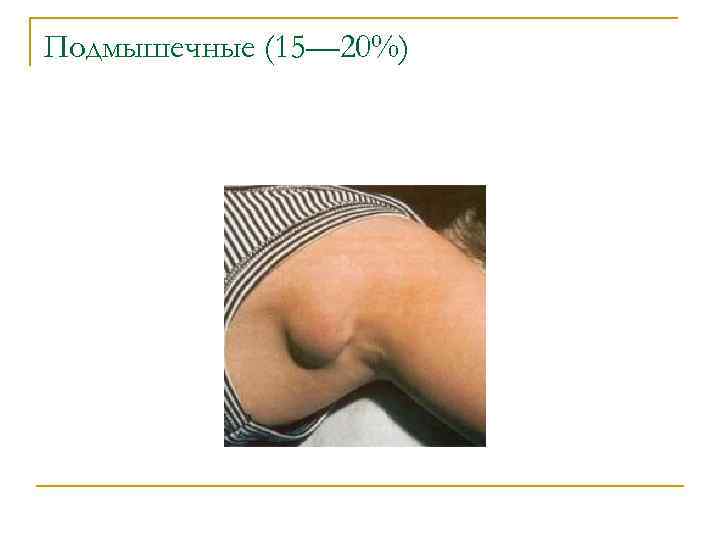
Подмышечные (15— 20%)
Паховые (5%)

Это объясняется тем, что микобактерии туберкулеза попадают в организм через рот и верхние дыхательные пути, для которых шейные лимфатические узлы являются регионарными, но и тем, что эти узлы создают мощный биологический фильтровальный коллектор, предназначенный для того, чтобы задерживать инфекцию и раковые клетки. В область шеи оттекает лимфа не только от органов головы и шеи, но и от верхних конечностей, а через грудной проток — и от органов грудной и брюшной полости, забрюшинного пространства и нижних конечностей. Таким образом, через область шеи полностью или частично проходит лимфа со всех областей тела.

Этиология Возбудителем туберкулеза лимфатических узлов чаще всего является человеческий вид микобактерии туберкулеза, но в тех местах, где неблагополучная эпизоотическая ситуация по туберкулезу, значительное место занимают микобактерии бычьего вида.

Заражение туберкулезом лимфатических узлов происходит лимфогематогенным путем.

Патологическая анатомия Микобактерии туберкулеза, попадая в ткань лимфатического узла, вызывают в ней воспалительный процесс. Последовательное развитие воспаления (альтерация, экссудация и пролиферация) наблюдается только в первые дни после инфицирования макроорганизма. Затем начинается период борьбы «паразита и хозяина» . .

Патологическая анатомия На ранних этапах заболевания изменения в лимфатическом узле неспецифичны и характеризуются диффузной лимфоидной гиперплазией (антигенная стимуляция). На последующих этапах происходят лейкоцитарная и фибринозная экссудация, накопление эпителиоидных клеток, появляются гигантские клетки Пирогова—Лангханса. Эпителиоидные клетки вместе с гигантскими образуют бугорки с полисадообразными структурами из лимфоцитов и очагами некроза в центре

Патологическая анатомия Казеозному некрозу может подвергнуться часть лимфатического узла или весь узел. В дальнейшем казеозные места кальцинируются либо нагнаиваются и в результате этого образуются свищи. В других случаях обнаруживают большое количество эпителиоидных клеток и клетки Пирогова—Лангханса со слабой наклонностью к казеозному некрозу. Подобная картина может сохраняться долго, несмотря на большие размеры лимфатического узла. Постепенно туберкулезные бугорки подвергаются фибропластическому превращению и развивается склероз.

Формы ТПЛУ n n n Выделяют: инфильтративную, казеозно некротическую индуративную.

При инфильтративной форме увеличение лимфатического узла обусловлено немногочисленными туберкулезными гранулемами и неспецифическим периаденитом.

Казеозно-некротическая форма характеризуется почти тотальным некрозом лимфатического узла и многочисленными слившимися туберкулезными очагами, нередко с нагноением и образованием свищей.

Для индуративной формы типично рубцовое уплотнение пораженных лимфатических узлов и окружающих тканей.

Клиническая картина Чаще всего туберкулез периферических лимфатических узлов протекает хронически и начинается с увеличения лимфатических узлов в какой либо одной группе или смежных группах. При таком течении обычно выражены явления специфической интоксикации, выражающиеся в повышении температуры тела, бледности кожных покровов, быстрой утомляемости, потливости, снижении аппетита.

Клиническая картина В начале заболевания лимфатические узлы увеличены до 0, 5— 1, 5 см, мягкие, безболезненные при пальпации, не спаянные между собой и с окружающими тканями. Иногда же ткань лимфатического узла подвергается казеозному перерождению и гнойному расправлению, при этом в неспецифический воспалительный процесс вовлекается капсула лимфатического узла и формируется единый конгломерат, спаянный с кожей и окружающими тканями.

Клиническая картина По мере прогрессирования туберкулеза лимфатические узлы увеличиваются до 2— 4 см в диаметре, развивается периаденит. Кожа над конгломератом лимфатических узлов краснеет, появляется флюктуация, а затем образуется свищ с отделяемым в виде казеозных или гнойных масс. При длительном течении в зоне лимфатических узлов и вокруг них развивается рубцовая ткань.

Клиническая картина n n По затихании процесса воспалительные изменения исчезают, свищи закрываются и на их месте формируются обезображивающие рубцы. Лимфатические узлы уменьшаются в размерах и вовлекаются в рубцы. Признаки туберкулезной интоксикации постепенно исчезают. Больные чувствуют себя практически здоровыми до нового обострения. Для туберкулеза характерна сезонность обострений (весна и осень).

Особенности течения Атипично протекает туберкулез периферических лимфатических узлов у детей, беременных и стариков. Для них характерно острое начало заболевания, ярко выраженные симптомы туберкулезной интоксикации. Температура тела повышается до 38— 39 °С, сопровождается слабостью, сильной головной болью. Увеличенные лимфатические узлы подвергаются казеозному перерождению и гнойному расплавлению, спаиваются с окружающими тканями и кожей, резко болезненны при пальпации, при которой определяется флюктуация, а затем открываются свищи. При остром течении туберкулеза период времени от начала заболевания до появления свищей составляет от 1 до 3 мес. Осложнения туберкулеза периферических лимфатических узлов — свищи, кровотечения, амилоидоз внутренних органов.

Диагностика Для диагностики туберкулеза периферических лимфатических узлов важен детальный анамнез. Важно уточнить начальную картину заболевания, длительность процесса, наличие рецидивов, туберкулеза другой локализации, контакта больного с источником туберкулезной инфекции. Необходимо обратить внимание на локализацию увеличенных лимфатических узлов, их размеры, консистенцию, спаянность между собой и с окружающей подкожной жировой клетчаткой, распространенность. Для туберкулеза характерны полиморфизм лимфатических узлов по консистенции, образование из них конгломерата. Необходимо учитывать также результаты лабораторного и рентгенологического исследований, туберкулиновых проб. Наиболее точные данные дают биопсия лимфатического узла, гистологическое и бактериологическое исследования.

Диагностика n n n При исследовании крови в период обострения выявляют: лейкоцитоз с выраженным нейтрофильным сдвигом влево, моноцитоз, лимфоцитоз. лимфопения – у больных, у которых отмечается значительное распространение процесса СОЭ у большей половины увеличена незначительно.

Диагностика n n n . При исследовании сыворотки крови обнаруживают: нарушение белкового обмена (снижение уровня альбуминов и повышение глобулинов за счет « 2 и у фракций), увеличение содержания фибриногена и сиаловой кислоты, С реактивный белок.

Диагностика Туберкулиновые пробы. Наиболее распространенным методом туберкулинодиагностики является внутрикожная реакция Манту с 2 ТЕ. В сложных диагностических случаях применяют более чувствительную подкожную пробу Коха. Показатели крови и плазмы определяют до введения туберкулина и через 48 ч после него.

Диагностика Рентгенологическое исследование (рентгенография мягких тканей в области увеличенных лимфатических узлов, грудной и брюшной полости) выявляют кальцинированные лимфатические узлы. Для туберкулеза характерно обызвествление в центре лимфатического узла и сохранение необызвествленной капсулы.

Рентгенограмма в прямой проекции органов грудной клетки при туберкулезе внутригрудных лимфатических узлов: тень корня правого легкого расширена и уплотнена за счет увеличенных лимфатических узлов
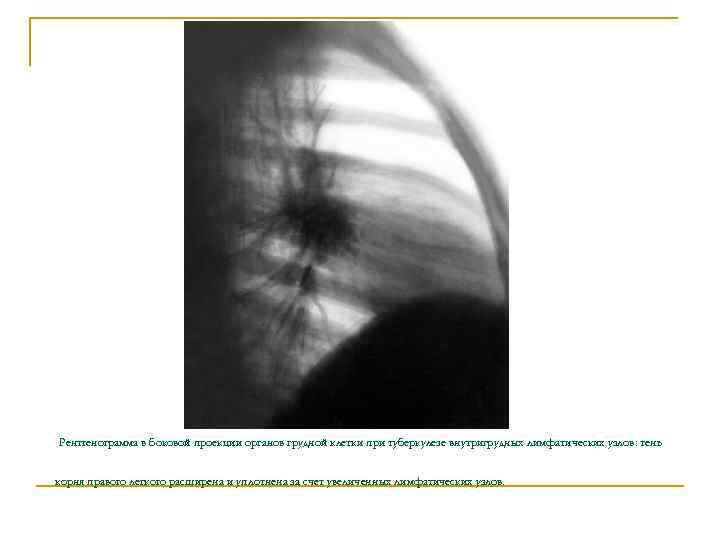
Рентгенограмма в боковой проекции органов грудной клетки при туберкулезе внутригрудных лимфатических узлов: тень корня правого легкого расширена и уплотнена за счет увеличенных лимфатических узлов.
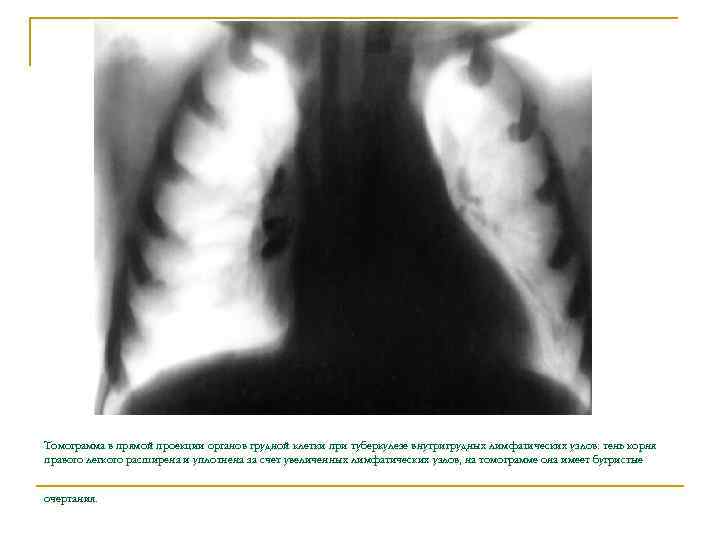
Томограмма в прямой проекции органов грудной клетки при туберкулезе внутригрудных лимфатических узлов: тень корня правого легкого расширена и уплотнена за счет увеличенных лимфатических узлов, на томограмме она имеет бугристые очертания.

Диагностика Большое значение в диагностике туберкулеза периферических лимфатических узлов имеют гистологическое, цитологическое и бактериологическое исследования патологического материала, полученного во время пункции лимфатического узла или после его удаления.

Дифференциальная диагностика Туберкулез лимфатических узлов необходимо дифференцировать от их воспалительных заболеваний, гемобластозов и доброкачественных новообразований.

Дифференциальная диагностика Особенностями неспецифического лимфаденита являются короткий инкубационный период, наличие в анамнезе недавно перенесенного простудного заболевания, ссадин, кариозных зубов, хронического тонзиллита. Неспецифический лимфаденит может быть острым и хроническим. При остром течении лимфатические узлы увеличиваются до 1, 5— 2 см в диаметре, иногда больше, резко болезненны при пальпации. Если в воспалительный процесс вовлечены несколько близлежащих узлов, то они спаиваются в конгломерат. В течение непродолжительного периода либо воспалительные изменения стихают, либо появляются гиперемия кожи, флюктуация и открывается свищ с гнойным отделяемым. Под действием консервативной терапии (антибиотики, перевязки) свищ быстро опорожняется и закрывается.

Общие принципы лечения n n n n Рациональный выбор препаратов по чувствительности микобактерий Раннее выявление и начало лечения Путь введения Доза Интервал введения Длительность лечения (6 – 12 месяцев и более) Комбинированное лечение (первые 2 – 3 месяца комбинации из 3, затем из 2 препаратов) Повышение иммунологической реактивности организма и снижение осложнений терапии

Лечение комплексное, длительное, непрерывное, этапное. Необходимо создать правильный режим: достаточный сон, дневной отдых, длительное пребывание на свежем воздухе. Для закаливания организма применяют воздушные ванны, водные процедуры, лечебную физкультуру. Физическая и умственная нагрузка должна быть уменьшена. Только при декомпенсированных формах туберкулеза или же в остром периоде болезни необходим постельный режим с широким использованием свежего воздуха.

Лечение Питание должно быть полноценным и содержать повышенное количество животных белков, свежие фрукты, овощи и добавочно витамины, особенно С, В 1, В 2, А и никотиновую кислоту. Комплекс витаминов В можно доба вить в виде дрожжевого напитка. Рекомендуется увеличение суточного калоража на 15 20 %.

Лечение n n Для повышения эффективности лечения и в связи с учащающимися случаями возникновения полирезистентных форм туберкулёза, как в процессе лечения, так и у впервые выявленных больных, основой лечения туберкулёза является многокомпонентная противотуберкулёзная химиотерапия. Приказа Минздрава РФ № 109 от 21 марта 2003 года, утверждает несколько стандартных схем лечения туберкулеза: III, I, II А, II Б и IV. Согласно этому приказу лечение подразделяется на две фазы: интенсивную и пролонгированную фазу лечения. В интенсивной фазе лечения необходимо достигнуть рассасывания инфильтрации и закрытия распада, а также прекращения бактериовыделения. Интенсивная фаза лечения туберкулёза лёгких длится от двух месяцев до полугода в зависимости от режима лечения. Последующее пролонгированное лечение длится от четырёх месяцев до года в зависимости от режима лечения. В тяжёлых, мультирезистентных случаях сроки лечения продлеваются до двух лет и более, до достижения устойчивой рентгенографической картины без отрицательной динамики. [
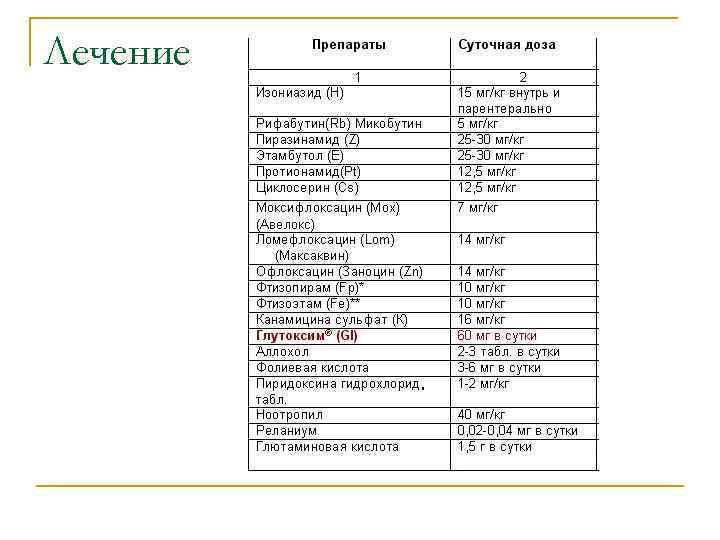
Лечение
Туберкулез периферических лимфатических узлов.ppt