Выявление и диагностика ВЛТ.ppt
- Количество слайдов: 64

ТУБЕРКУЛЕЗ МОЧЕВЫДЕЛИТЕЛЬНОЙ СИСТЕМЫ (особенности выявления, клиники и диагностики) Великий Новгород - 2009

Туберкулез МВС От 30% до 50% в структуре заболеваемости ВЛТ (по данным СПб. НИИФП) 2008 г. Новгородская область 15% в структуре заболеваемости ВЛТ

ПРИЧИНЫ НЕДОВЫЯВЛЕНИЯ ТУБЕРКУЛЕЗА МВС n n n до 80% случаев туберкулеза МВС диагностируется в фазе распространенного и запущенного деструктивного процесса, являясь резервуаром инфекции на ранних стадиях 9 -14% почек, удаленных в общеурологических стационарах, оказываются туберкулезными По материалам аутопсий более половины случаев внелегочного туберкулеза прижизненно не распознается (даже в развитых странах)

Особенности патогенеза туберкулеза мочевыделительной системы n n К настоящему времени многочисленными экспериментами было окончательно доказано, что первичные туберкулезные очажки в почке развиваются в зоне сосудистых клубочков. По отношению к органам мочевой системы в первую очередь поражается почка и лишь потом — мочеточник и мочевой пузырь. Изолированного туберкулеза мочеточника или туберкулеза мочевого пузыря без поражения почки не бывает, что свидетельствует о первичности поражения почки среди органов мочевыделительной системы.

Особенности патогенеза туберкулеза мочевыделительной системы n n Поражение почек происходит во время первичного периода туберкулезной инфекции, до формирования иммунитета (как правило, в детском и юношеском возрасте), и не зависят непосредственно от легочного туберкулеза, который может предшествовать туберкулезным поражениям внелегочной локализации, следовать за ним, возникать одновременно или отсутствовать вовсе. Органы дыхания при этом являются одним из путей инфицирования организма туберкулезом.

Общие и местные симптомы n n n Общее состояние (ухудшается не более чем у 3 -5% больных); Повышение температуры тела – 20 -30%. Субфибрильная лихорадка – первое проявление заболевания в 5, 5% случаев; Артерильная гипертензия – 36, 6% (зависит от объема поражения почечной паренхимы и склеротическими изменениями); Боли в области поясницы – 50 -60%; Дизурия: при поражении мочевого пузыря, раздражение рецепторного аппарата интактного детрузора микобактериями); Макро- и микрогематурия.

ГРУППЫ РИСКА ПО ТУБЕРКУЛЕЗУ МВС n n n Больные туберкулезом иных локализаций Больные хроническим рецидивирующим пиелонефритом, циститом Больные с гидроуретеронефрозом и гидронефрозом неясной этиологии Больные с полостными образованиями и/или кальцинатами в паренхиме почки Больные с нефункционирующей почкой Больные с персистирующей дизурией при отсутствии мочевой инфекции

Фазы воспалительного процесса при туберкулезе мочевой системы n n n Активная фаза (симптомы интоксикации, лейкоцитурия, эритроцитцрия, протеинурия, обнаружение в моче МБТ, болевой синдром, дизурия, положительные специфические реакции (Манту, Коха), повышение титра протитуберкулезных антител); Латентная фаза (снижение лейкоцитурии и эритроцитурии, повышен титр противотуберкулезных антител, положительные туберкулиновые пробы); Фаза ремиссии (отсутствие МБТ в моче после провокационных туберкулиновых проб, незначительно повышен титр протитуберкулезных антител.

Клинико-рентгенологические формы туберкулеза мочевой системы n 1. Туберкулез паренхимы почки (субклиническая стадия - в почке образуется инфильтрат) n 2. Туберкулезный папиллит (начало распространения туберкулезного процесса на ЧЛС) n 3. Кавернозный туберкулез почки (симптоматика зависит от локализации каверны и ее величины) n 4. Туберкулезный пионефроз, поликавернозный туберкулез (субтотальное или тотальное поражение почки)

Диагностика туберкулеза мочевой системы Бициллурия; n Типичные рентгенологические признаки деструкции почечной ткани; n Элементы специфического воспаления слизистой мочевыводящих путей (туберкулезные бугорки, язвы и др. ); n Анамнестические данные. n

Исследования мочи n n n Эритроцитурия, лейкоцитурия; Снижение р. Н и повышение уд. веса; Бактериологические исследования 1) Среды Lowenstein-Jensen, яичный пируват, Финна. II); 2) Посевы на жидкие среды с радиометрической (Bactec) и флуоресцентной (MGIT) индикацией роста. Бактериоскопические исследования (люминесцентная микроскопия повышает результативность на 28%); Экспресс-диагностика: метод полимеразной цепной реакции (ПЦР).

Туберкулинодиагностика Реакция Манту с 2 ТЕ; n Углубленная туберкулинодиапгностика (RM V, VI, ГКП); n Проба Коха с 20 ТЕ (оценка местной, очаговой и общей реакций); n

Серодиагностика 1. 2. 3. 4. Реакция непрямой гемаглютинации (РНГА) – более 1/8++; Реакция потребления комплемента (РПК) – более 17 ед; Реакция пассивного гемолиза (РПГ) – более 8 ед. ; ИФА – более 0, 2 ед.

Рентгенодиагностика n n n Обзорная рентгенография; Экскреторная урография (папиллит, каверна, уретерогидронефроз, стриктуры мочеточников, отсутствие функции почки, деформация и снижение объема мочевого пузыря); Ретроградная цистография (положение и деформация мочевого пузыря, емкость детрузора, наличие пузырномочеточникового рефлюкса); Ретроградная пиелография (показания: стриктура мочеточника, определение источника микобактериурии, снижение концентрационной функции почки); Компьютерная томография.

Рентгенодиагностика N. B! n Компьютерная и магниторезонансная томография n Селективная почечная ангиография преимуществ перед экскреторной урографией в диагностике МПТ не имеют

Осложнения нефротуберкулеза 1. 2. 3. 4. 5. 6. 7. 8. 9. ХПН Паранефрит Рефлюкс Ренальная гипертензия (Уретеро) гидронефроз Вт. сморщенная почка Пиелонефрит Цистит Микроцистит

Туберкулез периферических лимфоузлов

43% среди других лимфаденопатий n До 50% в структуре заболеваемости ВЛТ (по данным СПб. НИИФП) n 2008 г. Новгородская область – 31% в структуре заболеваемости ВЛТ

Стадии ТПЛУ: 1 - Пролиферативная 2 - Казеозная 3 - Абсцедирования 4 - Язвенно- свищевая

Локализация: Подчелюстные и шейные – 75% n Подмышечные- 20% n Паховые – 5% n Множественные поражения – 7 -8% n

Клиническое течение: 1. Бессимптомное – наличие опухолевидного образования в зоне поражения, симптомы интоксикации отсутствуют 2. Подострое – присоединяются признаки хр. Интоксикации 3. Острое – начинается с подъем температуры до 38 -39 град. С, симптомы интоксикации

Диагностика: 1. Жалобы 2. Анамнез 3. Осмотр больного 4. Рентгенография ор. гр. Клетки 24%-активный туберкулез легких 14%- обызвествленные очаги 42%- кальцинаты в бр. -пульм. л/узлах 10%- обызвествления в мягких тканях шеи 5. УЗИ 6. Лабораторная диагностика 7. Туберкулинодиагностика 8. Бактериологическая диагностика 9. Гистология

Дифференциальная диагностика n n n n n Неспецифические лимфадениты Фелиноз Инфекционный мононуклеоз Бруцеллез Токсоплазмоз Саркоидоз Злокачественные опухоли Доброкачественные новообразования ВИЧ-инфекция

Лечение: 1. Консервативное 2. Хирургическое

Осложнения: 1. 2. 3. 4. 5. Лимфоррея Абсцессы Свищи Кровотечения Генерализация

Клиника и диагностика костно-суставного туберкулеза

КСТ До 20% в структуре заболеваемости ВЛТ (по данным СПб. НИИФП) В 2008 г. Новгородская область 8% в структуре заболеваемости ВЛТ

Актуальность проблемы n Рост случаев первичных запущенных и осложненных форм (30% -75%) n в 3, 9 раза увеличился удельный вес больных старших возрастных категорий n у 38, 5% вновь выявленных - специфическое поражение других органов и систем, в том числе сочетание с различными формами туберкулеза легких - в 23, 7% наблюдений

Актуальность проблемы n n Абсцессы и свищи осложняют течение процесса в 11, 9%-20, 4%, контрактуры суставов и деформация позвоночника – в 93, 1%, неврологические нарушения – в 26, 7% - 42, 4% наблюдений Верификация патологии происходит в среднем через 12, 3 месяца с момента первых симптомов заболевания среди оперированных по поводу КСТ 72, 6% больных имеет сопутствующую соматическую патологию Высокий уровень первичной инвалидизации пациентов (80%-100%)

Туберкулез костей и суставов n Туберкулез костей и суставов – хроническое инфекционное заболевание опорнодвигательного аппарата, вызываемое M. tuberculosis, характеризующееся образованием специфической гранулемы и прогрессирующим разрушением кости, приводящее к выраженным анатомическим и функциональным нарушениям пораженного отдела скелета.

Костно-суставной туберкулез n Классификация П. Г. Корнева: n Преартритическая (преспондилитическая) фаза; n Фаза артрита или спондилита (стадии начала, разгара и затихания); n Постартритическая (постспондилитическая) фаза

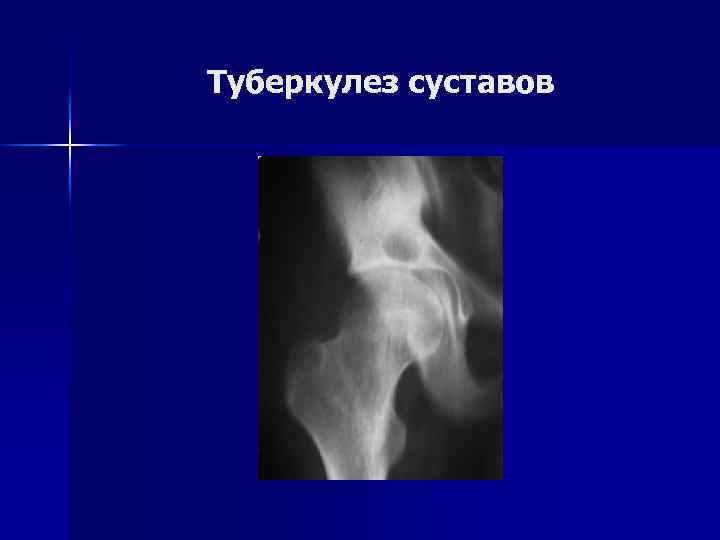
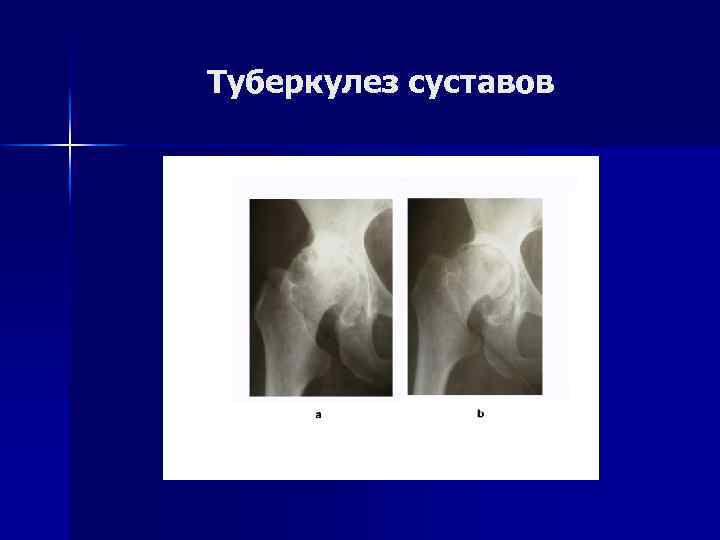
Туберкулез костей и суставов Структура: n Позвоночник – 50%; n Тазобедренный сустав – 20%; n Коленный сустав – 20%; n Другие суставы – 10%.

Туберкулез позвоночника n В преспондилитической фазе туберкулезный очаг локализуется в теле позвонка, клиническая симптоматика весьма скудная: усталость, неловкость, скованность, преходящая локальная болезненность, ощущаемая после длительной ходьбы, при поднятии тяжести, прыжках, беге. n Скрытый период - от 3 месяцев до 3 и более лет. В этот период в 50– 80% случаев диагноз туберкулезного спондилита даже не предполагается.

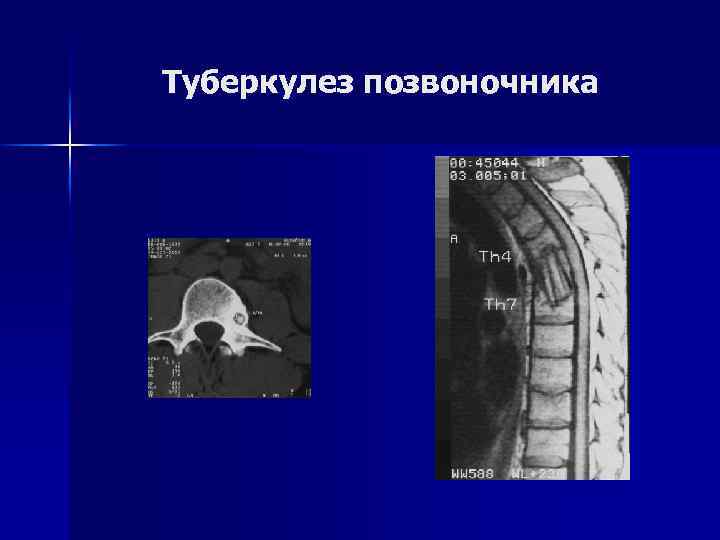
Туберкулез позвоночника n Больные лечатся в основном с диагнозом остеохондроза позвоночника или радикулита. На этой стадии заболевания лучевое обследование проводится редко, однако рентгенотомография, особенно КТ и МРТ позволяют обнаружить даже небольшой первичный туберкулезный остит в телах позвонков.

Туберкулез позвоночника n При развитии спондилитической фазы переход туберкулезной гранулемы на соседний позвонок и окружающие ткани. Клиническая картина становится более отчетливой. Появляются признаки туберкулезной интоксикации. n Локальные боли тупого, сверлящего характера, уменьшающиеся в покое, ограничение движений в позвоночнике, нарушение осанки, напряжение мышц спины, ригидность мышц, отходящих в обе стороны от пораженного участка позвоночного столба к углу лопаток (симптом “вожжей” П. Г. Корнева), появляется пуговчатое выстояние остистого отростка верхнего пораженного позвонка и западение - нижнего.

Туберкулез позвоночника n Возникают локальные абсцессы, нарушается опороспособность позвоночника, увеличивается его деформация. Происходит распространение пре- и паравертебральных абсцессов по межмышечным и межфасциальным пространствам. n При туберкулезе шейного отдела натечный абсцесс нередко находится на передне-боковой поверхности шеи, в заглоточном пространстве или заднем средостении.

Туберкулез позвоночника n При поражении грудного отдела - вдоль позвоночника или паравертебрально в виде «ласточкиных гнезд» . Абсцесс может пенетрировать в легкое, где развивается неспецифическая инфильтрация, принимаемая за пневмонию. n Для туберкулеза грудо-поясничного и поясничного отделов - формирование абсцесса в толще большой поясничной мышцы. n При поражении пояснично-крестцового отдела абсцесс располагается между передней поверхностью крестца и задней стенкой прямой кишки.

Туберкулез позвоночника n Вскрытие абсцесса (хирургическое или спонтанное) ведет к образованию наружных и внутренних свищей. n Постоянная задержка в них гноя вызывает интоксикацию. n При прорыве пре- и паравертебральных абсцессов в бронх появляется кашель с обильным выделением мокроты, в которой часто обнаруживаются МБТ. n Трудными для диагностики являются внутренние свищи, открывающиеся в полые органы (кишечник, влагалище и др. ).

Туберкулез позвоночника n Одним из первых симптомов туберкулеза позвоночника являются неврологические нарушения. n Локальные боли, в последующем приобретают выраженный сегментарный характер с иррадиацией в грудную клетку, живот, таз, нижние конечности. n При разрушении и сближении тел позвонков значительно уменьшается высота межпозвоночного отверстия, через которое проходит корешок спинного мозга - появление

Туберкулез позвоночника n Ввиду смешанного характера спинномозговых корешков и раннего вовлечения в реактивное воспаление симпатического ствола появляются висцеральные боли с картиной холецистита, язвенной болезни желудка, панкреатита, печеночной и почечной колики, аппендицита и других заболеваний. n Нарастание деструкции ведет к компрессии спинного мозга. Развивается нижняя спастическая параплегия с нарушением функции тазовых органов и появлением пролежней.

Туберкулез позвоночника Диагностика n n В период разгара клиническая картина разнообразна. Наряду с волнообразным течением встречаются остротекущие формы, сопровождающиеся лихорадкой, быстрым развитием абсцессов и спинномозговых расстройств, значительными изменениями в гемограмме. Тщательный сбор анамнеза: начало заболевания, связь с ранее имевшими место травмами, переохлаждением или другими заболеваниями, ведущими к снижению общего и местного иммунитета, имелся ли контакт с больным туберкулезом или перенес ли сам больной в прошлом туберкулез других органов.

Туберкулез позвоночника n n Осмотр: оценка общего строения тела, формы и функции позвоночника, выстояние или западение остистых отростков, болезненность их и паравертебральных точек, наличие клинически определяемых абсцессов, неврологических расстройств, свищей. Клинико-биохимические показатели степень активности процесса, но не являются специфичными для туберкулезного поражения. В разгаре заболевания - увеличение СОЭ, сдвиг лейкоцитарной формулы влево, лейкоцитоз с лимфопенией, гиперглобулинемия. Значительно повышается уровень гаптоглобина и свободного оксипролина в крови.

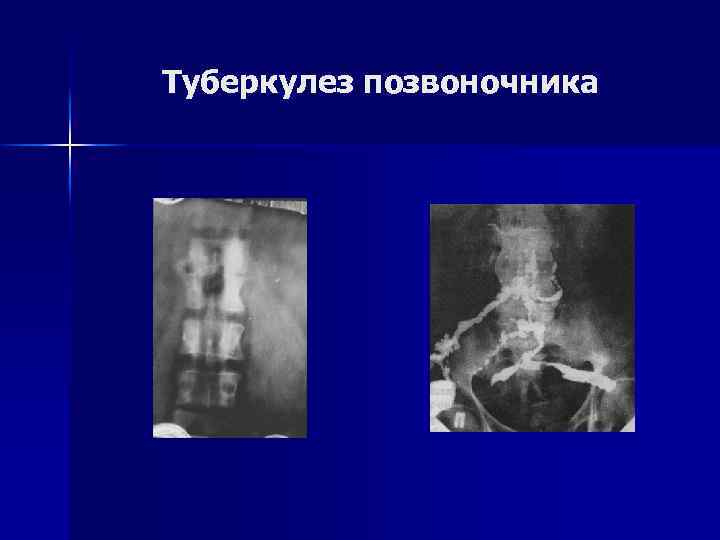
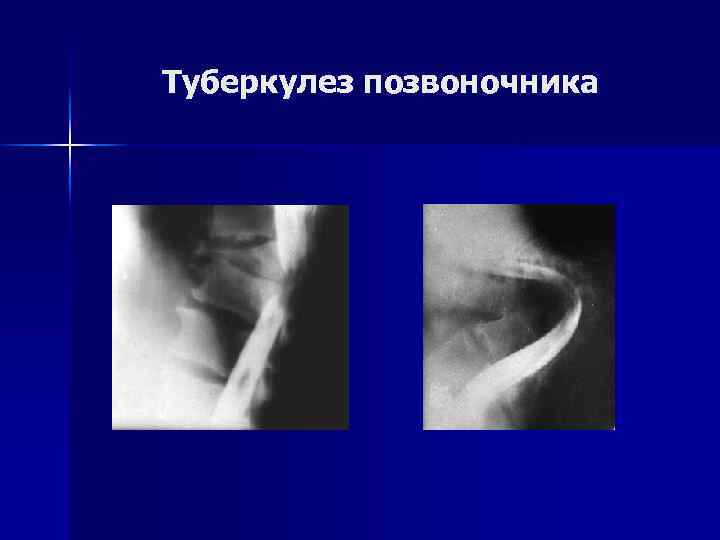
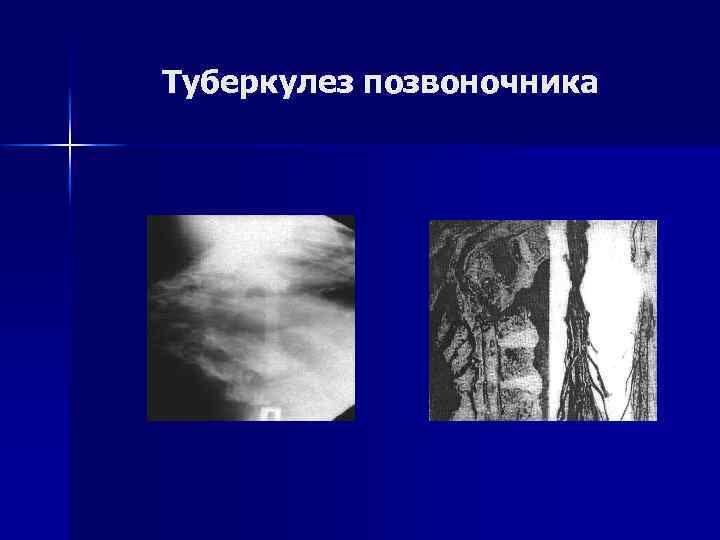
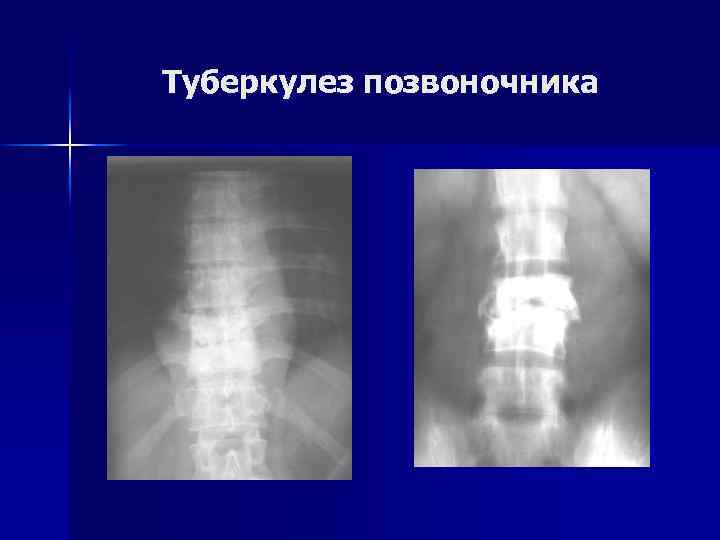
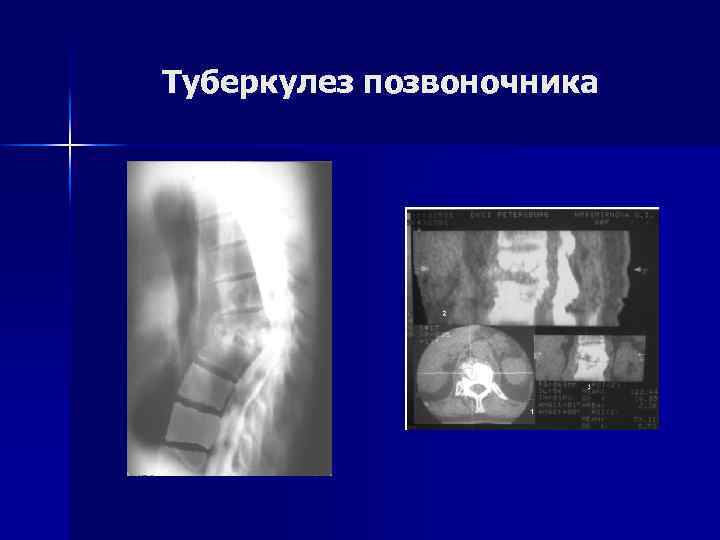
Туберкулез позвоночника Рентгенологическое обследование. n n Первичные оститы выявляются крайне редко. КТ и МРТ существенно помогают в сложных диагностических ситуациях. Ранний признак - снижение высоты межпозвоночного пространства. В одном из тел позвонков имеется бухтообразный дефект. В дальнейшем - поверхностная, чаще глубокая контактная деструкция. В деструкцию вовлекаются, как правило, 2– 3 позвонка, а у 1/3 больных выявляются более распространенные поражения.

Туберкулез позвоночника n У 57% больных - обширные абсцессы. При длительном течении на фоне антибактериальной терапии - умеренное склерозирование структуры пораженных позвонков, формирование скобообразных костных разрастаний на уровне разрушенных дисков.

Туберкулез позвоночника Субарахноидальная (люмбальная) пункция – n Степень проходимости субарахноидального пространства, наличие блока ликворных путей. n Клинический, биохимический и иммунологический анализ ликвора. n Позволяет определить протяженность компримирующего участка, наличие и характер блока ликворных путей, что крайне важно перед выполнением декомпрессивной операции.

Туберкулез позвоночника n Радионуклидное исследование скелета n УЗИ используется для выявления абсцессов, показано при атипичных проявлениях туберкулезного спондилита и в случаях дифференциальной диагностики его с другими, особенно опухолевыми поражениями позвоночника. определения их характера, многокамерности и количества находящегося в них гноя.

Туберкулез позвоночника n n Туберкулинодиагностика проводится путем постановки реакции Манту с 2 ТЕ ППД-Л; учитывается местная и общая реакция. Очаговой реакции уловить у больных туберкулезным спондилитом не удается. Положительные туберкулиновые пробы наблюдаются у 42% больных. Отрицательная кожная чувствительность к туберкулину не исключает туберкулезного поражения позвоночника.

Туберкулез позвоночника Иммунодиагностика n n n изучение специфического иммунного ответа гуморального и клеточного типа; определение противотуберкулезных антител (ПТАТ) в РПК, РПГ и ИФА; ПТАТ у больных туберкулезным спондилитом обнаруживаются более чем в 80% случаев, причем всеми тремя реакциями – в 51, 1% случаев. Диагностическое значение имеет определение иммунного ответа клеточного типа с использованием реакции специфической бластной трансформации лимфоцитов (РБТЛ с ППД).

Туберкулез позвоночника n Для уточнения этиологии воспалительного заболевания позвоночника решающее значение имеют результаты бактериологического (включая ПЦР), цито- и гистологического исследований патологического содержимого абсцессов, свищей, пункционного операционного материала. n и Обнаружение МБТ и туберкулезных грануляций уточняет природу заболевания.
Туберкулез позвоночника
Туберкулез позвоночника
Туберкулез позвоночника
Туберкулез позвоночника

Туберкулез позвоночника
Туберкулез позвоночника
Туберкулез позвоночника
Туберкулез суставов
Туберкулез суставов
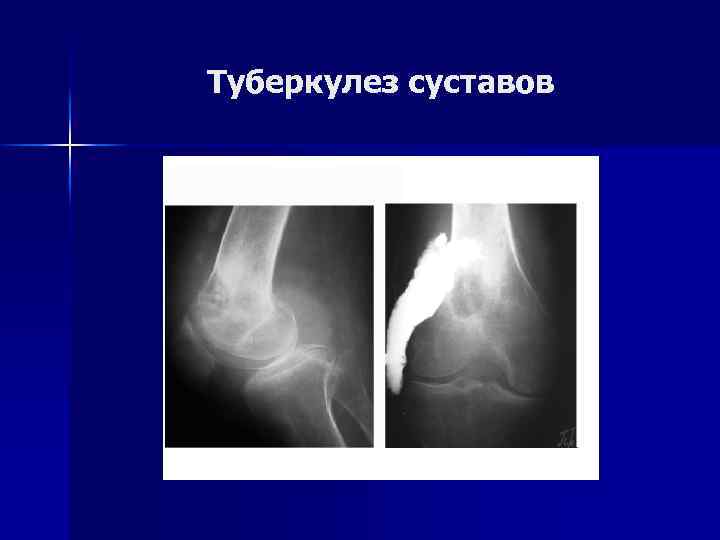
Туберкулез суставов
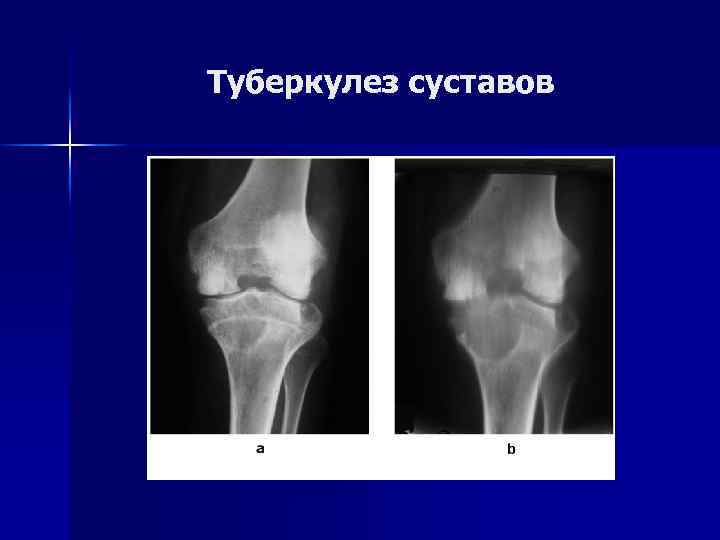
Туберкулез суставов
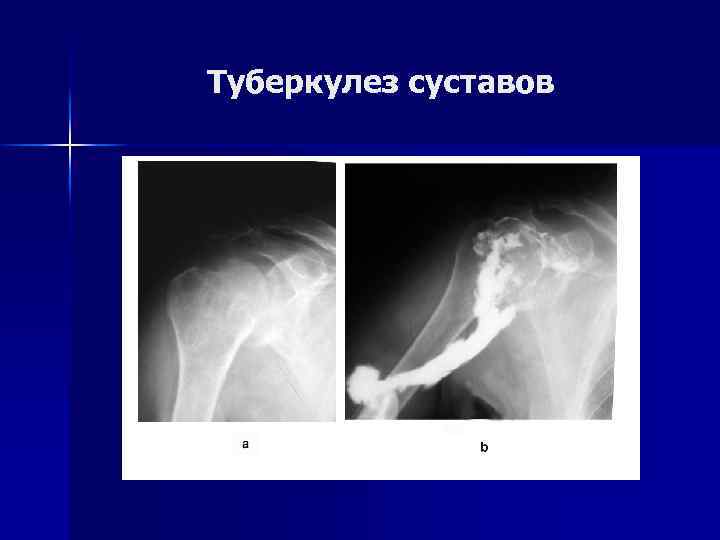
Туберкулез суставов
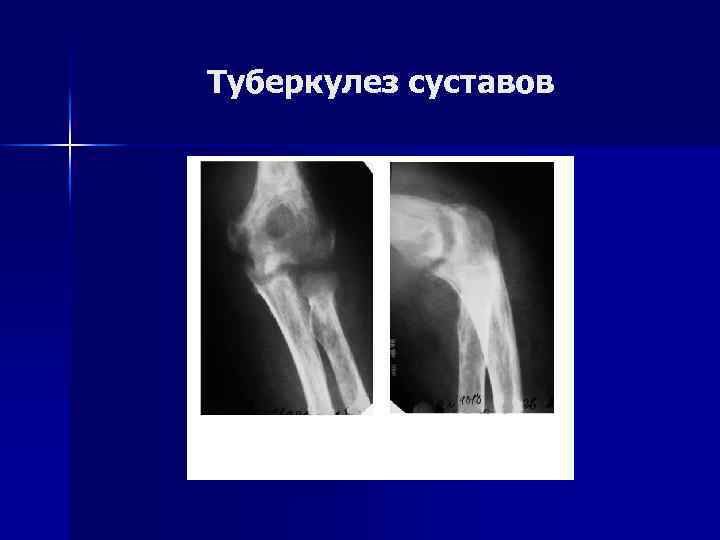
Туберкулез суставов
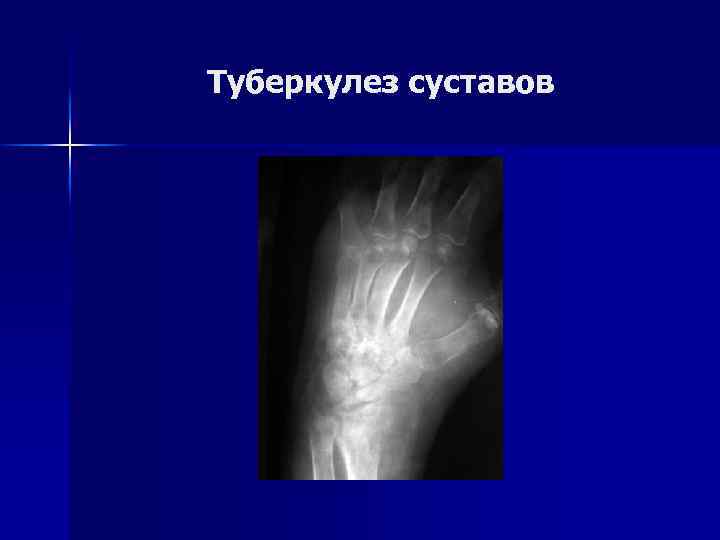
Туберкулез суставов

Благодарю за внимание
Выявление и диагностика ВЛТ.ppt