Туберкулез кожи.ppt
- Количество слайдов: 56

Туберкулез кожи. Группа заболеваний кожи, обусловленных микобактериальной туберкулезной инфекцией, характеризующаяся хроническим течением, гетерогенностью клинических проявлений и образованием специцифических гранулем в коже.

Возбудитель туберкулезная микобактерия грамположительный аэробный микроорганизм длиной 1 – 4 мкм, шириной 0, 2 – 0, 6 мкм в виде тонких, прямых или немного изогнутых гомогенных или зернистых палочек со слегка закругленными и утолщенными концами; они не образуют спор, неподвижны, устойчивы к кислотам, щелочам и спирту.

Туберкулез кожи может быть обусловлен микобактериями нескольких типов: n Typus humanus (человечий) n Typus bovinus (бычий) n Typus avium (птичий)

Пути инфицирования: n n лимфогематогенный (метастатический) – из первичных туберкулезных очагов во внутренних органах – является основным при туберкулезе кожи; по протяжению (per continuitatum, интраканаликулярный) – с подлежащих пораженных органов и тканей (лимфатические узлы, кости, суставы); аутоинокуляция (суперинфекция) – внедрение в кожу микобактерий из выделений; экзогенный – вследствие инвазии извне в поврежденную (травма) кожу.

Классификация Преимущественно локализованные формы. Туберкулез кожи первичный n Туберкулезная (вульгарная) волчанка. n Туберкулез кожи бородавчатый. n Туберкулез кожи колликвативный (вторичная скрофулодерма). n Туберкулез кожи и слизистых язвенный периорифициальный. 2. Преимущественно диссеминированные формы. n Туберкулез кожи папуло некротический. n Туберкулез кожи индуративный (эритема индуративная Базена). n Туберкулез кожи лихеноидный (лишай золотушных) n Туберкулез лица милиарный диссеминированный. 1.
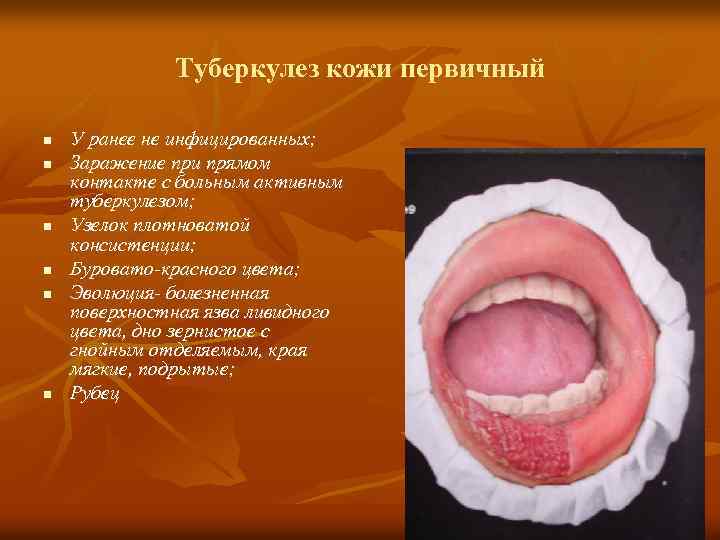
Туберкулез кожи первичный n n n У ранее не инфицированных; Заражение при прямом контакте с больным активным туберкулезом; Узелок плотноватой консистенции; Буровато красного цвета; Эволюция болезненная поверхностная язва ливидного цвета, дно зернистое с гнойным отделяемым, края мягкие, подрытые; Рубец

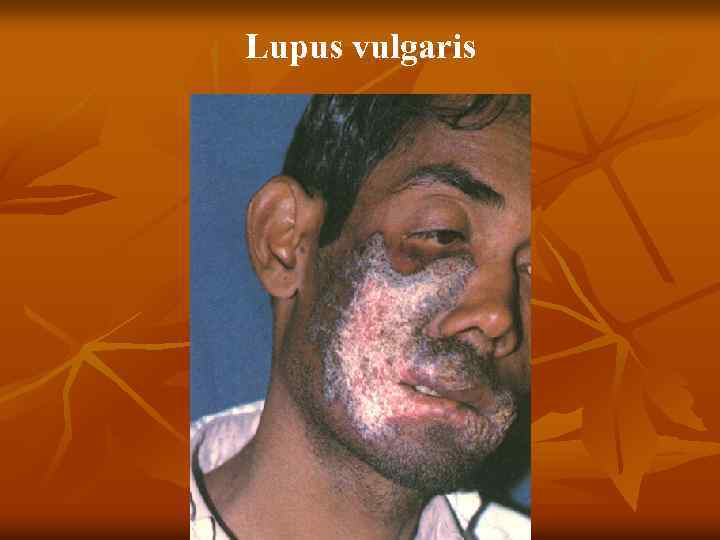
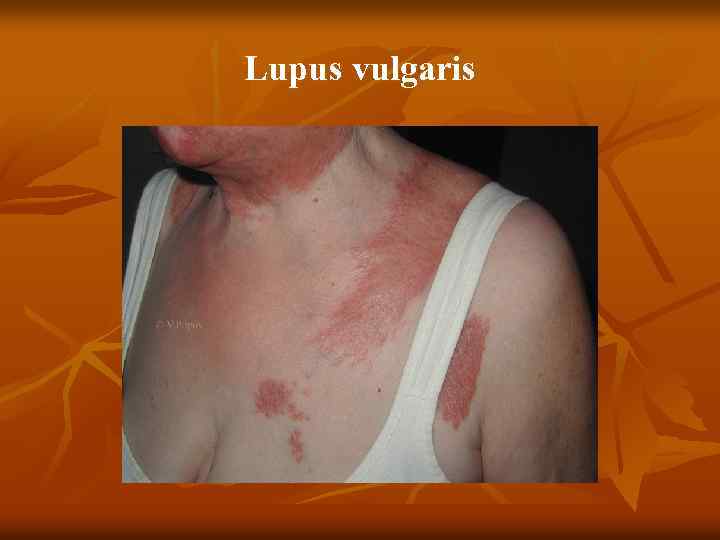
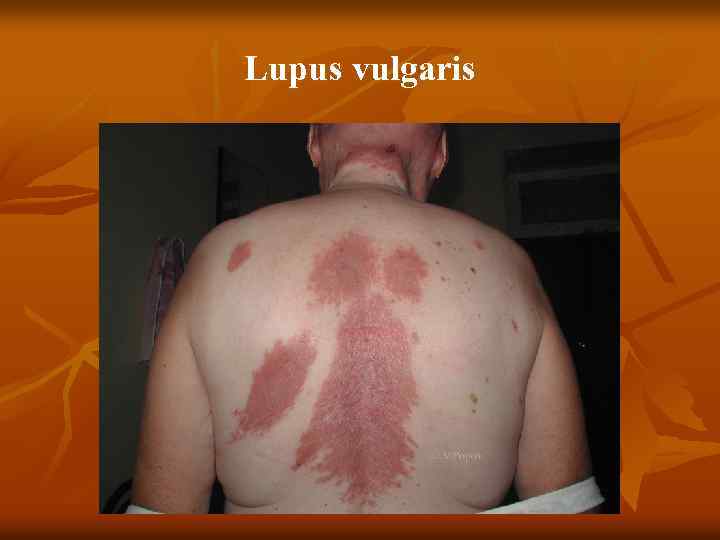
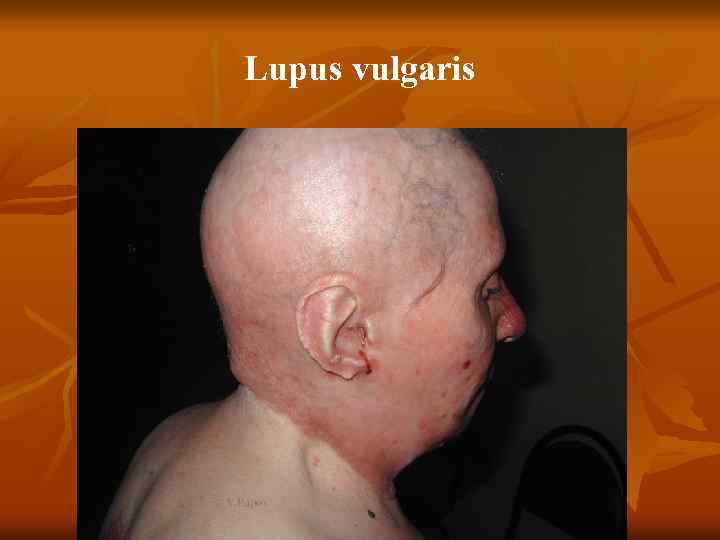
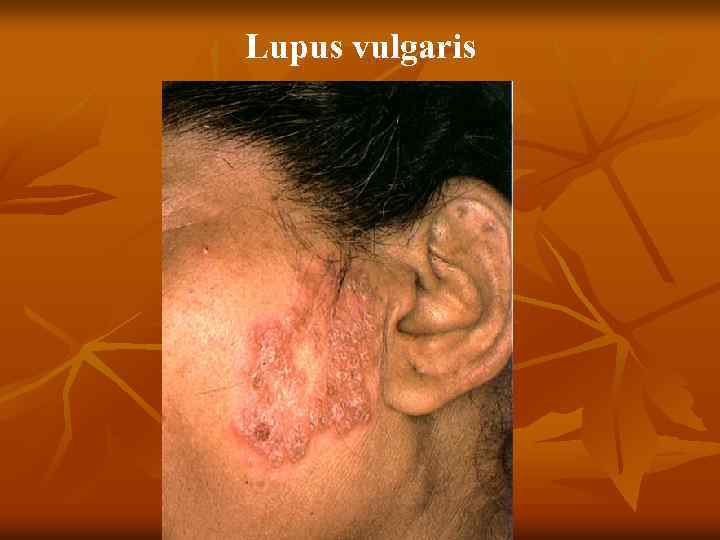
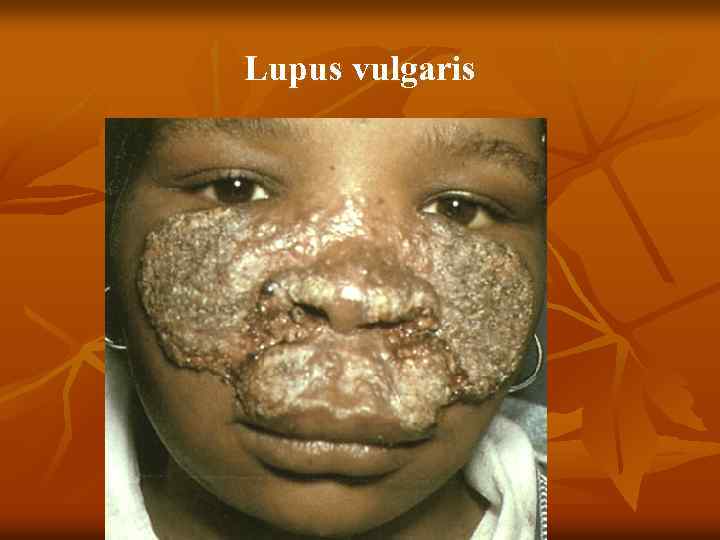
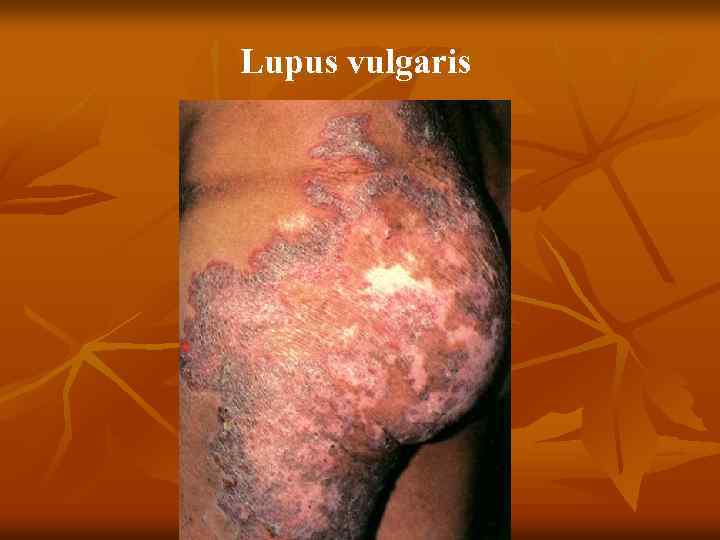
n n n Туберкулезная (вульгарная) волчанка Первичным элементом являются бугорки (люпомы). Имеют вид желтовато красных или красновато коричневых пятен, округлой формы, до 2 – 5 мм, резко очерченных. Характерным признаком является мягкая консистенция, выявляемая при надавливании пуговчатым зондом, который легко вдавливается в бугорок, как бы проваливаясь в него (симптом «зонда» А. И. Поспелова), вызывая боль, а иногда кровоточивость. При диаскопии цвет люпом меняется на желтовато буроватый, так как выдавливается кровь, что позволяет увидеть истинный цвет (феномен «яблочного желе» ) Разрешаются люпомы, замещаясь нежным атрофическим рубцом, собирающимся в складку наподобие скомканной папиросной бумаги. Особенностью туберкулезной волчанки является возможность образования в рубцах новых волчаночных бугорков. Локализуется процесс чаще на лице (щеки, ушные

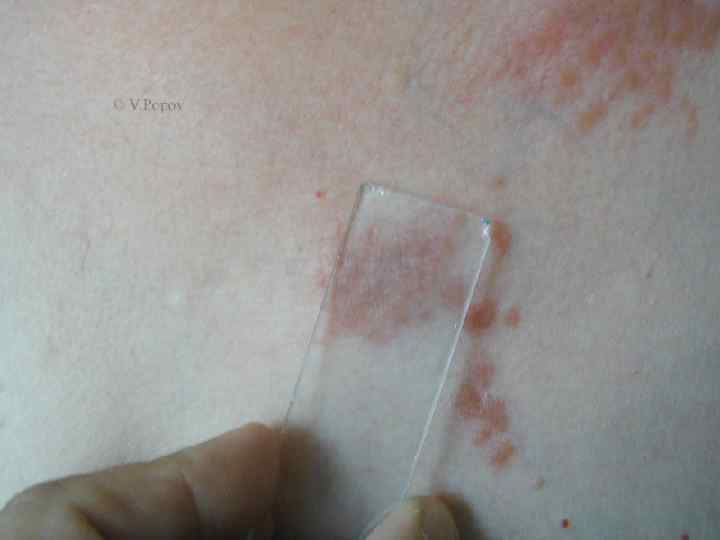
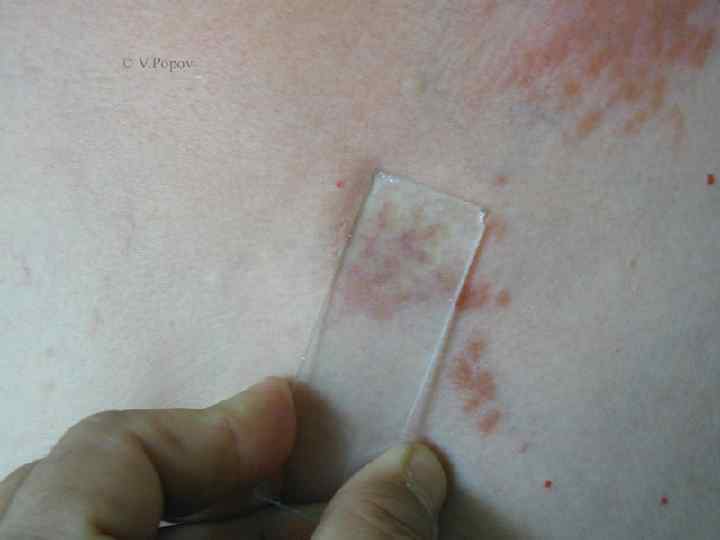
Туберкулезная волчанка n n n 5. 1. 1. Туберкулезная волчанка. Первичный морфологический элемент — бугорок (люпома) размером от булавочной головки до горошины, мягкой консистенции, буровато красного цвета, круглой или овальной формы. При диаскопии (надавливании стеклом на бугорок) определяется буроватая окраска люпом (феномен «яблочного желе» ). При надавливании пуговчатым зондом образуется ямка, иногда кровоточащая ( «симптом зонда» , описанный А. И. Поспеловым). Сформировавшиеся очаги не резко возвышаются над уровнем здоровой кожи (плоская форма). Постепенно бугорки покрываются тонкими листовидными чешуйками (шелушащаяся форма) и, разрешаясь, оставляют поверхностные аторофические рубцы, на которых снова возникают единичные или сгруппированные люпомы. В результате периферического роста образуются очаги, характеризующиеся образованием гирлянд (серпигинирующая форма). Бугорки могут достигнуть размеров горошины (туберозная форма), а при гипертрофии волчаночного инфильтрата возникают массивные опухоли (опухолевидная форма),

n n n Распад крупных бугорков ведет к появлению малоболезненных поверхностных язв с мягкими, фестончатыми, подрытыми краями, мелкозернистым, легко кровоточащим дном (язвенная форма). При ссыхании экссудата на поверхности язв образуются корки (корковая форма). На кистях и стопах иногда появляются бородавчатые разрастания с массивными наслоениями роговых масс (веррукозная форма). Возможно разрушение подлежащих тканей: хрящей, кры льев носа и носовой перегородки. Преимущественная локализация очагов поражения — ли цо (область носа, щек, губ, ушных раковин), шея, ягодицы, кисти, стопы, слизистые носа и полости рта. Осложнения: рожистое воспаление, слоновость, кожный рак. Реакция Манту — положительная. Прививка пораженной ткани морским свинкам дает положительный результат. Микобактерии в гистологических препаратах определяются с трудом.
Lupus vulgaris
Lupus vulgaris
Lupus vulgaris
Lupus vulgaris
Lupus vulgaris
Lupus vulgaris
Lupus vulgaris

Lupus vulgaris (из архива профессора В. А. Леонова 25. 06. 47 г. )
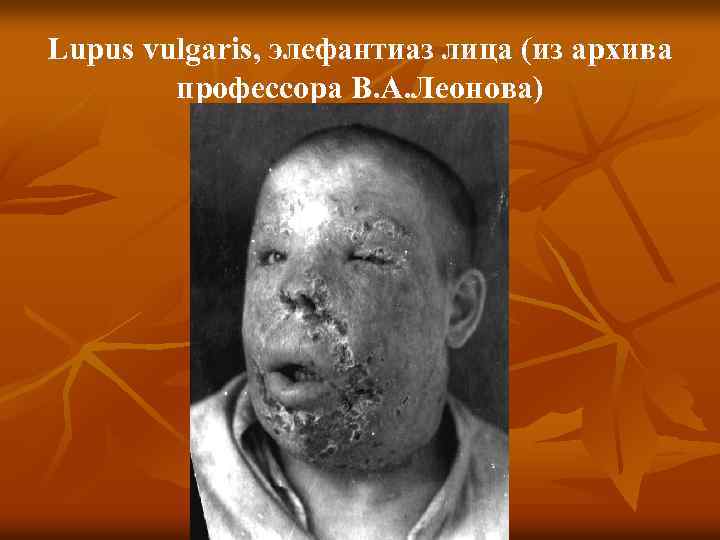
Lupus vulgaris, элефантиаз лица (из архива профессора В. А. Леонова)
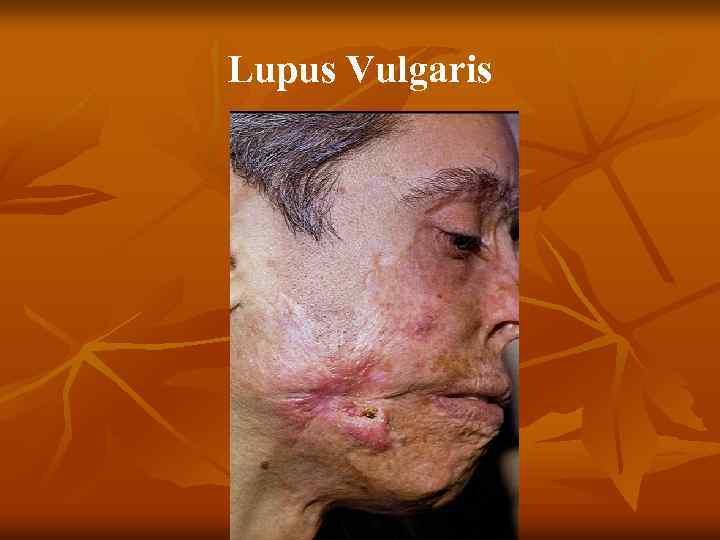
Lupus Vulgaris

Lupus vulgaris (из архива профессора В. А. Леонова)

Клинические формы: n n n n n плоская (Lupus planus, lupus maculosus) псориазиформная (Lupus psoriasiformis) опухолевидная (Lupus tumidus) туберозная (Lupus prominens tuberosus) язвенная (Lupus exulcerans) веррукозная (Lupus verrucosus) мутилирующая (Lupus mutilans) эритематозоподобная (Lupus erythematosiformis) диссеминированная вульгарная

Lupus planus
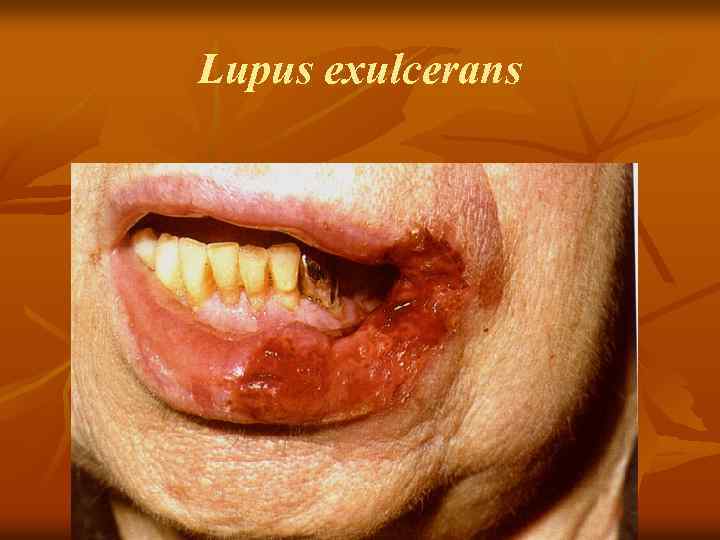
Lupus exulcerans
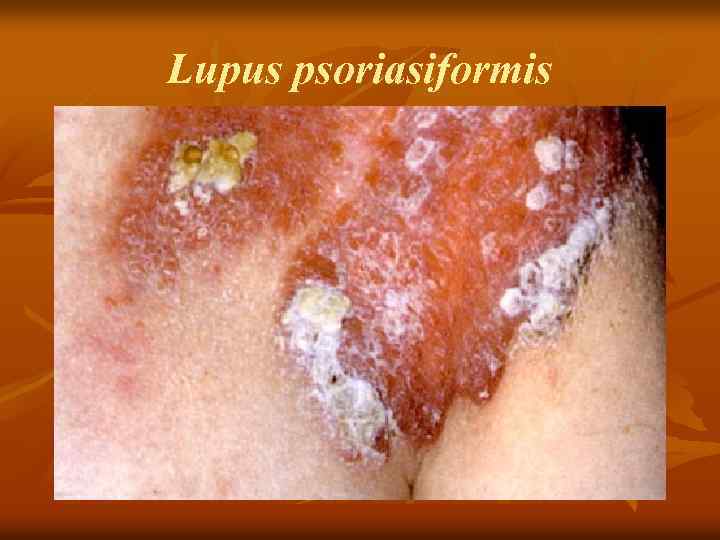
Lupus psoriasiformis
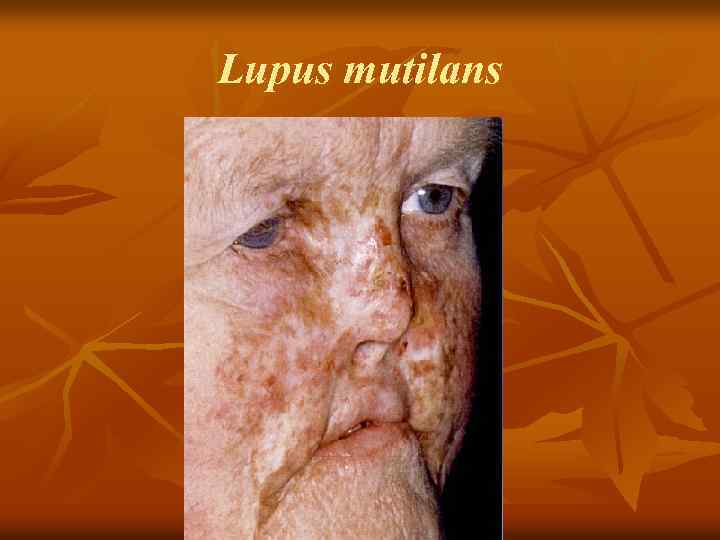
Lupus mutilans

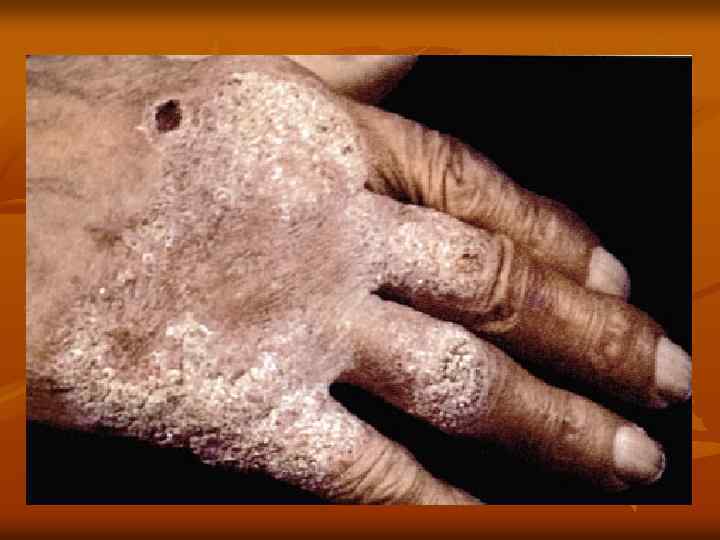
Туберкулез кожи бородавчатый n n n Бородавчатый туберкулез — заболевание кожи экзогенного происхождения (заражение от трупов человека или животных, погибших от туберкулеза) — у патологоанатомов, работников боен, мясников и т. д. ; реже инфицирование кожи происходит гематогенным или лимфогенным путем. Клиника: плотные, безболезненные бугорки величиной с конопляное зерно или горошину, синюшно красного цвета. По степенно они превращаются в бляшки, в которых различают три зоны: центральная — зона бородавчатых разращений, с трещинами, углублениями между ороговевшими сосочками, покрытыми утолщенным роговым слоем с чешуйками, корками сероватого цвета; в окружности — валик инфильтрата синюшно красного цвета, с гладкой поверхностью; далее вокруг — ярко красный воспалительный венчик. После разрешения этих элементов остается тонкий, мягкий атрофический рубец. Излюбленная локализация — тыльная поверхность кистей (особенно 1— 2 — 5 х пальцев), реже — на ладонях и нижних конечностях. Течение хроническое, общее состояние обычно не нарушается. Эта форма туберкулеза кожи чаще наблюдается у мужчин. Туберкулиновые реакции положительные, но они менее выражены, чем при волчанке.
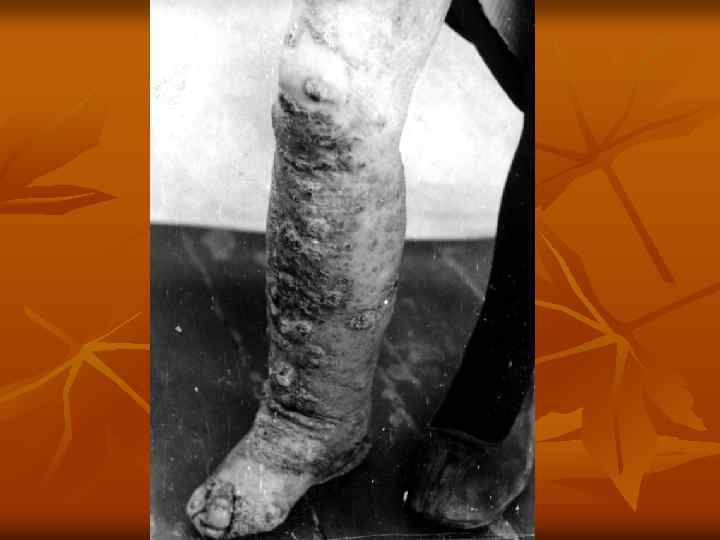

Туберкулез кожи колликвативный (скрофулодерма). n n 5. 1. 2. Колл иквативный туберкулез (скрофулодерма). Различают первичную скрофулодерму (при гематогенном заносе туберкулезной инфекции в кожу) и вторичную (вследствие распространения инфекции в кожу с пораженных туберкулезом лимфатических узлов, костей, суставов и т. д. ). В подкожной клетчатке образуются плотные, безболезненные узлы размером с крупную горошину или орех, постепенно увеличивающиеся в размерах, спаиваясь с кожей. Узлы вскрываются, образуя малоболезненные язвы с мягкими, подрытыми, нависающими краями синюшно красного цвета, дно покрывается желтовато белым налетом, отделяемое гнойное с примесью крови и обрывками омертвевших тканей. Рубец неровный, с сосочками, мостиками, иногда келоидного характера. Течение длительное. Преимущественная локализация — область подчелюстных, шейных желез, над и подключичных впадин, суставов, костей (грудины, ребер и др. ). Туберкулиновые реакции — обычно положительные.
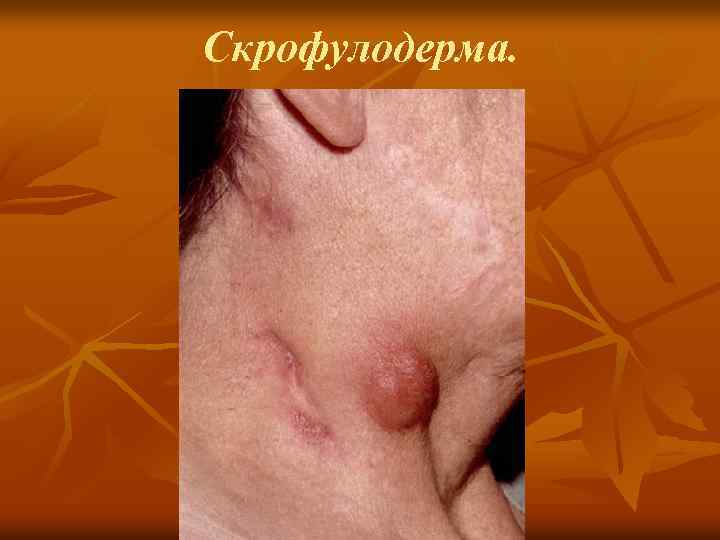
Cкрофулодерма.
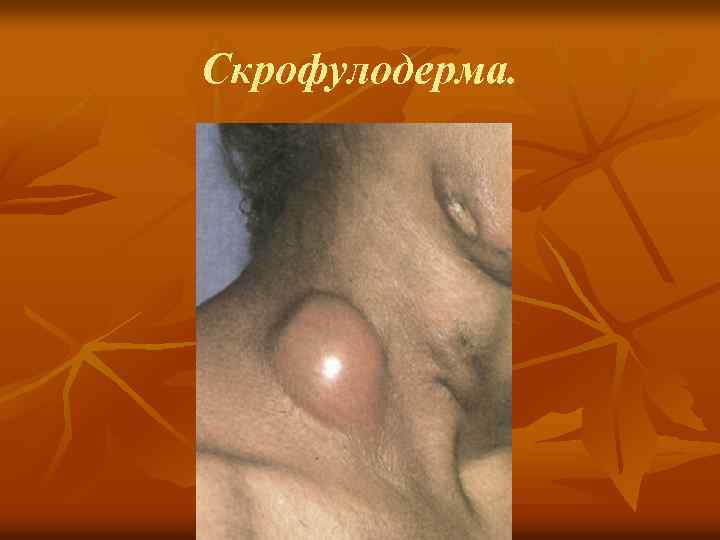
Cкрофулодерма.
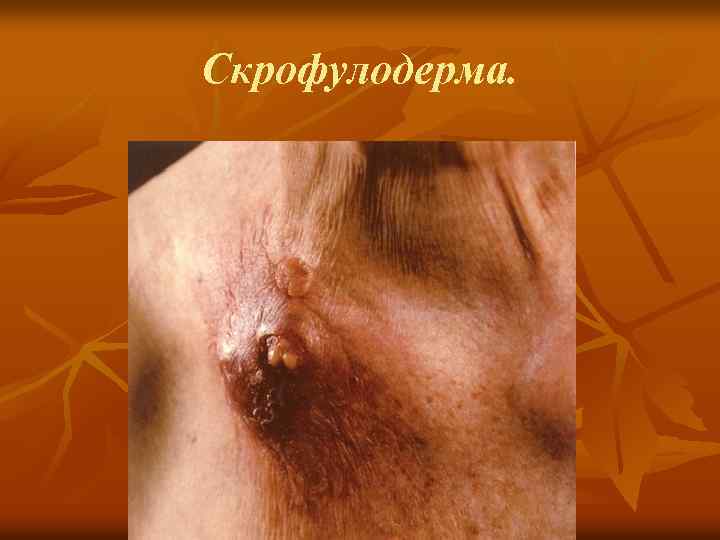
Cкрофулодерма.

Cкрофулодерма.

Туберкулез кожи и слизистых оболочек язвенный периорифициальный n n возникает в области естественных отверстий у больных, страдающих активной формой туберкулеза внутренних органов, вследствие аутоинокуляции туберкулезными палочками. Клиника: бугорок размером с булавочную головку, округ лой формы, желтовато красного цвета, плотноватой консистенции, быстро превращается в пустулу и язвочку. При слиянии бугорков язвочки имеют микрополицикличные, фестончатые, круто обрезанные края, неровное, легко кровоточащее дно, покрытое серовато желтым гноем, с небольшими

n n желтоватыми узелками (зерна Трела — милиарные специфические бугорки), очень болезненными. Излюбленная локализация — кожа губ, слизистые оболочки ротовой полости, половые органы, окружность заднепроходного отверстия. В мазках из отделяемого язв обнаруживаются туберкулезные палочки. Туберкулиновые реакции отрицательнее.

Туберкулез кожи папуло некротический. n n характеризуется хроническим, рецидивирующим (в весенне осеннее время) течением, преимущественно у лиц молодого возраста, нередко комбинируется с индуративнрй эритемой. Возможно сочетание с туберкулезом лимфатических узлов и легких. Клиника: узелки полушаровидной формы, или плоские, плотные, бледно розового, буровато синюшного цвета, диаметром 3— 5 мм, не склонные к слиянию. В центре их появляется «псевдопустула» желтоватого цвета, с некротической массой,

n n n подсыхающей в буроватую корочку, под которой находится довольно глубокая язвочка с отвесными ровными краями. После заживления язвочки остаются гладкие, круглые, вдавленные, слегка пигментированные «штампованные» рубчики. Высыпание папул приступообразное, благодаря чему в клинической картине определяется полиморфизм. Излюбленная локализация: симметричные высыпания на разгибательной поверхности конечностей, ягодицах, реже — на кистях, лице. Туберкулиновые реакции положительные.
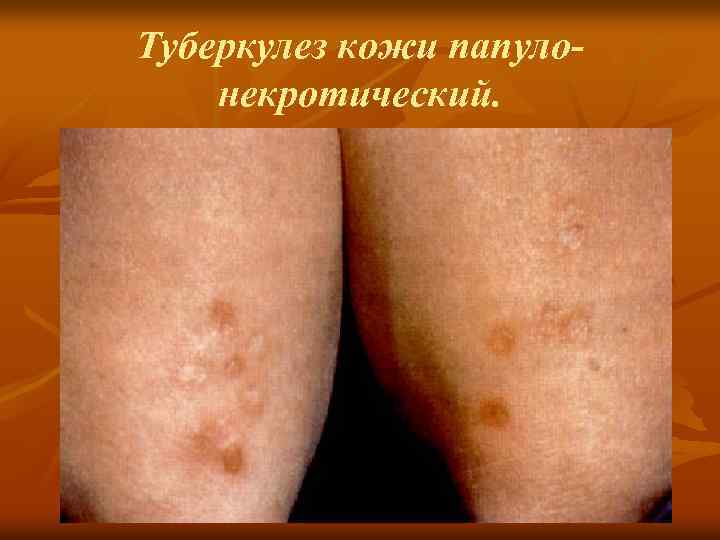
Туберкулез кожи папуло некротический.

Туберкулез кожи индуративный (индуративная эритема Базена) n n n Характеризуется волнообразным течением с обострениями в весенне осеннее время года, преимущественно у молодых женщин (в результате длительного пребывания в холодном помещении). Нередко сочетается с туберкулезным поражением лимфатических узлов. Клиника: плотные плоские инфильтраты размером до ладони или узлы от горошины до лесного ореха в подкожно жировой клетчатке, располагаются рассеянно, по ходу сосудов. Цвет бледнокрасный с синюшным оттенком или буроватый. Высыпания малоболезненные. После разрешения через несколько недель или. месяцев остается пигментация или поверхностная атрофия кожи. Иногда образуется язва. Обычно язвы круглых или овальных очертаний, неглубокие с ровными или полициклическими краями, дно неровное, покрытое серозно гнойным отделяемым, заживающие поверхностным рубцом. Локализация: голени (чаще —на задней, нередко —на боковых и передней поверхностях), бедра и ягодицы. Расположение симметричное. Туберкулиновые реакции, как правило, — положительные.
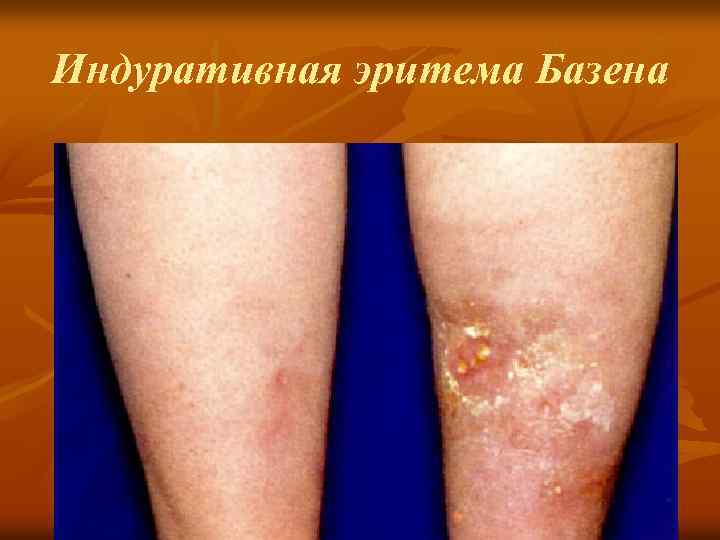
Индуративная эритема Базена

n n Туберкулез кожисочетается с хроническим лихеноидный доброкачественная форма, нередко туберкулезным поражением лимфатических узлов, костей, суставов, реже — легких или с другими туберкулезными заболеваниями кожи. Возникает вследствие гематогенной или лимфогенной диссе минации. Клиника: узелки перифолликулярного характера размером с булавочную головку, просяное зернышко, мягкой консистенции, от бледно розового до насыщенного красновато синюшного цвета, конической или уплощенной формы, покрытые чешуйками, группирующиеся в небольшие кучки, иногда сливающиеся в бляшки. При свежих высыпаниях в центре определяются пузырьки или пустулки. Разрешение узелков заканчивается мелкими рубчиками или пигментацией. Локализация сыпи — боковые поверхности туловища, грудь, спина, живот, реже — конечности, лицо, волосистая часть головы. Туберкулиновые реакции обычно положительные.
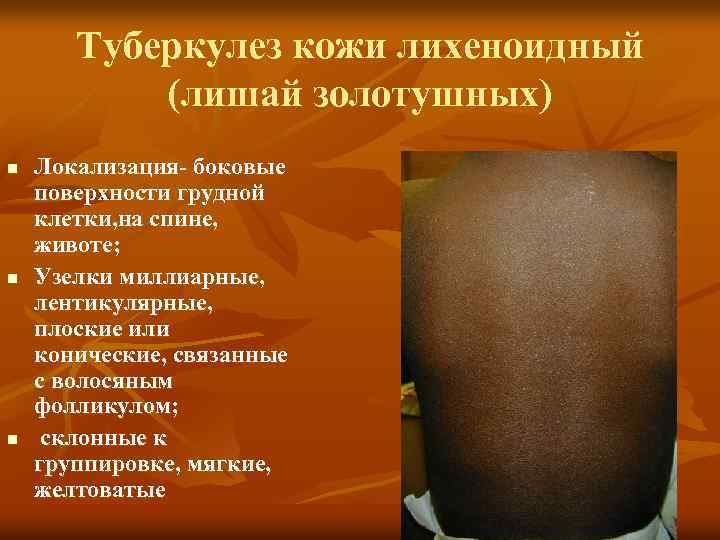
Туберкулез кожи лихеноидный (лишай золотушных) n n n Локализация- боковые поверхности грудной клетки, на спине, животе; Узелки миллиарные, лентикулярные, плоские или конические, связанные с волосяным фолликулом; склонные к группировке, мягкие, желтоватые
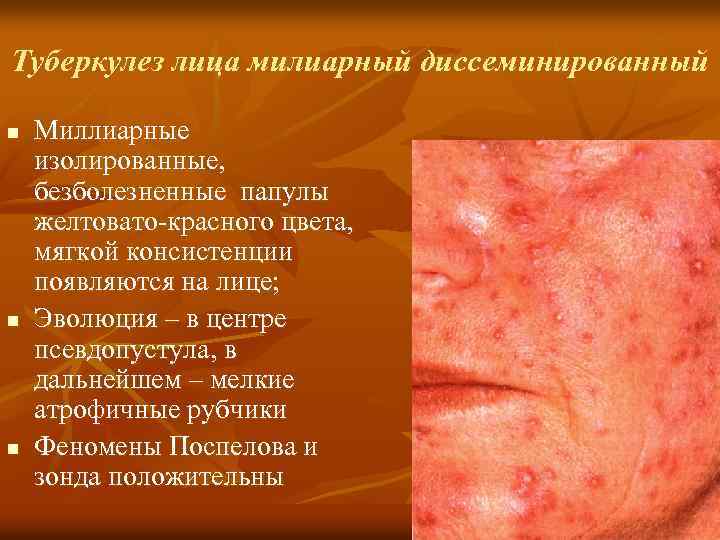
Туберкулез лица милиарный диссеминированный n n n Миллиарные изолированные, безболезненные папулы желтовато красного цвета, мягкой консистенции появляются на лице; Эволюция – в центре псевдопустула, в дальнейшем – мелкие атрофичные рубчики Феномены Поспелова и зонда положительны

Классификация (ВОЗ) противотуберкулезных средств. n n n Гидразид изоникотиновой кислоты (ГИНК) и его производные (тубазид, фтивазид, салюзид, метазид), рифампицин – наиболее эффективные. Стрептомицин, канамицин, амикацин, флоримицин, виомицин, протионамид, этионамид, пиразинамид, этамбутол – средней эффективности. ПАСК (бипаск), тиоацетазон (тибон) – умеренной эффективности.

Контрольные вопросы n n n n Какие разновидности микобактерий вызывают туберкулез кожи? Чем обусловлено разнообразие клинических форм туберкулеза кожи? Какие источники заражения? Назовите экзо и эндогенные факторы, которые способ ствуют развитию туберкулеза кожи. Назовите клинические разновидности локализованного туберкулеза кожи. 6. Какие особенности первичного морфологического элемента при туберкулезной волчанке? 7. Какие клинические разновидности туберкулезной волчанки? 8. Перечислите наиболее частые осложнения туберкулезной волчанки.

n n n n Чем обусловлена своеобразная локализация колликвативного туберкулеза кожи? Дайте характеристику первичных и вторичных морфо логических элементов при колликвативном туберкулезе кожи. Какие пути заражения бородавчатого туберкулеза кожи и какая преимущественная локализация поражений? Дайте характеристику клинической картины язвенного туберкулеза кожи и слизистых. Назовите клинические разновидности диссеминированнного туберкулеза кожи. Какова динамика первичного морфологического элемента при папуло некротическом туберкулезе кожи? Назовите первичный морфологический элемент и его преимущественную локализацию при индуративной эритеме Базена. Какие методы и средства общего лечения туберкулеза кожи? Назовите противотуберкулезные препараты наиболее эффективные, средней эффективности и умеренно эффективные. Какие методы профилактики туберкулеза кожи?

Лепра n n n Лепра — тяжелое инфекционное заболевание, сопровождающееся преимущественным поражением кожи, слизистых оболочек верхних дыхательных путей и периферической нервной системы, а также висцеральных органов, глаз и костей. Этиология и патогенез. Возбудитель — микобактерия Ханзена. Чистая культура возбудителя до сих пор не получена. Единственным источником инфекции является больной че ловек. Микобактерии могут быть найдены в соскобе слизи стой носа, в скарификациях кожи, в пунктате лимфатических узлов, в распавшихся лепромах. Окраска — по методу Циль — Нильсена. Заражение обычно происходит в результате тесного и про должительного контакта с больными, реже — через предме ты больного (белье, посуда и т. д. ). Возможен воздушно капельный путь. Лепра — малоконтагиозное заболевание. Способствуют заражению факторы, ослабляющие орга низм (переохлаждение, алкоголизм, психическая травма, бе ременность и роды). С помощью внутрикожной лепроминовой реакции Митсуда определяется степень резистентности организма к лепре. (Лепромин — взвесь добытых из свежей лепромы микобактерии, стерилизованная кипячением). Положительная реакция на лепромин указывает на высокую сопротивляемость, отрицательная— об отсутствии сопротивляемости (восприимчивость к лепре).

n n n Клиника. Инкубационный период 5— 7 лет, возможно укорочение до 1 года и удлинение — до 10 и более лет. При на личии достаточной сопротивляемости заражения не происходит или внедрившиеся бациллы находятся в стадии непатогенного существования (латентная лепра). Продромальные явления не имеют специфических черт: лихорадка, общая слабость, утомляемость, потеря аппетита, артралгии, невралгии, носовые кровотечения. Различают три типа лепры. Лепроматозный (L) — злокачественный тип, отличается системным харак тером поражения. Вначале появляются эритематозные или эритематозно пигментные пятна, разлитые инфильтрации. Постепенно образуются лепроматозные инфильтраты, бугорки и узлы (лепромы), которые сливаются в крупные конгломераты. Кожа становится жирной с бурым ( «ржавым» ) оттенком. Кожные складки углубляются, лицо приобретает характерный вид — faсes leonina. Брови, ресницы, пушковые волосы в местах поражения выпадают. Часто вовлекаются в процесс слизистые оболочки носа, рта, глотки, гортани. Лепромы и инфильтраты изъязвляются, в результате чего образуются глубокие язвы, перфорации, нарушается речь, глотание и дыхание, возникает осиплость голоса и афония. Возможен стеноз гортани. Часто поражаются орган зрения (кератиты, иридоциклиты), печень, селезенка, лимфатические узлы, костная ткань (периоститы), половые органы (орхоэпидидимиты).

n n Туберкулоидный тип (Т) — поражается кожа, пе риферическая нервная система и лимфатические узлы. Высы пания на коже в виде узелков, бугорков буровато синюшно красного цвета с резкими очертаниями. Кольцевидные очаги с валикообразным краем и атрофическим центром склонны к периферическому росту. Поражение кожи асимметрично. Локализация — лицо, конечности, спина, ягодицы. Наблюда ется расстройство кожной чувствительности и потоотделения в пределах очагов поражения. Волосы не выпадают. Недифференцированный тип. (I). Преобладает

n n Недифференцированный тип. (I). Преобладает неврологическая симптоматика. На коже появляются эритематозные или гипохромические пятна, располагающиеся симметрично на спине, пояснице, бедрах. Нервные стволы утолщаются и становятся болезненными при пальпации. Чаще поражаются локтевой, большой ушной и малоберцовый нервы. Гиперестезия сменяется парастезией и анестезией. Наблюдаются парезы и атрофия мышц лица, кистей и стоп. Часто возникают прободающие язвы стоп. Возможны также мутиляции. Функциональные пробы: внутривенное введение 5 мл 1% раствора никотиновой кислоты приводит к длительному покраснению лепрозных очагов. Проба на потоотделение Минора отрицательная (смазывание йодной настойкой и присыпка крахмалом). Проба с горчичником не вызывает появления эритемы на лепрозных пятнах.

Лейшманиоз кожи(Болезнь Боровского) n n n Лейшманиоз — эндопаразитарное облигатно трансмиссивное заболевание, вызываемое двумя разновидностями простейших (Leishmania tropica minor и Leishmania tropica major); характеризуется образованием узелков или фурункулоподобных элементов, их изъязвлением и рубцеванием. Клинические разновидности и их признаки: Антропонозный (хронический тип), вызываемый Variatio minor. Источник инфекции — больной человек, переносчик — самка москита. Преимущественная локализация: лицо, шея, конечности. Инкубационный период от 2 месяцев до 1 года. Первичный морфологический элемент — бугорок умеренно плотной консистенции, бурого цвета с западением в центре. Через 3— 5 месяцев — изъязвление, которое окружено валиком инфильтрата. Дно язвы пестрое (очаги некроза чередуются с грануляциями). Возможны лимфангоиты и лимфадениты. Очаги единичные, редко множественные (максимально 20— 30). Болеют жители городов. Рубец формируется через год и позже. Он может быть гладким, втянутым, иногда гипертрофи ческим.

n n Зоонозный (острый) тип, вызываемый Variatio major. Источник инфекции — грызуны (песчанки, суслики). Переносчик — самка москита. Преимущественная локализация — открытые участки кожного покрова. Инкубация 7— 10 дней. Появляются фурункулоподобные инфильтраты, которые быстро растут и через 1 — 2 недели изъязвляются, достигая в диаметре 4— 5 см и более. Дно язвы зернистое (симптом «рыбьей икры» ), возможны вегетации и бородавчатые разрастания. Заживление начинается с центра через 2 — 3 недели, сохраняя по периферии язвенный ров и заканчивается глубоким обезображивающим рубцом. Длительность процесса 2— 6 месяцев. Очаги множественные (от десятков до сотен), часто сопровождаются лимфангоитами и лимфаденитами. Болеют жители сел. «Туберкулоидный кожный лейшманиоз» . Характеризуется мелкими плоскими буроватого цвета бугорками, мягкой консистенции и положительным феном «яблочного желе» . Бугорки образуются на рубце от бывших лейшманиом, существуют годами, с трудом поддаются лечению. Предполагают, что эта форма — аллергическая реакция на оставшиеся в ко желейшмании.

Лечение n n При распространенном лейшманиозе назначается общее лечение: противомалярийные препараты (делагил, резохин), антибиотик (мономицин) и препараты сурьмы (солюсурьмин). При одиночных очагах поражения рекомендуется обкалывание 40% водным раствором уротропина или мономицином (из расчета 100 000 ЕД на инъекцию в 0, 5% растворе новокаина), а также разрушение путем диатермокоагуляции или криотерапии. Наружное лечение. При наличии островоспалительных явлений назначаются примочки из различных дезинфицирующих растворов. В стадии изъязвления — мази (мономициновая, 30% уротропиновая, локакортен с неомицином и др. ).

n n n n n Контрольные вопросы Какие особенности эпидемиологии лепры? Назовите клинические разновидности лепры. Какие функциональные пробы используются для диагностики лепры? Какие методы общего лечения лепры? Какие методы профилактики лепры? Назовите возбудителей и клинические разновидности лейшманиоза кожи. Какие типы лейшманиоза кожи встречаются среди городского и сельского населения? Назовите средства общего и наружного лечения лейшманиоза кожи. Какие методы профилактики лейшманиоза кожи?
Туберкулез кожи.ppt