ТРУДНАЯ ИНТУБАЦИЯ-2011.ppt
- Количество слайдов: 104

ТРУДНАЯ ИНТУБАЦИЯ Лекция профессора кафедры анестезиологии, реанимации и скорой медицинской помощи Говоровой Н. В. 1

Актуальность • Частота трудной интубации 0, 05 -18% • В структуре интраоперационной летальности трудная интубация составляет около 30% 2

• Интубни раз, интубни два, интубни ещё, если не получается - зови старшего товарища, если нет старшего товарища - зови маму 5 -я заповедь анестезиолога 3

Определение трудной интубации по ASA: Это случаи, при которых введение интубационной трубки занимает более 10 мин и/или опытный анестезиолог производит более трех попыток. 4

Оптимальные условия проведения ларингоскопии: • Анестезиолог имеет достаточный опыт (более 2 лет) • Достигнут адекватный уровень миорелаксации • Голова и шея находятся в оптимальном положении • Не требуется более одной смены типа или размера клинка 5

Исходя из этого, другое определение трудной интубации: • Интубация является трудной, когда введение интубационной трубки невозможно, несмотря на проведение ларингоскопии в оптимальный условиях. 6
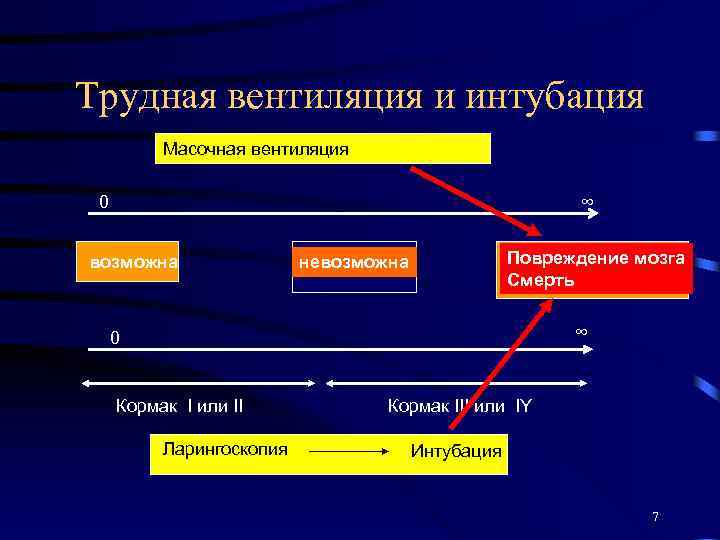
Трудная вентиляция и интубация Масочная вентиляция 0 ∞ возможна Повреждение мозга Смерть невозможна ∞ 0 Кормак I или II Ларингоскопия Кормак III или IY Интубация 7

Общество по проблемам трудных дыхательных путей • Авторы рекомендуют использовать только те методы и оборудование, которые описаны в соответствующих документах Королевского колледжа анестезиологов Великобритании. Публиковать рекомендации, в которые включены редкие методы, бессмысленно. • Основная цель при составлении списка обязательных навыков заключалась в том, чтобы при наименьшем наборе приспособлений и умений, анестезиолог был в состоянии справиться с широким спектром проблем. Ограниченное количество требуемых навыков способствует овладению ими. • Универсальные методы лучше ограниченных. Таким образом, если специалист владеет бронхоскопией и собирается применить данную технику в конкретной ситуации – правильнее применить её и в другой, вместо того, чтобы обучаться какой-либо новой методике. • Обеспечить все больницы самым широким набором всего доступного оборудования для обеспечения дыхательных путей невозможно (и не нужно). • Приборы и методы интубации под прямым контролем зрения предпочтительнее «слепых» методов. 8

Общество по проблемам трудных дыхательных путей • Методы интубации, позволяющие обеспечить вентиляцию больного во время попыток интубации предпочтительнее тех, которые возможны только во время апноэ. • Неинвазивные методы предпочтительнее «инвазивных» (например, ретроградной интубации), если в данной конкретной ситуации они одинаково эффективны. • Каждый специалист вправе решать, какой метод/оборудование использовать в данной конкретной ситуации. Любой из коммерчески доступных приспособлений имеет право на жизнь. • Многие новые надгортанные приспособления выпускаются и рекламируются с коммерческой целью, а не потому, что они лучше стандартного оборудования, входящего в список основных методов. Ситуация может меняться, отражая наилучшую практику на настоящий момент. • Рекомендации будут бесполезными, если в их основе не лежит здравый смысл. Дайте нам знать ваше мнение по электронной почте на адрес Секретаря Общества. 9

Трудный дыхательный путь • Охватывает все клинические ситуации, когда специалист, прошедший специализацию и имеющий сертификат, испытывает трудности с обеспечением эффективной вентиляции через лицевую маску, трудности с ИТ или обе проблемы одновременно. 10

Трудная вентиляция лицевой маской • Ситуация, при которой анестезиолог не может обеспечить адекватную вентиляцию через лицевую маску вследствие: – Невозможность обеспечения адекватного прижатия маски – Чрезмерная утечка вдыхаемой смеси – Чрезмерное сопротивление вдоху или выдоху 11

Признаки неадекватной масочной вентиляции • Отсутствие или резкое снижение амплитуды экскурсии грудной стенки • Отсутствие или резкое ослабление дыхательных шумов при аускультации • Наличие аускультативных признаков значимой обструкции • Вздутие эпигастральной области • Цианоз • Снижение Sp. O 2 • Отсутствие или резкое снижение Et. CO 2 при капнометрии • Отсутствие или выраженные нарушения показателей механики дыхания (при возможности мониторинга дыхательных кривых) • Гемодинамические нарушения, обусловленные гиперкапнией, тяжелой гипоксемией 12

Трудная ларингоскопия • Невозможность визуализировать даже часть голосовых складок при многократных попытках традиционной прямой ларингоскопии 13

Неудачная интубация трахеи • Невозможность установить интубационную трубку в трахее после многократных попыток интубации 14

ШКАЛА ТРУДНОЙ ИНТУБАЦИИ Параметр Оценка по шкале Кол-во попыток ларингоскопии >1 N 1 Кол-во анестезиологов >1 N 2 Количество альтернативных методов N 3 Степень визуализации голосовой щели по Кормаку N 4 Прилагаемая сила - умеренная изрядная N 5 =0 N 5 =1 Применение наружных манипуляций - да нет N 6 = 0 N 6 = 1 Положение голосовых связок - отведение приведение N 7 = 0 N 7 = 1 Всего N 1 -N 7 15

Предоперационная оценка дыхательных путей • Анамнез (операции в области лица и шеи, трахеостомия, синдром ОСА, патология ВНЧС) • Физикальное обследование q Целенаправленное обследование дыхательных путей – осмотр полости рта, состояние зубов, наличие зубных протезов q Тест Маллампати q Оценка тиреоментального расстояния, размеры нижней челюсти q Функция ВНЧС q Объем движений шеи и головы q «Симптом молитвы» • Рентгенография • Оценка функции легких (спирография, кривая поток-давление) 16
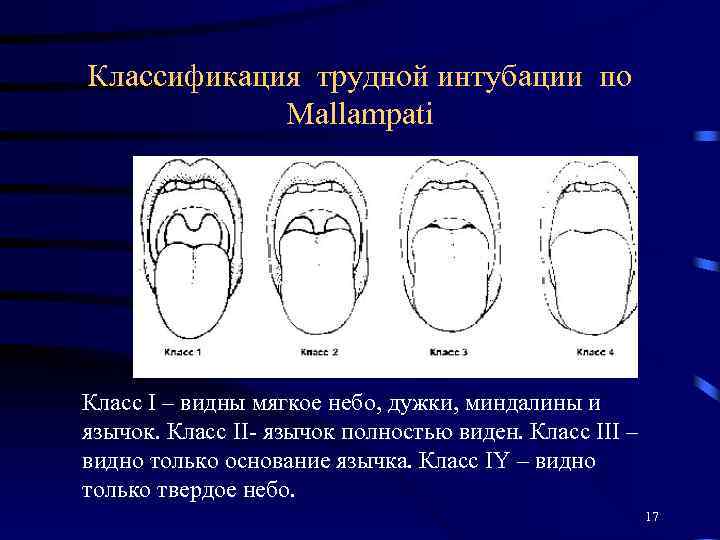
Классификация трудной интубации по Mallampati Класс I – видны мягкое небо, дужки, миндалины и язычок. Класс II- язычок полностью виден. Класс III – видно только основание язычка. Класс IY – видно только твердое небо. 17

Классификация Кормана - Лихена Степень I - полностью виден вход в гортань, голосовая щель. Степень II – видна только задняя часть входа в гортань и голосовой щели. Степень III - вход в гортань и голосовая щель не видны. Степень IY – не виден надгортанник. 18

Ограничения в оценке трудной интубации по Mallampati • Требует сотрудничества пациента, сохраненного сознания • Требует определенного положения головы • Из-за наличия других факторов, интубация может оказаться трудной, несмотря на 1 -2 класс по Mallampati 19

Оценка трудности интубации по Вильсону Параметр Степень оценки Вес 0 -2 Подвижность шейного отдела позвоночника Подвижность нижней челюсти 0 -2 Степень недоразвития нижней челюсти 0 -2 Выступающие передние верхние зубы 0 -2 Максимальная получаемая при этом оценка - 10. Оценка 3 предсказывает 75% трудных интубаций, оценка 4 - до 90%. Тест обладает слабой специфичностью и может не предсказать до 50% трудных интубаций. 20
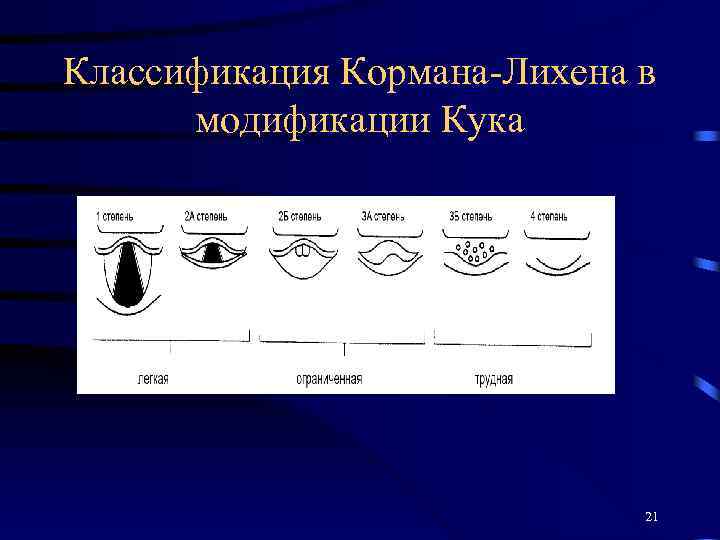
Классификация Кормана-Лихена в модификации Кука 21

Варианты трудной интубации • Ларингеальные структуры имеют нарушенные анатомические взаимоотношения до такой степени, что они становятся непреодолимым препятствием, либо не дифференцируются • Ларингеальные структуры в норме, но визуализация их невозможна (встречается чаще, причина - невозможность мобилизации корня языка, затруднения сопоставления осей) 22
23

Мандибулярное пространство • Вмещает язык и гортань • Является одним из факторов, ограничивающим визуализацию голосовой щели при ларингоскопии 24

Большое мандибулярное пространство Большое смещение языка при ларингоскопии Малый размер мандибулярного пространства ( относительно большой язык недоразвитие н/челюсти, короткая, толстая шея) «Высокое» расположение голосовой щели 25

Способы оценки мандибулярного пространства • Расстояние от подбородка до щитовидного хряща характеризует пространство, которое вмещает язык при ларингоскопии. Если этот показатель меньше 6 см, можно заподозрить трудную интубацию. • Расстояние от подбородка до подъязычной кости также дает представление о пространстве, доступном для перемещения языка во время ларингоскопии. • Длина нижней челюсти. Это третье измерение, позволяющее оценить мандибулярное пространство. 26

Причины трудной интубации Связанные с анестезиологом • Неадекватная предоперационная оценка • Неадекватная подготовка оборудования • Недостаточный опыт, слабая техника 27

Причины трудной интубации Связанные с оборудованием 1. Неисправность 2. Недоступность 3. Отсутствие квалифицированной помощи 28

Причины трудной интубации Врожденные заболевания Синдромы Дауна, Пьера-Робена, Марфана. Ахондроплазаия, гигрома, энцефалоцеле Приобретенные заболевания Недостаточная подвижность нижней челюсти Тризм (абсцесс/инфекция, перелом, столбняк) Фиброз (пост-инфекция, лучевая терапия, травма) Ревматоидный артрит, анкилозирующий спондиллит Опухоли, шинирование нижней челюсти 29

Причины трудной интубации Приобретенные заболевания Недостаточная подвижность шеи Ревматоидный артрит/остеоартрит, анкилозирующий спондиллит Переломы шей/нестабильность/фиксация Патология ВДП Отек (воспаление, травма, ожоги) Сдавление (зоб, гематома) Рубцевание (лучевая терапия, инфекция, ожоги) Опухоли, инородные тела, параличи нерва Ожирение Беременность Акромегалия 30

Причины трудной интубации у беременных • Повышенный уровень эстрогенов → отек мягких тканей полости рта и глотки, в том числе ларингеальных структур • Акромегалия → увеличенный малоподвижный язык, увеличенные хрящи • Увеличенные молочные железы • Минимальные дозы препаратов для индукции → недостаточная релаксация • Беременные женщины имеют полный набор зубов • Положение предотвращения аорто-кавальной компрессии затрудняет придание «принюхивающейся» позиции 31

Анатомические факторы, ассоциирующиеся с трудной интубацией • • Короткая мускулистая шея Выступающие резцы (оленьи зубы) Длинное и высокое небо Скошенная нижняя челюсть Недостаточная подвижность нижней челюсти Ограниченная возможность открытия рта необходимость рентгенологического исследования Недостаточное разгибание шеи - необходимость рентгенологического исследования 32

Рейтинговая шкала оценки воздухоносных путей (M. Janssen, 2001) Параметр 1 2 3 Тиреоментальное расстояние Класс по Mallampati > 6 см I 5 -6 см < 5 см II III-IY Раскрытие рта 4 см 2 -3 см 1 см Подвижность шеи В норме Снижена Фиксир. сгибание Верхние резцы Отсутствуют В норме Выступаю щие 33

Тактика анестезиолога при трудной интубации. Возможны 3 ситуации: 1. предполагаемая трудная интубация 2. трудная интубация после вводного наркоза, когда вентиляция легких возможна. 3. ни интубация, ни вентиляция невозможна. 34

Факторы, ухудшающие ситуацию при трудной интубации • Недоступность необходимого оборудования • Неподготовленные действия анестезиолога в условиях дефицита времени • Запоздалые вызовы коллег • Многочисленные безуспешные попытки интубации 35

Стратегический план поддержания проходимости дыхательных путей должен определяться с учетом: 1. данных анамнеза и физикального обследования 2. доступности оборудования 3. учете навыков врача анестезиологареаниматолога, который несет ответственность за пациента. 36

Должны быть рассмотрены преимущества и недостатки следующих альтернативных методов: • Хирургические или нехирургические методы контроля дыхательных путей • Спонтанное дыхание или ИВЛ • Интубация при сохраненном сознании или после индукции в анестезию. 37

ПЕРВАЯ СИТУАЦИЯ - предполагаемая трудная интубация • Сохранять спонтанную вентиляцию до полного достижения контроля над дыхательными путями • Метод выбора – интубация в сознании с помощью бронхоскопа • Назотрахеальная итубация 38

Подготовка пациента • • Подробное разъяснение предстоящей процедуры Введение препаратов, уменьшающих саливацию Использование вазоконстрикторов местно в полость носа. Местная анестезия 4 -10% р-ром лидокаина или сочетание местного анестетика в полость носа и ротоглотки с блокадой вернегортанного нерва и чрестрахеальным введением анестетика. 39

Альтернативные методы при неудачной интубации в сознании • • • Операция производится под местной или регионарной анестезией. Отмена операции с попыткой интубации в сознании в лучших условиях Использование ЛМ или ИЛМ Ретроградная интубация Наложение трахеостомы 40

ВТОРАЯ СИТУАЦИЯ – трудная интубация, вентиляция легких возможна • Когда трудная интубация возникает после выключенного спонтанного дыхания пациента независимо от того, ожидалась она заранее или нет, необходимо обеспечить адекватную масочную вентиляцию. • При наличии каких-либо сомнений в ее адекватности нужно рассмотреть возможность быстрого восстановления спонтанной вентиляции и/или пробуждения пациента. 41

Методы оптимизации дальнейших попыток ларингоскопии (только на фоне адекватной масочной вентиляции): • Изменение положения головы пациента • Использование оптимального способа наружной мобилизации гортани • Обеспечение удовлетворительного уровня миорелаксации • Смена клинка • Использование проводника. 42

Прием B. Sellick (1961) • О давлении на перстневидный хрящ впервые упоминается в 1774 г д-р Monro использовал этот прием для предотвращения растяжения желудка во время раздувания легких у людей после утопления. 1. предотвращает аспирацию и регургитацию желудочного содержимого в течение индукции в анестезию 2. улучшает визуализацию гортанных структур. 43

Правильное выполнение приема B. Sellick (1961) 1. Надавливание на перстневидный хрящ производится помощником анестезиолога 2. Манипуляция начинается в момент потери пациентом сознания и заканчивается после раздувания манжетки интубационной трубки 3. Большой и средний пальцы помещаются с обеих сторон перстневидного хряща, а указательный палец – выше хряща, тем самым предотвращая его боковое движение 44

Ошибки проведении приема 1. Хрящ пальпаторно не распознается, неправильно выбрано время проведения приема и/или направление давления. 2. Прилагается слишком маленькая или слишком большая сила давления – может привести к таким серьезным осложнениям, как невозможность обеспечения проходимости ВДП, рвота, аспирация, гипоксия, прямая травма тканей шеи, разрыв пищевода. 45

Прием BURP • Bakward, upward, and righward pressure on the thyroid cartilage – давление на щитовидный хрящ в сторону шейного отдела позвоночника (назад), максимально вверх и вбок (вправо). • Прием эффективно улучшает видимость голосовых связок при прямой ларингоскопии, поэтому рекомендуется во всех случаях трудной интубации. 46

Три «золотые правила» повторных попыток интубации: • 1. Обеспечение адекватной оксигенации пациента между очередными попытками интубации. • 2. Анестезиолог должен изменять хотя бы один из доступных ему элементов во время каждой новой попытки. • 3. При классическом способе интубации допускается производить не более 3 -4 попыток ( повторные попытки ларингоскопии и интубации могут привести к отеку гортани и кровотечению, делая дальнейшую вентиляцию легких все более трудной). 47

Любой ветер становится попутным… если вовремя повернуться к нему спиной !. . 48

Способы поддержания проходимости ВДП и оксигенации: • Применение воздуховодов (назальный, фарингеальный) • Использование классической ЛМ • Интубация назо- или оротрахеальным способом в сознании • Введение интубационной ЛМ с последующей интубацией • Фиброоптическая интубация 49

Способы поддержания проходимости ВДП и оксигенации (продолжение): • • Введение ПТКТ “Combitube” Интубация с помощью ларингоскопа Bullard Ретроградная интубация Чрескожная транстрахеальная инсуффляция кислорода • Транстрахеальная струйная ВЧ ИВЛ • Чрескожная или хирургическая коникотомия • Чрескожная или хирургическая трахеостомия 50

Аспекты использования ЛМ при трудной интубации 1. Использование как альтернатива интубации трахеи (последняя не используется вообще) - лучше ЛМ Pro. Seal, I-gel воздуховод 2. Обеспечение проходимости дыхательных путей, когда вентиляция лицевой маской неэффективна, а интубация трахеи неосуществима 3. Как воздуховод при интубации трахеи, обеспечивающий адекватную оксигенацию между попытками интубации 4. Интубация трахеи после установки ЛМ, через воздуховод последней 51

Условия использования ЛМ при трудной интубации • Степень открытия рта: если открытие рта меньше 2, 5 см – установка ЛМ проблематична, если менее 2 см – невозможна • Низкий риск аспирации и регургитации 52

Установка ЛМ и последующая ИТ • Выходное отверстие классической ЛМ находится в 90% случаев над голосовой щелью. • У взрослых голосовая щель обычно располагается на 3 см от уровня пластинок ЛМ. • Поэтому ЭТТ должна быть продвинута на 6 -7 см дистальнее, для того, чтобы исключить неправильное положение трубки. • ЭТТ может застрять между пластинками ЛМ или если трубка недостаточно длинная, она может не достичь трахеи или манжет трубки окажется на уровне или выше голосовой щели. 53
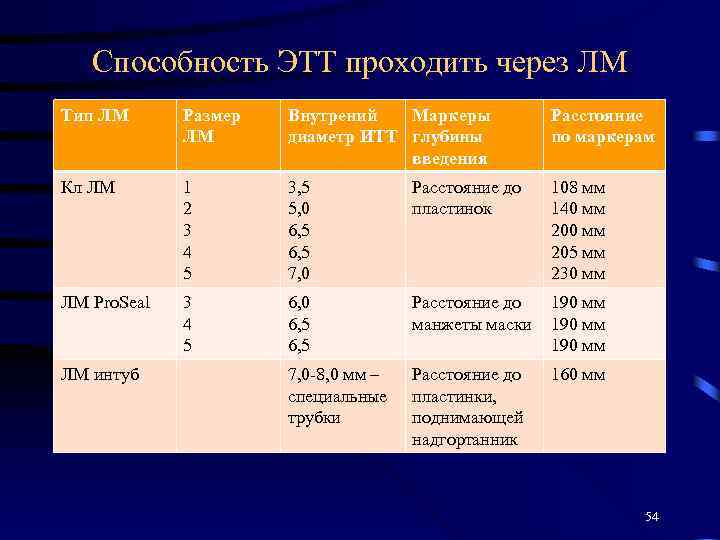
Способность ЭТТ проходить через ЛМ Тип ЛМ Размер ЛМ Внутрений Маркеры диаметр ИТТ глубины введения Расстояние по маркерам Кл ЛМ 1 2 3 4 5 3, 5 5, 0 6, 5 7, 0 Расстояние до пластинок 108 мм 140 мм 205 мм 230 мм ЛМ Pro. Seal 3 4 5 6, 0 6, 5 Расстояние до манжеты маски 190 мм 7, 0 -8, 0 мм – специальные трубки Расстояние до пластинки, поднимающей надгортанник 160 мм ЛМ интуб 54

Способность ЭТТ проходить через ЛМ • Трубки этих размеров проходят через ЛМ без усилия, когда хорошо смазаны • Эти данные могут расценивать как ориентировочные, поскольку интубационные трубки различных производителей имеют разный наружный диаметр при одном размере. • Эти данные относятся к трубкам Portex, у которых наружный диаметр на 1, 3 -2, 6 мм больше внутреннего диаметра (синяя серия) • При использовании трубок с манжетами используйте на 0, 5 размера меньше 55

• Классическая ЛМ восстанавливает проходимость ДП более чем в 90% • Поэтому: классическая ЛМ должна быть всегда доступна и анестезиолог должен уметь ее применять при проведении любой анестезии !!! 56

Стандарт оснащения бригады анестезиологии-реанимации (Приложение № 3 к Приказу 315 н) Наименование оборудования Требуемое количество для преднаркозной палаты и палаты пробуждения, шт. Требуемое количество для рабочего места врача анестезиологареаниматолога, шт Аппарат наркозный (полуоткрытый и открытый контур) с дыхательным автоматом, волюметром, монитором концентрации кислорода и герметичности дыхательного контура. Не менее одного испарителя для испаряемых анестетиков 1 на 3 рабочих места врача анестезиолога-реаниматолога 1 на рабочее место врача анестезиологареаниматолога Аппарат ИВЛ транспортный (CMV, SIMV, CPAP) с монитором дыхательного и минутного объема дыхания, давления в контуре аппарата 2 на 3 рабочих места врача анестезиолога-реаниматолога 1 на операционный блок Дыхательный мешок для ручной ИВЛ 1 на каждое рабочее место врача анестезиологареаниматолога Монитор пациента на 5 параметров (оксиметрия, неинвазивное АД, ЭКГ, ЧД, температура тела) 1 на каждое рабочее место врача анестезиологареаниматолога Набор для интубации трахеи, включая ларингеальную маску и комбитьюб 1 на палату 1 на каждое рабочее место врача анестезиологареаниматолога При отсутствии в операционном блоке системы централизованного снабжения медицинскими газами и вакуумом операционный блок оснащается концентраторами кислорода с функцией сжатого воздуха и вакуума из расчета одна установка на 1 рабочее место 57

Альтернативные методики при трудной интубации • Если все способы исчерпаны либо прибегают к пробуждению и дальнейшим попыткам интубации в сознании, либо прибегают к хирургическим методам восстановления проходимости дыхательных путей (коникотомия, трахеостомия) 58

Набор приспособлений для ретроградной интубации 59
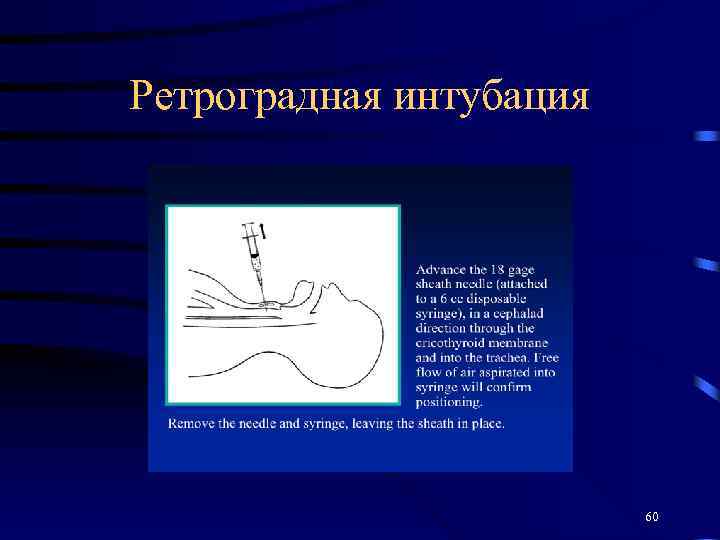
Ретроградная интубация 60
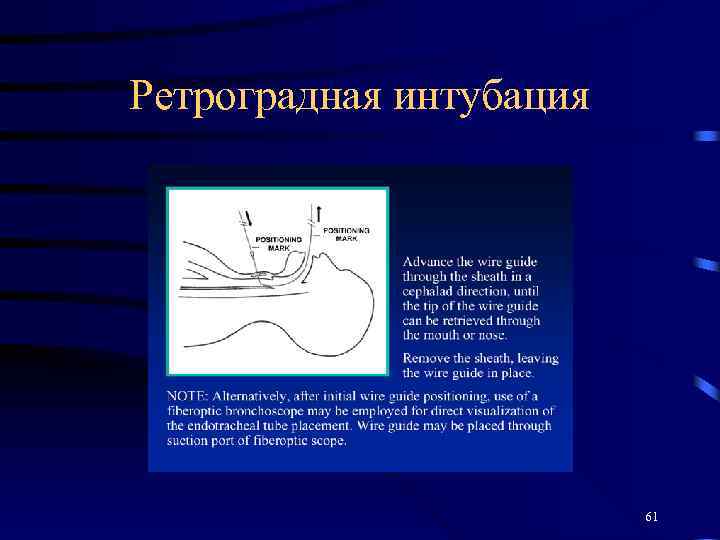
Ретроградная интубация 61

Ретроградная интубация 62
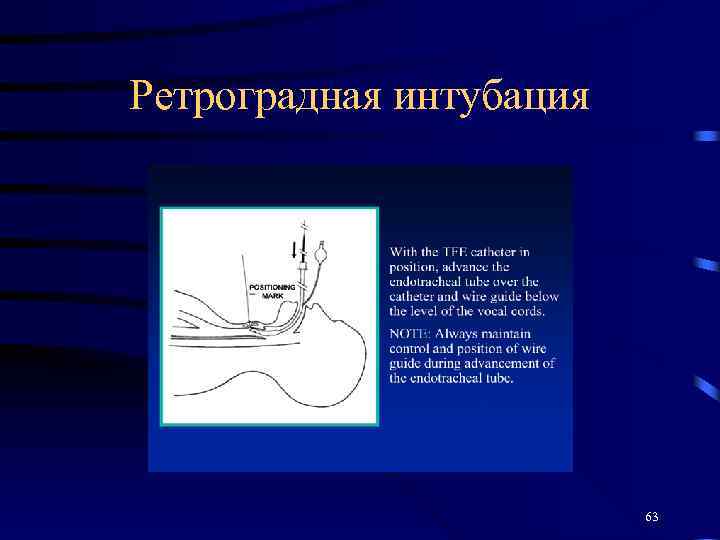
Ретроградная интубация 63

Ретроградная интубация 64
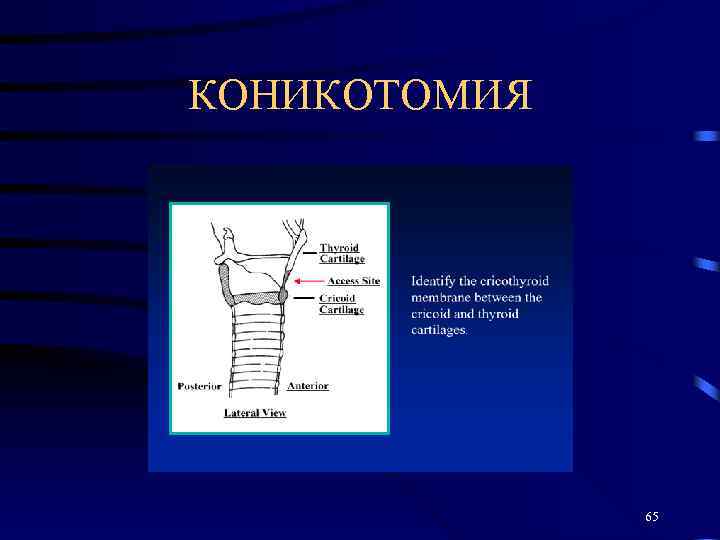
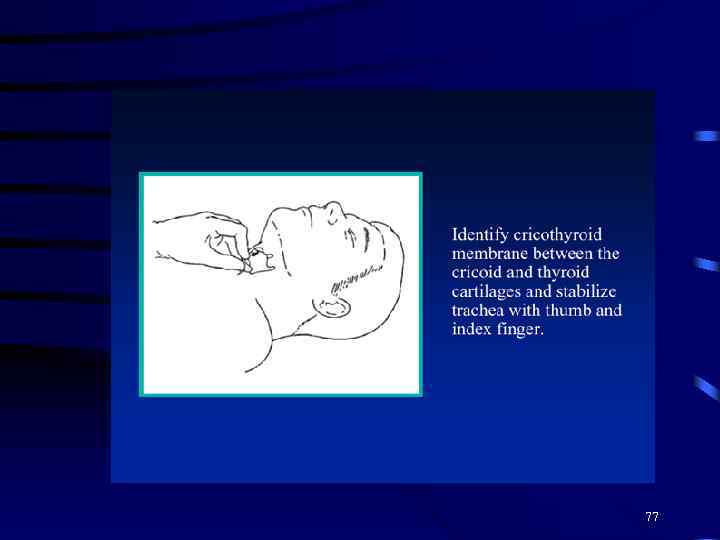
КОНИКОТОМИЯ 65
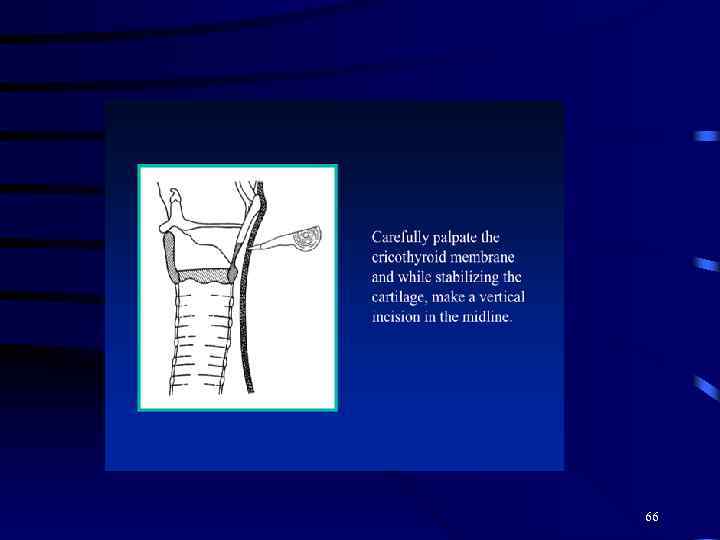
66
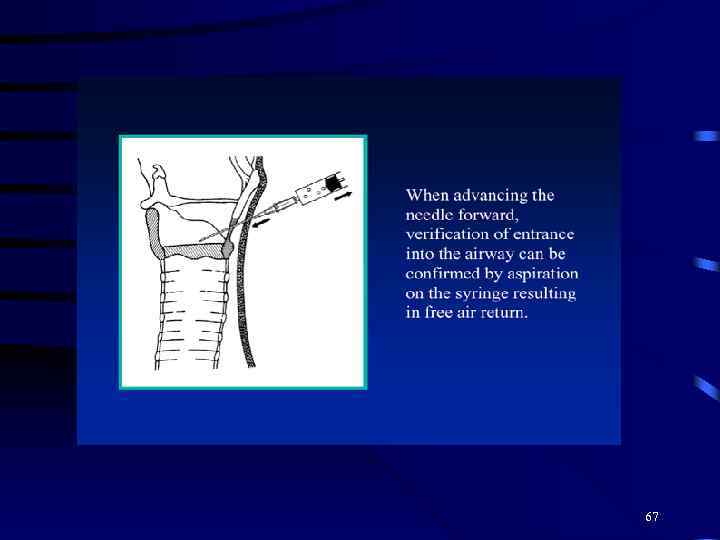
67
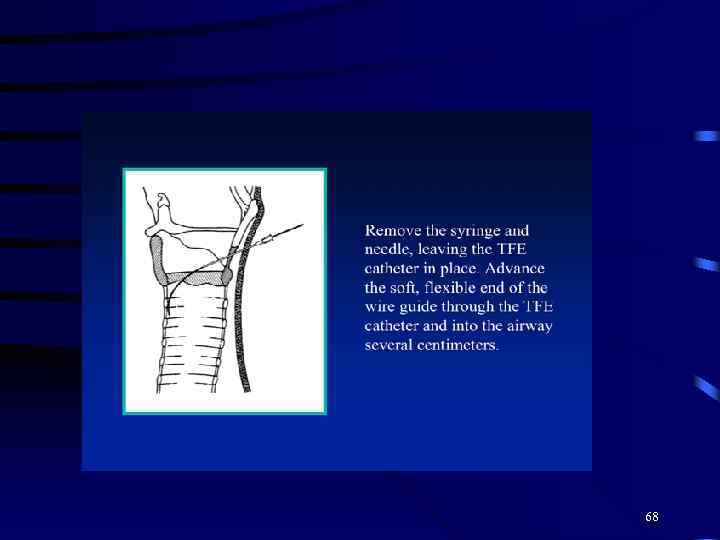
68
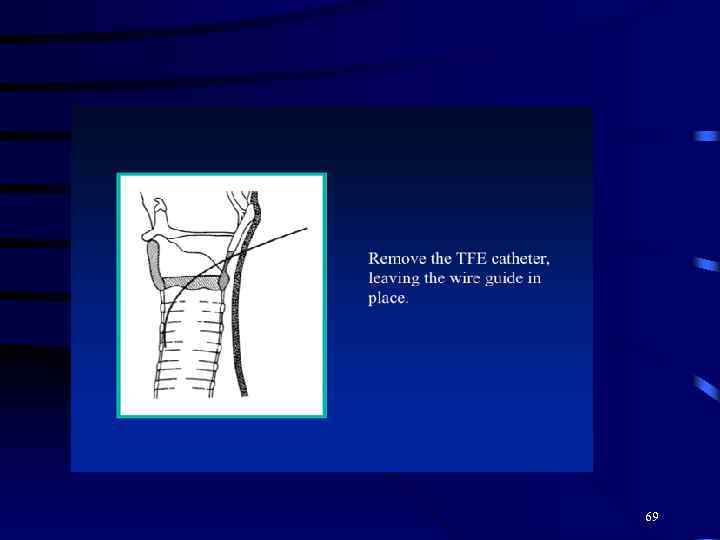
69
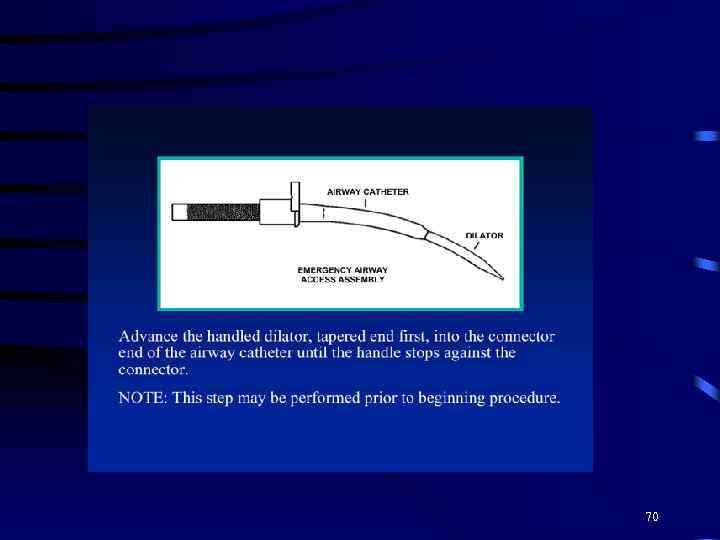
70
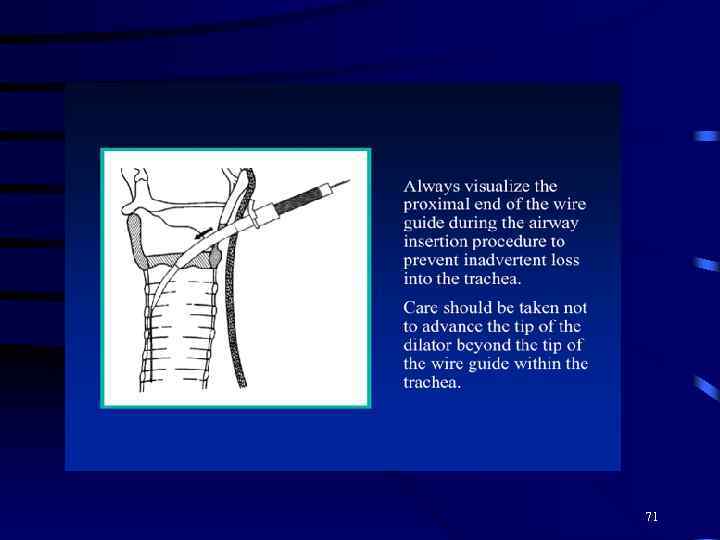
71
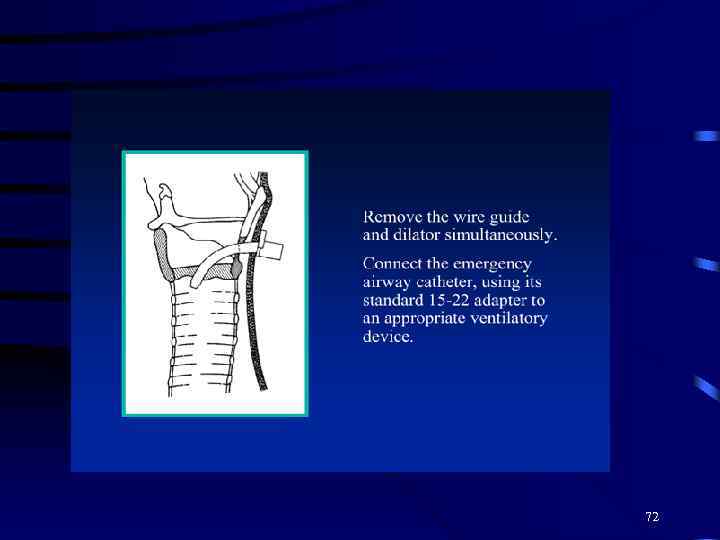
72

ТРЕТЬЯ СИТУАЦИЯ - «невозможно ни интубировать, ни вентилировать» • После первой неудачной попытки, когда проводимая масочная вентиляция неадекватна и нарастает гипоксемия, анестезиолог находится перед лицом жизненно опасной неотложной ситуации 73

Невозможно ни интубировать, ни вентилировать • Алгоритм действий • Позвать на помощь • В случае, если при первой попытке условия ларингоскопии не были оптимальными, можно предпринять вторую (и последнюю!!) попытку. • Быть готовым к альтернативным способы поддержания проходимости дыхательных путей: – Трубка Комбитьюб (ПТКТ) – Ларингеальная маска – Чрестрахеальная вентиляция 74
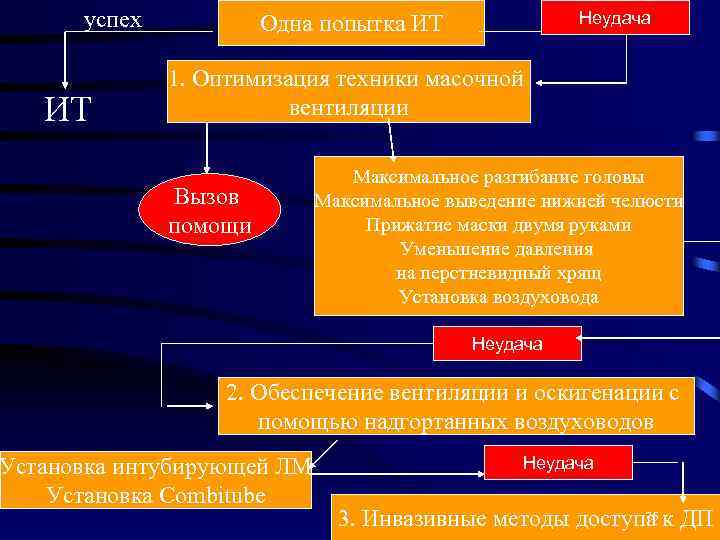
успех ИТ Неудача Одна попытка ИТ 1. Оптимизация техники масочной вентиляции Вызов помощи Максимальное разгибание головы Максимальное выведение нижней челюсти Прижатие маски двумя руками Уменьшение давления на перстневидный хрящ Установка воздуховода Неудача 2. Обеспечение вентиляции и оскигенации с помощью надгортанных воздуховодов Установка интубирующей ЛМ Установка Combitube Неудача 75 3. Инвазивные методы доступа к ДП

КОНИКОТОМИЯ 76
77

78

Чрестрахеальная вентиляция может поддерживать Удовлетворительный уровень легочной оксигенации Даже при наличии обструкции дыхательных путей. Помнить о риске баротравмы. 79

Чрестрахеальная вентиляция • Временная мера экстренного восстановления оксигенации • Пунктируется перстнещитовидная мембрана, в трахею устанавливается катетер 1, 4 -1, 1, затем подключается ВЧреспиратор • В экстренных ситуациях вместо катетера – пункция иглой Дюфо (ПЕРЕХОДНИК МЕЖДУ ИГЛОЙ И КОННЕКТОРОМ) • При отсутствии ВЧ респиратора можно использовать объемный респиратор (игла для выдоха, соотношение I: E – 1: 4) • Возможная проблема – затрудненный выдох (обструкция ДП) → задержка углекислоты → дыхательный ацидоз • Эффективная временная мера, дающая персоналу возможность перевести свое дыхание, а также разработать и реализовать дальнейшую стратегию (хирургические методы контроля ДП) 80

Для экстренного нехирургического обеспечения вентиляции Портативный набор на случай трудной интубации • Сменные клинки к ларингоскопу, различной формы и размера • Набор эндотрахеальных трубок различного диаметра • Проводники для эндотрахеальных трубок • Фибробронхоскоп • Набор для ретроградной интубации • Набор для коникотомии • Капнометр • Респиратор для струйной транстрахеальной ВЧ ИВЛ • Ларингеальная маска • ПТКТ 81

Протокол ведения неудачной интубации Первые действия 1. 2. 3. 4. Не вводить вторую дозу сукцинилхолина Оксигенация 100% О 2 Выполнить прием Селлика Позвать на помощь Вентиляция Разбудить больного возможна и операция плановая Вентиляция Перевести на самостоятельное дыхание возможна и операция экстренная Вентиляция невозможна 1. 2. 3. Ослабить давление на перстневидный хрящ Установить ЛМ Если вентиляция все еще невозможна – выполнить коникотомию 82

Осложнения интубации трахеи • Неправильное положение интубационной трубки – Интубация пищевода – Интубация бронха – Расположение манжетки в гортани • Травма дыхательных путей – – – Повреждение зубов Повреждение губ, языка или слизистых оболочек Боли в горле Вывих нижней челюсти Повреждение заглоточного пространства Разрыв трахеи 83

Осложнения интубации трахеи • Физиологические реакции на манипуляции в дыхательных путях – Артериальная гипертония, тахикардия – Повышение внутричерепного давления – Повышение внутриглазного давления – Ларингоспазм • Повреждение эндотрахеальной трубки – Перфорация манжетки 84

Осложнения интубации трахеи во время пребывания трубки в трахее • Неправильное положение интубационной трубки – Непреднамеренная экстубация – Интубация бронха – Расположение манжетки в гортани • Травма дыхательных путей – Воспаление и изъязвление слизистой оболочки – Отслаивание слизистой оболочки носа 85

Осложнения интубации трахеи • Нарушение функции эндотрахеальной трубки – Воспламенение – Обструкция 86

Ятрогенные повреждения трахеи • Степень повреждения различна: – Минимальные - эрозии, язвы – Глубокие –трансмуральный некроз с формированием патологических соустий между соседними органами и сосудами. • Основной механизм - ишемическое повреждение в результате чрезмерно раздутой манжетки интубационной или трахеостомической трубки, контакт с жестким (ПХВ) назогастральным зондом и инфеекция в трахеобронхиальном дереве. 87

Ятрогенные постинтубационные разрывы трахеи • Интубация одно- и двухпросветной трубкой • Использование жестких мандреновпроводников • Трудная интубация (гиперстенический тип, ожирение, короткая и толстая шея) • Длительная ИВЛ с баротравмой • Трахеотомия с повреждением задней стенки трахеи • Чаще происходят при экстренных операциях. • Возникают преимущественно у женщин 88

Клиника разрыва трахеи • Наиболее характерен – «газовый синдром» : – Подкожная эмфизема – Пневмомедиастинум – Пневмоторакс • Время манифестации может быть различным - тот час после травмы, через несколько часов или дней (после экстубации) 89

Клиника разрыва трахеи Клиника зависит от: • уровня повреждения, • величины дефекта, • наличия связи с плевральной полостью, • повреждения крупных артериальных или венозных стволов 90

Клиника разрыва трахеи Наиболее типичные симптомы • Боль за грудиной • Кашель • Цианоз • Одышка • Тахикардия • Подкожная эмфизема • Пневмоторакс • Пневмомедиастинум • Кровохарканье Невозможно оценить на фоне ИВЛ 91

Клиника разрыва трахеи • Симптоматика резко нарастает при ИВЛ, когда конец интубационной трубки располагается краниальнее места разрыва или выходит за пределы трахеи. • Стридор - характерен для повреждения подскладочного отдела трахеи. • Одно- или двухсторонний пневмоторакс возникает при разрыве грудного отдела трахеи. Выраженность пневмоторакса зависит не только от величины дефекта трахеи, но и от размера отверстия в медиастинальной плевре. • Массивное кровотечение не характерно (исключение – транстрахеальное повреждение крупных сосудов). 92

Диагностика • Re ОГК – пневмоторакс, пневмомедиастинум, подкожная эмфизема, ателектаз легкого. КТ не несет существенной информации. • ФБС – основной метод диагностики. Противопоказаний нет даже при опасении усугубления пневмоторакса и подкожной эмфиземы во время исследования при смещении трубки краниальнее повреждения. Задачи – определит разрыв, уточнить его локализацию и величину. 93

Неотложная помощь • Благоприятный исход во многом определяется характером первой медицинской помощи. • Тактически неправильно у экстубированного больного в условиях нарастания пневмоторакса, пневмомедиастиума и гипоксии использовать вспомогательную масочную вентиляцию. • Экстренная повторная интубация «вслепую» сопряжена с техническими трудностями, может увеличить размеры дефекта, усугубить гипоксию при выходе конца трубки через разрыв в паратрахеальное пространство или плевральную полость. • ЗАДАЧА: под эндоскопическим контролем установить интубационную или трахеостомическую трубку каудальнее места дефекта и тем самым изолировать ТБД от паратрахеального пространства. 94

Неотложная помощь • Нельзя считать адекватной помощью выполнение трахеостомии при разрыве дыхательного пути. Данная операция не устраняет «газовый» синдром, усугубляет травму, выполняется в неблагоприятных условиях и может приводить к отдаленным осложнения (рубцовый стеноз). • К трахеостомии можно прибегать лишь в случае отсутствия технических возможностей для выполнения адекватной интубации трахеи, а промедление рискованно для пациента. 95

Лечение разрывов трахеи • Консервативное • Хирургическое • При небольших разрывах • Правильно выполненная интубация с изоляцией места разрыва от паратрахеального пространства • Адекватное дренирование плевральной полости • Антибактериальная терапия 96

Показания к хирургическому лечению: • Кровотечение в дыхательные пути, не останавливаемое раздуванием манжеты интубационной трубки и связанное с повреждением крупного сосуда • Прогрессирование «газового» синдрома • Распространенный разрыв мембранозной части с переходом на бифуркацию трахеи, главный бронх или интерпозицией паратрахеальных тканей. • Одновременное повреждение пищевода • Разрыв мембранозной части трахеи во время интубации перед торакотомией или обнаружение разрыва во время торакотомии по другому поводу. 97

Помните – как только Фортуна поворачивается к вам задом, то Фемида автоматически поворачивается к вам передом! 98
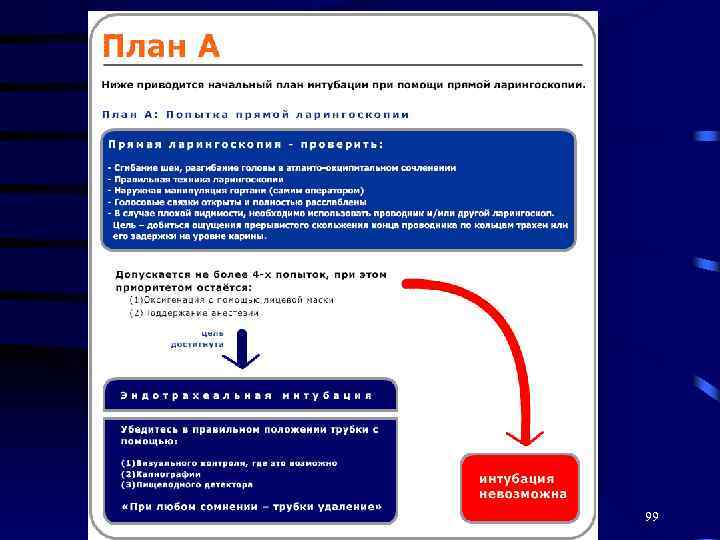
99
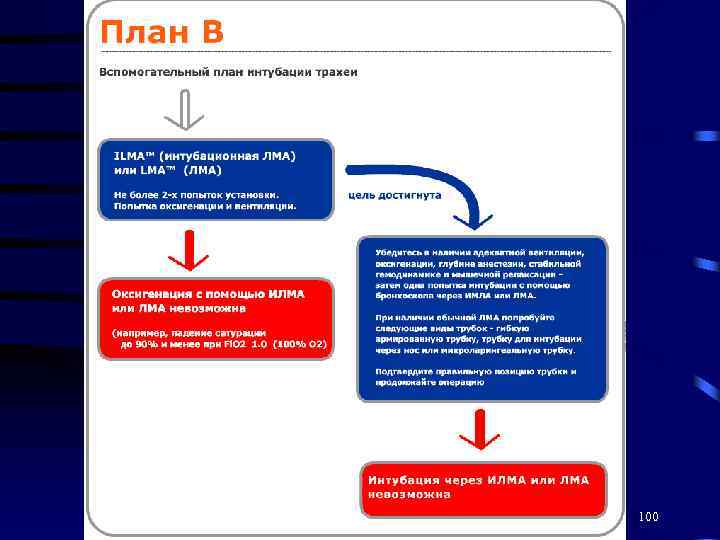
100
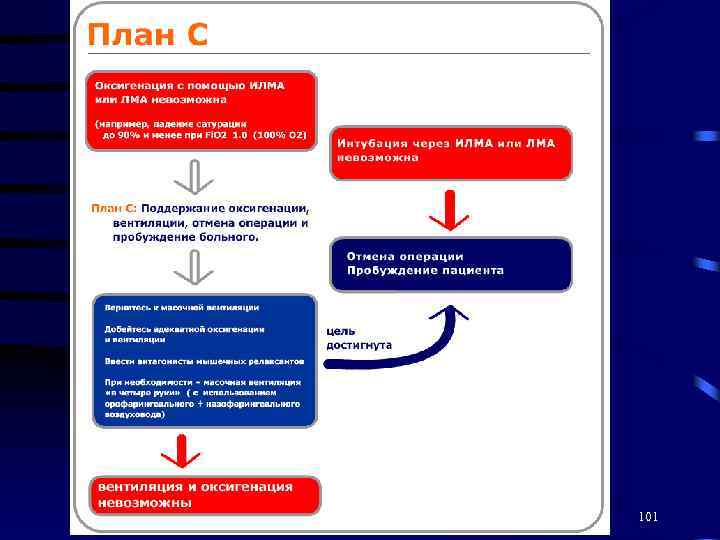
101
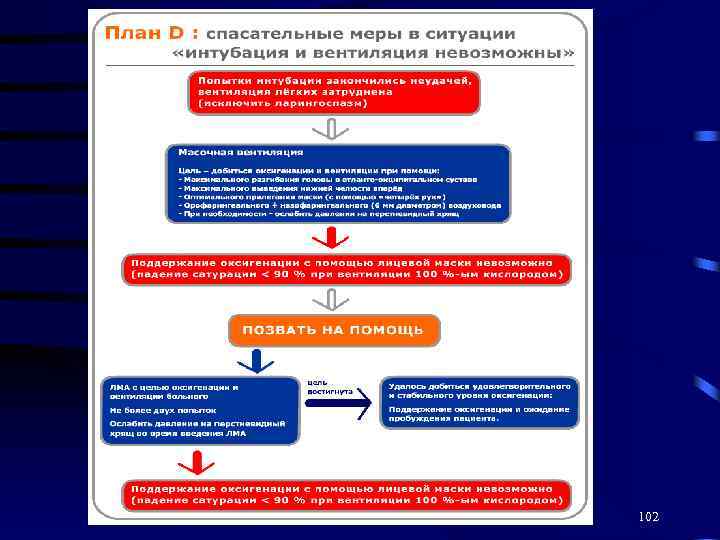
102
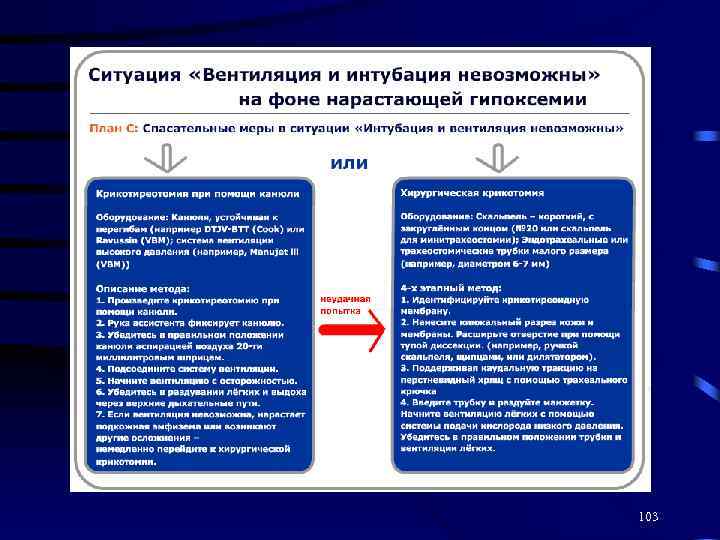
103

Что почитать по теме: • И. В. Молчанов, И. Б. Заболотских, М. А. Магомедов «Трудный дыхательный путь с позиции анестезиолога реаниматолога» , Петрозаводск, 2006. • И. П. Латто, М. М. Роузен «Трудности при интубации трахеи» , Москва, 1989. • Интенсивная терапия, Реанимация. Первая помощь: Учебное пособие Под ред. В. Д. Малышева, Москва, 2000. 104
ТРУДНАЯ ИНТУБАЦИЯ-2011.ppt