
ТРОМБОЗ. ДВС-СИНДРОМ. Галлямова А. Р. Гр. 518 В

Варианты расстройства кровообращения: 1)нарушение реологических свойств крови(стаз, сладж феномен, тромбоз, ДВС синдром, эмболия) 2)нарушение регуляции сосудистого тонуса(шок) 3)нарушение кровенаполнения(полнокровие арт/вен, малокровие ишемия) 4)нарушение проницаемости сосудистой стенки(кровотечение)

Общая характеристика гемостаза: Система гемостаза представляет собой совокупность морфофункциональных и биохимических механизмов, обеспечивающих остановку кровотечения и, вместе с тем, поддерживающих кровь в жидком состоянии внутри сосудов. Система «ГПФ система» гемостаза, противосвертывающая и фибринолитическая. Система ГПФ останавливает кровотечение при повреждении сосудов и тканей, предотвращает массивное(лавинообразное) свертывание крови и восстанавливает проходимость сосудов после кровотечения. Регенерация повр х сосудов происходит с участием продуктов гемостаза и фибринолиза. Процесс гемостаза протекает в 2 этапа: 1)Сосудисто тромбоцитарный (первичный); 2)коагуляционный (вторичный).

Сосудисто-тромбоцитарный (микроциркуляторный/первичный)гемостаз : Сосудисто тромбоцитарный гемостаз сводится к образованию тромбоцитарной пробки, или тромбоцитарного тромба. Выделяют три стадии: 1) временный (первичный) спазм сосудов; временный спазм 2) образование тромбоцитарной пробки за счет адгезии образование тромбоцитарной пробки (прикреп ления к поврежденной поверхности) и агрегации (склеивания между собой) тромбоцитов; 3) ретракция (сокращение и уплотнение) тромбоцитарной пробки. ретракция тромбоцитарной пробки

Особенности эндотелия по отношению к тромбообразованию: 1)синтез простациклина ингибитор агрегации тромбоцитов; 2)синтез тк. активатора плазминогена; 3)препятсвие контактной агрегации(эндотелий+фактор); 4)антикоагуляционный потенциал кровьткань.


Коагуляционнный(вторичный)гемостаз: В плазменном (коагуляционном) механизме свертывания крови, итогом которого является образование фибрина, основная роль принадлежит образование фибрина протеинам, носящими название плазменных факторов. Согласно международной номенклатуре, их обозначают римскими цифрами. Некоторые плазменные факторы являются проэнзимами и превращении в активную форму – энзимы – их маркируют буквой А. Коагуляционный гемостаз представляет собой сложный биологический процесс, в котором в одинаковой степени важны как свертывающие, так и противосвертывающие механизмы.



Морфология тромба: Тромб обычно прикреплен к стенке сосуда в месте ее повреждения, где начался процесс тромбообразования. Поверхность его гофрированная (ритмичное выпадение склеивающихся тромбоцитов и отложение нитей фибрина при продолжающемся кровотоке). Размеры тромба различны — от определяемых лишь при Размеры тромба различны микроскопическом исследовании до выполняющих полости сердца или просвет крупного сосуда на значительном протяжении. Тромб построен из ветвящихся балок склеившихся тромбоцитов, и находящихся между ними пучков фибрина с эритроцитами и лейкоцитами. В зависимости от строения и внешнего вида, что определяется особенностями и темпами тромбообразования, различают белые, красные, смешанные (слоистые) и гиалиновые тромбы.

Разновидности тромбов: В зависимости от строения и внешнего вида : белые, красные, смешанные (слоистые) гиалиновые тромбы.

● Белый тромб. Состоит из тромбоцитов, Белый тромб. фибрина и лейкоцитов, образуется медленно, при быстром кровотоке, обычно в артериях, между трабекулами эндокарда, на створках клапанов сердца при эндокардитах. ● Красный тромб. В состав входят Красный тромбоциты, фибрин и эритроциты, возникает быстро в сосудах с медленным током крови (в венах).
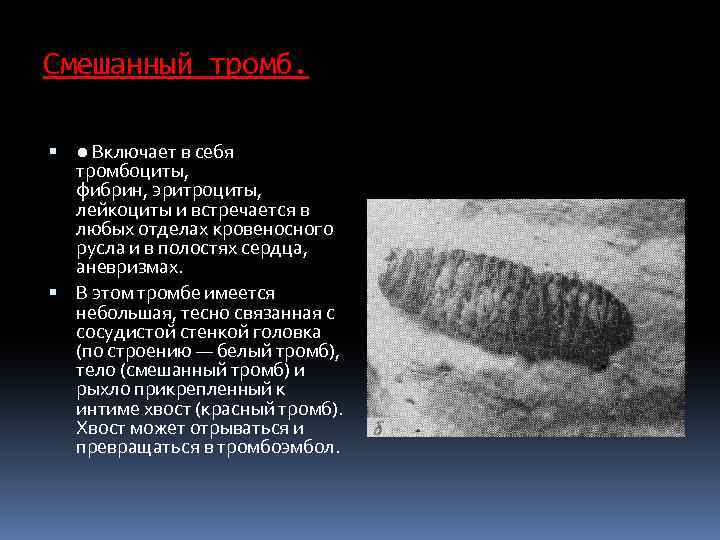
Смешанный тромб. ● Включает в себя тромбоциты, фибрин, эритроциты, лейкоциты и встречается в любых отделах кровеносного русла и в полостях сердца, аневризмах. В этом тромбе имеется небольшая, тесно связанная с сосудистой стенкой головка (по строению — белый тромб), тело (смешанный тромб) и рыхло прикрепленный к интиме хвост (красный тромб). Хвост может отрываться и превращаться в тромбоэмбол.

Гиалиновый тромб. Однородная гиалиновая масса со стекловидным блеском формируется в венулах и капиллярах с их полной облитерацией. при шоке, ожоговой болезни, тяжёлых травмах, ДВС синдроме, обезвоживании организма, тяжёлой интоксикации и т. п. В их состав входят преципитированные белки плазмы и агглютинированные форменные элементы крови, образующие гомогенную, бесструктурную массу со слабоположительной гистохимической реакцией на фибрин.

Женщина, 70 лет, с детства страдавшая врожденным пороком сердца : округлый дефект межжелудочковой перегородки в верхней трети около 1, 5 см диаметром, расположенный под аортальным клапаном, сообщающийся с правым желудочком. Устье правой венечной артерии было закупорено тромбом. Источник пристеночные тромбы правого предсердия.

Рис. 1. Пристеночный тромб аорты. Рис. 2. Смешанный продолженный тромб аорты: 1 — головка тромба; 2 — тело тромба; 3 — хвост тромба. Рис. 3. Пристеночный белый тромб: 1 — лейкоциты и массы склеившихся пластинок; 2 — нити фибрина; 3 — стенка сосуда. Рис. 4. Организация с канализацией тромба: 1 — каналы, выстланные эндотелием; 2 — организовавшиеся тромботические массы; 3 — стенка сосуда. Рис. 5. Организация с васкуляризацией тромба (окраска на эластические волокна): 1 — новообразованные сосуды; 2 — организовавшиеся тромботические массы; 3 — стенка сосуда.
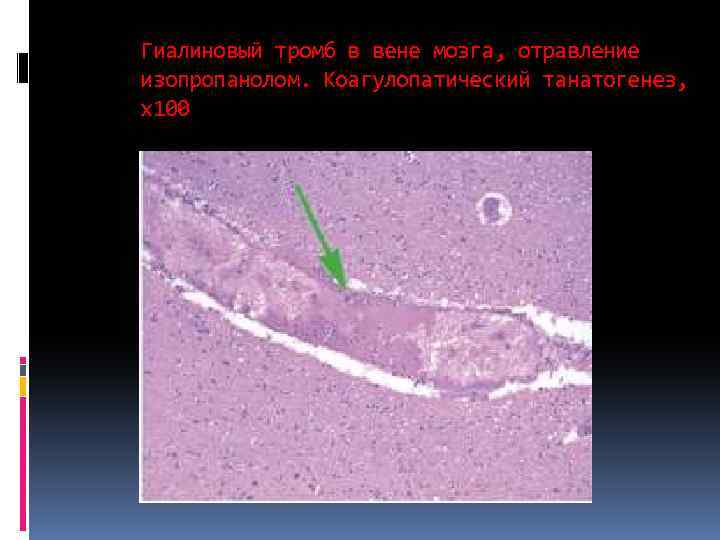
Гиалиновый тромб в вене мозга, отравление изопропанолом. Коагулопатический танатогенез, х100

По отношению к просвету сосуда тромбы разделяются : ● Пристеночный (белый или смешанный), Пристеночный например, тромб на атеросклеротических бляшках, суживающий просвет сосуда. ● Обтурирующий (красный), полностью Обтурирующий закрывающий просвет сосуда. По течению: тромбы могут быть По течению: локализованными и прогрессирующими (растущими по току крови).

Особые виды тромбов: ● Марантический тромб (Обычно смешанный) : в поверхностных венах нижних конечностей, синусах твёрдой мозговой оболочки при истощении, дегидратации организма, у стариков. ● Опухолевый тромб. Образуется при врастании злокачественного Опухолевый тромб новообразования в просвет вены и разрастании по току крови или при закупорке конгломератом опухолевых клеток просветов микрососудов. ● Септический тромб. Инфицированный, смешанный тромб в венах Септический тромб развивается при гнойных васкулитах, сепсисе. ● Шаровидный тромб. Образуется при отрыве от эндокарда левого Шаровидный тромб предсердия больного с митральным стенозом. Из за значительного сужения левого АВО тромботические массы не могут выйти и, свободно двигаясь в камере сердца, увеличиваются в размерах, приобретают форму шара, гладкую поверхность. Тромб может закрыть отверстие клапана и остановить кровоток, что вызывает у больного обморок. После падения человека тромб откатывается, и гемодинамика восстанавливается; больной приходит в сознание. ● Дилатационный тромб. Развивается в аневризмах и также может Дилатационный тромб иметь округлую форму.

Шаровидный тромб в левом предсердии.
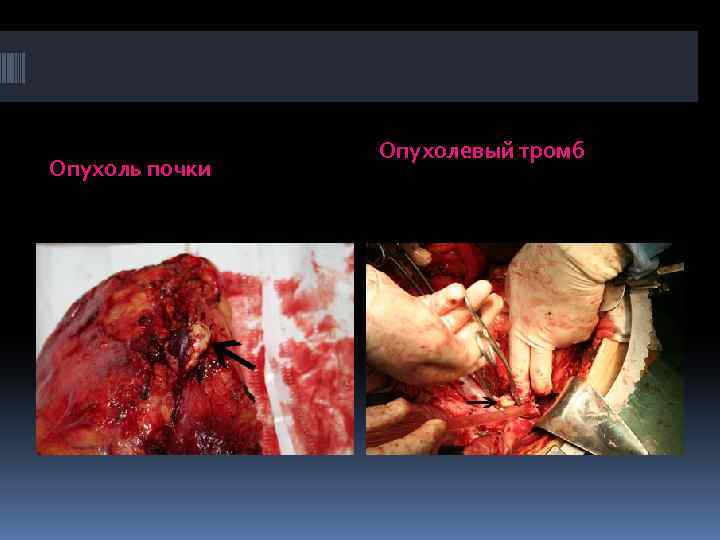
Опухоль почки Опухолевый тромб

Патогенез тромбоза: Местные факторы: 1)Изменение сосудистой стенки повреждение эндотелия , адгезия и дегрануляция тромбоцитов с высвобождением тромбопластина начало тромбообразования. 2)замедление и нарушение(завихрение) тока крови благоприятные условия для контакта трц с Э и их активации(венозный тромбоз, аневризмы сердца и сосудов) 3) изменение качества(реологических св в) крови увел. грубодисперсных белк х фр й(фибриноген, лп. . ), клеток крови(трц)….

Общие факторы тромбоза: Нарушение взаимоотношений свертывающий и противосвертывающей систем. активация свертывающей системы и депрессия противосвертывающей

Исход тромбоза: «+» : 1)асептический аутолиз, расплавление мелких тромбов протеолитическими ферментами лейкоцитов асептическое расплавление тромба Более крупные могут замещаться соединительной тканью организация тромба(2 3 день) Аутолиз расплавление тр частичное замещение ст появление щелевидных пр в в ст какнализация тр переход канал в сосуды(2 3 нед. ) васкуляризация тр или обызвестление тромбов и петрификация.

« » : отрыв и превращение тромба в тромбоэмбол септический аутолиз тромботических масс бактериальная эмболия

Значение тромбоза: «+» : тампонирование раны стенки сердца тромбом тромбоз аневризмы сосуда( «укрепление стенки сосуда» ). « » : обтурация тромбом основного питающего артериального ствола: коронарные а. , а. ГМ, брыжейки , почки, конечности сосудистый некроз инфаркт, гангрена. прогрессирующий тромб нарушение регуляции ко и гемостаза: шаровидн. тр. при митральном стенозе. септический тромбоз тромбоэмболия+метастазирование гноя. Тромбы в крупных венах: тромбоз синусов тв. мозг. об. (отитмастоидит) расстройство мозг. ко, тромбоз селез. в. тромбофлебитическая спленомегалия…

ДВС-синдром: ДВС-синдром (диссеминированное внутрисосудистое ДВС-синдром свёртывание, коагулопатия потребления, тромбогеморрагический синдром) — неспецифический патологический процесс , связанный с поступлением в кровь активаторов ее свертывания и агрегации тромбоцитов, образованием тромбина, и активацией и последующим истощением плазменных ферментативных систем(свертывающей, ККС, фибринолитической…), систем образованием в крови большого количества микросгустков и агрегатов клеток, блокирующих микроциркуляцию в органах, что неизбежно приводит микроциркуляцию в органах к тромбогеморрагиям, гипоксии, ацидозу, дистрофии и глубокой дисфункции органов, интоксикации организма продуктами белкоаого протеолиза.

Основными характеристиками ДВСсиндрома являются: + фазовые изменения гемостаза в виде гиперкоагуляции, сменяемой гипокоагуляцией; + блокада сосудов МЦР агрегатами клеток крови и микротромбами; + геморрагический синдром.

Геморрагическая сыпь (экхимоз). У больного (экхимоз). менингококковый сепсис, осложнивнийся ДВС синдромом. На руке появился неправильной формы экхимоз, окруженный эритемой (это проявление болезни известно как молниеносная пурпура).

Этиология ДВС-синдрома. ДВС синдром осложняет течение многих заболеваний и патологических процессов: 1. Инфекции, особенно генерализованные, включая сепсис (30— 50%); 2. Все виды шока; 3. Острый внутрисосудистый гемолиз и цитолиз (при несовместимых трансфузиях, гемолитических анемиях и др. ); 4. Акушерская патология – преждевременная отслойка плаценты, эмболия околоплодными водами, внутриутробная гибель плода и др. ; 5. Опухоли, особенно лейкозы; 6. Термические и химические ожоги; 7. Иммунные и иммунокомплексные болезни (ревматические, гломерулонефриты и др. )

четыре стадии двс-с: Стадия I — гиперкоагуляция и внутрисосудистая агрегация клеток, активация других плазменных агрегация клеток ферментных систем (ККС, СК) с развитием свертывания крови и формированием блокады микро циркуляторного русла в органах. Морфологически эта стадия характеризуется множественными микротромбами различного строения. Клинически I стадия проявляется развитием шока Клинически (при замедленном течении или умеренной тромбопластинемии часто не диагностируется).

Стадия II — коагулопатия потребления. Характерно уменьшение числа тромбоцитов вследствие их агрегации, снижение содержания фибриногена, использованного на образование фибрина, расход других плазменных факторов системы регуляции агрегатного состояния крови. Эта стадия возникает на высоте гиперкоагуляции и прогрессирует до выраженной гипокоагуляции, которая проявляется кровотечениями и/или геморрагическим диатезом. Эта стадия является следствием как использования факторов свертывания для образования микротромбов, так и удаления их из кровотока клетками, способными к фагоцитозу. ( уже на самых ранних этапах мелкие свертки фагоцитируются клетками эндотелия сосудов и лейкоцитами. ) Основную роль в процессе ликвидации последствий активации системы свертывания крови играют печень и селезенка, что морфологически проявляется наличием тяжей и нитей фибрина в их синусоидах. При умеренной тромбопластинемии внутрисосудистые образования могут полностью удаляться из кровотока, и лишь наличие фибрина в фагоцитах свидетельствует о ДВС.

Стадия III — активация фибринолиза — обеспечивает полноценное восстановление проходимости сосудов микроциркуляторного русла путем лизиса микротромбов. Нередко активация фибринолиза принимает генерализованный характер, в результате чего лизируются не только микросвертки фибрина, но и повреждаются циркулирующие в крови факторы свертывания и фибриноген. Диагностировать морфологически III стадию довольно трудно. Высокий фибринолиз при ДВС синдроме обусловлен появлением в крови активной протеазы — плазмина, который расщепляет фибриноген и фибрин до ранних продуктов. Мономер фибрина легко образует растворимые комплексы как с фибриногеном, так и с продуктами распада фибриногена, теряя при этом способность полимеризоваться. Наличие растворимых комплексов мономера фибрина с продуктами распада фибриногена расценивается как свидетельство внутрисосудистого свертывания и вторичного фибринолиза. Важным светооптическим признаком этой стадии некоторые считают наличие большого количества "гиалиновых" микротромбов.

Стадию IV называют восстановительной, или стадией остаточных проявлений блокады сосудов. Характерно: дистрофические и некротические изменения в тканях: кортикальный некроз почек, геморрагический некроз надпочечников; некроз гипофиза, очаговый панкреонекроз, язвенный энтероколит. Клинические признаки этой стадии зависят от выраженности нарушений микроциркуляции и от степени повреждения паренхимы и стромы в том или ином органе. При благоприятном течении синдрома эта стадия завершается выздоровлением, при неблагоприятном — развитием ПОН: острой легочной, почечной, печеночной, надпочечниковой.
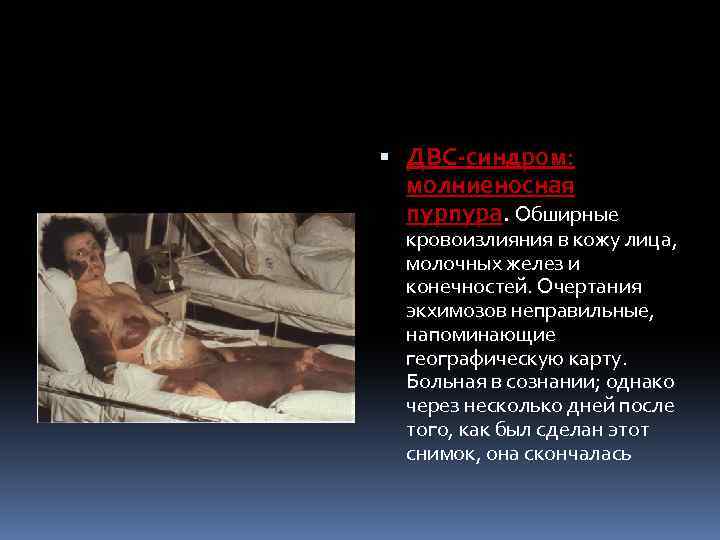
ДВС-синдром: молниеносная пурпура. Обширные пурпура кровоизлияния в кожу лица, молочных желез и конечностей. Очертания экхимозов неправильные, напоминающие географическую карту. Больная в сознании; однако через несколько дней после того, как был сделан этот снимок, она скончалась

В зависимости от скорости развития и характера течения ДВС синдрома выделяют: острую (развивается в сроки от острую нескольких часов до суток), подострую (развивается в течение подострую нескольких дней или 1 нед) хроническую (развивается в течение хроническую недель и месяцев) формы.

Острая форма ДВС-синдрома чаще имеет генерализованный характер. Развивается она в условиях быстрого поступления в кровоток тромбопластинового компонента при эмболии околоплодными водами, переливании несовместимой крови, жировой эмболии (при переломе костей), обширных хирургических операциях, укусах ядовитых змей. сопровождается шоковым состоянием: гипотензией, острой дыхательной недостаточностью, затемнением сознания и пр. Параллельно развивается геморрагический синдром. В клинической практике часто встречаются синдромы: острая дыхательная недостаточность, острая почечная недостаточность, острая надпочечниковая недостаточность, очаговая ишемичсская дистрофия миокарда, нарушение мозгового кровообращения, эрозивно язвенный гастроэнтерит, очаговый панкреокекроз.

Подострая форма ДВС синдрома локальный характер. типично более благоприятное течение. сопутствует развитию злокачественных новообразований, лейкозов. Признаки повышенной кровоточивости варьируют от умеренно выраженных до минимальных. Мозаичность симптомов свидетельствует о поражении разных органов и систем. Состояние может продолжаться долго, однако присоединение какого либо даже небольшого экзо или эндогенного стимула переводит синдром из подострой локальной формы в острую генерализованную

При хронической форме ДВС-синдрома длящейся неделями и месяцами медленно нарастающие функциональные нарушения в органах. Подобные варианты течения ДВС соответствуют клинической картине хронических воспалительных заболеваний —, гепатита, панкреатита, пневмонии. . Хронический ДВС развивается также при аутоиммунных заболеваниях, ревматических заболеваниях, злокачественных новообразованиях…