Магомедова МС-404.ppt
- Количество слайдов: 21
Тромбофлебит лицевых вен

Тромбофлебит лицевых вен — это острое воспаление вены с ее тромбозом, которое является осложнением гнойновоспалительных заболеваний челюстнолицевой области.

Лицевые вены 1 – v. Naso frontalis; 2 – v. angular is; 3 – анастомоз v. ophtalmicae inferior is et plecsus pterygoideus; 4 – v. facialis anterior; 5 – v. subrnentalis; 6 – v, facialis comm. 7 – v. jugularis interna; 8 – v. facialis posterior; 9 – v. temporalis superficialis; 10 – plexus pterygoideus;

Причины : Вызвать тромбофлебит могут любые воспалительные инфекционные процессы, сопровождающиеся попаданием микроорганизмов в кровеносные сосуды. В челюстно-лицевой области тромбофлебит чаще развивается от фурункулов, абсцессов или флегмон с переходом воспалительного процесса на стенки кровеносных сосудов.

Патогенез. В развитии данного осложнения основное значение имеет • Богатое кровоснабжение челюстно-лицевой области (замедление кровотока, повреждение венозной стенки, изменение состава крови, повышение ее свертывания(эндофлебит) и переход воспалительного процесса с окружающих тканей на наружную стенку вены(перифлебит)) • Отсутствие клапанов на венах лица А также, наличие анастомозов между поверхностными венами лица, венами глазницы и венозными синусами твердой мозговой оболочки (пещеристым синусом): угловая вена (v. Angularis).

Клиника: Тромбофлебит лицевых вен характеризуется появлением но ходу угловой или лицевой вены болезненных «тяжей» инфильтрированной ткани, гиперемией кожи с синюшным оттенком, распространением отека далеко за пределы инфильтрата. Отмечается повышение температуры тела(от субфебрильной до фебрильной), изменения в картине крови, характерные для воспаления. При тромбофлебитах отмечаются повышение местной температуры над воспалительным очагом. Местно отмечаются: • Отек и гиперемия кожи век и лба, головная боль • Инфильтрация мягких тканей орбиты • Экзофтальм, хемоз конъюнктивы, офтальмоплегия, расширение зрачка, гиперемия глазного дна

Диагностика: 1. Ультразвуковые методы диагностики (доплерография и дуплексное ангиосканирование вен). 2. Компьютерная томография и магнитнорезонансная томография в сосудистом режиме- выполняется в ситуациях когда ультразвуковые методы диагностики малоинформативны. 3. Венография. (рентген-исследование венозного русла с помощью введения специального контрастного препарата, прокрашивающего сосуды изнутри. 4. Анализы крови. (клинический анализ крови, коагулограмма, Д-димер).

Пути распространения инфекции: В развитии тромбофлебита вен лица и синусов головного мозга имеет значение наличие обильной сети лимфатических и венозных сосудов челюстно-лицевой области, их связь с венами твердой мозговой оболочки. Исследованиями доказано, что при нагноении в области лица воспалительный процесс переходит на синусы не только по угловой вене, но также, и притом чаще, по анастомозам. В анастомозах лицевых вен с синусами твердой мозговой оболочки клапаны почти отсутствуют и направление тока крови в них при воспалительных процессах может изменяться, что способствует распространению инфекции на вены твердой мозговой оболочки.

Лечение: При появлении первых признаков заболевания назначают интенсивную антибактериальную (антибиотики широкого спектра, иммунотерапия), дезинтоксикационную и десенсибилизирующую терапию. При гнойно-септическом тромбофлебите лица применяют введение препаратов непосредственно в наружную сонную артерию. Внутриартериально кроме антибиотиков вводят антикоагулянты прямого действия (гепарин) для предотвращения внутрисосудистого свертывания крови. Для предотвращения тромбоза пещеристого синуса при тромбофлебите лицевых вен рекомендуется перевязка угловой или лицевой вены. Лигатуру накладывают через всю толщу тканей без предварительного выделения вены.

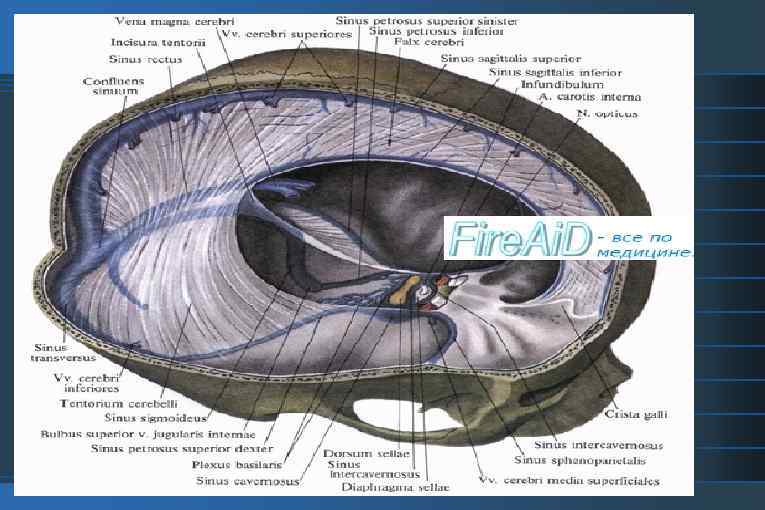
Тромбоз кавернозного синуса
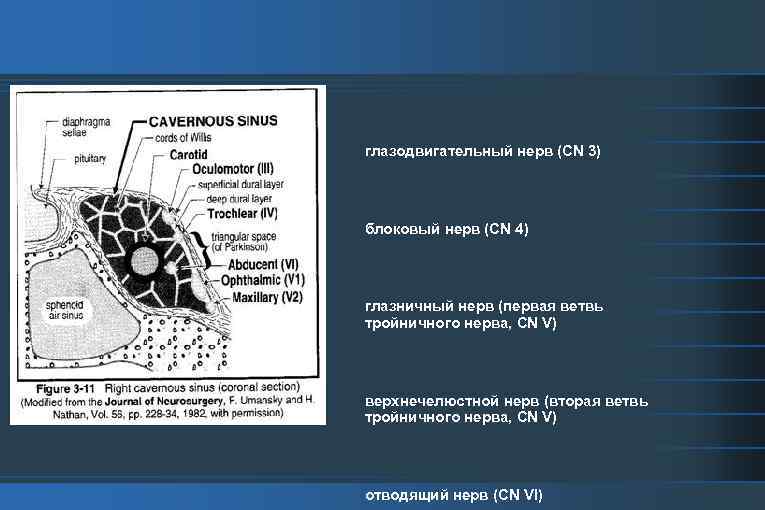
глазодвигательный нерв (CN 3) блоковый нерв (CN 4) глазничный нерв (первая ветвь тройничного нерва, CN V) верхнечелюстной нерв (вторая ветвь тройничного нерва, CN V) отводящий нерв (CN VI)

Тромбоз кавернозного или пещеристого синуса – закупорка тромбом расположенного по бокам от турецкого седла пещеристого синуса (одного из синусов твердой мозговой оболочки мозга).

Причины: Причиной тромбоза кавернозного синуса является инфекция, как правило, ЛОР локализации, а так же в результате выдавливания фурункула или прыщей в области носогубного треугольника.

Патогенез: Возможны следующие пути распространения инфекции в мозговые венозные сосуды: Контактный. При эмпиеме клиновидной пазухи и задних клеток решетчатой кости возникает как следствие остеомиелитического процесса. Смешанный. Гематогенный. Через многочисленные вены верхнего отдела носа и околоносовых пазух процесс распространяется на пещеристый и реже на верхний сагиттальный синус, становясь продолжением флебита других венозных сосудов. Образованию тромба в пещеристом синусе способствуют соединительнотканные перемычки в его просвете, которые замедляют движение крови. В пещеристую пазуху инфекция проникает по венам при фурункуле носа и гнойном гайморите; может быть осложнением пункции верхнечелюстной пазухи в период обострения процесса; значительно реже бывает при острых синуситах.

Клиника: -отечность и краснота конъюнктивы век (хемоз), экзофтальм, ограничение движений глазного яблока и паралич глазных мышц, застойный диск зрительного нерва, резко расширенные вены и кровоизлияния в сетчатку, снижение зрения, парез граничащих с пещеристой пазухой отводящего, блокового, глазодвигательного и тройничного нервов. Иногда бывает тотальная двусторонняя офтальмоплегия. Через тонкую кожу век, лба и корня носа выступает расширенная, напряженная, болезненная венозная сеть. Основная жалоба больных - сильная разлитая головная боль, часто давящая, распирающая, пульсирующая с частой локализацией в глазницах. - ознобы, лихорадка интермиттирующая (резкий подъем температуры тела и последующее ее падение), с обильным потоотделением (3 -часовые колебания температуры в пределах 2 -3 °С). Возникают признаки внутричерепной гипертензии. При тромбозе пещеристого синуса возникают отдаленные метастатические гнойные очаги и прежде всего септическая пневмония, менингит, метастатические гнойные очаги в полости черепа, почках, печени, в легких, коже головы, в заглоточном пространстве, в ухе. Септические эмболы распространяются по внутренней яремной, верхней полой венам, в правые отделы сердца и капилляры малого круга кровообращения.

Диагностика: - Рентген, анализ спинномозговой жидкости, риноскопия - Электроэнцефалография (выявление очаговых или генерализованных медленных патологических волн), каротидная ангиография (смещение сосудов мозга при абсцессах), эхоэнцефалография, пневмоэниефалография, вентрикулография (выявление косвенных признаков поражения мозга). - Компьютерная, магнитно-резонансная и радионуклидная томография

Лечение: Комплексная интенсивная терапия. Срочное хирургическое вмешательство осуществляют с целью широкого вскрытия всех очагов поражения. При эпидуральном абсцессе последовательно и тщательно вскрывают и удаляют все патологически измененные ткани, абсцесс широко вскрывают, промывают раствором антибиотика и создают благоприятные условия для дренирования раны. При субдуральном абсцессе риногенного происхождения выявляют характерные локальные изменения твердой мозговой оболочки: истончение, желтоватый цвет и выбухание, отсутствие пульсации, грануляции, фибринозный налет, свищи, по направлению которых вскрывают, а затем промывают или дренируют полость абсцесса. свертывания крови под постоянным контролем тромбоэластограммы. В тяжелых случаях применяется эндоваскулярная (внутрикаротидная) регионарная инфузионная терапия с использованием активаторов эндогенного фибринолиза в сочетании с антибиотиками, что ускоряет реканализацию синусов. Одновременно применяют блокаторы протеолитических ферментов, выделяемых стафилококком (контрикал, тразилол).

При отсутствии свища субдуральный абсцесс диагностируют при пункции через твердую мозговую оболочку в 3 -4 направлениях на глубину не более 4 см. Обнажение мозговой оболочки и дренирование риногенных абсцессов производят после наружного вскрытия лобных пазух. При хорошо сформированной толстой капсуле, небольших глубине и размере абсцесса его удаляют целиком вместе с капсулой. Осуществляют массивную антибактериальную терапию Проводят дезинтоксикационную терапию (внутривенное введение плазмы, гемодеза, реополиглюкина) с использованием новейших методов экстракорпоральной детоксикации (плазмаферез, облучение ультрафиолетовыми лучами аутокрови, гемосорбция крови, гипербарическая оксигенация).

Дегидратация осуществляется путем внутримышечного введения сульфата магния, внутривенных вливаний 40% раствора глюкозы, назначения диуретиков. Проводят гипосенсибилизируюшее и общеукрепляющее лечение, иммунотерапию (антистафилококковая плазма, гамма-глобулин, сывороточный полиглобулин, стафилококковый анатоксин). В комплексную терапию тромбоза пещеристого обязательно включают антикоагулянты прямого (гепарин) и непрямого (дикумарин, нитрофарсин, синкумар, фенилин) действия с целью нарушения биосинтеза протромбина и других факторов

Спасибо за внимание)
Магомедова МС-404.ppt