ТЛ и ЛЕПРА.ppt
- Количество слайдов: 92

Трипаносомозы – группа трансмиссивных тропических болезней, вызываемых жгутиковыми простейшими рода Trypanosoma.

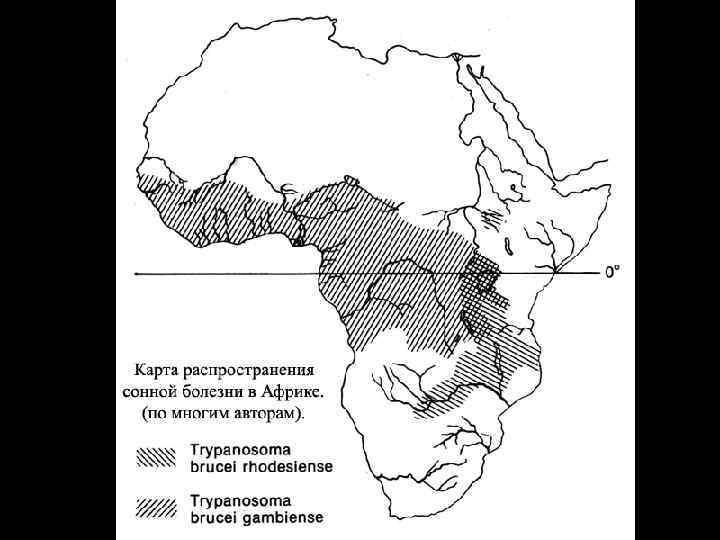
Африканский трипаносомоз (сонная болезнь) - трансмиссивная инфекция, характеризующаяся лихорадкой, высыпаниями на коже, увеличением лимфатических узлов, появлением местных отеков и поражением центральной нервной системы, приводящим к летаргии, кахексии и летальному исходу. Африканский трипаносомоз распространен в зоне саванн. Его нозоареал ограничен ареалом переносчика - мухи це-це. Сонная болезнь эндемична в 36 странах тропической Африки. Ежегодно регистрируется до 40 тыс. новых случаев. Вероятно, реальное число заболевших значительно больше и может составлять до 300 тысяч. Около 50 млн. человек проживают в условиях риска заражения. Известны две формы африканского трипаносомоза: гамбийская (шифр по МКБ 10 – B 56. 0) и родезийская (шифр по МКБ 10 – B 56. 1).

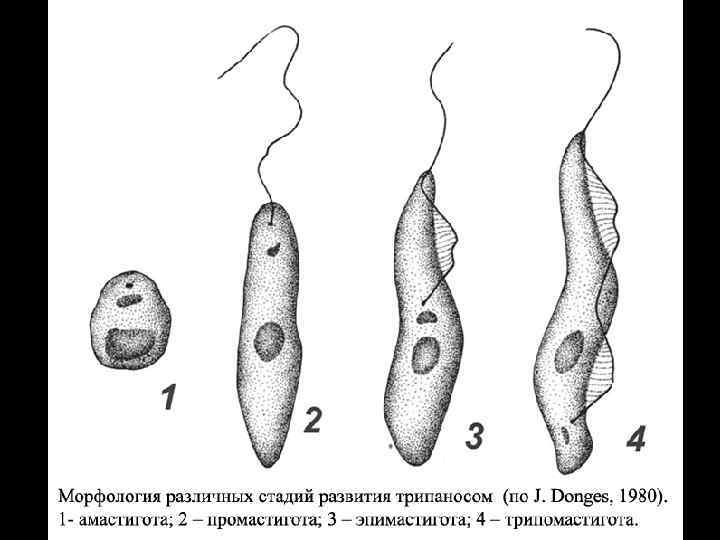
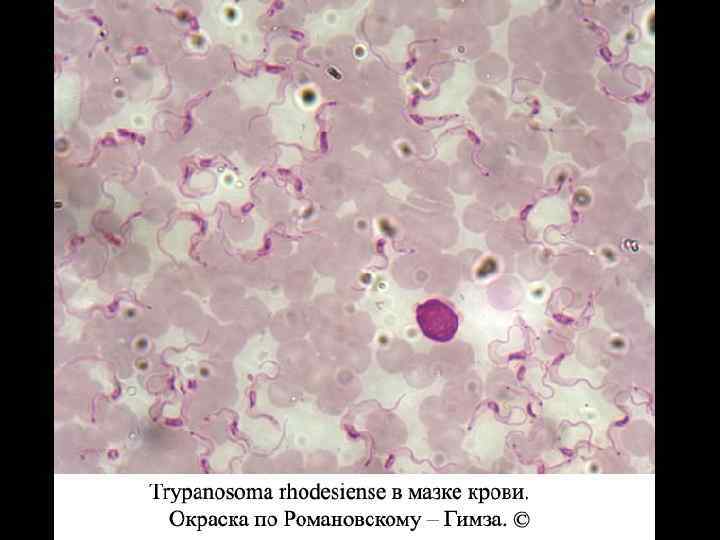
Trypanosoma gambiense и T. rhodesiense. Морфологические различия между различными возбудителями трипаносомозов несущественны. Для гамбийской формы - основным хозяином является человек, дополнительным – свиньи. Для родезийской формы - сновными хозяевами его служат различные виды антилоп, а также крупный рогатый скот, козы, овцы и, реже, человек. Переносчиком служат кровососущие мухи цеце (отряд Diptera, семейство Muscidae, род Glossina, группа palpalis).

- Бог мой, что я вижу! -- вскричал энтомолог. -- Наконец-то я вознагражден за все невзгоды и разочарования! Ура! Я сделал великое открытие! Кузен Бенедикт захлебывался от счастья. Он глядел на пойманную муху взглядом триумфатора. Казалось, он готов был ее расцеловать. -- Эта муха, -- ответил энтомолог, -- эта милая мушка, которую я держу в руке, называется це-це. Этой мухой до сих пор по праву гордился только один континент! Ни один ученый не находил еще цеце в Америке. Жюль Верн. Пятнадцатилетний капитан.

Патогенез и клиника. Заболевание характеризуется длительным течением. В течение болезни выделяют две стадии: гемолимфатическую и менингоэнцефалитическую или терминальную (сонную болезнь в узком смысле слова). Гемолимфатическая стадия наступает через 1 -3 недели после на месте укуса мухи цеце иногда развивается первичное поражение (первичный аффект), представляющее собой болезненный, эластичный, красный, фурункулоподобный узелок диаметром 1 -2 см. В нем содержится большое количество лимфы с трипаносомами. Такой узелок называется трипаносомным шанкром. В течение 2 -3 недель первичное местное поражение спонтанно исчезает, на месте его остается пигментированный рубец. Трипаносомный шанкр возникает главным образом у некоренных жителей Африки. Одновременно с появлением первичного аффекта на коже туловища и конечностей могут возникнуть так называемые трипаниды, имеющие вид розовых или фиолетовых пятен различной формы диаметром 5 -7 см. У африканцев на фоне темной кожи трипаниды заметны слабее, чем у европейцев. На лице, кистях, стопах и на месте эритематозных высыпаний заметны отеки, отмечается болезненность кожи при ее сжатии.

В период развития шанкра или через несколько дней после его исчезновения паразиты появляются в крови, и возникает лихорадка неправильного типа с подъемом температуры до +38, 5. Лихорадочные периоды, чередуясь с периодами апирексии, могут продолжаться неделями. Через несколько дней после появления лихорадки у больных гамбийским трипаносомозом увеличиваются периферические и мезентеральные лимфатические узлы, преимущественно заднешейные, которые могут достигать величины голубиного яйца. Симптомами гемолимфатической стадии болезни являются также слабость, потеря веса, тахикардия, боли в суставах, гепатоспленомегалия. У трети больных появляется уртикарная сыпь на коже век и развивается их отек. Отек обычно выражен так сильно, что отечная ткань иногда нависает над щекой. В более поздние сроки развиваются односторонний или двухсторонний кератит, иридоциклит, кровоизлияние в радужку и характерное диффузное сосудистое помутнение роговицы с поражением всех ее слоев. В тяжелых случаях происходит стойкое интенсивное рубцевание роговицы. Нарастают слабость и апатия, являющиеся ранними симптомами поражения ЦНС. Тяжесть описанных клинических симптомов и длительность первого периода болезни у различных больных может варьировать в широких пределах, иногда до нескольких лет.
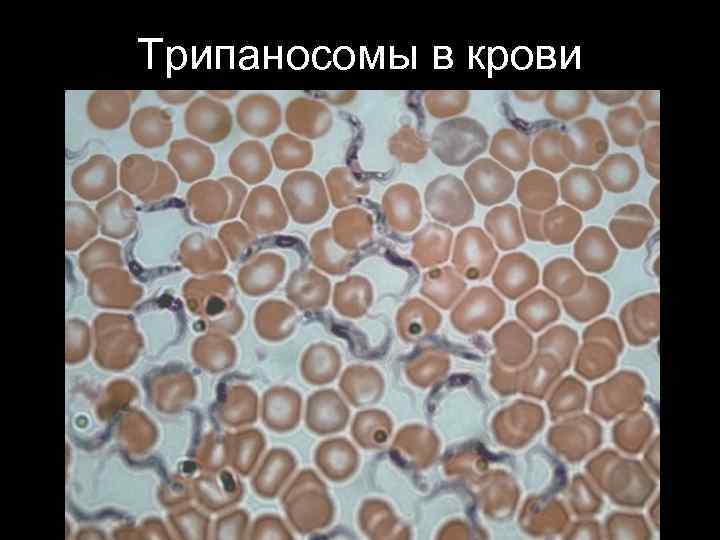
Трипаносомы в крови

Менингоэнцефалитическая стадия. Трипаносомы преодолевают гемато-энцефалитический барьер и проникают в ЦНС, концентрируясь в лобных долях больших полушарий мозга, варолиевом мосту и продолговатом мозге, что сопровождается расширением желудочков мозга, отеком мозговой ткани, утолщением извилин и развитием клинической симптоматики менингоэнцефалита и лептоменингита. Наиболее характерной чертой второй стадии болезни является нарастающая сонливость, которая возникает преимущественно днем, в то время как ночной сон часто прерывистый и беспокойный. Сонливость настолько выражена, что больной может заснуть даже во время приема пищи. Постепенно нарастают и прогрессируют нейропсихические нарушения. При ходьбе больной волочит ноги, выражение его лица угрюмое, нижняя губа отвисает, изо рта течет слюна. Пациент теряет всякий интерес к окружающему, медленно, неохотно отвечает на вопросы, жалуется на головную боль. Нарушение психического статуса сопровождается развитием маниакальных или депрессивных состояний. Появляются тремор языка, рук, ног, фибриллярные подергивания мышц лица, пальцев, невнятность речи, атаксическая походка. Давление на ладони вызывает появление острой боли вскоре после его прекращения (симптом Керанделя). Позднее возникают судороги, сменяющиеся параличами.
При исследовании ликвора отмечается увеличение числа лейкоцитов, особенно лимфоцитов (более 5 тыс. в 1 мм 3), повышение содержания белка (более 0, 25 г/л) и Ig M. Дальнейшее прогрессирование патологического процесса приводит к развитию демиелинизации и панэнцефалита. Пациенты неподвижно лежат в постели, отказываются от пищи. Как правило, болезнь заканчивается смертью при явлениях кахексии и церебральной комы.

Для лечения больных в первой стадии развития гамбийской формы трипаносомоза используют пентамидин* (пентамидин изотионат) - ароматический диамидин. Препарат назначается внутримышечно в дозе 4 мг/кг/сут. ежедневно или через день. Курс лечения 7 -10 дней. Препарат токсичен, при его использовании возможны побочные реакции: снижение артериального давления, тошнота, рвота, тахикардия, гипо- и гипергликемия. Больной после инъекции должен находиться под наблюдением врача не менее 1 часа. Пентамидин через гематоэнцефалический барьер не проникает. Препаратом выбора служит сурамин – дериват мочевины. Препарат вводят внутривенно медленно. Схема назначения препарата: 1 -й день - 5 мг/кг, 3 -й день – 10 мг/кг, 5, 11, 17, 23 и 30 дни по 20 мг/кг. Лечение проводится только в стационарных условиях. Препарат токсичен. Возможно появление побочных эффектов: слабости, потери аппетита, болезненности, полиуриии. При умеренной выраженности перечисленных симптомов лечение сурамином может быть продолжено. Регулярно исследуют мочу. Появление протеинурии служит показателем для снижения дозы. Появление анафилактической реакции, коллапса или выраженного дерматита является абсолютным противопоказанием для дальнейшего введения сурамина. Препарат назначают во время беременности по жизненным показаниям.

Во второй стадии болезни препаратом выбора является меларсопрол * – органическая соль мышьяка. Вводится внутривенно медленно. Препарат вызывает резкую болезненность. Поэтому следует строго предупреждать его вне сосудистое попадание. Существует много разных курсов лечения маларсопролом. Чаще препарат назначают прерывистыми курсами – ежедневные инъекции 3 -4 дня с последующим интервалом в 7 -10 дней. Число курсов – 3 -4. Вводимую дозу препарата постепенно увеличивают от 1, 8 мг/кг до 3, 6 мг/кг в каждом курсе. Препарат вводится внутривенно капельно 1 раз в сутки. Для взрослых суточная доза первого цикла составляет 1, 8 -2 мг/кг; второго – по 3 -3, 3 мг/кг, третьего – по 3, 6 мг/кг. Меларсопрол эффективен на всех стадиях болезни, но вследствие высокой токсичности он обычно применяется только на стадии поражения ЦНС. На первой же стадии болезни его используют лишь в случаях, когда применение других препаратов оказались еэффективным. Препарат высоко токсичен – 1 -5% больных погибают в процессе лечения. Среди побочных эффектов наиболее частыми являются реактивная энцефалопатия, поражения миокарда, альбуминуриия и гипертензия. При развитии реактивной энцефалопатии, сопровождающейся головной болью, тремором, судорогами, нарушением речи, лихорадкой, введение препарата обычно прекращают до стихания симптомов. Препарат противопоказан при беременности.
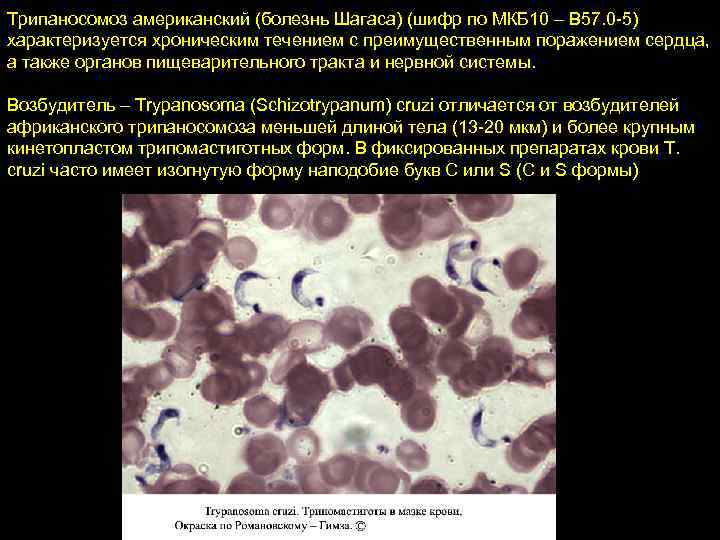
Трипаносомоз американский (болезнь Шагаса) (шифр по МКБ 10 – B 57. 0 -5) характеризуется хроническим течением с преимущественным поражением сердца, а также органов пищеварительного тракта и нервной системы. Возбудитель – Trypanosoma (Schizotrypanum) cruzi отличается от возбудителей африканского трипаносомоза меньшей длиной тела (13 -20 мкм) и более крупным кинетопластом трипомастиготных форм. В фиксированных препаратах крови T. cruzi часто имеет изогнутую форму наподобие букв С или S (С и S формы)

Во второй стадии болезни препаратом выбора является меларсопрол * – органическая соль мышьяка. Вводится внутривенно медленно. Препарат вызывает резкую болезненность. Поэтому следует строго предупреждать его вне сосудистое попадание. Существует много разных курсов лечения маларсопролом. Чаще препарат назначают прерывистыми курсами – ежедневные инъекции 3 -4 дня с последующим интервалом в 7 -10 дней. Число курсов – 3 -4. Вводимую дозу препарата постепенно увеличивают от 1, 8 мг/кг до 3, 6 мг/кг в каждом курсе. Препарат вводится внутривенно капельно 1 раз в сутки. Для взрослых суточная доза первого цикла составляет 1, 8 -2 мг/кг; второго – по 3 -3, 3 мг/кг, третьего – по 3, 6 мг/кг. Меларсопрол эффективен на всех стадиях болезни, но вследствие высокой токсичности он обычно применяется только на стадии поражения ЦНС. На первой же стадии болезни его используют лишь в случаях, когда применение других препаратов оказались еэффективным. Препарат высоко токсичен – 1 -5% больных погибают в процессе лечения. Среди побочных эффектов наиболее частыми являются реактивная энцефалопатия, поражения миокарда, альбуминуриия и гипертензия. При развитии реактивной энцефалопатии, сопровождающейся головной болью, тремором, судорогами, нарушением речи, лихорадкой, введение препарата обычно прекращают до стихания симптомов. Препарат противопоказан при беременности.

Цикл развития T. cruzi включает позвоночного хозяина (человек и более 100 видов животных) и переносчика (клопы подсемейства Triatominae)
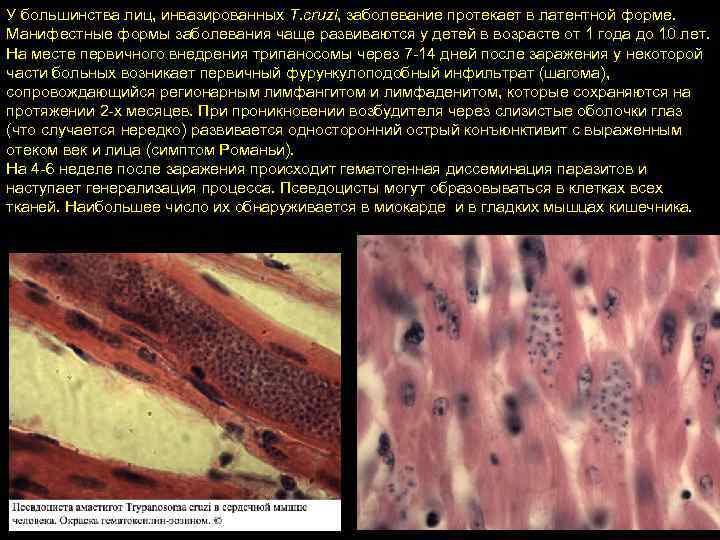
У большинства лиц, инвазированных T. cruzi, заболевание протекает в латентной форме. Манифестные формы заболевания чаще развиваются у детей в возрасте от 1 года до 10 лет. На месте первичного внедрения трипаносомы через 7 -14 дней после заражения у некоторой части больных возникает первичный фурункулоподобный инфильтрат (шагома), сопровождающийся регионарным лимфангитом и лимфаденитом, которые сохраняются на протяжении 2 -х месяцев. При проникновении возбудителя через слизистые оболочки глаз (что случается нередко) развивается односторонний острый конъюнктивит с выраженным отеком век и лица (симптом Романьи). На 4 -6 неделе после заражения происходит гематогенная диссеминация паразитов и наступает генерализация процесса. Псевдоцисты могут образовываться в клетках всех тканей. Наибольшее число их обнаруживается в миокарде и в гладких мышцах кишечника.

Появляются недомогание, головная боль, миалгии, озноб, температура тела повышается до 38 -40 С. Лихорадка имеет постоянный или ремитирующий характер с подъемом температуры в вечерние часы. Отмечается увеличение шейных, подмышечных, паховых и других групп лимфатических узлов. Наиболее часто поражается сердце. Развивается миокардит, отмечается аритмия. Наблюдаются асистолия, брадикардия, тахикардия, временами ритм галопа, глухость тонов; границы сердца расширяются (преимущественно влево). На электрокардиограмме отмечается удлинение интервала P-Q, изменение комплекса QRS и зубца T, обнаруживаются AV блокады. Развивающаяся сердечная недостаточность может привести к гибели больного. Нередко регистрируется спленомегалия. В крови отмечается лейкоцитоз с моноцитозом и повышенная СОЭ. Острая стадия продолжается в течение 4 -6 недель, после чего заболевание переходит в хроническое, как правило, латентное течение, во время которого выраженные клинические симптомы отсутствуют либо слабо выражены.

Латентный период может продолжаться 7 -20 лет. Спустя столь продолжительный отрезок времени у больных отмечаются признаки поражения сердца Помимо поражений сердца отмечаются поражения интрамуральных ганглиев гладкой мускулатуры кишечника, вследствие чего развивается «мегасиндром» - делятация пищевода и отдельных сегментов кишечника, особенно сигмовидной кишки, ведущие к нарушению глотания, запорам и даже к возникновению кишечной непроходимости. Нарушения функций кишечника служат основной причиной развития кахексии. Поражение периферических ганглиев нервной системы иногда сопровождается судорогами и развитием параличей. В терминальном периоде болезнь нередко осложняется менингоэнцефалитом. Осложнения. Наиболее грозными осложнениями являются тяжелые поражения сердца с развитием сердечно-сосудистой недостаточности и поражения ЦНС.

Характерные пассивные движения эритроцитов при трипаносомозе
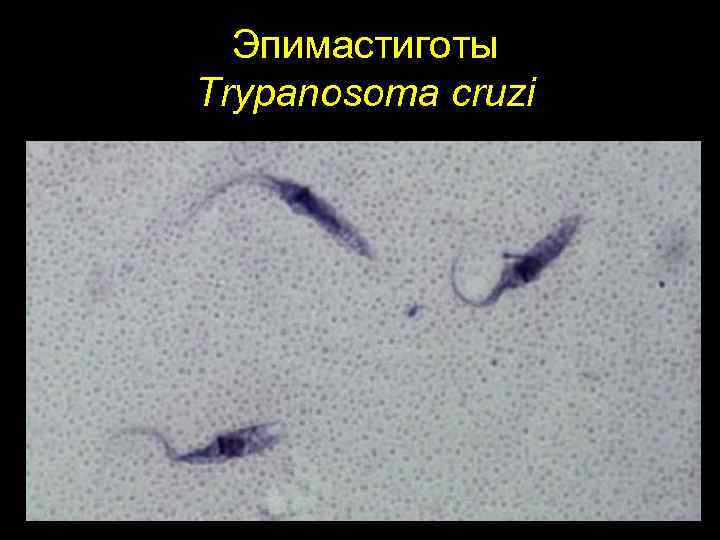
Эпимастиготы Тrypanosoma cruzi

Лечение возможно только в острой стадии. Эффективность препаратов в острой стадии составляет около 50%; в хронической стадии – неэффективны. Специфическая терапия проводится бензнидазолом – нитроимидазол или нифуртимоксом – синтетический нитрофуран. Оба препарата выпускаются в таблетках и принимаются per os. Бензнидазол назначают в суточной дозе 5 -7 мг/кг в два приема ежедневно в течение 60 дней. Нифуртимокс назначают из расчета 8 -10 мг/кг 3 раза/сут. в течение 90 дней.

Лейшманиозы (шифр по МКБ 10 – B 55) – группа облигатно-трансмисссивных болезней человека и животных, характеризующихся преимущественным поражением внутренних органов (висцеральные лейшманиозы) или кожи (кожные лейшманиозы).


Москит Phlebotomus– переносчик лейшманий.
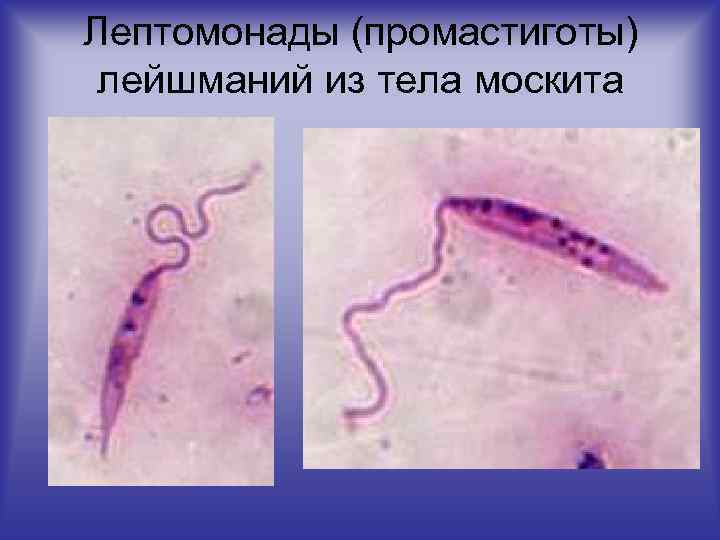
Лептомонады (промастиготы) лейшманий из тела москита
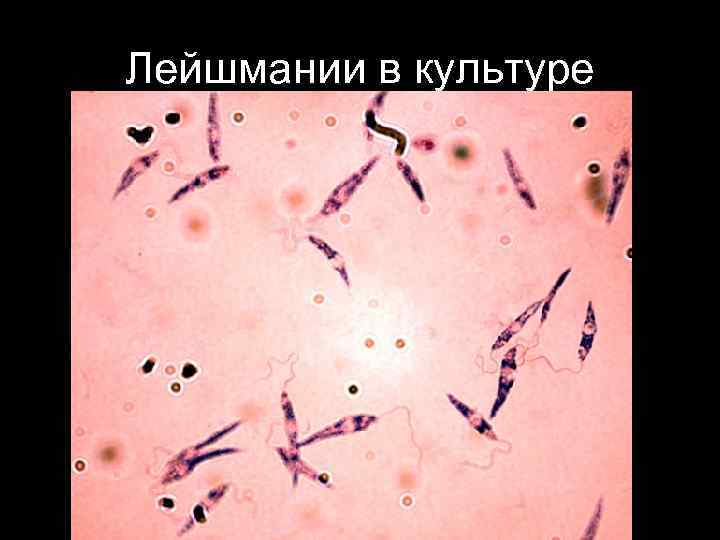
Лейшмании в культуре
Лептомонады из тела москита

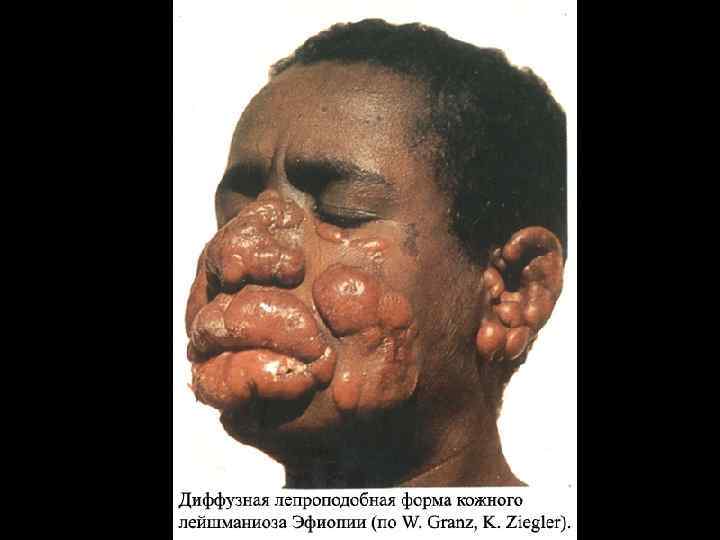
В настоящее время выделяют следующие основные формы лейшманиозов: I. Лейшманиозы Старого света. 1. Висцеральный лейшманиоз: индийский (кала-азар) - антропоноз; средиземноморско-среднеазиатский (детский висцеральный лейшманиоз) -зооноз; 2. Кожный лейшманиоз: антропонозный (или «городской» ), вызываемый Leishmania tropica; туберкулоидный или рецидивный (осложненная форма антропонозного); зоонозный (или «сельский» ), вызываемый L. major; диффузный кожный лейшманиоз, вызываемый L. aethiopica. II. Лейшманиозы Нового Света. 1. Висцеральный лейшманиоз. 2. Кожные и кожно-слизистые лейшманиозы: мексиканский ( «язва Чиклеро» ), вызываемый L. mexicana и другие формы кожного лейшманиоза, вызываемые лейшманиями группы “mexicana”; перуанский (Ута), вызываемый L. peruviana; гвианский (лесная фрамбезия), вызываемый L. guyanensis; панамский, вызываемый L. panamensis и др. L. peruviana.

Индийский висцеральный лейшманиоз (кала-азар) Этиология. Возбудитель Leishmania donovani. Клиника. Инкубационный период продолжается от 3 недель до 12 месяцев (редко 2 -3 года). Заболевание начинается постепенно. Период разгара заболевания характеризуется лихорадкой, увеличением селезенки, печени, периферических лимфатических узлов. Лихорадка часто имеет волнообразный характер, иногда с большим суточным размахом. В течение дня температура может несколько раз повышаться. Продолжительность лихорадочных волн и ремиссий колеблется от нескольких дней до нескольких месяцев. Нижний край селезенки иногда доходит до полости малого таза, верхний – до 5 -6 ребра.
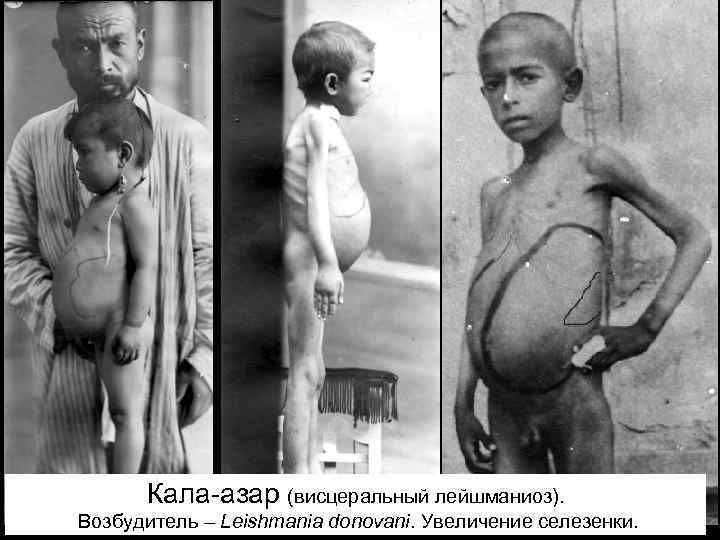
Кала-азар (висцеральный лейшманиоз). Возбудитель – Leishmania donovani. Увеличение селезенки.

Увеличение печени менее значительно: нижний край ее обычно не опускается ниже уровня пупка. При пальпации нижние края печени и селезенки плотные, безболезненные. Цвет кожи приобретает темную окраску вследствие поражения надпочечников (отсюда название кала-азар – черная болезнь). В гемограмме определяется уменьшение числа эритроцитов (до 12× 1012/л и менее) и гемоглобина (до 40 -50 г/л и менее), цветного показателя (0, 6 -0, 8). Характерны пойкилоцитоз, анизацитоз, анизохромия. Отмечаются лейкопения (до 2 -2, 5× 109/л) и нейтропения (иногда до 10%) при относительном лимфоцитозе. Возможно развитие агранулоцитоза. Для висцерального лейшманиоза характерна умеренная тромбоцитопения. СОЭ повышается до 90 мм/ч. Снижаются показатели свертываемости крови и осмотическая стойкость эритроцитов. Повышается уровень глобулинов. Вследствие гранулоцитопении и агранулоцитоза развиваются язвеннонекротические поражения миндалин и слизистых оболочек полости рта. Нередко наблюдается геморрагический синдром с кровоизлияниями в кожу и слизистые оболочки, возникают носовые и желудочно-кишечные кровотечения.

Гиперспленомегалия может привести к развитию инфаркта селезенки. В терминальном периоде болезни развивается кахексия. Мышечный тонус падает, кожа истончается и приобретает «фарфоровый» вид, иногда с землистым или восковидным оттенком. Через истонченную переднюю брюшную стенку могут проступать контуры огромной селезенки и увеличенной печени. В Индии у 10% больных через несколько месяцев или 1 -2 года после ремиссии на коже лица и других частей тела появляются кожные поражения в виде узелковых и (или) пятнистых высыпаний, которые содержат в себе лейшманий. Эти образования, называемые пост-калаазарный кожный лейшманоид - могут сохраняться долгие годы, и все это время такой больной продолжает оставаться источником заражения. Переболевшие приобретают стойкий и длительный иммунитет. Повторные заболевания практически не регистрируются. У ВИЧ-инфицированных течение висцерального лейшманиоза приобретает злокачественный характер и характеризуется резистентностью к специфическим лечебным препаратам, вследствие чего продолжительность жизни таких больных значительно сокращается. Осложнения. Может развиться агранулоцитоз, острая гемолитическая анемия, острая почечная недостаточность, тяжелые кровотечения.

Пост-кала-азарный лейшманоид при инвазии Leishmania donovani

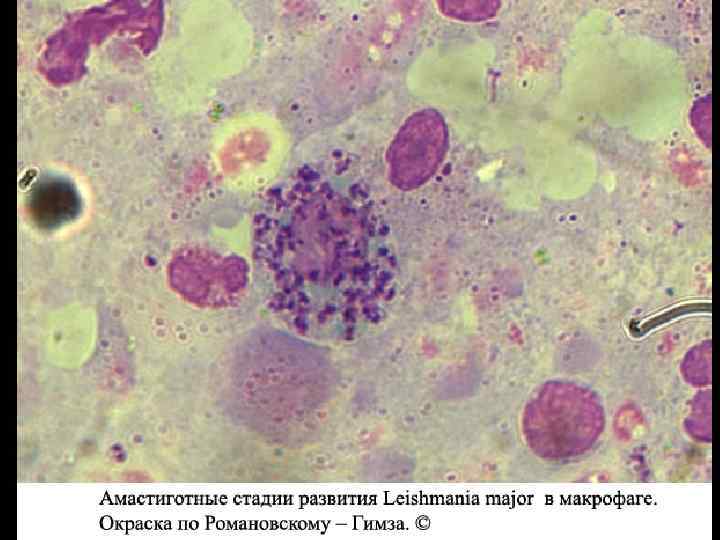
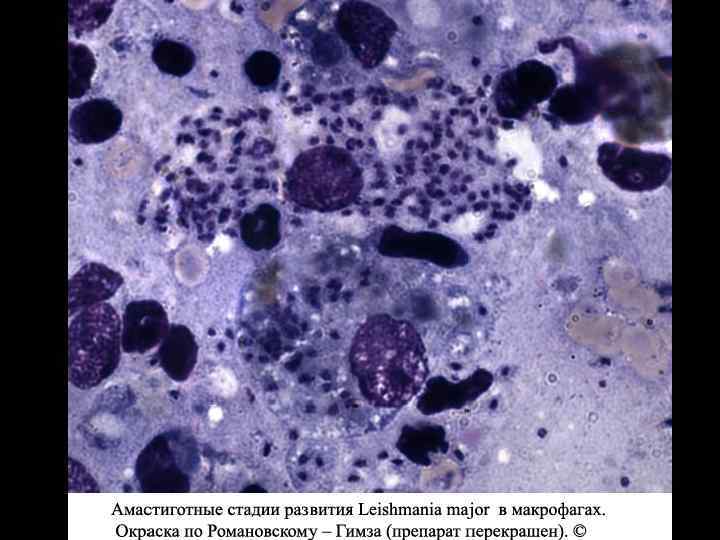
Диагноз и дифференциальный диагноз. В эндемичных очагах постановка диагноза возможна на основании клинических симптомов. Помощь в постановке диагноза в эндемичных очагах оказывает простейшая реакция на выявление гипергаммаглобулинемии, присутствующей у больных висцеральным лейшманиозом. (Появление белой окраски сыворотки, содержащей повышенную концентрацию гаммаглобулина, при смешивании ее с 40% формалином – реакция Нейпира). Даже при тяжелом течении висцерального лейшманиоза амастиготы лейшманий в крови обнаруживаются крайне редко. Поэтому проводить исследования крови на наличие лейшманий в целях диагностики этой формы не целесообразно. Диагноз подтверждается при обнаружении лейшманий в мазках из пунктата костного мозга, селезенки или печени, окрашенных по Романовскому-Гимза (см. раздел малярия). Иногда проводят посев пунктатов на среду NNN для обнаружения промастигот лейшманий. Применяют также серологические методы исследования (реакция прямой агглютинации, НРИФ и ИФА). В крупных центрах применяют ПЦР для выявления антигенов лейшманий в тканях пораженных органов. Может быть использована биологическая проба путем заражения хомячков. Дифференциальный диагноз проводят с малярией, гриппом, сепсисом, лейкозом, лимфогранулематозом.

Лечение проводят препаратами 5 -валентной сурьмы: натрия стибоглюконат (пентостам, натрия антимониглюконат) или меглумин антимонат (глюкантим). Абсолютные противопоказания для лечения препаратами сурьмы отсутствуют. Единственным противопоказанием является беременность. Наиболее частыми побочными эффектами на введение препарата являются: боль в месте инъекции, миалгия, боль в суставах, умеренные изменения ЭКГ. При проведении лечения болевые симптомы требуют использования аналгетиков. Желательно проведение монитоинга ЭКГ и функции печени и почек. Суточная доза препарата вводится один раз в день внутримышечно, детям предпочтительно внутривенное введение. Внутривенное введение проводят медленно в течение 5 -10 минут. Возможно разведение суточной дозы в 50 -100 мл 5% глюкозы или декстрозы для капельного введения. Расчет суточной дозы составляет 20 мг/кг (из расчета по сурьме). Инъекции делают ежедневно. Курс лечения 30 дней. При рецидиве заболевания лечение повторяют через 14 -дневный интервал. При тяжелом течении болезни и неэффективности лечения препаратами 5 -валентной сурьмы назначают препараты второй линии. Амфотерицин В назначают по 0, 5 мг/кг внутривенно ежедневно или через день до достижения курсовой дозы 20 мг/кг. В связи с выраженной токсичность необходим мониторинг функции почек. Паромомицин – по 15 мг/кг ежедневно внутримышечно в течение 30 дней. Возможно поражение почек и слухового нерва. Прогноз при своевременно начатом лечении благоприятный. Острые тяжелые формы без лечения заканчиваются летально. В случае легких форм возможно спонтанное выздоровление.

Средиземноморско-среднеазиатский висцеральный лейшманиоз Этиология. Возбудитель L. donovani infantum. Клинические картины средиземноморско-среднеазиатской и индийской форм висцерального лейшманиоза во многом сходны. Наиболее существенными особенностями среднеземноморско-среднеазиатского лейшманиоза являются отсутствие кожного лейшманоида и вовлечение в патологический процесс как периферических, так и висцеральных лимфатических узлов с развитием мезаденита и бронхоаденита, сопровождающихся болями в животе и приступами кашля. Часто наблюдается развитие бактериальных пневмоний. Кожные покровы бледные, имеют землистый оттенок без гиперпигментации. Инкубационный период при манифестном течении инфекции варьирует от одного месяца до года. Болезнь может протекать в острой, подострой и хронической формах.

Средиземноморско-среднеазиатский висцеральный лейшманиоз Этиология. Возбудитель L. donovani infantum. Клинические картины средиземноморско-среднеазиатской и индийской форм висцерального лейшманиоза во многом сходны. Наиболее существенными особенностями среднеземноморско-среднеазиатского лейшманиоза являются отсутствие кожного лейшманоида и вовлечение в патологический процесс как периферических, так и висцеральных лимфатических узлов с развитием мезаденита и бронхоаденита, сопровождающихся болями в животе и приступами кашля. Часто наблюдается развитие бактериальных пневмоний. Кожные покровы бледные, имеют землистый оттенок без гиперпигментации. Инкубационный период при манифестном течении инфекции варьирует от одного месяца до года. Болезнь может протекать в острой, подострой и хронической формах.

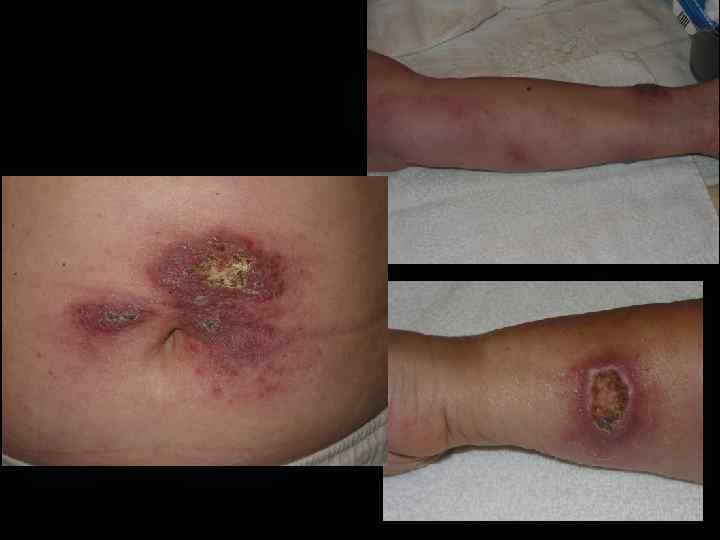
Кожный лейшманиоз характеризуется поражениями кожи, которые называются лейшманиомами. Процесс развития лейшманиомы состоит из трех стадий: бугорка, изъязвления и рубцевания. Возможно распространение инфекции по лимфатическим сосудам и развитие лимфангитов и лимфаденитов. Различают антропонозный и зоонозный кожные лейшманиозы.
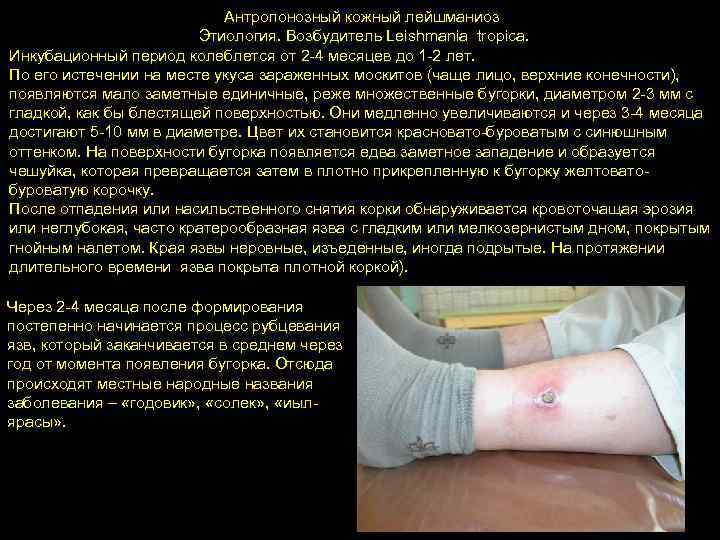
Антропонозный кожный лейшманиоз Этиология. Возбудитель Leishmania tropica. Инкубационный период колеблется от 2 -4 месяцев до 1 -2 лет. По его истечении на месте укуса зараженных москитов (чаще лицо, верхние конечности), появляются мало заметные единичные, реже множественные бугорки, диаметром 2 -3 мм с гладкой, как бы блестящей поверхностью. Они медленно увеличиваются и через 3 -4 месяца достигают 5 -10 мм в диаметре. Цвет их становится красновато-буроватым с синюшным оттенком. На поверхности бугорка появляется едва заметное западение и образуется чешуйка, которая превращается затем в плотно прикрепленную к бугорку желтоватобуроватую корочку. После отпадения или насильственного снятия корки обнаруживается кровоточащая эрозия или неглубокая, часто кратерообразная язва с гладким или мелкозернистым дном, покрытым гнойным налетом. Края язвы неровные, изъеденные, иногда подрытые. На протяжении длительного времени язва покрыта плотной коркой). Через 2 -4 месяца после формирования постепенно начинается процесс рубцевания язв, который заканчивается в среднем через год от момента появления бугорка. Отсюда происходят местные народные названия заболевания – «годовик» , «солек» , «иылярасы» .
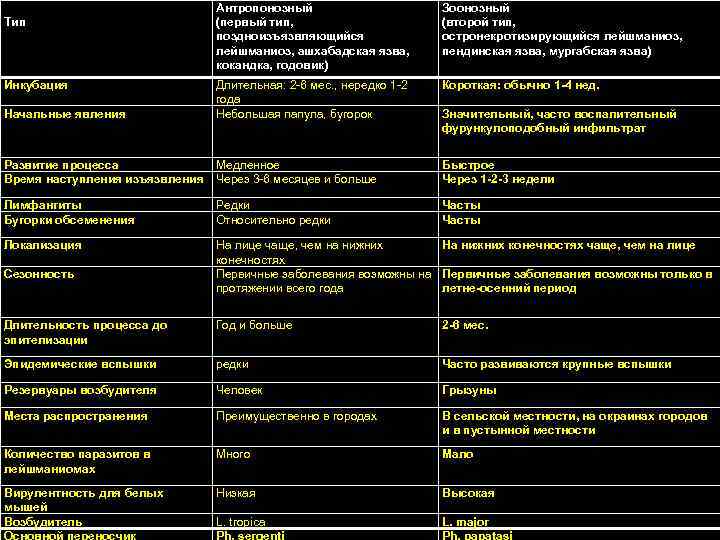
Тип Антропонозный (первый тип, поздноизъязвляющийся лейшманиоз, ашхабадская язва, кокандка, годовик) Зоонозный (второй тип, остронекротизирующийся лейшманиоз, пендинская язва, мургабская язва) Инкубация Короткая: обычно 1 -4 нед. Начальные явления Длительная: 2 -6 мес. , нередко 1 -2 года Небольшая папула, бугорок Развитие процесса Время наступления изъязвления Медленное Через 3 -6 месяцев и больше Быстрое Через 1 -2 -3 недели Лимфангиты Бугорки обсеменения Редки Относительно редки Часты Локализация На лице чаще, чем на нижних На нижних конечностях чаще, чем на лице конечностях Первичные заболевания возможны на Первичные заболевания возможны только в протяжении всего года летне-осенний период Сезонность Значительный, часто воспалительный фурункулоподобный инфильтрат Длительность процесса до эпителизации Год и больше 2 -6 мес. Эпидемические вспышки редки Часто развиваются крупные вспышки Резервуары возбудителя Человек Грызуны Места распространения Преимущественно в городах В сельской местности, на окраинах городов и в пустынной местности Количество паразитов в лейшманиомах Много Мало Вирулентность для белых мышей Возбудитель Низкая Высокая L. tropica L. major
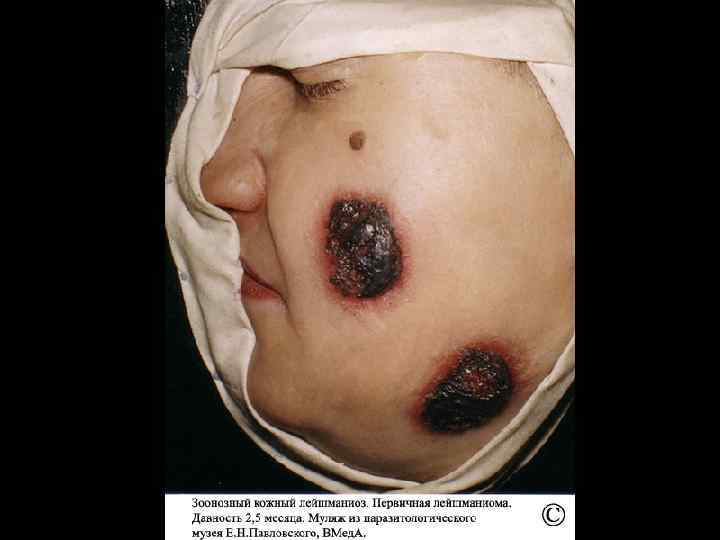

Зоонозный кожный лейшманиоз Этиология. Возбудитель – Leishmania major. Патогенез и клиника. Инкубационный период продолжается от недели до 1 -1, 5 месяцев (чаще всего 10 -20 дней). Заболевание обычно начинается с появления в месте укола москита (чаще всего на коже конечностей, особенно нижних) бугорка, сходного по виду с бугорком при поздноизъязвляющейся форме, но более крупных размеров и окруженного ободком воспаленной кожи. Величина бугорка вначале составляет 2 -4 мм, а ко 2 -му дню увеличивается до 810 и даже до 15 мм в диаметре. Одновременно увеличивается и окружающий его воспалительный отек кожи, достигающий иногда значительных размеров

Лечение кожного лейшманиоза Препараты сурьмы: МЕГЛЮМИН Вводят раствор 85 мг/мл Sb местно и плотно инфильтрируют участок поражения. Проводят 1 -3 инъекции с интервалом в 1 -2 дня.
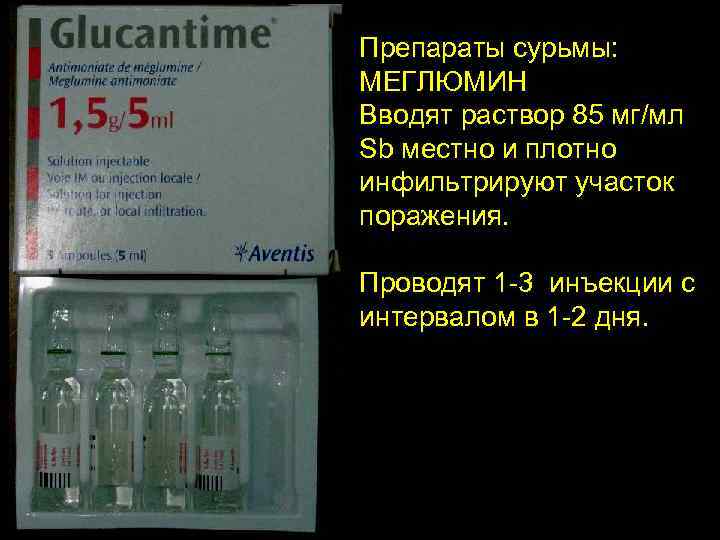
Препараты сурьмы: МЕГЛЮМИН Вводят раствор 85 мг/мл Sb местно и плотно инфильтрируют участок поражения. Проводят 1 -3 инъекции с интервалом в 1 -2 дня.
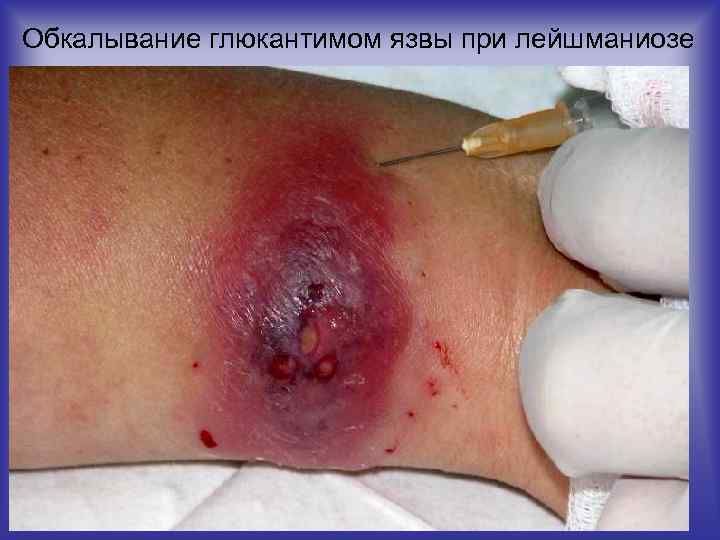
Обкалывание глюкантимом язвы при лейшманиозе

Л Е П Р А ( Leprosy ) Определение: Лепра - хроническое, инфекционное заболевание, вызываемое Mycobacterium leprae, межклеточным паразитом с низкой патогенностью, медленным размножением и поражающим, в основном, кожу и периферические нервы.
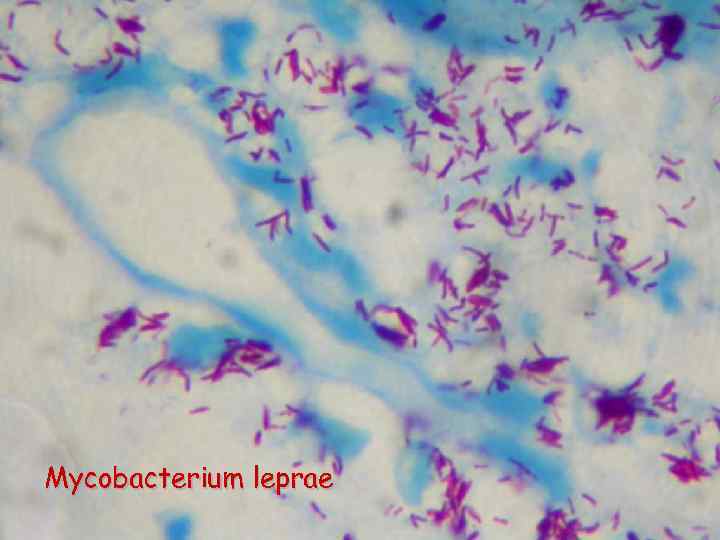
Mycobacterium leprae

54 -ая Ассамблея ВОЗ, 2001 год: “. . . мировой уровень заболеваемости лепрой снизился до менее 1 случая на 10. 000 населения Земли. Это означает, что достигнута цель, поставленная ВОЗ в 1991 г. о полной ликвидации лепры, как проблемы общественного здоровья к концу ХХ века. ”
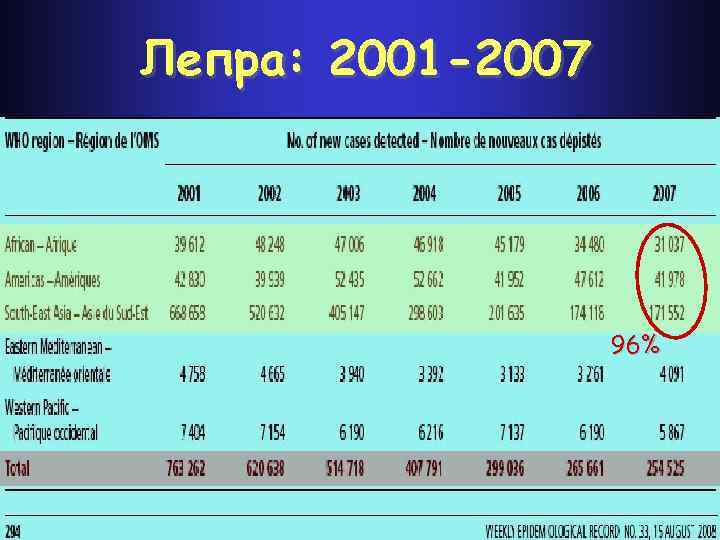
Лепра: 2001 -2007 96%
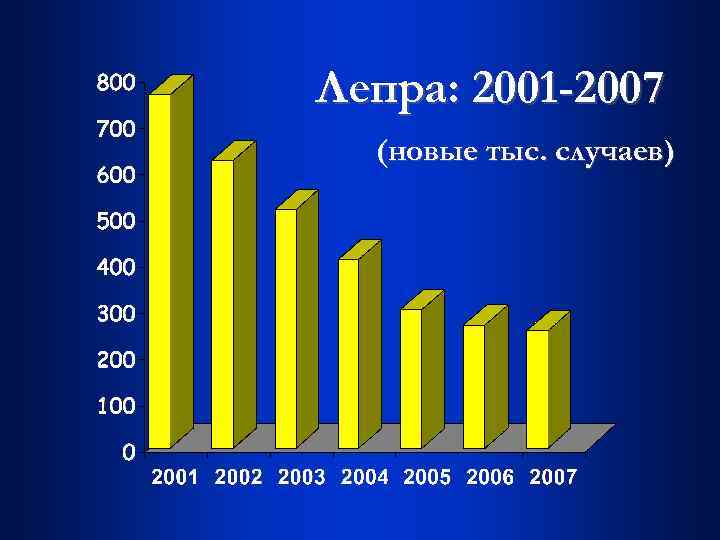
Лепра: 2001 -2007 (новые тыс. случаев)

КЛИНИКО-ЭПИДЕМИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ЛЕПРЫ ü ЭНДЕМИЧНОСТЬ ü ВЫСОКАЯ КОНТАГИОЗНОСТЬ И НИЗКАЯ ПАТОГЕННОСТЬ ü НЕОПРЕДЕЛЕННО ПРОДОЛЖИТЕЛЬНАЯ ИНКУБАЦИЯ ü МЕДЛЕННОЕ ПРОГРЕССИРОВАНИЕ СИМПТОМАТИКИ

Критерии классификации лепры üКЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ üБАКТЕРИОСКОПИЧЕСКИЙ ИНДЕКС üИММУНОЛОГИЧЕСКАЯ РЕАКТИВНОСТЬ (лепроминовый тест) üГИСТОПАТОЛОГИЯ

КЛАССИФИКАЦИЯ ЛЕПРЫ (РИДЛИ-ДЖОПЛИНГА) • • • LL BL BB BT TT – лепроматозная лепра – пограничный лепроматоз – пограничная лепра – пограничный туберкулоид – туберкулоидная лепра
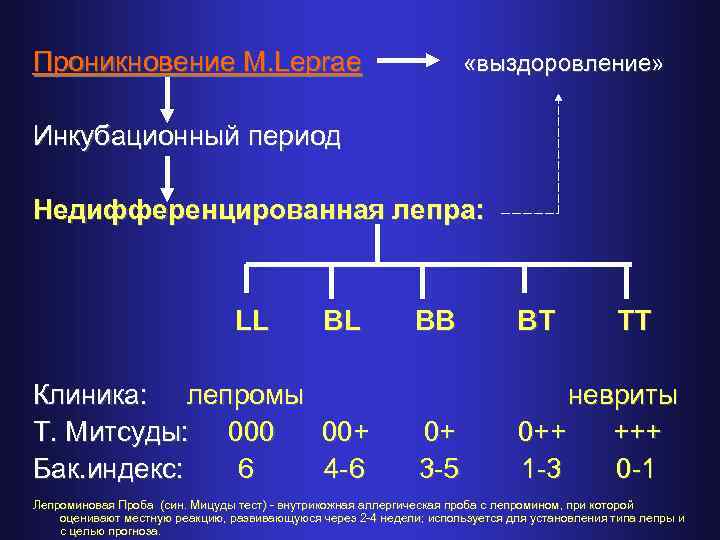
Проникновение M. Leprae «выздоровление» Инкубационный период Недифференцированная лепра: LL BB BT TT Клиника: лепромы невриты Т. Митсуды: 000 00+ 0++ +++ Бак. индекс: 6 4 -6 3 -5 1 -3 0 -1 Лепроминовая Проба (син. Мицуды тест) - внутрикожная аллергическая проба с лепромином, при которой оценивают местную реакцию, развивающуюся через 2 -4 недели; используется для установления типа лепры и с целью прогноза.
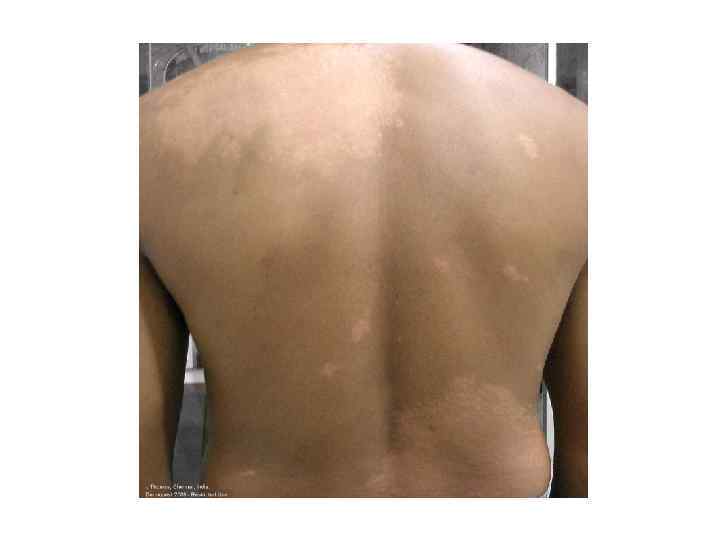
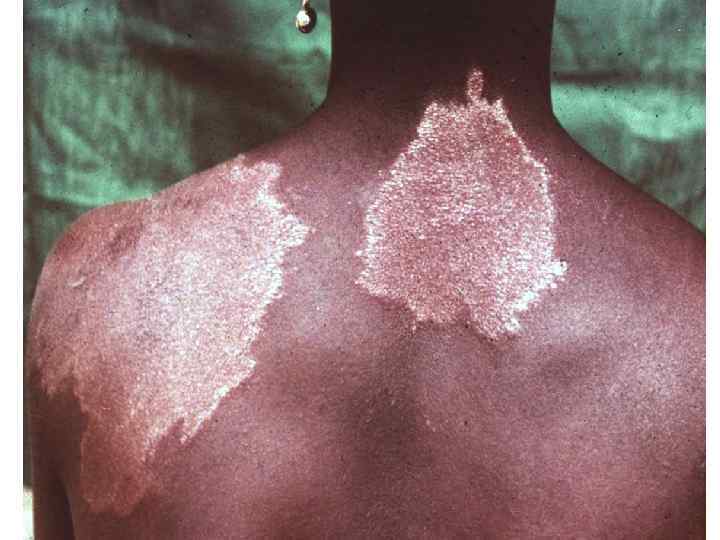
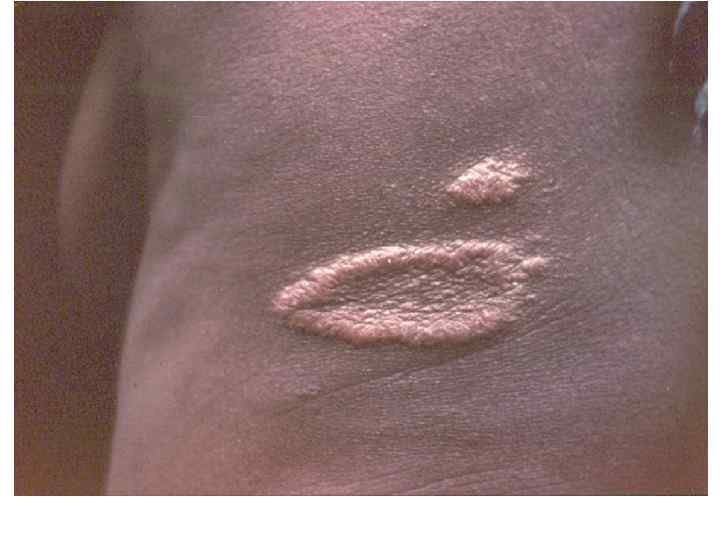
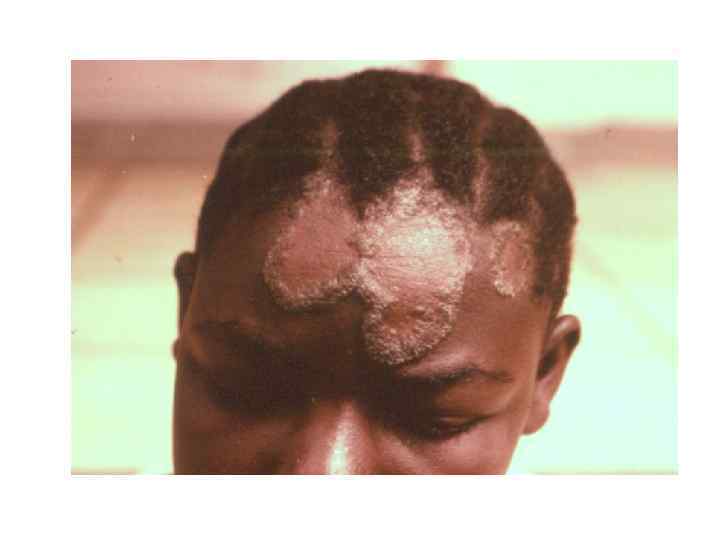
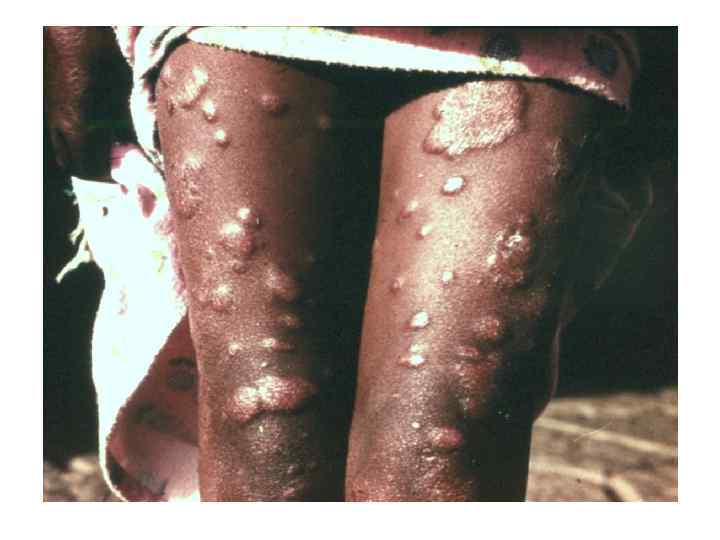
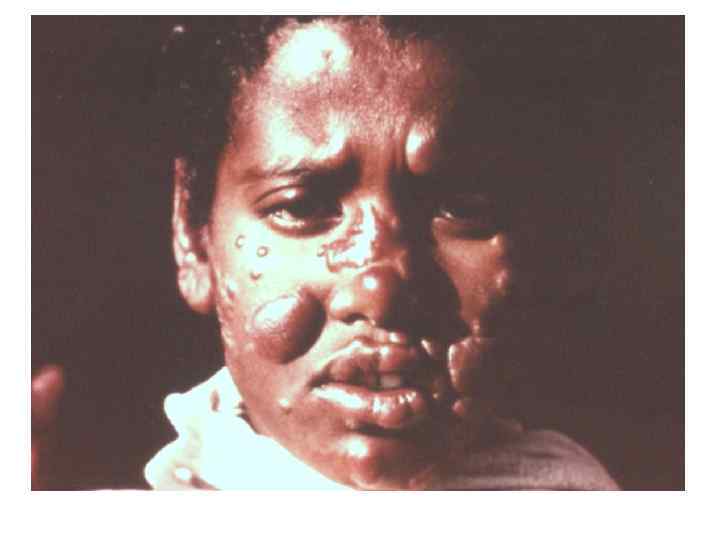
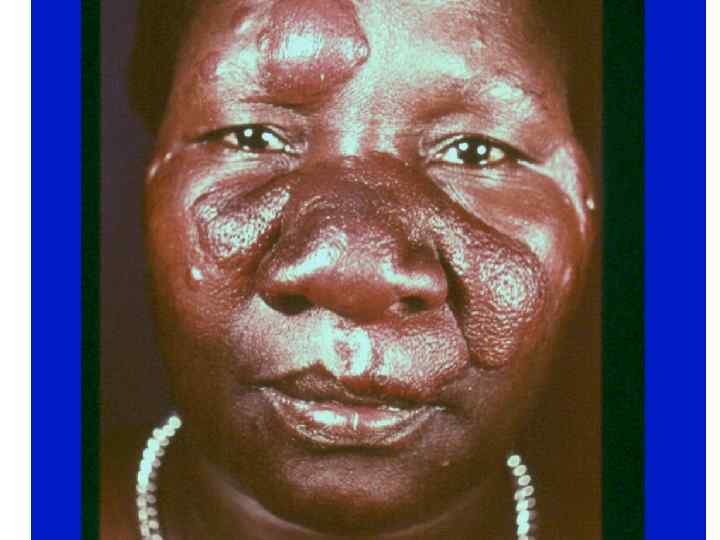
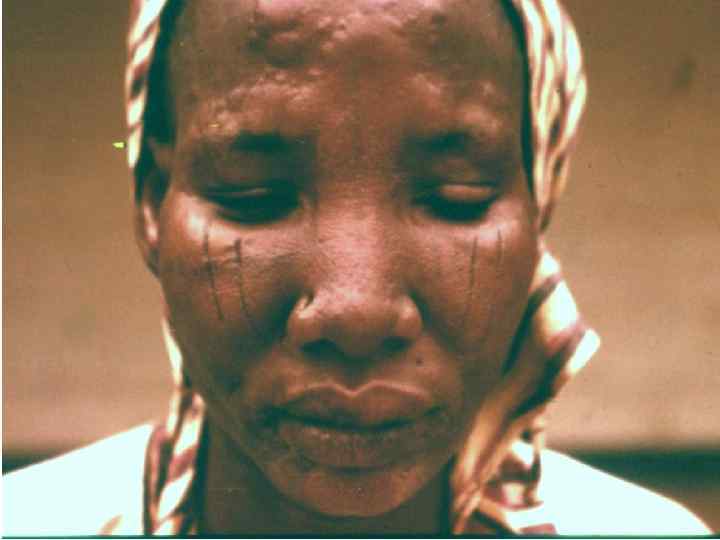
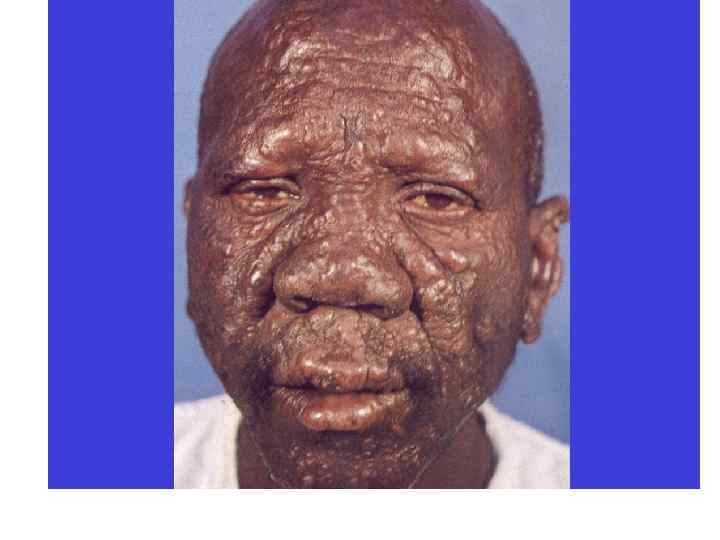
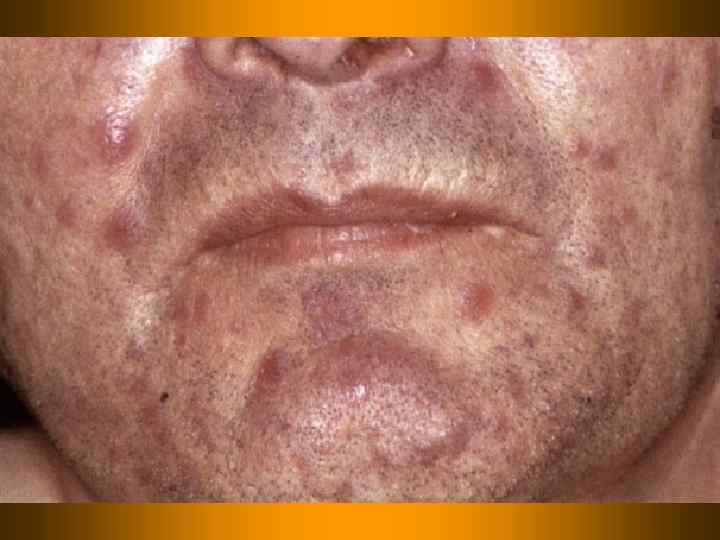
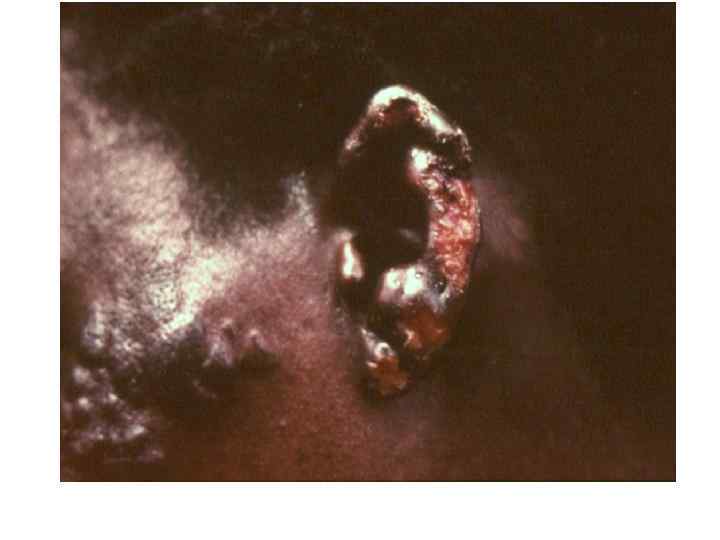
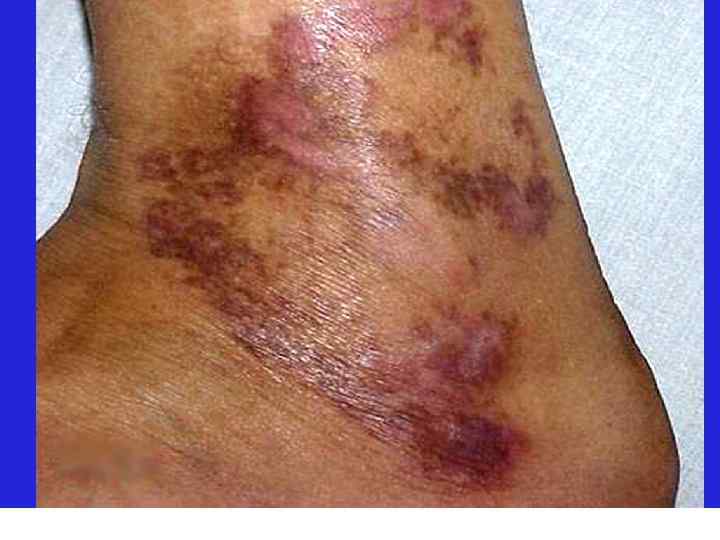
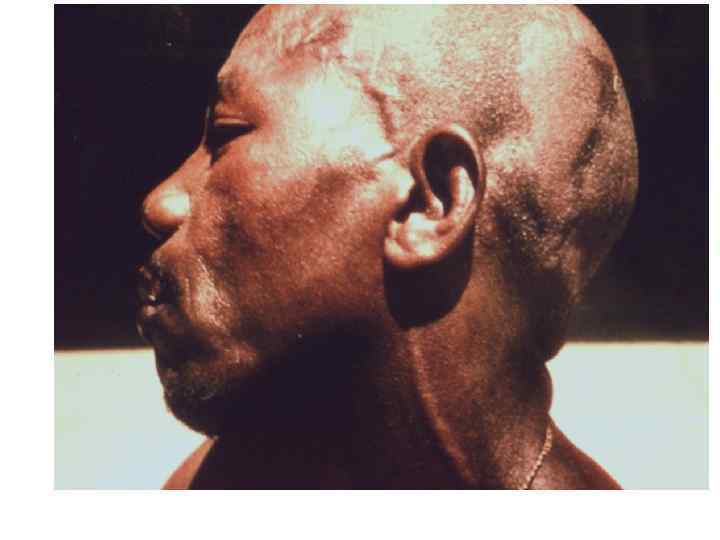
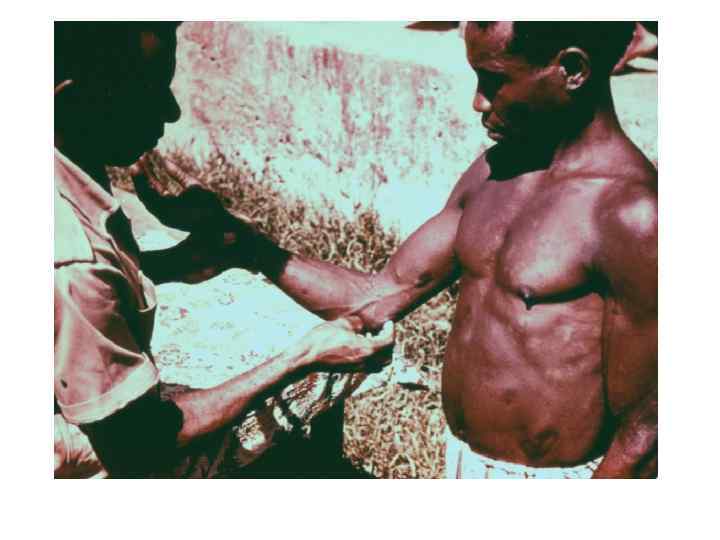
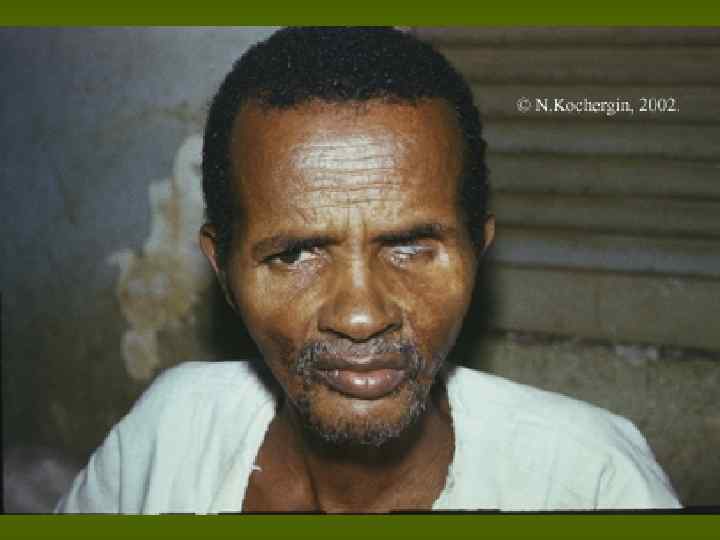
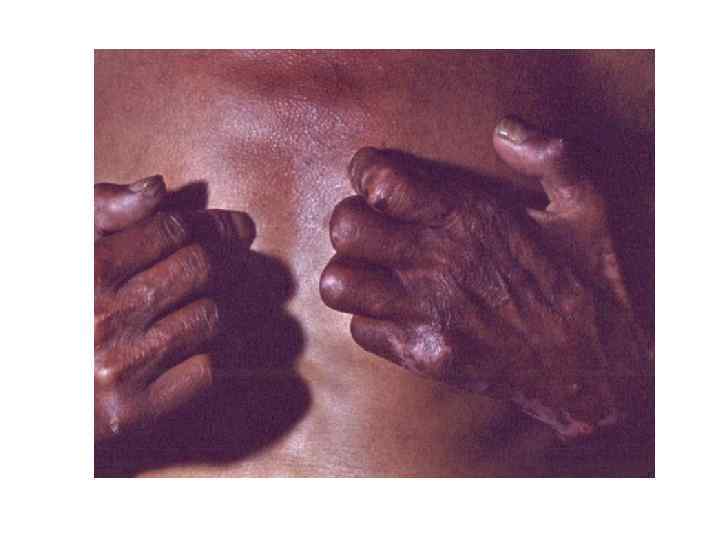
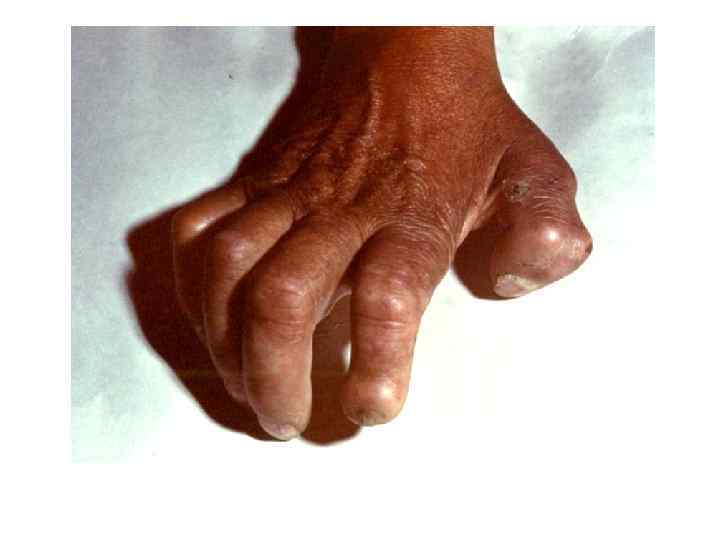
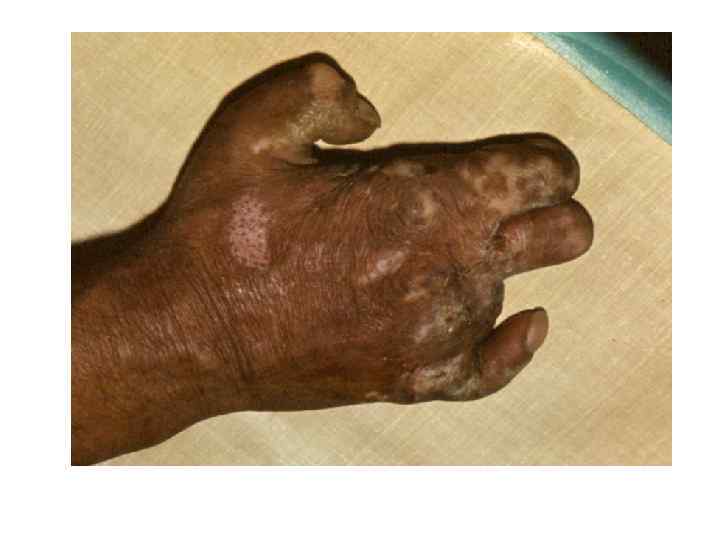
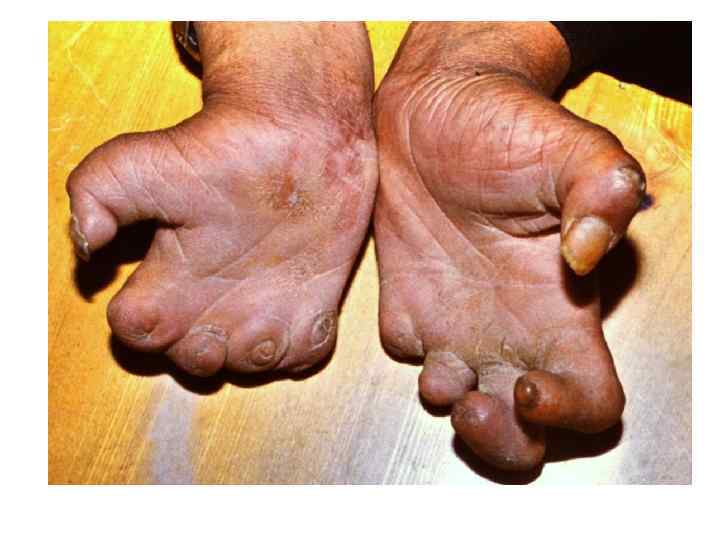
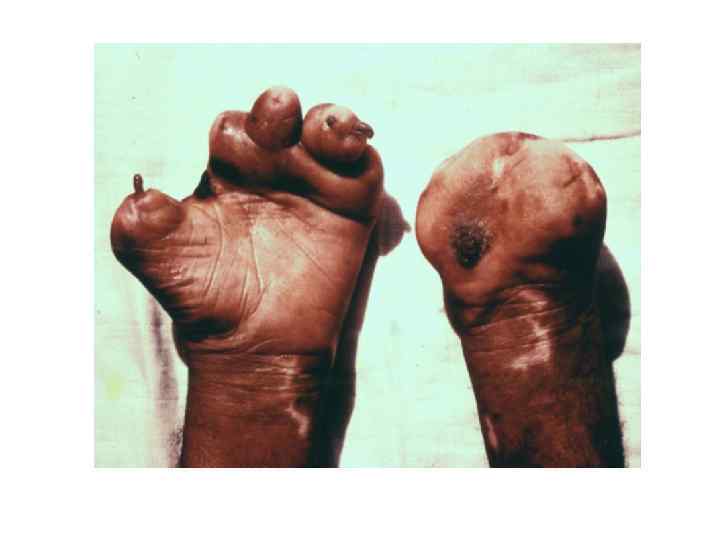

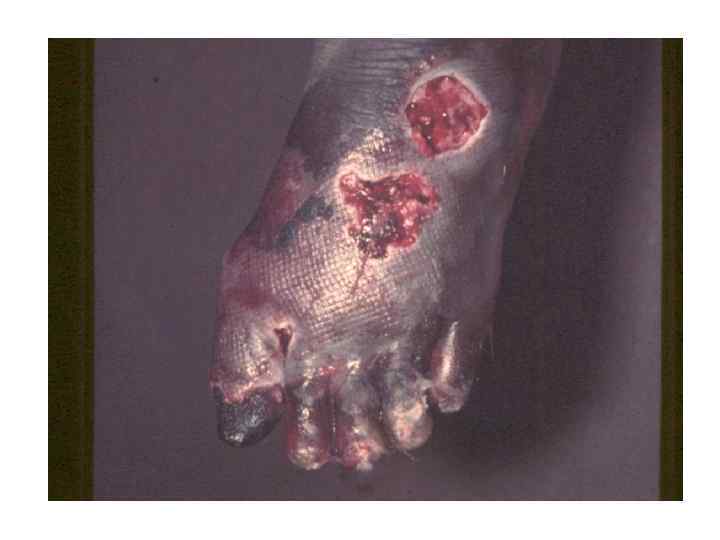
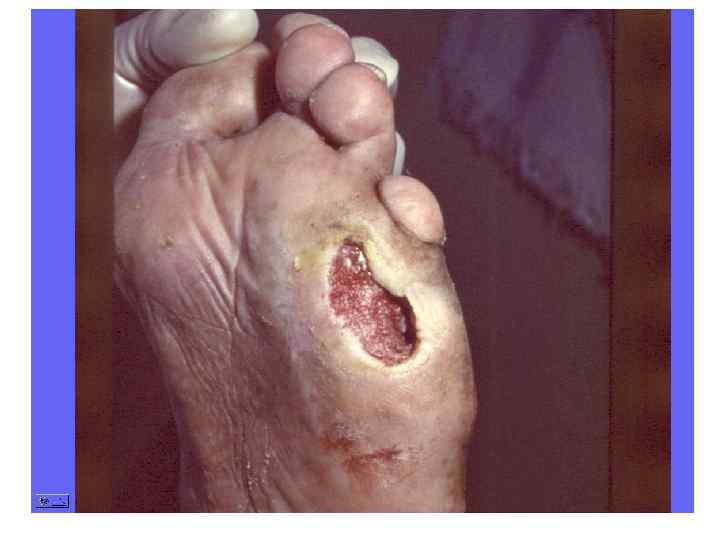
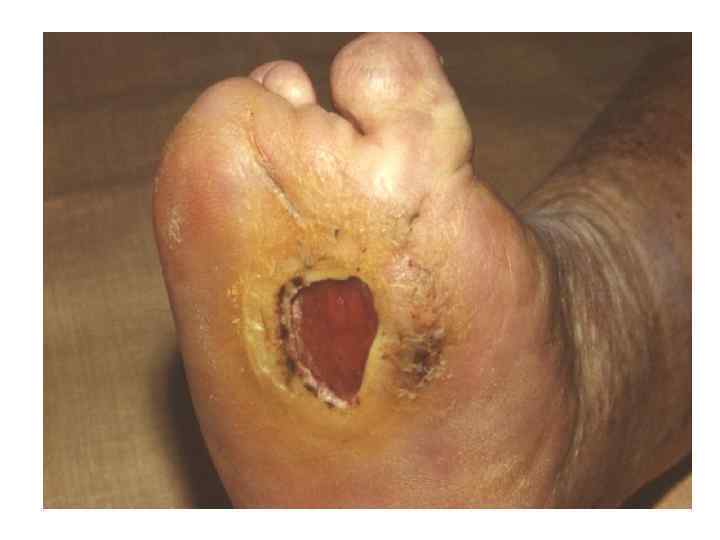
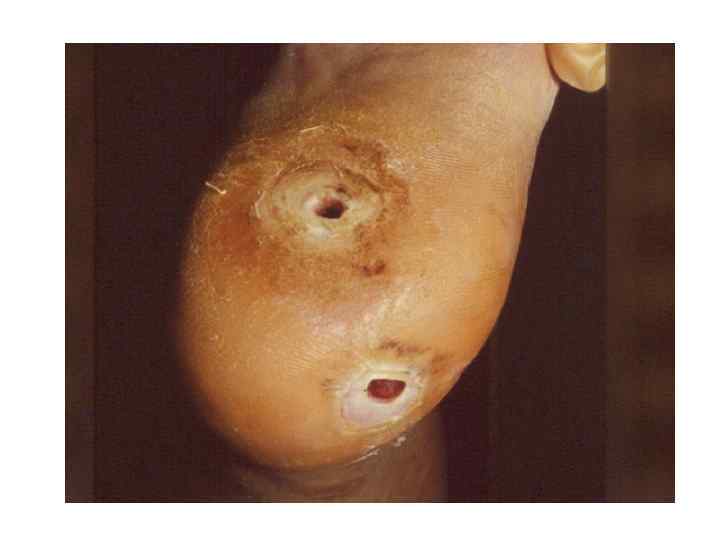


Диагностическая программа при лепре ü ü ü Анамнез (парестезии) Клинические проявления Выпадение кожной чувствительности: (i)температурная, (ii)болевая, (iii)тактильная ü Утолщение нервных стволов ü Гистаминовая проба ü Бактериоскопический индекс ü Лепроминовый тест ü Гистопатология

Л Е Ч Е Н И Е Л Е П Р Ы üДиаминодифенилсульфон - ДДС (Дапсон, Авлосульфон) üЛампрен üРифампицин • Димоцифон, Диуцифон • Талидомид

ПРОФИЛАКТИКА ЛЕПРЫ ü В эндемичной зоне: ►бецежирование новорожденных ►контролируемое амбулаторное лечение ü Вне эндемичной зоны: ►изоляция больного
ТЛ и ЛЕПРА.ppt