Реперфузионные аритмии.pptx
- Количество слайдов: 20
 Третья внутривузовская научная конференция «Реанимация и интенсивная терапия критических состояний» Реперфузионные аритмии Научный руководитель: д. м. н. проф. Орлов Ю. П. Подготовила: студентка 513 группы лечебного факультета Мартынова А. С. Кафедра реаниматологии и анестезиологии ОГМА, 2014 г.
Третья внутривузовская научная конференция «Реанимация и интенсивная терапия критических состояний» Реперфузионные аритмии Научный руководитель: д. м. н. проф. Орлов Ю. П. Подготовила: студентка 513 группы лечебного факультета Мартынова А. С. Кафедра реаниматологии и анестезиологии ОГМА, 2014 г.
 АКТУАЛЬНОСТЬ ВОПРОСА Возникновение тяжелых нарушений ритма сердца часто связано с реперфузией ишемического миокарда как в экспериментальной, так и в клинической практике. Так, например, реперфузионные аритмии наблюдаются при проведении коронарного тромболизиса, а также при реперфузии остановленного сердца во время хирургической операции.
АКТУАЛЬНОСТЬ ВОПРОСА Возникновение тяжелых нарушений ритма сердца часто связано с реперфузией ишемического миокарда как в экспериментальной, так и в клинической практике. Так, например, реперфузионные аритмии наблюдаются при проведении коронарного тромболизиса, а также при реперфузии остановленного сердца во время хирургической операции.
 Признаки состоявшейся реперфузии: 1. быстрое возвращение к изолинии сегмента ST, 2. быстрое формирование отрицательных Т, 3. появление разнообразных аритмий (обычно желудочковых) после введения тромболитических препаратов 4. прекращение ангинозной боли и значительное (на 40 – 100%) повышение активности ферментов (креатинфосфокиназы, лактатдегидрогеназы) 5. Реперфузионные аритмии – отмечаются у 20 – 60% больных (ускоренный идиовентрикулярный ритм, желудочковые экстрасистолы, желудочковая тахикардия, фибрилляция желудочков, атриовентрикулярные (АВ) блокады, синдром удлиненного интервала Q-T. )
Признаки состоявшейся реперфузии: 1. быстрое возвращение к изолинии сегмента ST, 2. быстрое формирование отрицательных Т, 3. появление разнообразных аритмий (обычно желудочковых) после введения тромболитических препаратов 4. прекращение ангинозной боли и значительное (на 40 – 100%) повышение активности ферментов (креатинфосфокиназы, лактатдегидрогеназы) 5. Реперфузионные аритмии – отмечаются у 20 – 60% больных (ускоренный идиовентрикулярный ритм, желудочковые экстрасистолы, желудочковая тахикардия, фибрилляция желудочков, атриовентрикулярные (АВ) блокады, синдром удлиненного интервала Q-T. )
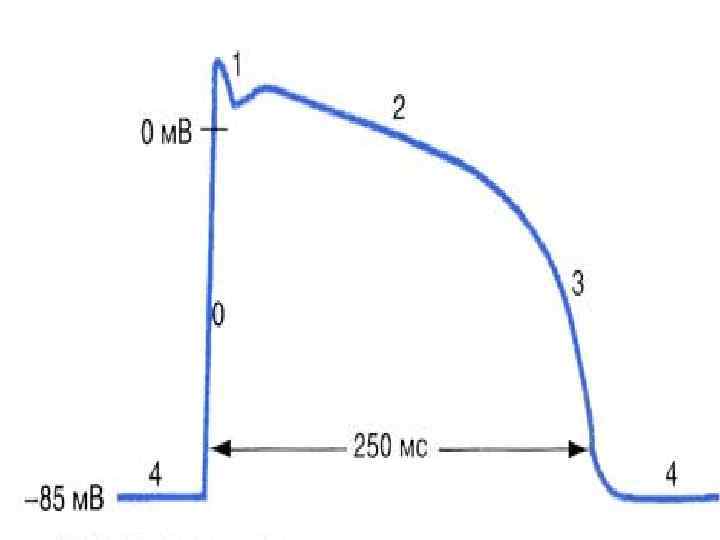
 Патогенез • Неблагоприятные эффекты реоксигенации ишемизированной ткани с образованием свободных радикалов кислорода - «кислородный парадокс» • Механическое повреждение кардиомиоцитов во время восстановления кровотока.
Патогенез • Неблагоприятные эффекты реоксигенации ишемизированной ткани с образованием свободных радикалов кислорода - «кислородный парадокс» • Механическое повреждение кардиомиоцитов во время восстановления кровотока.
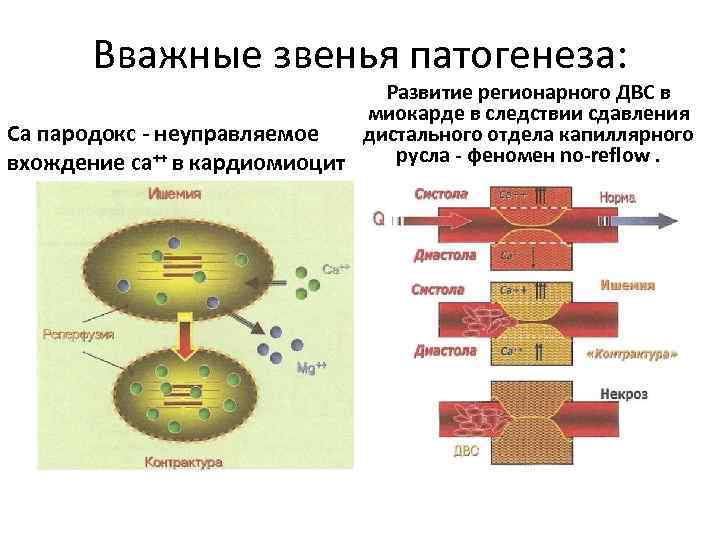 Вважные звенья патогенеза: Развитие регионарного ДВС в миокарде в следствии сдавления дистального отдела капиллярного Са пародокс - неуправляемое русла - феномен no-reflow. вхождение са++ в кардиомиоцит
Вважные звенья патогенеза: Развитие регионарного ДВС в миокарде в следствии сдавления дистального отдела капиллярного Са пародокс - неуправляемое русла - феномен no-reflow. вхождение са++ в кардиомиоцит
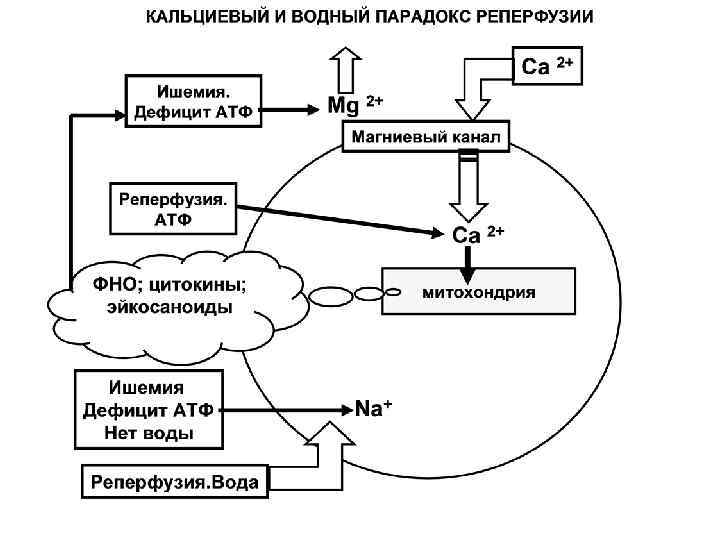
 Дефицит Mg, как патогенетический фактор. • Внутриклеточный дефицит магния ведет к структурным изменениям митохондрий за счет кристаллообразования избыточно накопленного ими кальция, с нарушением процессов окислительного фосфорилирования, истощению макроэргов и, как следствие, к нарушению всех энергозависимых процессов в кардиомиоците.
Дефицит Mg, как патогенетический фактор. • Внутриклеточный дефицит магния ведет к структурным изменениям митохондрий за счет кристаллообразования избыточно накопленного ими кальция, с нарушением процессов окислительного фосфорилирования, истощению макроэргов и, как следствие, к нарушению всех энергозависимых процессов в кардиомиоците.
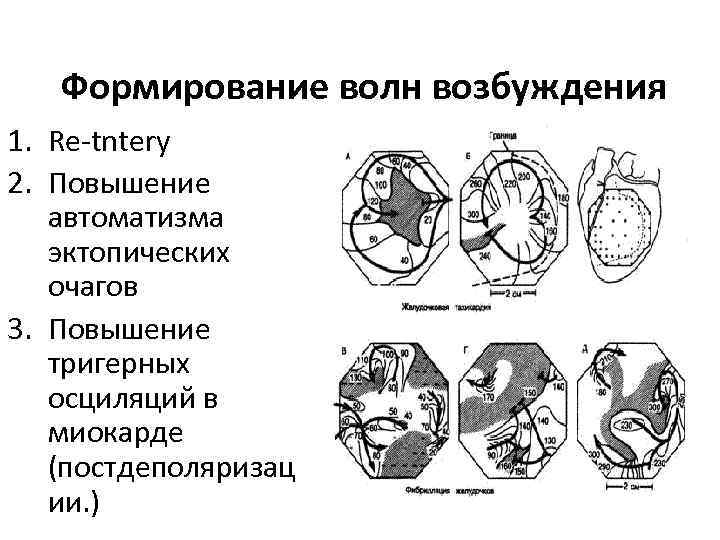 Формирование волн возбуждения 1. Re-tntery 2. Повышение автоматизма эктопических очагов 3. Повышение тригерных осциляций в миокарде (постдеполяризац ии. )
Формирование волн возбуждения 1. Re-tntery 2. Повышение автоматизма эктопических очагов 3. Повышение тригерных осциляций в миокарде (постдеполяризац ии. )
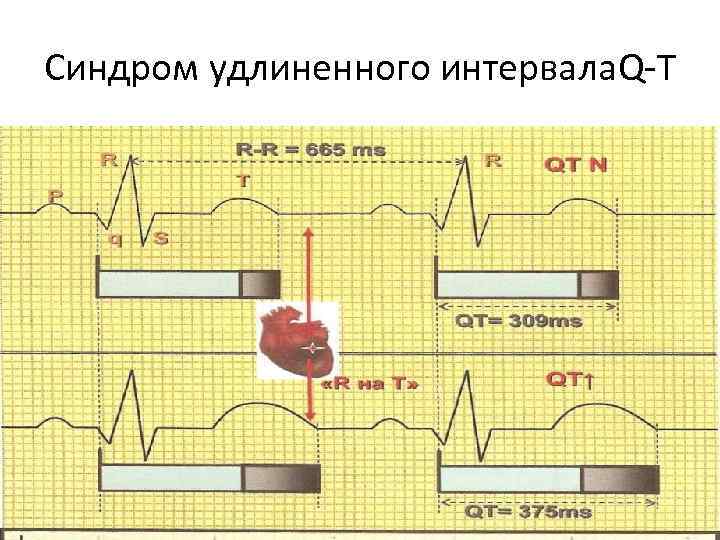 Синдром удлиненного интервала. Q-T
Синдром удлиненного интервала. Q-T
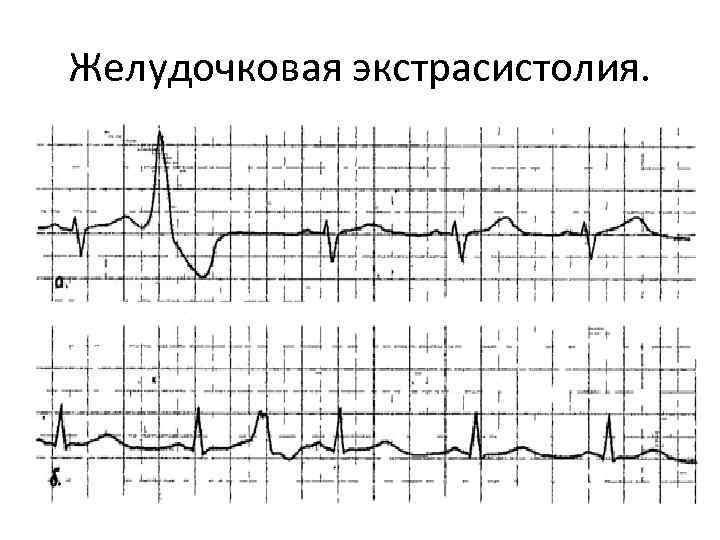 Желудочковая экстрасистолия.
Желудочковая экстрасистолия.
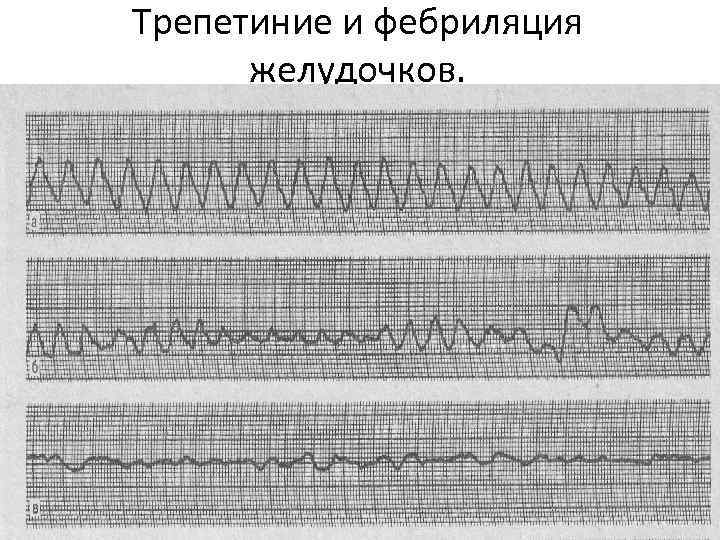 Трепетиние и фебриляция желудочков.
Трепетиние и фебриляция желудочков.
 Клинический пример • Пациент Н, 59 лет, поступил в БСМП № 1 в неотложном порядке с жалобами на давящие боли за грудиной, одышку. Из анамнеза: в течении 4 дней беспокоили боли за грудиной при ходьбе, купировались в покое, за помощью не обращался. В 8 утра появилась давящая жгучая боль за грудиной, с иррадиацией в обе руки, с одышкой, повышением ЧСС, слабостью, потливостью. В медпункте принял нитроглицерин, боль купировалась, была вызвана бригада СМП, которой он был госпитализирован. • При поступлении: состояние средней тяжести, кожа бледно-розовая, акроцианоз. ЧДД = 16 в минуту, АД= 140/90. Акцент II тона на легочной аорте, тоны сердца приглушены. ЭКГ: синусовая тахикардия, ЧСС= 90 в минуту, дифузные изменения в миокарде.
Клинический пример • Пациент Н, 59 лет, поступил в БСМП № 1 в неотложном порядке с жалобами на давящие боли за грудиной, одышку. Из анамнеза: в течении 4 дней беспокоили боли за грудиной при ходьбе, купировались в покое, за помощью не обращался. В 8 утра появилась давящая жгучая боль за грудиной, с иррадиацией в обе руки, с одышкой, повышением ЧСС, слабостью, потливостью. В медпункте принял нитроглицерин, боль купировалась, была вызвана бригада СМП, которой он был госпитализирован. • При поступлении: состояние средней тяжести, кожа бледно-розовая, акроцианоз. ЧДД = 16 в минуту, АД= 140/90. Акцент II тона на легочной аорте, тоны сердца приглушены. ЭКГ: синусовая тахикардия, ЧСС= 90 в минуту, дифузные изменения в миокарде.
 ОАК 07 09 • Гемоглобин 153 г/л 143 г/л • Лейкоциты 10, 5*109/л 7, 6*109/л • Эритроциты 5, 3*1012/л 5, 7*1012/л • Тромбоциты 210*109/л 203*109/л • СОЭ 10 мм/ч 7 мм/ч Лейкоцитарная формула • Эозинофилы 1 0 • Палочкоядерные • Базофилы • Юные • Миелоциты • Сегментоядерные 56 60 • Лимфоциты 40 37 • Моноциты 3 Тенденция к гемоконцентрации.
ОАК 07 09 • Гемоглобин 153 г/л 143 г/л • Лейкоциты 10, 5*109/л 7, 6*109/л • Эритроциты 5, 3*1012/л 5, 7*1012/л • Тромбоциты 210*109/л 203*109/л • СОЭ 10 мм/ч 7 мм/ч Лейкоцитарная формула • Эозинофилы 1 0 • Палочкоядерные • Базофилы • Юные • Миелоциты • Сегментоядерные 56 60 • Лимфоциты 40 37 • Моноциты 3 Тенденция к гемоконцентрации.
 Б/х 07 ОАМ 07 Общий бил 9, 7 г/л Плотность 1015 Общий белок 67 г/л Ацетон отр. Na 141 Микроскопия осадка K 3, 8 Лейкоц. 6 -4 -7 Ал. АТ 11, 9 Эритр. 8 -9 -10 Ас. АТ 23 КФК 143, 7 (до 80) КФК-МВ 24, 8 (до 10) ЛДГ 235, 5 (до 460) Тропонины 1, 76 (до 0, 07)
Б/х 07 ОАМ 07 Общий бил 9, 7 г/л Плотность 1015 Общий белок 67 г/л Ацетон отр. Na 141 Микроскопия осадка K 3, 8 Лейкоц. 6 -4 -7 Ал. АТ 11, 9 Эритр. 8 -9 -10 Ас. АТ 23 КФК 143, 7 (до 80) КФК-МВ 24, 8 (до 10) ЛДГ 235, 5 (до 460) Тропонины 1, 76 (до 0, 07)
 Диагноз • Основной: ИБС, ОКС без подъема ST. АГ III риск 4. • Осложнение основного: язвенная болезнь – ремиссия.
Диагноз • Основной: ИБС, ОКС без подъема ST. АГ III риск 4. • Осложнение основного: язвенная болезнь – ремиссия.
 Терапия на этапах помощи. • СМП: физиологический раствор 250 мл, плавикс 300 мл, кетарол 20 мл. • ОРИТ: гепарин 2500 МЕ, эгилок 25 мг, физиологический раствор 2500 мл, изокет, аторвастатин 10 мг.
Терапия на этапах помощи. • СМП: физиологический раствор 250 мл, плавикс 300 мл, кетарол 20 мл. • ОРИТ: гепарин 2500 МЕ, эгилок 25 мг, физиологический раствор 2500 мл, изокет, аторвастатин 10 мг.
 Принципы интенсивной терапии синдрома ишемии-реперфузии 1. Не допускать гиповолемии, дегидратации. Регулярно восполнять объем циркулирующей жидкости. До восстановления темпа диуреза выше 0, 5 мл/кг∙ч ощелачивать инфузионные среды (натрия гидрокарбонат 4%-5 мл/кг в сутки) для профилактики выпадения в осадок гематина. 2. Не допускать снижения сердечного выброса. Сниженный выброс нужно повышать, используя препараты прямого инотропного или вазоконстрикторного действия на фоне адекватного возмещения воды и электролитов. 3. Не допускать гипоксемии, контроль оксигенации и вентиляции.
Принципы интенсивной терапии синдрома ишемии-реперфузии 1. Не допускать гиповолемии, дегидратации. Регулярно восполнять объем циркулирующей жидкости. До восстановления темпа диуреза выше 0, 5 мл/кг∙ч ощелачивать инфузионные среды (натрия гидрокарбонат 4%-5 мл/кг в сутки) для профилактики выпадения в осадок гематина. 2. Не допускать снижения сердечного выброса. Сниженный выброс нужно повышать, используя препараты прямого инотропного или вазоконстрикторного действия на фоне адекватного возмещения воды и электролитов. 3. Не допускать гипоксемии, контроль оксигенации и вентиляции.
 4. Контролировать гликемию. 5. Включать в состав инфузии магний: при стабильном АД, нормо- или тахикардии, магнезии сульфат постоянно в вену в темпе 5 -10 мг/кг/ч, при тенденции к брадикардии, артериальной гипотонии не более 0, 2 мл/кг 25% раствора в сутки. Исключать кальций. 6. Блокировать медленные натриевые каналы: лидокаин 1 -1, 5 мг/кг∙ч.
4. Контролировать гликемию. 5. Включать в состав инфузии магний: при стабильном АД, нормо- или тахикардии, магнезии сульфат постоянно в вену в темпе 5 -10 мг/кг/ч, при тенденции к брадикардии, артериальной гипотонии не более 0, 2 мл/кг 25% раствора в сутки. Исключать кальций. 6. Блокировать медленные натриевые каналы: лидокаин 1 -1, 5 мг/кг∙ч.
 Благодарю за внимание.
Благодарю за внимание.


